Содержание:
- Анатомия верхней и нижней полых вен
- Синдром верхней полой вены
- Синдром нижней полой вены
+ Вопросы и ответы специалиста
© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Верхнюю и нижнюю полую вену относят к числу наиболее крупных сосудов человеческого тела, без которых невозможна правильная работа сосудистой системы и сердца. Сдавление, тромбоз этих сосудов чреваты не только неприятными субъективными симптомами, но и серьезными нарушениями кровотока и сердечной деятельности, поэтому заслуживают пристального внимания специалистов.
Причины сдавления или тромбоза полых вен очень разные, поэтому с патологией сталкиваются специалисты различных профилей — онкологи, фтизиопульмонологи, гематологи, акушеры-гинекологи, кардиологи. Они лечат не только следствие, то есть сосудистую проблему, но и причину — заболевания других органов, опухоли.
Среди пациентов с поражением верхней полой вены (ВПВ) больше мужчин, в то время как нижняя полая вена (НПВ) чаще поражается у женской половины в связи с беременностью и родами, акушерской и гинекологической патологией.
Врачи для улучшения венозного оттока предлагают консервативное лечение, но нередко приходится прибегать к хирургическим операциям, в частности, при тромбозах.
Анатомия верхней и нижней полых вен
Из курса анатомии средней школы многие помнят, что обе полые вены несут кровь к сердцу. Они имеют довольно крупный по диаметру просвет, куда помещается вся венозная кровь, оттекающая от тканей и органов нашего тела. Направляясь к сердцу от обеих половин туловища, вены соединяются в так называемый синус, через который кровь попадает в сердце, а потом отправляется в легочный круг для насыщения кислородом.


Система нижней и верхней полых вен, воротной вены – лекция
Верхняя полая вена

система верхней полой вены
Верхняя полая вена (ВПВ) представляет собой крупный сосуд шириной около двух сантиметров и протяженностью примерно 5-7 см, уносящий кровь от головы и верхней половины туловища и находящийся в передней части средостения. Она лишена клапанного аппарата и формируется путем соединения двух плечеголовных вен сзади от того места, где первое ребро соединено с грудиной справа. Сосуд почти вертикально идет вниз, до хряща второго ребра, где заходит в сердечную сумку, а затем в проекции третьего ребра попадает в правое предсердие.
Спереди от ВПВ располагается тимус и участки правого легкого, справа она покрыта средостенным листком серозной оболочки, слева – примыкает к аорте. Задняя часть ее находится кпереди от корня легкого, сзади и немного левее расположена трахея. В клетчатке позади сосуда проходит блуждающий нерв.
ВПВ собирает кровяные потоки от тканей головы, шеи, рук, груди и брюшной полости, пищевода, межреберных вен, средостения. В нее впадают непарная вена сзади и сосуды, несущие кровь от средостения и перикарда.
Видео: верхняя полая вена – образование, топография, приток
Нижняя полая вена
Нижняя полая вена (НПВ) лишена клапанного аппарата и имеет самый большой диаметр среди всех венозных сосудов. Она начинается путем объединения двух общих подвздошных вен, устье ее расположено правее, чем зона ветвления аорты на подвздошные артерии. Топографически начало сосуда находится в проекции межпозвонкового диска 4-5 поясничных позвонков.

НПВ направляется вертикально вверх правее от брюшной аорты, сзади она фактически лежит на большой поясничной мышце правой половины тела, спереди покрыта листком серозной оболочки.
Отправляясь к правому предсердию, НПВ располагается за 12-перстной кишкой, корнем брыжейки и головкой поджелудочной железы, входит в одноименную борозду печени, там соединяется с печеночными венозными сосудами. Далее на пути вены лежит диафрагма, в которой есть собственное отверстие для нижней полой вены, сквозь которое последняя направляется вверх и идет в заднем средостении, достигает сердечной сорочки и соединяется с сердцем.
НПВ собирает кровь из вен поясницы, нижних диафрагмальных и висцеральных ветвей, идущих от внутренних органов — яичниковые у женщин и яичковые у мужчин (правые впадают непосредственно в полую вену, левые — в почечную слева), почечные (идут горизонтально от ворот почек), правая надпочечниковая вена (левая соединена сразу с почечной), печеночные.
Нижняя полая вена забирает кровь от ног, тазовых органов, живота, диафрагмы. Жидкость по ней движется снизу вверх, слева от сосуда практически на всю ее длину лежит аорта. В месте входа в правое предсердие нижняя полая вена покрыта эпикардом.
Видео: нижняя полая вена – образование, топография, приток
Патология полых вен
Изменения со стороны полых вен чаще всего носят вторичный характер и связаны с заболеванием других органов, поэтому их именуют синдромом верхней или нижней полой вены, указывая на несамостоятельность патологии.
Синдром верхней полой вены
Синдром верхней полой вены обычно диагностируется среди мужского населения как молодого, так и пожилого возраста, средний возраст больных — около 40-60 лет.
В основе синдрома верхней полой вены лежит сдавление из вне либо тромбообразование по причине заболеваний органов средостения и легких:
- Бронхолегочный рак;
- Лимфогранулематоз, увеличение лимфоузлов средостения вследствие метастазов рака других органов;
- Аневризма аорты;
- Инфекционные и воспалительные процессы (туберкулез, воспаление перикарда с фиброзом);
- Тромбирование на фоне длительно находящегося в сосуде катетера или электрода при кардиостимуляции.

сдавление верхней полой вены опухолью легкого
При компрессии сосуда или нарушении его проходимости происходит резкое затруднение движения венозной крови от головы, шеи, рук, плечевого пояса к сердцу, в результате появляется венозный застой и серьезные гемодинамические расстройства.
Яркость симптоматики синдрома верхней полой вены определяется тем, насколько быстро произошло нарушение кровотока и как хорошо развиты обходные пути кровоснабжения. При внезапном перекрытии сосудистого просвета явления венозной дисфункции будут нарастать стремительно, вызвав острое нарушение кровообращения в системе верхней полой вены, при относительно медленном развитии патологии (увеличение лимфоузлов, рост опухоли легкого) и течение заболевания будет медленно нарастающим.
Симптомы, сопровождающие расширение или тромбоз ВПВ, «укладываются» в классическую триаду:
- Отечность тканей лица, шеи, рук.
- Синюшность кожи.
- Расширение подкожных вен верхней половины тела, рук, лица, набухание венозных стволов шеи.
Больные предъявляют жалобы на затрудненное дыхание даже при отсутствии физической нагрузки, голос может стать осипшим, нарушается глотание, появляется склонность к поперхиваниям, кашель, болезненные ощущения в груди. Резкое повышение давления в верхней полой вене и ее притоках провоцирует разрывы стенок сосудов и кровотечения из носа, легких, пищевода.

Треть больных сталкивается с отеком гортани на фоне венозного застоя, который проявляется шумным, стридорозным дыханием и опасен асфиксией. Нарастание венозной недостаточности может привести к отеку головного мозга — смертельно опасному состоянию.
Для облегчения симптомов патологии пациент стремится принять сидячее или полусидячее положение, при котором несколько облегчается отток венозной крови в сторону сердца. В лежачем положении описанные признаки венозного застоя усиливаются.
Нарушение оттока крови от головного мозга чревато такими признаками, как:
- Головная боль;
- Судорожный синдром;
- Сонливость;
- Нарушения сознания вплоть до обмороков;
- Снижение слуха и зрения;
- Пучеглазие (по причине отека клетчатки позади глазных яблок);
- Слезотечение;
- Гум в голове или ушах.

Для диагностики синдрома верхней полой вены применяются рентгенография легких (позволяет выявить опухоли, изменения в средостении, со стороны сердца и перикарда), компьютерная и магнитно-резонансная томография (новообразования, исследование лимфоузлов), флебография показана для определения локализации и степени закупорки сосуда.
Помимо описанных исследований, пациент направляется к офтальмологу, который обнаружит застойные явления на глазном дне и отек, на ультразвуковое исследование сосудов головы и шеи для оценки эффективности оттока по ним. При патологии органов грудной полости может понадобиться биопсия, торакоскопия, бронхоскопия и другие исследования.
До того, как причина венозного застоя станет ясна, пациенту назначается диета с минимальным содержанием соли, мочегонные препараты, гормоны, ограничивается питьевой режим.
Если патология верхней полой вены вызвана раком, то пациенту предстоят курсы химиотерапии, облучение, операция в условиях онкологического стационара. При тромбозе назначаются тромболитики и планируется вариант оперативного восстановления кровотока в сосуде.
Абсолютные показания к хирургическому лечению при поражении верхней полой вены — это острая обструкция сосуда тромбом или стремительно увеличивающаяся опухоль при недостаточности коллатерального кровообращения.

стентирование верхней полой вены
При остро возникшем тромбозе прибегают к удалению тромба (тромбэктомия), если причина опухоль — ее иссекают. В тяжелых случаях, когда стенка вены необратимо изменена или проросла опухолью, возможна резекция участка сосуда с замещением дефекта собственными тканями больного. Одним из наиболее перспективных методов считается стентирование вены в месте наибольшего затруднения кровотока (баллонная ангиопластика), которое применяется при опухолях и рубцовой деформации тканей средостения. В качестве паллиативного лечения используются шунтирующие операции, направленные на обеспечение сброса крови, минуя пораженный отдел.
Синдром нижней полой вены
Синдром нижней полой вены считают довольно редкой патологией, и ассоциируется он обычно с закупоркой просвета сосуда тромбом.

пережатие нижней полой вены у беременных
Особую группу больных с нарушением кровотока по полой вене составляют беременные женщины, у которых создаются предпосылки для сдавливания сосуда увеличивающейся маткой, а также распространены изменения свертываемости крови с сторону гиперкоагуляции.
По течению, характеру осложнений и исходам тромбоз полой вены относят к числу наиболее тяжелых разновидностей нарушения венозного кровообращения, ведь задействована одна из самых крупных вен тела человека. Сложности диагностики и лечения могут быть связаны не только с ограниченностью применения многих методов исследований у беременных женщин, но и с редкостью самого синдрома, о котором даже в специализированной литературе написано не так уж много.
Причинами синдрома нижней полой вены могут стать тромбозы, которые особенно часто сочетаются с закупоркой глубоких сосудов ног, бедренной и подвздошной вены. Почти у половины пациентов имеет место восходящий путь распространения тромбоза.
Нарушение тока крови по полой вене может быть вызвано целенаправленной перевязкой вены с целью избежать эмболии артерий легких при поражении вен нижних конечностей. Злокачественные новообразования забрюшинного отдела, органов живота провоцируют закупорку НПВ примерно в 40% случаев.
При беременности создаются условия для сдавления НПВ постоянно увеличивающейся маткой, что особенно заметно, когда плодов два и больше, установлен диагноз многоводия или плод достаточно крупный. По некоторым данным, признаки нарушения венозного оттока в системе нижней полой вены могут быть обнаружены у половины будущих мам, но симптоматика возникает лишь в 10% случаев, а выраженные формы — у одной женщины из 100, при этом весьма вероятно сочетание беременности с патологией гемостаза и соматическими заболеваниями.
Патогенез синдрома НПВ состоит в расстройстве возврата крови в правую часть сердца и застое ее в нижней половине тела или ногах. На фоне переполнения венозных магистралей ног и таза кровью, сердце испытывает ее недостаток и не способно обеспечить транспортировку нужного объема в легкие, результатом чего становится гипоксия и снижение выброса артериальной крови в артериальное русло. Формирование обходных путей оттока венозной крови способствует ослаблению симптоматики и тромботического поражения, и сдавления.
Клинические признаки тромбоза нижней полой вены определяются его степенью, скоростью закупорки просвета и уровнем, где произошла окклюзия. В зависимости от уровня закупорки тромбоз бывает дистальным, когда поражается фрагмент вены ниже места впадения в нее почечных вен, в иных случаях вовлекаются почечный и печеночный сегменты.
Основными признаками тромбоза нижней полой вены считают:
- Боли в животе и пояснице, мышцы стенки живота могут быть напряжены;
- Отеки ног, зоны паха, лобка, живота;
- Цианоз ниже зоны окклюзии (ноги, поясница, живот);
- Возможно расширение подкожных вен, что часто сочетается с постепенным уменьшением отеков в результате налаживания коллатерального кровообращения.
При тромбозе почечного отдела высока вероятность острой недостаточности почек вследствие выраженного венозного полнокровия. При этом быстро прогрессирует нарушение фильтрационной способности органов, резко снижается количество образуемой мочи вплоть до полного ее отсутствия (анурия), в крови нарастает концентрация азотистых продуктов обмена (креатинин, мочевина). Пациенты с острой почечной недостаточностью на фоне тромбоза вен жалуются на боли в пояснице, состояние их прогрессивно ухудшается, нарастает интоксикация, возможно нарушение сознания по типу уремической комы.
Тромбоз нижней полой вены в месте впадения в нее печеночных притоков проявляется сильными болями в животе — в эпигастрии, под правой реберной дугой, характерна желтуха, быстрое развитие асцита, явления интоксикации, тошнота, рвота, лихорадка. При острой закупорке сосуда симптомы появляются очень быстро, высок риск острой печеночной или печеночно-почечной недостаточности с высокой летальностью.

Нарушения кровотока в полой вене на уровне печеночных и почечных притоков относят к числу наиболее тяжелых разновидностей патологии с большой смертностью даже в условиях возможностей современной медицины. Окклюзия нижней полой вены ниже места ветвления почечных вен протекает более благоприятно, так как жизненно важные органы при этом продолжают выполнять свои функции.
При закрытии просвета нижней полой вены поражение ног всегда носит двусторонний характер. Типичными симптомами патологии можно считать болезненность, затрагивающую не только конечности, но и зону паха, живот, ягодицы, а также отечность, равномерно распространяющуюся по всей ноге, передней стенке живота, паху и лобку. Под кожей становятся заметны расширенные венозные стволы, берущие на себя роль обходных путей кровотока.
Более чем 70% больных с тромбозами нижней полой вены страдают нарушениями трофики в мягких тканях ног. На фоне сильного отека появляются незаживающие язвы, нередко они множественные, а консервативное лечение при этом не приносит никакого результата. У большинства пациентов мужчин с поражением нижней полой вены застой крови в органах малого таза и мошонке вызывает импотенцию и бесплодие.
У беременных женщин при сдавлении полой вены из вне растущей маткой симптомы могут быть мало заметны или вообще отсутствуют при адекватном коллатеральном кровотоке. Признаки патологии появляются к третьему триместру и могут состоять в отеках ног, резкой слабости, головокружении и предобморочном состоянии в положении на спине, когда матка фактически лежит на нижней полой вене.
В тяжелых случаях при беременности синдром нижней полой вены может проявиться эпизодами потери сознания и сильной гипотонией, что отражается на развитии плода в матке, который испытывает при этом гипоксию.
Для выявления окклюзий или сдавления нижней полой вены применяют флебографию как один из наиболее информативных методов диагностики. Возможно использование ультразвука, МРТ, обязательны анализы крови на свертываемость и исследование мочи для исключения почечной патологии.
Видео: тромбоз нижней полой вены, флотирующий тромб на УЗИ
Лечение синдрома нижней полой вены может быть консервативным в виде назначения антикоагулянтов, тромболитической терапии, коррекции обменных нарушений путем инфузии лекарственных растворов, однако при массивных и высоко расположенных окклюзиях сосуда без операции не обойтись. Выполняются тромбэктомии, резекции участков сосудов, шунтирующие операции, направленные на сброс крови обходным путем, минуя место закупорки. Для профилактики тромбоэмболии в системе легочной артерии устанавливаются специальные кава-фильтры.
Беременным женщинам с признаками компрессии полой вены рекомендуют спать или лежать только на боку, исключить любые упражнения в положении лежа на спине, заменив их пешими прогулками и водными процедурами.
Вывести все публикации с меткой:
- Анатомия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Все лекции для врачей удобным списком
Методика УЗИ вен нижних конечностей. Анатомия вен нижних конечностей. Лекция для врачей

15 июля 2022
Лекция для врачей “Методика УЗИ вен нижних конечностей”. Лекцию для врачей проводит профессор В. А. Изранов
На лекции для врачей рассмотрены следующие вопросы:
- Датчики и УЗ срезы
- Линейный датчик 5-7 мГц используется для УЗИ поверхностных и глубоких вен бедра и голени
- Для исследования нижней полой вены и подвздошных вен используется конвексный датчик с частотой 3-5 мГц
- Этот же конвексный датчик можно использовать для визуализации берцовых вен в трудных случаях, например при отеке нижних конечностей
- Диаметр просвета вен измеряют в поперечном сечении, а параметры кровотока в продольном
- Положение пациента
- Отличается в зависимости от цели исследования
- При остром венозном тромбозе, аномалиях вен исследования проводят в положении лежа
- Важнейшее отличие от УЗИ артерий – минимизировать давление датчиком (даже небольшое давление может вызвать полное спадение вены и невозможность ее визуализации)
- Минимизация давления достигается опорой на мизинец кисти, держащей датчик
- Положение пациента (II)
- При варикозной болезни необходимо исследование стоя для оценки градиента давления на клапанах, необходимого для их закрытия. (При ретроградной скорости менее 30 см/сек закрытия клапана не происходит и рефлюкс продолжается. Поэтому исследование венозных рефлюксов ведет к гипердиагностике клапанной недостаточности)
- Оптимальное положение – исследование стоя с максимальным расслаблением исследуемой конечности
- Положение ног соответствует второй хореографической позиции – исследуемая конечность ротирована наружу, пятка касается опоры, ноги на ширине плеч
- Вертикальное исследование вен НК с использованием «венозного пьедестала»:
- а – поперечное сканирование в паховой области для исследования сафено-феморального соустья
- б – исследование подколенной вены, суральных вен и сафено-поплитеального соустья
- в – исследование МПВ на голени
- Исследование в вертикальном положении (1)
- 1. Исследование начинают в паховой области в поперечном сечении на уровне сафено-феморального соустья
- Определяют симптом головы Микки Мауса (БПВ, ОБА и ОБВ). ОБА (латеральное ухо Микки Мауса) располагается более поверхностно и латерально от ОБВ
- БПВ (медиальное ухо Микки) – поверхностно и медиально от ОБВ
- В этом сечении измеряют диаметр просвета, оценивают компрессивность вен и реакцию на натуживание
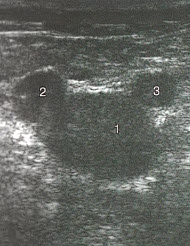
- Поперечное сканирование левого бедра дистальнее паховой складки:
- 1 – ОБВ
- 2 – БПВ (правое ухо)
- 3 – ОБА (левое ухо)
- Исследование в вертикальном положении (2, 3, 4)
- 2. Датчик переводят в продольное сечение и лоцируют сафено-феморальное соустье:
- 1 – ОБВ
- 2 – БПВ
- Оценивают кровоток в венах и наличие рефлюкса в устье БПВ
- 3. Из этого же доступа визуализируют слияние поверхностей и глубокой бедренных вен:
- 1 – ОБВ
- 2 – ПБВ
- 3 – ГБВ
- 4. Исследуют ПБВ на протяжении в продольном сечении до Гунтерова канала, переходя в поперечное сечение в местах измерения диаметра и компрессивности вены
- 2. Датчик переводят в продольное сечение и лоцируют сафено-феморальное соустье:

- Исследование в вертикальном положении (5)
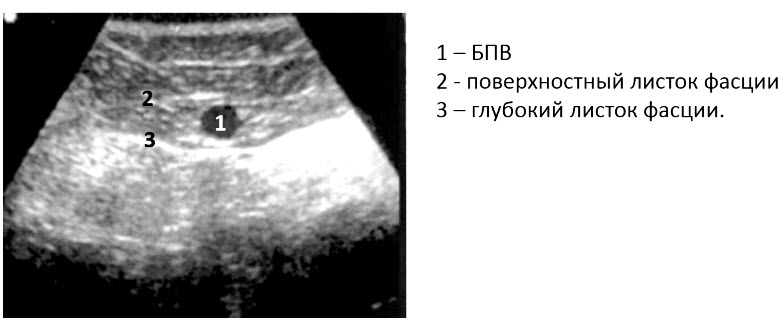
- 5. Завершив исследование ПБВ, возвращаются к сафено-феморальному соустью и визуализируют БПВ в поперечном сечении в виде УЗ-симптома «глаз сафены». Вена залегает между листками фасции бедра (веки) и напоминает зрачок. В такой проекции вену исследуют на протяжении бедра, перемещая датчик и в продольное сечение в точках оценки венозного рефлюкса
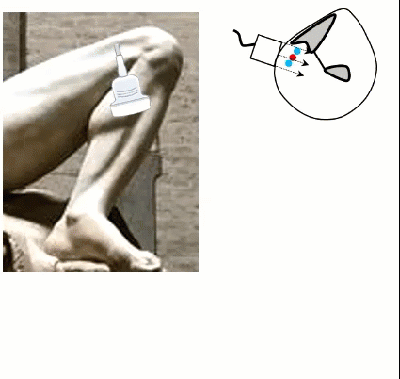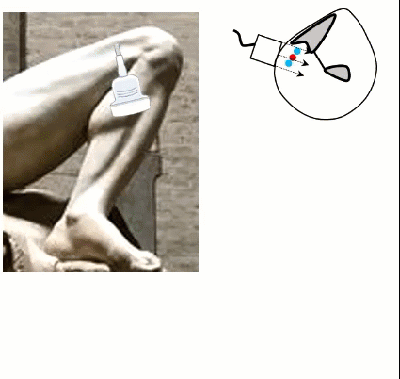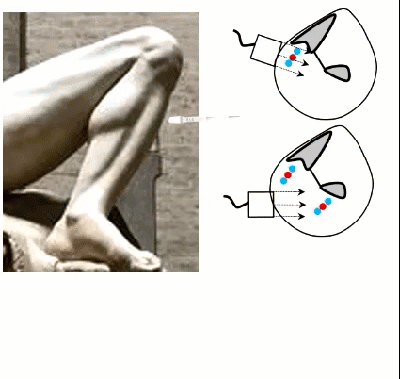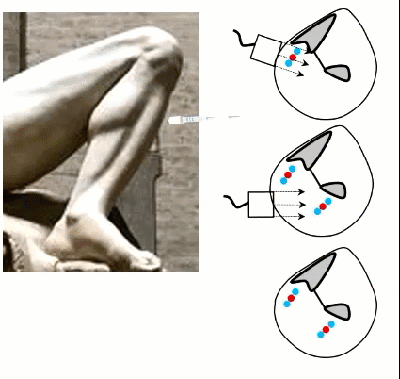
- Исследование в горизонтальном положении
- Для доступа к венам подколенной области из положения на спине пациента просят согнуть конечность на 90 градусов и ротировать ногу латерально (супинировать в бедре)
- Допускается также перевернуть пациента на живот с упором ступней на пальцы
- В подколенной области визуализируют ПкВ и суральные вены
- Подколенная артерия залегает глубже одноименной вены
- Дифференцировать МПВ и суральную вену помогает идущая параллельно вене суральная артерия
- 1-МПВ
- 2 – суральная вена
- 3 – ПкВ
- 4 – ПкА

- Исследование поверхностных вен голени
- Начинают исследование с выведения БПВ, учитывая особенность ее хода в дистальном отделе – огибает спереди медиальную лодыжку
- Прослеживают БПВ в проксимальном направлении вплоть до впадения вены Леонардо (А – Задняя ветвь БПВ (вена Леонардо)
- После нахождения вены Леонардо начинают поиск перфорантов медиальной группы:
- 1 – Кокетт I (7 см)
- 2 – Кокетт II (14 см)
- 3 – Кокетт III (18 см)
- 4 – Шерман (средняя треть голени)
- 5 – Бойд (10 см ниже коленного сустава)

- Проекция глубоких вен совпадает с проекцией артерий (УЗ симптом «строя»)
- ЗББВ (vv. tibialis posterior) лоцируют из переднемедиального доступа между большеберцовой костью и икроножной мышцей
- МБВ (vv. peroneae) лоцируют из этой же позиции, смещая датчик к икроножной мышце и ориентируя скан в направлении малоберцовой кости
- ПББВ (vv. tibialis anterior) визуализируют из передне-латерального доступа между большеберцовой и малоберцовой костями.
Дополнительный материал
Анатомия вен нижних конечностей
- Поверхностные – подкожные:
- Подошвенная венозная сеть
- Тыльная венозная дуга стопы
- Тыльные плюсневые вены
- Большая подкожная вена
- Малая подкожная вена
- Глубокие:
- Пальцевые вены
- Подошвенные вены
- Тыльные плюсневые вены, образуют дугу стопы
- Задние большеберцовые вены
- Подколенные вены
- Бедренные вены
- Отток венозной крови от нижних конечностей
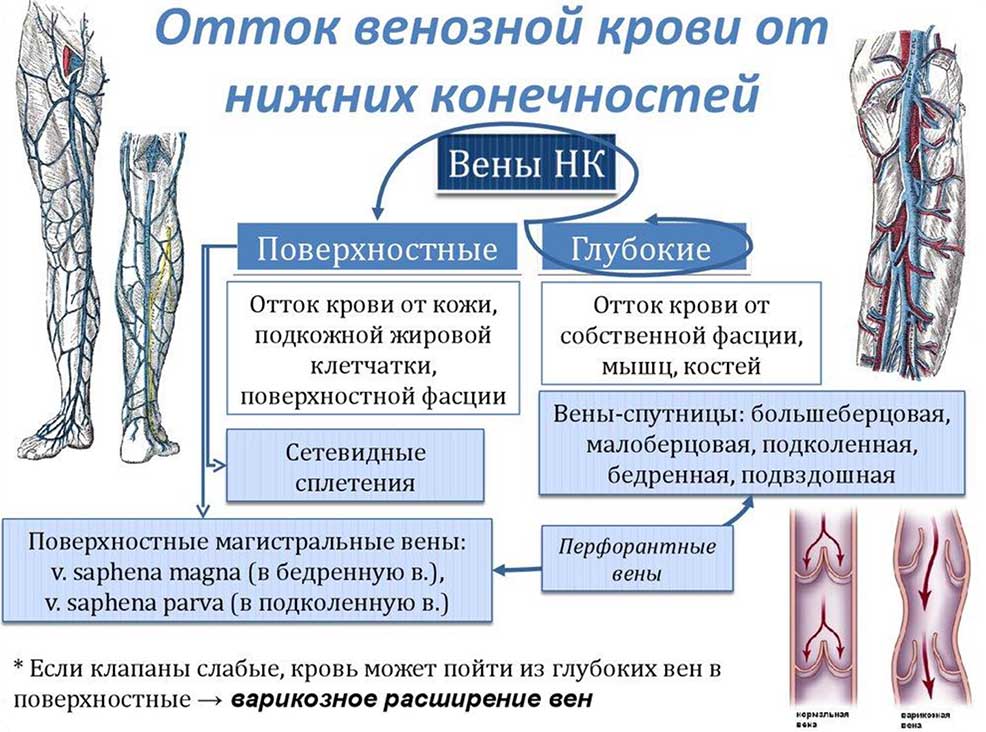
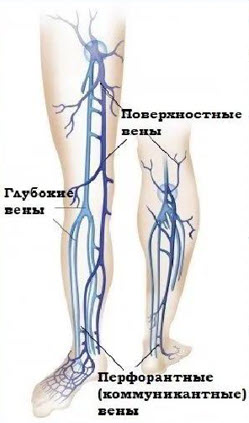
- Перфорантные вены (коммуниканты) – тонкостенные венозные сосуды, соединяющие систему поверхностных и глубоких вен и обеспечивающие однонаправленный ток крови из поверхностных вен в глубокие
- Различают несколько основных топографических групп коммуникантных вен: медиальные, латеральные и задняя
- На голени и бедре медиальные и латеральные группы вен подразделяются на три подгруппы (передняя, промежуточные, задняя)
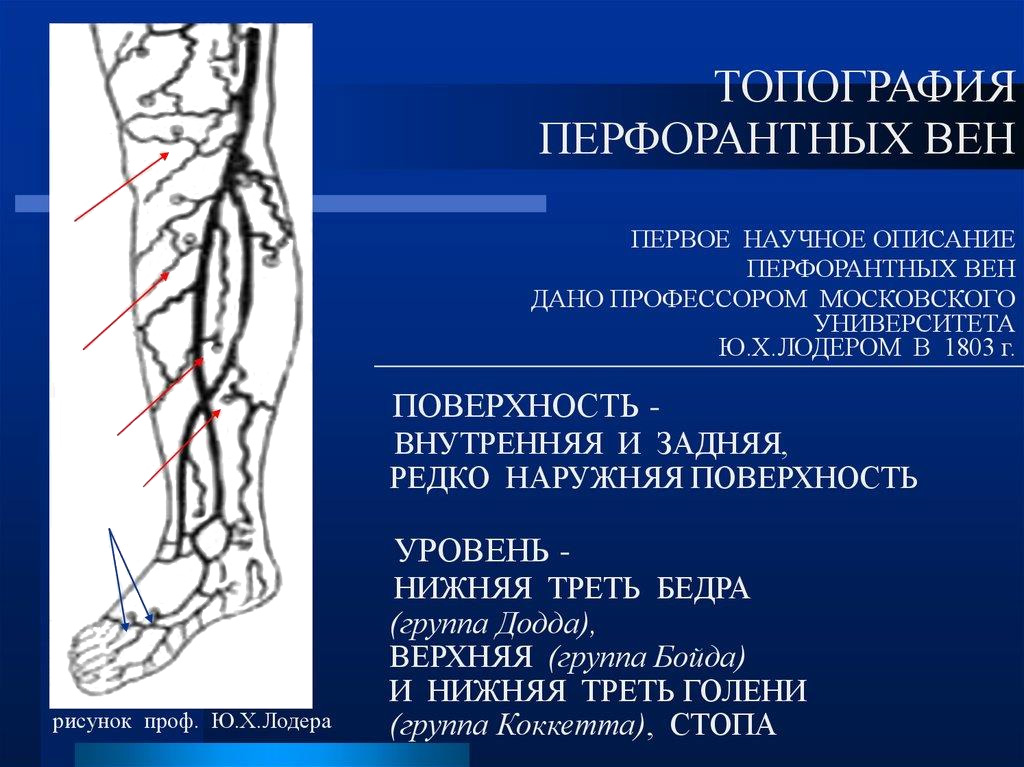
- В практической хирургии наиболее известны (из-за частого их поражения) коммуникантные вены медиальной поверхности ног: в нижней трети голени это вены Кокетта, в верхней трети – вены Бойда, а в нижней трети бедра – вены Додда
- Топография перфорантных вен
- Основные перфоранты
- Формирование подкожных и глубоких вен голени
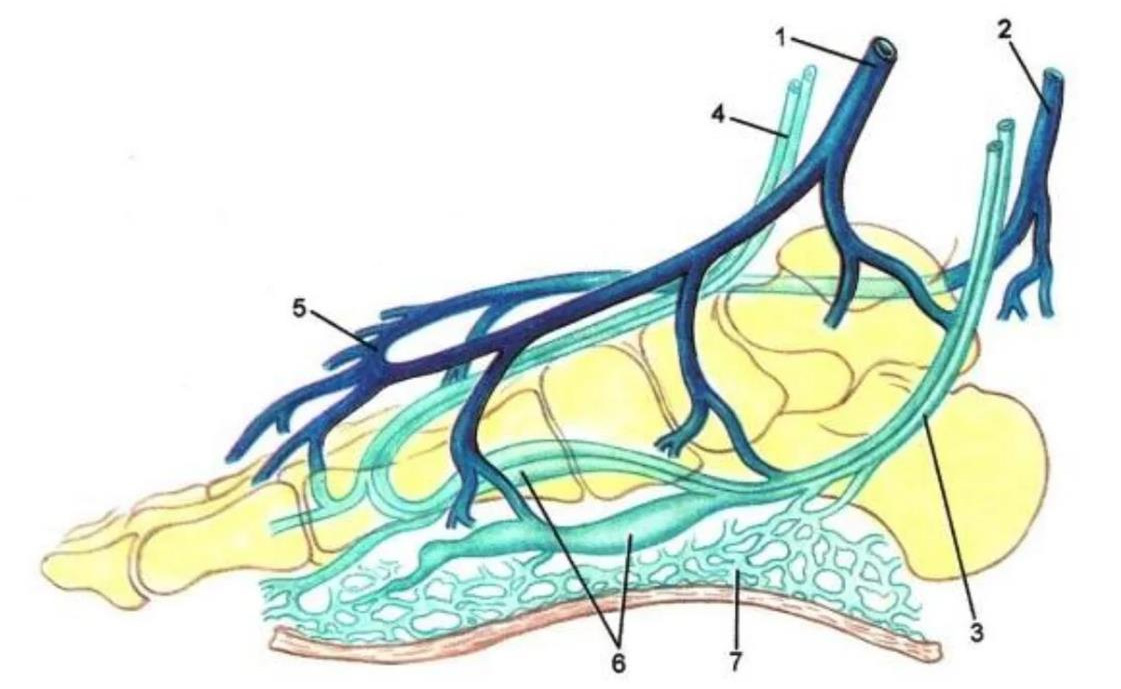
1 – большая подкожная вена; 2 – малая подкожная вена; 3 – задние большеберцовые вены; 4 – передние большеберцовые вены; 5 – венозная дуга тыла стопы; 6 – подошвенные вены; 7 –подошвенное венозное сплетение
- Перфорантные вены
- наиболее многочисленны в области стопы и голени
- кровь по коммуникантным венам направляется из поверхностных вен в глубокие
- перфорантные вены стопы обеспечивают возможность кровотока в обоих направлениях 50% перфорантных вен стопы не содержат клапанов
- Варианты СФС
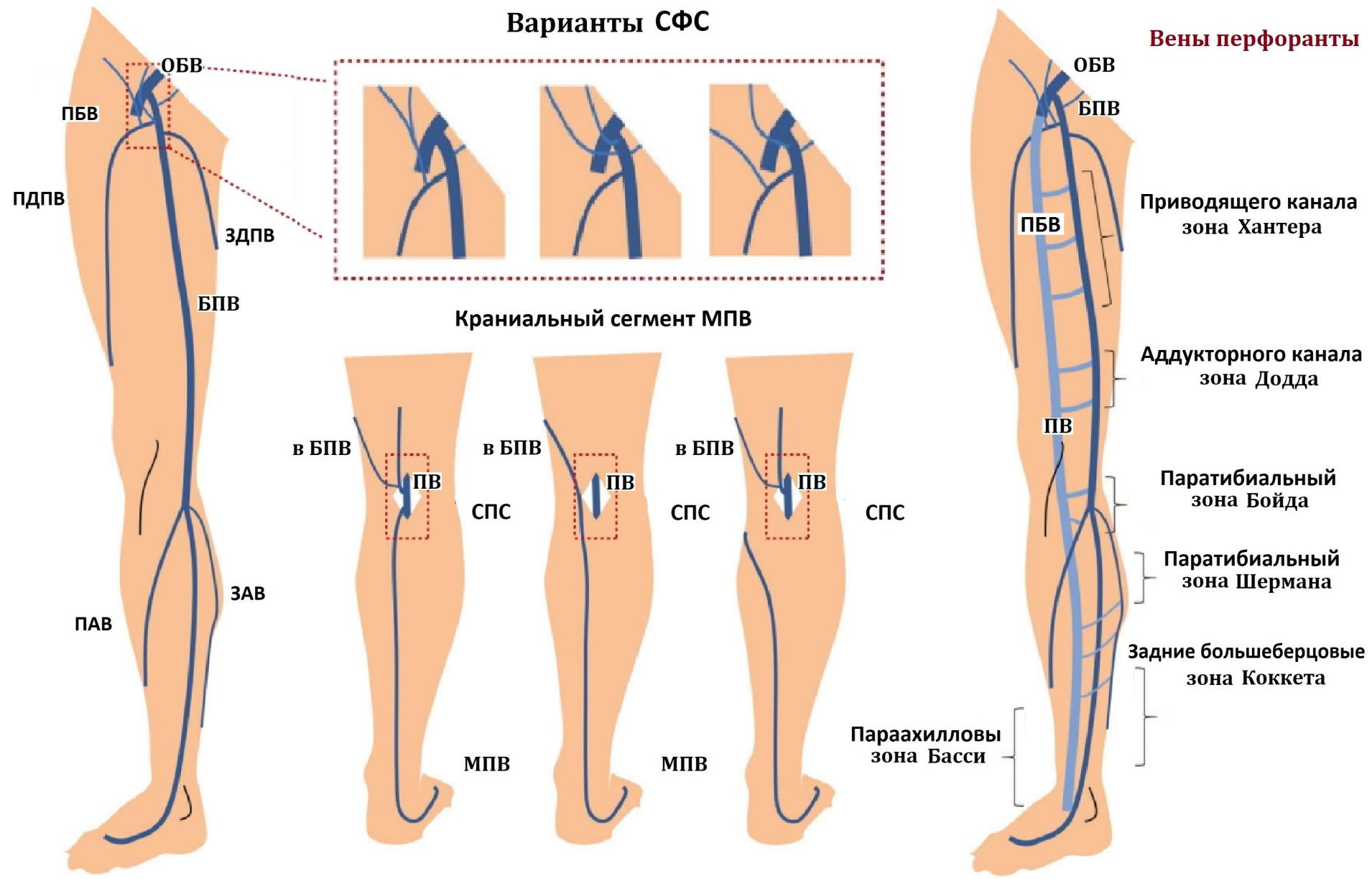
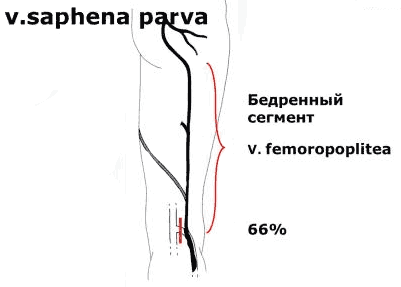
- Бедренно-подколенный венозный сосуд или вена Джиакомини (v. Femoropoplitea), крупнейший постоянный приток большой поверхностной вены
- Суральные мышечные вены и венозные синусы
- Это вены, расположенные в толще камбаловидной и икроножной мышцы
- Вены являются важным звеном венозного кровотока в области голени и во всей конечности:
- их травматические повреждения нередко вызывают последующие тяжелые поражения глубоких магистралей
- часто локализуются бессимптомные и эмбологенные тромбы
- Диаметр (до 1,5-2 см) и тонкую стенку. Это явилось основанием для введения специального термина «венозные синусы голени». Их основная локализация – толща камбаловидной мышцы
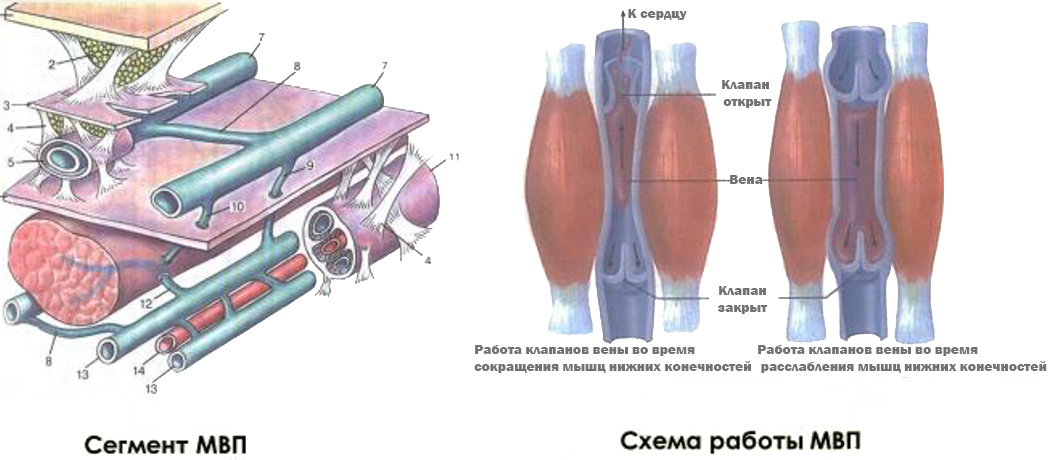
- Механизмы венозного оттока из нижних конечностей
- Функция клапанного аппарата вен
- Работа «мышечной помпы»
- Остаточное артериальное давление после прохождения крови через систему микроциркуляции (vis a tergo)
- Пульсация соседних артерий
- Присасывающее действие грудной клетки и диафрагмы при дыхании, правых отделов сердца в фазу диастолы (vis a fronte)
- Присасывающее действие сердца во время диастолы
- Венозный тонус
- Гравитационный фактор
- Присасывающее действие сердца и грудной клетки в обеспечении венозного оттока (Vis a fronte)
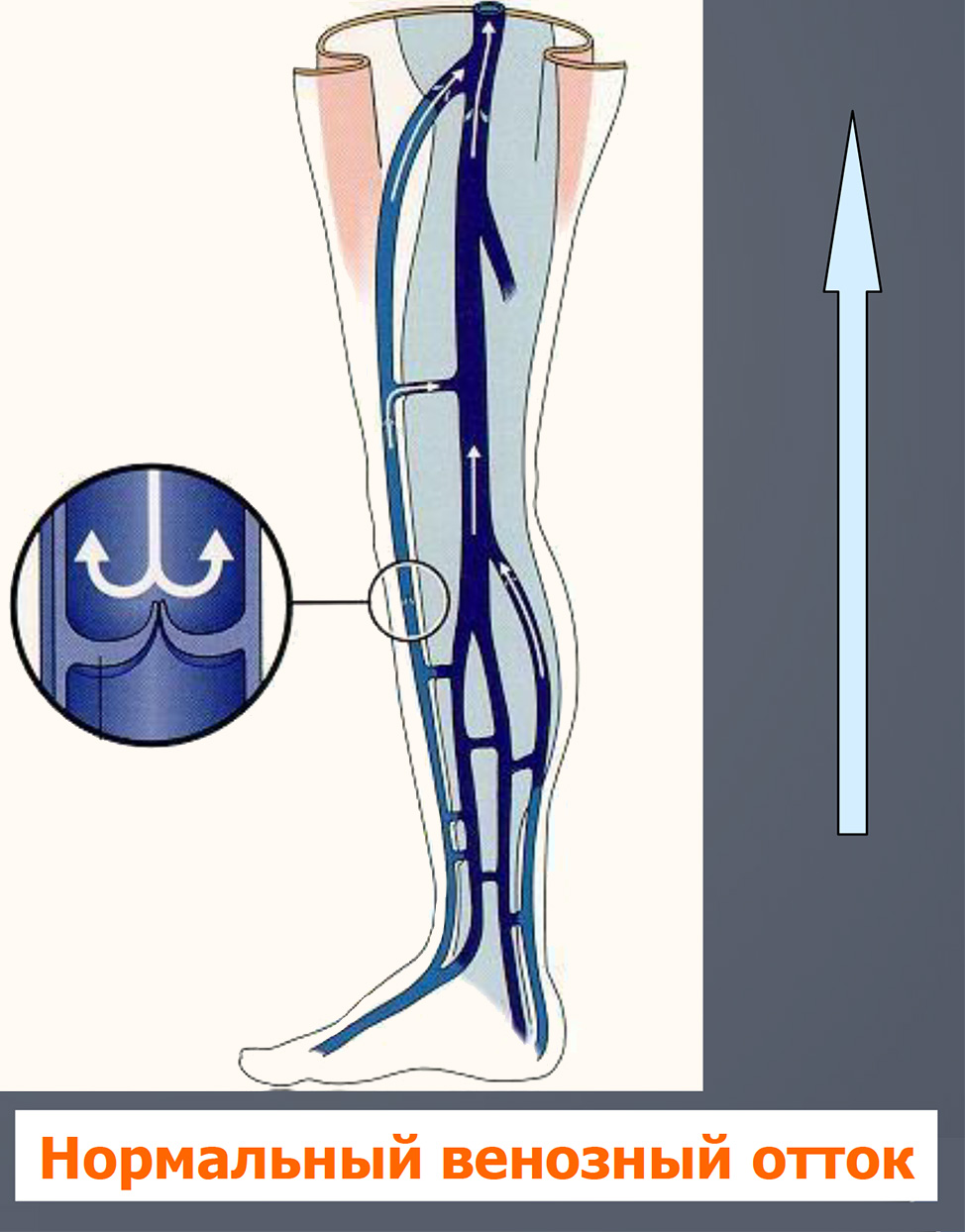
- Венозные клапаны
- Расположены на всем протяжении вен нижних конечностей
- При нормальном венозном возврате ток крови всегда однонаправленный, восходящий
- Венозные клапаны предотвращают обратный ток крови книзу
- Мышечная помпа голени обеспечивает снижение венозного давления в ортостазе до 30-40 мм Hg
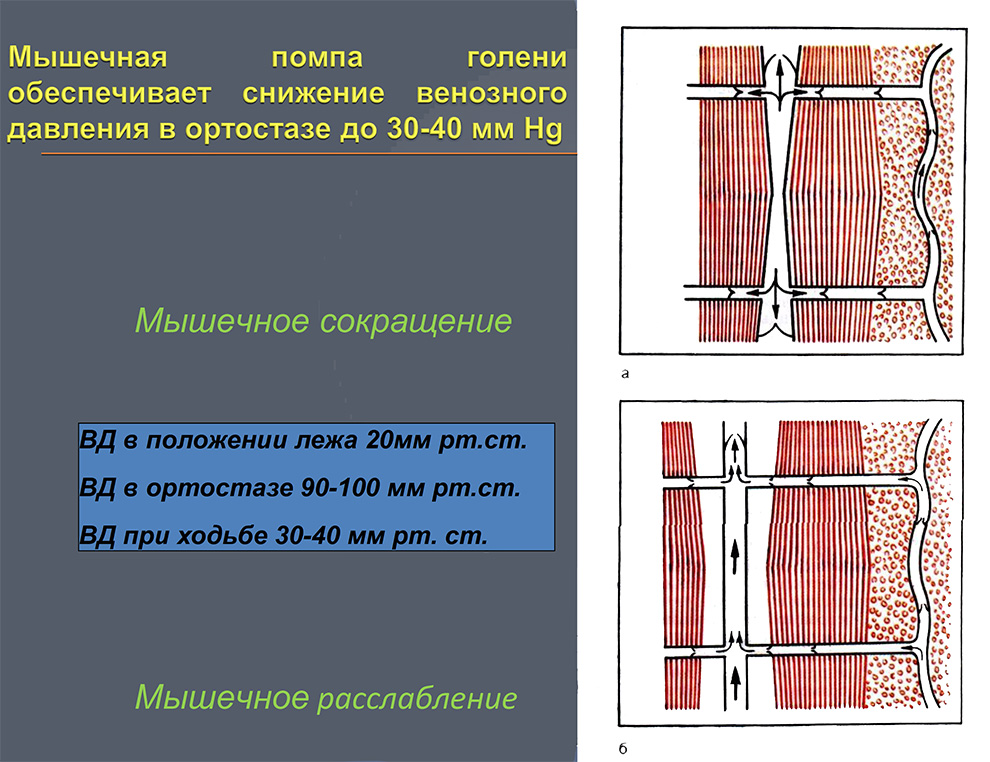
- Мышечно-венозная помпа голени – один из основных факторов венозного возврата (периферическое «сердце»)
Интернет-магазин медицинской литературы
Бесплатные лекции для врачей. Удобным списком
Покупайте книги по УЗИ сосудов с доставкой по Москве и всему миру
-
В руководстве представлена современная неинвазивная диагностика в клинической практике, основанная на ультразвуковых методах исследования, у пациентов с патологией органов брюшной полости, поверхностных органов, при травмах у взрослых и детей. Целью авторов было описание комплексного обследования, объединяющего современные диагностические подходы, с применением ультразвуковых технологий.
5 481 Р
-
Руководство освещает основные аспекты ультразвуковой диагностики патологии брахиоцефальных артерий. Его цель и задача – помочь врачу правильно определить не только показания к ультразвуковому исследованию каротидного русла, но и выделить группу пациентов, которым показано хирургическое вмешательство на месте, не прибегая к дополнительным методам диагностики, оптимизировав выбор пациентов для госпитализации в стационар.
1 783 Р
-
Уникальный учебник. С помощью специального приложения, установленного на смартфон, можно оживлять иллюстрации, которые объясняют процесс ультразвукового исследования вен нижних конечностей с момента включения ультразвукового сканера.
Опытные специалисты ультразвуковой диагностики найдут много нового для себя, ведь двух одинаковых ультразвуковых картинок не существует! Книгу можно считать №1 и пока в медицине нет подобных атласов.2 751 Р
-
Когда врач решает освоить УЗИ вен нижних конечностей, первое, с чем он сталкивается — их анатомия представляет собой сеть, в которой легко запутаться. Кроме этого, в венах есть правильное направление течения крови, а есть неправильное — рефлюкс, и его нужно уметь определять в нужных местах. Кроме рефлюксов, в венах встречается опасное состояние — тромбоз. Нужно уметь разбираться, где ситуация критическая и с тромбом нужно срочно что-то делать, а где — ничего страшного, больному можно улыбнуться и сказать: «пройдет само». Кроме этого, в венах (в отличие от артерий) очень выражена индивидуальная изменчивость, нет понятия «нормальных» размеров и «гемодинамически значимого стеноза».
1 598 Р
-
В книге внимание уделено описанию результатов дуплексного сканирования пациентов многопрофильной клиники с разнообразной сосудистой патологией. Авторы руководствовались стремлением облегчить работу врачей-исследователей, поделившись принципами и подходами к проведению дуплексного сканирования сосудов с формированием заключений.
3 373 Р
-
В работе отражены актуальные на момент издания нормативы и критерии диагностики основных патологических состояний, оцениваемых при помощи эхокардиографии. Для удобства восприятия материал представлен в виде таблиц, схем и диагностических алгоритмов. На каждой странице указаны источники литературы. Книга предназначена специалистам в области эхокардиографии, ультразвуковой и функциональной диагностики, кардиологам, сердечно-сосудистым хирургам, терапевтам, педиатрам и студентам высших медицинских учебных заведений.
1 984 Р
-
Книга посвящена вопросам ультразвуковой диагностики хронических заболеваний вен нижних конечностей. Со времени выхода первого издания этой книги подходы к лечению значительно изменились, появились новые технологии, требующие выработки современных принципов проведения ультразвукового исследования и интерпретации его результатов.
4 340 Р
-
Руководство предлагает краткие тексты, ультразвуковые изображения с соответствующими фотографиями трупов, цветные анатомические и технические иллюстрации, которые дадут читателям прочную основу в области методик проведения УЗИ и знания региональной ультразвуковой анатомии.
6 469 Р
-
В книге отражены современные взгляды на артериальные и венозные дисциркуляции головного мозга. Представлена концепция о ведущей роли артериовенозного дисбаланса при некоторых формах головных болей, в формировании структурной патологии мозга. Впервые представлена классификация патологии брахиоцефальных вен, подробно описана ультразвуковая диагностика нарушений церебрального венозного кровотока.
1 335 Р
-
Подробно иллюстрирован алгоритм ультразвукового исследования артерий и вен нижних конечностей. Внимание уделено описанию результатов дуплексного сканирования пациентов многопрофильной клиники с разнообразной сосудистой патологией.
2 608 Р
-
УЗИ диагностика патологии брахиоцефальных артерий. Патологии аорты, артерий нижних конечностей, висцеральных ветвей аорты. Ультразвуковая диагностика патологии системы нижней полой вены. Системные васкулиты
3 990 Р
-
Доступно и наглядно. Экстракардиальные сосуды. Интракардиальные сосуды. Артерии нижних конечностей. Комплексные критерии для классификации стеноза внутренней сонной артерии.
1 590 Р
-
Комплекс кратких и четко сформулированных предложений по неинвазивной диагностике артериальной патологии нижних конечностей. Методика комплексного ультразвукового обследования, основанная на использовании диагностических преимуществ ультразвуковой допплерографии и дуплексного сканирования с цветовым картированием кровотока
1 480 Р
-
Концепция комплексного ультразвукового обследования мозгового кровообращения, представлен алгоритм обследования брахиоцефальных артерий и вен. Рассматриваются критерии гемодинамической значимости поражений и требования к их исследованию.
1 480 Р
-
Концепция комплексного обследования брахиоцефальных сосудов (артерий и вен). Ультразвуковое обследование брахиоцефальных вен. Требования к ультразвуковой диагностике брахиоцефальных сосудов
3 390 Р
-
Рассмотрены все основные аспекты практического освоения материала для проведения ультразвуковых исследований в I, II и III триместрах беременности. Уделено внимание аспектам ультразвукового исследования при многоплодной беременности. Отдельная глава посвящена базовым вопросам проведения ультразвукового исследования в гинекологической практике.
5 733 Р
-
Приведена методика проведения исследований и правила измерений. Также рассмотрены вопросы ультразвуковой диагностики заболеваний, обусловленных нарушениями артериального и венозного кровообращения верхних конечностей, в том числе при формировании артериовенозной фистулы как постоянного сосудистого доступа для проведения программного гемодиализа.
2 608 Р
-
Простые, наглядные иллюстрации и понятный язык изложения материала делают издание практичным и легким для усвоения. Каждая глава содержит поэтапный план исследования, дополненный схемами и иллюстрациями высокого качества. Издание дополнено главами по сканированию молочной железы, скелетно-мышечной системы и целенаправленному УЗИ при травме.
4 171 Р
-
Книга содержит высокоинформативные иллюстрации, наглядно демонстрирующие возможности ультразвука при различной сосудистой патологии и потенциал современной хирургии в ликвидации выявленных поражений. Приведены фрагменты клинических рекомендаций по диагностике и лечению ряда сосудистых заболеваний, что позволяет лучше оценить место и значение ультразвукового исследования в клинической практике.
6 052 Р
-
Рассматриваются вопросы ультразвуковой диагностики венозных тромбозов с атипичным источником формирования как причины диагноза «ТЭЛА из неясного источника». Подробно описаны принципы динамического ультразвукового исследования, в том числе при хирургической профилактике тромбоэмболии легочной артерии. В главе, посвященной частным случаям венозных тромбозов, рассматриваются вопросы диагностики данной патологии интервенционного генеза. В издании приведены клинические примеры, а также иллюстрированные и дополненные комментариями протоколы ультразвукового исследования при различных вариантах венозных тромбозов.
4 068 Р
-
Заболевания атеросклерозом и хронические заболевания вен нижних конечностей. Клинические ситуации позволяющие расширить возможности ультразвуковой диагностики в ангиологии
3 080 Р
-
Допплеровское внутриутробное обследование плодов с задержкой развития. Доброкачественные и злокачественные поражения придатков матки. УЗИ органов брюшной полости. УЗИ в педиатрической практике. Ультразвуковое исследование сосудов
3 043 Р
-
Данная книга представляет собой собрание ультразвуковых изображений, выполненных в В-режиме, и допплеровских изображений, снабженных описаниями и комментариями. Также в издании представлен ряд примеров применения ультразвукового исследования с усилением контрастности.
3 690 Р
-
В книги рассмотрены тромбозы глубоких и подкожных вен, хронической венозной недостаточности, ангиодисплазии, содержат большое количество авторских ультразвуковых изображений, клинических примеров. Все принципы проведения исследований и критерии патологии, изложенные в руководстве, основываются на актуальных российских и международных клинических рекомендациях.
2 519 Р
-
Подробно изложены основные принципы трансторакального ультразвукового исследования магистральных коронарных артерий, включая методические и технические особенное визуализации, обсуждены параметры ламинарного, турбулентного и коллатерального коронарного кровотока, способы оценки и алгоритмы диагностики коронарных стенозов и окклюзий.
3 565 Р
-
Представлены основные принципы УЗ-диагностики, а также базовые сведения о цереброваскулярных заболеваниях. Детально описаны и проиллюстрированы анатомия, патология и патофизиология артерий головы и шеи. Кроме того, подробно освещены и другие методы визуализации сосудов (в частности, КТ и МРТ с контрастированием).
4 803 Р
-
Грамотное ведение ребенка в раннем возрасте с использованием скрининговой нейросонографии. При неврологической патологии нейросонография используется как основной метод лучевой УЗИ диагностики.
3 207 Р
-
Содержание книги. Сосуды и нервы переднего средостения.
Сосуды и нервы заднего средостения. Поверхностные сосуды и нервы шеи. Глубокие сосуды и нервы шеи (1-е занятие). Глубокие сосуды и нервы шеи (2-е занятие).
Поверхностные сосуды и нервы головы. Глубокие сосуды и нервы головы (1-е занятие).
Глубокие сосуды и нервы головы (2-е занятие). Сосуды и нервы подмышечной полости и плеча.
Сосуды и нервы предплечья. Сосуды и нервы кисти.1 607 Р
-
Все аспекты применения допплеровских ультразвуковых исследований, такие как ультразвуковое исследование сосудов головного мозга, артерий и вен верхних и нижних конечностей, сосудов брюшной полости и малого таза у мужчин и женщин.
4 790 Р
-
Раздел головной мозг: Венозная ангиома. Мальформация вены Галена. Церебральная артериовенозная мальформация. Гемангиобластома. Интракраниальный васкулит. Раздел голова шея: Опухоль каротидного гломуса. Гигантоклеточный артериит. Тромбоз яремной вены. Стеноз экстракраниального сегмента сонной артерии
2 522 Р
-
Важнейшие сведения о технике исследования, ультразвуковых критериях нормы и патологии кровеносных сосудов, основанные на международных согласительных документах и практическом опыте
3 887 Р
Система нижней полой вены собирает кровь из нижней половины тела и нижних конечностей человека, являясь чрезвычайно важным отделом всей венозной системы. Различают три типа изменчивости вен нижних конечностей: а) тип неполной редукции; б) тип крайней степени редукции и в) промежуточный тип (Шевкуненко В.Н., 1951). Различают систему поверхностных и глубоких вен этой области. В поверхностной венозной системе доминирует промежуточный тип строения вен, для глубоких вен наиболее характерна магистральная форма, являющаяся результатом крайней степени редукции первичной венозной сети. Глубокие вены представлены двумя равноценными стволами с малым числом анастомозов между ними. Промежуточная форма занимает среднее положение (Рисунок 1, 2). Анатомическая особенность вен нижних конечностей представлена в классификации Международного объединенного совета сосудистых хирургов ‑ С.Е.А.Р. (1995). Согласно этой классификации вены нижних конечностей разделяют на четыре системы: 1 ‑ поверхностная; 2 ‑ система глубоких вен; 3 ‑ коммуникантные (перфорантные) вены и 4 ‑ мышечные вены. Физиологические и патофизиологические процессы взаимосвязано протекают не только в зависимости от локализации соответственно этой классификации, но и имеют клинико-диагностические особенности в каждом сегменте конечности (стопа, голень, бедро).

Рисунок 1 Типы изменчивости поверхностных вен нижних конечностей (Шевкуненко В.Н., 1949)
а – магистральный тип
б – промежуточный тип
в – рассыпной тип

Рисунок 2 Типы изменчивости глубоких вен нижних конечностей
( Шевкуненко В.Н., 1949)
а – магистральный тип;
б – промежуточный тип;
в – рассыпной тип.
Вены стопы являются истоками нижней полой вены. Они образуют две сети – кожную венозную подошвенную сеть и кожную венозную сеть тыла стопы. Общие тыльные пальцевые вены, входящие в состав кожной венозной сети тыла стопы, анастомозируя между собой, образуют кожную тыльную венозную дугу стопы. Концы этой дуги продолжаются в проксимальном направлении в виде двух продольных венозных стволов: латеральной краевой вены (v. marginalis lateralis) и медиальной вены (v. marginalis medialis). Продолжением этих вен на голени являются соответственно малая и большая подкожные вены (рис.3).
На подошвенной поверхности стопы выделяют подкожную венозную подошвенную дугу, которая широко анастимозирует с краевыми венами и посылает в каждый межпальцевой промежуток межголовчатые вены, которые анастомозируют с венами, образующими тыльную дугу. Глубокая венозная система стопы образуют две глубокие дуги – тыльную и подошвенную глубокие дуги. Поверхностные и глубокие дуги связаны многочисленными анастомозами. Из тыльной глубокой дуги формируются передние большеберцовые вены (vv. tibiales anteriores), а из подошвенной (vv. tibiales posteriores) — задние большеберцовые, принимающие малоберцовые (vv. peroneae) вены.

Рисунок 3. Венозная сеть тыла стопы и подошвенной поверхности
(Шевкуненко В.Н., 1949)
а – формирование большой подкожной вены
б- формирование малой подкожной вены
В наиболее крупных венах стопы имеются венозные клапаны. Поверхностная венозная система стопы связана с глубокой системой сосудами, не имеющими клапанов. Эта анатомическая особенность имеет немаловажное значение в клинической практике, так как введение различных лекарственных и контрастных веществ в поверхностные вены стопы в дистальном направлении обеспечивает беспрепятственное поступление их в глубокую венозную систему нижней конечности.
Венозная система голени представлена тремя парами глубоких вен передними и задними большеберцовыми и малоберцовой и двумя поверхностными стволами — большой и малой подкожными венами. Основную нагрузку в осуществлении оттока крови с периферии несут задние большеберцовые вены, в которые впадают малоберцовые вены и характер их поражения определяет степень выраженности клинических проявлений нарушений венозного оттока из дистальных отделов конечности.
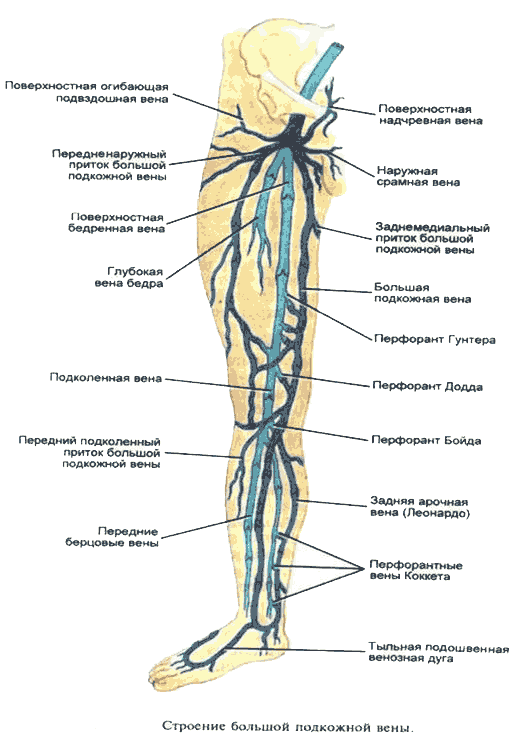
Большая подкожная вена нижней конечности (v. saphena magna), являясь продолжением медиальной краевой вены (v. marginalis medialis), переходит на голень по переднему краю внутренней лодыжки, проходит вдоль медиального края большеберцовой кости и, огибая медиальный мыщелок бедра, переходит в области коленного сустава сзади на внутреннюю поверхность бедра.
Малая подкожная вена (v. saphena parva) является продолжением наружной позадилодыжечной краевой вены стопы (v. marginalis lateralis). Проходя позади наружной лодыжки и направляясь кверху, малая подкожная вена сначала располагается по наружному краю ахиллова сухожилия, а затем ложится на его заднюю поверхность, приближаясь к средней линии задней поверхности голени. На границе средней и верхней третями голени малая подкожная вена проникает в толщу глубокой фасции и располагается между ее листками. Достигнув подколенной ямки, она прободает глубокий листок фасции и впадает в подколенную вену. Реже малая подкожная вена, проходя выше подколенной ямки, впадает в бедренную вену или притоки глубокой вены бедра, а иногда заканчивается в каком-либо притоке большой подкожной вены.
Поверхностные вены сообщаются с глубокими посредством перфорирующих вен или перфорантов (vv. perforantes). Первое описание перфорантных вен принадлежит русскому ученому Ю.Х. Лодеру (1803 г.). Он же впервые подразделил эти вены на: прямые, соединяющие основные стволы подкожных вен с глубокими, и непрямые, обеспечивающие связь притоков подкожных вен с глубокими венозными магистралями.
R. Linton (1938) определил прямые перфорантные вены, как связующие поверхностные вены с глубокими, а коммуникантные ‑ как вены, соединяющие поверхностные венозные сосуды с мышечными. Нередко в литературе и устной речи термины «перфоранты» и «коммуниканты» используются как равнозначные и употребляются произвольно. В отечественной литературе в настоящее время общепринято считать прямыми ‑ коммуникантные вены, впадающие в основные стволы глубоких вен; непрямыми ‑ коммуникантные вены, соединяющие поверхностные вены с мышечными притоками глубоких вен. Отделы коммуникантных вен на уровне прохождения (перфорации) собственной фасции голени называют перфорантными. Коммуникантные вены способствуют диффузии крови между различными осями или участками поверхностных вен в супраапоневротические пространства. При этом подразделение этих вен идет по основным топографическим группам ‑ медиальным, латеральным и задним.
В каждой нижней конечности описано до 155 перфорантов, называемых «постоянными» и выявляемых не менее чем в 75% исследований (Dortu J.A., 1994; Limborgh Van J., 1965). Связь между подкожными и глубокими венами осуществляется главным образом опосредованно через мышечные вены. Количество прямых коммуникантных вен на голени колеблется в пределах от 3 до 10. Непрямых коммуникантных вен гораздо больше (12-19), чем прямых (Костромов И.А., 1951, Веденский А.Н., 1983). На голени доминируют по своей частоте 3 вида перфорантов: нижние прободения (10-15 см выше внутренней лодыжки) ‑ вены Cockett; и верхние прободения (10-12 см ниже колена по его внутренней поверхности) ‑ вены Boyd, а также вены у истоков формирования дистальных венозных синусов икроножной мышцы — вены Leonard. Промежуточный перфорант ‑ на нижней границе прикрепления камбаловидной мышцы, известный под названием вены Sherman. На медиальной линии бедра группа перфорантов (Hunter) и перфоратор большого аддуктора (перфораторы Dodd). На дорсальной линии бедра располагается дорсальная группа подколенных перфораторов (перфораторы подколенной впадины и осевые перфораторы задней поверхности бедра, расположенные над подколенным ромбом); на боковой поверхности располагаются латеральные высокие и средние перфораторы бедра и голени, средние и низкие перфораторы малоберцовой кости.
Простейший комплекс вены-перфоратора представлен простой веной Coсkett. Она содержит: 1) сегмент супраапоневротический, берущий свое начало в ближайшей оси поверхностной вены; 2) сегмент трансапоневротический, перфорирующий поверхностный апоневроз через больший или меньший просвет, позволяющий в ряде случаев обеспечить расположение совместно с веной артериолы и ветви нерва; 3) сегмент субапоневротический, весьма быстро заканчивающийся в ближайшей оси глубокой вены; 4) клапанный аппарат, классически включающий 1-2 супра-апоневротических клапана, 1-3 субапоневротических клапана, обязательным элементом которых является наличие прикрепительного кольца, соответствующего утолщению венозной
стенки (Рисунок 4).

Рисунок 4 Перфорантная вена
1 –супраапоневротический сегмент
2 –трансапоневротический сегмент;
3 –субапоневротический сегмент.
Вариабелен и сам диаметр коммуникантных вен. По различным данным он колеблется от 0,1 до 4 мм. При патологических процессах эктазия коммуникантных вен может достигать 5-6 мм. С точки зрения практической хирургии, наиболее приемлема классификация французской школы флебологов, согласно которой перфорантные вены по величине и диаметру подразделяются на минимальные (1-1,5 мм), средние (2-2,5 мм) и объемные (3-3,5мм). Термин мегавена применяется для сосудов диаметром 4-5 мм. Называют их также перфорационными, комиссуральными и коммуникационными венами.
Благодаря последним анатомическим и эндоскопическим исследованиям венозной системы нижних конечностей появилась возможность отчетливо распознавать венозные клапаны, которые имеют вид прозрачной вуали и способны сопротивляться мощным гемодинамическим ударам грубых мышечных насосов. Количество, локализация и направленность створок клапанных структур вен также достаточно вариабельны. Утверждение, что все вены, связующие поверхностную и глубокую венозные системы имеют клапаны, пропускающие кровь только в глубину ‑ не может быть признано абсолютно достоверным, так как были выявлены бесклапанные коммуникантные вены на стопе и голени. В венах голени обнаружены клапаны, створки которых в одних случаях ориентированы в сторону поверхностных вен и в обратном направлении в других. Пассивно функционируя в зависимости от направленности кровотока, клапанный аппарат вен нижних конечностей предотвращает ретроградный сброс крови, защищая венулы и капилляры от резкого перепада давления при работе мышечно-венозных синусов стопы, голени и бедра, обеспечивая взаимную обусловленность локализации и функции клапанов.
Рассматривая хирургическую анатомию вен, следует особо остановиться на вопросе о мышечных синусах и их роли в физиологии и патофизиологии кровообращения нижних конечностей. С тех пор, как H. Dodd и F. Coсkett ввели термин «венозные синусы» их изучению было посвящено большое количество исследований. Одни исследователи представляют эти структуры в качестве коммуникантных вен, образующих подфасциальную межуточную сеть, другие считают их собирающими резервуарами «мышечно-венозной помпы», подчеркивая этим возможность образования в них тромбов. Описывают их и как дуги, соединяющие дистальные и проксимальные концы глубоких магистральных вен. Работами А.Н. Веденского с соавторами в этот вопрос была внесена дополнительная информация. В настоящее время, венозными синусами, называют внутримышечные вены голени, отличающиеся своей веретенообразной формой, наибольшим диаметром в средней части синуса и сужением выносящего ствола. В ходе исследования венозных синусов, было доказано, что они представляют собой внутримышечные вены, расположенные в обеих головках икроножной, камбаловидной и длинной малоберцовой мышц, отличающихся своей веретенообразной формой, наибольшим диаметром в средней части синуса и сужением выносящего ствола. Эти венозные синусы тонкостенны, содержат многочисленные клапаны, имеют через непрямые коммуникантные вены обильные связи с внутримышечными венами и поверхностной венозной системой. Их множественные клапаны располагаются плотнее в дистальных отделах синусов, где среднее расстояние между клапанами 14,6+0,18мм. Размеры венозных синусов у человека зависят от возраста, пола, роста пациента, а также от степени развития мышечной системы (рисунок 5).

Рисунок 3 Венозные синусы голени.
Наиболее вариабельными являются синусы камболовидной мышцы. В большинстве наблюдений (57%) они, как и синусы икроножной мышцы, имеют магистральную форму строения. Как правило, это 2-4 довольно крупных ствола диаметром 4,3-4,8 мм в самой широкой их части, формирующиеся в толще камбаловидной мышцы и впадающие под разными углами в малоберцовые, реже в задние большеберцовые и подколенную вены. Диаметр стволов синуса у устья в 1,5-2 раза меньше максимального диаметра синуса. Для синусов этой локализиции характерно наличие двух форм: с замкнутой (18%) и открытой (82%) дугой. В первом случае один из синусов начинается, как правило, крупной ветвью 3,5-4 мм в диаметре от задней большеберцовой вены в нижней трети голени. По нашим данным, в 38% наблюдений в место соединения синуса с задней большеберцовой веной впадала коммуникантная вена несколько меньшего диаметра. Распологаясь вдоль и в толще камбаловидной мышцы, этот синус приобретает характерную веретенообразную форму и, впадая в берцовые вены в верхней трети голени, создает как бы окольный путь оттока крови в виде замкнутой дуги (рисунок 6).

б 
Рисунок 4 Магистральная форма венозного синуса камбаловидной мышцы с открытой и замкнутой дугой
а, в – замкнутая дуга венозного синуса камбаловидной мышцы;
б – открытая форма венозного синуса;
1 – подколенная вена;
2, 3 – венозные синусы;
г – флебограммы открытой (1) и замкнутой (2) дуги синусов голени;
Для синусов открытого типа истоками являются коммуникантные вены нижней трети внутренней поверхности голени, имеющие диаметр 2-3 мм. Сетевидная форма строения синусов камбаловидной мышцы (13% наблюдений) представлена, обычно, 8-12 одиночными, реже парными стволами от 1 до 5 см в длину с многочисленными связями между собой в виде аркад. Примерно одинаково часто эти синусы впадают в задние большеберцовые и малоберцовые вены в средней и верхней третях голени. Промежуточная форма синусов включает признаки магистральной и сетевидной форм. Она имелась в 30% наблюдений, когда помимо 1-2 крупных венозных стволов, формирующих дуги открытого или закрытого типов (от 8 до 15 см в длину), определялось 5-8 коротких одиночных стволов (от 1 до 4 см). Крупные стволы впадают в берцовые вены голени под острым углом, короткие, как правило, – под углом, близким к прямому (рисунок 7).

Рисунок 5 Сетевидная и смешанная формы венозных синусов камбаловидной мышцы
а – сетевидная форма;
б – смешанная форма;
в – флебограммы сетевидной (1) и смешанной (2) форм венозных синусов голени.
Мышечные пучки охватывают мышечные синусы спиралевидно под острым углом. В дистальных отделах синусов этот угол приближается к 40-45°. В проксимальных отделах, угол уменьшается до 30-23°, что имеет значение в физиологии механизмов компрессии синусов при мышечном сокращении. Сужение синусов на выходе способствует ускорению кровотока, а большое число клапанов обеспечивает его центростремительное направление. При расслаблении мышцы синус растягивается, что приводит к подсасыванию крови из коммуникантных вен и мышечных притоков.
Синусы медиальной и латеральной головок икроножной мышцы и длинной малоберцовой мышцы имеют аналогичную структуру (рисунок 8).

Рисунок 6 Венозный синус длинной малоберцовой мышцы
1 – подколенная вена
2 – венозные синусы длинной малоберцовой мышцы;
3 – задняя большеберцовая вена.
При исследовании нижних конечностей нефиксированных трупов, страдавших варикозной болезнью, выявлена отчетливая закономерность в изменении формы и структуры синусов голени. Эти изменения выражаются в сглаженности веретенообразной формы синуса за счет эктазии общего выносящего коллектора и расширении дистального отдела синуса или сочетания этих изменений.
Классификация мышечно-венозных синусов голени
(А.Н. Веденский, А.И. Грицанов, Ю.М. Стойко и соавторы 1994 г.):
Синусы икроножной мышцы:
А) медиальная головка – магистральная форма;
Б) латеральная головка – магистральная форма;
Синусы камбаловидной мышцы:
А) магистральная форма: – с открытой дугой;
– с замкнутой дугой;
Б) сетевидная форма;
В) промежуточная форма: – с открытой дугой;
– с замкнутой дугой;
Синусы длинной малоберцовой мышцы:
А) магистральная форма.
Мышечно-венозные синусы являются важнейшим элементом «мышечно-венозной помпы» голени. Благодаря их работе, нивелируется ортостатическая венозная гипертензия в этом отделе системы нижней полой вены.
Подколенная вена – представляет собой короткий ствол, образованный путем слияния глубоких вен голени на 3-8 см ниже головки малоберцовой кости. На своем протяжении, кроме малой подкожной вены, она принимает парные вены коленного сустава. Проникнув в бедренно-подколенный канал через его нижнее отверстие, она получает название бедренной вены.
Богатые венозные сплетения суставов также играют важную гемодинамически значимую роль, являясь связующим звеном между мышечно-венозными структурами стопы, голени и бедра. Ультрасонографическое исследование потоков крови по большой подкожной и смежным ей венам в области лодыжки при активных и пассивных движениях в голеностопных суставах показывают, что такие движения имеют существенное влияние на скорости потока крови через смежные вены.
Бедренная вена подразделяется на поверхностную (v. femoralis superficalis), которая расположена дистальнее, и общую (v. femoralis communis), расположенную проксимальнее впадения глубокой вены бедра. Глубокая вена бедра (v. profunda femoris), самый дистальный из крупных притоков бедренной вены. Она впадает в бедренную вену в среднем на 6-8 см ниже паховой связки. Ниже устья глубокой бедренной вены обычно впадают две вены-спутницы (параартериальное венозное русло). На отрезке между устьями глубокой бедренной и большой подкожной вен нижней конечности бедренная вена принимает медиальную и латеральную окружающие бедро вены. Медиальная окружающая бедро вена расположена проксимальнее латеральной. Она может впадать на уровне устья большой подкожной вены и даже выше его.
Большая подкожная вена бедра может быть представлена 1-3 стволами. По данным разных авторов, удвоение большой подкожной вены наблюдается в 5-25 % случаев. Устье большой подкожной вены (сафено-феморальный анастомоз) находится в области овальной ямки, где терминальный отдел ее перегибается через край серповидного отростка широкой фасции бедра, прободает lamina crubrosa и впадает в бедренную вену. По данным В.Н. Шевкуненко (1933), сафено-феморальный анастомоз может находиться на расстоянии от 2 до 6 см ниже пупартовой связки. На голени вена располагается во втором листке поверхностной фасции. На бедре вена нередко интимно связана фиброзными пучками с широкой фасцией бедра. На всем протяжении в большую подкожную вену впадает множество венозных притоков, собирающих кровь не только от нижней конечности, но и от наружных половых органов, передней брюшной стенки, кожи и подкожной клетчатки ягодичной области. Число, диаметр и направление этих притоков весьма вариабельны, что в совокупности определяет сетевидное или магистральное строение подкожной венозной сети. В терминальный отдел большой подкожной вены впадают 5 довольно постоянных венозных стволов: 1) наружная срамная вена (v. pudenda externa); 2) поверхностная надчревная вена (v. epigastica superficalis); 3) поверхностная вена, окружающая подвздошную кость (v. cirumflexa ilei superficialis); 4) задне-медиальная вена, или добавочная медиальная подкожная вена (v. saphena accesoria medialis); 5) передне-латеральная вена, или добавочная латеральная подкожная вена (v. saphena accessoria lateralis) (рисунок 9).

Рисунок 7 Формирование пучка Дельбе
1 – наружная срамная вена;
2 – поверхностная надчревная вена;
3 – поверхностная вена, окружающая подвздошную кость;
4 – добавочная медиальная подкожная вена;
5 – добавочная латеральная подкожная вена.
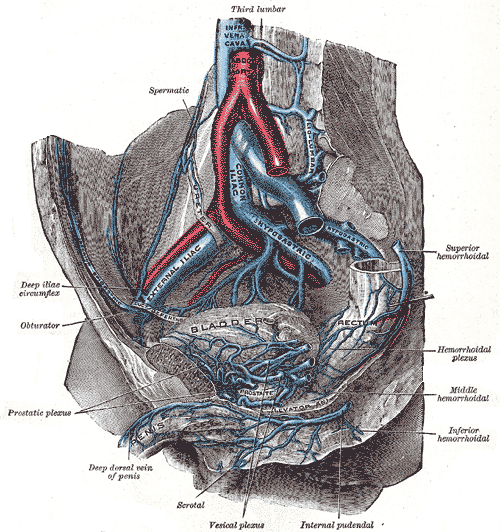
Притоки бедренной вены имеют обширные связи с системой подвздошных вен. Непосредственным продолжением бедренной вены, выше пупартовой связки является наружная подвздошная вена, в которой обычно имеется один клапан, располагающийся тотчас ниже впадения внутренней подвздошной вены. Притоками наружной подвздошной вены являются: нижняя надчревная и глубокая окружающая подвздошную кость вены. На уровне подвздошно-крестцового сочленения, соответствующей стороны наружная подвздошная вена сливается с внутренней подвздошной, образуя общую подвздошную вену.
Наружная подвздошная вена является основной магистралью, обеспечивающей венозный отток из нижней конечности, а внутренняя служит основным коллектором, собирающим кровь из сосудов стенок таза и тазовых органов. Поэтому притоки ее делятся на пристеночные и внутренностные.
Пристеночными притоками являются: 1) подвзошно-поясничная вена (v. ileolumbalis), собирающая кровь из межпозвоночных вен и подвздошной ямки; 2) верхние ягодичные (vv. gluteae sup.), собирающие кровь из верхних отделов седалищной области; 3) нижние ягодичные (vv. gluteae inf.), которые имеют клапаны и собирают кровь из большой ягодичной мышцы и из вен, сопровождающих сопутствующую артерию седалищного нерва; 4) запирательная вена (v. obturatoria) и латеральные крестцовые вены (vv. sacrales lat.). Клапаны имеют только внетазовые ветви внутренней подвздошной вены, в стволе которой клапаны находят в 10-14% случаев.
Висцеральная (внутренностная) венозная система таза состоит из венозных сплетений вокруг тазовых органов. Из этих сплетений берут свое начало висцеральные притоки внутренней подвздошной вены.
Нижняя полая вена начинается от места слияния общих подвздошных вен на уровне линии позвоночного хряща IV-V поясничных позвонков, располагаясь справа от средней линии и заканчивается в правом предсердии. Размеры ее зависят от формы и размеров туловища. В среднем длина ее поддиафрагмальной части составляет 20 см, наддиафрагмальной части – 1-2 см. Наибольший диаметр вены (в области ее устья) равен 3 см. Нижняя полая вена имеет пристеночные и внутренностные притоки.
К пристеночным относятся:
Поясничные вены (vv. lumbales) по четыре с каждой стороны. Диафрагмальные парные вены (vv. diaphragmaticae).
Внутренностные притоки нижней полой вены:
V. spermatica interna и v. оvarica у женщин.
Почечные вены (vv. renales) впадают в нижнюю полую вену на уровне хряща между I и II поясничными позвонками. Левая почечная вена значительно более длинная и перекрещивает спереди аорту.
Вены надпочечников (vv. gl. adrenales): левая впадает в почечную вену, правая – в нижнюю полую вену, иногда в правую почечную.
Печеночные вены (vv. hepaticae) чаще в количестве трех впадают в нижнюю полую вену в области sulcus venae cavae inferior на печени.
Обзор общего кровообращения поможет понять компоненты венозной системы. Под малым кругом кровообращения понимается кровообращение в легких. Неоксигенированная кровь течет по легочным артериям в легкие. Вновь насыщенная кислородом кровь течет в левое предсердие через легочные вены. Системное кровообращение описывает центральное или периферическое кровообращение. Портальное кровообращение относится к возвращению крови из внутренних органов в печень, где она затем перемещается в нижнюю полую вену (НПВ), которая транспортирует кровь в правое предсердие сердца. Под глубокими венами понимаются глубокие вены верхних и нижних конечностей. Эти сосуды прилегают к артериям и имеют то же название, что и сопутствующая артерия. Глубокие вены расположены глубоко в тканях под фасцией и окружены мышцами. Количество сосудов может варьироваться при сравнении вен с артериями. Глубокие вены имеют прямое сообщение с НПВ и ВПВ.
Поверхностная венозная система расположена между слоями поверхностной фасции под кожным покровом. Эти сосуды возвращают кровь из этих областей и сообщаются с глубокими венами через перфорантные (перфорирующие) или коммуникантные вены. Перфорантные вены соединяют поверхностную систему с глубокой. Их называют перфорирующими венами, потому что они перфорируют фасцию при соединении двух систем.
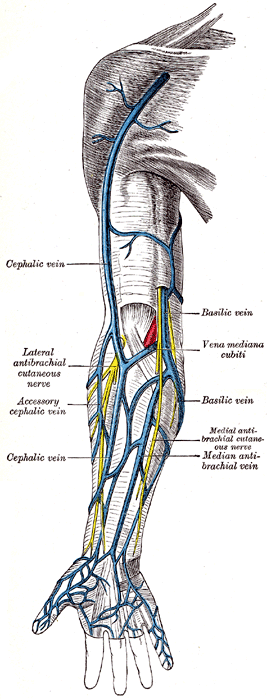
Вены верхней конечности
Глубокая венозная система верхней конечности расположена ниже фасции, окружена мышцами и прилегает к сопутствующей артерии. Начиная с руки, глубокие ладонные вены сопровождают глубокую ладонную дугу, сообщаясь с глубокими локтевыми венами. Они соединяются с лучевыми венами на запястье. Межкостные вены сопровождают переднюю и заднюю межкостные артерии. Они начинаются на запястье и соединяются с лучевой и локтевой венами.
Общая локтевая вена — это короткий ствол, образованный передней и задней локтевыми венами, и их анатомия вариабельна. Когда присутствует ответвление, то она присоединяется к медиальной подкожной вене, образуя медиальную вену поверхностной системы. Лучевая и локтевая вены соединяются в локтевом суставе, образуя плечевую вену. Лучевая и локтевая вены различаются по течению как над, так и под фасцией. Плечевая вена начинается от передней локтевой ямки. Он проходит рядом с плечевой артерией по всей длине плечевой кости. Она заканчивается образованием подмышечной вены.
Подмышечная вена расположена на уровне подмышечной впадины и содержит около двух клапанов. Подключичная вена является продолжением подмышечной вены. Он идет от внешней границы первого ребра к внутреннему концу яремной вырезки. Она соединяется с внутренней яремной веной, образуя безымянную (плечеголовную) вену.
В отличие от артерий, здесь две безымянные вены, по одной с каждой стороны. Правая безымянная вена начинается у внутреннего медиального конца ключицы. Она соединяется с левой безымянной веной чуть ниже первого ребра, образуя верхнюю полую вену. Она также получает кровь из правой позвоночной вены, правой внутренней молочной железы, правой нижней щитовидной железы и иногда из правой верхней межреберной вены. Левая безымянная вена больше правой безымянной вены. Он проходит слева направо через верхнюю переднюю часть грудной клетки. Она соединяется с правой безымянной веной, образуя верхнюю полую вену.
Верхняя полая вена получает кровь из безымянных вен и транспортирует ее к сердцу. Она начинается чуть ниже первого ребра с правой стороны, входит в перикард и заканчивается в правом предсердии сердца.
Поверхностная система вен верхних конечностей
Обсуждение поверхностной системы верхней конечности начнется с руки. Поверхностные вены располагаются на тыльной поверхности кистей рук. Внутреннее и внешнее сплетения соединяются, образуя поверхностную арку на тыльной стороне кисти. Срединная вена проходит по внутренней стороне предплечья и соединяется с передними локтевыми и лучевыми венами. В локтевой ямке она соединяет латеральную (v.cefalica)) и медиальную (v.basilica) вены. Срединная латеральная вена проходит через бороздку между мышцей длинного супинатора и двуглавой мышцей, затем сливается с лучевой и латеральной венами. Срединная локтевая вена соединяет базиликовую и головную вены на уровне локтя.
Медиальная вена – самая крупная поверхностная вена верхней конечности. Он проходит медиально вверх по руке и перфорирует глубокую фасцию, переходя в подмышечную вену. Латеральная (головная) вена проходит вдоль боковой стороны руки и соединяется с глубокой системой выше подмышечной вены, образуя подключичную вену. Головная (латеральная) вена может оканчиваться у подмышечной вены у некоторых пациентов.
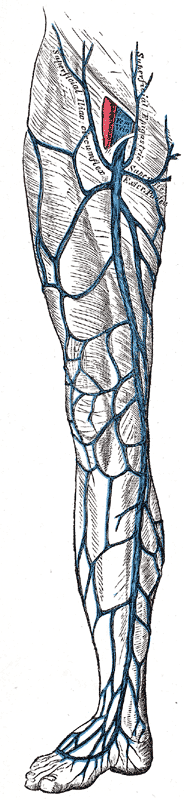
Глубокая система вен нижних конечностей
Глубокая венозная система нижних конечностей транспортирует кровь от ног к сердцу по нижней полой вене. Общие подвздошные вены начинаются примерно на 4 м поясничном позвонке на уровне бифуркации НПВ. Они разделяются на внутреннюю и наружную подвздошные вены и не содержат клапанов. Внутренние подвздошные вены отводят кровь от таза и соединяются с наружными подвздошными венами, чтобы отдать кровь в общие подвздошные вены.
Внутренние подвздошные вены обычно не содержат клапанов. Левая наружная подвздошная вена проходит по внутренней стороне соответствующей артерии. Правая наружная подвздошная вена проходит по внутренней стороне подвздошной артерии, а затем продолжается по пути позади артерии. В наружные подвздошные вены поступает кровь из глубоких надчревных и огибающих вен. Эти вены содержат до двух клапанов. Общая бедренная вена расположена на уровне паховой связки в паховой складке и лежит медиальнее общей бедренной артерии. Область сафено-бедренного соединения находится там, где большая подкожная вена впадает в общую бедренную вену. Общая бедренная вена делится на бедренную (ранее известную как поверхностная бедренная) и глубокие бедренные вены.
Бедренная вена прилегает к поверхностной бедренной артерии. Он начинается чуть ниже паховой связки и распространяется по всей длине бедра. В дистальной части он проходит кзади через приводящий канал, образуя подколенную вену. Примерно у 25% населения бедренные вены дублируются. Этот сосуд содержит до 4 клапанов. Подколенная вена располагается в подколенной ямке, прилегающей к подколенной артерии. Она получает кровь из икроножных вен от икроножной мышцы, суставных вен и малых подкожных вен. Двойная подколенная вена встречается примерно у 25% населения. В подколенной вене примерно 4 клапана.
Передние большеберцовые вены образованы венами тыльной стороны стопы и проходят между большеберцовой и малоберцовой костью над межкостной перепонкой. На каждую артерию голени приходится как минимум две вены. В большеберцовых и малоберцовых венах клапаны расположены примерно через каждые 2 см по длине сосудов. Задние большеберцовые вены образованы наружными и внутренними подошвенными венами. Они расположены кзади от медиальной лодыжки, продолжаясь вдоль медиальной стороны голени, образуя большеберцовый и малоберцовый ствол примерно на три пальца ниже колена. В задние большеберцовые вены также поступает кровь из подошвенных пазух икроножной мышцы. Малоберцовые вены проходят вдоль заднебокового ствола на том же уровне, что и задние большеберцовые вены.
Поверхностная венозная система нижних конечностей
Поверхностная венозная система нижней конечности состоит из большой и малой подкожных вен. Большая подкожная вена (длинная подкожная вена), сокращенно БПВ, начинается спереди от медиальной лодыжки и проходит по внутренней стороне голени за большеберцовой костью. Он заканчивается у общей бедренной вены чуть ниже паховой связки. В большую подкожную вену кровь поступает из перфорирующих вен голеностопного сустава и множества других притоков. Есть много анатомических вариаций нормальной анатомии. В большой подкожной вене от 10 до 12 клапанов.
Малая подкожная вена (короткая подкожная вена) или МПВ, начинается на наружной тыльной стороне стопы и проходит за боковой лодыжкой, заканчиваясь подколенной веной. Он содержит примерно от 3 до 9 клапанов. Перфорантные вены соединяют глубокую и поверхностную венозные системы, прободая глубокую фасциальную поверхность. Обычно поток должен перемещаться из поверхностной системы в глубокую.
В ноге обычно более 100 перфораторов, но четыре основные группы наиболее клинически значимы для лечения венозной недостаточности БПВ. Один из них – перфоратор Хантера, расположенный в середине верхней части бедра. Задние большеберцовые перфораторы (Cockett’s) соединяют заднюю большеберцовую вену с задней арочной веной в области лодыжки. Перфораторы Бойда (паратибиальные) соединяют БПВ с задними большеберцовыми венами в верхней части голени, а перфораторы Додда (бедренный канал), которые соединяют БПВ с бедренной веной в медиальной части бедра выше колена.
Вена Джакомини — это название, данная вена часто встречается при расширении малой подкожной вены за пределы подколенной вены, и прилегает к глубокой вене бедра. Эта вена может иметь альтернативный путь, поверхностно изгибаясь вокруг ноги, чтобы присоединиться к БПВ его заднемедиальной ветвью в верхней части бедра.
Центральные вены
Нижняя полая вена (НПВ) начинается на уровне 4-го поясничного позвонка и проходит по правой стороне позвоночника и заканчивается в правом предсердии сердца. Он получает кровь из вен нижних конечностей, почек и печени. Система воротной вены образована слиянием селезеночной, нижней брыжеечной и верхней брыжеечных вен. Портальная вена расположена кпереди от нижней полой вены, переходя в печень, где она разветвляется на правую и левую воротные вены. По воротной вене кровь насыщена кислородом на 75%. Он получает кровь из селезенки, поджелудочной железы, желудка и других органов брюшной полости. Почечные вены переносят кровь от почек к НПВ. Левая почечная вена проходит кпереди от аорты и кзади от верхней брыжеечной артерии, прежде чем оканчивается в нижней полой вене. Правая почечная вена проходит непосредственно от почки в НПВ. Почечные вены в большинстве случаев проходят кпереди от почечной артерии.
Микроскопическая венозная анатомия
Венозные капилляры состоят из однослойной эндотелиальной стенки, которая обеспечивает всасывание газов и биохимических соединений в кровь. Кровь течет из капиллярного русла в венулы. Венулы состоят из двух слоев: внешней адвентиции и эндотелия. Адвентиция намного тоньше и менее прочна по сравнению с артериями. Это позволяет венам расширяться при изменении положения или силы тяжести. Стенки артерий и вен питаются внутренними сосудами, называемыми Vasa Vasorum.
Венозная гемодинамика
Вены выполняют четыре основные функции:
- Вены регулируют температуру тела.
- Вены контролируют скорость возврата крови к сердцу и тем самым регулируют сердечный выброс.
- Вены хранят от 2/3 до3/4 общего объема крови тела.
- Вены действуют как магистраль для транспортировки крови от органа или конечности к сердцу.
Понимание функции вен помогает понять структуру. Расположение вен помогает регулировать температуру. Поверхностные вены, перевязанные под кожей, отлично подходят для охлаждения, а вены глубоко внутри мышц согревают кровь. Способность вен сжиматься или набухать без значительного изменения давления также важна для терморегулирования. Кровь может оставаться там, где может происходить обмен тепловой энергией. Эта способность удерживать большое количество крови помогает выполнять все четыре функции, и поэтому вены называют емкостными сосудами.
Венозное сопротивление. Три основных фактора, способствующих кровотоку в верхних и нижних конечностях, включают:
- Сердечное сокращение.
- Внутрипросветное артериальное давление.
- Периферическое сопротивление в капиллярном ложе
Для кровотока необходим градиент давления, и кровь будет течь только из области высокого давления в область низкого давления. Потеря энергии происходит при градиенте давления. Другие факторы, способствующие потере энергии, включают вязкость, объем крови, длину и диаметр сосуда. У пациента в вертикальном положении также возникает внутрипросветный градиент венозного давления около 15 мм / рт.ст., но постоянно снижается до нуля на уровне правого предсердия. Градиент давления существует через капиллярные русла с самым высоким давлением в артериолах и самым низким давлением в венулах. Эта разница давлений позволяет крови проходить через ткань. Кровь течет из венулы в вену из-за большего размера вены и более низкого сопротивления.
Соотношение давление / объем. Стенки вен не очень эластичны, в отличие от очень эластичных стенок артерий, так как они не имеют такого количества эластичных волокон, как стенки артерий. Стенки вен имеют больше коллагеновых волокон. Если провести аналогию с тканью, стенки жилок похожи на тканый хлопковый перкаль. Артериальные стенки похожи на трикотажный полиэфирный спандекс. Это не значит, что вены жесткие. Вы можете сжать вену на тыльной стороне ладони, чтобы увидеть, насколько вены сжимаются. Они спадаются или меняют форму иначе, чем артерии.
Представьте себе артерию и вену в поперечном сечении, расширенные и круглые. По мере уменьшения объема в каждом сосуде артерия остается круглой, а вена принимает продолговатую форму в поперечном сечении. Когда происходит это изменение объема, артериальное давление падает, а венозное давление нет. Изменения внутрипросветного венозного давления мало различаются с большими изменениями венозного объема.
Гидростатическое давление. Гравитация также заставляет клетки крови двигаться к ногам у стоящего пациента. Ранее мы рассматривали концепцию полной энергии жидкости, один из компонентов которой является потенциальной энергией. Потенциальная энергия состоит из гравитационной потенциальной энергии и внутрисосудистого давления. Давайте посмотрим на внутрисосудистое давление. Как в артериях, так и в венах внутрисосудистое давление складывается из статического давления наполнения, динамического давления от сокращения левого желудочка и гидростатического давления. В отличие от системы артериального давления, динамическое давление от выброса левого желудочка не имеет значения, тогда как гидростатическое давление весьма важно для оценки венозного внутрисосудистого давления. Когда кровь течет к венулам, возникает значительное сопротивление венозному возврату в сердце из-за гидростатического давления.
Под гидростатическим давлением обычно понимается внешнее давление во всех направлениях внутри жидкости. Он имеет одинаковое значение как для артерий, так и для вен на любом уровне. Он рассчитывается как произведение удельного веса крови, ускорения свободного падения и вертикального расстояния от сердца. Поскольку гравитационное ускорение на этой планете относительно фиксировано, а удельный вес крови относительно постоянен, гидростатическое давление становится основным фактором внутрисосудистого венозного давления. Чем дальше вертикальное расстояние от сердца, тем больше внешняя сила, действующая на стенки вены. Наибольшее расстояние по вертикали достигается у лодыжек стоящего пациента. Соответственно, это создает наибольшее гидростатическое давление. Величина гидростатического давления в поднятой руке может быть аналогична таковой в ноге из-за аналогичного вертикального расстояния, но над сердцем эта сила имеет отрицательное значение, а под сердцем – положительное значение. Когда пациент лежит на спине, расстояние по вертикали от сердца незначительно, как и сила, обусловленная гидростатическим давлением во всем теле.
Отек из-за заболевания вен в основном возникает в дистальных отделах нижних конечностей. Неслучайно именно здесь наибольшее гидростатическое давление, а для вен – самое высокое внутрисосудистое давление. Отек возникает, когда внутрисосудистое давление превышает давление ткани. Когда человек стоит, давление в артериях и венах увеличивается. Это приводит к вытеснению жидкости через стенки капилляров в окружающую ткань.
Венозная кровь возвращается к сердцу за счет сокращения икроножной мышцы (вено-моторный насос). Эффективность помпы зависит от силы венозного сокращения и работоспособности венозных клапанов, которые направляют поток в одном направлении: к сердцу. Он работает путем отвода крови из глубоких мышечных пазух в глубокие вены бедра, вперед и вверх в сердце. По мере того, как кровь выводится из вен голени, внутримуральное и трансмуральное давление падает. Это уменьшает количество жидкости, поступающей в ткани, окружающие капилляры. Если сокращение мышц слабое, из ноги выводится меньше крови. Другой фактор, влияющий на отказ насоса икроножных мышц, — это некомпетентные венозные клапаны. Икроножные мышцы качают с большой силой, выталкивая большое количество крови из ноги, но, если клапан не удерживает кровь в голени, сила тяжести будет тянуть кровь обратно вниз. Чистого оттока из ноги не будет. Фактически, кровь будет поступать в ногу через артерии быстрее, чем она может выйти из ноги через вены, и это приведет к отеку.
С эффективным мышечным насосом мы ожидаем отсутствия потока или слабого потока во время отдыха, увеличения прямого потока при сокращении и отсутствия потока или низкого потока при расслаблении. При неэффективной мышечной помпе из-за венозной недостаточности мы ожидаем рефлюкса в состоянии покоя, увеличения кровотока при сокращении и рефлюкса при расслаблении. Кровь поднимается вверх, а затем снова падает.
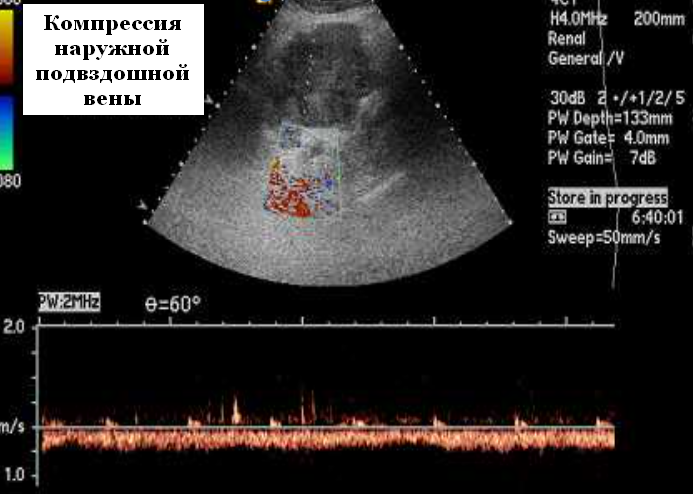
Эффекты дыхания. Сжимаемость вен можно рассматривать с точки зрения градиентов давления. Существует градиент между внутренним давлением, выталкивающим наружу, и давлением ткани, давящим снаружи вены. Трансмуральное давление — это разница или градиент между интрамуральным и тканевым давлением. Выталкивание из-за увеличения интрамурального давления приводит к увеличению трансмурального давления и расширению вены. Снижение интрамурального давления снижает трансмуральное давление в вене. Если давление ткани превышает интрамуральное давление, вена спадается.
Давайте посмотрим, как это относится к венам живота и нижних конечностей, когда лежащий на спине пациент делает вдох. При вдохе диафрагма опускается, вызывая повышение абдоминального давления и давления тканей вокруг нижней полой вены. Трансмуральное давление падает, и НПВ спадается. Поскольку НПВ коллапсирует, общая бедренная вена испытывает повышенное сопротивление потоку. Здесь повышается интрамуральное давление, как и трансмуральное давление, заставляя вену расширяться. Если предположить, что венозные клапаны расположены дистальнее общей бедренной вены (бедренная вена и подколенная вена), в венах голени не должно быть изменений давления или объема.
Фазность. Соответствующая форма волны отражает эти изменения давления и дает фазовую форму волны. При вдохе увеличивается давление в брюшной полости и увеличивается сопротивление потоку, поэтому профиль скорости становится меньше. Затем с выдохом трансмуральное давление выше, и профиль скорости немного ускоряется назад к сердцу. Заболевание вен возникает, когда кровоток по венам затруднен. Это может произойти в конечной точке венозного кровотока или в правом предсердии. Все, что вызывает повышение давления в правом предсердии или центрального венозного давления, будет препятствовать току в сердце. Они могут быть вызваны регургитацией трехстворчатого клапана, стенозом трехстворчатого клапана и застойной сердечной недостаточностью. Двигаясь от сердца к венам нижних конечностей, мы видим, что коллабирование НПВ или подвздошных вен во время пробы Вальсальвы или на вдохе затрудняет венозный кровоток в нижних конечностях. Экстравазальное сжатие этих вен образованием в малом тазу или ручное сжатие дает те же результаты. Все это примеры пониженного трансмурального давления, поскольку внешнее давление ткани, вызывающее коллапс вены, превышает интрамуральное давление, удерживающее вену в расширенном состоянии. Венозный тромб проксимальнее интересующей точки на нижней конечности также будет препятствовать венозному току.
Еще статьи по теме:
Подвздошная вена общая (v. iliaca communis) — образуется в результате соединения наружной и внутренней подвздошных вен (v. iliaca externa и v. iliaca interna).
Анатомия подвздошной вены

Правая и левая общая подвздошные вены соединяются в крупный и важный сосуд – нижнюю полую вену. Слияние происходит в районе позвонков нижней части поясничного отдела.
Внутренняя iliaca interna почти без клапанов, находится в области малого таза (МТ) и обладает париетальными и безклапанными висцеральными притоками, начинающимися от сплетений в МТ. В анатомии самих притоков — ни одного клапана. Исключение – сосуды, обслуживающие мочевой пузырь.
К первым относятся:
- ягодичные;
- запирательные;
- латеральные крестцовые;
- подвздошно-поясничная.
Ко вторым относятся:
- крестцовое сплетение, именуемое plexus venosus;
- предстательное венозное сплетение;
- влагалищное венозное сплетение;
- прямокишечное венозное сплетение недалеко от прямой кишки, по-латыни plexus venosus rectalis.
Сквозь нижние прямокишечные вены должен образоваться проход по plexus venosus rectalis для кровяных телец. В брыжеечную вену впоследствии впадает прямокишечная верхняя.
Анастомозы являются связующим звеном своеобразного сообщения кровеносных сосудов человеческого организма. Наиболее значимы те, что связывают воротные вены и нижние с верхними полыми венами вне зависимости от расположения.
Нижние прямокишечные, соединяющиеся с половой, представляют собой притоки (верхний и нижний) внутренней подвздошной вены.
Наружная продолжает бедренную, собирает кровь с обеих ног и низа живота. Возле крестцово-подвздошного сустава сливается с внутренней подвздошной, вместе они образуют общую подвздошную вену.
Подвздошная наружная вена проходит в надчревную вену в области паховой связки. Нижняя надчревная – глубокая вена, соединяющаяся с подвздошно-поясничной.
Основные функции

Как и прочие вены, подвздошная принимает кровь из мускулов и тканей, насыщенную углекислым газом и продуктами распада.
Также является поставщиком гормонов внутренней секреции и полезных веществ для усвоения в ЖКТ.
При заболеваниях в подвздошной вене могут образовываться тромбы, которые, оторвавшись, приводят к серьезному и потенциально летальному осложнению: тромбоэмоблии легочных артерий.
Место и роль в кровеносной системе
Общая подвздошная имеет бесклапанное строение. Она гораздо крупнее других сосудов, расположилась в области крестцово-подвздошного сустава и характеризуется как результат соединения двух подвздошных вен.
- Правая общая подвздошная лежит позади латерально соответствующей ей артерии.
- Ее соседка слева расположена медиально и принимает в себя срединную крестцовую вену.
Читайте также: Что такое тромбоэмболия ног, чем она опасна, симптомы и лечение
Заболевания подвздошной вены
Облитерирующий атеросклероз
Чаще всего жертвами становятся лица мужского пола старше 40 лет и курильщики. Атеросклероз поражает крупные и средние сосуды.
Причиной является гиперхолестеринемия. Механизм ее влияния следующий: холестерин, связанный с белками и липидами, циркулирует по кровотоку. Их сочетание в медицине называется липопротеид. Некоторые из них являются атерогенными и способствуют перенесению холестерина из кровеносной системы в прилегающие ткани. Когда количество соединений достигает определенной отметки, появляется атеросклероз.
Заболевание имеет следующие симптомы:
- усиливающиеся при движении боли в икроножных мышцах;
- в области подвздошных вен не прощупывается пульс;
- трофические процессы — облысение, кожные язвы, гангрена.
Чем больше болезнь поразила стенки сосудов и чем они уже, тем быстрее дает о себе знать боль.
Лечение атеросклероза нижних конечностей

Для каждого конкретного пациента врач назначает определенную схему терапии в зависимости от:
- степени заболевания;
- его длительности;
- уровня повреждения;
- наличия других болезней.
Основные методы лечения:
- консервативный;
- хирургический.
- малоинвазивный.
Первый способ результативен на начальной стадии, когда только появляются признаки хромоты.
Патология, сопровождающая атеросклероз, делает невозможным операционное вмешательство, а потому здесь подобная тактика является необходимостью.
Консервативное лечение медик может назначить, комбинируя:
- лекарства;
- физиотерапию.
Врачи советуют не пренебрегать ЛФК.
Медикаментозная терапия подразумевает принятие препаратов:
- разжижающих кровь;
- снимающих спазмы с периферических сосудов;
- укрепляющих сосудистые стенки.
Часть средств требует круглогодичного применения. Пациенту следует знать, что нет таблетки, полностью излечивающей данное заболевание. Все они оказывают вспомогательный эффект, укрепляя и расширяя вены и артерии.
Хирургию применяют только в том случае, когда существует длительный участок с закупоркой. Операции бывают следующих типов:
- Аллопротезирование. Вставка искусственного сосуда в поврежденную зону.
- Шунтирование. Отток крови обеспечивают с помощью шунта.
- Тромбэндартерэктомия. Ликвидация бляшек.
Предполагается и совместное проведение нескольких видов операций, и дополнение их сопутствующим хирургическим вмешательством. Сосудистый хирург сам решает, как проводить процедуру, в зависимости от состояния больного и степени атеросклероза.
Тромбоз подвздошной вены
В нижних конечностях создаются тромбы, которые и запускают процесс развития тромбоза. Кровь не оттекает из-за тромботических масс в бедренной и подвздошной зонах.
Читайте также: Варикоз и тромбофлебит: принципиальные отличия
Причины возникновения недуга:
- нарушение свертываемости ткани;
- проблемы в гемодинамике;
- дефект стенок сосудов;
- долгое обездвиживание по болезни;
- травмы;
- гормональная контрацепция;
- опухоли в малом тазу;
- подколенные кисты;
- забрюшинный фиброз.
Симптоматика:
- отечность нижних конечностей;
- багровый или синий оттенок кожи в паху;
- проявление коричневатых точек;
- повышенная температура.
Любая физическая активность угрожает усилением кровообращения и следующим за ним отрывом тромба. Поэтому больным показан постельный режим и полный покой. Использование валиков или подушек под нижние конечности поможет оттоку венозной крови и спаду отеков. Полезна нормализация питьевого режима и употребление от 2 до 3 литров воды в сутки. Жидкость в таком количестве можно пить только людям, не страдающим сердечно-сосудистыми заболеваниями.
Прямые антикоагулянты снижают вязкость крови и свертываемость.
Противопоказания:
- незакрытые раны;
- язва желудка;
- открытая форма туберкулеза;
- проблемы с печенью и ее функционированием.
Антибиотики назначают при сильном увеличении температуры тела и риске возникновения гнойного тромбофлебита.
Фибринолитические препараты способствуют рассасыванию тромбов.
Тромбофлебит подвздошной вены

Доставляет гораздо больше хлопот, чем классический тромбофлебит ног. При нем появляется обширная отечность, распространяющаяся на органы малого таза и кишечник.
Причины:
- воспаления разного характера;
- послеоперационный период;
- беременность.
Симптомы и соответствующие им этапы протекания болезни:
- Появляются слабые болевые ощущения в пояснице.
- Поднимается температура тела. Тромб еще не полностью заблокировал сосуды.
- Возникает резкая боль в локации проблемы. Кровоток останавливается.
- Мягкий отек захватывает брюшину, постепенно уплотняясь.
- Кожа бледнеет, приобретает синюшный оттенок. Под ней видны вены.
- Дает о себе знать усталость, температура 39о сопровождается поносом и рвотой.
Консервативное лечение тромбофлебита
Первым делом врачи назначают медикаменты, подавляющие тяжелую симптоматику, прописывая противовоспалительные препараты и обезболивающие. Далее необходимо освободить вену и наладить кровообращение. На этом этапе часто приходится бороться с рефлекторным спазмом пострадавшего сосуда. Профилактика возможных осложнений – финальный пункт лечения.
Подвздошная вена занимает важное место во всей системе кровообращения, напрямую связываясь с половыми органами и брюшной полостью, а также способствуя оттоку крови из ног. Заболевания хорошо поддаются лечению на первой стадии, поэтому при начальных симптомах рекомендуется обращаться к специалистам.