Описание операции

Эндопротезирование голеней, или круропластика — операция пластической хирургии, направленная на корректировку формы и внешнего вида голеней, икроножных мышц и ног в комплексе.
Ноги — одна из важных частей человеческого тела, не только выполняющая функциональные анатомические и физиологические задачи, но и являющаяся важной составляющей формирования цельного эстетического облика. Это в равной мере касается и женщин, и мужчин — четко оформленные икроножные зоны выглядят привлекательно вне зависимости от пола.
Пластика голени позволяет решать несколько разноплановых проблем:
- получение более гармоничных пропорций ног;
- устранение визуальных дефектов, связанных с воздействием полиомиелита;
- восстановление формы мышц, подвергнувшихся атрофии по различным причинам;
- достижение более привлекательных «спортивных» очертаний голени.
Удачная круропластика даст возможность избавиться от психологических проблем, связанных с недовольством текущим состоянием ног.
Форма ног считается близкой к идеалу, если при постановке вместе можно увидеть три своеобразных «окна», расположенных в области голеней, чуть ниже коленного сустава, и в области бедер. Если «окна» размещены иначе или их меньше — можно с уверенностью говорить о наличии каких-то дефектов.
Подобная коррекция голеней характеризуется относительно высокой доступностью, так как не предполагает ортопедического оперативного вмешательства высокой сложности. Работа отртопедов-травматологов становится необходимой лишь при ярко выраженных деформациях голени, что относится больше к патологиям, нежели к проблемам эстетического характера.
Показания к проведению эндопротезирования голеней включают следующие факторы:
- искривление ног, в первую очередь в зоне голени (выделяют ложное и истинное искривление, последнее связано с дефектами врожденного строения);
- чрезмерная худоба икроножных мышц;
- асимметрия голеней (врожденная или приобретенная);
- слабое развитие икроножных мышц;
- атрофические явления мышц, связанные с перенесенными заболеваниями (например, полиомиелитом) или травмами;
- наличие жировых отложений на икрах;
- птоз кожных покровов и мягких тканей на внутренней поверхности голени.
Проведение пластики голеней зависит в первую очередь от желания пациента улучшить свою внешность.
Противопоказания к проведению эндопротезирования голеней учитывают следующие причины:
- наличие варикозного расширения вен на ногах;
- воспалительные процессы, захватывающие область голени;
- различные опухоли и отеки ног;
- сахарный диабет;
- проблемы со свертываемостью крови;
- обострение хронических заболеваний;
- острые инфекционные заболевания;
- отрицательные показания общехирургического плана.
Существует возрастное ограничение — круропластика проводится после достижения пациентом 18 лет.
Наличие сосудистых сеток (телеангиоэктазий) не является причиной отказа от операции, так как имплантат не затрагивает кровеносные сосуды.
Подбор эндопротезов для проведения пластики голеней не регулируется какими-либо строгими показаниями. Определяющими факторами выбора являются анатомические особенности корректируемых икроножных мышц и голеней, а также пожелания пациента. При грамотной установке имплантаты не будут выделяться визуально, а также прощупываться на голени.
Число используемых элементов эндопротезов может варьироваться. Возможна установка как однокомпонентных, так и двухкомпонентных версий в одну ногу. В зависимости от стоящих перед хирургом задач могут использоваться имплантаты с текстурированной или гладкой поверхностью, а также с симметричной или анатомической формой.
На все современные эндопротезы дается пожизненная гарантия; качество их изготовления обеспечивает отсутствие каких-либо деформаций и механических повреждений.
Эндопротезирование голеней может сопровождаться постоперационными проблемами двух видов, в число которых входят осложнения общеоперационные и специфические.
К первой категории относится формирование гематом, отеков, появление нагноений и т. д. Гематомы — следствие скопления крови из-за не полностью закрытых или прорвавшихся сосудов. Нагноение может стать следствием занесения инфекции в ходе оперативного вмешательства, либо «миграции» инфекции из болеющего организма в затронутые операцией ткани. Отеки (лимфостазы) — следствие ошибок при работе с кожными покровами в зоне операции.
Специфические осложнения — невралгия и контурирование.
Невралгия — явление преходящего типа (спонтанное появление и исчезновение), связанное с понижением чувствительности голени. Причина — сжатие малого или большого кожного нерва в процессе операции.
Контурирование — выпирание, «просвечивание» эндопротеза на поверхности голени. Причина — неправильный подбор имплантата (как правило, выбор слишком большого размера). В этом случае требуется повторная коррекция с установкой эндопротеза нужного размера и формы. Замена осуществляется в два этапа:
- Устраняется старый имплантат, после чего дается несколько месяцев (3-6) на затягивание образовавшейся полости, стягивание и заживление тканей.
- Устанавливается новый имплантат меньшего размера и/или иной формы.
Распространенным заблуждением является мнение, что пластика голеней может стать причиной заболеваний вен. Это утверждение не соответствует действительности, так как при размещении протеза не затрагиваются какие-либо крупные кровеносные сосуды.
Планирование эндопротезирования голеней предполагает обсуждение следующих вопросов:
- форма, размеры, тип имплантатов, которые будут использованы;
- способ проведения операции;
- длительность операции;
- время полного восстановления и формирования окончательного эффекта от коррекции.
Подготовка к пластике голени предполагает следующие действия:
- комплекс стандартных предоперационных анализов, в т. ч. общие анализы мочи и крови, биохимия крови, анализ на свертываемость крови, анализ на ВИЧ, вирусные гепатиты, сифилис, электрокардиограмма;
- ультразвуковая допплерография (УЗДГ) нижних конечностей;
- терапевтическая консультация.
На момент операции пациент должен быть здоров; желательно, чтобы период оперативного вмешательства не совпадал с менструацией.
Непосредственная подготовка к операции:
- отказ от курения минимум за 2 недели до операции;
- отказ от алкоголя за некоторое время до операции (и после нее);
- отказ от приема некоторых лекарственных препаратов (в частности, аспирина и других медикаментов, содержащих ацетилсалициловую кислоту) за 2 недели;
- за день до операции не пить и не принимать пищу.
Эндопротезирование голеней может проводиться как под местной анестезией (местное спинальное, или эпидуральное обезболивание), так и под общим наркозом (интубационное обезболивание). Выбор конкретного типа анестезии делается хирургом на основании индивидуальных особенностей организма пациента и специфики предстоящей операции.
Длительность операции составляет в среднем 1-2 часа.
Доступ к тканям для последующего размещения эндопротеза обеспечивается через одиночный разрез, выполняемый в подколенной ямке. Это позволяет максимально замаскировать будущий шов в естественной складке кожного покрова. Длина разреза — 3-4 сантиметра.
Через разрез идет установка имплантата. Эндопротез помещается либо под фасцию икроножной мышцы, либо под нее саму. Размещение предполагает наиболее рациональную установку, при которой происходит максимальное увеличение объема голени и формирование наиболее эстетически приятного контура.
Заключительный этап — послойное сшивание тканей в разрезе.
По окончании ушивания накладывается стерильная повязка, а также надеваются специальные компрессионные чулки или гольфы.
Пластика голеней отличается очень низким уровнем кровопотери, так как в ходе установки эндопротезов практически не затрагиваются кровеносные сосуды.
Восстановительный период после эндопротезирования голеней предполагает обязательное ношение компрессионных гольфов в течение указанного хирургом периода; от этого во многом зависит итоговый результат коррекции.
Длительность обязательного нахождения в стационаре — 1-2 дня, после которых пациент может выписаться домой.
Швы снимают через 10-12 дней после операции. К этому же времени практически полностью проходит отечность и синяки.
В течение месяца могут наблюдаться болевые ощущения при ходьбе; для их устранения стоит использовать прописанные врачом анальгетические средства.
Для обеспечения максимальной эффективности восстановления и сокращения реабилитационного периода необходимо соблюдать ряд предписаний:
- обеспечение регулярного ежедневного отдыха для ног;
- жесткое ограничение физических нагрузок;
- отказ от обуви на каблуках минимум на 2 месяца;
- использование максимально комфортной обуви на плоской подошве;
- постоянное ношение специального компрессионного белья.
Первичное проявление визуального эффекта от установки эндопротезов можно заметить сразу после операции, однако зачастую разницу можно не увидеть. Первые четкие положительные эффекты проявляются спустя 3 недели после прекращения использования компрессионного белья.
Полное «приживание» имплантата осуществляется через 2-3 месяца — на этом сроке уже можно говорить об успешности операции.
В среднем через год происходит полноценное растяжение подколенной фасции и фасции медиальной головки икроножной мышцы относительно эндопротеза, а также завершается «утяжка» кожного покрова. Именно тогда оценивается окончательный итог операции.
Указанные на сайте цены не являются публичной офертой (ст.435 ГК РФ, ст.437 ГК РФ). Для уточнения стоимости услуг обращайтесь по телефону +7 (910) 480-50-20
Специалисты, проводящие круропластику

Мариничева И.Г.
Пластический хирург высшей категории, челюстно-лицевой хирург, дерматокосметолог, доктор медицинских наук
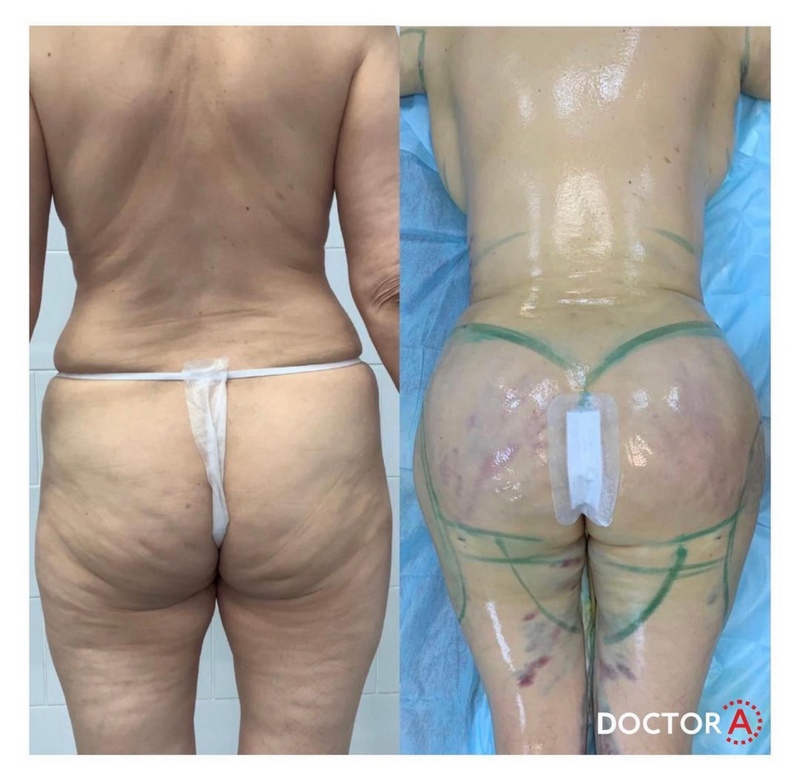
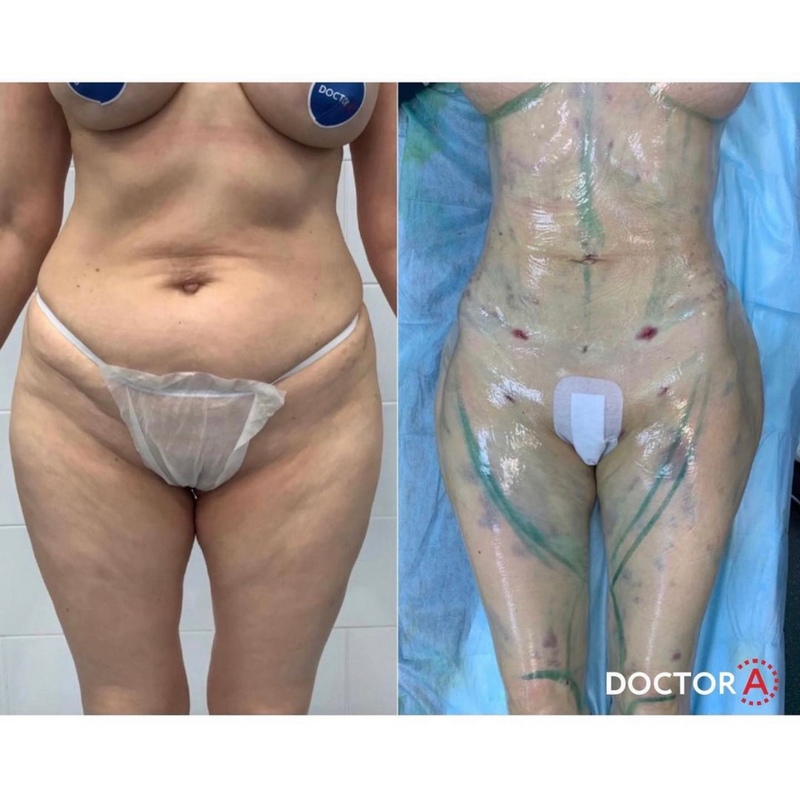
Пластика голеней: фото до и после
На этих фото вы можете увидеть результаты работы наших хирургов.
-
До операции

После операции

-
До операции

После операции

-
До операции

После операции

-
До операции

После операции

-
До операции

После операции

Липофилинг голеней
Липофилинг – это пластическая операция, суть которой заключается в трансплантации жировых клеток из одной зоны с избытком жировой клетчатки в другую. Данная процедура позволяет скорректировать контуры лица и тела, предотвратить и исправить возрастные изменения.
Одним из наиболее эффективных инструментов липофилинга сегодня является аппарат Vaser, который позволяет выполнить сразу 2-е последовательные процедуры: Вейзер-липосакцию – удаление избытка жира на любых участках тела и лица и липофилинг – увеличение объема зоны коррекции с помощью собственных жировых клеток пациента.

Вайзер-липосакция

Процедура липофилинга

Липофилинг голеней – распределение пересаженной жировой ткани
Vaser-липосакция представляет собой процедуру, целью которой является коррекция формы и контуров тела путем удаления отложений жировой клетчатки и уменьшения стойких карманов избыточного жира, так называемых, жировых «ловушек». Это современный ультразвуковой метод пластической хирургии, который позволяет преобразовать жировую ткань в эмульсию для последующего выведения и не предполагает разрезов (удаление жировых клеток осуществляется через микропроколы).
Липофилинг голеней – это хирургическая операция, направленная на коррекцию формы и увеличение объема голеней методом пересадки собственной жировой ткани пациента.
Виды коррекции голеней
- липофилинг голеней – малоинвазивное увеличение объема и коррекция формы методом пересадки жировой ткани; преимуществами данного вида коррекции являются низкая травматичность, короткий реабилитационный период, натуральность и долгосрочность полученного результата, отсутствие следов вмешательства и риска отторжения инородного тела; не подходит пациентам худощавого телосложения с дефицитом жировой ткани;
- круропластика – коррекция выполняется с помощью имплантата, который через разрез устанавливается в область икроножной мышцы.

Результат круропластики – установка имплантата

Ожидаемый от коррекции голеней результат
Показания к липофилингу голеней
Липофилинг голеней – это процедура, к которой прибегают как мужчины, так и женщины, желающие исправить внешний вид ног. При истинной кривизне, в основе которой лежит деформация костей, физические нагрузки и занятия спортом не помогут скрыть искривление, а в случае ложной кривизны при слабой развитости икроножных мышц это возможно, но задача требует длительных тренировок.
Самой частой причиной, по которой пациенты обращаются к хирургу, является субъективное недовольство формой/объемом голеней и желание сделать их внешний вид более эстетичным. К прочим показаниям относятся:
- дефицит объема в голенной и икроножной областях, излишняя худощавость ног;
- приобретенная/врожденная атрофия мышечных тканей;
- асимметрия ног;
- последствия травм.
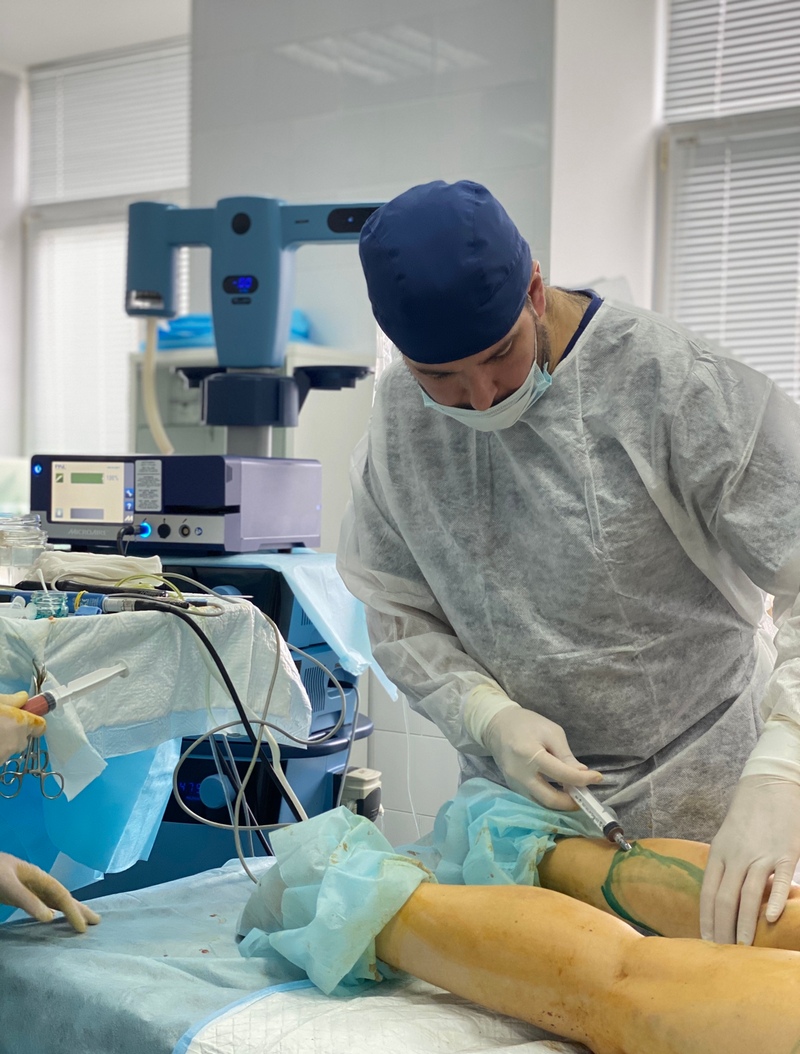
Доктор Амжад Аль-Юсеф в процессе липофилинга голени
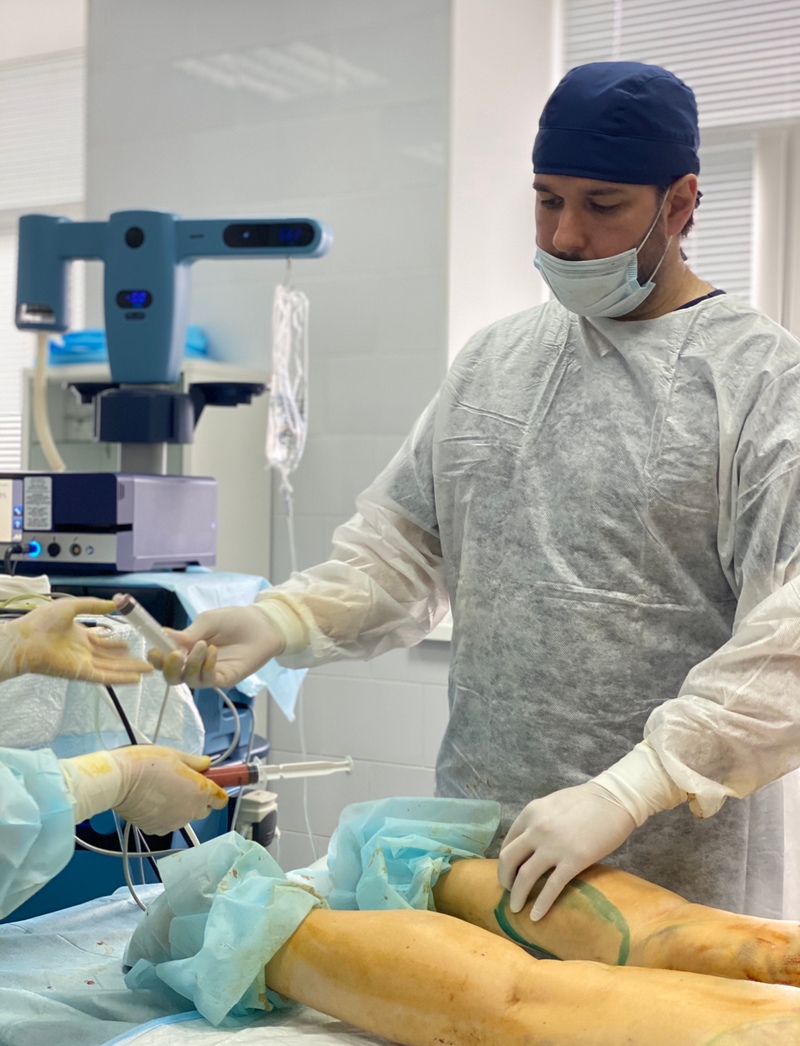
Как проходит липофилинг голени на фото
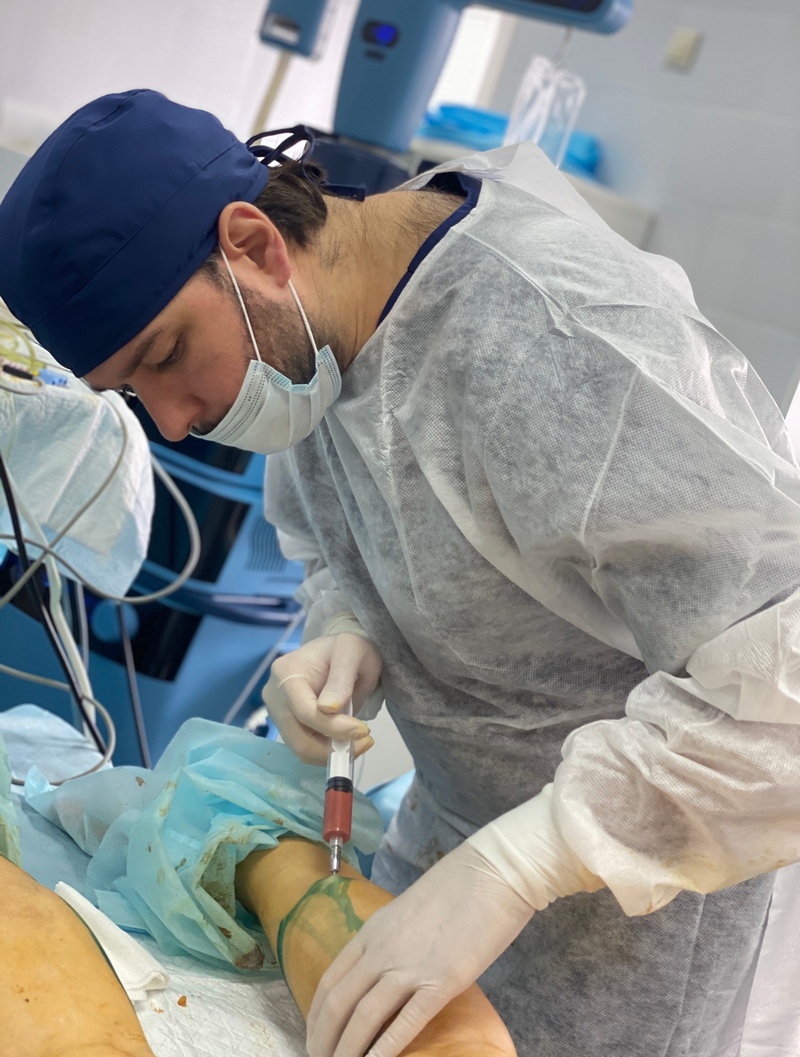
Липофилинг голени в процессе
Как проходит липофилинг голеней
Процедура выполнения липофилинга предполагает несколько последовательных этапов. Операция начинается с антисептической обработки, нанесения специальной разметки и введения анестезии. На первом этапе процедуры проводится Вайзер-липосакция избытка жировой ткани из донорской зоны (например, из области живота, талии, бедер и т.д.). Для этого хирург делает микропроколы в заранее обозначенных точках и при помощи тонкой иглы-канюли выводит избыток жировой ткани. На втором этапе полученная жировая ткань проходит специальную обработку в центрифуге, в результате которой получается подготовленный к пересадке жировой аутотрансплантат, очищенный от поврежденных жировых клеток и примесей крови. На третьем этапе необходимое количество полученного материала с помощью канюли вводится в область голени. В конце процедуры места проколов обрабатываются антисептиком, на зоны вмешательства накладывается тугая стерильная повязка.
Посмотреть прайс
Реабилитационный период после липофилинга голеней
Реабилитационный период не требует нахождения пациента в стационаре. Средняя продолжительность восстановления составляет 3 недели, в течение которых необходимо соблюдать рекомендации:
- исключить любое давление на область коррекции, механическое воздействие, в том числе – массажи;
- ограничить физическую нагрузку;
- исключить тепловое воздействие, не посещать парные, бани, сауны, солярий;
- регулярно менять повязку.
Противопоказания к липофилингу голеней
Ограничением к проведению процедуры является недостаточное количество жировой ткани у пациента. Не рекомендуется проводить коррекцию голеней в возрасте до 18-и лет, поскольку кости еще растут и изменяются. Иные противопоказания связаны с состоянием здоровья пациента:
- беременность и период лактации;
- онкология;
- сахарный диабет;
- проблемы со свертываемостью крови;
- варикозное расширение вен;
- гипертония и сердечно-сосудистые патологии;
- хронические болезни на этапе обострения;
- острые инфекционные заболевания.
Остаются ли следы после липофилинга голеней
После липофилинга голеней в зоне коррекции не остается заметных следов, поскольку процедура не предполагает разрезов – забор и пересадка жировой ткани производятся через микропроколы.
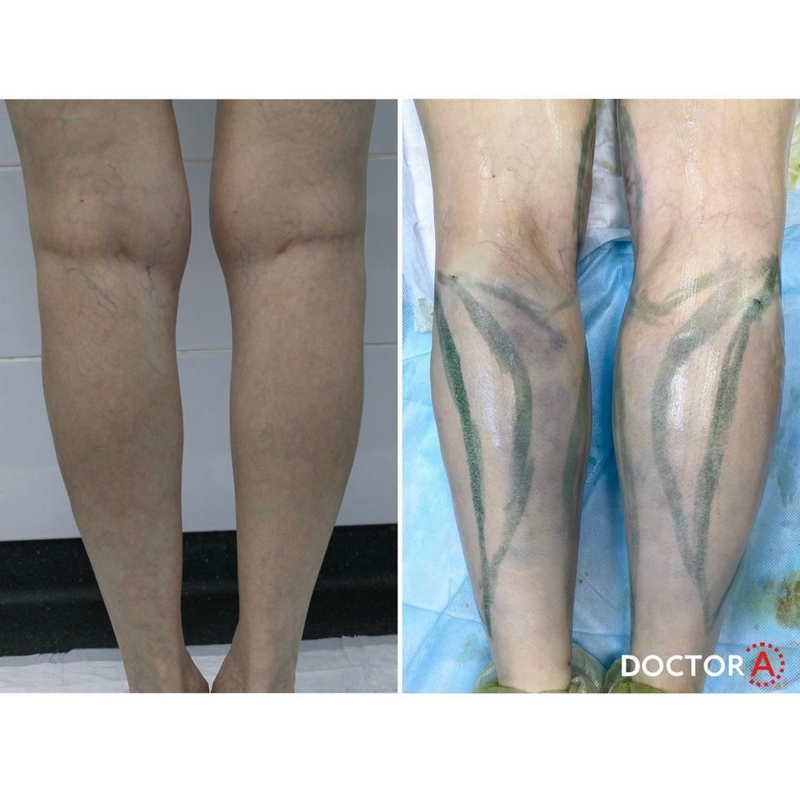
Липофилинг голени фото до и после
Зоны липосакции того же пациента с липофилингом голени
Зоны липосакции вид спереди, того же пациента с липофилингом голени
Эффект от липофилинга голеней
Липофилинг позволяет исправить врожденные и приобретенные дефекты строения ног, такие как возрастное снижение тонуса икроножных мышц, асимметрия, кривизна, непропорциональное развитие, недоразвитие и т. д.. С помощью данной операции пациент может скорректировать форму и объем голеней в соответствии с его личными представлениями об эстетике. Бережное извлечение и обработка жировой ткани обеспечивают максимальную приживляемость тканей и долгосрочность достигнутого результата.
Как долго держится результат от липофилинга голеней
Достигнутый результат стабилен, если отсутствуют стрессовые для организма скачки в весе (+-10/15 кг).
Липофилинг голени в процессе. Увеличение голени жировой тканью. Доктор Амжад Аль-Юсеф
Липофилинг голени на аппарате Vaser в процессе. Круропластика. Доктор Амжад Аль-Юсеф
Круропластика – хирургическое вмешательство, целью которого является исправление ложной кривизны ног, увеличение внутреннего объема и формирование более правильного внутреннего контура голени. Операция проводится с использованием специальных имплантатов.
В редких случаях у пациентов после увеличения голеней с помощью имплантатов могут возникать вопросы относительно симметричности полученного результата.
В том случае, если после круропластики асимметрия становится более выраженной чем до операции, есть основания говорить о таком осложнении как асимметричные голени.
Необходимым условием для такого вывода являются фото до и после операции, где на послеоперационных фото асимметрия значительно более выражена.
Сохраняющееся различие в форме и объеме голени при правильно установленных имплантатах, не является осложнением после круропластики, если асимметрия незначительна.
Причины асимметрии
 Такое осложнение не является следствием процесса и результата операции, а носит физиологический характер и обусловлено разным объемом голени до операции, а также разным объемом и длинной медиальных головок икроножных мышц.
Такое осложнение не является следствием процесса и результата операции, а носит физиологический характер и обусловлено разным объемом голени до операции, а также разным объемом и длинной медиальных головок икроножных мышц.
До операции такая асимметрия может оставаться незаметной, так как со стороны пациента не было такого пристального внимания к своим ногам.
После операции, пациент намного внимательнее и скрупулёзнее рассматривает свои ноги, поэтому любая, даже незначительная разница в форме или объеме ног не остается без внимания.
Пациенту необходимо помнить, что сделать ноги идеально симметричными практически невозможно. Поэтому нужно быть готовым к тому, что могут быть небольшие различия в форме или размере голени. Все люди асимметричны.
Не существует ни одного полностью симметричного человека. Это касается и голеней: различными может быть их длина с объемом, а также длина медиальной головки икроножной мышцы. Разница может составлять 1-2 см. И это считается нормой.
Асимметрия голени может возникнуть как следствие сильной отечности после пластики, которая может быть следствием, как хирургического вмешательства, так, и вызвана возрастом пациента, состоянием его здоровья на момент операции и прочими субъективными факторами. Отечность проходит самостоятельно, без дополнительных вмешательств.
Также причиной асимметрии может быть такое заболевание, как лимфедема. Лимфедема – заболевание лимфатической системы, при котором появляется сильный отек мягких тканей нижних или верхних конечностей. Если ранее был установлен такой диагноз, то, вполне возможно, есть смысл отказаться от установки имплантатов.
Кроме этого причиной асимметрии может быть ранее полученная травма или перелом костей голени.
Кроме того, иногда причиной асимметрии может быть разная установка имплантатов. В этом случае потребуется хирургическая коррекция.
Коррекция асимметрии
 |
| Незначительная естественная асимметрия после установки имплантатов Евросиликон не требующая коррекции. |
В таких случаях можно попытаться исправить ситуацию с помощью установки имплантатов. Имплантаты могут быть установлены как в одну голень, так и на обе.
Имплантаты подбираются индивидуально и могут быть как одной модели, так и разных. В некоторых случаях приходится заказывать индивидуальные имплантаты исходя из анатомических особенностей голеней. Кроме того, у хирурга есть несколько хирургических приемов благодаря которым он во время операции может уменьшить проявления асимметрии.
Истинную причину асимметрии помогают найти фотографии, сделанные до и после операции. Обязательно стоит поинтересоваться у хирурга есть ли асимметрия и если да, то надо ли ее корректировать или в этом нет необходимости.
Несмотря на то, что результат операции оценивается пациентами, как правило, очень положительно, практически никогда не удается добиться полной симметрии.
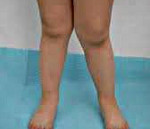
Искривление голеней характеризуется нарушением правильного контура ног в результате «О»- или «Х»-образной деформации костей либо эстетически неблагоприятного распределения мягких тканей голени. Искривление голеней является не только косметическим дефектом; наличие данной патологии может повлечь за собой неравномерное распределение нагрузки на бедренные и коленные суставы, что чревато развитием остеоартроза или гонартроза. Искривление голеней нередко приводит к развитию плоскостопия.
Общие сведения
Искривление голеней характеризуется нарушением правильного контура ног в результате «О»- или «Х»-образной деформации костей либо эстетически неблагоприятного распределения мягких тканей голени. Искривление голеней является не только косметическим дефектом; наличие данной патологии может повлечь за собой неравномерное распределение нагрузки на бедренные и коленные суставы, что чревато развитием остеоартроза или гонартроза. Искривление голеней нередко приводит к развитию плоскостопия.
Более чем 20% женщин высказывают неудовлетворенность формой своей ног, проблема искривления голеней не меньше волнует и мужчин. Считается, что при наличии правильной формы ног, линия, опущенная от головки тазобедренного сустава, пройдет через середину надколенника, а затем между 1 и 2 пальцами. Отклонение ног относительно этой линии ведет к нарушению нормальной биомеханики конечностей. Идеальную форму голеней характеризует наличие 3-х внутренних веретенообразных контуров, ограниченных промежностью, коленными суставами и мягкими тканями верхней трети голени, а также лодыжками.
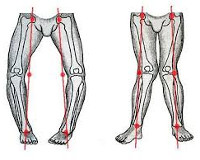
Искривление голеней
Классификация искривления голеней
Особенности кривизны голеней являются показаниями к проведению того или иного вида коррекции. Искривление голеней может быть истинным и ложным.
Истинная кривизна голеней является особенностью строения нижних конечностей, связанной с деформацией большеберцовой кости. Различают два варианта истинного искривления голеней: вальгусное («Х»-образное) и варусное («О»-образное).
Сомкнутые ноги при вальгусной кривизне напоминают букву «Х». Незначительное отклонение голеней наружу является нормой и составляет 5 -7 ° у мужчин и до 10° у женщин. У пациентов с вальгусным искривлением голеней наружный угол кривизны больше, при сомкнутых коленных суставах определяется значительное расхождение лодыжек.
При варусной кривизне голени образуют контур буквы «О». Внешне она проявляется дефектом внутреннего контура от сомкнутых лодыжек до промежности. Вариантом варусного искривления голеней служат рекурвированная голень с углом открытым кпереди и вершиной кривизны, направленной назад, и кифозированная голень с углом открытым кзади, а вершиной вперед.
Истинное искривление голеней значительно влияет на функцию ходьбы и состояние стоп. Варусное искривление голеней ведет к обратному подвороту стопы (вальгусному) и постепенному развитию вальгусной деформации стопы и вторичного плоскостопия. Вальгусное искривление голеней еще более способствует развитию плоскостопия.
Ложное искривление голеней вызвано особенностью распределения мягких тканей, которые создают впечатление кривизны ног при отсутствии костной деформации. Ложная кривизна проявляется несмыканием мягких тканей в области голеней. Такой дефект является только эстетическим и устраняется с помощью тренировок мышц голени, в тяжелых случаях – путем имплантации мягких протезов.
Причины искривления голеней
Искривление голеней может являться врожденной деформацией или формироваться в детском возрасте в результате тяжелых форм рахита, воспалительных заболеваний костей, нарушений обмена веществ. Развитию врожденной кривизны голеней способствует наследственный фон, недоношенность и гипоксия плода, болезни беременной. Заболевания, влияющие на минеральный и другие виды обмена веществ, могут усугублять имеющиеся врожденные деформации костной, хрящевой и мышечной тканей опорно-двигательного аппарата, увеличивая степень искривления голеней. Поэтому в раннем возрасте ребенку крайне необходим контроль детского ортопеда за развитием опорно-двигательного аппарата.
В подростковом возрасте искривление голеней может быть вызвано дефицитом кальция и витамина D в пище, недостаточным пребыванием на свежем воздухе и солнце, неадекватными нагрузками на стопы, приводящими к искривлению формы костей голени.
У взрослых пациентов наиболее частой причиной кривизны голеней служат травмы, патологические процессы в суставах большеберцовой или бедренной кости.
Коррекция искривления голеней
Исправление кривизны голеней или контуров икроножных мышц исключительно физическими упражнениями зачастую практически невозможно.
Контурная пластика голеней проводится пациентам с недоразвитием, деформациями или асимметрией мышц голеней. Нередко контурная пластика голеней выполняется культуристам для придания выраженного рельефа контурам голени.
С целью коррекции ложного искривления голеней успешно проводится имплантация протезов икроножных мышц. Современные силиконовые имплантаты голени обладают высокой степенью эластичности и устойчивости к повреждениям, однако после пластики голеней существуют ограничения в спортивных занятиях. Коррекция голеней с помощью силиконовых имплантатов дает великолепный эстетический результат – худые голени приобретают объем, а искривленные – правильный контур.
В случае невозможности исправления кривизны голеней с помощью контурной пластики или имплантации решается вопрос о выполнении ортопедической операции.
Оперативное лечение искривления голеней включает корригирующую остеотомию – рассечение кости и компрессионно – дистракционный остеосинтез по Илизарову, кроме того позволяющие увеличить рост и устранить диспропорцию конечностей. При наличии вальгусного искривления голени – проводится варизирующая остеотомия, при варусном искривлении – вальгизирующая остеотомия.
В ходе остеотомии производится клиновидная резекция участка кости, затем кость сопоставляется и закрепляется с помощью зажимов или винтов. При варусном или О-образном искривлении голени производится остеотомия, и выпиливается клин из большеберцовой кости; в случае вальгусной или Х-образной деформации голени – соответственно из бедренной кости. Остеотомия нередко дополняется проведением реконструктивной хондропластики с целью увеличения стабильности коленного сустава.
Выполнение остеотомии заканчивается наложением стабильно-функционального остеосинтеза по Илизарову. Пациент носит аппарат 4-8 месяцев, а иногда и дольше, в зависимости от степени искривления голени и необходимости удлинения конечности.
Реконструктивные операции на голени должны выполняться после завершения роста костной ткани и всего организма, то есть после 18 лет, когда происходит последний скачок роста. Это позволит провести однократную коррекцию искривления голеней с долговременным и стабильным результатом.
Если, прочитав заголовок, вы не понимаете, о чем речь, то можно спокойно пропустить этот пост. Статья предназначена для пациентов, которые ежедневно живут с фобией БДН.
Разберём самые частые симптомы, которые повышают страх БДН
Фасцикуляции:
Самопроизвольные единичные сокращения мышц (фасцикуляции) — подробно механизм развития и причины были разобраны в ранее опубликованной статье.
Резюмируя можно сказать так, что фасцикуляции НЕ РАВНО болезнь двигательного нейрона (в том числе БАС). Фасцикуляции часто присутствуют у профессиональных спортсменов, могут появляться во время инфекционного заболевания на фоне повышения температуры тела, при стрессе, у пациентов с полинейропатиями и т. д.
Слабость в конечностях, мышцах шеи:
Для объективизации мышечной слабости необходимо пройти неврологический осмотр, по результатам которого каждой группе мышц будет присвоен балл мышечной силы. В практике иногда приходится сталкиваться с тем, что пациенты сами того не осознавая, начинают поддаваться проверке мышечной силы (т.е. ложно складывается впечатление, что у пациента присутствует мышечная слабость). В таких случаях есть отвлекающие маневры, при применении которых можно предположить функциональную природу мышечной слабости.
Самостоятельное тестирование мышечной силы не приводит к положительным результатам и приводит к навязчивой идеи, что еще больше повышает фобию БДН.
Причин развития подострой и хронической мышечной слабости много — полимиозит, миастения, прогрессирующие полинейропатии (например, мультифокальная моторная нейропатия, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемическая полинейропатия) и т. д.
Асимметрия объема мышц:
Мы не симметричны, как, кстати, и наши четвероногие друзья. Наиболее часто пациенты замечают у себя асимметрию объема икроножных мышц и четырёхглавых мышц бедра. Если вы можете вставать на носки и на пятки, садиться и вставать с корточек, то скорее всего асимметрия присутствовала у вас всегда, но вы не акцентировали на этом внимание.
Нарушение глотания, гнусавость:
Определенно, это «красный флаг», при котором стоит посетить врача-невролога для объективизации таких нарушений и определении причины.
Например, к одной из причин прогрессирующего нарушения глотания и появлении гнусавости относится миастения. Это заболевание поддается лечению, и симптоматика с течением времени полностью регрессирует. Иногда требуется консультация ЛОР-врача, для исключения вторичных причин таких проявлений заболевания.
Диагностика
Поговорим о лидирующем диагностическом методе, который неоднократно выполняют пациенты с фобией БДН — игольчатая миография. Это такой метод исследования, при котором с помощью игольчатого электрода можно объективизировать признаки поражения периферических мотонейронов.
Результат данного метода напрямую зависит квалификации врача функциональной диагностики. В клинической практике встречаются случаи, когда артефакты (которые появляются при методологических ошибках) воспринимают за спонтанную активность. В других случаях врач может не указать, какую именно спонтанную активность он увидел у пациента — положительные острые волны, потенциалы фибрилляций, или потенциалы фасцикуляций, а это очень важная информация для врача невролога. Следующая распространённая ошибка — это исследование недостаточного количества мышц. Для определения генерализованного нейронального поражения необходимо исследовать 4 уровня (стволовой, шейный, грудной, поясничный), т. е. это как минимум 4 мышцы!
Нюансов много, поэтому целесообразнее сначала обратиться на очный прием к врачу-неврологу, и, если данное исследование понадобится, то доктор скажет, где и у кого его лучше сделать.
Зарубежные коллеги предлагают следующую методику для работы с фобией БДН:
Купите красивый календарь (можно настольный) и каждое утро отмечайте любимым символом/фигуркой начало нового дня. Пройдет 14, 30, 60, 90 дней в течение которых у вас будут сохраняться мышечные подергивания или незначительная асимметрия мышц в объеме, но вы можете бегать, поднимать тяжести и жить так, как в нулевой день. Вы поймете, что с течением времени вам не становится хуже. 180 дней (6 месяцев) для пациентов с БАС достаточно, что бы они стали замечать выраженные атрофии и мышечную слабость, когда у вас будет 180 дней, ваша тревога уйдет, и вы сможете жить полноценной жизнью.
Если вы понимаете, что не в состоянии справиться со своей фобией самостоятельно, то вам следует обратиться к двум специалистам — врачу-неврологу и психиатру. Это улучшит качество вашей жизни.

Записаться на прием к клинику можно по телефону +7 (800) 707-54-39
Или через форму
