Acupuncture Points of the Twelve Primary Channels
Claudia Focks, Ulrich März, in Atlas of Acupuncture, 2008
SP-21 Great Wrapping DABAO
Location
On the midaxillary line, in the 6th intercostal space. Note: According to some texts, this point is located in the 7th intercostal space.
How to find
Locate the 6th intercostal space by counting parasternally from the clavicle or from the manubriosternal synchondrosis (→ 3.5). Follow the course of the intercostal space in a lateral direction and locate SP-21 on the axillary midline (note: the intercostal space laterally curves upward). SP-21 is often sensitive to pressure. Or: Locate SP-21 on the midaxillary line, midway between the axilla and the end of the 11th rib.
Needling
0.5-0.8 cun obliquely or transversely (subcutaneously), parallel to the intercostal space or with or against the channel pathway. Caution: Pneumothorax.
Actions/Indications
- •
-
Regulates Qi and Blood, governs and wraps all the luo–
- •
-
Unbinds the chest
Special features
Great luo-connecting point of the spleen (→ 8.1.2), exit point.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780443100284500072
Thoracic Injection Techniques
Marko Bodor, … Orlando Landrum, in Atlas of Interventional Orthopedics Procedures, 2022
Target
- •
-
Intercostal space 1 to 2 mm inferior to rib and 1 to 2 mm deep to posterior rib border (Fig. 13.20).
Fig. 13.20. Intercostal Nerve Block with Contrast in AP View.
- •
-
Inject contrast to confirm flow along the nerve parallel to the rib with no vascular uptake.
Pearls and Pitfalls
- •
-
Due to the close proximity of the vasculature, there is a higher risk of anesthetic uptake, and care that should be given to the amount of anesthetic used.
- •
-
The needle should not be advanced more than 1 to 2 mm past the dorsal rib margin due to risk of going too anterior and pneumothorax.
- •
-
Avoid bilateral intercostal nerve blocks due to risk of pneumothorax.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780323755146000133
Thorax
S. Jacob MBBS MS (Anatomy), in Human Anatomy, 2008
The intercostal space
The intercostal space (Fig. 3.3) contains the external intercostal, the internal intercostal and the innermost intercostal muscles arranged in three layers. The neurovascular bundle, consisting of the intercostal nerve and vessels, lies in between the internal and the innermost intercostals.
The external intercostal muscle fibres are directed downwards and forwards. In the anterior part the muscle fibres are replaced by a membrane. The internal intercostal fibres lie in the opposite direction to those of the external. The neurovascular bundle lies between the internal and the innermost intercostal muscles.
If it is necessary to insert a chest drain or a needle into the intercostal space it is always placed in the lower part of the space to avoid damage to the neurovascular bundle (which lies along the lower border of the rib along the upper part of the space). The neurovascular bundle consists of, from above downwards, intercostal vein, artery and nerve. See Clinical box 3.2.
The intercostal nerves are the anterior rami of the first 11 thoracic nerves. These supply the intercostal muscles, the skin of the chest wall as well as the parietal pleura. The lower intercostal nerves, 7th downwards, supply the anterior abdominal wall as well.
Segments of skin supplied by the intercostal nerves are common sites of vesicles in Herpes zoster, a viral infection affecting the spinal nerve ganglia spreading through the intercostal nerves.
The internal thoracic artery, a major artery on the anterior aspect of the chest wall, is a branch of the subclavian artery and it descends vertically downwards lying about 1cm lateral to the sternum. In the sixth intercostal space it divides into its two terminal branches, the musculophrenic and superior epigastric arteries, the latter entering the anterior abdominal wall by passing through the diaphragm
The anterior intercostal arteries are branches of the internal thoracic artery or those of its musculophrenic branch. Most of the posterior intercostal arteries are derived from the descending thoracic aorta.
Anastomoses between the anterior and posterior intercostal arteries are important collateral channels for circulation in cases of obstruction to the blood flow in the aorta anywhere beyond the origin of the left subclavian artery.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780443103735500063
PERTINENT SURGICAL ANATOMY OF THE THORAX AND MEDIASTINUM
Paul Schipper, … John C. Mayberry, in Current Therapy of Trauma and Surgical Critical Care, 2008
INTERCOSTAL SPACE
Each intercostal space from superficial to deep, has two layers of muscle; an artery, a vein, and a nerve; and a diminutive inner layer of muscle. The external intercostal muscles run obliquely with fibers in the same orientation as the external oblique muscle of the abdomen (fingers in pockets). Deep are the internal intercostal muscles running in the opposite direction. The intercostal artery, vein, and nerve run along the inferior aspect of each rib, occasionally running underneath a ledge in the costal groove. To avoid injury to these three structures, tube thoracostomies and thoracotomies are directed over the superior aspect of each rib or through the middle of the interspace, but not the inferior aspect of the rib (Figure 13). The innermost intercostal muscles are located deep to the neurovascular bundle and run in the same direction as the internal intercostal muscles. While mentioned in anatomy texts, surgically, the innermost intercostal muscles do not need to be considered separately from the internal intercostal muscle (Figure 14). The intercostal arteries originate as segmental branches off the descending aorta. The intercostal space, including the underlying pleura, can be harvested as a posteriorly based pedicled muscle flap (Figure 15). This flap is useful for reinforcing bronchial or esophageal repairs.
The internal mammary artery originates from the subclavian arteries bilaterally, and descends on the inside of the chest wall, approximately 1 cm lateral to the sternum bilaterally (Figure 16).
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780323044189500370
The skeleton
James Watkins, … Ian Mathieson, in The Pocket Podiatry Guide: Functional Anatomy, 2009
The rib cage
The rib cage, which consists of 12 pairs of ribs and the sternum, provides protection for the heart and lungs and facilitates breathing. The sternum is a fairly flat bone and the ribs are also fairly flat in cross section. As the ribs form the major part of the rib cage, they have a distinct curved shape. The heads (posterior ends) of the ribs articulate with the thoracic vertebrae. The anterior ends of the upper 10 pairs of ribs are attached to the sternum by pieces of cartilage called costal cartilages (costa = rib). The upper seven pairs of ribs are attached to the sternum by separate costal cartilages and are therefore sometimes referred to as true ribs. The costal cartilages of the eighth, ninth and tenth pairs of ribs fuse with each other before fusing with the costal cartilages of the seventh ribs (Figure 3.13). Consequently, whereas the upper seven pairs of ribs have direct cartilaginous attachments to the sternum, the eighth, ninth and tenth pairs of ribs have an indirect cartilaginous attachment to the sternum. The lower two pairs of ribs do not attach onto the sternum; the anterior ends of these ribs are free, and they are referred to as floating ribs. Because none of the lower five pairs of ribs has a direct cartilaginous or other attachment to the sternum, these ribs are sometimes referred to as false ribs.
Movement of the ribs
The intercostal spaces (spaces between the ribs) are largely occupied by muscles (intercostal muscles), which, in association with other muscles of the thorax, move the ribs during breathing. During inspiration (breathing in) the ribs and sternum swing upward and outward which decreases the pressure inside the thorax and simultaneously drives air into the lungs. During expiration (breathing out) the ribs and sternum are pulled back down by the elasticity of the surrounding soft tissues (costal cartilages, ligaments and muscles that are stretched during inspiration). The downward movement of the ribs and sternum increases the pressure inside the thorax and simultaneously drives air out of the lungs.
Key Concepts
The rib cage consists of the sternum and 12 pairs of ribs. It is a fairly flexible structure that provides protection for the heart and lungs and, in association with intercostal muscles, facilitates breathing
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780702030321000032
How to approach elective and urgent thoracic aortic aneurysms
Michele Antonello, … Elda Chiara Colacchio, in Vascular Surgery, 2022
Surgical exposure
The anatomical classification of DTAA is crucial because it allows for the choice of an appropriate surgical incision.
A fourth intercostal space thoracotomy allows exposure of the proximal portion of the DTA and even an aortic arch cross-clamping via the opening of the pericardium, when required. A sixth intercostal space thoracotomy exposes the intermediate portion of the DTA, while we would choose an incision in the seventh or eighth intercostal space for a distal DTA exposure, with the possibility to extend the aortic exposure to the diaphragmatic hiatus. A double thoracotomy (fourth and seventh space) allows the exposure of the entire DTA. Conversely, if an abdominal aortic exposure is required as well, a laparotomy or lumbotomy is mandatory.
Once the latissimum dorsi and serratus anterior muscles are incised, the intercostal muscles are sectioned on the superior edge of the inferior cost. The left lung is then excluded and reclined to the right. The mediastinal pleura is incised, and the aorta is exposed. In the proximal portion of the DTA, we must not forget to ligate the first intercostal vein at the origin of the left subclavian artery (LSA), and we must pay attention to the left vagus, the left inferior laryngeal nerve and phrenic nerve.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780128221136000073
INTERPLEURAL ANALGESIA
Jianguo Cheng, Juan Cata, in Current Therapy in Pain, 2009
ANATOMIC BASIS OF INTERPLEURAL ANALGESIA
The intercostal space of the posterior chest wall has three layers: the external intercostal muscle; the posterior intercostal membrane, which is the aponeurosis of the internal intercostal muscle; and the intercostalis intimus muscle, which is a continuation of the transversus abdominis. The intercostal nerves lie in between the posterior intercostal membrane and the intercostalis intimus. The posterior intercostal membrane forms a complete barrier beneath the external intercostal muscle, whereas the intercostal intimus is incomplete and allows fluid to pass freely into the subpleural space.35
Interpleural analgesia can thus be accomplished by placing a catheter either deep into the internal intercostal muscle but superficial to the parietal pleura or between the parietal and the visceral layers of the pleura. The local anesthetic can diffuse to adjacent intercostal nerves and paravertebral nerves in either case, but central spreading of anesthetics to the epidural or subarachnoid space does not usually occur. The mechanism of action for interpleural analgesia is, therefore, dependent on diffusion of the local anesthetic to the intercostal and paravertebral nerves. The number of intercostal and paravertebral nerves affected depends on the location of the catheter, the volume injected, and effects of gravity.
The intercostal nerves are branches of the anterior divisions of the thoracic spinal nerves and innervate the thoracic and abdominal walls. Each intercostal nerve runs in a groove in the inferior aspect of the rib along with the intercostal artery and vein. The interpleural space is located between the parietal and the visceral pleura, which are delicate serous membranes that cover the surface of the lungs and the inner surface of the chest wall. The space is 10 to 20 microns in width and has a static volume of 0.1 to 0.2 ml/kg. The microvilli-covered mesothelial surface of the parietal pleura facilitates the absorption of the local anesthetic and its diffusion to the subpleural space. The pleura receive nerve innervation from the phrenic and sympathetic nerves. Interpleural administration of anesthetics may, therefore, affect neural conduction of both nerve types.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9781416048367000134
Auscultation of the Heart
Steven McGee MD, in Evidence-Based Physical Diagnosis (Fourth Edition), 2018
2 Characteristics of the First and Second Heart Sounds
At the second left intercostal space, S2 is generally louder, shorter, and sharper than S1 (S2 has more high-frequency energy than S1, which is why dup, a snappier sound than lub, is used to characterize S2). If the timing of extra heart sounds and murmurs is confusing at the lower sternal edge or apex (as it often is in patients with fast heart rhythms), the clinician can return the stethoscope to the second left intercostal space, identify S2 by its louder and sharper sound, and then inch slowly back to the area of interest, keeping track of S2 along the way.
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780323392761000391
Physical Assessment Skills
Karen J. Tietze PharmD, in Clinical Skills for Pharmacists (Third Edition), 2012
Percussion
Percuss over the intercostal spaces (between the ribs) to assess lung density (Figure 4-45). Percussion over normal lung tissue creates a loud, low-pitched, resonant note. Percussion over areas of lung with increased air volume (e.g., emphysema) creates a very loud, low-pitched, hyperresonant note. Areas of consolidation (fluid) produce a dull or flat percussion note (e.g., lobar pneumonia); shifting dullness is associated with freely moving fluid within the pleural cavity (e.g., pleural effusion). Assess all lobes, comparing the right and left lungs.
Percuss to determine diaphragmatic location and excursion (Box 4-8) (Figure 4-46). Determine the location of the diaphragm with the lungs fully expanded and with the lungs emptied. The difference between the two positions is the diaphragmatic excursion. Percuss down the posterior chest between the vertebral column and the scapula from about the sixth rib downward with the lungs fully expanded; repeat with the lungs emptied. The diaphragm is located where the percussion note changes from resonant to dull. Normal diaphragmatic excursion is about 3 to 5 cm for females and 5 to 6 cm for males; the right side of the diaphragm is slightly higher than the left side. The diaphragm is elevated when the lung on that side has collapsed (pneumothorax). The diaphragm is abnormally low with decreased excursion in chronic obstructive airway diseases associated with chronic air trapping (e.g., COPD).
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9780323077385100043
Ultrasonography
Devanand Anantham MBBS, Armin Ernst MD, in Murray and Nadel’s Textbook of Respiratory Medicine (Sixth Edition), 2016
Scan/Probe Orientation
Longitudinal scans through the intercostal spaces (i.e., parallel to the long axis of the body) are preferred to transverse scanning both because of convention and because a longitudinal image will include the diaphragm for ease of reference. To maintain orientation of the probe and the resulting image, the transducer probe has a ridge or groove. With the groove oriented toward the head of the patient, the resultant image will show the cranial direction to the left of the screen. Superficial structures will be at the upper part of the screen and deep structures at the bottom of the screen (Fig. 20-2).
Read full chapter
URL:
https://www.sciencedirect.com/science/article/pii/B9781455733835000208
Дополнительные опознавательные
точки на груди и животе
1) Точка Кера – применяется для определения проекции дна желчного пузы-
ря на переднюю стенку живота. Располагается на один сантиметр книзу по бис-
сектрисе реберно-прямомышечного угла (рис. 34, 36, 49).
2) Точка Дежардена – применяется для определения проекции головки поджелудочной железы на переднюю стенку живота. Располагается на биссек-
трисе угла Шоффара (либо линии Дежардена) на расстоянии 5-7 см от пупка
(рис.36). Является болевой точкой головки поджелудочной железы.
3) Точка Мейо-Робсона – применяется для определения проекции хвоста поджелудочной железы на переднюю стенку живота. Располагается на биссек-
трисе левого верхнего квадранта и локализуется на границе между средней и верхней третью этой линии (рис. 36, 49).
4) Точка Мак Бурнея – применяется для определения места проекции осно-
вания червеобразного отростка на переднюю стенку живота. Располагается ме-
жду средней и наружной третью правой остисто-пупочной линии (рис. 35, 36). 5) Точка Ланца – применяется для определения проекции основания черве-
образного отростка на переднюю стенку живота. Располагается на границе ме-
жду правой наружной и средней третью линии соединяющей верхние наружные ости подвздошных костей (рис. 35,36).
6) Точка Боткина (Эрба)- дополнительное место выслушивания тонов аор-
тального клапана сердца. Располагается у места прикрепления к грудине хряща
3ребра слева (рис. 36).
7)Ямка Моренгейма – место выслушивания голосового дрожания при паль-
паторном обследовании легких. Располагается ниже акромиального конца клю-
чицы в борозде между дельтовидной и большой грудной мышцами (рис. 36).
8) Точка Марфана – место пункции перикарда. Располагается под мечевид-
ным отростком грудины строго по срединной линии (рис. 36).
9) Точка Ларрея – место пункции перикарда. Располагается слева у основа-
ния мечевидного отростка в углу между грудиной и реберной дугой (рис. 36).
10)Точка Куршмана – место пункции перикарда. Располагается в пятом межреберье слева, отступив 4-6 см от края грудины (рис. 36).
11)Точка Пирогова-Делорма – место пункции перикарда. Располагается у края грудины слева на уровне четвертого или пятого межреберных промежут-
ков (рис. 36).
12) Точка Абаниака – место пункции подключичной вены. Располагается по
нижнему краю ключицы на границе между её внутренней и средней третью
(рис. 36).
13)Точка Вильсона – место пункции подключичной вены. Располагается на
1см ниже ключицы по среднеключичной линии (рис. 36).
14)Точка Джилеса – место пункции подключичной вены. Располагается на
2см кнаружи от грудины и на 1 см ниже ключицы (рис. 36).
15)Точка Иоффе – место пункции подключичной вены. Располагается над ключицей чуть выше ключично-грудино-сосцевидного угла (образован верхним краем ключицы и латеральной ножной m. sternocleidomastoideus. рис. 36).
16)“Передняя почечная точка” – применяется дляопределения проекция почечных ворот на переднюю брюшную стенку. Располагается в углу между наружным краем прямой мышцы живота и реберной дугой ( у переднего конца
9-го реберного хряща. рис. 36, 51).
17) “Задняя почечная точка” – применяется для определения проекции по-
чечных ворот на заднюю брюшную стенку. Располагается в углу между наруж-
ным краем мышцы выпрямляющей позвоночник и 12-м ребром (рис. 53). Дав-
ление в этих точках при почечной патологии может вызывать резкую боль.
Правила отсчета ребер и позвонков при определении
границ внутренних органов
В пределах грудной клетки при обследовании больных ориентируются по ребрам и межреберным промежуткам. Отсчет ребер можно начинать сверху (от ключицы, которая принимается за первое ребро), либо снизу (от 12-го ребра).
Иногда за верхний ориентир вместо ключицы можно использовать угол Людо-
вика, который соответствует второму ребру. Если начинают от ключицы, то ме-
тодика пальпации заключается в следующем. Вначале ставят указательный па-
лец на верхнюю поверхность ключицы, а большой – на нижнюю. После фикса-
ции этого положения начинают “перешагиванием” перемещать указательный палец на один уровень с большим, а последний – аналогично сдвигают каудаль-
но и ищут нижнюю поверхность второго ребра (т.е. углубление соответствую-
щее второму межреберному промежутку). Определив таким образом локализа-
цию второго ребра все манипуляции повторяют вновь и вновь, переходя к третьему, четвертому и другим нижележащим ребрам. При этом все действия удобнее начинать в проекции среднеключичной линии, а смещаясь книзу – по-
степенно уходить в сторону передней подмышечной линии.
В случае отсчета ребер от 12-го ребра (снизу вверх) – его пальпируют на зад-
ней поверхности грудной клетки в виде свободно выступающего костного фрагмента, а затем повторяют те же движения пальцами, что и в предыдущем случае (но уже в обратном направлении). Для исключения ошибок при подсче-
те, необходимо учитывать что у лиц астенического типа конституции иногда встречается колеблющийся вариант 10-го ребра (признак Штиллера).
Если производить отсчет позвонков, то за ориентиры принимаются высту-
пающие на спине и шее фрагменты остистых отростков. Удобнее начинать эту манипуляцию с остистого отростка седьмого шейного позвонка – как наиболее выступающего. Для того чтобы не спутать его с остистым отростком первого
грудного позвонка используется признак “неподвижности” последнего при на-
клонах шеи. Для этого пальцы исследователя ставятся на эти костные образова-
ния, а больного или натурщика просят согнуть и разогнуть шейный отдел по-
звоночника. Остистый отросток седьмого шейного позвонка всегда будет сме-
щаться, а грудного – будет неподвижен.
После достоверного определения седьмого шейного позвонка дальнейший отсчет ведется пальпацией бугорков остистых отростков в краниальном или каудальном направлении. Для визуального подтверждения результатов иссле-
дования можно наклонить больного вперед и тогда контуры остистых отростков будут видны в виде выступов на спине по задней срединной линии. Из костных ориентиров помогающих отсчету позвонков можно использовать “признак нижнего угла лопатки”, который располагается на уровне седьмого грудного позвонка.
Проекция внутренних органов и крупных сосудов
на поверхности груди и живота
1) Сердце, cor (греч. kardia). Основная масса органа проецируется на уровне тела грудины. При этом 2/3 его площади располагается слева от срединной ли-
нии, а 1/3 – справа (проекция и скелетотопия сердца изображены на рис. 37, 38, 39).
Верхняя граница сердца (образована предсердиями) – соответствует горизон-
тальной линии проведенной по уровню верхнего края хрящей третьих ребер в месте их прикрепления к грудине (в промежутке от правой грудинной и до ле-
вой окологрудинной линии).
Нижняя граница (образована правым желудочком) – соответствует линии со-
единяющей место прикрепления хряща пятого ребра справа к грудине и далее через основание мечевидного отростка к точке, расположенной в пятом межре-
берье слева и на 1,5 см кнутри от среднеключичной линии (область верхушки сердца).
Правая граница (образована правым предсердием) – соответствует верти-
кальной и слегка дугообразной линии (выпуклость обращена вправо) проведен-
ной на 1,5-3 см кнаружи от правого края грудины на протяжении от верхнего края третьего и до пятого ребер.
Левая граница (образована левым предсердием и левым желудочком) – со-
ответствует линии идущей в косо-вертикальном направлении от верхнего края хряща третьего ребра слева (по окологрудинной линии) и до точки, которая располагается в пятом межреберье на 1,5 см вправо от среднеключичной линии
(область верхушки сердца).
Верхушка сердца проецируется слева в пятом межреберном промежутке и на
1,5 см кнутри от среднеключичной линии.
Граница между предсердиями и желудочками соответствует косой линии,
проведенной между точками прикрепления к грудине хрящей 3-го ребра слева и
5-го ребра справа.
Клапан легочного ствола проецируются в месте прикрепления хряща третье-
го левого ребра к грудине (рис. 38,39). Клапан аорты – проецируются практиче-
ски на этом же уровне, но несколько ниже и правее от предыдущего (по середи-
не грудины. Рис. 38,39). Митральный и трикуспидальный клапаны проецируют-
ся на линии, идущей по грудине в косом направлении от третьего левого и к пя-
тому правому межреберному промежуткам. При этом митральный локализует-
ся в левом сегменте этой линии (область прикрепления 4-го ребра), а трикуспи-
дальный – на середине (рис. 38,39).
При аускультации сердца тоны клапана легочного ствола выслушиваются во втором межреберье слева от грудины (рис.39). Тоны клапана аорты – во втором межреберье справа от грудины и дополнительно в точке Боткина (рис. 36). Тоны митрального клапана – на верхушке сердца, а трикуспидального – в области те-
ла грудины на уровне хряща пятого ребра слева (основание мечевидного отро-
стка).
2) Легкие, pulmones (греч. pneumon) и плевра, pleura – проецируются на пе-
реднюю, боковую и заднюю поверхности грудной клетки (рис. 40,41,42). Пра-
вое легкое разделяется на три доли и одиннадцать сегментов, а левое – на две доли и десять сегментов. При обозначении анатомических контуров легкого на груди выделяются верхняя, нижняя, передняя и задняя границы. В клинической практике наибольший интерес представляет определение верхней и нижней границ.
Верхняя граница легких и плевры совпадают и в виде купола выступают на
2-3 см выше ключицы. Спереди его можно обозначить в надключичной ямке, а
сзади – на поверхности трапециевидной мышцы, где высота стояния верхушек легких достигает уровня седьмого шейного позвонка. При перкуссии этой зоны определяются участки ясного легочного звука, которые называются полями Кренига.
Проекция нижних границ легких и плевры не совпадает по высоте на одно ребро (легкое – выше, а плевра – ниже) и асимметрична по контурам справа и слева (за счет сердечной вырезки левого легкого). Если рассматривать границу правого легкого (при умеренном выдохе), то она располагается следующим об-
разом:
*по окологрудинной линии – на уровне 5-го межреберья;
*по среднеключичной линии – на уровне 6 ребра;
*по передней подмышечной линии – на уровне 7 ребра;
*по средней подмышечной линии – на уровне 8 ребра;
*по задней подмышечной линиина уровне 9 ребра;
*по лопаточной линии – на уровне 10 ребра;
*по околопозвоночной линиина уровне верхнего края 11 ребра или конту-
ра его остистого отростка.
Если же рассматривать эту границу слева, то она в целом аналогична пра-
восторонней (за исключением участка на уровне окологрудинной и среднеклю-
чичной линий, что соответствует сердечной вырезке левого легкого). Что каса-
ется нижней границы плевры, то в сравнение с аналогичным контуром легкого,
она опускается на одно ребро (например: по среднеключичной линии справа –
на уровне 7 ребра; по передней подмышечной линии справа – на уровне 8 ребра и т.д.).
Проекция междолевых щелей осуществляется следующим образом: 1) косая щель (fissura obligua) – располагается справа и слева примерно одинаково, опоя-
сывая грудную клетку от остистого отростка третьего грудного позвонка и по направлению к переднему концу костной части 6-го ребра; 2) горизонтальная щель (fissura horizontalis) – начинается от контуров косой щели справа (по зад-
ней подмышечной линии) и идет далее по четвертому ребру к грудине (рис. 40,41,42);
В случае возникновения патологических процессов в легких (например –
экссудативный плеврит), расположение последних может изменяться и для их проецирования на поверхность грудной клетки используются другие ориенти-
ры. В частности, это касается линии Дамуазо, треугольников Гарленда и Раух-
фуса-Грокко, контуры которых определяются при перкуторном исследовании больных (рис. 43). Линия Дамуазо имеет изогнутую форму и характеризует уро-
вень жидкости в плевральной полости. Треугольник Гарленда – соответствует поджатому экссудатом легкому и расположен между позвоночником и линией Дамуазо.
3) Диафрагма, diaphragma (греч. m. phrenicus) – проецируется на переднюю,
боковую и заднюю стенки грудной клетки (рис. 26,29,37, 44). Спереди её гру-
динная часть соответствует борозде Гаррисона, а сзади и сбоку – нижней гра-
нице плевры (см. выше). Что касается купола, то по данным Д.Н. Александрова
и В.Я. Баракова (цит. по А.Н.Максименкову, 1972) его скелетотопия определя-
ется следующими уровнями:
*по среднеключичной линии справа – 4 ребро, а слева – 5 ребро;
*по передней подмышечной линии справа – 5 ребро, а слева – 6 ребро;
*по средней подмышечной линии справа – 6 ребро, а слева – 7 ребро;
*по задней подмышечной линии справа – 7 ребро, а слева – 8 ребро;
*по лопаточной линии справа – седьмое межреберье или 8-е ребро, а слева –
восьмое межреберье или 9-е ребро; * по околопозвоночной линии справа – восьмое межреберье или 9-е ребро, а
слева – девятое межреберье или 10-е ребро.
Таким образом, правый купол диафрагмы расположен на один межреберный промежуток выше, чем левый. При вертикальном положении диафрагма зани-
мает более низкое положение, а при горизонтальном – высокое. У лиц брахи-
морфного сложения она проецируется выше, у долихоморфного – ниже.
4) Желудок, ventriculus (греч. gaster) – проецируется в левой подреберной и собственно надчревной областях (рис. 44). При наполненном состоянии его большая кривизна может уходить в regio umbilicalis. Основная масса органа
(5/6) располагается слева от срединной линии и меньшая – справа. Скелетото-
пически кардиальная часть располагается на уровне хряща 7-го ребра слева (на расстоянии 2,5 – 3 см от края грудины). Дно желудка достигает нижнего края 5-
го ребра по левой среднеключичной линии. Начало малой кривизны проекци-
онно соответствует левому контуру мечевидного отростка. Привратник распо-
лагается на уровне хряща 7-8 ребра справа в 1,5-2,5 см от срединной линии (ли-
бо непосредственно на ней самой) и локализуется по высоте на середине рас-
стояния между яремной вырезкой грудины и верхним краем лобкового сраще-
ния (на 4-5 см выше пупка). Нижняя точка большой кривизны лежит на линии,
проведенной между концами 10-х ребер (linea subcostalis) или середине рас-
стояния между пупком и мечевидным отростком.
Линию контурирующая малую кривизну можно провести на стенке живота от точки на 2-3 см влево от места прикрепления 7-го левого реберного хряща и далее косо вниз по дуге к точке, расположенной на 2,5 см вправо от срединной линии на уровне верхнего края 8-го реберного хряща. В свою очередь контур большой кривизны проходит от точки на нижнем крае 5-го ребра по левой сред-
неключичной линии (левый край свода) и далее по изогнутой влево пологой ду-
ге к 9 левому ребру (по той же линии). А затем – дугообразно вправо на уровне lin. subcostalis по срединной плоскости. И отсюда вправо и вверх до точки, ле-
жащей на 2 см вправо от срединной линии тела на уровне нижнего края 8-го ре-
берного хряща (описание контуров большой и малой кривизны приведено по А.Н. Максименкову, 1972).
5) Двенадцатиперстная кишка, duodenum – проецируется в пределах соб-
ственно надчревной и пупочной областей. Имеет четыре части и три изгиба. Её локализация ограничивается обычно двумя горизонтальными и двумя верти-
кальными линиями (рис. 45). Горизонтальные проходят через концы 8-х ребер
(верхняя) и на уровне пупка (нижняя). А вертикальные – на 3-4 поперечника пальца справа от срединной линии и на 1-2 пальца слева от неё. При высоком расположении двенадцатиперстной кишки она проецируется в правой подре-
берной области, а при низком – её проекционная зона приближается к lin. interspinalis. Что же касается варианта стандартной скелетотопии этого органа,
то он изображен на рис. 46.
6) Печень, hepar – локализуется в правом верхнем углу брюшной полости, а
проецируется в правом подреберье, собственно надчревной области и частично в левом подреберье (рис. 37,47,48). Имеет две доли, пять секторов и восемь сег-
ментов.
Скелетотопичекие границы печени определяются следующим образом.
Верхняя граница начинается в 10-м межреберье справа по средней подмышеч-
ной линии. Далее она поднимается кверху и медиально (соответственно проек-
ции диафрагмы), и по правой среднеключичной линии достигает четвертого межреберного промежутка. Отсюда линия границы плавно опускается в левую сторону. По срединной линии она локализуется несколько выше основания ме-
чевидного отростка грудины, а на середине расстояния между левой грудинной и среднеключичной линиями – достигает уровня пятого межреберья.
Что касается нижней границы, то она начинается в том же месте где и верх-
няя – 10-е межреберье справа по средней подмышечной линии. Далее она идет вверх и медиально, пересекая девятый и десятый реберные хрящи справа. После этого контур печени продолжается по области надчревья влево и вверх, пересе-
кая реберную дугу на уровне 7-го левого реберного хряща и в пятом межребе-
рье соединяется с верхней границей.
В клинической практике размеры печени определяют перкуторно с учетом возникновения звука относительной или абсолютной печеночной тупости. Пер-
кутируют сверху вниз по линиям грудной клетки (методика Курлова). В норме верхняя граница абсолютной печеночной тупости располагается:
*по правой окологрудиной линии – у верхнего края 6-го ребра;
*по правой среднеключичной линии – на 6-ом ребре;
*по правой передней подмышечной линии – на 7ребре.
Что касается нижней границы абсолютной тупости печени (в горизонталь-
ном положении тела человека), то она располагается:
*по правой передней подмышечной линии – на 10-м ребре; *по правой среднеключичной линии – по нижнему краю правой реберной ду-
ги;
*по правой окологрудинной линии – на 2 см ниже края реберной дуги;
*по передней срединной линии – на 3-6 см ниже мечевидного отростка;
*по левой окологрудинной линии – уровень пятого межреберья.
В целом же положение нижнего края печени зависит от формы грудной
клетки и отражается в основном лишь на его уровне по передней срединной
Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
10.05.201727.28 Mб301Островерхов ОХиТА.djvu
- #
- #
- #
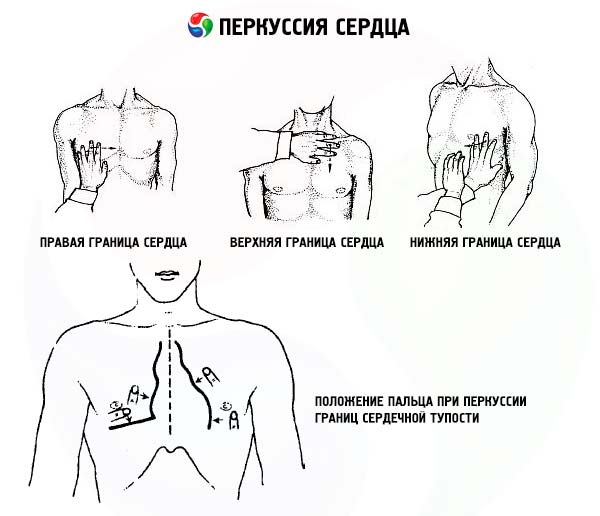
Перкуссия сердца дополняет информацию, полученную при пальпации. В области прилегания сердца к передней грудной стенке перкуторно определяется тупость. Поскольку часть контура сердца прикрыта легкими, в этой области перкуторный звук будет приглушен меньше, чем в участке, где сердце непосредственно соприкасается с грудной стенкой, поэтому определяют так называемую относительную и абсолютную сердечную тупость. При определении относительной сердечной тупости правую ее границу находят на уровне четвертого межреберья, по краю и не далее чем на 1 см кнаружи от края грудины. При перкуссии палец (плессиметр) ставят параллельно искомой границе и перемещают по линии, перпендикулярной ей.
Левую границу относительной тупости сердца определяют близ верхушечного толчка, а при его отсутствии в пятом межреберье (перкутируют в пятом межреберье от передней подмышечной линии по направлению к грудине). Левая граница относительной тупости сердца располагается на 1 см кнутри от левой среднеключичной линии.
Для определения верхней границы относительной тупости сердца палец-плессиметр перемещают по линии, параллельной краю грудины, начиная перкутировать со II ребра. В норме верхняя граница относительной сердечной тупости соответствует нижнему краю III ребра или третьему межреберью.
Границы абсолютной тупости сердца соответствуют следующим ориентирам: левая – на 1-2 см кнутри от границы относительной тупости сердца, правая – по левому краю грудины на уровне четвертого межреберья, верхняя – четвертое межреберье. При определении этих границ перкуссию начинают от центра зоны абсолютной тупости сердца, перкуторные удары производят очень мягко, чтобы звук в области абсолютной тупости практически был неслышен. В этом случае при достижении границы между абсолютной и относительной тупостью перкуторный звук становится слышен.
Определение границ сосудистого пучка производится на уровне второго межреберья. Палец-плессиметр перемещают по линии, перпендикулярной краю грудины. При этом также пользуются тихой перкуссией. Границы тупости сосудистого пучка соответствуют в норме краям грудины.
Правый контур относительной тупости сердца и сосудистого пучка образован, начиная сверху, т. е. со второго межреберья, верхней полой веной, далее правым предсердием. Левый контур относительной тупости сердца образуется дугой аорты, затем легочной артерией на уровне III ребра ушком левого предсердия и ниже узкой полосой левого желудочка. Переднюю поверхность сердца в области абсолютной тупости образует правый желудочек.
Информативность данных, полученных при исследовании прекардиальной области, в настоящее время оценивают достаточно критично. Это связано с тем, что в результате часто встречающейся эмфиземы легких большая часть сердца прикрыта легкими, и определение границ относительной и абсолютной тупости практически невозможно. Смещение верхушечного толчка и левой границы сердца кнаружи нередко может быть связано с увеличением различных камер сердца, но не левого желудочка. Существенное увеличение тупости сердца при перкуссии находят при большом перикардиальном выпоте. Значительное смещение границы вверх может иметь место при увеличении левого предсердия в результате митральных пороков. Расширение сосудистого пучка наблюдается при аневризме аорты.
Впечатление, полученное при исследовании прекардиальной зоны, подтверждают результатами современных очень информативных методов, в первую очередь эхокардиографии.