Содержание
- Сколько надо спать
- Влияние длительного сна на здоровье
- Что говорят врачи
- Симптомы переизбытка сна
- Как нормализовать сон
Мы привыкли к популярным фразам: «Сон продлевает жизнь», «Здоровый сон – залог счастливой жизни», «Сон – лучший косметолог». А как не поверить классикам? Уильям Шекспир утверждал: «Сон – это чудо матери-природы, вкуснейшее из блюд в земном пиру».
Спорить невозможно! Но уж если с первых строк мы обратились к цитатам, то не мешало бы вспомнить и еще одно мудрое утверждение: «Все хорошо, что в меру». Ко сну это заявление имеет прямое отношение. Глубокий, крепкий сон необходим для существования человека, не менее важно серьезное к нему отношение. Иначе, этот целебный физиологический процесс превратится в наказание и принесет множество проблем.
Время сна
Оказывается, излишне продолжительный сон не приносит пользы для здоровья. Тогда возникает резонный вопрос: а долго – это сколько? На него существует конкретный ответ. Здоровому взрослому человеку для восстановления сил достаточно спать 7 – 9 часов в сутки.
Есть поговорка: недоспать хуже, чем недоесть. Это правильно: недостаток сна вреден и приводит к печальным последствиям, самым простым из которых является переутомление. Но долгий сон не менее опасен. Конечно, он не принесет вреда в определенных ситуациях, например, если человек очень устал, переутомился, борется с болезнью или ему пришлось испытать повышенные физические нагрузки. Эпизодический «пересып» в расчет брать не будем.
Речь пойдет о регулярном нарушении режима сна и бодрствования. Впрок выспаться невозможно. Даже в выходные и отпускные дни лучше ложиться спать и просыпаться в привычное для организма время. Спать до обеда, просидев перед телевизором до глубокой ночи, а тем более делать такой распорядок жизни постоянным, совершенно недопустимо. И вот почему.

Влияние длительного сна на здоровье
В качестве доказательства того, что долгий сон опасен, перечислим факты, подтверждающие это утверждение.
- Исследованиями ученых подтверждено, что у людей, которые спят более 9 часов в сутки, риск развития сахарного диабета возрастает на 50%.
- Избыточный сон и сниженная физическая активность приводят к образованию лишних килограммов и ожирению. Риск его развития у любителей поспать увеличивается более чем на 20%, по сравнению с теми, кто спит 7 – 8 часов.
- От длительного сна страдает сердечнососудистая система, повышается риск получения ишемической болезни сердца.
- Сбой в режиме сна и активности мозга провоцирует ухудшение памяти, развитие деменции, нарушение мозговой деятельности, появление болезни Альцгеймера. Вслед за увяданием главного мыслительного центра быстро стареет весь организм.
- Человек, который много времени посвящает сну, не успевает справляться с неотложными делами, появляются проблемы на работе, у него не остается сил на активный отдых и общение. Следствием пассивности становится раздражительность, нервозность, развивается депрессия.
Самым страшным последствием регулярного долгого сна является безвременная ранняя смерть вследствие развивающихся проблем с сердцем, депрессии, низкого социального статуса.

Что говорят врачи
Избыточно долгий сон называется точным научным термином – гиперсомния. Человек, страдающий этим психофизиологическим нарушением, спит более 9 часов в сутки и испытывает чувство сонливости в течение дня. Даже здоровые люди замечают за собой удивительную особенность, которая тоже имеет свою широко известную формулировку: чем больше спишь, тем больше хочется. Симптом гиперсомнии коварен, он затягивает в свои сонные сети, и выбраться из них бывает непросто.
Причинами появления сонной патологии чаще всего становятся:
- бесконтрольный прием лекарственных препаратов, воздействующих на нервную систему;
- последствия травм головного мозга;
- действие наркотических веществ;
- чрезмерное употребление алкоголя;
- состояние депрессии;
- синдром апноэ (кратковременная остановка дыхания) во время сна.
Конечно, есть люди, которые просто любят подольше поспать без всяких симптомов и пограничных состояний, но грань между здоровьем и болезнью очень хрупкая. Разрушить ее легко, восстановить подчас невозможно.
Внутри каждого человека есть свои биологические часы, которые регулируют количество времени для сна и активной фазы, так называемые циркадные ритмы. Следуя их командам, мы засыпаем и просыпаемся в определенное время. Если нарушать биологический порядок слишком долгим сном, то вскоре после пробуждения станет появляться чувство усталости и желание прилечь. В подавленном состоянии трудно работать в полную силу, сосредоточиться на решении важной задачи, общаться с людьми.

Симптомы переизбытка сна
Избежать развития гиперсомнии, чувствовать себя бодрым и хорошо отдохнувшим после пробуждения поможет контроль над личными циркадными ритмами. «Звоночками», сигнализирующими о том, что нужно пересмотреть режим жизни могут быть такие симптомы:
- вы набираете вес, физические упражнения и диеты не помогают, количество килограммов упорно растет. А происходит это потому, что сбой циркадных ритмов провоцирует нарушение гормонального фона в организме, обменные процессы замедляются. Если решили худеть, начните с нормализации режима сна;
- появился психоэмоциональный дискомфорт, вы не успеваете сделать намеченные дела, раздражительность мешает сосредоточиться, угнетают мысли о никчемности жизни, обозначились признаки депрессии;
- участились головные боли в утренние и дневные часы, поскольку избыточный сон сокращает содержание в крови серотонина – «гормона хорошего настроения»;
- стала подводить ранее отменная память, снизилась концентрация внимания;
- беспокоят боли в спине, которые при избыточном сне возникают из-за долгого нахождения в постели, особенно, если она снабжена матрасом не лучшего качества.
Восстановление сил во время ночного отдыха – дело чрезвычайной важности, поэтому если появились перечисленные симптомы, доставайте «ежовые рукавицы» и берите себя в руки, надев дисциплинирующие варежки.

Как вернуть правильный ритм жизни и нормализовать сон
Несложные житейские советы помогут вернуть течение жизни в правильное русло и не допустить превращения долгого сна в привычку.
- Укладывайтесь спать в одно и то же время, причем накануне той даты, когда вы будете просыпаться. То есть до 24.00 нужно постараться погрузиться в сон. Никакая телепередача, интересная статья, разговор по телефону не должны нарушать строгую оздоровительную дисциплину.
- Не изменяйте этому правилу в выходные дни или во время отпуска.
- Не увлекайтесь полноценным дневным сном. Если захочется вздремнуть, сделайте это до 16.00 и не более чем на 30 минут.
- Кофе и другие тонизирующие напитки после 16.00 под запретом.
- Включите в рацион чай, кокосовое молоко, горький шоколад, арахис. Из существенных продуктов отдайте предпочтение говядине, яйцам и курятине, содержащим холин (это витамин В4, стимулирующий работу мозга).
- Практикуйте физическую активность в соответствии с возрастом, больше гуляйте на свежем воздухе.
- Не старайтесь задрапировать окна спальни плотными шторами или жалюзи, препятствующим проникновению солнечного света. Лучи дневного светила действуют не хуже будильника, при этом положительно влияют на утреннее настроение. Их заменой может послужить световой будильник с имитацией рассвета, просыпаться с ним легко и приятно.
- Подберите оптимальный матрас и подушку.
- В соответствующие сезоны используйте летние и зимние одеяла.

Чувствуете, что не справляетесь с проблемой долгого сна самостоятельно? Не стесняйтесь обратиться к специалисту. О проблеме бессонницы прочитайте наш МАТЕРИАЛ. Для поддержания сил в борьбе за здоровый образ жизни, запомните фразу Бенджамина Франклина: «Кто рано лег спать и рано встал утром, тот будет здоровым, богатым и мудрым»!
Гиперсомния

Гиперсомния — существенное увеличение продолжительности сна, обычно сопровождающееся дневной сонливостью. Основными признаками гиперсомнии являются: длительность ночного сна более 10 ч, постоянная или приступообразная дневная сонливость, отсутствие существенного улучшения состояния после дневного сна, затрудненное и пролонгированное просыпание, часто с наличием симптома «опьянения сном». Диагностируется гиперсомния на основании клинических данных, результатов тестирования и полисомнографии. Терапия гиперсомнии заключается в соблюдении определенного режима сна, лечении причинного заболевания и применении стимулирующих препаратов.
Общие сведения
Гиперсомния представляет собой нарушение сна в виде увеличения его продолжительности и повышенной сонливости. Следует отметить, что нормальная длительность сна значительно варьирует и у разных людей может составлять от 5 до 12 часов. Поэтому, говоря о гиперсомнии, продолжительность сна оценивают индивидуально в сравнении с периодом до возникновения проблем со сном. Необходимо отличать гиперсомнию от повышенной дневной сонливости при недостаточной продолжительности ночного сна, обусловленной сложившимися жизненными обстоятельствами или бессонницей.
В клинической практике гиперсомния встречается значительно реже, чем инсомния (бессонница). Она не всегда замечается самим пациентом, но может быть выявлена при прохождении им специального теста. Гиперсомния может наблюдаться при недосыпании и переутомлении; являться побочным эффектом некоторых лекарственных препаратов, входить в клиническую картину нарколепсии и психических расстройств; сопровождать синдром сонных апноэ, травмы и органические поражения головного мозга, соматические заболевания.

Гиперсомния
Классификация гиперсомнии
В клинической неврологии гиперсомния классифицируется в основном по этиологическому принципу. В соответствии с причиной возникновения гиперсомния делится на психофизиологическую, посттравматическую, нарколепсическую, психопатическую, идиопатическую, связанную с расстройствами дыхания во сне и обусловленную соматическими заболеваниями.
По особенностям проявления различают перманентную и пароксизмальную гиперсомнию. Перманентная гиперсомния сопровождается постоянной сонливостью и дремотным состояние на протяжении дня. Пароксизмальная гиперсомния характеризуется внезапно возникающими приступами непреодолимого желания поспать, приводящими к засыпанию даже в самых неподходящих для этого условиях. Пароксизмальная гиперсомния отмечается при нарколепсии и катаплексии.
Причины возникновения гиперсомнии
Режим сна и бодрствования в организме человека регулируется сложной системой взаимных активирующих и тормозящих воздействий, происходящих между корой головного мозга, подкорковыми структурами, лимбической системой и ретикулярной формацией. Гиперсомния развивается в результате нарушения функционирования этой системы, что может быть обусловлено целым рядом разнообразных причин.
Психофизиологическая гиперсомния может возникать у здоровых людей после длительного недосыпания, физического и психического переутомления, перенесенного стресса. Развитие этого вида гиперсомнии может быть связано с приемом некоторых медикаментов, например, нейролептиков, транквилизаторов, антигистаминных, сахароснижающих и гипотензивных средств.
Посттравматическая гиперсомния обусловлена функциональными нарушениями ЦНС, возникающими после перенесенной черепно-мозговой травмы. Наряду с травмой причиной гиперсомнии может быть органическое поражения мозга: внутримозговая опухоль, абсцесс головного мозга, внутримозговая гематома, инфекционные заболевания (нейросифилис, менингит, энцефалит), сосудистые нарушения (геморрагический инсульт, хроническая ишемия, ишемический инсульт). Развитие гиперсомнии у пациентов с происходящими во сне нарушениями дыхания возникает вероятнее всего из-за хронической гипоксии тканей головного мозга.
Гиперсомния является основным клиническим симптомом нарколепсии и часто отмечается при катаплекии. Гиперсомния может также наблюдаться при психических расстройствах (неврастении, истерии, шизофрении) и соматических заболеваниях (гипотиреозе, сахарном диабете, сердечной недостаточности, циррозе печени, хронической почечной недостаточности). В тех случаях, когда повышенная сонливость возникает без определенных причины и вне связи с каким-либо заболеванием, ее относят к идиопатической гиперсомнии.
Клинические признаки гиперсомнии
Основным признаком гиперсомнии является периодическая или постоянная дневная сонливость при большой продолжительности ночного сна. Зачастую гиперсомния сопровождается увеличением длительности ночного сна до 12-14 часов. Характерно затрудненное пробуждение, невозможность встать по будильнику, увеличение времени перехода от сна к бодрствованию. Некоторое время после просыпания пациенты с гиперсомнией могут оставаться заторможенными и не совсем проснувшимися. При этом их состояние напоминает опьянение, за что данный симптом и получил название «опьянение сном».
Дневная сонливость при различных формах гиперсомнии может иметь постоянный или приступообразный характер. Она понижает внимательность и работоспособность, мешает полноценно вести трудовую деятельность, затрудняет нормальный жизненный ритм и вынуждает пациентов делать перерывы на дневной сон. В некоторых случаях после дневного сна пациенты отмечают облегчение, но чаще состояние сонливости сохраняется даже после продолжительного или неоднократного дневного сна.
Нарколепсическая гиперсомния отличается наличием приступов насильственного засыпания, при котором желание спать настолько непреодолимо, что больные засыпают в самых неподходящих для сна местах и позах. Со временем у пациентов с нарколепсией развивается предчувствие наступающего приступа и они стараются заранее принять более удобное положение для сна. Нарколепсическая гиперсомния может сопровождаться появлением в период засыпания и пробуждения галлюцинаций, а также катаплексией пробуждения — значительным снижением мышечного тонуса, не позволяющим пациенту произвести какие-либо произвольные движения в первые минуты после сна.
Психопатическая гиперсомния характеризуется непредсказуемой клинической картиной дневной сонливости. Например, у пациентов с истерией после психотравмирующей ситуации может наблюдаться «сон» продолжительностью в несколько дней. Однако проведение полисомнографии в дневное время не находит у них настоящих признаков сна, а напротив, ЭЭГ демонстрирует состояние напряженного бодрствования. Зачастую оказывается, что пациенты просто лежат с закрытыми глазами.
Посттравматическая гиперсомния чаще развивается после травм, не сопровождающихся значительными повреждениями мозговых тканей, и скорее всего связана с пережитым во время травмирования стрессом. В таких случаях ее клиническая картина может быть сходна с проявлениями психопатической гиперсомнии.
Идиопатическая гиперсомния чаще имеет место у лиц молодого возраста (15-30 лет). Пациенты жалуются на постоянную сонливость, затрудненное пробуждение от сна, ощущение невыспанности по утрам при достаточной длительности ночного сна. Может отмечаться симптом «опьянения сном». Дневной сон у таких пациентов приносит некоторое облегчение, однако окончательно не избавляет их от сонливости. В некоторых случаях идиопатическая гиперсомния может сопровождаться эпизодами амбулаторного автоматизма длительностью в несколько секунд. Чаще всего подобный симптом наблюдается у пациентов, отказывающихся от дневного сна.
Состояние непрерывного сна, продолжающегося более суток, называется летаргическим сном. Подобная гиперсомния зачастую является проявлением эпидемического летаргического энцефалита или различных поражений ретикулярной формации.
Диагностика гиперсомнии
Поскольку сами пациенты не всегда могут объективно оценить имеющиеся у них проблемы со сном, для диагностики гиперсомнии применяются общепринятые тесты: стэнфордская шкала сонливости и тест латенции сна.
Важное диагностическое значение имеет проведение полисомнографии. В случае нарколепсической гиперсомнии при проведении полисомнографии выявляется укорочение периода засыпания, частые ночные пробуждения и раннее наступление фазы быстрого сна, в то время как в норме быстрый сон возникает в среднем через 80 мин после засыпания. Похожая картина сна может наблюдаться при гиперсомнии, связанной с синдромом сонных апноэ. В этом случае поставить правильный диагноз позволяет выявление в ходе полисомнографии сопутствующих дыхательных нарушений. Для идиопатической гиперсомнии, как и для нарколепсической, характерно укорочение периода засыпания, однако при этом сохраняется нормальное соотношение фаз сна и ночной сон без частых пробуждений.
Гиперсомния требует дифференциации от астении, депрессивного состояния, синдрома хронической усталости. Для исключения органической природы патологической сонливости проводится тщательное неврологическое обследование, консультация офтальмолога с офтальмоскопией, Эхо-ЭГ, МРТ или КТ головного мозга. Выявление связи гиперсомнии с наличием соматического заболевания может потребовать дополнительной консультации терапевта, эндокринолога, кардиолога, гастроэнтеролога, нефролога.
Диагноз гиперсомнии, как правило, устанавливается неврологом в том случае, если ее признаки наблюдаются в течение как минимум 1 месяца и не связаны с нарушением ночного сна или приемом лекарственных средств. Если после исчезновении гиперсомнии в течение до 2-х лет ее симптомы появляются вновь, то говорят о рецидивной форме заболевания.
Лечение гиперсомнии
Успешная терапия гиперсомнии тесно связана с эффективным лечением того заболевания, одним из симптомов которого она является. Если полное излечение основного заболевания невозможно (например, в случае нарколепсии), то лечение гиперсомнии направлено на максимальное улучшение качества жизни пациента.
Важное значение в лечении гиперсомнии имеет соблюдение режима сна. Пациенту необходимо исключить работу в вечерние и ночные смены, придерживаться одного и того же времени отхождения ко сну, обязательно включить в свой распорядок 1-2 дневных сна. Желательно, чтобы продолжительность ночного сна не превышала 9 ч. При идиопатической гиперсомнии рекомендованная длительность дневного сна составляет 45 мин. Наряду с гигиеной сна следует избегать употребления алкогольных напитков и слишком тяжелой пищи, а также приема пищи непосредственно перед сном.
Для устранения дневной сонливости при гиперсомнии применяют стимулирующие средства: пемолин, дексамфетамин, модафинил, мазиндол, пропранолол. Если у пациента имеется катаплексия, то ему показан прием антидепрессантов: протриптилина, имипрамина, кломипрамина, флуоксетина, вилоксазина. Дозировки указанных препаратов подбирают индивидуально, стараясь добиться максимальной терапевтической эффективности при минимальных побочных эффектах.
Прогноз гиперсомнии
Симптомы посттравматической гиперсомнии зачастую имеют обратимый характер. Хуже обстоит дело с гиперсомнией, развивающейся при нарколепсии или вследствие органического поражения головного мозга. И хотя гиперсомния сама по себе не представляет угрозы для жизни пациента, она значительно повышает риск его смерти от несчастного случая на производстве или при вождении автомобиля.
Гиперсомния – лечение в Москве
- Меняем привычки: сформулируйте цель
- Создайте условия для формирования привычки поведения
- Сила привычки: нужен ли будильник? Психология ранних подъемов
- Первая помощь: маленькие хитрости
Рано проснуться — задача не из легких. Но люди, которые выработали привычку поведения просыпаться с рассветом, знают, как много в этом преимуществ. В утренние часы наблюдается максимальная мозговая активность, желание «свернуть горы». Ранний подъем дает заряд бодрости, задает тон новому дню. В это время можно побыть наедине со своими мыслями, не спеша насладиться вкусным и полезным завтраком и обдумать планы на день. Такие полезные привычки повышают качество жизни.
Но далеко не каждый человек просыпается утром с хорошим настроением. Как же научиться рано вставать?
Меняем привычки: сформулируйте цель
Чтобы вам было легче выбраться из «плена» теплого одеяла, найдите мощный стимул. Вы должны знать, ради чего вы так рано просыпаетесь. Подумайте, чем вы давно хотели заняться, но у вас не хватало времени? В утренние часы вы можете провести тренировку под ритмичную музыку, повязать, спокойно поработать. Цель должна быть не только полезной, но и желанной — тогда она будет сильнее мотивировать.
Проведите анализ своего дня — это поможет определить, насколько рационально вы тратите время, и какие привычки снижают вашу продуктивность. Чтобы вам было проще упорядочить свои дела, заведите блокнот и записывайте туда, чем вы занимались в течение дня. Если вы рано встанете, то вам будет жалко тратить это время впустую — такова психология человека.
Будьте терпеливы и последовательны. Не проиграйте в борьбе с ленью, и скоро сила привычки рано вставать будет приносить вам удовольствие. Но не принимайте кардинальных мер. Если вы проснетесь на несколько часов раньше, чем привыкли, то будете чувствовать себя уставшими и разбитыми. Не поможет даже первая помощь: душ и ароматный кофе. Поэтому каждый день заводите будильник на 10-15 минут раньше обычного. Со временем организм привыкнет и примет новые “правила игры” — привычки вырабатываются не сразу.
Создайте условия для формирования привычки поведения

На момент подъема все должно быть идеально. Если в квартире будет очень холодно, то вам не захочется вставать с теплой постели. Не забудьте купить любимый чай или кофе, чтобы побаловать себя с утра, подготовьте все необходимое для приготовления завтрака.
Проводите день активно — вечером вы с легкостью заснете пораньше, и сила привычки быстрее сработает. Не планируйте на вечер занятия, которые можно отложить на следующий день — тогда вы «не спугнете» сон. Все дела, несущие определенную ценность для вас, перенесите на первую половину дня.
В течение дня давайте организму умеренную физическую нагрузку. После пробуждения делайте утреннюю гимнастику, чаще ходите пешком. Не отлынивайте от домашних обязанностей — это дисциплинирует и создает благоприятную почву для новой привычки.
Сила привычки: нужен ли будильник? Психология ранних подъемов
Конечно, в первое время вы не сможете самостоятельно проснуться рано — привычки поведения менять сложно. Поэтому каждый вечер заводите будильник и ставьте его подальше от кровати. Чтобы его выключить, вам придется встать, а вернуться опять под одеяло не позволит совесть.
Если этот прием не поможет, есть еще один, более действенный. С вечера заводите будильник и прячьте его в шкаф или тумбочку под ключ, а ключ уберите подальше. Пока утром вы будете доставать ключ, успеете проснуться. А через некоторое время сработает сила привычки, и просыпаться вы будете в хорошем настроении.
В крайнем случае, можете попросить кого-нибудь позвонить вам утром и разбудить. Пусть звонят с периодичностью в 5-10 минут, чтобы проконтролировать. Телефонный разговор быстро разбудит сонного человека. После вы легко вольетесь в рабочий режим и измените свои привычки поведения.
Хорошей мотивацией может быть приятный утренний ритуал. После пробуждения выпейте стакан теплой воды и примите контрастный душ — заряд бодрости вам обеспечен. Как бы ни было сложно, не залеживайтесь в кровати, иначе потом вы не сможете заставить себя проснуться. Когда организм привыкнет, вы все это будете делать на автомате.
Вечером не кушайте за 2 часа до сна — тогда утром не будет тяжести и дискомфорта. Если чувство голода не дает уснуть, то утолите его яблоком или стаканом кефира. Исключите жирную, острую пищу и отдайте предпочтение овощам и фруктам. Вы не только будете отлично себя чувствовать, но и укрепите здоровье.
Первая помощь: маленькие хитрости

Из-за новой привычки рано вставать первое время к обеду вы будете ощущать сильную усталость. Постарайтесь выделять хотя бы один час, чтобы полежать или вздремнуть. Организм восстановит силы, и вы опять будете полны сил.
Чтобы быстрее прижились такие полезные привычки поведения, как ранний подъем и контрастный душ, придумайте для себя поощрения и наказания за отклонение от нового режима дня. Если вы неукоснительно соблюдаете график подъемов, то купите себе желаемую вещь или поощрите отдыхом с друзьями. За позднее пробуждение и слабину обязательно наказывайте «исправительными работами».
Чтобы вам было легче заснуть, используйте народные хитрости. Перед сном выпейте стакан теплого молока или зеленый чай с медом. Примите расслабляющую теплую ванну, чтобы снять напряжение и быстрее уснуть. Не пейте перед сном кофе и крепкий чай — они могут взбодрить.
Когда вы научитесь вставать так рано, как планировали, закрепите результат. Каждый день заводите будильник на одно и то же время. Сила привычки велика — скоро вы будете просыпаться самостоятельно.
Общая психология / Маклаков А.Г. – 2008
Клиническая неврология / Никифоров А.С., Гусев Е.И. – 2007
- ИНВИТРО
- Библиотека
- Симптомы
- Нарушение сна
Нарушение сна
Нарушение сна: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Нарушение сна, или бессонница (инсомния) – это обобщенное понятие, подразумевающее плохое засыпание, проблемы с поддержанием сна и слишком раннее пробуждение. В результате во время сна человек не может полностью восстановить силы и работоспособность, что снижает качество жизни. Нарушение сна в той или иной степени отмечается почти у половины взрослого населения, однако только у 9–15% людей подобная проблема становится клинически значимой. У пожилых лиц хроническая бессонница отмечается гораздо чаще, чем у молодых, – более чем в 55% случаев.
При любых нарушениях сна человек фиксирует усталость, снижение внимания или памяти, подавленность, депрессию, уменьшение жизненной активности.
Разновидности нарушений сна
В зависимости от причины нарушения сна различают первичную бессонницу и вторичную. При постановке диагноза первичной бессонницы органических, психиатрических, неврологических причин для нарушения сна не отмечают. Вторичные бессонницы становятся следствием различных заболеваний, приема возбуждающих препаратов или каких-либо неблагоприятных внешних условий.
Нарушения сна могут быть острыми (преходящими), кратковременными (до 6 мес.) и хроническими (более полугода). Острое нарушение сна может возникнуть у каждого человека под влиянием стресса, перевозбуждения, в связи со сменой часового пояса. Хроническая инсомния развивается у предрасположенных к этому людей. Обычно этому состоянию подвержены пожилые пациенты, женщины, люди, по тем или иным причинам спящие не более 5 часов в сутки, а также те, кто переживают длительное отсутствие работы, супружеский развод, психологические и психиатрические травмы, пациенты с хроническими заболеваниями.
Возможные причины нарушений сна
Трудности засыпания – наиболее частая жалоба пациентов. Желание спать, которое человек испытывает перед укладыванием в постель, но оно пропадает под влиянием самых различных факторов, когда человек ложится. Это могут быть неприятные мысли и воспоминания, невозможность найти удобную позу из-за беспокойства в ногах, боли или зуда, посторонний звуки. Легкая дремота нарушается даже при малейшем шуме, а иногда заснувший человек считает, что «ни минуты не спал».
Причин таких трудностей засыпания может быть множество, в частности, недостаточная усталость, нахождение длительное время днем в постели, нерегулярное время засыпания, тревога, заболевания, вызывающие зуд или боль.
Частая жалоба – неприятные ощущения в нижних конечностях (ползание мурашек, дрожь, покалывание, жжение, подергивание), которые заставляют все время менять положение ног (синдром беспокойных ног). Симптомы значительно ослабевают или исчезают вовсе при движении. Наилучший эффект чаще всего оказывает обычная ходьба или просто стояние.
В последнее время выросла доля пациентов, у которых возникает проблема с засыпанием вследствие употребления в вечернее время возбуждающих напитков (чая, кофе, энергетиков), а также злоупотребления лекарственными препаратами (кофеином, психостимуляторами, некоторыми антидепрессантами, нейролептиками, ноотропами).
Проблемы с поддержанием сна в основном заключаются в частых пробуждениях, после которых трудно заснуть снова, и ощущении «поверхностного» сна. Причины пробуждения могут быть самыми разными (сны, страхи, кошмары, нарушение дыхания, сердцебиения, позывы к мочеиспусканию).
Чаще всего хроническая бессонница бывает симптомом неврологических и психических заболеваний.
Жалобы на плохой сон характерны для пациентов с инсультом, деменцией, болезнью Паркинсона, Альцгеймера. Такие психические заболевания, как депрессия, шизофрения, тревожно-маниакальные состояния, также сопровождаются нарушением сна.
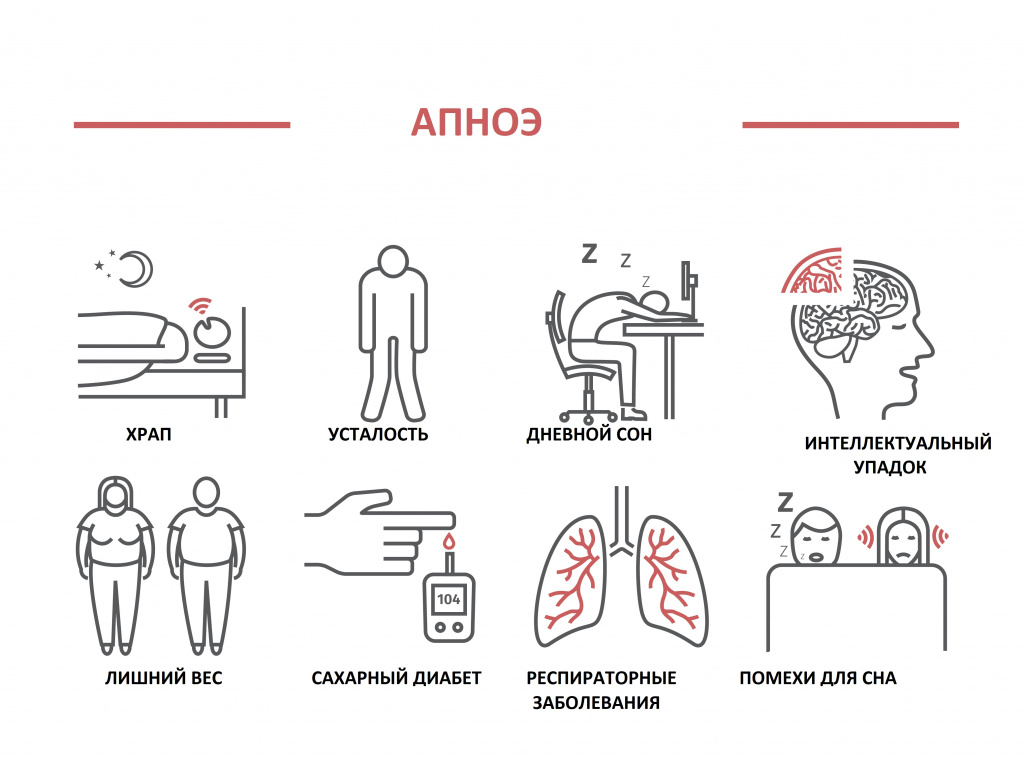
Во многих случаях частое пробуждение ночью связано с синдромом апноэ во сне.
Это дыхательное расстройство возникает во время храпа из-за спадания тканей глоточного кольца при вдохе и характеризуется кратковременной остановкой дыхания, что сопровождается снижением уровня кислорода крови и прерыванием сна.
Нарушение циркадного ритма почти всегда ведет к хронической бессоннице. Такая ситуация возникает при сменных и вахтовых работах, а также у тех, кто долго засиживается вечером у телевизора или компьютера. Избыток синего света экранов в вечерние и ночные часы обусловливает десинхроноз – нарушение суточного биоритма, что, в свою очередь, ведет к нарушению сна.
Частые пробуждения могут быть следствием сердечно-сосудистых (аритмии, артериальная гипертензия), легочных (ХОБЛ), костно-мышечных (артриты, ревматизм), мочеполовых (простатит, недержание мочи) и эндокринных заболеваний.
Проблемы раннего утреннего пробуждения наблюдаются у пожилых людей, лиц, страдающих депрессивными расстройствами, паническими атаками. Как правило, сон прерывается в 4–5 часов утра и уже не возобновляется. Сразу же после пробуждения пациенты отмечают нахлынувший на них поток негативных мыслей. Утром и в течение дня они жалуются на «разбитое» состояние, у них отмечается сниженная работоспособность, постоянная сонливость.
К каким врачам обращаться при нарушениях сна
Первоначально следует обратиться к врачу-терапевту, чтобы определить истинную причину бессонницы и выявить возможные сопутствующие заболевания, которые могут вести к нарушению сна.
При подозрении на депрессивный синдром необходимо проконсультироваться с психотерапевтом или неврологом. При успешном лечении психоневрологических расстройств сон, как правило, нормализуется.
В том случае, когда диагностика нарушения сна затруднена, терапевт направляет пациента к сомнологу.
Диагностика и обследования при нарушениях сна
При диагностике нарушений сна в первую очередь следует понять, имеет ли бессонница первичный или вторичный характер. Следует иметь в виду, что около 80% случаев нарушений сна вызвано различными заболеваниями. Наряду с жалобами на плохой сон следует учитывать следующие факторы: храп, лишний вес, артериальную гипертензию, неврологические нарушения (перенесенный инсульт, черепно-мозговая травма), наличие заболеваний, которые по ночам могут давать болевой синдром (ревматизм, миалгии, артриты различной этиологии) или зуд (псориаз, герпес, заболевания щитовидной железы и печени).
Мочевая кислота (в крови) (Uric acid)
Исследование мочевой кислоты применяют в диагностике и контроле лечения подагры, оценке риска мочекаменной болезни.
Синонимы: Анализ крови на мочевую к…
При подозрении на психиатрическое расстройство целесообразна консультация психотерапевта. К характерным признакам депрессивных состояний относят плохое настроение, пассивное отношение к жизни, быструю утомляемость, снижение способности концентрировать внимание, заторможенность, заниженную самооценку, чувство вины.
Чтобы исключить сопутствующие заболевания, следует проанализировать условия засыпания (освещенность, температура воздуха, посторонние шумы), принимая во внимание наиболее важные факторы гигиены сна – расслабление или работа перед сном, просмотр телевизионных программ, чтение.
Если пациент отмечает страх перед бессонницей, сомнения в возможности заснуть, это может говорить о первичной, или психофизиологической бессоннице. В пользу такого диагноза говорят следующие факты: человек лучше засыпает в гостях, в доме отдыха, человеку свойственная высокая умственная активность вечером и в ночное время, человек испытывает мышечное напряжение, которое не дает расслабиться в постели. Как правило, такого типа бессонница обусловлена стрессом и проблемами в какой-либо важной сфере деятельности и не связана с другими заболеваниями или употреблением возбуждающих веществ.
При затруднении в диагностике и лечении пациента врач может назначить полисомнографическое исследование.
Что делать при нарушениях сна
Основной рекомендацией при любых формах бессонницы служит соблюдение гигиены сна.
Следует отказаться от употребления в вечернее время возбуждающих напитков, тяжелых, трудноперевариваемых продуктов. Нельзя ложиться спать в состоянии раздражения, гнева, обиды. Следует исключить дневной сон, особенно после обеда. Все физические упражнения желательно проделывать не позднее, чем за три часа до сна, исключить употребление тяжелых, трудноперевариваемых продуктов перед сном, ограничить активность в кровати (не слушать радио, не смотреть телевизор, отложить телефонные звонки до утра), отрегулировать температуру в комнате, устранить источники шума, уменьшить стрессовые нагрузки, регулярно заниматься спортом.
Желательно создать свой ритуал засыпания, включающий, например, прогулку перед сном, прохладный душ. Если не удается заснуть в течение получаса, не следует продолжать лежать в постели. Лучше попытаться занять себя чем-то спокойным и возобновить попытку заснуть только при появлении такого желания.
Вставать желательно в одно и то же время, как, впрочем, и ложиться, прибавляя к положенному времени сна 15–20 минут для расслабления.
 Лечение нарушений сна
Лечение нарушений сна
Даже при выраженной бессоннице не следует начинать лечение со снотворных препаратов. Растительные средства иногда помогают ничуть не хуже, но не создают проблемы привыкания. Они не вызывают вялость и сонливость после пробуждения и могут быть рекомендованы при выполнении в дневное время работы, сопряженной с повышенным вниманием и контролируемой моторикой.
Продолжительность применения снотворных препаратов не должна превышать 3–4 недели и только в дозировке, прописанной врачом.
Пациентам старших возрастных групп снотворные препараты рекомендуется принимать в суточной дозе вдвое меньше обычной. Необходимо уведомить врача о приеме других лекарств в связи с сопутствующими заболеваниями. Надо избегать приема препарата с длительным периодом полувыведения после полуночи, при этом на следующей день нельзя садиться за руль и выполнять работу, связанную с концентрацией внимания. При головокружении, неуверенности, ослаблении внимания или сонливости на следующий день после приема препарата необходимо сообщить об этом врачу.
Ни в коем случае нельзя употреблять спиртные напитки одновременно со снотворными препаратами – их взаимодействие может привести к необратимым изменениям в организме, вплоть до летального исхода.
Затрудненное дыхание во сне, храп, апноэ служат противопоказанием к назначению ряда снотворных препаратов.
Источники:
- Проект клинических рекомендаций по диагностике и лечению хронической инсомнии у взрослых. Полуэктов М.Г., Бузунов Р.В. и соавт. Рабочая группа Научного Совета Общероссийской общественной организации «Российское общество сомнологов». 2016.
- Riemann D , Baglioni Ch. , et al. European guideline for the diagnosis and treatment of insomnia. European Sleep Research Society. J Sleep Res. 2017. Р. 1-26.
- Стрыгин К.Н., Полуэктов М.Г. Инсомния. Медицинский совет, журнал. 2017. С. 52-58.
- Клинические рекомендации «Болезнь Паркинсона, вторичный паркинсонизм и другие заболевания, проявляющиеся синдромом паркинсонизма». Разраб.: Всероссийское общество неврологов, Национальное общество по изучению болезни Паркинсона и расстройств движений, Общество специалистов по функциональной и стереотаксической нейрохирургии, Союз реабилитологов России, Ассоциация нейрохирургов России. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
5304
18 Мая
-
5295
14 Мая
-
12516
09 Апреля
Похожие статьи
Судороги
Судороги – непроизвольные сокращения мышц, носящие приступообразный характер.
Боль в области виска
Боль в области виска: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль при половом акте
Боль при половом акте: причины, заболевания, при которых развивается, методы диагностики и лечения.
Дефицит магния
Дефицит магния: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боль при мочеиспускании
Боль при мочеиспускании служит симптомом ряда заболеваний и должна стать поводом для тщательного обследования.
 Некоторым людям малое время сна или его отсутствие может принести большие неприятности и даже смерть. И есть и еще одна большая проблема – избыточная продолжительность такого вида отдыха организма. Называется данное состояние гиперсомнией, она характеризуется сильной дневной сонливостью и достаточно продолжительным сном ночью.
Некоторым людям малое время сна или его отсутствие может принести большие неприятности и даже смерть. И есть и еще одна большая проблема – избыточная продолжительность такого вида отдыха организма. Называется данное состояние гиперсомнией, она характеризуется сильной дневной сонливостью и достаточно продолжительным сном ночью.
Раньше считалось, что норма для любого человека – 7 часов сна. Но на основании многолетних наблюдений выяснилось: у каждого взрослого индивидуума свой индивидуальный график, позволяющий ему чувствовать себя в отличной форме при определенной продолжительности и режиме сна.
Так, Гай Юлий Цезарь спал всего 3 часа в сутки, Александр Македонский и Наполеон – 4, Томас Джеферсон и Никола Тесла – 2 часа, Маргарет Тэтчер – от 1,5 до 4 часов. Великие художники Леонардо да Винчи и Сальвадор Дали практиковали «рваный» сон – каждые 4 часа весь день. А вот Альберт Энштейн предпочитал сон по10-12 часов! Для этих великих людей такой распорядок был нормальным, но, все же, нарушение сна, в частности, его излишняя продолжительность – серьезная проблема.
Причины
Чередования сна и бодрствования в человеческом организме – это механизм, который четко регулируется отлаженными природой процессами. Они происходят в коре и подкорке мозга, нейронной комплексной системе, и основаны на сложных взаимодействиях активизирующих и тормозящих процессов.
Если в работающей как часы системе координации циклов происходит сбой (даже на одном участке), то он ведет к нарушению – начинает преобладать торможение. «Виновниками» этого может быть:
- сильное переутомление;
- стресс на работе и дома, эмоциональное потрясение, нервозность;
- травмы головы (черепно-мозговая и др.);
- постоянный «недосып», продолжающийся длительное время;
- шизофрения или какое-либо другое психическое расстройство;
- прием лекарств (транквилизаторов, нейролептиков, разных антигистаминных или понижающих сахар) или наркотиков;
- инфекционные вирусные заболевания (сифилис мозга, энцефалит и менингит);
- нарушение (остановка) дыхания – апноэ, и сопровождающая его кислородная
- опухоли, кисты, гематомы;
- нарушения в эндокринной системе и связанные с ними болезни (сахарный диабет, проблемы с щитовидкой);
- болезни печени и почек;
- генетика;
- сердечная недостаточность;
- гипертония;
- истощение организма.
Это далеко не все причины гиперсомнии. Ее развитие может быть связано с переездом на новое место жительства, смена образа жизни, отпуск в резко отличающейся от обыденности обстановке, рождение ребенка и т.д.
Виды
Отталкиваясь от факторов развития, избыточную продолжительность сна делят на нескольких видов:
Патологическая гиперсомния может появиться вследствие нервного расстройства, а также при феномене сна.
Идиопатическая или психофизиологическая гиперсомния возникает у совершенно здоровых людей в возрасте 15-30 лет на фоне хронического недосыпания или при постоянном стрессе. Сопровождается «сонным опьянением», синдромом, при котором человек после пробуждения растерян, не может сориентироваться в пространстве, ничего не помнит, ведет себя странно.
Посттравматическая гиперсомния – последствия травм психических и физических, сопровождающиеся стрессом. Но ее клинические проявления достаточно непредсказумы, например, «истерическая спячка» – сон на протяжении долгого периода с краткими пробуждениями. Инфекционные поражения мозга и другие патологии могут грозить летаргическим (непрерывным многодневным) сном.
Психопатическая гиперсомния присуща больным с неврологическими нарушениями. Она уникальна тем, что индивидуум может спать несколько дней, а ЭЭГ показывает, что его мозг бодр и активен.
Нарколепсия присуща для дневного сна, который неспокоен и не несет отдыха. Это наиболее тяжелая форма расстройства. Человек при этом не способен контролировать себя, может уснуть в любой позе где угодно. Люди, давно страдающие таким расстройством, чувствуя приближение приступа, заранее подыскивают удобное место и принимают позу, которая позволит им спокойно поспать в комфортных условиях. При засыпании и в процессе сна больного могут посещать галлюцинации. Его мышцы так расслабляются, что иногда после пробуждения он не в состоянии пошевелиться, иногда наступает даже паралич на длительный период.
Ятрогенная (лекарственная) гиперсомния развивается после применения определенных медикаментов.
Синдром Клейне-Левина или периодическая гиперсомния – сонливое состояние возникает время от времени вместе с усилением чувства голода. Обычно это присуще молодым мужчинам (до 40 лет) и проходит самостоятельно.
Также существуют виды, природа которых невыяснена. Как правило, их относят к идиопатической.
Систематизация расстройства проводится также по его проявлениям:
перманентная гиперсомния – монотонное желание поспать. Такое состояние постоянно, сопровождает больного весь день. Возникает вследствие травм сильных психофизических нагрузок, приема лекарственных средств;
пароксизмальная – приступы сонливости приходят внезапно и бесконтрольно.
Симптоматика
Для выявления заболевания, которое связано с излишней продолжительностью сна, не нужно обладать медицинским дипломом, так как его симптомы очень ярко выражены. Страдающего гиперсомнией человека постоянно тянет ко сну, даже если он хорошо выспался.
Наличие данного расстройства предполагается в том случае, если человек спит ночью от 12 до 14 часов беспробудно. Его очень тяжело разбудить, а самому, по будильнику, ему проснуться очень тяжело. Приступать к повседневным делам больному трудно – он не в состоянии сделать физическую и умственную работу. В народе подобную ситуацию описывают таким образом: «Поднять подняли, а разбудить забыли». Иногда у постороннего наблюдателя даже может сложиться впечатление, что индивидуум находится в состоянии алкогольного опьянения.
Днем сонливость может «накатывать» периодически, внезапно, при этом память и внимательность становится хуже, мозговая деятельность – тоже, а вместе с этим всем падает и работоспособность. Человек вял, безынициативен, выглядит и чувствует себя уставшим, его движения замедленны. Ему нужно поспать в течение светового дня, но лишь у некоторых после сна все проходит, а у большего количества больных состояние нисколько не улучшается.
Как уже упоминалось, некоторые страдающие таким расстройством не могут контролировать засыпание. Это может произойти в любом месте и в любой позе, имеет неприятные последствия (см. выше описание нарколептической гиперсомнии).
На основании вышеизложенного нетрудно предположить: больные подобным расстройством имеют в повседневной жизни большие проблемы из-за своего недуга. Они не способны на должном уровне выполнять профессиональные обязанности, могут непредвиденно уснуть и т.д. Поэтому избыточную продолжительность сна необходимо обязательно лечить. Квалифицированные специалисты Московского Психоэндокринального Центра помогут больному благодаря своим знаниям и профессионализму.
Помните: патологической сонливостью организм сигнализирует о своем перенапряжении, которое связано либо с неправильным режимом, либо с более серьезными проблемами.
Как диагностируют и лечат гиперсомнию
Точный диагноз расстройства может поставить только врач с помощью специально разработанных методов, т.к. опрос пациента ничего не даст:
тест латенции сна оценивает надобность его количества для определенного организма;
стэнфордская шкала сонливости. Пациент должен выбрать в опроснике наиболее точный вариант из предлагаемых семи.
полисомнография – использование множества источников (расположения тела во время сна, миограмма, электрокардиограмма, ЭЭГ, запись движения глазных яблок и дыхательных движений), способных выявить характерные для болезни факторы (наступление этапа быстрого сна и укорочение времени засыпания).
Исследуя пациента для постановки диагноза врач должен исключить наличие функциональных расстройств и болезней: синдрома хронической усталости и т.п.
Природу заболевания более точно поможет выявить компьютерная томография.
В задачу специалиста входит выяснение причин болезни, которых у гиперсомнии множество. Это поможет выбрать тактику и способ лечения, которые разнообразны. Рассмотрим лишь некоторые.
Лечение гиперсомнии в случае наличия самостоятельного психического или нервного расстройства предполагает коррекцию всего образа жизни больного, введение строгого режима, физиотерапию, прием медикаментов и витаминов, психотерапию. Следует отметить, что повышенная сонливость может быть сигналом начала шизофрении, поэтому стоит провести углубленное исследование пациента психиатром.
Лекарственные средства и их дозировку врач подбирает индивидуально для каждого пациента, стараясь прописать такие, которые имеют минимальные побочные действия, но хорошую эффективность. Обычно это антидепрессанты, а для устранения дневной сонливости подходят стимулирующие препараты: мазидол, пемолин и пр.
Если заболевание вызвано передозировкой лекарств, то для их выведения понадобится дезинтоксикационная терапия, которую следует проводить в срочном порядке. При этом пациент должен выпить большое количество жидкости в сочетании с мочегонными средствами – это поможет вывести препараты из организма.
Нарколепсия, в силу генетического характера, лечится симптоматически, то есть, устраняются отдельные ее проявления. Больному рекомендуется строго соблюдать режим дня, спать после обеда, а сонливость преодолевать с помощью психостимулирующих препаратов. Последние нельзя пить на ночь, так как это нарушит сон, а на следующий день человек получит усиление симптомов болезни. Если днем таблетки забыли, то вечером это делать нельзя – лучше вообще пропустить этот день.
При катаплексии (утрате мышечного тонуса), сопровождающей нарколепсию, показаны имипрапин, протриптилин, флуоксетин, кломипрамин, вилоксазин. Эти трицеклические антидепрессанты устранят активность мозга и сделают ночной сон нормальным.
Идиопатическую гиперсомнию диагностируют в случае не определения причин нарушения сна. Она похожа на нарколепсию (хотя патологической активности мозга не наблюдается), потому и лечится похоже: строгий контроль режима, дневной сон, психостимуляторы.
Гиперсомнию, сопровождаемую апноэ (остановкой дыхания), обычно называют «пиквикским синдромом». В «букете» к ним идет гипертония, избыточный вес, храп, снижение полового влечения, энурез и даже снижение умственных способностей. В этом случае главным способом лечение является похудение. В очень тяжелых случаях понадобятся дыхательные аналептики или искусственная вентиляция легких.
Избыточная продолжительность сна вовсе не безвредна, как кажется на первый взгляд. Страдающий ею человек не отдыхает во сне, пропускает самые интересные моменты в жизни. Поэтому при малейшем проявлении этой болезни следует обращаться к медикам.
