Беременность – сложный процесс. Нагрузке подвергается не только женский организм, но и плод проходит колоссальный путь формирования от маленькой крохи до настоящего маленького человечка.
Иногда ещё в период внутриутробного развития возникают различные патологии, одна из распространённых – это нехватка кислорода, в медицине называется – гипоксия. Это опасное явление, которое может спровоцировать развитие множественных осложнений.
Поэтому важно знать первые симптомы заболевания и вовремя обратиться за помощью к врачу. Каковы же причины и признаки гипоксии? В чем суть терапии?
Что такое гипоксия, формы патологии
Гипоксия – это внутриутробная задержка развития плода из-за недостатка кислорода. На маленьком сроке патология провоцирует остановку роста эмбриона, а на более поздних – сформированные органы и системы жизнеобеспечения не могут функционировать в полную силу.
Патология может развиться на любом сроке беременности. Осложнения зависят от формы и характера болезни.
Классифицируют гипоксию на угрожающую и начавшуюся. Первая форма не опасна и её можно предотвратить, а вот вторая требует срочной терапии. Также выделяют две формы болезни: хроническая и острая.
Хроническая форма
Хроническая гипоксия – это патология, наблюдающаяся длительное время. Чаще всего это результат несвоевременного посещения врача, игнорирование медицинских процедур. Женщина в интересном положении должна регулярно наблюдаться у гинеколога, по требованию делать УЗИ плода и проходить скрининг-обследования.
Длительная нехватка кислорода вызывает массу осложнений. На ранних сроках у плода нарушается процесс формирования органов и систем жизнеобеспечения, часто развиваются аномалии несовместимые с жизнью, и беременность заканчивается самопроизвольным выкидышем. Если же плод выживает, то искажается работоспособность мозга, нервной системы и других органов. Из-за этого часто возникает гипотрофия, это отставание в развитии из-за недостатка витаминов и питательных веществ.
На более поздних сроках хроническая гипоксия способствует медленному росту ребёнка и одновременно провоцирует развитие других осложнений, внутренние органы не могут функционировать и полностью сформироваться, проблемы с кровотоком, возможны некротические очаги.
К сожалению, большинство патологий не поддаётся лечению и ребёнок вынужден с ними жить. Часто при таком диагнозе случаются преждевременные роды, а малыш имеет недостаточный вес.
Острая форма
Острая форма нехватки кислорода может возникнуть в любой момент и даже во время родоразрешения. При таком диагнозе необходим срочные оперативные действия. Если это происходит на позднем сроке, то скорее всего женщине вызовут роды или проведут кесарево сечение.
Осложнения же зависят от тяжести гипоксии, индивидуальных особенностей здоровья женщины и течения беременности:
- При повышенной густоте крови роженицы, её ткани и ткани ребёнка подвергаются большому дефициту кислорода и питательных элементов. Это провоцирует кровоизлияние и отмирание некоторых клеток у малыша после появления на свет. Чаще всего страдают нервная система и мозг;
- Патология вызывает преждевременное старение и отслоение плаценты, это опасно для ребёнка и матери. Могут начаться преждевременные роды, открыться кровотечение, а у ребёнка может быть геморрагический шок, обескровливание.
Какие последствия возникнут у малыша в течение последующей жизни от кислородного голодания сложно прогнозировать. Но статистика показывает, что такие дети имеют ослабленный иммунитет, подтверждены частым болезням и им сложно сконцентрировать внимание на чем-то, тяжело даётся учеба.
Причины гипоксии
Факторов, влияющих на развитие гипоксии, достаточно много:
- хронические болезни женщины и ослабленный иммунитет;
- аморальный образ жизни, злоупотребление алкоголем, никотином, лекарственными препаратами.
Это негативно влияет не только на общее состояние здоровья, но и на формирование плода, кровоток и прочие системы жизнеобеспечения.
Также среди причин:
- резус-конфликт;
- инфекционные болезни в период гестации;
- аномалии развития;
- неправильное расположение пуповины (обвитие, выпадение);
- длительный токсикоз, гестоз;
- многоплодная беременность;
- маловодие, многоводие;
- патологии плаценты;
- психологический фактор: сильные стрессы и неврозы;
- аномальное строение матки и репродуктивных органов;
- плохое питание;
- негативная экологическая обстановка;
- применение седативных средств, наркоза при родоразрешении.
Беременность желательно планировать. Это позволяет выявить возможные угрозы и риски. Один из важнейших моментов — постоянное наблюдение у гинеколога в период вынашивания.
Гинеколог внимательно изучает анамнез и расспрашивает женщину о самочувствии и любых изменениях. Вовремя выявленная гипоксия подлежит лечению, если это не острая форма.
Нехватка кислорода и асфиксия
Гипоксия часто провоцирует удушье ребёнка, являясь прямой предпосылкой к этому. При такой патологии новорождённый малыш, в течение первой недели жизни, имеет высокий риск не выжить.
Это связано с тем, что испытывая сильную нехватку кислорода в утробе, после появления на свет он испытывает сильный стресс и недоразвитие органы работают не в полную силу.
Возможно, что амниотическая жидкость проникает в естественные щели и ребёнку просто нечем дышать. Отходы жизнедеятельности (меконий, слизь, жидкость) могут закупорить дыхательную систему и это все провоцирует удушье. По этой причине такие дети тщательно наблюдаются в первое время у врачей.
Клиническая картина
В начале беременности, особенно в первом триместре выявить гипоксию самостоятельно невозможно. Плод только формируется и ещё не может дать знать о неудобствах. Диагностировать патологию можно только с помощью допплерографии, УЗИ и КГТ.
Беременная женщина одна знать, что симптомом может быть частая усталость, дискомфорт общего состояния. Конечно, если у роженицы имеются предпосылки, то нужно сообщить врачу и своевременно пройти обследования.
С помощью КГТ медики наблюдают за сердцебиением плода и его активности. Нормальные показатели:
- в спокойном состоянии от 120-160 ударов в минуту;
- увеличивается значение, когда женщина резко меняет позу или же сам плод переворачивается;
- сердечные удары ровные, стабильные и без скачков.
Если имеется патология, то картина абсолютно другая:
- сердечный ритм медленный или наоборот быстрый;
- на движения и смену положения ЧСС не реагирует.
Во втором триместре с помощью допплерографии врач оценивает кровоток в системе мать-плацента-плод. Это тоже позволяет выявить угрозу развития гипоксии и других патологий, связанных с кровообращением.
В это же время, когда малыш уже шевелиться, то он может сообщать матери о дискомфорте. Ведёт себя либо слишком активно, либо же наоборот – абсолютно спокойно. И тот, и тот прямой признак какой-то проблемы исследует обратиться к врачу.
Лечение при гипоксии плода
Лечение эффективно, когда патология обнаружена на ранних сроках и поддаётся корректировке. В первую очередь врач должен найти причину, спровоцировавшую развитие гипоксии и подбирает метод для купирования.
Терапия может проходить как дома, так и условиях стационара, в зависимости от формы и характера болезни. При диагнозе гипоксия дополнительно прописывают кислородный курс, что в насытить организм и закрывать дефицит.
Процедура заключается в том, что роженица вдыхает кислородную смесь пару раз в день. Полезно ещё пить кислородные коктейли за час, полтора до приёма пищи.
В некоторых случаях не обойтись без медикаментов, чаще всего назначают:
- Для расширения сосудов (Эуфиллин).
- Для стабилизации тонуса матки (Магне В6).
- Для улучшения кровеносной системы (Пентоксифиллин).
- Профилактика образования тромбов (Курантил).
- Препараты антигипоксанты.
Все лекарственные средства можно употреблять только по назначению врача и соблюдая точную дозировку.
При острой форме гипоксии сложно дать прогноз, нужно срочно проводить вмешательство. Если срок большой, то возможно, что ребёнок выживет. Современная медицина позволяет выхаживать детей, рождённых весом от 500 граммов.
Роды с гипоксией
Если роды проходят с гипоксией, то врач внимательно следит за сердцебиением ребёнка и контролирует ситуацию. Как только он появляется, то сразу же акушер прочищает дыхательные пути, чтобы малыш мог сделать первый вдох и в последующем не было угроза асфиксии.
Вид родоразрешения, естественное или же кесарево сечение, зависит от течения беременности, состояния женщины и ребёнка.
Профилактика
Полностью предупредить развитие той или иной патологии при беременности невозможно, но соблюдая меры профилактики можно улучшить состояние организма и подготовиться к гестации:
- исключить вредные привычки полностью, нет алкоголю и сигаретам;
- правильное сбалансированное питание;
- много времени проводить на свежем воздухе;
- качественный сон и отдых;
- физическая активность;
- своевременно встать на учёт в консультации.
В идеале врачи настоятельно рекомендуют следить за состоянием репродуктивной системы с раннего возраста и проходить гинекологические осмотры, а беременность планировать. Естественно, что при вынашивании ребёнка вести правильный образ жизни контролировать самочувствие.
Поделиться ссылкой:
Гипоксия плода – внутриутробный синдром, характеризующийся комплексом изменений со стороны плода, обусловленных недостаточным поступлением кислорода к его тканям и органам. Гипоксия плода характеризуется нарушениями со стороны жизненно-важных органов, в первую очередь, ЦНС. Диагностика гипоксии плода включает проведение кардиотокографии, допплерометрии маточно-плацентарного кровообращения, акушерского УЗИ, амниоскопии. Лечение гипоксии плода направлено на нормализацию маточно-плацентарного кровотока, улучшение реологии крови; иногда данное состояние требует досрочного родоразрешения женщины.
Общие сведения
Гипоксия плода регистрируется в 10,5% случаев от общего числа беременностей и родов. Гипоксия плода может развиваться в различные сроки внутриутробного развития, характеризоваться различной степенью кислородной недостаточности и последствиями для организма ребенка. Гипоксия плода, развившаяся в ранние сроки гестации, вызывает пороки и замедление развития эмбриона. На поздних сроках беременности гипоксия сопровождается задержкой роста плода, поражением ЦНС, снижением адаптационных возможностей новорожденного.
Гипоксия плода
Причины гипоксии плода
Гипоксия плода может являться следствием широкого круга неблагоприятных процессов, происходящих в организме ребенка, матери или в плаценте. Вероятность развития гипоксии у плода повышается при заболеваниях материнского организма – анемии, сердечно-сосудистой патологии (пороках сердца, гипертонии), заболеваниях почек, дыхательной системы (хроническом бронхите, бронхиальной астме и др.), сахарном диабете, токсикозах беременности, многоплодной беременности, ИППП. Негативно на снабжении плода кислородом отражается алкоголизм, никотиновая, наркотическая и другие виды зависимости матери.
Опасность гипоксии плода возрастает при нарушениях плодово-плацентарного кровообращения, обусловленных угрозой выкидыша, перенашиванием беременности, патологией пуповины, фетоплацентарной недостаточностью, аномалиями родовой деятельности и других осложнениях беременности и родового процесса. К факторам риска в развитии интранатальной гипоксии относят гемолитическую болезнь плода, врожденные аномалии развития, внутриутробное инфицирование (герпетическая инфекция, токсоплазмоз, хламидиоз, микоплазмоз и др.), многократное и тугое обвитие пуповины вокруг шейки ребенка, длительная по времени компрессия головки в процессе родов.
В ответ на гипоксию у плода, прежде всего, страдает нервная система, поскольку нервная ткань наиболее чувствительная к дефициту кислорода. Начиная с 6-11 недели развития эмбриона, недостаток кислорода вызывает задержку созревания головного мозга, нарушения в строении и функционировании сосудов, замедление созревания гематоэнцефалического барьера. Также гипоксию испытывают ткани почек, сердца, кишечника плода.
Незначительная гипоксия плода может не вызывать клинически значимых повреждений ЦНС. При тяжелой гипоксии плода развиваются ишемия и некрозы в различных органах. После рождения у ребенка, развивавшегося в условиях гипоксии, может наблюдаться широкий диапазон нарушений – от неврологических расстройств до задержки психического развития и тяжелых соматических отклонений.
Классификация гипоксии плода
По времени течения и скорости возникновения выделяют острую и хронически развивающуюся гипоксию плода.
Возникновение острой гипоксии плода обычно связано с аномалиями и осложнениями родового акта – стремительными или затяжными родами, прижатием или выпадением пуповины, длительным сдавлением головки в родовых путях. Иногда острая гипоксия плода может развиться в ходе беременности: например, в случае разрыва матки или преждевременной отслойки плаценты. При острой гипоксии стремительно нарастают нарушения функций жизненно важных органов плода. Острая гипоксия характеризуется учащением сердцебиения плода (более 160 уд. в мин.) или его урежением (менее 120 уд. в мин.), аритмией, глухостью тонов; усилением или ослаблением двигательной активности и т. д. Нередко на фоне острой гипоксии развивается асфиксия плода.
К хронической гипоксии приводит длительный умеренный дефицит кислорода, в условиях которого развивается плод. При хроническом дефиците кислорода возникает внутриутробная гипотрофия; в случае истощения компенсаторных возможностей плода развиваются те же нарушения, что и при остром варианте течения. Гипоксия плода может развиваться в ходе беременности или родов; отдельно рассматривается гипоксия, возникшая у ребенка после рождения вследствие болезни гиалиновых мембран, внутриутробной пневмонии и т. д.
С учетом компенсаторно-адаптационных возможностей плода гипоксия может приобретать компенсированные, субкомпенсированные и декомпенсированные формы. Поскольку при неблагоприятных условиях плод испытывает не только гипоксию, но и целый комплекс сложных нарушений обмена, в мировой практике данное состояние определяется как «дистресс-синдром», который подразделяется на дородовый, развившийся в родах и респираторный.
Проявления гипоксии плода
Выраженность изменений, развивающихся у плода под воздействием гипоксии, определяется интенсивностью и длительностью испытываемой кислородной недостаточности. Начальные проявления гипоксии вызывают у плода учащение сердцебиения, затем – его замедление и приглушенность тонов сердца. В околоплодных водах может появиться меконий. При гипоксии легкой степени увеличивается двигательная активность плода, при тяжелой – движения урежаются и замедляются.
При выраженной гипоксии у плода развиваются нарушения кровообращения: отмечается кратковременный тахикардия и подъем АД, сменяющиеся брадикардией и спадом АД. Реологические нарушения проявляются сгущением крови и выходом плазмы из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В результате повышенной ломкости и проницаемости сосудистых стенок возникают кровоизлияния. Снижение тонуса сосудов и замедление кровообращение приводит к ишемизации органов. При гипоксии в организме плода развивается ацидоз, изменяется баланс электролитов, нарушается тканевое дыхание. Изменения в жизненно важных органах плода может вызывать его внутриутробную гибель, асфиксию, внутричерепные родовые травмы.
Диагностика гипоксии плода
Подозрение на то, что плод испытывает гипоксию, могут возникнуть при изменении его двигательной активности – беспокойном поведении, усилении и учащении шевелений. Длительная или прогрессирующая гипоксия приводит к ослаблению шевелений плода. Если женщина замечает такие изменения, ей следует немедленно обратиться к гинекологу, осуществляющему ведение беременности. При прослушивании сердцебиения плода акушерским стетоскопом врач оценивает частоту, звучность и ритм сердечных тонов, наличие шумов. Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
В ходе кардиотокографии удается отследить ЧСС плода и его двигательную активность. По изменению сердцебиения в зависимости от покоя и активности плода судят о его состоянии. Кардиотокография, наряду с фонокардиографией, широко применяется в родах. При допплерографии маточно-плацентарного кровотокаизучается скорость и характер кровотока в сосудах пуповины и плаценты, нарушение которого приводит к гипоксии плода. Кордоцентез под контролем УЗИ проводится для забора пуповинной крови и исследования кислотно-щелочного равновесия. Эхоскопическим признаком гипоксии плода может служить выявляемая задержка его роста. Кроме того, в процессе акушерского УЗИ оценивается состав, объем и цвет околоплодных вод. Выраженное многоводие или маловодие могут сигнализировать о неблагополучии.
Проведение амниоскопии и амниоцентеза через канал шейки матки позволяет визуально оценить прозрачность, цвет, количество околоплодной жидкости, наличие в ней включений (хлопьев, мекония), провести биохимические пробы (измерение рН, исследование содержания гормонов, ферментов, концентрации CO2). Амниоскопия противопоказана при предлежании плаценты, кольпите, цервиците, угрозе прерывания беременности. Непосредственная оценка амниотической жидкости осуществляется после ее излития в I периоде родов. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.
Лечение гипоксии плода
В случае выявления гипоксии плода беременная госпитализируется в акушерско-гинекологический стационар. Наличие гипоксии плода требует коррекции имеющейся акушерской и экстрагенитальной патологии матери и нормализации фетоплацентарного кровообращения. Беременной показан строгий покой, оксигенотерапия. Проводится терапия, направленная на снижение тонуса матки (папаверин, дротаверин, эуфиллин, гексопреналин, тербуталин), уменьшение внутрисосудистой свертываемости (дипиридамол, декстран , гемодериват крови телят, пентоксифиллин).
Хроническая гипоксия плода требует введения препаратов, улучшающих клеточную проницаемость для кислорода и метаболизм (эссенциальных фосфолипидов, витаминов Е, С, В6, глутаминовой кислоты, глюкозы), антигипоксантов, нейропротекторов. При улучшении состояния беременной и уменьшении явлений гипоксии плода беременной может быть рекомендована дыхательная гимнастика, аквагимнастика, УФО, индуктотермия. При неэффективности комплексных мер и сохранении признаков гипоксии плода на сроке свыше 28 недель показано родоразрешение в экстренном порядке (экстренное кесарево сечение).
Роды при хронической гипоксии плода ведутся с использованием кардиомниторинга, позволяющего своевременно применять дополнительные меры. При острой гипоксии, развившейся в родах, ребенку требуется реанимационная помощь. Своевременная коррекция гипоксии плода, рациональное ведение беременности и родов позволяют избежать развития грубых нарушений у ребенка. В дальнейшем все дети, развивавшиеся в условиях гипоксии, наблюдаются у невролога; нередко им требуется помощь психолога и логопеда.
Осложнения гипоксии плода
Профилактика гипоксии плода
Предупреждение развития гипоксии плода требует от женщины ответственной подготовки к беременности: лечения экстрагенитальной патологии и заболеваний органов репродуктивной системы, отказ от нездоровых привычек, рациональное питание. Ведение беременности должно осуществляться с учетом факторов риска и своевременным контролем за состоянием плода и женщины. Недопущение развития острой гипоксии плода заключается в правильном выборе способа родоразрешения, профилактике родовых травм.
Причины патологического состояния
Причины гипоксии плода могут быть различными. Патология нередко развивается внезапно, что приводит к острой недостаточности кислорода. Его хронический дефицит часто выявляется случайно при плановом скрининге беременной. При любой форме заболевания необходимо выяснить причину возникновения проблемы и устранить ее.
Острая кислородная недостаточность
Нехватка кислорода в организме плода может быть последствием таких патологических процессов:
- Раньше срока изливаются околоплодные воды. Их отсутствие может провоцировать гипоксию.
- Расстраивается кровообращение в пуповине. Кислород не способен нормально поступать в органы и ткани плода, когда петли повреждены, образуются узлы, пуповина обвивается вокруг тела ребенка.
- Плацента преждевременно отслаивается. Разрыв сосудов и низкий мышечный тонус матки приводят к острой гипоксии у ребенка и тяжелому кровотечению у женщины. Возникает угроза их здоровью и жизни.
- Матка разрывается. Это является экстренным состоянием, которое требует срочной медицинской помощи. Причиной разрыва обычно становится истончившийся маточный шов.
- Повышается возбудимость гладкой мускулатуры матки.
- Родовая деятельность слабая.
- У матери возникает негативная реакция на наркотический анальгетик во время родов.
- Снижается кровяное давление у женщины до опасных значений.

Обратите внимание!
Длительное либо слишком быстрое родоразрешение определяет гипоксию. В первом случае опасно продолжительное сдавление головки малыша во время его прохождения по родовым путям. Если же женщина рожает быстро, то ребенок не успевает адаптироваться и принять правильное положение. Требуется экстренное врачебное вмешательство, иногда — проведение реанимационных мероприятий.
Хроническая кислородная недостаточность
Нормальное поступление к плоду кислорода нарушается при сбоях в работе материнского организма. Это может быть спровоцировано разными факторами:
- наличием болезней органов дыхания — астмы, воспалительного поражения легких, предрасположенности к бронхоспазмам и др.;
- патологиями сердечно-сосудистой системы, включая анемию, пороки сердца, гипертоническую либо гипотоническую болезнь и др.;
- диабетом, гормональным дисбалансом, снижением или повышением секреторной активности щитовидной железы;
- антифосфолипидным синдромом;
- резус-сенсибилизацией;
- гестозом, или поздним токсикозом гестации;
- нарушениями функций плаценты;
- чрезмерно долгим сроком вынашивания ребенка, который превысил 42 недели;
- многоплодной беременностью;
- инфекциями органов мочеполовой, дыхательной, пищеварительной и других систем жизнедеятельности;
- наличием вредных привычек — злоупотребления алкоголем, табакокурения.
Классификация/виды гипоксии плода
Гипоксия плода систематизируется с учетом нескольких факторов. Каждая из классификаций помогает врачам быстро выставить диагноз и выбрать оптимальный вариант терапии.
По причинам возникновения
- Артериально-гипоксемическая. Патология возникает на фоне кислородного голодания материнского организма из-за пребывания в высокогорной местности либо тяжелого течения определенной болезни.
- Трансплацентарная. Заболевание вызвано расстроившимся маточно-плацентарным кровоснабжением.
- Постплацентарная. Кислородный дефицит обусловлен сердечно-сосудистой болезнью плода или расстройствами его кроветворения.
По тяжести состояния
- Функциональная. Важные обменные процессы не расстраиваются.
- Метаболическая гипоксия. Обмен веществ нарушен, но этот процесс обратим.
- Деструктивная. Фиксируются необратимые изменения, в том числе на клеточном уровне.
По характеру течения
- хроническая — длительно существующий кислородный дефицит;
- подострая — фиксируется максимум за 2 дня до родоразрешения;
острая — может развиваться за несколько минут или часов.
Гипоксия плода — признаки и симптомы
Характер и выраженность клинических проявлений зависят от ряда факторов. Имеет значение, что вызвало патологию, степень ее тяжести, сколько лет матери, каков срок гестации.
Симптомы гипоксии плода
Из-за малых размеров эмбриона патология не проявляется достаточно выраженной симптоматикой на начальных этапах гестации. Во второй ее половине признаки гипоксии у плода определяются значительно легче:
- изменяется частота или регулярность сердцебиений;
- шевеление становится чрезмерно активным либо, напротив, движения малыша почти не ощущается матерью;
- отходящие воды окрашиваются в зеленоватый или бурый цвет.
Признаки гипоксии плода у женщины
недостаточное снабжение кислородом плода может вызывать серьезное ухудшение состояния женщины — как физического, так и психоэмоционального. Ведущие признаки гипоксии плода при беременности у матери:
- депрессивное состояние с устойчивым снижением настроения;
- упадок сил, повышенная утомляемость, общее недомогание;
- снижение качества сна;
- колебания кровяного давления;
- зрительные и/или слуховые расстройства.
- проявления гестоза в 3 триместре, включая задержку жидкости и частые спазмы сосудов.

Осложнения
Чем грозит кислородная недостаточность во втором и третьем триместрах:
- отставанием во внутриутробном развитии;
- замедленным ростом плода,
- развитие сердечно-сосудистых пороков;
- ослабленной иммунной защитой;
- повреждением центральной нервной системы;
- психическими отклонениями у новорожденного;
- речевым недоразвитием;
- двигательными нарушениями, вторичными по отношению к поражениям либо аномалиям головного мозга (ДЦП);
- повышенной вероятностью асфиксии, когда ребенок находится в родовых путях.

Важно!
Следствием гипоксии может стать целый комплекс нарушений со стороны всех систем жизнедеятельности плода. Без кислорода о нормальном питании тканей кровью говорить не приходится. При этом нарушается их функционирование, снижается интенсивность пластических процессов. Расстраивается деятельность всего организма ребенка, что приводит к тяжелым осложнениям.

Диагностика гипоксии плода
С помощью современных диагностических методов можно очень быстро дать оценку кровоснабжению плода кислородом, тем самым предупредив развитие осложнений. Количество необходимых исследований определяется клинической ситуацией. Оценивать состояние плода позволяют данные следующих обследований:
- биохимии крови;
- аускультации сердца;
- амниоскопии;
- ультразвукового сканирования (УЗИ);
- кардиотокографии;
- доплерометрии.
По показаниям проводят исследования для выявления заболеваний у женщины.
Лечение патологии
Лечение гипоксии плода лечение проводится как консервативными, так и хирургическими методами. Только при условии, что патологическое состояние можно компенсировать, беременность пролонгируется. Еще врач ориентируется на срок гестации. В первых двух триместрах плод больше способен к адаптации, поэтому предпочтительна выжидательная тактика. На поздних сроках обычно требуется преждевременное родоразрешение.
Консервативные методы
Фармакологическая поддержка способствует нормализации кровотока, улучшению реологических свойств крови, насыщению тканей кислородом. В зависимости от результатов диагностики могут быть назначены такие средства:
- железосодержащие;
- антигипертензивные;
- спазмолитики;
- ангиопротекторы;
- эссенциальные фосфолипиды;
- витаминные комплексы;
- антигипоксанты;
- нейропротекторы.
Помимо этого используются физиотерапевтические методы: индуктотермия, светолечение лучами ультрафиолетового диапазона. В свою очередь женщине нужно исключить стрессы и чрезмерные физические нагрузки.
Хирургическое лечение
Критические нарушения кровотока в пуповинной артерии и признаки недостаточной оксигенации — показания к срочному родоразрешению. Если гипоксия возникла в ходе родов, прибегают к увеличению объема циркулирующей плазмы, чтобы нормализовать водно-электролитный баланс. При неэффективности этой манипуляции ускоряется родоразрешение:
- кесаревым сечением;
- вакуум-экстракцией.
Во время родов обязательно применяется кардиомниторинг для своевременного принятия дополнительных мер.
Прогноз
За счет своевременной коррекции кислородной недостаточности, рационального ведения беременности прогноз благоприятный. В этом случае гипоксия плода не приводит к грубым нарушениям у ребенка.
Методы профилактика
Профилактика гипоксии плода направлена на поддержания в хорошем состоянии здоровья матери. Ведь именно из-за проблем с ним особенно часто ребенок ощущает нехватку кислорода. Врачи дают ряд рекомендаций:
- правильное сбалансированное питание;
- посильные физические нагрузки;
- ежедневные прогулки на свежем воздухе;
- отказ от табакокурения, включая пассивное;
- компенсация хронических заболеваний;
- своевременное пролечивание инфекций.
Женщина должна придерживаться правильного режима дня, отдыхать не только в ночные, но и дневные часы. Необходимо проходить все назначаемые врачом исследования в положенное время.

Источники
- Допплерометрия, в акушерстве: критический взгляд / М. В. Хитров [и др.] // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. – 2000.
- Салдусова, О.А. Интранатальная гипоксия плода при фетоплацентарной недостаточности: автореф. дис. канд. мед. наук: 14.00.01 / Салдусова Ольга Анатольевна – М., 2006.
- Цидвинцева, Л. Н. Определение информативности автоматизированной КТГ в оценке состояния плода во время родов / Л. Н. Цидвинцева // VI Росс. форум “Мать и дитя”: матер. конгр. – Москва, – 2004.
- Вихарева О.Н., Баев О.Р., Воеводин С.М., Кан Н.Е., Клименченко Н.И., Тетруашвили Н.К., Тютюнник В.Л., Шмаков Р.Г. Применение STAN в родах. Aкушерство и гинекология № 4, 2015.
- Гудков Г.В., Пенжоян Г.А., Филиппов Е.Ф., Дурлештер М.В. Tрaнсaбдоминaльнaя электрокардиография в диагностике критических состояний плода при плацентарной недостаточности. / Г.В. Гудков, T.A. Пенжоян, Е.Ф. Филиппов, М.В. Дурлештер // Вестник МУЗ ГБ № 2, 2014. № 1 (31).
- Еремина О.В., Шифман Е.М., Баев О.Р., Гус А.И. Методы изучения сердечной гемодинамики плода в родах: от стетоскопа до оксиметрии. Aкушерство и гинекология. М., 2011. № 7-1.
- Ибрагимова Д.Т. Влияние перинатальной гипоксии на состояние сердечнососудистой системы у детей // Авиценна, 2020. № 62.
Содержание:
- Степени гипоксии: острая и хроническая
- Последствия: чем опасен этот внутриутробный синдром?
- Основные причины гипоксии
- Как выявить гипоксию: симптомы и диагностика
- Лечение и профилактика
- Проветриватель OXY как средство профилактики гипоксии плода
Гипоксия, наряду с другими патологиями внутриутробного развития представляет собой реальную опасность для здоровья и жизни еще не рожденного ребенка. В этой статье мы расскажем о разных видах гипоксии, её причинах, последствиях, а также о профилактике и терапии этой патологии.
Эта патология представляет собой полиорганный синдром, возникающий из-за того, что кислород не поступает в нужном объёме к органам и тканям плода. Последствия достаточно серьезные – от нарушений функций ЦНС до самого мрачного исхода. При выявлении острой гипоксии плода требуется немедленная медицинская помощь – чем скорее она будет оказана, тем меньше риск развития осложнений.
Степени гипоксии: острая и хроническая
Наше тело не может жить без кислорода, поэтому даже короткое кислородное голодание приводит к серьезным последствиям. Различают два типа гипоксии – острая и хроническая.
В чем разница между ними? Простой пример: если в дыхательные пути перекрыл кусочек пищи, это вызывает острую гипоксию. А если вы месяцами живете в душном, плохо проветриваемом помещении, это вызывает хроническое кислородное голодание.
Хроническая гипоксия в результате постоянной духоты часто является причиной недомогания у взрослых – она приводит к снижению иммунитета, ухудшению качества сна, к частой головной боли, постоянной усталости и разбитости.
Важно! При беременности продолжительное нахождение в душном помещении опасно именно из-за риска развития внутриутробной гипоксии плода. Поэтому врачи рекомендуют как можно чаще быть на свежем воздухе, так как предполагают, что в квартире все окна закрыты и свежего воздуха недостаточно.
Плод на 100% зависит от среды, в которой находится. Поэтому будущим мамам необходимо избегать духоты, больших скоплений людей и регулярно проветривать квартиру, где они проводят много времени. Существует миф, что помещение необходимо проветривать только по 15 минут с утра и вечером. Проветривание должно быть постоянное, но это не всегда возможно из-за окружающей среды – грязи, шума, сквозняков, аллергии.
Острая гипоксия плода при беременности – это ночной кошмар любого врача акушера. Она может развиться из-за патологий внутриутробного развития (например, отслаивания плаценты), или в процессе родов – из-за аномалий родового акта.
Последствия: чем опасен этот внутриутробный синдром?
До того момента, как ребенок появится на свет, у него отсутствует самостоятельное дыхание. Он дышит жидкостью с растворенным в ней кислородом, который поступил в неё через плаценту из крови матери. Проще говоря, ребенок дышит тем воздухом, которым дышит его мама, и при проблемах доставки О2 на любом из этапов создаётся угроза гипоксии плода.
При возникновении дефицита кислорода организм ребенка начинает перераспределять его так, чтобы сначала О2 поступал в жизненно важные органы (мозг, сердце и надпочечники), а уже потом шёл в кожные покровы, почки, ЖКТ и лёгкие. Из-за этого первые нарушения сказываются на развитии тех органов и систем, которые при гипоксии получали кислород по «остаточному принципу».
Проблемы при хронической гипоксии:
- сложность в адаптации к раздражителям у новорожденного (судороги, проблемы с аппетитом и дыханием);
- риск развития эпилепсии;
- сердечно-сосудистые нарушения;
- риск почечной недостаточности;
- энтероколит, частые срыгивания;
- вторичный иммунодефицит;
Какие могут быть последствия для ребенка в будущем при острой гипоксии? В этом случае в первую очередь страдает центральная нервная система. Острый дефицит кислорода у плода может вызвать следующие нарушения:
- задержку психического развития;
- ДВС-синдром;
- неврологические расстройства;
- отек мозга;
- легочную гипертензию;
- некрозы и ишемию различных органов.
Основные причины гипоксии
Есть четыре основных причины возникновения дефицита кислорода у плода – это патологии при беременности (например, конфликт резус-факторов), болезни матери, её вредные привычки и вредные воздействия среды.
Патологии при беременности. Гипоксию могут вызывать перенашивание, обвитие пуповиной, резус-конфликт между кровью мамы и ребенка, нарушения в развитии пуповины и плаценты, а также патологии самого плода:
- внутриутробные травмы;
- генетические аномалии;
- пороки развития;
- гемолитическая болезнь.
Болезни мамы. Спектр патологий очень широк. Одними наиболее частных причин гипоксии в данном случае является железодефицитная анемия.
К дефициту кислорода у плода также может привести:
- пиелонефрит;
- сахарный диабет;
- болезни мочевыделительной и дыхательной системы;
- артериальная гипертензия;
- эндокринные заболевания;
- заболевания почек;
- заболевания иммунной системы.
Отдельно стоит упомянуть и о последствиях ИППП (герпес, хламидиоз, гонорея, микоплазмоз, бактериальный вагиноз, кандидоз и трихомониаз), недостаточном питании, истощении и сильных токсикозах у мамы.
Употребление алкоголя и курение. Почему последствием вредных привычек матери зачастую становится гипоксия плода? Тут всё дело в том влиянии, которое оказывают перечисленные вещества на внутреннюю поверхность альвеол лёгких.
На альвеолах есть особая смазка, которая обеспечивает быструю доставку кислорода в кровь. Пары спирта разжижают эту смазку, в результате чего она хуже выполняет свою функцию. Это лишь одно из многих других вредных последствий употребления алкоголя при беременности.
Курение также провоцирует развитие гипоксии плода: смолы в составе табачного дыма «закупоривают» альвеолы, из-за них смазка не производится в нужном количестве. Курение способствует хронической гипоксии – как самой матери, так и еще нерожденного ребенка.
Факторы внешней среды. Проживание в экологически неблагополучном районе, работа на вредном производстве, при наличии в воздухе токсичных веществ также может стать причиной гипоксии плода. Сходный эффект вызывает постоянное пребывание в помещениях с плохой вентиляцией, когда в воздухе превышено содержание углекислого газа и слишком мало кислорода.
Как выявить гипоксию: симптомы и диагностика
Современный уровень медицины позволяет выявить наличие гипоксии «по горячим следам», на самой ранней её стадии. Для этого существует ряд диагностических методов:
- анализ на биохимический состав крови и гормоны;
- прослушивание стетоскопом тонов сердца (выявление брадикардии и тахикардии);
- амниоскопия – анализ околоплодных вод (признак гипоксии – наличие в их составе мекония);
- ультразвуковое исследование;
- кардиотокография;
- ЭКГ;
- доплерометрия (исследование кровеносной системы, анализ кровообращения на всех её участках).
На что обратить внимание? Очень сильные, резкие толчки ребенка, которые вызывают у мамы боль – тревожный признак. Они могут быть следствием развития гипоксии: это рефлекторные движения, когда ребенок испытывает недостаток кислорода и хочет усилить поступающий приток крови. Следующий симптом – ослабление и полное исчезновение толчков.
Важно! Норма активности ребенка – за 12 часов не менее десяти движений.
С какого момента нужно контролировать активность плода? Врачи рекомендуют следить за свои ощущениями, частотой и силой толчков, начиная с 28 недели беременности. Однако риск развития гипоксии существует с первых недель, когда отследить активность плода невозможно.
Если есть факторы риска, то акушеры гинекологи рекомендуют комплекс мер по профилактике дефицита кислорода. Помимо этого, маме необходимо своевременно и полноценно питаться, не допускать недосыпания и переутомления, чаще бывать на открытом воздухе, обеспечить регулярное проветривание в помещении.
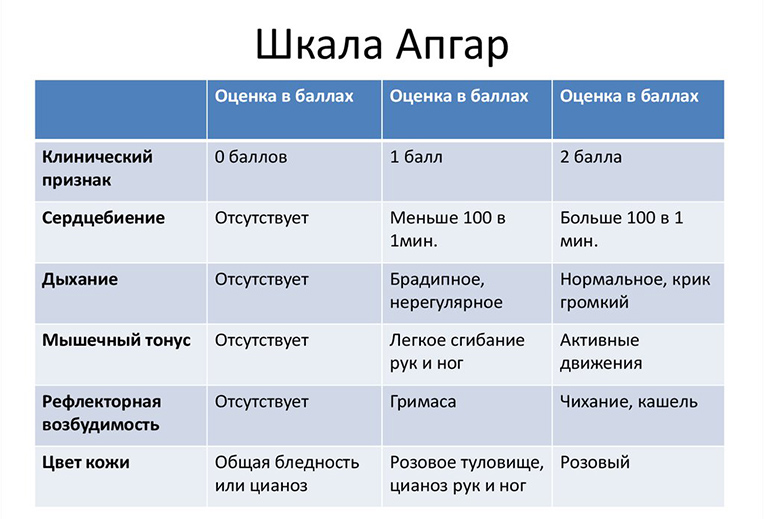
Оценка состояния малыша по шкале Апгар. При рождении акушеры оценивают состояние ребенка в баллах по шкале Апгар (по имени автора этой методики, Вирджинии Апгар). По этому методу анализируется пять критериев – дыхание, цвет кожи, тонус мышц, и частота сердцебиения. Оценка состояния ребенка проводится дважды – сразу после прохождения родовых путей, и спустя пять минут после этого.
- Норма (от 8 до 10 баллов);
- Состояние требует контроля (от 4 до 7 баллов). Возможна умеренная гипоксия, может потребоваться компенсация, прогнозы благоприятные;
- Асфиксия (от 0 до 3 баллов). Тяжелая гипоксия, при которой ребенок нуждается в немедленных реанимационных мерах.
Низкие баллы по этой шкале не всегда ставятся из-за гипоксии, однако в большинстве случаев именно дефицит кислорода является причиной сложного состояния новорожденного.
Лечение и профилактика
Лечение в данном случае подразумевает нормализацию кровотока, стабильное снабжение крови кислородом. Врачи составляют план лечения, основываясь на результатах осмотра и проведенных исследований. В отдельных случаях из-за угрозы жизни плода проводится вызов родов с помощью медикаментозных средств.
Гипоксия – это серьезная патология, поэтому назначать лечение имеет право только врач. Какие-либо готовых, универсальных схем лечения не существует. Есть только общие рекомендации для беременных – соблюдение покоя, постельный режим, сон на боку.
Профилактика. От женщины требуется в первую очередь ответственность при подготовке к беременности – предварительное лечение репродуктивных органов, соблюдение правил здорового питания, полный отказ от вредных привычек, физическая активность.
Частые прогулки на свежем воздухе – важная деталь профилактики. Также необходимо побеспокоиться о том, чтобы в доме исправно работала вентиляция, был обеспечен эффективный воздухообмен. Практичным решением будет установка компактной приточной вентиляции с комплектом фильтров – так можно быть уверенным, что в доме всегда будет свежий, чистый воздух.
Контроль состояния. После зачатия необходим регулярный медицинский контроль состояния плода. Отдельное внимание нужно уделить профилактике анемии, так как она является одной из распространенных причин гипоксии. Если была диагностирована гипоксия, необходим правильных выбор метода родов, а также мер по профилактике родовых травм.
Проветриватель OXY как средство профилактики гипоксии плода
Постоянная духота – одна из причин хронической гипоксии. Проблемы с вентиляцией обычно имеют место из-за плохо работающей вытяжки и установки пластиковых окон, которые «герметизируют» помещение. В этом случае «запустить» нормальный воздухообмен поможет приточная вентиляция.
Примером такой вентиляции является проветриватель OXY – компактное устройство, оснащенное вентилятором и комплектом фильтров. Для его установки в наружной стене бурится канал, на который монтируется проветриватель.
Проветриватель OXY – эффективное средство профилактики гипоксии плода. Сразу после установки он обеспечивает круглосуточный приток свежего воздуха при закрытых окнах. С ним будущую маму не будет беспокоить уличный шум, грязь и сквозняки. Благодаря оптимальному содержанию кислорода в атмосфере комнаты, вам будет обеспечен полноценный, здоровый сон и отдых, хорошее самочувствие и настроение.
Гипоксия плода — это недостаток у плода кислорода, что препятствует нормальному его развитию. Заболевание приводит к нарушениям жизнедеятельности плода.
Когда плод находится в животе матери, он не может дышать самостоятельно. Легкие ребенка еще находятся в нерасправленном состоянии и наполнены жидкостью, поэтому воздух не может попадать в них и активно циркулировать. Но для жизни плода необходим кислород. Все необходимые компоненты плод получает через кровь матери, важнейшим элементом этого является плацента. Если процесс питания плода всеми необходимыми веществами нарушается, то происходит голодание. Если плод не потребляет достаточно кислорода, то возникает гипоксия. Гипоксию плода могут вызвать различные причины. Гипоксия плода может произойти в период протекания беременности, а также может возникнуть непосредственно во время родов.
Классификация гипоксии плода
Гипоксию плода разделяют по двум степеням тяжести: гипоксия плода умеренной тяжести и гипоксия плода тяжелой формы.
В зависимости от причин возникновения и скорости развития болезни различают острую и хроническую гипоксию плода.
Острая гипоксия
Острая гипоксия обычно развивается во время родов. При острой гипоксии развиваются нарушения жизненно важных органов. Диагноз острой гипоксии могут поставить только медицинские специалисты на основании нарушений сердцебиения и зафиксированной чрезмерной или ослабленной двигательной активности малыша. Диагноз подтверждают исследованиями специальной медицинской аппаратурой.
Хроническая
Хроническая гипоксия развивается при перенашивании и инфицировании плода, при токсикозах женщины и экстрагенитальных болезнях, а также при конфликте резус-фактора крови мамы и ребенка. Хроническая гипоксия развивается медленно и пошагово, ребенок привыкает и приспосабливается к недостатку кислорода. Диагностировать хроническую гипоксию врачи могут, проводя исследования особыми методами и функциональными пробами.
В 1952 году на Конгрессе анестезиологов был принят документ, по которому оценивают степень тяжести гипоксии плода. В нем описана шкала Вирджинии Апгар (Virginia Apgar), в которой указывается 5 факторов, по которым необходимо оценивать состояние плода. Каждый фактор оценивают от одного до трех баллов. Оценивают ребенка по шкале Вирджинии Апгар два раза: как только он родился и через пять минут после.
Как происходит оценка
Первый фактор — активность дыхания. Необходимо понять характер дыхания (медленное, активное, нормальное или крик).
Второй фактор — наличие рефлексов. Необходимо проверить ответную реакцию на катетер в носовой полости (плачь, кашель, чихание, недовольство, нет реакции).
Третий фактор — состояние тонуса мышц. Необходимо согнуть руки и ноги малыша, выяснить характер движения конечностей (активные, нормальные, слабые).
Четвертый фактор — состояние кожи. Необходимо проверить цвет кожи тела и конечностей ребенка (розовое, белое, синюшное).
Пятый фактор — активность сердцебиения. Необходимо измерить сердцебиение (больше ста ударов в минуту, меньше ста ударов в минуту, сердцебиение отсутствует).
Здоровый, активный ребенок обычно получает 8-10 баллов. Но основная масса детей оценена в 7-8 баллов из-за синюшности конечностей и неактивного мышечного тонуса. Во время второго исследования, через пять минут, при хорошей адаптации ребенка, баллы повышаются до 8-10. Умеренная гипоксия диагностируется при 4-7 баллах. А если у ребенка по шкале Вирджинии Апгар только 0-3 балла, то это тяжелая гипоксия или асфиксия.
Осложнения гипоксии плода
Если женщина сбалансированно питалась, вела здоровый образ жизни, наблюдалась у врача и следовала всем рекомендациям, то осложнений заболевания гипоксии быть не должно. Но в тех случаях, когда гипоксия плода выражается в тяжелой степени, это представляет опасность для дальнейшего умственного и физического развития ребенка. Последствия гипоксии плода могут вызвать множественные заболевания ребенка. При тяжелых формах гипоксии развивается ацидоз и изменяются окислительно-восстановительные реакции. В результате таких осложнений ткани не принимают кислород, а впитывают только углекислый газ. При серьезных осложнениях гипоксии внутриутробный плод может начать дышать, в результате чего околоплодные воды и кровь попадают в легкие малыша.
Профилактика гипоксии плода
Чтобы предотвратить развитие гипоксии плода, будущая мама задолго до беременности должна отказаться от всех вредных привычек. Беременным нужно много времени проводить на свежем воздухе, сбалансированно питаться и делать специальную гимнастику. Беременной женщине нельзя нервничать, переживать, напрягаться и переутомляться. Особое внимание стоит уделить профилактике железодефицитной анемии, потому что именно она является основной причиной нарушений кислородной недостаточности.
Плановое обследование у квалифицированного врача и проведение всех необходимых диагностических исследований позволяют предупредить заболевание и не допустить развития тяжелой формы гипоксии. Нужно всегда помнить, что любые эмоции и ощущения беременной непременно передаются малышу. Здоровый образ жизни женщины полезен не только ей самой, а и ее будущему потомству.
Симптомы гипоксии плода
На первых неделях беременности диагностировать гипоксию плода очень сложно. Можно лишь спрогнозировать ее развитие, если у беременной есть болезни или развита анемия.
На двадцатой неделе, когда плод начинает активную деятельность в утробе, беременная может заметить уменьшенную активность, что является признаком гипоксии плода. Если внутриутробный плод стал меньше двигаться, то стоит обратиться к врачу для полного диагностического исследования.
Развитие гипоксии плода характеризуется активным, учащенным сердцебиением. На завершающем этапе беременности, наоборот — при гипоксии сердцебиение происходит замедленно. Тоны сердца при гипоксии приглушены. В околоплодных водах может появиться первородный кал плода или меконий. Легкая форма гипоксии провоцирует активное внутриутробное движение плода. При тяжелой форме движения плода становятся нечастыми и трудноразличимыми.
По цвету отошедших вод беременной также можно выявить гипоксию плода. Если околоплодные воды прозрачны, то малыш здоров с нормальным кровообращением. Если же воды мутные, темные, с зеленым отливом или в них присутствует первородный кал, то это говорит о признаках гипоксии плода.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Лечение гипоксии плода
Только медицинские специалисты могут назначать методы лечения гипоксии. Не существует единой панацеи, так как все люди разные и им необходимы различные подходы в лечении. Лечение гипоксии плода зависит от причин нарушений и степени тяжести болезни.
При гипоксии плода необходимым условием для беременной является полный покой. Во время лечения женщине зачастую назначают постельный режим и специальные медицинские препараты, главной задачей которых является снизить вязкость крови, а также улучшить кровоснабжение плаценты и нормализовать обмен питательными веществами между беременной и плодом.
Иногда причина развития гипоксии плода неясна. Тогда избавиться от кислородных нарушений затруднительно и в таких случаях внимательно следят за активностью плода. В подобных ситуациях медики часто исследуют кровоток в пуповине и частоту сердцебиения плода.
Если гипоксия начинает нарастать и лечение не приносит положительных результатов, то назначают проведение операции кесарева сечения. Но это актуально только тогда, когда срок беременности превысил 28 недель.
Если беременной все же поставлен диагноз хронической внутриутробной гипоксии плода, то во время родов, чтобы предотвратить негативные последствия гипоксии, обязательно проводят кардиомоторное наблюдение за состоянием ребенка.