Что делать, если болит спина?

Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж – 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 9 мая, 2022
Достаточно часто можно услышать жалобы на болезненные ощущения в спине. И это нормально, так как именно на неё приходится большая часть ежедневной нагрузки, возле позвоночника располагаются жизненно важные органы.
Человека могут преследовать различные неприятные симптомы: боль между позвонками, в середине позвоночника, странные ощущения в спине, ломота и тяжесть. В некоторых случаях это лишь свидетельства переутомления или сна в неудобной позе. Однако столь неприятные ощущения могут говорить о наличии травм или сложных развивающихся заболеваниях[1].
С возрастом практически каждый человек знает, какое лечение необходимо, если чувствуется дискомфорт в больном позвоночнике, стреляет, боль в спине или по самой середине ее блуждающая, давящая, резкая или колющая. Мази и гели чаще всего используются при повторяющемся столкновении с подобными симптомами, чтобы облегчить состояние до попадания на прием к врачу. Альтернативным вариантом могут служить пластыри, содержащие лечебные субстанции и высвобождающие их в течение нескольких часов или дней.
Чтобы понять причину, например, того, почему болят позвонки при нажатии на спине, или определенные кости сзади, необходимо обратиться к врачу и пройти тщательное обследование. Иногда совсем незначительные выявленные нарушения могут сигнализировать о развитии тяжелой патологии.
Содержание статьи:
- 1 Причины
- 2 Типы болей
- 3 В каких случаях нужно обращаться к врачу?
- 4 Диагностика
- 5 Лечение
- 5.1 Медикаментозное лечение
- 5.2 Мази и гели
- 5.3 Инъекции
- 5.4 Физиотерапия
- 5.5 Хирургическое вмешательство
- 6 Профилактика
- 7 Список Литературы
Причины
Врачи и ученые разработали настоящую карту боли спины, это схема, описывающая виды и местоположение неприятных ощущений в зависимости от возможной причины возникновения. Это пришлось сделать, так как существуют десятки, если не сотни изменений, заставляющих нашу главную поддерживающую часть тела плохо себя чувствовать [2].
Если вы хоть раз задумывались, что может болеть со стороны спины, из-за чего позвоночник похрустывает, и начинает болеть, говорит ли это о болезни, и почему она развилась, то просто взгляните на список причин.
Спина может болеть из-за:
- Длительное пребывание в неудобном положении: поездка за рулем, сидение в рабочем кресле.
- Чрезмерные или неправильные нагрузки. Особенно часто подобное встречается у начинающих спортсменов после тренажерного зала или при возобновлении тренировок после длительного перерыва.
- Избыточный вес тела.
- Тяжелая беременность и период родовой деятельности.
- Остеохондроз.
- Протрузии межпозвонковых дисков.
- Образование грыж.
- Врожденные и приобретенные болезни, приводящие к сильной деформации.
- Артрит.
- Туберкулез позвонков.
- Перенесенные переломы или трещины. Иные травмы.
- Образование опухоли внутри позвоночного канала.
- Заболевания расположенных рядом внутренних органов.
- Мочекаменная болезнь.
- Заболевания женской половой системы.
Единственный правильный ответ на вопрос, что делать, когда все время очень сильно по бокам или в середине спины с конкретной стороны болит позвоночник, чтобы понять причины, почему так происходит, — это посещение терапевта или невролога и полное обследование.
Типы болей
Мало просто сказать: «У меня болит спина», чтобы определить конкретную проблему.
Существует несколько типов боли, по особенностям которой, силе и частоте проявления специалисты при первичном осмотре определяют возможный диагноз [3].
Основные типы боли в спине:
- Острые и сильные. Свидетельствуют о перенапряжении, повреждении мышц, связок или наличии травмы.
- Стреляющие в ногу. Нередко возникают при грыже диска, раздражающей или зажимающей нервный корешок.
- Ноющие. Часто говорят о возникновении очага воспаления, также появляются при наличии новообразований.
- Хронические. Являются признаком длительно существующего заболевания, например, остеохондроза. Такие симптомы обычно требуют прохождения нескольких курсов поддерживающего лечения.
- Перемещенные (отраженные). Человек чувствует боль в районе шеи, груди или поясницы, но на самом деле возникает патология внутренних органов, которые расположены вблизи позвоночника.
Что означает локализация боли в спине в центре между позвонками, о чем говорит возникновение точечной боли при нажатии посередине спины, признаком чего будет болезнь, когда колет в одно место? Эти вопросы остаются без ответа до тщательного исследования. Ведь один и тот же тип боли может свидетельствовать о совершенно различных заболеваниях.
В каких случаях нужно обращаться к врачу?
На самом деле, выяснить, почему часто болит позвоночник, каждый день, постоянно внутри ноет середина спины, если долго без причины посередине колет, и что можно с этим сделать, возможно только обратившись в клинику и пройдя обследование. В противном случае, используя обезболивающие или народные средства, возможно только навредить себе, значительно ухудшив состояние [4].
Есть случаи, когда необходимо обращаться к врачу в срочном порядке, так как речь может идти о тяжелом опасном для жизни и чреватым дальнейшей инвалидизацией состоянии.
Срочно записаться к врачу необходимо при следующих симптомах:
- Из-за боли теряется чувствительность в нижних или верхних конечностях, полностью или в конкретной части.
- Одновременно болит поясница, голени и стопы в области суставов.
- Симптомы появились после травмы, даже при незначительном ударе или неудачном падении.
- Сильная боль не пропадает трое суток или дольше, отступая только на время действия обезболивающих препаратов.
- Боль в пояснице сопровождается частым или редким мочеиспусканием, онемением промежности (эти признаки требуют незамедлительного обращения к доктору!)
Причин тому, почему болит один позвонок посередине спины при надавливании, в средней части, где позвоночник, или в области по центру постоянная ноющая боль, много, точно понять, что это, можно лишь пройдя диагностику. Подобное самочувствие бывает симптомом даже компрессионного перелома, поэтому затягивать с посещением врача не стоит.
Диагностика
Что делать человеку, если в средней части, посередине, с одной стороны или даже по всей спине возникла гуляющая, стреляющая в позвоночник, резкая или тупая боль, как узнать свой диагноз? Ответ прост и логичен: обратиться к специалистам. Ведь точно определить, что именно с вами происходит, возможно только при помощи современных лабораторных средств.
После прихода к терапевту или неврологу с жалобой на то, что боль в спине посередине или по всей не прекращается, для постановки диагноза, сначала выявят причину.
После предварительного опроса и тщательного осмотра, когда у врача сформируется предварительное мнение, пациенту назначают аппаратные и лабораторные исследования.
Чтобы выяснить причины при сильной тыкающей боли в спине, выше поясницы посередине, понять, о чем свидетельствуют страшные симптомы и что делать, как лечить, какие препараты использовать при таком состоянии, применяют несколько способов диагностики:
- Анализ крови. Выявляет недостаток или переизбыток определенных веществ. По анализу крови возможно определить наличие в организме инфекций или заражения вирусом. А серьезный недостаток железа может послужить одним из симптомов развивающейся онкологии.
- Рентгенография позволяет подробно рассмотреть участок, в котором чувствуется особенно сильный дискомфорт и выявить проявившиеся отклонения в строении костей. Даже степень окраски костей позволяет определить их состояние и при необходимости вовремя принять меры для их укрепления.
- УЗИ органов, имеющих непосредственное влияние позвоночник и способных вызывать болевые ощущения в спинной области.
- Сканирование костей необходимо, когда возникает подозрение на наличие компрессионного перелома костей из-за развившегося остеопороза или наличие новообразований, нарушающих привычное расположение и целостность тканей.
- Электромиография позволяет определить состояние нервной ткани. Именно наши нервы передают сигналы о боли, поэтому если с ними что-от происходит, то избавиться от этого неприятного чувства не получится до полного излечения.
- КТ (компьютерная томография) позволяет определить наличие переломов позвонков и характер нарушений строения скелета в этой области.
- МРТ – наиболее точный и полный метод исследования. Позволяет не только подробно увидеть, в каком состоянии находятся кости спины, но и обнаружить разрушающиеся межпозвоночные диски, образующиеся грыжи, опухоли, наличие и степень компрессии нервов, воспалительные изменения и последствия травм [5].
После получения результатов, для врача уже не будет загадкой, почему возникают сильные точечные колющие резкие, ноющие боли в области позвоночника в середине спины, причины состояния и чем лечить пациента, чтобы избавить от неприятных ощущений и вернуть легкость движений.
Лечение
После определения болезни позвоночника, связанных с спиной, с учетом симптомов и причин, подбирают лечение. В каждом случае оно строго индивидуально. Чаще всего врач, решая, что делать, исходя из причин боли в середине позвоночника, назначает лечение максимально щадящее.
Используется консервативная терапия или оперативное вмешательство с последующим восстановлением.
Консервативное лечение – это применение медикаментозных и немедикаментозных методов, направленных на избавление от симптоматики и полное устранение причины возникшего заболевания. Чаще всего врачи объединяют несколько типов терапии для получения лучшего результата. Однако надо учитывать, что для каждого больного даже с одинаковыми симптомами, например, блуждающей болью в спине, могут быть разные причины, а значит и лечение.
Выделяют несколько видов терапии.
Медикаментозное лечение
Если у вас посередине спины, при надавливании по всему позвоночнику или в конкретных областях боль острая, резкая, сильная, ноющая, вне зависимости от причины, будут назначены определенные лекарства. Как минимум на регулярной основе для симптоматического лечения будут использоваться обезболивающие.
Это могут быть нестероидные противовоспалительные препараты (НПВП) или другие средства, направленные на уменьшение болевого синдрома. В некоторых случаях применение будет недолгим, но при других диагнозах придется пропить длительный курс. Помимо НПВП нередко применяются таблетки и капсулы из группы миорелаксантов для снижения мышечного тонуса, а также витамины группы В [6].
Мази и гели
Еще одним «помощником» при таких проблемах выступают средства внешнего воздействия. Пока врач выясняет причины, почему болит позвоночник посередине спины в конкретной области или весь при нажатии, и решает, что делать, для снижения болевого эффекта дополнительно назначаются местные вещества.
Мази и гели – это плотные субстанции, которые наносятся на пораженное место, а затем впитываются. Их просто использовать в домашнем лечении, практически любой человек сможет самостоятельно нанести средство на беспокоящее его место.
Существует несколько типов мазей, использующихся для облегчения боли:
- Противовоспалительные с эффектом анальгетика.
- С эффектом расширения сосудов, способствующие притоку крови к намазанному месту.
- Хондропротекторы, использующиеся для поддержания и восстановления хрящевой ткани.
- Комбинированные препараты, которые обезболивают, снимают воспаление и обладают заживляющим эффектом.
Инъекции
Иногда, когда решается, что делать и как лечить, когда болит вся спина или один позвонок в середине или другой области, по бокам, посередине спины, по дополнительным симптомам, определяются причины, что это может быть и отчего приносит такие страдания.
В таких случаях, чтобы избавить пациента от мучительных ощущений применяются сильнодействующие средства – уколы непосредственно в больное место, иногда блокады, позволяющие полностью погасить болевой симптом и провести полноценные исследования и лечение.
Отличительными особенностями уколов, помогающих справиться с неприятными ощущениями, являются:
- Скорость действия практически моментальная.
- Крайне высокая эффективность из-за высокой концентрации лечебных веществ.
- Вводить препараты имеют право только профессионал в специальных условиях.
- Необходимость назначения средства врачом с учетом индивидуальных особенностей пациента, так как велика вероятность побочных эффектов.
В таких случаях, чтобы избавить пациента от мучительных ощущений, применяются сильнодействующие средства – уколы в ягодицу или непосредственно в больное место (блокады), позволяющие временно погасить болевой симптом и провести полноценные исследования и лечение.
Физиотерапия
Когда к врачу обращаются с вопросом, почему постоянно очень сильно ноет и болит спина, часто вся, как при болезни, от чего это может быть и что надо делать, если так происходит, а лекарства помогают не всегда, то назначаются физиопроцедуры.
Это вспомогательные средства, дополняющие медикаментозное лечение, помогающие быстрее восстановить здоровье и поддержать его на необходимом уровне.
В зависимости от поставленного диагноза и индивидуальных особенностей пациента, могут назначить:
- Определенные виды массажа.
- Выполнение курсов лечебной физкультуры.
- Аппаратные физиопроцедуры.
- Занятия со специальным тренером.
- Акупунктуру (рефлексотерапию).
- Мануальную терапию или остеопатию.
Перечисленные методики физиолечения эффективно сочетаются друг с другом и применимы в комплексном подходе с таблетками, уколами и блокадами.
При этом, что делать при каких заболеваниях, если болит и ноет спина, и какие проблемы могут быть с ней, если не выполнять назначенные процедуры, может сказать только лечащий врач. Самостоятельно назначать себе какое-либо физиотерапевтическое воздействие крайне не рекомендуется, так как велика вероятность значительного ухудшения состояния [7].
Хирургическое вмешательство
Иногда после определения, от чего посередине спины при нажатии болит в самой середине, или почему сильно страдает весь позвоночник, единственным решением, что делать, если хочется сохранить здоровье, становится оперативное вмешательство.
В таких ситуациях перед медикаментозным и физиотерапевтическим лечением проводится оперативное вмешательство разной степени сложности. Суть операции заключается в удалении грыжи, установке металлических элементов в разрушающиеся позвонки, или удалении наростов и опухолей, негативно влияющих на нервы и пережимающих крупные сосуды.
Часто операции проводятся после получения серьезных травм для восстановления функций позвоночника и всего опорно-двигательного аппарата. Это вынужденная мера, к которой прибегают только если консервативное лечение точно не даст результата.
После хирургической коррекции часто не обойтись без дополнительных реабилитационных мероприятий, заключающихся в обеспечении нормальной подвижности пострадавшего отдела.
Профилактика
Для того, чтобы жалобы на боль в спине в вашей жизни больше не возникали, как и вопросы, почему спину сильно ломит, что делать, если это случилось, необходимо постоянно соблюдать профилактические меры. Всего несколько простых правил позволят сохранить здоровье на протяжении десятилетий. Причем не только опорно-двигательного аппарата.
Существует четыре главных принципа, позволяющих защитить себя от неприятных ощущений в области спины:
- Регулярно, каждый день уделять время занятиям физическими упражнениями. Речь идет не о каком-либо конкретном виде спорта, а об общеукрепляющих комплексах, основная задача которых – укрепить и поддерживать хорошее состояние всех групп мышц. Занятиям стоит уделять по 20-30 минут ежедневно. Это может гимнастика или бег по утрам, плавание в бассейне, йога, даже прогулка в активном темпе.
- Соблюдение водно-солевого баланса. Необходимо выпивать достаточное количество жидкости, чтобы избежать обезвоживания при недостатке и чрезмерной нагрузке на почки и отеков при переизбытке. При этом предпочтение стоит отдавать чистой воде, так как большинство популярных напитков (чай, кофе, сладкая газировка) даёт дополнительную серьезную нагрузку на почки.
- Правильно питаться. Ограничив количество употребляемой жирной, соленой, перенасыщенной специями пищи, вы не только потеряете лишний вес, но и снизите нагрузку на большинство внутренних систем. Правильно приготовленная пища, богатая белком, питательными веществами, витаминами и микроэлементами сохранит здоровье особенно во взрослом возрасте лучше, чем любые лекарства.
- Регулярно посещать врача. Особенно это актуально для растущего, только формирующегося организма и в зрелом возрасте, когда из-за стресса, постоянных нагрузок и предрасположенности могут развиться различные заболевания. Проходя раз в год обследование в клинике, вы можете убедиться в своем здоровье, получить необходимые советы и выявить заболевания на начальных стадиях, когда их легко вылечить.
Для того, чтобы не выяснять в кабинете врача, почему может болеть спина, почему ноет позвоночник и чувствуется дискомфорт, колет, что нужно сделать, чтобы не болело, необходимо следовать еще нескольким правилам.
Они направленны именно на сохранение здоровья позвоночника человека:
- Постоянно следите за своей осанкой. Когда человек горбится, он провоцирует развитие деформации позвоночного столба.
- Перенося тяжелые вещи, тщательно распределяйте нагрузку между двумя руками равномерно, чтобы не чувствовалось напряжения только в одной стороне и не было визуального перекоса спины.
- При сидячей офисной работе необходимо регулярно делать перерывы для подвижной деятельности. Раз в час выполняйте небольшую 5-минутную зарядку, вставайте и прохаживайтесь, чтобы размять мышцы.
- Выбирайте для сна ортопедический жесткий матрас и подушку по назначению врача.
- Избегайте неудобных поз во время сидения, особенно если в таком положении предстоит провести большое количество времени. Не давайте лишнюю нагрузку на позвоночник и не перекашивайте его в процессе.
- Правильно поднимайте вес. Делайте это не сгибаясь, а напрягая коленные суставы. Присядьте к предмету и поднимите его из такого положения с прямой спиной для предотвращения травматизации.
- В свободное время занимайтесь физической активностью, способствующей развитию баланса, координации и правильного дыхания. Наиболее доступными способами являются прогулки на свежем воздухе в быстром темпе, йога, пилатес, плавание, танцы.
Если при соблюдении всех правил у вас внезапно и резко сильно заболела спина, сразу обратитесь к врачу, чтобы выяснить, почему это произошло и что делать дальше. Самостоятельное использование обезболивающих и оттягивание посещения специалиста может навредить здоровью в будущем.
Список Литературы
- ^Chou R. In the clinic. Low back pain. Ann Intern Med 2014; 160:ITC6.
- ^Skovron ML, Szpalski M, Nordin M, et al. Sociocultural factors and back pain. A population-based study in Belgian adults. Spine (Phila Pa 1976) 1994; 19:129.
- ^Bigos SJ, Bowyer OR, Braen GR, et al. Acute low back pain problems in adults. Clinical practice guideline No 14. Agency for Health Care Policy and Research, Public Health Service; US Department of Health and Human Services, Rockville, MD, 1994.
- ^Chou R, Qaseem A, Snow V, et al. Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society. Ann Intern Med 2007; 147:478.
- ^Jarvik JG, Gold LS, Comstock BA, et al. Association of early imaging for back pain with clinical outcomes in older adults. JAMA 2015; 313:1143.
- ^Downie A, Williams CM, Henschke N, et al. Red flags to screen for malignancy and fracture in patients with low back pain: systematic review. BMJ 2013; 347:f7095.
- ^Miller GM, Forbes GS, Onofrio BM. Magnetic resonance imaging of the spine. Mayo Clin Proc 1989; 64:986.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Записаться к специалисту
×
Почему болит позвоночник
Дегенеративные патологии
Самой распространенной причиной симптома является остеохондроз. Локализация болевого синдрома соответствует уровню поражения. Чаще болевые ощущения умеренные, тупые, постоянные, как при миозите. Чтобы не спровоцировать увеличение их интенсивности, пациенты изменяют положение позвоночника медленно, осторожно. При сдавлении корешка боль становится острой, стреляющей, очень интенсивной (люмбаго). Малейшие движения вызывают усиление болезненности, поэтому больные принимают вынужденное положение.
При грыже межпозвоночного диска сначала отмечаются локальные транзиторные тупые боли, которые усиливаются во время двигательной активности, длительного пребывания в статической позе, исчезают в положении лежа. Пациент старается ограничивать движения. Потом симптом становится постоянным, сочетается с выраженным мышечным напряжением. Развивается люмбоишиалгия, возможны осложнения.
Для спондилоартроза типичны локальные боли, возникающие при движениях, уменьшающиеся либо исчезающие в покое. Затем присоединяется утренняя скованность, постоянная тупая боль, дискомфорт, которые нарастают при продолжительном сохранении позы. Иррадиация, как при остеохондрозе, обнаруживается редко, иногда выявляется на поздних стадиях болезни.
Спондилез проявляется тупой ноющей локальной болью, усиливающейся к концу дня, на фоне перегрузки, переохлаждения, резких движений, иногда – по ночам. Пациентам трудно найти комфортное положение тела, они долго подбирают позу, двигаются медленно, плавно. При грыжах Шморля боли неинтенсивные, хронические, усиливающиеся в вертикальном, уменьшающиеся в горизонтальном положении.
Искривление позвоночника
На начальных стадиях болезненность отсутствует. При прогрессировании процесса возникают ноющие либо тянущие боли, усиливающиеся на фоне нагрузки, неудобного положения тела. Выявляются типичные внешние деформации различной степени выраженности. Болевой синдром наблюдается при таких патологиях, как:
- патологический кифоз;
- кифосколиоз;
- патологический лордоз;
- сколиоз;
- болезнь Шейермана-Мау.
Незначительные неприятные ощущения, обусловленные нефизиологической позой и слабостью мышц, отмечаются у пациентов с нарушениями осанки.
Боль в позвоночнике
Аномалии развития
Симптом нередко наблюдается при пороках развития, иногда сочетается с неврологическими проявлениями. Выявляется при следующих состояниях:
- Расщепление позвоночника. Закрытая форма Spina bifida характеризуется умеренными локальными болями в пояснично-крестцовой зоне. Через некоторое время присоединяется корешковый синдром.
- Сакрализация и люмбализация. При сдавлении корешков возникают жгучие или простреливающие болевые ощущения, которые дополняются парезами, нарушениями чувствительности.
- Клиновидные позвонки. Боли тупые, ноющие, развиваются при нагрузке, продолжительном пребывании в положении стоя или сидя. Возможны нарушения осанки, деформации грудной клетки.
Остеопороз
Слабые боли в позвоночнике нередко являются единственным симптомом различных форм остеопороза: ювенильного, идиопатического, сенильного, постменопаузального. Локализуются в грудном и поясничном отделе. Усиливаются после значительных нагрузок, сочетаются с неинтенсивными болями в ребрах, области таза, тазобедренных суставах. Симптом медленно прогрессирует на протяжении ряда лет.
Травмы
Симптом соответствует тяжести повреждения, может сочетаться с признаками поражения нервной ткани. Выделяют следующие травматические причины:
- Ушиб. Возникает при прямом ударе, падении на спину. Болезненность локальная, незначительная либо умеренная, после травмы быстро стихает, полностью исчезает через 1-2 недели.
- Травматический спондилолистез. Страдает поясничный отдел. Пациенты жалуются на умеренную или выраженную боль в пояснице, иррадиирующую в ноги. Пальпация остистого отростка болезненна, симптом осевой нагрузки положительный.
- Компрессионный перелом. Развивается при падении на ягодицы, прыжке с высоты с приземлением на ноги. Чаще поражаются нижнегрудные позвонки. Вначале боль резкая, затем – достаточно интенсивная, усиливается при движениях, прыжках, сотрясении тела во время ходьбы. Выявляется болезненность остистого отростка.
- Оскольчатый перелом. Наблюдается при высокоэнергетической травме. Наряду с интенсивной болью в позвоночнике определяются неврологические расстройства.
- Вывихи и переломовывихи. Причиной становится высокоэнергетическое воздействие. Резкая боль сочетается с расстройствами чувствительности, движений, нарушениями общего состояния.
При патологическом переломе, возникающем на фоне заболеваний позвоночника (опухолей, остеопороза) болезненные ощущения незначительные, ноющие, давящие, тянущие, почти без изменений сохраняются в течение длительного времени.
Воспалительные и инфекционные заболевания
При болезни Бехтерева пациенты вначале жалуются на тупые боли, ощущение скованности в поясничном отделе с характерным суточным ритмом – симптом появляется ночью, усиливается по утрам. Его интенсивность снижается после физической нагрузки, горячего душа. Днем болевой синдром также нарастает в покое, уменьшается при движениях. Затем боли постепенно распространяются по позвоночнику, подвижность позвоночного столба ограничивается, формируется грудной кифоз.
Боль в позвоночнике является наиболее постоянным симптомом туберкулеза. Наблюдаются ощущения двух типов. Первый – глубокие локальные вследствие разрушения позвонков. Усиливаются при нагрузке, сочетаются с повышенной чувствительностью кожи над зоной поражения. Второй – жгучие, стреляющие, иррадиирующие. Возникают из-за сдавления нервных корешков. Симптом развивается постепенно, дополняется скованностью движений, типичной общей симптоматикой.
Остеомиелит позвонков диагностируется у детей и подростков, имеет гематогенный характер. Боль в позвоночнике четко локализованная, глубокая, очень интенсивная, рвущая, распирающая, сверлящая. Резко усиливается при попытке движений, что вынуждает пациента замирать в постели. Сочетается с гипертермией, слабостью, лихорадкой, выраженным локальным отеком.
Другие формы остеомиелита (посттравматический, послеоперационный) могут обнаруживаться у пациентов любого возраста на фоне открытых травм, операций на позвоночнике. Симптоматика – та же, что при гематогенном остеомиелите, но выражена не так сильно, медленнее прогрессирует. У больных хроническим остеомиелитом боли ноющие, усиливаются после закрытия свища, уменьшаются либо исчезают после появления отделяемого.
При спинальном эпидуральном абсцессе боль разлитая, быстро усиливающаяся, сочетающаяся с ознобом и лихорадкой. Постукивание по остистым отросткам болезненно. Через несколько дней появляются прострелы, нарушения чувствительности и движений. При прогрессировании развиваются парезы, параличи.
Диффузный спинальный арахноидит манифестирует преходящими болями, иррадиирующими в зону иннервации нервных корешков. Потом болевые ощущения в позвоночнике приобретают постоянный характер, напоминают клиническую картину радикулита, дополняются расстройствами чувствительности, моторными нарушениями, утратой способности контролировать деятельность тазовых органов.
Опухоли
Доброкачественные новообразования позвоночника протекают скрыто либо сопровождаются скудной, медленно прогрессирующей симптоматикой. Наиболее распространенные гемангиомы сопровождаются болью у 10-15% пациентов. Болезненные ощущения локальные ноющие, тупые, нарастают после нагрузки, по ночам. При доброкачественных и злокачественных неоплазиях спинного мозга отмечаются корешковые боли, нарушения нервной проводимости.
Саркомы позвоночника на начальной стадии характеризуется слабой или умеренной интермиттирующей болью, усиливающейся в ночное время. Интенсивность болевого синдрома быстро нарастает. Пациенты не могут спать либо просыпаются по ночам. Симптом дополняется ограничением движений, корешковым синдромом. С учетом уровня расположения опухоли появляются боли в руках, ногах, внутренних органах.
Боли в позвоночнике являются первым признаком метастазирования опухолей отдаленных локализаций. Вначале локальные, тупые, ноющие, нарастают при постукивании по соответствующему остистому отростку. Напоминают болевой синдром при остеохондрозе, но отличаются большей длительностью, быстро прогрессируют, становятся постоянными, усиливаются по ночам, с учетом локализации отдают в руки или ноги. Возможны острые простреливающие боли по типу «удара тока» при постоянной фоновой болезненности.
Другие болезни
Болезненность в зоне позвоночного столба наблюдается при следующих патологиях:
- Спинальное эпидуральное кровоизлияние. Боль резкая, локальная, напоминает ощущения при радикулите. Стихает на протяжении нескольких часов, уступая место спинально-проводниковым расстройствам.
- Болезнь Кальве. Боли периодические, вначале слабые, нередко иррадиируют в ноги. Уменьшаются лежа, усиливаются при нагрузках, пальпации остистого отростка. Нарастают в течение многих месяцев.
- Болезнь Форестье. Боли появляются в грудном отделе, распространяются на шею и поясницу. Слабые, кратковременные, реже постоянные. Сочетаются с болями в костях таза, плечевых, локтевых суставах, тугоподвижностью позвоночника вплоть до анкилоза.
- Спондилолиз. Боли длительные, но слабые. Реже возникает выраженная болезненность, вынуждающая пациентов существенно ограничивать повседневную активность. Типичное проявление – уменьшение симптома при наклоне вперед и усиление при наклоне назад.
Иногда боль в позвоночнике наблюдается при психических расстройствах. Отличительной особенностью данного проявления считается необычная клиническая картина, не укладывающаяся в симптоматику определенного заболевания. При тяжелой психической патологии симптом приобретает вычурный характер.
Диагностика
Уточнением причин появления боли в позвоночнике чаще всего занимаются неврологи. Пациентов с травматическими повреждениями позвоночного столба направляют к травматологам или нейрохирургам. Могут проводиться следующие диагностические процедуры:
- Опрос, общий осмотр. Врач выясняет, когда и при каких обстоятельствах впервые появились боли, как изменялись с течением времени, какими факторами провоцировались, с какими симптомами сочетались. Осматривает и пальпирует область поражения, определяет объем движений.
- Неврологический осмотр. Специалист оценивает поверхностную и глубокую чувствительность, мышечную силу, координацию движений. Исследует рефлексы.
- Рентгенография позвоночника. Выполняется в двух проекциях, по показаниям дополняется функциональными пробами. Позволяет выявить основные причины болей: переломы, вывихи, переломовывихи, аномалии, дегенеративные изменения, участки разрушения вследствие инфекции, асептического некроза. Для изучения состояния спинномозгового канала может быть проведена миелография.
- Другие визуализационные методы. Назначаются для уточнения данных, полученных в ходе рентгенографии. На КТ позвоночника хорошо видны изменения твердых структур, МРТ позвоночного столба предоставляет подробную информацию о состоянии связок, межпозвонковых дисков.
- Функциональная диагностика. Для оценки мышечных структур назначают электромиографию. При подозрении на развитие корешкового синдрома осуществляют исследование вызванных потенциалов, электронейрографию.
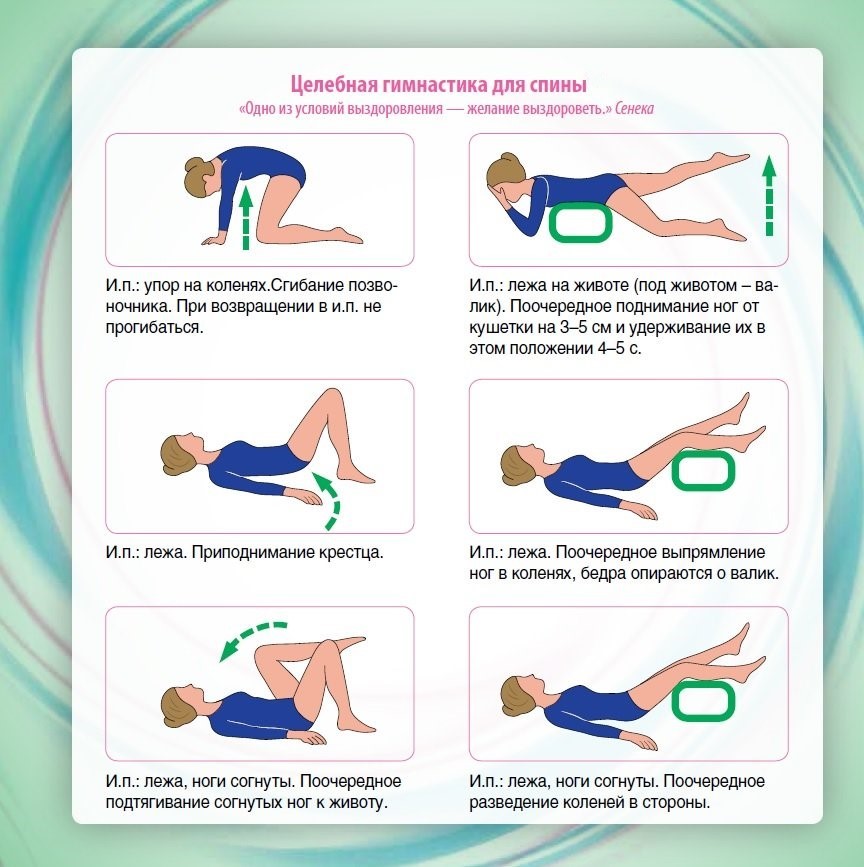
Лечебная гимнастика для позвоночника
Лечение
Помощь до постановки диагноза
При травматических повреждениях следует уложить пострадавшего на щит, дать обезболивающее средство. При болях нетравматического генеза требуется функциональный покой. Пациентам нужно избегать резких движений, делать регулярные перерывы при работе в статическом положении. При отсутствии признаков острого состояния, выраженных воспалительных явлений допустим кратковременный прием НПВС, применение средств местного действия. Резкие нарастающие боли, нарушения общего состояния, неврологические расстройства являются поводом для немедленного обращения к специалисту.
Консервативная терапия
Лечебная тактика определяется характером и стадией патологии. При травмах назначается охранительный режим, изредка применяются различные способы вытяжения. Основу лечения большинства травматических и нетравматических поражений составляют медикаменты, физиотерапевтические методики. Используются следующие лекарственные препараты:
- НПВС. Эффективны при острых и хронических болях. Устраняют болезненные ощущения, уменьшают выраженность воспаления. Назначаются в таблетках, инъекциях, в виде местных форм.
- Местные анестетики. Обезболивающие средства местного действия отдельно либо в комбинации с другими препаратами (чаще – глюкокортикостероидами) вводят в зону поражения в ходе лечебной блокады.
- Антибиотики. Показаны при инфекционных процессах. Как правило, вводятся инъекционно. Подбираются с учетом чувствительности возбудителя.
- Нейротропные витамины. Хороший результат обеспечивают витамины группы В, которые усиливают действие других медикаментов, повышают количество эндогенных соединений с обезболивающим эффектом.
Физиотерапию назначают после устранения острых явлений. Применяют ультразвук, магнитотерапию, электростимуляцию, иглорефлексотерапию, другие методы. Пациентам рекомендуют массаж, ЛФК, по показаниям проводят мануальную терапию.
Хирургическое лечение
С учетом особенностей заболевания или повреждения позвоночника могут выполняться следующие оперативные вмешательства:
- Нестабильность: фиксация пластинами, транспедикулярная фиксация, межтеловой спондилодез;
- Компрессия: ламинэктомия, фасетэктомия, пункционная декомпрессия диска;
- Межпозвоночные грыжи: нуклеопластика, микродискэктомия, открытая и эндоскопическая дискэктомия;
- Опухоли, инфекции, остеопороз: корпорэктомия, кифопластика, вертебропластика, секвестрэктомия.
После операции применяют антибиотики, анальгетики, нейротропные витамины, другие средства. Осуществляют восстановительные мероприятия, включающие физиотерапевтические методики, массаж, лечебную физкультуру.
Дата публикации: 30.11.2020
Дата обновления: 10.07.2022
Все врачи клиники
Содержание
- Что делать при острой боли в спине
- Только без паники
- Как облегчить свое состояние самостоятельно
- Когда нужно срочно обращаться к врачу
- Что делать при болях в спине разного характера
- Сильные боли в спине при коронавирусе и других ОРВИ
- Сильная боль в верхней части спины (шейном отделе позвоночника)
- Сильные боли в грудном отделе и в области лопаток
- Сильно болит поясница
- Сильно болит спина и живот
- Сильная болит спина и отдает в ногу
- При сильном вдохе болит спина
- Сильно болит спина под ребрами
- Болит бок со спины
- Сильно болят мышцы спины
- Сильно болит спина ночью и по утрам
- Сильные боли в спине при беременности
- Заболевания, вызывающие боли в спине
- Остеохондроз и грыжа диска
- Болезнь Бехтерева
- Рак легких
- Диагностика
- Как лечить боль в спине
- Медикаментозная терапия
- Частые вопросы
Что делать, если внезапно появились сильные боли в спине, как снять болезненные ощущения и можно ли это сделать самостоятельно? Конечно, неплохо знать, как помочь себе в случае появления внезапной сильной боли, но ограничиваться этим не стоит: после первой экстренной самопомощи нужно сразу же обращаться к врачу. В московской клинике «Парамита» вам всегда помогут: установят причину боли и избавят от нее.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику. Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению.
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
- Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
- Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
- Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
- Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
- Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
- На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
- Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
- мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
- гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
- Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику.
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Что делать при болях в спине различного характера
Боль в спине может быть разной: острой, отдающей в разные участки тела, глубокой, ноющей, очень сильной, постоянной или волнообразной. Располагаться она также может на разных участках спины: в области шеи, груди, поясницы, крестца и копчика. Даже после полного обследования не всегда удается выяснить причину болей в спине, и тогда говорят о ее неспецифическом характере.
Такие боли называют ноцецептивными, связанными с раздражением болевых рецепторов в тканях (мышцах, связках, костях). Раздражители могут иметь механический (травмы), физический, химический и воспалительный характер. При этом степень изменений в позвоночнике не всегда соответствует интенсивности болевых ощущений. Неспецифические боли составляют около 80% всех болевых синдромов спины.
Нейропатический болевой синдром связан с поражением нервных корешков и нервных стволов. Эти боли составляют 7 – 8% от всех болевых синдромов, их особенностью является высокая возможность подтверждения диагноза при проведении инструментальных исследований.
Третий вид боли – специфические болевые синдромы (например, при туберкулезе позвоночника) встречаются относительно редко.
Сильные боли в спине при коронавирусе и других ОРВИ
При любых острых респираторных вирусных инфекциях, сопровождающихся внезапным началом и лихорадкой, могут появляться мышечные боли в спине, ломота во всем теле и сильная слабость. Эти болезненные ощущения связаны с общей интоксикацией организма. При коронавирусной инфекции с высокой температурой боли в спине могут быть одним из первых проявлений.
При появлении коронавирусной пневмонии болезненность в спине усиливается за счет поражения плевры, имеющей много нервных окончаний, а также за счет постоянного напряжения спинных мышц при навязчивом кашле. В спинных мышцах скапливается большое количество молочной кислоты, вызывающей раздражение и болезненные ощущения.
Что поможет: можно принимать внутрь Парацетамол – он является обезболивающим и жаропонижающим средством. Поможет также прием любых НПВС внутрь и нанесение на кожу в виде мазей и гелей.
Сильная боль в верхней части спины (шейном отделе позвоночника)
Острый болевой синдром может носить смешанный неспецифический и нейропатический характер. Неспецифические боли ноющие, часто связаны с неправильным вынужденным положением за столом во время работы, напряжением мышц спины и шеи. Кратковременный болезненный приступ может появляться при стенокардии и отдавать в левую руку.
Нейропатические боли имеют острый жгучий характер, иррадиируют в руку и лопатку на стороне поражения и связаны с ущемлением нервных корешков шейного отдела позвоночника.
Чем помочь:
- при болевом синдроме на фоне заболеваний позвоночника – НПВС;
- сердечном приступе – таблетка Нитроглицерина под язык; если в течение минуты боль не снялась, принять еще таблетку и вызвать скорую помощь.
Сильные боли в грудном отделе и в области лопаток
Спина в грудном отделе и между лопатками чаще всего болит при малоподвижном образе жизни и длительном нахождении тела в неудобном положении. Очень часто такое состояние появляется у тех, кто сидит за компьютером по нескольку часов в день. Ослабленные мышцы не выдерживают нагрузки и болят.
Развитие ребенка может быть нарушено при неправильной осанке – происходит боковое искривление грудного отдела позвоночника – cколиоз. Если вовремя не принять меры, позвонки смещаются и может произойти их компрессионный перелом.
Сильнейшая боль между лопатками может быть при ущемлении корешков спинномозговых нервов грудного отдела позвоночника. Она может отдавать в межреберные пространства или в левую руку и иметь сходство с приступом стенокардии, но при этом не снимается Нитроглицерином.
Острые боли в области лопаток могут появляться при различных заболеваниях внутренних органов: сердца, желудка, поджелудочной железы, легких (при поражении плевры), почек, желчного пузыря.
Чем помочь:
- при поражении опорно-двигательного аппарата- НПВС (см. раздел «Как облегчить свое состояние самостоятельно»);
- при спазме питающих сердечную мышцу артерий (приступе стенокардии) – таблетка Нитроглицерина под язык;
- при заболеваниях внутренних органов – может решить только врач; в некоторых случаях прием обезболивающих может привести к серьезным осложнениям, например, при аппендиците или холецистите можно убрать боль, сигнализирующую о необходимости операции.
Если вы не понимаете, что болит, то лучше вызвать скорую помощь.
Сильно болит поясница
Острый поясничный болевой синдром чаще всего связан с состоянием позвоночника, носит неспецифический характер и составляет около 80% всех болей в данной области.
Нейропатический болевой синдром составляет около 7 – 8%. Так, острая внезапная боль в пояснице (люмбаго) обычно связана с ущемлением спинномозговых корешков в поясничном отделе позвоночника. Острая внезапная боль в ягодице, отдающая в заднюю поверхность бедра (ишиас) – это ущемление или воспаление седалищного нерва.
Поясница может болеть также при заболевании почек и мочевыводящих путей, половых органов.
Чем помочь:
- при миозите – НПВС;
- при нейропатии – НПВС снимают болевой синдром не всегда, нужно обращаться к врачу для назначения полноценного курса;
- при заболеваниях внутренних органов – зависит от диагноза, установить который может только врач.
Сильно болит спина и живот
Такие боли опасны, чаще всего они связаны с заболеваниями внутренних органов. При их появлении в первую очередь думают об остром панкреатите. Острый болевой синдром носит опоясывающий характер, сопровождается тошнотой, рвотой и требует экстренной госпитализации больного. Если этого не сделать, то может произойти некроз ткани поджелудочной железы и больной погибнет.
Реже опоясывающие боли возникают при заболевании почек. Это состояние также требует врачебной помощи. При холецистите и приступе желчнокаменной болезни болеть может с правой стороны с иррадиацией вверх, к ключице.
Острая опоясывающая боль может появиться при межреберной невралгии, вызванной ущемлением спинномозговых корешков нижних участков грудного отдела позвоночника. Болезненность настолько сильная, что лишает больного сна.
Чем помочь:
- при межреберной невралгии – НПВС;
- при заболеваниях внутренних органов – немедленный вызов скорой помощи; до приезда врача можно принять 2 таблетки Но-шпы.
Сильная болит спина и отдает в ногу
Иррадиация острых болей в ягодицу и заднюю поверхность правой или левой ноги до колена говорит об ущемлении нервных корешков поясничной области с вовлечением в процесс седалищного нерва. Болевой синдром особенно сильный, имеет характер электрического разряда и сопровождается болезненными судорожными подергиваниями.
Чем помочь:
- как можно скорее вызвать скорую помощь, а перед этим принять НПВС и нанести обезболивающую мазь, но это не слишком эффективно.
При сильном вдохе болит спина
Больно дышать чаще всего бывает:
- при межреберной невралгии – боли усиливаются от любого движения, в том числе, от вдоха и кашля;
- при острых заболеваниях легких и бронхов с вовлечением в процесс плевры – плевропневмониях, раке легких.
Чем помочь:
- вызвать врача на дом и разобраться в проблеме; самостоятельно это сделать невозможно.
Сильно болит спина под ребрами
Такая локализация часто связана с заболеваниями внутренних органов:
- острые сильные неутихающие и ничем не снимающиеся боли, отдающие в живот и распространяющиеся на противоположную сторону спины; сопровождаются тошнотой и рвотой – при остром панкреатите;
- острые приступообразные боли, часто отдающие в паховую область – при мочекаменной болезни во время прохождения камня по мочевыводящим путям.
Чем помочь:
- вызвать скорую помощь – это экстренная ситуация часто требующая госпитализации; немного уменьшить боль может Но-шпа.
Болит бок со спины
Острые боли по бокам спины также могут быть связаны с заболеваниями опорно-двигательного аппарата и внутренних органов. По локализации и характеру болей можно предположить их происхождение. Если заболело в правом боку:
- Локализация в правой средней части спины:
- острые боли, отдающие в по ходу межреберных нервов – можно предположить ущемление нервных корешков грудного отдела позвоночника;
- ноющие локальные – мышечное воспаление;
- глубинные, усиливающиеся при глубоком вдохе и кашле – часто связаны с заболеваниями плевры – плевритами, раком легких с прорастанием в плевру.
- Локализация в правой стороне под ребрами:
- межреберная невралгия на фоне ущемления правого нервного корешка;
- заболевания поджелудочной железы, печени и желчных путей.
- Болит в боку слева:
- Сильная жгучая боль по ходу ребер на любом уровне – нейрогенная боль, связанная с патологией позвоночника.
- Острая внезапная кратковременная боль в верхней и средней части спины, часто отдающая в левую руку – приступ стенокардии.
Чем помочь:
- при заболевании позвоночника – НПВС;
- при стенокардии – Нитроглицерин под язык;
- при приступах панкреатита, холецистита, мочекаменной болезни – принять 2 таблетки Но-шпы.
Если боль не снимается, нужно вызывать скорую помощь.
Сильно болят мышцы спины
Спинные мышечные боли появляются при простуде, острых респираторных вирусных инфекциях, после длительной тренировки. У лиц, ведущих малоподвижный образ жизни мышцы могут болеть даже при небольших физических нагрузках.
Любое заболевание позвоночника (остеохондроз, мезпозвоночная грыжа, сколиоз и др.) всегда сопровождается напряжением мышц спины, так как они защищают позвоночный столб от любых негативных воздействий. При этом напряжение в мышцах усиливает болезненные ощущения в спине.
Чем помочь:
- обратиться к неврологу, пройти обследование и выяснить причину боли; самостоятельно можно снять сильную боль, используя мазь или гель с НПВС, но полностью избавиться от болевых ощущений будет сложно.
Сильно болит спина ночью и по утрам
Ночные и утренние боли в спине – это серьезный симптом, один из признаков воспалительного процесса. Как правило, болезненность сочетается с другими признаками: возраст до 40 лет, постепенное начало, утренняя скованность движений до получаса и больше, устранение болевых ощущений после начала двигательной активности.
Это серьезный симптом, который лишает больных сна и развивается при таких заболеваниях, как анкилозирующий спондилоартрит (болезнь Бехтерева), реактивный артрит, псориатический артрит, ювенильный хронический артрит, артрит, связанный с хроническими воспалительными заболеваниями кишечника.
Чем помочь:
- самостоятельно ничем, нужно обратиться к ревматологу, провести обследование и лечение выявленной патологии.
Сильные боли в спине при беременности
Болевой синдром при беременности носит механический характер. Растущий плод увеличивает нагрузку на мышцы и связки спины. В спинных мышцах при постоянном напряжении вырабатывается повышенное количество молочной кислоты, что приводит к появлению ноющих мышечных болей.
Болевой синдром может иметь и острый, приступообразный характер, что свидетельствует об ущемлении спинномозговых корешков на фоне высокой нагрузки на позвоночник. Беременная женщина ощущает сильную боль, лишается сна и постоянно находится в состоянии стресса.
Чем помочь:
- обратиться к врачу-неврологу или к терапевту женской консультации, он проведет обследование и назначит необходимое лечение; самостоятельно принимать лекарства нельзя: многие НПВС при беременности противопоказаны;
- показано ношение бандажа, поддерживающего живот.
Самые частые заболевания, вызывающие боли в спине
Болевой синдром в области спины в большинстве случаев развивается на фоне каких-либо заболеваний опорно-двигательного аппарата, нейроэндокринной системы или внутренних органов. Самыми частыми являются остеохондроз, межпозвоночная грыжа, болезнь Бехтерева, онкологические процессы в позвоночнике и др.
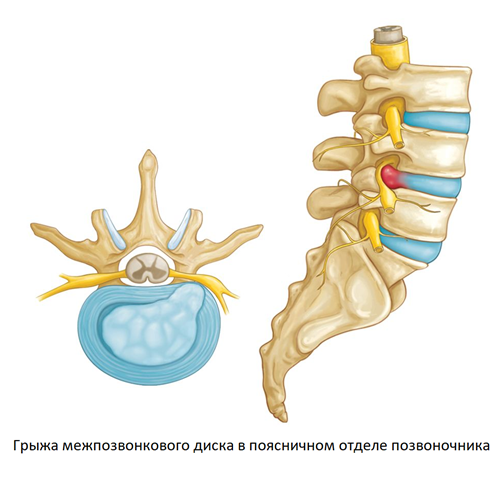
Остеохондроз и грыжа диска
Это дегенеративно-дистрофический процесс, приводящий к постепенному разрушению межпозвоночных дисков (хрящевых амортизационных пластинок с упругим ядром в середине). Диски растрескиваются, теряют упругость и могут полностью разрушаться. При этом ядро диска выпячивается и сдавливает нервные корешки или спинной мозг – развивается грыжа диска.
При ущемлении корешков появляются сильные боли в спине, часто иррадиирующие в крупные нервные стволы. Чаще всего это происходит в поясничном отделе, выдерживающем самую высокую нагрузку. Болит сначала в области поясницы, а затем иррадиирует на заднюю поверхность нижней конечности (люмбоишиалгия). Чем раньше начато лечение этого заболевания, тем быстрее больной избавится от болевых ощущений.
Болезнь Бехтерева
Правильное название заболевания – анкилозирующий спондилоартрит. Это хроническое воспалительное системное заболевание соединительной ткани, связанное с аутоиммунными процессами (аллергией на собственные ткани больного) и отягощенной наследственностью. Болеют в основном мужчины до 40 лет.
Происходит поражение суставов и связок позвоночника, сопровождающееся сильными болями в спине и постепенным формированием неподвижности позвоночного столба (анкилоза). Процесс начинается в нижних отделах позвоночника и постепенно понимается вверх. Особенностями болевого синдрома являются: ночные и утренние боли в спине, утренняя скованность, проходящая не менее, чем через полчаса после пробуждения и начала активных движений. Очень важно своевременно обратить внимание на эти симптомы и как можно раньше обратиться к врачу.
Рак легких
Опухоль развивается медленно из слизистой оболочки крупных или мелких бронхов. Вначале болезнь протекает бессимптомно, затем появляется кашель и периодически развиваются воспалительные процессы в бронхах и легких. При прорастании опухоли в плевру (тонкую пленку, покрывающую одним своим листком грудную клетку, а другим – легкие) появляются боли в спине, усиливающиеся при глубоком вдохе, кашле, чихании.
При появлении болей в спине, усиливающейся при дыхании и кашле, нужно немедленно обращаться к врачу!
Диагностика
Правильный диагноз заболевания очень важен, так как по его результатам назначается лечение. Он устанавливается на основании опроса и осмотра пациента врачом и данных дополнительного обследования, включающих:
- Лабораторные анализы – общий и биохимический анализ крови, анализ мочи; иммунологические исследования крови, ревматоидный фактор;
- Инструментальные исследования:
- рентгенография позвоночника;
- магнитно-резонансная или компьютерная томография (МРТ или КТ);
- радиоизотопная сцинтиграфия – проводится при малейшем подозрении на онкологическую патологию.
Но даже при полном обследовании не всегда удается выявить или исключить ту или иную причину болей.
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Частые вопросы
Боли в спине при менструации, что делать?
Есть ли какие-то ЛФК при острой боли в спине?
Если спина сильно болит, ЛФК делать нельзя. Когда боли уменьшаются, упражнения подбираются индивидуально.
Если спина болит только при движении или ходьбе?
Такие боли чаще всего связаны с остеохондрозом. Помогут физиопроцедуры, упражнения ЛФК, курсы рефлексотерапии.
При лечении сильных болей в спине самое главное – предупредить переход острой боли в хроническую. Поэтому пациент должен как можно скорее обращаться за медицинской помощью. Специалисты клиники «Парамита»в Москве помогут устранить боль, восстановить здоровье и достойное качество жизни пациента. Обращайтесь, мы вас ждем!
Литература:
- Левин О. С. Диагностика и лечение неврологических проявлений остеохондроза позвоночника // Consilium Medicum. 2004. Т. 6. № 8.
- Ляшенко Е. А., Жезлов М. А., Левин О. С. Острая боль в спине: алгоритмы диагностики и терапии // Фарматека. 2013. № 13. С. 87–94.
- Hall H. Back pain. J. H. Noseworthy (eds). Neurological therapeutics: principles and practice. London: Martin Dunitz, 2003.
- Quintero S., Manusov E. G. The disability evaluation and low back pain // Prim Care. 2012; 39 (3): 553–559. doi: 10.1016/j.pop.2012.06.011.
- Lee A. et al. Effects of nonsteroidal anti-inflammatory drugs on post-operative renal function in adults with normal renal function // Cochrane Database Syst. Rev. 2007(2). CD002765.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 198-06-06
Возможные заболевания при такой боли
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. – М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Боль в позвоночнике – причины, симптомы, лечение
Эффективность лечения боли в спине прямо зависит от того, насколько точно был поставлен диагноз. Однако сам по себе болевой синдром не является каким-то характерным признаком — это общий симптом, по которому невозможно установить причину болезни. Существует множество различных патологий, которые способны вызывать боль в позвоночнике, и не все они связаны с заболеваниями опорно-двигательного аппарата.
Занимаясь самолечением, пациенты ошибочно полагают, что самое главное — справиться с болью, и упускают из виду, что у каждой боли есть причина, ее вызывающая. Прием обезболивающих препаратов — это симптоматическое лечение, не влияющее ни на исход заболевания, ни на причину болей.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Основные причины болей в позвоночнике
Рассмотрим основные болезни, вызывающие боли в спине. Для удобства диагностики врачи делят спину на верхнюю (шейный отдел позвоночника), среднюю (грудной отдел позвоночника) и нижнюю (пояснично-крестцовый отдел) части.
Боли в верхней части спины
Боли в шейном отделе позвоночника требуют самого пристального внимания. Причина в уникальных анатомических особенностях шейных позвонков: через них проходит позвоночная артерия, кровоснабжающая ⅓ головного мозга; первый и второй шейные позвонки образуют подвижное сложное сочеленение с черепом, отвечающее за повороты и наклоны головы; любая болезнь, возникшая на этом уровне, потенциально способна вызывать серьезные неврологические нарушения, так как повреждение или даже незначительное сдавление спинного мозга в шейном отделе позвоночника сразу приводит к нарушениям двигательной и/или чувствительной функции во всем остальном теле.
Остеохондроз шейного отдела позвоночника
В норме межпозвонковые диски, суставы, связки и сухожилия не имеют собственных кровеносных сосудов, их кровоснабжение зависит от того, насколько интенсивно кровоснабжаются рядом расположенные мышцы и кости. При нарушении этого процесса, например у офисного работника, ведущего сидячий и малоподвижной образ жизни, в них начинаются дегенеративно-дистрофические изменения. Нарушается питание хряща межпозвонковых дисков и суставов, происходит утолщение связок и сухожилий, из-за склеротических изменений сужается позвоночный канал и уменьшается расстояние между позвонками.
Среди неспециалистов это заболевание известно как остеохондроз позвоночника. Несмотря на то, что дегенеративно-дистрофические процессы характерны для всего позвоночника, именно остеохондроз является самой частой причиной болей в шейном отделе. Более того, как и в других отделах позвоночника, эта болезнь может осложняться межпозвонковой грыжей. Однако из-за особенностей анатомии шейного отдела даже небольшая грыжа может вызывать серьезные осложнения.
Травмы
Несмотря на то, что травма позвоночника чаще диагностируется в поясничном отделе позвоночника, почти 50% случаев повреждения спинного мозга происходит при травме шейного отдела. Это объясняется особенностями анатомии шеи: отсутствие развитого мышечного каркаса и массивных тел позвонков, большая подвижность способствуют травматизации даже без прямого физического воздействия (например, при резкой остановке или ударе сзади во время ДТП часто происходит так называемая хлыстовая травма шеи, обусловленная резким сгибанием с последующим резким разгибанием шейного отдела позвоночника). Боль — неизменный спутник любой травмы позвоночника.
Миозиты
Миозиты или воспалительные болезни мышц — целая группа заболевания, для которых характерны мышечные боли. Наиболее часто причиной банального воспаления мышц становится вынужденная поза при выполнении какой-либо работы, переохлаждение, сквозняки. Мышечные боли могут быть следствием остеохондроза шейного отдела позвоночника, межпозвонковой грыжи — мышцы берут на себя большую часть нагрузок, приходящейся на шею, что в итоге приводит к перенапряжению, спазму мышц с нарушением микроциркуляции и воспалению.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Невралгия
Невралгия — состояние, при котором сами нервные волокна становятся источником постоянной болевой импульсации. Боль носит приступообразный характер, может усиливаться и провоцироваться поворотами или наклонами головы, холодной погодой. Причину невралгии связывают с заболеваниями позвоночника — остеохондрозом, межпозвонковой грыжей, сколиозом и т.д. Непосредственной причиной боли является раздражение корешков спинного мозга при их ущемлении в межпозвонковом пространстве, мышечный спазм, нарушающий обмен веществ в нервах, проходящих через спазмированные мышцы. В отличие от неврита или воспаления нерва, при невралгии боли носят периодический характер, отсутствуют патологические изменения в самих нервных волокнах.
Болезни сердца
Болезни сердца, такие как стенокардия, ишемическая болезнь сердца, атеросклероз коронарных сосудов, часто сопровождаются иррадиацией боли в шею, нижнюю челюсть, плечо и предплечье слева. Боли могут сопровождаться онемением, покалыванием на коже, имитируя боли при остеохондрозе шейного отдела позвоночника с межпозвонковой грыжей. Нередко пациенты получают массаж, физиотерапию, ходят по другим врачам, хотя для диагностики причины достаточно сделать электрокардиограмму.
Характерным признаком таких болей можно считать способность антиангинальных препаратов, улучшающих кровоток по венечным артериям (изокет, нитроглицерин), снимать боли в течение нескольких минут.
Боли в средней части спины
Грудной отдел позвоночника состоит из 12 грудных позвонков, к каждому из которых прикрепляется пара ребер. Вместе они обеспечивают защиту для органов грудной клетки. Размер грудных позвонков постепенно увеличивается, начиная с 1 грудного позвонка и далее до начала поясничного отдела позвоночника — это объясняется постепенным увеличением нагрузки, приходящейся на них. Подвижность средней части спины значительно ниже подвижности шеи, ребра дают дополнительную защиту, из-за чего травматическое повреждение спинного мозга в грудном отделе позвоночника встречается реже.
Искривление позвоночника или сколиоз
Сколиоз или сколиотическая болезнь — патологическое искривление позвоночника в нескольких плоскостях. Причины сколиоза до сих пор точно неизвестны, болезнь начинается в детском возрасте. Предрасполагающими факторами считают отсутствие физических нагрузок, слабость мышц спины, неправильную осанку и организацию рабочего места детей школьного возраста. Из-за выраженного искривления, нарушения распределения нагрузок и биомеханики позвоночника, перенапряжения мышц, компенсирующих часть нагрузки, возникают хронические боли в спине.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Артриты (спондилоартриты)
Межпозвонковые суставы совместно с межпозвонковыми дисками объединяют позвоночник в одно целое. На каждом позвонке имеется 4 суставных поверхностей, образующих сочеленения с соседними позвонками. Как и любой другой сустав межпозвонковые суставы могут воспаляться. Это патологическое состояние называют спондилоартритом. Существует две основные причины, вызывающих воспаление межпозвонковых суставов. Это системные ревматические болезни (такие как ревматоидный артрит или болезнь Бехтерева) или реактивное воспаление, возникающее в ответ на повышение нагрузок при остеохондрозе, сколиозе и других патологиях позвоночника. Воспаленные суставы теряют свою функцию: возникает скованность движений, тугоподвижность позвоночника, длительная боль в спине.
Заболевания желудочно-кишечного тракта и боль в спине
Болезни органов брюшной полости часто становятся причиной отраженных болей в спине и позвоночнике. Также существует прямая связь между патологиями желудочно-кишечного тракта и заболеваниями опорно-двигательного аппарата. Такие болезни как хронический колит или гастроэнтерит являются фоном для спондилоартритов или остеохондроза позвоночника.
Чаще всего боли отраженные боли в спине возникают при язвенной болезни желудка и двенадцатиперстной кишки, при грыже пищеводного отверстия диафрагмы, остром или хроническом панкреатите. Данное явление возникает из-за особенностей симпатической и парасимпатической системы, нервные волокна которых имеются в каждом органе брюшной полости. Часть болевых импульсов, воспринимаемых ими, возвращается в корешки спинного мозга, имитируя боль в позвоночнике и спине.
Болезни почек и боль в спине
Почки — парный орган, находящийся в забрюшинном пространстве, который как и в случае с органами брюшной полости, интимно связан нервам с корешками спинного мозга. При наличии воспаления, камней или других патологий мочевыводящих путей часть болевых импульсов достигает спинного мозга, имитируя болезнь позвоночника. Симптомы боли в спине могут возникать при остром пиелонефрите, почечной колике, абсцессах почки. Характерным симптомом считается напряжение мышц спины в проекции почек, возникающее из-за воспаления почек или при абсцессе клетчатки, окружающей их.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Боли в пояснично-крестцовом отделе позвоночника
На пояснично-крестцовый отдел позвоночника приходятся самые большие нагрузки. На боли в пояснице жалуются до 60-70% взрослого населения развитых стран. Это излюбленная локализация межпозвонковых грыж. У одного пациента чаще всего диагностируются 2-3 грыжи в пояснично-крестцовом отделе позвоночника. Также боли в пояснице и крестце нередко возникают при гинекологических и урологических патологиях.
Межпозвонковая грыжа
Межпозвонковая грыжа — это результат длительно существующего остеохондроза позвоночника. Если в шейном отделе на межпозвонковые диски приходится относительно небольшие нагрузки, в пояснично-крестцовом отделе на каждый диск приходится колоссальное давление. Здоровый диск способен компенсировать любой вес, за счет полужидкого ядра, играющего роль гидравлического амортизатора. Однако из-за остеохондроза волокнистый и прочный хрящ (фиброзное кольцо), идущий по периферии межпозвонкового диска теряет эластичность и прочность, отдельные его участки могут растрескиваться. При резком повышении нагрузки, например при поднятии тяжестей, давление внутри больного диска возрастает, из-за чего его содержимое может фактически “выстреливать” через поврежденный хрящ, попадая в просвет позвоночного канала — так образуется межпозвонковая грыжа.
Выпавшие наружу диска фрагменты ядра сдавливают спинной мозг и спинномозговые корешки. В результате возникает отек нервных тканей и нарушение кровообращения, что сопровождается сильными болями и защитным спазмом мышц. Боль может быть невыносимой, вплоть до необходимости в применении наркотических анальгетиков. Характерным признаком является иррадиация болей в нижние конечности. Возможно нарушение чувствительности к боли, покалывание и онемение кожи голени и бедра.
Протрузия межпозвонкового диска
Основное отличие протрузии межпозвонкового диска от грыжи — сохранение целостности фиброзного кольца. Причиной болей становится сдавление спинного мозга и его корешков выпячиванием по периферии межпозвонкового диска. Однако если процесс продолжится, протрузия может легко превратиться в грыжу. Симптоматика и боли похожи на таковую при грыже межпозвонкового диска, так как выраженность болевого синдрома зависит не только от размера, но и от локализации протрузии или грыжи.
Спондилез позвоночника

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Избыточные нагрузки и дегенеративно-дистрофические процессы в позвоночнике могут приводить к окостенению хрящевой ткани, которая пропитывается солями кальция и превращается в острые клювовидные костные выросты или разрастания, возникающие по периферии тел позвонков. При прогрессировании процесса эти выросты могут сливаться с таковыми же разрастаниями на теле соседних позвонков. Со временем все позвонки срастаются друг с другом, позвоночник теряет гибкость и эластичность. Боль возникает из-за раздражения спинного мозга и его корешков, реактивного воспаления и дистрофии окружающих позвоночник мягких тканей, связок и мышц.
Радикулит
Радикулитом называют интенсивные боли, возникающие из-за нарушения кровообращения и ишемии корешков спинного мозга, ущемленных грыжей или протрузией при остеохондрозе позвоночника. Возможны разнообразные нарушения чувствительности кожи в области ягодиц, промежности, бедра и голени. Запущенный радикулит приводит к атрофии и слабости мышц. Характерным симптомом являются стреляющие боли по ходу седалищного нерва, усиливающиеся при движениях, поднятии тяжестей и в холодную погоду. Данное состояние называют ишиасом или ишиалгией.
Инфекция позвоночника
Позвонки состоят из губчатой костной ткани, богатой костным мозгом. При попадании инфекции с током крови в теле позвонков может возникать воспалительный процесс — остеомиелит. Постепенный распад костной ткани сопровождается некрозом — данная картина характерна и для туберкулеза позвоночника. Боль может возникать как из-за раздражения нервных окончаний, так и из-за патологических компрессионных переломов позвоночника, ослабленного воспалением.
Гинекологические и урологические заболевания
Такие патологии как рак шейки матки, эндометриоз или аднексит (воспаление придатков матки) у женщин, простатит или рак предстательной железы у мужчин часто сопровождаются выраженными болями в пояснично-крестцовом отделе позвоночника. Природа боли объясняется раздражением нервов попавших в область воспаления, или прорастанием нервных стволов опухолью.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Болят мышцы спины вдоль позвоночника
Хорошо развитые мышцы спины — признак здорового позвоночника, так как мышечный корсет снимает часть нагрузок и дополнительно стабилизирует позвоночник. При хронических болезнях позвоночника на мышцы приходятся избыточные нагрузки, противостоять которым слабые и атрофированные мышцы не способны. В результате возникает мышечный спазм, а из-за нарушения обмена веществ в мышцах и боли. Данное состояние называют миофасциальным синдромом, который характерен для остеохондроза позвоночника, грыж и протрузий межпозвонковых дисков.
Послеоперационные боли
Операции на позвоночнике как правило сопровождаются обширной травмой — для стабилизации и восстановления целостности позвонков врачи могут прибегать к установке металлических конструкций, ввинчивать в позвонки винты и убирать нежизнеспособные ткани. Боль в таком случае обусловлена не только самой болезнью, но и перенесенной операцией. При правильной реабилитации и послеоперационном уходе боли постепенно пройдут. Однако если в послеоперационном периоде пренебречь указаниями врачей и игнорировать обязательные упражнения, боль может принять хронический характер.
Как диагностируют причины боли в позвоночнике
Для диагностики болей в спине и позвоночнике необходимо вовремя обратиться за медицинской помощью к квалифицированному врачу-невропатологу. На первом этапе проводится неврологический осмотр, опрос пациента, исследование рефлексов и симптомов. Опытный и грамотный врач хорошо знает, при каких заболеваниях боль в спине и позвоночнике имеет те или иные причины и характерные особенности.
Особенную настороженность должны вызывать боли в спине без очевидной причины. Это может быть при отраженных болях других органов и систем, при опухолях и болезнях спинного мозга.
Чтобы узнать, почему болит спина и позвоночник, врач-невропатолог может назначить магнитно-резонансную томографию. Это самый эффективный и безопасный метод диагностики почти всех возможных причин боли в спине. Процедура основана на способности магнитных полей и радиоволн давать четкие и подробные снимки позвоночника и спинного мозга без применения рентгеновских лучей и других вредных факторов.
Как облегчить приступ боли в области позвоночника
Для облегчения, но не лечения болей в спине допустим прием анальгетиков в течение нескольких дней, необходимых чтобы дождаться консультации специалиста. Чаще всего с этой целью применяют нестероидные противовоспалительные препараты или НПВС. Однако важно помнить, что данная группа лекарственных средств способна вызывать опасные побочные эффекты, вероятность которых увеличивается при длительном приеме. Вот почему важно не откладывать визит к врачу и обследование для дальнейшего лечения болезней позвоночника и причин боли в спине.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Лечение боли в позвоночнике
Как было сказано в самом начале, эффективность лечения болей в позвоночнике зависит от того, как точно был поставлен диагноз. Несмотря на очевидность, многие пациенты годами “лечат” боль, но не само заболевание, каждый раз откладывая визит к врачу, обращаясь к народным целителям, остеопатам, мануальным терапевтам. Более того, при некоторых заболеваниях позвоночника такие процедуры не только противопоказаны, но и опасны.
Существуют эффективные и научно доказанные методы лечения различных видов болезней, вызывающих боли в спине. Многие из них требуют упорства и настойчивости пациента в борьбе с болезнью. Важно помнить, что не существует таблеток или уколов, способных вылечить остеохондроз — это можете сделать только вы, упорными тренировками и физическими упражнениями, которые вам покажет врач-невропатолог.
К какому врачу обратиться при болях в позвоночнике
Боль в спине — один из самых распространенных неврологических симптомов, возникающий из-за вовлечения в патологический процесс нервов и спинного мозга. Поэтому первым специалистом, консультацию которого необходимо получить при болях в позвоночнике, будет врач-невропатолог. По результатам обследования и магнитно-резонансной томографии может потребоваться консультация другого врача. Если боль в спине вызвана болезнью сердца — пациента направляют к кардиологу, если проблема в органах ЖКТ — к гастроэнтерологу. Но чаще всего болевой синдром связан именно с патологией позвоночника.
Статьи и новости