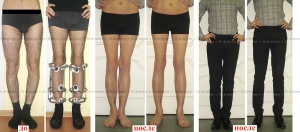
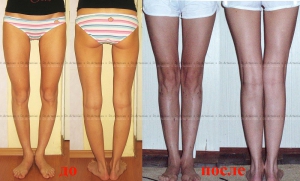
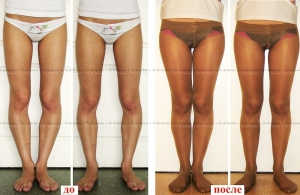
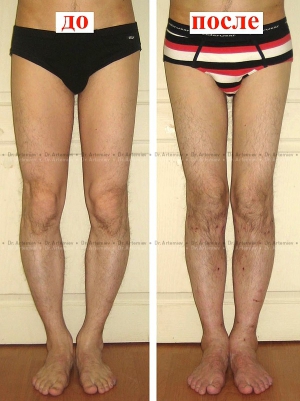
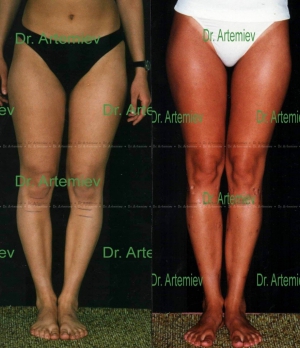
Деформация суставов развивается при травмах, воспалительных и дегенеративных заболеваниях суставов, является следствием врожденных аномалий. Формируется в исходе болезней, травматических повреждений. Может выявляться в области одного, нескольких или многих суставов, сопровождаться болями, хромотой, ограничением движений. Причину симптома устанавливают по данным опроса, физикального обследования, рентгенографии, УЗИ суставов, КТ, МРТ, лабораторных анализов. Лечение включает НПВС, хондропротекторы, другие средства.
Почему деформируются суставы
Травматические повреждения
Кратковременная деформация, обусловленная отеком мягких тканей, возникает при всех травмах суставов. Более значимыми причинами изменения конфигурации становятся:
- Вывихи. Суставные концы кости смещаются относительно друг друга, в результате сустав приобретает неестественный вид, конечность удлиняется либо укорачивается. Отмечаются резкая болезненность, пружинящее сопротивление при попытке движений.
- Переломы. Деформация провоцируется смещением фрагментов кости, усугубляется скоплением крови в суставе. Наблюдаются интенсивные боли, выраженное нарушение опоры и движений. Патологическая подвижность и крепитация возможны, но не обязательны.
- Разрывы связок. При полном или почти полном повреждении связка перестает фиксировать сустав, дистальный сегмент отклоняется в сторону, сустав искривляется. Внешние изменения сильнее заметны при травмах колена и голеностопа.
Воспалительные и дегенеративные заболевания
Деформации формируются на фоне острых и хронических воспалительных заболеваний суставов. При острых процессах изменения нарастают в течение нескольких недель или месяцев. У пациентов с хроническими патологиями от начала заболевания до заметных деформаций суставов могут пройти годы. Причиной развития симптома являются:
- Асептические артриты: ревматоидный, ювенильный, подагрический, псориатический, при СКВ, синдроме Рейтера, болезни Бехчета, болезни Бехтерева, рассекающем полихондрите.
- Инфекционные артриты: спровоцированные неспецифической микрофлорой (в том числе – при переходе воспаления с кости на фоне остеомиелита), при туберкулезе, гонорее, некоторых других заболеваниях.
- Вторичные артриты: при саркоидозе, злокачественных опухолях, остеомиелите, болезнях крови, пищеварительной системы, органов дыхания.
Инфекционные артриты поражают один сустав, при гонорее возможен полиартрит. В остальных случаях могут наблюдаться моно-, олиго-, или полиартриты, но чаще встречается множественное симметричное либо несимметричное вовлечение суставов.
Другая распространенная причина деформации – остеоартроз. Посттравматические артрозы возникают в любом возрасте, страдает один сустав. Для артритов нетравматической этиологии типична поздняя манифестация (средний и пожилой возраст). Нередко отмечается поражение нескольких суставов с неравномерным течением дегенеративных процессов. Пациента может беспокоить один сустав или парные суставы на фоне незначительной симптоматики либо бессимптомного течения других артрозов.
Дефрмация суставов
Врожденные аномалии
Наиболее заметная визуальная деформация выявляется при патологиях коленного сустава – врожденном вывихе голени либо надколенника. Вывих голени нередко двухсторонний, сопровождается нарушением конфигурации сустава, ограничением движений, атрофией мышц. Характер и выраженность деформации существенно варьируются в зависимости от особенностей смещения костей голени.
При вывихе надколенника меняется внешний вид передней поверхности колена. Надколенник чаще смещен кнаружи. Из-за сопутствующего недоразвития наружного мыщелка большеберцовой кости, неустойчивости конечности, повторных травм у больных рано развивается тяжелый деформирующий артроз, формируются контрактуры, что усугубляет деформацию.
Дисплазия тазобедренного сустава и врожденный вывих бедра являются самыми распространенными врожденными аномалиями, но внешняя деформация при этих патологиях не так заметна, поскольку тазобедренный сустав находится глубоко, скрыт значительным массивом мягких тканей. В первую очередь обращают на себя внимание несимметричность суставов, изменение длины конечности. Со временем деформации прогрессируют из-за артроза и контрактур.
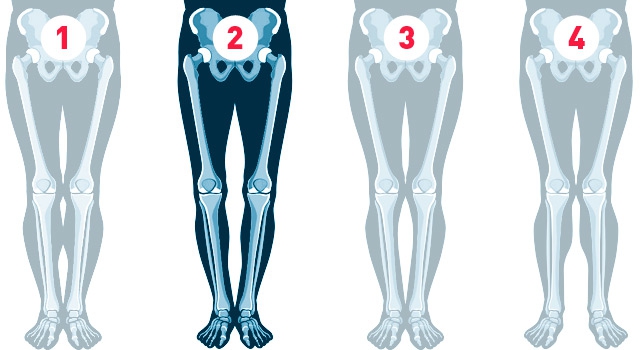
Искривление ног
О-образные ноги могут быть врожденной аномалией (например, у больных фиброзно-кистозной дисплазией), образовываться на фоне рахита, болезни Блаунта, деформирующего остита. При данном нарушении коленные суставы искривляются под углом, открытым кнутри. Патология протекает относительно благоприятно, но при раннем возникновении и значительном искривлении осложняется артрозами, усиливающими деформацию.
Х-образные ноги чаще имеют приобретенный характер, формируются при рахите, преждевременном начале стояния и ходьбы, чрезмерной нагрузке на суставы в раннем возрасте из-за ожирения либо слабости связок, после травм и опухолей. Иногда прослеживается наследственная предрасположенность. Колено образует угол, открытый кнаружи. У пациентов рано развиваются гонартрозы, что влечет за собой дальнейшее изменение внешнего вида конечностей.
Последствия травм и заболеваний
В отдаленном периоде у больных с внутрисуставными переломами конфигурация поврежденного сустава изменяется из-за неправильного сращения отломков либо образования избыточной костной мозоли. Определенную роль играют сопутствующие повреждения связок с последующим развитием нестабильности. Имеют значение фиброзные процессы в околосуставных мягких тканях.
Контрактуры и анкилозы практически всегда сопровождаются внешней деформацией. Наряду с травмами твердых структур (вывихами, переломами) их формирование вызывается артритами, артрозами, врожденными патологиями. Кроме того, причиной деформации сустава с развитием контрактуры могут стать:
- глубокие рубцы после тяжелых ожогов, абсцессов, флегмон, обширных ран околосуставной области (особенно инфицированных);
- продолжительная иммобилизация с последующим укорочением мышц, развитием фиброза мягкотканных структур сустава;
- тяжелая ишемия конечности из-за сдавления артерий костными отломками при травме (ишемическая контрактура Фолькмана);
- парезы и параличи неврогенного происхождения после спинномозговой травмы, опухолей спинного и головного мозга, инсульта, ЧМТ, энцефалита, ДЦП, при травмах периферических нервов, тяжелом течении невропатий.
Наследственные заболевания
Из-за незначительной распространенности наследственные патологии считаются достаточно редкой причиной деформации суставов. Суставная патология может являться частью комплексных изменений скелета, сочетаться с расстройствами обмена, нарушениями деятельности внутренних органов, деформациями лица. Симптом встречается при следующих болезнях:
- мукополисахаридозы;
- псевдоахондроплазия;
- болезнь Олье;
- синдром Корнелии де Ланге;
- болезнь Тиманна;
- синдром Клиппеля-Треноне;
- синдром Шерешевского-Тернера;
- дисхондростеоз Лери-Вейля.
Диагностика
Причину нетравматических деформаций устанавливают врачи-ревматологи. Диагностика травматических повреждений и их последствий входит в компетенцию травматологов-ортопедов. По показаниям назначают консультации генетика, онколога, других специалистов. Начальный этап обследования включает беседу с больным, общий физикальный осмотр, детальный осмотр суставов с оценкой их конфигурации, размеров, объема движений. На основании полученных данных составляют план диагностических мероприятий, в рамках которого могут проводиться:
- Рентгенография. Стандартное исследование выполняется в двух проекциях. При необходимости назначают прицельные снимки, рентгенограммы симметричных суставов. Методика позволяет визуализировать переломы, вывихи, участки деструкции и остеолиза, изменения суставной щели, костные разрастания.
- УЗИ сустава. Показано для оценки состояния внутри- и околосуставных мягких тканей. Подтверждает наличие кровоизлияний, воспалительных процессов, областей кальцификации.
- МРТ и КТ сустава. Рекомендованы при неоднозначных результатах базовых методик. Дают возможность точно определить характер патологии, объем и расположение патологического очага. Могут осуществляться на этапе подготовки к операции с целью планирования тактики хирургического лечения.
- Пункция сустава. Проводится при наличии жидкости. При травмах выполняется с лечебной целью. При заболеваниях сустава после эвакуации жидкость направляют на цитологический, иммунологический или микробиологический анализ для уточнения этиологии патологического процесса.
- Артроскопия. Производится при аутоиммунных заболеваниях, туберкулезе, некоторых других состояниях. Может быть диагностической либо лечебно-диагностической. Обеспечивает детальную визуализацию структур сустава, иногда включает биопсию.
- Лабораторные анализы. Подтверждают наличие воспалительного процесса, выявляют маркеры аутоиммунных патологий, применяются для определения возбудителя и его антибиотикочувствительности при инфекционных заболеваниях.
Рентгенография кистей рук
Лечение
Помощь на догоспитальном этапе
При травмах руку или ногу фиксируют с помощью шины либо подручных приспособлений (например, дощечек), обеспечивают конечности возвышенное положение. К области повреждения прикладывают холод, при сильных болях дают анальгетик. При болях, отеке, покраснении нетравматического генеза рекомендован покой, допустимо кратковременное применение обезболивающих и противовоспалительных препаратов. Нарастание симптоматики, повышение общей температуры, ухудшение общего состояния являются поводом для срочной консультации специалиста.
Консервативная терапия
Больным с травматическими повреждениями выполняют блокаду перелома или вывиха, проводят вправление, осуществляют иммобилизацию гипсовой повязкой. Иногда показано скелетное вытяжение. Консервативная терапия при деформациях суставов может предусматривать следующие мероприятия:
- Охранительный режим. Включает ограничение нагрузки, иногда – использование ортопедических приспособлений, трости, костылей, ходунков.
- НПВС. Являются обязательной частью лечения многих заболеваний и травм. Уменьшают болевой синдром, снижают выраженность воспалительного процесса. Могут применяться в виде таблеток, инъекций, кремов, мазей, гелей.
- Антибиотики. Необходимы при инфекционном генезе патологии. При неспецифических инфекциях назначаются короткими курсами (от одной до нескольких недель). При ИППП вводятся по специальным схемам. При туберкулезе показано длительное лечение продолжительностью несколько месяцев.
- Гормональные препараты. В виде блокад используются при неэффективности противоболевого и противовоспалительного лечения в период обострений. При некоторых аутоиммунных патологиях требуется прием средств общего действия.
- Хондропротекторы. Улучшают состояние хрящевой ткани. Возможно внутрисуставное введение, назначение таблеток либо инъекций.
- Физиотерапевтические процедуры. С учетом особенностей патологии медикаментозную терапию дополняют лекарственным электрофорезом, УВЧ, аппликациями озокерита и парафина, магнитотерапией, лазеротерапией, ударно-волновой терапией, массажем, мануальной терапией, иглорефлексотерапией.
- Лечебная физкультура. В период лечения ЛФК обеспечивает сохранение функции конечности, снижает риск развития осложнений. На этапе реабилитации позволяет улучшить функции пораженного сегмента, восстановить трудоспособность.
Хирургическое лечение
При деформации суставов применяют следующие оперативные методики:
- Травматические повреждения: открытое вправление вывихов, остеосинтез переломов, шов и пластика связок.
- Инфекционные артриты: артротомия, дренирование сустава, иссечение пораженных тканей, реконструктивные вмешательства.
- Пороки развития: костная пластика, удлинение конечностей, корригирующая остеотомия, фиксация надколенника при вывихе.
- Последствия болезней и травм: редрессация, артродез, артропластика, эндопротезирование.
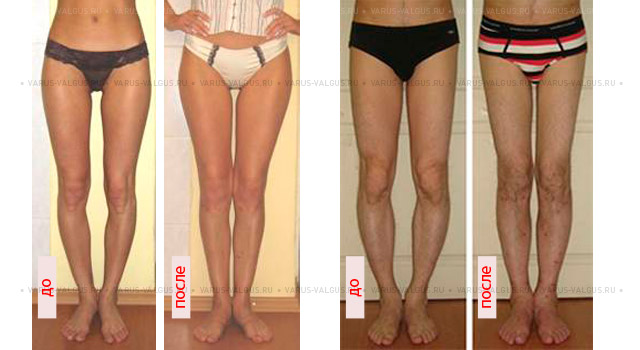
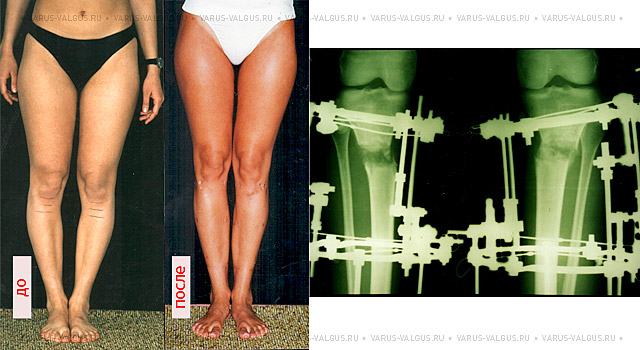
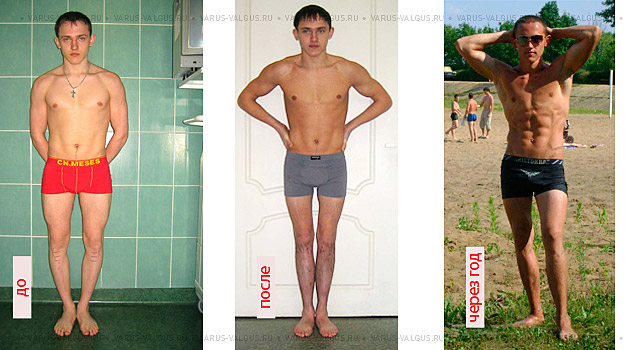
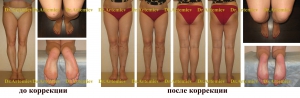
Исправление варусной деформации нижних конечностей, голеней
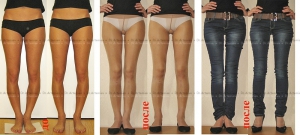
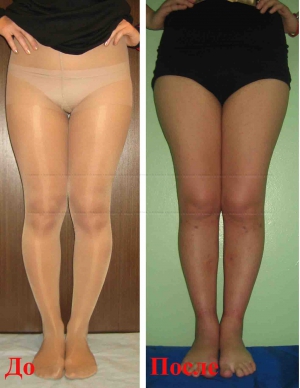
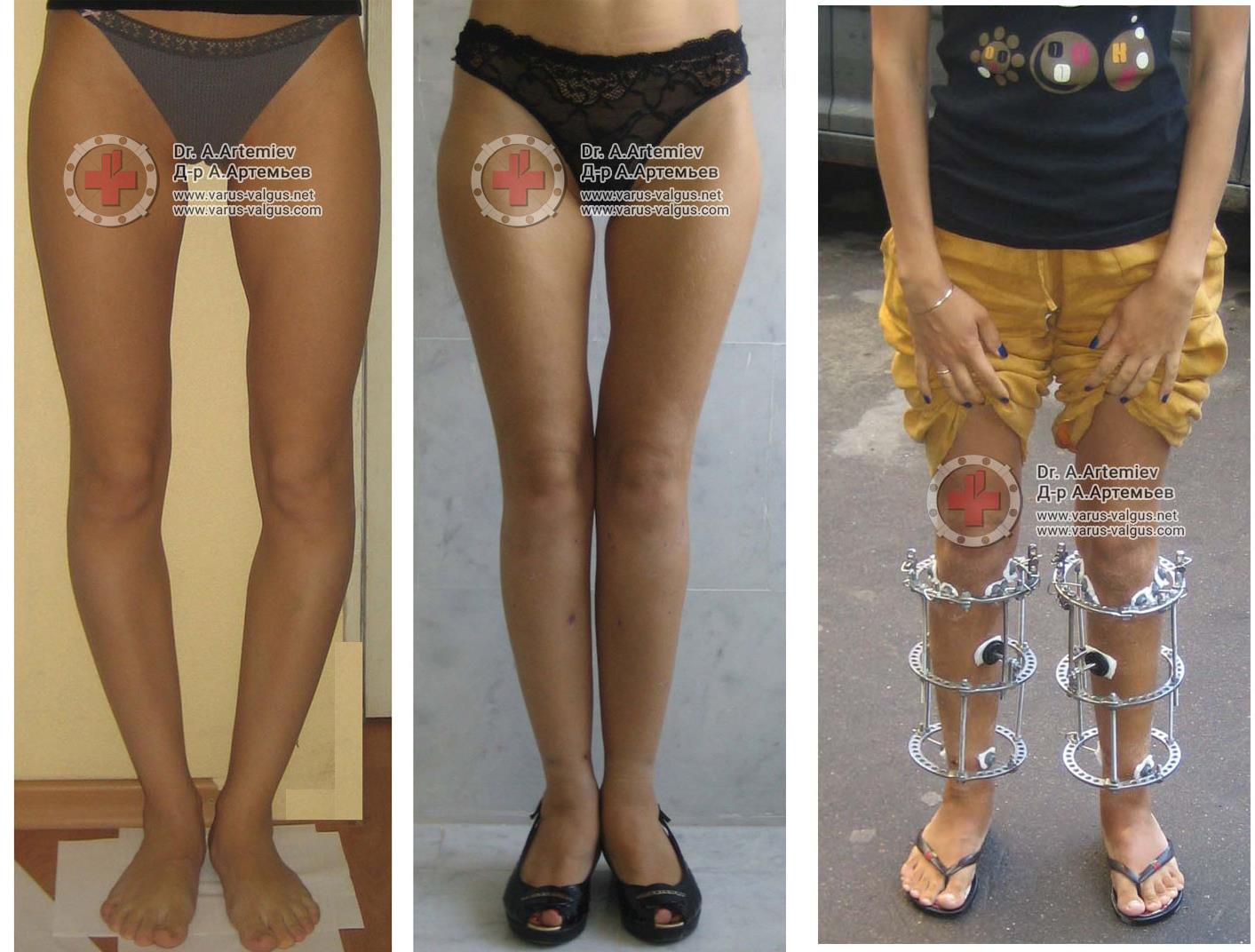
О-образная кривизна (варусная деформация) – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
Классификация формы ног (Артемьев А.А., 2001 г.):
- Идеальные ноги;
- Истинная О-образная кривизна (варусная деформация);
- Ложная кривизна;
- Истинная Х-образная кривизна (вальгусная деформация);
Ниже – видео о том, как исправить кривые ноги
Что такое О-образная кривизна
Пользуясь классификацией, легко самостоятельно определить, какая у Вас форма ног и решить, нужно что-то менять или нет.
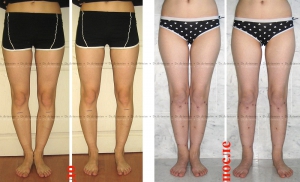
- Идеальные ноги. Смыкаются колени, икры и стопы, между ними – три промежутка.
- Истинная О-образная кривизна (варусная деформация). Не смыкаются коленные суставы при сомкнутых стопах, образуется веретенообразный дефект внутреннего контура от промежности до стоп.
- Ложная кривизна. Связана с особенностями распределения мягких тканей на голени. При ложной кривизне колени и стопы смыкаются, и икры – нет. В результате от коленей до лодыжек образуется дефект мягких тканей, и создается впечатление худых и кривых ног.
- Истинная Х-образная кривизна (вальгусная деформация) – смыкаются колени, не смыкаются стопы.
Очень важно, что своевременная коррекция деформации голеней позволяет не только добиться очень хорошего эстетического результата, но и предотвращает развитие заболеваний коленных суставов в зрелом и пожилом возрасте. Неправильное распределение нагрузок при варусной деформации приводит к неравномерному и преждевременному «износу» коленных суставов.
Поэтому своевременное исправление кривизны ног – это мера профилактики артроза коленных суставов.
Три варианта коррекции формы ног
Вы можете не сомневаться в том, что мы сделаем идеальные ноги практически в любом случае (см. фото…). Дело в том, сколько времени займет этот процесс. Мы предлагаем три способа исправления варусной деформации ног:
- Коррекция по Илизарову (см. подробнее ниже);
- Экспресс-метода;
- Усовершенствованный экспресс-метод.
Экспресс-методы предполагают фиксацию штифтом, что значительно сокращает сроки реабилитации – фактически можно приступить к активной реабилитации уже через 19 дней после операции (подробнее…)
Если Вы считаете, что у Вас ложная кривизна – смотрите здесь.
Принципы коррекции формы ног аппаратом Илизарова
О-образная кривизна – самый частый повод для косметической ортопедической коррекции формы ног (примерно в 15-20 раз чаще, чем Х-образное искривление).
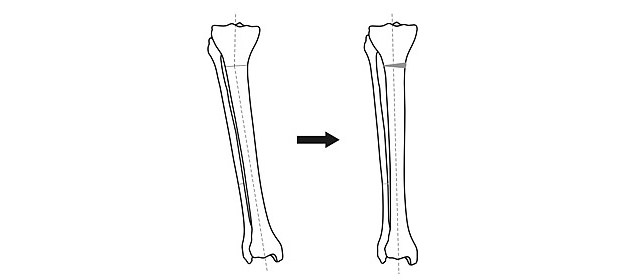
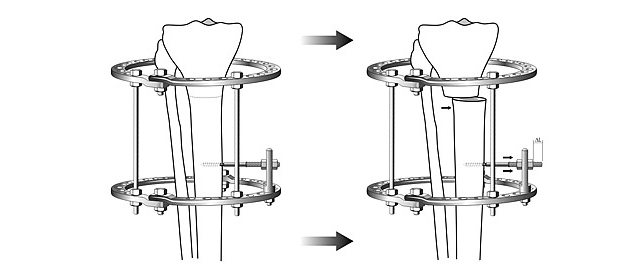
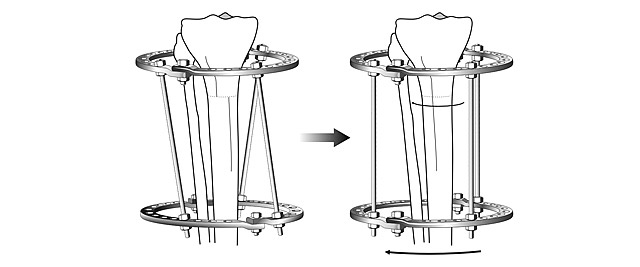
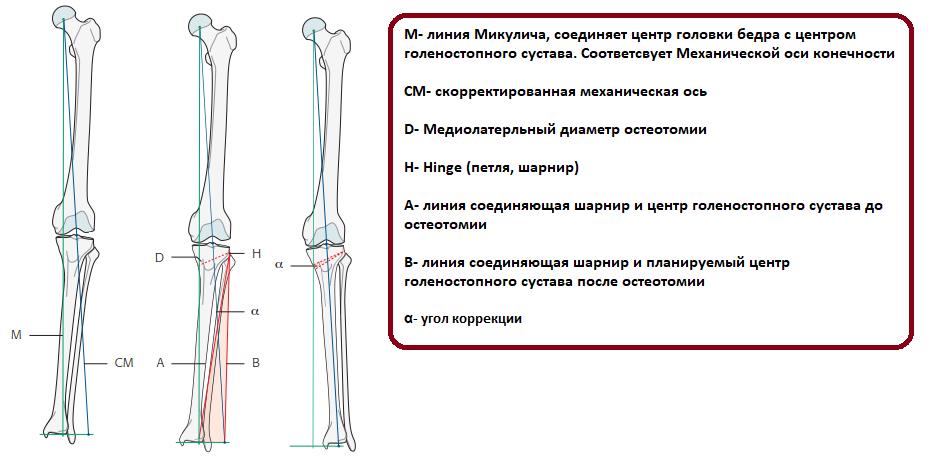
Общий принцип коррекции формы ног – пересечение кости в области деформации и сращение в правильном положении.
Схема исправления оси большеберцовой кости
Для выполнения остеотомии вовсе не обязательно делать большой разрез кожи. Достаточно небольшого (5 мм) прокола и наложения одного шва. При эстетически благоприятном распределении мягких тканей на голени отличного результата можно добиться, не пересекая кость полностью, а лишь надламывая её с одной стороны. Это позволяет рассчитывать на сокращение сроков лечения на 5-15%.
После пересечения кости (остеотомии) необходимо вывести ось конечности в правильное положение и зафиксировать в этом положении до сращения.
Х-образная деформация исправляется таким же образом, только направление смещения костных фрагментов прямо противоположное.
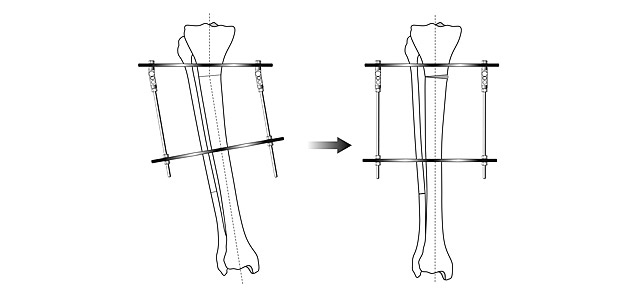
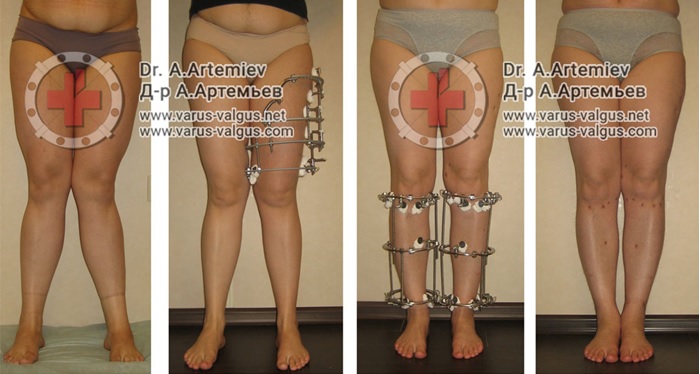
Идеальным устройством для выведения оси конечности в правильное положение и фиксации является аппарат Илизарова. К сожалению, далеко не все представляют возможности этого метода. Максимальный опыт применения аппарата Илизарова накоплен в России. С целью эстетической коррекции формы ног мы применяем этот метод с 1996 года. За это время выполнили более 1,5 тыс. коррекций и удлинений бедра и голени при самых различных состояниях – разной длине ног, неправильном сращении переломов и, конечно же, при увеличении роста и косметической коррекции формы.
Аппарат Илизарова позволяет:
- исправлять угловую деформацию;
- производить медиализацию;
- устранять ротационные смещения;
- убирать выступающую головку малоберцовой кости;
- удлинять конечность.
Более упрощенные конструкции с незамкнутым контуром имеют ограниченные возможности. При этом аппарат Илизарова без всяких проблем закрывается брюками и весит всего 900 граммов.
Угловая коррекция
Угловая коррекция – самый простой способ исправления формы ног. По желанию пациента с помощью аппарата Илизарова можно исправить любую кривизну, независимо от вида и степени выраженности.
Схема угловой коррекции в аппарате Илизарова
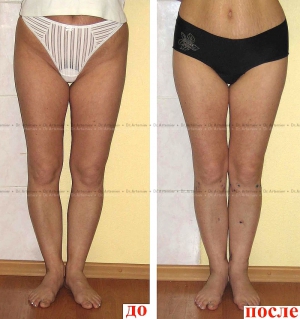
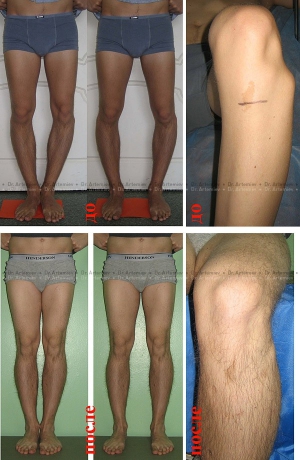
Эффект угловой коррекции при выраженном О-образном искривлении ног.
Слева – девушка 19 лет, справа – мужчина 26 лет.
Необходимым условием получения отличного результата путем выполнения одной только угловой коррекции является эстетически благоприятное распределение мягких тканей на голени – когда икроножные мышцы располагаются по внутренней поверхности голеней. Причина такого состояния заключается в особенностях прикрепления головки икроножной мышцы, а не в том, мышцы не «накачаны». Физические упражнения в данном случае не приведут к успеху.
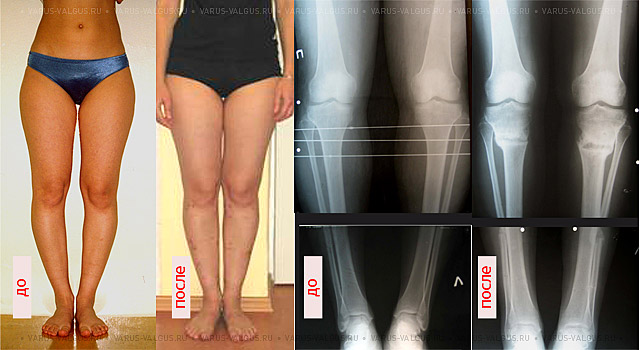
При исправлении варусной деформации можно одновременно выполнить медиализацию, которая позволит значительно улучшить эстетический эффект.
Медиализация большеберцовой кости
Медиализация – это смещение кнутри периферического (нижнего) фрагмента большеберцовой кости после выполнения остеотомии. В современных спице-стержневых аппаратах эта процедура выполняется по желанию пациента практически безболезненно и постепенно путем подкручивания стержней в процессе исправления кривизны.
Схема медиализации большеберцовой кости
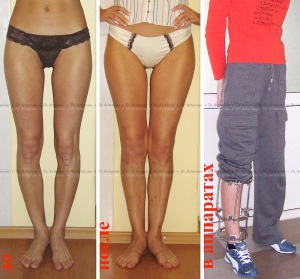
Внешний вид и рентгенограммы девушки 19 лет с эстетически неблагоприятным распределением мягких тканей на голени до и после угловой коррекции и медиализации
По желанию пациентов угловая коррекция дополняется медиализацией почти в 60% случаев и значительно улучшает эстетический эффект.
Ротация
Ротационное смещение обусловлено установкой конечности в положении смещения вокруг продольной оси.
Внешние проявления наружной ротации правой голени в сочетании с варусной деформацией (асимметрия)
Этот вид деформации встречается в 2-3% случаев, бывает односторонним (асимметричным) или двусторонним. Коррекция ротации производится при значительной выраженности или при асимметрии на разных ногах.
Схема ротационной коррекции в аппарате Илизарова
Внешний вид пациентки 19 лет до и после комбинированной коррекции
(угловая коррекция + медиализация + ротация + удлинение голеней на 3 см).
Справа – рентгенограммы в процессе коррекции
Низведение выступающей головки малоберцовой кости
Выступающая головка малоберцовой кости в сочетании с варусной деформацией встречается не более чем в 1% случаев.
Внешний вид мужчины 26 лет до и после коррекции (исправление варусной деформации + низведение головки малоберцовой кости + удлинение голеней на 1,5 см)
Низведение головки малоберцовой кости предполагает удлинение голеней на величину 1-2 см, что значительно усиливает косметический эффект.
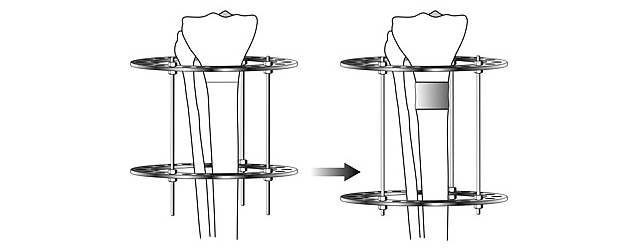
Удлинение
Удлинение конечностей основано на открытии Г.А.Илизарова – на растяжение биологические ткани отвечают регенерацией. Достигается это путем увеличения расстояния между кольцами аппарата, что влечет за собой увеличение расстояния между костными фрагментами и, соответственно, растяжение тканей.
Схема удлинения конечности с помощью аппарата Илизарова
Мужчина до, через полгода и через год после комбинированной коррекции формы ног
(коррекция О-образного искривления + медиализация + удлинение 4,5 см)
Удлинение на небольшую величину (2-4 см) с целью оптимизации пропорций значительно улучшает эстетический эффект при коррекции искривления ног, полностью меняет самооценку человека, а зачастую – и его образ жизни. Молодой человек на фото рассказал о том, как достиг намеченной цели, в своем дневнике.
Способы сокращения сроков лечения и реабилитации при исправлении кривизны ног
Средний срок от операции до снятия аппаратов – 3 месяца. В случае удлинения голени нужно добавлять примерно 1 месяц на каждый сантиметр удлинения. Указанный срок предполагает постепенное увеличение нагрузок и активности в процессе фиксации и возможность полностью нагружать ноги и свободно без ограничений ходить сразу же после снятия аппаратов. Можно снять аппараты раньше, например, через 50-60 дней. Однако после этого придется резко ограничить нагрузки (вплоть до ходьбы с костылями) еще на те же полтора месяца до наступления окончательного сращения.
Существуют следующие способы уменьшить сроки лечения:
- постепенное увеличение нагрузок на ноги (под контролем врача) сокращает сроки фиксации аппаратами Илизарова на 5-10%;
- неполная остеотомия сокращает срок фиксации на 5-15%.
Альтернативные способы коррекции (без аппарата Илизарова)
- остеотомия с фиксацией пластиной позволяет исправить искривление ног без аппаратов Илизарова;
- остеотомия с выведением ног аппаратами в правильное положение с последующим переходом на фиксацию стержнем позволяет снять аппараты примерно через месяц после операции и сразу приступить к реабилитации.
Особенности реабилитации
Реабилитация – это восстановление после временных ограничений функции. После операции восстановление двигательной активности должно проходить постепенно и строго в соответствии с рекомендациями врача.
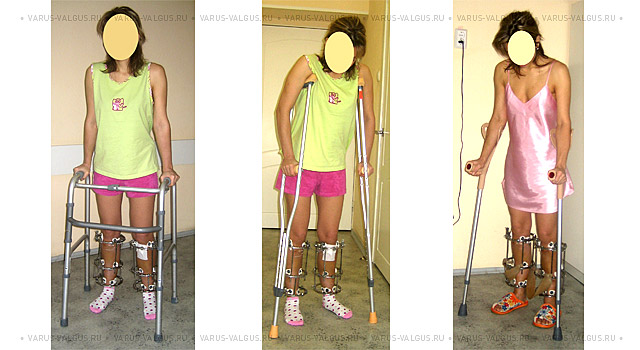
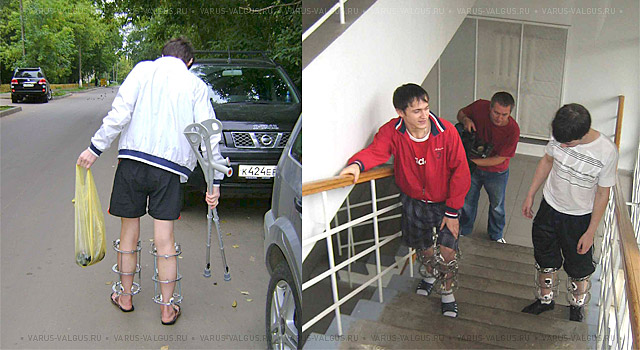
Постепенное расширение режима активности облегчается при использовании специальных средств опоры и передвижения.
Современные средства опоры и передвижения после операции
Аппарат Илизарова легко скрывается под одеждой и обеспечивает полноценную функцию
Основным фактором, обеспечивающим раннюю реабилитацию, является самодисциплина и мотивация, а также строгое следование рекомендациям врача.
Дополнительная информация и часто задаваемые вопросы
На этапе принятия решения и в процессе коррекции часто возникают дополнительные вопросы. Ответы на все перечисленные ниже вопросы – на отдельной странице. Здесь Вы можете узнать, какое обследование необходимо перед операцией, как правильно делать фото для заочной консультации и многое другое.
Часто спрашивают:
— Помогут ли упражнения для того, чтобы исправить истинную кривизну ног?
— Нет, не помогут. Причина — деформация кости, которая является причиной такой формы ног.
— Помогут ли упражнения в тех случаях, когда имеется ложная кривизна ног?
— Нет, не помогут. Ложная кривизна ног связана с распределением мягких тканей. Многие считают, что имеется дефицит мягких тканей, мышца не «накачана». На самом деле объем мышц у всех людей, как правило, пропорционален объему голени. Но у некоторых икроножная мышца располагается по внутренней поверхности, она хорошо видна, и это красиво. У других людей кажется, что объем икроножных мышц маленький. На самом деле объем достаточный, но эти мышцы смещены кзади. Упражнения увеличат их объем, но это не уменьшит дефицит внутреннего контура, который собственно, и создает впечатление ложной кривизны ног.
— У ребенка ножки кривые, что делать?
— Если ребенок в возрасте от 0 до 8 лет, то форма меняется в этом возрасте. Нужно просто наблюдаться. Если это вызывает серьезное беспокойств, и кривизна выраженная, то нужно обратиться к детскому ортопеду с целью выявления различных заболеваний, которые могут вызвать деформацию ножек. Эффективность массажа, упражнений и других консервативных методов в таком возрасте сильно преувеличена. Если деформация является следствием заболеваний, например, болезнь Блаунта, то операцию нужно делать не откладывая. Если же кривизна ног является особенностью строения, то лучше дождаться закрытия ростковых зон. Это обычно происходит в возрасте 14-18 лет. Это оптимальный возраст для исправления т.н. идиопатической варусной или вальгусной деформации.
— Влияет ли деформация голени на положение стопы?
— Да, влияет. Как правило, это взаимосвязанные процессы. Родители обращают внимание больше на положение стопы, так как возникают проблемы с подбором обуви. На самом деле в таких случаях нужно обследовать ребенка целиком. Нужно оценить форму всей нижней конечности. В 90% случаев деформации стопы при внимательном обследовании будет обнаружена деформация коленных с уставов, разная длина ног и многое другое. Причем коррекцию нужно начинать сверху вниз — сначала бедра, потом голени, и лишь потом стопы.
Если Вы хотите изучить проблему более подробно, рекомендуем обратиться вот к этой книге:
Если Вас заинтересовала рассматриваемая проблема, и Вы хотите получить дополнительную информацию или профессиональную консультацию, звоните по телефону +7 909 641-36-41
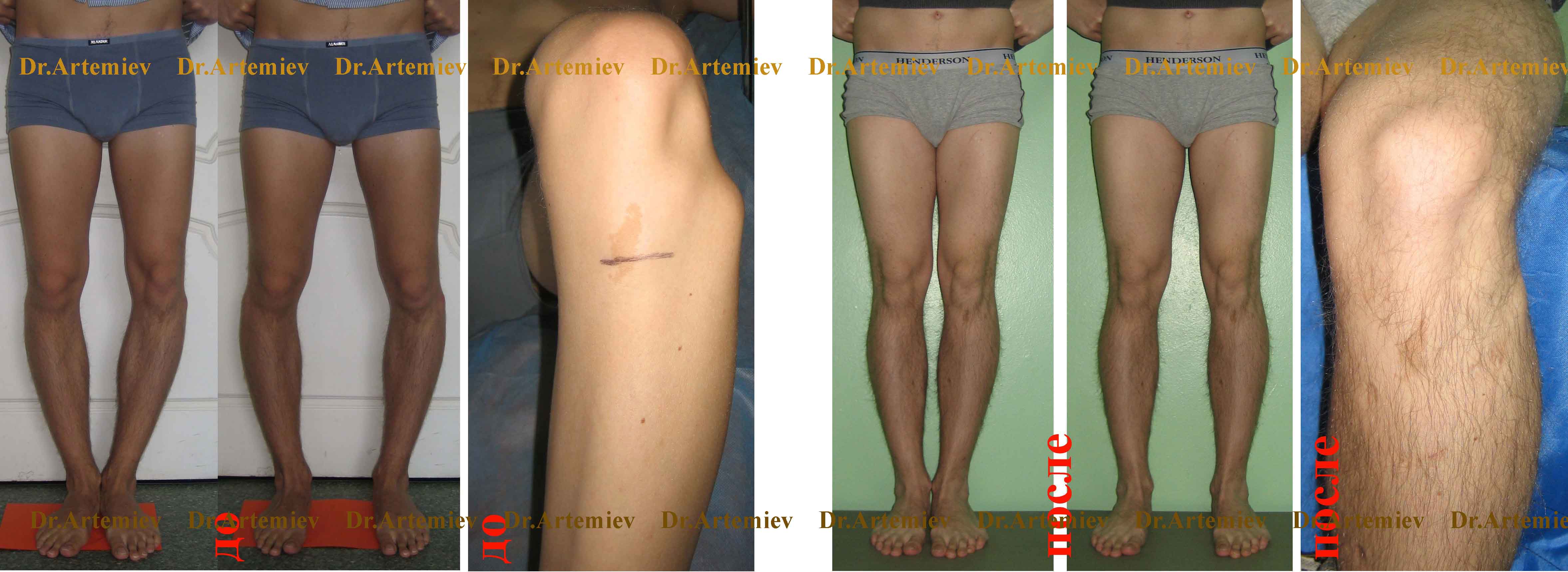
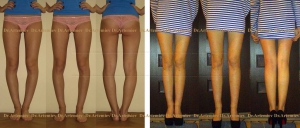
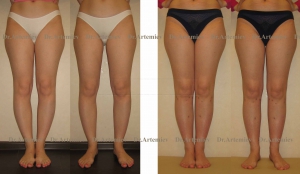
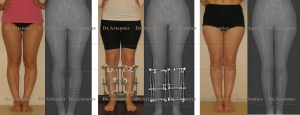
Фотогалерея работ
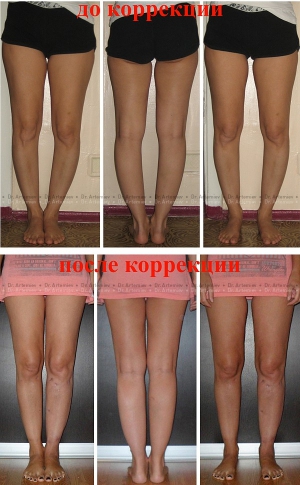
Коррекция варусной деформации мини-аппаратом.
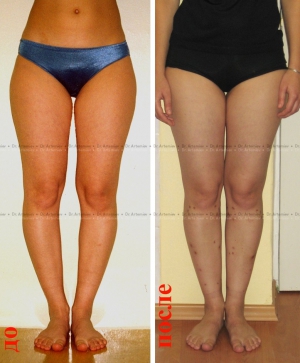
Женщина 27 лет. Варусная деформация голеней.
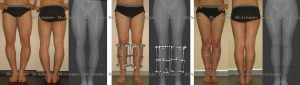
Мужчина 21 года. Варусная (истинная О-образная) деформация голеней, низкий рост. Выполнили угловую коррекцию, медиализацию и удлинили голени на 4 см (смотрите подробный дневник пациента).
Женщина 27 лет. Варусная (истинная О-образная) деформация голеней.
Женщина 32 лет. Истинная О-образная кривизна ног.
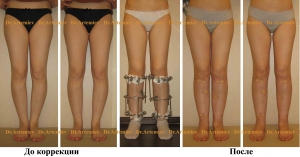
Женщина 19 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-оброазная кривизна ног с эстетически неблагоприятным распределением мягких тканей на голени. Выполнили коррекцию с медиализацией.
Женщина 24 лет. Истинная О-образная кривизна голеней.
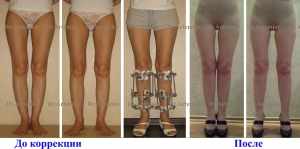
Мужчина 20 лет. Истинная О-образаня кривизна голеней. Исправили кривизну и удлинили голени на 9 см.
Женщина 21 года. Истинная О-образная кривизна ног.
Мужчина 26 лет. Варусная деформация голеней + подвывих малоберцовой кости. Выполнили коррекцию деформации + удлинение голеней 2 см + низведение головки малоберцовой кости.
Женщина 36 лет. Истинная О-образная кривизна ног с эстетически неблагоприятным распределением мягких тканей. Коррекция кривизны + медиализация.
Женщина 29 лет. Истинная О-образная кривизна.
Женщина 21 года. Истинная О-образная кривизна голеней.
Мужчина 26 лет. Истинная О-образная кривизна ног.
Женщина 19 лет. Истинная О-образная кривизна ног. Выполнили угловую коррекцию + медиализацию + удлинение голеней на 3 см.
Женщина 28 лет. Ложная кривизна ног. Выполнили остеотомию с медиализацией и низведение головок малоберцовых костей для уменьшения объема наружного контура.
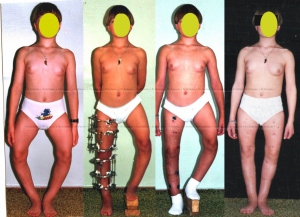
Пациентка 14 лет с варусной деформацией бедра и голени (полный рецидив после операции в США). Выполнили остеотомии бедер и голеней+удлинили ноги на 12 см
Пациентка 24 лет. Варусная деформация голеней. Выполнили остеотомию с низведением головок малоберцовых костей.
Женщина 28 лет. Истинная О-образная кривизна ног. Выполнили поперечную остеотомию с ротацией и медиализацией.
Женщина 34 года. Истинная О-образная кривизна. Выполнили остеотомию с ротацией и медиализацией.
Мужчина 24 лет. Истинная О-образная кривизна. Выполнили остеотомию с ротацией.
Женщина 32 лет. Истинная О-образная кривизна. Выполнили гиперкоррекцию (О в Х) по желанию пациентки.
Женщина 34 лет. Истинная О-образная кривизна.
Женщина 35 лет. Истинная О-образная кривизна+ротация голеней. Выполнили коррекцию О-образной кривизны и устранили ротационное смещение.
Деформация ног, или кривые ноги, что это, отчего возникает, к чему приводит и как это можно лечить.
Причин развития деформаций ног на уровне коленного сустава много. Основные из них – это индивидуальные особенности роста и развития, рахит, посттравматические деформации, несостоятельный остеогенез, и появление вторичной деформации на фоне повреждения связочного аппарата коленного сустава или первичного артроза.
За последние 20 лет значительно возрос интерес к корригирующим остеотомиям на уровне коленного сустава. Это связано, во-первых, с желанием уйти от тотального эндопротезирования, или хотя бы максимально его отсрочить, а во-вторых, с поиском возможности сохранения собственного сустава в условиях повреждения внутрисуставных структур – суставного хряща, крестообразных связок, менисков.
Почему же тренд к раннему эндопротезированию коленного сустава существовавший на протяжении последнего десятилетия 20 века изменился?
Эндопротезирование коленного сустава – очень хорошая и технологичная операция, но даже после неё в 20% случаев у людей сохраняется болевой синдром, и они остаются не удовлетворены результатом операции. Через 15-20 лет после первичной операции необходимо делать ревизию, и во многих случаях эта операция технически сложнее и сопровождается большим количеством рисков и осложнений. Поэтому продолжается поиск решений для того чтобы отсрочить или избежать эндопротезирования.
Кому показано проведение операции по коррекции деформации конечностей?
- Лица с изолированным наружным или внутренним остеоартрозом коленного сустава (вальгусная и варусная формы) в возрасте до 65 лет, с полной амплитудой движений, без лишнего веса.
- Деформация без артроза у молодых пациентов. При выраженной деформаций (вальгусварус) которая в любом случае, через какое то время приведёт к артрозу.
- Посттравматическая деформация (угловая, ротационная, укорочение) например после перелома бедра или голени.
Какие существуют методы исправления деформаций ног?
Основные методы исправления деформации это остеотомии с последующей внутренней или внешней фиксацией. Остеотомии – это искусственные переломы, которые позволяют смещать фрагменты кости относительно друг друга. В случае если деформация угловая, и планируется коррекция в одной плоскости или в двух, возможно использование погружных фиксаторов, таких как пластины с угловой стабильностью и интрамеддулярные штифты. В случае когда планируется исправление угловой деформации, ротации и длины то целесообразно использование аппарата Илизарова или Гексапода.
В нашей стране накоплен самый богатый опыт использования аппарата Илизарова в мире, что неудивительно, учитывая то, что он был придуман и внедрён в практику выдающимся отечественным врачом, учёным и изобретателем Гавриилом Абрамовичем Илизаровым.
Ниже рассмотрим показания, технику выполнения операции и результаты лечения различных деформаций нижних конечностей на клинических примерах.
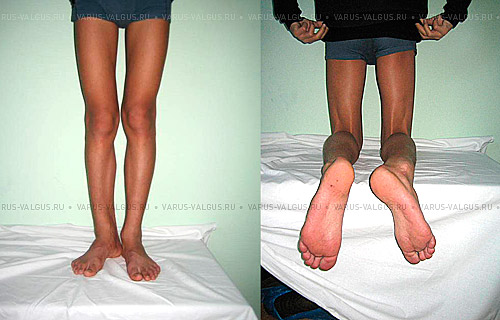
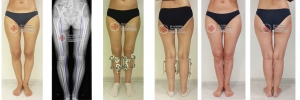
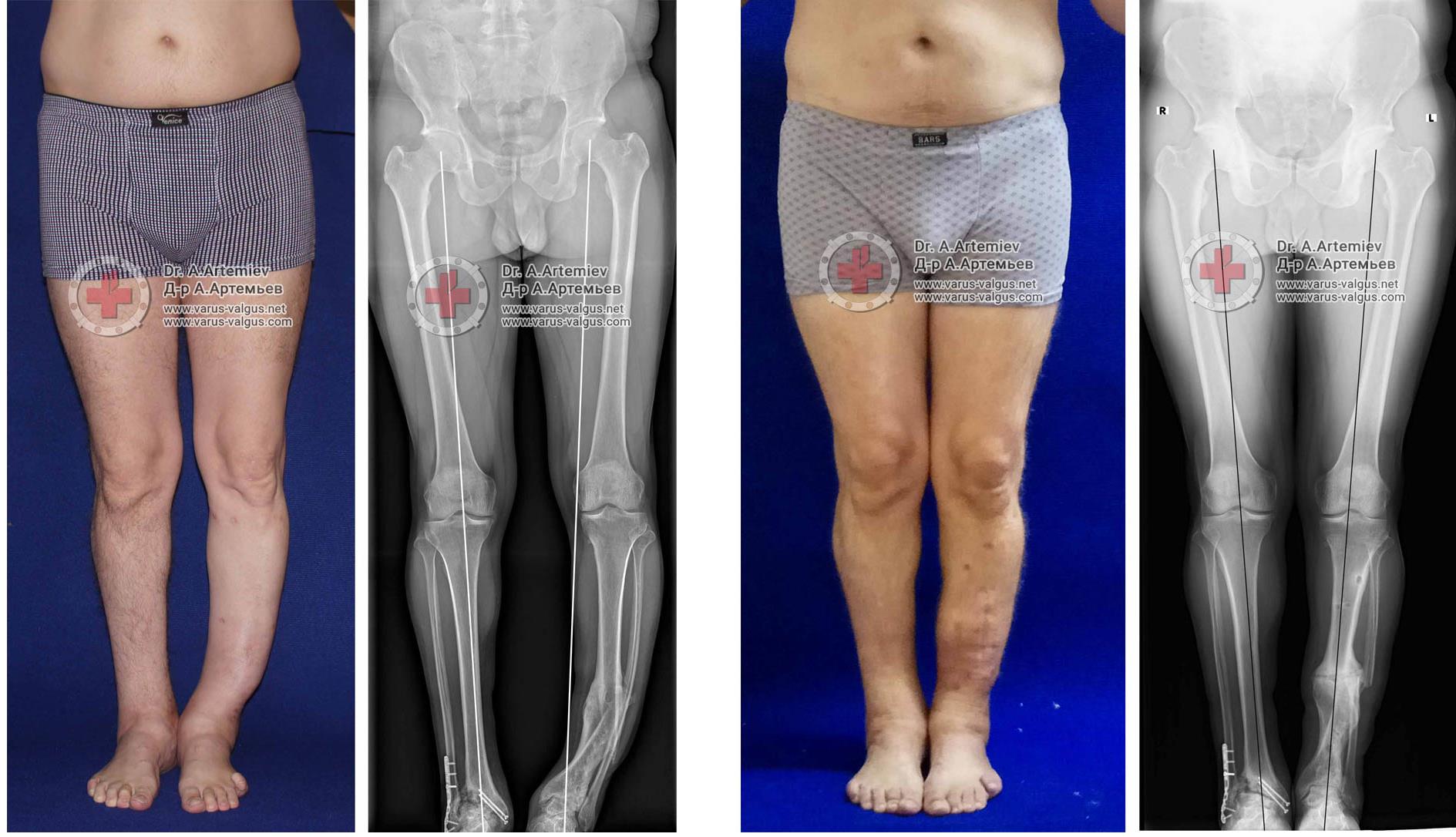
Для планирования операции по коррекции деформации нижних конечностей вам потребуется сделать рентгенограммы обеих нижних конечностей стоя с нагрузкой весом тела. Это позволит определить расположение анатомических и механических осей, обнаружить вершину деформации, произвести расчёт необходимой коррекции и выбрать оптимальный метод последующей фиксации остеотомии.
Клинические примеры операций по коррекции деформации нижних конечностей с использованием аппарата Илизарова.
Часто встречающаяся ситуация – вальгусная деформация ног + наружная ротация + укорочение левого бедра 2 см. Слева деформация более выражена, поскольку деформированы были и бедро, и голень. Провели двухэтапную коррекцию. 1 этап – левое бедро, 2 этап – обе голени. Genu valgum (в отличие от genu varum) часто обусловлена деформацией бедренных костей. Поэтому для определения объема операции обязательно нужен рентген ног по всей длине.
При такой значительной деформации уже к 50 годам развивается деформирующий артроз коленных суставов преимущественно с вовлечением наружных отделов. Когда деформация прогрессирует, операция по исправлению оси становится уже не настолько эффективна. Кроме того, вальгусное колено намного сложнее в плане эндопротезирования.
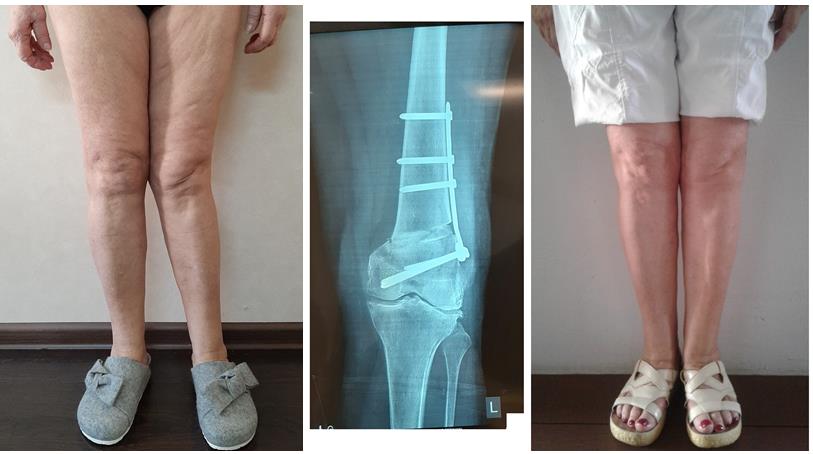
Достаточно грубая варусная деформация у девушки 25 лет исправленная при помощи метода Илизарова. У аппаратной методики есть важное преимущество, она позволяет производить коррекцию в любых плоскостях, одновременное увеличение длины, и одновременно проводить вмешательство на обеих нижних конечностях. Аппарат Илизарова можно спрятать под свободными брюками, и ходить без трости или костылей. Подобная операция не только является профилактикой развития в последующем гонартроза с поражением внутренних отделов коленных суставов, но так же значительно влияет на эстетику нижних конечностей, что крайне важно, когда мы говорим о девушках.
Ещё один клинический пример, одновременного исправления угловой, ротационной деформации и укорочения левой голени. Травма за 5 лет до операции в результате падения с 5 этажа, левая голень срослась с грубой варусной деформацией, удлинением и внутренней ротацией, правая нога укоротилась за счёт явлений посттравматического артроза голеностопного сустава. В итоге ноги получились вот такими. Обращало на себя внимание, что деформированная левая голень длиннее правой. При выпрямлении эта разница стала бы еще более заметной. В итоге решили укоротить левую голень и выпрямить её. Резецировали около 5 см берцовых костей и срастили их в прямом положении. Устранили варус и внутреннюю ротацию.
О заболевании
Следствием многих заболеваний, как врожденных, так и приобретенных, являются деформации костей, а последние в свою очередь – причиной патологических процессов в суставах и мягких тканях. Это формирует измененный стереотип походки и замыкает порочный круг, каждый элемент которого усугубляет не только статическую и динамическую дисфункцию нижней конечности, но и обуславливает дальнейшие анатомические и структурные нарушения.
Деформация нижних и верхних конечностей – это не только косметический дефект. Страдает также и функция вторично вовлеченных суставов. Поэтому человек не может в полном объеме упираться на ногу, появляется хромота, боли и дискомфорт при выполнении физических упражнений. Если деформирована рука (в т.ч. пальцы), то нарушается биомеханика, становится затруднительным осуществление точных действий.
Диагностика патологического состояния осуществляется на основании данных объективного осмотра и результатов визуализирующего обследования. В первую очередь рекомендуется проведение рентгенографического сканирования. В сложных клинических случаях показана компьютерная или магнитно-резонансная томография.
Лечение искривления оси костей и изменения их длины может проводиться как консервативными, так и оперативными методами. Выбор лечебной программы определяется возрастом пациента, степенью и характером деформации.
Виды
Врожденные и приобретенные деформации классифицируются на следующие виды:
- моносегментарные – затрагивают 1 анатомическую область;
- полисегментарные – затрагивают 2 и более анатомические области.
В каждой группе в свою очередь выделяют монокомпонентные и поликомпонентные аномалии строения.
Симптомы
Патологический процесс чаще всего затрагивает нижние конечности. Главным проявлением деформации считается визуально определяемое нарушение анатомии. В зависимости от характера изменений в области сустава ноги могут иметь Х-образную или О-образную форму, если патологический процесс затрагивает колено. Деформация в области плюснефаланговых сочленений может стать причиной варусной или вальгусной установки стоп, когда они отклонены соответственно кнаружи или кнутри. При плосковальгусной деформации стопы имеется как плоскостопие, так и отклонение большого пальца кнаружи.
Укорочение или искривление конечности нарушает ее функцию. Поэтому может появиться хромота, боли, невозможность захвата предмета рукой и т.д.
Причины
Деформации конечностей могут быть следствием разных патологических процессов. В одних случаях они носят врожденный характер, являясь проявлением аномалии развития, которая развивается внутриутробно. Стоит сказать, что аномалии могут быть связаны с поломкой определенных генов (наследственные формы) или возникать de novo под воздействием неблагоприятных факторов внешней и внутренней среды. В других случаях деформации обусловлены приобретенными факторами, среди которых особенно часто встречается нарушение формы при переломе со смещением, когда не проведено идеально точное сопоставление костных отломков. Более редкие приобретенные причины могут включать в себя гнойные инфекции структур опорно-двигательного аппарата (в первую очередь суставов), доброкачественные и злокачественные новообразования, дисплазию соединительнотканных компонентов, сифилитическую инфекцию, костный туберкулез, деформирующий остеоартроз (чаще всего поражает тазобедренный и коленный суставы), выраженный дефицит витамина Д (особенно опасен в детском возрасте).
Диагностика
Первичная диагностика деформации конечностей базируется на результатах объективного ортопедического осмотра, проводимого в соответствии со строгим алгоритмом. Врач обращает внимание на следующие чек-поинты – изменение длины и формы конечности, наличие костных выступов, отечность тканей, симметричное развитие мышечного корсета, факт болезненности при пальпации. Следующие этапы диагностического поиска направлены на точную визуализацию аномального строения конечности, поэтому проводится рентгенографияв нескольких проекциях. При необходимости послойного изучения анатомической области проводится компьютерная или магнитно-резонансная томография (оптимальный вариант обследования врач подбирает на основании особенностей клинического случая).
Лечение
Основные цели лечения имеющейся деформации заключаются в восстановлении эстетики тела и предупреждении изменений вторично вовлеченных структур опорно-двигательного аппарата. Эти цели могут быть достигнуты как оперативными, так и консервативными методами (в зависимости от особенностей деформации).
Консервативное лечение
При минимальных дефектах показано консервативное лечение, особенно в детском возрасте.
Могут быть рекомендованы следующие мероприятия:
- ношение ортопедической обуви, изготовленной по индивидуальному заказу;
- использование ортезов-фиксаторов;
- наложение гипсовых повязок и т.д.
Хирургическое лечение
Основными показаниями для хирургического лечения имеющейся деформации являются:
- укорочение ноги на 3 см и более (голень можно удлинить на 5-6 см, а бедро – до 10 см) – проводится компрессионно-дистракционное лечение с использованием аппарата Илизарова;
- искривление конечности – выполняется корригирующая остеотомия.
Аппарат Илизарова при правильном выполнении технических приемов остеосинтеза и методик оперативных вмешательств, а также оптимальной комбинации последних при множественных, особенно полисегментарных деформациях, позволяет в полной мере ревизовать потенции костной ткани к регенерации, обеспечивает возможность одноэтапного ортопедического лечения, за исключением третьей степени инкомпатибильности в комплексе нарушений оси сегментов конечности. Ортопедическое лечение этой группы пациентов может быть осуществлено за несколько этапов.
Профилактика
Основными способами, которые могут снизить риск приобретенной деформации конечностей, являются:
- предупреждение травматизма, особенно актуально в период гололедицы или при занятии травмоопасными видами спорта;
- профилактический прием витамина Д и сбалансированное питание;
- лечение сопутствующих заболеваний опорно-двигательного аппарата.
Реабилитация
Аппарат Илизарова для осуществления компрессионно-дистракционного метода лечения накладывается на несколько месяцев. Это создает условия для вторичной атрофии мышц в данной анатомической области. Поэтому после снятия аппаратуры показана лечебная физкультура под контролем инструктора, физиопроцедуры (в особенности электростимуляция), восстанавливающий массаж.
Шевцов В.И., Калякина В.И., Скляр Л.В. Клинико-рентгенологическая характеристика О-образных деформаций нижних конечностей // Метод Илизарова – достижения и перспективы: Тез. докл. международн. конф., посвящ. памяти акад. Г.А. Илизарова. – Курган, 1993. – С. 156-158.
Фаддеев Д.И. Чрескостный остеосинтез по Илизарову при удлинениях, исправлениях деформаций, замещении дефектов длинных костей нижних конечностей у детей, подростков и взрослых. – В сб.: Актуальные вопросы детской травматологии и ортопедии. – С-Пб., 2002. – С. 95–96.
Цыкунов М.Б., Меркулов В.Н., Дуйсенов Н.Б. Система оценки функционального состояния конечностей при их повреждениях у детей и подростков // Вестн. травматол. и ортопед. – 2007. – № 3. – С. 52–59.
Деформация сустава
причины, способы диагностики и лечения
Деформация сустава или остеоартроз – дегенеративная патология суставов, характеризующаяся повреждением хрящевой и других тканей, образующих сустав. Заболевание в дальнейшем может привести к необратимым изменениям. Оно поражает любой сустав в теле человека. Чаще встречаются повреждения тазобедренных и коленных суставов, позвоночника, реже страдают суставы стоп и кистей рук. Лечением остеоартроза занимается врач-ревматолог.
Симптомы деформации сустава
Деформирующий остеоартроз сопровождается такими симптомами:
- болевой синдром;
- нарушение подвижности;
- появление боли при движении и ее уменьшение в состоянии покоя;
- усиление боли вечером и ночью, при изменении метеоусловий;
- деформирование больного сустава;
- нарушение походки;
- возникновение узелков в области межфаланговых суставов;
- припухлость;
- местное повышение температуры;
- атрофия мышц бедра.
Если коленный сустав искажается в варусной деформации, то пациент ощущает утреннюю скованность длительностью до 30 минут. В дальнейшем наблюдается ограниченное движение в суставе и повышается риск травматизма.
Различают первичный и вторичный деформирующий остеоартроз. Для первичного заболевания характерно поражение изначального здорового хряща, но с врожденным снижением его выносливости. Вторичный тип развивается при наличии дефектов хряща, которые вызваны травмами, нарушениями обменных процессов или асептическим некрозом.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 17 Января 2023 года
Содержание статьи
Причины деформации суставов
Деформирующий остеоартроз развивается на фоне следующих причин:
- травмы;
- дисплазия;
- воспаление;
- генетическая предрасположенность;
- ожирение;
- тяжелые условия труда;
- пожилой возраст;
- нарушение метаболизма в организме;
- остеопороз;
- нарушение функции эндокринных желез;
- недостаток микроэлементов;
- плечелопаточный артрит;
- синдром пояснично-подвздошной мышцы;
- заболевания суставов и костной ткани;
- переохлаждение;
- действие химических веществ;
- неблагоприятная экология.
Стадии деформирующего остеоартроза
Врачи выделяют 3 стадии заболевания:
- Первая. Подвижность сустава уменьшается незначительно, слегка сужается суставная щель, образуются остеофиты на суставах;
- Вторая. Снижается подвижность и возникает хруст в суставе при движениях, отмечается умеренная атрофия мышц, заметно сужается суставная щель и формируются значительные остеофиты;
- Третья. Характеризуется деформацией сустава и его ограниченной подвижностью, при этом суставная щель отсутствует, наблюдается выраженная костная деформация и обширные остеофиты, могут развиваться субхондральные кисты.
Диагностика
Для выявления деформирующего артроза потребуется консультация ревматолога и осмотр с пальпацией. Далее врач назначает рентгенографию, чтобы изучить состояние суставных щелей, деформированные участки и размеры остеофитов. Детально изучить изменения хрящевой ткани помогут УЗИ, компьютерная томография позвоночника и МРТ пораженного сустава.
Для диагностики деформации сустава в сети клиник ЦМРТ используют разные методы:
К какому врачу обратиться
Запишитесь на консультацию к ортопеду — он специализируется на заболеваниях опорно-двигательной системы — или к ревматологу — он специализируется на патологиях суставов. Врач осмотрит и опросит вас, поставит точный диагноз и назначит эффективное лечение.
Лечение деформации сустава
Уменьшить воспалительный процесс и боль при заболеваниях суставов можно с помощью нестероидных противовоспалительных препаратов. Если они не принесли положительного результата, тогда требуется внутрисуставная блокада с введением гормональных средств. Также на пораженные места следует наносить противовоспалительную мазь. Если внутрисуставный выпот медленно рассасывается, то врач проводит его пункционную эвакуацию.
На начальной стадии деформации коленного сустава хорошо зарекомендовали себя в лечении хондропротекторы. Они приостанавливают разрушение хряща и помогают восстановить поврежденные структуры. Эффективно при деформирующем остеоартрозе делать парафиновые аппликации, проходить физиопроцедуры – лазеротерапию, магнитотерапию, озокеритолечение, электрофорез с анальгином и новокаином. Укрепить мышечно-связочные структуры и восстановить двигательную активность суставов можно с помощью упражнений ЛФК, бальнеотерапии и санаторного лечения. Врачи рекомендуют ежедневно делать гимнастику, чтобы улучшить подвижность в суставах и питание суставного хряща. Запрещено при занятиях бегать, прыгать, приседать и перенапрягать коленные суставы. Лучше отдать предпочтение аквааэробике, йоге, плаванию и езде на велосипеде. Избавиться боли и хруста в суставах можно с помощью массажа.
В отягощенных случаях при деформации тазобедренного сустава показано эндопротезирование. При деформирующем остеоартрозе голеностопных суставов назначают артродез и использование стволовых клеток.
Для лечения деформации суставов в сети клиник ЦМРТ применяют ряд методов:
Осложнения
При отсутствии лечения деформирующий остеоартроз может нарушить подвижность пораженного сустава и привести к инвалидности. Длительное прогрессирование болезни грозит появлением реактивного синовита, анкилоза, спонтанного гемартроза и наружного подвывиха надколенника.
Профилактика деформации сустава
Для предотвращения деформации суставов следует соблюдать такие правила:
- ограничить потребление высококалорийных блюд;
- отказаться от крепкого алкоголя, пива и сладких газированных напитков;
- не употреблять мясные и колбасные изделия, обработанные жидким дымом;
- избегать переохлаждений;
- своевременно лечить плоскостопие;
- носить супинаторы и реже ходить на высоких каблуках;
- не допускать травмирование и перенапряжение суставов;
- обогатить рацион питания продуктами, содержащими антиоксиданты, витамины A, B, C и D, жирные кислоты Омега-3 и биофлавоноиды;
- чередовать физическую нагрузку и отдых;
- избегать длительного пребывания в одной позе при работе;
- регулярно выполнять физические упражнения, не перегружая суставы;
- заниматься 2 раза в неделю плаванием;
- чаще гулять на свежем воздухе;
- избавиться от лишнего веса.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом