Дата публикации 11 апреля 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом.[3][6][8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет.[14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
- аутоиммунный тиреоидит;
- гипертиреоз;
- подострый и послеродовой тиреоидит;
- аутоиммунные заболевания (B1-дефицитная анемия, болезнь Аддисона, сахарный диабет I типа);
- рак тканей головы и шеи (леченый);
- курение;
- болезни щитовидной железы у родственников;
- применение радиоактивного йода при лечении рака щитовидной железы;
- приём некоторых препаратов (амиодарон, α-интерферон, карбонат лития, йод-, бромсодержащие и другие лекартсва).[15]
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей.[3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин.[6][9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся:[9][11][14]
- Обменно-гипотермический синдром. Характерно постоянное чувства холода, снижение температуры тела, увеличение веса.
- Нарушение нервной системы и органов чувств. Человек становится заторможенным, вялым, появляется сонливость, ухудшается память, нарушается носовое дыхание и слух, голос становится низким и грубым, а речь замедленной. На лице и конечностях может возникнуть плотный отёк. Кожа утолщается, становится сухой и холодной, приобретает бледный окрас с желтоватым оттенком, волосы становятся тусклыми и ломкими, подверженными выпадению.
- Нарушение сердечно-сосудистой системы. Наблюдается пониженное или нормальное артериальное давление. У части пациентов возникает мягкая диастолическая гипертензия.
- Изменения со стороны ЖКТ. Замедляется перистальтика кишечника, возникают запоры, изменения желчного пузыря и его протоков, снижается аппетит, вплоть до развития анорексии.
- Анемический синдром. Из-за недостатка гормонов щитовидной железы возникает депрессия костно-мозгового кроветворения, нередко развивается В12-дефицитная и постгеморрагическая анемия, время кровотечения увеличивается.
- Дисфункция почек. Почечный кровоток и скорость клубочковой фильтрации снижаются, как и эффективность почечного плазмотока, уровень глюкозы и натрия в крови становится ниже нормы.
- Сбои репродуктивной системы. У женщин происходит нарушение овуляции, менструальные циклы становятся короткими и редкими, возникает бесплодие. В большинстве случаев развивается вторичная гиперпролактинемия, которая сопровождается самопроизвольным вытеканием молока из молочной железы и отсутствием месячных. На фоне декомпенсированного гипотиреоза беременность наступает крайне редко. Снижение либидо наблюдается у лиц обоего пола. У мужчин может развиваться эректильная дисфункция, нарушение сперматогенеза.
- Нарушение опорно-двигательной системы. Как правило, замедляется костное ремоделирование, снижается интенсивность резорбции (рассасывания) кости и костеобразования. Часто возникает снижение плотности костной ткани и рабдомиопатия, причём как с гипертрофией (увеличением) мышц, так и с их атрофией.
Патогенез гипотиреоза
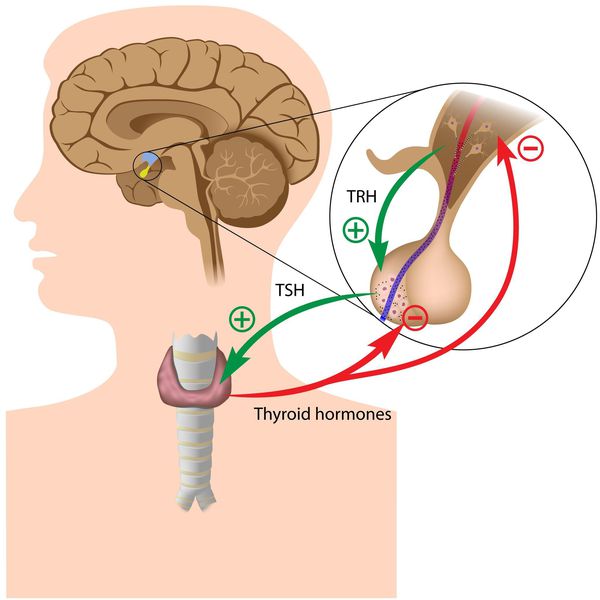
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются “трийодтиронин” (Т3) и “тироксин” (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите.[4][6][7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода.[3][6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
- первичный (тиреогенный);
- вторичный (гипофизарный);
- третичный (гипоталамический);
- периферический (тканевой).
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза.[4][6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3.[5][6][7]
| Тип гипотиреоза | Причины |
|---|---|
| Первичный | •⠀Недоразвитие или отсутствие доли щитовидной железы •⠀Врождённые нарушения выработки тиреогормонов •⠀Хронический лимфоцитарный тиреоидит •⠀Тяжёлый йодный дефицит •⠀Подострый лимфоцитарный тиреоидит на гипотиреоидной стадии •⠀Потеря массы ткани щитовидной железы •⠀Оперативные вмешательства •⠀Терапия радиоактивным йодом по поводу тиреотоксикоза •⠀Лучевая терапия опухолей шеи •⠀Приём лекарственных средств •⠀Неорганический или органический йод •⠀Антитиреоидные средства (тионамиды, калия перхлорат, калия тиоционат) |
| Вторичный, Третичный |
•⠀Гипопитуитаризм •⠀Изолированный дефицит ТТГ •⠀Пороки развития гипоталамуса •⠀Инфекции (энцефалит) •⠀Опухоли, саркоидоз |
| Периферический | •⠀Генерализованная (частичная) периферическая резистентность к тиреогормонам — Т 4 и Т3. |
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов.[3][5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения.[3][5][7][9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
- Субклинический (скрытый) гипотиреоз, развившийся в результате йодной недостаточности.
- Иные формы гипотиреоза:
- врожденный гипотиреоз с диффузным зобом;
- врождённый гипотиреоз без зоба;
- гипотиреоз, возникший по причине приёма лекарств и других экзогенных веществ;
- постинфекционный гипотиреоз;
- атрофия щитовидной железы (приобретённая);
- другие уточнённые гипотиреозы;
- неуточнённый гипотиреоз.
Первичный гипотиреоз подразделят на три большие группы:
- Врождённый гипотиреоз.
- Гипотиреоз, связанный с уменьшением количества функционирующей ткани щитовидной железы:
- возникающий после операции
- развивающийся после облучения
- вызванный аутоиммунным нарушением щитовидной железы
- связанный с вирусным заболеванием щитовидной железы
- возникающий на фоне новообразований щитовидной железы.
- Гипотиреоз, связанный с нарушением выработки тиреоидных гормонов:
- эндемический зоб — возникает в районах с йододефицитом;
- спорадический зоб с гипотиреозом — развивается в случае дефектов биосинтеза гормонов;
- медикаментозный гипотиреоз — появляется в результате приёма тиреостатиков и других препаратов;
- зоб и гипотиреоз, развившиеся в связи с употреблением продуктов, содержащих вредные вещества.[3][5][7][9]
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
- Субклинический (скрытый) гипотиреоз — симптомы размыты или отсутствуют, уровень ТТГ повышен, содержание Т4 в норме.
- Манифестный — возникает типичная клиническая картина гипотиреоза, уровень ТТГ повышен, концентрация Т4 снижена:
- компенсированный.
- декомпенсированный.
- Осложнённый — развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза.[2]
Осложнения гипотиреоза
Гипотиреоидная кома (“спячка”) — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время.[3][5][7][9]
К основным провоцирующим факторам такого осложнения относят:
- охолаждение;
- сердечно-сосудистые заболевания;
- острые инфекции;
- травмы;
- кровопотерю;
- хирургические вмешательства;
- приём алкоголя или лекарств, угнетающих функцию центральной нервной системы;
- стрессовые ситуации.[6][7][8]
При гипотиреоидной коме температура тела, как правило, снижается до 24-32,2°С, возникают судороги и угнетение дыхания. Лечение такого состояния нужно начинать незамедлительно.[14] Но даже при своевременном обнаружении осложнения и незамедлительном лечении смерть может наступить в 25-60% случаев.[15]
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями.[15][16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4.[2][12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме.[14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы.[6][7][8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы.[6][9][15]
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания.[6][11][12][16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится.[4][5][6][7][8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз.[3][5][7][9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата.[16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
- тяжёлая степень заболевания;
- наличие выраженной сердечной патологии;
- гипотиреоидная кома.
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается.[5][7][9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения).[6][9][13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%.[8][9][10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов.[9][13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза.[6]
| Факторы | Особенности и возможные проблемы |
|---|---|
| Лекарственные взаимодействия на фоне одновременного приёма препаратов |
Снижение всасывания тироксина |
| Ускорение метаболизма тироксина | |
| Снижение уровня тироксинсвязывающего глобулина | |
| Болезни сердца | Ухудшение исходной ишемической болезни сердца |
| Стенокардия | |
| Минеральная плотность костей | Вредное воздействие на скелет при передозировке тироксином |
| Беременность | Может потребоваться увеличение дозы тироксина |
| Гипотиреоз в пожилом возрасте | Трудность диагностики |
| Меньшие начальные заместительные дозы тироксина | |
| Транзиторный гипотиреоз | Некоторые рекомендуют временно назначать тироксин |
| Необходимы тщательные катамнестические исследования | |
| Микседематозная кома | Трудность подбора доз тироксина или трийодтиронина |
| Надпочечниковая недостаточность |
Сочетание надпочечниковой и тиреоидной недостаточности |
| Снижение уровня ТТГ при лечении только кортикостероидами | |
| Необходимость назначения тироксина и кортикостероидов в некоторых случаях гипофизарного гипотиреоза |
|
| Пред- или послеоперационный период |
Нет необходимости компенсировать гипотиреоз перед предстоящей операцией |
| Гипотиреоз может увеличивать чувствительность к обычным дозам анестетиков и седативных средств |
|
| Болезни лёгких | Связь гипотиреоза с апноэ (остановкой дыхания) во сне |
| Ухудшение астмы при лечении тироксином | |
| Психические болезни | Связь гипотиреоза с психическими заболеваниями |
| Возможная ремиссия при лечении тироксином |
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии.[6][9] Критериями эффективности лечения при этом будут служить:
- уменьшение зоба в объёме;
- снижение плотности щитовидной железы;
- уменьшение титра антител до нормы;
- поддержание уровня ТТГ в пределах нормы.
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации.[9][13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный.[10]Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза.[5]
Специфической профилактики заболевания не существует. Снизить риск развития гипотиреоза можно только при помощи сбалансированного правильного питания, употребления достаточного количества йода с пищей (включения в рацион морепродуктов) и контроля гормонального баланса. Крайне важно проходить профилактические осмотры и являться на контрольные приёмы к лечащему врачу.[5][11][12]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие.[1][5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.

Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Гипотиреоз
Энциклопедия / Заболевания / Железы внутренней секреции / Гипотиреоз
Научный редактор: Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Октябрь, 2018.
Гипотиреоз – клинический синдром, развивающийся из-за длительной, стойкой недостаточности гормонов щитовидной железы в организме или при развитии резистентности (устойчивости) к гормону на тканевом уровне.
Различают первичный, вторичный и третичный гипотиреоз.
Первичный гипотиреоз развивается при поражении щитовидной железы и сопровождается повышением уровня тиреотропного гормона – ТТГ.
Вторичный гипотиреоз возникает при поражении особого отдела головного мозга – гипоталамо-гипофизарной системы – с недостаточным выделением тиреотропного гормона и последующим снижением функций щитовидной железы.
Третичный гипотиреоз развивается при поражении гипоталамуса. Нередко вторичный и третичный гипотиреоз объединяется в одну форму, получившую название вторичного или центрального заболевания.
Преобладающий возраст развития гипотиреоза – старше 40 лет. Преобладающий пол – женский.
Причины возникновения заболевания зависят от его формы.
Первичный гипотиреоз:
- атака собственной иммунной системой (аутоиммунный тиреоидит);
- лечение диффузного токсического зоба;
- дефицит йода (в регионах с его выраженным дефицитом);
- врожденные нарушения (наиболее часто – недоразвитие железы).
Выделяют ряд факторов риска, способствующих развитию первичной формы заболевания. Среди них возраст старше 60, женский пол, курение, перенесенный рак тканей головы или шеи. Повышает риск развития патологии аналогичное заболевание у кого-то из близких родственников.
Вторичный и третичный гипотиреоз могут быть вызваны любым из состояний, приводящих к недостаточности функции гипофиза или гипоталамуса (травма, опухоль, облучение, операция и др.)
Основными признаками гипотиреоза являются:
- слабость
- сонливость
- утомляемость
- замедление речи и мышления
- постоянное чувство холода вследствие замедления обмена веществ
- одутловатость лица и отеки конечностей, вызванные накоплением слизистого вещества в тканях
- изменение голоса и нарушения слуха вследствие отека гортани, языка и среднего уха в тяжелых случаях
- прибавка массы тела, которая отражает снижение скорости обмена, однако значительной прибавки не происходит, т. к. аппетит снижен
- склонность к снижению артериального давления
- тошнота, метеоризм, запоры
- выпадение волос, их сухость и ломкость, иногда желтушность кожных покровов
- нарушения менструального цикла у женщин.
Симптомы скрытого гипотиреоза имеют много “масок”.
Дефицит гормонов щитовидной железы, преимущественно у женщин, приводит к подавленному настроению, необъяснимой тоске и даже к выраженной депрессии.
При гипотиреозе снижается познавательная функция, ухудшаются память и внимание, понижается интеллект (явно или скрыто).
Может развиться бессонница, прерывистый сон, затруднение засыпания и другие расстройства сна, в том числе повышенная сонливость.
По мере увеличения давности нераспознанного и нелеченого гипотиреоза развивается синдром внутричерепной гипертензии. Появляются частые, а затем постоянные головные боли.
Скрытый гипотиреоз нередко протекает под маской шейного или грудного остеохондроза.
Симптомы такого гипотиреоза следующие:
-
беспокоят ощущения покалывания, жжения, “мурашки”,
-
мышечные боли в верхних конечностях,
-
слабость в руках.
Наиболее часто встречаются сердечные “маски” гипотиреоза: повышение уровня холестерина в крови, повышение артериального давления.
У женщин скрытый гипотиреоз может проявляться нарушениями менструальной функции, мастопатией.
Отеки тоже могут быть “маской” скрытого гипотиреоза. Отеки век или общие отеки неясного происхождения нередко являются единственным или ведущим признаком этого заболевания.
Значительную роль в развитии гипотиреоза играет вторичный иммунодефицит, который может развиваться даже при незначительном снижении функции щитовидной железы.
Признаком скрытого гипотиреоза может быть анемия, поскольку гормоны щитовидной железы стимулируют кроветворение.
Отдельно выделяют врожденный гипотиреоз. Без медикаментозной коррекции он приводит к тяжелому кретинизму у детей, развитию вторичной аденомы гипофиза, выпотам в серозные полости, тяжелым сердечнососудистым патологиям, приводящим к летальному исходу в раннем возрасте.
Диагностика гипотиреоза даже при яркой клинической картине невозможна без дополнительных лабораторных и инструментальных исследований.
Первоначально проводят гормональное исследование, в котором определяют уровень ТТГ. Если показатель находится на нормальном уровне или превышает отметку в 10 мМЕ/мл, дальнейшее гормональное исследование не показано. Если показатель ТТГ на уровне от 4 до 10 мМЕ/мл, проводится дополнительное исследование Т4.
Для диагностики вторичного гипотиреоза (центрального) применяется проба с тиреолиберином.
Дополнительно назначают:
-
клинический анализ крови (анемия нормо- или гипохромного типа, возможна В12-дефицитная анемия);
-
биохимический анализ крови (увеличение уровня холестерина, ЛПНП, триглицеридов, креатинина, недостаток натрия, гипоосмолярность, снижение клубочковой фильтрации, избыток ферментов);
-
оценка уровня других гормонов (повышение пролактина, снижение тестостерона у мужчин и эстрадиола у женщин, норма ЛГ и ФСГ).
УЗИ щитовидной железы покажет уменьшение объема тканей (реже встречается компенсаторная гипертрофия), гипоэхогенность.
Возможно выполнение ЭКГ для определения патологий сердечнососудистой системы, УЗИ других органов, рентгенографии. При подозрении на центральную форму гипотиреоза делается МРТ или КТ. В результатах – синдром пустого турецкого седла.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Препарат выбора при лечении гипотиреоза – левотироксин натрия.
Лечение проводят для нормализации уровня тиреотропного гормона.
Для взрослых средняя доза левотироксина натрия (L-тироксин) – 1,6-1,8 мкг/кг массы тела в сутки. У разных больных суточная потребность колеблется от 25 до 200 мкг/сутки.
Подбор дозы необходимо проводить постепенно, начиная с минимальной. Начальная доза не превышает 25-50 мкг/сутки.
Увеличение проводят не ранее, чем через 2 месяца, когда организм адаптируется к начальной дозе препарата. Чтобы оценить адекватность проводимой заместительной терапии, необходим периодический контроль уровня ТТГ в крови.
Потребность организма в гормонах щитовидной железы в летнее время года нередко уменьшается, что тоже необходимо учитывать.
Опыт показывает, что у мужчин средняя потребность в L-тироксине несколько выше, чем у женщин. Важно помнить, что у детей потребность в препарате выше, чем у взрослых, а у пожилых пациентов, напротив, значительно ниже.
Важно обучать больных гипотиреозом самоконтролю: следить за самочувствием, пульсом, артериальным давлением, массой тела, переносимостью тироксина, вести дневник наблюдений. Это поможет избежать осложнений гипотиреоза и побочного действия применяемых гормонов.
При раннем начале лечения прогноз благоприятный.
Источники:
- Гипотиреоз. Руководство для врачей общей практики. – Ассоциация врачей общей практики (семейных врачей) Российской Федерации, 2015.
Источник: diagnos.ru
Гипотиреоз — это нарушение, при котором щитовидная железа вырабатывает недостаточно гормонов по отношению к потребностям организма. Помимо гипертиреоза, гипотиреоз – одно из самых распространенным заболеваний щитовидки.
Гипофункция в основном распознается лабораторными анализами крови. Терапия заключается в приеме препаратов, восполняющих дефицит гормонов щитовидной железы.
Что такое щитовидная железа, ее функции
Щитовидная железа представляет собой небольшой орган, расположенный у основания шеи, классифицируемый как эндокринная железа. Щитовидная железа вместе с другими эндокринными железами влияет на большую часть жизненно важных обменных процессов в организме. Конкретно щитовидка отвечает за выработку и высвобождение двух гормонов: трийодтиронина (Т3) и тироксина (Т4), регулирующих функцию тканей организма и влияющих на метаболизм (скорость обмена веществ) и термогенез (производство тепла).
Функция щитовидной железы контролируется гипофизом, который высвобождает тиреотропный гормон (ТТГ), стимулирующий щитовидку вырабатывать Т3 и Т4. Эти органы тесно связаны отрицательной обратной связью: повышенный уровень гормонов щитовидной железы снижает высвобождение ТТГ гипофизом, а дефицит гормонов стимулирует выработку ТТГ.
Если щитовидная железа не активна, гормоны Т4 и Т3 вырабатываются в недостаточном количестве. Обмен веществ патологически замедляется, снижается физическая и умственная работоспособность. Психика характеризуется флегматичным темпераментом. Больные жалуются на увеличение веса, сухость кожи, замедление пульса и сильную чувствительность к холоду. Если гипофункция возникает в детстве, результатом могут быть физические или умственные недостатки.
Статистика заболеваемости гипотиреозом
Из-за гипофункции щитовидной железы страдают 5% всех женщин и 1% мужчин. Патология чаще возникает в возрасте 40-60 лет. Хотя заболеваемость гипотиреозом увеличивается с возрастом (особенно у людей старше 60 лет), заболевание также встречается у молодых людей и детей. По статистике, с этим заболеванием рождается один из каждых 3500 новорожденных.
Гипотиреоз: причины
Причины гипотиреоза хорошо известны: это могут быть приобретенные в течение жизни и врожденные факторы.
Многие люди страдают легкой или тяжелой формой гипотиреоза из-за дефицита йода в организме. Если отсутствует зоб – увеличение щитовидной железы, то гипотиреоз часто сначала остается незамеченным. Затем неспецифические жалобы диагностируются как психологическая проблема – депрессия, и, соответственно, лечатся неправильно.
Причины врожденного гипотиреоза
Врожденная гипофункция щитовидки передается по наследству или развивается во время беременности.
Люди с врожденной, изначально нераспознанной гипофункцией щитовидной железы, обычно всю жизнь страдают от последствий. У них наблюдаются следующие хронические проблемы:
- щитовидная железа частично или полностью отсутствует – атиреоз;
- щитовидная железа присутствует, но вырабатывает мало гормонов или не вырабатывает их совсем;
- при недостатке или переизбытке йода нарушается выработка гормонов;
- органы-мишени нечувствительны к гормонам щитовидной железы;
- продукция тиреотропного гормона или ТТГ гипофизом снижена.
Гипотиреоз, развившийся во время беременности, напротив, можно вылечить. Он имеет следующие причины:
- дефицит йода или превышение норм приема йода во время беременности;
- прием во время беременности лекарств, подавляющих гиперактивность щитовидной железы – антитиреоидные препараты;
- повреждение щитовидки, связанное с иммунной системой – аутоиммунное заболевание.
Причины приобретенного гипотиреоза
Гипоактивность щитовидной железы развивается в течение жизни. Патологию могут спровоцировать:
- воспаление щитовидной железы (например, подострый тиреоидит, послеродовой тиреоидит); в этих случаях гипотиреоз может быть преходящим;
- операция на щитовидной железе;
- лечение радиоактивным йодом (131I), проводимое по различным причинам, например, болезнь Грейвса и Базедова болезнь, гиперактивный узловой зоб;
- переизбыток или недостаток йода в организме;
- лечение гиперфункции препаратами, ингибирующими (подавляющими) гормоны – тиреостатиками;
- прием лекарств, например, амиодарона, интерферона;
- заболевания гипофиза, выработка им меньшего количества ТТГ, контролирующего функции щитовидной железы – вторичный, гипофизарный гипотиреоз;
- доброкачественные и злокачественные новообразования щитовидной железы после терапии;
- антитела собственной иммунной системы, связывающие гормоны щитовидной железы и тем самым нарушающие их функцию;
- нечувствительность органов-мишеней к гормонам щитовидной железы.
Помимо острых форм воспаления щитовидной железы – вследствие вирусов, бактерий и т. д., известны хронические воспалительные формы, связанные с иммунной системой. Самое известное заболевание названо в честь его первооткрывателя, японского врача Х. Хашимото (1881-1934). Болезнь Хашимото, т.е. хронический аутоиммунный (лимфоцитарный) тиреоидит, обнаруживается преимущественно у женщин среднего возраста.
Аутоиммунное заболевание вызвано собственными антителами, при которых возникает безболезненное воспаление (тиреоидит) в щитовидной железе, медленно (с годами) разрушающее орган. При болезни Хашимото железистая ткань разрушается и заменяется соединительной гормонально неактивной тканью, что приводит к снижению выработки гормонов Т4 и Т3.
Как и при других аутоиммунных заболеваниях, неизвестно почему образуются антитела против ткани щитовидной железы, почему они повреждают и разрушают ее.
Что касается состояния после хирургического удаления щитовидной железы, то операция может проводиться по разным причинам: узловой зоб, Базедова болезнь, болезнь Грейвса, рак щитовидной железы. В результате удаления всей щитовидной железы возникает постоянный гипотиреоз. Степень гипотиреоза в случае удаления части щитовидной железы (например, одной доли) зависит от объема операции.
Гипотиреоз: признаки и симптомы
Если щитовидная железа не активна, метаболизм работает в замедленном темпе. Результат – множество симптомов. Симптомы необязательно должны проявляться все одновременно и могут различаться по степени тяжести.
Большинство пациентов чувствуют себя слабыми и быстро утомляются. В некоторых случаях становятся заметны тяжелые психологические проблемы, в том числе расстройства сознания, чувства направления и памяти.
Внешне на гипофункцию щитовидной железы указывают следующие симптомы:
- опухшее лицо с утолщенными губами и увеличенным языком;
- отеки вокруг орбит, глаза сужены до щелей;
- сухая, грубая и утолщенная кожа, возможны желтоватые пятна из-за включений каротина;
- тусклые и лохматые волосы, выпадение волос;
- глубокий, резкий или даже хриплый голос;
- иногда зоб – увеличение щитовидной железы.
Зоб развивается не всегда, так как размер и функция щитовидной железы не связаны напрямую.
Могут возникать и другие симптомы:
- прибавка в весе без изменения диеты;
- кишечный запор;
- медленный сердечный ритм, низкое кровяное давление, увеличение сердца;
- нарушения кровообращения с ненормальными ощущениями, часто ощущение «мурашек» на коже;
- прохладная, сухая кожа, так как медленный обмен веществ поддерживает низкую температуру тела, неспособность потеть;
- замедление рефлексов;
- мышечные спазмы;
- нарушения менструального цикла;
- ограничения либидо, фертильности (способности к беременности) и потенции (эректильная дисфункция);
- измененные показатели крови, например, низкое количество гемоглобина и эритроцитов, высокий уровень холестерина.
Тиреоидит Хашимото может сопровождаться атрофией слизистой оболочки желудка (хронический атрофический гастрит) и аутоиммунными заболеваниями, например, первичной недостаточностью коры надпочечников – болезнь Аддисона, сахарным диабетом 1 типа, ревматическими заболеваниями и др.
Клиническая картина может измениться в более позднем возрасте. Показатели уровня гормонов будут снижены лишь незначительно, симптомы нетипичны и скорее указывают на психическое заболевание или признаки старения.
В случае появления симптомов, наводящих на мысль о гипотиреозе, следует обратиться к эндокринологу, который после сбора анамнеза и обследования примет решение о необходимости и методах лечения.
Особенно важно диагностировать гипотиреоз у женщин, планирующих беременность, так как это состояние очень неблагоприятно для матери и плода. Поэтому, специалисты рекомендуют проводить анализ на ТТГ каждой женщине, планирующей беременность.
Беременность и гипотиреоз
Щитовидная железа во время беременности немного увеличивается, это нормально. Однако необходимо срочно обратиться к эндокринологу при ее значительном увеличении.
Гипофункцию необходимо лечить немедленно гормоном щитовидной железы левотироксином, иначе возрастает риск выкидыша или преждевременных родов. В связи с этим, при уже выявленном гипотиреозе во время беременности необходимо регулярно обследоваться. При правильном дозировании лекарства обеспечивается нормальное развитие ребенка.
Поскольку во время беременности организм нуждается в большем количестве гормонов щитовидной железы, беременным женщинам, уже получавшим гормональное лечение до наступления беременности, необходимо принимать больше левотироксина – доза повышается примерно на 1/4. Если прекратить прием препарата преждевременно, ребенок может получить физические и психические повреждения, так как щитовидная железа плода начинает вырабатывать собственный тироксин или Т4 только с 12-й недели беременности.
Лечение гормонами щитовидной железы и йодидом во время беременности и кормления грудью безопасно. А вот обследование с радиоактивным излучением, т.е. сцинтиграфия во время беременности и кормления грудью не рекомендуется. После радиойодтерапии необходимо выждать 4-6 месяцев.
Также важно учитывать, что во время беременности и кормления грудью возрастает потребность в йоде. Будущие матери должны получать его около 100-200 мкг ежедневно с пищей или в таблетках.
Гипотиреоз: обследования и диагностика
Раньше увеличение щитовидной железы можно было заподозрить только при пальпации и измерении окружности шеи, а функциональное расстройство выявлялось только клинически. Сейчас доступен ряд современных методов обследования. Их назначает врач-эндокринолог.
Целевым методам диагностики предшествует подробный расспрос больного о перенесенных заболеваниях, заболеваниях щитовидной железы в семье, жалобах, пищевых привычках – дефиците йода, повышенном поступлении йода, например, через рентгеноконтрастные вещества и др., а также физикальное обследование с пальпацией области шеи.
Любое увеличение щитовидной железы или зоб, обнаруженные с помощью простого визуального осмотра и пальпирования может оценить только эндокринолог. Всемирная организация здравоохранения составила ориентировочную классификацию по степени увеличения органа:
Таблица 1. Степени увеличения щитовидной железы
| Степень увеличения | Характеристики щитовидки |
| степень 0 | щитовидная железа нормального размера |
| степень I | пальпируемое, невидимое увеличение |
| степень II | щитовидная железа пальпируется и видна |
| степень III | очень большая щитовидная железа |
Лабораторные анализы
Чтобы подтвердить гипотиреоз, необходимо выполнить гормональные тесты.
Предварительный анализ для оценки функции щитовидной железы — анализ на уровень ТТГ в крови. Важно понимать, что повышенное значение ТТГ подтверждает подозрение на гипотиреоз только в том случае, если гормоны Т3 и Т4 в крови низкие. Поэтому, если полученный результат выше верхней границы нормы, необходимо измерить концентрацию тироксина (FT4). Первичный гипотиреоз, связанный с заболеванием щитовидной железы, а не с заболеванием гипофиза, диагностируется, если повышенные уровни ТТГ сопровождаются снижением уровня FT4.
Слегка повышенные значения ТТГ при нормальных значениях Т3 и Т4 называют субклиническим гипотиреозом. С другой стороны, нормальный уровень ТТГ обычно исключает гипофункцию. Этот тест можно использовать для выявления врожденной гипофункции щитовидной железы даже у новорожденных – скрининг новорожденных по капле крови из пятки.
При подозрении на тиреоидит Хашимото определяют аутоантитела в сыворотке крови. Особенно важно определение микросомальных антител к тиреопероксидазе (анти-ТПО) или к тиреоглобулину (анти-ТГ). Для болезни Хашимото характерны повышенные концентрации анти-ТПО.
УЗИ при гипотиреозе
Если диагностирован гипотиреоз, эндокринолог определяет его причину. Для этого назначается УЗИ щитовидной железы. При болезни Хашимото можно обнаружить уменьшение размеров щитовидной железы и снижение эхогенности.
Ультразвуковое исследование или эхография не дает облучения и поэтому может проводиться так часто, как это необходимо. Специалист проводит обследование в положении пациента лежа и сканирует область шеи снаружи датчиком. Полученное таким образом изображение показывает расположение, форму, структуру и размеры щитовидной железы.
В настоящее время ультразвуковое исследование с помощью цветной дуплексной сонографии позволяет даже сделать выводы о функциональных возможностях щитовидной железы.
Сцинтиграфия при гипотиреозе
Сцинтиграфия используется для дифференциации активной и неактивной ткани щитовидной железы. Результаты сцинтиграфии очень информативны, при помощи нее исследуется функциональность щитовидной железы. Однако используемое радиоактивное излучение, хотя и относительно низкое, создает нагрузку на организм.
Для исследования щитовидной железы вводят Tc-99 – радиоактивный технеций, накапливающийся в органе. Измеряя радиоактивную активность, врач получает изображения и оценивает их с помощью компьютера. Таким образом, можно определить положение, размер, функциональность щитовидной железы и любых образований в ней. В отличие от УЗИ, сцинтиграфия необходима только при определенных вопросах, например, при уточнении узлов щитовидной железы.
Тест на радиоактивный йод
Сегодня этот тест используется только для определения дозы облучения перед радиойодтерапией, поскольку он дает относительно высокий уровень радиационного облучения.
Биопсия при гипотиреозе
С помощью этого метода из щитовидной железы тонкой полой иглой берется крошечный образец ткани. Проба отправляется в лабораторию для исследования. Это обследование требуется только при подозрении на злокачественное заболевание щитовидной железы.
Лечение гипотиреоза
Гипоактивную щитовидную железу следует начать лечить как можно раньше, чтобы предотвратить необратимые повреждения.
Гипотиреоз лечится путем регулярного приема недостающих гормонов щитовидной железы. Их вводят в виде левотироксина, действующего в организме подобно собственным гормонам. Большинству больных приходится принимать левотироксин пожизненно.
Левотироксин, вырабатываемый синтетически, идентичен и обладает тем же действием, что и гормон, вырабатываемый в щитовидной железе. Существует множество препаратов левотироксина, которые могут отличаться друг от друга своим действием, поэтому лучше всегда принимать один и тот же препарат. Важно знать, что некоторые лекарства (например, препараты железа) не следует принимать вместе с левотироксином одновременно.
Левотироксин следует принимать регулярно, в одно и то же время, обычно утром, обязательно натощак, примерно за 30-60 минут до еды. Регулярный прием недостающих гормонов щитовидной железы приводит к нормализации концентрации ТТГ и возвращению нормальных функций организма. Большинство пациентов могут лечиться амбулаторно.
Людям с тяжелым гипотиреозом или с сопутствующими серьезными заболеваниями (например, сердечными заболеваниями) может первоначально потребоваться лечение в больнице. Людям, находящимся в коме из-за недостаточной активности щитовидной железы, вводят высокие концентрации левотироксина путем внутривенной инъекции.
При правильной дозировке побочных эффектов нет. Слишком быстрое увеличение количества левотироксина или его передозировка вызывает проблемы с сердцем или другие признаки гиперактивности щитовидной железы. Поэтому эндокринолог назначает в начале лечения небольшое количество препарата, а затем проводятся контрольные тесты концентрации ТТГ. На основании полученного результата врач модифицирует дозу препарата, постепенно ее увеличивая. Таким образом, организм может медленно приспосабливаться к введению гормонов. После стабильной компенсации гипотиреоза контроль ТТГ требуется каждые 6-12 месяцев.
Количество гормонов при гормонотерапии зависит от возраста пациента и от причины заболевания. Для больных старше 60 лет необходимая доза на 30% ниже, чем для молодых людей, поскольку естественный уровень гормонов у пожилых людей снижен. Во время беременности количество левотироксина увеличивают, поскольку в это время организму требуется больше гормонов.
Цель лечения – нормализовать базовый уровень ТТГ. При этом небольшое повышение уровня ТТГ допустимо, особенно у пожилых пациентов, и необязательно должно приводить к дальнейшему увеличению дозы тироксина (ТТГ < 10 мкЭ/мл).
При тиреоидите Хашимото доза часто ниже, чем после хирургического удаления щитовидной железы или радиойодтерапии. Причина этого в том, что при тиреоидите Хашимото обычно имеется остаточная ткань, вырабатывающая гормоны. В некоторых случаях рекомендуется дополнительный прием селена – 100-200 мкг в сутки, снижающего образование антител.
Гипотиреоз: последствия
Симптомы гипотиреоза могут варьироваться по степени тяжести, от легкой до очень тяжелой. Больные с легким гипотиреозом могут не замечать ни одного из этих симптомов, но если проблему не обнаружить и не лечить, болезнь разовьется. Последствия тяжелого гипотиреоза включают: сердечные заболевания, бесплодие и, в очень тяжелых случаях, даже кому.
Также имеют серьезные последствия психологические симптомы выраженного гипотиреоза. Заболевание может вызывать галлюцинации и бред. Больные чувствуют, что их «контролируют извне».
Возможные осложнения:
- Отеки. В случае тяжелого и длительного течения гипофункции происходит задержка воды в тканях организма – возникают отеки, кожа кажется рыхлой. Увеличивается размер опухших частей тела: лица, языка и области вокруг глаз.
- Изменения в сердце. Приводят к слабости сердечной мышцы.
- Атеросклероз. Повышенный уровень холестерина может привести к затвердеванию артерий.
- Замедленный метаболизм. Ограничивает усвоение витаминов и минералов, что может привести к серьезным симптомам дефицита.
В редких индивидуальных случаях невылеченная гипофункция щитовидной железы приводит к коме, особенно если пострадавший подвергается дополнительному стрессу. Это могут быть инфекции, анестезия или лекарства с успокаивающим эффектом.
Прогноз излечения
При приеме лекарственных препаратов признаки гипотиреоза обычно исчезают через несколько месяцев. Тем не менее больные должны продолжать принимать синтетические гормоны всю жизнь.
В начале лечения эндокринолог назначает анализы на уровень гормонов каждые 4-8 недель (особенно важен базальный уровень ТТГ), затем раз в квартал. Если пациент оптимально адаптирован и бессимптомно переносит заместительную гормональную терапию, то будет достаточно ежегодного осмотра.
При правильно подобранной дозе лекарства и регулярном приеме пациенты возвращаются к активной жизни. В случае врожденной гипофункции успех лечения в решающей степени зависит от момента ее обнаружения. В некоторых случаях (например, послеродовой тиреоидит, подострый тиреоидит, вызванный лекарственными препаратами гипотиреоз) может произойти спонтанное выздоровление и разрешение гипотиреоза.
Профилактика гипотиреоза
Аутоиммунные заболевания щитовидной железы генетически обусловлены. Влиять на генетическую предрасположенность мы не можем. Но можно избегать препаратов, способных повлиять на развитие заболевания и контролировать уровень йода в организме.
Кроме того, необходимо периодически контролировать концентрацию ТТГ, чтобы как можно скорее выявить развивающийся гипотиреоз и предотвратить развитие тяжелых симптомов.
-
Главная
-
Заболевания
- Гипотиреоз
Гипотиреоз
Дата обновления: 2023-01-25

эндокринолог /
Стаж: 26 лет
Дата публикации: 2019-03-27
Дата обновления: 2023-01-25
Гипотиреоз — это эндокринное заболевание, при котором щитовидная железа вырабатывает недостаточное количество гормонов — тироксина и трийодтиронина, что приводит к замедлению гормонального метаболизма в организме. Обычно это происходит при частичной или полной дисфункции щитовидной железы, либо из-за патологических процессов, влияющих на гормональный обмен. Гипотиреоз как синдром, связан с реакцией на низкий уровень концентрации гормонов щитовидной железы, исчезающий при компенсировании необходимого уровня гормонов.
Впервые гипотиреоз как заболевание был описан в 1873 году, а термин «микседема» (слизистый отёк кожи), обозначающий тяжёлые формы гипотиреоза, вошел в употребление с 1878 года.
По статистическим данным, гипотиреоз щитовидной железы — наиболее распространенное заболевание эндокринной системы в регионах, обеднённых йодом, поражающее, в основном, женщин старше 65 лет. Недостаточное поступление в организм йода и поражение щитовидной железы вызывают гипотиреоз в 99% случаях, всего в 1% он развивается вследствие поражения гипофиза или гипоталамуса.
Нарушения в работе щитовидной железы наблюдаются почти у трети населения планеты, при этом большую часть заболеваний этого органа можно предотвратить и вылечить при своевременном диагностировании и лечении.
У детей и подростков пубертатного возраста нередко встречается увеличение размеров щитовидной железы (зоб) без нарушения секреции гормонов. В подобных случаях приём препаратов йода и наблюдение у эндокринолога решает проблему. Тяжёлые формы гипотиреоза, признаки которых самостоятельно определить сложно, у подростков встречаются редко.
Осложнения гипотиреоза
Гипотиреоз — симптомокомплекс изменений в различных органах и системах, характеризуемый снижением уровня тиреоидных гормонов. При отсутствии адекватного, вовремя начатого лечения гипотиреоза опасность развития осложнений невероятно высока.
Гипотиреоидная (микседематозная) кома — опасное для жизни тяжелое осложнение гипотиреоза, которое может закончиться летальным исходом. Оно характеризуется усугублением всех вышеперечисленных симптомов заболевания и развивается, прежде всего, у пациентов пожилого возраста, не получивших своевременного, грамотного лечения. Данное состояние могут спровоцировать:
- переохлаждение;
- сердечные (инфаркт миокарда) и другие тяжелые заболевания;
- инфекции, травмы, операции;
- физические и эмоциональные перегрузки;
- злоупотребление седативными препаратами, алкоголем, наркотиками.
Пациенты в микседематозной коме погибают, в основном, от дыхательной и сердечной недостаточности, в некоторых случаях — от скопления жидкости между листками перикарда и сдавливания полостей сердца. Даже при своевременно начатом энергичном лечении 40% пациентов умирает, при отсутствии актуальной помощи отмечается до 90% смертности.
Основой патогенеза гипотиреоидной комы является альвеолярная гиповентиляция (снижение вентиляции) с последующей гипоксией (кислородное голодание) жизненно важных органов, вследствие чего снижается температура тела, наблюдается снижение частоты пульса (брадикардия) и уровня концентрации глюкозы в крови (гипогликемия). При неоказании немедленной помощи — летальный исход, составляющий от 60 до 90% случаев микседематозной комы.
Основополагающие симптомы гипотиреоидной комы — усиление всех симптомов гипотиреоза:
- сонливость;
- дезориентация;
- коматозное состояние;
- температура тела 34-35°С;
- брадикардия;
- холодность и набухание кожных покровов.
Базовым симптомом гипотиреоидной комы является снижение температуры тела. Кома сопровождается прогрессирующими изменениями со стороны центральной нервной системы, угнетением всех рефлексов. Нарушения в ЦНС приводят к усилению брадикардии, снижению артериального давления и падению уровня глюкозы в крови.
Трансформации в органах сердечно-сосудистой системы, развивающиеся у больного в гипотиреоидной коме, наиболее часто являются причиной смерти пациента. Показатели периферической гемодинамики самые первые откликаются на изменения концентрации гормонов щитовидной железы. Гипотиреоз сопровождается снижением частоты сердечных сокращений — брадикардией, которая, в принципе, обратима при достижении эутиреоза.
Прогноз при гипотиреозе
При своевременном лечении ранних стадий гипотиреоза, прогноз — благоприятный. С компенсированным заболеванием пациент не имеет никаких ограничений, кроме необходимости ежедневного приема L-T4.
Профилактика гипотиреоза
Профилактика приобретенного гипотиреоза заключается в:
- улучшении методик операций на щитовидной железе;
- правильном подборе доз антитиреоидных препаратов при диффузном токсическом зобе;
- своевременном, целевом лечении тиреоидита и других заболеваний щитовидной железы;
- рациональном употреблении йодосодержащих препаратов и продуктов, обеспечивающих поступление достаточного количества йода в организм;
- самостоятельной диагностике щитовидной железы перед зеркалом: в норме железа не визуализируется — в противном случае необходимо безотлагательно обратиться к эндокринологу.
Не стоит забывать и о периодическом (1 раз в год) контролировании уровня гормонов щитовидной железы.
Классификация и причины гипотиреоза
По возникновению и развитию гипотиреозы классифицируют на:
- Первичные (тиреогенные) — развиваются при заболеваниях самой щитовидной железы.
- Вторичные (гипофизарные) — проявляются при дефиците продукции тиротропина гипофизом в головном мозге.
- Третичные (гипоталамические) — получают развитие при недостаточности продукции тиролиберина гипоталамусом головного мозга.
- Тканевые (транспортные, периферические) — это патологии, при которых снижается чувствительность рецепторов клеток и тканей организма к воздействию на них тироксина и трийодтиронина.
По степени тяжести первичный гипотиреоз подразделяют на виды:
- латентный (субклинический) — повышен уровень ТТГ при нормальном Т4;
- манифестный — гиперсекреция ТТГ при снижении уровня Т4, клинические проявления;
- компенсированный;
- декомпенсированный;
- осложнённый (тяжёлое течение), когда развивается кретинизм, сердечная недостаточность, выпот в серозные полости, вторичная аденома гипофиза.
К последнему относятся своевременно нераспознанные, запущенные случаи, которые без правильно и вовремя подобранной заместительной медикаментозной терапии могут привести к развитию гипотиреоидной (микседематозной) комы.
Основной причиной гипотериоза является разрушение тканей щитовидной железы в результате долговременного, стойкого дефицита йода (аутоиммунный тиреоидит), поступающего в организм извне, а также наличие наследственных и приобретенных болезней, что определяет врожденный и приобретенный гипотиреоз.
Подразделение первичных гипотиреозов:
Врожденные возникают по причине отсутствия или недоразвития щитовидной железы, когда её гормоны совсем не вырабатываются, или недоразвитая железа продуцирует их недостаточное количество. Встречается генетический дефект ферментов, участвующих в синтезе гормонов щитовидной железы, когда нарушается усвоение йода железой и процесс преобразования прогормона в гормон, либо существует дефект белковой части гормона (тиреоглобулина).
Наиболее опасен гипотиреоз для маленьких детей, без своевременного лечения он грозит малышам многочисленными и необратимыми изменениями в организме. Ребенок до двух лет с врождённым гипотиреозом без лечения — это умственно отсталый ребенок, даже пролеченный позднее, он останется таковым. По статистике врождённый гипотиреоз отмечается у 1-2 из 5000 новорождённых, причем девочки подвержены ему в два раза больше мальчиков.
Приобретенные гипотериозы развиваются:
В послеоперационный период после удаления щитовидной железы,
- при воздействии радиационного фона окружающей среды или в результате лучевой терапии органов шеи;
- после лечения препаратами радиоактивного йода;
- после воспалительных заболеваний щитовидной железы;
- под воздействием некоторых лекарственных препаратов (лития, гормонов коры надпочечников, йодидов, бета-адреноблокаторов, при передозировке витамина А);
- при формировании опухолевых заболеваний щитовидной железы, эндемического зоба, когда характерно снижение функции щитовидной железы.
Причины вторичного гипотериоза:
- снижение синтеза гипофизом гормона тиреотропина, стимулирующего работу щитовидной железы из-за возможного кровоизлияние в гипофиз;
- воспалительные и опухолевые процессы;
- кислородное голодание клеток гипофиза вследствие большой кровопотери или нарушений мозгового кровообращения.
Кроме того, фармацевтические препараты для лечения болезни Паркинсона способны угнетать образование тиреотропина в гипофизе.
Третичный гипотиреоз возникает при недостаточной продукции гипоталамусом тиролиберина — специфического стимулятора выработки тиреотропина гипофизом. Далее недостаток тиролиберина приводит к снижению продукции тиротропина, стимулирующего функционирование щитовидной железы, что снижает её функционал.
Причины тканевого (периферического) гипотиреоза изучены недостаточно. Установлено, что дефицит тиреоидных гормонов в организме человека нарушает все виды метаболизма.
Симптомы гипотериоза
Когда развивается гипотиреоз, симптомы в начале заболевания проявляются по-разному, неярко выраженно и значительно смазывают клиническую картину по причине своей неспецифичности:
- плохое настроение, депрессия (иногда);
- упадок сил;
- отсутствие энергии, замедленность действий;
- зябкость, сонливость в дневное время;
- сухость и шелушение кожи, хотя подкожная клетчатка плотная, отечная;
- проявления брадикардии.
Подозрение на гипотиреозу детей и подростков могут вызывать симптомы:
- повышенная сухость кожи;
- ломкость волос и ногтей;
- склонность к запорам;
- перепады настроения;
- снижение концентрации внимания и неспособность быстро усваивать учебный материал;
- увеличение веса при малом потреблении пищи.
При дальнейшем развитии заболевания добавляются синдромы:
Обменно-гипотермический синдром:
- кожные покровы серо-желтого оттенка (гиперкаротинемия);
- масса тела увеличивается при неизменном образе жизни (ожирение);
- температура тела снижается, появляется ощущение зябкости, непереносимости холода.
Микседематозный отёк:
- периорбитальный отёк;
- одутловатость лица, губ, век («мешки» под глазами), языка со следами зубов по краям;
- отечность конечностей;
- затруднённость носового дыхания (из-за набухания слизистой оболочки носа);
- нарушение слуха (отек слуховой трубы и органов среднего уха);
- охриплость и огрубение голоса (отек и утолщение голосовых связок);
- воспаление серозных оболочек перикарда, плевры, брюшины, суставов (полисерозит) со всеми проявлениями.
Синдром нарушений нервной системы:
- дневная сонливость;
- заторможенность всех восприятий (брадифрения);
- нарушение памяти;
- мышечные боли;
- потеря чувствительности, онемение, «мурашки»;
- изменение сухожильных рефлексов;
- полинейропатия конечностей.
Синдром нарушений сердечно-сосудистой системы:
- микседематозное сердце (брадикардия, изменения миокарда, миокардиодистрофия, недостаточность кровообращения);
- снижение АД (гипотония);
- полисерозит;
- ряд нетипичных вариантов синдрома.
Синдром нарушений в пищеварительной системе:
- увеличение печени (гепатомегалия);
- дискинезия желчевыводящих путей;
- дискинезия толстого кишечника, запоры;
- потеря аппетита, атрофия слизистой оболочки желудка, тошнота, рвота (иногда).
Анемический синдром: вследствие недостаточного функционирования надпочечников все разновидности анемии.
Синдром гиперпролактинемического гипогонадизма: дисфункция яичников (меноррагия, олигоменорея или аменорея, бесплодие), выделение грудного молока или молозива (галакторея) у женщин.
Синдром эктодермальных нарушений: замедленный рост и выпадение волос (тусклых, ломких) на голове, бровях, конечностях; повышенная сухость кожи, расслоение тонких, ломких исчерченных ногтей.
Гипотиреоидная или микседематозная кома.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика гипотиреоза
При наличии симптомов, вызывающих подозрение на гипотиреоз, пациентам проводятся следующие исследования:
- осмотр и составление анамнеза врачом-эндокринологом;
- лабораторные исследования крови для определения базального (не стимулированного) ТТГ и показателей свободных тиреоидных гормонов — Т4 и Т3 (при нормальном базальном уровне ТТГ диагноз исключается, при его повышенном уровне и снижении концентрации свободных Т4 и Т3 —подтверждается);
- проба с тиролиберином (500 мкг внутривенно) для диагностирования скрытого гипотиреоза, определяющая количество тиреотропного гормона и гормонов щитовидной железы, в норме обязанных возрастать под стимулирующим действием тиролиберина;
- биохимический анализ крови (при гипотиреозе отмечается повышение уровня холестерина и других липидов);
- УЗИ щитовидной железы для определения её размеров и структуры;
- сцинтиграфия щитовидной железы или пункционная тонкоигольная биопсия при необходимости.
Нередко случаются ошибки диагностирования гипотиреоза, т.к. зачастую диагностика проводится несвоевременно из-за крайней неспецифичности симптомов в начальной стадии заболевания. Помимо этого, синдромы гипотиреоза могут имитировать всевозможные нетиреоидные заболевания, что связано с многогранностью поражений, проявляемых при дефиците гормонов щитовидной железы. Довольно часто признаки гипотиреоза у пожилых людей определяются врачом и пациентом как признаки естественного старения. Фактически сухость кожи, алопеция, снижение аппетита, слабость, деменция и прочие часто проявляются в период природного старения. Характерные симптомы гипотиреоза наблюдаются только у 25-50% пожилого населения, у остальной части проявляется крайне стертая симптоматика или клиническая картина гипотиреоза выглядит, как один из моносимптомов.
Дифференциальная диагностика проводится на базе данных клинических исследований пациента, а именно —уровней тиреоидных гормонов в продолжение какого-то времени. Определяют тироксин (Т4-норма для детей старше 2 месяцев 50-140 нмоль/л)и трийодтиронин (T3-норма 1,50-3,85 ммоль/л). При гипотиреозе их уровень снижается пропорционально усугублению течения заболевания, уровень ТТГ резко повышен.
Определённые изменения уровней тиреоидных гормонов возможны под действием неблагоприятных экологических условий, под влиянием факторов профессиональной деятельности (химические вещества, радиация).
Гипотиреоз дифференцируют с другими эндокринными патологиями:
- задержкой роста и нанизмом;
- энцефалопатиями;
- болезнью Дауна;
- хондродистрофией;
- рахитом;
- болезнью Гиршпрунга.
Лечение гипотиреоза
При таком заболевании, как гипотиреоз, лечение проводится основными методами, направленными на заместительную терапию гормонами щитовидной железы — препаратами тиреоидных гормонов (трийодтиронин, L-тироксин, тиреотом), независимо от причины заболевания. Эндокринологом подбирается препарат и его необходимая дозировка соотносительно тяжести и длительности заболевания, возраста пациента и имеющихся сопутствующих патологий.
Первоначально пациенты принимают небольшую дозу гормона, затем каждые три дня её увеличивают до получения терапевтического эффекта. Лечение проводится с обязательным контролем уровней гормонов в крови и осмотром больного. Кроме тиреоидных гормонов, назначаются препараты для снижения уровня жиров в крови, их перекисного окисления и средства для улучшения функции печени.
Лечение вторичного и третичного гипотиреоза координируется с терапией основного заболевания. Следует соблюдать осторожность при назначении гормонозаместительной терапии пожилым пациентам, начинать с дозировок ниже малых и увеличивать их значительно медленнее.
Гипотиреоз, вызванный снижением потребления йода с пищей, лечится йодсодержащими препаратами и продуктами.
Соблюдение рекомендаций врача, правильный прием препаратов и изменённый рацион способствуют устранению симптомов гипотиреоза. Отсутствие терапии постепенно ухудшает состояние пациента.
Гипотиреоз без лечения у детей вызывает необратимую задержку роста, физического и психического развития. У пожилых пациентов может развиваться тяжелое, часто смертельное осложнение — гипотиреоидная (микседематозная) кома.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас
вопросам.
Гипотиреоз
Также:
P-T-004

Версия: Клинические рекомендации РФ 2021 (Россия)
Категории МКБ:
Атрофия щитовидной железы (приобретенная)(E03.4), Аутоиммунный тиреоидит (E06.3), Врожденный гипотиреоз без зоба (E03.1), Гипотиреоз неуточненный (E03.9), Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (E03.2), Гипотироидизм, возникший после медицинских процедур (E89.0), Другие уточненные гипотиреозы (E03.8), Микседематозная кома (E03.5), Постинфекционный гипотиреоз (E03.3)
Разделы медицины:
Эндокринология
Общая информация
Краткое описание
Российская ассоциация эндокринологов
Клинические рекомендации
Гипотиреоз
Возрастная группа: взрослые
Год утверждения: 2021
Определение заболевания или состояния (группы заболеваний или состояний)
Гипотиреоз – дефицит тиреоидных гормонов в организме.
Первичный гипотиреоз – гипотиреоз, развившийся вследствие поражения (деструкции) самой щитовидной железы.
Манифестный гипотиреоз – повышенный уровень ТТГ при одновременном снижении свободного Т4 ниже референсного интервала.
Субклинический гипотиреоз – повышенный уровень ТТГ при уровне свободного Т4 в пределах референсного интервала.
Вторичный гипотиреоз – клинический синдром, развивающийся вследствие недостаточной продукции ТТГ при отсутствии первичной патологии самой ЩЖ, которая бы могла привести к снижению ее функции.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Врожденный гипотиреоз без зоба (Е03.1)
Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (Е03.2)
Постинфекционный гипотиреоз (Е03.3)
Атрофия щитовидной железы (приобретенная) (Е03.4)
Микседематозная кома (Е03.5)
Другие уточненные гипотиреозы (Е03.8)
Гипотиреоз неуточненный (Е03.9)
Гипотиреоз, возникший после медицинских процедур (E89.0)
Аутоиммунный тиреоидит (Е06.3)
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Первичный гипотиреоз по степени тяжести классифицируется на субклинический и манифестный (явный) [1].
Таблица 2. Классификация гипотиреоза

Этиология и патогенез
Этиология и патогенез или состояния (группы заболеваний или состояний)
По патогенезу гипотиреоз может быть первичным (вследствие патологии самой ЩЖ) или вторичными (вследствие дефицита ТТГ). Более 99% всех случаев гипотиреоза у взрослых приходится на первичный приобретенный гипотиреоз. Наиболее часто гипотиреоз развивается вследствие хронического аутоиммунного тиреоидита, а также после медицинских манипуляций (ятрогенный ) – послеоперационный или в исходе терапии 131I. После тиреоидэктомии гипотиреоз носит стойкий необратимый характер. При деструктивных тиреоидитах (послеродовый, подострый, «молчащий») может развиться транзиторный гипотиреоз, который самолимитируется в процессе естественного течения заболевания [1,2].
Хронический аутоиммунный тиреоидит (тиреоидит Хашимото, лимфоцитарный тиреоидит, АИТ) – хроническое воспалительное заболевание ЩЖ аутоиммунного генеза, при котором в результате прогрессирующей лимфоидной инфильтрации происходит постепенная деструкция паренхимы ЩЖ с возможным исходом в первичный гипотиреоз. На протяжении длительного времени, иногда на протяжении всей жизни, у пациентов сохраняется эутиреоз. В случае постепенного прогрессирования процесса и усиления лимфоцитарной инфильтрации ЩЖ и деструкции ее фолликулярного эпителия постепенно снижается синтез тиреоидных гормонов. В результате повышается уровень ТТГ, приводящий к гиперстимуляции ЩЖ. За счет этой гиперстимуляции на протяжении неопределенного времени может сохраняться продукция Т4 на нормальном уровне – фаза субклинического гипотиреоза. При дальнейшем разрушении ЩЖ число функционирующих тиреоцитов снижается ниже критического уровня, концентрация Т4 в крови также снижается (фаза явного гипотиреоза) [3].
У взрослых крайне редко встречается вторичный гипотиреоз, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область.
Таблица 1. Этиология гипотиреоза

При дефиците тиреоидных гормонов развиваются изменения всех без исключения органов и систем, что определяет полисистемность и многообразие его клинических проявлений. Основное изменение на клеточном уровне – снижение потребления клеткой кислорода, снижение интенсивности окислительного фосфорилирования и синтеза АТФ. Клетка испытывает дефицит энергии, в ней снижается синтез ферментов, подавляются процессы клеточного метаболизма.
Эпидемиология
Эпидемиология или состояния (группы заболеваний или состояний)
Первичный гипотиреоз является одним из наиболее распространенных эндокринных заболеваний. По данным крупного популяционного исследования NHANES-III, распространенность первичного гипотиреоза составила 4,6% (0,3% – явный, 4,3% – субклинический). В среднем частота новых случаев спонтанного гипотиреоза составляет у женщин 3,5 случая на 1000 человек в год, а гипотиреоза в результате радикального лечения тиреотоксикоза – 0,6 случая на 1000 человек в год [1].
Распространенность АИТ оценить достаточно сложно, поскольку в эутиреоидной фазе он не имеет точных диагностических критериев. Распространённость носительства антител к тиреоидной пероксидазе (АТ-ТПО) составляет около 10% среди женщин и зависит от этнического состава популяции.
Вторичный гипотиреоз (ВтГ) – редкое заболевание, на его долю приходится не более 1% всех случаев гипотиреоза. ВтГ одинаково часто диагностируется как у мужчин, так и у женщин; его распространенность в популяции варьирует от 1 : 16 000 до 1 : 100 000 населения в зависимости от возраста и этиологии [4].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клиническая картина гипотиреоза значительно варьирует в зависимости от выраженности и длительности дефицита тиреоидных гормонов, возраста пациента и наличия у него сопутствующих заболеваний. Чем быстрее развивается гипотиреоз, тем более явными проявлениями он сопровождается.
Выделяют основные проблемы, связанные с клинической диагностикой гипотиреоза:
Отсутствие специфичных симптомов;
Высокая распространенность симптомов, сходных с таковыми при гипотиреозе, но связанных с другими хроническими заболеваниями;
Отсутствие прямой зависимости между выраженностью симптомов и степенью дефицита тиреоидных гормонов.
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение.
Нередко у пациентов доминируют симптомы со стороны какой-то одной системы, поэтому у пациентов диагностируются заболевания-«маски»:
«Кардиологические»: диастолическая гипертензия, дислипидемия, гидроперикард;
«Гастроэнтерологические»: хронические запоры, желчнокаменная болезнь, хронический гепатит («желтуха» в сочетании с повышением уровня трансаминаз);
«Ревматологические»: полиартрит, полисиновит, прогрессирующий остеоартроз;
«Дерматологические»: алопеция, онихолизис, гиперкератоз;
«Психиатрические»: депрессия, деменция;
«Гинекологические»: дисфункциональные маточные кровотечения, бесплодие [3].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Рекомендация 1. Рекомендуется использовать диагностические признаки, сочетание которых позволяет установить АИТ как причину гипотиреоза: первичный гипотиреоз (явный или стойкий субклинический); наличие антител к ткани щитовидной железы и ультразвуковые признаки аутоиммунной патологии [1];
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендация 2. Рекомендуется проводить скрининг на ВтГ всем пациентам с личным или семейным анамнезом гипоталамо-гипофизарных нарушений и недостаточностей, среднетяжёлой или тяжёлой травмы головы, инсульта, краниального облучения, гемохроматоза, особенно при наличии симптомов гипотиреоза [11, 12, 13, 14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Жалобы и анамнез
Наиболее часто встречающиеся симптомы гипотиреоза: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение
При физикальном осмотре у пациентов с выраженным и длительным дефицитом тиреоидных гормонов могут быть характерные внешние проявления: отмечается общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика.
Лабораторные диагностические исследования
Рекомендация 3. Не рекомендуется определение содержания антител к ткани щитовидной железы в крови в динамике с целью оценки развития и прогрессирования АИТ [1];
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: При отсутствии хотя бы одного из перечисленных критериев диагноз АИТ носит вероятностный характер, поскольку само повышение уровня АТ-ТПО или выявленная по данным ультразвукового исследования (УЗИ) гипоэхогенность ткани ЩЖ еще не свидетельствуют об АИТ и не позволяют точно установить этот диагноз. «Классические» антитела – АТ-ТГ и АТ-ТПО выявляются у 80-90% больных АИТ. Носительство антител к ткани ЩЖ при эутиреозе требует только контроля уровня ТТГ в динамике [3].
Рекомендация 4. Для исключения гипотиреоза рекомендуется исследовать функцию щитовидной железы (исследование уровня тиреотропного гормона (ТТГ) в крови ТТГ и уровня свободного тироксина сыворотки крови (свТ4) ) на этапе планирования беременности женщинам, у которых ранее было выявлено повышение уровня антител к щитовидной железе и/или ультразвуковые признаки АИТ. У этих женщин рекомендуется контролировать уровень ТТГ в каждом триместре беременности [5, 6].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Рекомендация 5. При впервые выявленном повышении уровня ТТГ и нормальном свТ4 рекомендуется провести повторное исследование уровней ТТГ, свТ4 через 2–3 месяца, а также определение содержания АТ-ТПО [1, 3, 7, 8, 9, 10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Диагноз явного (манифестного) гипотиреоза устанавливают при повышении уровня ТТГ и снижении свободного Т4 ниже референсного интервала; диагноз субклинического гипотиреоза – при повышении уровня ТТГ и уровне свободного Т4 в пределах референсного интервала. Для подтверждения наличия у пациента стойкого субклинического гипотиреоза требуется повторное определение уровней ТТГ и свТ4 через 2-3 месяца, поскольку в ряде случаев повышение ТТГ может быть транзиторным и вызвано рядом причин: перенесённой тяжелой нетиреоидной патологией, подострым, послеродовым или «молчащим» тиреоидитом, приемом лекарственных препаратов (в т.ч. амиодарона**, лития карбоната), феноменом макроТТГ. У большинства пациентов СГ характеризуется небольшим повышением уровня ТТГ – менее 10 мЕд/л. Доля пациентов с СГ и уровнем ТТГ > 10 мЕд/л составляет около 10%. При уровне ТТГ < 10 мЕд/л эутиреоз спонтанно восстанавливается в 20–50% случаев.
Рекомендация 6. Диагноз ВтГ рекомендуется устанавливать на основании снижения уровня свТ4 в сыворотке крови ниже референсного диапазона в сочетании с неадекватно низким/низконормальным уровнем ТТГ при двукратном исследовании [15, 16].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Рекомендация 7. У взрослых, наблюдающихся по поводу гипоталамо-гипофизарных заболеваний, для диагностики ВтГ уровни свТ4 и ТТГ рекомендуется исследовать ежегодно [14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: У взрослых, за крайне редким исключением, встречается приобретенный ВтГ, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область. Так, более чем в 50% случаев причиной приобретенного ВтГ являются гормонально активные и неактивные макроаденомы гипофиза [17]. После лучевой терапии опухолей головного мозга ВтГ развивается в 65% случаев, причем произойти это может спустя годы после проведенного лечения [18, 19]. Недостаточность тропных гормонов, как правило, развивается после лучевого воздействия на аденогипофиз в суммарной дозе 20 Гр и более. Другой причиной развития ВтГ у взрослых может быть тяжелая травма головного мозга: распространенность гипотиреоза у таких пациентов составляет, по данным разных авторов, от 5 до 29%, что определяется тяжестью травмы, а также временем, прошедшим с ее момента [20, 21].
На сегодняшний день в основе диагностики ВтГ лежит одновременное определение концентрации свТ4 и ТТГ. Классическим лабораторным критерием диагностики ВтГ является сочетание низкой концентрации ТТГ и низкой концентрации свТ4 в сыворотке крови [15, 16]. Однако при ВтГ концентрация ТТГ может быть как низкой, так и нормальной и даже слегка повышенной; в этом случае определяемый ТТГ не обладает биологической активностью. Для диагностики ВтГ предпочтительно исследование уровня свТ4, определение концентрации в крови общего Т4 нецелесообразно, так как зависит от концентрации ТСГ. При снижении (с возрастом, при назначении препаратов андрогенов) или увеличении (во время беременности, при приеме эстрогенов, оральных контрацептивов) уровня ТСГ будет меняться и концентрация общего Т4, соответственно [4].
В настоящее время стимуляционный тест с ТРГ для диагностики ВтГ практически не используется, поскольку рутинные лабораторные методы позволяют достаточно точно определить уровни ТТГ и свТ4, необходимость проведения стимуляционного теста с ТРГ ограничивается только отдельными клиническими ситуациями, требующими дополнительного метода для подтверждения диагноза ВтГ.
Инструментальные диагностические исследования
Рекомендация 8. Проведение УЗИ ЩЖ целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ для подтверждения или опровержения наличия у пациента увеличения ЩЖ и/или узлового зоба[55].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: Ультразвуковые изменения, характерные для АИТ, могут появляться раньше, чем выявляется в крови повышение уровня антител (АТ) к ткани ЩЖ. Проведение УЗИ ЩЖ целесообразно при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ. Пункционная биопсия ЩЖ для подтверждения диагноза АИТ не показана. Она преимущественно проводится в рамках диагностического поиска при узловом зобе.
Иные диагностические исследования
Не требуется
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Консервативное лечение
Заместительная терапия первичного гипотиреоза у взрослых
Рекомендация 9. Всем пациентам с установленным диагнозом явный гипотиреоз рекомендуется заместительная терапия. Препаратом выбора для заместительной терапии является левотироксин натрия** [22, 23, 24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Рекомендация 10. Целью заместительной терапии первичного гипотиреоза рекомендуется считать достижение и поддержание нормального уровня ТТГ и тиреоидных гормонов в крови [1, 3]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендация 11. Препарат левотироксина натрия** рекомендуется принимать в утренние часы, натощак, не менее, чем за 30-40 минут, оптимально за 60 минут до еды [25, 26, 29].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Левотироксин натрия** является препаратом выбора заместительной терапии гипотиреоза в силу его эффективности, длительного опыта применения, высокой биодоступности, благоприятном профиле нежелательных явлений, простоте приема.
Т4 является основным гормоном, секретируемым щитовидной железой. В периферических тканях Т4 дейодируется с образованием Т3, посредством которого и реализуются эффекты тиреоидных гормонов. Желудочно-кишечная абсорбция левотироксина натрия** в таблетках находится в диапазоне 70-80% у здоровых взрослых при приеме натощак [25]. Длительный (приблизительно 7 дней) период полувыведения позволяет принимать препарат один раз в день и обеспечивает поддержание стабильного уровня как T4, так и T3 в крови [26]. При приеме препарата левотироксина натрия** натощак пик уровней T4 и свТ4 в крови достигается через 4 часа. Уровни T4 и ТТГ стабилизируются через 6 недель после начала терапии или изменения дозы [27]. На фоне монотерапии левотироксином натрия** при нормальных уровнях ТТГ и Т3 сыворотки отмечается повышение уровня Т4 [27, 28]. Соответственно, нормальные уровни Т4 и ТТГ сыворотки сопровождаются более низкими значениями Т3, чем у здоровых людей, иногда даже ниже референсного диапазона [30]. Целью заместительной терапии левотироксином натрия** при первичном гипотиреозе служит достижение и поддержание состояния эутиреоза, что определяется нормальными значениями ТТГ и Т4 в сыворотке крови [1,3]. Состояние эутиреоза определяется как нормализация показателей действия гормонов щитовидной железы и отсутствие или регресс симптомов и клинических признаков, связанных с гипотиреозом.
Рекомендация 12. При необходимости приема в утренние часы препаратов, которые могут повлиять на всасывание левотироксина натрия** (препаратов, в состав которых входят кальция карбонат, железа сульфат), рекомендуется соблюдать интервал около 4 часов [27, 34, 53].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Наиболее часто врачи сталкиваются с назначением препаратов, содержащих кальция карбонат, железа сульфат и алюминия гидроксид, которые могут существенно воздействовать на динамику уровня ТТГ. В одной из работ при одновременном приеме препарата, в состав которого входил железа сульфат в дозе 300 мг, и левотироксина натрия** через 12 недель было отмечено повышение уровня ТТГ с 1,6 до 5,5 мЕд/л. При соблюдении минимального рекомендуемого интервала, составляющего 4 часа, выраженной динамики не наблюдается. Сходные результаты были получены и при изучении влияния одновременного приема препаратов, содержащих кальция карбонат, и левотироксина натрия**: в данную работу были включены пациенты с компенсированным гипотиреозом и им был назначен препарат, в состав которого входил кальция карбонат в дозе 1200 мг, утром, одновременно с левотироксином натрия**. При добавлении препарата, содержащего кальция карбонат, отмечалось значимое повышение уровня ТТГ. После его отмены уровень ТТГ восстанавливался до исходного. Причем у 20% пациентов уровень ТТГ поднялся выше верхней границы референсного диапазона. У взрослых прием препаратов, содержащих кальция карбонат, кальция ацетат, снижает абсорбцию левотироксина натрия** на 20% [34].
Рекомендация 13. Препараты левотироксина натрия** отличаются по биодоступности, и при смене препарата рекомендуется дополнительный контроль уровня ТТГ [36, 37].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: На фармацевтическом рынке доступны препараты левотироксина натрия** разных производителей. Препараты левотироксина натрия** имеют узкий терапевтический диапазон и при этом недостаточно биоэквивалентны, что во многом связано с различной технологией их изготовления и, соответственно, разной биодоступностью. Также, при изменении технологии производства препарата, новый и старый продукты могут оказаться не биоэквивалентны. Узкий терапевтический диапазон левотироксина натрия** требует тщательного подбора его дозы, поскольку она может варьировать в зависимости от этиологии гипотиреоза, массы тела пациента, наличия сопутствующих заболеваний и приема других лекарственных препаратов. Передозировка левотироксина натрия** с развитием медикаментозного тиреотоксикоза является фактором риска фибрилляции предсердий [38] и остеопороза у женщин постменопаузального возраста [39]. Недостаточность дозы левотироксина натрия** сопровождается симптомами и проявлениями гипотиреоза.
Рекомендация 14. Терапию левотироксином натрия** рекомендуется начинать с полной или неполной заместительной дозы с постепенным ее повышением до достижения целевого уровня ТТГ [40].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Принципы начала заместительной терапии базируются преимущественно на опыте многих поколений врачей. Исследования, посвященные изучению этого вопроса, были в основном ретроспективными, проспективные работы практически не проводились. Общепринятым считается назначение сразу полной заместительной дозы (рассчитанную на массу тела) пациентам молодого и среднего возраста, в то время как пациентам старшего возраста и пациентам с сопутствующей кардиальной патологией рекомендуется начало с небольших доз, с последующим повышением под контролем ТТГ.
Когда речь идет о гипотиреозе, закономерно развивающемся после оперативного удаления щитовидной железы, т.е. в ситуации, когда у пациента еще вчера был эутиреоз (а тем более тиреотоксикоз), полная заместительная доза левотироксина натрия** должна быть назначена сразу после операции. Сходная ситуация и в случае отмены супрессивной терапии с целью проведения сцинтиграфии у пациентов, леченных по поводу высокодифференцированного рака щитовидной железы, когда гипотиреоз сохраняется достаточно непродолжительное время и полная доза левотироксина натрия** может быть назначена сразу же после проведения обследования.
Рекомендация 15. Пациентам пожилого возраста терапию левотироксином натрия** рекомендуется начинать с небольших доз с постепенным повышением под контролем уровня ТТГ. Нормальный уровень ТТГ у пожилых пациентов несколько выше, чем у лиц моложе 65 лет, т.е. в качестве целевого может быть выбран более высокий уровень ТТГ [1, 3, 41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии:В принципе пациентам старшего возраста (старше 65-70 лет) без установленных сердечно-сосудистых заболеваний или без значимых факторов сердечно-сосудистого риска терапия левотироксином натрия** может быть начата с полной заместительной дозы [40]. Однако большинство экспертов придерживаются концепции начала с небольшой дозы с постепенным повышением. Как правило, полная заместительная доза левотироксина натрия**, на которой достигается нормализация уровня ТТГ, у пациентов старшего возраста меньше, чем у молодых, что связано со снижением массы безжировой ткани [41]. Титрация дозы у пациентов этой возрастной группы особенно важна, поскольку развитие тиреотоксикоза у них сопряжено с большим риском нарушений сердечного ритма и переломов. В популяции людей пожилого возраста без патологии щитовидной железы 97,5 перцентиль ТТГ составляет 7,5 мЕд/л. И, соответственно, можно рассматривать в качестве целевого уровень ТТГ 4-6 мЕд/л для пациентов старше 70-80 лет. Хотя рандомизированных клинических исследований, посвященных изучению этого вопроса, не проводилось.
Рекомендация 16. При назначении препаратов, влияющих на метаболизм или синтез транспортных белков, рекомендуется дополнительное исследование уровня ТТГ. К таким препаратам относятся: андрогены, эстрогены, фенобарбитал**, фенитоин**, карбамазепин**, рифампицин**, сертралин** [1, 3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Среди препаратов, которые повышают уровень тироксин-связывающего глобулина (ТСГ): эстрогены, тамоксифен**. Препараты, снижающие уровень ТСГ: андрогены, большие дозы глюкокортикостероидов. Прием этих препаратов может привести к повышению или снижению потребности в левотироксине натрия**, соответственно. Следует отметить, что при использовании трансдермальных форм эстрогенов и андрогенов не отмечено значимого влияния на уровень ТТГ, поскольку при их применении нет первого прохождения препарата через печень.
Рекомендация 17. Заместительная терапия левотироксином натрия** рекомендуется повышении уровня ТТГ в крови более 10 мЕд/л, а также в случае как минимум двукратного выявления уровня ТТГ между 4 – 10 мЕд/л; у лиц старше 55 лет и при наличии сердечно-сосудистых заболеваний заместительную терапию левотироксином натрия** рекомендуется проводить при хорошей переносимости препарата и отсутствии данных о декомпенсации этих заболеваний на фоне приема препарата [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Заместительная терапия первичного гипотиреоза во время беременности
Рекомендация 19. При явном гипотиреозе во время беременности рекомендуется заместительная терапия препаратами левотироксина натрия** [42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: По данным многочисленных ретроспективных исследований и исследований случай-контроль манифестный гипотиреоз во время беременности сопряжен с неблагоприятными эффектами как для матери, так и для плода [42]. В одном из недавно опубликованных ретроспективных исследований с участием более 1000 беременных, получающих заместительную терапию левотироксином натрия**, было показано, что риск преждевременного прерывания беременности возрастает пропорционально повышению уровня ТТГ, при этом риск не выше при нормализации ТТГ [42]. Несмотря на то, что рандомизированных клинических исследований с участием беременных с явным гипотиреозом не проводилось, поскольку они не могут быть проведены с этических позиций, но имеющиеся данные однозначно свидетельствую о необходимости назначения заместительной терапии женщинам с явным гипотиреозом во время беременности. При гипотиреозе, диагностированном во время беременности, сразу необходимо назначить полную заместительную дозу левотироксина натрия**.
Рекомендация 20. У беременных с явным и субклиническим гипотиреозом (получающих или не получающих заместительную терапию), а также у женщин, относящихся к группе риска по развитию гипотиреоза (носительницы антител к ЩЖ, после гемитиреоидэктомии или получавшие в прошлом натрия йодид (131I), уровень ТТГ рекомендуется определять примерно каждые 4 недели до середины беременности и еще как минимум один раз около 30-й недели [43, 44].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Рекомендация 21. Женщинам с гипотиреозом, получающим левотироксин натрия**, при наступлении беременности необходимо увеличить дозу препарата на 20–30% [43, 44].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Рекомендация 22. После родов дозу левотироксина натрия** рекомендуется уменьшить до той, которая принималась до наступления беременности. Контрольное определение концентрации ТТГ рекомендуется провести примерно через 6 недель после родов [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: При гипотиреозе, выявленном во время беременности, женщине сразу назначается заместительная доза левотироксина натрия**, без ее постепенного увеличения. У женщины с гипотиреозом, выявленным во время беременности, может быть сложно ориентироваться на уровень ТТГ, поскольку изначально высокий ТТГ будет снижаться постепенно. Целью заместительной терапии во время беременности будет поддержание низконормального ТТГ и высоконормального уровня свТ4. Для адекватной оценки уровня свТ4 препарат левотироксина натрия** перед сдачей анализа не принимается.
Если женщина с гипотиреозом получала до беременности левотироксин натрия**, то потребность возрастает примерно к 4-6 неделям беременности. Поэтому сразу с наступлением беременности целесообразно увеличить дозу левотироксина натрия** на 20-30% [43, 44]. Доза, на которую необходимо увеличить левотироксин натрия**, зависит от этиологии гипотиреоза. При гипотиреозе, развившемся в исходе тиреоидэктомии или терапии натрия йодидом [131I], потребуется большее увеличение дозы левотироксина натрия**, чем при гипотиреозе в исходе АИТ.
После родов потребность в левотироксине натрия** сразу снижается, поэтому рекомендуется уменьшить дозу до исходной (до беременности) с последующим контролем ТТГ через 6 недель. Однако у пациенток с АИТ в дальнейшем возможно увеличение потребности в левотироксине натрия** в сравнении с исходной, до беременности, что связано с прогрессированием аутоиммунного процесса после родов [45].
Рекомендация 23. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** рекомендуется: женщинам с АТ-ТПО(+) и ТТГ > 4 мЕд/л и < 10 мЕд/л [46];
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендация 24. При субклиническом гипотиреозе во время беременности терапия левотироксином натрия** может быть рекомендована: женщинам с АТ-ТПО(+) и ТТГ > 2,5 и < 4 мЕд/л, женщинам при отсутствии АТ-ТПО, но с содержанием ТТГ > 4,0 и <10 мЕд/л [46, 47].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Заместительная терапия вторичного гипотиреоза у взрослых
Рекомендация 25. При ВтГ рекомендуется назначение заместительной терапии левотироксином натрия** [15, 16].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Рекомендация 26. У взрослых доза левотироксина натрия** при ВтГ зависит от возраста: рекомендуется доза 1,21-1,6 мкг/кг/сутки для пациентов моложе 60 лет; 1,0-1,2 мкг/кг/сутки для пациентов старше 60 лет, или для более молодых пациентов с сопутствующими сердечно-сосудистыми заболеваниями [15, 16, 54].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендация 27. У пациентов с ВтГ адекватность заместительной терапии рекомендуется оценивать спустя 6-8 недель после начала лечения по уровню свТ4, при условии забора крови до приёма ежедневной дозы левотироксина натрия** или спустя, как минимум, 4 часа после приёма препарата. Целевым рекомендуется считать уровень свТ4 выше медианы референсного диапазона [15, 16, 48, 49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендация 28. У пациентов с ВтГ начинать заместительную терапию левотироксином натрия** рекомендуется только после исключения надпочечниковой недостаточности. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикостероидов во избежание развития адреналового криза [52].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Рекомендация 29. Критерием передозировки левотироксина натрия** рекомендуется считать повышение уровня свТ4 выше или до верхней границы референсного диапазона (при условии забора крови до приёма препарата), в сочетании с клиническими проявлениями тиреотоксикоза или высоким уровнем свТ3. Признаком недостаточной дозы левотироксина натрия** рекомендуется считать погранично низкий или сниженный уровень свТ4, особенно в сочетании с повышением уровня ТТГ>1 мЕд/л и наличием симптомов гипотиреоза [50, 51].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: для лечения ВтГ используется монотерапия левотироксином натрия**. Коррекция дозы осуществляется под контролем содержания свТ4 в сыворотке крови. Молодые пациенты с ВтГ нуждаются в назначении больших доз препарата, чем пожилые. У большинства взрослых пациентов с ВтГ суточная доза составляет 1,2-1,6 мкг/кг/сутки [15, 16]. У пожилых пациентов, у пациентов с длительно существующим гипотиреозом и находящихся в группе риска по развитию сердечно-сосудистых событий, лечение левотироксином натрия** должно начинаться с меньших доз с постепенным увеличением в течение последующих недель или месяцев до достижения 1,0-1,2 мкг/кг/сутки [48]. Если сопутствующая вторичная надпочечниковая недостаточность не исключена, заместительную терапию гипотиреоза рекомендуется начинать только после назначения глюкокортикостероидов во избежание развития адреналового криза [50].
При ВтГ целью лечения служит поддержание концентрации свТ4 в верхней половине референсного диапазона. Забор крови должен проводиться до приёма левотироксина натрия** или, как минимум, спустя 4 часа после приёма препарата [51]. Целевой показатель концентрации свТ4 может быть ниже для пожилых пациентов и пациентов с тяжелыми сопутствующими заболеваниями. Эти рекомендации не подкрепляются какими-либо данными проспективных исследований; они основаны в основном на небольших ретроспективных работах.
В ряде случаев пациентам требуется коррекция дозы левотироксина натрия**. При назначении заместительной терапии эстрогенами, как правило, требуется увеличение дозы левотироксина натрия**, поскольку возрастает содержание ТСГ. При назначении заместительной терапии ГР может впервые обнаружиться ВтГ, либо потребоваться увеличение дозы левотироксина натрия** [52]. Предполагается, что ГР может ингибировать периферическое превращение T4 в T3, а также оказывать ингибирующее действие на высвобождение ТТГ.
Хирургическое лечение
Хирургических методов лечения данного заболевания не разработано
Организация оказания медицинской помощи
Госпитализация плановая. Помощь стационарная/дневной стационар.
Показания для госпитализации (плановой) в медицинскую организацию (стационар):
– нарушение функции ЩЖ, не поддающееся коррекции на амбулаторном этапе;
Показания к выписке из медицинской организации (стационара):
– стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних
условиях.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Прогноз определяется наличием у пациента сопутствующей тяжелой соматической патологии
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Реабилитационных мероприятий для данного заболевания не разработано.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактических мероприятий для данного заболевания не разработано.
Информация
Источники и литература
-
Клинические рекомендации Российской ассоциации эндокринологов
- 1. Национальное руководство «Эндокринология» Москва, «Геотар-Медиа», 2016 г; с. с. 604-616, 635-645.
2. Гарднер Д, Шобек Д. «Базисная и клиническая эндокринология» Москва, Издательство «Бином», 2011 г.; с. 304-364.
3. Фадеев В.В., Мельниченко Г. А. Гипотиреоз (руководство для врачей). М.: РКИ Соверо пресс, 2002 г., с. 58-112.
4. Киеня Т.А., Моргунова Т. Б., Фадеев В.В. Вторичный гипотиреоз у взрослых: диагностика и лечение // Клиническая и экспериментальная тиреоидология. 2019; Т. 15; №2: с. 64-72.
5. Negro R., Formoso G., Mangieri T., Pezzarossa A., Dazzi D., Hassan H. Levothyroxine treatment in euthyroid pregnant women with autoimmune thyroid disease: effects on obstetrical complications. J Clin Endocrinol Metab 2006; N. 91: с. 2587–2591.
6. Glinoer D., Riahi M., Gru¨n J.P., Kinthaert J. Risk of subclinical hypothyroidism in pregnant women with asymptomatic autoimmune thyroid disorders. J Clin Endocrinol Metab 1994; N. 79: с. 197–204.
7. Karmisholt J., Andersen S., Laurberg P. Variation in thyroid function tests in patients with stable untreated subclinical hypothyroidism. Thyroid 2008; N. 18: с. 303–308.
8. Andersen S., Pedersen K.M., Bruun N.H., Laurberg P. Narrow individual variations in serum T 4 and T 3 in normal subjects: a clue to the understanding of subclinical thyroid disease. J Clin Endocrinol Metab 2002; N. 87: с. 1068–1072. 9. Somwaru LL, Rariy CM, Arnold AM, Cappola AR. The natural history of subclinical hypothyroidism in the elderly: the cardiovascular health study. J Clin Endocrinol Metab
2012 Jun;97(6):1962-9. doi: 10.1210/jc.2011-3047.
10. Surks M. I. et al. Subclinical thyroid disease: scientific review and guidelines for diagnosis and management //Jama. – 2004. – Т. 291. – №. 2. – С. 228-238.
11. Meyerovitch J, Rotman-Pikielny P, Sherf M, Battat E, Levy Y, Surks MI. Serum thyrotropin measurements in the community: five-year follow-up in a large network of primary care physicians. Arch Intern Med. 2007 Jul 23;167(14):1533-8. doi: 10.1001/archinte.167.14.1533.
12. Neumann S., Raaka B.M., Gershengorn M.C. Constitutively active thyrotropin and thyrotropin-releasing hormone receptors and their inverse agonists. Methods Enzymol. 2010; N.485: с. 147-160.
13. Barbesino G, Sluss PM, Caturegli P: Central hypothyroidism in a patient with pituitary autoimmunity: evidence for TSH-independent thyroid hormone synthesis. J Clin Endocrinol Metab 2012; 97: 345–350.
14. Persani L. Clinical review: central hypothyroidism: pathogenic, diagnostic, and therapeutic challenges. J Clin Endocrinol Metab 2012; N. 97: с. 3068–3078.
15. Alexopoulou O,Beguin C, De Nayer P, Maiter D. Clinical and hormonal characteristics of central hypothyroidism at diagnosis and during follow-up in adult patients. Eur J Endocrinol. 2004 Jan;150(1):1-8. doi: 10.1530/eje.0.1500001.
16. Persani L, Cangiano B, Bonomi M. The diagnosis and management of central hypothyroidism in 2018. Endocr Connect. 2019 Feb;8(2):R44-R54. doi: 10.1530/EC-18-0515.
17. Grunenwald S., Caron P. Central hypothyroidism in adults: better understanding for better care. Pituitary. 2015; N. 18(1): с. 169-175.
18. Constine L.S., Woolf P.D., Cann D., Mick G., McCormick K., Raubertas R.F., Rubin P. Hypothalamic-pituitary dysfunction after radiation for brain tumors. N Engl J Med. 1993; N. 328(2): с. 87-94.
19. Snyder P.J., Fowble B.F., Schatz N.J., Savino P.J., Gennarelli T.A. Hypopituitarism following radiation therapy of pituitary adenomas. Am J Med. 1986; N. 81(3): с. 457-462.
20. Fernandez-Rodriguez E., Bernabeu I., Castro A.I., Casanueva F.F. Hypopituitarism after traumatic brain injury. Endocrinol Metab Clin North Am. 2015; N.44(1): с. 151-159.
21. Krewer C., Schneider M., Schneider H.J., Kreitschmann-Andermahr I., Buchfelder M., Faust M., Berg C., Wallaschofski H., Renner C., Uhl E., Koenig E., Jordan M., Stalla G.K., Kopczak A.. Neuroendocrine disturbances one to five or more years after traumatic brain injury and aneurysmal subarachnoid hemorrhage: data from the German database on hypopituitarism. J Neurotrauma. 2016; N. 33(16): с. 1544-1553.
22. Brent G.A. Mechanisms of thyroid hormone action. J Clin Invest. 2012; N. 122(9): с. 3035-3043.
23. Dow K.H., Ferrell B.R., Anello C. Quality-of-life changes in patients with thyroid cancer after withdrawal of thyroid hormone therapy. Thyroid. 1997; N.7(4): с. 613-619.
24. Mandel SJ, Brent GA, Larsen PR Levothyroxine therapy in patients with thyroid disease. Ann Intern Med. 1993; N. 119(6): с. 492-502.
25. Benvenga S, Bartolone L, Squadrito S, Lo Giudice F, Trimarchi F. Delayed intestinal absorption of levothyroxine. Thyroid. 1995 Aug;5(4):249-53. doi: 10.1089/thy.1995.5.249.
26. Perez CL, Araki FS, Graf H, de Carvalho GA. Serum thyrotropin levels following levothyroxine administration at breakfast. Thyroid. 2013 Jul;23(7):779-84. doi: 10.1089/thy.2012.0435.
27. Singh N, Singh PN, Hershman JM Effect of calcium carbonate on the absorption of levothyroxine.JAMA. 2000 Jun 7;283(21):2822-5. doi: 10.1001/jama.283.21.2822.
28. Ross D.S. Serum thyroid-stimulating hormone measurement for assessment of thyroid function and disease. Endocrinol Metab Clin North Am. 2001; N. 30(2): с. 245-264.
29. Wenzel K.W., Kirschsieper H.E. Aspects of the absorption of oral L-thyroxine in normal man. Metabolism. 1977 Jan;26(1):1-8. doi: 10.1016/0026-0495(77)90121-4.
30. Woeber K.A. Levothyroxine therapy and serum free thyroxine and free triiodothyronine concentrations. J Endocrinol Invest. 2002; Vol. 25(2): с. 106-109.
31. Benvenga S., Bartolone L., Pappalardo M.A., Russo A., Lapa D., Giorgianni G., Saraceno G., Trimarchi F. Altered intestinal absorption of L-thyroxine caused by coffee. Thyroid. 2008; N.18(3): с. 293-301.
32. Liel Y., Harman-Boehm I., Shany S. Evidence for a clinically important adverse effect of fiber-enriched diet on the bioavailability of levothyroxine in adult hypothyroid patients. J Clin Endocrinol Metab. 1996; N.81(2): с. 857-859.
33. Perez C.L., Araki F.S., Graf H., de Carvalho G.A. Serum thyrotropin levels following levothyroxine administration at breakfast. Thyroid. 2013; N. 23: с. 779-784.
34. Zamfirescu I, Carlson HE Absorption of levothyroxine when coadministered with various calcium formulations. Thyroid. 2011 May;21(5):483-6. doi: 10.1089/thy.2010.0296. 35. Shakir KM, Chute JP, Aprill BS, Lazarus AA Ferrous sulfate-induced increase in requirement for thyroxine in a patient with primary hypothyroidism. South Med J. 1997 Jun;90(6):637-9. doi: 10.1097/00007611-199706000-00011.
36. Mayor G.H., Orlando T., Kurtz N.M. Limitations of Levothyroxine Bioequivalence Evaluation: Analysis of An Attempted Study. American journal of therapeutics Am J Ther. 1995; N. 2(6): с. 417-432.
37. Eisenberg M., Distefano J.J. TSH-based protocol, tablet instability, and absorption effects on L-T4 bioequivalence. Thyroid 2009; N. 19(2): c. 103-110.
38. Biondi B., Palmieri .EA., Lombardi G., Fazio S. Effects of subclinical thyroid dysfunction on the heart // Ann. Intern. Med. 2002. V. 137 P. 904–914.
39. Paul T.L., Kerrigan J., Kelly A.M. et al. Long-term thyroxine therapy is associated with decreased hip bone density in premenopausal women // JAMA. 1988. V. 259. P. 3137–3141.
40. Roos A, Linn-Rasker SP, van Domburg RT, Tijssen JP, Berghout A 2005 The starting dose of levothyroxine in primary hypothyroidism treatment: a prospective, randomized, double-blind trial. Archives of internal medicine 165:1714-1720.
41. He Q, Heo M, Heshka S, Wang J, Pierson RN, Jr., Albu J, Wang Z, Heymsfield SB, Gallagher D 2003 Total body potassium differs by sex and race across the adult age span. The American journal of clinical nutrition 78:72-77.
42. Taylor PN, Minassian C, Rehman A et al. 2014 TSH levels and risk of miscarriage in women on longterm levothyroxine: a community-based study. J Clin Endocrinol Metab 99:3895–3902.
43. Alexander EK, Marqusee E, Lawrence J et al. 2004 Timing and magnitude of increases in levothyroxine requirements during pregnancy in women with hypothyroidism. N Engl J Med 351:241–249.
44. Yassa L, Marqusee E, Fawcett R, Alexander EK 2010 Thyroid hormone early adjustment in pregnancy (the THERAPY) trial. J Clin Endocrinol Metab 95:3234–3241.
45. Galofre JC, Haber RS, Mitchell AA, et al. 2010 Increased postpartum thyroxine replacement in Hashimoto’s thyroiditis. Thyroid 20:901–908.
46. Nazarpour S, Ramezani Tehrani F, Simbar M, Tohidi M, Alavi Majd H, Azizi F. Effects of levothyroxine treatment on pregnancy outcomes in pregnant women with autoimmune thyroid disease. Eur J Endocrinol. 2017 Feb;176(2):253-265. doi: 10.1530/EJE-16-0548. .
47. Nazarpour S, Ramezani Tehrani F, Simbar M, Tohidi M, Minooee S, Rahmati M, Azizi F. Effects of Levothyroxine on Pregnant Women With Subclinical Hypothyroidism, Negative for Thyroid Peroxidase Antibodies. J Clin Endocrinol Metab. 2018 Mar 1;103(3):926-935. doi: 10.1210/jc.2017-01850.
48. Slawik M, Klawitter B, Meiser E et al. Thyroid hormone replacement for central hypothyroidism: a randomized controlled trial comparing two doses of thyroxine (T4) with a combination of T4 and triiodothyronine. J Clin Endocrinol Metab 2007; 92: 4115–4122.
49. Koulouri O, Auldin MA, Agarwal R et al. Diagnosis and treatment of hypothyroidism in TSH deficiency compared to primary thyroid disease: pituitary patients are at risk of under-replacement with levothyroxine. Clin Endocrinol 2011; 74: 744–749.
50. Persani L, Brabant G, Dattani M, et al. European Thyroid Association (ETA) Guidelines on the Diagnosis and Management of Central Hypothyroidism. Eur Thyroid J 2018 Oct;7(5):225-237. doi: 10.1159/000491388. Epub 2018 Jul 19.
51. Leger J, Olivieri A, Donaldson M et al. European Society for Paediatric Endocrinology consensus guidelines on screening, diagnosis, and management of congenital hypothyroidism. Horm Res Paediatr 2014; 81: 80–103.
52. Agha A, Walker D, Perry L, et al. Unmasking of central hypothyroidism following growth hormone replacement in adult hypopituitary patients. Clin Endocrinol (Oxf). 2007;66(1):72-77. doi: http://doi.org/10.1111/j.1365-2265.2006.02688.x.
53. Campbell N. R. C. et al. Ferrous sulfate reduces thyroxine efficacy in patients with hypothyroidism //Annals of Internal Medicine. – 1992. – Т. 117. – №. 12. – С. 1010-1013.
54. Persani L., Cangiano B., Bonomi M. The diagnosis and management of central hypothyroidism in 2018 //Endocrine connections. – 2019. – Т. 8. – №. 2. – С. R44-R54.
55. Raber W. et al. Thyroid ultrasound versus antithyroid peroxidase antibody determination: a cohort study of four hundred fifty-one subjects //Thyroid. – 2002. – Т. 12. – №. 8. – С. 725-731.
- 1. Национальное руководство «Эндокринология» Москва, «Геотар-Медиа», 2016 г; с. с. 604-616, 635-645.
Информация
Список сокращений
АИТ – аутоиммунный тиреоидит
АТ – антитела
АТФ – аденозинтрифосфат
ВтГ – вторичный гипотиреоз
свТ4 – свободный тироксин
свТ3 – свободный трийодтиронин
ТТГ – тиреотропный гормон
ТРГ – тиреотропин рилизинг гормон
Т4 – тироксин
Т3 – трийодтиронин
СГ – субклинический гипотиреоз
АТ-ТПО – антитела к тиреопероксидазе
УЗИ – ультразвуковое исследование
левотироксин натрия** – препарат левотироксина натрия**
мкг – микрограмм
ЩЖ – щитовидная железа
Гипотиреоз – дефицит тиреоидных гормонов в организме.
Первичный гипотиреоз – гипотиреоз, развившийся вследствие поражения (деструкции) самой щитовидной железы.
Манифестный гипотиреоз – повышенный уровень ТТГ при одновременном снижении свободного Т4 ниже референсного интервала.
Субклинический гипотиреоз – повышенный уровень ТТГ при уровне свободного Т4 в пределах референсного интервала.
Вторичный гипотиреоз – клинический синдром, развивающийся вследствие недостаточной продукции тиреотропного гормона (ТТГ) при отсутствии первичной патологии самой щитовидной железы (ЩЖ), которая бы могла привести к снижению ее функции.
Аутоиммунный тиреоидит; синонимы: лимфоцитарный тиреоидит, хронический тиреоидит – это органоспецифическое аутоиммунное заболевание, приводящее к развитию гипотиреоза вследствие деструкции ткани щитовидной железы через активацию Т- и В-клеточного иммунитета с образованием аутоантител к тиреоидной ткани.
Критерии оценки качества медицинской помощи

Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Дедов И.И., профессор, академик РАН, Москва
Мельниченко Г.А., профессор, академик РАН, Москва
1. Фадеев В.В., профессор, член-корреспондент РАН, Москва
2. Моргунова Т.Б., к.м.н., Москва
Авторы клинических рекомендаций декларируют отсутствие конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. врач-эндокринолог;
2. врач общей практики (семейный врач);
3. врач-терапевт;
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)

Таблица 4. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)

Таблица 5. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
1. Порядок оказания медицинской помощи по профилю «эндокринология» (Приказ Министерства здравоохранения Российской Федерации от 12 ноября 2012 г. № 899н).
2. Приказ Минздрава России от 09.11.2012 N 735н “Об утверждении стандарта первичной медико-санитарной помощи при первичном гипотиреозе” (Зарегистрировано в Минюсте России 17.01.2013 N 26567)
Приложение Б. Алгоритмы действий врача
Схема 1: Лабораторная диагностика гипотиреоза

Схема 2: Диагностика и лечение гипотиреоза во время беременности

Приложение В. Информация для пациента
Гипотиреоз – это состояние, при котором щитовидная железа вырабатывает недостаточное количество гормонов. Гормоны щитовидной железы необходимы для всех без исключения органов, тканей и клеток, поэтому гипотиреоз может проявиться многообразными нарушениями, которые нередко схожи с другими заболеваниями.
Как часто встречается гипотиреоз?
Гипотиреоз – это частое заболевание. Оно встречается у 1–10% взрослых людей. В 8–10 раз чаще он обнаруживается у женщин, при этом его распространённость прогрессивно нарастает с возрастом у лиц обоего пола.
Какие причины возникновения гипотиреоза?
Гипотиреоз развивается в результате разрушения клеток щитовидной железы, которые вырабатывают гормон тироксин (Т4), при этом для развития гипотиреоза должно быть разрушено большинство этих клеток. Наиболее часто гипотиреоз развивается вследствие аутоиммунного тиреоидита. Аутоиммунный тиреоидит – это аутоиммунное поражение щитовидной железы, при котором иммунная система действует против клеток щитовидной железы. В результате в щитовидной железе развивается воспаление, вследствие которого щитовидная железа разрушается и перестаёт вырабатывать достаточно Т4. Это разрушение в большинстве случаев происходит медленно – много лет и даже десятилетий. В крови у большинства пациентов с аутоиммунным тиреоидитом обнаруживаются антитела к щитовидной железе – белки, участвующие в развитии этого заболевания. Также гипотиреоз может развиваться вследствие других причин; нередко причинами гипотиреоза являются операции на щитовидной железе, терапия натрия йодидом [131I].
Как проявляется и чем опасен гипотиреоз?
При гипотиреозе происходит нарушение всех обменных процессов в организме. Нарушается сердечная деятельность, работа нервной системы, желудка, кишечника, почек, печени и половой системы. Гипотиреоз может проявиться нарушением работы любого органа и системы.
Наиболее типичными проявлениями гипотиреоза, при наличии которых необходима оценка функции ЩЖ, являются:
Общие симптомы: слабость, утомляемость, прибавка веса, зябкость, снижение аппетита, отёчность и задержка жидкости, появление охриплости голоса, мышечные судороги, сухость кожи и появление лёгкого желтушного оттенка, повышенная ломкость волос, анемия.
Нервная система: сонливость, снижение памяти и скорости мыслительных процессов, невозможность сосредоточиться, снижение слуха, депрессия.
Сердечно-сосудистая система: замедление пульса, повышение диастолического давления, выпот в полости перикарда, повышенный уровень холестерина в крови.
Желудочно-кишечный тракт: желчнокаменная болезнь и дискинезия желчных путей, повышение уровня печёночных ферментов, хронические запоры и склонность к ним.
Половая система: любые нарушения менструального цикла, бесплодие, нарушение эрекции у мужчин, самопроизвольное прерывание беременности.
Как устанавливается диагноз гипотиреоза?
Диагноз гипотиреоза устанавливается на основании уровня тиреотропного гормона (ТТГ). Это наиболее важный тест для диагностики любых нарушений щитовидной железы. Наличие нормального уровня ТТГ практически полностью исключает нарушение функции щитовидной железы. При гипотиреозе уровень ТТГ будет повышен. При необходимости дополнительно определяют уровень свободного тироксина (свТ4): при явном гипотиреозе уровень свТ4 понижен, при субклиническом гипотиреозе свТ4 в пределах нормальных значений.
Кому целесообразно определять уровень ТТГ с целью исключения/подтверждения гипотиреоза?
женщинам старше 40 лет;
женщинам в послеродовом периоде (через 6 месяцев),
при наличии симптомов, характерных для гипотиреоза;
при повышении уровня холестерина в крови;
если в прошлом было какое-то заболевание щитовидной железы (любое);
если в прошлом проводилась лучевая терапия на область головы и/или шеи;
при приёме таких препаратов, как лития карбонат и амиодарон**;
пациентам с такими заболеваниями как хроническая надпочечниковая недостаточность, сахарный диабет 1 типа; пернициозная анемия; ревматоидный артрит; системная красная волчанка (по сути, любые аутоиммунные заболевания);
у прямых родственников было (есть) заболевание щитовидной железы;
при увеличении щитовидной железы.
Пациентам с явным гипотиреозом назначается заместительная терапия. Доза препарата для заместительной терапии подбирается индивидуально. Основным параметром, который свидетельствует о правильности приёма препарата, является уровень ТТГ в крови – он должен поддерживаться в пределах нормальных значений. После того как пациенту с гипотиреозом был впервые назначен препарат для заместительной терапии, первое контрольное определение уровня ТТГ проводится не раньше, чем через 2–3 месяца, поскольку нормализация этого показателя происходит достаточно долго.
Вопрос о необходимости лечения субклинического гипотиреоза решается также индивидуально.
Как долго нужно принимать препарат для заместительной терапии?
В большинстве случаев разрушение щитовидной железы, приводящее к развитию гипотиреоза, необратимо. Важным исключением из этого правила является гипотиреоз, который впервые развился у женщин на протяжении первого года после родов. Такой гипотиреоз примерно в 50–80% случаев носит временный характер.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Не требуется.
Прикреплённые файлы
Мобильное приложение “MedElement”

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
