Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
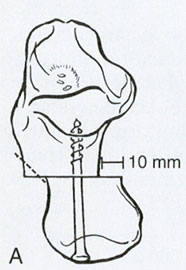
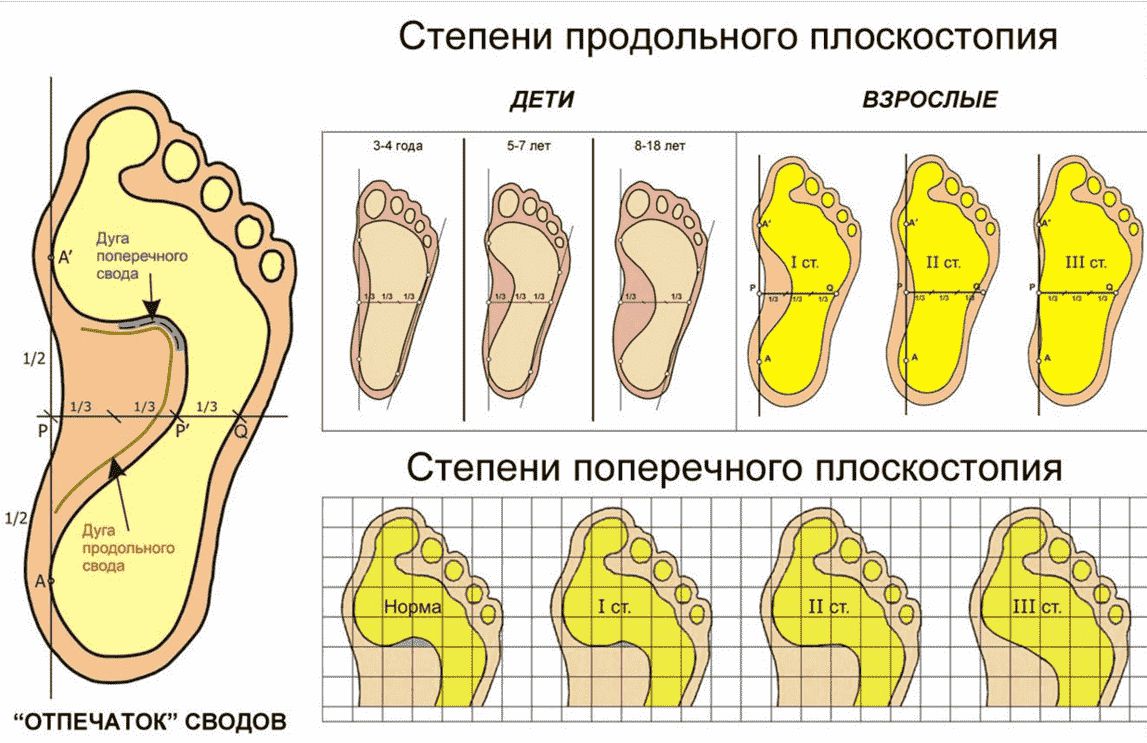
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
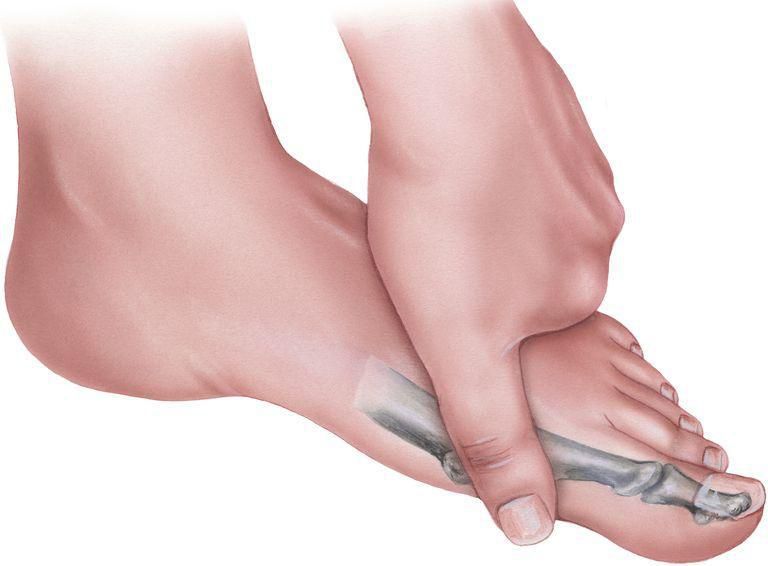
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
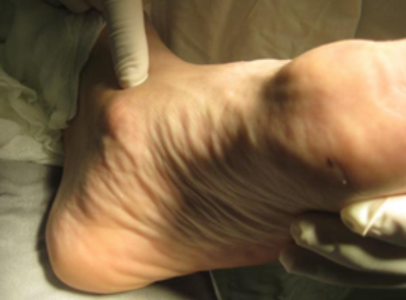
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:
Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
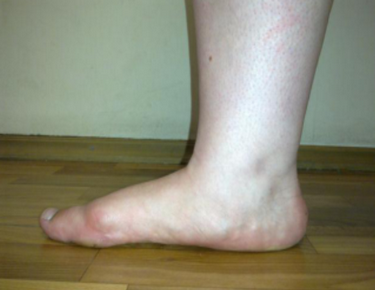
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
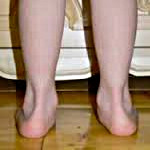
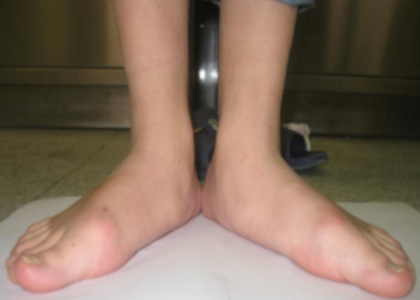
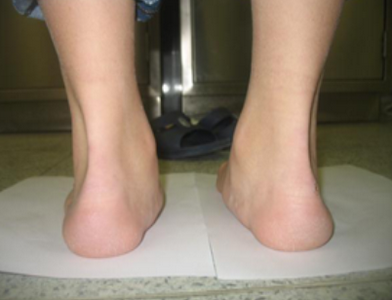
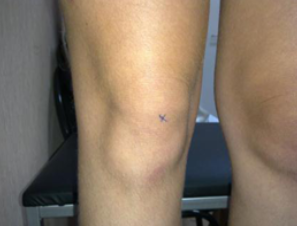
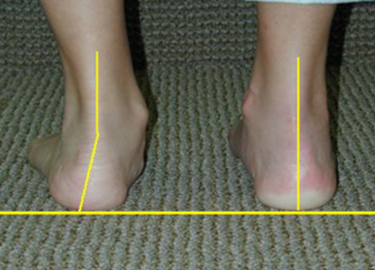
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:
Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:
К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:
Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
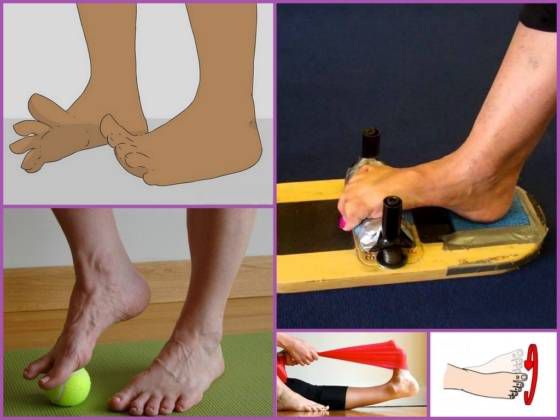
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.
Это существенно снижает качество жизни и даже может стать причиной развития артроза голеностопных, коленных, тазобедренных суставов, а также заболеваний, искривлений позвоночника. Поэтому важно не только своевременно диагностировать плоско-вальгусную деформацию стопы, но и сразу же начинать лечение. Это позволит остановить прогрессирование патологии. Но на последних стадиях развития исправить ситуацию можно будет только хирургическим путем.
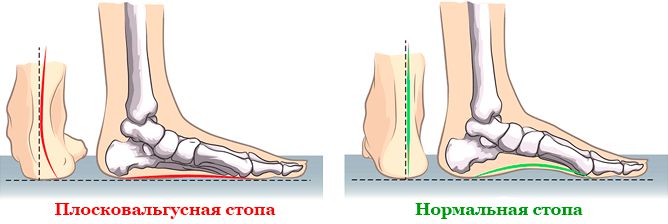
Что такое плоско-вальгусная деформация стопы
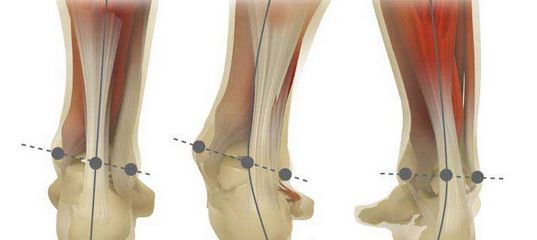
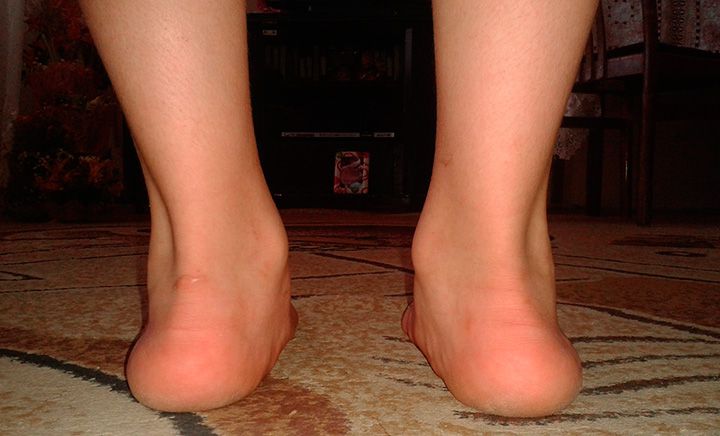
Плоско-вальгусной деформацией стопы называют изменение в строение стопы, при котором происходит уменьшение величины ее продольного свода на фоне нарушения функции сухожилия задней большеберцовой мышцы. В результате происходит искривление оси стопы. Это сопровождается опущением ее среднего отдела и разворотом пятки наружу с примыканием ее внутренней части к опорной поверхности. Другими словами, стопа заваливается вовнутрь, уплощается, а в тяжелых случаях наблюдается и Х-образное искривление голеней. Это можно заметить по наличию достаточно большого расстояния между пятками при занятии положения стоя с соприкасающимися между собой лодыжками.
По данным разных авторов, подобная проблема присутствует у 15—58% людей.
Плоско-вальгусная деформация стопы чревато не только возникновением выраженного косметического недостатка, но и развитием ряда осложнений. Это:
- Бурсит – воспаление синовиальных сумок суставов стопы. Это сопровождается покраснением кожи в проекции пораженного сустава, отечностью, болями, склонными усиливаться при механическом воздействии.
- Артроза – дегенеративно-дистрофических изменений в хрящевой ткани, сопровождающихся ее истончением и возникновением постепенно усиливающихся болей. Впоследствии наблюдается образование остеофитов на суставных поверхностях костей вплоть до их срастания между собой и обездвиживания сустава. При плоско-вальгусной деформации стопы артроз может поражать не только суставы стопы, но и голеностопные, коленные и тазобедренные суставы.
- Пяточная шпора – следствие чрезмерного растяжения плантарной фасции и образования на стороне пяточной кости выступа, что приводит к возникновению резких болей в области пятки при ходьбе. Нередко это сопровождается воспалением ахилового сухожилия.
- Остеохондроз – дегенеративно-дистрофические изменения в межпозвоночных дисках, что приводит к уменьшению их высоты и создает предпосылки для образования протрузий и межпозвоночных грыж.
- Искривление позвоночника – может проявляться углублением физиологических изгибов (кифозов, лордозов) или развитием сколиотической деформации.
Причины

Центральным звеном в развитии заболевания является поворот (ротация) таранной кости в горизонтальной и сагиттальной плоскости. Это приводит к изменению точек опоры стопы и уплощению ее сводов. Этому может способствовать достаточно много факторов, но они крайне редко наблюдаются изолировано. Чаще всего причины плоско-вальгусной деформации стопы кроются в сочетанном действии ряда причин. Поэтому заболевание может становиться следствием:
- врожденных нарушений соединительной ткани;
- прогрессирования плоскостопия любого типа;
- травм нижних конечностей, в особенности костей и связок стоп;
- остеопороза, т. е. заболевания, сопровождающегося снижением содержания кальция в костях, что приводит к повышению их хрупкости;
- нарушений гормонального фона, обусловленных эндокринными заболеваниями, в частности сахарным диабетом, гипотиреозом, а также физиологическими изменениями при беременности и менопаузе;
- наличия лишнего веса и особенно ожирения, что обусловлено повышением нагрузки на стопу и перерастягиванием мышц и связок;
- неврологических нарушений, в том числе полиомиелита, ДЦП;
- рахита;
- чрезмерной нагрузки на стопы, обусловленной необходимостью подолгу стоять, ходить или заниматься тяжелым физическим трудом;
- ношения неправильно подобранной обуви, т. е. чрезмерно узкой и/или на высоком каблуке, что приводит к нарушению распределения нагрузки на стопу;
- аномалий развития стопы.
При наличии врожденных аномалий развития, а также наследственно обусловленной гиперэластичности стопы плоско-вальгусные стопы могут обращать на себя внимание практически сразу после рождения ребенка. Но чаще патология диагностируется, когда малыш начинает ходить. Нередко в таких ситуациях нарушения быстро усугубляются в результате выбора неправильной обуви, недостаточной физической активности или наоборот чрезмерной и несоответствующей возрасту.
В большинстве случаев плоско-вальгусная деформация стопы формируется еще в детстве. Если в этот период нарушение не было замечено и не скорректировано, заболевание остается с человеком и в дальнейшем склонно прогрессировать при создании благоприятных условий. У взрослых плоско-вальгусная деформация стопы чаще всего усугубляется во время беременности или на фоне набора массы тела, что обычно сопряжено с малоподвижным образом жизни.
Симптомы плоско-вальгусной деформации стопы
Для плоско-вальгусной деформации стопы характерно постепенное нарастание интенсивности симптомов. Поэтому если изначально патология проявляется лишь незначительным дискомфортом, то на поздних стадиях ее проявления могут стать препятствием для ведения активного образа жизни или даже существенно осложнять просто передвижение. Для заболевания характерны:
- боли в стопе, особенно в заднем отделе, усиливающиеся после длительного стояния, ходьбы или физической работы;
- отечность лодыжек;
- повышение утомляемости при ходьбе;
- уплотнение, образование натоптышей, мозолей и болезненность кожи в области головок малых плюсневых костей, усугубляющаяся при ношении обуви на каблуке и длительных физических нагрузках;
- Х-образное искривление голеней, что со временем приводит к появлению болей в коленях;
- смещение первого пальца стопы, постепенно приводящее к изменениям в других пальцев (Hallux valgus);
- нарушения походки.
Иногда у пациентов обнаруживается добавочная сесамовидная кость в области расположения ладьевидной кости.
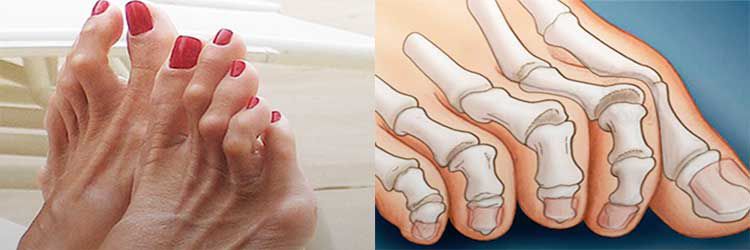
Плоско-вальгусная деформация стопы повышает вероятность врастания ногтя большого пальца. А его отклонение в сторону при сильном искривлении провоцирует изменение формы остальных пальцев. В результате они искривляются, приобретают форму когтей, а суставы утолщаются. Это называют молоткообразной деформацией.
При этом в области плюснефалангового сустава также наблюдается разрастание сустава с образованием на его боковой поверхности костной мозоли, называемой в народе шишкой или косточкой. Это приводит к возникновению затруднений при выборе обуви, делает дискомфортным ношение уже имеющейся.
Степени деформации
В течении плоско-вальгусной деформации стопы выделяют 4 стадии, каждая из которых сопровождается определенным набором симптомов. Это:
- 1 стадия – в стопе еще отсутствуют костные деформации, но уже иногда возникают боли в области сухожилия задней большеберцовой мышцы, особенно после продолжительного стояния или ходьбы. Это может осложняться тендовагинитом, т. е. воспалением сухожилия задней большеберцовой мышцы. А угол постановки пятки по отношению к оси голени составляет не более 10—15°.
- 2 стадия – наблюдается мягкая деформация стопы с выведением пяточной кости на 15—20°. При этом в состоянии покоя, т. е. когда человек лежит, стопы приобретают нормальную форму. Поскольку еще отсутствует жестко закрепленная деформация, на этом этапе весьма эффективным методом лечения выступает лечебный массаж. Но это не устраняет необходимости в других средствах консервативной терапии.
- 3 стадия – деформация стопы уже становится фиксированной. При этом суставы заднего отдела стопы уже не поддаются пассивным движениям. Угол установки пятки по отношению к оси голени равен 20—30°.
- 4 стадия – стопа сильно деформирована, полностью плоская, изменяется ось голеностопного сустава. При выполнении рентгена и оценке снимков виден боковой наклон таранной кости. Подобное то является прямым признаком несостоятельности дельтовидной связки. Отклонение пятки от оси голени равно 30° и более.
Также выделяют степени плоскостопия. Для их диагностики измеряется угол продольного свода и межплюсневый угол по рентгенографическим снимкам, а также высота свода в миллиметрах.
Патология склонна прогрессировать, причем особенно быстро под воздействием отрицательно сказывающихся на состоянии стопы факторов (ожирение, частый подъем и перенос тяжелых предметов, длительное стояние, неправильная обувь и пр.).
Диагностика
При возникновении признаков плоско-вальгусной деформации стопы важно как можно раньше обратиться к ортопеду. И хотя диагностировать заболевание можно уже на основании результатов осмотра, врач всегда пристальное внимание уделяет анамнезу заболевания и жизни пациента. Полученные в ходе опроса данные предоставляют в распоряжение врача важную информацию, благодаря которой не только удастся установить причины возникновения деформации, но и составить оптимальный план лечения.
Пристальное внимание обращается на симптомы заболевания, условия их возникновения, особенности прогрессирования. Ортопед обязательно уточняет характер болей, их локализацию и продолжительность, наличие неврологических нарушений, присутствие ограничений физических нагрузок и т. д.
После этого обязательно проводится ортопедический осмотр. В рамках него врач оценивает подвижность суставов предплюсны, прося пациента приподняться на цыпочки, совершая пассивные движения и проводя другие тесты. Также ортопед оценивает состояние:
- сосудов нижних конечностей;
- кожи стоп и голеней, ее температуру, характер распределения волосяного покрова;
- чувствительности обеих стоп и голеней;
- тонус мышц нижних конечностей.
Все это помогает определить возможные причины и последствия развития плоско-вальгусной деформации стоп. Это позволяет подобрать наиболее эффективную тактику лечения, которое будет направлено на устранение всех имеющихся нарушений.
Также при диагностике плоско-вальгусной деформации стоп обязательно назначаются инструментальные и лабораторные методы исследования для точного определения степени изменений в стопе и уточнения характера требуемых терапевтических мер. Это:
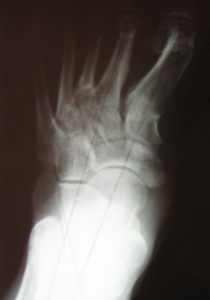
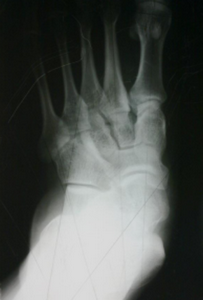
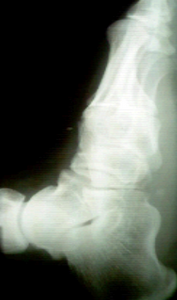
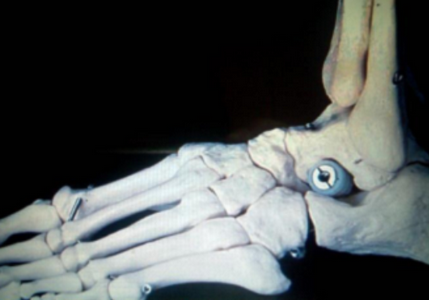
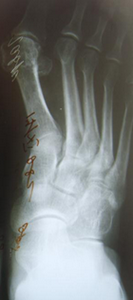
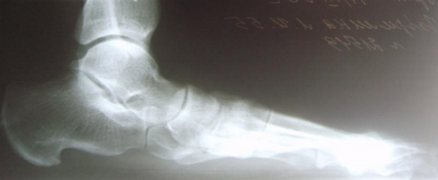
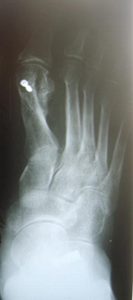
- рентген стоп в 3-х проекциях;
- плантография;
- подометрия;
- ОАК и ОАМ;
- УЗИ суставов.

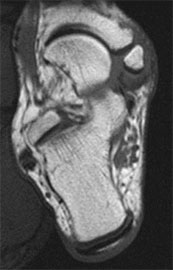
В сложных диагностических случаях могут назначаться КТ или МРТ. Это современные методы исследований костей и мягких тканей соответственно, предоставляющие максимально точные и подробные данные об их состоянии.
Консервативное лечение плоско-вальгусной деформации стопы
Практически всегда лечение плоско-вальгусной деформации стопы начинают с назначения консервативной, т. е. безоперационной терапии. Только на 3—4 стадии заболевания пациентам может сразу же рекомендоваться хирургическое вмешательство.
Итак, консервативное лечение плоско-вальгусной стопы всегда носит комплексный характер. Оно заключается в:
- использовании индивидуальных ортопедических стелек;
- ношении удобной или ортопедической обуви;
- медикаментозном лечении;
- ЛФК;
- лечебном массаже;
- кинезиотейпировании;
- физиотерапии.
Дополнительно пациентам будет рекомендовано принять меры для снижения веса, если присутствуют признаки ожирения, а также отказаться от ношения тесной обуви и имеющей высокий каблук. С момента диагностирования плоско-вальгусной деформации стопы следует выбирать и носить только удобную обувь с достаточно широким носком и удобным широким каблуком высотой до 3 см. Она обязательно должна быть изготовлена из натуральных материалов и не сдавливать ногу.
Обувь на абсолютно плоской подошве по типу балеток, кроксов или угги также противопоказаны.
Все эти методы направлены на устранение симптомов, повышение качества жизни больных и остановку прогрессирования деформации. Но полностью вылечить плоско-вальгусную стопу с их помощью можно только при диагностировании нарушения на 1-й стадии у детей.
При вальгусной деформации 1 пальца стопы может назначаться ношение специальных ортезов, отводящих его в правильное положение.

Все пациенты должны понимать, что на течении плоско-вальгусной деформации стоп отрицательно сказываются:
- курение;
- присутствие хронических заболеваний, снижающих иммунитет;
- нарушения рекомендаций врача, касательно физического режима, выбора обуви и т. д.;
- переохлаждение и перегревание;
- наличие других ортопедических нарушений, отрицательно сказывающихся на биомеханике стоп;
- остеопороз;
- инфекционные заболевания.
Поэтому пациентам стоит избегать воздействия этих факторов для повышения эффективности проводимой терапии. При этом если спустя 3 месяца после начала консервативного лечения и выполнения всего назначенного врачом комплекса мероприятий у больных сохраняются боли и отсутствует положительная динамика, это может быть поводом для рассмотрения вопроса о проведении операции.
Индивидуальные ортопедические стельки и обувь
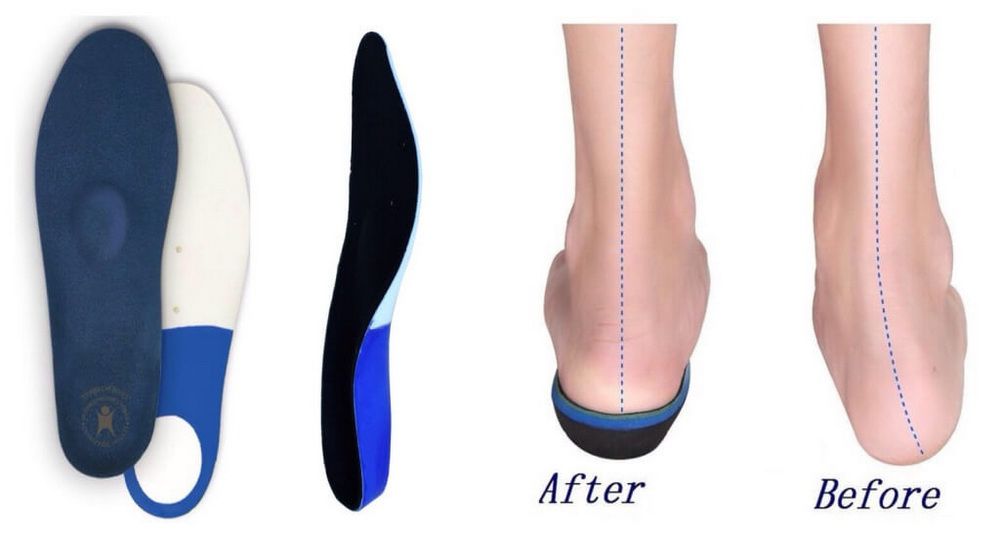
При диагностировании плоско-вальгусной деформации стопы любой степени пациентам обязательно назначается ношение индивидуально изготовленных ортопедических стелек. Их следует вкладывать в обычную обувь вместо тех, что шли с ней в комплекте, а на более поздних стадиях развития патологии – в специальную ортопедическую.
Благодаря тому что они изготавливаются в соответствии с особенностями строения отдельно левой и правой стоп пациента, они позволяют придать им обеим максимально правильное с точки зрения анатомии положение. Это является залогом восстановления нормальной биомеханики движений, устранения усталости ног, отечности и болей. Кроме того, они восстанавливают нормальную ось суставов, что позволяет значительно снизить риск развития осложнений.
Обычные ортопедические стельки серийного производства при плоско-вальгусной деформации стопы не используются.
Таким образом, индивидуальные ортопедические стельки помогают правильно распределить нагрузку на стопу. Это приводит к тренировке чрезмерно расслабленных мышц и расслаблению перенапряженных, т. е. воздействует непосредственно на первопричину развития плоскостопия.
В первые дни ходить с ортопедическими стельками нужно по 2—3 часа. Это обусловлено тем, что изначально они будут вызывать дискомфорт, так как ноге требуется снова перестраиваться на правильное положение. Постепенно длительность ношения стелек увеличивают, доводя до максимально возможного. В большинстве случаев пациенты привыкают к ним и могут без проблем находиться в них в течение всего дня через 2 недели.
При деформации, снашивании стелек их следует заменить новыми. Для этого снова потребуется обратиться к ортопеду, который снимет индивидуальные замеры и передаст их на производство со своими комментариями.
Медикаментозная терапия
Медикаментозная терапия при отсутствии осложнений плоско-вальгусной деформации стопы носит симптоматический характер. Другими словами она направлена на уменьшение выраженности болей. С этой целью пациентам рекомендуют эпизодическим использовать препараты группы НПВС в виде средств для внутреннего применения или мазей, гелей, кремов. Они помогут быстро купировать боль и улучшить самочувствие.
Также медикаментозная терапия назначается при возникновении нежелательных последствий плоско-вальгусной стопы. Она может заключаться в назначении:
- кортикостероидов – используются для купирования выраженного воспалительного процесса, характерного для бурсита и пр.;
- средств, улучшающих кровообращение – назначаются при застойных процессах в стопе и возникновении признаков варикозного расширения вен;
- хондропротекторов – назначаются при возникновении дегенеративно-дистрофических изменений в суставах и пр.
ЛФК
Лечебная физкультура является неотъемлемым компонентом лечения плоско-вальгусной деформации стоп. Она направлена на укрепление задней и передней большеберцовых мышц, перонеальной группы мышц и икроножных.
Для каждого пациента комплекс необходимых упражнений подбирается индивидуально с учетом степени патологических изменений, возраста и других факторов. Как правило, назначаются упражнения следующего характера:
- катание любого предмета цилиндрической или круглой формы по полу, например, скалки или мячика;
- хождение на носках, а затем на наружных отделах стоп;
- подъем по наклонной доске;
- работа на велотренажере или велосипеде босиком;
- захват и подъем мелких предметов с пола пальцами ног;
- захват и складывание гармошкой газеты или полотенца пальцами ног;
- выполнение скользящих движений стопой одной ноги по голени другой;
- сидение в позе «по-турецки» и вставание из нее.
Очень хорошо на состояние стоп влияет плавание. Поэтому при наличии у больного возможности ему рекомендуется как минимум 2—3 раза в неделю посещать бассейн.
Но ЛФК нужно заниматься систематически. Поэтому занятия должны проводиться ежедневно в комфортной обстановке без спешки. Не лишним будет в любое удобное время, например, при работе за компьютером разуться и покатать стопой мячик. Это поможет снять напряжение со стоп и улучшить самочувствие.
Физиотерапия
Для повышения эффективности консервативного лечения плоско-вальгусной стопы назначаются курсы физиотерапевтических процедур. Они показаны при 2 и выше степени деформации стопы и помогают не только уменьшить выраженность проявлений заболевания, но и производят лечебный эффект.
При плоско-вальгусной деформации стопы показано проведения процедур, оказывающих противовоспалительное, обезболивающее, противоотечное действие. Но приступать к их проведению можно только при отсутствии острого воспалительного процесса. Как правило, назначаются:
- электрофорез;
- магнитотерапия;
- диадинамотерапия;
- УВТ;
- электростимуляция мышц голени и стопы;
- озокеритовые и парафиновые аппликации;
- грязелечение.
Кинезиотейпирование
Кинезиотейпирование – новый метод лечение ортопедических нарушений и последствий травм в медицине, подразумевающий приклеивание на кожу специальных эластичных лент. Они помогают разгрузить нужные мышцы и поддержать другие, а также правильно распределить нагрузку на опорные точки стопы. Но чтобы тейпирование работало, врач, накладывающий ленты (тейпы), должен хорошо разбираться в методики и анатомии.
Тейпы изготавливаются из гипоаллергенных материалов и накладываются в среднем на 5 дней. С ними можно надевать любую обувь, заниматься спортом, ходить в душ и т. д. Они никоим образом не мешают и практически не ощущаются на теле. При этом материал тейпов дышит, что устраняет риск развития кожных заболеваний.
Лечебный массаж

Массаж при плоско-вальгусной деформации стопы направлен на нормализацию тонуса мышц нижних конечностей, разработку суставов и улучшение трофики за счет активизации кровообращения. Таким образом, во время сеанса лечебного массажа врач уделит внимание не только стопам и подошвенным мышцам, но и мышцам голени, а также бедра.
Как правило, рекомендуется 4 раза в год проходить курс лечебного массажа, состоящий из 15—20 сеансов. Благодаря им наблюдается заметное улучшение состояния больных, устранение наиболее беспокоящих симптомов плоско-вальгусной деформации стопы или как минимум уменьшение их интенсивности.
Дополнительным бонусом станет приобретение специального массажного коврика. Сегодня существует множество моделей, среди которых можно подобрать подходящую и для взрослого, и для ребенка. Такие коврики отличаются наличием разных по форме выпуклостей. Поэтому ходьба босиком по ним способствует тренировке мышц стопы и активизации кровообращения. Это положительно сказывается на состоянии стоп и повышает эффективность консервативного лечения плоско-вальгусной деформации.
Таким образом, плоско-вальгусная деформация стопы является распространенным ортопедическим заболеванием. Оно способно существенно снизить качество жизни человека и привести к развитию тяжелых осложнений. Поэтому важно как можно раньше диагностировать отклонение от нормы и пройти комплексное лечение. Но если плоско-вальгусная стопа диагностируется уже во взрослом возрасте, консервативная терапия поможет только предотвратить прогрессирование деформации. Тем не менее при начальных формах заболевания этого полностью достаточно для восстановления нормального качества жизни и сохранения возможности вести активный образ жизни. В остальных случаях, а также при неэффективности консервативного лечения восстановить правильную анатомию стопы можно хирургическим путем.
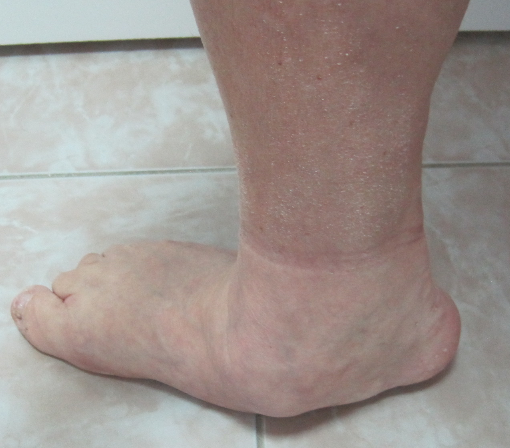
Вальгусная деформация стопы
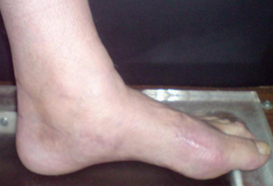
Вальгусная деформация стопы – это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
Общие сведения
Вальгусная деформация стопы – искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы – при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.
Вальгусная деформация стопы
Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска – травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
- Статическая. Является одним из проявлений нарушений осанки.
- Структурная. Возникает при врожденной патологии – вертикальном расположении таранной кости.
- Компенсаторная. Формируется при укороченном ахилловом сухожилии, «скручивании» большеберцовой кости кнутри и косом расположении голеностопного сустава.
- Паралитическая. Является последствием перенесенного энцефалита или полиомиелита.
- Спастическая. Возникает при малоберцово-экстензорных мышечных спазмах.
- Гиперкоррекционная. Формируется при неправильном лечении косолапости.
- Рахитическая. Наблюдается при рахите.
- Травматическая. Развивается после переломов костей стопы, надрывов и разрывов связок. При перераспределении нагрузки и нарушении оси конечности может компенсаторно возникать после тяжелых травм вышележащих отделов (переломов голени, переломов бедра и повреждений коленного сустава).
С учетом тяжести выделяют три степени вальгусных стоп:
- Легкая. Высота продольного свода – 15-20 мм, угол наклона пятки – до 15 градусов, угол высоты свода – до 140 градусов, передний отдел стопы отведен на 8-10 градусов, задний отдел находится в вальгусном положении с углом до 10 градусов.
- Средняя. Высота свода – до 10 мм, угол наклона пятки – до 10 градусов, угол высоты свода – 150-160 градусов, задний отдел стопы находится в вальгусном положении, передний отведен до 15 градусов.
- Тяжелая. Высота свода – 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов, отведение переднего и вальгусное положение заднего отделов стопы более 20 градусов. Постоянные боли в области сустава Шопара. Деформация не поддается консервативной коррекции.
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно – выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагностика
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем – ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
|
Литература 1. Врожденные и приобретенные деформации у детей и подростков/ Кононов М.П., Лапшин Ю.А., Клычкова И.Ю., Дрожжина Л.А. 2. Современные подходы к лечению плоско-вальгусной деформации стоп у детей и подростков/ Кожевников О.В., Косов И.С., Иванов А.В., Болотов А.В.// Кубанский научный медицинский вестник – 2010 – №6 3. Особенности диагностики и лечения статических, паралитических и ятрогенных деформаций суставов стопы/ Ежов М. Ю., Баталов О.А., Ежов Ю.И.// Казанский медицинский журнал – 2012 – Т.93, №5 |
Код МКБ-10 M21.0 Q66.4 |
Вальгусная деформация стопы – лечение в Москве
Варусная стопа: О-образные ноги и нарушенная биомеханика
Содержание
- Отчего бывает варусная деформация нижних конечностей
- Симптомы варусной деформации
- Лечение варусной стопы
Среди костных деформаций есть так называемая варусная стопа, проявляющаяся отклонением голеностопного сустава внутрь. При этом наблюдается супинация пятки (она заваливается на наружную сторону) и подъем медиального (внутреннего) свода. При ходьбе опора производится на наружный свод, из-за чего он заметно понижен. Варусная деформация стопы у детей довольно часто встречается, но у взрослых эта патология распространена гораздо реже плоскостопия и вальгусной деформации.
На фото: неправильная варусная постановка ножек у малыша.
Содержание
Отчего бывает варусная деформация нижних конечностей
Есть два типа варусной деформации стопы — врожденная и приобретенная.
Причина врожденной варусной деформации стоп
Врожденная форма варусной деформации, при которой деформированы обе стопы у новорожденных, называется косолапостью.
Эта патология возникает в пренатальном периоде и связана с механическими или физиологическими причинами:
- пуповина обвила ножки эмбриона;
- неправильное положение плода, при котором происходит давление оболочки или матки на зародыш;
- нарушенная иннервация эмбриона и т. д.
Причины приобретенной варусной стопы
Варусная установка стоп у детей может начать развиваться, как только ребенок начал ходить, однако такой диагноз педиатры не спешат ставить до пяти — семи лет, пока не закончится период активного роста (всего таких периодов несколько). Причина искривления в том, что ножки ребенка пока слишком слабы из-за недоразвитости мышечно-связочного аппарата и прогибаются под его весом.
Слабость костей — это также болезнь активного роста в период от 10 до 14 лет: в это время у подростков под влиянием больших нагрузок возможны деформации конечностей.
В целом в разные этапы жизни выделяют следующие основные причины варусной деформации:
- Неполноценное питание ребенка, отсутствие в нем важных микроэлементов для построения костной ткани (кальция и фосфора), а также витаминов D, из-за чего у новорожденных начинает развиваться рахит.
- Слишком раннее становление ребенка на еще не вполне окрепшие ноги, когда совершаются первые шаги в жизни, и дитё, с одобрения родителей, начинает сразу интенсивно осваивать непростой для него процесс ходьбы. В этот период обычно и начинает появляться неправильная варусная установка стоп у ребенка.
- Вовремя не замеченное и не леченное в раннем детстве продольное плоскостопие — причина появления вальгусной или варусной стопы у детей старшего возраста.
- Патологии образования и слияния ядер окостенения стопы, при котором она не до конца сформирована вплоть до 10 — 12 лет.
- Большой вес, неправильно подобранная обувь, особенности походки — факторы, провоцирующие развитие плоскостопия, вальгусной или варусной деформации конечностей у взрослого человека.
- Другие причины (мышечная атрофия, нейропатии) обычно вызываются серьезными болезнями (параличом, полиомиелитом) и бывают редко.
Симптомы варусной деформации
Главные симптомы варусной деформации — отклонение голеностопа вовнутрь и наружная ротация пятки с постановкой стопы на наружную опорную поверхность.
При варусной деформации заметны такие клинические признаки:
- Подошвы стоп повернуты друг к другу, ступня лежит на наружном своде, а внутренний приподнят.
- Постановка стоп с носками, развернутыми внутрь (передние области сведены, пятки отведены).
- Между коленями большое расстояние, конечности образуют букву «О». Кривые ноги — большой косметический недостаток варусной стопы.
- Обувь больше изношена с наружной стороны.
На рентгенографии фиксируются следующие признаки:
- варусная деформация коленного сустава — расширение суставной щели с наружной стороны и сужение с внутренней;
- латеральный надмыщелок крупнее медиального;
- варусная деформация ног (искривление берцовых костей и отклонение бедра наружу).
Осложнения варусной стопы
Варусная деформация стопы приводит в дальнейшем к деформирующему коксартрозу, повреждениям медиального мениска коленного сустава, смещениям тазобедренного сустава, нарушенной осанке, остеохондрозу и сколиозу. Таким образом она постепенно полностью расстраивает всю биомеханику опорно-двигательной системы.
Лечение варусной стопы
Лечение эффективно в раннем детстве, а также в подростковом периоде. Вылечить варусную стопу консервативным способом у взрослого фактически уже нельзя.
- Основными методами устранения детской вальгусной деформации являются: Лечебная гимнастика, укрепляющая мышцы и связки голеностопа и стопы и корректирующая дисбаланс между ними:
- приведение в тонус супинаторов голеностопа и растяжение пронаторов;
- в стопе наоборот укрепляют мышцы-пронаторы и расслабляют супинаторы.
- Лечебный массаж, тонизирующий и расслабляющий мышцы стопы и голеностопа аналогичным образом.
- Применение ортопедической антивирусной обуви со стелькой-пронатором, которая имеет подъем по наружному краю и соответствующий косой в верху ортопедический каблук Томаса: таким образом приподнимается наружный свод, опускается медиальный и устраняется варусная установка стоп.
У взрослых при выраженной варусной деформации устранение дефекта проводится при помощи корригирующей остеотомии при помощи дистракционных аппаратов.
Примеры упражнений при варусной деформации стопы
Упражнения на начальном этапе:
- В положении сидя или лежа развести стопы в стороны и развернуть их по направлению внутрь. В таком положении оставаться 7 — 10 сек, затем расслабить мышцы ног. Повторить 5 — 7 раз.
- Зажать между внутренними сторонами стоп мячик, поднимать и опускать его.
- Перекатывать подошвами гимнастическую палку (бутылку, скалку), стараясь оказывать давление на предмет только медиальными (внутренними) сводами стоп.
- Игольчатым шариком-массажером массировать наружный продольный свод стопы и внутреннюю поверхность голеностопа. Можно заменить расслабляющим мануальным массажем.
Силовые упражнения (на следующем этапе):
- Принять начальное положение, устраняющее порочную постановку стоп: развести носки и развернуть стопы, чтобы они опирались о поверхность пола внутренней стороной.
- Сохраняя эту установку, приседать 7 — 10 раз.
- Через неделю можно увеличить количество приседаний на 5 и постепенно довести до 30.
- Со временем, если ребенку не менее 10 лет, можно применить приседания с утяжелением, используя гантели весом не более 1 кг.
- Приседания на обеих ногах можно чередовать с приседаниями на одной, держась за перекладину или поручень. При этом также тщательно нужно задать анатомически правильное положение для стопы. Таким образом эффективно осуществляется прокачка голеностопа.
- Аналогичным образом, задав начальную правильную установку ног, можно осуществлять подъем и опускание на цыпочки.
- Утяжеленный вариант упражнения на цыпочках: под пальцы и плюсну подложить перекладину высотой один — два см.
Для взрослых и детей при варусной деформации эффективно упражнение «перекаты»:
- В положении полуприседа отвести в сторону выпрямленную ногу, при этом она непроизвольно лежит на внутренней стороне стопы, а обе руки находятся на колене согнутой ноги.
- Медленно перенести вес тела на выпрямленную ногу, осуществляя перекат: прямая нога сгибается, противоположная наоборот выпрямляется, руки переносятся на согнутую ногу.
- Повторить перекат с ноги на ногу 7 — 8 раз.
Как правильно подобрать антиварусную обувь
Принцип подбора правильной антиварусной ортопедической обуви остается таким же, как и выбор антивальгусной обуви:
- Обувь должна выполнять свою главную функцию: корректировать неправильную установку стопы.
- Основные конструктивные элементы (задник, берцы) должны быть выполнены из жесткого материала.
Подробнее в статье о подборе обуви при вальгусной стопе.
Профилактика варусной стопы
- С раннего возраста необходимо следить за нормальным сбалансированным питанием малыша, его походкой.
- Нужна профилактика и раннее лечение плоскостопия.
- Обувь детей должна быть удобной: не тесной, но и не слишком широкой.
- Подростков нужно освобождать от неадекватных физических нагрузок.
Взрослые же в первую очередь должны следить за своим весом и снятием непосильных нагрузок, чтобы варусная деформация не прогрессировала.
Оценка статьи:

Загрузка…
преимущества лечения
Для москвичей лечение бесплатно! по полису ОМС
Для иногородних и иностранцев –
гарантия лучших цен
Лечение деформации стопы любой сложности
12 летний опыт лечения
послеоперационных осложнений
Консультация бесплатна! для всех
при лечении у нас
Плосковальгусная деформация – это распространенное ортопедическое заболевание ступни, при котором высота сводов снижается, а ось стопы искривляется.
Характеризуется вальгусным положеним заднего отдела ступни, абдукционно-пронационным положением переднего отдела при уменьшении высоты продольного свода стопы.
Ротация таранной кости в горизонтальной и сагиттальной (при тяжелой степени до 90 градусов) плоскостях является центральным звеном в развитии этой патологии. Стопа приобретает характерную форму: пятка и пальцы смотрят наружу, а средний отдел стопы опущен вниз. Частота этой патологии составляет от 15% до 58% среди взрослого населения.
Причины плоско-вальгусной деформации стоп
- Врожденные факторы (генетическая предрасположенность к деформациям ступни, слабость соединительной ткани и сухожильно-мышечного аппарата);
- Травматические (переломы костей стопы заднего и среднего отдела, лодыжек);
- Последствия полиомиелита, заболевания нервов и мышц;
- Рахитическая деформация костей, остеопороз;
- Чрезмерная нагрузка на нижние конечности, стоящая работа, тяжелый физический труд и длительная ходьба;
- Избыточный вес, ожирение;
- Ношение неудобной, неправильно подобранной обуви;
- Аномалии развития: добавочные кости, нарушения оссификации (остеохондропатии);
- Эндокринные заболевания.
Симптомы данной деформации
- Боль в заднем отделе ступни;
- Локальная боль при ношении обуви;
- Диффузная, ноющая боль в конце дня;
- Затруднения при подборе и ношении обуви;
- Отечность в области лодыжек;
- Опущение продольного свода стопы, заметное опущение, выстояние ладьевидной кости;
- Добавочная сесамовидная кость в области ладьевидной.
- Ротация голени медиально;
- Симптом Беллера (болезненность по медиальному краю коленного сустава);
- Развитие гонартроза, артроза в голеностопном суставе, суставах ступни.
смещение надколенника внутри при ротации голени
правильное положение надколенника, ротация голени устранена
- Признак Хелбинга, который показывает соотношение осей пяточной кости и оси голени. В норме ось голени должна переходить в ось пятки.
- Положительный симптом «подглядывающих» пальцев;
- Смещение первого пальца стопы латерально, деформация других пальцев;
- Участки гиперкератоза на подошве ступни.
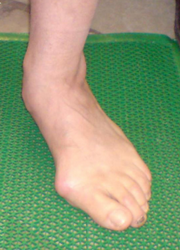
Симптом «подглядывающих пальцев»
Диагностика
- Клиническое исследование, жалобы пациента, анамнез заболевания – осмотр ортопеда.
- Рентгенологическое исследование.
- Плантография – отпетачок стопы, который может обнаружить плоскостопие, зоны наибольшей нагрузки.
- Другие методы инструментальной диагностики – МРТ, КТ.
Лечение
Консервативное лечение
- выбор рациональной обуви, ношение ортопедической обуви.
- избегать больших нагрузок на ступню, длительной ходьбы.
- ношение ортопедических стелек.
- физиотерапевтические процедуры.
- массаж, лечебная физкультура.
- таблетки, мази и инъекции препаратов НПВС.
При игнорировании вопроса лечения деформация может прогрессировать, могут появиться другие деформации ступни, разные осложнения:
- Постоянная боль в ступне.
- Отек в области лодыжек, среднего отдела стопы.
- Деформация I пальца, деформация остальных пальцев ступни.
- «Шишка» у основания I пальца.
- Боль в голеностопном, коленном, тазобедренном суставах.
- Артроз в суставах стопы, артроз голеностопного, коленного суставах.
- Заболевания позвоночника.
Хирургическое лечение
При выборе метода хирургического лечения учитываются:
- Степень дисфункции сухожилия задней большеберцовой мышцы (СЗББМ).
- Эластичность стопы (деформации).
- Рентгенологическая характеристика продольного плоскостопия.
- Наличие артроза суставов среднего и заднего отдела стопы.
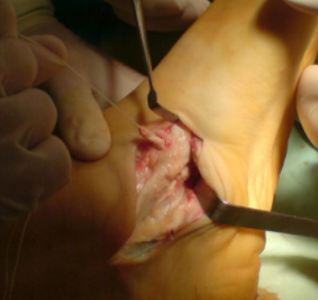
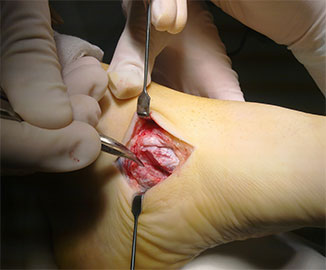
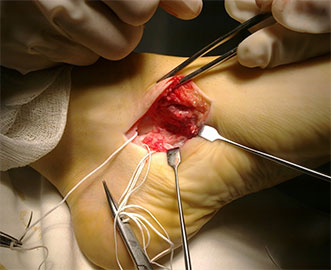
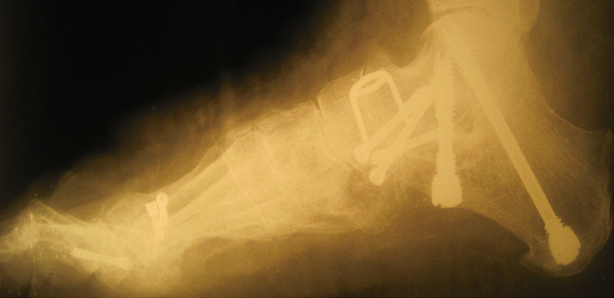
При обратимой эластичной плосковальгусной деформации выполняется подтаранный артроэрез (I степень).
Суть операции заключается в установке имплантата в таранный синус, который ограничивает амплитуду движений в подтаранном суставе. Сочетается с тендопластикой, при необходимости с ахиллопластикой.
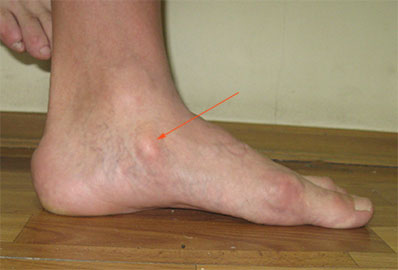
Когда имеется добавочная оs tibiale externum, выполняется операция Киднера (артроэрез, удаление оs tibiale externum, фиксация сухожилия к ладьевидной кости).
При эластичной плосковальгусной деформации выполняется пересадка сухожилия длинного сгибателя пальцев на ладьевидную кости с подтаранным артроэрезом (II степень).
При неэластичной плосковальгусной деформации c артрозами в тарзальных суставах, выполняется артроэрез совместно с артродезом таранно-ладьевидного и медиального клино-ладьевидного суставов.
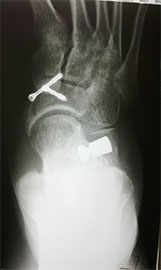
В некоторых случаях выполняется остеотомия пяточной кости.
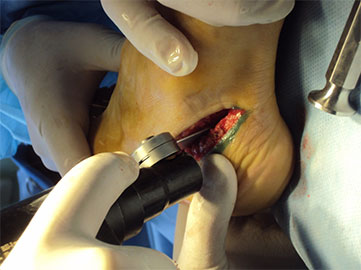
При ригидной, выраженной плосковальгусной деформации, выполняется тройной артродез, проксимальная клиновидная низводящая остеотомия I плюсневой кости.
Большинства пациентов имеют ограничение тыльного сгибания в голеностопном суставе. В таких случаях проводится операция на ахилловом сухожилии.
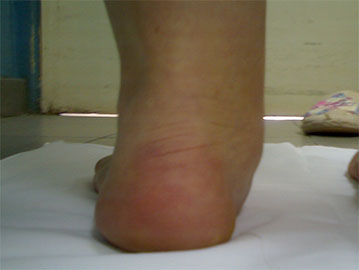
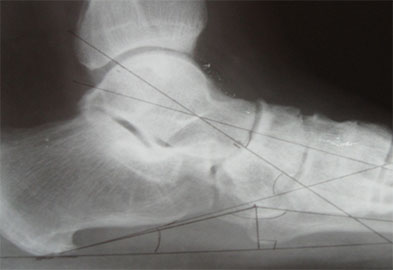
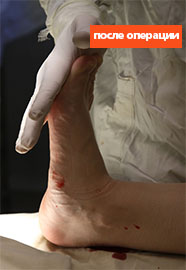
Клинический пример №1
Пациентка Б., 22 года, с диагнозом: эластичная гипермобильная левая стопа.
Пациентке выполнен изолированно подтаранный артроэрез левой стопы.
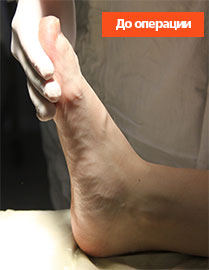
Эластичная уплощенная стопа до и после операции
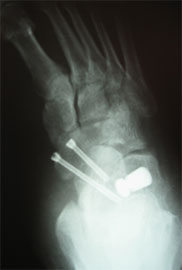
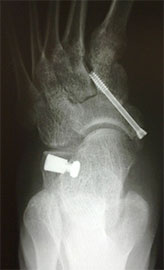
Клинический пример №2
Стопа пациентка Г., 55 лет с диагнозом: эластичная гиперпронированная стопа с вальгусным отклонением первого пальца.
Пациентке выполнен подтаранный артроэрез левой, пластика СЗББМ с укорочением, шевронная остеотомия I плюсневой кости.
Внешний вид стопы рентгенограммы пациентки Г. до операции:
Внешний вид стопы рентгенограммы пациентки Г. после операции:
При первых симптомах плоско-вальгусной деформации необходимо немедленно обратиться к ортопеду. Данная деформация стоп успешно лечится. При своевременном обращении за медицинской помощью можно обойтись консервативными методами лечения, либо операциями на сухожилиях.
Мы поможем Вам избавится от этого недуга при любой стадии заболевания. Не теряйте время, обращайтесь к нам.