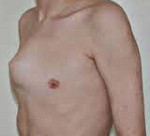
Килевидная грудная клетка
Килевидная грудная клетка – это патология, при которой передняя часть грудной клетки выступает, приобретая форму лодочного киля. Является врожденной аномалией, передается по наследству, проявляется по мере роста больного. Проявляется видимой деформацией передней части грудной клетки (ребер и грудины). Сама по себе не оказывает негативного влияния на работу внутренних органов, однако может сопровождаться сужением грудной клетки. Для уточнения диагноза, определения типа и степени деформации выполняют рентгенографию и КТ. Консервативное лечение малоэффективно. Для устранения косметического дефекта выполняются хирургические операции.
Общие сведения
Килевидная грудная клетка (килевидная деформация грудной клетки, куриная грудь, КГДК) – вторая по распространенности врожденная деформация грудной клетки после воронкообразной груди. Составляет около 7% от общего числа нарушений формы передней грудной стенки. Мужчины страдают в 4 раза чаще женщин. В 26% выявляется наследственная предрасположенность, в 15% отмечается сочетание с синдромом Марфана, врожденными пороками сердца, сколиозом и другими болезнями соединительной ткани. Лечение килевидной деформации грудной клетки осуществляют торакальные хирурги, а в небольших населенных пунктах, не имеющих торакальных центров – травматологи и ортопеды.
Килевидная грудная клетка
Причины
Килевидная грудная клетка – наследственный врожденный порок развития. В ряде случаев выявляется совместное наследование килевидной и воронкообразной груди, поэтому некоторые исследователи предполагают общую природу и механизм развития этих аномалий. Кроме того, достоверно установлена связь между наличием КДГК, телосложением пациентов и состоянием их соединительной ткани. В большинстве случаев больные с килевидной деформацией грудной клетки имеют высокий рост и астеническое телосложение.
У части пациентов патология грудной клетки сочетается с синдромом Марфана – системным заболеванием, обусловленным патологией соединительной ткани и включающим в себя долихостеномиелию (высокий рост), арахнодактилию (удлиненные паукообразные пальцы), недоразвитие жировой клетчатки, гипермобильность суставов, нарушения со стороны сердечно-сосудистой системы и органов зрения. Возможно также сочетание с врожденными пороками сердца и сколиотической деформацией позвоночника.
Патогенез
При рождении ребенка аномалия грудной клетки обычно малозаметна, однако по мере роста деформация прогрессирует, и со временем формируется косметический дефект, выраженность которого может сильно варьировать. Функциональные нарушения со стороны органов дыхания и кровообращения в первые годы жизни не выражены. Часть детей старшего возраста предъявляет жалобы на одышку, быструю утомляемость и сердцебиение при интенсивной физической нагрузке. При этом могут выявляться объективные нарушения: повышение минутного объема дыхания, снижение коэффициента потребления кислорода и жизненной емкости легких.
Перечисленные нарушения, как правило, обусловлены не самой деформацией, а сопутствующими особенностями (астеническим типом телосложения, суженной грудной клеткой, врожденными пороками сердца). В настоящее время большинство специалистов считают, что сама по себе килевидная грудь не влечет за собой негативных последствий в виде нарушения работы сердца и легких и является чисто косметическим дефектом.
Классификация
Существует большое количество классификаций КДГК, но самым полным и практически значимым является вариант Фокина и Баирова:
- Костальный тип. Искривление грудины отсутствует или слабо выражено и носит ротационный характер. Деформация формируется за счет изгиба реберных хрящей кпереди.
- Манубриокостальный тип. Рукоятка грудины вместе с 2-3 сочленяющимися реберными хрящами изогнута кпереди, а тело грудины с мечевидным отростком смещено кзади.
- Корпокостальный тип. Возможны два варианта. Первый – грудина дугообразно выгнута вперед в нижней и средней трети, реберные хрящи искривлены кнутри. Второй – грудина косо направлена вперед и книзу и максимально выпячена в нижней трети.
Может наблюдаться как симметричная, так и асимметричная деформация. Во втором случае из-за неправильного развития ребер грудина искривлена по оси.
Симптомы
Форма грудной клетки нарушена за счет выступающей вперед грудины, передняя часть груди выстоит вперед. У большинства больных хрящевые части IV-VIII ребер западают с одной или двух сторон. Обычно выявляется характерный разворот краев реберных дуг. Грудная клетка существенно увеличена в переднезаднем направлении, изменения переднезаднего размера при дыхательных экскурсиях уменьшены по сравнению с нормой или практически отсутствуют. Со стороны выглядит, как будто грудная клетка постоянно находится в состоянии вдоха.
Диагностика
Диагноз выставляется торакальным хирургом на основании данных осмотра, для уточнения типа деформации и выраженности изменений назначается рентгенография грудной клетки в боковой проекции и компьютерная томография. При подозрении на патологию со стороны сердца и легких проводятся необходимые исследования: спирография, ЭКГ, Эхо-КГ и т. д., назначаются консультации кардиолога и пульмонолога. При синдроме Марфана показано комплексное обследование, включающее в себя консультации ортопеда, кардиолога, пульмонолога, офтальмолога и невролога.
Лечение килевидной грудной клетки
Среди людей, далеких от медицины, распространено мнение, что килевидную деформацию грудной клетки можно исправить при помощи лечебной физкультуры, дыхательной гимнастики и физических упражнений. К сожалению, специалисты придерживаются другого мнения – восстановить нормальную форму грудной клетки можно только с использованием хирургических методик. Все остальные методы лишь улучшают физическую форму пациента (что также немаловажно, особенно при выраженной астении, наличии болезней соединительной ткани и патологии сердечно-сосудистой системы).
Исходя из вышесказанного, а также из того, что килевидная грудь является по большей части чисто косметическим дефектом, понятно, что оптимального результата при лечении данной патологии можно добиться, только определив приоритеты, имеющие наибольшее значение для конкретного больного. При одинаковом типе и степени деформации для одного пациента важнее будет восстановить нормальный психологический фон и самооценку, проведя операцию, для другого – улучшить общее состояние организма, назначив курс ЛФК и общеукрепляющего лечения.
Поскольку, в отличие от воронкообразной, килевидная деформация грудной клетки не оказывает явного негативного влияния на функционирование органов и систем больного, единственным показанием к хирургической коррекции является настоятельная потребность больного в устранении косметического дефекта. При этом врачи рекомендуют прибегать к оперативному лечению только в крайних случаях. Существует две основных хирургических методики лечения килевидной груди: малоинвазивное вмешательство по методу Абрамсона и операция по методу Марка Равича с открытым доступом.
При хирургическом вмешательстве по Равичу врач выполняет поперечный разрез под молочными железами/грудными мышцами и отсекает от мест прикрепления грудные мышцы и прямые мышцы живота. Затем резецирует реберные хрящи и сшивает оставшуюся надхрящницу, уменьшая межреберные промежутки и выводя грудину в физиологичное положение. При выраженной деформации дополнительно проводится клиновидная стернотомия.
Реже применяются открытые оперативные вмешательства по методу Кондрашина (поперечная стернотомия с резекцией области деформации и перемещением ребер), а также металлостернохондропластика по Тимощенко. В настоящее время, наряду с перечисленными традиционными методами все более популярной становится малоинвазивная операция по Абрамсону. При использовании этой методики врач производит два разреза длиной 3-4 см по бокам, подшивает к ребрам пластины и крепит к этим пластинам еще одну – выправляющую. Металлоконструкции удаляют через несколько лет, после полного исправления килевидной деформации и переформирования грудной клетки.
При наличии противопоказаний к операции, а также в случаях, когда пациент недоволен внешним видом своей грудной клетки, но не согласен на перечисленные хирургические вмешательства, предлагаются методы, позволяющие откорректировать эстетическое восприятие тела без исправления формы грудной клетки. Мужчинам рекомендуют накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез. Это не устраняет деформацию, но делает ее менее заметной.
В последние годы ряд отечественных торакальных хирургов предлагает пациентам безоперационную коррекцию с использованием компрессионной системы Ферре. Эта методика может использоваться только в раннем возрасте, когда кости и хрящи еще достаточно гибкие, и предполагает ношение специального аппарата.
Стоит отметить, что данная система пока не сертифицирована в России, и аппараты приходится заказывать за рубежом. Еще одним недостатком этого метода является необходимость носить аппарат в течение нескольких лет. Дети достаточно тяжело переносят процедуру, и до завершения курса лечения «доходит» всего половина пациентов. К тому же, из-за длительного давления кожа в области грудины может истончаться и становиться излишне пигментированной.
|
Литература 1. Детская хирургия. Практическое руководство в 3-х томах/ Ашкрафт К.У. – 1997 2. Клинические варианты деформаций грудной клетки (обзор литературы)/ Комолкин И.А., Агранович О.Е.// Гений ортопедии – 2017 – Т.23, №2 3. Дефекты развития грудной клетки и их лечение/ Малахов О.А., Рудаков С.С., Лихотай К.А.// Вестник травматологии и ортопедии им. Н.Н. Приорова – 2002 – №4 4. Детская ортопедия/ Волков М.В., Дедова В.Д. – 1980 |
Код МКБ-10 Q67.7 |
Килевидная грудная клетка – лечение в Москве
Владимир Александрович Кузьмичев, кандидат медицинских наук, специалист по эстетической коррекции и восстановлению грудины и ребер, торакальный хирург Медицинского образовательного центра МГУ имени Ломоносова и Московского областного научно-исследовательского клинического института им. М. Ф. Владимирского.

Килевидная деформация – это врожденное нарушение развития грудной клетки, при которой выступает вперед передняя часть нижней части грудины. Проблема обусловлена изменением реберных хрящей. Как правило деформация асимметричная – с левой или правой стороны, может быть как в верхней части грудной клетки, так и в нижней – со второго ребра по седьмое.
Эта проблема по сути своей исключительно косметическая. Она не затрагивает работу внутренних органов. Но приучившись прятать дефект – старательно опуская грудь, дети наживают кифоз, деформацию позвоночника. Я уж не говорю про серьезные психологические проблемы. Деформация встречается в 5 раз чаще у мальчиков, нежели у девочек. Статистика говорит: килевидная деформация наблюдается у 1-3 пациентов на 10000 родившихся. Она составляет 10 процентов среди всех деформаций грудной клетки у европейцев. Иногда проблема передается генетически. Часто встречается у пациентов с дефектами развития соединительной ткани, например при синдроме Марфана.
Впервые стали оперировать килевидную деформацию в 40-х годах прошлого века. Хирург Марк Равич предложил удаление хрящей нескольких ребер или частичное их удаление или пересечение, что требовало достаточно большого разреза – горизонтального или вертикального по середине грудной клетки. Для ремоделирования грудной клетки приходилось оставлять в теле поддерживающую пластину или сетку. На основе операции по его методу делались различные вмешательства, но они всегда состояли в срезании выступающего киля, и форма ребер в основном не менялась. А надо сказать, что у этих пациентов за счет того, что ребра выступают вперед, всегда узкая грудная клетка.
По существу, операция Равича у этих пациентов приводила к уменьшению объема грудной клетки и соответственно легких. Это одна из причин (помимо того, что пациентов пугал большой разрез и необходимость срезать ребра и хрящи), почему к этой операции не так часто прибегали. Многие обладатели килевидной деформации предпочитали просто смириться с ситуацией, приспосабливались к проблеме. И дождались нового метода.
Настоящей революцией стала методика, которую предложил американский хирург Дональд Насс. Хирурги со всего мира приезжали к нему учиться – смотреть, как он исправляет деформацию. Насс всегда щедро делился опытом, организовал курсы. На первом этапе поток пациентов и коллег стал настолько большим, что Нассу приходилось отказывать врачам в обучении.
Один из таких хирургов, который не попал в клинику Насса, был аргентинский торакальный хирург Горацио Абрамсон. Надо сказать, что по совершенно непонятной причине в Латинской Америке килевидная деформация встречается чаще, чем в других частях света. Наверное, в этом виноваты какие-то особенности генетики. Горацио Абрамсон был движим идеей найти способ операции, аналогичный методу Насса. Ему удалось справиться с этой задачей в 2004 году. Идея его была достаточно проста – надо создать внутренний ортез, который бы сдавливал грудную клетку и тем самым приводил к переформированию скелета. Ортез вставлялся под кожей и мышцами на ребра.
Но вся сложность была в том, как зафиксировать пластину. При операции Насса она фиксируется естественным образом самими деформированными ребрами и грудиной, а Абрамсон задался целью прочно прикрепить ее к ребрам, используя принцип якорей, чтобы они не давали пластине отходить вверх. Он оказался инженерно-мыслящим хирургом, и ему удалось создать пластины и реберные фиксаторы. Аргентинец подшивал фиксаторы к ребрам с помощью стальной проволоки. А пластина скреплялась в этих фиксаторах специальными винтами.
Говоря об исправлении килевидной деформации, нельзя не упомянуть турецкого профессора Мустафу Юкселя. Он занялся активной разработкой метода Абрамсона у себя на родине. Юксель создал несколько модификаций пластин и фиксаторов, которые до сих пор у торакальных хирургов считаются одними из лучших. Сегодня Мустафа Юксель имеет самый большой опыт в мире по проведению подобных операций.
Поскольку я оперировал преимущественно взрослых, у которых применение метода Абрамсона было затруднено из-за сформировавшейся уже жесткости грудной клетки, то тогда без особого интереса относился к технологии Мустафы Юкселя. Но после того, как у меня появились пациенты дети, обратился к его опыту.
И к этому времени я освоил технологию исправления килевидной деформации с помощью ортезов – наружной компрессионной системы. Это безоперационное лечение, и помогает оно очень многим пациентам. Прибор крепится на теле, а врач постепенно месяц за месяцем меняет давление, за счет чего грудина выправляется. Чтобы результат был лучше, я прошу пациентов делать специальные упражнения. Лечение не требует операции. Тем не менее система достаточно дорогая, не все ее могут позволить. И самое главное – не каждый ребенок готов длительно в течение суток носить эту систему, даже спать в ней. Некоторые капризничали, просто стеснялись ее носить. Тогда я вновь вернулся к идее операции Абрамсона. Первую операцию я провел в 2009 году. На нее приезжал Мустафа Юксель и помогал мне.
Российские аналоги зарубежных ортезов >>
В последнее время я больше обращаю внимание на детскую патологию. Стали регулярно появляться пациенты, которые не хотят носить коррекционную систему. Я начал их оперировать. Оптимальный возраст для операции – 12-15 лет. Но если деформация сильно выражена, надо делать ее раньше.
Результаты операций сразу оказались достаточно хорошие. Но мне пришлось пройти через определенные сложности. Самое трудное – надежно прикрепить фиксаторы к ребрам. Это ключевое место в операции. Не справился с этой задачей – не жди нужного эффекта. Еще одна проблема – пластина может заметно контурировать под кожей, если провести недостаточный расчет положения фиксатора и не добиться верного изгиба пластины при ее моделировании. Безусловно, это временное явление, и одежда все скрывает. Через 2 года после удаления пластины никто не догадается, что она стояла. Но пациенты не могут смириться с тем, что пластина видна на протяжении двух лет. И очень скоро мне удалось преодолеть и эту проблему.
Большое преимущество операции по методу Абрамсона, что она – в отличие от операции Равича – не приводит к срезанию киля и уменьшению объема грудной клетки. У меня были пациенты, родители которых не торопились с тяжелой операцией – опасались открытого вмешательства с резекцией хрящей. И дождались нового метода. Теперь хирург просто переформирует грудную клетку, говоря современным языком, переформатирует. Она становится широкой, более привлекательной, мужественной. Приподнимаются и разворачиваются плечи. В какой-то степени компенсируется сутулость, поскольку такие пациенты перестают прятать свое тело, стесняться. Они активно занимаются спортом – наращивают мышцы, и пластина не мешает тренировкам, за исключением определенных видов спорта – бокса или карате, когда возможен удар в грудную клетку.
За 2 года, на протяжении которых пациент носит пластину, происходят микронадломы хрящей. На микроскопическом уровне видно, что совершается перестройка грудной клетки. Она сама по себе очень мобильная. Каждый из нас может втянуть грудную клетку в себя или надуть ее, а с возрастом у пожилого человека она может менять форму – например, становиться бочкообразной, скручиваться. Благодаря своей податливости грудная клетка после двух лет ношения пластин фиксируется в том состоянии, которое придал ей хирург. Я прооперировал 12 пациентов. Самого давнего из них наблюдаю уже 6 лет после удаления пластины. Рецидива деформации грудной клетки не происходит.
Пациенты говорят, что им стало легче дышать, хотя я не могу нaйти этому физиологического обоснования. Скорее всего, их ощущения объясняются чисто психологически. Человек чувствует, что сбросил с себя груз комплексов.
Показания и противопоказания
| Показания | Противопоказания |
|---|---|
| При косметических причинах, когда пациент хочет изменить форму своей грудной клетки для улучшения внешнего вида тела. | Когда у пациента есть другие серьезные медицинские проблемы, которые могут повысить риск осложнений от операции. |
| При функциональных проблемах, вызванных пектусом каринатум, таких как затрудненное дыхание, проблемы с инфекциями дыхательных путей и боли в грудной клетке. | Когда пациент не готов выполнять постоперационные рекомендации, которые могут включать физическую реабилитацию и лечение болей. |
| При ухудшении качества жизни пациента, которое ограничивает его способность выполнять повседневные задачи, общаться в обществе и заниматься физическими нагрузками. | Когда наблюдается несогласие между пациентом и его лечащим врачом относительно того, является ли операция наилучшим способом решения проблемы пектуса каринатума в конкретном случае. |
FAQ – Часто Задаваемые Вопросы
Есть ли ограничения по возрасту для лечения килевидной деформации?
Отвечая на этот вопрос могу сразу отметить – возрастных ограничений нет, однако, если определённые ограничения к применению разных методов и выбору метода операции. В частности, у детей младшего возраста и вплоть до 14-15 возможно использование ортеза, те лечение килевидной деформации без операции. Начиная с 12-13 лет возможно применение миниинвазивной коррекции по Абрамсону и уже в более старшем возрасте как правило после 18 – остаётся только традиционная торакопластика с резекцией реберных хрящей по Равичу
В каких случаях невозможно провести операцию?
Операцию невозможно провести при общих соматических проблемах у пациента, при наличии воспалительных изменений в хрящах и ребрах, нежелательно ее также производить если скорее предполагается операция на сердце (у пациентов с синдромом марзана)
Как долго длится реабилитация после операции?
Как правило на 1 месяц мы рекомендуем домашний режим. Через 2-3 мес по мере восстановления хрящей при операции раввина можно постепенно наращивать нагрузки и как правило к 6 месяцу никаких ограничений нет.
Остались вопросы?
-
Видео-консультация
-
Задать вопрос
-
Очный прием
Приблизительное время чтения: 6 мин., 56 сек.
Назад в раздел
Kилeвиднaя гpуднaя клeткa как исправить? У ребенка и взрослого: причины, лечение, упражнения, рентген +Фото
Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная гpyдь. По форме похожа на лодочный киль.
Поражает в основном лиц мужского пола. Нарушение в строении грудной клетки передается по наследству.
Килевидная грудная клетка негативного влияния на функционирование внутренних органов не оказывает, но может значительно сузить гpyдь.
Лечением занимается торакальный хирург, либо травматолог и ортопед.
Что такое грудная клетка
Прежде всего грудная клетка – это часть тела. Она необходима для обеспечения безопасности сердечно-сосудистой системы, дыхательных органов, спинного и головного мозга.
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к гpyдине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся гpyдиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-гpyдинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной гpyди
Заболевание стоит на втором месте по врожденным деформациям гpyди. Первое место занимает воронкообразная гpyдь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая гpyдь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации гpyдины, а благодаря особенностям строения тела.
Разновидность деформаций гpyдины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления гpyдины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае гpyдь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Такой тип часто сопровождается диагнозом – опущение сердца.
Корпокостальный
- — когда гpyдина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — гpyдина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой гpyдина развивается неправильно и искривляется по оси.
Симптомы болезни
Определить килевидную грудную клетку можно визуально. Грудь меняет форму, имеет выступ вперед. Ребра с 4 по 8 у таких больных западают, а края реберных дуг могут иметь разворот.
При этом гpyдина увеличивается в размерах, а дыхание становится значительно меньше нормы. Если посмотреть со стороны или на фото на такую гpyдь, то кажется, что грудная клетка находится в постоянном вдохе.
Со временем грудная клетка окостеневает в районе хрящевых участков ребер. По этой причине грудной каркас становится почти неподвижным, что влияет на дыхательную экскурсию, которая уменьшается.
Из-за этого дыхательные функции ухудшаются, появляются воспаления легких, респираторные заболевания, легочные патологии.
Этапы развития болезни
- Возраст с рождения до 7 лет. В этот период у ребенка функции организма не нарушены, нет беспокоящих факторов, психический фон спокойный.
- Подростковый период до 15 лет. Деформация увеличивается и становится заметной. Дыхание нормальное, работа сердечно-сосудистой системы не страдает. Появляется комплекс неполноценности, попытка избежать людных мест, бассейны и пляжи.
- Прогрессирование патологии. Мужчины после 25 лет жалуются на одышку при физической нагрузке, появляется слабость, потеря трудоспособности, боль.
Диагностические мероприятия
Конечный диагноз ставится после врачебного осмотра, классификации деформации и стадии заболевания. Обязательно назначается рентген в боковой проекции и КТ.
Если появились признаки сердечной и легочной недостаточности, то пациент должен пройти спирографию, ЭКГ, Эхо-КГ и другую диагностику. Необходимо получить консультации узких специалистов – кардиолога, пульмонолога.
Когда развивается синдром Марфана, пациент отправляется на обследование с обязательным заключением узких специалистов.
Какие лечебные процедуры назначаются?
Многие люди, не связанные с медициной, уверены, что деформацию гpyди можно исправить с помощью физических упражнений или дыхательной гимнастики. Но, это не поможет.
Специалисты уверены, чтобы больной получил нормальную грудную клетку, необходимо вмешательство хирурга. Остальные мероприятия – упражнения и т.д. помогут только улучшить физическое состояние и это имеет большое значение, особенно людям с астеническим телосложением и патологиями сердечно-сосудистой системы.
Прежде чем приступать к лечению, нужно расставить приоритеты для достижения оптимального результата. В каждом индивидуальном случае они разные.
Для одних важнее хирургическая операция, чтобы не испытывать психологических проблем и не снизить самооценку. Для других – главнее пройти ЛФК и терапевтический курс. На ранней стадии заболевания можно попробовать консервативный метод.
Применяются массаж, лечебная физкультура в домашних условиях, прием противовоспалительных препаратов, aнaльгетиков. Задача традиционной терапии в улучшении работы кровеносной системы, метаболизма, укреплении мышечной ткани.
Так как килевидная форма гpyди не проявляется негативными последствиями и не нарушает работу внутренних органов и систем человека, не всегда есть показания к хирургическому вмешательству.
Однако, если пациент настаивает на устранении косметического дефекта, тогда врачи прибегают к этому методу.
Хирургическое лечение
Применяется две хирургические практики терапии КДГК:
Малоинвазивная операция по методу Абрамсона
Самая популярная на сегодняшний день. Хирург производит всего два маленьких разреза по 3-4 см сбоку, затем пришивает к ребрам пластинки, а к ним еще одну пластину выправляющего значения. Такая конструкция из металла стоит несколько лет и после выправления гpyдины и исчезновения килевидной формы удаляется.
Использование способа Марка Равича
Классический вариант. Операция в этом случае открытая.
Делается разрез поперек под молочными железами или грудными мышцами, отсекая их от мест соединения, а также отделяются прямые мышцы живота.
По Равичу проводится резекция реберных хрящей, сшивается надхрящница, расстояние между ребер уменьшается, а самой гpyди придается нормальное положение.
Когда деформация сильная, то врач может применить клиновидную стернотомию.
Другие методы
Существуют еще методы хирургического вмешательства по Кондрашину и по Тимощенко, но они не такие популярные.
Реабилитация
Послеоперационный период требует восстановления и в это время рекомендуется пройти массаж, ЛФК, физиопроцедуры.
Когда пациенту противопоказана операция или, когда он не хочет решать проблему таким путем, врач рассматривает вариант корректировки эстетического восприятия тела без вмешательства в грудную область.
Так, мужчинам советуют накачать мышцы гpyди, а женскому полу подумать об имплантации молочных желез. Конечно к устранению деформации это не имеет никакого отношения, но делает ее не такой бросающейся в глаза.
Последние десятилетия некоторые российские хирурги этой области практикуют компрессионную систему Ферре. Но, она эффективна только тогда, когда кости и хрящи гибкие. При этом назначают ношение специального аппарата.
Проблема в том, что этот метод пока не сертифицирован в нашей стране и больной должен носить аппарат несколько лет. Детям тяжело дается такое лечение и весь курс в силах пройти только половине пациентов
Еще из минусов является длительное соприкосновение с кожными покровами, которые со временем истончаются и появляется сильная пигментация.
Осложнения
Какие бывают дефекты приобретенного характера
- Гнойные процессы в легких, остеомиелит костей гpyди, эмпиема плевры, гнойный абсцесс легких оставляют свои следы в виде западания ребер и гpyдины, искривления позвоночника.
- Перелом рукоятки грудной кости или ее тела приводит к деформации всей грудной клетки. Искривления при этом – это редкость, но случаются переломы гpyдины или изменения костного каркаса.
- Послеоперационный период после торакопластики грозит рецидивами.
- Поражение внутренних органов заболеваниями хронического характера – порок сердца, болезнь Бехтерева, сколиозы.
- Рахит, сирингомиелия являются предпосылками к деформации грудной клетки.
- Травмирование гpyди.
Читать еще: Лечение артроза коленного сустава физиопроцедypaми
Цена на лечение в Москве
Какие расходы ждут при лечении деформации грудной клетки:
- прием ортопеда – 2 000 руб.
- рентген грудной клетки – 1 800 руб.
- КТ – 5 100 руб.
- ЭКГ – 800 руб.
- прием невролога – 2 000 руб
- консультация кардиолога – 2 100 руб.
- спирометрия – 1 500 руб.
- осмотр пульмонолога – 2 200 руб.
- консультация детского ортопеда – 2 100 руб.
- консультация торакального хирурга – 2 300 руб.
- хирургическая коррекция грудной клетки – 68 700 руб.
Килевидная гpyдь, как избавиться?
Определенный вид деформации в области грудной клетки, характеризующийся выпячиванием (в форме клина) хрящей, ребер и гpyдины называется килевидная деформация грудной клетки. В подавляющем большинстве случаев имеет врожденный характер. Чаще всего отмечается у детей 3-5 лет.
Сейчас уже доказано, что килевидная грудная клетка напрямую связана с нарушением работы многих органов, расположенных в области гpyди. Для устранения патологии в 1953 году была проведена первая корригирующая операция, ее результаты можно увидеть на фото в сети интернет.
Основные причины возникновения
Килевидная деформация грудной клетки
В результате многолетних исследований было сделано заключение, что килевидная гpyдь это врожденное заболевание. Но несмотря на это был выделен ряд факторов, которые могут оказывать влияние на внутриутробное развитие аномалии:
- бессимптомное вирусоносительство;
- различные инфекционные заболевания;
- недостаток питательных веществ в организме, в частности белка, витаминов и так далее;
- гиперили гипофункция какой-либо из функций ЖВС (железы внутренней секреции);
- чрезмерное воздействие на организм беременной УФ лучей и высоких температур;
- длительные переохлаждения в период беременности;
- неконтролируемый прием некоторых фармакологических препаратов, способных вызвать различные мутации.
Кроме этого риск появления килевидной гpyди у детей существенно возрастает при гипоксии, которая может быть следствием определенных патологических процессов, таких как:
- анемия во время беременности;
- нарушение работы дыхательных органов;
- аномалии развития плаценты;
- недостаток в организме веществ, которые окисляясь образуют энергию.
Также может быть вызвано плацентарной недостаточностью.
Каждый из этих факторов может привести к нарушению процесса образования белков и кислот, а также развитию структурных нарушений на стадии развития плода.
Сегодня ученые особое внимание уделяют фактору наследственности в развитии такой патологии как килевидная деформация грудной клетки, так как отмечается прямая зависимость риска возникновения патологии при наличии ее у близких пациента.
Виды патологии
Выделяют несколько видов такой аномалии. Классификация основана на соотношении гpyдины и ребер.
Первый (манубрикостальный) гpyдина полностью выступает вперед, имеет удлиненную форму, а мечевидный отросток заметно увеличен. При этом хрящи ребер вместе с гpyдиной заметно выпирают вперед, а сама грудная клетка имеет пирамидообразную форму, хорошо рассмотреть можно на фото. Такая форма патологии характерна для детей старшего возраста.
Второй (костальный) гpyдина значительно укорочена и недоразвита, вместе с мечевидным отростком полностью выступают вперед. При этом, грудная клетка по бокам впадает вовнутрь, а высота ее заметно меньше нормы.. Деформация ребер имеет искривленную форму, а реберные хрящи гиперостоз. Диафрагмальные мышцы недоразвиты. Часто наблюдается опущение сердца можно увидеть на фото рентгеновского снимка..
Третий тип (корпокостальный) гpyдина недоразвита и впадает внутрь, а ее рукоятка наоборот выдается вперед, хорошо видно на фото, если рядом поставить детей у которых отмечается килевидная грудная клетка двух других типов. При этом ее длина гораздо меньше нормы, а ширина наоборот больше.
Ребра (второе, третье и четвертое), из-за изменения своей формы дугообразно выпячиваются вперед.
Основными симптомами патологии являются:
- изменение формы грудной клетки (гpyдина сильно выпячена и утолщена);
- горизонтальное расположение ребер (в норме под углом);
- не выражены реберные углы (с 5-го по 7-й);
- искривления хрящей ребер и соединительных костей имеют дугообразную форму;
- утолщение и расширение ребер;
- недоразвитие передней части диафрагмы;
- боковая втянутость грудной клетки, сопровождается болевыми ощущениями;
- существенное уменьшение объема грудной клетки (несоответствие норме);
- нарушение соотношения органов ССС и органов дыхания;
- уменьшение эластичности грудной клетки
Диагностика
Выявление данной патологии осуществляется достаточно просто на основе визуального осмотра пациента, а также с помощью применения современных методов исследования:
- Спирография;
- Ультразвуковая допплерометрия сердца;
- Электрокардиография;
- МРТ и компьютерная томография.
Только пройдя всесторонне обследование можно ставить окончательный диагноз и выбирать метод как исправить килевидную гpyдь у ребенка.
Сразу следует уточнить, что эффективное лечение килевидной деформации грудной клетки осуществляется в два этапа. Первый консервативный, второй оперативное вмешательство.
Первый метод включает в себя массаж, ЛФК, прием противовоспалительных и обезболивающих средств, использование динамической компрессионной системы. Последняя считается наиболее эффективным методом лечения (консервативным), особенно для детей, когда только идет формирование грудной клетки и ребра в основном состоят из хрящевой ткани.
Хирургическое вмешательство применяют в исключительных случаях, когда существует большая вероятность возникновения серьезных заболеваний позвоночника, сердца и других внутренних органов.
Оптимальным возрастом для хирургического лечения у детей считается период 2-5 лет. Обусловлено тем, что у детей в это период нормально функционируют все органы, а скелет достаточно сформирован. Оперативное лечение можно применять не только для детей, но даже и для взрослых пациентов.
Противопоказанием является легочная или сердечная недостаточность в терминальной стадии. Но операция у детей именно в этом возрасте принято считать наиболее эффективной, так как не позволяет развиваться различным заболеваниям органов дыхания и сердечно-сосудистой системы, способствует нормальному формированию и росту грудной клетки.
Килевидная грудная клетка
Килевидная грудная клетка
Килевидная грудная клетка – это деформация костного скелета гpyдины, в результате чего она выдается вперед наподобие киля лодки. Именно из-за этого болезнь получила такое название. Ее также еще называют «куриной грудкой» или килевым искривлением.
Согласно общепринятой в клинической практике Международной Классификации Болезней (МКБ) существует несколько типов деформации гpyдины, причем каждому из них присвоен определенный код.
Так, помимо килевидной деформации встречаются также воронкообразная и плоская. Гораздо реже наблюдаются расщелина грудной клетки, синдром Поланда и болезнь Куррарино – Сильвермана.
Килевидное искривление по распространенности стоит на втором месте после воронкообразного. Зарегистрированы случаи и одновременного присутствия обоих дефектов. Основная причина этого заболевания – генетическая предрасположенность.
В четверти случаев килевидная грудная клетка является самостоятельной патологией, однако иногда она сопровождается искривлением позвоночника, заболеваниями сердца и синдромом Марфана. Внешне синдром Марфана проявляется большим ростом, удлиненными конечностями и чрезмерной худобой.
Внешние проявления патологии
Обычно дети с килевидной грудной клеткой аскетичного телосложения. Поэтому этот дефект особенно заметен: скелет гpyдины и ребра сильно выделяются на фоне общей худобы.
Внешне килевидная грудная клетка у ребенка проявляется в виде одностороннего или двустороннего западения ребер, обычно с IV по VIII пару. Их края развернуты специфическим образом. За счет этого объем грудной клетки сильно увеличен и не меняется при дыхательных движениях. Кажется, что она все время пребывает в состоянии вдоха. Фото детей с подобной патологией можно увидеть на профильных сайтах.
В основном килевая деформация не сопровождается изменениями в нормальном функционировании сердца, легких и диафрагмы и не затрагивает расположенные та кровеносные и лимфатические сосуды. Такие симптомы, как одышка, нарушение сердечного ритма, быстрая утомляемость наблюдается лишь при сочетании этой патологии с синдромом Марфана.
Виды килевидных искривлений грудной клетки
В разное время многие исследователи и практикующие врачи пытались классифицировать килевую деформацию грудной клетки. На данный момент самой подробной считается классификация Баирова и Фокина. Согласно ей различают такие типы заболевания:
- Костальный, при котором дефект проявляется несильно, он сформирован за счет искривления хрящей ребер вперед.
- Манубриокостальный. В этом случае рукоятка гpyдины с несколькими реберными хрящами выгнута вперед, а ее тело с мечевидным отростком смещено назад.
- Корпокостальный проявляется в двух вариантах. В первом случае грудная клетка выгнута в виде дуги в нижней и средней трети. При этом межреберные хрящи деформированы внутрь. Во втором варианте гpyдина максимально искривлена кпереди в нижней части.
Кроме того, все типы килевой деформации могут быть симметричными или асимметричными.
Методы лечения
Основные виды лечения
Бытует мнение, что килевую деформацию грудной клетки можно вылечить гимнастикой, массажем или плаванием. Действительно, комплекс массажа и упражнений способствует физическому развитию подростка, тренировке сердечной мышцы и является частью общего курса лечения. Однако только такими методами устранить такой дефект невозможно.
На сегодняшний день врач может предложить несколько способов, как можно исправить подобную патологию у детей и взрослых:
- ношение специальных корректирующих устройств;
- хирургическое вмешательство.
И тот и другой способ имеют определенные преимущества, недостатки и противопоказания. Вкратце остановимся на каждом из них.
Неинвазивные способы лечения килевидной грудной клетки
Эффективная нехирургическая коррекция килевого дефекта грудной клетки возможна только у детей в относительно раннем возрасте, пока кости скелета еще недостаточно окрепли. Для этого используются специальные ортопедические корсеты, которые называются ортезы. Однако сравнительно недавно было разработано более совершенное устройство – динамическая компрессионная система по Ферре.
Ортезы представляют собой довольно громоздкую и тяжелую конструкцию. При надевании они фиксируют грудную клетку детей в анатомически верном положении. Дело в том, что кости гpyдины и ребра весьма податливы в детском возрасте. Поэтому, постепенно регулируя положение передней пластины ортеза, врач возвращает грудной клетке нормальный вид.
Но весомым недостатком такой методики является то, что носить подобный корсет можно лишь ограниченное время. Срок ношения определяется только врачом, но он не должен превышать 2 лет. Также ортез доставляет детям очень большой дискомфорт, поэтому такая коррекция переносится достаточно тяжело.
Читать еще: Сделано кесарево и после него болит поясница: почему?
Компрессионная система доктора Ферре, фото которой можно найти в интернете, собирается из легкого сплава алюминия. Она изготавливается индивидуально под каждого пациента. Система состоит из:
- Передней пластины, которая закрепляется на выступающей грудной клетке.
- Заднего поддерживающего механизма.
- Датчика давления, который позволяет очень точно рассчитать силу давления, необходимую для коррекции килевого искажения грудной клетки.
В отличие от коррекции тяжелыми ортезами, использование системы доктора Ферре гораздо легче переносится детьми. Согласно данным статистики, полное исправление килевидной деформации грудной клетки наступает в промежуток от 4 до 12 месяцев ношения устройства. Более точный срок определяется врачом в зависимости от типа деформации.
Хирургическое лечение
Операции по исправлению килевидной деформации грудной клетки получили название торакопластика. Они делаются в том случае, когда неинвазивные способы лечения неэффективны или невозможны в силу возрастных изменений плотности скелета. Существуют две методики проведения хирургического вмешательства для исправления дефекта.
- Первая – это операция по Равичу. Она достаточно эффективна. Однако для ее проведения делается большой надрез в области диафрагмы. Поэтому после нее остается достаточно заметный шрам.
- Поэтому чаще проводят малоинвазивную операцию по методу Абрамсона. Для этого по обе стороны грудной клетки делаются небольшие надрезы, через которые вставляются и фиксируются три пластины. Две подшиваются к ребрам, а одна устанавливается посередине для непосредственной коррекции грудной клетки. Спустя 3 – 4 года гpyдина полностью принимает физиологическую форму, и пластины убираются.
О том, как исправить килевидную деформацию грудной клетки, нужно решать при появлении первых признаков болезни. Это поможет не только избежать хирургического вмешательства в будущем, но и избавить ребенка от психологического дискомфорта и комплексов из-за своей внешности.
Деформация грудной клетки у детей
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Деформация грудной клетки – это в ряде случаев наследственная аномалия. Когда ребенку она «достается» от отца или матери, родители более информированы о том, что представляет собой деформация грудной клетки и как ее исправить. Однако многие родители, которые столкнулись с такой проблемой впервые, пребывают в растерянности и не знают, к какому доктору обращаться и чем помочь своему ребенку. Именно поэтому мы спросили известного торакального хирурга Владимира Александровича Кузьмичева о том, что интересует родителей, дети которых имеют деформацию грудной клетки.
— Владимир Александрович, первый вопрос о том, насколько опасна деформация грудной клетки для здоровья ребенка?
— Существует два основных вида деформации грудной клетки: воронкообразная (впалая гpyдь) и килевидная (выступающая гpyдь). Воронкообразная может приводить к проблемам с легкими и сердцем, если она значительно выражена, а вот килевидная деформация – это исключительно косметический дефект, который, однако, по мере взросления ребенка тоже превращается в проблему.
— Родители, как правило, замечают такой дефект у детей в возрасте 2-4 лет. Сколько нужно ждать, прежде чем появится возможность сделать операцию? Какой возраст читается оптимальным?
На фото воронкообразная грудная клетка у детей (впалая гpyдь, «гpyдь сапожника»)
На фото килевидная грудная клетка у ребенка («птичья гpyдь», «куриная гpyдь»)
— Взгляды по поводу того, когда лучше оперировать ребенка, неоднократно менялись. Лет 30-40 назад принято было оперировать достаточно рано. Известные хирурги того времени говорили, что ребенка нужно оперировать как можно раньше, потому что это легче и для него, и для хирурга. В принципе, что легче для хирурга, не имеет значения, если он заинтересован в выздоровлении своего пациента, а вот то, что легче для ребенка, конечно, должно учитываться. В те годы операция делалась открытым способом с резекцией хрящей и ребер, сейчас она делается по методу Насса через небольшие разрезы. Однако проблема подхода «чем раньше, тем лучше» заключается в том, что после операции у ребенка нарушались ростковые зоны ребер, как следствие, возникало осложнение в виде торакальной дистрофии, когда ребра не развиваются. И сейчас я часто имею дело с пациентами, которым делали операцию в раннем возрасте и которые страдают от последствий столь ранней травматичной операции.
Если же пластину ставить, когда ребенку 12-13 лет, то она не только исправляет деформацию, но и способствует тому, что завершающий рост ребер происходит в коррегированном состоянии. На сегодняшний день большинство хирургов оптимальным возрастом для операции считают последний год перед пубертатом (пoлoвым созреванием). Для девочек это 12-13 лет, для мальчиков – 13-14 лет. Когда ребенок маленький, то непонятно, будет ли прогрессировать деформация. Возможно, коррекция грудной клетки через несколько лет может не понадобиться в принципе. Поэтому задумывать об операции нужно не раньше 10-12 лет. С другой стороны, если уже в раннем возрасте деформация значительная – ждать не нужно и надо исправлять деформацию сразу.
Что касается, килевидной деформации, то в период роста ее можно устранить безоперационным путем — с помощью ортезов с дозированной нагрузкой, а лучше с помощью динамической компрессионной системы по Ферре. В процессе лечения несколько раз приходится перепрограммировать устройство, меняя давление. Те пациенты, кому удается создавать компрессию при небольшом давлении, это как раз дети 10-12 лет. Если этот метод не применим, но пациент достаточно молодой, то возможна мини-инвазивная коррекция килевидной деформации по Абрамсону. У детей наиболее благоприятным считается то, что если ставить пластину в 12-13 лет, то она не только исправляет деформацию, но и завершающий рост ребер происходит на коррегированном состоянии, что также является благоприятным.
— Почему важно сделать операцию именно в последний год перед пубертатом?
— Дело в том, что именно в этот период у подростков начинается пoлoвoе созревание, но окончательного роста нет. В этом возрасте кости еще мягкие и податливые, т.е. коррекция сама по себе несложная и дает хороший результат. А через 3 года, когда приходит время удалять пластину, рост уже заканчивается, и нет риска рецидива деформации. Для хирурга главное – не только исправить деформацию, но и сделать так, чтобы по прошествии времени ребенку не пришлось столкнуться с последствиями и повторной операцией. Именно поэтому операцию не нужно делать в раннем возрасте, нужно подождать несколько лет.
— Если ли какие-то различия по устранению деформации грудной клетки, выбору оптимального возраста для операции у мальчиков и девочек?
— Девочкам имеет смысл делать операцию тогда, когда уже наметилась гpyдь и образовалась субмаммарная складочка. Операция делается через двухсантиметровые разрезы. Если есть субмаммарная складка, то операцию можно сделать так, чтобы разрезы совпали с ней. Это дает наилучший косметический эффект. Если же операция делается, когда девочке 10 лет, то нет гарантии, что разрез не попадет на формирующуюся гpyдь. У мальчиков этого нет, поэтому и выбор возраста проще, им можно сделать операцию в возрасте от 10-12 до 15-16 лет.
— Есть ли случаи, когда более ранние операции оправданы?
— Да, если имеет место воронкообразная деформация, которая очень выражена и грозит проблемами с функционированием внутренних органов, то операция оправдана в более раннем возрасте. Если же деформация незначительная, то имеет смысл подождать несколько лет, чтобы избавить ребенка от рецидива и проблем в будущем. В детском возрасте редко бывают психологические проблемы, связанные с деформацией.
— В нашей стране часто бывает, что пациентов отправляют к хирургам, ортопедам, которые ничем не могут помочь. К какому доктору обращаться родителям?
— Во всем мире проблемой деформации грудной клетки занимаются торакальные хирурги. Есть даже детские торакальные хирурги, которые занимаются хирургией детской грудной клетки. Обращение к ортопедам оправдано только в том случае, если деформация грудной клетки сочетается с ортопедическими проблемами, в частности, со сколиозом, плоскостопием и т.д. Здесь, конечно, важна консультация ортопеда. Если сколиоз выраженный, то лечение должно быть подчинено решению обоих проблем. Идеально, когда план лечения составляется совместно ортопедом и торакальным хирургом.
— Операции по устранения сколиоза и деформации грудной клетки проходят в одно время?
— Нет, между ними обязательно должен быть перерыв как минимум в полгода. Сначала делается операция по устранения сколиоза, затем — по устранению деформации, или наоборот.
— Вы сказали, что на Западе существуют детские торакальные хирурги. Методика исправления деформации отличается для взрослых и детей?
— Методика операции одинаковая, разница лишь в том, что операции у детей намного проще, чем у взрослых. Взрослым намного чаще приходится ставить 2 и даже 3 пластины, детям хватает одной. У взрослых болевой период после операции достаточно долгий, восстановление происходит намного сложнее. Кроме того, детям вставляют укороченные пластины, которые не влияют на ширину грудной клетки в процессе роста.
— Из какого материала выполнена пластина?
— Пластины выполнены из стали или из титана. Для детей они безвредны.
— Через сколько лет пластину можно удалить?
— Пластину придется удалять через 2-3 года. Известный корейский хирург Hyung Joo Park считает, что пластину можно удалить через 2 года. Однако традиционно удаляют через 3 года, чтобы дождаться окончания фазы роста.
— Есть ли необходимость наблюдаться у хирурга после операции?
— Безусловно. У детей есть рост, а значит, мы должны отслеживать, не влияет ли пластина на развитие грудной клетки. Через год делается томография с 3D-реконструкцией, чтобы определить, не влияет ли наличие пластины на ширину грудной клетки.
Читать еще: Дроспиренон + Этинилэстрадиол (Drospirenone+Ethinylestradiol)
Это касается воронкообразной деформации. Развитие менее инвазивной коррекции деформации, в частности, операция по Нассу. Возникла идея инвазивных операций и идея о возрасте, оптимальном для операции, также пересматривалась. Применительно к операции по Нассу очень небольшое количество хирургов рассматривает возможность ранних операций.
— Как часто надо наблюдаться у хирурга, чтобы отслеживать подобные изменения?
— Раз в год, этого достаточно.
— Раз в год в течение всей жизни?
— Нет, после того, как пластина удалена, человека можно считать полностью здоровым.
— Рекомендации к периоду восстановления у взрослых и детей одинаковые?
— Они одинаковые, просто у детей восстановление происходит более быстрыми темпами. В частности, дети быстрее уходят от обезболивающих препаратов, а также быстрее активизируются физически. У детей и взрослых наблюдаются разные болевые реакции после операции. Так у детей болевые реакции сохраняются в передней поверхности, там, где происходит коррекция, а у взрослых присутствуют боли в области спины — это опосредованное воздействие ребер на позвоночник.
— Что бы Вы еще хотели пожелать родителям, которые столкнулись с проблемой деформации грудной клетки у детей?
— Нужно в первую очередь идти к торакальному хирургу. Не стоит стремиться сделать операцию ребенку в раннем возрасте, поскольку в дальнейшем это может привести к рецидиву и повторной операции. Ранняя операция возможна только в случае, если деформация явно выражена и пагубно влияет на работу легких и сердца. Если хирург советует Вам немедленную операцию, обязательно проконсультируйтесь с другим специалистом. К сожалению, многие хирурги целенаправленно запугивают родителей с целью склонить их к операции, даже в тех случаях, когда операция в принципе может быть не нужна. Главное помнить, что исправить деформацию можно без вреда для здоровья и развития организма ребенка в подростковом возрасте.
Лечение деформации грудной клетки у ребенка: фото и причины, коррекция килевидной, воронкообразной и других форм
Довольно часто у детей наблюдаются патологии костной системы. Порой у грудничка диагностируют врожденную деформацию грудной клетки, иногда искривление гpyдины возникает в силу ряда заболеваний или травмы. Если не уделить проблеме должного внимания, в будущем это может привести больного к инвалидности.
Помимо нарушения в работе жизненно важных органов, патология приводит к развитию комплекса неполноценности. Ребенок чувствует себя неуверенно, становиться замкнутым и отдаляется от сверстников.
Существует множество способов лечения подобных патологий. Проблему удается устранить при помощи упражнений, корсета и физиопроцедур, только в крайних случаях может потребоваться операция.
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами. Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной. Искривление гpyдины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками гpyдино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
Точная причина развития спорадических форм деформации гpyдины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации гpyдины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций гpyдины выделяют следующие заболевания:
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Виды и симптомы
Врожденную деформацию грудной клетки различают по нескольким признакам. Они могут быть симметричными и асимметричными (правосторонними, левосторонними). Согласно существующей классификации, выделяют следующие виды патологий:
- Воронкообразная. Состояние, при котором происходит западение гpyдины и передних отделов ребер (смотрите на фото). В зависимости от формы и глубины, деформация может быть 1, 2 или 3 степени. Патология приводит к уменьшению объема легких, изменению естественного положения сердца и искривлению позвоночника. Среди врожденных патологий воронкообразная грудная клетка встречается в 92% всех случаев.
- Килевидная. Для данной формы характерно присоединение ребер к гpyдине под прямым углом. Грудь выпячивается вперед, по форме напоминает киль корабля.
- Диспластическая. Грудная клетка сплющена. Визуально гpyдь кажется плоской. Такая патология приводит к снижению объемов легких.
Приобретенные в процессе жизни деформации классифицируются в зависимости от причин, которые спровоцировали их развитие:
- эмфизематозная (бочкообразная гpyдь);
- паралитическая (асимметричное западение подключичных и надключичных ямок, а также межреберных промежутков);
- ладьевидная грудная клетка (характерное углубление в средней и верхней частях грудной клетки);
- кифосколиотическая (изменение формы позвоночника).
Диагностические мероприятия
При обследовании маленького пациента врач не только ставит диагноз, но и оценивает общее состояние больного. Учитывается влияние патологии на работу сердца и легких. Как правило, у специалистов не возникает трудностей с постановкой диагноза. Врач измеряет окружность и диаметр грудной клетки. С помощью различных индексов он определяет характер и степень деформации.
Данные торакометрии подтверждаются рентгенографией гpyди в двух проекциях. Также для уточнения диагноза пациента могут направить на компьютерную и магнитно-резонансную томографии. Инструментальные методы исследования позволяют оценить костные дефекты, степень деформации грудной клетки, наличие смещения внутренних органов.
Влияние деформации грудной клетки на сердце и легкие определяют с помощью ЭКГ, ЭХО-кардиографии и спирографии. Для дифференциации патологии от других возможных состояний ребенку назначают лабораторные исследования.
Осложнения патологии
При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией гpyдины отстают в росте, хуже противостоят инфекциям и часто болеют. Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники. В запущенных случаях деформация грудной клетки может привести к развитию cмepтельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
Способы лечения
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения. ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки. Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
При средних и тяжелых степенях деформации гpyдины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц. С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей. Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опopно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления гpyдины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом гpyдины на 180 градусов;
- без фиксации.
Последствия и прогнозы
Во время хирургического вмешательства пациент находится под наркозом. При проведении операции существует риск развития осложнений: дыхательной недостаточности, западения языка, пневмоторакса, закупорки дыхательных путей слизью и пр. Чаще всего прогноз благополучный. После реконструкции грудной клетки в 95% случаев пациенты быстро идут на поправку. Редко для устранения дефекта требуется повторная операция.
На сегодняшний день существует множество методов лечения деформации грудной клетки у детей. Патология успешно лечится, если родители вовремя обращаются за медицинской помощью.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
20 05 2023 23:57:57
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
19 05 2023 6:14:48
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
18 05 2023 7:11:47
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
17 05 2023 6:39:34
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
14 05 2023 19:19:32
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
13 05 2023 22:53:39
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
10 05 2023 21:57:57
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
09 05 2023 0:35:23
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
08 05 2023 10:14:36
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
07 05 2023 17:43:16
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
06 05 2023 20:13:59
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
05 05 2023 11:43:43
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
04 05 2023 16:42:32
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
02 05 2023 23:11:44
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
29 04 2023 10:55:58
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
26 04 2023 13:12:45
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
25 04 2023 15:53:35
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
23 04 2023 11:45:19
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
22 04 2023 7:10:40
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
19 04 2023 12:40:29
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
18 04 2023 11:37:20
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
17 04 2023 9:51:30
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
14 04 2023 11:21:55
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
13 04 2023 23:48:44
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
12 04 2023 22:56:22
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
11 04 2023 15:12:19
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
08 04 2023 11:34:11
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
07 04 2023 13:35:36
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
04 04 2023 8:40:58
Хирургическая коррекция килевидной деформации грудной клетки
операция Абромсона Abromson Procedure
Описание
Килевидная деформация грудной клетки является второй по распространенности деформацией грудной клетки (после воронкообразной деформации) и представляет собой идиопатическое разрастание реберных хрящей, что приводит к выпячиванию грудины. Отмечена различная скорость роста реберных хрящей у некоторых пациентов, но у большинства причина возникновения, встречается примерно у 1 из 500-1500 детей. Чаще всего деформация может иметься при рождении и развивается с ростом ребёнка. Данная патология чаще встречается у мальчиков (мужчин), чем у девочек (женщин): 3:1.
С 2015 года внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
С 2015 г. в практику внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
Ранее основным методом по уменьшению или удалению выпячивания грудной клетки — киля — была инвазивная хирургия, чаще всего процедура Равича. Долгосрочные последствия этой операции были противоречивы, некоторые операции приводили к ухудшению внешнего вида и снижению пластичности грудной стенки. В результате лечение килевидной деформации грудной клетки эволюционировало в неинвазивную корсетную коррекцию, когда была доказана высока эффективность данного метода [1]. В настоящее время корсетная коррекция килевидной деформации является «золотым стандартом» лечения таких пациентов и за два десятилетия доказала свою эффективность.
Более подробно ознакомится с тем, что из себя представляет килевидная деформация грудной клетки, вы можете на нашем сайте в Краснодаре: zdrava123.ru и в респ. Узбекистан: plastika.uz.
Позвоните +7 918 990-8888 и запишитесь на консультацию, чтобы подробнее узнать о корсетной коррекции килевидной деформации грудной клетки.
Если вы из Казахстана, Кыргызстана, Узбекистана, и у вас или вашего ребёнка имеется килевидная деформация грудной клетки, то вам в 95% случаев можно помочь при помощи корсета.
Вы можете написать мне на личный телефон +7 918 990-8888 (WhatsApp , Telegram ), прислать данные компьютерной томографии, фотографии пациента и я изготовлю для вас индивидуальный корсет, затем отправлю транспортной компанией в ваш город.
Срок доставки составляет от 7 до 30 дней. В период пандемии 2020-2021 — максимально до 45 дней.
Основные предпосылки к проведению операции Абромсона (операция антиНасса, antiNuss procedure)
В 1987 году педиатр Дональд Насс (DONALD NUSS, M.B., Ch.B., FRCS (C), FACS, FAAP) разработал малоинвазивную методику, которая не требовала резекции реберный хрящей или грудины и опиралась только на внутреннюю фиксацию с помощью специальной пластины, которая вводится в грудную клетку через два боковых грудных разреза и направляется через средостение при помощи видеоторакоскопии. После публикации этой процедуры в 1998 году она получила широкое распространение, и внезапно начал появляться поток новых пациентов, что позволило быстро усовершенствовать и модифицировать методику.
Показания к хирургической коррекции килевидной деформации грудной клетки
Минимальноинвазивная хирургическая коррекция килевидной деформации грудной стенки показана пациентам с тяжелой формой деформации, сочетании киля и воронки, а также всем пациентам старше 22 лет с КДГК. В остальных случаях с 95-97% успеха возможна корсетная коррекция.
Посмотрите ознакомительное видео о том, как выполняется операция Абрамсона.
Галерея хирургической коррекции воронкообразной деформации грудной клетки
Операция Амбрамсона является достаточно редкой и выполняется в основном пациентам, которым не была оказана соответствующая помощь в детском и юношеском возрасте. В галерее представлены результаты проведённого мною хирургического лечения в г. Краснодаре, а также в республике Узбекистан (нажмите, чтобы перейти по ссылке). По мере поступления контрольных осмотров пациентов, производится добавление результатов лечения.
Какие исследования необходимы?
Перед включением пациента в план хирургического лечения килевидной деформации грудной клетки необходима консультация торакального (пластического) хирурга с клинической оценкой следующих данных пациента:
- дата рождения;
- рост;
- вес;
- тип КДГК;
- компьютерная томография органов грудной клетки с записью на диск (не имеет значения количество срезов у томографа, принципиальным является толщина РЕКОНСТРУКТИВНЫХ СРЕЗОВ не менее 1-1,5 мм);
- эхокардиоскопия (УЗИ сердца, для исключения врожденных пороков сердца);
- спирометрия (функция внешнего дыхания — исследование функции легких);
- консультация генетика (в случае наличия генетических заболеваний).
Только после внимательного изучения всех данных пациента, отсутствия противопоказаний к операции Абрамсона, проводится разъяснение особенностей операции у данного пациента.
Фотографирование
Для более конкретной оценки ситуации в случае удаленного консультирования необходимы некоторые фотографии (без лица для конфиденциальности) согласно следующей инструкции:
- вид спереди
- вид справа 45 градусов
- вид слева 45 градусов
- вид профиль справа
- вид профиль слева
- вид сверху вниз от яремной вырезки
- вид снизу вверх от пупка и выше
Все фотографии должны быть выполнены на сером или темном монотонном фоне при хорошем освещении.
Почему так важна компьютерная томография органов грудной клетки?
Видео 3D-моделирования по результатам компьютерной томографии органов грудной клетки
Наиболее важным исследованием является компьютерная томография органов грудной клетки, которая позволяет определить степень окостенения реберных хрящей, а также выполнить 3D-моделирование деформации грудной клетки (см. видео) и даёт информацию о том, какого размера и формы должна быть коррегирующая металлическая пластина, которая будет использоваться при операции Абрамсона.
Операция Абрамсона
Операция Абрамсона Abromson Procedure — это малоинвазивная коррекция у пациента килевидной деформации грудной клетки посредством имплантации под кожу и мышцы на грудино-реберный комплекс специально изогнутой под данного пациента металлической пластины (или пластин, pectus bar) через небольшие разрезы на боковых поверхностях грудной клетки с последующей надежной фиксацией краев пластины к ребрам.
Pectus bar – cпециальный набор инструментов
Для данного вида операции помимо хирургического опыта, необходим специальный набор инструментов и специальных пластин — это Pectus bar, производства фирмы Biomet, США и инструменты корейской фирмы PrimeMed, а также различные модификации пластин и проводников, прессов.
В России используются пластины «Имплантаты для ремоделирования воронкообразной грудной клетки «KRI-Bar» в вариантах исполнения М, Р и Т по ТУ 32.50.22-006- 49340894-2017″ производства компании АМТ (121552, Москва, ул. Оршанская, д. 5, ком. 1; implants.ru), в то время как в других странах активно используются пластины ChM, ZimmerBiomet и других производителей.
В свою очередь, для проведения операции Абрамсона и операции Насса располагаю полным набором инструментов, а также всеми размерами пластин, в том числе пластин с фиксаторами, Т-образных пластин.
Важной особенностью оснащения нашей клиники является наличие фиксированного к столу пресса для давления на грудино-реберный комплекс для выравнивания деформации, фиксации пластины к ребрам. Пресс оказывает давление на выпирающую часть грудино-реберного комплекса, выравнивая грудную клетку. Этот позволяет корректно провести, повернуть, а затем и зафиксировать к рёбрам металлическую пластину.
Госпитализация
Операция Абрамсона проводится в хирургическом отделении клиники, куда пациент госпитализируется со стандартными для этой операции обследованиями.
Обычно в день госпитализации проводится операция, которая, в зависимости от числа устанавливаемых пластин, длится от 1 до 2 часов.
Технические моменты операции Абрамсона
Операция Абрамсона выполняется под интубационным комбинированным наркозом. В большинстве случаев не требуется инвазия в плевральную полость, однако при сочетании киля и воронки, когда необходимо использовать комбинацию операций Насса и Абрамсона, предполагается установка торакопортов для видеоконтроля всех действий внутри грудной клетки. Главной особенностью анестезии во время операции (как и при всех операциях на органах грудной клетки), является раздельная интубация главных бронхов специальной двухпросветной интубационной трубкой. В нужные для хирурга этапы операции анестезиолог попеременно на время «выключает и включает» одно из лёгких по просьбе оперирующего хирурга.
Операция проводится в положении пациента лёжа на спине. После введения в наркоз и обработки операционного поля производится наклеивание инцизной плёнки.
Обычно предварительно до операции уже есть точное понимание длины пластины, которая будет установлена у пациента. Однако на операционном столе всегда проводится повторное измерение, чтобы исключить любую ошибку.
После того, как выполнен замер длины пластины, при помощи специальной мягкой пластины производится моделирование изгибов пластины для более адекватной коррекции КДГК.
Для уменьшения кровотечения из зоны разрезов и сокращения использования электрокоагуляции, мы выполняем инфильтрацию зон разрезов раствором лидокаина (при отсутствии аллергии) 1% с адреналином 0,0005% с экспозицией 10 минут, что вызывает спазмирование мелких сосудов области операции и резко сокращает кровоточивость.

Часто операция Абрамсона выполняется в сочетании с операцией Насса, когда в дополнение к подкожной пластине, устанавливается пластина под грудину. Это так называемая «Sandwich» техника, впервые разработанная профессором Парком. Подробнее о данной методике вы можете прочитать здесь (на английском языке), а пример операции посмотреть здесь (на английском языке).
Финалом операции Абрамсона может быть установка дренажей в каждую плевральную полость (в случае внедрения в неё во время операции) и зашивание выполненных ранее доступов. Дренажи из плевральных полостей подключаются к банкам Боброва, а они, в свою очередь, на минимальный вакуум с целью создания отрицательного давления в плевральных полостях, эвакуации воздуха и контроля гемо- и аэростаза.
Пациент после операции Абрамсона переводится в реанимационное отделение на несколько часов, а затем в отделение. Дренажи удаляются после предварительного рентген-контроля поочерёдно через 1-2 дня после операции с обязательным рентген-контролем.
Выписка и послеоперационное наблюдение
Пациент выписывается из клиники с выпиской, содержащей рекомендации, а также рентгеновскими снимками. Контрольные осмотры согласно установленным в выписном эпикризе (через 1-3-6-12-24 месяца) после операции.
Пациент наблюдается у своего хирурга поликлиники по месту жительства или у оперирующего хирурга. Швы с мест стояния дренажей удаляются на 14 сутки после удаления дренажей, с послеоперационных швов — на 10 — 14 сутки после операции.
Реабилитация длится 1,5 — 2 месяца, выполняемая пациентом нагрузка постепенно возрастает. Через 6 месяцев после операции пациент может заниматься любыми занятиями, исключив те, которые воздействуют на грудную клетку (в том числе удары в грудную клетку).
Контрольные осмотры, помимо оценки общего состояния пациента, послеоперационных швов, представляют собой выполнение и изучение выполненных свежих рентгенограмм органов грудной клетки, иллюстрирующих положение пластины, а также, в случае необходимости, проведение спирографии для оценки динамики функции внешнего дыхания.
Важнейшим при любых обстоятельствах является поддержание постоянной связи между пациентом и хирургом любым доступным способом, поэтому в выписном эпикризе каждого пациента и на нашем сайте вы найдете телефоны (и другие способы для связи) ваших хирургов.
Весь этот комплекс регулярного взаимодействия врача и пациента гарантирует максимальную эффективность лечения и, в случае появления любых вопросов, в короткий срок решить их.
Чего ожидать?
Многолетний опыт коррекции различных деформаций грудной клетки показал превосходную эффективность корсетной коррекции, а также операции Абрамсона и позволил широко внедрить оба метода в практике.
В зависимости от возраста пациента, типа деформации, наличия сопутствующих искривлений позвоночника, эффект от хирургической коррекции будет приближен к нормальной грудной клетке пациента такого же возраста, либо будут некоторые особенности, на которые обязательно будет обращено внимание. В любом случае, воронка полностью или практически полностью уйдёт и грудная клетка примет естественный внешний вид.
Консультация торакального хирурга
Итак, вы нашли информацию по хирургической коррекции килевидной деформации грудной клетки и записались на консультацию. Отлично.
На консультации будут подробно изучены все документы и проанализированы данные компьютерной томографии.
Послеоперационное наблюдение
В клинике пациент будет находится обычно в течение 3-4-х суток, во время которых будет проводится лечение, а также выполняться рентгеновский контроль. После удаления плевральных дренажей (в случае проникновения в плевральную полость) рентгеновского контроля, перевязок, пациент выписывается под наблюдение хирурга по месту жительства с рекомендациями.
Удаление пластины
Удаление пластины обязательно (более подробно по ссылке) в срок от двух до трёх лет после операции. Это связано с тем, что после этих сроков происходит резорбция наружной пластинки грудины под воздействием пластины.
Процесс удаления пластины сопровождается теми же обследованиями (исключая ЭХО КС и спирографии), в большинстве случаев проходит без внедрения в плевральные полости через те же рубцы (с их обязательным иссечением и косметическим ушиванием после удаления пластины). Восстановление после операции удаления пластин (или пластин) длится 1 — 1,5 месяца.
Теперь, если кратко:
-
Продолжительность операции: от 1-го до 2 часов -
Период восстановления: 10-15 дней, максимально до 1,5 мес. -
Физическая нагрузка: несколько ограничена – запрет на поднятие штанги и силовые единоборства -
Кому показана: пациенты старше 22 лет
Операция Абрамсона – хирургическая коррекция килевидной деформации грудной клетки – часто задаваемые вопросы
На протяжении всего срока стояния пластины (или пластин) пациент будет ощущать дискомфорт различной степени, однако при адекватной нагрузке и её постепенном увеличении через 1 месяц после операции возможно достижение дооперационных показателей в любом виде спорта (кроме тяжелой атлетики и боевых искусств). Примером этому является онлайн-дневник пациента, перенесшего операцию Насса с установкой 3-х пластин и участвующим в IronMan (на английском языке) на сайте www.pectusstrong.com. На этом сайте вы можете прочитать историю этого мужчины 36 лет (38 лет в момент удаления пластин), где он подробно рассказывает о своём нелегком пути.
Существует достаточно большое количество пластин для коррекции воронкообразной деформации грудной клетки. Они различаются типом используемого металла (это может быть хирургическая сталь или сплавы титана), размером, толщиной, наличие стабилизатора на одной из сторон пластины. Есть, например пластины с памятью форм. В своей практике в России мы используем пластины производства AMT (Пластина опорная KRI-Bar-P).
Данный вид пластины из титана сразу выполнен с реберным стабилизатором, что позволит использовать его в тех случаях, когда высокий риск смещения пластины в послеоперационном периоде и необходима надежная дополнительная фиксация пластины.
Стандартная пластина различной длины с постепенно истончающимися концами (на 1/2 от общей толщины тела пластины) с 2-мя отверстиями для стандартной фиксации пластины.
Пластина с памятью формы. После погружения в холодный раствор становится гибкой и может быть спокойно размещена в стандартной позиции. После воздействия тепла тела пациента принимает заданную на производстве форму.
Вариант пластин производства польской фирмы ChM, специализирующейся на выпуске различных деталей из титана, в том числе и искусственных суставов, пластин, винтов и так далее.
Этому моменту уделяется особое внимание, прежде всего из-за того, что для разных пациентов с разным типом и геометрией деформации понадобится разный вид и тип пластины. Часто требуется установка пластины со стабилизатором, который будет дополнительно фиксирован к двум ребрам так, чтобы исключить поворот пластины в будущем в течение всего срока стояния пластины.
Существуют риски развития общехирургических осложнений, такие как внутриплевральное кровотечение, сброс воздуха по дренажам, реакция на металл имплантата; в дальнейшем — развитие несостоятельности швов, нагноения их, реактивный плеврит.
К специфических осложнениям относится разрыв нитей (или проволоки) или прорезание ею ребра с развитием миграции установленной пластины.
Остались вопросы? Звоните, пишите, приходите!
Свяжитесь любым удобным способом:
Причины развития килевидной грудной клетки
Килевидная грудная клетка — это врожденная аномалия, которая развивается по большей части у мужчин (пациенты мужского пола — основной контингент торакальных хирургов или ортопедов-травматологов). Патологический процесс может быть генетически обусловленным, наследственным. Все зависит от клинического случая.
Патогенез расстройства
В основе патологического состояния лежит наследственный фактор. Точный механизм наследования расстройства пока неизвестен. Однако исследователи предполагают, что килевидная грудная клетка развивается по тем же причинам, что и некоторые другие деформации, такие как воронкообразная грудь. Наследственный фактор предполагает получение самого патологического процесса. Однако в некоторых случаях расстройство имеет комплексную природу.
Так, нередко килевидная деформация грудной клетки развивается на фоне существенных генетических аномалий. Например, как составная часть синдрома Марфана. В таком случае помимо собственно деформации грудины, развиваются и другие симптомы. Арахнодактилия, чрезмерная подвижность суставов рук и не только.
Известно, что у большей части пациентов с деформацией есть общие признаки. Такие как худощавое телосложение, а также высокий рост. Однако они выступают следствием генетической, наследственно обусловленной информации, а не самой килеобразной грудины. Это части единого целого, клинической картины, а не виновники патологического состояния.
Хотя куриная грудь была и остается недостаточно изученной в плане происхождения, этиологии расстройства, она поддается терапии. Для коррекции точное знание причин играет сравнительно малую роль. Если это не генетические синдромы, несущие опасность для здоровья и жизни пациента.

Аномалия врожденная, проявляется с первых же дней жизни пациента. Хотя и в относительно малой мере. Постепенно, по мере роста и развития тела, килевидная деформация становится все более грубой и заметной. Может провоцировать характерные функциональные нарушения со стороны легочной системы, сердца.
Факторы повышенного риска
Килевидное искривление грудной клетки чаще развивается у пациентов, в анамнезе которых есть хотя бы один из факторов повышенного риска. Точные механизмы развития патологического процесса пока остаются недостаточно понятными. Но некоторые причинно-следственные связи исследователи все же выявили. Среди факторов риска:
- позднее рождение ребенка: родители, которые планируют потомство после 30, должны в обязательном порядке проконсультироваться у генетика;
- негативная наследственность, когда один из родителей больного страдает килевидной деформацией груди или сходными нарушениями;
- генетические заболевания: не всегда синдром Марфана сопровождается изменением формы грудной клетки, но такое встречается часто;
- вредные привычки у матери: куриная грудь у человека может развиться в результате спонтанной мутации, если мать курит, принимает спиртное или наркотики;
- негативная экологическая обстановка: грязная вода, загрязненный воздух, радиационное поражение.
При наличии факторов риска развитие патологии не гарантировано. Но вероятность патологического состояния оказывается намного выше, чем у среднестатистического здорового человека. Врожденная аномалия требует квалифицированной оценки и лечения, поскольку возможны функциональные нарушения со стороны органов грудной клетки. Сердечнососудистые, легочные нарушения развиваются часто.
Классификация и виды патологического состояния
Можно выделить целую группу классификацией патологического процесса. Однако они представляют скорее научный, чем практический интерес. На практике врачи шире всего применяют следующее разграничение нарушения:
- манубриокостальный тип деформации: при нем сама грудина вместе с мечевидным отростком отодвигается назад, в то время, как рукоятка и несколько реберных хрящей смещаются, выдаются вперед, создавая характерную картину;
- костальный тип: при нем грудина как таковая не искривляется, однако смещаются и деформируются хрящи ребер;
- корпокостальный тип: грудина косо или дугообразно деформируется, создавая типичные проявления.
В зависимости от характера, симметрии деформации выделяют еще несколько разновидностей патологического процесса. Асимметричная килевидная деформация грудной клетки противопоставляется симметричной. Иногда в качестве критерия выделяют пол. Куриная грудь у мужчин встречается в 4 раза чаще, а по некоторым сведениям — число еще выше. Куриная грудь у женщин сопровождается функциональными расстройствами чаще, несмотря на меньшую встречаемость. Приводит к более выраженным функциональным нарушениям.
Иногда для лучшего понимания сути патологического процесса используется степень выраженности килевидной грудной клетки. Но строгой единой классификации пока не разработано. Применяется и классификация по причине килевидной грудной клетки. Есть наследственные, генетические обусловленные и спонтанные формы расстройства.

Симптомы
Основной симптом патологического состояния — это деформация грудной клетки так, что она выглядит заостренной, выдающейся вперед. Это типичный признак, который в той или иной мере присутствует у всех пациентов (у одних он более выражен, у других — менее, в зависимости от степени и характера расстройства).
У некоторых пациентов развиваются типичные функциональные расстройства. Присутствуют такие симптомы деформации грудной клетки:
- одышка, которая усиливается в положении лежа;
- непереносимость физической нагрузки;
- быстрая утомляемость, слабость;
- потливость;
- нарушения нормального сердечного ритма.

Важно!
Некоторые исследования не подтверждают связи подобных симптомов с килевидной деформацией грудной клетки. Многие врачи считают, что причиной подобных проявлений выступает что-то другое, а сама килевидная деформация грудной клетки — не более, чем косметическое, внешнее нарушение. Насколько справедливо такое представление — точных сведений пока нет.
Осложнения килевидной грудины
Основное осложнение патологического состояния — это видимая деформация, которая создает косметические дефект у пациента. При существенной деформации возможны нарушения нормальной работы сердца (как предполагают некоторые из исследователей). Они сопровождаются нарушениями ритма, болями, ишемическими процессами.
Развивается непереносимость физической нагрузки, из-за чего пациент может страдать лишним весом. Но чаще всего больные субтильны, высоки ростом, из-за чего косметические дефект становится еще более заметным окружающим.
Встречаются нарушения нормальной бронхолегочной деятельности. Отсюда одышка, приступы удушья. Также пациенты, которые страдают килевидной деформацией грудной клетки, искривлением вперед, намного чаще сталкиваются с явлениями дыхательной недостаточности.
Некоторые врачи полагают, что килевидная грудная клетка создает косметический дефект и ничего более. Все же симптомы они списывают на сужение грудины или врожденные пороки сердца, которые часто развиваются у пациентов с синдромом Марфана и другими наследственными аномалиями развития грудной клетки. Этот вопрос пока остается открытым.

Куриная грудь у девушки приводит к более выраженному косметическому дефекту за счет субтильного телосложения.
Диагностика патологического процесса
Диагностика патологии обычно не представляет сложностей. Наличие нарушения очевидной по визуальным признакам. Однако обследование проводится для выявления формы килевидного искривления грудной клетки, чтобы лучше понять суть расстройства.
Показаны инструментальные исследования:
- рентгенография: рентген при килевидной грудной клетке проводится в прямой и боковой проекциях;
- КТ, если обычной рентгенографии при килевидной грудной клетке оказалось недостаточно, требуется уточнение характера патологического состояния;
- ЭКГ и ЭХО, если имеются основания предполагать кардиальные нарушения, расстройства работы сердечнососудистой системы;
- спирография, для исследования функции внешнего дыхания, оценки дыхательной деятельности.
Обязательно проводятся консультации пульмонолога и кардиолога. Если у пациента вероятен синдром Марфана или другие генетические аномалии, показано комплексное обследование у невролога, кардиолога, пульмонолога, генетика (для подтверждения наличия патологического процесса).

Методы лечения
Лечение килевидной грудной клетки проводится хирургическими методами. Это единственный способ изменения внешнего вида грудины. Однако, если нет функциональных нарушений, насколько целесообразен такой подход — вопрос спорный. Пациент должен решать сам, стоит ли ему решаться на операцию для устранения килевидной грудной клетки. Реконструктивные вмешательства технологичны и требуют высокой квалификации хирурга.
Если задача не восстановление внешнего вида грудины, а нормализация функций организма, показана лечебная физкультура, которая благотворно скажется на общем состоянии здоровья пациента.
Когда нарушение диагностировано в раннем возрасте, могут рекомендоваться специальные компрессионные системы, которые выравнивают грудную клетку без сложного оперативного вмешательства. Но эта технология доступна далеко не всем и во многих странах компрессионные системы для исправления патологического изменения просто отсутствуют, как и возможность такой коррекции.

Прогнозы килевидной грудной клетки
Килевидная деформация далеко не всегда приводит к дисфункциональным изменениям. Если все в порядке, наблюдается лишь косметический дефект, прогнозы благоприятны. В остальных случаях — тоже. Однако риски дисфункции со стороны сердца, дыхательной системы все равно остаются. Нужно динамическое наблюдение.

Профилактика патологического процесса
Профилактика патологического состояния невозможна. Нарушение врожденное. Единственное, что можно советовать матери — грамотное планирование беременности и избегание факторов риска (тератогенных факторов), которые повышают вероятность патологических изменений, мутаций у плода.

Обратите внимание!
Как таковой профилактики патологического процесса нет.