В небольшом проценте случаев беременность подходит к сроку предполагаемой даты родов с неправильным положением ребёнка в животе у мамы — поперек или косо (0,3% случаев доношенных беременностей). Стоит ли пугаться, если при контрольном ультразвуковом обследовании выявлено, что плод лежит не так, как положено? Какие меры следует предпринимать для выправления ситуации, когда до родов еще остается пять-семь недель? MedAboutMe расскажет об этом при помощи компетентных специалистов.
Неудобное положение

Положение ребёночка, когда ось его тела не совпадает с продольной осью матки, называют неправильным, если речь идет о третьем триместре беременности — в это время малыш уже не имеет возможности так активно «вертеться» как раньше, в первые месяцы.
До двадцать восьмой недели ребёнку хватает места для разворотов и он может переворачиваться по нескольку раз за сутки. Примерно к тридцати неделям гестации подавляющее большинство малышей оказывается в наиболее физиологичном положении «вниз головой». Однако от пяти до десяти процентов «несговорчивых» детей не желают переворачиваться и занимают крайне невыгодную позицию, как для себя, так и для мамы. Почему так происходит и что делать в случае диагностированного неправильного положения?
Предрасполагающие факторы
Маленький «акробат» никак не может занять правильную позицию, несмотря на то, что уже давно пора? Факторы, которые этому способствуют, могут быть со стороны матери (объёмные образования, миоматозные узлы в полости матки, аномальное строение — двурогая матка). У многорожавших женщин развивается слабость, «дряблость» мышц как матки, так и передней брюшной стенки — они не могут зафиксировать правильное положение младенца. По статистике, среди всех случаев, у многорожавших беременных патологическое положение отмечается в десять раз чаще первородящих женщин.
Беременность двойней или тройней также предрасполагают к тому, что один из плодов будет находиться в нефизиологичном состоянии к концу срока гестации.
Имеет значение низкое расположение «детского места», а также так называемое «приращение» плаценты. Эти патологии хорошо визуализируются при ультразвуковом исследовании и с большой долей вероятности потребуют проведения кесарева сечения в положенный срок.
Короткая пуповина, мешающая ребёнку свободно осуществлять движения, укорочение пуповины вследствие обвития вокруг шеи малыша, маловодие — эти факторы также служат причинами нестандартного положения плода в утробе матери.
Поможем неповоротливому малышу

Если в вашем случае нет вышеперечисленных факторов, на которые нельзя повлиять, с разрешения доктора можно помочь природе исправить ситуацию.
После 33-34 недели, узнав о диагнозе, можно применять гимнастические упражнения и дополнять их психологическими приемами:
- Осуществляем повороты из положения лежа на боку на другую сторону. Полежали десять минут — снова следует быстро перевернуться. Таким образом можно сделать по три-четыре подхода — выполнять упражнение следует несколько раз в сутки.
- Исходное положение — коленно-локтевое, следует приводить к животу попеременно то одну, то другую ногу. Количество повторов — около пяти-шести за один заход. Также рекомендуется выполнять несколько раз в сутки. При выполнении любых гимнастических этюдов вы должны себя хорошо чувствовать, не ощущать чувство голода, но и не заниматься на полный желудок.
- Если вы отдыхаете днем, полезно будет положение «лежа на спине» с слегка приподнятыми ногами (около двадцати сантиметров выше головы). Для этого подложите под поясницу и ноги подушки. Если лежать на спине тяжело даже десять минут, сядьте на колени и опустите таз на пятки (их стоит развести для удобства, носки оставьте сомкнутыми). Колени разведите на ширину плеч и отдыхайте в таком положении по пятнадцать минут два-три раза в день.
- Врачи утверждают, что неправильное положение в некоторых случаях может быть вызвано главным образом психоэмоциональным напряжением матери и тонусом матки. В таком случае, а первый план должно выйти устранение стрессовой ситуации. Идеально, если мама любит и умеет плавать в бассейне. Двигается мама — стимулируется ненавязчиво и двигательная активность крохи, снимается лишнее напряжение. Слушайте музыку, гуляйте с наслаждением в парке, наполняйте свое воображение приятными картинами, представляйте себе уже перевернутого малыша.
Для закрепления успешного результата также нужно выполнять некоторые нехитрые действия. Когда малыш перевернется, закрепите благоприятное положение с помощью ношения бандажа (для оптимального выбора и правильной техники одевания обратитесь к специалисту) и принимайте несколько раз в день позу «портного» — сядьте на пол, согните ноги в коленях и отведите их в стороны так, чтобы ваши ступни соприкасались друг с другом; попытайтесь направлять колени как можно ниже к полу — так будут работать мышцы тазового дна.
Если срок родов подходит, а неправильное положение, увы, не исправляется — существует оперативный выход из сложившейся трудной ситуации.
Абсолютные показания к выполнению операции кесарева сечения
Их не много, но естественное родоразрешение в каждом из таких случаев грозит либо повреждениями/гибелью плода вследствие невозможности родиться правильно и вовремя, либо травматизмом матери. Итак, показания к оперативному извлечению плода:
- Вес плода по данным ультразвукового исследования более трех с половиной — четырех килограмм при наличии узкого таза у беременной женщины;
- Укоренившееся поперечное или косое положение плода;
- Признаки гипоксии ребёнка (дистресс-синдром плода) или обвитие пуповиной;
- Слабая родовая деятельность, отсутствие динамики в раскрытии шейки матки.
Дополнительно о том, какие меры следует предпринимать беременной во втором и третьем триместре для выправления ситуации и как часто следует проводить ультразвуковой контроль, расскажет специалист.
Комментарий эксперта
 Трубина Татьяна Владимировна, врач-акушер-гинеколог сети медицинских центров ЛЕЧУ
Трубина Татьяна Владимировна, врач-акушер-гинеколог сети медицинских центров ЛЕЧУ
После 34 недели беременности, поперечное или косое положение плода считается неправильным. Беременным женщинам с такой проблемой во втором и третьем триместре необходимо проводить комплекс гимнастических мероприятий по исправлению неправильного положения плода. К ним относятся такие меры как:
• сон в положении на левом боку с приведенным к животу коленом (это может быть как дневной сон-отдых, так и ночной сон),
• принятие днем периодически коленно-локтевого положения с приведением попеременно колен к животу (по 5-10 приведений на каждое колено),
• плавание в бассейне,
• бандаж до срока родов после исправления положения плода.
Если с началом третьего триместра стойко сохраняется неправильное положение плода, следует подключить ультразвуковой контроль за положением плода: во-первых, чтобы оценить эффективность предпринимаемых мер и вовремя начать носить бандаж (зафиксировать положение), а во-вторых, правильно спланировать тактику ведения родов. Подобный ультразвуковой контроль целесообразно проводить не чаще, чем 1 раз в 10 дней.
Акушерство / Под ред. Савельевой Г.М. – 2000
Медикаментозное воздействие во время беременности при тазовом предлежании плода / Ишпахтин Г.Ю., Щепин М.М., Елисеева Е.В. // ACTA BIOMEDICA SCIENTIFICA – 2005 – №4(42)
Патологическое положение плода: причины появления, симптомы, диагностика и способы лечения.
Определение
За время беременности плод может многократно менять свое положение в матке, пока ему хватает места для перемещения. При нормальной беременности к 22-24-й неделе плод устанавливается головкой вниз, примерно до 32-34-й недели его положение остается неустойчивым, но затем плод фиксируется.
Положение плода – это отношение его оси, проходящей через головку и ягодицы, к продольной оси матки.
Если оси плода и матки совпадают, это называется продольным положением плода, если плод лежит поперек матки – поперечным положением. Кроме того, выделяют косое положение – среднее между продольным и поперечным.
 Когда плод расположен в матке продольно, он может быть повернут ко входу в малый таз головкой или тазовым концом (ягодицами, ножками). Это и есть предлежание – головное или тазовое. При поперечном положении предлежащая часть не определяется.
Когда плод расположен в матке продольно, он может быть повернут ко входу в малый таз головкой или тазовым концом (ягодицами, ножками). Это и есть предлежание – головное или тазовое. При поперечном положении предлежащая часть не определяется.
В 95-97% случаев предлежащей частью является головка. Тазовое предлежание, когда над входом в малый таз находятся ягодицы или ножки плода, а у дна матки — его головка, определяется в 3-5% случаев. Косые и поперечные положения (т.н. неправильные положения плода) выявляются в 0,3-0,7% при доношенной беременности, но в 10 раз чаще у многократно рожавших (начиная с 4-х родов), чем у первородящих. При сроке гестации менее 32 недель, пока плоду хватает места для перемещения, неправильное положение плода в матке отмечаются в 6 раз чаще, чем при доношенной беременности.
К патологическим положениям относятся тазовое предлежание, поперечное, косое и неустойчивое положение плода.
Причины возникновения патологического положения плода
Точные причины патологического положения плода недостаточно выяснены. Факторы, которые способствуют возникновению тазовых предлежаний, поперечных и косых положений, можно разделить на материнские, плодовые и плацентарные.
К материнским причинам относятся:
- аномалии развития матки (двурогая, седловидная матка, перегородка в матке),
- опухоли матки,
- узкий таз беременной,
- опухоли таза,
- снижение или повышение тонуса матки,
- большое количество родов у женщины,
- рубец на матке после операции кесарева сечения.
Плодовые причины:
- недоношенность,
- многоплодие,
- задержка внутриутробного развития,
- врожденные аномалии плода (анэнцефалия, гидроцефалия),
- неправильное членорасположение плода (отношение конечностей к головке и туловищу),
- особенности вестибулярного аппарата плода.
Плацентарные причины:
- предлежание плаценты,
- маловодие или многоводие,
- короткая пуповина.
Классификация патологического положения плода
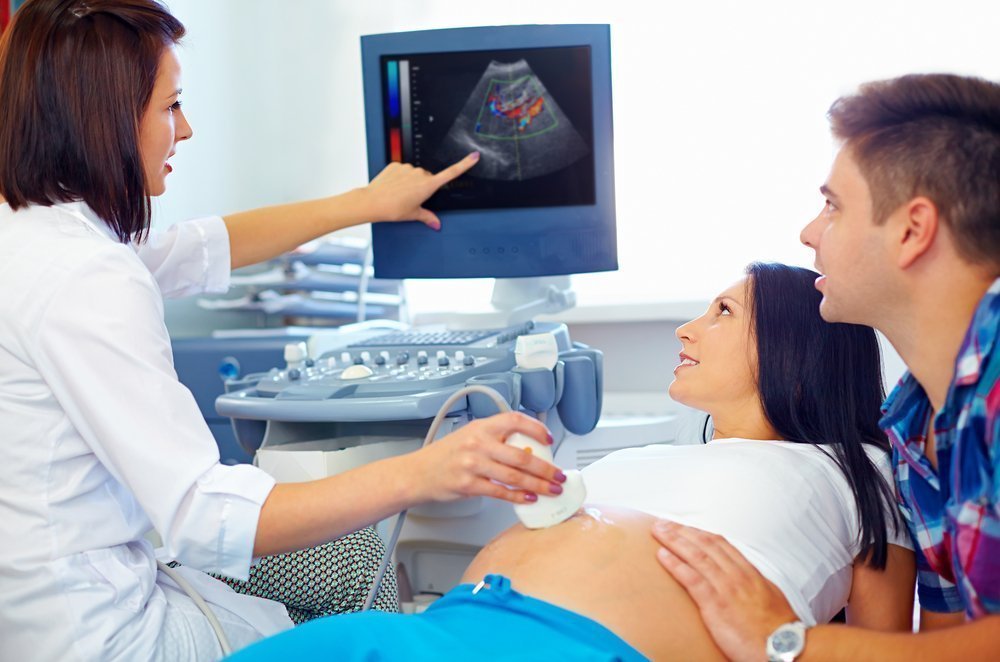
Тазовое предлежание подразделяют на ягодичное (80-90%) и ножное (10-15%). Ягодичное предлежание бывает чистое (63-68%) и смешанное (20-23%), а ножное – полное, неполное (встречается чаще, чем полное) и коленное (встречается редко).
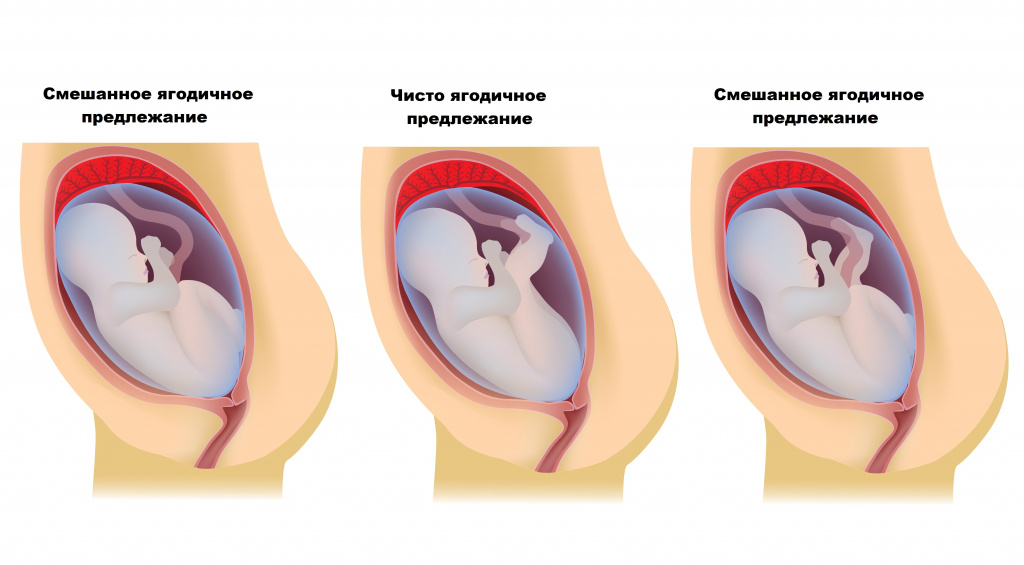 При чисто ягодичном предлежании ко входу в таз обращены ягодицы, а ножки вытянуты вдоль туловища, т. е. согнуты в тазобедренных и разогнуты в коленных суставах, стопы расположены в области подбородка и лица. При смешанном ягодичном предлежании ко входу в таз обращены ягодицы вместе с ножками, согнутыми в тазобедренных и коленных суставах, несколько разогнутыми в голеностопных суставах, то есть плод находится в позе «на корточках».
При чисто ягодичном предлежании ко входу в таз обращены ягодицы, а ножки вытянуты вдоль туловища, т. е. согнуты в тазобедренных и разогнуты в коленных суставах, стопы расположены в области подбородка и лица. При смешанном ягодичном предлежании ко входу в таз обращены ягодицы вместе с ножками, согнутыми в тазобедренных и коленных суставах, несколько разогнутыми в голеностопных суставах, то есть плод находится в позе «на корточках».
При полном ножном предлежании плод повернут ко входу в таз обеими ножками, слегка разогнутыми в тазобедренных и согнутыми в коленных суставах, при неполном – ко входу в таз предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше; в случае коленного предлежания ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз.
К неправильным относят поперечные и косые положения, а также неустойчивое положение плода.
Поперечным называют такое положение плода, при котором ось его туловища пересекает ось матки под прямым углом, а крупные части плода расположены выше гребней подвздошных костей. Косым называют такое положение, при котором ось туловища плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза. Косое положение считают переходным состоянием, потому что в конце периода гестации и во время родов оно превращается в продольное либо в поперечное.
Косое положение обычно нестабильно, временно, поэтому часто его называют неустойчивым.
Также при неправильных положениях по головке определяют позицию плода: если головка расположена слева от срединной линии тела беременной – это первая позиция, если справа – вторая. Вид определяют по спинке: если она обращена кпереди – передний вид, кзади – задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Симптомы патологического положения плода
Обычно при патологическом положении плода специфических жалоб у беременной нет, однако ее может беспокоить дискомфорт в подреберьях, а в случае смешанного ягодичного или ножного предлежания плода женщина может ощущать шевеление плода преимущественно в нижней части живота.
Диагностика патологического положения плода
Диагноз патологического положения плода, как правило, ставится на 32-34-й неделе беременности. Предварительный диагноз устанавливается на гинекологическом осмотре. При тазовом предлежании отмечается высокое стояние дна матки. Этот показатель гинеколог определяет на каждом визите, начиная с 20-й недели беременности – он отражает высоту, на которую самая широкая, куполообразная часть матки (ее дно) поднялась относительно лобка. Этот показатель косвенно указывает на то, нормально ли протекает беременность. При тазовом предлежании тазовый конец плода высоко расположен над входом в таз, что обуславливает высокое стояние дна матки. Головка плода расположена в дне матки, ягодицы – над входом в таз, это врач может определить при пальпации. Сердцебиение плода выслушивается на уровне пупка или выше.
Поперечное и косое положение плода также может заподозрить доктор во время осмотра. При поперечном положении живот беременной приобретает поперечно-овальную форму, дно матки ниже, чем при продольном положении, отсутствует крупная предлежащая часть – головка или тазовый конец, а ко входу в малый таз предлежат мелкие части плода, например, ручка или плечо. Сердцебиение плода лучше прослушивается в области пупка.
При косом положении живот визуально приобретает косо-овальную форму, окружность живота больше нормы, дно матки стоит низко. Крупная предлежащая часть находится ниже уровня гребня подвздошной кости, в одной из подвздошных ямок большого таза, сердцебиение плода, как и при поперечном положении, лучше прослушивается в области пупка.
Если врач заподозрил неправильное положение плода, обязательно проводят ультразвуковое исследование. При выполнении УЗИ исключают причины, которые могли бы привести к неправильному положению плода: тяжелые пороки развития плода или аномальное расположение плаценты.
К каким врачам обращаться
Как и при нормально протекающей беременности, наблюдение и выбор тактики родов осуществляет врач –
акушер-гинеколог
.
Лечение патологического положения плода
До определенного срока тазовое предлежание требует выжидательного наблюдения, поскольку плод может самостоятельно развернуться в нужном направлении. В ряде случае врачи могут порекомендовать беременной женщине выполнять комплекс упражнений, способствующих изменению тазового предлежания на головное.
При тазовом предлежании плода для снижения вероятности операции кесарева сечения и при отсутствии противопоказаний к естественным родам пациентке могут рекомендовать наружный поворот плода на головку. Показания и противопоказания определяет врач. Эту процедуру проводит акушер-гинеколог в условиях акушерского стационара, в срок ≥36 недель беременности у первородящих и ≥37 недель беременности у повторнородящих.
Эффективность поворота на головку составляет от 30 до 80%, а в 5% случаев наблюдается спонтанный обратный поворот плода.
В зависимости от ситуации и состояния здоровья женщины и плода врач рекомендует естественные роды или проведение операции кесарева сечения.
При неправильном положении плода до 36 недель беременности при отсутствии противопоказаний (рубец на матке, угрожающие преждевременные роды, миома матки, предлежание и низкое расположение плаценты, соматическая патология беременной и др.) рекомендуется проведение корригирующей гимнастики. Поперечное и косое положения плода являются абсолютным показанием для проведения операции кесарева сечения, рожать естественным путем в этих случаях опасно.
Осложнения
При тазовых предлежаниях плода отмечается более высокая перинатальная заболеваемость и смертность, чем при головных предлежаниях. Это связано с рядом причин: недоношенностью, гипоксией, родовой травмой, повреждениями органов брюшной полости и спинного мозга, аномалиями развития плода и др. Перинатальные потери при тазовом предлежании при различных методах родоразрешения в 3–5 раз выше, чем при головных предлежаниях.
Роды при неправильных положениях плода сопровождаются рядом опасных для жизни матери и плода осложнений: раннее излитие вод, выпадение мелких частей плода, разрыв матки, кровотечение из половых путей при аномалиях расположения плаценты.
При неустойчивом или поперечном положении плода перинатальная смертность достигает 24%.
Выпадение петель пуповины происходит в 20 раз чаще, чем при продольном положении и головном предлежании плода. Материнская смертность, связанная с восходящим инфицированием при преждевременном излитии вод, кровотечением при аномальном расположении плаценты, осложнениями оперативных пособий и разрывом матки, достигает 10%.
Профилактика патологического положения плода
В настоящий момент не существует эффективных методов профилактики неправильного положения плода.
Источники:
- Клинические рекомендации «Тазовое предлежание плода». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Патологические роды (узкий таз, неправильные положения плода, аномалии сократительной деятельности матки): учебное пособие / О.Е. Баряева, В.В. Флоренсов, М.Ю. Ахметова. ФГБОУ ВО ИГМУ Минздрава России, кафедра акушерства и гинекологии с курсом гинекологии детей и подростков. – Иркутск: ИГМУ. – 2020. – 88 с
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Тазовое предлежание плода
Тазовое предлежание плода – продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
Общие сведения
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.
Тазовое предлежание плода
Классификация тазовых предлежаний плода
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины тазовых предлежаний плода
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом и т. д. Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Особенности течения беременности
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией и т. д. При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика тазового предлежания плода
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
Тазовое предлежание плода характеризуется более высоким стоянием дна матки, не отвечающим сроку гестации. Приемы наружного исследования позволяют определить в области лона мягковатую, неправильной формы, малоподвижную часть плода, не способную к баллотированию. В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть – головку плода. Сердцебиение прослушивается выше или на уровне пупка.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Ведение беременности и родов
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода. Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и др.) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и др. показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.
Осложнения родов при тазовом предлежании
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Тазовое предлежание плода – лечение в Москве

Не стоит беспокоиться и переживать, если ребенок до 36 недель находится «попкой вперед»: это совершенно нормальное явление и у крохи еще есть время для того, чтобы перевернуться. Кстати, случается, что малыш поворачивается вниз головой и непосредственно перед родами, и даже в самих родах
Попробуйте уговорить кроху повернуться в нужное положение. Расскажите все подробно: почему ему стоит повернуться, что это даст и маме, и ребенку в родах. Разговаривать можно вслух, а можно и про себя, главное – говорите с малышом об этом постоянно
В воде тело мамы расслабляется, а значит, и расслабляются мышцы матки, ее объем несколько увеличивается и в результате у ребенка появляется чуть больше пространства «для маневров».
Поговорите с ним
Между ребенком и мамой всегда есть связь. И мама – это первый человек которому малыш верит и которого слушается. Поэтому попробуйте уговорить кроху повернуться в нужное положение. Расскажите все подробно: почему ему стоит повернуться, что это даст и маме, и ребенку в родах. Разговаривать можно вслух, а можно и про себя, главное – говорите с малышом об этом постоянно. Будьте ласковы и в то же время настойчивы. Обязательно подключите к разговору будущего папу, мужчин дети слушаются еще больше. Когда будете уговаривать малыша, дополнительно поглаживайте живот, как бы указывая ребенку, как ему повернуться. Отличный вариант: папа разговаривает и гладит живот вместе с вами.
Представьте себе
Визуализация – способ, при котором человек представляет себе нужную ему картинку. Вот и будущей маме надо всего лишь вообразить малыша в правильном положении. Не знаете, как это выглядит или просто не можете себе представить ребенка в животе, – находите красивое фото из журнала, книги, Интернета. Какая-то анатомическая точность здесь не важна, хватит просто приятной и понятной картинки: малыш лежит внутри маминого живота вниз головой. Смотрите на иллюстрацию почаще и представляете, что внутри вас малыш тоже находится в правильном положении. Но надо не только смотреть на чужое фото, а представлять именно себя и своего ребенка.
Приманите его
Еще один способ – приманите малыша. Дети, особенно маленькие, очень любопытны, поэтому заставьте повернуться кроху, показав ему что-то интересное. Но ведь малыш пока еще находится в животе, разве он может что-то увидеть? Точно мы не знаем, как ребенок реагирует на мир вне живота мамы, но считается, что он, например, может слышать звуки. Расположите наушники с приятной музыкой внизу живота, это тоже может побудить ребенка повернуться по направлению к звуку. Музыка должна быть спокойной, мелодичной и не громкой, чтобы малыш не испугался.
А еще можно включить фонарик и прислонить его к животу мамы в том месте, где находится голова ребенка, и затем, разговаривая, медленно проводить фонариком в сторону и вниз, увлекая кроху за собой.
Плавайте и расслабляйтесь
Плавание тоже помогает малышу занять головное предлежание. В воде тело мамы расслабляется, а значит, расслабляются и мышцы матки, ее объем несколько увеличивается и в результате у ребенка появляется чуть больше пространства «для маневров». Но плавание должно быть приятным для мамы, если женщина боится воды или она недостаточно теплая, то никакого расслабления не будет. Поэтому плавать надо хотеть, плюс вода должна быть комфортной температуры.
Делайте упражнения
Есть очень простые упражнения, которые помогут малышу разместиться правильно. Но сначала посоветуйтесь с врачом, можно ли вам делать такую гимнастику. Гимнастику для поворота малыша в головное предлежание не проводят, если есть гестоз, угроза прерывания беременности, рубец на матке после предыдущего кесарева сечения, предлежание плаценты.
Повороты. Лежа на кушетке, поворачивайтесь с боку на бок 3–4 раза через 10 минут. Выполняйте 3 раза в день. Поворот обычно происходит в течение первой недели.
Сила притяжения. Лягте на спину, подложив под поясницу большую подушку, а под голову – маленькую. Согните колени, поставив ступни на пол. Полежите так в течение 10 минут.
Коленно-локтевое положение. Встаньте на колени и локти, в это время таз располагается выше головы. Оставайтесь в таком положении 15 минут несколько раз в день.
Обратитесь к специалисту
Если упражнения и психологические методики не дают результата, то существует еще один способ – профилактический наружный поворот, который делает опытный акушер-гинеколог в родильном доме. Сначала маме вводят средства, расслабляющие матку, затем врач определенными движениями рук старается повернуть ребенка, воздействуя на его голову и таз через живот будущей мамы. Все это проходит под контролем УЗИ, и обычно женщина не испытывает при этой манипуляции никаких неприятных ощущений.
Правда, наружный поворот сейчас выполняют редко: во-первых, его умеют делать не все акушеры-гинекологи, да и не все врачи считают, что он нужен; во-вторых, не каждая женщина психологически на него настроена, ну и, кроме того, не всегда к нему есть показания.
Возможно, психологические методы и кажутся чем-то сомнительным, но тем не менее они часто помогают. А если еще добавить гимнастику и плавание, то вероятность того, что малыш повернется в правильное положение, только увеличивается. Так что если не хочется делать кесарево сечение при тазовом предлежании или рожать «попкой вперед», то стоит попробовать все подходящие и разрешенные вам способы.
Тазовое предлежание плода
Лечением данного заболевания занимается Гинеколог
- О заболевании
- Виды тазового предлежания – классификация
- Симптомы
- Причины тазового предлежания
- Диагностика тазового предлежания
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
- Мнение эксперта
- Врачи
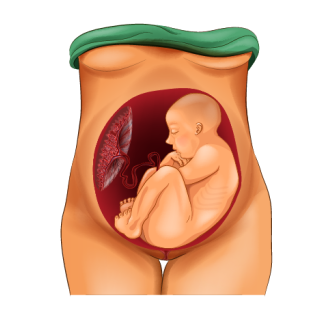
Что это такое?
Тазовое предлежание плода – это ситуация, когда плод головкой располагается в дне, а у малого таза матери находятся его ягодицы и/или ножки.
О тазовом предлежании
Наличие механических препятствий со стороны малого таза не позволяет более объемной части плода (головке) вставиться во вход. Плод «ищет» альтернативные пути, в результате чего формируется тазовое предлежание (размеры тазового конца намного меньше головного). Механические преграды также могут объяснить тазовое вставление при аномальной анатомии плода. Однако часто в клинической практике встречаются случаи тазового предлежания в отсутствие каких-либо объяснимых причин. Считается, что они связаны с незрелостью вестибулярного аппарата внутриутробного ребенка (вестибуллярный аппарат – это структура, которая определяет пространственную ориентацию тела).
Современное акушерство придерживается точки зрения, что для правильного головного (затылочного) предлежания плод должен иметь нормальную анатомию и хорошую двигательную активность, при этом объем околоплодных вод должен быть достаточным, и плацента должна располагаться не в области нижнего сегмента и не затрагивать внутренний зев. Если один из этих факторов выпадает из общей цепочки, то повышается вероятность формирования тазового предлежания плода.
Виды тазового предлежания – классификация
Тазовое предлежание может быть 2 основных типов (разница между ними заключается в том, какая именно часть ближе всего предлежит к будущему родовому каналу):
- ягодичное – самыми первыми рождаются ягодицы;
- ножное – «первопроходцами» являются ножки.
В свою очередь, ягодичный вариант классифицируется на 2 формы:
- чистая, когда только ягодички плода обращены к материнскому тазу;
- смешанное, когда плод сидит «на попе», то есть под ягодички поджаты ножки.
Ножное предлежание делится на 3 вида:
- коленное – плод «сидит» на коленках над входом в таз;
- полное ножное – и левая, и правая ножка обращены к малому тазу матери;
- неполное, когда одна ножка согнута над малым тазом, а другая – разогнута и выпрямлена вдоль тела малыша.
Симптомы
Тазовое предлежание плода не имеет специфических симптомов. Однако для этого состояния характерно относительно высокое расположение тазового конца плода по отношению к плоскости входа малого таза матери. Поэтому при доношенной беременности может появляться одышка, связанная с высоким расположением диафрагмы. По этой же причине развивается и относительная недостаточность кардиального сфинктера, приводящая к изжоге.
Признаками тазового предлежания плода во время объективного осмотра могут быть:
- высокое расположение дна матки, которое не соответствует нормативам для данного срока беременности;
- наличие в дне матки более плотной и круглой части (головки), при этом над входом таза определяется менее плотное с нечеткими контурами образование (тазовый конец);
- наилучшая точка выслушивания сердечного ритма плода на уровне пупка или выше него (к примеру, при затылочном предлежании сердцебиение лучше слышно ниже пупка).
Причины тазового предлежания
Состояниями, которые повышают вероятность тазового предлежания, могут быть:
- недоношенный плод – чем меньше гестационный срок, тем выше вероятность обнаружить положение плода, при котором над входом в таз располагаются ягодицы или ножки;
- предыдущие роды в ягодичном предлежании;
- сужение материнского таза или аномалии его строения;
- аномальное строение матки – двурогость, седловидность, наличие внутриматочной перегородки;
- избыточное или недостаточное количество околоплодных вод, которое отражается на подвижности плода и создает препятствия для установления правильного головного предлежания;
- многоплодие, которое ограничивает движения младенцев в амниотической полости;
- большие миоматозные узлы;
- большие кисты яичников;
- неправильное прикрепление плаценты, когда она частично или полностью перекрывает внутренний зев;
- пороки развития плода, затрагивающие череп, зону шеи или крестцовую область;
- укорочение пуповины;
- отставание темпов роста плода.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика тазового предлежания
Диагноз тазового предлежание не устанавливается раньше 36 недель. На основании данных акушерского наружного осмотра врач может заподозрить это состояние. Для его подтверждения назначается ультразвуковое исследование. Врач УЗД оценивает, какая часть плода располагается над входом в малый таз, какова степень сгибания головки, нет ли аномалий развития плода или патологии половых органов матери. Параллельно определяется локализация плаценты и исключается ее расположение в области нижнего сегмента, проводится определение индекса амниотической жидкости для исключения маловодия или многоводия, а также математический подсчет предполагаемого веса плода на основании проведенных измерений головки, бедра, плеча, живота.
В родах диагноз тазового предлежания устанавливается путем влагалищного осмотра. Акушер-гинеколог при открытой шейке матки может обнаружить соответствующие ориентиры того или иного вида тазового предлежания. Это могут быть крестец, паховый сгиб, межягодичная складка, пятка и т.д.
Мнение эксперта
Беременные женщины часто сталкиваются с такой ситуацией, когда при прохождении второго скринингового УЗИ в сроке (18-22 недели) обнаруживается тазовое предлежание плода. По этому поводу появляется необоснованное беспокойство. Оказывается, чем меньше срок беременности, тем выше подвижность плода, который имеет еще небольшие размеры, поэтому может несколько раз за день изменять свое положение. Если при прохождении второго скрининга предлежащей частью является тазовый конец, то данный факт даже не выносится в ультразвуковое заключение, т.к. не имеет клинического значения. Окончательный диагноз тазового предлежания может быть установлен не ранее 36-й недели. Для сравнения – во втором триместре примерно треть плодов располагаются ягодицами или ножками над входом в малый таз, а к 36-37-й недели тазовое предлежание выявляется только в 3-5% случаев.

Лечение
Вопрос о способе родоразрешения при тазовом предлежании решается индивидуально. На выбор метода оказывает влияние возраст женщины, количество родов в анамнезе, вес плода, степень сгибания головки, предполагаемый вес ребенка и другие факторы.
Консервативное лечение
Ведение вагинальных родов при тазовом предлежании относится к высокой категории сложности. От врача требуется профессионализм и выдержка, а от роженицы – терпение и строгое следование советам медиков.
Хирургическое лечение
Кесарево сечение в плановом порядке при тазовом предлежании может быть рекомендовано в следующих случаях:
- срок гестации менее 32 недель и начало родовой деятельности;
- рубец на маточной стенке после предыдущий операций;
- ножное предлежание;
- малый вес плода – 2,5 кг и меньше;
- крупный вес плода –3,6 кг и больше.
Плановую операцию оптимально выполнять в гестационном сроке 39 недель и более. Это позволяет органам и системам плода максимально подготовиться к переходу с внутриутробного этапа на внеутробный.

Профилактика
Специфических мер профилактики тазового предлежания не существует.
Реабилитация
После оперативного родоразрешения рекомендована ранняя активация родильницы и раннее прикладывание ребенка к груди. Это создает условия для профилактики возможных осложнений и стимулирует адекватную лактацию.
Вопросы и ответы
Баскетт Т.Ф., Калдер Э.А., Арулкумаран С. Оперативное акушерство Манро Керра; под ред. Р. Элсивера, – М., 2015. – С. 199-214.
Кан Н.Е. Состояние внутриутробного плода и ранняя адаптация новорожденных в зависимости от пола и предлежания плода: Автореф. дис. … канд. мед. наук. Владивосток, 2000. 23 с.
Катько Е.Н. Особенности течения раннего неонатального периода при рождении плода в тазовом предлежании: Автореф. дис. … канд. мед. наук. М., 1998. 19 с.
>
Заболевания по направлению Гинеколог
