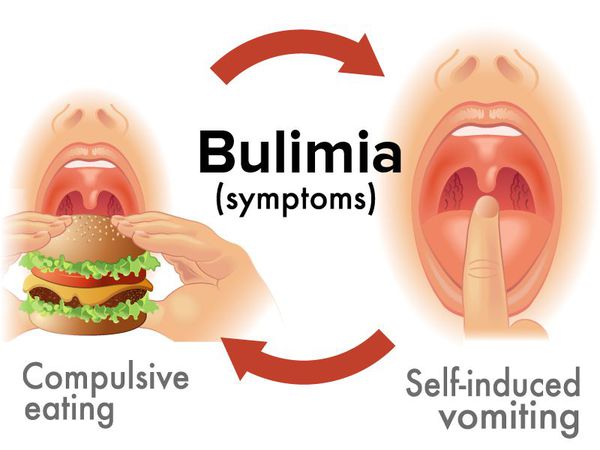
Многие люди, обращаясь за психологической помощью, жалуются на нарушенное пищевое поведение. Изначально безобидные привычки, связанные с едой, со временем могут вылиться в серьезное расстройство. Речь идет о нервной анорексии, булимии или компульсивном переедании. Лишний или, напротив, недостаточный вес при отсутствии серьезных патологических проблем с организмом часто сигнализирует о психологических проблемах. Для многих пища ассоциируется с расслаблением и отдыхом. В результате питание теряет свою основную функцию – получение необходимых микро- и макроэлементов для жизни, в этой ситуации требуется налаживание пищевого поведения.
Обычно простой коррекции рациона недостаточно, нужно понять, что толкает человека на формирование нездоровых привычек, чтобы поддержание нормального веса не вызывало особых трудностей. Иногда в корне проблемы лежат серьезные психологические заболевания или нарушения в работе организма.
Содержание статьи:
- Как формируется пищевое поведение
- Типы нарушения пищевого поведения
- Как изменить пищевое поведение
- Помощь специалиста
Как формируется пищевое поведение
Налаживание пищевого поведения начинается еще в младенческом возрасте. Стоит учитывать все компоненты питания ребенка: начиная от расписания приемов еды и заканчивая условиями для хорошего аппетита. Важно отслеживать любые попытки отказа от обеда без причин.
Первый этап налаживания привычек происходит при грудном вскармливании. Важно следить, чтобы малыш питался своевременно, не отказывался от кормления. Наиболее важные особенности пищевого поведения закладываются в возрасте от одного до трех лет, когда начинается знакомство с «взрослой» едой.
В этот период важно налаживание правильного восприятия пищи. Например, не стоит злоупотреблять перекусами и сладостями; не пытаться «закормить» ребенка с помощью отвлечения мультфильмами. Нужно насторожиться при систематическом отказе от еды, если это происходит не из-за возбуждения после игр или во время болезни.
На пищевое поведение часто влияют вкусовые предпочтения. Например, людям с низкой чувствительностью к горькому легче есть овощи или другую полезную еду. При любви к кислому рацион легко разнообразить большим количеством фруктов, цитрусовых. Регулярное насилие над собой приводит к неприятию еды или другим последствиям, поэтому важна коррекция блюд в зависимости от вкусовых предпочтений.
Часто нарушение пищевого поведения начинается с немотивированного ограничения своего рациона из-за отсутствия пользы. Например, максимальный отказ от твердых продуктов, предпочтение исключительно клетчатке. Спровоцировать расстройство можно и некрасивой, неаккуратной подачей блюд, которые внешне не вызывают аппетита.
Типы нарушения пищевого поведения
Экстернальное пищевое поведение
Экстернальное расстройство питания формируется под воздействием практически незаметных факторов. Среди них выделяют доступность определенной пищи, мнение окружающих о выбранной еде, поведение в компании людей.
Наиболее распространены такие нарушения:
- обязательно кушать в компании – расстройство проявляется невозможностью сказать «нет», когда предлагают поесть даже при отсутствии аппетита, причем, на столе может не быть любимых блюд;
- переедание за столом – для многих налаживание питания во время застолья представляет огромную проблему, ведь нужно попробовать все угощения на праздничном столе;
- постоянные попытки наесться «впрок» – сложно перенести время приема пищи на позднее, частые перекусы;
- страх не успеть съесть что-то вкусное – такое поведение человека часто встречается в многодетных семьях. Ребенок знает, что оставленная на потом еда исчезнет. В итоге привычка закрепляется даже при самостоятельном проживании.
Эмоциогенное пищевое поведение
Эмоциональные факторы серьезно влияют на налаживание пищевого поведения. Например, проблемы и стресс могут «заедаться», в этом случае еда становится лечением грусти, скуки, способом утешения.
Не менее сложно налаживание пищевого поведения, когда с помощью угощений себя награждают за успехи, хорошие события или даже окончание недели. Распространено и импульсивное переедание при колебаниях настроения. Причиной нарушения нормального графика питания может стать неприятный звонок, ссора или даже просмотр грустного фильма.
Важна коррекция питания и при отказе от пищи из-за сильных эмоций. Иногда человек не может есть несколько дней, испытывает сильное отвращение даже к любимым продуктам. Налаживание нормального графика может занять несколько недель.
Ограничительное пищевое поведение
Ограничительный тип пищевых расстройств касается выбора блюд и количества еды. В такой ситуации налаживание здоровых привычек идет очень сложно, потому что осознание часто приходит после развития серьезного заболевания.
Стоит выделить такие нарушения:
- невозможность остановиться – легко набирается лишний вес, зачастую механизм насыщения нарушен, чтобы наладить схему питания нужно разобраться именно с этой проблемой;
- очень строгая коррекция питания – человек не прислушивается к потребностям организма, выбирая еду исходя из диет, модных тенденций или зачастую неправильных представлений о здоровой пище;
- бесконечные диеты – вес постоянно прыгает, возникает расстройство обмена веществ;
- анорексия и булимия – отказ от питания или неконтролируемое переедание с последующим устранением пищи из организма являются двумя пограничными состояниями, когда становится необходимым налаживание восприятия себя и серьезная помощь врача-психиатра.
Как изменить пищевое поведение
Для налаживания расстройства пищевого поведения необходимо определить причины, которые привели к набору или потере веса. Возможно понадобится легкая коррекция – например, следить за собой в компании или останавливать порывы пойти к холодильнику при плохом настроении.
Важно найти дополнительный ресурс при нарушении, который позволит не зависеть от еды – спорт, рисование или любое другое хобби. Нужно заручиться адекватными пищевыми правилами. Лучше это делать с врачом, а не с помощью диет из интернета. Строгие запреты в питании провоцируют нарушения и не способствуют здоровью и отличному внешнему виду.
Помощь специалиста
Иногда недостаточно выработать правильную привычку, чтобы решить свои проблемы с едой. Особенно, если речь идет о серьезном расстройстве, например, булимии или анорексии. Чтобы лечение расстройств было успешным, необходимо остановить опасный набор или потерю веса.
В зависимости от тяжести расстройства лечение можно проводить дистанционно, под контролем лечащего врача, или в стационаре. Чтобы получить профессиональную помощь от специалистов «Центра изучения расстройств пищевого поведения», записывайтесь на прием в Москве по телефону +7(499) 703-20-51 или через онлайн-форму.
Автор: Синеуцкая Екатерина Олеговна
Заведующая стационарным отделением ЦИРПП,
врач-психиатр, психотерапевт, нарколог.
Дата публикации 18 июня 2018Обновлено 16 августа 2021
Определение болезни. Причины заболевания
Расстройство пищевого поведения (РПП) — это психическое заболевание, негативно влияющее на физическое и психическое здоровье человека, которое характеризуется ненормальным потреблением пищи.
РПП включает в себя нижеследующие подтипы:
- Нервная анорексия (НА) — сверхмалое потребление пищи, вследствие которого пациент имеет аномально низкую массу тела.
- Нервная булимия (НБ) — чрезмерное потребление пищи, после чего следует этап очищения желудка или приём слабительных.
- Переедание — потребление большого количества пищи за короткий промежуток времени.
- Другие специфические подтипы.
- Мышечная дисморфия (МД) — восприятие своего тела как слишком худого, слабого или обрюзгшего с последующей попыткой нарастить мышечную массу всеми доступными способами.
- Пикацизм — употребление в пищу несъедобных веществ (например, земля или мел).
- Мерицизм (руминационный синдром) — пережёвывание произвольно отрыгиваемой пищи спустя некоторое времени после еды.
- Избегание/ограничение приёма пищи (ИПП) — психическое расстройство, при котором теряется интерес к приёму некоторых видов пищи.[1]
При этом важно понимать, что ожирение не относится к РПП.
У людей с расстройством пищевого поведения часто встречаются тревожные расстройства, депрессия и химические зависимости.
Причины РПП во многом не ясны. Биологический и социальный факторы играют свои роли предположительно в равной степени.
Культурная идеализация худобы и стройности определённо вносит свой вклад в этиологию некоторых подтипов заболевания. О последнем утверждении говорит тот факт, что в развитых странах такое расстройство, как НБ, практически не диагностировалось до конца 1970 годов.[24]
Известно, что в США 20 миллионов женщин и 10 миллионов мужчин имели не менее одного эпизода РПП за свою жизнь.
Также известно, что расстройство поражает около 12% профессиональных танцоров.[3] Некоторые подтипы расстройства, такие как пикацизм и мерицизм, встречаются чаще у лиц с интеллектуальными нарушениями.[1]
В одном уточняющем британском исследовании показано, что проблемы питания у детей взаимосвязаны с РПП матери. Достоверной этиологической связи между поведением матерей в семье и развитием психических нарушений у детей выявлено не было. Однако, полагается, что успешное устранение проблем с питанием у детей должно включать работу специалистов по организации питания в семье и по улучшению качества отношений “мать-ребёнок” (снижение требовательности и конфликтности).[11]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы расстройства пищевого поведения
Неспецифическими физическими симптомами РПП являются слабость, утомляемость, чувствительность к холоду, редукция роста волос на лице у мужчин, нарушение эрекции, снижение либидо, потеря веса, задержка роста (у подростков). [29]
Охриплость голоса также может быть симптомом РПП (в том числе и маскированного). Голосовые связки поражаются вследствие гастроинтестинального рефлюкса — заброса желудочного содержимого в пищевод и глотку. Пациенты, которые регулярно вызывают у себя рвоту, часто страдают от проявлений рефлюкса.
Другие возможные проявления РПП — хроническая сухость во рту, глоссит (воспаление языка), паротит (воспаление околоушной железы), и артроз височно-нижнечелюстного сустава. [25]
Симптомы отдельных подтипов РПП
Нервная анорексия определяется тремя ключевыми признаками:
- аномально низкая масса тела пациента (дефицит составляет не менее 15% от ожидаемого показателя);
- аменорея (отсутствие трёх и более менструальных циклов подряд);
- нарушение восприятия собственной массы тела и фигуры (так называемая дисморфофобия), отсутствие критики к потере веса, отрицание серьёзности этой проблемы, чрезмерная зависимость самооценки от массы тела и фигуры, «зацикленность» мышления («мыслительная жвачка») на тему еды.
Нервной булимии свойствены следующие симптомы:
- переедание — бесконтрольное потребление пищи в больших количествах;
- систематическое использование методов, призванных снизить массу тела и «улучшить» фигуру: приём слабительных, произвольная рвота, интенсивные спортивные тренировки, голодание или серьёзное ограничение в приёме пищи;
- избыточная зависимость самооценки от массы тела.
Переедание характеризуется:
- избыточное потребление пищи, при этом выраженное компенсаторное поведение (любой способ произвольного очищения ЖКТ) не наблюдается;
- отсутствие ограничения в еде, связи с чем нередко появляется избыточный вес или ожирение;
- психологический портрет больного схож с клинической картиной НБ: чрезмерная озабоченность собственной фигурой и массой тела, склонность к депрессии и тревожным расстройствам.
Другие специфические подтипы РПП включают в себя атипичную НА и НБ, а также атипичное переедание. Эти расстройства отличаются отсутствием полной клинической картины аналогичных заболеваний:
- при атипичной НА есть все признаки расстройства за исключением потери веса.
- атипичная НБ характеризуется всеми признаками заболевания, но при этом является приступообразной с частыми эпизодами ремиссии
- атипичное переедание может проявляться только по ночам (синдром ночного переедания).
Мышечная дисморфия предполагает:
- бредовая или сверхценная озабоченность своим телом: оно кажется слишком маленьким, тощим, пациент «ощущает» недостаток мышечной массы и/или чрезмерность подкожного жира (тело кажется недостаточно сухим и мускулистым), однако при осмотре телосложение пациента выглядит нормальным, или же наблюдается гипертрофия (чрезмерное увеличение) мышц, характерная для атлетов.[23]
- поведенческие отклонения: непомерно много времени и внимания тратится на упражнения, диету, качество питания, часто используются анаболические стероиды.
МД возникает преимущественно у мужчин, особенно у тех, кто вовлечён в профессиональный спорт, где масса тела и его размеры являются важным соревновательным фактором. Однако в этом случае есть некая рациональная причина возникновения желания быть более мускулистым или иметь минимальное количество подкожного жира. По причине возникновения МД связана с нервной анорексией.
Пикацизм проявляется наличием аппетита к веществам, которые не являются пищей (например, потребление мела, льда, штукатурки, волос, металлов, камней, почвы, бумаги, стекла и фекалий). Это заболевание связано с другими состояниями и психическими расстройствами: посттравматическое стрессовое расстройство, семейная дисфункция, чувство брошенности у детей, беременность.[26]
Критериями пикацизма по DSM-4TR являются:
- потребление несъедобных веществ более месяца;
- употребление непригодных для пищи веществ пациентов в возрасте, когда подобное пищевое поведение можно считать признаком нормативной психической незрелости (например, в детстве);
- потребление непищевых веществ, которые не являются частью этнического ритуала.
Данный вид расстройства может быть опасным для жизни и здоровья: заболевание может привести к хроническим интоксикациям, влияющим на физическое и умственное развитие детей, развитию острой хирургической патологии, глистной инвазии. Пикацизм чаще всего встречается у маленьких детей, беременных женщин и людей с нарушением развития, например при заболеваниях аутистического спектра. Любопытно, что пикацизм наблюдается у млекопитающих, в частности у собак.
Мерицизм — нарушение моторики желудка, сопровождающееся непроизвольной регургитацией пищи в ротовую полость с последующим пережёвыванием и повторным проглатыванием. Как правило, этот процесс зациклен и сопровождается внешне заметным сокращением мышц живота.
Данное расстройство редко возникает во взрослом и пожилом возрасте. Чаще оно встречается у детей грудного возраста («патологическое срыгивание»). В тяжёлых случаях может приводить к стремительной потере массы тела младенца, описаны случаи смерти. Причины грудничкового мерицизма не ясны. Считается, что провоцирующим фактором может быть недостаточный уход, крайняя эмоциональная отстранённость родителей.
Кроме младенцев расстройство диагностируется так же у детей раннего возраста и людей с когнитивными нарушениями. По данным исследований у последних распространённость достигает 10% и представляет собой серьёзную клиническую проблему.
В отличие от типичной рвоты, при мерицизме редко наблюдается тошнота, изжога, запах изо рта или боли в животе.
Регургитация (срыгивание) описывается пациентами как лёгкая и непринуждённая. У непереваренной пищи нет горького вкуса и запаха желудочного сока или желчи. Симптомы могут проявляться в любой момент приёма пищи и до двух часов после него. Процесс, как правило, завершается, когда пищевой комок становится кислым.
Неспецифические симптомы мерицизма:
- боль в брюшной полости — 38,1%;
- отсутствие фекальной продукции или запоры — 21,1%
- тошнота — 17,0%;
- диарея — 8,2%;
- вздутие живота — 4,1%;
- кариес зубов — 3,4%;
- потеря массы тела — 42,2%.
Эти симптомы не связаны с эпизодами срыгивания и могут появляться в любое время.
Избегание/ограничение потребления пищи характерна следующая клиническая картина:
- пациент ограничивает потребление определённых продуктов питания в зависимости от внешнего вида, цвета, запаха, вкуса, текстуры, бренда, упаковки или прошлого негативного опыта;
- в некоторых случаях исключаются целые группы продуктов, например, фрукты или овощи;
- некоторые пациенты предпочитают только очень горячую или очень холодную пищу, хрустящие или трудно перевариваемые продукты, соусы или их полное отсутствие и т. д.
- как правило, люди, страдающие ИПП, имеют нормальную массу тела, никаких внешних признаков заболевания не проявляется.
- пациенты могут жаловаться на желудочно-кишечные реакции при попытке съесть «запрещённую» пищу: может возникнуть тошнота, рвота;
- в некоторых исследованиях выявлены симптомы социального избегания из-за возникших привычек питания, однако большинство пациентов предпочло бы изменить свои пищевые привычки в сторону общепринятых.
Психогенная (нервная) рвота встречается в качестве симптома тревожного расстройства, панического расстройства, депрессивного эпизода, посттравматической стрессовой реакции и ряда других расстройств. Опосредуется физиологическими особенностями пациентов и, как правило, не представляет диагностических трудностей, так как рассматривается в контексте основного заболевания. В качестве примера можно привести одно- или двукратную рвоту на пике панической атаки или в момент иного дистресса.
Так как НА, НБ и переедание являются наиболее изученными подтипами РПП, далее речь пойдёт преимущественно об этих заболеваниях.
Патогенез расстройства пищевого поведения
Социальные влияния
В современной европейской культуре идеальными характеристиками женской фигуры являются стройность и гибкость. В результате этого большинство молодых женщин США и Европы придерживаются какой-либо диеты, надеясь таким образом контролировать вес и улучшить фигуру. Неудивительно, что НБ наибольшим образом распространена именно среди женской части населения: ею страдают преимущественно женщины европеоидной расы среднего и выше среднего социального класса. Они соблюдают диету, так как хотят соответствовать идеологии своего социального слоя и формальным признакам «высокого положения» в социуме.
Любопытно, что противоположную тенденцию демонстрирует латиноамериканская и афроамериканская часть женской популяции, где именно пышные формы в сочетании со спортивным телосложением являются критерием превосходства и привлекательности.
Возможно, что глобализация и смешение культурных представлений о фигуре приведут в скором времени к некоторым изменениям критериев женской привлекательности. Так, наряду с рекламой и пропагандой стройности существует практически противоположные запросы в пластической хирургии (например, увеличение размеров ягодиц у женщин). Взаимопроникновение культурных представлений, обилие визуальных данных наряду с упрощением обмена мнениями в социальных сетях с большой долей вероятности изменят специфику и распространённость РПП.[12][16][31]
Диета
Желание быть стройной заставляет соблюдать диету. Диета в данном случае — строгое, нездоровое ограничение количества и, зачастую, качества потребляемой пищи. Наблюдения специалистов показывают, что после периодов диетических ограничений наступает своеобразный «откат»: возникает склонность к перееданию. Часто смену фаз «диета – переедание» вызывают стрессовые факторы (конфликты, ссоры, измены, разводы, увольнения и т.д.) Достоверные исследования показывают, что молодые женщины, уже соблюдающие диету, имеют больше шансов заболеть РПП. В частности, в одном британском исследовании было показано, что девочки–школьницы, сидевшие на диете, в 8 раз чаще страдали РПП.
Однако, соблюдение диеты не является фактором риска для переедания. Как уже отмечалось ранее, женщины, страдающие этой проблемой, намного реже соблюдают диету.
Несмотря на то, что существует достоверная связь между соблюдением диеты и возникновением расстройства, одной лишь диеты явно недостаточно для возникновения заболевания. Очевидно, что необходимо взаимодействие нескольких факторов. Одно из исследований факторов риска показало, что РПП наиболее часто развивается у женщин, склонных к ожирению и психическим расстройствам. В частности, расстройство личности эмоционально неустойчивое нередко сопровождается дисморфофобией (излишнее стремление к идеальности) и является параметром, прогнозирующим РПП. Существует мнение, что жёсткая диета является вариантом самоповреждающего поведения при этом личностном нарушении. «Зацикленность» на еде или её отсутствии отвлекает пациентов от переживания тяжёлой «эмоциональной боли», а тревога по поводу «несовершенства» собственной фигуры играет примерно ту же роль.
Каким же образом соблюдение диеты может способствовать развитию РПП у женщин?
Практика психотерапии показывает, что такие пациенты склонны непомерно завышать социальные стандарты по отношению к самим себе и страдают перфекционизмом. На уровне мышления эти нереалистичные стандарты буквально отгораживают женщин от полноценного общения с другими людьми. Получить объективную обратную связь от окружающих становится практически невозможно. В подобных условиях женщины, склонные придерживаться диеты, легко теряют контроль над эмоциями. Следом идёт когнитивная реакция по типу «всё или ничего». Этот феномен был назван «эффектом нарушения воздержания». Благодаря ему такие пациенты полностью перестают себя контролировать. Как результат они отказываются от возможности регулировать приём пищи и, в лучшем случае, переедают.
Неоднократные нарушения диеты, хаотичный приём пищи разрушают условно-рефлекторные связи организма, которые в норме регулируют нормальное питание. Например, резкое прекращение приёма пищи в связи со срочным намерением похудеть, без внимания к чувству насыщения, помноженное на отсутствие регулярности в питании, может отключить условные реакции насыщения, что, в свою очередь, вызовет приступ переедания.
Соблюдение диеты приводит и к нейрогуморальным последствиям. Так, даже краткосрочная диета может привести к серотониновой дисфункции в головном мозге. Серотонин — важнейший нейромедиатор, регулятор настроения и пищевого поведения. Его сниженный уровень связан с РПП (интересен факт, что недостаток серотонина в связи с диетой наблюдается только у женщин). В итоге формируется взаимное усиление двух предрасполагающих факторов: женщины чаще соблюдают диету из-за давления культуры и при этом существенно становятся уязвимыми к негативным последствиям даже умеренной диеты в связи с особенностью своей биологии.[5][18]
Семейные факторы
РПП встречается у ближайших родственников пациентов. Распространённость НБ среди родственников пациентов, страдающих данным заболеванием, почти в 4 раза выше, чем у родственников здоровых людей контрольной группы. НА в 12 раз чаще встречается у родственников пациентов с НБ. Эта взаимозависимость доказывает наличие некой общей семейной предрасположенности. У родителей пациентов с РПП достоверно чаще выявляется ожирение и злоупотребление алкоголем. Показано, что появление НБ связано с избыточным критицизмом со стороны родителей пациентов. Чаще это выражается в виде нелицеприятных высказываний в отношении массы тела, фигуры или пищевых привычек девочек.[5]
Генетические факторы
Результаты известных на данный момент близнецовых исследований противоречивы. Некоторые отчёты демонстрируют до 30%, а иногда до 83% влияния наследственности на формирование РПП. Однако считать данные результаты достоверными нельзя в связи с малым размером группы испытуемых и сложностью описания фенотипа РПП. При этом полностью исключить наследственность РПП невозможно. Поэтому в интересах лечения заболевания следует считать, что генетика – это фактор, влияние которого должно быть и может быть сведено к минимуму.[9]
Классификация и стадии развития расстройства пищевого поведения
Согласно отечественной (МКБ-10) и зарубежной (DSM-V) классификациям, а также основываясь на российском клиническом опыте РПП подразделяют на следующие подтипы:
1. Нервная анорексия:
- ограничительный тип (в случае, если пациент не переедает и не занимается очищением ЖКТ);
- тип, связанный с систематическим перееданием и последующим очищением ЖКТ;
2. Нервная булимия:
- с систематическим очищением ЖКТ любыми способами;
- без систематического очищения ЖКТ;
3. Переедание;
4. Мышечная дисморфия;
5. Пикацизм;
6. Мерицизм;
7. Избегание/ограничение приёма пищи;
8. Другие специфические подтипы;
9. Психогенная рвота.
Степени тяжести расстройства
- Самое тяжёлое и наименее прогностически благоприятное расстройство среди всех видов нарушения пищевого поведения — НА.
- НБ варьируется от среднетяжёлой (без очищения ЖКТ) до тяжёлой степени выраженности (с очищением ЖКТ).
- Переедание, МД, ИПП и другие специфические подтипы считаются психическим расстройством лёгкой степени тяжести.
- Степень тяжести пикацизма, мерицизма и психогенной рвоты определяется тяжестью основного заболевания.
Осложнения расстройства пищевого поведения
Симптомы осложнений различны и зависят от подтипа РПП, а также от степени тяжести заболевания.[28] К возможным осложнениям относятся:
- акне, ксеродермия (сухая кожа);
- аменорея (отсутствие месячных на протяжении нескольких менструальных циклов);
- потеря зубов, кариес;
- запоры, диарея;
- задержка воды в тканях, отёки;
- лануго (разрастание пушковых волос), выпадение волос;
- пеллагра (дефицит витамина B3), цинга (недостаток витамина С);
- сердечная недостаточность;
- гипокалиемия, дисбаланс электролитов крови, гипонатриемия;
- острая или хроническая почечная недостаточность;
- атрофия центральной нервной системы;
- остеопороз;
- суицид, смерть.
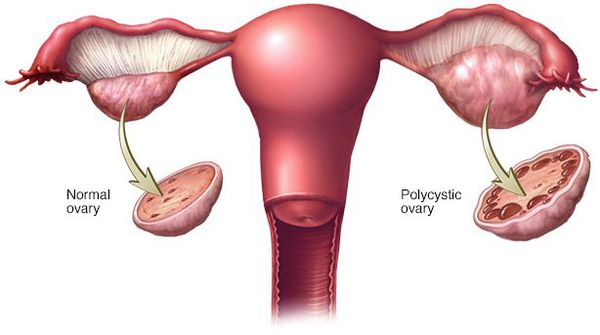
Синдром поликистоза яичников (СПЯ) — наиболее частое расстройство, которое поражает женщин с РПП. Несмотря на то, что данная патология, как правило, связана с ожирением, она может возникнуть и у человека с нормальной массой тела. Согласно исследованиям, СПЯ часто появляется при переедании и булимии.[19]
Диагностика расстройства пищевого поведения
Как правило, диагноз ставится врачом-психиатром на основании тщательно собранного анамнеза. Это утверждение в равной степени касается как распространённых, так и редко встречающихся форм РПП.
Лабораторная диагностика при подозрении на РПП не проводится. Однако в определении подтипа нарушения пищевого поведения могут помочь различные опросники, анкеты, тесты. Для того, чтобы установить наличие возможных осложнений, может потребоваться анализ крови или запись электрокардиограммы.
Стоит отметить, что мышечная дисморфия сложно поддаётся диагностике, так как осведомлённость медицинского персонала о таком диагнозе крайне низка, а люди, страдающие этим расстройством, имеют очень здоровый и благополучный внешний вид.[4]
Лечение расстройства пищевого поведения
При расстройствах пищевого поведения применяется комплексное лечение — психотерапевтические методики в сочетании с назначением психотропных препаратов и симптоматической терапией осложнений.
Фармакотерапия
Лечение антидепрессантами при НБ ранее было основано на предположении, что РПП является проявлением депрессивного эпизода. И хотя данная точка зрения впоследствии была опровергнута, факты говорят сами за себя: антидепрессанты доказывают свою эффективность в плацебо-контролируемых исследованиях.
СИОЗС (селективные ингибиторы обратного захвата серотонина), в частности флуоксетин, гораздо эффективнее помогают бороться с перееданием и НБ по сравнению с таблетированным плацебо. И хотя трициклические антидепрессанты также показали свою эффективность при лечении этих заболеваний, они всё же являются неосновными (запасными) средствами лечения. Это связано с более высокой токсичностью данных препаратов по сравнению с СИОЗС.
Однако есть неутешительные данные, согласно которым у большинства пациентов после отмены антидепрессантов возникают рецидивы заболевания. Поэтому при лечении РПП принято использовать комплексный подход, включающий в себя несколько видов психотерапии и двух- и трёхэтапное лекарственное сопровождение.
При НА показал свою эффективность атипичный нейролептик оланзапин. Он не только способствует набору веса, но и снижает уровень навязчивых идей, связанных с приёмом пищи и очищением ЖКТ.[5] Пищевые добавки с препаратом цинка также являются достаточно действенными средствами при РПП.[8]
Психотерапия
Методом выбора при лечении РПП является адаптированный вариант когнитивно-поведенческой терапии (КПТ).[30] Данный способ основывается на отслеживании негативных мыслей пациента, связанных с РПП, борьбе с ними и замене на конструктивное и положительное восприятие.
Так как человек нередко сталкивается с требованиями культуры «быть стройным», некоторые женщины начинают придавать избыточное значение массе собственного тела и фигуре. Как правило, начинается все с жёсткой диеты, не учитывающей последствий ограничения в еде. В результате многократно возрастает уязвимость к эмоциональным перепадам, импульсивности. За этим следуют приступы переедания, а всевозможные способы опорожнения ЖКТ являются попытками скомпенсировать последствия импульсивного переедания.
Очищение ЖКТ снижает тревожность по поводу потенциальной прибавки в массе тела и лишает чувства насыщения, которое регулирует приём пищи. Переедание, а вслед за этим очищение ЖКТ вызывает стрессовую реакцию, которая увеличивает самокритику, что, в свою очередь, провоцирует дальнейшее ограничение себя в еде и следующего за ним переедания.
После неоднократного повторения такого цикла переедание становится фактором, отвлекающим от источников стресса. Таким образом, по принципу негативного подкрепления, переедание «фундаментализирует» этот патологический круг.[5] Для того, чтобы прервать его, необходимо помочь пациенту осознать зависимость самооценки от фигуры, размеров тела и/или веса. Для этого необходимо отслеживать мысли, возникающие при потреблении пищи, а также ситуации, провоцирующие негативные привычки в питании.
Стоит отметить, что метод КПТ весьма эффективен при лечении такого РПП, как избегания приёма пищи.[14]
К другим методам психотерапии, используемым вместо или совместно с КПТ:
- терапия принятия и ответственности;[7]
- диалектическая поведенческая терапия;[27]
- семейная терапия;[13]
- арт-терапия;[15]
- консультирование по питанию;[17]
- анонимные группы само- и взаимопомощи.[22]
Лечение таких редких подтипов РПП, как пикацизм, мерицизм и психогенная рвота, заключаются, по большей части в следующем:
- в виду неясности причин возникновения пикацизма, эффективного специфического лечения расстройства не существует, однако в ряде случаев и в зависимости от сопутствующих заболеваний назначают атипичные нейролептики, курс КПТ или семейной системной психотерапии;
- эффективного способа лекарственного лечения мерицизма не существует, но, согласно ограниченным данным, положительное влияние оказывает курсовое назначение сеансов биологической обратной связи;[10][21]
- терапия психогенной рвоты заключается в лечении основного заболевания.
Госпитализация в психиатрический стационар
Применяется, в тяжёлых случаях, например при НА. Как правило, поводом становится отсутствие возможности выстроить полноценные терапевтические отношения с родственниками пациента иили физическое истощение больного.
Прогноз. Профилактика
Оценка прогнозов, особенно в долгосрочной перспективе, достаточно сложна. Это связано, в первую очередь, со слабой унификацией критериев выздоровления. Считается, что для НА, НБ и переедания полная ремиссия на фоне лечения происходит с вероятностью 50-85%. Вероятность частичного выздоровления ещё выше.[6]
Так или иначе, для некоторых пациентов проблема приёма пищи остаётся таковой на всю оставшуюся жизнь.
Уровень смертности при НА — 5,4 на 1000 человек в год. Примерно 1,3 доли смерти связаны с суицидом. Смертность при НБ составляет 2 человека на 1000 людей в год.[2]
Профилактика РПП направлена на обеспечение здорового роста и развития детей и подростков. Также к профилактическим мерам можно отнести раннее выявление расстройства пищевого поведения, так как, безусловно, излечимость на ранних стадиях существенно высока В современном мире дети в возрасте от 5 до 7 лет уже воспринимают культурные сообщения, касающиеся тела и диеты. Поэтому профилактикой можно считать грамотное освещение этой темы, коррекция неверных представлений и недопонимания.
Нижеследующие аспекты можно обсуждать как с маленькими детьми, так и с подростками:
- Анализирование причин заедания неприятных эмоций: простой способ обсудить переедание — спросить детей о том, почему они едят, если не голодны, и рассказать о более эффективных способах управления эмоциями, подчеркнув ценность обмена чувствами с близкими.
- Подчеркивание неправильности давать негативную оценку размерам и массе тела других людей.
- Обращение внимания на важность понимания ощущений своего тела: приём пищи в случае голода и его прекращение при насыщении.
- Информирование детей о предстоящих нормальных изменениях в теле.
- Сосредоточение внимания детей на регулярном занятии спортом и сбалансированном питании.[20]

Что же такое компульсивное переедание? Под этим термином понимают чрезмерное употребление пищи, которое в народе называют обжорством. Но причиной такого поведения становится не отсутствие силы воли, природная лень или темперамент человека. В основе переедания лежат психологические факторы. Именно поэтому справиться с проблемой можно только при помощи опытного психотерапевта, специализирующегося на коррекции пищевого поведения.
Особенности заболевания
В жизни каждого человека бывали моменты, когда он съедал пищи больше, чем надо. Результат такого переедания: тяжесть и дискомфорт в животе. Но такие ситуации случаются крайне редко, и, как правило, в моменты праздничных застолий. У человека, имеющего психологическое расстройство, процесс приема пищи не заканчивается практически никогда. При компульсивном переедании, пациент может на какой-то момент сесть на диету, но это приводит лишь к очередному срыву и еще большему обжорству.
Главным отличием этого вида пищевого расстройства от булимии является то, что человек не пытается избавиться от съеденного искусственным путем (вызывая рвоту), хотя чувство стыда его мучает достаточно сильно. Однако количество пищи, съеденное за один прием, должно быть действительно большим. Дело в том, что нередко люди, страдающие пищевыми расстройствами, считают, что едят много, но при этом количество пищи, употребляемое ими, не превышает норму. В этом случае можно говорить о других видах патологии.
Окружающие не всегда могут понять, что человек, находящийся рядом, имеет пищевое расстройство. Больной ест много лишь тогда, когда находится в одиночестве, он может запасать еду впрок, чтобы потом предаться чревоугодию.
Нередко масса тела человека, страдающего компульсивным перееданием, находится в норме. Первые признаки ожирения появляются спустя некоторое время, после начала заболевания.
Судить о наличии психологических проблем можно по таким симптомам:
- еда поглощается в количествах, значительно превышающих норму (объема пищи, достаточного для утоления голода среднестатистического взрослого человека);
- время между приемами пищи короткое – оно редко достигает 2 часов;
- человек ест жадно и очень быстро, со стороны может показаться, что он испытывает сильнейший голод;
- больной ест не потому, что проголодался. Часто поводом для очередного приема пищи становится стресс, чувство одиночества или другая эмоциональная причина;
- при компульсивном переедании человек осознает, что не в силах контролировать свой аппетит и остановиться;
- процесс поглощения пищи часто прекращается лишь при появлении боли в области желудка;
- после очередного приступа обжорства человек испытывает чувство вины. Он расстроен и несчастен настолько, что может впасть в депрессию, которая приводит к новому эпизоду переедания.
Если описанные выше симптомы присутствуют достаточно длительное время, не менее 3 месяцев, то это может свидетельствовать о наличии серьезных нарушений пищевого поведения. Справиться с данной проблемой самостоятельно при помощи диет не получится – для достижения устойчивых результатов необходимо пройти курс специальной психотерапии.
Причины возникновения компульсивного переедания
Назвать точную причину развития расстройств пищевого поведения не может никто. На сегодняшний день существует мнение, что расстройство возникает как ответная реакция организма на стрессовую ситуацию. Дать толчок к началу психогенного переедания могут такие факторы:
- Неконтролируемый голод может быть вызван нарушениями в работе гипоталамуса. Этот участок мозга отвечает за чувство насыщения – когда он перестает посылать сигналы, человек испытывает постоянный голод. Среди других биологических причин переедания специалисты называют снижение уровня серотонина.
- Нередко причинами переедания становятся особенности культурного и социального окружения. С самого рождения ребенок привыкает к мысли о том, что еда может служить наградой. Или же принятые в обществе нормы могут привести к развитию нервных расстройств у людей, которые им не соответствуют. Компульсивный едок ощущает свою несостоятельность, и на этом фоне у него развивается вторичная депрессия, приводящая к очередному приступу обжорства.
- Переедание может иметь и психологические причины. Взаимосвязь неконтролируемого приема пищи и депрессии была выявлена исследователями уже достаточно давно. К обжорству склонны люди с заниженной самооценкой, страдающие от одиночества и непонимания.
Кроме того, было отмечено, что склонность к психогенному перееданию может быть наследственной.
Чем грозит психогенное переедание
Возможно, некоторые люди думают, что чревоугодничество – не самое страшное из психологических расстройств. Но проблемы с лишним весом, которые возникают в результате поедания огромного количества разнообразной пищи, является самым безобидным последствием данной патологии. Больной человек чаще других находится в состоянии депрессии, его постоянно мучает чувство тревоги, беспокойство и страхи. В некоторых случаях люди прибегают к алкоголю или наркотическим средствам, в попытках справиться с обжорством, но это лишь усугубляет ситуацию.
На фоне ожирения могут развиться и проблемы с физическим здоровьем. Чаще всего тучные люди страдают сахарным диабетом, у них в несколько раз выше риск возникновения онкологических заболеваний, нарушается сердечный ритм и развивается гипертония. К другим проблемам можно отнести болезни суставов, храп, патологии щитовидной железы, различные заболевания органов пищеварения и кишечника.
Распознавание переедания, вызванного психогенными причинами
Диагностика, как и лечение данного вида пищевого расстройства, требует участия нескольких специалистов. Обследование проводится как по психологическому, так и по соматическому профилю. Врачи проведут общий осмотр пациента и изучат весь его анамнез. Выявляются предрасполагающие факторы, такие как стрессы, нарушения гормонального фона, расстройства психогенного характера, период длительного голодания (добровольного или вынужденного).
Также необходимы инструментальные исследования. В условиях лаборатории уточняется уровень холестерина, содержание сахара в крови, исследуется секреция желудка. При помощи специального оборудования проводится осмотр желудка, кишечника и других органов, задействованных в процессе переваривания пищи.
Диагноз будет поставлен при наличии устойчивых симптомов переедания и исключении других видов заболеваний, способных привести к потере контроля над аппетитом.
Терапия
Если у пациента было выявлено психогенное переедание, то медикаментозное лечение вряд ли поможет. Некоторые медикаменты могут быть назначены для облегчения симптомов или лечения сопутствующих заболеваний, но для устранения основной проблемы необходимо использовать различные методы психокоррекции.
Лечение такого психологического расстройства достаточно длительное. Некоторые пациенты достигали успеха за год совместной работы с психотерапевтом, другим требовалось больше времени.
Основной задачей специалистов, проводящих лечение компульсивного переедания, является донести до пациента мысль о том, что еда может стать помощником в процессе избавления от патологии. Для решения проблемы не нужно полностью отказываться от пищи. Следует научиться контролировать ежедневный рацион, в его основе должны быть питательные и полезные продукты.
Среди методов психотерапии при лечении пищевых расстройств наиболее действенными являются когнитивная и поведенческая психотерапия, а также внушение и гипноз. Однако этим должен заниматься опытный врач, специализирующийся на лечении психогенного переедания, поскольку эта разновидность расстройств часто бывает незамеченной врачами других специализаций.
Нередко людям, страдающим компульсивным перееданием, предлагают провести операцию по уменьшению желудка. Но в случае, когда обжорство вызвано психологическими причинами, эффект от резекции будет минимальным, так как пациент не способен контролировать приступы.
Как справиться с проблемой самостоятельно
Если расстройство находится на начальных стадиях развития, можно предпринять попытки побороть его самостоятельно. Это будет первым шагом на пути к выздоровлению. При появлении тревожных симптомов следует:
- обратится за помощью. Речь идет не о визите к психотерапевту. Расскажите о своей проблеме близкому человеку. В некоторых случаях выговаривание проблемы позволяет найти пути выхода из нее. К тому же, поддержка близких вселяет в нас силы и уверенность в успехе, избавляет от чувства незащищенности и одиночества;
- не клеймите себя. Негативные ярлыки, которые больные люди навешивают сами на себя, мешают выздоровлению. Даже если вы едите слишком много пищи, вы не становитесь плохим. Переедание – это не преступление, а болезнь, требующая лечения;
- не нужно все продукты питания делить на плохие или хорошие. Важно понять, что есть можно все, но в небольших количествах. Если придерживаться этого правила, то можно позволить себе и немного картошки фри или кусочек кремового торта;
- старайтесь делать паузы во время еды. Прервитесь и оцените свои ощущения. Если человек использует пищу в качестве успокоительного средства, то он может пропустить сигнал о насыщении, посылаемый из головного мозга;
- поменяйте привычки или среду. То, что нас окружает, оказывает большое влияние на наш образ жизни и культуру питания. Компульсивный едок должен стараться как можно чаще принимать пищу в компании. Ходите в кафе или приглашайте в гости друзей;
- дайте себе право быть слабым. Многие люди, страдающие обжорством и лишним весом, составляют список запрещенных продуктов. Этого делать не стоит, потому что справиться с соблазном вряд ли получится. И уже через некоторое время воздержания вы снова будете предаваться чревоугодию. Если хочется чего-то, то съешьте это сейчас, но совсем немного. В этом случае не возникнет чувство вины, являющееся ключевым в пусковом механизме компульсивного переедания;
- у человека, страдающего данным психогенным расстройством, может быть только один запрет – на диеты. Об ограничениях в питании необходимо забыть раз и навсегда, поскольку они приводят лишь к дополнительным стрессам. Правильнее будет составить сбалансированный рацион. Если сделать это самостоятельно не получится, то можно обратиться за помощью к диетологу.
Эти методы избавления от пищевых расстройств достаточно действенны. Но лишь в редких случаях больные люди могут справиться с приступами обжорства самостоятельно. При тяжелых формах расстройства помощь специалистов просто необходима. Только при сочетании психотерапии и самоконтроля можно добиться устойчивых результатов.
Красота – страшная сила! Особенно, если в погоне за ней человек приобретает диагноз анорексии. Многим прекрасно знакомы слова «я так переживаю, аж тошнит!». Сколько женщин пытались заесть свою печаль или стресс булочкой или шоколадкой, и в результате весы показывали печальные цифры? А как во время беременности хочется погрызть мел или… что-нибудь, еще более странное. Всему этому есть вполне объяснимая причина, и зовется она расстройство пищевого поведения (РПП). Мы подробно расскажем, что такое РПП как болезнь (особенно у девушек), какие бывают разновидности и нужно ли его лечить.
Содержание
- Болезнь или вредная привычка?
- Разновидности расстройства пищевого поведения
- Причины болезни
- Симптомы РПП
- Лечение РПП
- Рекомендованные лекарства
Болезнь или вредная привычка?
РПП представляет собой заболевание психики, при котором ярко выражены отклонения и нестандартные привычки питания, а также извращенное отношение к пище. Легкая форма нарушений поддается самостоятельной корректировке при помощи силы воли и строгого распорядка питания (режим и диета, физические нагрузки). С тяжелыми формами пациенту невозможно справиться без вмешательства психотерапевта и узкоспециализированных врачей.
РПП подвержены представители обоих полов и любого возраста, включая детей. Последние исследования показали, что у 13% девушек в возрасте до 20 лет диагностировано РПП той или иной степени интенсивности.
Разновидности расстройства пищевого поведения
Важно: ожирение не является РПП, поскольку его основными причинами являются генетическая предрасположенность вкупе с получением большего количества калорий, чем тратит организм.
Итак, расположим типы нарушений по степени тяжести: от самой тяжелой к легкой.
- Нервная анорексия признана наиболее тяжелым из всех видов расстройств и одной из форм самовредительства. Искаженное самовосприятие анорексиков выражается в панической боязни ожирения и толкает их к тому, что они намеренно доводят себя до истощения.
- Нервная булимия представляет собой переедание, после которого человек стимулирует очищение ЖКТ (чаще всего, вызывает рвоту). Ее относят к тяжелой степени РПП, а все нижеперечисленные виды – к легкой степени.
- Психогенное (компульсивное) переедание отличается от булимии отсутствием вызывания рвоты и является прямой реакцией на стресс или психотравму. Предпочтение отдается пище с быстрыми углеводами.
- Ограничение приема пищи вплоть до полного от нее отказа также называется утратой аппетита вследствие перенесенного потрясения или повышенной тревожности. Выражается в полном отсутствии голода.
- Психогенная рвота является одним из проявлений повышенной эмоциональности. Таким способом организм старается справиться со стрессовой ситуацией.
- Парарексия (пикацизм или аллотриофагия) – неконтролируемое желание съесть что-то несъедобное (мел, острые предметы, бумагу, землю и прочие малопригодные в пищу предметы).
Причины болезни
Как говорится, все болезни – от головы! В случае расстройства пищевого поведения можно еще добавить – а также от окружения и культурных веяний социума. Что же чаще всего вызывает эти нарушения?
Внутренние факторы
- постоянное чувство страха;
- отторжение собственного тела и его изменений в подростковом возрасте;
- искаженная самооценка;
- чувство того, что тебя не понимают и не принимают;
- тревожность;
- чувство беспомощности и повышенной уязвимости из-за недостатка безопасности;
- завышенная самокритика;
- отсутствие навыка конфликтовать;
- непринятие собственных чувств вследствие непонимания;
- перфекционизм;
- мутации на генном уровне;
- дисморфофобия;
- скука, внутренняя пустота;
- стремление «скрыться» от проблем;
- наследственная предрасположенность фобиям и заболеваниям психики;
- предвзятость внимания.
Внешние факторы
- разрушающее воздействие в семье и школе (полное отсутствие внимания родителей к ребенку, случаи насилия взрослых над детьми, неоправданная учебная нагрузка, постоянные конфликты родителей);
- несоблюдение взрослыми личных границ ребенка (повышенный контроль, ребенку постоянно диктуют, что делать, и не дают ему права слова и выбора);
- случаи, травмирующие психику (развод родителей, смерть родного человека или близкого друга, буллинг, факт насилия);
- хроническое ощущение усталости.
Социальные факторы
- превозношение худобы в обществе, искусстве, СМИ и культуре;
- социальное отторжение;
- стрессовые ситуации на рабочем месте или дома.
Симптомы РПП
Человеку достаточно внимательно посмотреть на себя со стороны и послушать собственные мысли, чтобы точно определить, есть ли у него нарушения пищевого поведения.
Тревожными звоночками должны стать маниакальный подсчет калорий и взвешивание несколько раз в день, привычка вызывать рвоту, а также изнурительные физические нагрузки, значительная и быстрая потеря веса.
Явно указывают на наличие заболевания и следующие признаки:
- болезненная зависимость самооценки и настроения от собственного веса и фигуры;
- несколько лишних граммов при взвешивании – повод к самобичеванию;
- чрезмерное увлечение диетами (включая самые жесткие);
- неправильность восприятия тела (определенная часть тела кажется избыточно толстой);
- девиз: «похудение – панацея»;
- поддержание похудения, даже если вес стал ниже нормы;
- постоянный голод;
- отсутствие контроля за количеством поглощаемой пищи;
- отказ от принятия пищи в присутствии людей;
- чувство стыда за каждый съеденный кусочек;
- ухудшение состояния волос, ногтей, ЖКТ и других органов и систем;
- боязнь вернуться к прежнему питанию;
- ложь окружающим о рационе питания и количестве приемов пищи (продукты прячутся).
Лечение РПП
Что делать при появлении одного или нескольких признаков РПП? В зависимости от стадии и вида нарушений могут потребоваться посещение психотерапевта и прием медикаментов. На протяжении всего курса лечения за состоянием пациента будут пристально следить невролог, психиатр, терапевт, гастроэнтеролог и другие узкоспециализированные врачи. В любом случае при лечении расстройства пищевого поведения необходим комплексный подход. В крайне тяжелых случаях нервной анорексии необходима госпитализация больного.
Медикаментозная терапия включает в себя прием нейролептиков, антидепрессантов (или успокоительных), а также биологических добавок, содержащих цинк. В дополнение к этому назначается прием поливитаминных комплексов и противорвотных препаратов. Если РПП вызвала осложнения, но параллельно проводится соответствующее лечение.
В качестве основного направления психотерапии предпочтение отдается когнитивно-поведенческому варианту (КПТ), ориентированному на развитие силы воли и разрыв порочной связи между отношением к себе и деструктивными питательными привычками. Непрерывное нахождение в стрессе переориентируют на позитивное мышление и желание вернуться к полноценной жизни. Пациента учат идентифицировать ситуации риска и грамотно справляться с ними. Совместно к КПТ используют психоанализ, семейную и арт-терапию, общение с нутрициологом.
В случае психогенной рвоты основным направлением лечения будет устранение первопричины, т.е. вызвавшего ее заболевания.
Рекомендованные лекарства
Имеются противопоказания. Необходима консультация специалиста.
Нейролептики
«Афобазол» представляет собой мягкий седативный препарат, эффективно восстанавливающий нервную систему и регулирующий психоэмоциональный фон. Справляется с депрессией, тревожностью, фобиями и проявлениями астении.
Противорвотные средства
«Драмина», «Мотилиум» и «Бускопан» эффективно борются с симптомами тошноты и рвоты, блокируя рецепторы рвотного центра мозга.
БАД с цинком
«Селен Цинк Актив», «Цинк + Витамин С» от компании Эвалар и «ИММУНО» (эхинацея+цинк) от производителя Ветерон прекрасно помогают бороться с «жировой тревогой» и эффективно воздействуют на индекс массы тела.
Витаминные комплексы
«Ундевит» помогает в восстановлении нервной системы и всего организма после заболеваний, улучшает обмен веществ. Подходит при повышенных нагрузках.
«Компливит» стимулирует иммунную систему и борется с возрастным проявлениями. Витамины и минералы в его составе участвуют в восстановлении метаболизма.
«Геримакс», помимо активации иммунитета, является прекрасным тонизирующим средством, улучшающим настроение и придающим силы. Помогает организму бороться со стрессами и чрезмерными нагрузками, поддерживая нервную систему в норме.
Антидепрессанты
«Персен» и «Ново-Пассит» можно принимать для борьбы с депрессией и перевозбуждением, а также для повышения стрессоустойчивости при чрезмерных умственных и физических нагрузках.
Источники
- Скугаревский О. А., Копытов А.В. , Скуга-ревская М.М. и др. // Метод донозологической диагностики дезадаптивного пищевого поведения (инструкция по применению) // Минск // 2014;
- Медведев В. Э. // Дисморфическое расстройство: клиническая и нозологическая гетерогенность. // Неврология, нейропсихиатрия, психосоматика. // 2016.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.

Расстройства пищевого поведения (РПП) – группа психогенно обусловленных поведенческих нарушений. Состояния, входящие в этот класс, характеризуются выраженными, тяжелыми, стойкими дефектами в пищевом поведении. Патологическим привычкам, связанным с приемом пищи, сопутствуют тревожные размышления, негативные эмоции.
РПП рассматриваются в группе психических заболеваний, поскольку они изменяют физические параметры организма, психологический портрет, социальную функцию человека. Понимание причин, симптомов, отличий разных форм позволяет избрать стратегию, чтобы навсегда избавиться от расстройств пищевого поведения.
Общая информация
В DSM-5 расстройства пищевого поведения описаны, как заболевания, характеризующиеся стойким нарушением приема пищи или поведения, связанного с питанием. Они проявляются в изменении потребления или поглощения продуктов питания, что значительно ухудшает физическое и психическое здоровье, препятствует нормальному психосоциальному функционированию личности.
Важно! РПП – сложные заболевания с нюансами, которые различаются у больных в рамках одного состояния. Однако существуют общие феномены, которые присутствуют независимо от физиологических и психологических особенностей человека. Расстройства пищевого поведения наблюдаются у людей всех возрастов, расовой принадлежности, пола, социального статуса, уровня образования, условий жизни.
Первые симптомы заболевания обычно возникают в подростковом или раннем взрослом возрасте. Однако дебют может возникнуть на иных этапах жизни, например, во время беременности. Ученые утверждают, что не существует единой причины, которая могла бы объяснить развитие расстройства приема пищи.
Исследования установили ряд генетических, биохимических, поведенческих, психологических, средовых факторов, которые увеличивают вероятность появления проблем с питанием. Расстройства пищевого поведения вносят негативные изменения в уровень, качество активности больного.
Они представляют серьезную угрозу для жизни, имеют самый высокий показатель летальности среди всех психических заболеваний. Хотя отсутствует «чудодейственный» препарат, способный излечить человека, разработаны и проверены в клинической практике научно обоснованные методы,
позволяющие достигнуть выздоровления.
Типы
Патологических состояний, связанных с нарушением пищевого поведения, гораздо больше, чем три самых распространенных и изученных заболевания – нервная анорексия, нервная булимия, компульсивное переедание. Каждый вид РПП имеет определенные диагностические параметры, отличающие его от иных расстройств психотического и невротического уровней. Дифференциальная диагностика позволяет четко различить форму заболевания, избрать адекватную лечебную стратегию, что увеличивает шансы больного на выздоровление.
Нервная анорексия
Для постановки диагноза необходимо, чтобы человек постоянно, умышленно ограничивал потребление продуктов питания с осознаваемой целью – уменьшить массу тела. Больной испытывает сильный, навязчивый страх набрать вес, стать толстым и непривлекательным. Он неверно воспринимает, оценивает собственный вес, форму тела. Многие пациенты с нервной анорексией имеют массу тела, которая значительно ниже минимального уровня установленной нормы для определенного возраста и пола.
Важно! Несоответствующие внешние параметры не являются четким указателем наличия нервной анорексии. Для постановки диагноза необходимо, чтобы в соматическом статусе пациента отражались клинические признаки нутритивной недостаточности, например, отсутствие или снижение аппетита, чувство быстрого насыщения.
Нервная булимия
Заболевание проявляется тремя ведущими симптомами:
- регулярно возникающие эпизоды переедания;
- повторяющиеся, опасные для здоровья компенсаторные мероприятия для предотвращения набора веса;
- неадекватная самооценка, измененная из-за неверной оценки параметров тела.
Переедание характеризуется тем, что больной съедает за определенный временной интервал значительно большее количество пищи, чем смог бы потребить другой человек в подобных обстоятельствах. Субъект с нервной булимией ощущает, что не способен контролировать объем потребляемых продуктов во время эпизода болезни. Приступы переедания сопровождаются чувством неутолимого голода.
После потребления огромного количества пищи больной предпринимает меры для очищения организма.
Компульсивное (психогенное) переедание
В отличие от нервной булимии для данной формы РПП не характерно повторение приступов обжорства. Эпизоды переедания возникают на фоне стрессового состояния. Прием пищи выступает своеобразной попыткой человека минимизировать воздействие стрессоров, стабилизировать психоэмоциональное состояние. Больной не испытывает чувство физиологического голода. Он употребляет продукты, стараясь заглушить сильные эмоции.
Часто пациент отдает предпочтение сладостям или «вкусной» пище, например, блюдам фаст-фуда.
Пикацизм
Аллотриофагия предполагает, что у человека существует извращенный аппетит. Диагноз требует, чтобы пациент употреблял какой-то непищевой продукт на постоянной основе более одного месяца. Пикацизм проявляется тягой человека к необычным, несъедобным веществам. Больной не способен противостоять тяге съесть землю, мел, кору деревьев, бумажные листы и прочие вещи, не являющиеся продуктами питания. Заболевание часто приводит к отравлениям, паразитарным инвазиям.
Иногда требуется хирургическое вмешательство для сохранения жизни человеку.
Руминационное расстройство
Характеризуется повторяющимся эпизодами срыгивания и повторного пережевывания ранее проглоченной пищи. Больные срыгивают ранее проглоченную пищу без явных симптомов тошноты, при отсутствии естественных позывов к рвоте. Они не испытывают чувство отвращения от проводимых действий. Извращенное пищевое поведение негативно отражается на физическом состоянии, проявляется болями в животе, нарушением стула.
Диагноз правомочен при отсутствии проблем в пищеварительном тракте.
Избегающее/ограничительное расстройство приема пищи
Заболевание характерно для педиатрической группы, однако иногда наблюдается у взрослых людей. Ведущий признак – избегание или ограничение приема пищи. Симптомы расстройства многообразны: трудности с проглатыванием или перевариванием определенных продуктов питания, нежелание есть пищу определенного цвета или текстуры. Больной может употреблять исключительно маленькие порции. Часто у человека снижается или отсутствует аппетит.
Симптомы
Расстройства пищевого поведения проявляются разнообразными симптомами, которые могут изменяться по выразительности (угасать или обостряться) и контексту у одного больного. Однако существуют признаки,
которые указывают, что возникла проблема.
Эмоциональные симптомы и поведенческие признаки.
Физиологические параметры организма, психологический статус, качество функционирования, когнитивное благополучие, стиль поведения переплетены и влияют друг на друга.
Эмоциональные и поведенческие признаки расстройств пищевого поведения:
- Убеждения/шаблоны/выборы, указывающие на сосредоточенность на похудении, диетах, правилах или схемах питания.
- Экстремальные перепады настроения.
- Отстранение от других, уменьшение общения, особенно когда речь идет о привычках в еде.
- Чрезмерное внимание к весу, еде, калориям, питательной ценности продуктов.
- Склонность есть в одиночестве или прятать еду.
- Пропуск приема пищи.
- Сильный страх набрать вес.
- Искаженное восприятие изображения тела.
- Трудности с концентрацией внимания.
Физические симптомы
Голодный или «перекормленный» организм не может функционировать оптимально.
Следовательно, у человека с расстройством пищевого поведения, будут проявляться некоторые физические признаки проблемы:
- Колебания веса (как вверх, так и вниз), которые быстро возникают.
- Склонность к запору.
- Низкое артериальное давление.
- Замедленное дыхание и пульс.
- Вялость, слабость, постоянные сообщения об утомлении.
- Ломкие ногти, тусклые, редкие волосы.
- Сухая, желтоватая кожа.
- Нарушение менструального цикла (аменорея).
- Проблемы с желудочно-кишечным трактом.
- Головокружение, обморок, дурнота.
- Мышечная слабость.
- Нарушение работы иммунной системы.
Осложнения
Долгосрочные последствия РПП могут быть серьезными. Недоедание или переедание, возникающее в результате неупорядоченного питания, влияет на все органы, включая мозг, сердечно-сосудистую, эндокринную, пищеварительную систему. Из-за дефицита питательных веществ организм разрушает собственные ткани, в том числе сердце, что приводит к нехватке энергии для перекачивания крови, снижению пульса, падению артериального давления и повышению риска сердечной недостаточности.
Электролитный дисбаланс, вызванный рвотой, приемом слабительных, чрезмерным потреблением воды, также увеличивает вероятность острой сердечной недостаточности. Недостаток жиров из-за неупорядоченного питания влияет на функции эндокринной системы, такие как выработка половых гормонов и соединений щитовидной железы. По этой причине женщины сталкиваются с нарушением менструального цикла. Это также влияет на плотность костей, скорость метаболизма, регулирование температуры тела (что иногда приводит к гипотермии).
Мозгу трудно функционировать, когда он не получает надлежащего и постоянного питания. Это приводит к трудностям с концентрацией внимания, нарушениям сна, апноэ, головокружению, потери сознания. Электролиты используются для создания сигналов в мозге, а это означает, что недоедание нарушает способность мозга эффективно общаться с телом.
Неправильный рацион и режим приема пищи влияют на опорожнение желудка и усвоение питательных веществ, что приводит к серьезным проблемам в пищеварительном тракте. Постоянная рвота изнашивает пищевод, вызывая его спонтанный разрыв, что опасно для жизни. Переедание также провоцирует опасную для жизни ситуацию, поскольку попадание большого объема пищи приводит к патологиям желудка.
Причины
Ученые обнаружили множество генетических, биологических, средовых, психологических факторов, которые способствуют развитию расстройств пищевого поведения.
Генетические и биологические факторы
Люди, у которых в семейном анамнезе были диагнозы психических заболеваний, с большей вероятностью будут страдать психическими заболеваниями. Даже если заболевание у близких родственников не является расстройством пищевого поведения, нарушения приема пищи обычно сочетаются с такими диагнозами, как депрессия, тревога, проблемы с употреблением психоактивных веществ. История болезни человека также увеличивает риск РПП. Исследования показывают, что некоторые заболевания, такие как сахарный диабет 1 типа, связаны с повышенной вероятностью развития расстройства пищевого поведения.
Психологические факторы
Определенные черты личности повышают риск формирования расстройства пищевого поведения. Почвой для развития проблем с питанием выступает перфекционизм, педантичность, низкая самооценка, искаженное представление о теле, импульсивность. Пережитый травматический опыт формирует у человека неверные убеждения, которые становятся фундаментом для деструктивной модели пищевого поведения.
Факторы окружающей среды
Семейные привычки, дискуссии о весе, еде связаны с диагнозами РПП. Взгляды, которые человек усваивает через родственников, сверстников, социальные сети, телевидение, формируют неправильное представление о культуре питания.
Лечение
Пациентам предложены различные уровни помощи, предназначенные для лечения определенных стадий расстройств пищевого поведения: от пребывания в стационаре медицинского учреждения до амбулаторных услуг. Перед назначением лечебной программы врач проводит оценку физиологических и психологических параметров больного, чтобы определить требуемый уровень вмешательства. Наиболее известными и часто используемыми методами выступают когнитивно-поведенческая терапия (КПТ), диалектическая поведенческая терапия.
Часто требуется семейное консультирование, чтобы устранить неверные представления о культуре питания. Расстройства пищевого поведения имеют самый высокий уровень смертности среди всех психических заболеваний, поэтому важно провести комплексное, продолжительное лечение. На сеансах психотерапии больным анорексией, булимией или компульсивным перееданием даются инструменты и навыки для выздоровления.
Эти стратегии призваны помочь справиться с неприятными чувствами или стрессом. Они предназначены для замены потребности в беспорядочном питании и предотвращения рецидивов. При лечении многих медицинских осложнений приоритет обычно отдается неотложным проблемам, например, недоеданию, нестабильному сердцебиению. Однако некоторые последствия для здоровья, связанные с неупорядоченным питанием, сказываются на человеке в долгосрочной перспективе, даже если они не очевидны в настоящий момент.
Из-за огромного количества ошибочной информации о расстройствах пищевого поведения эти серьезные заболевания обычно неправильно понимаются, упрощаются, сильно обобщаются. Дело в том, что это сложные заболевания, вызванные множеством факторов.
Важно! Мужчины или женщины с данным диагнозом страдают серьезным психическим заболеванием с потенциально опасными для жизни последствиями. Понимание осложнений расстройства мотивирует человека строго соблюдать врачебные рекомендации. Расстройство пищевого поведения – класс психических заболеваний, характеризующихся аномалиями в питании. Заболевания несут высокую угрозу преждевременной смерти из-за серьезных сбоев в функционировании организма. Своевременный визит в клинику, следование врачебным предписаниям позволит достичь выздоровления.