Лечение плоскостопия у детей: что делать и как лечить в разных возрастных группах
- Что это такое
- Причины появления
- Из чего состоит стопа у детей и какие последствия для здоровья от плоскостопия
- Факторы из-за которых развивается паталоги
- Главные симптомы
- Особенности появления у детей раннего возраста
- Диагностика
- Контроль за развитием стопы
- Опасность заболевания
- Лечение
- Гимнастика (3-4 года и 5-6 лет)
- О принадлежностях для занятий
- О лечении паталогии у подростков
- Причины возникновения у подростков
- ЛФК для подростков
- О массаже
- О режиме
Это самое распространенное поражение костно-связочного аппарата. При этом многие родители не осознают проблему, потому что считают, что она не влияет на дальнейшую жизнь, что в корне неверно. Если не обнаружить болезнь вовремя, то в будущем вы столкнетесь с деформациями голеней, коленных суставов, сколиозом, остеохондрозом и смещением внутренних органов. Так что делать и какое лечение выбрать, если вы узнали о плоскостопии своего ребенка в 3-4 года и в 5-6 лет, расскажем ниже.

Что это такое
По медицинской статистике, все больше у детей с каждым годом доктора обнаруживают предрасположенность к этой деформации нижних конечностей. Это хроническое заболевание, которое возникает из-за уплощения сводов подошвы. Оно диагностируется в возрасте 7 лет и поддается лечению.
Почему появляется
В 90% в этом виновата неправильно подобранная обувь, например, из-за отсутствия амортизации и супинаторов. Родители также часто подбирают модели на вырост, что также деформирует стопу. Тучность и большой вес ребенка создают большее давление на ноги, растущий организм не выдерживает этого, и возникает данное заболевание.
Поэтому важно выбрать хорошую ортопедическую и профилактическую летнюю, зимнюю и демисезонную обувь у нас — в Ортопанда большой выбор удобных моделей из корректирующих материалов.

Из чего состоит стопа у детей и какие последствия для здоровья от плоскостопия
В медицине выделяют три типа:
- предплюсна (задние — таранная, пяточная, передняя — три ладьевидных и кубовидная), включает 7 костей;
- плюсна (пять трубчатых костей), отвечает за функционирование пальцев и правильное расположение свода;
- пальцы — 14 костей, благодаря этой зоне тело держит баланс и может равномерно двигаться.
Косточки соединяются суставами и связками. Наибольший вес берет на себе голеностопный при хождении, потому что он объединяет три косточки. Связки отвечают за правильный свод, они распределяют нагрузку. Главная задача всех компонентов ноги человека — амортизировать нагрузку, сделать ее равномерной. При работе всех частей стопы это возможно, однако так мало у кого из людей бывает.
При заболеваниях нижних конечностях продольные и поперечные своды ослабевают, они не могут уже держать вес. В результате вся нагрузка ложится на крупные суставы, связки, что влечет за собой артриты, проблемы со спиной, артрозы.
Поэтому, если вы столкнулись с этим впервые, и не знаете принцип лечения и что делать, если у ребенка 7 лет перед школой обнаружилось плоскостопие, сразу обращайтесь к ортопеду.

Причины возникновения у детей и факторы, из-за которых возникает патология
Существует множество ситуаций, так или иначе влияющих на здоровье детских ног. Основные факторы, которые могут провоцировать развития заболевания, но еще не гарантируют появление:
- наследственность — есть у мамы или папы были такие проблемы, то и ребенку придется сразу же приобретать профилактическую обувь и заниматься лечебными упражнениями;
- травмы стопы;
- превышенная нагрузка (из-за большой массы тела или при начальном ожирении, на занятиях тяжелой атлетикой, при постоянном поднятии тяжестей);
- рахит;
- слабость мышц из-за недостаточного физического развития, отсутствия физкультуры;
- паралич (например, ДЦП).
Были проведены исследования, что у городских детей, постоянно ходящих в обуви (а не босиком), чаще появляется это заболевание, чем у деревенских сверстников. К тому же из-за отсутствия физической активности, вместо которой смартфоны и компьютеры, нарушается осанка, что также воздействует на появление проблем нижних конечностей.

Главные симптомы плоскостопия у детей и его виды
Большинство признаков заметны невооруженным взглядом. Родитель сам может их определить:
- неравномерное стаптывание каблучков у ребенка старше 5 лет;
- жалобы на усталость при ходьбе, на боли в спине и ногах;
- косолапость;
- наступание на внутренние края подошвы.
При обнаружении каждого из них или периодическом повторении требуется обязательно записаться в поликлинику к терапевту или ортопеду и проконсультироваться насчет жалоб.
Самостоятельно мамы и папы могут определить по направлению распластывания:
- увеличение поперечного размера стоп;
- изменение продольной длины;
- увеличение и вдоль, и поперек ноги.
Особенности проявления у детей разного возраста
До двух лет у деток стопа не сформирована, это обусловлено физиологическими особенностями еще не окрепшего организма: костная ткань содержит очень мало минеральных веществ, слабо развиты связки и мышцы. Амортизатором в первые годы жизни становится жировая прослойка.
В период от двух до трех лет мышечная ткань крепнет, ноги формируются вплоть до 6 лет. Точный диагноз в этот промежуток поставить сложно, поэтому незаменимой будет профилактика — покупка обуви с супинаторами, корректирующие упражнения, лечебная гимнастика. Желательно периодически посещать ортопеда.
После 6 лет нужно уже постоянно консультироваться у доктора. Так как в 90% это является не врожденной проблемой, а приобретенной.
Диагностика и влияние на ребенка
Проблема может развиваться бессимптомно. Однако с каждым годом малыш будет жаловаться на болезненные ощущения и усталость. Появятся судороги, отеки, иногда даже видимая деформация. Непосредственный диагноз ставит врач после опроса родителей, ребенка, а также визуального осмотра. Осматривают при приеме:
- высоту сводов;
- взаимоотношение между частями ног;
- кожные изменения — натоптыши, мозоли;
- состояние мышц.
Доктор осматривает каблук, иногда делает рентгеновский снимок и плантографию — отпечаток подошвы на бумаге.
Самостоятельно мать или отец может посмотреть на походку, осанку, деформацию пальцев, и после этого записываться в поликлинику, где узнает у врача, как лечить плоскостопие у детей в 3, 4 , 5 и 7 лет.

Контроль за развитием стопы
Проверять и диагностировать нужно с 5-6 лет, но профилактика потребуется уже с рождения.
Врачи советуют посещать ортопеда в 1, 3, 9, 12 месяцев, а дальше — каждый год. Также обязателен массаж, чтобы не получить новую степень осложнений.
Опасность заболевания в детском возрасте
Матери и отцы неверно полагают, что эта патология не является угрозой для дальнейшей жизни их малышу. Мать или отец считают жалобы детей капризами и не водят его к врачу. При прогрессирующей болезни у подростка не будет уже амортизации во время ходьбы, что увеличивает воздействие на голень, таз, позвоночник. В будущем у человека гарантирован артроз.
Кроме сколиоза, начинается врастание ногтей, искривление пальцев нижних конечностей, хромоту, косолапие, повышенную утомляемость. Это ведет к грыжам, радикулиту, остеохондрозу.
Поэтому лучше приобретать качественную обувь и профилактические приспособления, которые вы найдете в Ортопанде.
Лечение детского плоскостопия
Терапия должна быть направлена на укрепление мышц, связок, улучшать кровоснабжение, мягко корректировать искривления. Это сделать легче в маленьком возрасте, чем во взрослом. Актуальные методики:
- лечебная физкультура;
- физиотерапия — ионофорез, электрофорез, ванночки с отварами трав и солью;
- массаж;
- ношение специализированной обуви с каблучком, жестким задником и стельками-супинаторами;
- поездки в санатории.
Когда потребуется лечение
Терапия нужна всегда, когда появились первые признаки ухудшения здоровья ног. Если не начать ее сразу же, можно упустить время, когда кости еще поддаются изменениям. Если же заболевания нет, подойдет простая профилактика.
Главное ее условие — ежедневность. Нужно повторять каждый день без исключения 1 или 2 раза в сутки. Нужна удобная одежда, а также нельзя делать упражнения через боль.
Гимнастика назначается от 6 до 11 лет. Предоставляем несколько упражнений.
Первое: ложимся на прямую твердую поверхность на спину. Ноги выпрямляем. В этом положении делаем вращения в голеностопных суставах вправо, влево, внутрь, наружу — 10 раз.
Второе упражнение: ложимся так же, как и написано выше. Сгибаем поочередно пальцы около 10 раз.
Третье: становимся ровно. Носки соединяем, а пятки — врозь. Руки ставим на поясе. Поднимаемся на пальцах, вытягиваясь как можно выше, а локти отводим назад. Около 15 повторов.
Четвертый способ лечения: делаем по 30 шагов сначала на внешней стороне ступни, потом на внутренней.
Пятое упражнение: садимся на край и совершаем ползающие движения вперед-назад пальцами, около 20 раз.

Специализированные принадлежности
Дома у себя в комнате профилактическими мероприятиями является ходьба по ортопедическому коврику, поверхность которого имитирует траву, гальку, имеет небольшие колючки или пуговицы. Подобный ковер способен может стать альтернативой в детской комнате.
Также обязательными в гардеробе станут стельки, которые распределят нагрузку на ступни. Их изготавливают индивидуально или подбирают профессионально.
После этого вы не будете задумываться, как лечить своего ребенка 5-6 лет, потому что с малого возраста приучите к здоровым привычкам.
Ходьба босиком
Врачи советуют разуваться и ходить по песку, воде, траве босой ногой. Таким способом мышцы будут работать активнее. Для профилактики лучше ходить по гальке, чем по мягкой траве. Если ее нет под рукой, можно заменить неострыми камушками или специальными ковриками. Такие вы найдете в нашем каталоге интернет-магазина Ортопанда.
Для достижения эффекта нужно ходить каждый день минимум 10 минут, а лучше 20.
Ортопедические принадлежности как методы профилактики
Очень важно правильно подбирать обувь: с небольшим каблучком, мягким супинатором и жестким задников. Ребенок не должен носить уже кем-то разношенные ботинки или туфли, потому что она будет неправильно распределять нагрузку.
Поэтому в нашем интернет-магазине Ортопанда вы можете купить качественную корректирующую и профилактическую модель туфель, сандалий и ботинок, а также стельки и коврики.
Как лечить патологию у подростков
В данный период времени молодой организм еще поддается коррекции. Требуются физиотерапевтические процедуры, ношение специальной обуви или стелек, массаж и лечебная физкультура.
Иногда назначают препараты местного действия, которые положительно воздействуют на состояние вен. В запущенных случаях применяется хирургическое вмешательство. Еще одним хорошим способом станет плавание — оно укрепит не только нижние конечности, но и позвоночник.
Причины подросткового плоскостопия
Факторы формирование болезни:
- неудобная, но модная обувь, подобранная не по размеру или некачественная;
- генетические патологии;
- наличие заболеваний, травм;
- постоянное сидячие положение тела;
- большой вес из-за неправильного питания или скачков гормонов;
- слишком большие нагрузки.
ЛФК для подростков: список упражнений
Эти упражнения желательно делать вместе с ребенком, контролируя его.
- 1 способ — ложимся на спину, правой подошвой стараемся охватить левую голень, потом наоборот. Повторять более десяти раз.
- 2 вариант — становимся, носки вместе, пяточки в противоположные стороны, руки на поясе. Опираемся на внешний край стопы и загибаем носки. Повторяем около 20 раз.
- 3 упражнение — ходьба, поднимаясь на каждом шаге на носок. Повтор более 50 раз.
- Каток: сидя на стуле, держим спину прямо. На полу катаем мячик или что-то круглое ногой, захватывая всю площадь подошвы.
- Кораблик: сводим стопы друг к другу, формируя из них лодочку. Держим около 10 секунд, повторяем 5 раз.
- Разбойник: кладем полотенце небольшое. На одну сторону ставим мячик, игрушку или другую вещь. Пытаемся пальцами нижних конечностей смять полотенце и притянуть предмет к себе.
Это очень хорошо укрепляет мышцы и формируем свод.

Массаж для подростков: где проводить и сколько
Обычно врач назначает профессиональные мероприятия. Мышечный тонус возвращается после курса по 10-15 сеансов у профессионалов.
Он подойдет как для лечения плоскостопия у девочек, так и у мальчиков, от 7 до 16 лет.
Изменение режима: что придется поменять
После этого диагноза нужно пересмотреть многое. Например, нельзя покупать девочке туфли на каблуках, а также позволять постоянно ходить в кедах и на тонкой подошве. Также надо чаще обновлять обувь, потому что она приобретает неправильную форму больной ноги. Это позволит предотвратить прогрессивное распространение, потому что после 20 лет это исправить почти невозможно. Поэтому если вы еще думаете, как лечить плоскостопие и стоит ли это делать у детей в 3, в 4, в 7, даже в 11 лет — обязательно приступайте к терапии. Чем раньше начнете, тем будет лучше.
Содержание статьи:
- Описание болезни
- Плоскостопие у школьников и дошкольников
- Причины плоскостопия у детей
- Симптомы плоскостопия у детей
- Виды и степени плоскостопия у детей
- Возможные осложнения
- Диагностика плоскостопия у детей
- Различные типы лечения плоскостопия у детей
Плоскостопие у детей — это один из самых распространенных поводов обращения к педиатру. Многие ошибочно считают, что это несерьезная патология, который вызывает только косметический дефект и психологический дискомфорт. На самом деле, игнорирование этой проблемы чревато развитием осложнений по мере взросления ребенка и во взрослом возрасте. Поэтому желательно распознать плоскостопие на ранних этапах и быстро начать ортопедическое лечение.
Описание болезни

Плоскостопие ног детей — это заболевание костно-связочного аппарата, при котором происходит деформация стопы с уплощением ее свода. У детей от 2 до 4 лет эта патология встречается в 25-30% случаев, а к 7 годам этот показатель увеличивается до 40%. Согласно данным ВОЗ около 50% детей в возрасте 12 лет имеют разную степень выраженности плоскостопия. В редких случаях (2-3%) болезнь диагностируется сразу после рождения.
Стопа в детском возрасте развивается постепенно. Развитие усиливается с появлением физической нагрузки на ноги. Самый большой риск неправильного формирования стопы возникает в периоде от 8 месяцев до 1,5 лет. Именно в этом промежутке времени малыш предпринимает первые попытки встать и пойти. В первые месяцы жизни у детей физиологически плоская стопа с толстой жировой прослойкой. Это объясняется анатомическими особенностями: кости имеют хрящевую структуру, они эластичные и хорошо поддаются растяжению. При правильной нагрузке и нормальном развитии кости, мышцы и связки самостоятельно нормализуются к 5-6 годам. Но при воздействии неблагоприятных факторов этот процесс нарушается.
Диагностикой плоскостопия занимается ортопед. Современные способы ортопедического лечения устраняют проявления болезни и делают повседневную жизнь ребенка максимально комфортной. Но для достижения лучшего терапевтического и эстетического результата необходимо раннее обращение к специалисту Источник:
Плоскостопие у детей: этиопатогенез и диагностика. Затравкина Т.Ю., Рубашкин С.А., Дохов М.М. Саратовский научно-медицинский журнал, 2018..
Плоскостопие у школьников и дошкольников
Начиная с 3-х летнего возраста стопа приобретает внешний вид, максимально приближенный на структуру стопы взрослого человека. Именно у детей дошкольного возраста можно обнаружить первые симптомы плоскостопия. Часто они становятся заметными во время ходьбы — дошкольник неправильно ставит ноги и прихрамывает после прогулки. Такой признак является поводом для посещения врача.
После 7 лет формирование стопы замедляется. Именно в этом периоде обнаруживаются первые осложнения плоскостопия — у детей школьного возраста развивается нарушение осанки. Патология вызвана нарушением нормального положения таза и позвоночника из-за уплощения стопы и неправильного распределения нагрузки.
Причины плоскостопия у детей

Плоскостопие стоп у детей может иметь врожденный и приобретенный характер. Врожденное развивается из-за осложненного течения беременности и перенесения матерью некоторых инфекций. Эта разновидность диагностируется редко. Подавляющее большинство плоскостопий имеет приобретенный характер. Наиболее распространенные причины развития болезни:
- Генетическая предрасположенность. Если родители ребенка или ближайшие кровные родственники имеют плоскостопие, то риск его развития возрастает в несколько раз.
- Ношение некачественной, тесной и неудобной обуви. Некоторые родители считают, что детям необходимо носить обувь только на плоской подошве. Но плоская подошва, как и высокий каблук, способствует неправильному формированию стопы.
- Перенесенный рахит и детский церебральный паралич.
- Врожденная недостаточность соединительной ткани.
- Травма ног и неправильное сращение костей при переломе.
- Паралич и парез. Эти патологии часто сопутствуют остеомиелиту.
Факторами риска, существенно повышающими вероятность развития плоскостопия, являются:
- лишний вес — чрезмерная масса оказывает давление на стопы;
- гиподинамия или, наоборот, чрезмерные физические нагрузки;
- занятие спортом или видом деятельности, связанным с риском травмирования и перелома;
- преждевременная нагрузка — эксплуатация ходунков в момент, когда ребенок не может самостоятельно принимать вертикальное положение.
Симптомы плоскостопия у детей
Многие дошкольники и школьники не жалуются на боль в ногах. В редких случаях они могут сказать родителям об усталости в конце рабочего дня. Но дети много бегают и играют, поэтому такая жалоба часто расценивается как результат длительной активности. Более заметные проявления возникают при прогрессировании патологии, а сильное плоскостопие у ребенка сопровождается яркой симптоматикой.
Наиболее распространенными признаками плоскостопия являются:
- быстрая утомляемость — сначала она возникает после ходьбы и к концу дня, а позже появляется после непродолжительной нагрузки;
- стаптывание обуви по внутреннему краю подошвы и каблука;
- боль в ногах;
- заворачивание ступней вовнутрь;
- сложности с поддержанием равновесия во время приседания.
При отсутствии своевременного лечения плоскостопие прогрессирует и возникают:
- нарушение осанки;
- постоянное появление мозолей;
- деформация пальцев;
- болезненные ощущения в позвоночнике.
Виды и степени плоскостопия у детей
В зависимости от расположения патологических изменений плоскостопие классифицируется на три вида:
- Продольное плоскостопие — уплощение продольного свода и удлинение стопы, которая контактирует с полом всей поверхностью.
- Поперечное — уменьшение длины стопы, передний отдел которой опирается на головки плюсневых костей. Часто развивается при ношении неудобной обуви и сильной нагрузке на ноги. Является нормой для детей до 10 лет.
- Комбинированное — сочетает в себя обе разновидности патологии.
Приобретенное плоскостопие также делится на следующие виды:
- статическое — вызвано чрезмерной физической нагрузкой на стопу, встречается чаще всего;
- травматическое — возникает после травмирования стопы и голени;
- паралитическое — вызвано мышечным параличом;
- рахитическое — развивается из-за дефицита витамина D и размягчения костей.
Также выделяют 3 степени плоскостопия:
- I степень. Отличается слабостью связок и мышц стопы, а также отсутствием внешних изменений. После ходьбы ребенок жалуется на усталость и дискомфорт в ногах, который проходит после небольшого отдыха.
- II степень. Присоединяются заметные изменения стопы — она выглядит распластанной по полу. Болезненные ощущения усиливаются, распространяются на голень и коленный сустав. Для нормализации самочувствия требуется больше отдыха.
- III степень. Это резкая деформация стопы, отличающаяся постоянной болезненностью. Патологические изменения развиваются не только в ногах, но и в позвоночнике. Болезнь препятствует полноценной повседневной жизни и негативно влияет на трудоспособность.
Возможные осложнения

Человеческая стопа имеет сложное анатомическое строение и выполняет важную роль в функционировании всего организма. В среднем, человек делает около 1000 шагов в день. Во время ходьбы, бега, прыжков нижние конечности получают удар, который смягчается именно стопой. Поэтому неудивительно, что ее повреждение чревато тяжелыми последствиями для здоровья.
Если игнорировать врачебные рекомендации по ортопедическому лечению, то плоскостопие прогрессирует. Это приводит к неправильному распределению нагрузки на ноги и отсутствию нормальной амортизации. Из-за этого развивается:
- искривление позвоночного столба — сколиоз;
- выраженная косолапость;
- вальгусная деформация;
- артрит и артроз — чаще всего, голеностопного сустава;
- хроническая хромота и изменение походки;
- межпозвонковые грыжи, протрузии;
- хроническая боль в пояснице, шее и голове;
- варикозная болезнь;
- остеохондроз;
-
пяточная шпора Источник:
Профилактика и лечение плоскостопия у детей среднего школьного возраста. Дорошенко А.Ю., Мацейко И.И. Pedagogics, psychology, medical-biological problems of physical training and sports. 2009..
Диагностика плоскостопия у детей
Диагностикой и лечением плоскостопия занимается врач-ортопед. На первой консультации проводится:
- Опрос. Специалист опаршивеет ребенка, родителей или опекуна. Уточняются жалобы, время их появления и предшествующие факторы.
-
Осмотр. Доктор тщательно осматривает нижние конечности и обувь ребенка. Во время визуального осмотра можно обнаружить отклонение стопы в сторону и патологическое изменение ее длины. Ортопед также попросит пациента пройтись по кабинету для оценки походки Источник:
Диагностика и лечение плоскостопия у детей. Эранов Нурали Файзиевич Эранов Шерзод Нуралиевич. Re-health journal, 2020..
В возрасте 5-6 лет диагностировать плоскостопие достаточно сложно. Это связано с интенсивным ростом и развитием опорно-двигательного аппарата. Для подтверждения диагноза используются следующие диагностические методы:
- Плантография — исследование стопы по ее отпечатку. Эта процедура используется как для диагностики, так и для профилактики. Она активно применяется в детских учреждениях во время проведения профилактических осмотров. Ее суть заключается в нанесении на стопу красителям, после чего пациент ставит ногу на белый лист бумаги. По оставленному отпечатку врач оценивает состояние стопы.
- Компьютерная плантография. Это более современная версия обследования. Она предполагает использование специальной поверхности, на которую наступает пациент. Обследование выполняется в сидячем и стоячем положениях для изучения стопы без воздействия веса. Полученная информация обрабатывается компьютером.
- Подометрия. Эта процедура дает возможность оценить распределение веса тела на стопы.
- Рентгенография в двух проекциях. В большинстве случаев назначается для проведения дифференциальной диагностики и оценки состояния костей стопы.
- Электромиография. Используется для оценки биоэлектрической активности мышечных волокон голени и стопы.
Различные типы лечения плоскостопия у детей

Многие родители задаются вопросом: «Можно ли вылечить плоскостопие?». Результативное лечение патологии возможно именно в детском возрасте. Чем раньше была обнаружена патология, тем выше шанс полного выздоровления. Это объясняется тем, что у детей не до конца сформированы кости, мышцы и связки, поэтому они хорошо поддаются коррекции.
Настоятельно не рекомендуется заниматься самолечением. Только квалифицированный ортопед может объяснить, как исправить плоскостопие и остановить деформацию стопы. Для этого ребенку назначается комплексное лечение, включающее в себя:
- Массаж. Правильная массажная техника нормализует кровообращение в нижних конечностях, укрепляет связки и мышцы, устраняет усталость в ногах. Выполнять массаж можно как с помощью специалиста, так и в домашних условиях.
- Лечебная гимнастика. Наибольшей эффективностью отличается ходьба на пятках и носках, круговые движения ступнями и сбор предметов с пола ногами. Для достижения желаемого результата ЛФК необходимо выполнять каждый день.
- Физиотерапевтические процедуры. Для улучшения прогноза рекомендуется фонофорез и электрофорез.
- Лекарственные препараты. Для устранения болезненных ощущений могут назначаться ненаркотические анальгетики в виде таблеток или мазей. В некоторых случаях возможно назначение нестероидных противовоспалительных средств и миорелаксантов для устранения мышечного спазма.
- Ортопедическая обувь. Ее использование позволяет правильно распределять нагрузку на стопы и избавляет от клинических симптомов болезни. Ношение ортопедической обуви также является эффективной профилактикой плоскостопия.
При отсутствии желаемого эффекта от консервативной терапии рассматривается вариант проведения операции. Оптимальный возраст для выполнения хирургического вмешательства — 8-12 лет. Вид и тактика операции зависит от клинического случая, поэтому выбирается хирургом в индивидуальном порядке.
Современные методы лечения позволяют остановить деформацию стопы и предотвратить развитие нежелательных последствий. Но плоскостопие — это одно из немногих заболеваний, которое легче предотвратить, чем лечить. Поэтому настоятельно рекомендуется уделить внимание профилактике плоскостопия Источник:
Коррекция и профилактика плоскостопия у детей дошкольного возраста. Кенжаева, Хилола Азизходжаевна. Oriental renaissance: Innovative, educational, natural and social sciences, 2022..

Гребенюк Михаил Викторович
Специальность: травматолог-ортопед
Стаж: 20 лет
Источники статьи:
- Диагностика и лечение плоскостопия у детей. Эранов Нурали Файзиевич Эранов Шерзод Нуралиевич. Re-health journal, 2020.
- Плоскостопие у детей: этиопатогенез и диагностика. Затравкина Т.Ю., Рубашкин С.А., Дохов М.М. Саратовский научно-медицинский журнал, 2018.
- Профилактика и лечение плоскостопия у детей среднего школьного возраста. Дорошенко А.Ю., Мацейко И.И. Pedagogics, psychology, medical-biological problems of physical training and sports. 2009.
- Коррекция и профилактика плоскостопия у детей дошкольного возраста. Кенжаева, Хилола Азизходжаевна. Oriental renaissance: Innovative, educational, natural and social sciences, 2022.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Плоскостопие у детей – изменение конфигурации скелета стопы, связанное с уплощением ее сводов и приводящее к нарушению механики ходьбы. Плоскостопие у детей проявляется утомляемостью, болями в ногах при движении и статической нагрузке, отечностью и деформацией стопы, изменением походки, затруднением ходьбы. Диагноз плоскостопия у детей устанавливается на основании клинического осмотра, данных плантографии, подометрии и рентгенографии стоп. Для лечения плоскостопия у детей используются консервативные методы (массаж, лечебная гимнастика, физиотерапия, наложение гипсовых повязок и ортезов); оперативное вмешательство проводится в крайних случаях.
Общие сведения
Плоскостопие у детей – самая распространенная ортопедическая патология в педиатрии, проявляющаяся снижением высоты сводов стопы. Плоскостопие может выявляться у ребенка с самого рождения (в 3% случаев); к 2 – 4 годам оно наблюдается у 24-32% детей, к 7 годам – у 40%, к 12 годам – у 50% подростков.
Активное формирование элементов свода стопы у детей происходит постепенно, с появлением и возрастанием нагрузки на ноги. Критическим моментом в развитии плоскостопия является возрастной период с 8 месяцев до 1,5 лет, когда ребенок начинает вставать и учиться ходить. В раннем возрасте у всех детей отмечается физиологическая плоская стопа, обусловленная возрастными анатомо-функциональными особенностями: хрящевой структурой костей, более эластичными и растяжимыми связками, слабыми мышцами. При правильном развитии с повышением силы и выносливости мышц это состояние у детей самостоятельно нормализуется к 5-6 годам. При определенных нарушениях у детей развивается плоскостопие, приводящее к резкому снижению амортизационного потенциала стопы, возрастанию нагрузки на другие элементы опорно-двигательного аппарата с повреждением коленных и бедренных суставов, деформацией позвоночника, нарушением работы внутренних органов.
Плоскостопие у детей
Классификация плоскостопия у детей
Стопа имеет продольный и поперечный своды, поддерживающие мышцы и связки, обеспечивающие равновесие тела, распределение и смягчение ударной нагрузки во время ходьбы, бега и прыжков, а также повышающие выносливость к осевой нагрузке. По анатомическому признаку в ортопедии различают продольное, поперечное и комбинированное плоскостопие. У детей чаще встречается продольное плоскостопие с уплощением продольного свода и удлинением стопы, соприкасающейся с полом всей поверхностью подошвы. При поперечном плоскостопии у детей длина стопы уменьшается, ее передний отдел опирается на головки всех плюсневых костей.
Плоскостопие у детей может быть врожденным и приобретенным. Врожденная форма встречается достаточно редко и связана с пороками развития костных структур и мышечно-связочного аппарата стопы. Приобретенное плоскостопие у детей в зависимости от происхождения может быть статическим, травматическим, рахитическим, паралитическим. Самое распространенное статическое плоскостопие чаще встречается у детей школьного возраста при несоответствии между статической и динамической нагрузкой на стопу и тонусом мышц.
Причины плоскостопия у детей
Плоскостопие у детей может развиваться по различным причинам. Врожденное плоскостопие у детей наблюдается при внутриутробном недоразвитии костей, мышц, связок и сухожилий голени и стоп. Приобретенное плоскостопие у детей также развивается на фоне врожденной недостаточности соединительной ткани и может сочетаться с добавочной хордой в сердце, перегибом желчного пузыря, близорукостью и др. В формировании плоскостопия у детей большое значение имеет наследственный фактор – наличие этой патологии у близких родственников.
Плоскостопие у детей может быть вызвано слабостью мышечно-связочного аппарата стопы, не выдерживающего большие нагрузки; поражением костно-мышечной системы при рахите; неправильно сросшимися переломами лодыжек, плюсневых, пяточной и таранной костей; параличом или парезом мышц голени и стопы (в т.ч. после полиомиелита); неврологической патологией (энцефалопатией).
Возникновению статического плоскостопия у детей способствуют ношение неправильно подобранной обуви (тесной, разношенной, на толстой подошве), избыточный вес и ожирение, длительная непрерывная ходьба или стояние. Часто плоскостопие развивается у детей с плосковальгусной деформацией стоп.
Симптомы плоскостопия у детей
В большинстве случаев врожденного плоскостопия у детей поражается одна стопа, которая имеет вид качалки или «пресс-папье» с выпуклой подошвой и уплощенной, даже вогнутой тыльной стороной. Отмечается пяточная установка стопы, резкая пронация с отведением пальцев кнаружи. С появлением статической нагрузки врожденное плоскостопие усугубляется и закрепляется.
У детей 6-7 летнего возраста плоскостопие проявляется быстрой утомляемостью при ходьбе и стоянии, стаптыванием обуви по внутреннему краю подошвы и каблука. Клиническими симптомами приобретенного плоскостопия у детей являются ноющие боли в области стопы, усиливающиеся после длительного пребывания на ногах; отечность стоп к вечеру, утомляемость при ходьбе.
Выделяют три степени продольного плоскостопия у детей, определяющиеся по степени деформации стопы. При I степени высота свода стопы составляет 25-35 мм, видимая деформация стопы отсутствует. При II степени – высота свода от 25 до 17 мм, уплощение стопы видно невооруженным глазом; плоскостопие у детей проявляется нарастанием болей в стопе, голеностопном суставе и икроножных мышцах, затруднением ходьбы. Изменяется форма стопы – увеличивается ее длина, расширяется средняя часть, походка становиться тяжелой и неуклюжей; у детей отмечается быстрая общая утомляемость. Плоскостопие III степени характеризуется резко выраженной деформацией стопы, снижением высоты свода менее 17 мм, постоянными болями в ногах и пояснице, головными болями, невозможностью ходьбы в обычной обуви.
Плоскостопие служит причиной искривления пальцев стопы, появления мозолей, формирования у ребенка нарушений осанки (сколиоза) и болезней позвоночника (остеохондроза, грыжи межпозвонковых дисков), развития деформирующих артрозов, воспаления менисков и т. д.
Диагностика плоскостопия у детей
Установить плоскостопие у детей до 5-6 летнего возраста довольно проблематично. Диагноз выраженных случаев плоскостопия у детей может быть поставлен детским ортопедом при клиническом осмотре, позволяющем выявить изменения длины, ширины и объема движений стопы, нарушение состояния ее сводов, особенности износа обуви.
Объективными методами оценки плоскостопия у детей старшего возраста являются плантография – получение отпечатка следа ноги на бумаге и подометрия – измерение «подометрического индекса» свода стопы. Уточнить диагноз плоскостопия у детей помогаю результаты рентгенографии стоп с нагрузкой, выполненной в 2-х проекциях.
Лечение плоскостопия у детей
Плоскостопие у детей – прогрессирующее заболевание, и чем раньше начато его лечение, тем эффективнее результаты. Лечение врожденного плоскостопия начинают с первых недель жизни ребенка, что позволяет устранить все компоненты деформации стопы. При врожденном плоскостопии у детей проводится специальная лечебная гимнастика, массаж мышц стопы и голени; осуществляется удержание стопы в правильном положении с помощью бинтования, наложения этапных гипсовых повязок, ночных ортезов (с 6 месячного возраста). При усугублении проявлений плоскостопия у детей выполняют операцию подтаранного артроэреза.
Лечение статического плоскостопия у детей, направленное на укрепление мышечно-связочного аппарата стопы, включает массаж, физиотерапию и ЛФК. У детей младшего возраста исключаются мягкая обувь (валенки, резиновые сапоги, чешки); рекомендуется ношение ботинок с твердой подошвой и небольшим каблучком, хорошо фиксирующих голеностопные суставы. При плоскостопии у детей старшего возраста показано ношение ортопедической обуви со стелькой–супинатором, приподнимающим опущенный свод и возвращающим стопу в правильное положение.
Устранению плоскостопия у детей способствует гидромассаж, контрастные ножные ванны, парафиновые, озокеритовые и грязевые аппликации на область ступней, магнитотерапия. В отсутствии эффекта коррекции применяют гипсовые повязки и лонгеты; в тяжелых случаях комбинированного плоскостопия возможны оперативные вмешательства на костях и мягких тканях стопы и голени. Оптимальный возраст для хирургического лечения плоскостопия у детей составляет 8-12 лет.
Прогноз и профилактика плоскостопия у детей
Слабо и умеренно выраженная степень плоскостопия у детей при своевременной коррекции полностью излечима; запущенные случаи трудно поддаются коррекции. В отсутствии лечения плоскостопие у детей приводит к выраженной деформации стопы, суставов и позвоночника.
Профилактикой плоскостопия у детей являются ношение правильно подобранной обуви; занятия физкультурой, игровыми видами спорта (баскетбол, футбол) и плаванием; ходьба босиком по неровной земле, песку, гальке; нормализация кальциево-фосфорного обмена; контроль массы тела.
О плоскостопии слышали все родители. Но не все хорошо представляют себе, что это такое, чем опасно, и как избежать этой патологии. И возможно ли это вообще?
MedAboutMe рассказывает о самом главном, что нужно знать о плоскостопии.
Что такое плоскостопие и чем оно грозит ребёнку?

Когда предок человека встал с четверенек и освободил себе руки для труда, вся нагрузка переместилась на ноги, таз, позвоночник. Природе пришлось вносить изменения в конструкцию «ходовой части» человека буквально «на ходу».
Чтобы смягчить удары при прыжках и беге, уменьшить нагрузку на суставы ног, тазобедренные сочленения и на позвоночник, стопа вытянулась в длину и приобрела арочный свод, хорошо пружинящий и амортизирующий при движении.
Арок на стопе две: продольная и поперечная. Именно такое строение лучше всего работает в качестве амортизатора.
Соответственно, и плоскостопие может быть поперечным и продольным. При поперечном уплощается передняя поперечная арка свода стопы, и пальцы приобретают форму веера.
При продольном плоскостопии уменьшается высота продольного свода, и стопа становится практически ровной, без выемок.
Отсутствие амортизации увеличивает нагрузку на суставы ног и бедер, на весь позвоночник, вплоть до самой шеи. Это может вызывать, помимо изменения походки, самые разные негативные последствия:
- Слабость мускулатуры нижних конечностей;
- Боль при ходьбе, прыжках и беге;
- Искривление ножек в голеностопном и коленном суставах;
- Сколиоз;
- Грыжи межпозвонковых дисков;
- Боль в пояснице и в шейном отделе;
- Ухудшение осанки;
- Изменение прикуса и т. д.
Понятно, что любой родитель хотел бы избежать всех этих проблем для своего ребёнка. Но как следует действовать?
Плоскостопие у ребёнка: не всегда патология
Дети рождаются с серьезной патологией стопы редко, и в этом случае исправление дефектов начинается с раннего возраста. В тяжелых случаях даже проводят операции.
Но ни один ребёнок не рождается с готовым, правильно сформированным сводом стопы. У всех детей до 2-3 лет стопа плоская, а амортизация при ходьбе происходит за счет пружинистой жировой подушечки, принимающей на себя всю нагрузку. Это плоскостопие считается физиологическим и совершенно нормальным, лечить и исправлять его не требуется. Даже если есть видимые предпосылки к плоскостопию, речь может идти всего лишь о предрасположенности к нему.
В возрасте 3-5 лет кости стопы становятся крепче, а связки приобретают упругость, формируя арки свода стопы. После 5 лет диагноз уже может быть поставлен.
Исправлять проблему можно примерно до 15-летнего возраста, потом формирование свода завершается, и дальше мало что можно сделать.
Значит ли это, что, по крайней мере, до 5 лет родители могут не беспокоиться и откладывать запись к ортопеду?
Ни в коем случае.
Почему нельзя забывать про своевременную запись к ортопеду для осмотра?

Хотя диагноз до 5 лет и не ставится, врач уже может определить, есть ли у ребёнка предрасположенность к развитию патологии. И на основании регулярных наблюдений сделать вывод о том, что нужно сделать для профилактики развития плоскостопия. Тактика подбирается индивидуально, и врач расскажет родителям что и в каком объёме необходимо выполнять, чтобы ножки ребёнка развивались правильно.
На первом году жизни необходимо посетить ортопеда три раза, в дальнейшем — каждые 6 месяцев, даже если все в порядке.
Важно!
Не стоит безоглядно доверять советам продавцов в магазинах детской обуви. Они заинтересованы в объёме продаж в большей степени, чем в здоровье своих маленьких покупателей. В некоторых магазинах есть специальные устройства, предназначенные, якобы, для проверки ножек детей на наличие плоскостопия. Не стоит ориентироваться на показания этих незамысловатых приборов. Как правило, они показывают ту или иную степень плоскостопия у всех, так как предназначены не для диагностики, а для увеличения объёмов продаж детской ортопедической обуви. Диагноз может установить только врач, и только после всестороннего обследования. Рекомендации по подбору обуви тоже лучше получить у врача-ортопеда.
Профилактика плоскостопия у детей
У наших предков плоскостопия почти не было. Потому что они много ходили и бегали босиком, в частности. Редко встречается плоскостопие и у деревенских ребятишек, и у босоногих африканцев. А вот у малоподвижных городских жителей эта патология — сплошь и рядом.
Развитию плоскостопия способствуют:
- Недостаток движения, гиподинамия;
- Избыточный вес, из-за которого увеличивается нагрузка на стопу;
- Ношение неправильно подобранной обуви, донашивание обуви другого ребёнка;
- Перенесенный в детстве рахит;
- Травмы;
- Наследственная предрасположенность.
Уменьшить риск развития патологии помогают:
- Массаж стоп и ножек. В начале его должен выполнять специалист, потом родители обучаются правильным приемам сами.
- Теплые ванночки для ножек с морской солью.
- Хождение босиком по траве, гальке, морскому дну или специальным массажным коврикам. Можно сделать дома специальную дорожку из камней, каштанов, круглых палочек или деревянных шариков.
- Специальные упражнения, которые дети с удовольствием выполняют в игровой форме. В их числе — катание ножками мячиков разного размера или массажных валиков, хождение на носочках, на пяточках, на разных сторонах стопы. Сами упражнения, их последовательность и количество повторений подберет врач, в этом должен быть индивидуальный подход.
- Аппликации из парафина и озокерита, электрофорез.
- Профилактика ожирения, правильное питание и много движения. Но следует избегать чрезмерных нагрузок на стопу и поднятия тяжестей.
- Занятия плаванием, катание на коньках и роликах.
- Ношение правильной обуви и специальных ортопедических стелек при необходимости.
На последнем пункте остановимся отдельно.
Правильная детская обувь и ортопедические стельки

Иногда родители жалуются, что ортопеды дают кардинально разные советы по выбору самой правильной обуви. Одни настаивают на том, что подошва должна быть мягкой и гибкой, а внутри не должно быть никаких супинаторов, которые мешают стопе развиваться правильно и естественно. Другие говорят, что у правильной детской обуви обязательно должна быть умеренно жесткая подошва и выраженный супинатор, а также высокий жесткий задник, помогающий надежно фиксировать голеностоп, и небольшой каблучок специальной формы. А в обувь с плоской подошвой надо вкладывать стельку с супинатором. Сходятся два эти мнения в одном: детская обувь должна быть изготовлена из натуральных материалов высокого качества, без грубых внутренних швов, но с хорошей фиксацией — шнурками или липучкой.
Сторонники обоих направлений выдвигают достаточно убедительные аргументы и приводят вполне реальные примеры из жизни в подтверждение правильности своей позиции. Но те, кто уверен в пользе высоких жестких задников и обязательных супинаторов относятся к старой школе, а современное отношение, основанное на последних наблюдениях, больше склоняется к мягкой и удобной обуви. Новый подход заключается в том, что форма стельки должна соответствовать форме стопы. Тогда обувь будет удобной и физиологичной.
Чего делать не следует: самостоятельно принимать решение о приобретении ортопедических стелек и постоянном ношении ортопедической обуви. Как правило, если это и требуется, то обувь и стельки изготавливаются или подбираются в индивидуальном порядке, по ножкам ребёнка и в соответствии с его индивидуальными особенностями. Врач также определит, как часто и в течение какого времени надо носить ортезы.
Важно:
- Не стоит позволять ребёнку донашивать чужую обувь, в каком бы хорошем состоянии она ни была. Качественная обувь обладает свойством принимать форму стопы ребёнка, который ее носит. Для другой ножки эта форма будет неподходящей и даже нанести вред.
- После приобретения новой пары, примерно через месяц ношения, следует внимательно осмотреть ботиночки или туфли, обращая внимание на равномерность стирания подошвы, сохранение формы задника и т. д. Если обнаруживается асимметрия, стоит посетить врача-ортопеда для консультации.
- Не следует покупать обувь ребёнку ни вплотную по размеру, ни со слишком большим запасом «на вырост». Обувь не должна сдавливать ножку и пальчики, а максимально допустимый запас может быть не более 1 см (в зимней обуви до 1,5 см). Чем меньше размер, тем больше неудобств доставляет малышу слишком большая обувь. Из-за этого он может начать косолапить, будет часто спотыкаться. Чтобы оценить степень этого неудобства, вспомните свои ощущения от ношения туфель на полтора размера больше, чем нужно.

Комментарий эксперта
Дэвид Литтл, профессор педиатрии и детского здоровья, Сидней
За последние 20-30 лет ортопедия несколько изменила свое отношение к профилактике детского плоскостопия. Раньше считалось, что необходимо направлять формирование стопы ребёнка с помощью специальной обуви, жесткой и тяжелой, делать обязательный массаж, потому что иначе нога непременно сформируется неправильно и ребёнок получит плоскостопие.
Но исследования последних лет убеждают нас в том, что природа в большинстве случаев не нуждается в помощи. Если нет тяжелой врожденной патологии, то все, что нужно делать — обеспечить ребёнку естественное развитие. Это означает, в первую очередь, разнообразные движения, ходьбу, прыжки и бег по неровной поверхности, босиком и в мягкой удобной обуви.
Заботиться о фиксации стопы высокой обувью имеет смысл только в период, когда ребёнок только начинает ходить. Детей этого возраста называют тоддлерами — топтунами. Ребёнок раннего возраста ходит, слегка переваливаясь, и более высокий задник действительно может улучшить устойчивость ноги и уменьшить вероятность травмы. Но после 2-3 лет специальная обувь нужна только в редких случаях.

Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
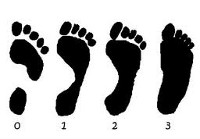
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:

Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:

Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:

К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:

Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.
