Синдром плоской спины
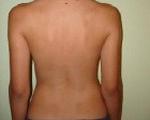
Синдром плоской спины – это патологическое состояние, характеризующееся уменьшением выраженности одного или нескольких физиологических изгибов позвоночника. При сглаживании грудного изгиба возникает сдавление сердца, сопровождающееся болями, снижением толерантности к нагрузкам. При уменьшении поясничного изгиба нарушается способность к сохранению вертикального положения тела, больные вынуждены сгибать суставы нижних конечностей во время стояния и ходьбы. Отмечаются боли в спине и суставах. Патология диагностируется по данным осмотра, рентгенографии, КТ, МРТ. Лечение преимущественно хирургическое.
Общие сведения
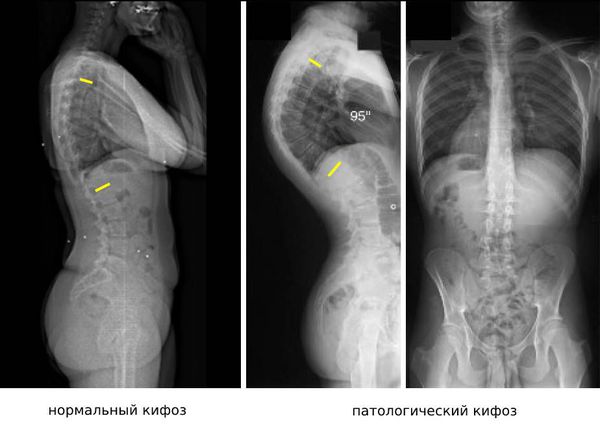
Синдром прямой (плоской) спины – состояние, при котором угол грудного кифоза составляет менее 30° (с учетом возраста возможны колебания от 23° до 40°), угол поясничного лордоза – менее 145°. Врожденный вариант патологии выявляется у детей и молодых людей, характеризуется уменьшением всех изгибов, наличием кардиологической симптоматики. При приобретенной плоской спине обычно страдают пациенты среднего и старшего возраста, уменьшается поясничный изгиб, выявляются ортопедические нарушения.
Синдром плоской спины
Причины
Синдром прямой спины – полиэтиологическое состояние. Врожденная плоская спина является аномалией развития. Приобретенное уплощение изгибов позвоночного столба чаще всего формируется после операций на поясничном отделе позвоночника с фиксацией металлоконструкции на крестце или нижних поясничных позвонках. В число других возможных причин развития прямой спины входят:
- усиленный кифоз на уровне грудопоясничного перехода;
- переломы позвонков грудопоясничного отдела;
- спондилез поясничного отдела;
- нестабильность позвонков с развитием стеноза позвоночного канала;
- костный блок в грудопоясничном переходе;
- анкилозирующий спондилит;
- контрактуры тазобедренных суставов.
Патогенез
При врожденной патологии грудной кифоз не выражен, поясничный лордоз сглажен, нередко наблюдается сопутствующая воронкообразная грудь. Из-за значительного уменьшения объема грудной клетки сдавливается сердце и крупные сосуды, вследствие чего возникают клинические и аускультативные симптомы, создающие ложную картину сердечного заболевания.
При приобретенной разновидности патологии уменьшается выраженность поясничного лордоза, смещается центр тяжести. Для поддержания равновесия в положении стоя пациенты вынуждены сгибать ноги. Изменение положения тела приводит к перенапряжению мышц, появлению болей в спине, суставах нижних конечностей. При длительно существующем нарушении формируются контрактуры.
Симптомы
Врожденная форма
Отмечается сглаженность всех изгибов позвоночника. Кардиологические симптомы обычно возникают в пубертатном периоде, нередко усиливаются с возрастом. Пациенты предъявляют жалобы на снижение выносливости, боли в области сердца, приступы сердцебиения. Возможны аритмии. При аускультации прослушивается шум изгнания, который может быть ошибочно интерпретирован как шум при дефекте межпредсердной перегородки или стенозе легочной артерии.
Приобретенная прямая спина
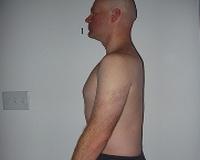
Больные с плоской спиной жалуются на затруднение при пребывании в вертикальном положении, неустойчивость при ходьбе по неровным поверхностям. Внешне выявляется отсутствие или значительное уменьшение поясничного лордоза. При стоянии корпус наклонен кпереди, шейный и грудной отделы переразогнуты, таз отведен кзади, тазобедренные и коленные суставы слегка согнуты.
При сгибании спины и попытках ручной коррекции уплощение поясничного отдела сохраняется. Из-за постоянного перенапряжения отмечается усталость после незначительной физической активности, часто возникает боль в спине. Боли обычно нелокализованные, ноющие или тянущие, выявляются преимущественно в грудопоясничном и поясничном отделе. Усиливаются при продолжительном стоянии, физических нагрузках.
Из-за переразгибания верхних отделов позвоночника болевой синдром распространяется на шею и верхнюю часть спины. При длительном существовании плоской спины или первичном суставном поражении могут определяться сгибательные контрактуры тазобедренных, реже – коленных суставов.

Синдром плоской спины
Осложнения
Снижение выносливости у пациентов с врожденным типом патологии может стать причиной ограничения трудоспособности. В литературе есть указания на то, что у таких больных часто выявляется пролапс митрального клапана, однако трудно установить, является он следствием плоской спины либо параллельно развивающимся процессом. Некоторые исследователи упоминают синдром компрессионной кардиопотери, проявляющийся нарушениями ритма и проводимости. Нефизиологическое положение тела способствует развитию дегенеративных изменений позвоночного столба.
Приобретенная плоская спина усугубляет течение основного заболевания позвоночника или суставов, приводит к возникновению остеохондроза, повышает вероятность формирования межпозвоночных грыж, спондилоартроза, артроза тазобедренных и коленных суставов, других дегенеративных патологий. Возможна компрессия спинномозговых корешков с развитием неврологической симптоматики. При выраженных формах отмечается ограничение или потеря трудоспособности.
Диагностика
Синдром плоской (прямой) спины диагностируется врачом-ортопедом или нейрохирургом на основании данных объективного осмотра и результатов дополнительных исследований. Для уточнения этиологии синдрома изучается анамнез жизни и заболевания. План обследования при приобретенном варианте болезни включает следующие диагностические процедуры:
- Рентгенография позвоночника. Проводится в двух проекциях с захватом всего позвоночного столба в вертикальном и горизонтальном положении больного. На снимках обнаруживается сглаженность одного или всех физиологических изгибов. При приобретенной форме определяется отклонение саггитальной вертикальной оси.
- КТ позвоночника. Обычно выполняется на стадии подготовки к хирургическому вмешательству. Обеспечивает детальную визуализацию всех твердых структур позвоночного столба. Выявляет ложные суставы.
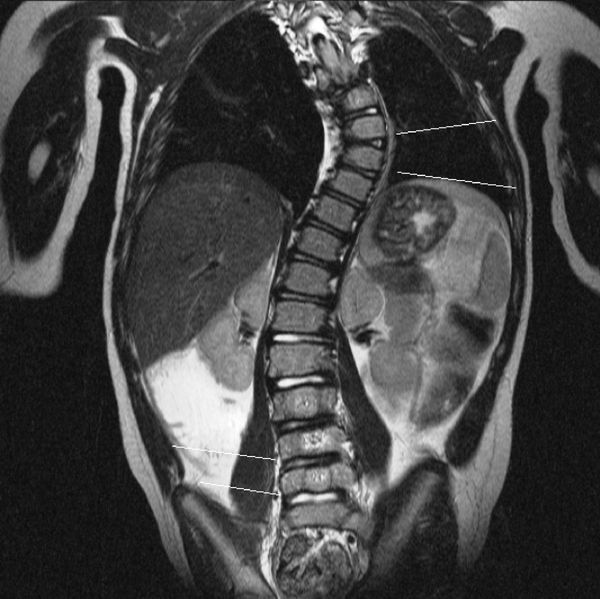
- МРТ позвоночника. Показана при наличии неврологической симптоматики. Подтверждает сдавление корешков, стеноз позвоночного канала.
При наличии неврологических нарушений требуется осмотр невролога, проведение электрофизиологических исследований. Больным с врожденной плоской спиной наряду с рентгенографией позвоночника назначают ЭКГ и ЭхоКГ для исключения кардиальных заболеваний, оценки состояния сердца.
Лечение синдрома плоской спины
Лечение врожденной прямой спины
Тактика лечения определяется индивидуально в зависимости от выраженности симптомов, наличия сопутствующих нарушений. При незначительных проявлениях рекомендована коррекция режима физической активности, наблюдение у кардиолога и ортопеда. При сопутствующей воронкообразной деформации осуществляется оперативное вмешательство. Для профилактики дегенеративных заболеваний позвоночника назначаются ЛФК, массаж, физиотерапия.

Синдром плоской спины 1
Лечение приобретенной плоской спины
Консервативная терапия в качестве основного метода лечения применима только на начальных стадиях заболевания, в остальных случаях используется на этапе подготовки к операции. Комплекс мероприятий направлен на улучшение подвижности суставов и позвоночника, повышение переносимости физических нагрузок. Могут использоваться:
- ЛФК. Комплекс включает упражнения на разгибание суставов и позвоночного столба, укрепление мышц туловища и конечностей. Дополняется аэробными нагрузками.
- Иммобилизация позвоночника. Осуществляется с использованием специальных повязок и ортопедических приспособлений. Из-за возможной гипотрофии мышц носит кратковременный характер.
- Блокады. При выраженном болевом синдроме выполняют эпидуральные блокады с анестетиками.
Тактика хирургического вмешательства определяется индивидуально с учетом причин и тяжести деформации. Целью операции может быть сохранение сагиттального баланса при увеличении поясничного лордоза или коррекция сагиттального дисбаланса с формированием гиперлордоза. Осуществляют спондилотомию с резекцией задних структур и удлинением передних отделов позвоночника. Возможно укорочение задних и боковых структур без коррекции передних отделов.
Прогноз
Кардиологический прогноз при врожденной плоской (прямой) спине благоприятный, существует повышенная вероятность раннего развития дегенеративных патологий позвоночника. При приобретенном нарушении после операции в 95% случаев отмечается существенное уменьшение болевого синдрома и улучшение осанки. Значимые остаточные боли сохраняются у 35% прооперированных.
Профилактика
Профилактика врожденной патологии не разработана. Меры, направленные на предотвращение формирования приобретенной прямой спины, включают тщательное планирование операций на позвоночнике, исключение фиксации металлоконструкций к нижним позвонкам и крестцу, своевременное лечение других заболеваний и повреждений, которые могут привести к исчезновению поясничного лордоза.
|
Литература 1. Неврология и нейрохирургия/ Гусев Е.И. – 2004. 2. Болезни нервной системы/ Яхно Н.Н., Штульман Д.Р. – 2001. 3. Боль в спине/ Есин Р.Г. – 2010. |
Код МКБ-10 M43.8 |
Синдром плоской спины – лечение в Москве
Синдром плоской спины
Лечением данного заболевания занимается невролог.
Записаться на приём

Одним из самых редких типов нарушения осанки, обусловленным сглаживанием всех физиологических изгибов, является плоская спина. Постуральная деформация позвоночника в сагиттальной плоскости влечет за собой упрочение неправильного положения тела и вторичные функциональные нарушения. И хотя синдром плоской спины считается менее серьезной патологией, чем сколиоз, он также требует обязательной ортопедической коррекции и комплексной реабилитации.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 15 Января 2023 года
Все факты были проверены врачом.
Содержание статьи
Причины сглаживания природных изгибов позвоночника
«Плоская спина» – это деформация многофакторной природы. Среди возможных причин патологического состояния следует выделить:
- врожденные аномалии развития позвоночника
- травмы позвонков грудопоясничного отдела
- стеноз позвоночного канала
- ухудшение качества костной ткани (блок в грудопоясничном переходе)
- мышечный дисбаланс (нарушение равновесия паравертебральных мышц)
- возрастные дегенеративные патологии опорно-двигательного аппарата (остеопороз, анкилозирующий спондилит и пр.)
- неудачные хирургические операции на поясничном отделе позвоночника
В отдельных случаях спровоцировать развитие синдрома прямой, плоско-вогнутой или круглой спины может дисплазия соединительной ткани, обусловленная генетическим нарушением структуры и функции белков коллагена и эластина.
Симптомы синдрома плоской спины
При врожденной сглаженности природных изгибов позвоночника, заметной даже визуально, уже в подростковом возрасте наблюдаются признаки кардиологических нарушений. Появляются боли в области сердца, приступы тахикардии, аритмические сбои, быстрая утомляемость, мышечная слабость и хроническая усталость.
Взрослые пациенты с приобретенным уплощением позвоночника не могут длительно находиться в вертикальном положении. Возможно нарушение координации движений при ходьбе по неровной поверхности. Из-за постоянного мышечного перенапряжения возникают тянущие боли в спине, усиливающиеся при физических нагрузках.
К объективным визуальным признакам постуральной деформации относят наклоненную вперед голову, чрезмерно расширенный отдел шеи, выдающийся живот, отведенный назад таз, крыловидные лопатки, чуть согнутые в коленях ноги.
Диагностика
Синдром диагностируется на основании данных клинического осмотра и результатов дополнительного инструментального обследования. Оно включает:
- 2-х проекционную рентгенографию позвоночника
- КТ
- МРТ
- электромиографию нервно-мышечного аппарата
- ЭхоКГ (для исключения кардиопатологий)
Высокоинформативным методом выбора, рекомендованным при наличии неврологической симптоматики, является магнитно-резонансная томография. Безопасная технология визуализации дает достоверную оценку состояния костной ткани, межпозвонковых суставов и дисков, подтверждает сдавливание или повреждение нервных корешков, позволяет выявить стеноз позвоночного канала.
К какому врачу обратиться
Лечение плоской спины — компетенция ортопеда и невролога.

Мамаева Лидия Семеновна
Невролог • Рефлексотерапевт • Физиотерапевт • Гирудотерапевт
стаж 48 лет

Коновалова Галина Николаевна
Невролог
стаж 44 года

Линкоров Юрий Анатольевич
Невролог
стаж 42 года

Чарин Юрий Константинович
Ортопед • Травматолог • Вертебролог
стаж 34 года

Кузнецова Елена Николаевна
Невролог
стаж 32 года

Дихнич Олег Анатольевич
Ортопед • Травматолог
стаж 31 год

Гайдук Александр Александрович
Ортопед • Врач ЛФК • Физиотерапевт
стаж 30 лет

Бодань Станислав Михайлович
Ортопед • Травматолог
стаж 27 лет

Кученков Александр Викторович
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач
стаж 24 года

Самарин Олег Владимирович
Ортопед • Травматолог • Вертебролог
стаж 24 года

Ян Анжела Александровна
Невролог • Рефлексотерапевт
стаж 23 года

Карева Татьяна Николаевна
Невролог
стаж 22 года

Ткаченко Максим Викторович
Ортопед • Травматолог
стаж 20 лет

Исмаилова Эльвира Тагировна
Невролог
стаж 20 лет

Агумава Нино Мажараевна
Невролог
стаж 19 лет

Лысикова Татьяна Геннадьевна
Невролог • Физиотерапевт
стаж 19 лет

Бачина Наталья Иосифовна
Невролог
стаж 19 лет

Репрынцева Светлана Николаевна
Невролог
стаж 18 лет

Булацкий Сергей Олегович
Ортопед • Травматолог
стаж 16 лет

Шишкин Александр Вячеславович
Невролог • Мануальный терапевт
стаж 13 лет

Пивковский Дмитрий Игоревич
Ортопед • Травматолог
стаж 12 лет

Дорофеева Мария Сергеевна
Невролог
стаж 11 лет

Филиппенко Антон Олегович
Невролог • Рефлексотерапевт
стаж 11 лет

Степанов Владимир Владимирович
Ортопед • Травматолог • Вертебролог
стаж 10 лет

Телеев Марат Султанбекович
Ортопед • Травматолог • Спортивный врач
стаж 10 лет

Штанько Владислав Анатольевич
Ортопед • Травматолог
стаж 9 лет

Амагова Тамила Магомедовна
Невролог
стаж 9 лет

Миропольский Илья Андреевич
Невролог
стаж 9 лет

Сулейманов Курбан Аббас-Оглы
Невролог
стаж 9 лет

Атамурадов Тойли Атамурадович
Ортопед • Спортивный врач • Хирург
стаж 8 лет

Сатиева Марина Гаруновна
Невролог
стаж 7 лет

Ахмедов Казали Мурадович
Ортопед • Травматолог
стаж 6 лет

Оразмырадов Халназар Атабаллыевич
Ортопед • Травматолог
стаж 5 лет

Сатторов Аббосхон Нодирович
Ортопед • Травматолог
стаж 4 года
Как лечить уплощение позвоночника
Для устранения патологического двигательного стереотипа и исправления осанки в большинстве случаев используется консервативная терапия:
- медикаментозное снятие боли и воспаления
- иммобилизация позвоночника специальным фиксирующим корсетом или другими ортопедическими приспособлениями
- физиотерапевтические процедуры
- массаж
- иглоукалывание
При выраженном сагиттальном дисбалансе рекомендуется хирургическая коррекция (спондилотомия).
Реабилитация
Основным средством активной реабилитации пациентов с синдромом плоской спины является лечебная гимнастика. Упражнения ЛФК направлены на разгрузку и вытяжение позвоночника, нормализацию дыхательной функции, укрепление мышц туловища и конечностей. Дополнительно назначаются занятия плаваньем, интервальные аэробные тренировки и методы обратной биологической связи.
Последствия
Отсутствие грамотной коррекции при уплощении позвоночника может повлечь за собой ряд серьезных осложнений:
- остеохондроз и другие ранние дегенеративные изменения
- межпозвонковые грыжи
- пролапс митрального клапана
- нарушение сердечного ритма и проводимости
- контрактуры в коленных и тазобедренных суставах
- гонартроз, коксартроз
- утрата работоспособности, инвалидность
Профилактика
Чтобы предотвратить развитие приобретенного синдрома плоской спины, необходимо своевременно проводить лечение заболеваний и травм, способных привести к постуральной деформации позвоночника.
Лечение и реабилитация пациентов с нарушениями осанки в ЦМРТ
Реабилитационный центр «Лаборатория движения», основанный на базе диагностических клиник ЦМРТ в Санкт-Петербурге, проводит курсы комплексного восстановительного лечения врожденной и приобретенной «прямой спины». Для каждого пациента составляется индивидуальная реабилитационная программа, включающая:
- современные методы физиотерапии
- упражнения ЛФК под контролем инструктора
- лечебный массаж
- кинезиотерапию
- фармакопунктуру
- иммобилизацию корсетами и корректорами осанки
- занятия на лечебных тренажерах
- нервно-мышечную релаксацию
- рекомендации по реабилитации в домашних условиях
Для записи на прием к физическому терапевту или реабилитологу, оставляйте заявку на сайте или звоните по контактному номеру «Лаборатории движения».

В здоровом состоянии человеческий позвоночник имеет несколько изгибов, что находятся в области шеи, груди и поясничном отделе. Они амортизируют нагрузку и предотвращают смещение позвонков, разрушение межпозвоночных дисков. Наличие плоской спины считается серьезной патологией. Это влечет за собой регулярные боли в ногах и руках, нарушение кровяного давления, изменение работы внутренних органов.
Разновидности плоской спины
Позвоночник в нормальном состоянии имеет лордоз, который представляет собой прогиб передней части шейного и поясничного отдела. Присутствует кифоз, что считается прогибом спереди назад в области груди. Градус искривления может составлять не менее и не более 30. Если показатель увеличивается, это говорит о присутствии патологического кифоза либо лордоза с уменьшением угла, тогда диагностируется плоская спина. Патология имеет несколько разновидностей в зависимости от изгиба, который по каким-то причинам выпрямился.
При плоской спине отсутствует прогиб во всех отделах. Сочленение черепа и шеи, крестца, между лопатками, пятки – все находится в одной вертикальной плоскости. Когда исчезают прогибы, человек пытается компенсировать это патологическое состояние и выгибает спину, что только усугубляет положение.
Существует еще один вид искривления, который подразумевает выпрямление изгиба в грудном и шейном отделе, при этом с компенсацией прогиба в области поясницы. Шея может удлиняться, а плечи направляются вперед и становятся опущенными, лопатки начинают выпирать назад, а живот продвигается вперед.
На начальных стадиях искривление позвоночника мало заметно. Со временем нарушение баланса приводит к увеличению выпрямления естественных изгибов, которые можно диагностировать невооруженным взглядом.
Причины появления плоской спины
Патология появляется с раннего возраста либо приобретается во взрослой жизни. Такие заболевания позвоночника проявляется из-за разных болезней, неправильного образа жизни. Основные причины появления проблем со спиной:
- дегенеративно-дистрофическая патология;
- болезнь Бехтерева;
- полиомиелит;
- травмы во время родов;
- плоскостопие;
- неправильное развитие с раннего возраста;
- травмы в области позвоночника.
Дегенеративно-дистрофические патология подразумевает такие заболевания, как остеохондроз, протрузия, грыжа. Они приводят к разрушению межпозвоночных дисков, деформации позвонков. Нарушается тонус мышц, происходит защемление нервов. Человек начинает принимать наиболее удобное для него положение спины, что в дальнейшем усугубляет искривление позвоночника.
В трехмесячном возрасте у детей идеально ровный позвоночник. Когда ребенок уже держит голову, укрепляются мышцы шейно-воротниковой зоны, формируется шейный лордоз. Грудной кифоз образуется, когда дети уже умеют сидеть. Мышцы поясницы, нижних конечностей укрепляются после того, как ребенок научился становиться на ноги. Если в 12 месяцев нет естественного изгиба позвоночника, диагностируется патология спины. Подобные нарушения нельзя игнорировать, нужно срочно обращаться за помощью.
Симптомы
Признаки могут иметь разную степень проявления. Все зависит от стадии развития болезни:
- боль в ногах;
- изменения кровяного давления;
- острая боль в спине;
- повышенная утомляемость;
- головная боль;
- утомляемость;
- изменения в работе сердца, желудка;
- нарушение дыхания.
Последствия плоской спины
Такая проблема влечет за собой большое количество патологий. Представляют серьезную опасность те нарушения, которые возникают в детском возрасте. Появляются нарушения в кровеносной, мышечной, костной системе. Диагностируются проблемы с внутренними органами.
Осложнения при плоской спине:
- неправильное формирование кровеносной системы;
- неправильное расположение внутренних органов;
- деформация ребер и тазовых костей;
- извилистость артерий;
- нарушение осанки;
- изменение работы мочеполовой системы;
- нарушение осанки;
- межреберная невралгия;
- уменьшение мышечного тонуса;
- разрушение суставов.
Ситуацию усугубляют физические нагрузки либо длительное пребывание в лежачем или сидячем положении.
Способы диагностики
Оценить состояние спины помогут ортопед, травматолог, невролог. Врачи проводят осмотр, делают опрос пациента, назначает дальнейшее обследование. Обязательно потребуется пройти рентгенографию позвоночника, во время которой делается снимок боковой проекции. Это позволит определить уровень изгибов. При запущенном заболевании нужно КТ, УЗИ МРТ. С помощью таких обследований можно оценить состояние костей мышц, нервов и сосудов.
Особенности лечения
Потребуется прибегнуть к целому комплексу мероприятий. Обычно используют консервативные методы. Только при сильных повреждениях позвонков дисков назначают хирургическое вмешательство, с помощью которого формируется компенсаторный прогиб.
Во время лечения используется корректирующий корсет, проводятся физиопроцедуры с массажем, специальными упражнениям. Удается снять боль, укрепить хрящевую ткань и уменьшить мышечный спазм.
Корректирующий корсет представляет собой конструкцию, созданную из эластичных лент и ребер жесткости. Благодаря такому строению можно зафиксировать поврежденный участок спины в правильном положении.
На физиопроцедурах воздействуют магнитными, акустическими волнами, электрическим током. В результате улучшается кровообращение и снимается спазм, активизируется обмен веществ.
Можно прибегнуть к народной медицине. Часто используют продукты растительного и животного происхождения, с помощью которых делаются компрессы, растирание.
Осанка – это привычная поза, которую принимает человек в положении стоя. Эта поза достигается за счет мышц-сгибателей и мышц-разгибателей, которые должны работать гармонично. При неравномерном развитии различных групп мышц происходит отклонение позвоночного столба вперед, назад или вбок.
Идеальную осанку зачастую представляют как «ровную спину», что является неверным. В норме позвоночный столб ровный только с фронтального ракурса, т.е. плечи, лопатки, тазовые кости находятся на одной высоте. Сбоку же позвоночник походит на букву S, поскольку имеет два изгиба: лордоз – изгиб кпереди в шейном и поясничном отделах, кифоз – изгиб кзади в грудном и крестцовом отделах.
В норме изгибы уравновешивают друг друга и позволяют позвоночнику выдерживать нагрузки при ходьбе и беге, поднятии тяжестей. Осанка формируется в детстве, и к 7-8 годам обычно уже заложена ее основа. Изменить осанку во взрослом возрасте намного сложнее из-за уменьшения пластичности опорно-двигательного аппарата.
При подозрении на искривление осанки необходимо обратиться к врачу-ортопеду. Заподозрить проблемы с осанкой можно как по внешнему виду, так и по некоторым симптомам, например, ощущению постоянного напряжения мышц спины или болевых ощущениях в них, болях в ногах, брюшной полости, невозможности долго стоять.
Признаки нарушения осанки:
- Плечи, лопатки, бедра расположены несимметрично
- Лопатки удалены от позвоночного столба не одинаково
- Если опустить руки, то они будут разной длины
- Ноги разной длины, несимметричны
- Голова и руки отклонены вперед или назад
- Живот выпячен
- В районе лопаток наблюдается большой изгиб, лопатки торчат, как крылья
Факторы, способствующие нарушению осанки:
- Сидячий образ жизни, неправильная поза во время работы
- Гиподинамия, недостаток физических нагрузок
- Лишний вес
- Патологии опорно-двигательного аппарата
- Пожилой возраст
- Последствия травм
Осанка, как было сказано выше, формируется еще в детстве, и к 7-8 годам закладываются ее основы. После 18 лет кости, суставы и сухожилия теряют пластичность, закрываются так называемые зоны роста, окостеневают хрящи. Во взрослом возрасте уже невозможно существенно изменить осанку, поскольку позвоночник и все костные соединения уже полностью сформированы. Работа по изменению осанки ведется в основном с мышечной системой.
Медицинские диагнозы при нарушениях осанки:
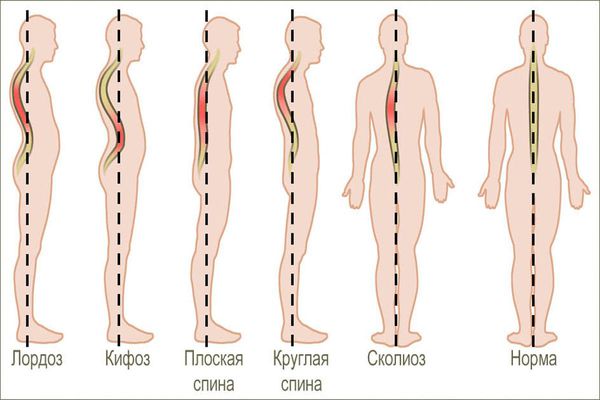
- Кифоз – это изгиб назад, при котором формируется горб на спине
- Лордоз – изгиб, при котором голова становится приподнятой и вытянутой вперед, а таз выдвигается назад
- Сколиоз – искривление позвоночника, при котором наблюдается асимметрия правой и левой сторон тела
- Плоская спина – уменьшение естественных физиологических изгибов позвоночника
После точной постановки диагноза врач-ортопед должен разработать комплекс мер, направленных на коррекцию имеющихся нарушений.
Методы коррекции осанки:
1. Хирургическое вмешательство. Это очень серьезное вмешательство в организм и применяется только при тяжелых дефектах, сопряженных со значительным ограничением подвижности, сильными болями. Во взрослом возрасте даже операция не дает полной гарантии исправления дефектов позвоночника.
2. Корсет для исправления осанки. Используется кратковременно, для исправления небольших дефектов осанки. Его действие основано на придании телу правильного положения, к которому впоследствии человек должен привыкнуть сам.
3. Лечебная физкультура. Специально выстроенный комплекс упражнений помогает привести в нормальный тонус мышцы спины и конечностей, в результате чего позвоночный столб будет удерживаться в правильном положении.
4. Массаж. Этот метод направлен на уменьшение зажимов в мышцах, улучшение кровообращения и снятие болевого синдрома. Чаще всего назначается классический или лечебный массажи.
5. Занятия на специальных тренажерах. Одним из тренажеров для коррекции осанки является тренажер ПравИло. Во время занятий на тренажере ПравИло происходит тренировка и плавное растяжение мышц, связок, опорно-двигательного аппарата.
6. Прием медикаментов. Обычно при проблемах с опорно-двигательным аппаратом назначаются витамины группы В, кальций, магний, селен. Также при выраженном болевом синдроме и сильных спазмах могут применяться НПВС и миорелаксанты.
7. Контроль за питанием. Ежедневный рацион должен содержать большое количество белков, необходимых для нормальной работы мышц.
Все эти методы применяются не изолированно друг от друга, а комплексно, лишь в таком случае можно добиться стойких результатов. Кроме того, для улучшения осанки врач предложит начать борьбу с лишним весом, поскольку он увеличивает нагрузку на позвоночник, сменить матрас и подушку на ортопедические, поддерживающие спину и шею в правильном положении во время сна. Также на осанку негативно влияет неудобная обувь, особенно на высоких каблуках, поэтому ее ношение рекомендуется исключить.
Пациентам, столкнувшимся с искривлением осанки, стоит пересмотреть свой образ жизни. Важно помнить, что залог здоровья костно-мышечной системы – это правильные, дозированные физические нагрузки. В домашних условиях пациентам рекомендуется изменить свои привычки, негативно влияющие на осанку.
Факторы, влияющие на осанку:
1. Поза во время сидения. Правильная поза за столом состоит в поддержании прямой спины, немного опирающейся на спинку стула, постановке ступней на пол и не слишком сильном наклоне головы.
2. Перерывы во время сидения. При длительной неподвижности за столом или компьютером необходимо делать перерывы по 5-10 минут каждый час.
3. Ежедневная зарядка. Необходимо регулярно выполнять комплекс упражнений, рекомендованный специалистом.
Тесно связаны проблемы осанки и с психологическим состоянием. Спокойные, уверенные в себе люди прямо держат спину и обладают ровной походкой. Напротив, те, кто переживает невроз или депрессию, находится в состоянии стресса, предпочитают горбиться, прятать голову, сутулиться. Поэтому врач-ортопед может посоветовать посетить психотерапевта для коррекции эмоционального настроя пациента.
Для исправления осанки обязательно выполнение специальных упражнений, которые подбираются совместно с врачом или тренером ЛфК. Комплексы этих упражнений будут различны при разных нарушениях осанки, и будут зависеть не только от основного диагноза, но и от индивидуальных особенностей пациента, его возраста, выносливости, сопутствующих заболеваний.
Обычно грудной кифоз предполагает укрепление мышц-сгибателей тазобедренного сустава и растяжение мышц грудной клетки, для чего используются вытягивания.
Плоская спина может быть скорректирована укреплением лопаточных мышц и растяжением мышц спины.
Лордозы исправляются укреплением мышц брюшного пресса и растягиванием мышц поясницы и бедер.
Сколиоз подразумевает работу со всем мышечным корсетом, гармонизацию всех отделов позвоночника.
Базовый комплекс упражнений для профилактики и коррекции незначительных изменений осанки можно выполнять в домашних условиях. Однако, этих упражнений будет недостаточно при сильных нарушениях, а также при наличии сопутствующих заболеваний.
Заниматься необходимо регулярно даже после того, как осанка будет скорректирована. При длительных перерывах мышцы постепенно возвращаются в исходное состояние, и позвоночный столб снова искривляется.
Базовые упражнения для исправления осанки:
- Разминочные упражнения: круговые движения или наклоны шеи, кистей, локтей, плеч, щиколоток, коленей, бедер, туловища полностью
- Махи руками и потягивания руками вверх, вперед, вниз с наклоном
- Велосипед лежа с поднятыми на 45 градусов ногами
- Махи прямыми ногами лежа на спине
- Неглубокие приседания с вытянутыми вперед руками
- Мостик из положения лежа
- Классическая планка из положения лежа на животе
Также для коррекции осанки применяются упражнения с гимнастической палкой и гантелями весом не более 2 кг. Палка используется во всех упражнениях, где требуется поднимать и фиксировать руки, для более правильного выполнения упражнений. Гантели разрешено использовать при махах, сгибании и разгибании рук, поворотах, приседаниях и наклонах для повышения нагрузки на мышцы.
В дополнение к ЛФК часто применяются корсеты для фиксации или коррекции положения позвоночника. Назначает ношение корсета врач-ортопед, он же решает, как долго носить корсет. Обычно длительность ношения составляет от 2 месяцев до года в зависимости от степени искривления. Привыкать носить корсет необходимо постепенно, с 2 часов в день до 8-9 часов. После окончания курса корсет нельзя снимать резко, необходимо постепенно уменьшать время носки с 9 часов до 1 часа.
Основные модели корректоров осанки:
1. Реклинатор. Представляет собой пояс из эластичной ткани, отклоняющий спину назад в грудном отделе. Корсет незаметен под одеждой, легко надевается и снимается.
2. Магнитный корсет. В эластичную ткань дополнительно вшиты магниты, снижающие интенсивность болевых ощущений.
3. Грудопоясничный корректор. Это жесткий или полужесткий корсет, исправляющий положение позвоночника грудном и поясничном отделах одновременно.
4. Жесткий фиксирующий корректор. Этот корректор чаще всего используется после операций или травм для максимальной фиксации позвоночного столба.
5. Электронный корректор осанки. Представляет собой небольшой прибор, подающий вибросигнал при принятии сгорбленной позы.
Любые методы коррекции осанки должны применяться только после консультации с лечащим врачом и полного обследования. Самолечение в случае с патологиями опорно-двигательного аппарата недопустимо.
Запись на занятия по телефону 8 (977) 439-11-24 или на сайте https://mystretchfit.ru или https://www.sport-ravnovesie.ru
Дата публикации 30 апреля 2021Обновлено 17 июня 2021
Определение болезни. Причины заболевания
Нарушение осанки — это внешнее проявление деформаций позвоночника, приводящее к эстетическим дефектам и снижению качества жизни.

При виде спереди (во фронтальной плоскости) позвоночный столб в норме выглядит прямым, но при виде сбоку (в сагиттальной плоскости) у него есть физиологические изгибы. Грудной и крестцовый изгибы называются кифозом, шейный и поясничный — лордозом. Нарушение осанки связано с искривлением физиологических осей позвоночного столба.
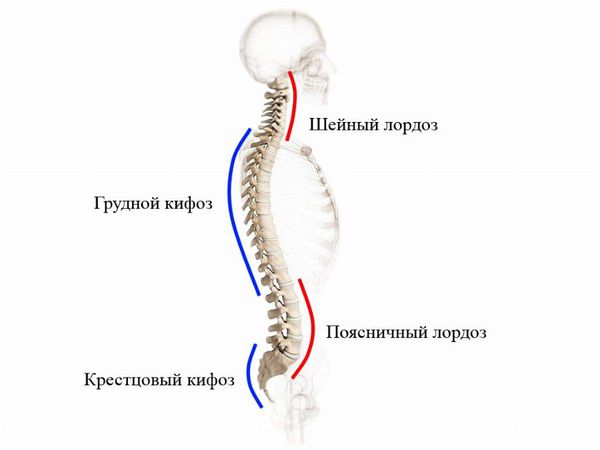
Нарушение осанки часто сочетается с плоскостопием. Из-за этих патологий тело человека принимает привычное неправильное положение. Однако при своевременном лечении такое состояние, как правило, обратимо. Лечение может быть неэффективным лишь при костной деформации [4].
Причины нарушения осанки:
- идиопатический сколиоз (т. е. без установленной причины);
- дегенеративные поражения;
- бактериальные и вирусные инфекции, вызывающие поражения межпозвонковых дисков и замыкательных пластин тел позвонков;
- посттравматические кифозы и анкилозирующие спондилиты;
- дисплазия соединительной ткани;
- остеохондроз и остеопороз;
- постуральный стереотип — длительное неправильное положение тела, например у школьников, сидящих за партой.
Распространённость. Нарушение осанки встречается во всех возрастных группах. Однако чаще наблюдается у людей пожилого возраста: патологией страдает до 70 % населения старше 60 лет [1][2][3][4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы нарушений осанки
В современном мире даже в пенсионном возрасте люди стремятся вести активный образ жизни: работать, путешествовать и заниматься спортом. Нарушение осанки иногда ограничивает социальную активность человека, так как сопровождается рядом симптомов.
Типичные клинические проявления нарушения осанки:
- асимметрия плеч и лопаток;
- отклонение головы от центра тела;
- искривление линии талии;
- дискомфорт и боли в спине;
- ощущение скованности в позвоночнике;
- перекос таза;
- повышенная утомляемость.
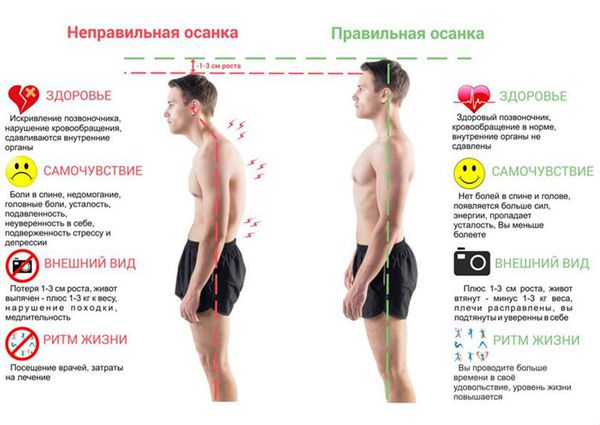
Основное клиническое проявление нарушений осанки — это деформация позвоночника. Если искривление незначительное, то пациент может не замечать симптомов. При сильной деформации позвоночника появляется боль и неврологические расстройства, в том числе синдром перемежающейся хромоты. При этом синдроме пациент вынужден останавливаться при ходьбе из-за боли в пояснице. Перемежающаяся хромота может быть обусловлена стенозом (сужением) позвоночного канала.
Различают следующие виды стеноза:
- центральный — сдавление происходит по центру спинномозгового канала;
- латеральный — сдавление сбоку;
- фораминальный — сдавление в межпозвонковом отверстии.
При центральном стенозе преобладает симптоматика перемежающейся хромоты. При латеральном и фораминальном наблюдаются симптомы патологии корешков (радикулопатии): боль, нарушение чувствительности, снижение мышечной силы [6].
Патогенез нарушений осанки
Нормальная осанка (сагиттальный баланс позвоночника) — это правильный баланс физиологических изгибов. При этом линия, проведённая через центр С7 позвонка и центр межпозвонкового диска L5—S1, параллельна линии отвеса.
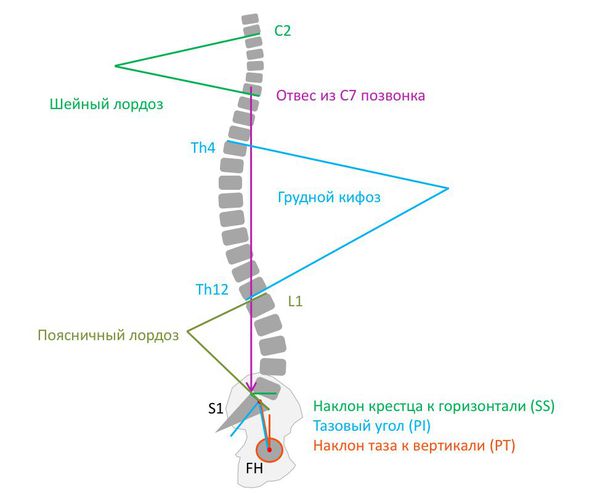
Большинство болезней позвоночника развивается из-за малоподвижного образа жизни — гиподинамии. На фоне постоянного технического прогресса люди стали меньше двигаться. Например, у офисных сотрудников работают в основном мозг, руки, плечи, а всё остальное находится в относительном покое.

Со временем из-за гиподинамии снижается мышечный тонус, нарушается микроциркуляция и метаболизм в тканях межпозвонковых дисков. Диски теряют свои упруго-эластичные свойства, истончаются, растрескиваются и проседают: к старости человек становится на 2-5 см ниже. Эти изменения влияют на осанку.
При кифотических деформациях позвоночника линия сагиттального баланса смещается кпереди. При ротационных смещениях позвонков постепенно формируются трёхплоскостные деформации, что приводит к стенозу позвоночного канала с компрессией (сдавлением) спинного мозга и корешков [14].

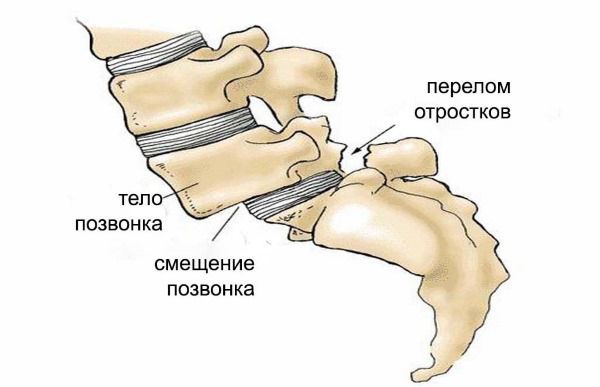
Если нарушение фронтального и сагиттального баланса прогрессирует, может развиваться спондилолистез, при котором позвонки смещаются (соскальзывают). Спондилолистез выявляется у большинства пациентов со сколиотической деформацией.
Прогрессирование деформации позвоночника негативно влияет на работу внутренних органов и систем человека: сердечно-сосудистой, дыхательной, пищеварительной и др. Как следствие, прогрессирует дисфункция всех органов и тканей: нарушается дыхание, иннервация внутренних органов грудной и брюшной полости, кислотно-щелочное равновесие и окислительно-восстановительные процессы [7][8][9][10][11][12]
Классификация и стадии развития нарушений осанки
Наиболее понятной считается классификация, предложенная советским анатомом Л. П. Николаевым [5]. В ней выделены два типа нарушения осанки: в сагиттальной плоскости (вид сбоку) и во фронтальной плоскости (вид сзади или спереди).
В сагиттальной плоскости:
1. Физиологические изгибы позвоночника увеличены:
- Сутулость — изгиб грудного отдела позвоночника увеличен, а изгиб шейного и поясничного отделов уменьшен. При сутулости у человека дугообразная спина, голова и плечи наклонены вперёд, живот выпячен, лопатки отстоят от позвоночника.
- Круглая спина — более выраженный вариант сутулости.
- Кругловогнутая спина — увеличены изгибы грудного и поясничного отделов позвоночника. В области грудного изгиба изменения почти такие же, как при круглой спине, а в поясничной области кривизна позвоночника резко увеличена, живот выпячен вперёд. При этих видах нарушения осанки грудь западает, плечи, шея и голова наклонены вперёд, ягодицы уплотнены, лопатки крыловидно выпячены.
2. Физиологические изгибы позвоночника уменьшены:
- Плоская спина — естественные изгибы сглажены. При этом наклон таза уменьшен, грудная клетка и нижняя часть живота выступают вперёд, лопатки крыловидной формы.
- Плосковогнутая спина — уменьшение изгиба в грудном отделе позвоночника при нормальном или несколько увеличенном изгибе поясничного отдела. Такое нарушение характеризуется узкой грудной клеткой и ослабленными мышцами живота.
Во фронтальной плоскости:
- Сколиотическая осанка — незначительные отклонения позвоночника в сторону от срединной оси. Отличительные признаки: несимметричное положение плеч, лопаток и молочных желёз, перекос таза, слабое развитие мышц туловища, наклонённый вперёд плечевой пояс, разная длина ног. Чётко отмечается неравномерность треугольников талии (пространства между боковой поверхностью тела и внутренней поверхностью свободно опущенной вниз руки). Сколиотическая осанка может быть правосторонней или левосторонней.
В классификации ASD–SRS–Schwab выделяют фронтальную и сагиттальную деформацию. Чтобы оценить степень этой деформации, нужно сопоставить её выраженность со степенью болевого синдрома и ограничением физической активности [14]. В классификации учтены деформации более 30°.
В зависимости от локализации угла сколиоза выделены следующие типы фронтальной дуги:
- тип T — грудная деформация > 30° с вершиной на уровне Th9 позвонка или выше;
- тип L — груднопоясничная или поясничная деформация > 30° с вершиной на уровне Th10 позвонка или ниже;
- тип D — двойная дуга: грудная и поясничная деформация > 30°;
- тип N — норма, сколиотические дуги < 30° [15][18].
Осложнения нарушений осанки
Осложнения при нарушении осанки обусловлены прогрессированием деформации позвоночного столба. Со временем развиваются его деструктивные патологические изменения, которые приводят к стенозу позвоночного канала и развитию соответствующей неврологической клинической симптоматики. Например, проседание межпозвонковых дисков сдавливает нервные корешки, однако боль возникает не в самом позвонке, а в органе, который иннервируется данным сегментом. Чем больше смещение позвонка, тем сильнее клинические проявления: сдавление нервов у основания головы и в верхней части шеи может вызвать сильные головные боли, сдавление корешков грудного отдела — боли в области сердца, расстройства пищеварения и т. д.
При прогрессировании заболевания нарушается сердечный ритм, изменяется частота дыхания, появляется одышка при физической нагрузке, возникает расстройство пищеварения и работы кишечника. Могут появиться боли в поясничном отделе позвоночника, синдром перемежающейся хромоты и неврологическая симптоматика в виде дистальных парестезий (нарушений чувствительности кистей и стоп) [16]. По данным литературы, деформация грудного отдела позвоночника более 60° влияет на работу лёгких, а деформация более 90° — на развитие сердечной недостаточности [31].
Диагностика нарушений осанки
Сбор анамнеза и осмотр
Диагностика нарушений осанки начинается со сбора анамнеза. При этом доктор спрашивает пациента о предшествующих травмах и падениях, о сопутствующих или перенесённых заболеваниях, при которых могла развиться деформация позвоночного столба.
В ходе клинического осмотра врач-ортопед (вертебролог) определяет, нарушен ли баланс позвоночника, если да, то как сильно. Также врач осматривает пациента на наличие плоскостопия или деформации стоп, которые влияют на осанку.
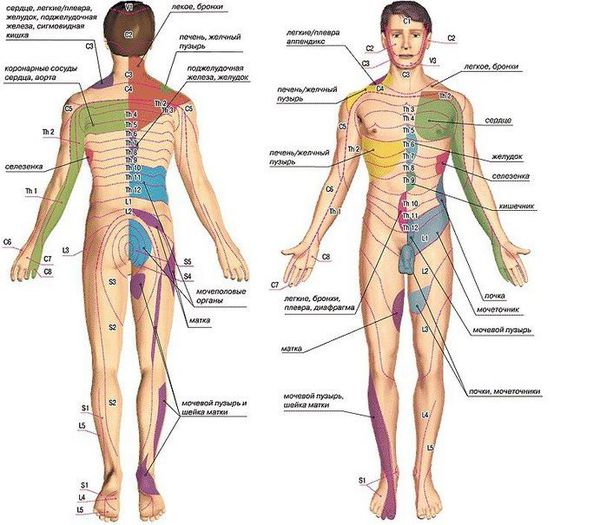
Диагностически значимыми являются зоны Захарьина — Геда. Это участки кожи, на которых при заболеваниях внутренних органов, в том числе связанных с деформацией позвоночника, часто появляются отражённые боли. Также на этих участках может повышаться температура кожи и чувствительность, иногда появляется покраснение [13].
Инструментальная диагностика
Обязательным методом диагностики патологий позвоночника является рентгенография. Дополнительно могут выполняться компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование (УЗИ).
Диагностическую ценность при нарушении осанки имеет рентгенографическое исследование с функциональными пробами. Рентгенография помогает определить, в каком отделе позвоночника есть деформация и насколько она выражена. Также на рентгенограмме видно ротацию позвонков (поворот вокруг своей оси), их смещение вбок, вперёд или назад и степень смещения [17]. Боковая проекция позволяет определить грудной и крестцовый кифоз, шейный и поясничный лордоз, а также оценить сагиттальный баланс позвоночника.
С помощью КТ можно получить объёмное пространственное изображение костных структур позвоночника (мультиспиральная томограмма) и оценить степень деформации тел позвонков.
При изучении МРТ снимков возможно:
- оценить состояние межпозвонковых дисков и степень их дегенерации;
- выявить протрузии — выпячивания диска без разрыва фиброзного кольца;
- выявить гемангиомы тел позвонков — доброкачественные сосудистые опухоли;
- оценить степень выраженности стеноза позвоночного канала и состояние межпозвонковых отверстий и т. д.
УЗИ на практике почти не используют для диагностики деформации позвоночника, так как оно менее информативно, чем рентгенография, КТ и МРТ. Однако метод применяется в пренатальной диагностике. Скрининговое УЗИ высокого разрешения позволяет выявить у плода экструзии межпозвонкового диска, патологию межпозвонкового сустава, сколиоз и др. [29][30]
Такая инструментальная диагностика помогает решить, нужна ли пациенту операция и как её провести.
Во многих клиниках нарушение осанки определяют с помощью компьютерной оптической топографии (например, на аппарате DIERS). Это бесконтактный метод обследования пациента. Сначала проектор выводит на спину пациента световые полосы, которые сопоставляются с естественными ориентирами тела человека. Затем видеокамера регистрирует результат, а компьютерная программа анализирует полученные параметры и создаёт трёхмерное изображение позвоночника.

Для выявления остеопороза выполняют денситометрию (рентгенологическое исследование, направленное на определение минеральной плотности костей) и проводят лабораторную диагностику.
Лечение нарушений осанки
Консервативное лечение
Если у пациента одна нога короче другой и из-за этого перекошен таз, возможна ортопедическая коррекция длины ног. При разнице меньше 1 см используются индивидуальные ортопедические стельки. Также стельки назначают при плоскостопии — их задача восстанавливать амортизационную функцию стопы, т. е. смягчать толчки при ходьбе, беге и прыжках.
Если разница длины ног больше 1 см, коррекцию проводят с помощью специальной ортопедической обуви или наклеек на подошву. Однако нужно учитывать, что пока недостаточно доказательств эффективности ортопедической коррекции длины ног [27].
При выраженной кифотической деформации (чрезмерном грудном и крестцовом изгибе) врач подбирает внешний фиксатор — корректирующий ортез. На начальных этапах ортез помогает компенсировать слабость мышц спины.

Согласно рекомендациям Международного научного общества по ортопедическому и реабилитационному лечению сколиоза (SOSORT), к консервативным методам лечения идиопатического сколиоза у детей и подростков относятся: физиотерапевтические упражнения, специальная стационарная реабилитация и фиксация корректирующим ортезом (корсетом) [28].
Появляется всё больше доказательств самого высокого уровня, которые подтверждают, что регулярное выполнение лечебных упражнений помогает предотвратить прогрессирование идиопатического сколиоза у подростков [28]. Все упражнения подбираются врачом индивидуально.
Стационарная реабилитация предполагает, что пациент от трёх до шести недель находится в специализированном медицинском центре, где по несколько часов в день делает упражнения под наблюдением специалиста.
Корсет необходимо надевать на определённое время каждый день. Обычно его носят до зрелости. Основная цель использования корсета — остановить прогрессирование сколиоза.
При наличии болевого синдрома и воспалительного процесса врач может назначить:
- Парацетамол. Это препарат первого выбора, он применяется при слабой и умеренной боли.
- Нестероидные противовоспалительные препараты (НПВП). Уменьшают боль, улучшают самочувствие и ускоряют восстановление нормальной функции при острой боли в спине. НПВП — препараты второго выбора, их назначают при сильной боли или при неэффективности парацетамола. Могут применяться диклофенак, кетопрофен, нимесулид и др.
- Миорелаксанты (тизанидин, толперизон). Рекомендованы при мышечных спазмах. Также применяются, если не помогает терапия парацетамолом или НПВП. Назначаются короткими курсами — до 7 дней [23].
При выраженном болевом синдроме возможно применение:
- Паравертебральных (околопозвоночных) блокад. Они выполняются при сильной боли и анталгическом сколиозе (дегенеративном заболевании позвоночника, которое приводит к его смещению).
- Фармакопунктуры — введения лекарственных препаратов в область периферического нерва.
- Инфузионной терапии (капельниц). Выполняется при отёке неврального корешка.
Также на этом этапе могут выполняться:
- Внутритканевая электростимуляция. Чтобы устранить боль, на патологически изменённые позвонки и суставы воздействуют электрическим током. Нужно учитывать, что пока нет качественных исследований, которые бы подтверждали эффективность метода.
- Электро-волновая терапия. Подразумевает фокусированное воздействие ударной волны на глубокие слои тканей [24][25].
- Миофасциальный релиз и постизометрическая релаксация мышц. Это мягкие техники мануальной терапии, которые направлены на расслабление мышц и фасций [26].
После купирования воспаления и боли переходят к следующему этапу, его цель:
- восстановить правильный баланс передней и задней мышечных групп;
- устранить функциональные блоки;
- восстановить связи позвоночника и суставов.
Для этого применяется медицинский массаж, мануальная терапия и лечебная физкультура. Иглорефлексотерапия на этом этапе помогает снять боль и улучшить кровоснабжение [32].
При остеопорозе важно остановить прогрессирование грудного кифоза и предотвратить патологические переломы позвоночника. Для этого необходимо нарастить костную массу с помощью препаратов кальция и витамина D.
Дегенеративно-дистрофические заболевания, как правило, сопровождаются нарушением микроциркуляции и питания тканей. Чтобы восстановить эти процессы, иногда назначается озонотерапия, внутривенное лазерное облучение крови и различные схемы инфузионной терапии. Однако пока нет достоверных подтверждений, что эти методики помогают.
Хирургическое лечение
Если консервативные методы не работают, рассматривают оперативное лечение.
Показания к операции:
- прогрессирующая деформация и дисбаланс позвоночного столба;
- выраженная нестабильность или спондилолистез;
- некупируемый болевой синдром и неврологическая симптоматика;
- нарушение функции сердечно-сосудистой и дыхательной системы [19].
Противопоказания к операции:
- декомпенсированные сопутствующие заболевания;
- критическое состояние пациента и т. д.
Прогноз. Профилактика
Если не лечить нарушение осанки, деформация позвоночника будет прогрессировать. Как правило, искривление грудного отдела усиливается на 1° в год, поясничного отдела — на 0,5° в год, грудопоясничного — на 0,25° в год.
Динамика прогрессирования патологических изменений зависит от угла сколиотической деформации:
- если угол искривления менее 30°, патология прогрессирует редко;
- если угол более 50°, наблюдается прогрессия в динамике, независимо от возраста пациента.
Ротационные смещения усугубляют деформацию [20].
При своевременном лечении прогноз благоприятный. Если у пациента нет вторичных изменений позвоночного столба и лечение началось на раннем этапе заболевания, можно полностью восстановить правильную осанку.
После завершения клинического этапа лечения пациент должен наблюдаться у лечащего врача, который будет контролировать и корректировать лечебный амбулаторный период.
Для профилактики рецидивов и прогрессирования деформации проводятся контрольные осмотры, корректируется программа упражнений. Формирование, сохранение и восстановление правильной осанки — это постоянная совместная работа пациента и лечащего врача.
