Дата публикации 29 октября 2021Обновлено 18 апреля 2023
Определение болезни. Причины заболевания
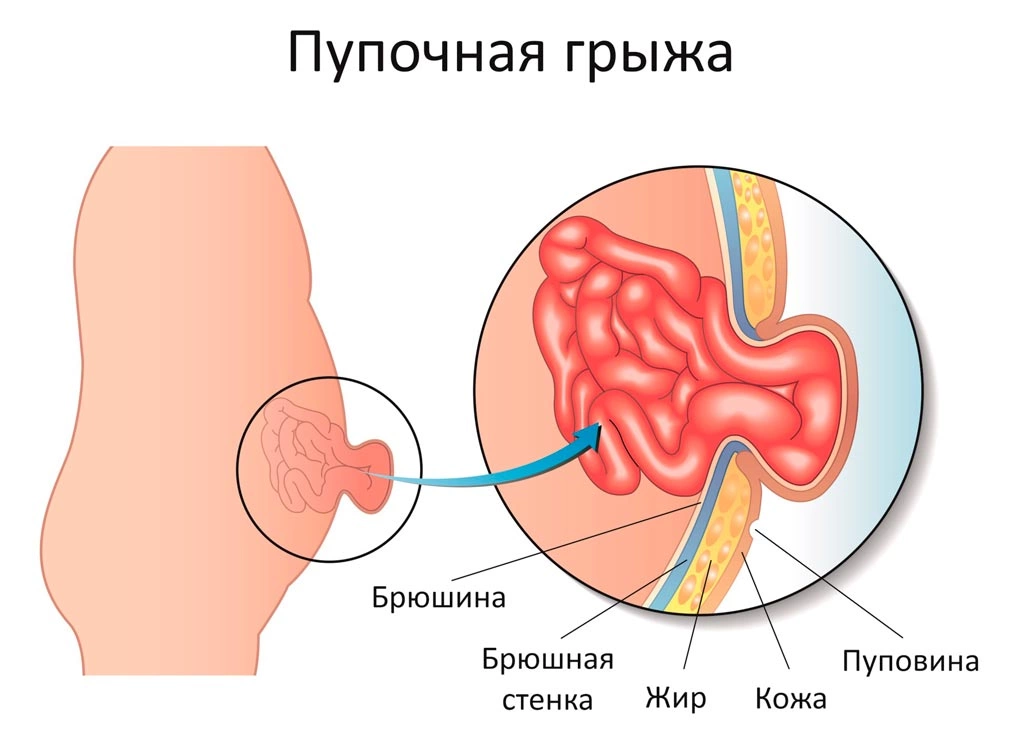
Пупочная грыжа (Umbilical hernia) — выпячивание на месте пупка или рядом с ним, содержащее в себе внутренние органы брюшной полости, чаще всего большой сальник, петли тонкой или толстой кишки [1]. Такое выпячивание может появляться только при нагрузке или кашле или присутствовать постоянно. Грыжа, которая присутствует постоянно, увеличивается при нагрузке и может не вправляться.
Грыжа включает в себя грыжевой мешок, грыжевой дефект (грыжевые ворота) и содержимое мешка.
Слово «грыжа» давно перешло из медицинской литературы в разговорный язык. Часто этим термином называют выпячивание внутренней камеры мяча или колеса велосипеда.
В толковом словаре Даля встречается другое название болезни — кила [2], но сейчас этот синоним не используют. Некоторые пожилые пациенты с пупочной грыжей говорят, что у них “развязался пупок”.
Пару веков назад грыжей считалась любая долго беспокоящая боль в животе [2]. Такую боль, согласно словарю Даля, называли «грызть». Возможно, именно от этого слова произошёл термин «грыжа».
Распространённость пупочной грыжи
В мире ежегодно проводится до 20 млн операций по поводу пупочных грыж [3]. Это состояние встречается у 1 из 6 новорождённых, но более чем в 90 % случаев пупочная грыжа проходит самостоятельно к двум годам [1][4]. Такие грыжи называют врождёнными. Если грыжа сохраняется у ребёнка к 4–5 годам, её необходимо удалить. Пол ребёнка не влияет на вероятность возникновения выпячивания [4].
Наличие грыжи при рождении и её последующее заращение не повышает риски появления грыжи во взрослом возрасте. У 90 % взрослых с этой патологией не было выпячивания в детстве [6]. Это приобретённые грыжи.
У взрослых пупочная грыжа является второй по распространённости после паховой. От 6 до 14 % всех грыж передней брюшной стенки составляют именно пупочные грыжи. У женщин 31–50 лет пупочные грыжи встречаются в 2–3 раза чаще, чем у мужчин, что связано с беременностями и родами. В возрасте 51–70 лет чаще страдают мужчины. В другие периоды жизни пупочная грыжа одинаково часто встречается у мужчин и женщин [5][6].
Распространённость грыж у беременных точно неизвестна. По некоторым данным, у 0,08 % беременных выявляется пупочная грыжа, а у 0,12 % — бедренная (крайне редко паховая) [14].
Причины развития пупочной грыжи
Указать какую-либо определённую причину развития пупочной грыжи невозможно. Однако выделяют две группы факторов риска: предрасполагающие и производящие.
Предрасполагающие факторы повышают риск возникновения грыжи. К ним относятся:
- Врождённые нарушения в структуре соединительной ткани, при которых повышается «растяжимость» соединительных тканей, связок и сухожилий. Такое нарушение устанавливают в ходе сложных лабораторных методов диагностики, которые не применяются в клинической практике и имеют только научный интерес. Слабость соединительной ткани обнаруживается при некоторых наследственных заболеваниях, например при синдромах Марфана и Элерса — Данлоса. У пациентов с этими патологиями вероятность развития грыж намного выше, чем в общей популяции. На генетическую предрасположенность может указывать наличие грыж у ближайших родственников.
- Физическое истощение с ослаблением мышечного каркаса брюшной стенки. Причиной может быть длительный постельный режим (в течение месяца и более), долгое голодание, особенно если масса тела снижается на 10 % быстрее, чем за два месяца. Также истощение возможно при недостаточной физической активности в зрелом и пожилом возрасте.
Производящие (провоцирующие) факторы непосредственно вызывают появление грыжи. Если у человека нет предрасполагающих факторов, грыжа может и не появиться. Чаще к производящим относят факторы, приводящие к стойкому либо резкому повышению внутрибрюшного давления:
- хронический кашель, в особенности на фоне курения;
- тяжёлые физические нагрузки с натуживанием, особенно у нетренированных или неподготовленных людей;
- хронические запоры;
- затруднённое мочеиспускание, требующее усиленного натуживания, часто встречается у мужчин с аденомой простаты;
- беременность;
- ожирение.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы пупочной грыжи у взрослых
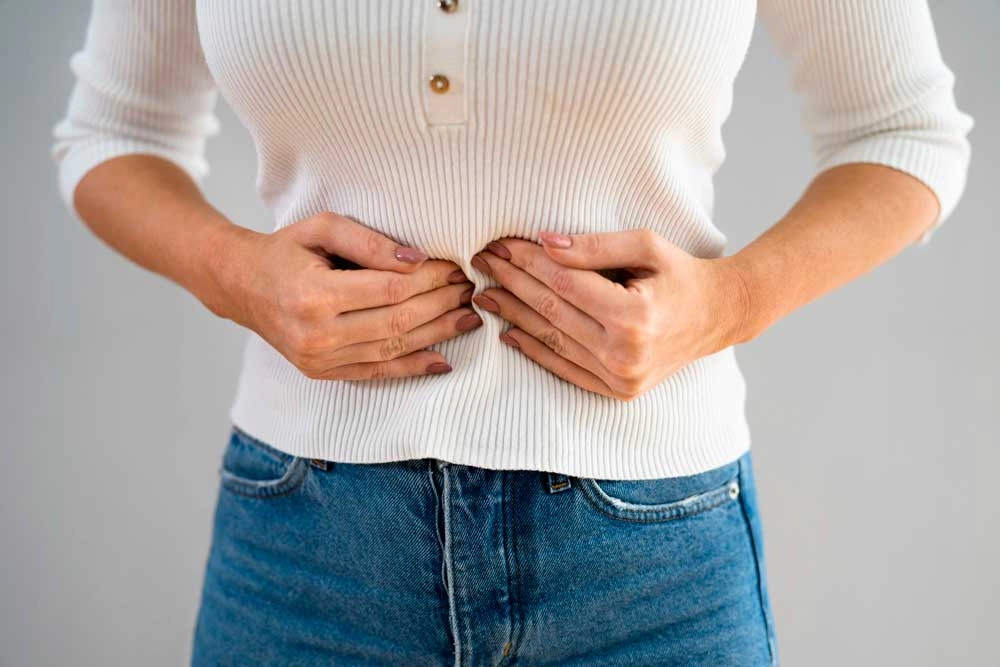
При пупочной грыже на брюшной стенке в области пупка появляется выпячивание: от 1 см на ранних этапах и до 15–20 см и больше в запущенных случаях, если грыже несколько лет. Иногда грыжа появляется и увеличивается безболезненно, даже большая грыжа может не вызывать боли. В некоторых случаях появление выпячивания сопровождается неприятными ощущениями вокруг пупка или в животе. Также грыжа может возникнуть внезапно при кашле или другой нагрузке, в таких случаях человек чувствует резкую боль в области пупка или в средних отделах живота [5][7].
Если грыжа появляется постепенно и не вызывает боли, пациент всё равно может обнаружить её самостоятельно даже на ранних стадиях. Часто изменяется размер или форма пупка, появляется шаровидное выпячивание ниже или выше пупочного кольца. Небольшое выпячивание может появляться только в положении стоя, при натуживании или покашливании, а в расслабленном состоянии оно может «исчезать», особенно когда пациент ложится.
При пальпации (ощупывании) грыжи можно почувствовать, как она «проваливается» в щель в стенке живота. В таком случае можно почувствовать под пальцем плотный край грыжевых ворот [8]. Так как грыжа обычно содержит петли толстого или тонкого кишечника, ощупывание большого выпячивания может сопровождаться урчанием, тошнотой и даже рвотой.
Если грыжа появилась давно, но внезапно в её области возникла резкая боль или грыжа перестала вправляться, необходимо сразу обратиться к врачу. Эти симптомы могут указывать на ущемление грыжи.
Патогенез пупочной грыжи у взрослых
Передняя стенка живота состоит из переплетённых мышц, сухожилий и сухожильных растяжений (апоневрозов). На уровне срединной линии туловища, которая «разделяет» человека на правую и левую половины, на передней брюшной стенке находится белая линия живота. В этой области пять слоёв: кожа, собственная фасция (тонкая пластинка из соединительной ткани, покрывающая все группы мышц), трёхслойный апоневроз (сухожилия косых и поперечной мышцы живота), поперечная фасция (соединительная ткань, покрывающая живот изнутри) и брюшина. Благодаря такому строению белая линия живота достаточно прочная, хотя здесь нет мышечных волокон [9].
Пупок — это рубец, который образуется после перерезания пуповины. Особенность строения передней стенки живота в области пупка в том, что здесь нет такой прочной структуры, как в белой линии. В области пупка всего три слоя: кожа, рубец на месте выхода пуповины и брюшина. Это самое слабое место брюшной стенки, поэтому здесь может образоваться пупочная грыжа.
Когда повышается внутрибрюшное давление (при ожирении, беременности или подъёме тяжестей), рубцовые ткани в области пупка разрываются, и структуры брюшной полости начинают выходить под кожу через появившееся отверстие.
Грыжевые ворота под давлением внутренних органов постепенно расширяются. Если сначала в появившийся дефект может выходить только жировая ткань, лежащая позади мышечного каркаса (предбрюшинная клетчатка), то при увеличении грыжевых ворот выходят пряди большого сальника, петли тонкой и толстой кишки и даже стенка желудка. Стенка желудка может выпячиваться при сочетании двух факторов: больших грыжевых ворот (более 10 см) и больших размеров желудка (например, при ожирении).
При длительном наличии грыжевого дефекта содержимое грыжи может периодически воспаляться. При этом между стенкой грыжи и её содержимым возникают сращения (спайки). Из-за них содержимое грыжи не возвращается в брюшную полость даже при полном расслаблении или при попытке врача вправить выпячивание [1][8].
Классификация и стадии развития пупочной грыжи у взрослых
Классификация срединных грыж брюшной стенки Европейского герниологического общества (EHS):
- M1 — подмечевидные грыжи — находятся ниже места соединения рёберных дуг.
- M2 — эпигастральные — расположены между М1 и М3.
- M3 — пупочные — находятся на 3 см выше или ниже пупка.
- M4 — подпупочные — расположены между М3 и М5.
- M5 — лобковые — находятся выше лобка.
Как видно из классификации, пупочные грыжи относятся к третьему типу.
В зависимости от происхождения пупочные грыжи могут быть врождёнными и приобретёнными. У взрослых впервые выявленная пупочная грыжа чаще всего является приобретённой.
По возможности вправить грыжу:
- Вправимые — грыжа вправляется в живот самостоятельно или под давлением пальцев.
- Невправимые — содержимое грыжевого мешка не возвращается в брюшную полость даже при полном расслаблении и давлении пальцев. Если грыжа не вправляется, значит раньше происходили малые ущемления, из-за этого в грыжевом мешке развивалось воспаление и появлялись спайки [8].
В зависимости от наличия осложнений:
- Неосложнённые.
- Осложнённые. Чаще всего возникает ущемление вышедших органов и образований (например, сальника или петли кишки) [1][8].
Пупочная грыжа не имеет стадий заболевания, но если размеры грыжевых ворот более 10 см, можно рассматривать грыжу как гигантскую.
Осложнения пупочной грыжи у взрослых
Течение пупочных грыж может сопровождаться опасными для жизни осложнениями, среди которых:
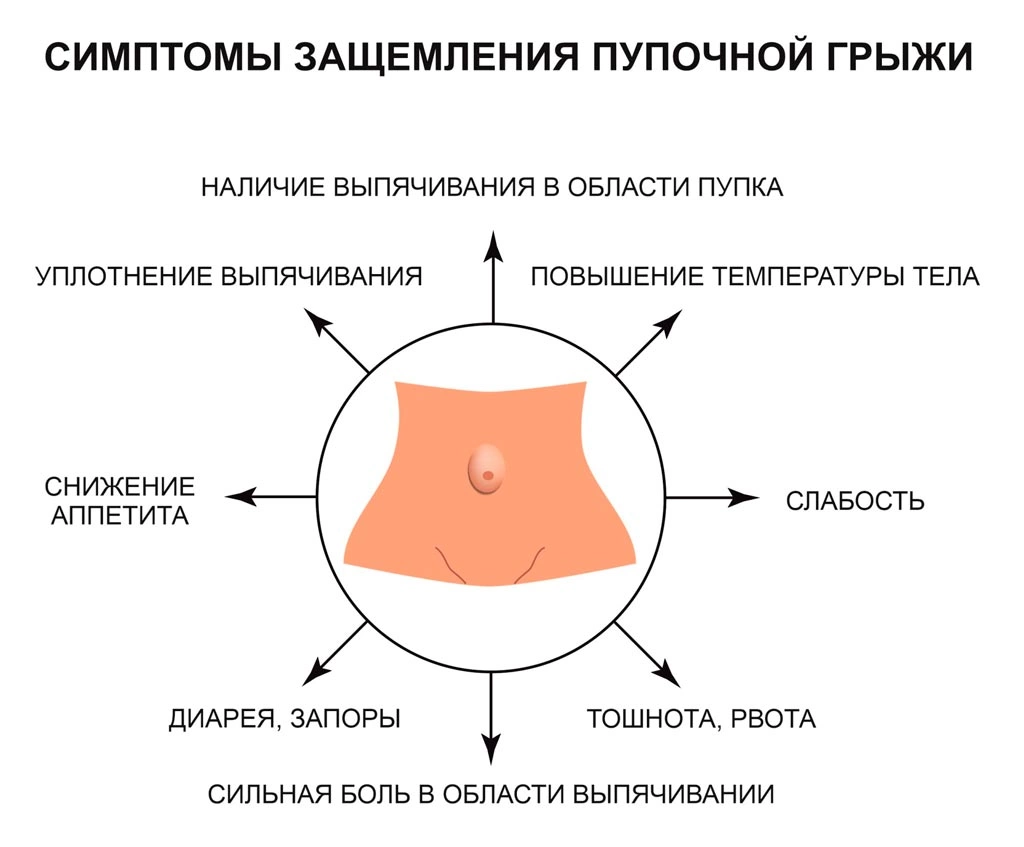
- Ущемление. Грыжа считается ущемлённой, когда выпавшие внутренние органы сдавливаются на уровне грыжевых ворот. В ущемлённых органах нарушается кровоснабжение, из-за этого развивается кишечная непроходимость и содержимое грыжи отмирает (развивается некроз). Это самое тяжёлое осложнение грыжи. Его частота может составлять до 17 % [11]. Выделяют также пристеночное (частичное) ущемление, когда в узкие грыжевые ворота выходит и сдавливается не целая петля кишечника, а только часть стенки. Пациент может сам заподозрить ущемление, если в области грыжевого выпячивания впервые появились резкие боли или грыжа перестала вправляться. При этих симптомах нужно срочно вызвать скорую помощь для госпитализации в хирургический стационар.
- Копростаз. При этом осложнении в петлях кишечника, находящихся в грыжевом мешке, накапливается большое количество плотных каловых масс. Копростаз может проявляться дискомфортом и болезненностью в области грыжи. Чаще всего это осложнение развивается у ослабленных больных старше 65 лет со склонностью к запорам. Как и при ущемлении, вправить грыжу обычно не удаётся, но в отличие от ущемления при копростазе в стенке кишки не нарушается кровоснабжение. Кроме того, копростаз сам может провоцировать ущемление грыжевого мешка. При подозрении на это осложнение нужно срочно обратиться к врачу [8].
- Воспаление грыжевого мешка с развитием флегмоны (нагноения). Часто развивается из-за ущемления. Проявляется резкими пульсирующими болями в области выпячивания, отёком и покраснением кожи в области грыжи, повышением температуры тела до 38 °C и выше [1][8]. При этом осложнении также необходимо сразу обратиться к врачу.
- Нарушение пищеварения. Развивается, если петли кишки попадают в грыжевой мешок и срастаются со стенкой грыжи. Пациент почувствует боли в животе, вздутие и тошноту после приёма пищи.
- Психологические проблемы. Из-за длительно существующего грыжевого выпячивания у пациентов развиваются комплексы, связанные с внешним видом, снижается качество жизни: например, пациенты не могут заниматься спортом, стесняются раздеваться на пляже или в общественном бассейне, должны соблюдать осторожность, чтобы не произошло ущемления грыжи.
Иногда развивается ложное ущемление. Это состояние, когда в грыжевой мешок попадает воспалительная жидкость, образовавшаяся при воспалении какого-либо другого органа в животе, например желчного пузыря, аппендикса или поджелудочной железы. Полость грыжи обычно свободно сообщается с брюшной полостью, потому любая жидкость из живота может свободно «затекать» в грыжевой мешок. При этом появляется болезненность не только в области воспалённого органа, но и в области грыжевого выпячивания. Грыжа в этом случае может свободно вправляться. Это состояние также требует немедленной госпитализации в хирургическое отделение для лечения основного заболевания [12].
Диагностика пупочной грыжи у взрослых
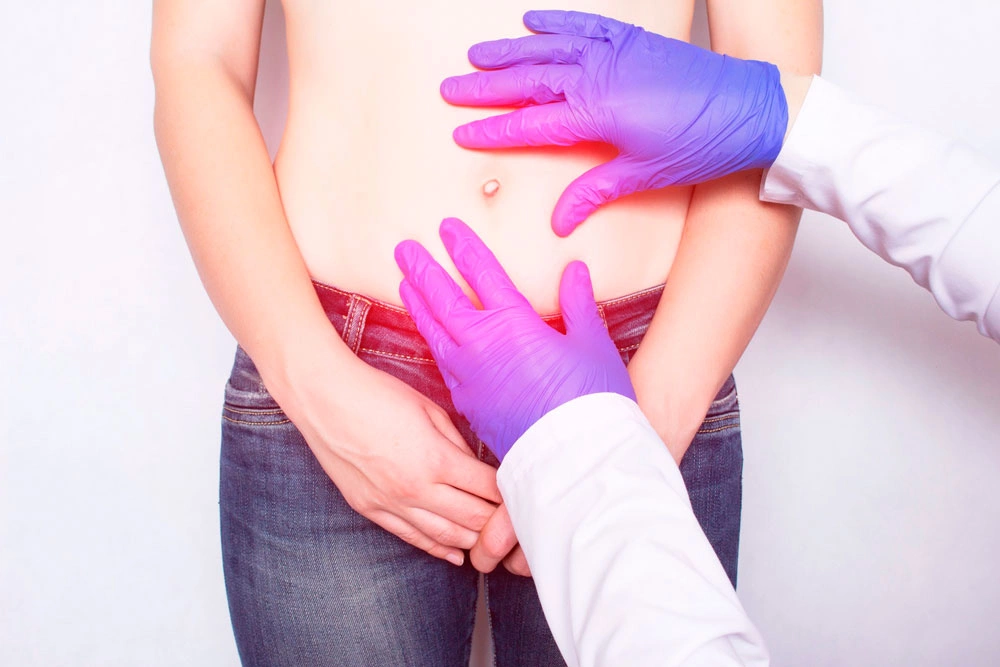
Обычно для диагностики пупочной грыжи врачу достаточно уточнить жалобы больного, собрать анамнез (историю болезни), а также тщательно осмотреть пациента.
Сбор жалоб и анамнеза
При опросе врач уточняет, когда появилось грыжевое выпячивание, увеличилось ли оно за последнее время, есть ли болевые ощущения в области грыжи. Уточняет наличие в анамнезе операций, особенно лапароскопических, потому что разрез для эндоскопа (камеры) делают именно в области пупка.
Если пациент жалуется, что впервые не смог вправить грыжу или у него внезапно появились боли в области выпячивания, врач должен обязательно узнать точное время появления жалоб. Необратимые изменения в стенке кишки после ущемления начинаются уже в первые три часа после нарушения кровоснабжения.
После опроса врач осматривает пациента «с головы до ног», а не только зону грыжевого выпячивания. Как правило, грыжу осматривают в последнюю очередь.
При осмотре грыжи хирург обращает внимание на такие параметры:
- размер и расположение грыжевого выпячивания на брюшной стенке;
- цвет кожи над грыжей;
- консистенцию содержимого грыжи: грыжа может быть мягко-эластичной или плотной в зависимости от содержимого мешка или сроков ущемления, если оно произошло;
- болезненность грыжевого мешка при его ощупывании;
- возможность вправить содержимое мешка в брюшную полость;
- размер и локализацию грыжевых ворот.
Врач обязательно осматривает другие возможные места выхода грыж — паховые области, белую линию и боковые отделы живота. В клинической практике иногда встречаются случаи, когда у одного пациента одновременно обнаруживаются пупочные и паховые грыжи, в том числе двусторонние, однако точных данных о распространённости такого состояния нет.
Попытки врача вправить содержимое грыжи должны быть аккуратными, без сильного давления. Если установлено ущемление, то вправлять грыжу не рекомендуется, это может привести к травме ущемлённого органа. В этом случае необходимо экстренно провести операцию.
Инструментальная диагностика
Инструментальные методы исследования относятся к вспомогательным. При плановом лечении пупочных грыж без ущемления они, как правило, не требуются.
Ультразвуковое исследование (УЗИ). Может применяться, чтобы уточнить содержимое грыжевого мешка или оценить кровоснабжение в случае ущемления. Также с помощью УЗИ можно определить точный размер грыжевых ворот. При ложном ущемлении УЗИ необходимо, чтобы установить точный диагноз и определить тактику лечения.
Мультиспиральная компьютерная томография (МСКТ). Используется в сложных случаях, например при развитии ложного ущемления, а также при грыжах большого размера (более 10 см). Данные МСКТ позволяют хирургу установить точный диагноз при наличии ложного ущемления и наметить план хирургического вмешательства. МСКТ — наиболее информативный метод при диагностике острого панкреатита и дивертикулита. Если на фоне ущемления грыжи развивается кишечная непроходимость, МСКТ позволяет уточнить область и объём ущемления [1][6][13].
Магнитно-резонансная томография (МРТ). Обладает наибольшей чувствительностью и специфичностью при диагностике пупочных грыж, однако МРТ не всегда даёт дополнительную информацию в сравнении с УЗИ или МСКТ брюшной полости [13]. Кроме того, у МРТ есть недостатки: высокая стоимость, длительность процедуры (до 30 минут) и большой список противопоказаний: наличие кардиостимулятора, некоторых типов металлических имплантов, инсулиновых помп, а также клаустрофобия.
Колоноскопия и гастроскопия. Обязательно проводятся при обследовании пациентов старше 50 лет, чтобы исключить наиболее частые злокачественные образования ЖКТ: рак толстой кишки и желудка. Наличие рака никак не связано с развитием грыжи, но он может повлиять на тактику лечения.
Дифференциальная диагностика
Пупочную грыжу нужно отличать от других заболеваний:
- Липомы в области пупка. Липома — это мягкотканная опухоль из жировой ткани. Если она развивается в области пупка, то в этой зоне появляется подкожное плотное или эластичное образование. Оно смещается при прощупывании и не вправляется в брюшную полость. Диагноз ставит хирург с помощью УЗИ. Если опухоль подтверждается, её нужно планово удалить в хирургическом стационаре общего профиля.
- Других опухолей подкожной жировой клетчатки или мышц (саркомы, липосаркомы, ангиосаркомы). Они также проявляются наличием в области пупка подкожного, чаще плотного, образования. При пальпации образование смещается или остаётся неподвижным, вправить его в брюшную полость не удаётся. Диагноз устанавливает хирург после проведения УЗИ, иногда проводится биопсия, чтобы определить тип опухоли. Такие образования требуют планового хирургического лечения в специализированном онкологическом учреждении.
- Кисты урахуса (незаращённого мочевого протока). Урахус — это проток, который соединяет мочевой пузырь плода с околоплодными водами матери через пуповину. К рождению он зарастает. Если этого не происходит, в средней части протока образуется кистозная полость. Киста проявляется болезненным уплотнением в области пупка, а также выделением слизи или гноя из этой области. Диагноз устанавливает врач-уролог на основании осмотра и данных УЗИ. Лечение хирургическое.
- Ложного ущемления. Оно требует тщательного обследования и лечения не только грыжи, но и первичного заболевания. Могут быть полезными МСКТ брюшной полости и диагностическая лапароскопия.
- Метастазов яичника, рака желудка и других злокачественных опухолей в области пупка.
Лечение пупочной грыжи у взрослых
Лечение пупочной грыжи у взрослых только хирургическое. Даже неосложнённая грыжа является показанием к операции [9]. Вылечить грыжу с помощью бандажей невозможно, как правило, их используют после операции в рамках реабилитации.
Цели хирургического лечения:
- Вернуть содержимое грыжевого мешка в брюшную полость или удалить его, если участки ущемлённых органов уже нежизнеспособны.
- Восстановить целостность брюшной стенки в области грыжевого дефекта, в том числе с использованием сетчатых протезов. Такие протезы помогают дополнительно укрепить брюшную стенку в области рубца. Клетки соединительной ткани прорастают в ячейки сетки и за счёт этого в области рубца образуется плотный рубцовый «панцирь», что предотвращает рецидив грыжи.
Операцию можно провести как открытым способом, так и лапароскопическим. Обе методики одинаково эффективны, но после лапароскопии болевой синдром менее выражен и реабилитация пациента проходит быстрее [1][9].
При небольших размерах грыжевого выпячивания (до 1–2 см) открытая операция часто проводится с местным обезболиванием. Хирург делает разрез в проекции пупочного кольца, помещает органы и ткани из грыжевого мешка в брюшную полость и ушивает ткани, чтобы восстановить целостность брюшной стенки. Дополнительно слабый участок укрепляется сетчатым эндопротезом. Сетчатый имплант может располагаться предбрюшинно (над брюшиной), ретромускулярно (позади прямых мышц живота), надапоневротически (между апоневрозом и подкожной жировой клетчаткой) или иначе. Место установки зависит от методики. При открытой операции с местным обезболиванием период реабилитации составляет 1–2 недели.
Лапароскопическая операция считается малоинвазивным хирургическим вмешательством. Она выполняется с помощью видеокамеры и специальных инструментов. Хирург видит на мониторе операционное поле и контролирует все свои действия в процессе операции. При лапароскопии период пребывания в стационаре сокращается до 2–3 суток.
При грыже больших размеров чаще всего возможна только открытая операция под эндотрахеальным (общим) наркозом. Хирург делает протяжённый разрез живота, выделяет грыжевой мешок, помещает органы и ткани из грыжевого мешка в брюшную полость, удаляет избыточные стенки грыжевого мешка и после этого ушивает ткани. Если грыжевые ворота более 2 см, всегда устанавливается сетчатый протез. После такой операции пациент находится в отделении от 1–2 суток до недели.
При операции на ущемлённой грыже хирург сначала тщательно осматривает содержимое грыжевого мешка и определяет его жизнеспособность. Если содержимое ущемлённой грыжи вправилось в брюшную полость до того, как врач сделал разрез, то необходимо осмотреть содержимое живота, найти ущемлённые органы и оценить их состояние. При омертвении стенки кишки или её перфорации (разрыве) поражённая часть органа удаляется. После этого хирург ушивает грыжевые ворота. Сетчатый имплант не ставится из-за высокого риска нагноения раны и отторжения сетки. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
При нагноении содержимого грыжи (флегмоне грыжевого мешка) разрез на животе обычно выполняется не над грыжей, а немного дальше. После этого содержимое мешка изолируется: ущемлённая кишка иссекается, область грыжевых ворот ушивается со стороны брюшной стенки. На следующем этапе хирург удаляет грыжевой мешок с содержимым или вскрывает грыжу и отмывает полость от гноя и отмерших тканей. Сетчатый имплант при таком осложнении не устанавливается. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
Если ущемлённая грыжа самостоятельно вправилась до того, как пациента доставили в операционную, необходимо наблюдать за больным в течение суток, чтобы убедиться, что нет омертвения ущемлённых органов и перитонита. Если пациент чувствует себя хорошо и нет признаков перитонита, рекомендуется провести плановую операцию по удалению грыжи.
Реабилитация после удаления грыжи
Чтобы пациент восстановился после операции как можно быстрее, ему рекомендуется:
- не поднимать тяжести более 5 кг в первые 5–6 недель после операции;
- постепенно увеличивать физические нагрузки: через 14 дней после операции разрешены плавание, лёгкий бег, прогулки, скандинавская ходьба, кардиотренировки без натуживания;
- лечить сопутствующие заболевания, особенно сахарный диабет и хроническую обструктивную болезнь лёгких;
- носить послеоперационный бандаж в течение двух месяцев;
- контролировать вес.
Возможные осложнения операций
Осложнения могут возникнуть при любой операции на органах брюшной полости, это связано с техникой выполнения [1][9]. К таким осложнениям относят:
- Ранение стенки кишки во время операции. Если возникло такое осложнение, необходимо сразу ушить дефект кишки.
- Кровотечение в послеоперационном периоде с развитием гематомы операционной раны или внутри живота. Может быть связано не только с нарушением техники операции, но и с нарушением системы свёртывания у пациента, например при гемофилии. Это осложнение не всегда требует повторной операции: если нет признаков продолжающегося кровотечения (увеличения гематомы, нарастания бледности и общей слабости, выделения крови из раны), можно эвакуировать гематому или сделать пункцию брюшной полости. Если кровотечение продолжается, кровеносный сосуд прошивают или прижигают.
- Серома послеоперационной раны. Это скопление серозной жидкости на месте удалённого грыжевого мешка. Проявляется отёком и уплотнением в области раны. При развитии серомы хирург эвакуирует жидкость в перевязочном кабинете, повторная операция не требуется.
- Нагноение послеоперационной раны. Проявляется покраснением в области раны, пульсирующими болями в ране, а также повышением температуры тела. При нагноении необходимо удалить гной из раны и назначить антибактериальную терапию. Часто требуется удалить сетчатый имплант.
- Хронический болевой синдром. Проявляется тем, что пациента долгое время (больше двух месяцев) беспокоит боль в области послеоперационной раны. Причина осложнения — повреждение нервных структур во время операции. При хроническом болевом синдроме требуется комплексный подход. Иногда необходимо провести повторную операцию, чтобы освободить нерв от сдавливающих тканей или удалить сетчатый имплант [6].
- Смещение сетчатого импланта. Эндопротез может сместиться, если отрывается фиксирующий материал сетки (шовный материал или клипы различной модификации). В таком случае имплант смещается в нижний угол раны и складывается, что часто приводит к рецидиву грыжи и необходимости повторной операции.
- Рецидив грыжи. Возникает по разным причинам: из-за особенностей соединительной ткани пациента, нагноения импланта, заживления раны вторичным натяжением или нарушения техники выполнения операции. При рецидиве грыжу удаляют по другой методике, т. е. если рецидив произошёл после хирургического лечения открытым способом, то повторную операцию рекомендуется выполнять лапароскопическим методом и наоборот.
Лечение пупочной грыжи у беременных
Общепринятых клинических рекомендаций по лечению грыж у беременных не существует, но можно выделить три ключевых положения:
- ущемлённые грыжи у беременных требуют экстренного оперативного лечения;
- бессимптомные грыжи до 3 см рекомендуется оперировать после родов либо во втором триместре беременности;
- предпочтение отдаётся лапароскопическому методу, однако решение об объёме вмешательства должно приниматься при участии опытного акушера-гинеколога [14].
Прогноз. Профилактика
При отказе от лечения у 17 % пациентов может развиться ущемление грыжи с высокой вероятностью летального исхода [11].
При своевременном хирургическом лечении грыжи с использованием сетчатого импланта вероятность повторного возникновения грыжи составляет менее 0,5 % [1], однако при нарушении рекомендаций врача, а также развитии местных осложнений (инфицировании раны) вероятность рецидива увеличивается до 20–30 % [9].
Профилактика пупочной грыжи
Чтобы избежать образования пупочной грыжи, следует придерживаться некоторых правил:
- поддерживать в форме мышцы живота с помощью упражнений;
- избегать повышения внутрибрюшного давления: не поднимать тяжести, контролировать вес, отказаться от курения, чтобы предотвратить хронический кашель.
Чтобы не допустить рецидива пупочной грыжи после операции, необходимо строго соблюдать рекомендации врача по реабилитации [1][8].
Пупочная грыжа у взрослых
Энциклопедия / Заболевания / Желудочно-кишечный тракт / Пупочная грыжа у взрослых
Автор статьи – Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Пупочной грыжей называют выпячивание органов брюшной полости через брюшную стенку под кожу в области пупка. Данная патология встречается примерно у 5-10% людей, преимущественно у женщин.
Пупочные грыжи бывают:
- ущемленные;
- неущемленные.
В формировании пупочных грыж играет роль наличие дефекта в строении пупочного кольца, наследственная предрасположенность и наличие факторов, которые способствуют формированию грыжевого выпячивания.
Воздействие факторов вызывает повышение внутрибрюшного давления, перерастяжение тканей передней брюшной стенки.
Вот наиболее часто встречающиеся факторы:
- ожирение;
- хронический запор;
- подъем тяжелых предметов;
- беременность;
- слабость мышц брюшной стенки в послеродовый период;
- послеоперационные рубцы;
- малоподвижный образ жизни, способствующий развитию слабости брюшной стенки;
- травмы живота;
- резкое снижение массы тела.
Основным признаком заболевания является наличие грыжевого выпячивания в области пупка.
Пупочная грыжа развивается постепенно. Так, на начальной стадии фиксируется выпячивание небольших размеров, которое легко вправляется и исчезает в горизонтальном положении.
Грыжу на этой стадии больной практически не замечает, грыжевое выпячивание не вызывает никаких ощущений.
На начальных стадиях пупочные грыжи в большинстве случаев не ущемляются.
По мере прогрессирования заболевания размеры пупочной грыжи увеличиваются, грыжа не вправляется из-за развития спаечных процессов. У больного возникают клинические симптомы в виде болей вначале при физических нагрузках, натуживаниях, движениях, при кашле, чихании.
При больших размерах грыжевых выпячиваний возникают симптомы, связанные с нарушением деятельности кишечника:
- тошнота;
- запоры;
- задержка мочеиспускания.
Признаки ущемления пупочной грыжи
При развитии ущемления пупочной грыжи (сдавление органов брюшной полости в грыжевых воротах) у больного возникают следующие симптомы:
- острая боль в области пупка;
- грыжевое выпячивание напряженное, болезненное;
- тошнота, рвота;
- запоры.
При длительном сдавлении органа в грыжевых воротах развивается отмирание тканей.
При подозрении пупочной грыжи у пациента, необходима консультация хирурга.
После проведения осмотра врач уже может заподозрить данную патологию по характерным клиническим проявлениям.
Также проводятся следующие методы обследования:
- рентгенологическое исследование желудка и двенадцатиперстной кишки;
- ультразвуковое исследование органов брюшной полости;
- компьютерная томография области живота;
- эзофагогастродуоденоскопическое исследование (ФГДС);
- герниография (с введением в брюшную полость рентгеноконтрастного вещества).
В большинстве случаев затруднений в постановке данного диагноза не возникает.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение пупочной грыжи у взрослых проводится только хирургическим путем.
При обнаружении у взрослого больного пупочной грыжи ему назначается плановое хирургическое лечение.
Если у больного развивается ущемление пупочной грыжи, тогда ему проводится экстренное хирургическое лечение.
Существует два вида хирургического лечения:
- натяжная герниопластика;
- ненатяжная герниопластика.
Вид оперативного лечения определяется врачом-хирургом, он зависит от размеров пупочной грыжи и особенностей течения болезни.
Натяжная герниопластика заключается в том, что больному проводится укрепление пупочного кольца собственными тканями, для этого их натягивают. Обычно период реабилитации после данного вида лечения занимает около одного года.
Ненатяжная герниопластика заключается в том, что укрепление пупочного кольца производят при помощи синтетических сеток. Преимущество данного метода в том, что реабилитационный период занимает около одного месяца.
Хирургическое лечение должно быть проведено как можно раньше после обнаружения пупочной грыжи.
Важно! Консервативное лечение пупочной грыжи в виде ношения бандажа применяется лишь в исключительных случаях, поскольку защемление грыжи может произойти в любой момент:
- наличие противопоказаний к хирургическому лечению, для предупреждения развития осложнений;
- во время беременности на поздних сроках;
- после оперативных вмешательств на брюшной стенке.
Основными осложнениями пупочной грыжи являются следующие:
- ущемление;
- копростаз (кишечная непроходимость);
- воспалительный процесс органов, находящихся в грыжевом мешке.
Для предупреждения развития пупочной грыжи необходимо избегать:
- избыточную массу тела;
- малоподвижный образ жизни;
- нерациональное питание;
- тяжелых физических нагрузок.
Также профилактике пупочных грыж способствует:
- ношение бандажа во время беременности;
- регулярные занятия спортом для укрепления мышц брюшной стенки;
- рациональное питание;
- поддержание нормальной массы тела.
Источник: diagnos.ru
Удаление грыжи живота по ОМС
Уникальная возможность в этом году сделать лапароскопическую операцию на грыже живота БЕСПЛАТНО по ОМС. Записаться и узнать подробности можно у консультанта. Звоните, количество квот ограничено!
Есть противопоказания. Необходимо проконсультироваться со специалистом
- →
- →
Пупочная грыжа у взрослых – причины, симптомы и лечение
Как вылечить пупочную грыжу у взрослых. Причины, симптомы и лечение заболевания. Статья написана врачами, специализирующимися в лечении грыж
Читайте советы наших экспертов
Специализация: хирург, врачебный стаж 10 лет
Дата обновления: 23.05.2022
Дата публикации: 24.06.2019
-
Что такое пупочная грыжа у взрослых
-
Симптомы и признаки заболевания
-
Виды пупочных грыж
-
Профилактика
-
Лечение пупочной грыжи
-
Виды операций
-
Послеоперационный период и восстановление
-
Диета после удаления пупочной грыжи
-
Лечебная гимнастика
-
Лечение беременных
-
Опасность, возможные осложнения и последствия
-
Прогноз
-
Фото пупочной грыжи
-
Видео
Согласно статистике, пупочная грыжа чаще диагностируется в возрасте 50 лет, причем женщины болеют в 2 раза чаще мужчин. По данным некоторых герниологических центров, больные с выпячиванием в области пупочного кольца составляют около 45 % от общего числа грыженосителей. Выпячивания малого и среднего размера (овального, округлого) встречаются у 68 % пациентов, что объясняет частое развитие такого осложнения, как ущемление грыжи (в 30 % случаев). Опираясь на эти данные, можно с уверенностью заявить о важности своевременной диагностики и лечения, преимущественно хирургического вмешательства.
Что такое пупочная грыжа у взрослых
Патологическое выпячивание сальника и части тонкой кишки под кожу через ослабленный участок (щель) в области пупка называется пупочная грыжа (hernia). Болезнь характеризуется ослаблением мышц, расхождением соединительной ткани белой линии живота. Патология часто встречается у взрослых и носит приобретенный характер.
Пупочная грыжа более распространена у женщин, что обусловлено повышением внутрибрюшного давления во время беременности, а у мужчин – лишним весом. К тому же в медицинской литературе указаны сведения об анатомических особенностях белой линии живота в области пупочного кольца, которые также влияют на вероятность формирования заболевания. Так, у женщин она достигает 2-5 см, а у мужчин – 1,5-2,5 см.
Симптомы и признаки заболевания
На данном этапе появляется клиническая картина, при которой пупочная грыжа у взрослых симптомы подтверждают прогрессирование патологического процесса. Основной признак – болевой синдром, появляющийся от:
- кашля;
- физической нагрузки;
- натуживания;
- чихания;
- приема пищи;
- движения.
Помимо боли, выпадение грыжевого мешка сопровождается дискомфортом и следующими симптомами заболевания:
- тошнота;
- хронические запоры.
Что делать, если вы обнаружили у себя пупочную грыжу
Рассказывает Мударисов Ринат Рифкатович – главный хирург, онколог, кандидат медицинских наук, врач высшей категории, стаж 29 лет
Заполните форму, нажав на кнопку ниже. Администратор перезвонит вам и запишет на прием
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Симптомы пуповой грыжи:
- изменение размера выпуклости при смене горизонтального и вертикального положения, а также при надавливании;
- место пупка начинает болеть после физической нагрузки;
- при больших грыжах кожа истончается, а при пальпации ощущается перистальтика кишечника.
Тяжелая симптоматика развивается на последних стадиях пупочной грыжи. На данном этапе заболевания в грыжевые ворота выпадают петли тонкого кишечника. Это становится причиной ухудшения перистальтики, приводит к нарушению акта дефекации и мешает нормальной жизнедеятельности.
Причины возникновения
Этиология формирования пупочной грыжи у взрослых обусловлена наличием провоцирующих факторов:
- наследственность;
- ослабление эластической мышечной ткани живота;
- перерастяжение передней брюшной стенки;
- повышение внутрибрюшного давления.
Провокаторами расширения пупочного кольца выступают:
- избыточный вес с отложением жирового вещества в абдоминальной области;
- послеоперационные рубцы;
- скопление асцитической жидкости в брюшной полости;
- сильный кашель;
- задержка стула;
- травмы;
- онкологические (раковые) новообразования.
Появлению вышеописанных признаков пупочной грыжи способствуют внешние факторы: чрезмерные физические нагрузки, поднятие тяжестей, резкое снижение массы тела, пристрастие к курению.
Повышенный риск заболеваемости имеют женщины, вынашивающие ребенка, что объясняется:
- расхождением пупочного кольца, связанного с ростом живота при беременности;
- атрофией брюшных мышц;
- чрезмерным напряжением во время родов.
У беременных на грыжу указывает характерное выпячивание, а также пальпация пустого пространства вокруг пупка, щелчки, напоминающие характерный звук лопающихся мыльных пузырей. Наиболее подвержены заболеванию:
- роженицы после вторых родов;
- при вынашивании крупного плода;
- при многоводии;
- тяжелый родовой процесс.
В большинстве случаев грыжа появляется на фоне дряблости кожи. Дополнительной причиной может выступать такое заболевание, как диастаз прямых мышц, характеризующийся растяжением сухожильного апоневроза по срединной линии в области пупочного кольца.
Виды пупочных грыж
В хирургической практике болезнь классифицируется по нескольким критериям. Учитывая происхождение заболевания, различают:
Приобретенные
Диагностируются в зрелом возрасте.
Врожденные
Встречаются такие грыжи у детей в результате неправильного внутриутробного развития
В редких случаях расширение пупочного кольца, появившееся во время эмбрионального развития, может не проявиться в форме пупочной грыжи у детей в младенчестве. Но позднее, по патологическим или физиологическим причинам грыжа может сформироваться.
Учитывая локализацию патологического процесса:
-
При ослаблении поперечной фасции около пупочного кольца, отчего грыжевые ворота располагаются непосредственно над пупком
-
Выпячивания располагается низко или высоко над кольцом
Пупочная грыжа может быть неосложненной со «стертой» симптоматикой или осложненной, когда проявляется яркая клиническая картина, сигнализирующая о развитии осложнения. С учетом течения болезни, встречаются пупочные грыжи:
- первичные;
- рецидивные;
- послеоперационные.
С учетом вправляемости пупочной грыжи у взрослых:
-
Грыжевой мешок легко «входит» в брюшную полость самостоятельно или при слабом нажатии на выпуклость
-
Фиксируется чаще при развитии спаечного процесса
Грыжа большого размера, которая не поддается вправлению, доставляет много неудобств. Больные ощущают дискомфорт в повседневной жизни.
Профилактика
Чтобы не допустить формирования пупочной грыжи, следует соблюдать простые правила всем, кто входит в группу риска развития патологии.
Рекомендации для предупреждения пупочной грыжи:
- правильное питание позволяет не только поддерживать оптимальную массу тела, хорошее пищеварение, исключающее запоры;
- умеренные физические нагрузки с периодическим выполнением упражнений для укрепления брюшной стенки;
- при необходимости выполнения тяжелой нагрузки, использовать корсет с профилактической целью;
- отказ от тяжелой работы;
- тонизирующий массаж для мышечной ткани живота;
- своевременное лечение болезней внутренних органов, провоцирующее вздутие живота или постоянный кашель.
Женщины в положении должны понимать необходимость применения дородового бандажа или поддерживающего белья во 2 и 3 триместре, когда происходит максимально растягивается передняя брюшная стенка и повышается внутрибрюшное давление.
Оперированные также входят в число тех, у кого может появиться патология. До окончательного формирования послеоперационного рубца рекомендуется носить бандаж, поддерживающий живот, а также исключать нагрузки и запоры, при необходимости принимая слабительные средства.
Лечение пупочной грыжи
Выбором метода избавления от грыжевого образования занимается доктор по результатам проведенного обследования:
- УЗИ внутренних органов брюшной полости;
- эндоскопического исследования (ЭГДС);
- рентгенографии желудка и тонкого кишечника, герниография.
Хирург уточняет диагноз (код МКБ 10 – K42.9), а для исключения запоров и нормализации веса дополнительно назначается консультация гастроэнтеролога и диетолога.
Если подтвердилась пупочная грыжа у взрослых лечение проводится хирургическим путем, консервативные безоперационные методы бесполезны.
При ущемлении грыжевого дефекта операцию делают в экстренном порядке, при отсутствии осложнений – плановым путем. Сколько длится операция, и ее цена зависит от размера грыжи и выбранного метода.
Иногда оперативное вмешательство при пупочных грыжах откладывается или исключается при следующих состояниях:
- сердечная недостаточность в стадии декомпенсации;
- тяжелые заболевания сосудов;
- нарушение свертываемости крови;
- острые патологии или обострение хронических заболеваний внутренних органов;
- декомпенсированный сахарный диабет;
- цирроз и другие заболевания печени;
- инфекции;
- беременность и при кормлении грудью.
Если прооперировать невозможно, назначается ношение поддерживающего приспособления, предназначенного для больных с пупочными грыжами, что служит профилактикой ущемления грыжевого мешка. Если грыжа вправляется, правильно использовать изделие с пелотом, который предотвращает выпячивание в области пупка.Безоперационное лечение пупочной грыжи возможно только у маленьких детей. До 5-6 лет пупочное кольцо еще может затянуться, поэтому назначают лечебную гимнастику, массаж. На выпячивание клеят специальным пластырь, прикладывают монетку.
Виды операций
Лечение пупочной грыжи необходимо для возвращения пациенту комфорта и привычного образа жизни. Некоторые надеются на самостоятельное вправление, но для взрослых показано только оперативное вмешательство. Перед ушиванием грыжевого дефекта проводят предоперационную подготовку. Она включает прохождение анализов и исследований, посещение узких специалистов, терапевта, анестезиолога.
Ушивание грыжевого мешка с целью устранения пупочного выпячивания называется герниопластика. Операция бывает 3 видов:
- Натяжная герниопластика
- Ненатяжная герниопластика
- Лапароскопическая герниопластика
Натяжная герниопластика подразумевает закрытие грыжи и укрепление пупочного кольца за счет натягивания собственных тканей. Во время операции накладываются швы в вертикальном и поперечном направлении в крайних точках апоневроза. При выборе данного метода больному предстоит длительное восстановление (около года), а также большая вероятность рецидива.
Ненатяжная герниопластика проводится врачом с использованием специального сетчатого имплантата. Лечение с установкой сетки имеет ряд преимуществ:
- происходит надежное укрепление брюшной стенки;
- возможность выбора расположения имплантата над или под апоневрозом;
- имплантат имеет высокую биологическую совместимость с мягкими тканями, не вызывают побочных реакций;
- пациент быстро восстанавливается;
- значительно снижается вероятность рецидива пупочной грыжи.
Лапароскопия является оптимальным вариантом лечения. Данный метод отличается низкой травматизацией, эстетичным результатом и коротким реабилитационным периодом. Пациент находится на больничном режиме, через нескольких суток выписывается из стационара и вскоре сможет работать.
Иссечение пупочной грыжи проводится при помощи видеоэндоскопического прибора лапароскопа. Установка имплантата осуществляется через несколько небольших разрезов. Главная особенность и секрет эффективности такой операции в расположении хирургической сетки из синтетических материалов со стороны брюшной полости, а не апоневроза.
Послеоперационный период и восстановление
Реабилитационные мероприятия включают следующие аспекты:
- В первые часы после хирургического удаления грыжи рекомендован постельный режим. Больной должен лежать на спине и проявлять минимальную активность, чтобы участок со швами оставался неподвижным.
- Лечащий врач назначает лекарства: антибиотики, обезболивающие препараты.
- Если операция проводилась открытым способом, вставать и немного ходить разрешается на 2-3 сутки, но сидеть нельзя.
- Для предупреждения рецидива пупочной грыжи и снижения давления на переднюю брюшную стенку необходимо носить послеоперационный бандаж. Сколько использовать приспособление определяет доктор. Чаще озвучиваются сроки – от 90 дней и более, пока не сформируется шрам в месте разреза.
Через неделю больному снимают швы и выписывают из хирургии. В последующие дни он должен регулярно посещать врача для перевязок и осмотра. Дальнейший врачебный мониторинг необходим для корректировки лечения при малейших негативных изменениях, заметить которые может только опытный специалист. Чтобы ускорить возвращение пациента к активной жизни, врач дает рекомендации, которые следует выполнять в домашних условиях. Чаще всего они связаны с питанием и выполнением несложной лечебной гимнастики.
Диета после удаления пупочной грыжи
Восстановление после операции на пупковой грыже будет быстрым, если придерживаться диеты в первые 3 месяца. На время созревания рубца необходимо дробное питание (4-5 раз в день) небольшими порциями и полностью отказаться от:
- сложных блюд;
- жирного и острого;
- жареного и печеного;
- продуктов, приводящих к излишнему газообразованию – картофеля, бобовых, капусты;
- отказаться от алкогольных напитков;
- исключить из рациона молочные продукты.
После операции по поводу пупочной грыжи рекомендуется полужидкая вареная, тушеная пища или приготовленная на пару. В ежедневный рацион можно включать:
- гречку;
- фрукты и овощи, содержащие клетчатку;
- нежирные сорта мяса и рыбы;
- куриное яйцо.
К привычному рациону питания нужно возвращаться осторожно. Вводить новые блюда постепенно, через 2-3 недели после операции по удалению пупочной грыжи.
Лечебная гимнастика
На каждом этапе восстановления выполнение физических упражнений контролируется специалистом ЛФК. Лечебный комплекс подбирается индивидуально в зависимости от возраста, сложности операции и общего функционального состояния. При выполнении упражнений человек не должен испытывать боль. Движения должны быть медленными, плавными, с соблюдением терапевтической нагрузки:
- Первые 90 дней восстановительная программа выполняется в положении лежа, с исключением давления на мышцы живота и груди.
- Дыхательная гимнастика для укрепления брюшной стенки и подготовки к силовым упражнениям.
- Кардиотренировки помогут вернуться в привычную физическую форму.
Правильное питание, выполнение лечебных упражнений, серьезный настрой пациента способствуют сокращению сроку рабилитации у взрослых после удаления грыжи.
Лечение беременных
Если пупочной грыжи симптомы проявились в период вынашивания ребенка, оперативное лечение откладывается, так как стресс и анестезия может представлять угрозу для плода. Весь период до операции больная должна беречь себя и придерживаться простых рекомендаций:
- постоянное ношение бандажа;
- регулярные визиты к хирургу;
- использование компрессионного и поддерживающего белья.
Дата операции по удалению пупочной грыжи назначается врачом строго индивидуально, но не ранее чем через 7-8 месяцев после родов.
Опасность, возможные осложнения и последствия
Независимо от длительности течения заболевания, пупочная грыжа может привести к развитию тяжелых патологических состояний:
- воспаление элементов грыжевого мешка;
- кишечная непроходимость (копростаз);
- перитонит (воспаление брюшины);
- ущемление.
Воспалительная реакция возникает при инфицировании пупочной грыжи с клиническими признаками:
- гипертермия;
- ослабленность;
- тошнота и рвота;
- покраснение и местное повышение температуры тела;
- острая боль в животе.
В этом случае может появиться нагноение, которое грозит внутренним воспалением всей брюшной полости, перитонитом или сепсисом. Копростазом называется застой каловых масс в кишечнике, который характеризуется запором и болезненностью в абдоминальной области.
Самое опасное осложнение – защемление грыжи, когда содержимое грыжевого мешка сдавливается в его воротах.
Патологическое состояние можно распознать по следующим проявлениям:
- резкая внезапная боль, которая не проходит самостоятельно;
- невправляемость грыжевого выпячивания;
- местное повышение температуры тела;
- интоксикация, тошнота и рвота;
- гиперемия и синюшность вокруг пупочного кольца.
При появлении опасной симптоматики требуется незамедлительное обращение за медицинской помощью, которая заключается в проведении экстренного оперативного лечения пупочной грыжи.
Прогноз
В большинстве случаев при проведении хирургического лечения врач прогнозирует благоприятный исход. Вероятность рецидива пупочной грыжи в основном зависит от того, насколько добросовестно пациент относится к выполнению врачебных рекомендаций в период восстановления.
По статистике, пупочная грыжа – распространенная патология у взрослых, вторая по частоте за паховой грыжей. Появление грыжевого образования не всегда приводит пациента к врачу, что грозит быстрым прогрессированием и опасными осложнениями.
К тому же, прежде чем обратиться за консультацией, человек ищет ответы на форумах, в отзывах, занимается самодиагностикой по фотографиям на сайте, картинкам из поиска, безуспешно пытается вылечить пупочную грыжу средствами народной медицины и разрекламированными медикаментами с высокой стоимостью. Все это приводит к потере драгоценного времени.
Помните, любое промедление, и попытки самолечения пупочной грыжи могут привести к необратимым последствиям. Ранняя диагностика и своевременно начатое лечение увеличивает шансы на благоприятный исход.
Фото пупочной грыжи
Для лучшего понимания необходимости оперативного лечения, нагляднее визуально изучить из чего состоит грыжевой дефект и как выглядит пупочная грыжа у взрослых фото:
Информация из данной статьи носит справочный характер, использовать ее для самодиагностики и самолечения нельзя. При появлении болей или других симптомов любых заболеваний диагностику и лечение должен назначать только врач.
Видео
В заключение статьи предлагаем посмотреть интересное видео о лечении пупочной грыжи:
Пупочная грыжа у взрослых – симптомы и лечение
Пупочная грыжа – это патологическое расхождение брюшной стенки с выпячиванием внутренних органов в области пупочного кольца. Части внутренних органов брюшной полости попадают в грыжевой мешок. Чаще от пупковой грыжи страдают женщины, так как во время беременности связочный аппарат ослабевает, а растущая матка растягивает мышцы. Выпячивание в области пупка имеет характерные очертания, по которым можно заподозрить болезнь.
- →
- →
Дата обновления: 07.06.2022
Дата публикации: 16.06.2020
Как выявить грыжу
Существует несколько видов выпячивания – паховое, бедренное и эпигастральное. Наиболее распространенный вариант – пупочная грыжа, располагаемая в области передней брюшной стенки. Анатомически к появлению выпячивания больше склонны, так как в этой области слабая соединительная ткань, нет плотного мышечного корсета и низкий процент жира. По статистике, 10% населения планеты страдают от дефекта пупочного кольца.
По степени тяжести грыжа у взрослых делится на вправимую и невправимую. В первой ситуации выпячивание подвижное и в лежачем положении на спине полностью прячется в толще кожи. Во второй ситуации образование практически неподвижно, поэтому не меняет размеров, в зависимости от положения больного. Размеры пупочного грыжевого выпячивания также разнятся.
Независимо от того, когда появилась и какого размера выпячивание, болезнь опасна развитием жизнеугрожающих осложнений. Чем раньше будет проведена диагностика и лечение, тем больше шансов избавиться от дефекта без неприятных последствий. Не откладывайте – запишитесь на прием к врачу
Грыжа состоит из таких компонентов:
- Грыжевые ворота – отверстие в фасции пупочного кольца, возникшее в соединительной ткани, через которое выпадает орган.
- Грыжевое содержимое – сальник, орган или его часть, попавшая в ворота. Это содержимое попадает в ворота под действием усиленного внутрибрюшного давления.
- Грыжевой мешок – ткани, покрывшие содержимое мешка, которые создают выпячивание, похожее на шарик.
Как проявляется грыжевой дефект, помимо внешнего выпячивания:
- Чередование запоров и диареи.
- Боль в животе.
- Метеоризм.
- У женщин возможно нарушение менструального цикла.
Если больной обнаруживает первые признаки, нужно обращаться к специалисту. Также важно обратить внимание на патологическую симптоматику. На начальных этапах проявляется основной признак – выпуклость, которая никак не беспокоит больного. Когда грыжевой мешок небольшой, он легко вправляется через пупочное кольцо обратно. По мере развития больного мучает слабость внизу живота, болит пупок и проявляются неприятные тянущие ощущения. Нередко такие больные испытывают тошноту и проблемы со стулом. Чаще всего в грыжевой мешок попадают петли кишечника, поэтому и возникают признаки диспепсии.
От чего появляется
Чаще всего возникает дефект на фоне слабости мышц брюшной стенки. При усиленном внутрибрюшном давлении соединительные ткани не выдерживают, поэтому и появляется грыжевое выпячивание.
К причинам появления относят:
- Врожденные особенности анатомии пупка. В норме у детей кольцо закрывается только в 2-3 года. До этого времени оно пребывает в открытом состоянии. При возникновении проблем с закрыванием, остается небольшое отверстие, которое незаметно в дошкольном возрасте. При появлении неблагоприятных факторов отверстие может расшириться.
- Наследственная патология в анамнезе. Такое состояние встречается редко и может возникать из-за некоторых генетических отклонений. Примеры – генетически бедное содержание коллагена и минеральных веществ в соединительной ткани брюшной стенки.
- Беременность. Чем больше беременностей в анамнезе, тем выше риск получения дефекта. Ситуация актуальна для 3 триместра, когда брюшная полость стремительно растягивается под давлением растущего плода и матки у беременной женщины. В результате пупок сильно болит и выглядит острым. Слабые соединительные ткани белой линии живота могут не выдержать. В зоне риска – женщины с многоплодной беременностью и многоводием или ожирением.
- Ожирение, большая масса тела. При появлении лишнего веса происходит растяжение и ослабление мышц брюшного пресса, что существенно повышает внутрибрюшное давление. Причины ожирения на самом деле редко связаны с гормональными сбоями или генетикой. Чаще от ожирения страдают лица, неправильно питающиеся и ведущие сидячий образ жизни. Этот фактор способствует появлению дефекта.
- Заболевания, связанные с повышением внутрибрюшного давления. К таким можно отнести расстройства кишечника и геморрой. Болезни кишечника, связанные с длительными и тяжелыми запорами, при напряжении повышают внутрибрюшное давление. Если человек хронически мучается с запором, это приводит к появлению грыжевого дефекта. Чтобы такие проблемы не возникали по вышеуказанной причине, необходимо следить за качеством стула. Чтобы не возникало проблем с ЖКТ, нужно следить за рационом, включая ежедневно в меню овощи или грубую клетчатку. Нередко пуповинная грыжа развивается на фоне длительного, надсадного кашля.
- Неправильные физические нагрузки или подъем тяжестей. Если неподготовленный человек начнет поднимать тяжелый вес, у него может появиться грыжевой мешок в области пупка. Такое явление связано с гипотонусом мышц живота. Прежде, чем начать поднимать тяжелые вещи, нужно позаботиться о собственной физической подготовке. На начальном этапе подойдет использование упражнений для прокачки мышц живота с собственным телом. Нужно понимать, что резкое поднятие тяжестей чревато не только проблемами с грыжей. Такие действия вредны и для позвоночника.
- Ранее перенесенные операции на брюшной стенке. Лица, пережившие операцию, более склонны к болезни, так как они могут образоваться в месте наложения швов. Чтобы предупредить осложнения, необходимо выполнять в точности все предписания врача, данные к выполнению в послеоперационный период.
- Ранее перенесенные травмы. Бывает, что из-за травмы у больного возник разрыв или надрыв мышц, соединительной ткани, это приводит к образованию щели в области пупочного кольца.
- Резкое похудение, сопровождаемое экстремальной потерей веса. Подобное состояние случается редко, но может появиться на фоне тяжелой болезни или голодания, если пациент теряет более 10 кг в месяц. В этом случае связки ослабевают, так как появляется острый дефицит минералов. Состояние чревато увеличением грыжевого выпячивания.
- Профессиональные занятия спортом. Бывает, что при интенсивных физических нагрузках мышечная ткань не выдерживает, что приводит к появлению дефекта.
Причины часто связаны с вредной профессиональной деятельностью. Симптомы у взрослых связаны с занятиями тяжелой атлетикой, работой грузчиком на стройке и игрой музыкантов на духовых инструментах. Подвержены появлению болезни курильщики, страдающие кашлем, недоношенные дети, больные рахитом.
Так как причин появления дефекта много, грыжа может рецидивировать даже после операции.
-
Как выявить пупочную грыжу
-
От чего появляется грыжа пупочная
-
Возможные осложнения пупочной грыжи
-
Диагностика пупочной грыжи
-
Лечение пупочной грыжи
-
Метод натяжной герниопластики
-
Ненатяжная герниопластика
-
Лапароскопическая герниопластика
-
Особенности консервативной терапии
-
Питание при пупочной грыже
-
Массаж при пупочной грыже у детей
-
Заключение
-
Видео
Возможные осложнения
Чем опасна грыжа – риском возникновения ущемления, отсутствия вправления. Если вовремя не предпринять помощь, дефект может привести к появлению гангрены – инфицированному и некрозированному участку ткани брюшины, внутренних органов, поэтому ситуация с защемлением опасна. В результате возникает перитонит, что приводит к заражению крови и пациент погибает. Признаки появления проблемы – возникновение сильной боли в околопупочной области. Возможно изменение цвета в области живота, где располагаются грыжевые ворота.
Другие симптомы ущемления включают:
- Кишечная непроходимость – частый симптом, который сопровождается признаками отсутствия отхождения газов и дефекации.
- Начинает вздуваться живот.
- Повышается температура тела.
- Появление озноба, часто бросает в холодный пот.
- Слабость, рвота, сильное ухудшение самочувствия.
- Живот в области околопупочной грыжи настолько болит, что пациент буквально становится обездвиженным, не может ничего делать.
Алгоритм действий при появлении признаков ущемления включает:
- Вызов скорой помощи.
- Прием теплой ванны. При разогревании тела можно попытаться самостоятельно вправить выпячивание. В таких условиях тело легче расслабить. Это опасное действие, но может улучшить ситуацию.
- Если не получилось вправить защемление, нужно лежать, подогнув ноги под себя, и дожидаться приезда врачей скорой помощи.
- Если боль сильная, на пупок кладут лед.
- При тошноте можно разжевать кусок льда.
- Нельзя использовать самостоятельно анальгетики и НПВС. Прием таких медикаментов может заглушить тревожные, но важные симптомы болезни, из-за чего ставят неправильный диагноз и больной может умереть.
- Запрещено использовать слабительные средства. При кишечной непроходимости они могут вызвать непоправимые ухудшения, включая мучительную смерть.
- Если скорая помощь долго едет, предпринимают попытки сделать теплую клизму. Это действие также опасное, но может облегчить состояние больного при обострении околопупочной грыжи. Если решают не делать клизму, рекомендуется занять горизонтальное положение и не напрягаться, пока не приедут врачи.
Если пупочная грыжа большая, со временем в ней развивается спаечный процесс, происходит воспаление органов, которые находятся в грыжевом мешке. Главная цель – не допустить разрастание выпячивания.
Диагностика
Чтобы подтвердить диагноз, необходимо пройти ряд лабораторных исследований. Лечением болезни занимается хирург, так как это единственный способ избавиться от пупочного грыжевого дефекта. Изначально проводят визуальный осмотр, чтобы ознакомиться с внешними клиническими проявлениями.
Затем назначают такое обследование:
- Рентгенография брюшной полости. Осматривают двенадцатиперстную кишку и желудок, так как именно эти органы чаще всего попадают в просвет грыжевых ворот. Оценивают степень защемления и наличие некроза.
- Гастроскопия. Это внутренний осмотр содержимого грыжевого мешка, позволяющий оценить проблему с другого ракурса. Изнутри определяют размеры, степень выпячивания.
- Герниография с последующим введением в брюшную полость контрастного компонента. Этот вид исследования является одним из самых точных.
- Ультразвуковое исследование. С помощью УЗИ рассматривают органы брюшной полости, участок пупочного кольца. Это необходимо для выявления возможных скрытых заболеваний желудка, кишечника, селезенки, желчного пузыря или печени.
- Общие лабораторные показатели. Каждый пациент обязан сдавать анализ мочи и крови в рамках общего мониторинга показателей здоровья. По требованию врача могут назначить дополнительные, узконаправленные анализы.
По внешним проявлениям выпуклость похожа на доброкачественную кожную опухоль по типу липомы, дерматомы и дерматофибромы. По этой причине важно проводить общий клинический мониторинг и полноценную диагностику. В редких случаях под внешние признаки «маскируются» злокачественные новообразования кишечника. Также в области пупка могут появиться метастазы.
Лечение
Если диагноз подтверждена, необходимо делать операцию в обязательном порядке. Если не начать вовремя лечение, патология будет прогрессировать вызывая последствия, и избавиться от выпячивания станет тяжело. В 90% случаев показано оперативное вмешательство. Консервативное лечение малоэффективно и применяется временно в таких ситуациях:
- Появление острого периода при наличии хронических заболеваний.
- Тяжелые, острые состояния больного в анамнезе.
- Болезни сердечно-сосудистой системы.
- Третий триместр беременности.
Какие методики операции у взрослых рекомендуют:
- Пластика грыжевых ворот с использованием тканей больного.
- Операция с синтетическими имплантатами.
- Постановка сетки методом проведения малоинвазивной хирургии – лапароскопии.
Хирургическую методику выбирает врач. Наиболее популярный вариант лечения – проведение герниопластики методом лапароскопии.
Этот метод операции предполагает минимальное воздействие на ткани, что существенно сокращает реабилитационные сроки у пациента, по сравнению с проведением полостной манипуляции. Также после лапароскопии реже возникают осложнения в послеоперационном периоде.
Метод натяжной герниопластики
Натяжную герниопластику рекомендуют проводить в том случае, если пупочная грыжа не превышает в диаметре 5 см. Противопоказанием к операции является большой размер. Проводят манипуляцию быстро и под общим наркозом. При хирургической операции хирург восстанавливает анатомические соотношения тканей в нормальное состояние, что позволяет укрепить слабые участки передней брюшной стенки.
В редких случаях, используя хирургический метод натяжной герниопластики, могут возникнуть такие осложнения:
- Затяжной период восстановления. После такой операции человек может восстанавливаться около года. Нужно ограничить физические нагрузки, включая активные занятия в тренажерном зале.
- Повторное появление выпячивания. После этой операции у каждого 7-го пациента, по статистике, возникает рецидив на том же месте, если она была небольшая. Если с помощью натяжной герниопластики удалили большое выпячивание, то риск рецидива в области пупка высокий и составляет 30% – 50%.
- Появление послеоперационного шрама. Если применяли хирургическое вмешательство по методу Сапежко, то удаляют вместе с пупком. В результате появляется большой косметический дефект. Многих пациентов такие возможные последствия не устраивают категорически.
Ненатяжная герниопластика
Если у пациента грыжевое выпячивание достигло крупных размеров, то требуется введение сетчатых имплантатов. С помощью эндопротезирования укрепляют слабые грыжевые ворота внутри брюшной полости. Операция сложная и дорогостоящая, но имеет высокую эффективность в лечении. Если в послеоперационный период выполнять все врачебные рекомендации, риск повторного выпячивания исключается. Чтобы восстановиться, пациенту не нужно проходить долгий реабилитационный период.
Плюсы ненатяжной герниопластики:
- Пациент относительно быстро восстанавливается после проведенной хирургической работы. Средний период восстановления – 1-3 недели, в зависимости от индивидуальной реакции. В первый день больной уже может вставать с кровати и есть твердую пищу. С 3-го дня восстановления пациент переходит на привычный рацион.
- Отсутствие послеоперационного рубца, что не вызывает косметические внешние дефекты на месте швов.
- Рецидивы бывают в редких случаях. По статистике, только у 1 пациента из 100, после проведения такого вида хирургии, возникнет повторное появление.
- В послеоперационный период боль в животе беспокоит редко.
- Если у пациента имеются сопутствующие соматические осложнения, это не является препятствием к проведению ненатяжной герниопластики.
Лапароскопическая герниопластика
При проведении лапароскопии используют сетчатый имплантат, который устанавливают через проколы в брюшной полости. Для лечения лапароскопическим методом не делают большие разрезы, что исключает длительный восстановительный период. Взрослым пациентам показано удалять дефект малоинвазивным способом, так как они быстрее восстанавливаются, а проколы быстро заживают, не оставляя шрамов на животе. Важно учитывать противопоказания к выполнению лапароскопии. Если у больного имеются проблемы с дыхательной и сердечно-сосудистой системой, то при большом расширении пупочного кольца у больных могут возникнуть серьезные осложнения.
Особенности консервативной терапии
Если у больного проявились признаки пуповинного дефекта, в предоперационный и послеоперационный периоды назначают ношение специального корсета. Ношение бандажа показано при любых стадиях, особенно в период подготовки к герниопластике. Поддерживающий корсет снижает вероятность ущемления, устраняя риск опасности для пациента.
Почему нужно носить бандаж:
- Приспособление снижает нагрузку на область пупочного кольца во время физических нагрузок, что помогает в лечении и профилактике. Если грыжа пупочная болит, корсет частично снимет дискомфорт с пораженного участка.
- Происходит укрепление и поддержка мышц туловища, что полезно при наличии грыжевого дефекта у взрослых.
- В медицинской практике принято использовать бандаж в послеоперационный период с целью ускорения восстановления мышц.
- Бандаж предупреждает расхождение швов и появление рецидива у взрослых.
Бандаж изготавливают из тонкой, эластичной ткани, не содержащей аллергены. Средство активно используют в медицине, так как доказана высокая эффективность для устранения проявлений пупочной грыжи у взрослых. Важно учитывать правила ношения корсета, принимая их во внимание, так как неверная эксплуатация изделия может привести к повреждению.
Выбирают бандаж, учитывая рекомендованный размер и модель. Лечащий врач должен подсказать, какое изделие купить. Приобрести качественные бандажи для устранения симптомов можно в Москве, в специализированных магазинах медицинских товаров.
Питание при пупочной грыже
Главная задача в построении рациона заключается в ограничении продуктов, провоцирующих усиленное газообразование. Пупочная грыжа у взрослых начинает болеть, если в кишечнике происходят активные процессы брожения или гниения пищи. Важно не допускать факторы, вызывающие усиленное внутрибрюшное давление – запоры, переедание, метеоризм.
Для нормализации функции ЖКТ, необходимо включить в рацион такие продукты:
- Творог, творожные запеканки и пудинги.
- Свежие овощи – морковь, свеклу и тыкву.
- При грыже над пупком полезно есть фрукты – яблоки, сливы, абрикос.
- Желе и пюре.
- Вареные всмятку яйца.
- Кисломолочные продукты при пупочной грыже можно есть в том случае, если они не вызывают вздутие.
- Протертые овощные супы.
- Вареная или запеченная рыба и мясо нежирных сортов.
- Разваренные каши на воде и молоке, за исключением манки и риса.
- Некрепкий травяной или черный чай с молоком, отвар шиповника.
Запрещены крепящие и газообразующие продукты: капуста, бобовые, рисовая каша, кофе, какао и шоколад.
Массаж при пупочной грыже у детей
Пупочная грыжа у взрослых – не единственный клинический случай в медицинской практике. Способствуют появлению грыжевого дефекта у детей такие факторы:
- Роды раньше положенного срока. У детей, рожденных преждевременно, наблюдается слабость соединительной ткани, связанная с недоразвитостью. Поэтому возникновение пупочной грыжи встречается в 30%.
- Врожденная дисплазия соединительной ткани.
- Проблемы в развитии мышц живота.
- Рахит. В запущенных случаях наблюдается сниженный тонус брюшных мышц.
- Сильный плач и крик. Если новорожденный долго кричит, от напряжения может произойти разрыв апоневроза, что приведет к грыже.
- Проблемы в работе желудочно-кишечного тракта. Частый метеоризм или запор способен вызвать заболевание.
Проводится гимнастика только в возрасте до 3-х лет при условии, что выпячивание небольшое и не доставляет дискомфорт ребенку. В остальных случаях показано оперативное вмешательство. Хирургическое решение проблемы, независимо от возраста, предупреждает рецидив и эффективно устраняет проблему.
Какие техники проведения массажа допустимы:
- Круговые поглаживания живота ладонью по часовой стрелке.
- Пощипывание живота вокруг пупка.
- Метод надавливания. Кожу вокруг грыжи слегка надавливают, легкими движениями.
Обязательное условие перед процедурой – вправить дефект обратно и по возможности заклеить пупок пластырем.
Чтобы снизить риск появления выпячивания у здорового ребенка, нужно его регулярно выкладывать на живот, сгибать ноги к животу в положении лежа, разводить согнутые ноги в стороны. Можно имитировать ходьбу с поддержкой руками. Полезно отдать ребенку на плавание с инструктором.
Заключение
При появлении тревожной симптоматики пупочной грыжи необходима консультация специалиста. Консервативное лечение малоэффективно, поэтому назначают операцию. Болезнь требует лечения на начальных этапах, так как в запущенном случае лечение будет сложнее.
Видео
Содержание статьи:
- Причины возникновения пупочной грыжи
- Симптомы
- Возможные осложнения
- Методы диагностики
- Подготовка к операции
- Противопоказания
- Методы операции по удалению пупочной грыжи
- Ход операции
- Реабилитация
- Осложнения после операции
Пупочной грыжей называют патологическое выпячивание внутренних органов или их частей через дефект в пупочном кольце (грыжевые ворота) под кожу. Основной причиной развития заболевания является слабость передней брюшной стенки, которая не может должным образом удерживать внутренние органы.
Лечение грыжи только оперативное. В настоящее время предпочтение отдается малоинвазивным хирургическим вмешательствам, благодаря которым удается свести к минимуму риск развития осложнений у больного, а также сократить длительность периода реабилитации.
Причины возникновения пупочной грыжи
Врожденная грыжа формируется после рождения ребенка. Пупочное кольцо полностью не зарастает и через него выпячивается брюшина, большой сальник, кишечник.
Основными причинами такой врожденной аномалии являются:
- наследственная предрасположенность к слабости мышц передней стенки живота (основная причина развития грыжи);
- анатомическая слабость мышц в области пупка, что приводит к неправильному формированию структуры кольца.
Если грыжа развивается у детей постарше или взрослых людей, то ее называют приобретенной. Основными причинами развития данного патологического состояния организма являются:
- беременность;
- хронические запоры;
- повышенные физические нагрузки;
- ожирение;
- повышение внутрибрюшного давления;
- частое сильное напряжение мышц передней брюшной стенки;
- гипотрофия, рахит и другие сопутствующие патологии у детей, которые провоцируют снижение мышечного тонуса.
В ряде случаев установить точные причины заболевания не удается.
Симптомы
Патология может возникать внезапно, резко или развиваться постепенно. Вначале в области пупка появляется характерная припухлость, пупочное отверстие при пальпации расширено. Далее на месте припухлости появляется мягкое на ощупь образование, которое при надавливании вправляется в брюшную полость. Болевых ощущений пациент при этом не испытывает.
Со временем выпячивание становится все больше, выпадение внутренних органов приводит к появлению болей, которые могут иметь различную интенсивность. Боли ощущаются в зоне грыжи, отдают в нижнюю треть живота, крестец. Часто ухудшается общее самочувствие, появляется тошнота и рвота.
При физических нагрузках, длительном нахождении в положении стоя, кашле наблюдается ухудшение состояния пациента. Клиническая картина болезни во многом зависит от того, какие органы попали в грыжевой мешок. При длительном отсутствии лечения могут образовываться спайки, которые мешают вправлению грыжи.
Возможные осложнения
Если болезнь не лечить, то со временем могут развиться следующие осложнения:
1. Ущемление тканей и органов, которые находятся в грыжевом мешке. Спровоцировать развитие данного осложнения могут тяжелые физические нагрузки, поднятие тяжестей и другие факторы, при которых происходит повышение внутрибрюшного давления. Клинически это проявляется резкими болями в животе, в запущенных случаях, при развитии кишечной непроходимости приступами рвоты. В органах грыжевого мешка, например большой сальник, петля тонкой кишки, нарушается кровообращение, что приводит к развитию некроза тканей и перитониту.
2. Трофические изменения кожи над грыжевым образованием – язвы, пролежни, в результате длительного грыженосительства.
Методы диагностики
Диагностика заболевания включает в себя следующие этапы:
- опрос пациента, сбор анамнеза — врач выслушивает жалобы больного, выясняет возможные причины появления грыжи, наличие сопутствующих заболеваний и так далее;
- пальпация живота — старый, но крайне эффективный метод диагностики данного патологического состояния;
- рентгенография;
- УЗИ органов брюшной полости;
- анализ крови (общий) — показывает наличие воспалительного процесса в организме;
- КТ — назначается при наличии показаний, если другие виды диагностики не позволяют специалисту составить точную картину заболевания, также КТ могут назначать пациентам с ожирением.
При наличии болей в животе с целью дифференциальной диагностики могут быть назначены ФГДС и колоноскопия.
Подготовка к операции
Подготовка к хирургическому вмешательству включает в себя следующие этапы:
1. Прохождение стандартного обследования для оценки общего состояния организма пациента и исключения противопоказаний (анализы крови, мочи, коагулограмма, флюорография, ЭКГ и ряд других). При наличии показаний может быть назначена консультация врачей других специальностей.
2. Подготовка кишечника. За три дня до операции необходимо отказаться от употребления продуктов, которые провоцируют газообразование (свежие овощи, газировка, выпечка, бобовые культуры). Вечером, перед операцией, проводится очистительная клизма, либо назначают осмотические слабительные (Мовипреп, Фортранс). При наличии показаний пациенту дополнительно назначают прием сорбентов, которые очищают органы пищеварения от токсинов и снижают газообразование.
Противопоказания
- беременность – относительные противопоказания;
- пожилой возраст (70 лет и старше)- относительные противопоказания;
- патологии, связанные с нарушением свертываемости крови;
- цирроз печени;
- варикоз вен пищевода;
- острые стадии соматических заболеваний;
- сахарный диабет;
- почечная недостаточность.
Методы операции по удалению пупочной грыжи
Хирургическое лечение пупочной грыжи открытым методом проводят по классическим методикам. При натяжной пластике (используется редко из-за высокой вероятности рецидивов) пупочное кольцо ушивают в крайних местах апоневроза.
При ненатяжной герниопластике пупочной грыжи делается разрез около пупка, грыжа вправляется, после чего в место, где находились грыжевые ворота подшивают сетчатый эндопротез, что сводит к минимуму риск развития осложнений.
Лапароскопическая операция. Это малоинвазивное хирургическое вмешательство, которое обеспечивает пациенту быструю и легкую реабилитацию. Инструменты и эндоскоп вводятся внутрь организма через небольшие разрезы на животе.
Во время операции по удалению грыжевого выпячивания у женщин и мужчин ее ход отображается на мониторе, что позволяет хирургу полностью контролировать процесс. Органы, которые находятся в грыжевом мешке, вправляются обратно в брюшную полость, после чего место, где были грыжевые ворота закрывается сетчатым эндопротезом.
Ход операции
Открытым доступом пупочную грыжу удаляют, если она имеет большие размеры.
Этапы операции:
- хирург разрезает брюшную стенку в области пупочного кольца;
- вскрывает грыжевой мешок, удаляет возможные спайки;
- вправляет содержимое мешка обратно в брюшную полость;
- иссекает грыжевой мешок и укрепляет брюшную стенку собственными тканями больного либо сетчатым эндопротезом;
- грыжевое кольцо ушивается;
- накладываются косметические швы.
При проведении лапароскопии в ходе оперирования хирург осуществляет следующие манипуляции:
- общий наркоз;
- на брюшной стенке необходимо сделать три небольших разреза, в один будет подаваться углекислый газ для создания пространства в брюшной полости, в другие вводят эндоскопическое оборудование;
- брюшную стенку осматривают, при необходимости удаляют спайки между внутренними органами;
- устанавливается сетчатый эндопротез, который фиксируется специальными скобами или шовным материалом;
- инструмент извлекается из брюшной полости;
- на места разрезов накладываются косметические швы.
Лапароскопическая операция имеет ряд преимуществ:
- короткий период восстановления;
- минимальная вероятность развития осложнений в послеоперационном периоде;
- низкая травматичность тканей брюшной стенки.
Реабилитация
Восстановление пациента после грыжесечения проходит под контролем специалиста в медицинском центре. Если процесс заживления идет по плану, то больного выписывают через 2-3 дня. После этого в течение некоторого времени необходимо носить специальный бандаж и соблюдать постельный режим.
Обязательной является коррекция рациона питания после операции. Что можно кушать после хирургического вмешательства? В первые дни можно есть только жидкую пищу. Новые блюда и продукты должны вводиться постепенно, чтобы желудок мог привыкнуть к нормальной еде. Во время периода реабилитации необходимо избегать запоров и любых других проблем с пищеварением.
Диета после хирургического вмешательства подразумевает полное исключение из рациона соленой, острой, копченой, жирной пищи, фастфуда. Еда должна быть полезной, натуральной, здоровой, легкоусвояемой.
Питаться рекомендуется дробно (5-6 раз в сутки, небольшими порциями). В первые дни после операции лучше есть только каши и жидкие нежирные супы. Затем в рацион постепенно можно начинать вводить фрукты, морепродукты, нежирные молочные продукты, белковую пищу (яйца, нежирные сорта мяса, грибы, рыба). Из напитков оптимальным выбором будут натуральные овощные соки, чистая вода, кисели.
Рекомендации после операции предполагают не только соблюдение диеты, но и ведение здорового образа жизни. Необходимо отказаться от употребления алкоголя, курения, кофе, сладкой газировки.
Начинать легкие тренировки можно примерно через месяц после операции. Точное время восстановления зависит от возраста и индивидуальных особенностей организма пациента, а также от метода операции и точности соблюдения больным всех рекомендаций лечащего врача.
Осложнения после операции
Возможные послеоперационные осложнения:
- нагноение раны;
- рецидив грыжи;
- серомы;
- развитие хронического болевого синдрома;
- появление спаек в брюшной полости.
Проведение хирургического вмешательства малоинвазивным лапароскопическим методом снижает риск развития послеоперационных осложнений в несколько раз.
Источники статьи:
- Алгоритм хирургического лечения пупочных грыж. Ботезату А.А. Вестник Санкт-Петербургского университета. Медицина 2012. с.98-105
- Современные технологии лечения пациентов с пупочной грыжей. Муравьев С.Ю., Федосеев А.В., Авдеев С.С., Газуани А.И., Стрекалов Е.В. Российский медико-биологический вестник имени академика И. П. Павлова №1, 2014.
- Малоинвазивные доступы в герниопластике неосложненных пупочных грыж. Алибегов Р.А., Мелконян С.С. Вестник Смоленской государственной медицинской академии №15, 2016.
- Чреспупочный доступ в лечении пупочных грыж. Алибегов Р.А., Мелконян С.С. Вестник новых медицинских технологий. Электронное издание №1, 2013.
- Выбор метода хирургического лечения при пупочных грыжах. Тимербулатов М.В., Мехдиев Д.И., Тимербулатов Ш.В., Смыр Р.А., Фахретдинов Д.З. Медицинский вестник Башкортостана №6, 2015. с.19-21
Автор статьи: 

![Пупочная грыжа при беременности [15] Пупочная грыжа при беременности [15]](https://probolezny.ru/media/bolezny/pupochnaya-gryzha-u-vzroslyh/pupochnaya-gryzha-pri-beremennosti-15_s.jpeg)