15.12.2021
Около полутора лет назад я чувствовал себя мусором, и однажды я начал сильно переживать по этому поводу. И я не мог избавиться от беспокойства целый месяц. Внезапно я перестал переваривать твердую пищу и потерял почти 20 фунтов за два месяца. Я не мог бодрствовать больше нескольких часов за раз. А когда я проснулся, меня так тошнило, меня дезориентировало и истощило, что я едва мог выйти из дома. Я не мог работать, есть или даже гулять с друзьями. Это было абсолютно ужасно.
Оказалось, что весь физический, эмоциональный и экологический стресс, который я испытал, слишком сильно истощил мое тело. Моя реакция на стресс не работала должным образом, и моя иммунная система была подорвана. Я катился по нисходящей спирали, из которой понятия не имел, как выбраться. Мне нужно было понять, как побороть этот стресс.
Отчаявшись вернуть себе жизнь, я испробовал все возможные стратегии укрепления здоровья, которые мог найти, чтобы жить более здоровым. Я быстро понял, что большинство антистрессовых стратегий на самом деле не работают при длительном стрессе и утомлении надпочечников — они просто быстрые решения. Они ничего не делают, чтобы избавиться от накопленных гормонов стресса, излечить организм от стресса прошлого или предотвратить повторное накопление стресса в организме.
Как стресс влияет на тело и надпочечники
Когда мы испытываем стресс, наше тело выделяют излишки гормонов, таких как кортизол, эстроген и инсулин. Эти гормоны становятся токсичными, если их не удалить быстро. Но хронический стресс останавливает это, по сути, создавая пробку на естественных путях детоксикации нашего организма. Наши надпочечники устают, и мы тоже. Удаляя вызывающие стресс продукты, токсины и переживания, мы можем быстрее вывести токсины и восстановиться после стресса. Вот несколько стратегий, которые могут помочь:
Исключите кофеин, чтобы успокоить надпочечники
Вы не узнаете, насколько вы на самом деле устали и истощены, пока не перестанете полагаться на кофеин. Когда вы принимаете кофеин (стимулятор), ваше тело так же устает, но не отдыхает. Каждый раз, когда вы справляетесь с усталостью или пьете кофеин, вы подталкиваете свое тело дальше, чем оно того хочет.
Исключите сахар
Если вы едите сахар (или другие сладкие продукты, которые быстро перевариваются), вы можете застрять на инсулиновых горках. Ваше тело испытывает стресс, если оно не может получать сахар при низком уровне глюкозы, а любая нагрузка на тело — это нагрузка на надпочечники. Так что откажитесь от сахара медленно, чтобы избежать чрезмерной усталости, которая возникает, когда ваше тело начинает полагаться на другое топливо.
Поддержите свою иммунную систему
Чтобы поддерживать свою иммунную систему, ешьте продукты, поддерживающие иммунитет, например цитрусовые, чеснок и шпинат. Если ваша иммунная система уже ослабла, может быть полезно принимать добавки с ключевыми витаминами и минералами, которые, возможно, истощились, например, витамином B, витамином D и цинком. Я также обнаружил, что прием витаминов для поддержки функции надпочечников (то есть Ашваганда) был невероятно полезным.
Уменьшите воспаление
Хотя у каждого из нас разные проблемные продукты, пшеница и молочные продукты, как правило, являются проблематичными (и, следовательно, вызывают стресс) для многих людей. Также частично гидрогенизированные масла (например, маргарин) содержат трансжиры, что может быть проблематичным. Другие масла с относительно низким уровнем трансжиров, но все же с высоким содержанием жирных кислот Омега 6 (например, масло канолы) также может быть воспалительным. Вот почему может быть действительно полезно исключить эти воспалительные продукты, если мы хотим поддержать наши надпочечники.
Соблюдайте сбалансированную диету
Хотя кетогенная диета или диета с низким содержанием углеводов могут быть полезны для похудания, эти диеты создают большую нагрузку на ваше тело, заставляя его использовать жир в качестве топлива. Если вы имеете дело со стрессом или надпочечниковой недостаточностью, то лучше придерживаться сбалансированной диеты с небольшим количеством углеводов, белков и жиров. Голодание или длительное прерывистое голодание также может вызывать стресс для организма, поэтому эти стратегии похудания также могут усилить нагрузку на уставшие надпочечники.
Сон в таком количестве, сколько хочет ваше тело
Говорят, нам нужно восемь часов сна в сутки. Но на самом деле это всего лишь ориентир, когда мы будем здоровы. Если наши надпочечники устали и мы длительное время испытываем стресс, нам может потребоваться больше сна. Возможно, именно поэтому более 8 часов сна связаны с лучшей стрессоустойчивостью. Наши тела исцеляются и восстанавливаются, пока мы спим.

Гормоны надпочечников способы нарушать работу практически всех органов. Однако и их недостаток крайне тяжело сказывается. Поэтому были разработаны специальные лекарственные средства, которые способны как тормозить излишнюю выработку гормон, так и стимулировать работу надпочечников для нормальной работы. Новинкой стало средство, которое тормозит рост феохромоцитомы – злокачественной опухоли. Обо всех популярных препаратах для надпочечников читайте далее в нашей статье.
Основные группы препаратов для надпочечников
В этих железах внутренней секреции образуется около 40 веществ с гормональной активностью.
Для лечения болезней, связанных с недостаточностью или избыточной продукцией гормонов, применяются:
- глюкокортикоиды (аналоги кортизола);
- антагонисты глюкокортикоидных гормонов;
- минералокортикоиды (имеют действие, подобное альдостерону);
- блокаторы эффектов минералокортикоидов.

Надпочечники синтезируют и половые гормоны, но основным местом их образования являются яичники и яички. Поэтому применение аналогов эстрадиола, прогестерона и тестостерона рекомендуется в гинекологии и андрологии.
Исключение составляет избыточный синтез мужских гормонов у женщин, происходящий в надпочечниках.
 Рекомендуем прочитать статью об истощении надпочечников. Из нее вы узнаете о причинах истощения надпочечников, признаках у женщин и мужчин, а также о диагностике и лечении синдрома.
Рекомендуем прочитать статью об истощении надпочечников. Из нее вы узнаете о причинах истощения надпочечников, признаках у женщин и мужчин, а также о диагностике и лечении синдрома.
А здесь подробнее о том, как восстановить надпочечники.
Глюкокортикоиды
Применение препаратов из этой группы оказывает такое воздействие на организм:
- повышение образования глюкозы печенью и ускорение отложения гликогена (запасов глюкозы);
- торможение расхода энергии;
- распад белковых молекул, останавливается их образование;
- усиление выведения азота через почки;
- угнетение восстановления клеток;
- нарушение образования новой костной ткани, торможение роста у детей;
- противовоспалительный, антиревматический эффект;
- подавление иммунитета;
- уменьшение прослойки жира в подкожном слое конечностях и отложение его на верхней части туловища, лице и животе;
- выведение калия, задержка натрия, вымывание кальция из кости;
- гипертензия (повышенное артериальное давление);
- возрастание устойчивости к стрессу;
- активизация выделения желудочного и кишечного сока;
- препятствие аллергическим и аутоиммунным (антитела против своих клеток) реакциям.
В результате гормональной терапии происходят как положительные изменения, так и серьезные побочные реакции. Поэтому ее назначает врач, в процессе лечения нужен также и постоянный контроль анализов крови, состояния костной ткани, слизистой желудка, показателей обмена веществ.
Основное назначение минералокортикоидов при заболеваниях надпочечников – это замещение их недостатка при болезни Аддисона и врожденной гиперплазии (разрастании коркового слоя), адреногенитальном синдроме. Пожизненное применение необходимо при удалении надпочечников.
Могут использоваться и для экстренной терапии благодаря выраженному противошоковому действию. Они регулируют тонус артерий, поддерживая нужный уровень артериального давления. При их введении возрастает чувствительность сосудов к эффектам адреналина, увеличивается объем сердечного выброса. Поэтому их вводят внутривенно при аддисоническом кризе.

К основным глюкокортикоидам относятся: Преднизолон, Гидрокортизон, Дексаметазон, Беклометазон, Бетаметазон, Кортизон, Метипред, Полькортолон. У каждого из этих препаратов имеются аналоги с другими торговыми наименованиями.
Антагонисты глюкокортикоидных гормонов
Эти средства останавливают образование стероидных гормонов, а также блокируют их рецепторы (белки на оболочке клеток). Некоторые препараты преимущественно применяются в диагностических целях (Метирапон, Митотан). Реже их используют при новообразованиях надпочечников на этапе предоперационной подготовки или в период обследования пациента. Такие медикаменты назначают совместно с оперативным или радиолучевым лечением для усиления результата терапии.

Для длительного применения рекомендуют препараты, основные назначение которых – терапия грибковых болезней (Низорал), фибромиома матки (Мифепристон). Доказана их эффективность при гиперплазии (разрастании) коркового слоя надпочечников, которое сопровождается избытком гормонов в крови (болезнь Иценко-Кушинга, синдром гиперкортицизма).
Минералокортикоиды
Синтетические аналоги альдостерона регулируют обмен воды и солей, воздействуют на канальцы почек. Основными последствиями их применения являются:
- торможение выделения натрия и хлоридов, задержка их в организме;
- снижение концентрации калия;
- увеличение объема крови в сосудах за счет препятствия потерь жидкости с мочой;
- сдвиг реакции крови (рН) в щелочную сторону.

Препараты с минералокортикоидным эффектом (Кортинефф, ДОКСА, Перкортен) назначают при:
- острой и хронической недостаточности надпочечников;
- снижении мышечной силы из-за потерь калия;
- общей слабости с низким артериальным давлением при поражении гипофиза и гипоталамуса;
- адреногенитальном синдроме.
Блокаторы эффектов минералокортикоидов
Для того чтобы остановить синтез альдостерона, применяется Метирапон. Он обладает неизбирательным действием, так как одновременно останавливает образование и глюкокортикоидных гормонов. Его применение ограничено ситуациями с совместным избытком кортизона и альдостерона.

Вторичное повышение активности клеток, вырабатывающих минералокортикоиды, бывает при болезнях почек, сердечной недостаточности, тяжелой форме гипертонической болезни. В таких случаях назначают Верошпирон (спиронолактон). Он блокирует действие альдостерона на уровне его рецепторов и устраняет задержку воды и натрия, препятствует потерям калия.
Что чаще применяют у женщин
При избыточной продукции надпочечниками мужских половых гормонов у женщин возникают:
- бесплодие;
- нарушение менструального цикла (задержки, отсутствие овуляции);
- невынашивание беременности;
- разрастание внутреннего слоя матки (эндометрия), приводящее к маточным кровотечениям;
- поликистоз яичников;
- усиленный рост волос на теле и лице, выпадение на голове;
- угревая сыпь, сальность кожи.

Пациенткам с подобной симптоматикой гинеколог после анализов крови может рекомендовать препараты с антиандрогенным действием. Они препятствуют реакции тканей на мужские гормоны. Применяют противозачаточные таблетки (Диане, Ярина, Жанин) и блокатор рецепторов тестостерона Андрокур.
Если избыток мужских стероидов связан с врожденным адреногенитальным синдромом, то для лечения назначают лекарственные средства с глюкокортикоидным эффектом (Гидрокортизон, Преднизолон).
Лекарства для нормализации работы надпочечников
Снижение активности надпочечных желез может быть при:
- длительных инфекционных болезнях;
- туберкулезе, сифилисе;
- распространенном грибковом поражении (например, системный кандидоз);
- тяжелом течении герпеса;
- перенесенных травмах, операциях, облучении;
- продолжительном приеме гормонов;
- хроническом стрессе.
 Тяжелое течение герпеса
Тяжелое течение герпеса
Для восстановления функции надпочечников применяют:
- витаминотерапию – аскорбиновая кислота, В5 (пантотеновая кислота);
- аминокислоты – тирозин, аргинин;
- ненасыщенные жирные кислоты омега;
- экстракт корня солодки;
- адаптогены – женьшень, лимонник.
Наиболее эффективными комплексными препаратами являются: Мориамин форте, Витрум суперстресс, Омакор, Глицирам.

Новинка в фармакологии
При неоперабельных формах новообразований мозгового слоя надпочечника показано применение цитостатических медикаментов. Они останавливают рост опухоли. Появилось также принципиально новое средство Азедра для лечения злокачественной формы феохромоцитомы с наличием метастазов (распространения раковых клеток по организму).
При этой разновидности опухоли усиленно образуются и поступают в крови стрессовые гормоны (адреналин, норадреналин). Это приводит к повышению артериального давления, устойчивого к обычным гипотензивным препаратам. У пациентов возникают приступы сердцебиения, усиленного потоотделения, беспричинной тревоги, страха.
Смотрите на видео о том, чем отличаются доброкачественные и злокачественные опухоли:
Применение Азенра позволило уменьшить дозировки медикаментов от давления и остановить распространение опухоли. Устойчивый эффект отмечен у 22% больных. Основной недостаток этого средства состоит в том, что он содержит радиоактивное вещество, способное неблагоприятно влиять на окружающих. Особенно высокий риск отмечен для детей.
Также важно женщинам в период терапии использовать противозачаточные средства, так как существует большая вероятность аномалий развития плода.
 Рекомендуем прочитать статью о продуктах для надпочечников. Из нее вы узнаете о влиянии питания на надпочечники, диете для надпочечников и после их удаления.
Рекомендуем прочитать статью о продуктах для надпочечников. Из нее вы узнаете о влиянии питания на надпочечники, диете для надпочечников и после их удаления.
А здесь подробнее о лечении аденомы надпочечника.
Для лечения болезней надпочечников применяют глюкокортикоиды, минералокортикоиды и препараты, препятствующие действию гормонов. Для женщин используют медикаменты с антиандрогенным эффектом. При функциональных нарушениях работы надпочечных желез показана витаминотерапия, аминокислоты, солодка, омега кислоты. Разработано новое лекарственное средство для терапии неоперабельных форм феохромоцитомы.
Содержание
- Зачем нужны надпочечники?
- Причины заболеваний желез
- Самые распространенные заболевания надпочечников и их симптомы
- Вовремя принятые меры помогут избежать осложнений
- Как избежать болезней надпочечников?
Органы эндокринной системы отвечают за исправное функционирование всего организма, заболевания надпочечников могут быть вызваны различными инфекциями и раздражителями, при этом нарушается выработка гормонов и обмен веществ выделительной системы. При отсутствии своевременного лечения может произойти разрыв образований вплоть до летального исхода.

Зачем нужны надпочечники?
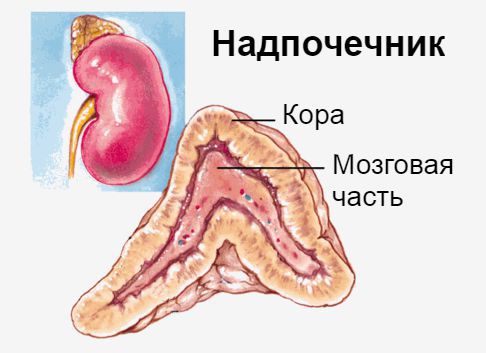
Надпочечники — это две железы, которые расположены и работают над почками. Они имеют разные формы: правая железа пирамидальная, а левая — полусферическая. Они состоят из коркового и мозгового слоя, отличаются по строению и функциям. Надпочечники продуцируют редкие гормоны, которые принимают участие в обменных процессах и принимают участие в формирование иммунной системы.
Основные функции надпочечников:
- В корковом отделе синтезируется кортикостерон и кортизон.
- Продуцируются гормоны репродуктивной системы, если их выработка неправильная, то у женщин наблюдаются вторичные половые признаки мужчин.
- В мозговом отделе вырабатываются адреналин, норадреналин, которые отвечают за исправное сокращение сердечной мышцы.
- Надпочечники выделяют гормон, который «занимается» стрессовыми ситуациями и способствует их переживанию.
Причины заболеваний желез
Есть много причин, по которым развиваются нарушения в работе надпочечников. Если функционирование нарушено, то гормоны синтезируются в избыточном количестве либо в недостаточном. В обоих случаях это плохо сказывается на работе механизма. Причины:

- поражение отделов головного мозга, которые отвечают за исправность работы надпочечников;
- воспалительные процессы в организме;
- опухоли в железах;
- заболевания кровеносной системы;
- плохая циркуляция крови;
- внутриутробные аномалии развития.
Признаки, при которых нужно немедленно идти к врачу
Симптомы проявляются в зависимости от стадии развития недуга. К общим симптомам относят сниженное артериальное давление, частое сокращение сердечной мышцы и нарушения работы внутренних органов.
Если патологические изменения произошли в период эмбрионального развития, то у мальчика наблюдается недоразвитость половых органов. У представительниц женского пола появляется сбой менструального цикла и проблема с зачатием в будущем. Основные признаки поражения надпочечных желез:
- быстрая утомляемость;
- опоясывающие боли в спине;
- нервозность;
- резкая потеря веса;
- тошнота, рвота;
- гипотензия.
Самые распространенные заболевания надпочечников и их симптомы
Опухоль мозгового слоя

Феохромацитома — это опухоль мозгового слоя при которой в кровь поступает чрезмерное количество адреналина. Однако данная патология надпочечников встречается крайне редко. Медицина предусматривает лечение исключительно хирургическое. Симптоматика патологии:
- мигрени, рвотные позывы;
- повышенное артериальное давление;
- частое сердцебиение;
- мышечная слабость;
- апатия;
- расширение зрачков;
- снижение веса.
Гиперальдостеронизм
Бывает первичной и вторичной формы, при этом кора желез вырабатывает чрезмерное количество альдостерона. Проблемы с надпочечниками возникают по следующим причинам:
- разрушение клеток печени;
- воспалительные процессы в почках;
- сердечная недостаточность;
- вторичная стадия наступает, если не лечится первая.
О нарушениях в работе говорят следующие состояния:
- приступы аритмии;
- постоянная усталость;
- увеличивается объем выделяемой урины;
- постоянная потребность в питье;
- пониженный уровень кальция;
- онемение конечностей;
- судорожные боли.
Туберкулез желез

Это редкое заболевание, которое распространено у детей и подростков. На ранних стадиях узнать о наличии болезни сложно. Изменения происходят при поражении легких, когда болезнетворные бактерии спускаются к надпочечникам вместе с кровяным током. Характерная симптоматика:
- ослабление организма;
- пигментные пятна на верхних конечностях;
- расстройство желудка и рвота;
- гипогликемия;
- потребность в избыточном потреблении соли;
- дистрофия миокарда.
Истощение желез
Истощение надпочечников возникает по причине затяжных депрессий и мощных нервных потрясений. Как результат, железы перестают справляться со своими функциями. К симптоматике относятся:
- сниженная активность;
- боль в суставах;
- плохой сон либо сонливость;
- ухудшение качества зубов;
- выпадение волос;
- нервозность;
- посторонние звуки в ушах.
Недостаточность коры надпочечников
Патология сопровождается другими болезнями в организме. Выделяют следующие провоцирующие факторы развития недостаточности коры надпочечников:
- поражение доли гипофиза;
- отмирание доли гипофиза;
- онкологические образования;
- инфекционные болезни.

Недостаточность дает о себе знать следующим образом:
- потеря аппетита;
- резкая потеря веса;
- тошнота и рвота;
- появляется пигментация;
- увеличенное количество выделяемой урины;
- пониженный уровень сахара в крови;
- проблемы ЖКТ.
Киста надпочечников
Это доброкачественная опухоль, наполненная жидкостью. На стадии развития она не дает о себе знать, первые признаки появляются при увеличении размеров:
- болезненность в боку;
- дисфункция почек;
- увеличение надпочечников;
- чувство стягивания в брюшной области;
- повышенное АД.
Синдром Иценко-Кушинга
Синдром вызван поражением гипоталамусной области и сопровождается избыточной гормональной выработкой. Основная симптоматика:
- изменение формы лица;
- быстрая утомляемость;
- снижение либидо;
- дисфункция репродуктивной системы;
- истончение стенок кровеносных сосудов;
- нарушение кровоснабжения.
Воспаление надпочечников

Развивается при туберкулезном поражении. При отсутствии лечения переходит в хроническую стадию, которая грозит адсицоновым кризом. В этом случае больные испытывают:
- резкий запах изо рта;
- тошноту и рвоту;
- болезненность.
Гиперплазия коры надпочечников
Заболевание вызывает ряд врожденных патологических изменений, которые способствует избыточной выработке андрогенов. Проявляется в трех формах. Следует нормализовать уровень кортизола. Гиперплазия проявляется следующими признаками:
- запоздалое половое созревание и начало менструального цикла;
- угревая сыпь на лице;
- в паху и под мышками повышенный рост волос;
- на половых органах появляется пигментация.
Болезнь Аддисона
Для нее характерно разрушение тканей и прекращение продуцирования кортизола, если больной не лечит недуг, то он пропадает вовсе. Причины развития болезни:
- бесконтрольный прием агрессивных медикаментов;
- туберкулез надпочечников;
- заболевания щитовидной железы;
- хронические аутоиммунные болезни.
Симптоматика:

- ослабленный иммунитет;
- низкая работоспособность;
- пониженное давление;
- тахикардия;
- потеря аппетита;
- обильная пигментация;
- запор и диарея;
- дрожание (тремор) конечностей;
- рвотные позывы;
- сухость во рту, жажда.
Опухоли надпочечников
Сюда относится, например, альдостерома — гормонально-активная опухоль. В большинстве случаев образования имеют доброкачественный характер, определенная причина не выявлена, но есть перечень факторов, способствующих развитию:
- рак щитовидной железы;
- врожденные патологические изменение сосудов головного мозга, дермы и глазной оболочки;
- произвольное синтезирование гормонов щитовидной железой.
Болеющие почки и надпочечники дают о себе знать следующим образом:
- повышенное давление;
- нарушение сердечных сокращений;
- мышечная слабость;
- ложные позывы в туалет;
- тошнота и рвота;
- потоотделение;
- бледность кожных покровов;
- озноб.
Вовремя принятые меры помогут избежать осложнений
Своевременная диагностика — залог успешного лечения

Чтобы приступить к лечению, врач изучает работу надпочечников и почек с помощью лабораторных исследований и инструментальных, а также изучает анамнез больных. Методы диагностики:
- клинические анализы крови урины;
- гормональный скрининг;
- рентгеновское исследование для установления размера гипофиза;
- томография;
- УЗИ;
- рентгеновский снимок костной системы;
- лучевое обследование;
- флебография.
Лечение медикаментами
Чтобы вылечить пациента, специалисты должны наладить гормональную выработку и устранить все факторы, которые вызывают угнетение желез. Основные принципы лечения:
- Назначаются гормональные препараты, таблетки принимаются по составленному графику.
- Обязательный прием противовирусных и антибактериальных средств.
- Болезнь нередко связана с неправильным питанием, поэтому следует пересмотреть рацион.
- Отказ от курения и спиртных напитков.
- Если есть аллергия, назначаются препараты с учетом индивидуальных особенностей.
- Если болят надпочечники, назначаются анестетик, и чтобы успокоить и облегчить ощущения.
Если методы терапии не принесли желаемого результата, а болезни надпочечников у мужчин и женщин стремительно развиваются, то врач прибегнет к оперативному лечению.
Крайняя мера — операция

К оперативному вмешательству специалист прибегнет в последнюю очередь, когда стоит вопрос о сохранении жизни пациента, в этих случаях используются:
- Радикальная операция (полостная) с последующим удалением органа. Надрез делается либо на спине, либо на животе при больших образованиях.
- Малоинвазивный метод с помощью эндоскопа. Преимуществ множество, пациент после вмешательства уходит домой в скором времени, не остается рубцов, минимальные болевые проявления, высокая эффективность.
Как избежать болезней надпочечников?
Болезни, связанные с работой надпочечников, во многих случаях легче предупредить, нежели лечить. Профилактика стандартная как для всех заболеваний гормональной и выделительной системы. Особое внимание на профилактические мероприятия должны обратить люди с ожирением, для этого потребуется скорректировать питание и добавить физические нагрузки, отказаться от соли, чтобы не задерживать жидкость в организме. При первых симптомах обращаться к врачу. Если недуг диагностируется и подтверждается, следует соблюдать рекомендации. Улучшить работу надпочечников можно с помощью витаминов, которые поддерживают состояние всего организма. Болезни желез лечатся строго под контролем специалиста.
Дата публикации 18 ноября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Надпочечниковая недостаточность, или гипокортицизм — это тяжёлое эндокринное заболевание, при котором в организме не хватает гормонов коры надпочечников [1][7]. Оно развивается постепенно в течение многих месяцев или даже лет, ухудшает самочувствие, маскируется под синдром хронической усталости и другие серьёзные болезни, что значительно затрудняет его диагностику.
Надпочечники — это эндокринные железы. Их внутренняя (мозговая) часть производит гормон адреналин, который мобилизует все защитные силы организма. Наружная часть надпочечников — кора — вырабатывает кортикостероиды:
- кортизол — регулирует запасы энергии в организме (глюкозу, белки, жиры), помогает человеку бороться со стрессом и инфекциями, придаёт силы и энергию;
- альдостерон — контролирует, чтобы в организме было столько воды, калия и натрия, сколько необходимо для правильной работы сердца, почек и других органов, поддерживает нормальное артериальное давление;
- андрогены — влияют на половое развитие, либидо, обмен веществ, настроение, память, мышление (способность концентрироваться и удерживать внимание, достигать поставленных целей, склонность к конфликтам и раздражению), определяют строение тела, силу мышц и плотность костной ткани.
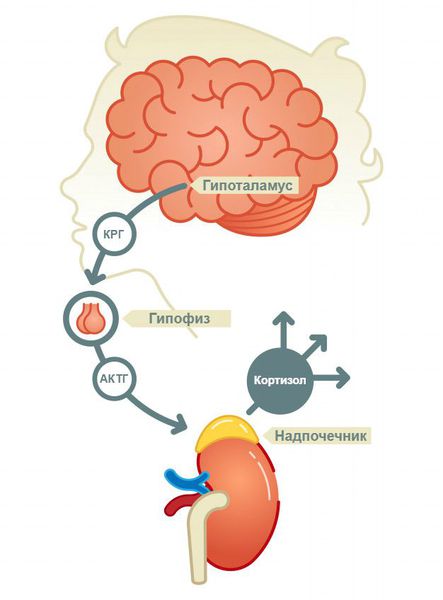
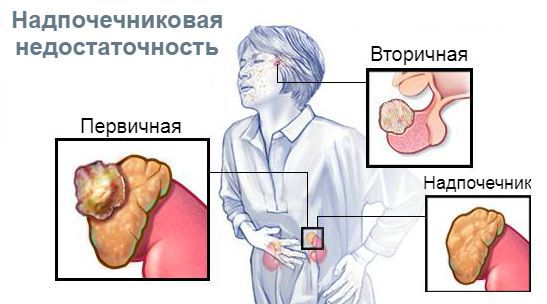
По уровню поражения выделяют первичную недостаточность (болезнь Аддисона), при которой нарушена работа самого надпочечника, а также вторичную и третичную, при которых нарушено управление работой надпочечников через гипофиз и гипоталамус [1][2][8].
Причины первичной надпочечниковой недостаточности:
1. Нарушение развития надпочечников:
- врождённая гипоплазия надпочечников (недоразвитие) — редкая наследственная патология, которая возникает у мальчиков; проявляется первичной надпочечниковой недостаточностью и вторичным гипогонадизмом — нарушением полового развития;
- синдром резистентности к АКТГ — невосприимчивость рецепторов к воздействию АКТГ; проявляется минимум тремя заболеваниями: семейной глюкокортикоидной недостаточностью первого и второго типа, а также синдромом Оллгрова [2].
2. Деструкция надпочечников (разрушение):
- аутоиммунное разрушение коры надпочечников — составляет 85 % всех случаев деструкции; нередко сочетается с поражением других эндокринных желёз и неэндокринных органов (аутоиммунные полигландулярные синдромы);
- бактериальные, вирусные и грибковые инфекции — туберкулёз, бластомикоз, гистоплазмоз, менингококковая инфекция, ВИЧ-инфекция, сифилис, сепсис;
- кровоизлияния в надпочечники;
- поражение надпочечников метастазами — чаще встречается при раке бронхов и молочной железы;
- осложнение после удаления надпочечников в связи с болезнью Иценко — Кушинга и другими заболеваниями, а также при использовании различных лекарств: антикоагулянтов, блокаторов стероидогенеза в надпочечниках (аминоглютетимид, хлодитан, кетоконазол), барбитуратов, спиронолактона [1][2][8][11];
- амилоидоз — заболевание, при котором в тканях откладывается амилоид (сложный белково-полисахаридный комплекс); приводит к атрофии, склерозу и недостаточности различных органов, в том числе и надпочечников;
- гемохроматоз — генетическое заболевание, сопровождающееся нарушением обмена железа, которое в избытке скапливается в печени, сердце, поджелудочной железе и гипофизе;
- адренолейкодистрофия — редкая генетическая болезнь, возникающая из-за мутации в гене ALD; приводит к надпочечниковой недостаточности, гипогонадизму (нарушению полового развития) и прогрессирующей демиелинизации белого вещества головного и спинного мозга [2].
3. Нарушения стероидогенеза (образования стероидов):
- нарушение биосинтеза холестерина — синдром Смита — Лемли — Опица;
- врождённое нарушение работы коры надпочечников;
- митохондриальные болезни [2].
Причины вторичной и третичной надпочечниковой недостаточности:
1. Врождённый вторичный гипокортицизм.
2. Деструкция гипоталамо-гипофизарных структур:
- опухоли гипофиза и гипоталамуса — краниофарингиомы, герминомы и др.;
- черепно-мозговая травма;
- инфильтративно-гранулематозные процессы в области гипофиза (сифилис, саркоидоз) или инфекционное поражение;
- операции, например, удаление опухоли гипофиза;
- облучение головы (гипофиза и гипоталамуса);
- сосудистые заболевания — аневризма сонной артерии, кровоизлияние в гипофиз.
3. Осложнение из-за длительного лечения различных заболеваний с применением глюкокортикоидов и их резкой отмены [1][2][8].
Гипокортицизм может развиться в любом возрасте. Ежегодно первичную недостаточность обнаруживают примерно в 4 случаях на 100 тысяч населения [12].
Самая частая причина развития острой недостаточности коры надпочечников у новорождённых — это кровоизлияние в надпочечники вследствие гипоксии или сепсиса. При нарушении развития надпочечников, всех формах нарушения стероидогенеза и псевдоальдостеронизме симптомы болезни проявляются вскоре после рождения. Они связаны с потерей соли, т. е. с нехваткой минералокортикоидов. При этом у новорождённых возникает неукротимая рвота “фонтаном”, дети стремительно теряют в весе, у них развивается обезвоживание, которое может привести к сосудистому коллапсу — резкому падению артериального давления [2].
В период новорождённости и в младшем возрасте первое место среди причин гипокортицизма занимают различные формы врождённого нарушения работы коры надпочечников у детей обоих полов и врождённая гипоплазия надпочечников у мальчиков. У детей постарше, как и у взрослых, наиболее распространены такие причины, как аутоиммунный полигландулярный синдром и адренолейкодистрофия. С возрастом растёт доля аутоиммунного, инфекционного и метастатического поражения надпочечников [2].
У детей старшего возраста основным пусковым механизмом надпочечниковой недостаточности является деструкция надпочечников. Симптомы появляются при значительном деструкции железистой ткани (только после разрушения более 90 % всех клеток) и практически не отличаются от проявлений болезни у взрослых [1][2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы надпочечниковой недостаточности
Часть симптомов недостаточности маскируется под синдром хронической усталости: необъяснимая утомляемость, отсутствие бодрости в утренние часы. Человек начинает хуже переносить физические нагрузки, самочувствие становится лучше в горизонтальном положении. Астению сопровождает раздражительность, нетерпимость, проблемы с памятью.
Из-за нарушения регуляции и повышения синтеза меланина появляется гиперпигментация — участки кожи и слизистой темнеют. Это происходит в местах трения кожи, кожных складках, в послеоперационных рубцах, вокруг ареол молочных (грудных) желёз, анального отверстия, на слизистой рта [12].
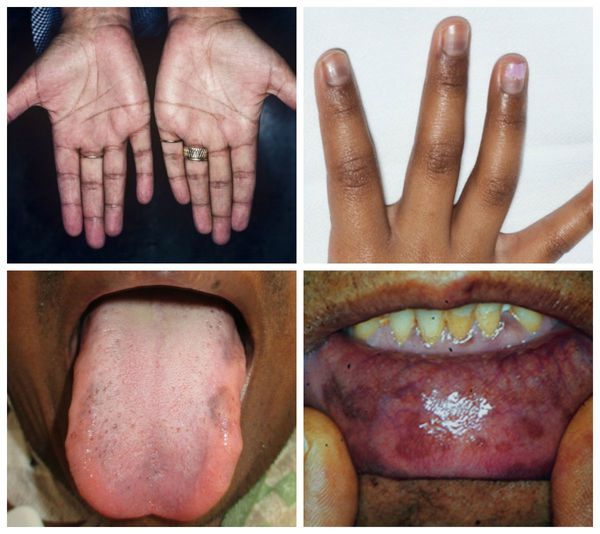
Нарушается работа желудочно-кишечного тракта: снижается аппетит вплоть до полного отсутствия, возникает тошнота, рвота, боли в животе. Уменьшение массы тела связано с ухудшением аппетита, нарушением всасывания в кишечнике, обезвоживанием.
Снижение артериального давления сопровождается головокружением и обмороками. У людей с артериальной гипертензией давление может быть нормальным или повышенным [2][10].
Гипогликемия — снижение уровня глюкозы в крови — сопровождается чувством голода, мышечной слабостью, потливостью, предобморочным состоянием. Чаще наблюдается тогда, когда человек голоден, т. е. натощак [2].
При дефиците надпочечниковых андрогенов у женщин снижается либидо, оволосение в подмышечной впадине становится скудным.
Снижение продукции глюкокортикоидов отрицательно сказывается на состоянии иммунной системы, поэтому у больных отмечается снижение иммунитета и высокая восприимчивость к инфекционным заболеваниям [8].
Симптомы вторичного и третичного гипокортицизма отличаются от первичного отсутствием гиперпигментации (так как уровень АКТГ всегда низкий) и симптомов потери соли (так как нет минералокортикоидного дефицита) [1][2][8][13].
В ситуации стресса, острой инфекции, операции значительно повышается потребность организма в гормонах коры надпочечников, поэтому в таких случаях состояние может значительно ухудшиться из-за декомпенсации надпочечниковой недостаточности — опасного для жизни нарушения работы надпочечников, при котором у организма исчерпаны возможности механизмов приспособления. Обращают на себя внимание необычно быстрая утомляемость и чрезмерная усталость, головокружение, очень низкое артериальное давление, тяга к солёной пище, плохой аппетит, тошнота, рвота, понос (диарея), боли в животе, мышечная слабость, похудание без видимых причин, снижение настроения.
Патогенез надпочечниковой недостаточности
В результате процессов, разрушающих кору надпочечников, нарушается образование глюкокортикоидов, минералокортикоидов и андрогенов, что постепенно приводит к дефициту гормонов и появлению симптомов заболевания [12].
Глюко- и минералокортикоиды участвуют в белковом, углеводном, жировом и водно-электролитном обмене. Поэтому при их нехватке данные процессы нарушаются и снижается артериальное давление.
Кортизол участвует в углеводном обмене, является антагонистом инсулина. При его нехватке снижается выработка гликогена в печени, а также синтез глюкозы, периферические ткани становятся более чувствительными к инсулину, снижается уровень глюкозы в крови и развивается гипогликемия [2].
Дефицит альдостерона — естественного минералокортикоида — становится причиной выраженных сердечно-сосудистых нарушений из-за снижения реабсорбции (обратного всасывания) Na+ в почках. В связи с этим уменьшается объём циркулирующей крови и снижается артериальное давление вплоть до шока. При повышении уровня калия нарушается сердечный ритм и развиваются миопатии — заболевания, проявляющиеся мышечной слабостью. При снижении реабсорбции Na+ в кишечнике возникает целый каскад симптомов нарушения пищеварения, таких как боли в животе, нарушение всасывания.
Дефицит андрогенов, которые вырабатывают надпочечники, усиливает процессы распада сложных веществ в организме и повышает уровень остаточного азота.
При первичном гипокортицизме из-за низкого уровня кортизола повышается уровень кортикотропин-рилизинг-гормона, АКТГ и других производных проопиомеланокортина, которые влияют на работу гипофиза. В свою очередь высокие уровни АКТГ, альфа-МСГ и гамма-МСГ (меланоцитстимулирующего гормона), воздействуя на меланокартиновый рецептор меланоцитов (пигментных клеток), усиливают выработку меланина, что проявляется потемнением участков кожи и слизистой [2].
Отличия центральных форм гипокортицизма от первичного:
- отсутствие минералкортикоидной недостаточности, т. к. регуляция выработки альдостерона находится под контролем ренин-ангиотензиновой системы, регулирующией артериальное давление, и лишь в малой степени зависит от АКТГ;
- отсутствие гиперпигментации из-за сниженного уровня АКТГ и других производных проопиомеланокортина [2][13].
Классификация и стадии развития надпочечниковой недостаточности
В зависимости от уровня поражения гипоталамо-гипофизарно-надпочечниковой системы различают три вида надпочечниковой недостаточности:
- первичная — связана с поражением коры надпочечников;
- вторичная — вызвана снижением выработки гипофизом гормона АКТГ;
- третичная — связана с нарушением выработки кортикотропин-рилизинг-гормона или других факторов, которые стимулируют синтез АКТГ.
По клиническому течению выделяют два вида надпочечниковой недостаточности:
- Острая недостаточность — развивается остро, например, в случае двустороннего кровоизлияния в надпочечники при сепсисе, тяжёлых травмах, геморрагическом шоке, молниеносной форме печёночной недостаточности или терминальной (завершающей) стадии хронической печёночной недостаточности.
- Хроническая недостаточность. Аддисонический криз является осложнением хронического течения болезни [4].
В зависимости от эффективности лечения хроническая надпочечниковая недостаточность подразделяется на три фазы: декомпенсация, субкомпенсация и компенсация (от лат. compensatio — “возмещение”) [1].
При заместительной гормонотерапии первичного хронического гипокортицизма лечащий врач подбирает своему пациенту дозу глюкокортикоидов для возмещения недостающих гормонов, причём важно, чтобы в итоге уровень гормонов был строго в норме — не меньше и не больше.
Если лекарства полностью возмещают дефицит и не дают избытка гормонов в организме, то пациент чувствует себя гораздо лучше. Это означает, что заболевание не излечено раз и навсегда, так как оно хроническое, но находится в фазе компенсации.
При стрессах или острых заболеваниях, т. е. в ситуациях повышенной потребности в глюкокортикоидах, подобранной дозы может не хватить. Так как надёжных лабораторных критериев эффективности лечения нет [5], лечащий врач обычно рекомендует своему пациенту самостоятельно контролировать артериальное давление, обращать особое внимание на самочувствие и наличие таких симптомов, как слабость, необоснованная утомляемость, тошнота, головокружение, снижение давления, обморочные состояния, боли в животе. Появление вышеуказанных симптомов может сигнализировать о переходе заболевания из фазы компенсации в фазу субкомпенсации (незначительной, только начинающейся нехватки гормонов) или декомпенсации (выраженного дефицита глюкокортикоидов), которая опасна развитием аддисонического криза.
Осложнения надпочечниковой недостаточности
Если своевременно не поставить диагноз и не провести лечение, то у человека с хроническим гипокортицизмом может развиться аддисонический криз, который проявит себя в стрессовой ситуации [1][2][4][6].
Аддисонический криз — это состояние, угрожающее жизни и развивающееся из-за быстрого или резкого снижения функциональных резервов коры надпочечников, снижения выработки глюкокортикоидов и минералокортикоидов [4].
Первыми симптомами криза и острой недостаточности в целом являются чувство тошноты, рвота, понос, боли в животе, низкое артериальное давление, резкая слабость, головокружение, обмороки и судороги. Довольно быстро развивается обезвоживание и шок, который приводит к нарушению жизненно важных функций сердечно-сосудистой, дыхательной и нервной систем [1][2][4][5][6][8].

Специфических симптомов у острой недостаточности нет [4][5][8]. Она маскируется под другие заболевания:
- кишечную инфекцию;
- острое хирургическое заболевание органов брюшной полости (боль в животе);
- острую сердечно-сосудистую недостаточность (артериальная гипотензия, коллапс, тахикардия) [12];
- поражение центральной нервной системы (судороги, менингеальный синдром, очаговая неврологическая симптоматика, бред, галлюцинации, нарушение сознания).
Сольтеряющие кризы могут развиться и у пациентов с уже установленным диагнозом недостаточности коры надпочечников несмотря на лечение глюкокортикоидами и минералокортикоидами. Всё дело в том, что при появлении любого острого состояния (травмы, инфекции, инфаркта миокарда и др.), эмоциональном стрессе, операции или приёме лекарств, ускоряющих метаболизм кортизола (L-тироксин, барбитураты) [2][5], необходимо увеличить дозу глюкокортикоидов. Если этого не сделать, вероятно развитие криза.
Пациент должен регулярно принимать адекватные дозы глюко- и минералокортикоидных препаратов по назначению врача, а также самостоятельно увеличивать их дозировки при любых стрессах. В случае ухудшения самочувствия нужно обязательно вызвать бригаду скорой помощи и перейти на внутримышечное или внутривенное введение глюкокортикоидов в стационаре [2][4][5][7].
Диагностика надпочечниковой недостаточности
Диагноз гипокортицизма ставится на основании симптомов, истории болезни, исследования работы коры надпочечников и состояния других эндокринных желёз [1].
Часто при постепенном ухудшении работы надпочечников истинный диагноз долгое время остаётся неясным. Насторожить пациента и врача в плане гипокортицизма может сочетание артериальной гипотензии с потемнением участков кожи и слизистой, повышенной тягой к солёной пище, высокому уровню калия в крови, снижению концентрации ионов Na+ и глюкозы в крови [5]. Поэтому стоит исследовать содержание натрия, калия, глюкозы в сыворотке крови, а также альдостерона и ренина в плазме крови [9].
На недостаточность надпочечниковых гормонов указывает повышенный уровень гормона АКТГ в крови, низкий уровень кортизола в крови и суточной моче [1][2][8][9]. О первичной хронической недостаточности будет свидетельствовать высокий уровень АКТГ, а при вторичной — низкий [1][2][8][9][13].
Иногда при частичном поражении надпочечников эти показатели остаются в пределах нормы. Чтобы получить более надёжный результат, исследовать функцию коры надпочечников лучше с помощью стимулирующих тестов. Данный этап необходим, если по результатам клинико-лабораторного обследования не удалось однозначно подтвердить наличие надпочечниковой недостаточности.
Оптимальным методом диагностики при первичной недостаточности является стимуляционный тест с АКТГ короткого действия. Он проводится в условиях специализированного стационара [1][2][5][8][9].
Туберкулёз надпочечников диагностируют при наличии очагов туберкулёзного процесса или кальцинатов в надпочечниках [1]. Обследование проводит врач-фтизиатр.
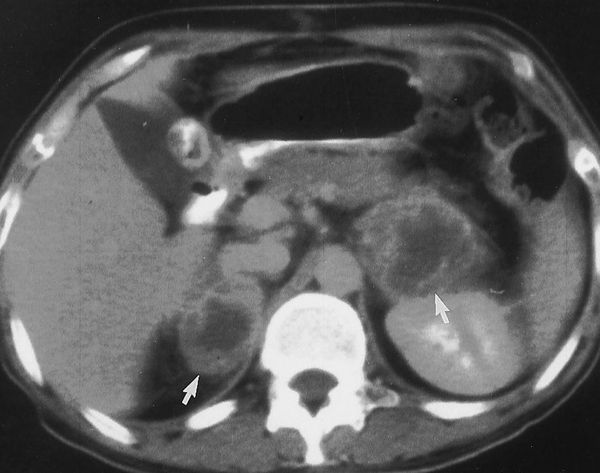
На аутоиммунное поражение надпочечников указывают органоспецифические аутоантитела, присутствующие в сыворотке крови [9][12].
Для выяснения причины вторичного гипокортицизма необходимо офтальмологическое обследование (осмотр глазного дна, исследование полей зрения) и проведение МРТ головного мозга, чтобы исключить наличие опухоли в гипофизе или гипоталамусе [1][2][8].
Лечение надпочечниковой недостаточности
Лечение надпочечниковой недостаточности жизненно необходимо. Оно направлено на ликвидацию процесса, который вызвал поражение надпочечников, и на замещение дефицита гормонов и электролитов.
При туберкулёзе надпочечников фтизиатр назначает противотуберкулёзные препараты. При лекарственном гипокортицизме врач уменьшает дозу препарата, вызвавшего надпочечниковую недостаточность. При опухолях гипофиза и гипоталамуса, сопровождающихся гипокортицизмом, рекомендуется оперативное лечение, облучение или комбинация этих способов. Однако операция не устраняет дефицит надпочечниковых гормонов: пациенту будет назначена заместительная гормонотерапия [1][2][3][4][6][8].
Заболеваниями надпочечников занимается врач-эндокринолог. Перед визитом к доктору рекомендуется всегда составлять список вопросов, которые появились после предыдущей встречи: какую дозу препарата нужно принимать, если состояние ухудшилось; как изменение образа жизни и графика работы может повлиять на состояние здоровья и т. д. [7].
К препаратам, которые заменяют кортизол, относятся гидрокортизон (кортеф), кортизона ацетат и преднизолон. Дефицит альдостерона могут возместить флудрокортизон (кортинефф). Эти препараты продолжают действовать в организме в течение 6-12 часов, поэтому необходимо принимать их несколько раз в день только по назначению врача [7]. Но непосредственно перед сном гидрокортизон лучше не употреблять, так как он может вызвать бессонницу [12].
Все перечисленные препаратывсегда нужно принимать строго в определённое время. Пропуск приёма лекарств может быть очень опасен. Если по какой-то причине приём был пропущен, обязательно нужно принять ту же дозу препарата позже или увеличить дозу вдвое.
Иногда дозу гидрокортизона (кортефа) нужно временно увеличивать в 2-3 раза, постепенно возвращаясь к прежней дозе в течение 1-3 дней [7]. Это следует делать в таких случаях:
- при ОРЗ, повышении температуры до 38 °С и больше, ухудшении общего самочувствия, пищевом отравлении и др.;
- при серьёзном стрессе — во время экзаменов, после сильного эмоционального потрясения;
- при ощущении слабости, упадке сил больше, чем обычно.
Если пациенту с недостаточностью предстоит операция, то нужно обязательно обсудить с лечащим врачом изменение дозы: она будет зависеть от сложности вмешательства.
Эффективность заместительной гормонотерапии лечащий врач оценивает по исчезновению симптомов гипокортицизма: слабости, немотивированной утомляемости, тошноты, артериальной гипотензии. Надёжных лабораторных критериев подтверждения эффективности лечения нет [5].
Прогноз. Профилактика
При своевременной диагностике заболевания и адекватном лечении прогноз для жизни благоприятный.
Заместительная гормонотерапия первичной надпочечниковой недостаточности подразумевает длительный, практически всегда пожизненный приём глюкокортикоидов для возмещения недостатка собственных гормонов, так как это заболевание хроническое [7].
Пациент с этой болезнью может делать всё: учиться, работать, заниматься спортом, иметь семью, как и все здоровые люди. Для этого нужно соблюдать простые правила:
- Ежедневно принимать лекарства в определённое время.
- Не пропускать приём лекарств — это опасно для жизни.
- Всегда иметь запас необходимых препаратов минимум на месяц вперёд.
- Контролировать своё самочувствие [7].
Эксперт по лечению патологии надпочечников, доктор медицинских наук Елизавета Михайловна Орлова разработала незаменимую памятку для пациентов [7], которая поможет не допустить развитие острой недостаточности:
1. Важно всегда иметь при себе информационную карточку. В ней должно быть указано следующее: “У меня надпочечниковая недостаточность. Если я без сознания или у меня судороги, рвота, бред, мне нужно СРОЧНО сделать инъекцию гидрокортизона 100 мг внутримышечно или внутривенно. Промедление опасно для жизни”. Также в карточке нужно указать телефон, по которому можно связать с родственниками или лечащим врачом. Эта информация крайне важна для людей или врачей, которые будут помогать в экстренной ситуации.
2. Важно всегда и везде (дома, в школе, в машине, на работе, в командировке, в отпуске) брать с собой набор для экстренной помощи: ампулу с гидрокортизоном (солу-кортеф); шприц для внутримышечных инъекций объёмом 2 мл (инсулиновые шприцы не подходят); спиртовую салфетку; пластырь. При резком ухудшении состояния — сильной слабости, тошноте, обмороке и т. д. — необходимо вызывать скорую помощь, а до её приезда — внутримышечно ввести гидрокортизон (50-100 мг для детей старше пяти лет и взрослых, 50 мг детям до пяти лет). Чем быстрее будет сделана инъекция, тем лучше. Её может сделать как сам пациент, так и любой человек, находящийся рядом [7].
Дисфункция – это как предболезнь. Заболевание еще не развилось, а жалобы есть, но они стертые, поэтому человеку плохо, но он не может понять, что с ним и с каким органом это состояние связать.
В современном обществе формируется неправильная тенденция социального поведения. Тебя постоянно подгоняют “еще, еще……. больше работай, будь успешным, делай карьеру, но не забудь про семью, роди 2-3 детей (надо поднимать демографию страны), имей хобби, выучи языки, имей 2 образования, занимайся спортом, путешествуй, не забывай посещать театр (для кого-то ночной клуб, дискотеку), води машину и т.д.”
И как, скажите мне, человеку выдержать такой прессинг? Ни малейшего времени на передышку, на созерцание…. Резервы организма ИМЕЮТ ПРЕДЕЛ, и у каждого свой срок “до срыва”. И этим пределом часто является истощение функции надпочечников, одного из важнейших эндокринных органов!!!
Какими же симптомами дисфункция надпочечников может выражаться: (симптомы могут быть разной степени выраженности от минимальных до максимальных)
- Затяжная слабость разной степени выраженности после стресса или напряжения.
- Вы замечаете, что легко устаете при этом быстро снижается настроение.
- Ощущается сильная потребность в соленой пище (очень характерный симптом).
- Чувствительность к небольшим изменениям погоды.
- Вы испытываете головокружение, когда встаете из положения лежа.
- Темные или синие круги вокруг глаз.
- Приступы тошноты и/или рвоты.
- Легко простужаетесь или подхватываете инфекции.
- Раны и порезы заживают медленно.
- Ощущается болезненность во всем теле или отдельных его частях, некоторые части тела гиперчувствительны к прикосновениям, теплым или болезненным.
- Чувствуете одутловатость во всем теле.
- Кожа равномерно коричневеет/изменяет цвет без воздействия солнца или от принятия пищи, содержащей большое количество каротина (например, при употреблении большого количества моркови или сока).
Наличие трех жалоб, помеченных восклицательным знаком – повод пройти обследование .
Как проверить работу надпочечников?
До 2015 года основным способом были: анализ крови на кортизол, АКТГ по часам 8:00- 24:00 (или еще промежуточно 13:00) и сбор суточной мочи на кортизол, кровь на ДГА-С. Это было крайне неудобно. Ни одна лаборатория, кроме расположенных в стационаре, кортизол в 24:00 не брала. А без этого показателя оценить функцию надпочечников правильно не возможно. Собирать суточную мочу не все соглашались, очень трудоемко и может быть не так достоверно.
С 2015-2016 года появился метод оценки кортизола слюны.
Собирается суточный профиль слюны на кортизол по 4 точкам 8:00- 13:00 и 17:00- 24:00.
Некоторые лаборатории пошли еще дальше – стали определять ДГА-С слюны и оценили соотношение этих параметров, к каким выводам они пришли…..
Ниже привожу материал лаборатории «CHROMOLAB» по исследованию состояния надпочечников и его интерпретации.
“Организм человека постоянно подвергается воздействию различных факторов внешней и внутренней среды. Это могут быть абиотические факторы, такие как холод, жара, атмосферное давление, влажность, недостаток кислорода. Избыток или дефицит поступающих в организм веществ (белков, углеводов, липидов), недостаток витаминов и микроэлементов, вирусная или микробная инфекция, токсины также оказывают определенное влияние. Негативные последствия имеют вредные привычки, физическая перегрузка, переедание, гиподинамия, нарушение ритма сна и бодрствования. Кроме того, к серьезным стрессорам относят техногенные и психологические воздействия: переизбыток компьютерной и телевизионной информации, монотонный труд, конфликты, чрезмерную рабочую нагрузку, эмоциональное истощение, завышенный уровень ответственности, общую неудовлетворенность и прочее. Все эти и многие другие причины ведут к постоянному напряжению физиологических резервов организма, который вынужден приспосабливаться (адаптироваться) к этим факторам или защищаться. Если воздействия носят интенсивный, внезапный или незнакомый («новый») характер, то организм отвечает на них универсальной (в формате «скорой помощи») физиологической реакцией, называемой СТРЕССОМ (стрессорной реакцией). Стрессорная реакция не связана с положительным или отрицательным восприятием внешних раздражителей, с которыми сталкивается человек. Она необходима для скорейшей адаптации организма с целью его защиты от гибели. Стресс – это защитная реакция организма. Однако длительная стрессорная реакция приводит к избыточному нерегулируемому ответу организма на повреждающий фактор и обратному эффекту. Вместо защитных процессов активируются деструктивные, что может стать пусковым механизмом для развития патологических состояний: сахарного диабета, тромбозов, инсультов, инфарктов, аритмии, бесплодия, эректильной дисфункции, аллергии, онкологических заболеваний, иммунодефицитов, ранней менопаузы, остеопороза, гипотиреоза, бессонницы, депрессии, ожирения, анорексии и многого другого. Стресс инициирует различные патологические состояния, и это зависит от провоцирующих факторов внешней и внутренней среды.”
Стадийность стрессорных реакций. Выделяют три стадии стресса (согласно Г. Селье):
- Тревога: стадия мобилизации адаптационных возможностей в ответ на действие повреждающих факторов внешней или внутренней среды.
- Сопротивление: стадия повышенной резистентности к повреждающим факторам внешней или внутренней среды.
На стадии сопротивления усиливаются функционирование органов и их систем и интенсивность обмена веществ, отмечается изменение уровня гормонов в оси гипоталамус-гипофиз-кора надпочечников. В основе указанных изменений лежит гипертрофия или гиперплазия структурных элементов надпочечников. - Истощение: стадия ослабления и неспособности защищать организм от повреждающих факторов внешней или внутренней среды. Данная стадия приводит к патологическим изменениям в организме.
Стадия истощения может быть причиной нарушения механизмов нервной и гуморальной регуляции. Доминируют катаболические (разрушительные) процессы в тканях и органах. Снижается общая резистентность и приспособляемость организма, нарушается его жизнедеятельность.
Глубокое понимание механизмов регуляции стресса стало возможным благодаря исследованию процессов синтеза, обмена и метаболизма стероидных гормонов коры надпочечников: кортизола и дегидроэпиандростерона (ДГЭА), которые регулируют реализацию стрессорной реакции.
Согласно современным исследованиям, физиологический смысл этого феномена заключается в том, что ДГЭА – это мощный естественный антиглюкокортикоид, противостоящий кортизолу, уровень которого резко повышается при любом стрессе. Известно, что отношение ДГЭА к кортизолу следует рассматривать как ключевой маркер устойчивости организма к любому стрессу, для обеспечения которой в целях адекватной защиты в организме всегда должен превалировать уровень ДГЭА.
Оценку суточного ритма секреции кортизола по его концентрации в слюне (4-кратное определение в течение дня в разных порциях слюны) применяют для отличия стрессорной реакции от иных патологических состояний, связанных с дисфункцией секреции стероидных гормонов.
Оценка проводится только врачом.
Известно, что уровень кортизола – величина непостоянная, и он подвержен колебаниям в течение суток.
С 7 до 9 часов утра концентрация кортизола максимальна, в связи с чем утренний уровень этого гормона считается хорошим индикатором для определения функционального состояния надпочечников.
С 11 часов утра до 13 часов дня концентрация кортизола возвращается к среднему значению, что служит показателем адаптивной функции надпочечников.
С 15 до 17 часов дня уровень кортизола постепенно опускается.
С 22 часов вечера до полуночи концентрация гормона находится на самом низком уровне, что отражает нормальную надпочечниковую функцию.
Оценивают так же соотношение суммарного ДГЭА к суммарному кортизолу в порциях слюны – это индекс стрессоустойчивости (он может находиться в разных стадиях, РД – референсный диапазон, С – диапазон истощения, А1-А2-….. А5 -разные стадии адаптации к стрессу, В- выше референсоного диапазона – повышенная стрессоустойчивость (кому -то повезло:))
Такое развернутое исследование надпочечников поможет определиться с диагнозом, нет ли здесь дебюта надпочечниковой недостаточности или это просто дисфункция и определиться с лечебной тактикой. Ведь кому-то надо будет отдохнуть и правильно питаться. А кому-то понадобится подобрать препараты гормонов надпочечников сроком от 1,5-3-х месяцев до пожизненной терапии при выявленной надпочечниковой недостаточности. Радует то, что надпочечниковая недостаточность встречается очень редко.
НО очень часто встречается дисфункция.
Ниже привожу фото результатов женщины с дисфункцией надпочечников и при этом адекватной адаптацией к стрессу (примерно 2 стадия Г Селье). Эту ситуацию можно исправить изменением образа жизни … но если надо быстрее, можно “немного помочь препаратами”.
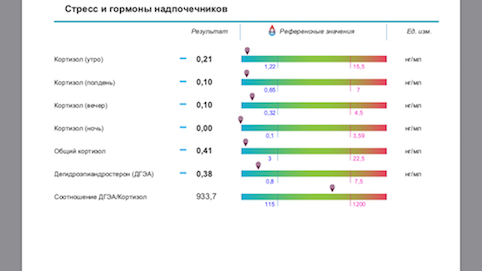
Особенную благодарность в идее составления этой статьи выражаю своему учителю Гострому Андрею Владимировичу.
