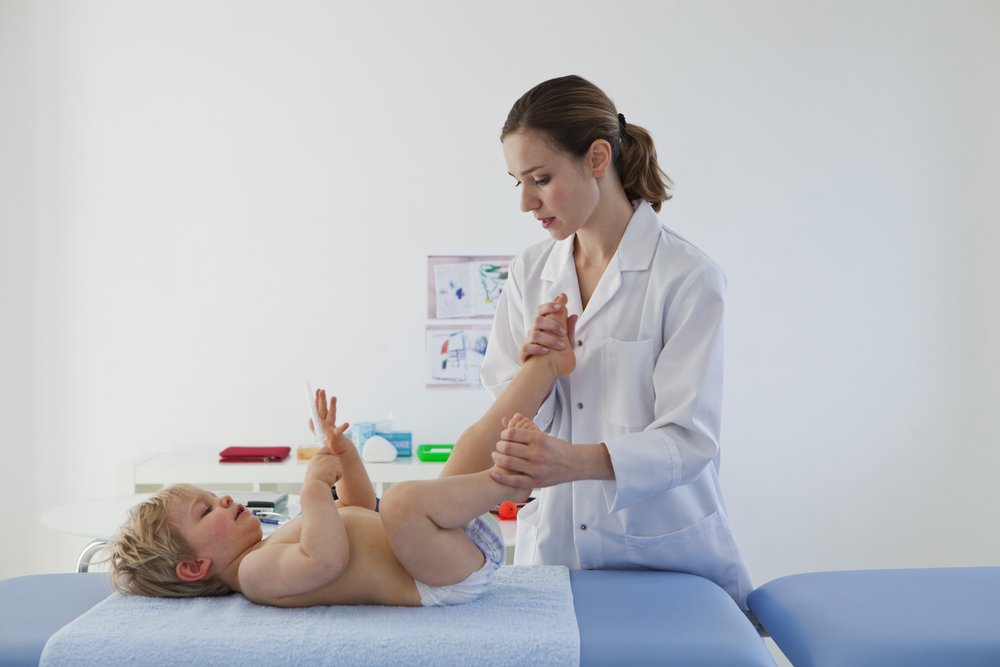
Вальгусная деформация стопы у детей
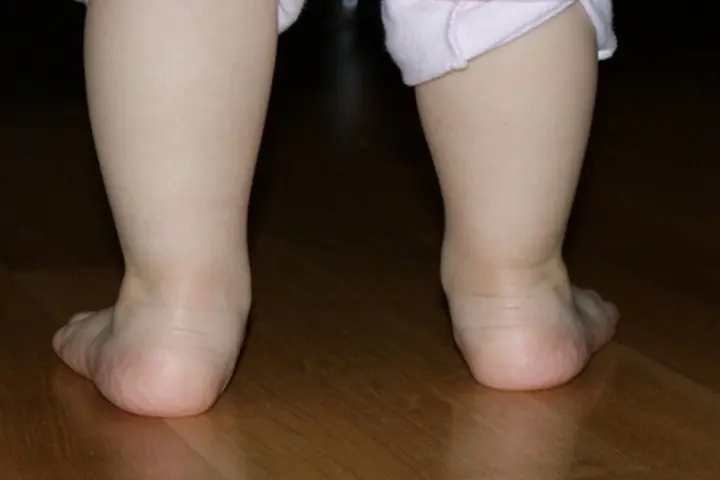
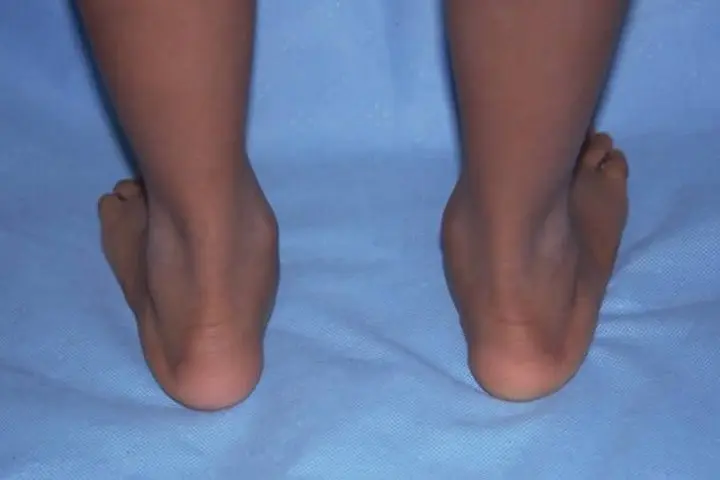
Вальгусная деформация стопы у детей – дефект, характеризующийся снижением высоты сводов стопы и Х-образным искривлением ее оси. При вальгусной деформации отмечается разворот пальцев и пятки наружу, опущение среднего отдела стопы, неуклюжесть походки, повышенная утомляемость и боль в ногах. Диагностика вальгусной деформации проводится детским ортопедом на основании внешнего осмотра, рентгенографии стоп в 3-х проекциях, плантографии, подометрии. Лечение проводится с помощью ЛФК, массажа, ношения ортопедической обуви, наложения ортопедических шин; при неэффективности – выполняется хирургическое вмешательство.
Общие сведения
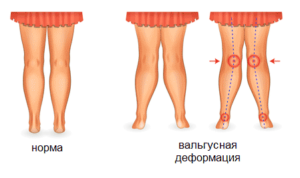
Под вальгусной деформацией понимают такую деформацию стопы у детей, при котором при тугом сжатии и выпрямлении коленей, расстояние между внутренними краями лодыжек составляет более 4-5 см. При этом пальцы и пятка отклоняются к внешней стороне, а внутренние своды стоп «заваливаются» внутрь. Такая кривизна ног называется Х-образной, в отличие от варусной (О-образной) деформации стоп. Если вальгусная деформация сопровождается снижением высоты сводов стопы, говорят о плоско-вальгусной деформации стопы. Именно эта форма патологии чаще всего встречается в детской травматологии и ортопедии.
Вальгусная деформация стопы у детей
Причины
Вальгусная деформация стопы у ребенка может быть врожденной или приобретенной. В первом случае определяющими являются внутриутробные нарушения формы и расположения костей стопы, а деформация стоп диагностируется уже в первые месяцы жизни ребенка. К наиболее тяжелым истинно врожденным деформациям стопы относится «стопа-качалка» или «вертикальный таран».
Приобретенная вальгусная деформация связана с несовершенством сухожильно-связочного аппарата и отклонениями в развитии опорно-двигательной системы ребенка. Такие отклонения обычно выявляются к 10-12 месяцам, при попытках ребенка сделать первые самостоятельные шаги. Вальгусная деформация чаще формируется у ослабленных детей с мышечной гипотонией. Причины последней могут крыться в недоношенности ребенка, внутриутробной гипотрофии, врожденной слабости соединительной ткани, частых заболеваниях детей раннего возраста ОРВИ, бронхитами, пневмониями.
Особая роль в ослаблении связочно-мышечного и костного аппарата стопы принадлежит рахиту. Нарушение статико-динамических взаимоотношений в нижних конечностях вторично развивается у детей на фоне нейромышечных заболеваний: полинейропатии, ДЦП, миодистрофии, полиомиелита. Деформация стопы может быть следствием ожирения и чрезмерных нагрузок на стопу из-за избыточной массы тела.
Иногда деформация стопы развивается после травм связок, мышц, костей голени и стопы и длительного пребывания конечности в гипсе. В более редких случаях вальгусная деформация стопы возникает у детей с дисплазией и врожденным вывихом бедра. Причинами вальгусной деформации у ребенка могут выступать ранняя постановка ребенка на ножки, неправильный подбор обуви (слишком мягкой и плохо фиксирующей стопу).
При слабости мышечного тонуса под тяжестью веса ребенка свод стопы уплощается, большеберцовые мышцы, а также мышцы и связки пальцев стопы ослабляются и растягиваются и не могут удержать стопу в оптимальном положении. При вальгусной деформации происходит смещение голеностопного сустава внутрь, а пятки и пальцев – кнаружи.
Симптомы
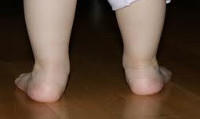
В большинстве случаев первые признаки деформации стопы у ребенка родители замечают ближе к 1 году, вскоре после того, как ребенок сделал первые шаги. При этом обращает внимание, что при ходьбе малыш наступает не на всю стопу, а на ее внутренний край.
С течением времени стопа приобретает Х-образную форму, походка становится неуклюжей, неуверенной, шаркающей; дети быстро устают при игре со сверстниками, жалуются на боли в нижних конечностях и позвоночнике. К вечеру стопа ребенка опухает, возможны судороги в икроножных мышцах. При осмотре обуви ребенка заметно ее неравномерное снашивание – обувь стаптывается по внутренней стороне подошвы.
Диагностика
Вальгусная деформация стопы у ребенка может быть заподозрена педиатром, однако окончательно судить о наличии патологии и степени ее выраженности позволяет только осмотр ребенка детским травматологом-ортопедом и специальное обследование. При осмотре ребенка обращает внимание отклонение пальцев и пятки кнаружи, сглаживание сводов и смещение внутренней части стопы – внутрь.
Для окончательного решения вопросов диагностики у ребенка вальгусной деформации стопы проводится рентгенография стоп, компьютерная плантография и подометрия. На рентгенограммах стоп, выполненных в 3-х проекциях, удается увидеть изменение положения стоп относительно друг друга. Компьютерная плантография позволяет рассчитать различные морфологические параметры стопы. С помощью подометрии оценивается распределение нагрузки на разные отделы стопы. Компьютерная подометрия позволяет выявить изменения, когда клинические признаки вальгусной деформации стопы у детей еще не проявились. В ряде случаев с уточняющей целью может потребоваться проведение УЗИ суставов.
Для исключения патологии центральной и периферической нервной системы дети должны быть осмотрены детским неврологом.
Лечение
Целью лечения вальгусной деформации стопы у детей служит восстановление ее нормальной формы и функции, укрепление мышечного и связочного аппарата.
При врожденной вальгусной деформации может понадобиться иммобилизация конечностей с помощью гипсовых повязок. Подбор и моделирование повязки осуществляется детским ортопедом с учетом типа деформации и градуса отклонения от нормы.
На следующем этапе (а в случае приобретенной вальгусной деформации стопы – с самого начала) рекомендуется проведение ножных ванн, курсов массажа (пояснично-крестцовой области, суставов ног, стоп), парафинотерапии, озокеритовых и грязевых аппликаций, электрофореза, диадинамотерапии, магнитотерапии, электростимуляции мышц голени и стопы, ИРТ. Полезны занятия лечебным плаванием и ЛФК.
Дети с вальгусной деформацией стоп нуждаются в подборе индивидуальных функциональных стелек или специальной ортопедической обуви с жесткой боковой фиксацией стопы и пятки, супинатором.
К оперативному лечению прибегают относительно редко (примерно в 7% случаев). Способ коррекции вальгусной деформации стоп определяется индивидуально с учетом особенностей и выраженности патологии. Наибольшее распространение в детской травматологии ортопедии получили методы пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы с удлинением ахиллова сухожилия; артродез таранно-ладьевидного сустава, наложения аппарата внешней фиксации и др.
Прогноз
Вальгусная деформация стопы у детей может достигать тяжелых степеней, являясь не только выраженным косметическим дефектом, но и вызывая функциональные нарушения конечности, вплоть до инвалидизации в молодом трудоспособном возрасте. В случае невысокой степени деформации и своевременного лечения возможно полное восстановление функции стопы.
Профилактика
Во избежание развития вальгусной деформации стопы у детей следует исключить нагрузку на нижние конечности ребенка до 7-8 месяцев. Необходимо придерживаться рационального режима, включающего закаливание, гимнастику, профилактический массаж, полноценное питание, достаточный сон и прогулки. Важное значение имеет предупреждение рахита, прием витамина D и микроэлементов.
В обязательном порядке следует регулярно посещать педиатра, а также профилактические осмотры, осуществляемые специалистами разного профиля (в т. ч. детским хирургом и ортопедом). Необходимо уделять серьезное внимание правильному подбору обуви для ребенка: она должна быть по размеру (не мала и не велика); изготовлена из качественных натуральных материалов; иметь плотный супинатор, жесткие заднюю и боковую части.
Вальгусная деформация стопы у детей – лечение в Москве
Деформация стопы – это патологические изменения, которые затрагивают кости, суставы, сухожилия, нервы, мышцы. Отклонение встречается примерно у 30 % детей. При легкой степени нарушения слабовыраженны и, как правило, не причиняют ребенку особых неудобств.
Но, если вовремя не начать коррекцию положения стопы, есть риск, что состояние усугубится. В тяжелых случаях возможно нарушение походки, иннервации, кровообращения, ограничение подвижности в стопе, боли при ходьбе. В зависимости от типа деформации внешне это выглядит как изменение высоты сводов, длины, ширины, угла разворота стопы.
Виды деформации стопы у ребенка, причины, проявления и методы лечения
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Виды
К распространенным видам деформации стопы у детей относятся плоскостопие, вальгусная, варусная деформации. Гораздо реже встречаются: косолапость, полая, конская, пяточная стопа.
Подробнее каждый из видов описан ниже.
Плоскостопие
Плоскостопие – самый частый тип деформации стопы у детей, который состоит в уплощении сводов. Чем менее развиты своды, тем хуже они выполняют функцию амортизации или смягчения ударной нагрузки. Происходит это чаще всего из-за ослабления мышц, связок, участвующих в поддержке сводов. Снижение их тонуса приводит к тому, что они не удерживают в правильном положении суставы и кости.
В зависимости от того, какой свод уплощен, плоскостопие бывает:
- Продольное. Происходит опускание продольного свода, стопа увеличивается в длину, стремится всей поверхностью прикоснуться к опоре. По высоте продольного свода выделяют 3 степени плоскостопия: 1 степень – высота свода 20 – 30 мм, 2 степень – 15 – 20 мм, 3 степень – менее 15 мм;
- Поперечное. Происходит опускание поперечного свода, стопа становится шире, короче. Большой палец отклоняется наружу. В зависимости от величины угла между большим пальцем и основанием среднего выделяют 3 степени: 1 степень – угол 20 – 25 °, 2 степень – угол 25 – 35 °, 3 степень – угол более 35 °;
- комбинированное или продольно-поперечное, Так называют случаи, когда у ребенка одновременно имеется и продольное, и поперечное плоскостопие.
Чаще всего у детей встречается продольное плоскостопие.
Как выглядит отпечаток стопы при плоскостопии в зависимости от степени тяжести, смотрите на фото:
Заподозрить уплощение сводов стопы родители могут по следующим признакам:
- жалобы ребенка на усталость ног;
- нежелание долго ходить, малыш просится на руки или в коляску уже после получасовой прогулки;
- жалобы на боль при легких нажатиях пальцами с внутренней части стопы;
До 3 лет плоскостопие не повод для беспокойства. Оно физиологическое, обусловлено наличием толстой жировой подушечки на стопах, неокрепшими мышцами и связками, еще не способными выдерживать вес ребенка. Со временем оно исчезает само по себе.
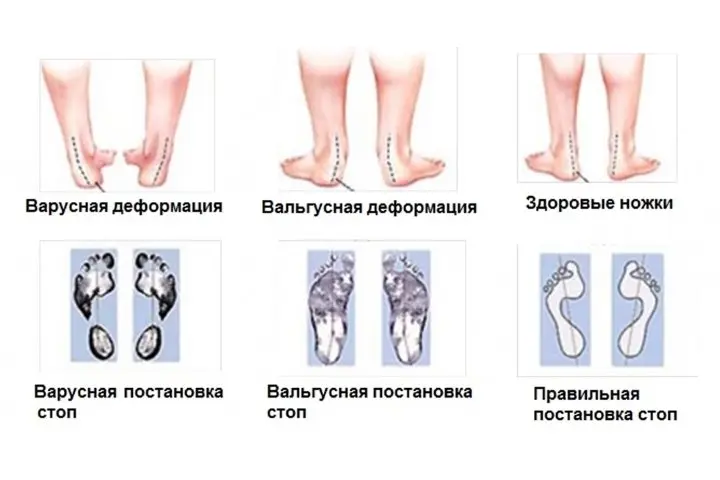
Вальгусная и варусная деформация
Вальгусная деформация стопы составляет в среднем 60 % всех ортопедических отклонений у ребенка. Чаще всего встречается у детей старше 5 лет. В редких случаях вальгусная деформация относится к врожденной патологии, связанной с неправильным (вертикальным) расположением таранной кости.
При таком типе деформации происходит:
- искривление вертикальной оси стоп;
- пятки и фаланги пальцев отклоняются наружу;
- основная опора идет на внутренний край подошвы;
- голеностоп смещается внутрь;
- свод стопы становится более плоским.
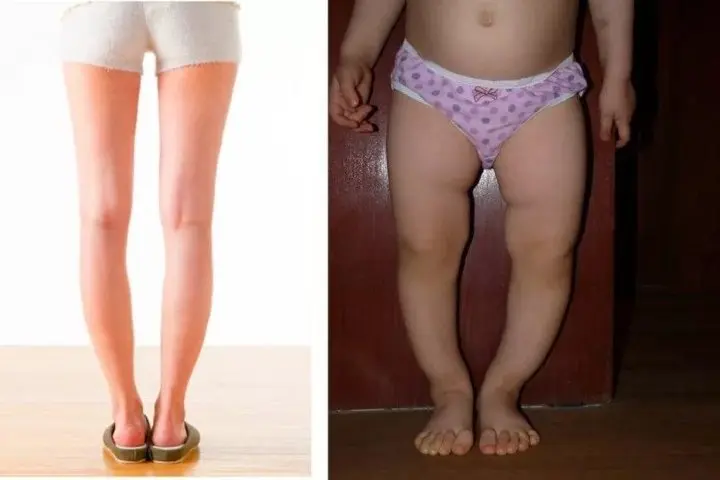
Такие изменения обычно сразу заметны. Родители обращают внимание, что с ножками ребенка, что-то не так. Расстояние между лодыжками увеличивается, а между коленями уменьшается. Постановка ног становится X-образной.
Определить вальгус можно, если при плотно прижатых выпрямленных ногах измерить расстояние между лодыжками. Если оно составляет 5 см или больше, значит, деформация есть. К характерным признакам отклонения относится стаптывание обуви с внутреннего края.
Если вальгусная деформация сочетается с плоскостопием, то такое нарушение строения стопы у ребенка называется плоско-вальгусным. Около 18 % всех форм плоскостопия у детей сопровождается таким отклонением.
При варусной деформации стоп наблюдаются противоположные вальгусной внешние изменения:
- пятки отклоняются от вертикальной оси вовнутрь;
- основная опора идет на внешний край ступни;
- расстояние между лодыжками уменьшено;
- колени разведены в стороны;
- O-образная постановка ног;
- обувь больше стаптывается с внешнего края.
Варусная деформация развивается медленно. Ее вызывают врожденные аномалии строения костей, патологии суставов, эндокринные расстройства, инфекции, рахит, травмы голеностопа, избыточный вес, другие факторы.
Как у детей отличаются вальгусная и варусная деформации стоп, смотрите на фото:
Косолапость
Косолапость – это тяжелый, в большинстве случаев врожденный дефект, когда стопа развернута внутрь и вниз. Она проявляется подвывихом голеностопного сустава с последующим уменьшением длины стопы. Примерно в 50 % случаев патология затрагивает обе ноги. Частота распространения – 1 случай на 1000 новорожденных. У мальчиков такое отклонение встречается чаще, чем у девочек.
Врожденную косолапость, как правило, обнаруживают в период внутриутробного развития во время планового УЗИ на 20-21-й неделе беременности. Но иногда диагноз ставится при рождении.
Как выглядят стопы при косолапости, смотрите на фото:
К приобретенной косолапости приводят спастические параличи, травмы ног, перенесенный полиомиелит.
Пока ребенок не начнет ходить, патология не вызывает боли или других медицинских проблем.
Но отсутствие лечения в дальнейшем приводит к серьезным последствиям:
- сильные боли при ходьбе или даже неспособность ходить;
- образование мозолей на тех участках стопы, которые выступают опорой при ходьбе;
- укорочение конечности.
Косолапость – это серьезный эстетический недостаток, который может стать причиной комплексов, страха, неуверенности ребенка в себе. Поэтому лечение врожденной косолапости надо начинать сразу, через 1 – 2 недели после рождения. В зависимости от степени тяжести патологии лечение занимает от 2 месяцев до нескольких лет.
Полая стопа
Полая стопа – это обратная форма плоскостопия, когда свод стопы не уплощен, а, наоборот, слишком изогнут. Такое состояние вызывают врожденные отклонения, болезни нервно-мышечного аппарата, травмы. К возможным причинам относится еще наследственный фактор, тогда полая форма стопы рассматривается не как патология, а как особенности конституции.
Изменения при полой стопе и при плоскостопии выглядят следующим образом:
Как при плоскостопии, при полой стопе происходит неправильное распределение нагрузки, ухудшение амортизации во время ходьбы, прыжков, бега. В вертикальном положении опора приходится на пятку и головки плюсневых костей (зона под пальцами). Средняя часть стопы не соприкасается с поверхностью, не имеет возможности делать плавный перекат с пятки на носок при шаге, что вызывает перегрузку переднего отдела стопы, усталость, боль в суставах, деформацию пальцев. Если изменение сводов с правой и левой стороны несимметрично, то это приводит к относительному укорочению одной из конечности, может вызвать протрузии, грыжи межпозвонковых дисков.
Пяточная и конская стопа
Эквинусная или конская стопа – это деформация, при которой угол между осью голени и осью пяточной кости составляет более 125 °.
При таком отклонении:
- ребенок ходит только на цыпочках;
- носок стопы направлен в пол, ребёнок не может потянуть его на себя;
- в вертикальном положении тела или ходьбе опорой выступают пальцы и суставы;
- из-за укорочения икроножной мышцы опустить ногу на пятку невозможно.
По внешнему виду стопы с такой деформацией напоминают копыта лошадей. Она бывает двусторонней и односторонней. При одностороннем варианте пораженная нога во время ходьбы поднимается выше, чем при нормальной походке.
Патология чаще приобретенная, чем врожденная. Одна из главных причин ее возникновения – повреждение седалищного нерва, вызывающее нарушение мышечного тонуса в стопе, голени. Деформация может возникнуть из-за травм мышц, разрыва сухожилий, повреждения костей, воспалительных процессов в тканях стопы.
Пяточная стопа – это нарушение строения стопы, при котором угол между осью голени и осью пяточной кости менее 90°.
Отмечается:
- чрезмерное разгибание, вальгусное (реже варусное) положение стопы;
- увеличение продольного свода, опускание бугра пяточной кости;
- укорочение стопы;
- сглаживание контуров ахиллова сухожилия.
Заболевание обусловлено поражением длинных сгибателей стопы вследствие врождённой патологии, родовых травм, неврологических нарушений, полиомиелита, травм стопы, передней части голени, паралича трехглавой мышцы голени.
Чем опасны деформации стопы?
Деформации стопы нельзя оставлять без внимания. Без лечения и коррекции со временем они приведут к нарушениям в голеностопных, коленных, тазобедренных суставах, неправильному положению таза, перегрузке отдельных мышц. Могут стать причиной преждевременного износа вышележащих суставов во взрослом возрасте, развития остеохондроза, артрозов, искривления позвоночника, нарушения осанки.
Деформации стопы отражаются на общем состоянии ребенка, вызывают боли, усталость, затрудняют ходьбу, способствуют неправильному развитию опорно-двигательного аппарата. Приводят к другим проблемам стоп: врастание ногтя, искривление пальцев, мозоли, натоптыши.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы. Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Как предупредить?
Для профилактики деформации стоп у детей врачи советуют родителям придерживаться простых рекомендаций:
- не нагружать ножки малыша раньше 7 – 8 месяцев не стоит, не пытаться насильно поставить на ножки, научить пораньше ходить. Когда ребенок будет готов, он сам это сделает;
- посоветоваться с педиатром на счет профилактики рахита, больше гулять на свежем воздухе в солнечные дни, чтобы обеспечить достаточное поступление витамина D;
- выбирать ребенку правильную обувь с жёстким высоким жестким задником, помогающим удерживать пятку на оси голени, гнущейся подошвой, супинатором;
- следить, чтобы ребенок был активным, много двигался, не набрал лишний вес;
- обеспечить полноценное питание, богатое витаминами, минералами, необходимыми для правильного развития опорно-двигательного аппарата;
- выполнять с ребенком зарядку для ног;
- проходить регулярные осмотры у ортопеда (в 1, 3, 6 месяцев, в 1 год, в 3 года, с 4 лет – раз в год), особенно если есть наследственная предрасположенность к ортопедическим болезням.
Вальгусная стопа у ребенка: как исправить?
Вальгусная деформация (вальгус) – ортопедическая патология, при которой из-за неправильного положения костей в области пятки стопы как будто «заваливаются» внутрь. Установка ног при вальгусе соответствует Х-образной форме. Если одновременно наблюдается уплощение сводов, то тогда деформация стопы у ребенка называется плоско вальгусной. Девочки страдают таким отклонением чаще, чем мальчики. Это связано с другим анатомическим строением таза. Чем он шире, тем сильнее выражено искривление ног.
- Что вызывает?
- Как обнаружить?
- Вальгусная деформация или установка?
- Виды вальгусной деформации
- Чем опасна вальгусная деформация стоп для ребенка?
- Как лечить?
- Массаж
- ЛФК
- Тейпирование
- Обувь
- Оперативное лечение
Если установка ног ребенка напоминает вам букву «Х» это необязательно означает деформацию на уровне костей и суставов, требующую серьезного лечения. Чаще речь идет просто о физиологической особенности, когда мышцы еще недостаточно развиты и не могут удерживать правильное положение стопы. Что вызывает? Болезнь бывает врожденной и приобретенной. В первой ситуации вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода, нарушения нервной системы. Патология начинается еще в период внутриутробного развития, новорожденный рождается уже с ней. К таким нарушениям относятся:
- нарушения иннервации;
- неправильное положение бедренных костей и таза, дисплазия тазобедренного сустава;
- врожденный вывих бедра;
- нарушения в пояснично-крестцовом отделе позвоночного столба;
- церебральный паралич;
- расщепление позвоночника (неполное закрытие нервной трубки в спинном мозге);
- спаечные процессы в малом тазу;
- врожденная слабость мышечно-связочного аппарата.
Родителям часто кажется, что некоторые из врожденных отклонений, никак не связаны с патологией стопы. Однако все костно-мышечные структуры в организме взаимосвязаны, поэтому причины вальгуса могут оказаться довольно неожиданными. Например, вызвать вальгус может такая родовая травма, как смещение оснований костей черепа, а именно изменение положения затылочной кости. Такая травма вызывает цепную реакцию. Неправильно становятся позвонки шейного отдела, грудного, поясничного, разворачивается крестец, тазовые кости, бедра, голени. И так деформация доходит до стоп. Точно также иногда вальгус может быть следствием такого диагноза, как кривошея. Приобретенную вальгусную постановку стоп у ребенка вызывают ошибки в развитии и функционировании опорно-двигательного аппарата, травмы, чрезмерная нагрузка на ослабленную мышечно-связочную систему. Ей способствует ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес. Не стоит торопиться учить его ходить, равняться на других детей. Гораздо полезнее для опорно-двигательного аппарата стимулировать малыша активно ползать. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Некоторые детки делают свои первые шаги в 9 месяцев, а другие в 15 ¬¬– 18 месяцев. И это все варианты нормы. Помните, что разные ходунки, прыгунки, вожжи могут принести вред, а не пользу. Перед их использованием посоветуйтесь с педиатром. Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Ухудшает ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки. Частая причина вальгусной деформации – перенесенный в младенчестве рахит. Как ни странно, но в легкой степени тяжести эта патология встречается почти у 30 % детей до 3 лет. Причиной рахита является дефицит витамина D, который приводит к нарушению усвоения кальция, недостаточной минерализации и прочности костей. Еще одна распространенная причина – неподходящая, тесная или, наоборот, слишком свободная обувь. Она приводит к неправильному распределению нагрузки на стопу во время ходьбы, формированию походки, вызывающей появление кривизны ног. Выбирайте для ребенка качественную и хорошую обувь с эластичным жестким задником, небольшим каблуком, ортопедической стелькой, из натуральных материалов. Категорически не рекомендуется отдавать малышу обувь старших братьев, сестер, племянников и т. д. Благоприятные условия для развития патологии создают:
- недоношенность;
- чрезмерная подвижность суставов;
- плоскостопие;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- ожирение;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- заболевания почек;
- генетическая предрасположенность, наличие вальгуса у родителей, бабушек, дедушек;
- эндокринные расстройства, приводящие к нарушению обмена кальция.
Как обнаружить?
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш учиться ходить, пытается делать первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах. Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа. Кроме этого, характерны такие симптомы:
- жалобы на усталость и боль в ножках;
- отсутствие интереса к ходьбе, ребенок выбирает перемещение в коляске или на руках у родителей;
- опора на внутреннюю часть стопы в положении стоя;
- Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
- стаптывание обуви с внутренней стороны.
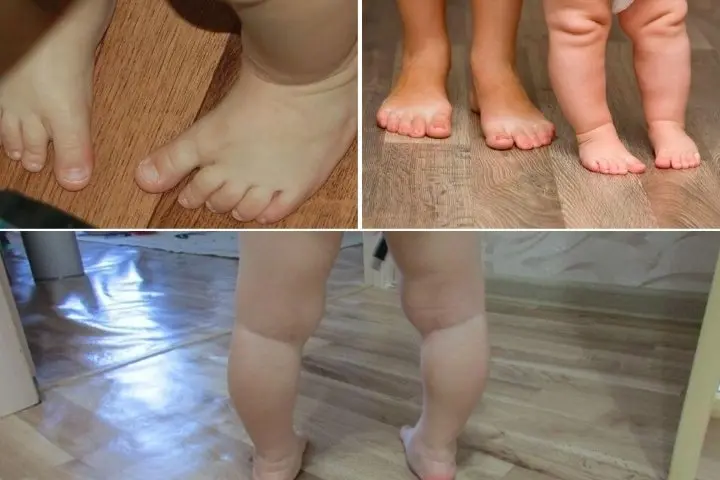
Как выглядит вальгусная стопа у ребенка, смотрите на фото ниже:
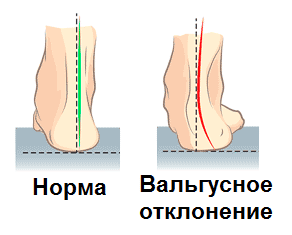
Как правило, вальгус легко заметить визуально по вывернутым наружу стопам. Основная нагрузка или вес тела при этом приходится на внутренний край стопы, изменяется походка. Ребенок может сильно шаркать ножками при ходьбе или беге. Если деформация врожденная, то она заметна практически сразу. На первом осмотре в 1 месяц детский хирург или ортопед увидит это отклонение. При слабовыраженном врожденном отклонении патологию могут обнаружить и после первого года жизни, когда малыш начнет ходить. При плосковальгусной деформации ребенок жалуется на тупую, ноющую, пульсирующая боль, судороги в стопе, усталость в ногах, боль в пояснице. Он будет избегать нагрузок, подвижных игр, комфортнее чувствовать себя в обуви большего размера. Вальгус – это не только эстетическая, но и медицинская проблема. Ребенок быстро утомляется при передвижении, иногда даже испытывает боль во время ходьбы или после нее. Вальгусная деформация или установка? Если родители замечают, что у ребенка ножки в положении стоя напоминают букву X, то они сразу идут в интернет и после просмотра нескольких сайтов выбирают диагноз – вальгусная деформация. Всегда ли это так на самом деле? Нет, не всегда. Более того, очень редко. Дело в том, что в медицине есть два понятия: вальгусная деформация и вальгусная установка или постановка стоп. Второй вариант еще называют установочный или постановочный вальгус. В чем отличия? Вальгусная деформация – это патология, которая затрагивает кости, суставы, крупные сухожилия, своды стопы. Она требует коррекции и комплексного лечения. Вальгусная установка – это физиологическое явление, обусловленное слабостью мышц и связок, которые пока не могут удерживать кости в правильном положении. У большинства детей в возрасте до 4 лет есть более или менее выраженная вальгусная установка. Но это не болезнь, это особенности физиологии. С возрастом по мере развития и укрепления мышц, связок, повышения прочности костей за счет изменения минерального состава часто они проходят сами по себе. Вальгусная установка стоп довольно редко приводит к формированию вальгусной деформации. Это может случиться на фоне инфекций, заболеваний, ослабления организма. Чтобы этого не произошло, нужны профилактические меры, которые будут направлены на укрепление мышечной ткани, улучшение трофики связочной и костной системы. Чтобы разобраться, что у вашего ребенка вальгусная установка или деформация, нужно оценивать положение стоп не только в нагрузке, а именно в положении стоя, но и в состоянии покоя или в положении лежа. При деформации изменения будут видны и в нагрузке, и в покое. При установке в состоянии покоя ноги будут практически ровными, а X-образную форму будут приобретать только в положении стоя. На практике у детей чаще встречается вальгусная установка, а не деформация. Проверить, что именно у вашего ребенка, довольно просто. В положении лежа сведите выпрямленные ноги малыша вместе, так чтобы в области коленей они прижимались друг другу. Если при этом пяточки и лодыжки касаются, то речь идет о вальгусной установке ног. Если расстояние между лодыжками будет минимум 4 – 5 см, то это деформация. Еще одним показателем является положение ахиллова сухожилия. Если в состоянии покоя в положении лежа оно прямое, то деформации, скорее всего, нет. А если оно имеет форму дуги, то можно заподозрить вальгусную деформацию. В любом случае для уточнения диагноза будет необходима консультация врача ортопеда или травматолога-ортопеда. Виды вальгусной деформации Степень тяжести вальгуса определяют по углу отклонения пятки к оси голени. При плосковальгусной деформации учитывают еще угол продольного свода стопы. По установке пятки к оси голени выделяют такие стадии:
- I стадия, отклонение небольшое 10 – 15°;
- II стадия, угол отклонения пятки 15 – 20°;
- III стадия, искривление 20 – 30°;
- IV стадия, тяжелая степень, отклонение от нормы 30° и более.
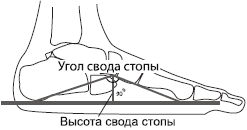
При первой и второй степени лечение имеет благоприятный прогноз, справиться с отклонением можно довольно быстро, преимущественно консервативными методами. При третьей и четвертой стадии потребуется более длительная и серьезная терапия. При плосковальгусной деформации дополнительно оценивают степень уплощения продольного свода по углу свода стопы. Выделяют несколько степеней тяжести патологии:
- I степень – угол продольного свода 130 – 140 °, угол вальгусного отклонения пяточной кости 5 – 10 °;
- II степень – угол продольного свода 141 – 160 °, угол вальгусного отклонения пяточной кости 10 – 15 °;
- III степень – угол продольного свода 161 – 180 °, угол вальгусного отклонения пяточной кости более 15 °.
По причине возникновения плосковальгусная деформация стопы бывает врожденная, приобретенная и нейрогенная. При этом деформации легкой степени мобильны или подвижны. При них есть возможность изменить форму стопы под действием боковых нагрузок. И такие деформации относятся к приобретенным. Тяжелые степени возникают чаще на фоне нейрогенных нарушений или врожденных пороков развития. Такие деформации являются ригидными. Чем опасна вальгусная деформация стоп для ребенка? Проблема вальгусной деформации при отсутствии коррекции и лечения стопы может привести к разным проблемам со стороны всего опорно-двигательного аппарата. Если говорить об осложнениях касающихся стоп, то вальгус способствует развитию следующих отклонений:
- искривление пальцев ног;
- неврома;
- постоянные мозоли и натоптыши на подошвенной и боковой поверхности стопы;
- формирование пяточной шпоры;
- врастание ногтей;
- воспаление ахилового сухожилия;
- отвисание стопы;
- развитие косолапости.
Далее возможны осложнения дегенеративные и воспалительные процессы в области коленных, тазобедренных суставов, воспаление коленных менисков, синовиальных сумок, диспропорциональное развитие мышц нижних конечностей. Воспалительные процессы в суставах будут сопровождаться покраснением, отечностью, боль, усиливающимися при определенных движениях. Также вальгус негативно сказывается на позвоночнике, вызывает искривление осанки, перекос, смещение межпозвоночных дисков. При вальгусной деформации ребенка могут часто беспокоить болезненные ощущения в стопах, коленях, бедрах. Особенно выраженными они становятся после длительной двигательной активности или нагрузки. При тяжелой степени деформации боли могут доходить до спины. Как лечить? При подозрении на вальгусную деформацию стоп у детей обратитесь к детскому ортопеду или травматологу-ортопеду. Для подтверждения диагноза и объективной оценки ситуации могут понадобиться дополнительные обследования. Применяют осмотр, опрос, функциональные пробы, рентген, плантографию (компьютерный анализ деформации), подометрию (оценка распределения нагрузки). Расскажите доктору свои наблюдения, опасения, подробно опишите состояние ребенка. Для исключения патологий со стороны нервной системы показана консультация невролога. Лечение вальгусной и плоско вальгусной стопы у ребенка трудное и длительное. Успех зависит от возраста, степени тяжести изменений, а также от настойчивости, терпения и поддержки родителей. Цель терапии – восстановление нормальной формы и функции ног, укрепление мышечного и связочного аппарата. Что делать для коррекции вальгусной установки стоп у ребенка? Врачи назначают:
- специальную обувь, ортопедические стельки, вкладыши;
- лечебный массаж;
- гимнастику, ЛФК;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция мышц).
На ранних стадиях хорошо помогают стельки, массаж, тейпирование, ЛФК для детей. При выборе метода лечения всегда нужно выяснить причины и тяжесть патологии. При первой и второй степени тяжести нарушения легко корректируются с помощью консервативного лечения. При третьей степени лечение будет длительным, но все еще есть шансы обойтись без оперативного вмешательства. При самой тяжелой четвертой степени деформацию устраняют хирургическим путем. Самая частая причина развития вальгуса у детей – это гипертонус мышц, недостаток в костях кальция и дефицит витамина D в организме. Если речь идет о вальгусной установке, то тогда лечение будет очень простое: солнце, воздух, вода. Очень часто справиться с проблемой у детей до 6 – 7 лет помогают поездки к морю, где ребенок будет активно бегать, плавать, ходить по песку. Такой отдых будет способствовать правильному развитию и укреплению костей, мышц, связок стопы. Если возможности поехать к морю нет, то просто больше гуляйте с ребенком на свежем воздухе в солнечные дни, играйте в подвижные игры. Пополнить запасы необходимого для роста и укрепления костей ребенка кальция можно питанием. Следите, чтобы в рационе малыша всегда были молочные продукты. Если вы проживаете в регионе, где солнечные лучи редкость, обсудите с педиатром вопросы профилактики дефицита витамина D. Возможно, в этом случае врач назначит ребенку витаминные комплексы в подходящей для его возраста лекарственной форме (раствор, желейные конфеты, таблетки, капсулы). Массаж При вальгусной деформации стопы у ребенка массаж назначают в первую очередь. Выполнять его должен сертифицированный детский массажист. Массаж делают по всей длине ног, включая таз и поясничную зону. Он нормализует тонус мышц, состояние соединительной ткани, улучшает кровоснабжение, стабилизирует голеностопный сустав. Обычно курс состоит из 10 – 15 сеансов, повторяют его каждые два месяца. Массажист может научить родителей технике массажа для ребенка при вальгусной стопе, чтобы делать дома, подсказать видео с проработкой стоп. И проконтролировать правильность выполнения родителями первых сеансов массажа. Важно, чтобы процедура не вызывала у ребенка неприятных ощущений или боли. Для этого постепенно увеличивайте интенсивность массажных приемов, чтобы тело привыкло к ним, избегайте резких движений. Массаж полезен на всех стадиях вальгусной деформации, но чем легче степень изменений стоп у ребенка, тем заметнее будут его результаты. ЛФК ЛФК назначают в любом случае и при вальгусной установке, и при вальгусной деформации независимо от степени тяжести. Как делать ЛФК и гимнастику, можно найти в Youtube по видео. При вальгусной деформации стопы у детей помогают упражнения, в которых активно участвуют мышцы стопы. Подбирать их нужно по возрасту, пожеланиям и особенностям ребенка. Лечебная зарядка не должна вызывать негативных эмоций, сопротивление, капризы, плач. К сожалению, детей до четырех лет привлечь к физическим упражнениям сложно. Поэтому родителям придется делать движения своими руками, удерживая ножку. Самая доступная нагрузка для этого возраста – ходьба. Если у ребенка тяжелая степень деформации, и ходьба вызывает усталость и болезненные ощущения, то не стоит нагружать малыша. При установочном вальгусе рекомендуются следующие упражнения:
- спуск и подъем по ступенькам;
- приседания;
- ходьба гуськом, прыжки на корточках;
- ходьба по неровным массажным коврикам и специальным рельефным игровым покрытиям;
- ходьба на носочках, пяточках, внешних и внутренних боковых поверхностях стоп;
- подъем на носочках по лестнице вверх и спуск вниз;
- катание подошвенной поверхностью стопы мячика для большого тенниса или массажного мячика с резиновыми шипами;
- ходьба по неровной поверхности (галька, песок, специальные массажные коврики);
- подъем пальцами ног мелких игрушек или других предметов с пола;
- захватывание и собирание пальцами ног кусочка ткани;
- ходьба вдоль узкой дорожки шириной 10 – 15 см, не выходя за ее пределы;
- сидение в позе по-турецки;
- приседание на полную стопу с зажатым между коленями мячом.
Какие именно упражнения подойдут ребенку, должен определить врач. Делать их нужно ежедневно. Сначала под контролем инструктора, а потом самостоятельно дома или в спортивных центрах. Главное, что нужно запомнить. Основа выздоровления не в количестве и разнообразии упражнений, а в регулярности их выполнения. Тут нужен комплексный систематический подход. Кроме приведенных упражнений для ЛФК ребенку следует избегать длительного стояния, особенно с широко расставленными ногами. На пользу пойдут любые упражнения, направленные на удержание равновесия. Сюда относится катание на роликах, коньках, скейте. Также помогут подвижные игры, прыжки на батуте, через скакалку, игры в классики, футбол, езда на велосипеде, пешие прогулки. Они способствуют укреплению и развитию всего опорно-двигательного аппарата. Дома установите шведскую стенку с канатом, брусьями, лестницей. Ограничение для физических нагрузок при вальгусной установке это жалобы ребенка на боль, усталость ног. Если же ребенок не испытывает неприятных ощущений и хорошо себя чувствует во время бега, прыжков и других активных игр, то вреда для здоровья от них не будет. Тейпирование К новым методам лечения вальгусной деформации стопы у детей относится тейпирование. Правильную установку моделируют при помощи наложения специальных клейких лент. Этот метод относится к вспомогательным. Если использовать только его и больше ничего, то результата не будет. Однако в комплексной терапии он работает очень хорошо, ускоряет исправление положения стоп. Используемые для процедуры клейкие ленты (тейпы) изготавливаются на хлопковой основе. Они бывают разной ширины от 2 до 10 см. Имеют хорошую растяжимость, поэтому практически не ощущаются на коже. При наложении тейпы могут растягиваться до 70 % от своей изначальной длины. Они не требуют ежедневного снятия, их можно носить до 5 суток. С ними можно купаться, принимать душ, так как под действием воды тейпы не отклеиваются. Фиксировать тейпы должен специалист. Самостоятельное их применение допустимо только после обучения, так как ошибки при наложении снижают их эффективность. При проблемах в стопах тейпирование проводят по следующей методике:
- первые 2 – 3 см ленты без натяжения крепят в области подъема ступни;
- среднюю часть растягивают примерно на 25 – 30% и оборачивают вокруг лодыжки в виде восьмерки;
- оставшуюся часть клеят на голень без натяжения.
Лечебное действие тейпов при вальгусной деформации состоит в том, что они:
- устраняют болезненные ощущения, вызванные сдавливанием мышц нервных волокон;
- ускоряют отток лимфы, улучшают микроциркуляцию крови в зоне стопы;
- уменьшают воспалительный процесс;
- исправляют положение суставов, фиксируя их в анатомически правильной позиции;
- улучшают обменные процессы за счет эффекта микромассажа.
Обувь
Особое внимание при лечении вальгусной деформации стопы у детей уделяют обуви. Она должна быть специальной с жесткой стелькой, фиксацией сбоку и сзади. Покупать ортопедические изделия на свой выбор нельзя, так как есть много разновидностей обуви и стелек. При вальгусной стопе у вашего ребенка важно учитывать его особенности. Неправильный выбор усугубит состояние. Чтобы не ошибиться, четко следуйте указаниям врача. Главная задача обуви – это разгрузка стопы, правильное распределение точек опоры. Когда ребенок надевает ортопедическую обувь, ему становится легче держать ножку ровнее, в правильном положении. В зависимости от степени тяжести деформации врач может назначить носить обувь все время или по несколько часов в день. Если у ребенка нет деформации, а есть только вальгусная установка, то ношение ортопедической обуви в принципе необязательно. При вальгусной установке нужно, наоборот, тренировать, а не разгружать мышцы. Для этого хорошо подойдет ходьба по пересеченной местности, песку, камушкам, ходьба босиком. Это поможет костям и суставам стопы приобрести естественную правильную форму.
Оперативное лечение
В тяжелых случаях, когда ситуацию не удается исправить консервативными методами, показана операция. На практике к оперативному лечению прибегают в 5 – 7 % случаев. Наиболее подходящий возраст для хирургической коррекции вальгусной стопы у ребенка – 10 – 12 лет. Оперативное лечение, несмотря на травматичность помогает избавиться от проблемы и придать стопе анатомически правильное положение. В зависимости от степени тяжести и причины деформации выполняют разные вмешательства на костях, мягких тканях, сухожилиях. Для детей часто выбирают подтаранный артроэрез. Это простая малотравматичная операция с минимальным количеством возможных осложнений. Ее суть состоит во введении импланта между пяточной и таранной костью. Имплант препятствует заваливанию стопы внутрь, корректирует положение стопы, высоту продольного свода, выравнивает пяточную кость в вертикальное положение. В тяжелых случаях для получения лучшего результата этот метод коррекции сочетают с другими видами операций такими, как:
- пластика сухожилия задней большеберцовой мышцы;
- удлинение пяточного или ахиллова сухожилия;
- остеотомия костей среднего отдела стопы и пяточной кости;
- устранение тарзальной коалиции (сращение нескольких костей предплюсны).
В отличие от консервативного лечения при помощи массажа, ЛФК, физиопроцедур результат от хирургической операции наступает сразу. Стопа выводится в правильное положение. Однако после операции понадобится реабилитация, которая может занять от нескольких недель до нескольких месяцев в зависимости от сложности и объема вмешательств. Проходить она будет под строгим контролем врача. В первые дни будет присутствовать боль, отек, скованность. Нога будет зафиксирована в специальном ортезе или фиксирующей повязке. Ходить придется сначала с помощью костылей, постепенно плавно увеличивая нагрузку. Ребенку необходима будет адаптация к новому положению стопы. Ускорить ее помогают специальные упражнения массаж, направленные на стабилизацию и укрепление мышц. При выборе метода или комбинации методов оперативного вмешательства у детей важно оценить влияние полученных результатов операции на дальнейшее развитие стопы в этой зоне, так как скелет будет продолжать расти, будут меняться размеры и угловые взаимоотношения костей, образующих суставы. Вальгусная деформация влияет на развитие опорно-двигательного аппарата. При отсутствии лечения приводит к тяжелым последствиям. Возможны изменения в голеностопных, коленных и тазобедренных суставах, развитие артроза, остеохондроза, искривление позвоночника. Чем раньше начать лечение, тем проще и быстрее будет справиться с этой проблемой. Пока ребенок маленький, находится в процессе роста и развития, скорректировать неправильное положение стопы намного легче, чем, например, в подростковом возрасте. В 16 – 17 лет возможности исправить вальгусную деформацию намного меньше. Чтобы предупредить болезнь, периодически показывайте ребенка детскому ортопеду, травматологу или хирургу. Позаботьтесь о хорошем полноценном питании, укрепляйте иммунитет, правильно выбирайте обувь.
Вальгусная деформация стопы у ребенка: что это такое, лечение и причины искривления ноги
Содержание статьи
- Определение
- Развитие
- Степени развития
- Диагностика вальгуса стопы у ребенка в 1 и 2 года
- Чем и как лечить — способы
- Прогнозы и вероятность излечение
- Важные советы при вальгусном искривлении пятки и стопы у ребенка в год, 2, 4 и 5 лет
Каждый родитель хочет, чтобы его ребенок пошел как можно раньше. Однако из-за этого часто могут возникнуть патологии. Если вы заметили, что малышу сложнее передвигаться на ножках, часто за этим скрываются заболевания опорно-двигательной системы. Об этом мы и поговорим. В статье рассмотрим лечение вальгусной деформации стопы у ребенка, что это такое, что с этим делать и как действовать.
Определение
В медицинской науке этой патологией называют дефект сводов, при котором они располагаются в крестообразном состоянии в виде буквы Х. Ортопеды обнаруживают это, когда смотрят пятки и пальчики — они развернуты наружу. Если ноги поставить прямо и прижать друг к другу — расстояние между лодыжками будет более 4 сантиметров, коленки как будто смотрят в разные стороны. Это самая частая проблема, с которой приходят родители к врачам.
Его обнаруживают, когда учат ходить — то есть в возрасте до года. При ходьбе малыш опирается на внутреннюю часть — клиновидные кости. Сами шажки получаются неуверенными, а ребенок, еще не начав, часто капризничает и не хочет больше идти.
Развитие
Оно может появляться либо из-за неправильного внутриутробного развития, при тяжелой беременности и неудобном положении плода. При рождении они не будут заметны и проявляются спустя месяцы.
Иногда младенец может родиться без дефекта, но из-за недостатка витаминов, кальция, слабых костей, травм, ножки неправильно развиваются.
Если вам поставили диагноз вальгусная деформация стопы ноги, не бойтесь спрашивать у врача, это такое, у детей до года это легче вылечить.
Причины и факторы образования
В определенных ситуациях основными виновниками становятся родители, которые соревнуются между собой, чьи дети пойдут первее. Из-за слабой опорно-двигательной системы и неразвитого позвоночника конечности получают повышенную нагрузку, а жировой мягкий слой стопы еще не готов к этому. Поэтому мы советуем подождать минимум 10 месяцев, прежде чем ставить малыша и учить ходить.
К приобретенным причинам относятся недоразвитости сухожилий и связок, уменьшенный мышечный тонус, недостаток питания. Дополнительно влияют:
- маленький вес из-за раннего рождения (недоношенности);
- чрезмерное кормление, которое провоцирует лишний вес младенца;
- неправильное питание;
- ДЦП;
- плоскостопие;
- диагностированный сахарный диабет;
- рахит;
- искривление конечностей и сколиоз;
- гипотрофия;
- полиомиелит;
- чрезмерное стремление родителей к раннему развитию;
- вывихи тазовой кости и бедра;
- неверно подобранная обувь или плохого качества;
- дисплазия;
- различные вирусные заболевания.
Генетическая предрасположенности обычно определяются в младенческий период или во время беременности. Самыми часто встречаемыми проблемами считаются качалка и вертикальный таран. Их поправить сложнее, тут требуется постоянное наблюдение хирурга-ортопеда и операции.
Визуальные признаки и симптомы патологии
Основными индикаторами считается неуверенная походка, шаткость при хождении. Также доктора советуют обращать на судороги в ногах и особенно в икрах, припухлость после непродолжительной ходьбы. Подошва обуви будет сильнее изнашиваться во внутренней поверхности.
Для предотвращения дальнейшего развития подберите в нашем интернет-магазине сандалии или ботинки.
Степени развития
Существует 4 уровня патологии. Рассмотрим их подробнее.
- Угол отклонения не должен превышать пятнадцати градусов. Его проще всего поправить и врачам успешно удается это вылечить.
- Угол отклонения от пятнадцати до двадцати градусов. Ортопеды в этом случае назначают массаж, физиотерапию, упражнения с шариками. Проблема поддается терапии.
- Угол в пределах от двадцати до тридцати градусов. Эту степень лечить сложнее и дольше. Потребуется найти грамотного доктора, которому удастся скорректировать проблему. Без постоянных упражнений и помощи родителей ребенку не обойтись.
- Более тридцати градусов. Эту степень очень сложно поправить с помощью консервативного лечения. Направляют на хирургическую операцию.
Эти степени похожи на уровни дефекта плоскостопия, однако, данную проблему лечить сложнее.
Патология большого пальца ступни
Это является одним из проявлений заболевания. Нарушается анатомическая форма плюснефалангового сустава. Большой палец при этом смещается к другим, провоцируя их деформацию. Косточка выпирает наружу, образуя отечности и наросты, в будущем мозоли.
Иногда это возникает из-за неправильной обуви с узким носом, а также из-за артрита, полинейропатии, сахарного диабета, остеопороза. Для исправления потребуется правильная колодка, физиотерапия, массаж, гимнастика.
Удобные сандалии и ботинки есть в интернет-магазине Ортопанда — большой выбор с правильной пяткой и ортопедическими супинаторами.
Самостоятельно это определить достаточно сложно. Потребуется осмотр ортопеда. Он визуально смотрит своды, делает компьютерную плантографию, подометрию. Если доктор этого не проводит, а ограничивается только беглым осмотром, следует уточнить у другого врача, а также дополнительно проконсультироваться у невролога, который исключит другие проблемы.
По этиологии травматолог может выделить:
- статическое поражение — из-за неправильной осанки;
- структурное — из-за неудобного врожденного расположения таранной кости;
- компенсаторная — из-за короткого ахиллесового сухожилия и скошенных голеней;
- коррекционная патология — если у малыша не лечили косолапие;
- травматичная.
Из чего состоит лечение
Стопа малыша формируется и поддается исправлению с 6 до 12 лет. Поэтому многие проблемы обнаруживаются и лечатся именно в этом возрасте.
Доктор Комаровский советует, чтобы терапия была направлена на укрепление связочного аппарата, формирования свода. Ортопед должен назначить массаж, лечебные ванны, магнитотерапию, плавание, электрофорез,лечебную физкультуру.
Только при отсутствии результата направляют на хирургическую операцию.
Для профилактики нужно ходить по гальке, траве, катать ногой мяч или скалку. Дополнительно рекомендуют заниматься спортом — велосипед, плавание, бег, обычная физкультура.
Если отказаться от посоветанной терапии, то гарантирована последующая инвалидность, проблемы с суставами, нарушение опорно-двигательной системы, истирание колен и дисков позвоночника.
Чем и как лечить — способы
Чтобы снять болевые ощущения и придать косточкам правильную анатомическую форму, следует исключить прогрессирующие болезни, например, ожирение и рахит, купить ортопедическую обувь, чаще идти босиком.
Рассмотрим, чем можно лечить:
- Бандаж — это шины, которые используют для постоянного или ночного ношения. Их делают из силикона или пластика. Накладка давит на выпирающую кость, снимает боль и облегчает ходьбу, предохраняет дальнейшее искривление.
- Синусоидально-модулированные токи. Для этого метода крепят электроды на голенях с помощью эластичных повязок. Безболезненный и безопасный заряд проходит по связкам, стимулируя нервные окончания.
- Тутор — обеспечивает суставу неподвижность. Есть безнагрузочные, которые надевают только во сне, и функциональные, рассчитанные на двигательную активность. Их изготавливают индивидуально по слепку свода.
- Ванночки с солью, йодом, хвоей, ромашкой.
- Массаж нижних конечностей — 10-20 сеансов, повторяющихся через месяц.
- Упражнения на пальцы — перекатывания, захват мелких предметов пальцами, ходьба на носочках.
- Ортопедические стельки и супинаторы.
Медикаменты
Ортопеды назначают различные лекарства — уколы, мази, гель, таблетки при безоперационном устранении поражения, чтобы снять боль, напряжение. Чтобы устранить боль, врач выписывает препараты, например:
- Ибупрофен;
- Кетанов;
- Кеторол;
- Дексалгин;
- Пенталгин;
- Долобене.
Для снятия воспалительного процесса назначают нестероидные препараты, например, Флурбипрофен, Пироксикам, Кетопрофен, Амидопирин, Аспирин. Из гелей прописывают Диклофенак, Вольтарен, Вальгус-стоп.
Новые методики
Современная медицина предлагает несколько высокоэффективных безболезненных способов, которые помогают справиться без операции. Что это такое и какое лечение выберет из них врач зависит от причин и возраста вальгусной деформации стопы у детей до 1 года, 2, 3 лет. Рассмотрим их.
- Инфразвуковой метод. Отличается безболезненность и отсутствием побочных действий. Используется многократно. Инфразвуком воздействуют на косточку, разрушая наросты. Однако его нельзя использовать при онкологии и воспалениях.
- Лазер. При лазерной терапии нарост разрушается, боль проходит, восстанавливается кровообращение, устраняется воспаления. Противопоказания: онкология, сахарный диабет, наличие множества родинок.
- Лечебная грязь. Достаточно спорный метод, его еще называют народной медициной. Теплую массу при этом накладывают на вальгус.
- Ультразвук. Устраняет отеки, воспаление, нормализует кровообращение, но почти никак не влияет на кости. Противопоказание: аритмия, тромбы, нарушение нервной системы.
Эти способы редко назначают врачи в поликлиниках, однако, они также имеют место.
Как действует массаж
Чтобы повысить тонус суставов и закрепить эффект терапии, используется массажирование. Рассмотрим местное лечебное воздействие:
- укрепление голени, бедер,свода;
- повышение расслабление наружных мышц;
- ускорение кровотока;
- улучшение питание нижних конечностей;
- улучшение функционирования связочного аппарата;
- исправление дисбаланса напряжения;
- предотвращение боли и онемение;
- снятие отека и боли.
Для этого нужен опытный массажист. При вальгусе требуется стимуляция мышечных групп с внутренней стороны. Используют:
- поглаживание;
- растирание;
- разминание;
- поколаничание;
- пощипывание;
- рубление;
- похлопывание.
Действие массажа закрепляется лечебной гимнастикой, физиотерапевтическими процедурами, ношением стелек и фиксаторов. Дополнительно требуются упражнения для тренировки мышечно-связочного аппарата.
Хорошим массажером становится пупырчаты коврик с валиком, мячик, скалка.
Физиотерапия
Главное преимущество использование физиотерапевтических методов:
- уменьшение приема лекарств, что важно для детского возраста;
- простое применение;
- безопасность.
Подбором конкретного воздействия должен заниматься физиотерапевт совместно с ортопедом. Виды физиотерапии:
- компрессы, парафиновые аппликации;
- иглоукалывание в активных точках;
- насыщение тканей кислородом в барокамере;
- мануальная терапия;
- электромагнитное поле.
Стоит помнить, что до года большинство физиопроцедур противопоказаны. Ее назначают старшим детям.
Дополнительные противопоказания:
- опухоли;
- болезни крови;
- индивидуальная повышенная чувствительность;
- перепады давления;
- гнойные поражения;
- нарушение психики.
Травматологи полагают, что есть эффект от физиовоздействия у детей до 6-7 лет, корректировать удается до 12-13. Дальше происходит закостевание.
Какая нужна гимнастика
В стандартный комплекс входят общие физические упражнения, укрепляющие непосредственно на стопы и расслабляющие.
Для детей от двух до четырех лет:
- ходьба по узкому бревну, дорожке;
- подъем на носки и опускание на полную ногу;
- поднятие мелких игрушек, предметов пальцами;
- прыжки на носках;
- катание на велосипеде.
Для пятилетнего ребенка и старше:
- шаги с опорой на наружный и внутренний край свода;
- прыжки с приседанием;
- сидение “по-турецки”;
- подъем и спуск по шведской стенке босиком;
- коврики с камушками, песком.
Дополнительно добавляем к велосипеду плавание.
Нужна ли ортопедическая обувь
Доктор Евгений Комаровский считает, что из-за неправильно подобранных босоножек проблем в первое время может и не быть, но в дальнейшем они обязательно появятся. С помощью качественной ортопедической обуви сохраняется результат от терапии и некоторые патологии корректируются. Натуральные материалы и правильные колодки вы найдете в интернет-магазине Ортопанда. С нашей продукцией вы сможете предотвратить развитие дефектов в дальнейшем.
В первые месяцы младенца лучше минимально одевать на малыша сандалики и ботиночки — пусть лучше будет босиком. Когда уже без нее не обойтись, выбирайте стельки с супинаторами, которые не дают стопе провалиться. Они жестко фиксируют по бокам и в районе пятки в нужном по анатомии положении.
Перейти в раздел ортопедической обуви
Однако ортопеды рекомендуют, что для профилактики подбирать очень твердую обувь не следует. Достаточно того, чтобы она была по размеру, не на вырост, из натурального материала и без острого носа.
Хирургическое лечение
Оно требуется, когда нужно побороть осложнение, выпрямить палец, убрать другие деформации. Операция понадобится при 2-4 степени, прогрессирующей патологии с непрекращающимся болевым синдромом, плохо корректирующими проблемами опорно-двигательной системы.
Хирургическое вмешательство проводится бесплатно по полису ОМС по квотам. Направление дает либо ортопед, либо сам хирург-травматолог. Бояться этого не надо, потому что в большинстве случаев исправляют все на многие годы, и болезнь перестает прогрессировать.
Прогнозы и вероятность излечение
Чем раньше вы пойдете в поликлинику, тем быстрее и результативнее возможно исправить все проблемы. При диагностике в годик вероятность устранить дефект составляет почти сто процентов.
Если же неправильное развитие выявили поздно или отказались от лечения, гарантированы проблемы с позвоночником (сколиоз, остеохондроз), артриты, нарушение работы суставов. Вылечить все возможно только в детстве.
Важные советы при вальгусном искривлении пятки и стопы у ребенка в год, 2, 4 и 5 лет
- Чтобы меньше было проблем в будущем, лучше заняться профилактикой. Пусть ваш малыш чаще бегает босиком, особенно по траве или гальке.
- Дополнительно приобретите функциональные коврики — у нас на сайте вы найдете большой выбор с имитацией многих поверхностей.
- Не спешите учить ходить до года — он может встать и в 15 месяцев, ничего плохого не будет. Дайте его ножкам и позвоночнику окрепнуть.
- Если вам накладно постоянно проходить сеансы массажа, попросите доктора научить вас. И сами делайте это дома.
Мы рассмотрели, что это такое вальгус стопы ног у детей, какое выбрать лечение и какие причины возникновение болезни. Для полного объяснения вы можете посмотреть видео ниже.
Когда ребёнок встает на ноги и начинает учиться ходить, его ноги не выглядят стройными и ровными. Важно на ранних сроках развития сформировать физиологически правильную установку опорно-двигательной системы. В ряде случаев возникает ситуация, когда ножки ребёнка искривлены настолько явно, что такая ситуация требует медицинской помощи. Разберемся, чем можно помочь малышу.
В чем «соль» патологии?
Под вальгусной деформацией ног понимают такое искривление нижних конечностей, при котором ось нижних конечностей несколько смещается внутрь от физиологически нормальной оси. При взгляде со стороны ноги приобретают «Х-образную» конфигурацию. Степень выраженности искривления может быть различной, причины могут быть разными — однако обо всем по порядку.
Искривление нижних конечностей по типу вальгусной деформации — ситуация довольно распространенная. Не следует сильно ее страшиться, ведь в большинстве случаев она разрешается самостоятельно. По мере взросления ноги приобретают физиологическую конфигурацию. Но данное обстоятельство не отменяет родительской бдительности по отношению к ребёнку, ведь подобную ситуацию необходимо держать под контролем и вовремя принимать меры.
Вальгусная деформация ног может быть врожденной, вследствие неправильного положения плода, или приобретенной, как следствие неправильного развития опорно-двигательного аппарата.
Малыш встает на ноги и учится ходить, одновременно его организм усиленно растет. Однако рост организма не всегда происходит равномерно, отдельные суставы, мыщелки, связки и кости могут расти чуть быстрее. Из-за неравномерного развития организма может развиваться вальгусная деформация ног.
Развитие вальгусной деформации может происходить в разных суставах. Наиболее часто подвержены деформации коленный и голеностопный суставы, также возможно искривление в суставах пальцев, реже деформация затрагивает тазобедренный сустав.
Как же отличить патологическое искривление ног от варианта нормального развития детского организма?
Если вальгусная деформация не приводит к значительным нарушения опорной функции нижних конечностей, искривление незначительное, не прогрессирует и разрешается со временем, то такая ситуация находится в рамках нормы. Если деформация ног значительная, со склонностью к прогрессированию, нарушает походку, самостоятельно не проходит, то она является патологической. В любом случае ребёнка следует показать детскому ортопеду и исправлять ситуацию на ранних стадиях.
Рассмотрим факторы, которые приводят к вальгусной деформации ног:
- Рахит. Недостаточность витамина D может привести к рахиту, заболеванию, нарушающему развитие костной ткани. Данное заболевание требует своевременную профилактику и лечение.
- Избыточный вес. При повышенной массе тела ребёнка увеличивается нагрузка на опорно-двигательный аппарат, что может явиться важным фактором деформации нижних конечностей.
- Неправильный выбор обуви. Тесная и неудобная обувь также может явиться причиной вальгусной установки стоп и голеней.
- Малая подвижность ребёнка. Для того чтобы опорно-двигательный аппарат формировался правильно, мышцам необходима достаточная нагрузка. Если ее не достаточно, в одних мышцах может возникать гипертонус, а в их антагонистах — гипотонус. То есть, одни группы мышц находятся в вынужденном напряжении, в то время как другие — расслаблены более, чем нужно. Визуально это сопровождается неправильной установкой суставов.
- Недоразвитие связочного аппарата. Связки «фиксируют» кости нижних конечностей в физиологическом положении, при излишней эластичности или недоразвитии связок может развиваться вальгусная деформация ног.
- Травмы. Травмы колена в детском возрасте могут явиться причиной деформации нижней конечности, как правило, развивается односторонняя деформация на стороне травмы.
Лечение «вальгуса»: комплексный подход и настойчивость
Ортопедические методы лечения предусматривает ношение специальных приспособлений для внешней фиксации ног в правильном физиологическом положении. В первую очередь, это специализированная обувь с высоким жестким «задником» и обязательным супинатором, небольшим каблучком. Ношение кед, сланцев, мягких тапочек, «кроксов» и другой «неправильной» обуви в течение длительного времени нежелательно.
Если проблема не выправляется в течение длительного времени, ортопед может порекомендовать ношение туторов — в зависимости от того, какой сустав необходимо исправить, различают специальные шины, как для коленных, так и голеностопных суставов. Ортопедическая обувь и специальные стельки нашли широкое применение в профилактике и лечении вальгусной деформации ног. Но не следует самостоятельно приобретать ортопедическую обувь, изначально следует проконсультироваться с детским ортопедом.
Физиотерапия является эффективным способом лечения вальгусной деформации нижних конечностей. Так, например, электростимуляция мышц ног нашла широкое применение в лечении данного заболевания. Хорошо дополняет эффект аппликации озокерита. Обычно требуется несколько курсов для достижения стойкого результата.
Массаж — как ножек, так и спинки, общеукрепляющий — полезен и просто необходим для коррекции вальгусной деформации нижних конечностей. Существуют различные методики и техники массажа. Выбор массажной техники обусловлен типом пораженного сустава и степенью выраженности вальгусной деформации.
Лечебная физическая культура (ЛФК). Комплекс физических упражнений, выполняемый пациентом с целью коррекции деформации нижних конечностей. Успешность проводимых занятий ЛФК всецело зависит от самого пациента, так что необходимо заинтересовать ребёнка исправно выполнять все заданные упражнения. Малышам обычно бывает весело перекатывать ножками шарики или палочки, поднимать с пола предметы. Многим нравится проходить «препятствия» на веселых ортопедических ковриках.
Деток с полутора лет можно водить на гимнастические или танцевальные занятия. Летом приветствуется ходьба по траве, камушкам, песку босиком — с той же целью укрепления мышц свода стопы и нормализации тонуса.
Хирургические методы лечения показаны исключительно в тех редких случаях, когда вальгусная деформация ног не поддается коррекции консервативными способами. Как правило, это прогрессирующая, тяжелая патология опорно-двигательного аппарата.
Любое заболевание всегда легче и дешевле предупредить, нежели лечить (тем более, хирургически). Если у вашего ребёнка возникли признаки вальгусной деформации ног, то его необходимо привести на осмотр к детскому ортопеду.
Хирургическое лечение вальгусного отклонения первого пальца стопы и его возможные осложнения (обзор литературы) / Сорокин Е.П., Карданов А.А., Ласунский С.А., Безгодков Ю.А., Гудз А.И. // Травматология и ортопедия россии – 2011 – №4(62)
Анализ осложнений после подтаранного артроэреза у пациентов с плосковальгусной деформацией стоп / Тамоев С.К., Загородний Н.В., Процко В.Г., Султанов Э.М., Хамоков З.Х., Бутаев Б.Г. // Травматология и ортопедия россии – 2011 – №4(62)