Содержание
- Типы осанки
- Корсеты от сколиоза 1, 2, 3 степени
- Первая степень
- Вторая степень
- Третья степень
- Как выбрать корсет и сколько носить
- Сколько носить корсет от сколиоза
- В чем лечебный эффект применения корсетов
Для уточнения степени искривления позвоночника всегда лучше обратиться к врачу-ортопеду. Именно он точно поставит диагноз и назначит комплексное лечение. В зависимости от проблемы врач может определить тип необходимого корсета и степень фиксации для лечения или профилактики сколиоза.
В сети по теме сколиоза, помимо понятия “корсет”, встречаются также “реклинатор”, “корректор осанки”. Ниже коротко поясним, в чем разница.
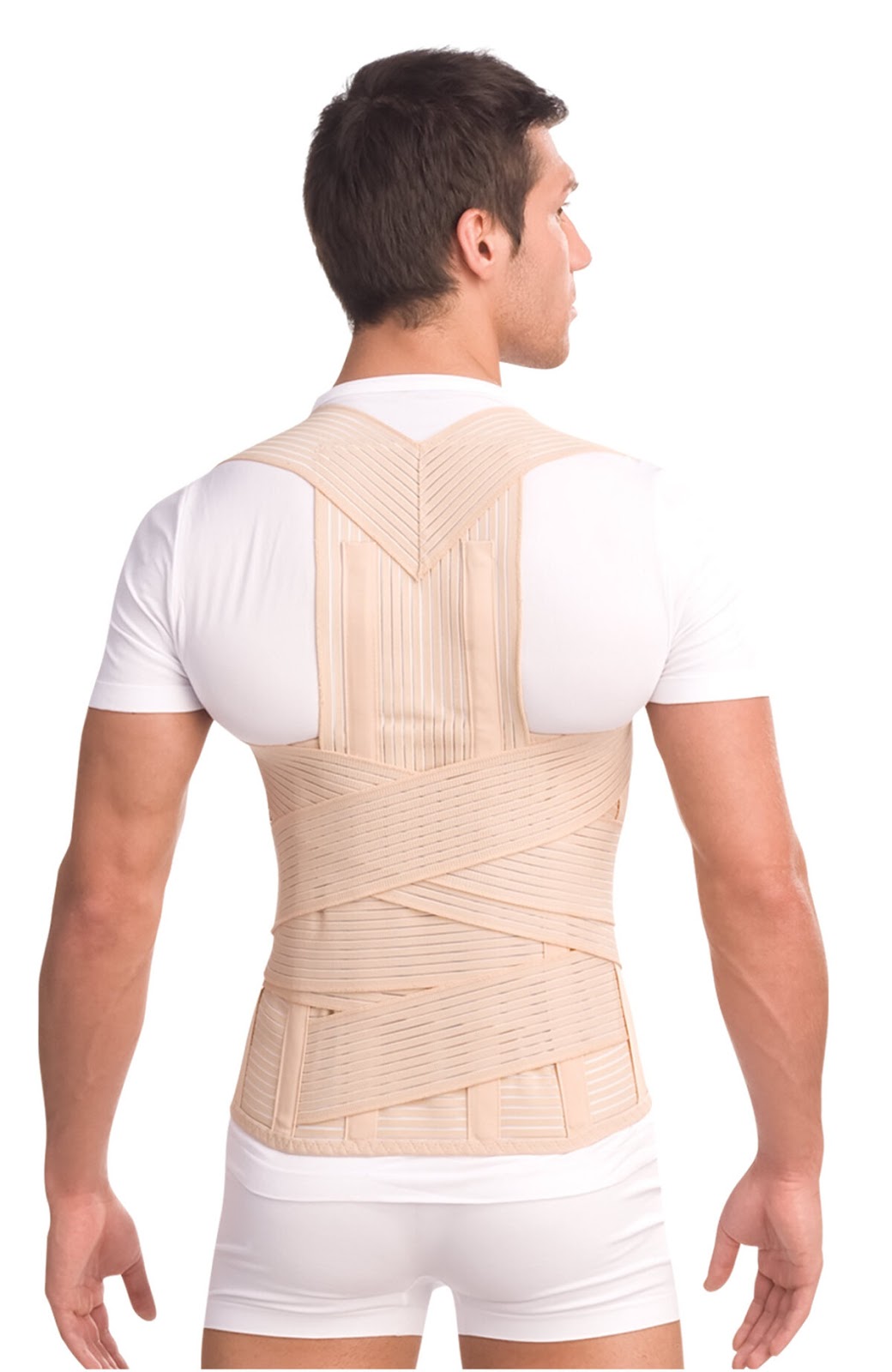
Корсет — это ортопедическое изделие с «посадкой» на гребни подвздошных костей (их можно легко прощупать по бокам чуть ниже линии пупка). В зависимости от своей конструкции он может быть полной, сильной или средней степени фиксации. Корсеты применяются для стабилизации, разгрузки и коррекции неправильных установок в поясничном или грудопоясничном отделах позвоночника.
Реклинатор – изделие на грудной отдел позвоночника. Его конструкция и технология работы обеспечивает выпрямление позвоночника в сагиттальной плоскости. Это анатомическая плоскость, делящая тело продольно на правую и левую половины.
Корректор осанки – это вид корсета на грудопоясничную область с функциями реклинатора.
Каждое из этих типов изделий необходимо при разных проблемах с позвоночником. В этой статье мы остановимся только на типах и моделях для профилактики и лечения сколиоза. А для этого нам нужно разобраться, что же такое анатомически правильная осанка.
Типы осанки
Первый, основной тип: физиологические изгибы позвоночника хорошо выражены, имеют равномерно волнообразный вид. Вертикальная ось начинается от середины черепа, проходит у заднего края нижней челюсти, идет по касательной к вершине шейного лордоза, опускается, слегка срезая поясничный лордоз, проходит через середину линии, соединяющей центры головок бедер, проходит спереди от коленных суставов и заканчивается немного дольше от линии, соединяющей шопаровы суставы. Это анатомически правильная осанка, представленная схематично на рисунке.Нарушения осанки в сагиттальной плоскости включают остальные типы осанки по Штаффелю.
Второй тип осанки: плоская или плоско-вогнутая спина. Кривизны позвоночника практически незаметны. Вертикальная ось пронизывает позвоночный столб по всей длине и проходит через линию, соединяющую шопаровы суставы. Грудь уплощена, лопатки крыловидно отстоят от грудной клетки, живот втянут. Упругие свойства позвоночника при этом снижены. Он легко повреждается при механических воздействиях и очень склонен к боковым искривлениям.
Третий тип осанки: круглая спина. Основная характеристика — увеличение физиологического кифоза грудного отдела и усиление компенсаторного лордоза шейного и поясничного отделов. Эластичность позвоночника повышена. Боковые искривления редки.
Четвертый тип: сутулая спина (на рисунке – сколиоз). Доминирует грудной кифоз, остальные кривизны намечены слабо. Вертикальная ось проходит сзади от линии, соединяющей центры головок бедренных костей. Кроме того, нарушения осанки могут отмечаться и во фронтальной плоскости. Это, прежде всего, сколиотическая осанка.
Нарушения осанки встречаются во всех возрастных группах, достигая 30 и более процентов.
Корсеты от сколиоза 1, 2, 3 степени
Первая степень сколиоза
В зависимости от направления отклоняемого угла, сколиоз бывает правосторонним или левосторонним. По статистическим данным левостороннее смещение наблюдается чаще, но протекает легче и практически без внутренних симптомов. При отклонении в правую сторону могут наблюдаться дыхательные и сердечно-сосудистые нарушения, связанные с давлением на органы со стороны деформированного позвоночника. Изначально искривление приобретает вид С-образного силуэта, но со временем для поддержания баланса такой тип дуги переходит в змееподобный S-образный сколиоз. Очень редко позвоночник сразу деформируется по змееобразному типу, минуя С-образную форму.
Чаще наблюдаются изгибы в грудном отделе, когда искривление в области поясницы указывает на проблемы, связанные с нижними конечностями. Например, прогрессирующее плоскостопие, проблемы с тазобедренными суставами, из-за чего человеку приходится использовать поддерживающие предметы для улучшения ходьбы – трость, костыли.
На начальной стадии тяжело заподозрить искривление, так как человек не чувствует недомогания и не видит нарушений в осанке. Определить сколиоз на первой стадии может только опытный медик по легкой сутулости, асимметрии в плечах. На рентгене будет видно угол наклона около 10 градусов и менее.
На этой стадии предотвратить усугубление патологии просто – нужно заниматься упражнениями для спины (ЛФК, пилатес, йога и пр.), следить за осанкой, носить ортопедическую обувь или стельки, посещать массажиста. Можно использовать реклинаторы или корректоры осанки, для фиксации грудопоясничного отдела позвоночника в правильном положении.
Вторая степень сколиоза
При возникновении второй степени внешние признаки сколиоза заметны ярче, поэтому диагноз ставят чаще именно на этой стадии. Сколиоз 2-й степени имеет такие ключевые диагностические признаки:
Угол искривления в позвоночнике варьирует в пределах 11 – 25 градусов.
Видно разницу в лопатках и некорректное расположение ямок на ягодицах невооруженным глазом.
Чаще всего с такой степенью искривления не получится сделать “замок за спиной” одинаково хорошо на обе стороны, с какой-то из сторон рука просто не дотянется.
На этом этапе также положительный прогноз, как и при первой стадии. Рекомендации по улучшению состояния мало чем отличаются. Необходимо использовать корректоры осанки средней степени фиксации, посещать регулярно массажиста, ходить на плановые приемы к ортопеду и выполнять ежедневно упражнения для мышц кора (комплекс мышц, которые отвечают за стабилизацию таза, бедер и позвоночника).
Третья степень сколиоза
Если змеевидное искривление наблюдается в грудопоясничном отделе, то возникает характерная деформация грудной клетки, что негативно влияет на работу внутренних органов. Если сколиоз перейдет в третью стадию, то человек почувствует проблемы со здоровьем. Сердце и легкие испытывают повышенную нагрузку, а ребра выпячиваются, что провоцирует появление реберного горба. Из-за такой деформации возможно возникновение ухудшения со стороны дыхательной системы, появление тахикардии, а также возникновение неприятных ощущений на вдохе и выдохе.
Лечение сколиоза 3-й степени искривления является наиболее сложным с точки зрения подбора комплексной методики лечения. Характерное отличие этой стадии патологии – наличие реберного горба. Проблемы с дыханием и сердцем приобретают выраженный характер и уже серьезно досаждают пациенту. На рентгене видно четкий угол искривления более 25 градусов, не достигая отметки в 50. На этом этапе может решаться вопрос о присвоении статуса инвалида пациенту.
Признаки змеевидного искривления на третьей стадии включают:
- Между высотой лопаток и плеч имеется большая разница, которая видна невооруженным глазом даже человеку, далекому от медицины.
- Наличие четкого реберного горба.
- Наличие перекосов в тазу и сильной сутулости.
- Имеется сильная деформация в грудном отделе.
Основные жалобы таких пациентов – боль в сердце, одышка, повышенная утомляемость и боли в спине. Если деформированный участок пережимает сосуды или нервные окончания, то возникают признаки нарушения чувствительности, онемение в конечностях или любых других частях тела.
Решение о проведении оперативного вмешательства принимается индивидуально. Если у человека левостороннее искривление, то прогрессирует оно медленно и может долго не беспокоить пациента. В таком случае можно долго использовать методики консервативной терапии, использование корсетов сильной степени фиксации. Если же искривление в правую сторону, то прогресс болезни быстрый, что сильно ухудшает качество жизни пациента. На этом этапе специалисты рекомендуют прибегнуть к оперативному вмешательству.
Как выбрать корсет взрослым и детям
Как уже говорилось выше, если это не профилактика, то для определении степени сколиоза и подбора корсета нужной степени фиксации необходимо обратиться к врачу-ортопеду.
На начальных стадиях сколиоза основная задача – предотвратить его дальнейшее развитие. Для этого подбирают корсет, который обеспечит правильное положение позвоночника и снимет мышечную нагрузку. Для исправления уже патологических установок для лечения обеспечивают сильную, а в некоторых случаях полную, степень фиксации. Это нужно для возвращения позвоночника в физиологически правильное положение и переноса нагрузки с позвоночника и мышц на конструктивные элементы корсета.
Для подбора конкретной модели корсета при сколиозе снимают индивидуальные мерки. В зависимости от вида и степени фиксации, потребуются разные мерки: окружность грудной клетки на уровне подмышечных впадин, окружность талии, окружность бедер. Порядок снятия мерок и подбора размера обычно указан в инструкции к изделиям (на нашем сайте – на каждой товарной странице).
В настоящий момент производители предлагают достаточно большой выбор как взрослым, так и для детей и подростков. Конкретные модели используются для лечения разных степеней сколиоза. Например, в модельном ряду немецкого бренда Orlett среди изделий для взрослых есть варианты по стадиям заболевания:
- для лечения сколиоза 2-3 степени – грудопоясничный корректор осанки Orlett TLSO-251(F) сильной степени фиксации;
- для лечения начальных стадий 1-2 степени – Orlett TLSO-250(A) средней степени фиксации;
- для профилактики – грудной корректор осанки Orlett TLSO-360(A) легкой фиксации.
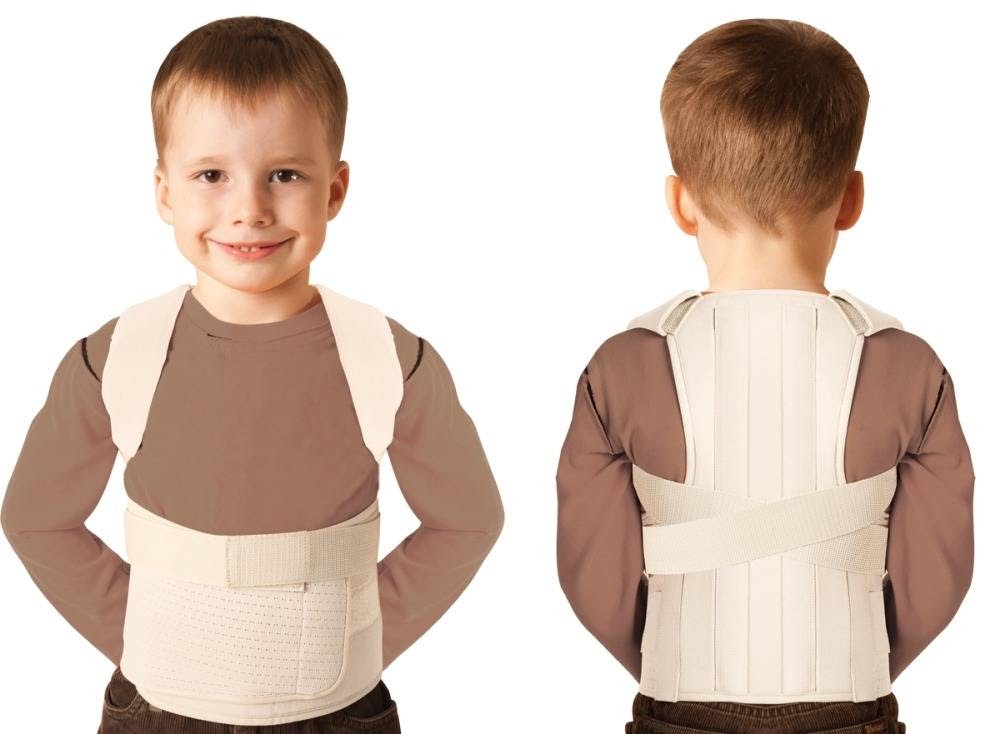
Для лечения детского сколиоза используютcя изделия со схожими с свойствами и конструктивными особенностями. Например, корректор осанки грудопоясничный Orlett TLSO-250(P) средней степени фиксации при сколиозе 1-2 степени. Или ключичный корректор Orlett CS-160(P) для профилактики.
Сколько носить корсет от сколиоза
Если нет строгой рекомендации врача, то время ношения при нагрузке на позвоночник 4-6 часов в день, но не более, во избежании атрофии мышц спины. Важно отметить, что в начале использования обязательно должен быть период привыкания – корсет нужно начинать носить небольшой интервал времени (30 минут-1 час), постепенно увеличивая время (прибавляя по 30 минут в день).
В целом для достижения необходимого эффекта корсет носят от 3 месяцев до года. Изменения состояния позвоночника в динамике должен наблюдать врач. Помните, что для быстрейшего выздоровления лечение всегда должно быть комплексным: ношение корсета совмещают с упражнениями для спины, сеансами массажа, приемами остеопата.
В чем лечебный эффект применения корсетов
В основе лечения и профилактики сколиоза лежит правильная установка позвоночного столба, для предотвращения формирования патологических установок. Корсеты, как вид ортопедических изделий, обеспечивают правильное положение позвоночного столба и защиту от перегрузок. Корсет как часть комплексного лечения, обеспечивает фиксацию позвоночника в анатомически правильном положении, пока осуществляется восстановление тканей и укрепление мышц спины.
Лечение сколиоза при помощи ортопедического корсета
К сожалению, такое заболевание как сколиоз невозможно вылечить с помощью лекарства. Зато избавиться от патологии можно с помощью интенсивных занятий ЛФК и специальных ортопедических изделий, среди которых особое внимание отводится корсету.

К сожалению, такое заболевание как сколиоз невозможно вылечить с помощью лекарства. Зато избавиться от патологии можно с помощью интенсивных занятий ЛФК и специальных ортопедических изделий, среди которых особое внимание отводится корсету.
Сколиоз – это не отдельная болезнь, а различные ассиметричные искривления позвоночника, за которыми могут скрываться серьезные нарушения. Основной причиной появления сколиоза считается малоподвижный образ жизни. Особенно опасен сколиоз в период интенсивного возраста, т.е. в промежутке от 10 до 18 лет. Среди различных методов лечения одним из самых эффективных считается коррекционная терапия.
Принцип работы корсета при сколиозе
Корсеты предназначены прежде всего для того, чтобы фиксировать позвоночник в положении, которое является естественным для физиологии здорового человека. В их конструкцию входит специальный эластичный материал и жесткие вставки, поддерживающие позвоночник и корректирующие искривление.
При ежедневном ношении ортопедического средства уменьшается нагрузка на позвоночный столб, напряжение мышц и боль в спине. На начальном этапе сколиоза корректор в совокупности с лечебной гимнастикой способен полностью восстановить нарушение осанки.
Разновидности корсетов
Корсеты классифицируют по разным признакам. Например, по тому, как их следует носить: надевать на нижнее белье или на голое тело. Так же ортезы (это еще одно название этих изделий) могут быть жесткими, полужесткими и эластичными. Если больной страдает легкой или средней степенью искривления, то ему рекомендуется носить эластичный или полужесткий ортез. Ну а для более серьезной стадии необходима уже жесткая разновидность ортопедического средства.
При этом все корсеты можно условно разделить на два вида: корректирующие и поддерживающие.
Среди корректирующих моделей выделяют три основные группы: корректоры грудного отдела – это своего рода бандаж, реклинаторы, состоящие из эластичных лент и применяющиеся для верхней части груди, и грудно-поясничные корректоры, имеющие дополнительные жесткие укрепления.
Корректирующий корсет чаще всего прописывают несовершеннолетним больным. Такой корректор не только устраняет искривление, но и помогает укрепить мышцы и выровнять осанку. Если деформация незначительна, то ортез подойдет и взрослым пациентам.
Поддерживающие корсеты так же бывают нескольких видов. Самыми простыми из них считаются реклинаторы – они состоят из комбинации эластичных ремней и могут сочетаться с другими видами. Более серьезным корректором считается грудной корсет. Он предназначен для борьбы с отклонениями лопаток, очень сильной сутулостью и сколиозом. А вот груднопоясничный полужесткий корсет поможет при сколиозе 1 и 2 степени.
Поддерживающие ортезы нацелены в основном на взрослых больных. Такие корректоры не предназначены для ежедневного ношения – их надевают для снятия напряжения и усталости спины. Но в любом случае, длительность ношения корсета всегда индивидуальна и определяется врачом-ортопедом – именно он должен разрабатывать схему лечения больного.
Кроме перечисленных видов, существует еще и корсет Шено, изготавливаемый из термопластика специально для конкретного больного по его гипсовым слепкам. Как правило, такие корсеты носят постоянно, однако они практически не чувствуются во время носки и не доставляют дискомфорта больному.
Как выбирать ортопедический корсет?
Выбирая корректор, следует обратить на следующие моменты:
– материал: желательно отдать предпочтение эластичной, тонкой и легкой отделке и дышащей хлопковой ткани внутри изделия.
– размер: в качестве основы берут подгрудную окружность на вдохе. При промежуточных цифрах лучше выбрать изделие большего размера.
– гипоаллергенность: частое ношение ортопедического средства может стать причиной кожной сыпи или иных неприятных последствий. Избежать их поможет корректор, изготовленный на основе натуральных материалов.
– конструкция: особое внимание следует уделить фиксирующим элементам. Чтобы не было натирания кожи, ремни изделия не должны быть жесткими и тонкими.
Читайте так же
-
Виктория
2018-02-16 15:13:39спасибо клинике и лично продолжателю дела Анатолия Бобыря, его сыну Михаилу Анатольевичу. Ваша клиника, как скорая помощь, с первого сеанса избавляет от болей, возвращает способность двигаться. Прохожу сеансы на позвоночнике по мере надобности, примерно раз в 5-6 лет (в силу особенностей… Читать дальше
-
Анастасия
2022-09-09 20:16:0310 лет мучилась болями в спине, после курса мануальной терапии (терапевт Бабий Александр Сергеевич) все прошло. Золотые руки! Очень благодарна и Александру Сергеевичу, и клинике. Буду рекомендовать всем знакомым. Читать дальше
-
Елена
2017-04-04 10:34:56Я пришла в клинику с диагнозом Цервикальная дистония или, проще говоря, Спастическая кривошея. Голова все время была повернута в левую сторону и самостоятельно поворачивать её в срединное положение не получалось, только при помощи рук. После нескольких сеансов массажа, дефанотерапии,… Читать дальше
-
Екатерина
2021-12-08 10:05:40Благодарю Торопцева Дмитрия Анатольевича.Болела шея сильно.За курс лечения,массажа и иглоукалывания всё прошло.Низкий Вам поклон. Читать дальше
По мнению ведущих российских и зарубежных специалистов ортезирование при идиопатическом сколиозе является важной составляющей его консервативной терапии. Адаптивная физическая культура, массаж, физиотерапия на фоне корсетотерапии обеспечивают более высокие показатели реабилитации по сравнению с их изолированным применением.
Современный корсет при идиопатическом сколиозе – сложное медико-техническое устройство.
Тенденции мировой корсетотерапии последних лет убедительно доказали, что наиболее результативным является применение активных ортезов, которые обеспечивают не только фиксацию туловища, предотвращая дальнейший рост деформации, но и активно влияют на дуги искривления путём воздействия на них дозированных нагрузок через особые зоны.
- Что такое корсет Шено?
- Показания и противопоказания к корсетному лечению идиопатического сколиоза по методу Шено
- Руководство по использованию корсета Шено
- Этапы ведения больного сколиозом в корсете Шено
- Этапы отмены корсета Шено
Корсет Шено в лечение сколиоза у ребенка — эффективная методика лечения
Корсет Шено — это ортопедический корсет, выполненный в виде жёсткой гильзы, который имеет детали крепления, тазовый посадочный контур, дополнительные приспособления (пелоты). Корсет Шено назван в честь его изобретателя – бывшего военного французского врача Жака Шено (фр. Jacgues Cheneau). Современные корсеты Шено изготавливаются из полимерных материалов индивидуально для каждого пациента.
Корсет Шено является наиболее совершенной моделью активно корригирующих корсетов. Принцип его действия основан на концепции Е. Аббота (1912 год), которая подразумевает оказание давления на выпуклые из-за деформации позвоночника участки тела в процессе роста ребёнка. Кроме того, корсет Шено способствует тренировке дыхания для коррекции вогнутых участков в зонах расширения. Корсет оказывает воздействие на позвоночник во фронтальной, сагиттальной и горизонтальной плоскостях и таким образом обеспечивает трёхмерную коррекцию существующей деформации. За прошедшие 30 лет корсет Шено и его система 48-ти зон коррекции стали фактическим стандартом ортезной помощи больным сколиозом во всём мире.
Конструкция корсета непрерывно развивается и совершенствуется усилиями специалистов, в настоящий момент широко применяется последняя модификация корсета, предложенная в 1998 году. В тоже время значительное количество мировых научно-практических центров, занимающихся ортезированием, предлагают различные модификации и усовершенствования основной технологии производства, в связи с чем данные ортезы в среде специалистов носят название корсетов по типу (методу) Шено.
Принципы корригирующего действия корсета Шено:
- Конструкция корсета учитывает все основные отделы скелета, задействованные в процессе деформации.
- Коррекция осуществляется создаваемой системой действия сил в трёх точках.
- Силы давления, действуя на выпуклые поверхности спины, создают эффект трансформации вогнутых участков в созданные в корсете свободные пространства.
- Сочетанное действие указанных сил создает деротационный эффект на деформацию позвоночника, что является ведущим препятствием для процесса прогрессирования.
- Направленное дыхание создает условия расправления объёма лёгочной ткани.
Показания и противопоказания к корсетному лечению идиопатического сколиоза по методу Шено
Корсет деротационный активно-корригирующий типа Шено предназначен для коррекции прогрессирующих сколиотических деформаций позвоночника у растущих детей.
Показаниями к назначению корсета Шено являются:
- Наличие у растущего пациента прогрессирующей сколиотической деформации позвоночника, которая на передне-задней рентгенограмме, выполненной в положении стоя, достигла основной дуги деформации, равной 20 градусов и более (при измерении по методике Кобба). При этом учитывается состояние костной зрелости.
- Наличие искривления более 40 градусов и значительных структурных изменений позвонков у пациентов периода завершения костного роста в качестве подготовки к операционной коррекции сколиотической деформации.
- В послеоперационном периоде, в качестве оказания поддерживающей терапии.
Противопоказания к назначению корсета Шено:
- Сколиотическая деформация позвоночника величиной менее 20 градусов у пациентов периода завершения костного роста.
- Наличие сопутствующей патологии в виде выраженного нарушения сердечно-сосудистой и дыхательной деятельности, заболеваний кожных покровов туловища и таза, которые не допускают механического давления.
Руководство по использованию корсета Шено
В течение 1-2 недель время ношения корсета должно достичь 21 часа в сутки. Чтобы правильно надеть корсет, первое время необходима помощь другого человека. Корсет следует носить поверх футболки, которая должна быть без швов по краям, достаточно длинной и как можно тоньше. Мы рекомендуем использовать бесшовное белье из современных синтетических материалов с добавлением эластана. Современные ткани являются высокотехнологичными мембранами и лучше подходят в качестве корсетного белья, чем хлопчатобумажные изделия. Надевать корсет всегда необходимо в положении лежа.
Адаптация к корсету происходит в течение семи дней:
- 1-й день. Корсет носят в течение дня по два часа с перерывом на один час. При этом не следует для привыкания застёгивать корсет слишком туго. Каждый раз после снятия корсета следует осмотреть кожу. Все покрасневшие участки протереть спиртовым раствором календулы или камфорным спиртом. Перед надеванием корсета проследить, чтобы кожа была сухой. На ночь корсет не надевается.
- 2-й день. Корсет носят по три часа с перерывом на один час. Осуществлять контроль за кожей. На ночь корсет не надевается.
- 3-й день. Корсет носят по четыре-пять часов с перерывом на один час. Пробуют надеть на ночь на четыре-пять часов.
- 4-й день. Следует попробовать носить корсет практически весь день, снимая только по необходимости. Также следить за кожей. Ночью спать в корсете.
- 5-й — 7-й день. Продолжают носить корсет практически в течение всего дня, снимая только по необходимости.
Этапы ведения больного сколиозом в корсете Шено
- После изготовления корсета больной в течение 1-2 недель осваивает навыки пользования им.
- Срок корсетного лечения определяется индивидуально для конкретного пациента с учётом возраста, тяжести деформации и её прогрессирования. Необходимо своевременно решать вопрос о коррекции самого корсета или замены его на новый. При неблагоприятном течении следует решать вопрос о других методах лечения, включая хирургический.
- При нормальной адаптации пациента к корсету и благоприятном течении процесса лечения необходимо регулярное контролирование у врача-ортопеда и ортезиста. Первичный врачебный контроль проводится через 3 месяца ношения корсета. Если всё протекает нормально, врачебный контроль далее может проводиться реже.
- Для объективности контроля и оценки эффективности проводимого лечения, кроме клинического осмотра пациента, рекомендуется проводить рентгенологическое обследование. Необходимо выполнить рентгенографию позвоночника в корсете в переднезадней проекции в положении пациента стоя через 3 месяца после начала пользования корсетом. В последующем целесообразно проводить рентгенологический контроль через каждые 6 месяцев.
- При завершении корсетного лечения (определяется индивидуально для конкретного пациента) в благоприятных случаях, когда удаётся достичь определённой коррекции и стабилизации, следует проводить этап отвыкания от корсета. Этот период может составить период от 6 до 12 месяцев в зависимости от клинической ситуации.
Отмена корсета
Отмена корсета при стандартном благоприятном течении планируется при достижении пациентом костной зрелости, которая определяется рентгенологически.
Процесс отвыкания от корсета следует осуществлять по определенной схеме:
- Сделать рентгеновский снимок позвоночника в положении стоя пациента без корсета (перед этим пациенту рекомендуется находиться без корсета в течение 8 часов). Если угол дуги искривления увеличился на 5 градусов и более, следует продолжать ношение корсета. Если угол не увеличился или разница составляет меньше 5 градусов, можно начинать процесс отвыкания от ношения корсета.
- В течение 3 месяцев постепенно уменьшается время ношения корсета в период бодрствования. Начинать следует с минус 1 часа в течение первого месяца. Затем увеличивать время на 15-30 минут на каждую последующую неделю, достигнув к концу третьего месяца 6-ти часового нахождения без корсета. Для этого рекомендуется внешкольное время.
- При стабильном состоянии позвоночника, что контролируется клинико-рентгенологическими методами, осуществляют дальнейшее увеличение времени нахождения пациента в период бодрствования без корсета, доведя его в течение еще 3 месяцев до 12 часов.
- Если стабильность позвоночника сохраняется, также продолжают постепенное увеличение времени бескорсетного бодрствования до 16-18 часов, оставляя его обязательно только на период ночного сна в течение года.
- При благоприятном состоянии, спустя указанное время, пациент в течение еще 2-3 месяцев отвыкает от корсета и на период ночного сна путём периодического его снятия. Начинают от одной ночи в неделю, постепенно их увеличивая.
Следует отметить, что сохранение корсета на период ночного сна обеспечивает лучшую адаптацию пациента и позвоночника.
Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что – настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
– Давайте дадим определение, что такое сколиоз?
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны – ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны – образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую – правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление – это первая степень, а наиболее сильное, с большим углом, – четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой – ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок – врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
– Назовите причины развития сколиоза
– Причин может быть много. Большую роль играет наследственность и то, как прошли роды – визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения – то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко – результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
– Как часто развивается сколиоз у детей?
– Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей – не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

– Как проводится диагностика сколиоза?
– Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях – прямой и боковой.
– Как исправить сколиоз, в чем заключается лечение?
– При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
– Можно ли вылечить сколиоз?
– Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза – если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю – пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта – первого шейного позвонка – может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
– Какие еще нарушения может спровоцировать сколиоз?
– Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
– Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
– Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков – больше, чем наполовину. Еще – при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
– Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

– К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, – нужно подобрать одну правильную манипуляцию. Задача – не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
– Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

– Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи – они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак – что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам – регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
– В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
– Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков – пролапс, протрузии, грыжи – только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт – лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Ортопедический корсет для коррекции искривлений позвоночника — изобретение очень полезное, и даже в чём-то немножко гениальное, ведь применение этого изделия действительно помогает если не полностью исправить осанку, то как минимум существенно уменьшить наблюдаемую степень искривления. К тому же, подобные корсеты стоят недорого, просты в обращении и не требуют за собой какого-то сложного ухода.
В корсетах для осанки имеется только один недостаток — удобными их можно назвать разве что в каком-то ироничном контексте. Нагибаться в них сложно, да и привычную свободу движений они заметно ограничивают, что в первые дни раздражает особенно сильно. Спустя недельку-другую человек более-менее привыкает к этим неудобствам, но главный вопрос всё равно остаётся актуальным — сколько времени придётся носить ортопедический корсет до полного исправления осанки?
Принцип действия корсета для осанки
В большинстве случаев, если речь идёт о лечении обычного сколиоза, действие корсета направлено на принудительное отведение плеч своего владельца назад (то есть, в направлении спины). Одновременно с этим специальные ребра жёсткости препятствуют сгибанию позвоночника в недопустимом, хотя и привычном для человека, направлении. В результате такой коррекции осанка становится анатомически правильной, а спустя некоторое время мышцы спины запоминают новое положение позвоночника и начинают поддерживать его уже без помощи корсета.
В случае, если искривление носит более сложный характер, оказываемое корсетом действие может меняться, но общий принцип остаётся прежним.
Факторы, от которых зависит длительность ношения корсета
Существует 3 основных фактора, от которых зависит необходимая продолжительность ношения ортопедического корсета для осанки: возраст, а также причины и степень искривления.
Возраст пациента
Окончательное формирование позвоночного столба завершается примерно к 22-25 годам. Это значит, что если пациент ещё не достиг указанного возраста, то сохраняется возможность устранения практически любого искривления позвоночника — за исключением особо сложных форм, обусловленных травмами или врождёнными патологиями.
Если позвоночник пациента уже окончательно сформировался, то говорить о полном исправлении осанки можно лишь условно — шанс приучить мышцы спины поддерживать позвоночник в анатомически правильном положении остаётся только в случае, если искривление оценивается как незначительное. При серьёзных формах позвоночного искривления можно рассчитывать разве что на частичное улучшение.
Причины искривления
Об этом уже было немного рассказано выше: устранить нарушения осанки проще, если они обусловлены банальной привычкой сутулиться. Если же причиной кривизны спины является травма, болезнь или врождённые анатомические дефекты, то благоприятность клинического прогноза будет зависеть от степени повреждения или патологии развития позвоночника.
Степень и форма кривизны
Все виды нарушений осанки (сколиоз, кифоз и лордоз) классифицируются по целому ряду отличительных признаков: форма искривления, угол, локализация, изменения деформации в связи с нагрузкой на позвоночник и т. д. Отсюда заключение: чем сложнее конкретная клиническая картина и чем выраженнее искривление осанки, тем дольше потребуется носить корсет и заниматься лечением позвоночника в целом.
О стандартных назначениях
Несмотря на многообразие форм искривлений осанки, существуют так называемые стандартные нормы продолжительности ношения корсетов, которыми обычно руководствуются врачи в своих предписаниях.
Так, при первичном назначении, доктор обычно рекомендует носить ортопедический корсет в течение 2-6 месяцев, после чего пациент должен прийти на осмотр для оценки динамики положительных изменений. Если говорить о продолжительности применения корсета в целом, то сроки могут варьироваться от нескольких месяцев до рекомендаций пожизненного ношения.
Что касается суточных норм, здесь вообще нет никаких универсальных норм или правил. Доктор может посоветовать носить корсет 1-2 или 8-10 часов в день — всё зависит от состояния позвоночника конкретного пациента.
Таким образом, выходит, что никаких «общих» советов относительно того, сколько нужно носить корсет для осанки, не существует потому, что данный вопрос всегда рассматривается врачом в индивидуальном порядке. Это следует помнить, чтобы не впадать в заблуждение, начитавшись советов «диванных лекарей», которые беруться заочно лечить всех подряд.
Как уменьшить сроки ношения корсета
В завершении не лишним будет привести несколько простых рекомендаций, которые помогут сократить продолжительность ношения корсета для коррекции осанки:
- Посещать ЛФК. Практически всегда предписание носить ортопедический корсет сопровождается направлением на лечебную физическую культуру (ЛФК). Если не игнорировать этот врачебный совет, то «выровнять» позвоночник удастся в разы быстрее.
- Правильный выбор корсета. Под словом «правильный» подразумевается покупка корсета той степени жёсткости и той модели, которую посоветовал врач, а не что-то «подешевле» или наоборот, «подороже», из расчёта, что если дорого, то значит обязательно лучше. Вариант приобретения корсета без консультации с ортопедом, хирургом или травматологом вообще не должен рассматриваться в принципе.
- Соблюдать режим применения. Обычно, прописывая пациенту корсет, врач всегда объясняет как, когда и сколько нужно носить это изделие. Те, кто придерживаются врачебных рекомендаций, достигают положительных результатов быстрее, чем те, кто лениться или даже стыдиться надеть корсет.
Если соблюдать эти несложные советы, то необходимость в применении корсета отпадёт гораздо раньше, чем это происходит у тех, кто занимает пассивно-выжидательную позицию в отношении собственного же здоровья.
Консультант интернет-магазина netran.ru
Володьков Алексей Викторович