Смещение шейных позвонков
причины, симптомы, методы лечения и профилактики
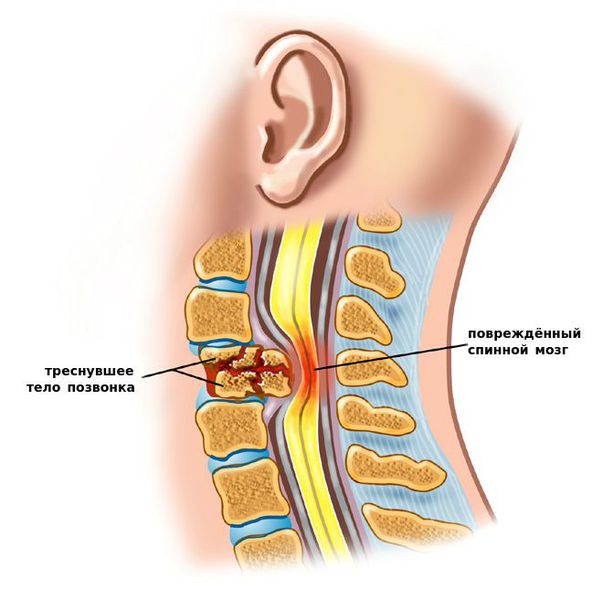
Смещение шейных позвонков — наиболее распространенная патология позвоночника. Бывает связана с травмами, перенесенными заболеваниями, в некоторых случаях носит врождённый характер. Дает о себе знать постоянными головными болями, головокружением и общим недомоганием, болью в шее с иррадиацией в грудь или ключицу, верхние конечности, нервозностью и раздражительностью из-за постоянных болевых ощущений. Если вас беспокоят перечисленные симптомы смещения позвонков, незамедлительно запишитесь на приём к ортопеду и пройдите назначенное лечение — патология чревата серьёзными осложнениями вплоть до инвалидности и смерти.
Симптомы смещения шейных позвонков
Симптоматика патологии развивается постепенно, от момента смещения до появления первых признаков проблемы может пройти от нескольких дней до 2-3 месяцев. Пациента беспокоят следующие признаки проблемы:
- головная боль в затылочной или височной части, которая иногда переходит в сильную мигрень
- общее недомогание, сонливость, раздражительность, проблемы с памятью и концентрацией внимания
- нарушения в работе вестибулярного аппарата, которые чреваты головокружениями, дезориентацией и потерей сознания
- периодическая слабость в руках с онемением и мурашками
- болевые ощущения в области шеи, затылке и верхней части спины, плечах
- осиплость голоса, кашель с нехваткой воздуха и приступами удушья
- поражения тройничного нерва, нарушение работы щитовидной железы, расстройства слуха и зрения
- приступы пароксизмальной и мерцательной аритмии, которые проявляются как нарушения сердечного ритма
Статью проверил
Кученков А.В.
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач • стаж 25 лет
Дата публикации: 24 Марта 2021 года
Дата проверки: 16 Февраля 2023 года
Содержание статьи
Причины
- Возрастные изменения в организме у людей старше 60 лет, ухудшение состояния суставов, костей и опорно-двигательного аппарата в целом
- перенесенные вывихи, переломы и другие травмы позвоночного столба
- остеохондроз и другие заболевания, при которых межпозвоночные диски не справляются со своей функцией
- межпозвоночные грыжи
- нарушения осанки — сколиоз, лордоз, кифоз и другие
- регулярные перегрузки и связанные с ними микротравмы спины, например, у профессиональных спортсменов
- ослабление костных тканей
- спондилолиз — наследственное заболевание, при котором позвонок не сращивается с соседними, как должно быть в норме
- родовые травмы у младенцев
Стадии развития смещения шейных позвонков
Смещение позвонков шейного отдела позвоночника развивается постепенно, у патологии выделяют 5 стадий:
- 1 стадия — позвонок смещается на четверть, по сравнению с нормальным физиологическим положением, никаких симптомов патологии не возникает
- 2 стадия — смещение происходит наполовину, что сопровождается незначительными ноющими болями в шее и мышечной слабостью
- 3 стадия — из-за смещения на три четверти нарушается нормальное кровоснабжение, появляется сильная боль в шее и спине, меняется походка
- 4 стадия — происходит полное смещение позвонка, пациента беспокоит выраженная боль и нарушения со стороны внутренних органов
- 5 стадия — к смещению добавляется провисание позвонка, опасное сдавлением спинного мозга и риском разрыва, ограниченностью движений или полным параличом
Разновидности
Смещение позвонков классифицируют по количеству поражённых позвонков и времени развития патологии — во взрослом возрасте, при родах или у детей:
По количеству поражённых позвонков
- смещение одного позвонка — затрагивает 1-7 позвонки в шейном отделе позвоночника
- лестничное — сопровождается выпадением двух или более позвонков и их смещением в одном направлении
- лестнично-комбинированное — затрагивает также несколько позвонков, которые смещаются в разных направлениях
По времени проявления
- при родах — считается родовой травмой и связано с неправильным положением плода, недоношенностью, ранними или стремительными родами, избыточным или недостаточным весом ребенка
- у детей — может возникнуть в тот период, когда ребенок еще не умеет самостоятельно держать голову, если родители неправильно поднимают его с кровати или держат на руках
- у взрослых — спровоцировано перенесенными травмами, дегенеративно-дистрофическими заболеваниями, возрастными изменениями в организме
Диагностика
Чтобы выявить смещение шейных позвонков, врач проводит пальпацию, собирает жалобы и рекомендует пройти аппаратную диагностику — рентгенографию с функциональной пробой, компьютерную или магнитно-резонансную томографию. При подозрении на подвывих специалист дополнительно проводит спондилографию.
К какому врачу обратиться
Патологическое состояние лечит невролог. Также можно обратиться к мануальному терапевту, ортопеду, а при сильных болях — к хирургу.
Лечение смещения шейных позвонков
Курс лечения назначает врач-вертебролог: в зависимости от причины и степени выраженности патологии, он рекомендует консервативную терапию или хирургическое вмешательство. Консервативно смещение лечат с применением обезболивающих средств, проведением лечебной гимнастики и физкультуры, мануальной и физиотерапии. Операцию проводят при тяжёлой врождённой патологии и после серьёзных травм.
Осложнения
При своевременном начале лечения прогноз патологии благоприятный. Если игнорировать симптомы проблемы, смещение будет усугубляться и может привести к таким последствиям:
- сужению межпозвоночного канала и защемлению спинного мозга
- ухудшению кровоснабжения головного мозга и нарушениям в работе нервной системы
- нарушениями слуха, зрения и сна
- ухудшению памяти
- мигреням, обморокам
Профилактика смещения шейных позвонков
- избегайте перегрузок спины, особенно при занятиях спортом
- соблюдайте осторожность, чтобы не травмироваться
- регулярно делайте разминки для шеи во время долгой сидячей работы
- носите шарфы и головные уборы в холодное время года, чтобы избежать переохлаждений
- откажитесь от вредных привычек, питайтесь полноценно и разнообразно, принимайте витаминные добавки
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Боли в шейном отделе возникают отнюдь не только из-за шейного остеохондроза, как это принято считать. Это может происходить и из-за нарушенной стабильности позвоночника в этой области, вызванной:
- нарушениями в суставах и связках позвонков под влиянием неких факторов
- врожденными аномалиями позвонков и суставов
- изменениями в дисках позвоночника
В этой статье поговорим о том:
- Какими могут быть причины, вызывающие смещение шейных позвонков
- Какими симптомами это сопровождается
- К каким последствиям может привести
- Что можно применять для лечения смещений позвонков и дисков шейного отдела и всегда ли нужно его лечить
Содержание
Причины и признаки смещений шейных позвонков
Смещение шейных позвонков (подвывих) сопровождается повышенной подвижностью шейного отдела:
Шея у таких людей вращается с большей амплитудой — они буквально могут глянуть, что находится у них за спиной.
Почему это происходит?
Смещение (подвывих) — это нарушенное соотношение соприкасающихся суставных поверхностей позвонков, при котором происходит утрата полного контакта между ними
Наполовину вышедший из суставной ямки сустав приводит к повышению подвижности позвонка и собственно к самому смещению.
Так как при подвывихах порой защемляются нервы — возникают невралгические признаки:
- сильная головная боль (мигрень), отдающая в руку, плечо и лопатку
- внезапное головокружение
- онемения в руках, потеря чувствительности, мышечная слабость и другие симптомы
Смещения у детей
Смещение шейных позвонков можно условно поделить на врожденные и приобретенные.
Врожденные смещения — это чаще всего травма, которую малыши получают при рождении в силу следующих причин:
- Неправильное расположение плода в утробе — головкой вверх
- Обвивание пуповиной шеи младенца при рождении
В основном подвержены угрозе подвывиха первый С1 (атлант) и второй С2 (аксис) шейные позвонки. Это объясняется большей свободой атланта, в силу его анатомического строения
Ротация шейного отдела происходит только в этом позвонке, и опасность его смещения выше.
Приобретенные смещения — это результат многих причин.
У детей постарше, если и возникают подвывихи позвонков, то это связано с
- сверхподвижностью ребенка
- повышенным детским травматизмом
- диспластическими процессами и нарушениями в хрящевой и костной структуре
Как известно, детские кости более мягкие и податливые, суставы эластичны.
Провоцируется подвывих:
- резким поворотом головы или ее наклоном
- падением на спину или неудачным нырянием
- при занятиях гимнастикой, акробатикой и т. д.
Смещения у взрослых
Подвывихи шейных позвонков у взрослого человека — более редкое явление.
Причины смещений:
- Травмы, полученные в результате хлыстового удара или резкого поворота шейного отдела при аварии или падении с высоты
- Спортивный травматизм:
- катание на коньках
- висы на перекладине
- неудачная стойка на голове и т. д.
- Дегенеративное изменение межпозвонковых дисков:
- западание пульпозного ядра диска
- утоньшение и высыхание диска из-за потери влаги
Эти дисплазии приводят к тому, что диск смещается, и позвонок соскальзывает с него
-
Операция по усечению ламинарной дуги позвонка может привести к возникновению спондилолиза и смещению тела позвонка в межпозвоночный канал
- Смещение шейных позвонков может быть последствием врожденного спондилолиза. Однако такое явление более свойственно для смещения в поясничном отделе
- Привести к подвывиху атланта и аксиса может и врожденная асимметрия позвоночника, например: смещение подвздошного сочленения, которое происходит из-за ног разной длины
Отсутствие хромоты при этом происходит за счет позвонковых смещений в других отделах.
В этом случае никакие репозиции суставов шейных позвонков и упражнения не помогают. Подвывих не удается вылечить — он все равно возвращается. Но в этом случае небольшие смещения лечить и не надо, так как данное смещение — это вторичный стабилизирующий фактор и последствие нарушенной биомеханики позвоночника.
Видео: Подвывих шейных позвонков
Симптомы смещений шейных позвонков
Клинические симптомы позвонковых подвывихов в шее, определяемые при осмотре и составлении анамнеза:
- Наличие боли в шее
- Ее малоподвижность и ригидность
- Шея повернута в одну сторону, обратную патологии
- В месте подвывиха может быть болезненность и припухлость
- Возможно выступание остистого отростка смещенного позвонка
Эти симптомы общие — они говорят о возможном подвывихе, но являются малоинформативными: по ним нельзя судить, какой именно позвонок смещен.
Для предварительной диагностики существует специфические вегетативные нервные симптомы, говорящие о том, что в результате подвывиха произошло раздражение симпатических волокон, связанных с тем или иным спинномозговым нервом, что позволяет и определить место подвывиха
Эти симптомы носят характер последствий, которые происходят при смещениях позвонков.
Последствия подвывихов шейных позвонков
- С1 —
- Боли в голове
- Повышение АД
- Бессонница
- Нервные расстройства
- С2 —
- Глазные болезни
- Нарушения слуха
- Аллергические реакции
- С3 —
- Невралгия, неврит
- Угревая сыпь
- С4 —
- Шум в ушах, тугоухость
- Увеличение аденоидов, насморк
- С5 —
- Хронические ларингит, фарингит, тонзиллит
- Боли в горле
- С6 —
- Болевые ощущения и напряженность в шейно-затылочной и плечевой областях
- С7 —
- Заболевания щитовидной железы
- Ограниченная подвижность плечевого и локтевого суставов
Позвонковые подвывихи, кроме невралгических симптомов, вызывают еще более опасные последствия, связанные со сдавливанием артерий и вен шейного отдела позвоночника
Это:
- Ишемия мозга
- Повышение внутричерепного давления
Последствия локальной компрессии спинного мозга:
- Дыхательные нарушения
- Паралич конечностей
- Дисфункции внутренних органов
При таких симптомах лечение подвывиха должно проводится незамедлительно.
Диагностика и лечение смещений шейных позвонков
- Вначале делается сложная рентгенография:
- во фронтальной и боковой проекциях
- пробы при движениях головы
- снимки через открытый рот и в косых проекциях
- Для получения более детальной визуализации используют КТ и МРТ
Если подвывих произошел из-за травмы шейного отдела позвоночника, то лечение должно начинаться с оказания первой врачебной помощи, которая производится на месте травмы. Эффективность всего лечения во многом зависит от быстроты оказания доврачебной помощи, особенно при сдавливании спинного мозга
Дальнейшее лечение производится в стационаре.
- Первым его этапом становится вправление позвонка, которое выполняется травматологом:
- Это — вытяжка, осуществляемая обычно при помощи петли Глиссона.
- После вытяжки и вправления в течение одного — трех месяцев носится воротник Шанца
- Часто лечение не обходится без обезболивающей терапии:
- НПВС (нестероидные противовоспалительные средства)
- Новокаиновая блокада
- ГКС (глюкостероиды), которые обычно вводятся в эпидуральное пространство). Такое обезболивание требуется при сильных отеках и болях
- Миорелаксанты
- Реабилитация при смещениях После вправления позвонка, купирования болевого приступа и снятия отечности начинается реабилитационный период:
- Сеансы мануальной терапии
- Иглотерапия
- Лечебная физкультура
- Приборная физиотерапия (КВЧ, лечение ультразвуком, электрофорез)
Мануальная терапия может быть использована и как оперативное лечение при вправлении позвонка.
Видео: Вправление атланта мануальным терапевтом
ЛФК при смещении шейных позвонков
Лечебная физкультура начинается сразу после этапа вправления и наложения шины.
Первые упражнения делаются не для шейного отдела позвоночника.
Например, можно выполнять такие упражнения:
- Хлопки руками с горизонтально расположенными на столе локтями
- Упражнения с эспандером для кистей
- Повороты кистей, сгибание рук в положении лежа
- Подъемы ног в положении стоя
- Наклоны туловища, ходьба на носках и т. д.
После снятия шины упражнения выполняются и для шеи:
Вначале лучше начать с постизометрических упражнений:
- Упираемся лбом или затылком о поверхность кровати
- Пытаемся наклонить голову вперед и одновременно давим рукой на лоб
- Такой же наклон, но назад и с рукой на затылке
Затем подключаем двигательные упражнения
- Повороты головы, наклоны вперед и назад и т. д.
Не болейте и берегите позвонки!
Смещение шейных позвонков
Лечением данного заболевания занимается невролог.
Записаться на приём
Смещение шейных позвонков — это распространенная патология позвоночника. Часто связана с травмами, перенесенными заболеваниями, иногда наблюдается с рождения из-за родовых травм. Появление боли в шейном отделе, нарушение правильного функционирования внутренних органов – все это является следствием недуга.
Рассказывает специалист ЦМРТ
Дата публикации: 15 Сентября 2021 года
Дата проверки: 30 Января 2023 года
Все факты были проверены врачом.
Содержание статьи
Причины смещения
Рассмотрим основные причины:
- Различные травмы, ушибы в области позвоночника или шее
- Резкие повороты головы или неосторожные движения
- Родовые травмы у ребенка
- Длительное пребывание в неестественном положении
- Большие нагрузки на шейный отдел
- Мышечный спазм
- Сопутствующие заболевания опорно-двигательного аппарата (остеохондроз, наличие межпозвоночных грыж и т.д).
Симптомы
При смещении шейных позвонков возникают следующие симптомы:
- Головная боль, которая не проходит даже после обезболивающих препаратов
- Частые головокружения, мелькание “мушек” перед глазами
- Проблемы со сном
- Человек быстро устает, все время хочется полежать
- При смещении 3-4 стадии визуально заметна асимметрия, происходит укорочение туловища и его оседание в таз, особенно если речь идет о лестничном смещении
- Болевые ощущения в шейном отделе, могут иметь различный характер
- Проблемы со слухом
- Нарушение остроты зрения
Стадии развития
- 1 стадия. Наблюдается незначительное смещение, примерно на ¼. Тревожных симптомов не наблюдается
- 2 стадия. Характеризуется смещением позвонка на 50%, может наблюдаться ноющая боль в области шеи
- 3 стадия. Сильное смещение, практически на три четверти. Происходит нарушение кровообращения, отсюда: головная боль, головокружение и остальные симптомы
- 4 стадия. Характеризуется полным смещением позвонка, процесс сопровождается болью, трудно поворачивать голову, наблюдается повышенный риск нарушения работы внутренних органов, требуется срочное лечение, чтобы не допустить полного выпадения позвонка
Как диагностировать
Чтобы точно определить диагноз и степень тяжести врач может назначить различные методы инструментальной диагностики (рентген, КТ, МРТ). Наиболее информативным является МРТ, который даёт возможность определения патологии даже на ранних этапах.
В клинике ЦМРТ можно сделать МРТ шейного отдела позвоночника с функциональными пробами на современном оборудовании. Грамотные специалисты проведут исследование и сделают расшифровку результатов в кратчайшие сроки.
К какому врачу обратиться
Смещение шейных позвонков у взрослых и детей требует обращения ортопеду или травматологу, дополнительно требуется консультация врача-невролога. На этапе лечения может понадобиться помощь физиотерапевта, мануального терапевта, массажиста.
Мамаева Лидия Семеновна
Невролог • Рефлексотерапевт • Физиотерапевт • Гирудотерапевт
стаж 48 лет
Коновалова Галина Николаевна
Невролог
стаж 44 года
Линкоров Юрий Анатольевич
Невролог
стаж 42 года
Чарин Юрий Константинович
Ортопед • Травматолог • Вертебролог
стаж 34 года
Кузнецова Елена Николаевна
Невролог
стаж 32 года
Дихнич Олег Анатольевич
Ортопед • Травматолог
стаж 31 год
Гайдук Александр Александрович
Ортопед • Врач ЛФК • Физиотерапевт
стаж 30 лет
Бодань Станислав Михайлович
Ортопед • Травматолог
стаж 27 лет
Кученков Александр Викторович
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач
стаж 24 года
Самарин Олег Владимирович
Ортопед • Травматолог • Вертебролог
стаж 24 года
Ян Анжела Александровна
Невролог • Рефлексотерапевт
стаж 23 года
Карева Татьяна Николаевна
Невролог
стаж 22 года
Ткаченко Максим Викторович
Ортопед • Травматолог
стаж 20 лет
Исмаилова Эльвира Тагировна
Невролог
стаж 20 лет
Агумава Нино Мажараевна
Невролог
стаж 19 лет
Лысикова Татьяна Геннадьевна
Невролог • Физиотерапевт
стаж 19 лет
Бачина Наталья Иосифовна
Невролог
стаж 19 лет
Репрынцева Светлана Николаевна
Невролог
стаж 18 лет
Булацкий Сергей Олегович
Ортопед • Травматолог
стаж 16 лет
Лисин Валерий Игоревич
Невролог
стаж 15 лет
Шишкин Александр Вячеславович
Невролог • Мануальный терапевт
стаж 13 лет
Пивковский Дмитрий Игоревич
Ортопед • Травматолог
стаж 12 лет
Дорофеева Мария Сергеевна
Невролог
стаж 11 лет
Филиппенко Антон Олегович
Невролог • Рефлексотерапевт
стаж 11 лет
Степанов Владимир Владимирович
Ортопед • Травматолог • Вертебролог
стаж 10 лет
Телеев Марат Султанбекович
Ортопед • Травматолог • Спортивный врач
стаж 10 лет
Штанько Владислав Анатольевич
Ортопед • Травматолог
стаж 9 лет
Амагова Тамила Магомедовна
Невролог
стаж 9 лет
Миропольский Илья Андреевич
Невролог
стаж 9 лет
Сулейманов Курбан Аббас-Оглы
Невролог
стаж 9 лет
Атамурадов Тойли Атамурадович
Ортопед • Спортивный врач • Хирург
стаж 8 лет
Сатиева Марина Гаруновна
Невролог
стаж 7 лет
Ахмедов Казали Мурадович
Ортопед • Травматолог
стаж 6 лет
Оразмырадов Халназар Атабаллыевич
Ортопед • Травматолог
стаж 5 лет
Сатторов Аббосхон Нодирович
Ортопед • Травматолог
стаж 4 года
Как лечить смещение шейных позвонков
Этот вопрос волнует многих пациентов, столкнувшихся с данной проблемой.
Варианты лечения:
- Консервативное лечение. Включает в себя прием различных медикаментов+физиотерапию (массаж, ультразвук, электрофорез и др.)
- Хирургическое лечение. Операция осуществляется только в тяжелых случаях, когда консервативная терапия не приводит к положительной динамике
Не пытайтесь самостоятельно вправлять позвонки на место. При необходимости эту процедуру проводит специалист, самолечение крайне опасно.
Последствия
При данной патологии нужно срочно обратиться к врачу и приступить к лечению. Отсутствие своевременной терапии чревато неутешительными последствиями. Следует понимать, если происходит смещение первого шейного позвонка — происходит защемление спинного мозга и нервных окончаний. Смещение остальных позвонков также может негативно отразиться на кровообращении и работе внутренних органов. Пациент может отмечать головокружение, головную боль, бессонницу, постоянную усталость, повышенное артериальное давление.
Также речь может идти о более серьёзных осложнениях, например, о неврологических нарушениях, болезнях дыхательной системы, нарушении функционирования органов малого таза и т.д.
Профилактика
Специалисты рекомендуют соблюдать следующие меры:
- откажитесь от подъема тяжестей
- все физические упражнения рекомендуется выполнять только после разминки
- регулярно выполняйте упражнения, направленные на укрепление мышечного корсета
- своевременно лечите сопутствующие заболевания опорно-двигательного аппарата
При первых симптомах смещения шейных позвонков в ближайшее время обратитесь к врачу. Будьте здоровы!
Дата публикации 9 апреля 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
В скелетно-мышечном аппарате есть суставы, которые от природы являются неподвижными, то есть стабильными. Это свойство может быть утеряно, тогда суставы и сочленения становятся “нестабильными”. Например, лонное сочленение или крестцово-подвздошные суставы могут утратить свою неподвижность после родов или ввиду травм данной анатомической области. Сегменты позвоночника также относятся к образованиям, которые могут утратить свою неподвижность, что и называется в медицинской практике термином «нестабильность».[1] Стоит отметить, что у детей до 10-ти лет нестабильность считается нормой, так как структуры, отвечающие за стабильность позвоночника, в их возрасте находятся в фазе активного роста.
Позвоночник взрослого человека состоит из 33-х или 34-х позвонков (встречается вариант нормы с шестью поясничными позвонками), что составляет 25 или 26 двигательных сегментов.[1]
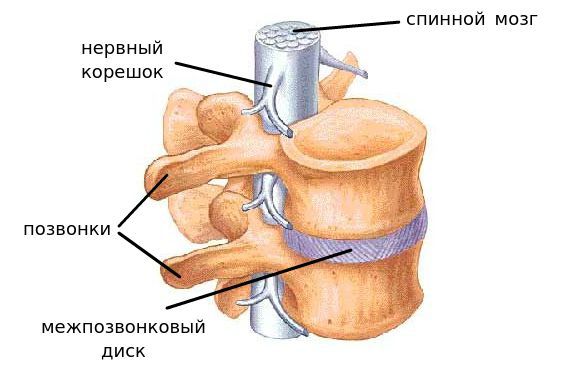
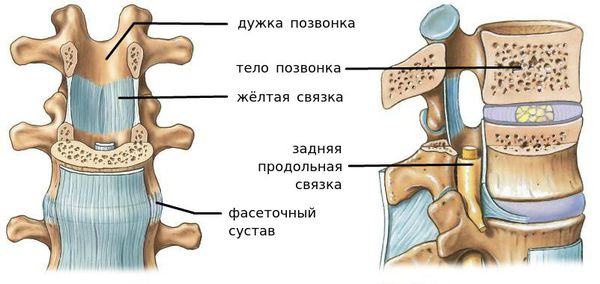
Сегмент позвоночника — это анатомическая и функциональная единица позвоночника. Анатомически сегмент состоит из межпозвонкового диска, нижней половины вышележащего позвонка, верхней половины нижележащего позвонка, передней и задней продольной связки, жёлтой связки, межпозвонковых суставов, а также всех мягких и нервных тканей, находящихся на этом уровне.[1]
За стабильность сегмента отвечают следующие структуры (перечислены в порядке убывания): межпозвонковый диск, связки и фасеточные суставы, тела позвонков.
Соответственно, и причины развития нестабильности воздействуют именно на перечисленные структуры.
Причинами являются:
- травмы родовые, спортивные, автодорожные и др. (связки, диски и тела позвонков);
- дегенерация дисков (протрузии и грыжи);
- оперативные вмешательства на позвоночнике (диски, связки и фасетки);
- аномалии развития позвоночника и его структур (любая структура).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы нестабильности шейного отдела позвоночника
Смещение диска как проявление нестабильности сегмента не всегда может порождать какие-то симптомы и жалобы. Вызывающую определенную симптоматику нестабильность называют “клинически значимой”.
1. Боль. Сюда же относится и головная боль. Является самым частым симптомом, возникает периодически. Часто появляется после физической нагрузки, нередко уже во время нагрузки. Также возникает после сна в неудобном положении, длительном сидении при наклонённой вперёд и вниз голове, также при сгибании и разгибании головы. При повороте головы в стороны и наличии нестабильности может появиться онемение конечностей и головокружение. Также часто появляется при выполнении неверно подобранных упражнений, не подходящих для пациента, или при неправильном их выполнении.[2]
2. Мышечная симптоматика. Постоянное ощущение напряжения мышц шеи, усталости. Повседневная нагрузка вызывает напряжение, боль и требует отдыха.[2]
3. Очаговая неврологическая симптоматика. По своим проявлениям напоминает корешковую симптоматику — простреливающие боли, онемение и слабость верхних конечностей. При пальпации паравертебральных точек определяется боль.
4. Гипертензионный синдром. Проявляется повышением внутричерепного давления, что, в свою очередь, усиливает головную боль, головокружение. Также проявляется повышением артериального давления. Многие авторы считают, что оба эти проявления чреваты развитием панических атак.[1][3]
5. Вестибуло-кохлеарные и окуло-кохлеарные нарушения. К ним относятся шум в ушах и головокружение, нарушение зрения. Пациенты часто обращаются к врачам-офтальмологам или врачам-отоларингологам, но при обследовании органов зрения и слуха не обнаруживается сколь значимых нарушений. Симптомы вызываются сдавлением позвоночной артерии, что возможно при изменении высоты межпозвонковых дисков и спондилоартроза, или артроза межпозвонковых суставов.[5]
6. Деформация позвоночника. Боль уменьшается при фиксированной шее, часто при наклоне на бок. Длительное пребывание в таком положении изменяет форму шеи, вызывает формирование или усиление кифоза (искривление позвоночника в форме горба). Кстати, тот самый нарост, который многие именуют «скоплением жира», может быть симптомом нестабильности.[5]
7. Нарушение сна. Развивается при хронизации боли. Постоянное ощущение дискомфорта, невозможность найти удобную позу для сна, вынужденная поза при выполнении повседневной нагрузки — всё это способствует невротизации, и, как следствие, развивается нарушение сна.[2][3][4]
Патогенез нестабильности шейного отдела позвоночника
Вопросом изучения патогенеза нестабильности сегментов шейного отдела позвоночника занимался Krismer и его ученики.[1] Опытным путём они доказали, что волокна фиброзного кольца межпозвонкового диска ограничивают ротацию позвонков даже сильнее, чем межпозвонковые и фасеточные суставы. Они также перечислили различные определения нестабильности, описали её, как состоящую из следующих механических аномалий:
- избыточное поступательное движение в дорсолатеральном направлении, что является результатом разрушения диска и нарушения его структуры;
- патологические синкинезии (или сдвоенное движение), которые развиваются как следующий этап при невозможности выполнения диском своей стабилизирующей функции и переноса центра тяжести на соседние позвонки + диски + связки;
- увеличение нейтральной зоны, что является результатом предыдущего этапа. Любое движение патологично и затрагивает многие позвонки.
- патологический центр ротации (движения вокруг продольной оси). В ситуации постепенного разрушения диска, что наблюдается при протрузиях и грыжах дисков, межпозвонковые суставы берут на себя функцию ограничения ротации. Для этих суставов такая функция является чрезмерной, и в них развивается артроз. Именно таким путём прогрессирует дегенеративная (или дискогенная) нестабильность. Итогом становится развитие спондилоартроза (дегенеративного заболевания межпозвоночных суставов).
Вопросы развития других видов нестабильности в настоящий момент являются дискутабельными. Хотя, рассматривая патогенез послеоперационной нестабильности, многие авторы сходятся во мнении, что сама операция является фактором, усиливающим нестабильность. Ведь сложно представить ситуацию, когда потребовалось удалить здоровый диск.
Классификация и стадии развития нестабильности шейного отдела позвоночника
- Посттравматическая нестабильность. Самый часто встречающийся вид, диагностируется в любой возрастной категории. Бывает следствием родов, когда оказывается акушерское пособие (например, выдавливание ребёнка при слабости родовой деятельности или нарушении расхождения лонного сочленения и/или крестцово-подвздошных сочленений). В такой ситуации нестабильность может сформироваться у матери и у ребёнка, но в разных отделах: у ребенка — в шейном, у матери — в пояснично-крестцовом. Также посттравматическая нестабильность является следствием переломов и вывихов шейных позвонков, например после ДТП или при занятиях спортом, в основном профессиональным.[3][4][5]
- Дегенеративная (или дискогенная) нестабильность. О ней подробно мы говорили в разделе «патогенез». Следует также отметить, что первым признаком такого вида является боль. Она вызвана давлением диска на заднюю продольную связку. Давление диска, в свою очередь, является результатом разрушения и нарушения питания диска ввиду постоянной его перегрузки.[1][5]
- Послеоперационная нестабильность. При выполнении оперативного вмешательства на позвоночнике часто приходится резецировать или удалять фасетки. Это требуется технически. Впоследствии нагрузка на позвонки и межпозвонковые суставы увеличивается в разы, что может потребовать дополнительной операции.[1][3][5]
- Диспластическая нестабильность. Развивается ввиду нарушения внутриутробного развития позвоночника и его структур, например врождённая асимметрия межпозвонковых суставов, конкресценция позвонков (т.е. сращение), недоразвитие хряща и др. Клинически и рентгенологически эти аномалии будут проявляться в виде выраженной нестабильности.[5]
- Сочетанный вид нестабильности, характеризующийся сочетанием различных видов.[1][3][5]
Различают три стадии нестабильности:[1]
- Первая стадия. Развивается в возрасте 2-20 лет. На этой стадии может беспокоить острая боль, локализующаяся около позвоночника, или корешковая боль. Рентгенологически часто не выявляется.
- Вторая стадия. Развивается в возрасте 20-60 лет. На этой стадии беспокоит частая рецидивирующая боль, возникающая в межпозвонковых суставах и/или связках. Рентгенологически, наряду с признаками нестабильности, определяются спондилоартроз различной степени и уменьшение высоты дисков.
- Третья стадия. Развивается после 60-ти лет. На этой стадии подвижность межпозвонковых суставов значительно уменьшается, что способствует стабилизации позвоночника. Это вызывает уменьшение частоты и интенсивности болевого синдрома. Следует помнить, что болевой синдром может быть достаточно интенсивным при развитии реактивных системных заболеваний.
Осложнения нестабильности шейного отдела позвоночника
Самыми частыми осложнениями являются сдавление позвоночной артерии (или синдром позвоночной артерии) и интенсивный болевой синдром.
Синдром позвоночной артерии развивается в двух ситуациях:
- когда артерия сдавливается в межпозвонковых пространствах остеофитами при развитии спондилоартроза;
- на экстравертебральном уровне нижней косой мышцей.
Сдавление артерии чревато развитием общемозговой и вестибулярной симптоматики в виде головной боли, головокружения и шумовых эффектов. При остром сдавлении, как правило, развивается острый приступ в виде выраженного головокружения с тошнотой и рвотой, нарушение вестибулярной функции. При длительном сдавлении развивается хроническое нарушение мозгового и спинального кровообращения.[4]
Интенсивный болевой синдром встречается достаточно часто (либо в ситуации отсутствия лечения, либо невыполнения рекомендаций доктора по ограничению физических нагрузок). Нарастание мышечного тонуса, постоянный недостаток питательных веществе в силу нарушения кровообращения способствуют также хронизации боли.[1][2][5]
Расстройство двигательной функции и чувствительности развивается при сдавлении мышц и нервов, залегающих в межмышечных пространствах. Характеризуется ограничением функции мышц и онемением в зоне иннервации нервов.[1][3][4][5]
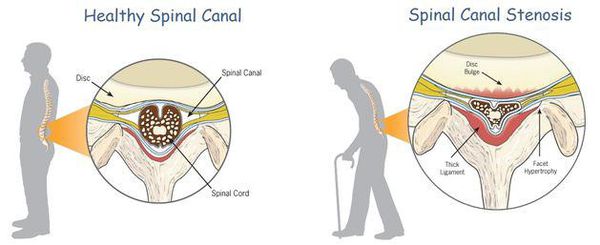
К самым серьезным осложнениям нестабильности относят стеноз позвоночного канала и компрессию спинного мозга.[1][4][5]
Оба расстройства опасны нарушением кровообращения, признаком которого является поражение проводящих нервных волокон, что клинически проявляется парезом (параличом) верхних и нижних конечностей, нарушением функции органов малого таза и кожной чувствительности.
Справедливости ради стоит отметить, что подобные осложнения при современном уровне диагностики и лечения возникают крайне редко.
Диагностика нестабильности шейного отдела позвоночника
Сбор жалоб и анамнеза заболевания является неотъемлемым этапом обследования пациента. При этом врач обращает внимание на характеристики и описания болевого синдрома, его локализацию, сопутствующие симптомы, такие как головная боль, головокружение, шаткость при ходьбе и др.
Неврологический осмотр. При осмотре врач-невролог определяет болезненность паравертебральных точек в шейном отделе позвоночника, напряжение и болезненность мышц, зоны отражённой и иррадиирующей боли, нарушения чувствительности, объём движений мышц и суставов, объём движений в шейном отделе позвоночника.
Рентгенографическое исследование. В стандартных проекциях признаки нестабильности обнаруживаются редко. Обязательным является выполнение функциональных рентгенологических исследований. Это самая важная методика, которой в последнее время, к сожалению, пренебрегают. При выполнении определяется переднезаднее смещение тела одного позвонка относительно другого позвонка. Общепринятой толщиной этого размера является 4 мм. Одной из возможных причин, по которой методику всё чаще игнорируют, является тот факт, что не обнаруживается корреляции между выраженностью симптомов и размерами смещения.
Компьютерная томография применяется для исследования всего шейного отдела или одного позвонка. На КТ шейного отдела можно определить ширину позвоночного канала, степень спондилоартроза.
Магнитно-резонансная томография применяется для исследования всего шейного отдела, особенно тщательно позволяет рассмотреть межпозвонковые диски.
Лечение нестабильности шейного отдела позвоночника
При наличии нестабильности лечение должно быть комплексным. Огромную роль играет профилактика.
Лечение строится из нескольких этапов.
Медикаментозное лечение:
- нестероидные противовоспалительные препараты имеют своей целью купировать воспаление, уменьшить и излечить боль;
- миорелаксанты позволяют уменьшить мышечный спазм и тонус, способствуют уменьшению сдавления нервных корешков;
- витамины группы В питают нервную ткань, восстанавливая и защищая её;
- витамины группы Д и препараты кальция назначаются пациентам с остеопорозом.
Физиотерапевтическое лечение.[1][2][5]
Является эффективным средством лечения боли, купирования воспаления, восстановления нервной и мышечной ткани. Также физиотерапевтическое лечение позволяет доставить в очаг лекарственное вещество посредством электрического тока. При физиотерапевтическом лечении применяют:
- методики, купирующие воспаление: электрофорез, магнитотерапия, УВЧ-терапия;
- методики, способствующие регенерации тканей: лазеротерапия, грязелечение.
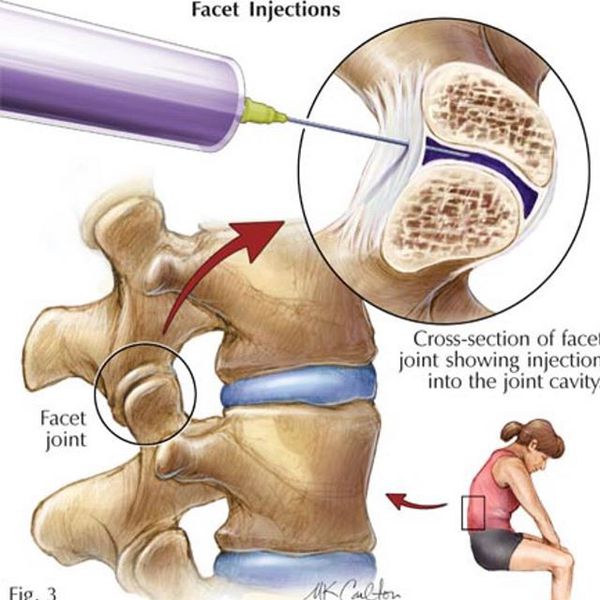
Новокаиновая блокада[1][2]
Является способом купирования острой боли за счёт доставки лекарственного вещества непосредственно к её очагу. Проводится врачом-неврологом в медицинском учреждении (не на дому!) после специального курса обучения. Лекарственным веществом может выступать раствор Новокаина 0,5% или раствора Лидокаина 2%. Также можно добавить растворы витаминов или гормонов. Состав вводимого вещества подбирает доктор в соответствии с клиническими показаниями в отсутствии противопоказаний к вводимым препаратам. Следует учесть, что врач-невролог не должен вводить вещество в межпозвонковые суставы, эту процедуру могут проводить только врачи-нейрохирурги.
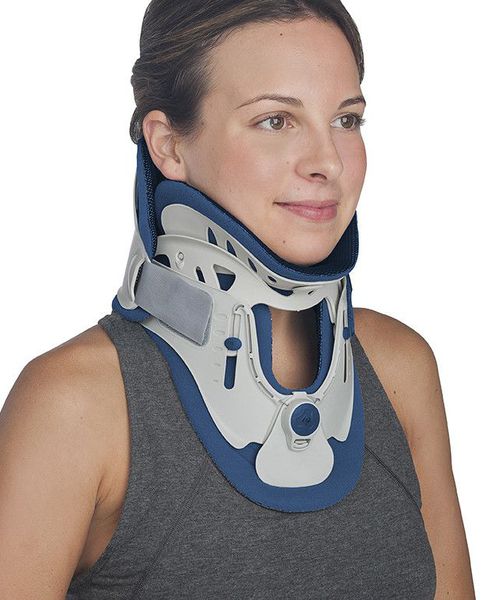
Иммобилизация позвоночника.[2][3][5]
Является одним из первых средств помощи при обострении. Осуществляется специальным воротником, ограничивающим подвижность. Назначается только врачом, подбирается строго индивидуально по размерам шеи. Рекомендовано подбор проводить в специализированных ортопедических салонах. Режим ношения воротника также рекомендуется в зависимости от причины, вызвавшей обострение.
Мануальная терапия.[3][5]
Является средством мобилизации позвонков. Запрещено выполнять в острый период травмы. Выполняется мануальным терапевтом по рекомендации невролога после осмотра.
Лечебная гимнастика.[3]
Является одним из самых эффективных средств профилактики и лечения. Курс разрабатывается для пациента в зависимости от причины, вызвавшей нестабильность, а также состояния позвоночника. Цель гимнастики — это укрепления мышечной ткани (связок и мышц). Если гимнастика проводится после травмы или оперативного вмешательства, то проводится только под контролем врача-невролога или инструктора-методиста в кабинете ЛФК. После обучения курс проводится дома самостоятельно.
Рефлексотерапия, в частности акупунктура.
Является средством купирования боли, восстановления мышечной и нервной ткани, лечения сопутствующих симптомов: улучшение кровообращения, улучшение сна. Выполняется только врачом-рефлексотерапевтом при помощи специальных игл.
Хирургическое лечение.[1][5]
Является редкой практикой. Выполняется в детском возрасте в случае доказанных аномалий строения. Во взрослой практике чаще выполняется операция «спондилодез». Она заключается в имплантации конструкции из металлических пластин и фиксирующих элементов. Её задача — препятствовать избыточной подвижности позвоночника. Операция применяется после травм, дискотомий и ламинэктомий. Последние две проводятся при грыжах позвоночника.
Прогноз. Профилактика
- Здоровый рацион. Включает в себя приём адекватного количества чистой воды, из расчета 40 мл на 1 кг массы тела. Также получение необходимых микроэлементов и витаминов. В настоящее время существует множество анализов для выявления патологий обмена веществ.
- Регулярная тренировка мышц. Большинство людей не имеют возможности заниматься в спортзале или дома каждый день, но этого и не требуется. Для укрепления мышц и связок достаточно заниматься 2 раза в неделю по 15-20 минут.
- Наблюдение врача при занятиях спортом. Перед тем, как идти в спортзал и заниматься под руководством тренера, необходимо пройти минимум обследований для минимизации возможных рисков. В спортзале Вас никто обследовать не станет, а тренер — не врач!
- Своевременное обращение к доктору. При жалобах на боль в шее необходимо обратиться к врачу-неврологу, который после осмотра назначит дообследование и распишет курс лечения и профилактики.
- Производственная гимнастика и удобное рабочее место. Следует правильно подбирать стол и стул, расставлять мебель в кабинете, чтобы максимально снизить риски травмы и перенагрузки шейного отдела позвоночника.[2][3]
- Подбор правильного матраса и подушки для сна. Матрас должен быть жёстким или средней жесткости. Кровать для сна — с приподнятым головным краем на 4-5 см. Подушка — мягкой и невысокой, чтобы концы можно было уложить на плечи и таким образом зафиксировать голову. Спать следует на спине.[2]
- Избегание ситуаций, где возможны травмы шеи. Бережно относитесь к своему организму. Лучше избежать чего-то, ведь адреналин можно получить и другим способом.
Принято считать, что боли в шее – признаки хондроза. Но далеко не только остеохондроз причина болей.
Смещение позвонков в шейном отделе распространенный вид травмы позвоночника, при диагностике которой требуется незамедлительное лечение. Смещение позвонков в медицине называют спондилолистез.
Причины и признаки смещения
Причинами возникновения спондилолистеза считаются врожденные патологии, ушибы, переломы и заболевания.
Рассмотрим их более подробно:
- Часто травмы получают дети при родах, по причине неправильного внутриутробного положения (головой вверх), обвития пуповиной шеи, а также ошибок акушерок. В первые месяцы жизни на позвонки идет нагрузка, при небольшом физическом воздействии можно получить травмы, в силу еще не окрепших позвонков у новорождённых.
- Травмы, получаемые при резких движениях головой. Так же чаще всего появляются у грудничков, из-за слабости мышц шеи, находящихся возле позвонков;
- последствия осложнений заболеваний;
- оперативного вмешательства в позвоночнике;
- пребывания в неправильной позе;
- чрезмерная физическая нагрузка;
- врожденные патологии костей;
- возрастные изменения в костной структуре;
- наследственность;
- мышечный спазм;
- переохлаждение.
Что из себя представляется смещение шейных позвонков
Смещение позвонков проявляется повышенной подвижностью в шейном отделе. Складывается такое ощущение, что голова вертится на 360 градусов.
Выглядит это следующим образом, сустав выходит из суставной ямки наполовину, появляется повышенная подвижность, что в итоге приводит к смещению (подвывиху) позвонков. Такое положение позвонков зажимает нервные окончания и межпозвоночный канал, что в свою очередь приводит к сбою в работе других органов.
Опасность при отсутствии лечения заключается в развитии патологий позвоночника: межпозвоночной грыжи, невралгия, сколиоз и так далее.
Классификация смещения
Во врачебной практике определены 5 степеней смещение шейных позвонков:
- 1-ая степень – смещение позвонков определено в границе до 25%, в таком положение выраженные симптомы отсутствуют, разве только несильная боль в шейном отделе;
- 2-ая степень – 26-50% – боли ноющего вида и слабость в мышцах
- 3-ья степень – 51-75% – сильная боль, спазм мышц, нарушения в кровоснабжение, нарушения в походке и положения позвоночника;
- 4-ая степень – 7610100% – сопровождается невыносимой болью и сбоями в работе органов
- 5-ая степень характеризуется выпадением позвонка с эффектом провисания и сдавливания спинного мозга и появление риска его разрыва и последующего паралича.
Симптомы смещения позвонков
Симптомы смещения шейных позвонков на первой стадии не имеют каких-то особенных признаков, что является серьезным препятствием для раннего диагностирования.
Признаком смещения шейных позвонков считается:
- головная боль;
- головокружение;
- онемения;
- снижение чувствительности;
- слабость;
- насморк;
- утомляемость;
- тревожный сон;
- снижение зрения;
- нарушения в работе щитовидной железы;
- охриплость;
- боль в ушах.
Шейный отдел позвоночника состоит из семи позвонков, смещение каждого из них имеют свои симптомы.
Смещение первого шейного позвонка (С1 – Атлант). Симптомы и последствия получаемые при смещение первого шейного позвонка показаны на рисунке.
Смещение второго шейного позвонка (С2 – Аксис)
Смещение третьего позвонка С3
Четвертого позвонка С4
Пятого позвонка С5
Шестого позвонка С6
Седьмого позвонка С7
Лестничное смещение
Лестничное смещение – выпадение нескольких позвонков в одну сторону.
Лестнично – комбинированное смещение – выпадает 2-3 позвонка в разные стороны.
Не так давно указанный вид смещения было сложно аппаратно диагностировать на ранней стадии, что приводило к развитию осложнений. Развитие аппаратов диагностики позволяют выявить такое отклонение в начальной стадии и провести лечение вовремя.
Входят в зону риска люди:
- подвергающиеся чрезмерным физическим нагрузкам;
- в возрасте 50-60 лет;
- с излишним весом.
Из способов лечения выделяются методы: консервативный и хирургический. Второй вариант применяют довольно редко – как крайнюю меру.
Консервативный метод лечения использует средства направленные на устранение болевых ощущений, физиотерапевтические методы лечения, лечебно-физкультурные занятия, а также использования поддерживающих корсетов и бандажей.
Диагностика
Постановка диагноза начинается со сбора подробного анамнеза, для этого пациенту необходимо рассказать о симптомах, желательно подробно. Опытный врач-травматолог сам отфильтрует полученную информацию. Дальше происходит первичный осмотр шейного отдела включающий в себя:
- пальпация позвонков;
- проверка рефлексов;
- оценка состояния мышечной ткани.
По результатам осмотра ставится предварительный диагноз и для уточнения выдается направление на прохождение аппаратной диагностики:
- рентгенографии в двух проекциях, а также функциональной рентгенографии;
- МРТ для оценки состояния мягких тканей;
- компьютерной диагностики.
Результаты полученные с помощью аппаратной диагностики составляют полную картину заболевания и определяют степень спондилолистеза.
Как лечить смещение шейных позвонков
При смещение шейных позвонков лечение выбирается из двух вариантов: консервативное и хирургическое, в зависимости от полученных результатов обследования состояния пациента.
При начальной форме смещения назначают медикаментозное и физиотерапевтическое лечение. В запущенных и тяжелых ситуациях врач предлагает операционный метод.
Смещение позвонков шейного отдела начинают лечить с этапа направленного на устранение болевых ощущений, для этого используют обезболивающие средства.
Следующим этапом проводятся лечебные процедуры направленные на улучшение кровоснабжения и обмена веществ в пораженном участке. Для этого используют:
- физиотерапию;
- рефлексотерапию;
- лечебная гимнастика;
- массаж.
Курс массажа позволяет улучшить работу мышечных структур, снять спазм и болевые ощущения.
Важно чтобы на время лечения пациент перешел на щадящий режим: ограничивая физические нагрузки, избегая резкие движения, используя специальные корсеты для поддержки позвонков в правильном положении.
В случаях когда методы консервативного лечения не дают результатов, а состояние пациента ухудшается, врач может предложить операцию. Суть операции заключается в фиксации смещенных позвонков в правильном положении с помощью специальных пластин фиксаторов. Далее приступают к лечению причины возникновения смещения. Операционный метод применяют редко, потому что после операции необходимо длительное время для реабилитации. Также существует высокий риск получить осложнения.
Качество лечения зависит от квалификации лечащего врача и вашей дисциплинированности в выполнение рекомендаций.
Профилактика
Профилактические меры в первую очередь должны быть направлены на недопущение болезней позвоночника. Регулярные физические упражнения и активный образ жизни позволит укрепить мышечный корсет, который надежно будет беречь от болезней и травм. Правильное сбалансированное питание приносит необходимые питательные вещества и минералы организму.
В случаях получения травм необходимо показаться врачу-травматологу, чтобы исключить негативные последствия для организма.