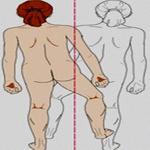
Утиная походка выявляется при врожденных и приобретенных заболеваниях тазобедренного сустава, болезни Кашина-Бека, остеомаляциях различного генеза, миопатиях, синдроме Ламберта-Итона. Может быть одно- или двухсторонней. Причина устанавливается на основании анамнестических данных, результатов опроса, внешнего осмотра, неврологического обследования, рентгенографии, КТ, электрофизиологических исследований, других инструментальных и лабораторных методик. Лечение определяется этиологией нарушения, включает медикаментозную терапию, ЛФК, физиотерапию, хирургические вмешательства.
Особенности утиной походки
Утиная походка представляет собой походку «враскачку», «переваливание» с ноги на ногу. Является следствием пареза или слабости отводящих мышц бедра. Может быть двухсторонней или односторонней. В первом случае выявляется типичная картина «переваливания», напоминающая походку утки. Во втором наблюдается выраженная несимметричность ходьбы.
Существует два варианта утиной походки. Хромота Дюшенна наблюдается при частичном сохранении функции абдукторов. Пациент сильно разгибает корпус в направлении опорной ноги, это позволяет перенести больную ногу вперед без смещения таза. Хромота Тренделенбурга сопровождает полный паралич отводящих мышц. В этом случае переразгибания корпуса оказывается недостаточно, больной вынужден смещать таз в сторону ноги, осуществляющей движение.
Почему возникает утиная походка
Миопатии
Первичные миопатии носят наследственный характер, вызываются наследственно обусловленными нарушениями обмена веществ в тканях мышц. Нередко манифестируют под влиянием внешних факторов: травм, острых инфекций, интоксикаций, физических перегрузок. Симптомы постепенно прогрессируют. Утиная походка дополняется тотальной потерей мышечной массы (иногда возможна псевдогипертрофия мышц).
Пациенты чувствуют слабость, с трудом передвигаются, не могут бегать и прыгать, используют специальные приемы для подъема со стула и перехода в из горизонтального положения в вертикальное. Симптоматика выявляется при следующих наследственных прогрессирующих мышечных дистрофиях:
- Дюшенна. Манифестирует в первые годы жизни. Вначале выражается в запоздалом развитии моторных навыков. Нарастающая мышечная слабость появляется в 3-4 года.
- Эрба-Рота. Симптомы возникают в подростковом возрасте, слабость мышц бедер и тазового пояса отмечается уже в дебюте болезни, что вызывает быстрое развитие утиной походки.
- Беккера. Как и в предыдущем случае, слабость мускулатуры проксимальных отделов нижних конечностей является первым признаком заболевания.
Наряду с наследственными миопатиями выделяют патологии с аналогичной симптоматикой, возникшие на фоне бактериальных, вирусных и паразитарных инфекционно-воспалительных процессов в мышцах. Кроме того, миопатии с утиной походкой могут развиваться при дерматомиозите, полимиозите, миозите с включениями, некоторых метаболических болезнях.
Синдром Ламберта-Итона
Имеет вторичный аутоиммунный характер. Более чем в половине случаев провоцируется злокачественными опухолями (в первую очередь – мелкоклеточным раком легкого) и рассматривается в рамках паранеопластического синдрома, причем, проявления миастении могут на несколько лет опережать симптомы онкологического поражения того или иного органа.
Реже синдром наблюдается при аутоиммунных заболеваниях (СКВ, ревматоидном артрите). Утиная походка является типичным признаком патологии Ламберта-Итона. Причина изменений паттерна ходьбы связана с тем, что слабость мышц сильнее всего выражена в верхней части ног. Пациенты жалуются на слабость в нижних конечностях. Возможно сочетание с миалгиями, чувствительными и вегетативными расстройствами.
Врожденный вывих бедра
Утиная походка формируется с началом ходьбы. Ранними признаками, выявляющимися в первые месяцы жизни, являются асимметрия кожных складок, ограничение отведения бедра, укорочение больной конечности, наружная ротация (разворот стопы кнаружи в положении на спине). При отсутствии лечения врожденного вывиха бедра нарушения походки сохраняются, в возрасте 25-30 лет развивается деформирующий коксартроз, усугубляющий трудности при передвижении.
Болезнь Кашина-Бека
Эндемичное заболевание, обусловленное дисбалансом минеральных веществ в воде некоторых регионов. Сопровождается множественными деформациями конечностей и нарушением подвижности суставов. Утиная походка определяется на 3 стадии уровской болезни, возникает на фоне генерализации изменений скелета. Пациенты низкорослые, короткопалые. Шея также укорочена, обнаруживаются гиперлордоз, выраженные варусные или вальгусные искривления конечностей, плоскостопие и визуальное расширение стоп.
Сакроилеит
Воспаление крестцово-подвздошного сустава может быть асептическим или неспецифическим гнойным, развиваться на фоне туберкулеза, сифилиса, бруцеллеза. Утиная походка не является обязательным симптомом патологии, определяется у отдельных пациентов, чаще сопутствует хроническому асептическому сакроилеиту. Сочетается с болями в крестце, ограничениями движений, снижением толерантности к нагрузкам на конечность.
Почечная остеодистрофия
Формируется на фоне хронических болезней почек, обусловлена изменениями структуры костей вследствие нарушений минерального обмена. Тяжесть остеодистрофии, выраженность утиной походки, вероятность патологических переломов коррелируют со степенью почечной недостаточности. Может определяться при заболеваниях следующих групп:
- Наследственные и врожденные. Синдром Альпорта, поликистоз и врожденная гипоплазия почек.
- Гломерулярные. Гломерулонефриты, вторичные поражения клубочковой системы при геморрагических васкулитах, диабетической нефропатии и СКВ.
- Тубулоинтерстициальные. Провоцируются туберкулезом, нефрокальцинозом, шистосомозом, приемом некоторых противовирусных препаратов.
- Обструктивные. Мочекаменная болезнь, сдавление мочевыводящих путей новообразованиями и фиброзными разрастаниями приводят к остеодистрофии при двухстороннем характере поражения, возникновении осложнений.
- Сосудистые. Остеодистрофия с развитием утиной походки иногда наблюдается при атеросклерозе и гипертонической болезни, осложняющимися вторичной почечной патологией.
Другие остеомаляции
Наряду с заболеваниями почек возможными причинами нарушения структуры костей являются гиповитаминоз Д и алюминиевая интоксикация. Раньше остеомаляции отмечались у людей с алиментарным истощением вследствие недоедания. Теперь в развитых странах эта проблема утратила актуальность. Причиной утиной походки на фоне недостаточного питания чаще становится анорексия.
Диагностика
В зависимости от предположительной этиологии утиной походкой диагностикой занимаются врачи-неврологи или ортопеды-травматологи. Сбор жалоб и анамнеза предусматривает установление времени появления и особенностей прогрессирования нарушений походки, наличие других проявлений. Врач оценивает динамику развития симптома, находит связь с другими с другими заболеваниями.
В ходе общего осмотра специалист выявляет внешние изменения, характерные для миопатий (уменьшение мышечной массы, выпяченный живот, крыловидные лопатки), почечные отеки, костные деформации и другие признаки, указывающие на возможный генез болезни. По результатам опроса и физикального обследования назначаются:
- Рентгенография. Пациентам с врожденным вывихом бедра делают снимки тазобедренных суставов, при сакроилеите проводят рентгенологическое обследование крестцово-подвздошного сочленения, при подозрении на уровскую болезнь выполняют рентгенографию деформированных сегментов.
- Компьютерная томография. Информативна при ортопедических заболеваниях, производится на заключительном этапе обследования, помогает уточнить тяжесть и распространенность нарушений.
- Магнитно-резонансная томография. Показательна при диагностике врожденных вывихов бедра у детей младшего возраста. Позволяет достоверно подтвердить диагноз при преобладании хрящевой ткани, которая у пациентов младшей возрастной группы плохо просматривается на обычных рентгенограммах.
- Электрофизиологические методики. ЭНГ и ЭМГ являются основными методами, применяемыми для дифференциальной диагностики миопатий и других возможных причин мышечной слабости (опухолей ЦНС, миелита, миелопатии).
- Биопсия мышц. Забор биоптата и последующее морфологическое исследование материала играют значимую роль в подтверждении миопатии и определении формы болезни. В образцах выявляется чередование нормальных и атрофированных миофибрилл, включения жировой и соединительной ткани.
- Лабораторные анализы. У пациентов с миопатией в моче обнаруживается повышенный уровень креатинина, в крови – увеличение концентрации ЛДГ, АСТ, АЛТ, креатинфосфокиназы и других ферментов. Генетические исследования свидетельствуют о соответствующих мутациях.
Лечебная физкультура
Лечение
Консервативная терапия
Лечебная тактика определяется причиной патологии, вызывавшей утиную походку. При врожденных вывихах бедра терапию начинают с первых дней жизни. Ножки младенца фиксируют специальной шиной, что в ряде случаев позволяет добиться сопоставления вертлужной впадины и головки бедренной кости. У детей старше 1 года эффективность консервативных мероприятий резко снижается, но иногда даже у них удается обойтись без операции.
При уровской болезни безоперационные методы результативны преимущественно на начальных стадиях, до развития утиной походки. Лекарственная терапия патологии включает витамины, препараты кальция и фосфора, медикаменты для стимуляции регенеративных процессов. Пациентов направляют на ЛФК, массаж, ультразвук, УВЧ, радоновые ванны.
При наличии синдрома Ламберта-Итона в основе лечения лежит борьба с опухолевым процессом. Могут использоваться лучевая терапия, химиотерапия, комбинированные методики. При патологии аутоиммунного генеза применяют глюкокортикостероиды. Для улучшения нервно-мышечной передачи больным назначают ингибиторы ацетилхолинэстеразы. При почечной остеодистрофии осуществляют терапию основного заболевания.
Патогенетическая терапия наследственных миопатий пока не разработана. Проводят симптоматические мероприятия по улучшению метаболизма мышечной ткани с использованием витаминов группы В, неостигмина, АТФ, анаболических стероидов, антихолинэстеразных средств. Пациентам рекомендуют массаж, ЛФК, электрофорез с неостигмином. Возможно применение специальных реабилитационных тренажеров. Некоторым больным требуются ортопедические приспособления. При приобретенных миопатиях необходимо лечение основного заболевания.
Хирургическое лечение
Больным могут выполняться следующие вмешательства, направленные на устранение причины заболевания, коррекцию утиной походки и других ортопедических последствий:
- Врожденные вывихи бедра: углубление вертлужной впадины в детском возрасте, создание крыши вертлужной впадины у взрослых, эндопротезирование тазобедренного сустава при развитии тяжелого коксартроза.
- Уровская болезнь: редрессация, артропластика, удаление внутрисуставных тел, эндопротезирование.
- Почечная остеодистрофия: восстановление пассажа мочи при обструктивных формах почечной патологии путем удаления камней, иссечения опухолей и участков фиброза.
- Паранеопластический синдром: удаление опухолей легких, новообразований другой локализации, вызывающих миастению.
Как бороться с возрастной сутулостью, как избавиться от «утиной походки» и избежать патологических переломов без медикаментов

Я работаю ортопедом больше 30 лет. Мои пациенты взрослеют вместе со мной – мне 56. У кого-то из сверстников нарушилась осанка; у кого-то портится походка; кто-то становится завсегдатаем травмпункта. А я невольно смотрю на окружающих глазами врача со стажем – даже на отдыхе… Порой, с трудом сдерживаю себя от порыва подойти к незнакомому человеку и сказать: «Простите меня за бестактность! Я – доктор. Вы позволите мне дать Вам маленький совет?».
Дело в том, что проблемы позвоночника и суставов имеют определенные внешние проявления. Причем, как правило – задолго до необратимых явлений. Важно вовремя заметить и устранить погрешности, сохранить активность и не зависеть от лекарств.
Если Вы хотите узнать, как бороться с возрастной сутулостью, избавиться от «утиной походки», избежать патологических переломов – я готова поделиться своим врачебным опытом.
Про сутулость
Сутулость – это согбенная осанка. Чисто внешне она прибавляет человеку десяток лет, а еще нарушает работу сердца, легких, желудочно-кишечного тракта. Что заставляет наше туловище крениться вперед? Принято считать, что в этом виноваты слабые мышцы спины – разгибатели позвоночника. Но это – неверная трактовка. У всех своих пациентов я тщательно проверяю мышцы (а их у человека 696 парных). Именно влиянию мышечных проблем на состояние позвоночника и суставов в свое время посвятила свое диссертационное исследование. Так вот… У всех сутулых людей в патологическом спазме находятся сгибатели позвоночника – они расположены по передней его поверхности. Их сокращенно-укороченное состояние приводят к наклону тела кпереди. Позвоночный столб можно сравнить с мачтой, а мышцы – с канатами. Мачта будет вынуждена накрениться в пользу укороченных канатов. Так и позвоночник – наклоняется вперед, следуя за сокращенными и укороченными сгибателями туловища. С них и нужно начинать восстановление осанки.
Потрогать сгибатели, в буквальном смысле, доктор сможет со стороны живота, в области паха, по передней поверхности шеи.
Причиной патологического спазма этих мышц являются островки хронической перегрузки в них – так называемые «мышечные мозоли» или триггерные точки. Они формируются от шаблонных, повторяющихся нагрузок. Эти образования не любят добросовестного классического массажа. С ними специалисты работают исключительно прицельно, производя их послойное пальцевое распределение. Параллельно с устранением триггеров, идет растягивание пострадавших мышц до нормы – они не должны оставаться короткими.
Ведь, в случае бездействия, банальная мышечная погрешность со временем перерастает в костную деформацию грудной клетки, ведет к формированию «реберного горба».
В то же время, адекватная и своевременная помощь мышечному корсету, позволяет вернуть позвоночный столб в его вертикальное положение. При этом, освобожденные внутренние органы получают возможность функционировать нормально.
Что полезного для профилактики сутулости можно делать самому?
1. Почаще менять рабочую позу – хотя бы раз в пол часа. Вставать, выпрямляться, мягко потягиваться, пытаясь слегка прогнуться назад. Все медленно и осторожно.
2. Растягивать сгибатели туловища в дверном проеме. ИП – стоя в дверном проеме, руки отвести в стороны, затем – согнуть в локтевых суставах до прямого угла. Упереться ладонями и предплечьями в косяк. Мягко подать туловище вперед, почувствовав растяжение грудных мышц. Вернуться в ИП; повторить 10-15 раз.
Очень не советую идти в спортзал с целью «закачать спину». Ваш позвоночник может оказаться в двойных тисках: не устранив мышечные тиски спереди, Вы рискуете добавить тиски сзади. Это часто приводит к появлению грыж межпозвоночного диска. С ними, безусловно, тоже можно расставаться, в большинстве случаев – без лекарств и операций. Но лучше избежать дополнительных проблем.
«Нелетящая походка»…
С возрастом может меняться походка. Часто она напоминает «утиную»: человек при ходьбе переваливается с боку на бок. Причина скрывается в нескольких мышцах, отвечающих за функцию тазобедренных суставов. Сам сустав, как правило, остается здоровым (хотя нередко в такой ситуации, опираясь на болевую симптоматику, необоснованно ставят диагноз «коксартроз»). Он просто зажат проблемными мышцами, и нужно, не откладывая, спасти его от потенциального разрушения. Для этого – выявить сформировавшиеся триггерные точки (они – виновники мышечных тисков и болевой симптоматики), устранить их; параллельно – растянуть укороченные мышцы до физиологической нормы (Крайне нежелательно использовать медикаменты).
Походка при таком подходе меняется на глазах. Хромота, как правило, уходит за пару недель. И освобожденному суставу не грозит разрушение.
Продержаться до профессиональной помощи позволит следующее упражнение: ИП – лежа на спине, ноги – прямые. Согнем одну ногу в коленном суставе. Возьмемся двумя руками за согнутое колено (если больно – держим под коленом). Тянем его к противоположному плечу, дыхание не задерживаем – 45 секунд. Голову при этом не поднимаем, плечи – не отрываем. Повторить по 5 раз на каждую ногу.
Как избежать переломов?
С годами люди становятся «хрупкими»: упав на бок, ломают шейку бедра; подвернув стопу – нарушают лодыжки. Правда – не все. От чего зависит поведение костной ткани? Прежде всего – от ее упруго-эластических свойств, от состояния коллагена, эластина – обязательных, наиважнейших составляющих костных балок. Да-да, именно они в большей степени, обеспечивают нам травмобезопасность. Вопреки устоявшемуся мнению, что «Кальций – это наше все!». В течение долгих лет мы с коллегами мониторили содержание кальция в сыворотке крови у пациентов с артрозом, остеохондрозом, остеопорозом; у людей, получавших перелом после несущественной травмы. Результаты показали – кальций – в абсолютнейшем большинстве случаев оказывался в рамках нормы.
И – как в такой ситуации не вспомнить школьную программу… Тема – строение костной ткани. Она, как известно, состоит из органических веществ (коллаген, эластин) и неорганических (кальций, фосфор, и другие элементы таблицы Менделеева). Если поместить кость в костер – «сгорит» органика, а неорганика (в том числе кальций) не пострадает. Такая кость будет чрезвычайно хрупкой, она рассыпается в порошок.
В то же время, при погружении кости в раствор кислоты, неорганические вещества вступят в химическую реакцию, образуя соединения; а органика (коллаген, эластин) останутся. И такую кость можно будет завязать в узел – она становится чрезвычайно пластичной.
Как решать проблемы позвоночника и суставов?
Для улучшения структуры костной ткани, необходимо:
1) Обеспечивать организм достаточным количеством чистой питьевой воды – без нее не могут жить нити коллагена и эластина.
2) Минимизировать (а в идеале – исключить) продукты с содержанием сахара – он высушивает ткани, делая их хрупкими. Добавить в рацион кунжутное семя (можно добавлять в кашу, в салат), красные овощи (сладкий перец, помидор, свеклу, морковь) – они способствуют увлажнению.
3) Устранить мышечные тиски на пути поставки питательных веществ и влаги к позвоночнику и суставам. Отличными помощниками в этом направлении являются доктора которые занимаются миотерапией («миос» — мышца; «Терапия» — лечить).
4) Регулярно, заручившись поддержкой врача, выполнять упражнения без отягощений (либо – с гантелями/утяжелителями не более 2 кг), обеспечивая капиллярным кровотоком уязвимые участки скелета – в первую очередь: шейку бедра, ребра, лучезапястные суставы и лодыжки.
В идеале – должна работать слаженная команда специалистов. В наших Центрах диагностикой нарушенной геометрии занимается доктор. Он же разрабатывает программу восстановления; прорабатывает наиболее деликатные зоны: шею, жевательную мускулатуру, живот, пах, подколенные ямки. Ему помогают массажисты, устраняя триггерные точки в скелетной мускулатуре; инструкторы лечебной физкультуры – восстанавливая исходную длину проблемных мышц. Курсовое 10-дневное лечение позволяет радикально поменять биомеханику тела, задать ей принципиально другой вектор. В завершение – курирующий врач подбирает оптимальный видео-урок с упражнениями для закрепления полученного результата и профилактики рецидивов.
Заключение
Наш организм устроен гениально. Изначально он способен решать серьезные задачи: устранять поломки, восстанавливать и обновлять собственные клетки. Очень важно: не мешать ему многоэтажной лекарственной агрессией, не ломать природные приспособительные механизмы.
Конечно, на первых порах, важна помощь профессионалов. Нужно устранить механические заторы на пути притока и оттока крови, лимфы, тканевых жидкостей – отвечающих за здоровье любого органа, включая позвоночник и суставы. А дальше — заниматься и получать удовольствие от полноценной жизни!
Ведь тело – это единственное имущество, которое гарантированно принадлежит нам с момента рождения до момента смерти. Можно поменять квартиру, сменить автомобиль, но обменяться позвоночником и суставами не получится. Есть предложение – улучшать свои!
Нарушение походки
причины, способы диагностики и лечения
Нарушения походки — повреждения естественных функций опорно-двигательного аппарата и ограниченные возможности ходьбы из-за поражений разных систем организма. При ходьбе активизируются мозг, центральная нервная система, костно-мышечный аппарат, зрение, слух и другие органы чувств. Симптом является признаком серьезных патологий и требует медицинского вмешательства. Выражается в потере равновесия, затруднении поворотов и ходьбы, тугоподвижности суставов и слабости мышц ног, а также в онемении, судорогах или болезненности конечностей.
Причины нарушения походки
Нарушение координации движений может быть вызвано множеством причин, которые делятся на анатомические и неврологические. К первым относятся особенности строения скелета, ко вторым — болезни и расстройства внутренних органов, мягких тканей, естественных функций.
Анатомические причины симптома:
- повреждения позвоночника или конечностей;
- асимметрия костей бедра;
- врожденные дефекты ног;
- асимметричная длина ног;
- снижение остроты зрения и слуха;
- потеря равновесия из-за опьянения.
Неврологические причины:
- сбои кровообращения головного мозга;
- патологии мозжечка и лобной доли мозга;
- функциональные расстройства ЦНС;
- поражения мозговых нейронов;
- амиотрофический склероз;
- паралич малоберцового нерва ног;
- ДЦП, болезнь Паркинсона;
- мышечная дистрофия;
- сахарный диабет;
- ослабление мышц на одной стороне;
- инсульт, энцефалит;
- синдром мальабсорбции;
- стрио-нигральная дегенерация;
- гидроцефалия;
- торсионная дистония;
- дистония стопы;
- поражение ягодичного нерва;
- невральная амиотрофия;
- заболевания спинного мозга;
- генетические заболевания;
- недостаток витаминов группы B.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 22 Января 2023 года
Содержание статьи
Типы нарушения походки
Медицинское название нарушения походки — дисбазия. Известно более 20 разновидностей симптома, которые классифицируются по причине появления. Дисбазия часто сопровождается такими дефектами, как атаксия и астазия — это ограничение двигательной функции в положении стоя из-за поражений спинного мозга.
Распространенные виды нарушения походки
- Атактическая — ходьба с расшатыванием тела в стороны вследствие поражений мозжечка, таламуса, нервных волокон или от сильных болей;
- гемипаретическая — косящие шаги круговыми движениями как последствия инсульта, родовой травмы, мозгового абсцесса, опухолей головного мозга, гемипареза;
- перонеальная — или степпаж, характеризуется резкими движениями стопы вперед и возникает из-за рассеянного склероза, полиомиелита, и повреждений перонеального нерва;
- параспастическая — обычно наблюдается у пожилых людей с хроническим высоким давлением, а также у пациентов с миелопатией, ДЦП, дефицитом витамина B12;
- гипокинетическая — скованность двигательных функций, вызванная болезнью Паркинсона, гипокинезией, гидроцефалией, дистоническим гипертонусом;
- гиперкинетическая — беспорядочные резкие движения при ходьбе, вызваны гиперкинезией, хореями, дистонией стопы;
- идиопатическая сенильная — отличается короткими медленными шагами и неустойчивостью туловища, появляется чаще после 50-60 лет из-за возрастных деформаций опорно-двигательного аппарата;
- пароксизмальная — дефекты при ходьбе, провоцирующие падения, эпилептические припадки;
- ятрогенная — появляется после чрезмерного приема алкоголя или анальгизирующих препаратов;
- фризинг-дисбазия — считается неврологической патологией в пожилом возрасте, сопровождается болезнью Паркинсона и атрофией коры мозга;
- в позе «конькобежца» — широкая координация движений с низко опущенным телом, возникает вследствие ортостатической гипотензии;
- хромота Дюшенна — «утиная» ходьба при недостаточности тазобедренной кости, травмах бедра, мышечной недоразвитости.
Методы диагностики
Исследованием причин, признаков и симптомов дисбазии занимаются терапевт, травматолог, невролог, ангиохирург, ревматолог и другие. Врачи проводят консультацию и осмотр, после чего направляют на лабораторные и аппаратные анализы. Если возникает острое течение нарушения походки, может понадобиться диагностика внутренних органов — УЗИ, ЭКГ, эхоКГ, МРТ, рентген.
Некоторые виды дисбазии требуют дополнительных диагностических обследований:
- измерение и нормализация артериального давления;
- нейровизуализация для определения биохимической структуры мозга;
- МРТ и КТ для выявления опухолей, патологий микрососудов и дегенерации нейронов.
В клиниках ЦМРТ для определения причин нарушений походки применяют такие методы:
К какому врачу обратиться
Обратитесь к ортопеду. Если причина в заболевании опорно-двигательной системы, он назначит лечение и будет контролировать его. Если причина в других болезнях, направит к соответствующему узкому специалисту — например, неврологу, психиатру, онкологу.
Лечение нарушения походки
Симптом не является заболеванием, но говорит о начале или развитии определенной патологии в организме. Лечение назначают, исходя из результатов диагностики. Только определив причину дефекта, возможно проводить лечение. В случае, когда невозможно полностью вылечить нарушенную координацию движения, применяются лечебные методики для ослабления симптоматики:
- хирургическая операция;
- мануальная терапия;
- лечебный массаж;
- физиотерапия;
- бальнеотерапия;
- рефлексотерапия;
- иглоукалывание;
- лечебная гимнастика.
В сети медицинских центров ЦМРТ для лечения нарушений походки используют такие методы:
Последствия
Терапия позволяет больному избавиться от дефекта или ослабить проявление симптомов. Необходимо корректировать нарушения походки, чтобы избежать развития осложнений:
- болезненные ощущения;
- повышение температуры тела;
- перепады артериального давления;
- прогрессирование эпилепсии;
- получение травм и ушибов;
- потеря двигательной способности;
- полная дисфункция позвоночника;
- деформация костно-мышечного аппарата.
Профилактика нарушений походки
При ятрогенной патологии воздержитесь от употребления алкогольных напитков, наркотиков, сильнодействующих лекарственных препаратов. Некоторые формы дисбазии не поддаются лечению, поэтому следует выполнять профилактические меры, чтобы не было ухудшения состояния:
- избегайте физической перенагрузки, спортивных турниров, интенсивных упражнений;
- во время физкультуры или гимнастики используйте защитное снаряжение;
- носите прописанную доктором ортопедическую обувь, специальные фиксаторы и бандажи для тела;
- регулярно посещайте врача-ортопеда или травматолога для профилактического осмотра.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Походка человека может меняться в результате различных патологий, а также быть следствием неправильно подобранной обуви. Рассказываем о самых распространенных причинах состояния и методах лечения.
Что такое нарушение походки
Ходьба — простой и легкий процесс с точки зрения обывателя, но с точки зрения организма — один из самых сложных. При ходьбе задействован мозг, центральная нервная система, слух, костно-мышечных аппарат и другие органы чувств. Если вы испытываете проблемы с равновесием или ваша походка начала меняться, то есть два типа причин, которые приводят к этому состоянию: анатомические и неврологические. Первые связаны с особенностями строения скелета, а вторые – с заболеваниями внутренних органов и неправильной работой различных функций организма.
Причины нарушений походки
Итак, как мы уже выяснили, все причины можно разделить на две группы. Первая – анатомические? К ним относятся:
· Разная длина ног
· Асимметрия костей бедра
· Различные травмы позвоночника
· Травмы конечностей
· Дефекты ног
· Проблемы со слухом и зрением
· Состояние алкогольного опьянения
Вторая группа – неврологические причины – включает куда больше вариантов:
· Различные генетические заболевания
· Инсульт
· Диабет
· Поражения малоберцового или ягодичного нерва
· Расстройства центральной нервной системы
· Нарушение кровообращения головного мозга
· Амиотрофический склероз (поражение нервной системы, которое начинается с атрофии стоп и кистей)
· Энцефалит (воспаление мозга)
· Патологии спинного мозга
· Нехватка в организме витаминов группы В, витамина D или кальция
· Синдром мальабсорбции (хронические проблемы с обменов веществ)
Виды нарушения походки
Всего насчитывается более 20 типов нарушений ходьбы, однако есть наиболее часто встречающиеся, каждый из которых имеет свое уникальное название:
· Пропульсии – эта походка встречается у больных паркинсонизмом. Характерная черта: короткие и быстрые шаги как будто после небольшого толчка, а также сутулость и наклоненная вперед голова.
· Шаткая (атактическая) походка. Встречается среди людей с поражением центральной нервной системы.
· Степпаж («петушиная» походка). Возникает при проблемах с малоберцовым нервом или атрофии малоберцовых мышц, а также из-за некоторых заболеваний позвоночника. Ее не зря называют «петушиной», потому что со стороны кажется, что человек ходит как эта птица – при подъеме ноги стопа направлена вниз, поэтому приходится прикладывать усилия и сгибать колено, чтобы носок не цеплял пол.
· Шаркающая – распространенный тип походки в преклонном возрасте, а также общей слабости.
· Походка вразвалку («утиная», хромота Дюшенна). Встречается при травмах бедра, недоразвитых мышцах и недостаточности тазобедренной кости. Исходя из названия понятно, что человек ходит вразвалку.
Риск развития неправильной походки увеличивается с возрастом (если, конечно, речь не идет о врожденных заболеваниях и дефектах), так как у пожилых людей могут появиться состояния, влияющие на координацию.
Диагностика
Так как причины нарушения походки могут быть самыми разнообразными, то и диагностика будет строиться на различных дополнительных исследованиях, помимо первичного осмотра и консультации. Врач выяснит не было ли у пациента операций по замене тазобедренного сустава, так как после у некоторых ноги могут быть разной длины, что и вызывает боли и неправильную походку.
Затем специалист оценит силу и тонус мышц, а также проверит координацию. Важно исключить и самые банальные возрастные проблемы, такие как снижение зрения и гипотензия.
Также будет необходимо проверить позвоночник на наличие деформаций. В зависимости от типа нарушения походки возможно обследование на предмет артрита или неврологических расстройств.
Следом врач назначит одно или несколько исследований:
· Рентген
· Эхоэнцефалография
· МРТ головного мозга
· КТ
· Лабораторные анализы
Варианты лечения
Разнообразие причин неправильной походки — это и разнообразие методов лечения. Есть как консервативная терапия, так и хирургическое лечение.
При лечении симптомов того или иного заболевания, оказывающего влияние на вашу манеру ходьбы, врач может выписать антибиотики, противовоспалительные препараты, миорелаксанты или противосудорожные средства.
Помимо этого, пациентам назначают сеансы лечебной физкультуры, мануальной терапии и массажа.
Также возможно хирургическое вмешательство, если необходимо удалить гематомы и опухоли, восстановить кровообращение (удаление аневризм, реконструкция артерий) или справиться с последствиями различных травм позвоночника и мозга.
Запишитесь на прием травматолога-ортопеда со скидкой 50% в Медицинском центре Елены Малышевой.
#клиника малышевой
#медицинский центр малышевой
#здоровье
#лечение
#болезни
Дисбазия ходьбы или нарушение походки – причины шаткости у пожилых людей
Нарушения равновесия и походки — относительно распространенные явления, ещё называют шаткость походки.
Чаще возникает дисбазия ходьбы у людей пожилого возраста при плохом питании, ухудшении зрения.
*Еще читайте: Алкоголизм пожилых, как бороться с проблемой
Вызывают это состояние различные заболевания, алкогольные напитки, наркотики, седативные препараты.
Появление нарушений походки в ряде случаев связано с инфекциями внутреннего уха.
Симптомы дисбазии ходьбы
Название недуга содержит греческую приставку dys, означающую «нарушение». Типичное проявление заболевания — асимметрия походки.
Например, человек делает ведущей ногой нормальный шаг, а затем медленно подтягивает вторую. Могут возникать затруднения в самом начале движения.
Больному не удается оторвать ноги от пола, он топчется на одном месте, совершает маленькие шажки.
Распространенные симптомы дисбазии:
- невозможность нормально согнуть суставы ног;
- постоянные столкновения с объектами вокруг;
- затруднения в выполнении разворотов;
- трудности при ходьбе по ступенькам;
- ощущение одеревеневших мышц;
- спотыкания, падения;
- мышечная слабость;
- дрожь в ногах.
Подобные симптомы могут возникать при поражении сосудов и нарушении связей между структурами головного мозга (ГМ). Более причудливые изменения походки связаны с истерией.
Это ходьба зигзагом, скользящие движения, полусогнутые ноги. Заболевания суставов чаще проявляются медленной, неуверенной походкой, укорочением шага.
Причины болезни
Две основные группы факторов, которые приводят к дисбазии ходьбы, — анатомические и неврологические.
Вызывают нарушения походки болезни костно-мышечной системы, головного и спинного мозга.
Нарушение походки
Так, на основе расстройства иннервации сосудов возникает ангионевротическая дисбазия.
Поражения межпозвоночного диска в нижней части спины тоже нарушает походку.
Анатомические причины
Анатомические причины дисбазии ходьбы:
- чрезмерно повернутая внутрь бедренная кость;
- нижние конечности неодинаковой длины;
- врожденные вывихи ног.
Чаще всего дисбазия появляется при различных заболеваниях ЦНС.
Дрожательный паралич, мышечная дистрофия, склероз — серьезные поражения, при которых зачастую нарушается ходьба.
Такой же эффект возникает при злоупотреблении алкоголем, успокоительными средствами, применении наркотиков.
Неврологические причины дисбазии
Неврологические причины дисбазии:
- поражение оболочек нервных волокон ГМ и СМ (склероз);
- паралич малоберцового нерва нижней конечности;
- дрожательный паралич или болезнь Паркинсона;
- нарушения кровообращения в сосудах мозга;
- функциональные нарушения в мозжечке;
- патологии лобной доли ГМ;
- паралич церебральный.
Дефицит в организме витамина В12 приводит к появлению чувства онемения в конечностях.
В результате человек не может определить положение ног по отношению к поверхности пола.
Сахарный диабет обостряет проблемы с равновесием из-за снижения чувствительности в нижних конечностях.
Виды дисбазии
Осторожная, шаркающая походка, затруднения в сохранении равновесия — это наиболее распространенные симптомы дисбазии ходьбы.
Существуют и другие проявления, на основании которых специалисты выделяют несколько типов нарушений.
Атактическая походка (беспорядочно-хаотическая)
Атаксия — нарушение согласованности движений мышц. Больной человек пошатывается при ходьбе, не может передвигаться без посторонней помощи.
Атактическая походка (беспорядочно-хаотическая)
Существует несколько причин атаксии, одна из основных — поражение мозжечка. Согласованность мышечных движений нарушается при вестибулярных расстройствах.
Лобная дисбазия
Больной человек частично или полностью утрачивает способность ходить.
Такие нарушения появляются при обширных повреждениях лобных долей ГМ. Этому типу дисбазии часто сопутствует недержание мочи, деменция.
Гемипаретическая походка («косящая»)
Пострадавший с трудом отрывает больную ногу от поверхности и переносит ее вперед, выполняя конечностью круговое движение наружу.
Человек наклоняет корпус в противоположную сторону. Гемипаретическая походка возникает при травмах, опухолях ГМ и СМ, инсультах, энцефалитах.
Гипокинетическая походка («шаркающая»)
Больной долго топчется на месте, затем совершает медленные, скованные движения ног.
Поза тела напряженная, шаги короткие, повороты затруднены. Причинами могут быть многие заболевания и синдромы.
«Утиная» походка
Слабость мышц, парезы, врожденные вывихи бедра — основные причины затруднений при поднятии ноги и движении вперед.
Такие действия больной старается осуществить, поворачивая таз и наклоняя корпус.
Диагностика дисбазии
Патология обычно возникает в обеих конечностях, поэтому походка человека напоминает движение утки — переваливание тела то влево, то вправо.
Диагностика дисбазии
Рекомендуется первый визит нанести к терапевту, этот специалист направит к другим врачам при необходимости.
Дело в том, что дисбазия ходьбы характеризуется разнообразием симптомов и причин.
Это затрудняет выбор врача, к которому больному следует обратиться в первую очередь.
Потребуется помощь невролога, травматолога, хирурга. Иногда нужны консультации эндокринолога, отоларинголога или окулиста.
Невролог при дисбазии у больного пользуется различными диагностическими методиками.
Пациенту назначают исследование ликвора, рентген, КТ, МРТ, УЗИ. Нужно сдать общий и биохимический анализы крови.
Лечение нарушения ходьбы
Снять болевые ощущения помогут медикаментозные средства.
Потребуется комплексное лечение, длительное и требующее настойчивости со стороны пациента.
Пирацетам – средство от дисбазии
Курс терапии часто включает массаж, лечебную гимнастику, физиопроцедуры.
Медикаментозное лечение дисбазии:
- Пирацетам — ноотропное средство. Улучшает микроциркуляцию и метаболизм в нейронах. Аналог по действующему веществу — препарат Мемотропил;
- Толперизон — миорелаксант. Уменьшает болезненность в области периферических нервных окончаний, устраняет повышенный тонус мышц;
- Мидокалм — толперизон в комбинации с лидокаином (местноанестезирующим средством);
- Толпекаин — мышечный релаксант и местноанестезирующее средство;
- Гинкоум — ангиопротектор растительного происхождения. Снижает проницаемость и нормализует метаболические процессы в сосудистой стенке.
Заключение
Дисбазия ходьбы возникает при многих опасных заболеваниях.
Необходимо как можно раньше пройти обследование, чтобы специалисты установили причины, вид нарушения ходьбы и назначили адекватное лечение.
Курс терапии длительный, включает применение ноотропных препаратов, мышечных релаксантов и ангиопротекторов.