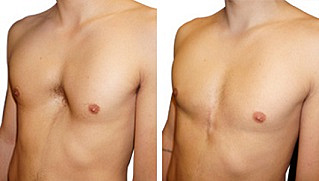
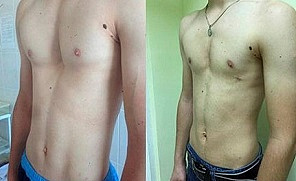
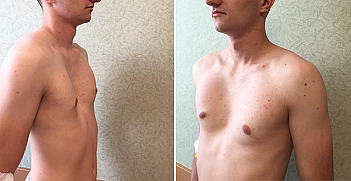
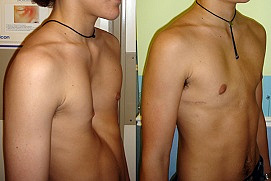
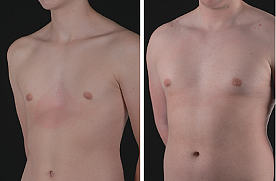
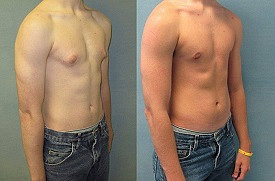
Дата публикации 31 января 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Воронкообразная деформация грудной клетки (ВДГК) (впалая грудь, воронкообразная грудь, грудь сапожника, ресtus ехсаvatum) — это тяжелый порок развития передней грудной стенки, представляющий собой различные по форме и глубине западения грудины с вовлечением грудино-реберных хрящей и ребер. Это приводит к снижению объема грудной клетки, смещению и сдавлению органов загрудинного пространства, к заметному косметическому дефекту, выраженным функциональным изменениям со стороны сердца и легких. Среди врожденных деформаций грудной клетки воронкообразная деформация составляет 91%. Мальчики болеют в 4 раза чаще девочек.
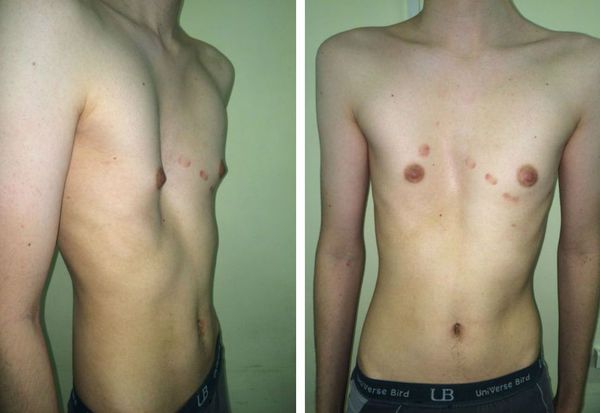
Данный вид деформации грудины известен человечеству издавна. Первые упоминания в литературе встречаются в 1594 году, а первое детальное описание ВДГК сделал в 1870 году H. Eggel.
Этиология воронкообразной деформации грудной клетки остается до конца не изученной. Большинство авторов в своих работах ссылаются на диспластический процесс как основную причину возникновения деформации, что подтверждает повышенная экскреция оксипролина как продукта деградации коллагена.
Дисплазия соединительной ткани — это генетически детерминированный процесс, обусловленный мутацией генoв, которые отвечают за синтез коллагеновых структур. Вследствие различных мутаций в генах происходит неправильное формирование коллагеновых цепей, что приводит к слабости при механических воздействиях на основные разновидности соединительной ткани — хрящи и кости.
Почти 65% пациентов с данной патологией имеют родственников с деформацией грудной клетки в анамнезе. Учитывая системное нарушение коллагеновых структур, у пациентов с воронкообразной деформацией грудной клетки наблюдается астеническое телосложение, удлиненные конечности, различные формы нарушения осанки, плоскостопие, арахнодактилия, гипермобильность суставов, миопия, слабо развитая мышечная система, нарушение прикуса и т. д. Нередко у пациентов с ВДГК имеется сопутствующая различная синдромальная патология, например, синдром Элерса-Данлоса, Марфана, Сиклера, Жена, нейрофиброматоз I типа.
Основная причина западения грудины — чрезмерный рост грудино-реберных хрящей, которые опережают рост ребер, тем самым вворачивая грудину внутрь грудной клетки.[1][3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы воронкообразной грудной клетки
Больные отмечают «чувство сердцебиения» в состоянии покоя, быструю утомляемость при малых физических нагрузках, одышку, реже — дисфагические и дыхательные нарушения, связанные со степенью деформации грудино-реберного комплекса.
Дети с ВДГК часто болеют различными респираторными заболеваниями, что, во-первых, обусловлено хроническим сдавлением органов загрудинного пространства, а во-вторых, связано с этиологией заболевания. Дисплазия соединительной ткани носит полиорганный характер и влияет не только на хрящи и ребра, но и на бронхолегочную ткань в частности. Пораженная дисплазией легочная ткань и бронхиальное дерево подвержены таким заболеваниям, как бронхоэктазы, трахеобронхомаляция, бронхообструктивный синдром, аномалия развития бронхиального дерева. У пациентов этой группы часто встречаются малые аномалии развития сердца, которые проявляются в виде пролапса митрального клапана, открытым овальным окном, дополнительными хордами в камерах сердца.[5][7]
Патогенез воронкообразной грудной клетки
У 79% детей, страдающих ВДГК, деформация определяется на первом году жизни, когда заболевание проявляется «симптомом парадокса при вдохе». Отмечается западение грудины во время вдоха в проекции мечевидного отростка. Функциональные нарушения на первом году жизни обычно не проявляются, что сглаживает клиническую картину заболевания, но общепризнанно считать ВДГК врожденным пороком.
В периоде новорожденности втяжение в области грудины может быть незначительным, проявляется ригидностью грудино-реберного комплекса, втяжением при акте дыхания и визуально не привлекать к себе внимания педиатров и родителей, в возрасте 4-6 лет ригидность исчезает, и деформация постепенно начинает прогрессировать. Основным возрастом для манифестации воронкообразной деформации грудной клетки у детей является пубертатный период. Как правило, родители отмечают активный рост ребенка, одновременно сопровождающийся усилением западения грудины и грудино-реберных хрящей, ранее остававшимися без внимания.[8]
Классификация и стадии развития воронкообразной грудной клетки
Существует множество классификаций воронкообразной деформации грудной клетки. С развитием малоинвазивной хирургии эти классификации добавляются и уточняются. Наиболее анатомически емкая и полная классификация, используемая нами, классификация по Park. На основании РКТ органов грудной клетки выделяется две группы:
I с симметричной деформацией
- классическая (IА);
- симметричная деформация с широким плоским типом (IВ);
II с ассиметричной деформацией
- эксцентричная локальная (IIA1);
- ассиметричная эксцентричная с широким плоским типом (IIA2);
- ассиметричная эксцентричная с глубоким типом, или так называемый Grand Canyon (IIA3);
- ассиметричная с несбалансированным типом (IIB).
Существует достаточное количество шкал оценки степени деформации. Мы использовали общеевропейскую шкалу, принятую ассоциацией торакальных хирургов, занимающихся воронкообразной деформацией грудной клетки, для оценки степени деформации и выставлении показаний к операции — шкалу Халлера, или индекс Халлера (Haller Index (HI). Этот индекс представляет собой отношение поперечного грудного размера к передне-заднему размеру, в норме равен 2,5. В нынешнее время практически все ведущие специалисты в области воронкообразной деформации грудины считают индекс Халлера основным диагностическим показателем и критерием выбора в показаниях к операции. При превышении показателя 3,2-3,5 показано оперативное лечение.
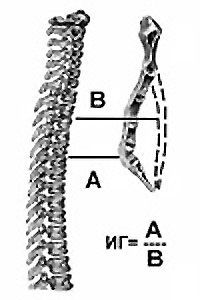
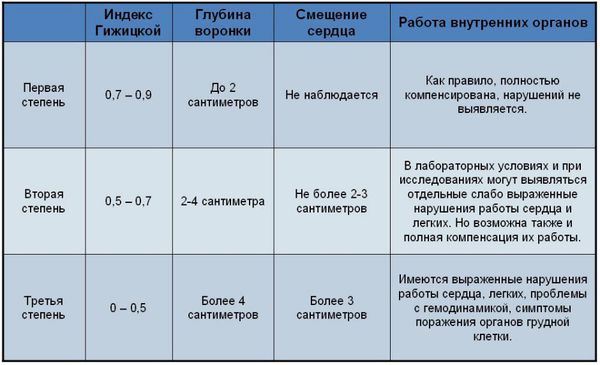
Одним из наиболее известных и применяемых методов оценки степени деформации является предложенный в 1962 году индекс Гижицкой. Индекс представляет собой отношение наименьшего (А) стерно-вертебрального расстояния к наибольшему (В), и характеризует 3 степени деформации.[3]
Осложнения воронкообразной грудной клетки
Зачастую ВДГК как фенотипическое проявление дисплазии соединительной ткани влияет не только на форму и внешний вид грудины и грудинно-реберного комплекса в частности, но и вызывает изменения со стороны сердечно-легочной системы. Со стороны легких у пациентов с выраженной воронкообразной деформацией грудной клетки отмечается снижение ЖЕЛ (жизненная емкость легких) до 25%, что влияет на общее состояние ребенка, его быструю утомляемость и плохое развитие. Характерны частые обструктивные заболевания, ОРВИ, бронхиты.
У детей с воронкообразной деформацией грудной клетки в 70% случаев выявлены патологические изменения на ЭКГ. Наиболее часто встречаются нарушения в проводимой системе сердца и изменения положения электрической оси, гипертрофия миокарда как следствие компрессии, сдавления камер сердца, пролапс или недостаточность клапанов, дополнительные хорды в камерах сердца, расширение аорты и т. д.[3]
Диагностика воронкообразной грудной клетки
Для оценки степени деформации, выбора метода коррекции и объема оперативного вмешательства необходимо провести полный комплекс диагностических исследований, включающий:
- сбор жалоб;
- анамнеза;
- осмотр;
- общие клинические анализы (развёрнутый анализ крови, общий анализ мочи, исследование кала и др.);
- биохимические анализы крови (определение в крови уровня К, Na, сахара, кальция, билирубина и его фракций, АЛТ, ACT, амилазы и др.).
Помимо общих клинических и биохимических анализов, комплекс обследования включает в себя:
- проведение клинического осмотра пациента;
- эхокардиографию;
- исследования функций внешнего дыхания или бодиплетизмография;
- рентген органов грудной клетки в прямой и боковой проекции;
- компьютерная томография с 3-D реконструкцией.
Клинический осмотр
Для установления диагноза воронкообразной деформации грудной клетки достаточно внешнего осмотра. Деформация, как правило, начинается от места соединения рукоятки с телом грудины с наибольшей выраженностью на уровне соединения с мечевидным отростком и распространяется на III – VIII ребра, чаще всего включая обе реберные дуги. Ширина и глубина варьируют в разных пределах. Часто реберные дуги развернуты, и эпигастральная область выбухает.
При вовлечении в ее общую площадь и костной части ребер по сосковой или передней подмышечной линии, помимо первичной (воронкообразной) выявляется вторичная — плоская грудная клетка, в целом формируется плоско-воронкообразная грудь. На фоне воронкообразной деформации отмечаются острый эпигастральный угол и парадоксальное дыхание. Больные с ВДГК имеют заметно выраженную астеническую конституцию за счет диспропорции массы и роста, кифосколиотическую установку туловища, общую гипотонию мышц. При детальном физикальном обследовании выявляются разной степени выраженности признаки соединительно-тканой дисплазии: гипермобильность суставов, повышенная эластичность кожи, плоскостопие и др. В диагностике синдромальных форм ВДГК используется клинико-генетическое исследование.
Рентгенография
Одним из важных исследований, но менее актуальным в последнее десятилетие, в предоперационном периоде является рентгенография органов грудной клетки в прямой и боковой проекциях. В прямой проекции можно определить патологию со стороны костной системы, ребер, грудины и легочной ткани. Боковая рентгенография, до появления и широкого внедрения в практику современных компьютерных рентген-технологий, широко применялась и использовалась для определения степени деформации грудины.
Функции внешнего дыхания
С целью выявления тяжести поражения дыхательной системы всем пациентам с ВДГК необходимо проведение исследования функции внешнего дыхания. При ВДГК наиболее значимым показателем внешнего дыхания является функциональная остаточная емкость легких.
Функция внешнего дыхания оценивается с помощью спирографического метода на компьютерном спирографе с графической фиксацией и записью кривой поток-объема при выполнении маневра форсированного выдоха и регистрацией показателей. Диагностика вентиляционных нарушений основана на оценке отклонения от нормы показателей, выраженных в процентах от должной величины.
Определяются следующие функциональные параметры:
- объем жизненной емкости легких (ЖЕЛ, %);
- объем форсированной жизненной емкости легких
- (ФЖЕЛ, %);
- объем форсированного выдоха за 1 секунду (ОФВ, %);
- пиковая объемная скорость (ПОС, %);
- максимальная объемная скорость 25% от форсированной жизненной емкости (МОС25%);
- максимальная объемная скорость 50% от форсированной жизненной емкости (МОС5о%);
- максимальная объемная скорость 75% от форсированной жизненной емкости (МОС75%).
При проведении спирометрических проб у больных с I-II степенью деформации отмечаются рестриктивные изменения функции внешнего дыхания, а при III степени деформации более тяжелые изменения по реструктивно-обструктивному типу. При этих изменениях происходит снижение вентиляционно-обструктивных соотношений. Это ведет к хроническому гипоксическому состоянию тканей и гиперфункциональным изменениям в миокарде и в последующем может прогрессировать.
Кардиография
Зачастую ВДГК как фенотипическое проявление дисплазии соединительной ткани влияет не только на форму и внешний вид грудины и грудино-реберного комплекса в частности, но и вызывает изменения со стороны сердечно-сосудистой системы. ЭКГ — один из наиболее доступных и простых методов обследования сердечно-сосудистой системы. ЭХО-КГ, помимо ЭКГ, — один из наиболее важных методов обследования ССС. Исследование проводится с целью определения формы и положения сердца, изучения строения клапанной системы, межпредсердной и межжелудочковой перегородок, состояния сердечной мышцы, сдавления камер сердца, непосредственно состояния правого и левого желудочков, выявления малых аномалий сердца.
Компьютерная томография
Наиболее полным, емким, информативным, доступным методом обследования является мультиспиральная компьютерная томография с 3D реконструкцией грудной клетки. При проведении данного обследования появляется полное понимание взаимоотношения костно-хрящевого каркаса и органов средостения. Нередко выявляется сопутствующая патология как в костно-хрящевом каркасе так и с стороны легочной ткани, к примеру, «реберная вилка» или расщепление ребра, буллы верхушки легкого. Анатомическая ориентированность помогает осуществить безопасный вход в плевральную полость, не травмировав сердце и дополнительные внутриплевральные сосуды. С учетом формы и степени деформации появляется возможность моделирования положения и количества корригирующей пластины. С помощью 3D моделирования возможно оценить точку максимальной депрессии, тем самым выбрать нужное межреберье для установки корригирующей пластины с целью достижения наилучшего косметического и физиологического результата, выставить медицинские показания для коррекции грудной клетки.
Лечение воронкообразной грудной клетки
Cегодня существует более 100 разновидностей оперативного лечения воронкообразной деформации грудной клетки. Основоположниками в этой области являются Ludwig Meyer и Ferdinand Sauerbruch, которые первыми описали методики оперативного лечения воронкообразной деформации грудной клетки, сочетая наружное вытяжение, стернотомию и остеотомию деформированных ребер в 1911 и 1920 годах соответственно. Основным принципом хирургического лечения являлось удаление второй и третей пары грудинно-реберных хрящей. В методике F.Sauerbruch выполнялась резекция реберных хрящей от третьей до седьмой пары, с последующей стернотомией, мобилизацией подмечевидной связки и наложением тяги. Однако этот метод не увенчался успехом и признанием в широких хирургических кругах из-за неудовлетворительного косметического результата. Золотым стандартом в хирургическом лечении воронкообразной деформации грудной клетки с 1949 по 2000 гг. являлась техника оперативной коррекции по M. Ravitch, которая обладала лучшим косметическим результатом без использования каких-либо тяг. Техника основывалась также на резекции деформированных реберных хрящей от реберной дуги до третьих (реже — вторых) ребер включительно через большой поперечный или мерседес-образный разрез с отсепаровкой мышц, последующей поперечной стернотомией и ретростернальной поддержкой грудины металлоконструкцией. Безусловно операция являлась крайне травматичной, с обширной кровопотерей, продолжительностью от 160 до 200 минут, и обладала рядом осложнений как ранних, так и отсроченных, таких как пневмонии, развившиеся вследствие длительного ателектаза легкого, грубый послеоперационный рубец, рестрикция грудной клетки, развившаяся в связи с обширной резекцией реберных хрящей, рецидивы, повторные оперативные резекции хрящей. К ранним можно отнести послеоперационные гидротораксы, вызванные аллергической реакцией плевры на травму и инородное тело — пластину, гематораксы, пневмотраксы, подкожные эмфиземы и гематомы. Этот метод операции сопровождался нестабильностью грудной клетки и подвижностью грудины.
В конце ХХ века началась эпоха эндохирургии. В 1998 году американский хирург D. Nuss опубликовал десятилетний опыт лечения ВДГК по собственной малоинвазивной методике торакопластики, получившей название Minimally invasive repair of pectus excavatum (MIRPE), или просто Nuss procedure. Этот метод сразу вышел на первое место в торакопластике ВДГК, стал самым малоинвазивным, менее травматичным, и менее продолжительным по времени операции. Но, несмотря на то, что старая школа торакальных хирургов и ортопедов использует до сих пор методики открытых торакопластик, операция Насса считается золотым стандартом в лечении воронкообразной деформации грудной клетки у детей. Данная методика позволяет непосредственно на операционном столе добиться хорошего косметического результата, избежать травмирующей отсепаровки мышц передней грудной клетки, резекции грудино-реберных хрящей и стернотомии, что снижает риск возможных интра- и послеоперационных осложнений, а также формирования грубых и уродующих послеоперационных рубцов, встречающихся при открытых торакопластиках. Кроме того, значительно сокращается время операции и минимизируется интраоперационная кровопотеря. Удовлетворительный косметический результат достигается при помощи проведенной загрудинно-коррегирующей пластины через два минимальных разреза кожи по переднеподмышечным линиям.
На сегодняшний день основной выбор при торакопластике у пациентов с ВДГК хирурги отдают предпочтение в большинстве случаев методике Дональда Насса. Торакопластика по Нассу завоевала всеобщее признание среди ортопедов-хирургов, торакальных хирургов и особенно у детских хирургов. Преимущество методики заключается в удовлетворительном косметическом результате в сравнении с открытыми торакопластиками, относительной простоте выполнения операции, сокращении операционного времени, а соответственно и количестве наркоза, уменьшении интраоперационных осложнений, отсутствии уродующих послеоперационных рубцов. Как показали опросы пациентов, перенесших торакопластику по Нассу, после удаления пластины, они отмечали улучшение качества жизни и хороший косметический результат.[11][12]
Для выполнения этих операций необходимы пластины из титанового сплава либо из стали. Важно, чтобы пластины были прочными и идеально полированными. Пластина должна выдерживать большое давление грудины, особенно высокое у детей старшего возраста и подростков. Все края и поверхности пластин должны быть идеально гладкими и полированными, чтобы уменьшить силу трения при проведении и перевороте, тем самым предотвратить возможность повреждения органов и тканей.[13]
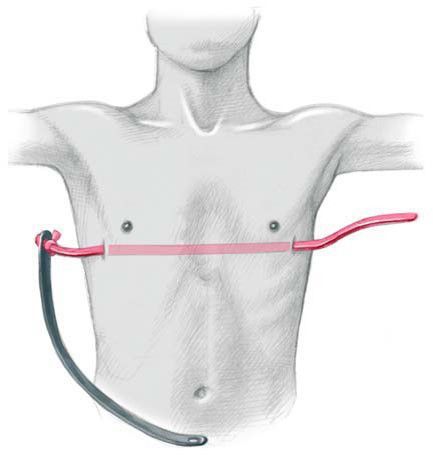
Операция производится под комбинированным эндотрахеальным наркозом в сочетании с эпидуральной аналгезией. Положение больного на спине. Руки отведены под 90 градусов или приведены к туловищу в случае положения больного на ортопедической подушке. Маркером отмечается дно воронки, самые выступающие точки в проекции наибольшей депрессии грудины, производится разметка межреберий, отмечаются места точек входа и выхода в плевральные полости с каждой стороны и места будущих разрезов, как правило, это проекция IV или V межреберья. Кожные разрезы производятся на боковых поверхностях грудной клетки параллельно ходу ребер длиной до 3 см. Грудные мышцы отслаиваются от ребер, формируются подкожно-мышечные тоннели. В VI межреберье по среднеподмышечным линиям устанавливаются торакопорты 5 мм, накладывается карбокситоракс. При помощи интрадюсера тупым способом прокалывается грудная стенка справа, чуть медиальнее самой выступающей вперед части ребер. Под контролем торакоскопа интрадюсер вводится в плевральную полость и подводится к грудинно-перикардиальной связке или межплевральной перегородке. Плавными движениями под тщательным видеоконтролем производится разделение связки и проведение интрадюсера в левую плевральную полость. При деформации IIА3 и IIB степени во время проведения проводника через средостенье крайне важно, чтоб интрадюсер не касался перикарда во избежание его травматизации. Торакоскоп переставляется в левый порт и под видеоконтролем с мануальной асситенцией через прокол грудной стенки выводится наружу. К концу интрадюсера фиксируется силиконовая трубка, и он извлекается в обратном порядке. К грудной клетке прикладывается металлический шаблон и мануально изгибается по наиболее анатомической форме грудной клетки. Затем изгибается корригирующая пластина по форме заготовленного шаблона. Конец пластины фиксируется к силиконовой трубке справа. Проведение пластины осуществляется путем тракции за силиконовую трубку слева направо и поступательного движения пластины справа налево вдоль сформированного тоннеля выпуклой стороной к позвоночнику. Затем пластина переворачивается на 180º.[14][15][16]
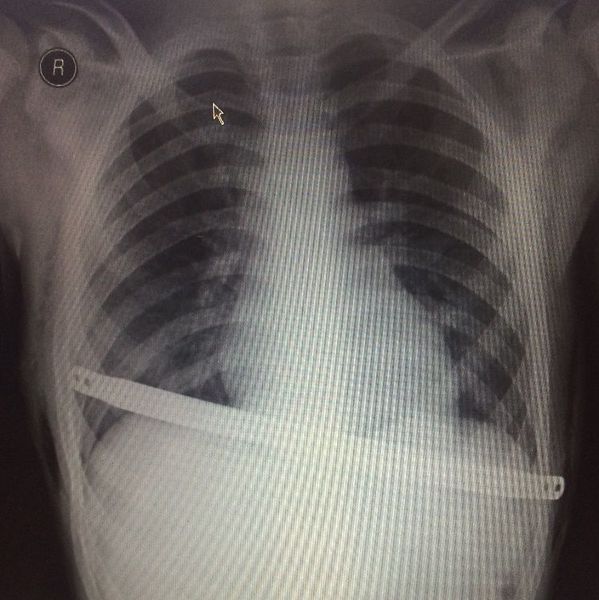
Давление пластины на заднюю поверхность грудины в месте наибольшей деформации вызывает коррекцию грудино-реберного комплекса сразу же после ее переворота. С учетом увеличения грудной клетки ребенка по мере роста необходимо оставлять концы пластины на 0,5 – 0,8 см от грудной стенки во избежание рестрикции грудной клетки в месте стояния пластины. Концы пластины фиксируются к ребрам ранее проведенной нитью PDS-II 1/0 и укрываются мышцами. После контрольного осмотра плевральных полостей через торакопорты вводятся силиконовые дренажи, погружаются в емкости с физраствором. На этапе ушивания мышц анестезиолог проводит форсированное раздувание легких для удаления воздуха из плевральных полостей. В момент прекращения поступления воздуха из плеваральных полостей дренажи удаляются, раны ушиваются наглухо с оставлением подкожных дренажей. На кожу накладываются косметические швы. Ребенок из операционной переводится в хирургическое отделение. В современной медицине, пролонгированное использование эпидуральной анестезии и малотравматичность операции Насса позволяет избежать применения в послеоперационном периоде наркотических анальгетиков. Эти же факторы позволяют начинать раннюю активизацию пациентов в первые сутки после операции. Во избежание ранних послеоперационных осложнений пациентам через 8-10 часов после операции выполняется контрольный рентген органов грудной клетки в палате лежа. Ранняя активизация пациента, физиолечение, дыхательная гимнастика, ЛФК приводит к сокращению срока пребывания в стационаре, который составляет в среднем 7 суток. Использование антибактериальной терапии цефалоспоринового ряда в послеоперационном периоде позволяет избежать нежелательных осложнений в виде нагноения раны, различных плевритов, пневмонии. Как правило, курс составляет не более 7 дней, при сохраняющемся нейтрофилезе антибактериальную терапию следует продолжить. В таких случаях при отсутствии осложнений пациент выписывается домой с назначением пероральных антибиотиков.
В связи с установкой инородного тела — пластины в организм пациента, показано назначение НПВС длительным курсом. Длительность назначения НПВС контролируется общим анализом крови, при сохраняющемся эозинофилезе, повышенном СОЭ терапию следует продолжить.
Прогноз. Профилактика
Эффективность коррекции воронкообразной деформации можно наблюдать уже непосредственно на операционном столе. Незначительных дефектов грудной клетки в виде небольших «ямок», западения опорного ребра, выпирающей реберной дуги, которые наблюдаются в послеоперационном периоде, не стоит остерегаться. С возрастом, при физических нагрузках и ростом грудной клетки практически все дефекты самостоятельно корригируются либо «прикрываются» мышечной массой. По истечении периода реабилитации пациенты отмечают резкое улучшение самочувствия, пропадает чувство «ощущения сердцебиения», пациенты становятся более выносливыми и могут переносить большие физические нагрузки, что является основным показателем эффективности выполненной операции.
Рентгенография органов грудной клетки в двух проекциях каждые 1-3-6 месяцев позволяет избежать ранних послеоперационных осложнений, отметить рост грудной клетки, заметить возможное смещение пластины по оси, умеренную миграцию и дать нужные рекомендации.
Через полгода после операции большинство пациентов отмечают активный рост и прибавку к массе тела. Это связано с тем, что ткани начинают больше и лучше насыщаться кислородом, и пациент перестает пребывать в состоянии «хронической гипоксии». Помимо того, у пациентов данной группы после операции выравнивается психоэмоциональный фон. Они становятся более контактными и лучше социализируются.
Воронкообразная грудная клетка (Воронкообразная грудь, Впалая грудь)
Воронкообразная грудная клетка – это врожденная аномалия развития, при которой наблюдается западение грудины и передних отделов ребер. Этиология окончательно не установлена, предполагается, что ведущую роль играют наследственные факторы. Непосредственной причиной является дисплазия соединительнотканной и хрящевой ткани в области грудной клетки. Патология усугубляется по мере роста ребенка, нередко становится причиной изменения осанки, нарушения функций сердца и легких. Диагноз выставляется на основании осмотра, данных торакометрии, результатов рентгенографии и других исследований. Терапевтические методы лечения малоэффективны. При прогрессировании патологии и нарушениях работы органов грудной клетки показана операция.
Общие сведения
Воронкообразная грудь (pectus excavatum, впалая грудь) – врожденная патология. Характеризуется западением передних отделов груди. Является наиболее распространенной деформацией грудной клетки (91% от всех случаев врожденных пороков развития грудной клетки). По различным данным наблюдается у 0,6-2,3% жителей России. Из-за склонности к прогрессированию в ряде случаев представляет серьезную опасность для здоровья пациентов.
Причины
Этиология воронкообразной грудной клетки окончательно не выяснена, в настоящее время исследователи рассматривают около 30 гипотез возникновения воронкообразной груди. Однако статистическим путем установлено, что ведущее значение в развитии данной патологии имеют наследственные факторы. Это подтверждается наличием у пациентов родственников с такими же врожденными пороками. Кроме того, у больных с воронкообразной грудной клеткой чаще, чем в целом по популяции, выявляются другие аномалии развития.
Основной причиной деформации является хрящевая и соединительнотканная дисплазия вследствие определенных ферментативных нарушений. Неполноценность тканей может проявляться не только до рождения ребенка, но и в процессе его роста и развития. С возрастом западение грудины нередко прогрессирует, вследствие чего искривляется позвоночник, уменьшается объем грудной полости, смещается сердце и нарушаются функции органов грудной клетки. Гистологические исследования хрящевой ткани, взятой у больных разного возраста, подтверждают усугубление изменений: по мере взросления хрящ все больше разрыхляется, в нем появляется избыточное количество межклеточного вещества, образуются многочисленные полости и очаги асбестовой дегенерации.
Классификация
В настоящее время описано около 40 синдромов, сопровождающихся формированием воронкообразной груди. Это, а также отсутствие единой патогенетической теории развития болезни затрудняет создание единой классификации. Наиболее удачным вариантом, который использует большинство современных хирургов, является классификация Урмонас и Кондрашина:
- По виду деформации: асимметричная (левосторонняя, правосторонняя) и симметричная.
- По форме деформации: плосковороночная и обычная.
- По типу деформации грудины: типичная, седловидная, винтовая.
- По степени деформации: 1, 2 и 3 степень.
- По стадии болезни: компенсированная, субкомпенсированная и декомпенсированная.
- По сочетанию с другими врожденными аномалиями: не сочетанная и сочетанная.
Для определения степени воронкообразной груди в отечественной травматологии и ортопедии используется метод Гижицкой. На боковых рентгенограммах измеряют наименьшее и наибольшее расстояние между передней поверхностью позвоночника и задней поверхностью грудины. Затем наименьшее расстояние делят на наибольшее, получая коэффициент деформации. Значение 0,7 и более – 1 степень, 0,7-0,5 – 2 степень, 0,5 и менее – 3 степень.
Симптомы воронкообразной груди
Проявления болезни зависят от возраста пациента. У грудных детей наблюдается незначительное вдавление грудины и выявляется парадоксальное дыхание – симптом, при котором ребра и грудина западают во время вдоха. У больных младшего возраста вдавление грудины становится более явным, под краями реберных дуг обнаруживается поперечная борозда. Дошкольники с воронкообразной грудью чаще других детей болеют простудными заболеваниями.
У школьников выявляется нарушение осанки. Искривление ребер и грудины становится фиксированным. Грудная клетка уплощенная, надплечья опущенные, края реберных дуг подняты, живот выпячен. Симптом парадоксального дыхания по мере взросления постепенно исчезает. Наблюдается грудной кифоз, нередко в сочетании со сколиозом. Отмечается повышенная утомляемость, потливость, раздражительность, сниженный аппетит, бледность кожи и уменьшение массы тела по сравнению с возрастной нормой. Дети плохо переносят физические нагрузки. Выявляются нарушения работы сердца и легких. Характерны частые бронхиты и пневмонии, некоторые пациенты жалуются на боли в области сердца.
Диагностика
Обследование больных с воронкообразной грудью предполагает не только точную постановку диагноза, но и оценку общего состояния пациента, а также выраженности нарушений со стороны сердца и легких. Обычно диагноз не вызывает затруднений еще на стадии осмотра. Для оценки степени и характера деформации используют торакометрию и различные индексы, определяемые с учетом объема впадины в области грудины, эластичности грудной клетки, ширины грудной клетки и некоторых других показателей. Для уточнения данных торакометрии выполняется рентгенография грудной клетки в 2 проекциях и компьютерная томография органов грудной полости.
Пациента направляют на консультацию к пульмонологу и кардиологу, назначают ряд исследований дыхательной и сердечно-сосудистой системы. Спирометрия свидетельствует о снижении жизненной емкости легких. На ЭКГ выявляется смещение электрической оси сердца, отрицательный зубец Т в отведении V3 и снижение зубцов. При проведении эхокардиографии нередко обнаруживается пролапс митрального клапана. Кроме того, у больных с воронкообразной грудной клеткой часто наблюдается тахикардия, повышение венозного и артериального давления и другие нарушения. Как правило, с возрастом патологические проявления становятся более выраженными.
Лечение воронкообразной грудной клетки
Лечение могут осуществлять травматологи-ортопеды и торакальные хирурги. Консервативная терапия при данной патологии малоэффективна. Показанием к оперативному лечению являются нарастающие нарушения работы органов кровообращения и дыхания. Кроме того, иногда хирургическое вмешательство проводится для устранения косметического дефекта. Операции (кроме косметических) рекомендуют проводить в раннем возрасте, оптимальный период – 4-6 лет. Такой подход позволяет обеспечить условия для правильного формирования грудной клетки, предупредить развитие вторичных деформаций позвоночника и появление функциональных нарушений. Кроме того, дети лучше переносят хирургические вмешательства, их грудная клетка отличается повышенной эластичностью, и коррекция проходит менее травматично.
В настоящее время используется около 50 видов оперативных вмешательств. Все методики подразделяются на две группы: паллиативные и радикальные. Целью радикальных методов является увеличение объема грудной клетки, все они предусматривают стернотомию (рассечение грудины) и хондротомию (рассечение хрящевой части ребер). В процессе операции часть кости удаляют, а передние отделы грудной клетки фиксируют при помощи специальных швов, различных фиксаторов (спиц, пластин, алло- и аутотрансплантатов). Паллиативные вмешательства предусматривают маскировку дефекта без коррекции объема грудной полости. При этом в подфасциальное пространство вшиваются внегрудные силиконовые протезы.
Безусловным показанием к радикальному хирургическому лечению является деформация 3 степени, деформация 2 степени в стадии субкомпенсации и декомпенсации, резко выраженный сколиоз, синдром плоской спины, слипчивый перикардит, сердечно-легочная недостаточность и гипертрофия правого желудочка сердца. Перед операцией обязательно назначается комплексное обследование и проводится лечение хронических инфекционных заболеваний (бронхита, гайморита, хронической пневмонии и т. д.).
Показанием к паллиативному вмешательству являются 1 и 2 степень деформации. Паллиативные операции проводятся только взрослым, поскольку в процессе роста ребенка силиконовый протез может визуально «отслоиться» и косметический эффект хирургического вмешательства будет утрачен. Больным старше 13 лет с незначительной деформацией может быть проведена коррекция расположения реберных дуг – операция, при которой дуги отсекаются и крест-накрест фиксируются на передней поверхности грудины.
Для создания максимально благоприятных условий в послеоперационном периоде пациента помещают в отделение реанимации, где он находится в состоянии медикаментозного сна. При этом ведется тщательное наблюдение за состоянием органов грудной полости и функцией дыхательной системы. Для профилактики гипоксии проводят ингаляции кислорода через носовой катетер. Со 2-3 дня начинают занятия дыхательной гимнастикой. Через неделю назначают ЛФК и массаж.
Прогноз и профилактика
Профилактика воронкообразной груди не разработана. Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости. При этом хорошим результатом считается полное устранение деформации, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились. Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.
|
Литература 1. Детская хирургия. Практическое руководство в 3-х томах/ Ашкрафт К.У. 2. Детская ортопедия/ Волков М.В., Дедова В.Д. 3. Клинические варианты деформаций грудной клетки (обзор литературы)/ Комолкин И.А., Агранович О.Е.// Гений ортопедии – 2017 – Т.23, №2 4. Хирургическое лечение пациентов с воронкообразной деформацией грудной клетки/ Крупко А.В. – Диссертация – 2017 |
Код МКБ-10 Q67.6 |
Воронкообразная грудная клетка – лечение в Москве
Почему формируется воронкообразная грудная клетка у детей

Содержание:
Что такое воронкообразная грудная клетка
Методы диагностики и классификация
Методы хирургической коррекции
Деформация грудной клетки может быть врожденной или приобретенной. Воронкообразная грудная клетка у детей чаще формируется внутриутробно, с возрастом дефект прогрессирует. Если вовремя обратиться к врачу, возможно обойтись без хирургического вмешательства. Но при выраженных дефектах операция – это единственный способ исправления.
Что такое воронкообразная грудная клетка
Основная причина искривления грудной клетки – неполноценность реберных хрящей. Нарушение развития запускается в начале беременности под действием неблагоприятных внешних и внутренних факторов.

Воронкообразная грудная клетка у детей чаще врожденная патология
Деформация может сочетаться со следующими генетическим аномалиями:
- синдром Марфана;
- нарушения остеогенеза;
- синдром Дауна;
- ахондроплазия.
Патология хрящей ребер дополняется недоразвитием грудинных ножек диафрагмы. Поэтому во время дыхания наблюдается втяжение воронки на груди.
Воронкообразная грудь может быть заметна уже в раннем возрасте, но прогрессирование происходит в периоды активного роста ребенка – в 6-8 и 11-13 лет. Патология грудной клетки приводит к росту соматических заболеваний, а у подростков формирует комплексы и психологические проблемы. Заболевание становится причиной следующих осложнений:
- частые респираторные заболевания;
- непереносимость физических нагрузок;
- одышка;
- нарушения сердечного ритма;
- головокружение;
- сердечные шумы;
- боли в груди.
Патология может сочетаться с нарушениями осанки, сколиоз ухудшает клинические проявления. Грудная клетка выглядит расширенной. Вдавление на грудине может располагаться симметрично или асимметрично, постепенно углубляться. Одновременно искривляются ребра, опускаются надплечья, возникает грудной кифоз. Живот наоборот выпирает вперед.
Искривление грудной клетки встречается у девочек и мальчиков худощавого телосложения. Дети часто жалуются на усталость, не могут долго бегать, чрезмерно потливы. Их вес отстает от возрастной нормы. Воронкообразная грудная клетка у детей снижает жизненную емкость легких, ухудшает их вентиляцию. Поэтому ринит, фарингит быстро переходят в тяжелый затяжной бронхит, пневмонию.
Иногда может наблюдаться отсутствие некоторых ребер, недоразвитие межреберных мышц, верхних конечностей. Это указывает на генетическую аномалию.
С деформацией грудной клетки связаны психологические проблемы у подростков. Они стесняются своего тела, избегают походов в бассейн, на пляж, переодевания в общей раздевалке. Чтобы не допустить нарушений психики, необходимо проводить раннюю коррекцию.

Деформация увеличивает частоту респираторных инфекций
Методы диагностики и классификация
Обследование детей с воронкообразной грудной клеткой проводит врач-ортопед. Диагноз устанавливается во время осмотра, а углубленная диагностика позволяет определить степень выраженности дефекта, чтобы выбрать дальнейшую тактику.
Рентгенологические снимки позволяют оценить положение ребер, позвоночника, степень смещения сердца. Их проводят в динамике для оценки эффективности лечения. По снимкам в боковой проекции вычисляется индекс Гижицкой. Для его вычисления изменяют наименьшее и наибольшее расстояние между грудиной и позвонками, первый показатель делят на второй. Степень искривления может быть следующей:
- 1 ст. – индекс 0,9-0,7;
- 2 ст. – индекс 0,7-0,5;
- 3 ст. – индекс менее 0,5.
Используется классификация по степеням в зависимости от глубины воронки и степени смещения сердца:
- 1 ст. – воронка до 2 см;
- 2 ст. – воронка 2-4 см, сердце смещено не более, чем на 3 см;
- 3 ст. – глубина дефекта больше 4 см, сердце смещено на 3 см и больше.
Для диагностики могут использоваться КТ и МРТ, чтобы определить состояние не только костно-мышечной системы, но и других органов грудной клетки. ЭКГ отражает нарушения проводимости и сердечного ритма, причины которых в искривлении грудины. Для оценки работы клапанного аппарата сердца, состояния сосудов, тока крови проводится эхо-кардиография, дополненная допплерографией.
Функциональные легочные тесты, оценка толерантности к физическим нагрузкам являются дополнительными методами диагностики. С их помощью определяется группа здоровья ребенка, рекомендуются определенные физические упражнения.
Консервативная терапия
На первой стадии, выявленной в раннем возрасте, может применяться консервативное лечение. Детям рекомендована физическая нагрузка, но дозированная и направленная на укрепление мышц грудной клетки, верхних конечностей, увеличение жизненной емкости легких. Типы упражнений подбираются индивидуально специалистом по лечебной физкультуре. Тяжелой нагрузки, поднятия тяжестей избегают. Полезно плавание.
Массаж помогает улучшить кровоток в области грудной клетки, помогает развитию мышц. Но он не является самостоятельным методом лечения и неэффективен без сочетания с физической нагрузкой.
При кифотической грудной клетке врач-ортопед поможет выбрать корректирующий корсет. Его рекомендуют носить постоянно, снимая только на ночь.
Медикаментозное лечение симптоматическое. При необходимости назначаются антиаритмические или антигипертензивные препараты, при тяжелых респираторных инфекциях – антибиотики и средства, разжижающие мокроту.

Лечение 2-3 степени проводится оперативным путем
Методы хирургической коррекции
Хирургическое вмешательство необходимо при 2-3 степени искривления грудной клетки. Оптимальный возраст проведения операции – от 6 до 14 лет. Предложено более 50 способов исправления грудной клетки, но все оперативные вмешательства очень травматичны, сопряжены с риском проникновения инфекции в средостение, требуют серьезного ухода и специальной аппаратуры. Основными способами коррекции являются следующие:
- латеральная хондротомия и Т-образная стернотомия с фиксацией на шине или аппаратом Илизарова;
- резекция деформированных ребер с фиксацией внутренними металлическими конструкциями;
- магнитохирургическая коррекция, когда после резекции ребер и рассечения грудины в рану вшивается постоянный магнит, а второй фиксируется снаружи на корсете перед грудиной;
- поворот грудины на 180° после рассечения реберных хрящей.
У подростков с незначительным дефектом грудины, который носит больше косметический характер, используются операции по заполнению воронкообразной впадины подкожно-жировой клетчаткой.
Также используется метод безопарционной терапии, при которой на область впадины накладывается мягкий и упругий материал. Сверху его накрывают жесткой крышкой, которую герметично фиксируют на грудной клетке. Из пространства откачивают воздух под контролем манометра. За счет разности давления внутри грудной клетки и под крышкой происходит выравнивание воронки. Продолжительность курса индивидуальна и зависит от степени искривления.
Наиболее эффективен метод у детей 6-12 лет.
Деформация грудины по типу воронки носит не только косметический характер, она может привести к серьезным проблемам со здоровьем в детском возрасте, а у взрослых уже в 30-40 лет вызвать сердечно-легочные патологии. Поэтому лечение нужно начинать как можно раньше.
Видео

Также рекомендуем почитать: компрессионный перелом позвоночника у ребенка
18 июня 2019 16:43 | Отредактировано: 23 апреля 2021 14:57
Безоперационная коррекция воронкообразной деформации грудной клетки
при помощи вакуумного колокола Vacuum Bell
Описание

Воронкообразная деформация грудной клетки (синонимы — грудь сапожника, вогнутая грудь, вогнутая деформация, pectus excavatum) — это заднее углубление нижней трети или половины грудины и заднее отклонение реберных хрящей, обычно возмникающее между третьим и восьмым ребрами. Деформация может быть симметричной или асимметричной, что свидетельствует о вращении грудины [1]. Причины воронкообразной деформации грудной клетки неизвестны. Многие механизмы патогенеза были предложены и включают изменение внутриматочного давления, аномалии диафрагмы или агенезию диафрагмы. Скорее всего, большую роль играют биохимические или соединительнотканные свойства реберных хрящей. Деформация может быть связана со сколиозом (до 20% случаев) [2], синдромом Марфана (2%) и врожденными пороками сердца. Существует значительная семейная картина случаев ВДГК у пациентов с воронкообразной деформацией грудной клетки (до 43% пациентов демонстрируют случай в своей семье), хотя выявить прямую наследственность не представляется возможным. Данная патология чаще встречается у мальчиков (мужчин), чем у девочек (женщин): 3:1 [3].
С 2015 г. в практику внедрена система внутриутробного выявления различных вариантов деформации грудной клетки (файл pdf на английском языке).
Ранее основным методом по устранению западения грудной клетки — воронки — была высоко травматичная хирургия в виде операции М. Равича. Долгосрочные последствия этой операции были противоречивы, некоторые операции приводили к ухудшению внешнего вида и снижению пластичности грудной стенки. В результате лечение воронкообразной деформации грудной клетки эволюционировало в малоинвазивную видеоторакоскопическую операцию Насса, а также в коррекцию воронкообразной деформации грудной клетки при помощи вакуумного колокола, проведено значительное количество моно- и многоцентровых исследований, доказавших эффективность обоих методов [4] [5]. В настоящее время операция Насса и вакуумная коррекция воронкообразной деформации являются «золотым стандартом» лечения пациентов и за два десятилетия активных разработок доказали свою эффективность.
Более подробно ознакомится с тем, что из себя представляет воронкообразная деформация грудной клетки, вы можете на этом сайте в разделе Безоперационная коррекция ВДГК — Принципы работы вакуумного колокола, а также на нашем сайте в республике Узбекистан: plastika.uz.
Вы можете написать мне на личный телефон +7 918 990-8888 (WhatsApp , Telegram ), прислать данные компьютерной томографии, фотографии пациента на электронную почту admin@markushin.doctor, записаться на консультацию, чтобы подробнее узнать о возможностях малоинвазивной коррекции воронкообразной деформации грудной клетки, а также особенностях использования вакуумного колокола для коррекции ВДГК.
Что из себя представляет вакуумный колокол Vacuum Bell для безоперационной коррекции воронкообразной деформации грудной клетки

Вакуумный колокол — это собирательное понятие для целой группы внешних устройств, состоящих из толстого оргстекла с угловым коннектором в его (стекла) центральной части, необходимым для подключения шланга, который в свою очередь соединяется с грушей, создающей разряжение в колоколе, а также толстого слоя эластичного пищевого силикона (толщина слоя силикона также варьирует от типа модели и степени деформации грудной клетки).
В принципе работы устройства — действие вакуума внутри колокола достаточно сильное для того, чтобы преодолеть сопротивление со стороны костей, хрящей и связок, которые в совокупности образуют грудную впадину. Однако внутренние мышцы, включая диафрагму и поперечную мышцу груди, стремятся сохранить состояние деформации грудной клетки за счет ее втягивания внутрь. Вакуумный колокол также растягивает данные мышцы для того, чтобы ослабить их натяжение.
Физические и физиологические условия аспекты работы Вакуумного колокола Vacuum Bell
Изгибающие моменты:
- вакуум вытягивает запавшую грудину хрящевые отрезки рёбер из их вогнутого положения в приподнятое естественное положение;
- хрящевые концы ребер и реберные дуги, которые соединены с грудиной, также вытягиваются в приподнятую позицию;
- одновременно и с одинаковой силой оправа вакуумного колокола нажимает на тело человека;
- нагрузка от этих одновременно действующих сил вызывает изгибающий момент, сначала в области грудной кости и по краям грудной впадины (воронки);
- изгибающий момент на краях грудной впадины (воронки) уравновешивается за счет крепления ребер к позвоночнику (позвоночному столбу).
Данные изгибающие моменты трансформируют хрящевые окончания и рёберные изгибы, а также оба подвижных сочленения костей грудины. Коррекция грудной впадины происходит, прежде всего, благодаря данной трансформации.
Поднятие грудной впадины представляет собой трехсоставной процесс, воздействующий на кости, хрящи и связки грудной клетки:
- начальная, обратимая (эластичная) деформация;
- постепенная, постоянная трансформация;
- микроразрывы, большинство из которых проявляется в начале лечения.
До тех пор, пока данные разрывы не заживут, грудная клетка пациента будет испытывать небольшую временную утрату жесткости каркаса грудной клетки.
Показания к вакуумной коррекции воронкообразной деформации грудной клетки
Наличие воронки (углубления) на передней поверхности грудной клетки любой степени вогнутости, ассимметрии и желание пациента (или опекунов/родственников несовершеннолетнего пациента) избавиться от данной деформации.
Показанием к консервативной терапии с использованием вакуумного колокола является легкая степень воронкообразной деформации грудной клетки у пациентов, которые хотят избежать хирургического вмешательства и неохотно переносят болевой синдром. Кроме того, необходимо учитывать озабоченность пациентов по поводу несовершенных результатов после операции.
Противопоказаниями к применению метода являются нарушения скелета, васкулопатии, коагулопатии и нарушения сердечной деятельности. Чтобы исключить эти нарушения, перед началом терапии обычно проводился стандартизированный протокол оценки.
Осложнения и соответствующие побочные эффекты включают подкожную гематому, петехиальное кровотечение, дорсалгию и транзиторную парестезию верхних конечностей во время применения вакуумного колокола.
Галерея коррекции воронкообразной деформации грудной клетки
Загляните в галерею, чтобы увидеть результаты безоперационной вакуумной коррекции воронкообразной деформации грудной клетки. В галерее представлены результаты лечения при помощи Vacuum Bell собственной разработки. По мере поступления контрольных осмотров пациентов, производится добавление результатов лечения.
Под каждой картинкой в Галерее скрыт один уникальный случай лечения колокола. Нажмите на картинку и у вас в новом окне откроется полная информация о каждом конкретном пациенте.
Какие исследования необходимы?
Перед началом коррекции воронкообразной деформации грудной клетки при помощи вакуумного колокола (Vacuum bell) целесообразна консультация торакального (пластического) хирурга с клинической оценкой следующих данных пациента:
- дата рождения
- рост
- вес
- глубина воронки
- расстояние между центрами ареол (сосков)
- окружность грудной клетки на уровне воронки или западения рёбер на вдохе и на выдохе (измерить сантиметровой лентой)
- компьютерная томография органов грудной клетки с записью на CD-диск (не имеет значения количество срезов у томографа, принципиальным является толщина РЕКОНСТРУКТИВНЫХ СРЕЗОВ не менее 1-1,5 мм)
- эхокардиоскопия (УЗИ сердца, для исключения врожденных пороков сердца)
- спирометрия (функция внешнего дыхания — исследование функции легких)
- консультация генетика (в случае наличия генетических заболеваний)
- номер беременности и особенности течения
- наличие деформаций у ближайших родственников
Фотографирование
Для более конкретной оценки ситуации в случае удаленного консультирования необходимы некоторые фотографии (без лица для конфиденциальности) согласно следующей инструкции:
- вид спереди
- вид справа 45 градусов
- вид слева 45 градусов
- вид профиль справа
- вид профиль слева
- вид сверху вниз от яремной вырезки
- вид снизу вверх от пупка и выше
Все фотографии должны быть выполнены на сером или темном монотонном фоне при хорошем освещении.

Почему так важна компьютерная томография органов грудной клетки?
Видео 3D-моделирования по результатам компьютерной томографии органов грудной клетки
Наиболее важным исследованием является компьютерная томография органов грудной клетки, которая позволяет рассчитать индекс Галлера, индекс Коррекции, а также выполнить 3D-моделирование деформации грудной клетки (см. видео) и даёт информацию о том, какого размера и формы должна быть коррегирующая металлическая пластина, которая будет использоваться при операции Насса, либо какого размера будет чаша колокола для вакуумной коррекции ВДГК.

Как мы делаем замеры формы будущего колокола?
Главным этапом в моделировании размера, формы, толщины будущего вакуумного колокола является адекватный и точный замер геометрической формы имеющейся воронкообразной деформации грудной клетки таким образом, чтобы края колокола не закрывали ареолы и было свободное расстояние до них, чтобы исключить вакуумное воздействие на ткани молочных желез, что очень важно прежде всего у девочек и девушек, форма и размеры молочных желез у которых различны и могут изменяться в течение времени коррекции ВДГК при помощи вакуумного колокола, что может в свою очередь потребовать замены колокола на другой типо-размер.
Итак, получив диск компьютерной томографии, мы выполняем 3D-моделирование внешнего вида грудной клетки пациента, получаем точные размеры будущего колокола, моделируем форму колокола: он может быть круглым, овальным, неправильной формы и так далее. Нельзя с точностью сказать, что колокол от одного пациента подойдёт для другого пациента.

На фотографиях ниже можно увидеть особенности использования данного прибора на очных консультациях. Визуальная оценка всех диаметров и учет деталей деформации грудной клетки каждого пациента, позволяют подойти индивидуально с выбором необходимого размера вакуумного колокола, а также определиться с необходимостью защиты ареолы и кожи в зоне воздействия кромки колокола при ассиметричных деформациях, когда часть колокола заходит на зону ареолы пациента.
Что мы предлагаем в итоге?
- Вакуумный колокол 110 мм, круглый
- Вакуумный колокол 125 мм, круглый
- Вакуумный колокол 140 мм, круглый
- Вакуумный колокол 160 мм, круглый
- Вакуумный колокол 150х170 мм, эллиптический
- Вакуумный колокол 175х195 мм, эллиптический
- Вакуумный колокол 190 мм, круглый
- Вакуумный колокол 220 мм, круглый
- Вакуумный колокол для женщин, 200х100мм,
- Вакуумный колокол для мужчин 260х190 мм с выборкой под соски
- Вакуумный колокол для мужчин 260х210 мм с выборкой под соски
- Вакуумный колокол 250 мм, круглый
- Вакуумный колокол 200 мм, для девочек с выборкой под молочные железы
- Вакуумный колокол 230 мм, для девушек с выборкой под молочные железы
- Вакуумный колокол 245 мм, для девушек с выборкой под молочные железы
Итого 15 различных типо-размеров вакуумных колоколов с возможностью индивидуализации в случае такой необходимости.
Какой размер колокола выбрать?
Подбор колокола для вакуумной коррекции воронкообразной деформации у каждого конкретного пациента с ВДГК строго индивидуален, однако существует группа пациентов с симметричной (то есть центрально расположенной) воронкой, которым подойдёт стандартная круглая (но различная по диаметру) форма вакуумного колокола. В тоже время, учитывается возрастная и этническая разнородность всех пациентов с деформациями грудной клетки — то есть пациенты одного и того же возраста, но разных этнических групп будут иметь различные антропометрические данные, и, как следствие, в одной возрастной группе будут разной формы и размера вакуумные колоколы Vacuum Bell.
Например, колокол на ребенка 10 лет с ВДГК в России будет несколько отличаться диаметру и геометрии от такового для ребенка в Средней Азии, где дети как правило несколько ниже и имею меньшую окружность грудной клетки, чем дети того же возраста в России.
Поэтому важно подобрать колокол под конкретного ребёнка с конкретной деформацией, что в итоге будет залогом успешного лечения.
Чего ожидать?
Многолетний опыт коррекции грудной клетки у пациентов с воронкообразной деформацией грудной клетки показал превосходную эффективность данного метода и позволил широко внедрить его в практике.
В зависимости от возраста пациента, типа деформации, наличия сопутствующих искривлений позвоночника, эффект от вакуумной коррекции будет приближен к нормальной грудной клетке пациента такого же возраста, либо будут некоторые особенности, на которые обязательно будет обращено внимание перед началом безоперационного лечения. В любом случае, воронка полностью или практически полностью уйдёт и грудная клетка примет естественный внешний вид.
Важно понимать, что колокол никак не влияет на работу внутренних органов и может быть снят в любое время (особенно в начале лечения)
Консультация торакального хирурга
Итак, вы нашли информацию по корсетной коррекции и записались на консультацию. Отлично.
Обычно на консультацию обращается родитель (или родители) с ребёнком, имеющим воронкообразную деформацию грудной клетки. Главным является полное понимание необходимости строго контроля родителем за ребёнком во время безоперационной коррекции в силу особенностей психологии ребёнка и желания «схалтурить» и ослабить вакуумное воздействие колокола на грудную клетку.
Обычно вакуумная коррекция воронкообразной деформация растянута во времени и связана с необходимостью ребенка привыкнуть к лечебному устройству на его грудной клетке и адаптироваться к причиняемым колоколом неудобствам.
Длительность безоперационной коррекции воронкообразной деформации грудной клетки
Срок коррекции воронкообразной деформации грудной клетки зависит от возраста пациента, типа деформации и степени ее выраженности. Обычно от 6 до 14 месяцев.
Важно понимать, что в начале лечения ребенок будет постепенно привыкать к колоколу и его воздействию на грудную клетку и носить колокол в активированном состоянии с первого дня в течение 2-х часов, добавляя по 20-30 минут ежедневно. Так к 1,5 месяцам после начала лечения постепенно пациент выйдет на 18 часов непрерывного ношения колокола в день, в свою очередь стойкий эффект от работы колокола гарантирован при общем времени ношения 6500-10700 часов.
Кроме контроля за состоянием колокола (как и любая вещь, длительно находящаяся на теле, колокол претерпевает изменения) в виде ухода, необходим строгий контроль со стороны взрослого за степенью вакуумного воздействия колокола на грудную клетку, чтобы исключить фактор неадекватного разряжения.
Что особенного еще?
Известно, что от частого использования колокола в связи с его прямым контактом с кожей, на передней поверхности грудной клетки через время формируются мацерации и раздражение кожи.
Что мы придумали для исключения этого?
Всё очень просто: мы используем специальную инцизную гипоаллергенную плёнку, которая плотно клеется к коже передней поверхности грудной клетки по размеру колокола (нажмите на текст и откроется ссылка в новом окне) и даёт возможность использовать колокол, НЕ повреждая кожу. Да это несколько затратно, так как плёнка требует смены, но отсутствие изменений кожи передней грудной стенки говорит само за себя.
Кроме того, пытливый ум наших пациентов пришёл к ещё одной находке, о которой смело делюсь на этой странице:


Представлен вариант защиты кожи при помощи силиконовой «прокладки», увеличивающий площадь соприкосновения вакуумного колокола с передней поверхностью грудной клетки и, тем самым, резко уменьшающая болевой синдром.
Придумано мамой одного из пациентов на фоне постепенно возрастающего времени использования вакуумного колокола. Это позволило использовать колокол даже в случае грубой деформации грудной клетки, а также позволяет разместить кольцо колокола поверх ткани молочных желез или даже ареол, что в свою очередь позволяет использовать вакуумный колокол с заходом на ткань железы у мальчиков и девочек и исключает болевой синдром.


Теперь, если кратко:
-
Продолжительность лечения: от 6-ти до 14 месяцев -
Период адаптации: 10-15 дней, максимально до 1,5 мес. -
Физическая нагрузка: в течение всего срока ношения корсета -
Встречи с врачом: 1 раз в месяц и далее 1 раз в 3 месяца после завершения лечения -
Кому показана: 6-25 лет -
Осложнения: изменения со стороны кожи, которые пройдут самостоятельно спустя некоторое время после прекращения ношения колокола.
Вакуумная коррекция воронкообразной деформации грудной клетки – часто задаваемые вопросы
Предупреждение: На протяжении всего процесса коррекции воронкообразной грудной клетки с помощью вакуумного колокола следует ожидать временного уменьшения жесткости костей грудной клетки. Из этого следует, что рабочая или спортивная деятельность, связанная с очень высокой нагрузкой на грудную клетку, как, например, бокс или борьба, не должна иметь места на протяжении всего процесса лечения. Кроме того, пациенту следует избегать применения сильного вакуума либо крайних перепадов глубины вакуума, что, с одной стороны, не является необходимым, а с другой – может способствовать уменьшению жесткости костей грудной клетки.
В самом начале сеанса лечения можно избежать головокружений, предпочитая горизонтальную позицию и медленную откачку воздуха. Когда вакуум создан под колоколом, пациент может попробовать осторожно встать и походить, предварительно шланг можно пережать, отсоединить насос и установить в шланг заглушку. С установленном колоколом не рекомендуются физические упражнения, нагрузки.
Вакуумный колокол не должен применяться в ситуации, которые связаны с перенасыщением крови растворенным газом (как, например, после погружения под воду), а также при краткосрочных путешествиях на больших высотах (самолет, высокогорная железная дорога и т.п.).
В связи с тем, что группа пациентов с воронкообразной деформацией грудной клетки различна по возрасту, этнической принадлежности (что немаловажно), полу, имеются принципиальные различия в толщине используемого пищевого силикона, диаметра акрилового окна. Так для детей младшей возрастной группы это будут силикон до 10 мм толщиной, в то время как у юношей с окружностью грудной клетки 90 см и более — до 40 мм. Также имеются вариации в размерах всех частей колокола, что делает каждое изделие неповторимым.

Рисков ношения колокола не описано. Колокол можно снять в любой момент, в его структуре предусмотрен хлястик для быстрой «деактивации» и снятия вакуума.
Если пациент достиг возраста, когда следует принимать во внимание возможность перелома грудины или ребер, следует особенно беречься. Необходимо провести соответствующее обследование и принимать меры предосторожности.
Появление гематом может быть признаком (микро) трещин костей или (микро) разрывов хрящей. Они также могут быть просто следствием присасывания аппарата. В случае появления темных (черных) гематом пациент должен обратиться к врачу. Меры
предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Временные боли в спине или пояснице могут появиться вследствие сопротивления подъему грудной впадины в месте прикрепления ребер к позвоночнику. Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Могут появляться в результате контакта со смотровым стеклом, в особенности, если вакуумный колокол применяется в момент физической деятельности пациента. В подобном случае следует приостановить лечение на несколько дней до заживления ран. Если не дать коже времени зажить, это может спровоцировать кровотечения при применении вакуума. Меры предупреждения: меньшая длительность процедуры применения аппарата, уменьшенная интенсивность вакуума, снижение интенсивности деятельности в процессе применения вакуумного колокола
Состояние, напоминающее онемение, в особенности разгибательных мышц плеча (часть руки от локтя до плечевого сустава), и в меньшей степени в мышцах предплечья. Несмотря на явную связь между лечением и «покалыванием», конкретная причина появления данного феномена неясна. Меры предупреждения: меньшая длительность процедуры применения аппарата и уменьшенная интенсивность вакуума.
Может появляться в результате контакта с вакуумным колоколом. Чаще всего проявляется при контакте оправы вакуумного колокола с соском. Меры предупреждения: Применять вакуумный колокол таким образом, чтобы его оправа не касалась сосков. Например, полностью покрыть один сосок вакуумным колоколом и оставить полностью открытым второй сосок.
В редких случаях у подростков и юношей наблюдается увеличение сосков груди или молочных желез, возможно, в результате применения вакуумного колокола. Предполагаемое происхождение: повторяющийся контакт вакуумного колокола с сосками груди может стимулировать процесс роста. Коррекция: Пациенту требуется медицинский контроль. В зависимости от конкретной ситуации врач решает, достаточно ли прекратить применение вакуумного колокола на несколько недель либо необходимо дополнительно принимать лекарственные препараты.
Остались вопросы? Звоните, пишите, приходите!
Свяжитесь любым удобным способом:
Воронкообразная деформация грудной клетки (pectus excavatum)Оглавление
Этиология и патогенез вогнутой грудной клетки. Почему возникает воронкообразная деформация грудной клетки?
Формы ВГДК
Более подробные классификации предложены разными авторами и имеют большое значение при выборе метода лечения и прогнозировании результата операции. Наиболее распространённые классификации степени деформации воронкообразной груди представили доктор Парк (Hyung Joo Park, Южная Корея) и доктор Зенг (Zeng Q, Китай). Наследственно приобретенная патология прогрессирует вследствие ускоренного, опережающего роста реберных хрящей. А это, в свою очередь приводит к неправильному развитию грудной клетки – ее западению в 80% случаев развития заболевания. Иногда при рождении дефект (ямочка) практически не заметен, но начинает стремительно прогрессировать в период активного роста пациента. В связи с этим крайне важна своевременная диагностика ВГДК и наблюдение у педиатора, ортопеда, торакального хирурга. Диагностика и лечебно-диагностические тактики вогнутой груди. Лечение воронкообразной грудной клеткиДиагностика воронкообразной деформации грудной клетки осуществляется на основании визуального осмотра, рентгенологического исследования, а также компьютерной томографии грудой клетки с 3D-реконструкцией ребер. Оценивается состояние хрящей, ребер, соединительной ткани (для исключения наличия у пациента синдрома Марфана и других нарушений). Помимо этого диагностика помогает определить степень деформации, центр депрессии, степень смещения сердца. Все эти данные помогаю точнее наметить тактику лечения. Вопреки распространенному мнению, воронкообразная деформация не может быть полностью исправлена никакими другими методами, кроме хирургического. Плавание, ношение специальных ортезов, лечебная физкультура, массаж, разрабатывание легких и другие упражнения, безусловно, улучшают ситуацию, но к сожалению, не дают ощутимых результатов. Хирургическая же коррекция на сегодняшний день является безопасным и эффективным методом исправления воронкообразной деформации грудной клетки. Операции по коррекции ВГДК проводятся с 1911 года, в России – с 1949 г (у взрослых пациентов) и с 1961 г. (у детей).
Метод состоит во введении пациенту металлической пластины (иногда двух), помогающей выправить грудную клетку. Через 3-4 года пластину извлекают, разрезы при этом проводятся в тех же местах, что и при установке пластины. После извлечения пластины (пластин) пациент считается абсолютно здоровым, а грудная клетка исправленной. Но это не значит, что все 3-4 года пациент живет в щадящем режиме – уже через 6 месяцев после проведения операции можно вернуться к привычному образу жизни и даже занятиям спортом.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию. Кроме того, метод Насса допускает проведение повторных операций в случае, если первая операция не позволила достичь желаемого эффекта, а также в случае исправления рецидивов, или исправления дефектов, вызванных проведенной в раннем возрасте коррекций грудной клетки другими методами. Показания к хирургической коррекции воронкообразной грудной клеткиХирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям. Функциональные показанияК функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания. Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция. Косметические показанияК косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов. Ортопедические показанияОртопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента. Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Спешка в проведении операции может стать причиной различных осложнений, а также повторного возникновения впалой груди. Если операция проводится в раннем детском возрасте – риск рецидива остается довольно высоким. Кроме того, в раннем возрасте ребенка деформация редко бывает настолько выраженной, чтобы сформировать у ребенка комплексы и психологические нарушения. Поэтому спешить с проведением оперативной коррекции ВГДК не стоит. Показания и противопоказания
FAQ – Часто Задаваемые Вопросы В чем причина появления ямки на груди у ребенка? Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга. На сколько эффективен Vacuum Bell при исправлении ВДГК? Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%. Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК? Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%. Как нужно вести себя перед предстоящей операций? Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген. Какой наркоз используется при операции Насса? Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит. Сколько длится операция Насса по исправлению деформации грудной клетки? Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут. Через какое время после операции можно выйти на работу/учебу? В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом. Через какое время после операции по Нассу я смогу заняться спортом? Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу. Сколько нужно находиться в клинике после операции по Нассу? Пребывание в стационаре после операции обычно до 10 дней. Из какого материала изготовлена пластина для коррекции воронкообразной груди? Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется. Реагирует ли металлодетектор на установленную пластину? Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены. Сколько пластин устанавливать при исправлении вогнутой грудной клетки? В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко. Через какое время пластину нужно и можно извлекать? Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет. Насколько безопасен поворот пластины при операции Насса? Абсолютно безопасен. Мнения некоторых специалистов, относительно того, что сердце, легкие при повороте пластины можно повредить свидетельствуют о том, что данные доктора имеют очень отдаленное представление о том, как проводится операция Насса и сами ее не проводят. Входит ли операция по Нассу в ДМС полис? С сентября 2016г. операции Нассу проводятся в МНОЦ МГУ Москва, где все граждане России любого возраста могут рассчитывать на федеральные квоты и квоты по ВМП. Я – москвич, как могу проконсультироваться по поводу воронкообразной груди? Москвичам лучше всего записаться на консультацию и подъехать на очный осмотр в Медицинкий центр Медекс (м. Белорусская). Консультация платная, стоимость лучше уточнить по телефонам клиники. Как я могу проконсультироваться по поводу ВДГК, если я живу далеко от Москвы? Для иногородних пациентов у нас предусмотрено как консультация по фото и ренгенологическим снимкам (их можно выслать на наш e-mail: info@grudina.ru), так и консультации по Скайпу (Skype) с использованием веб-камеры, микрофона. При видео-консультации под рукой у Вас должно быть 2 линейки, одна около 10 см, другая – около 30 см. Свет расположите сбоку, спереди, но не сзади. Время консультации Вы сможете согласовать по e-mail или по телефону +7 (499) 250-27-84 . Имя для поиска в Скайпе – drpectus Мне уже была проведена открытая операция по коррекции ВДГК, я не доволен результатом, могу ли я пройти повторную коррекцию? Коррекция неудачной открытой операции возможна, однако, она не всегда дает желаемый результат. Решение по таким вопросам принимается индивидуально после осмотра пациента. Берут ли в армию с воронкообразной грудиной клеткой? ВГДК не является противопоказанием для службы в армии. Исключение составляет только период после коррекции воронкообразной груди, пока пластина находится в теле пациента. После удаления пластины призыв также возможен. ОтзывыПациентка – молодая женщина. ВДГК. Всем привет! Наконец-то и я вступила в ряды освободившихся от «железных друзей») Конечно же в первую очередь хочется выразить ОГРОМНУЮ благодарность Владимиру Александровичу за его труд, профессионализм, заботу, внимание и понимание в борьбе за здоровье всех собравшихся в этой группе! Вы помогаете нам жить полноценной жизнью! Также хочу поблагодарить персонал «Клиники на Яузе» за чуткое отношение к чужой боли, понимание происходящего, за создание в морально тяжелое время теплой и даже можно сказать домашней атмосферы. Большое ВАМ всем СПАСИБО!!! Ольга Г, ВДГК Всем добрый день, вот и вернулась я домой после операции. Хочется выразить огромную благодарность Владимиру Александровичу и Ксении Игоревне! Ксения Игоревна, очень чуткий, внимательный и отзывчивый человек, ощущение, что дома она не бывает, т.к каждое утро, в 7.00 она проводила обход, а потом ещё и вечером заглядывала. В целом операцией довольна, есть небольшой киль, но стоя практически незаметно. Один раз откачивали жидкость из плевральной полости. Добирались обратно поездом, 25 часов, самолётом хоть и выходило дешевле, но мне очень сложно сидеть, не рискнули. Ездила на операцию с мужем, ночевал возле моей кровати, на каталке, со дня операции и до выписки, без его помощи, я бы не справилась. Медсестры приходили быстро, обезболивали без вопросов, иногда пыталась терпеть сама, но потом появлялось жжение в области пластин, которое долго не проходило после укола. Владимир Александрович, вы профессионал своего дела, не удалось вас увидеть в день выписки, спасибо вам ещё раз. Ирина Р, ВДГК Владимир Александрович, Владимир Витальевич, все кто ещё участвовал в излечениии, я вас благодарю за сына, с лёгкостью преодолел сложную тропу на Борус, даже на малый забрался!, ни одышки как раньше, ни усталости, комплексов больше нет,спасибо вам огромное, теперь я спокойна за его будущее здоровье и эмоциональное состояние благодаря Вам! Фото до и после
Приблизительное время чтения: 11 мин., 41 сек. Автор: Кузьмичев Владимир Александрович Назад в раздел Записаться к специалистуИмя Номер телефона Сообщение Я принимаю пользовательское соглашение, Политика конфиденциальности. Сертификаты
Кузьмичев Владимир Александрович Торакальный хирург, кандидат медицинских наук Кузьмичев Владимир Александрович — торакальный хирург, кандидат медицинских наук. В 1981 году Владимир Александрович окончил ММА им. И. М. Сеченова. Сегодня это практикующий торакальный хирург с большим опытом и высокой квалификацией. С 2000 года работает в отделении торакальной хирургии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского.
|
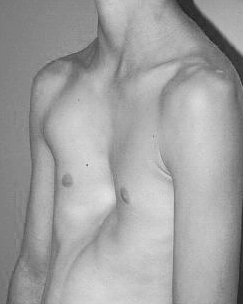 Самой распространенной деформацией грудной клетки является воронкообразная деформация (ВГДК, Pectus Excavatum, чашковидная грудь, грудь сапожника). Она относится к так называемым врожденным порокам развития грудной клетки, которые обнаруживаются у 1 новорожденного на 1000 (по некоторым другим статистическим данным – у 3 человек на 1000). 91% всех пороков развития грудной клетки приходится на воронкообразные деформации той или иной степени тяжести.
Самой распространенной деформацией грудной клетки является воронкообразная деформация (ВГДК, Pectus Excavatum, чашковидная грудь, грудь сапожника). Она относится к так называемым врожденным порокам развития грудной клетки, которые обнаруживаются у 1 новорожденного на 1000 (по некоторым другим статистическим данным – у 3 человек на 1000). 91% всех пороков развития грудной клетки приходится на воронкообразные деформации той или иной степени тяжести.
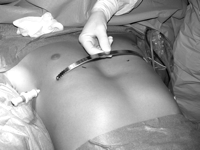 На сегодняшний день очень хорошо зарекомендовал себяметод Насса – операция по Нассу, относящийся к миниинвазивным методам коррекции деформаций грудной клетки. Он применяется уже более 10-ти лет и на данный момент актуальной альтернативы методу по его эффективности и безопасности не существует.
На сегодняшний день очень хорошо зарекомендовал себяметод Насса – операция по Нассу, относящийся к миниинвазивным методам коррекции деформаций грудной клетки. Он применяется уже более 10-ти лет и на данный момент актуальной альтернативы методу по его эффективности и безопасности не существует.
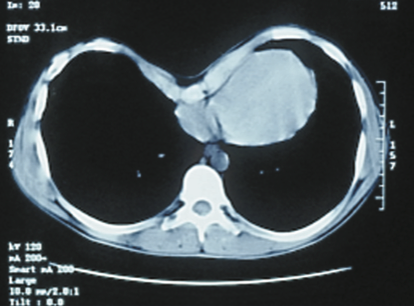 С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.