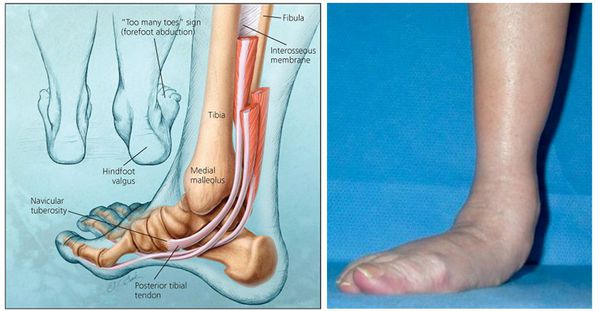
— Рубен Вачаганович, давайте начнем с главного: что такое плоскостопие?
Если объяснять простыми словами, то плоскостопие — это патология, при которой подошва одной или обеих ног касается земли при положении стоя. То есть, у стоп отсутствуют или слабо выражены своды. Такие стопы не способны амортизировать, сглаживать ударные нагрузки при ходьбе, поэтому стандартные жалобы при плоскостопии 2-3 степени — боль, утомляемость ног, отеки.
— А чуть подробнее о степенях? Что означают диагнозы: плоскостопие 1-2-3 степени — и в чем же отличия?
Действительно, различают плоскостопие 1-3 степени. Первая степень — слабовыраженная патология, незначительная деформация стопы. Вторая степень — уже отличается исчезновением свода. Третья стадия плоскостопия — своды полностью исчезают, на отпечатках стоп нет просветов в рисунке, изменяется положение пальцев ног.
— Звучит страшно, а какие симптомы и признаки у плоскостопия 2-3 степени?
Своды стопы — естественные амортизаторы. Более того помогают правильно распределять весовую нагрузку. Если своды нарушены, для пациента это означает серьезные проблемы. При плоскостопии 2 степени основной симптом — боль. Постоянная, ноющего характера, ослабевающая лишь в состоянии покоя. Боль не только в стопах, но и в голенях, икрах, коленях, даже в пояснице. Пациенту тяжело ходить, есть начальные признаки косолапости.
— Чем еще опасно плоскостопие 2 степени? Тем, что без лечения оно быстро переходит в следующую стадию.
Как определить плоскостопие 3 степени? Кроме постоянной непроходящей боли, пациенты жалуются на нарушения осанки, остеохондроз. Стопа меняет форму и размер, деформируются пальцы, большой палец отклоняется кнаружи. Степень деформации во многом зависит от вида плоскостопия — продольное, поперечное или продольно-поперечное.
— А объясните разницу между этими видами? Чем отличается поперечное, продольное и продольно-поперечное плоскостопие 1-2 или 2-3 степени?
Все просто.
Продольное плоскостопие — когда уплощается продольный свод стопы. Стопа распластывается в длину и соприкасается с опорой практически всей поверхностью.
Поперечное — наблюдается уплощение поперечного свода, распластывание идет в ширину, большой палец отклоняется кнаружи.
Смешанное продольно-поперечное плоскостопие характеризуется изменениями высоты обоих сводов.
Каждый вид имеет степени.
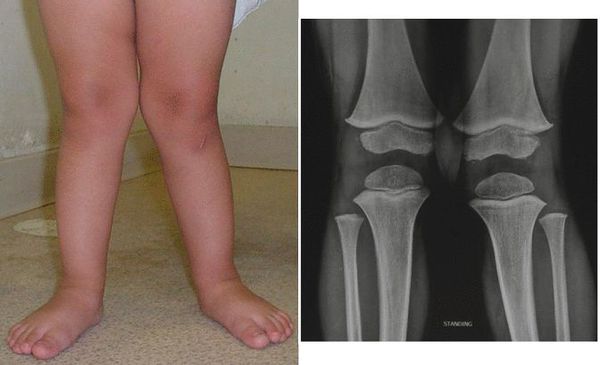
При диагностике продольного плоскостопия учитывают угол продольного свода стопы и высоту свода. По норме: угол — в диапазоне 125-130° при высоте > 35 мм. При 2 степени — уже 141-155 градусов, высота 24-17 мм. На 3 стадии — угол больше 155 градусов, высота меньше 17 мм.
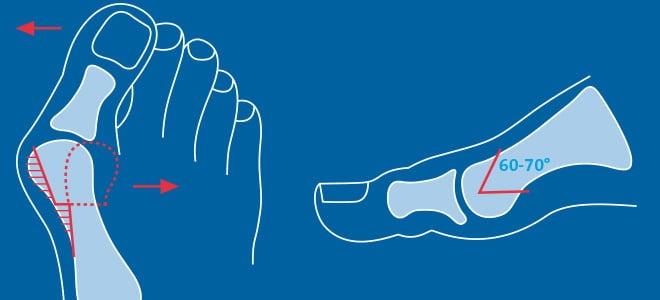
При поперечном плоскостопии для оценки деформационных процессов смотрят на величину угла между 1 и 2 плюсневыми костями и на угол отклонения первого пальца.
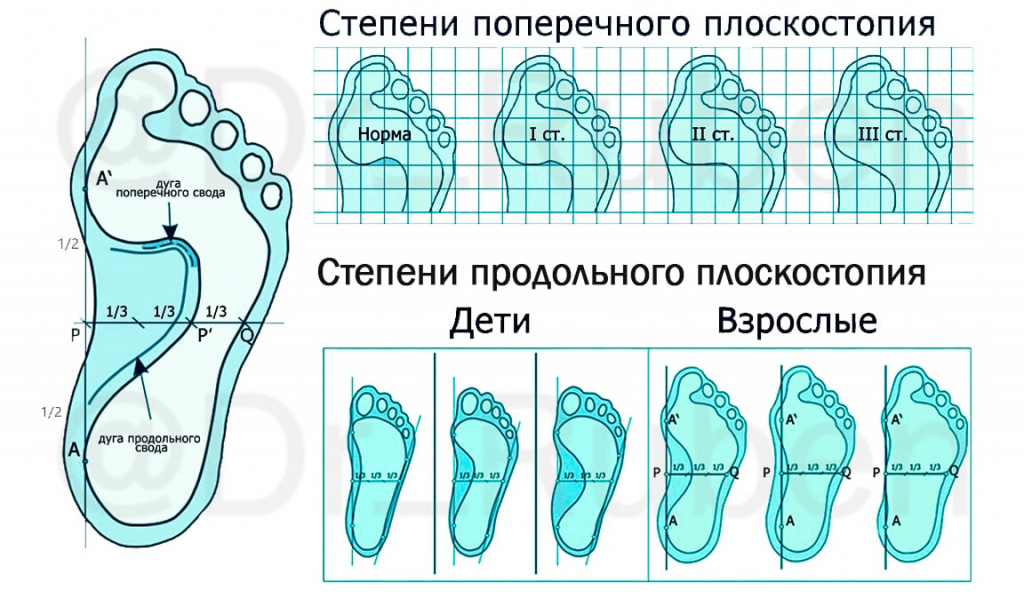
— А двустороннее плоскостопие — это комбинированное?
Официального термина «двустороннее плоскостопие» нет. Речь идет о наличии патологического процесса на обеих стопах. Так что двустороннее плоскостопие также может иметь 2-3 степени — быть продольным или поперечным, комбинированным.
— Есть же еще вроде плоскостопие 3-4 степени?
О 4 степени говорят при диагностике поперечного плоскостопия, но реальные случаи постановки такого диагноза — единичны. Лечение начинают гораздо раньше. Ведь пациенты при третьей стадии уже испытывают такие боли, что практически не могут нормально передвигаться и согласны на операции любого уровня сложности.
— Перейдем к основному: вопросам диагностики и лечения. Как хирург определяет плоскостопие?
Самый информативный способ — рентгеновские снимки. Рентген проводят под нагрузкой, в двух проекциях. Сразу можно рассчитать углы и расстояния между костными ориентирами, выявить сопутствующие патологии. Рентген идеален для определения 2-3 степеней плоскостопия, оценки осложнений в виде артроза.
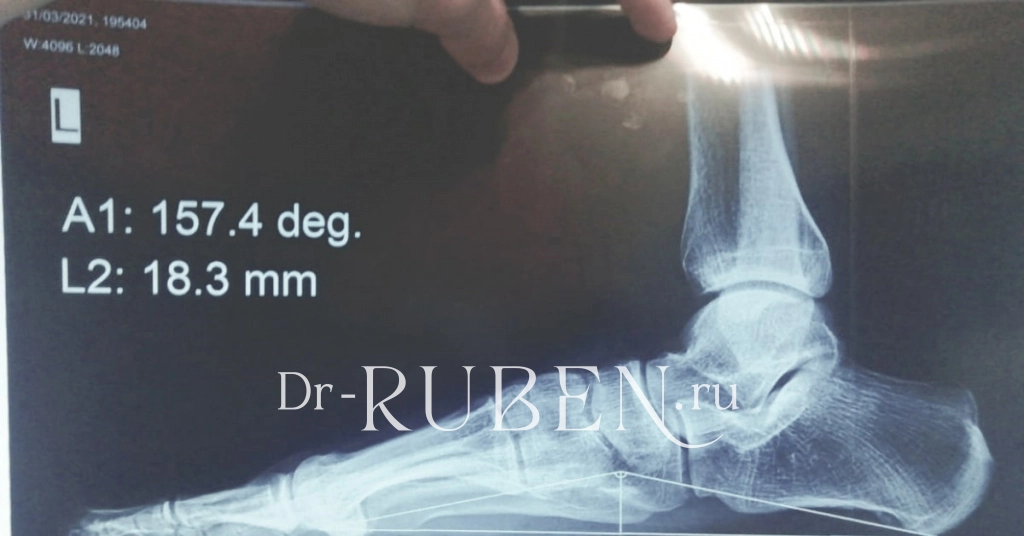
— И как лечат плоскостопие 2-3 степени у взрослых?
Хирургически.
— А можно исправить или убрать плоскостопие (хотя бы 2 степени) без операции?
Увы, но нет. Только сгладить симптомы. Но болезнь относится к разряду прогрессирующих. Даже при второй стадии продольного или поперечного плоскостопия стоп пациенты приходят со столь сильными болями, что согласны на любое лечение.
— Но консервативное лечение при плоскостопии 1-2 степени все-таки возможно?
Да, но важно следовать всем-всем рекомендациям врача. К сожалению, у наших людей нет привычки следить за здоровьем, поэтому пациенты ленятся, игнорируют назначения, и тем самым усугубляют проблему.
— Вернемся к операции, раз без нее патологию не устранить. Есть какие-то особенности у хирургического лечения?
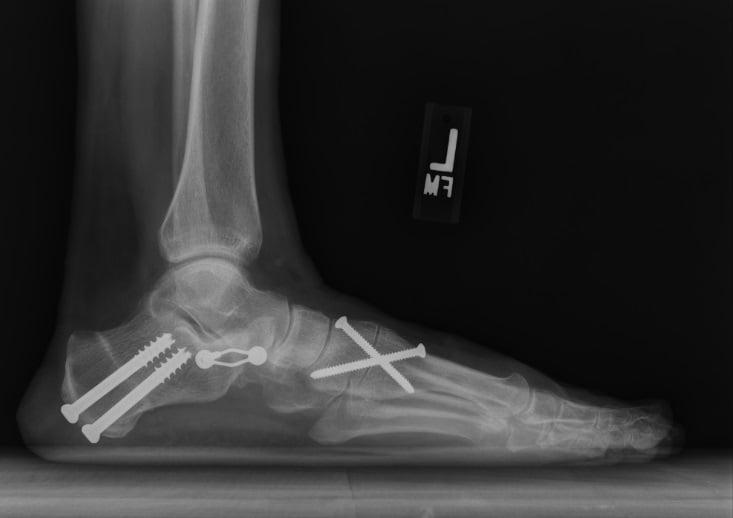
Операция при плоскостопии считается для ортопедов-хирургов одной из сложнейших, так как заболевание сопровождается огромным разнообразием деформаций и атипичных случаев. Врач должен учитывать не только анатомию стопы, но и связок. Так, например, нужно обязательно учесть растяжение связки голеностопа и большеберцовой мышцы, иначе ногу восстановим, но ходить будет все равно больно. Коррекция связок — это дополнительные действия для хирурга, дополнительная ответственность. Плюсом часто приходится убирать экзостозы, костные наросты. Самый частый случай — иссечение «шишки» у большого пальца при наличии вальгусных деформаций (Халюс Вальгус) при плоскостопии 2-3 степени. А бывает травматическое плоскостопие третьей степени при остеопорозе костей стопы — и тут нужно учесть еще больше факторов для лечения.
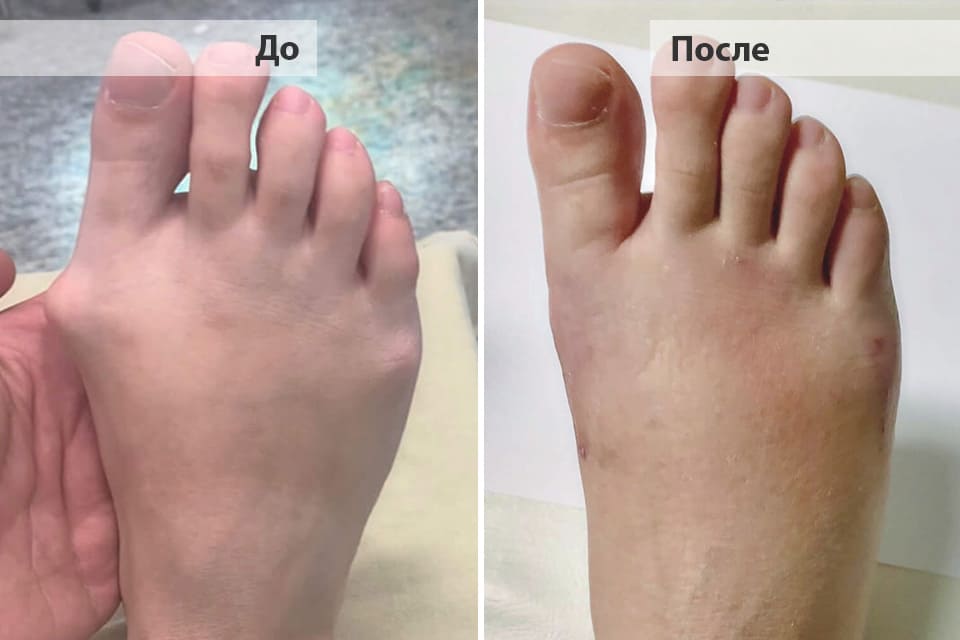
Пациентка Рубена с комбинированным плоскостопием, дополненным деформацией Халюс Вальгус.
— И какие технологии хирургического лечения самые эффективные?
Для лечения поперечного плоскостопия второй-третьей степени — Chevron, Scarf, McBride, Шеде. Для продольного — артродезирование, подтаранный артродез. Методику подбирают с учетом конкретного клинического случая. Также пациентам ставят импланты. Их задача — укрепить костно-связочный аппарат стопы. Без них кости имеют риск разойтись.
— Иногда в отзывах пациентов встречается жалоба, что они «чувствуют имплант». Почему так?
Во-первых, оперативное лечение плоскостопия II-III степени — сложная задача для хирурга. Врач должен обладать высокой специализацией и обширным опытом. Во-вторых, жалобы часты для операций по ОМС, при которых используют ограниченный ассортимент недорогих протезов. Подобрать что-то хорошее, да еще и под особенности пациента — практически невозможно. Ставят, что есть. Результат бесплатного лечения — ощутимый дискомфорт из-за присутствия имплантов.
— А без имплантов можно?
К сожалению, нет. Избавиться от плоскостопия 2-3 степени без имплантов не получится. Но в нашей клинике мы используем биодеградируемые винты Inion FreedomScrew. Они рассасываются спустя 2-3 года, когда эффект от операции закрепится.
— А какие еще импланты ставят в вашей клинике?
Мы работаем с марками Arthrex, Smith & Nephew. Это импланты проверенных производителей, признанные мировым сообществом одними из лучших. За годы практики они отлично зарекомендовали себя.
— При 2-стороннем плоскостопии оперируют сразу две ноги?
Так можно, но я не рекомендую. Ведь после такой операции реабилитации будут подлежать также две ноги. А это неудобно для самого человека.
— И сколько длится реабилитация?
В случае успешной операции — 2 месяца. При соблюдении рекомендаций врача этого времени достаточно, чтобы вернуться к нормальной жизни. Лечение в стационаре займет 1-2 дня, далее — дома, но с обязательными осмотрами на контрольных приемах.
— И какой прогноз? Полное устранение патологии?
Такой прогноз не даст ни один порядочный врач. Как я уже говорил, операции сложны, а пациенты приходят нередко уже с совсем запущенными случаями. И даже самый опытный хирург не в силах сотворить чуда. Поэтому я никогда не ввожу в заблуждение гарантиями 100% излечения. Наоборот, честно предупреждаю о рисках. К тому же, многое зависит от пациента. После лечения нужно пересмотреть свой образ жизни, исключить факторы, способные спровоцировать рецидив. Успех в лечении — это комплексная работа врача и пациента, доверительные отношения, ответственность, профессионализм.
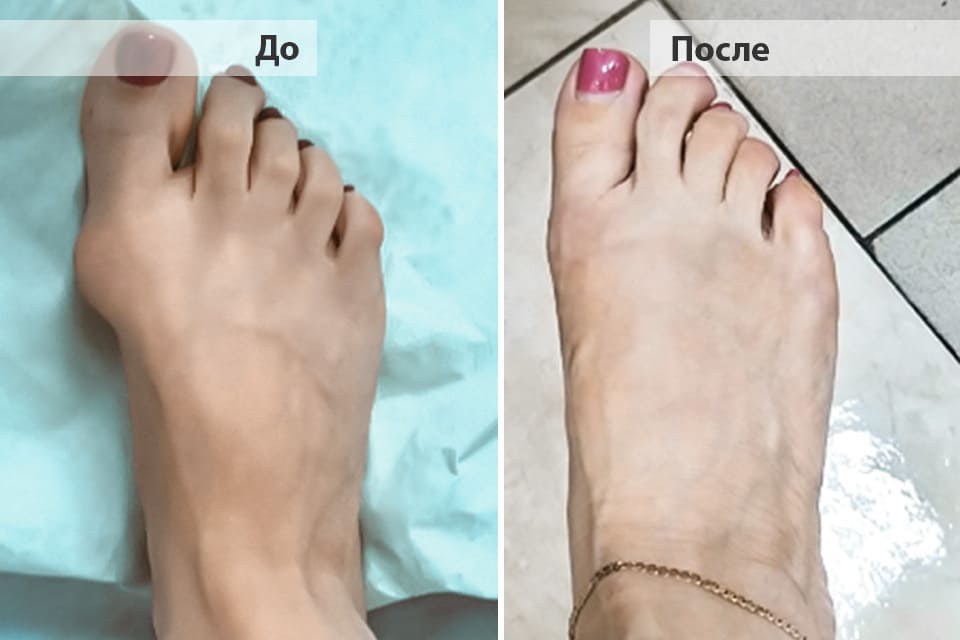
Пациентка в 59 лет с поперечно-продольным плоскостопием и «шишкой» у основания первого пальца стопы вновь обрела радость движения благодаря соблюдению всех рекомендаций. Фото результата спустя 3 месяца после операции.<
— И напоследок. Можете рассказать какой-то интересный случай из практики?
Хорошо! Вот мы с Вами долго и обстоятельно обсуждали опасность патологии, последствия продольного и поперечного плоскостопия 2-3 степени у взрослых при отсутствии лечения.
А совсем недавно пациент на приеме спрашивал: «Как увеличить плоскостопие до 3 степени — чем снизить нормальную высоту свода».
— Как так?
Да, и так бывает. Третья степень плоскостопия (продольного, но не поперечного) освобождает от призыва в армию.
— И что Вы сделали?
Объяснил реальную опасность заболевания. И посоветовал не экспериментировать со здоровьем!
Спасибо большое за интересную беседу!
Автор статьи: Лариса Пушкова, «Библиотека здоровья».
Плоскостопие — это заболевание суставов, хрящей, костей и мышц нижней части ног, при котором возникают деформация стопы, нарушения походки, повреждения опорно-двигательного аппарата и внутренних органов. Третья стадия болезни — самая сложная, при ней больному дают инвалидность. Полностью вылечить патологию невозможно, но можно облегчить состояние и уменьшить боль. Требуется обязательное лечение, осложнения могут привести к полной потере двигательных способностей.

Клиники ЦМРТ более 10 лет специализируются на консервативном лечении плоскостопия III степени. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Важно!
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону

Вы записываетесь на прием к врачу

Вы записываетесь на прием к врачу

Вы записываетесь на прием к врачу
Симптомы плоскостопия III степени
У здорового человека на подошве ног имеются впадины и бугры, которые отчётливо видны на снимке или отпечатке ступни — отпечатывается пятка, область пальцев и небольшая полоска вдоль ступни на наружной стороне. При третьей степени плоскостопия отпечаток сплошной, полностью закрашен и не имеет просветов в рисунке. Тяжёлую стадию легко определить самостоятельно по следующим признакам:
- сильные ноющие боли в ногах и спине даже в состоянии покоя
- заметное изменение походки, затруднения с ходьбой или бегом
- высокая отёчность и чувствительность ног, покраснение кожи
- появление артритов, остеохондроза, межпозвоночной грыжи
- невозможность свободно двигаться в обуви, кроме ортопедической
- развитие патологий внутренних органов и позвоночника
- защемление и боль в пояснице, тазу, бёдрах, коленях, икрах
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 14 Февраля 2023 года
Содержание статьи
Причины
Третья стадия не возникает сама по себе — ей способствуют незалеченные предыдущие. Такое бывает, если пациент не обратился вовремя в больницу, не помогло стандартное лечение или была подобрана неэффективная терапия. По каким причинам возникает плоскостопие:
- наследственность, тяжёлые роды, травмы, аномальное врождённое нарушение свода стопы или опорно-двигательного аппарата
- работа или досуг с постоянным пребыванием на ногах, профессиональный спорт, рабочие и спортивные травмы
- неравномерная или чрезмерная нагрузка на позвоночник, ноги, а также недостаток физической нагрузки
- ношение неправильной обуви, тесной, из некачественных материалов, на высоком каблуке, без супинатора
- последствия таких заболеваний, как полиомиелит, сахарный диабет, рахит, инфекции
- заболевания мышц, соединительной ткани, связок
- лишний вес, нарушения обмена веществ
Разновидности плоскостопия
Различают два типа патологии:
- Поперечный. Утолщение стопы в ширину. Больше всего деыормируется большой палец ноги.
- Продольный. Удлинение стопы, асимметричная длина подошв ног. Практически полностью отсутствуют физиологические углубления.
Диагностика
Диагностику может проводить врач-ортопед или подолог. Назначают следующие обследования:
- Рентген. Показывает строение и расположение твёрдых тканей, наличие деформаций и угол уклона свода стопы от нормы.
- Плантография. Исследование на сенсорном плантографе, который делает снимок подошвы и показывает объёмы повреждений.
- Подометрия. Изучение динамики болезни с помощью снимков ступней во время покоя, ходьбы и бега.
К какому врачу обратиться
При появлении или обострении симптомов необходимо обратиться к ортопеду или подологу. Врачи проведут диагностику и назначат эффективный лечебный курс.
Лечение
Наиболее эффективными методами считаются лекарственная терапия, физиотерапия, ЛФК и массаж, операция. На 3 стадии выписывают следующие препараты:
- обезболивающие
- нестероидные противовоспалительные
- противоотёчные
- миорелаксанты
- хондропротекторы
- глюкокортикостероиды
- витаминные комплексы
Массаж помогает снять болезненность, уменьшить чувствительность, восстановить кровоснабжение суставов. Зарядка и плавание показаны для укрепления костно-мышечного аппарата. Индивидуальные ортопедические стельки улучшают амортизацию тела, снимают боль и напряжение, равномерно распределяют нагрузку. Из физиотерапевтических процедур чаще назначают электрофорез, миостимуляцию, иглоукалывание, рефлексотерапию. Хирургическое вмешательство часто применяют при третьей степени плоскостопия — операция позволяет скорректировать свод стопы.
Осложнения
- Хронический болевой синдром в ногах и спине
- невриты, невралгия, миалгия
- снижение или утрата подвижности
- артриты и артрозы
- межпозвоночные грыжи
- патологии внутренних органов
- нарушения осанки
- грибковые инфекции
- врастание ногтя
- косолапость
- инвалидизация
Профилактика плоскостопия
- Избегайте обуви на высоком каблуке, откажитесь от шлёпанцев и босоножек.
- Всегда носите ортопедические стельки и, по возможности, обувь.
- Чаще ходите босиком, особенно по неровной поверхности.
- Регулярно занимайтесь гимнастикой, делайте массаж.
Источники
Плоскостопие. Жоха К. К., Александрович В. Л., Новости лучевой диагностики, 1998 г.
Котельников Г. П., Лосев И. И., Сизоненко Я. В., Каторкин С. Е. Особенности диагностики и тактики лечения пациентов с сочетанным поражением опорно-двигательной и венозной систем нижних конечностей // Новости хирургии. 2013. №3.
Травматология и ортопедия : учебник для студ. высш. учеб, заведений / Т65 [Г. М. Кавалерский, Л. Л. Силин, А. В. Гаркави и др.] ; под ред. Г. М. Кава лерского. — 2-е изд., перераб. и доп. — М. : Издательский центр «Академия», 2008. — 624 с
Статью проверил

Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее

Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Окажем помощь в день обращения
Рекомендуем не начинать лечение без консультации у опытного специалиста!

Тремаскин Аркадий Федорович
Ортопед • Травматолог • стаж 9 лет

Здравствуйте! Будем рады помочь в решении вашей проблемы на очном приеме. Запишитесь прямо на сайте или по телефону
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Основная задача лечения плоскостопия – это нормализация свода стопы. При I степени заболевания это можно сделать без хирургического вмешательства. Зачастую исправить ситуацию удается с помощью коррекции образа жизни и ношения ортопедической обуви. Однако плоскостопие II-III степени можно вылечить лишь с помощью операции.
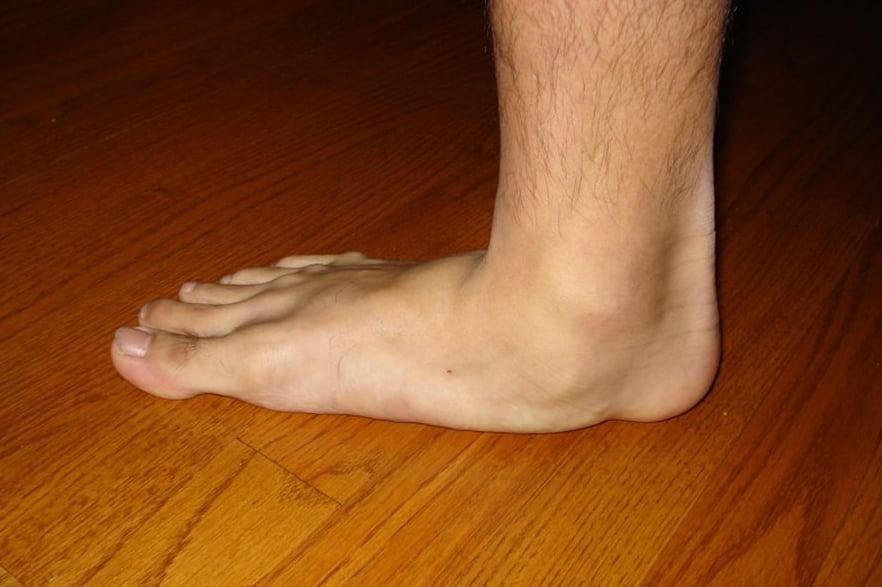
3-я степень.
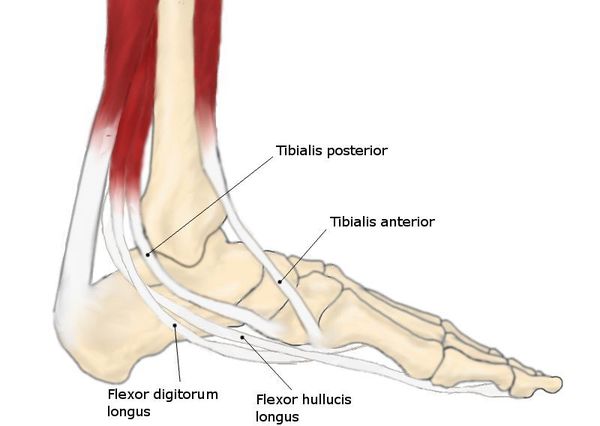
В ортопедии выделяют продольный и поперечный своды стопы. Первые располагаются вдоль ступни и поддерживаются мышечно-связочным аппаратом. Основную роль в укреплении этих сводов играет длинная подошвенная связка. Именно ее пластику чаще всего выполняют в случае развития продольного плоскостопия.
Поперечный свод стопы образован головками I-V плюсневых костей. В норме они образуют своеобразную арку. Поперечный свод поддерживается связками, сухожилиями и головкой мышцы, приводящей большой палец стопы. При нарушении мышечно-связочного баланса у человека возникает поперечное плоскостопие. Как правило, оно осложняется вальгусной деформацией I пальца стопы.
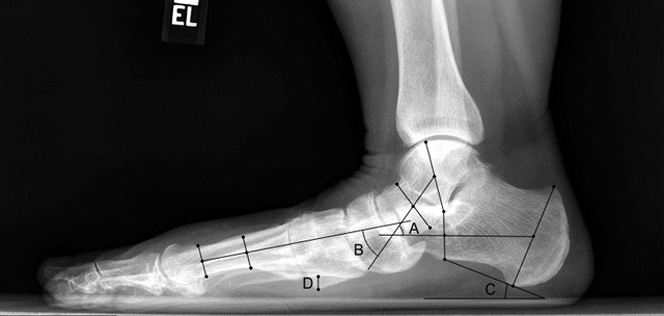
Рентген плоской стопы.
По статистике, Hallux Valgus разной степени выявляют у 100% пациентов с поперечным плоскостопием. Во время хирургического вмешательства врачам приходится одновременно устранять обе патологии.
Показания и цели хирургического лечения
Плоскостопие – это серьезное ортопедическое заболевание, ведущее к прогрессивному нарушению функций стопы. Оно вызывает сильные боли и трудности при ходьбе, доставляющие человеку немало страданий. Операция помогает устранить болезненные симптомы и вернуть ступням приятный внешний вид.
Основные принципы оперативного лечения плоскостопия:
- Дифференцированный подход, учет степени деформации и вариабельности анатомо-функционального строения стопы.
- Устранение всех компонентов плоскостопия и исключение их повторного появления в будущем.
- Прочное соединение костных структур с целью ранней активизации пациентов и восстановления подвижности пальцев.
- Обязательно сохранение всех точек опоры (пяточная кость, головки I и V плюсневой кости) при лечении разных видов плоскостопия.
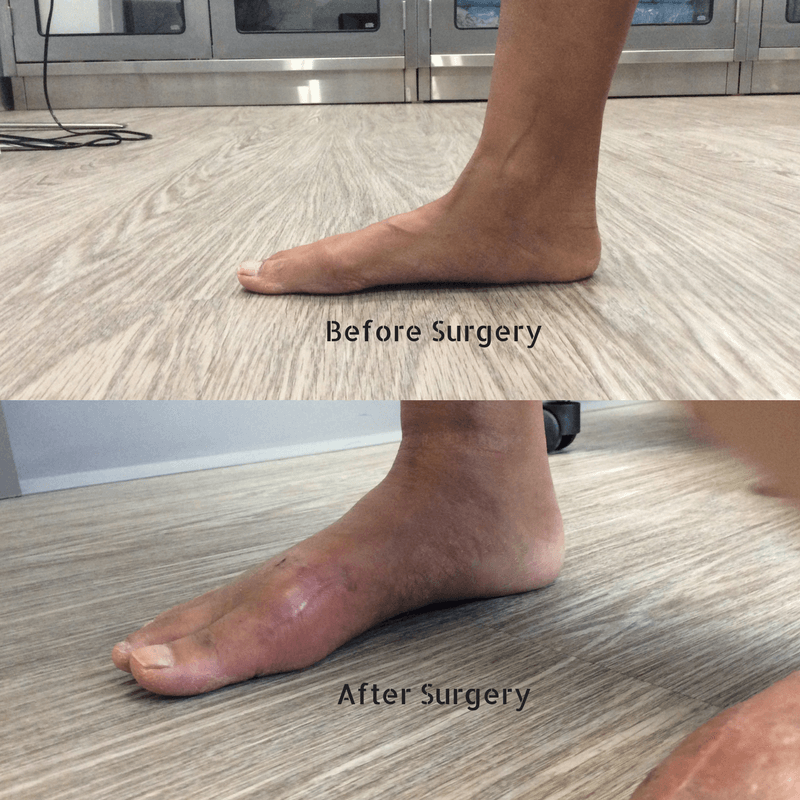
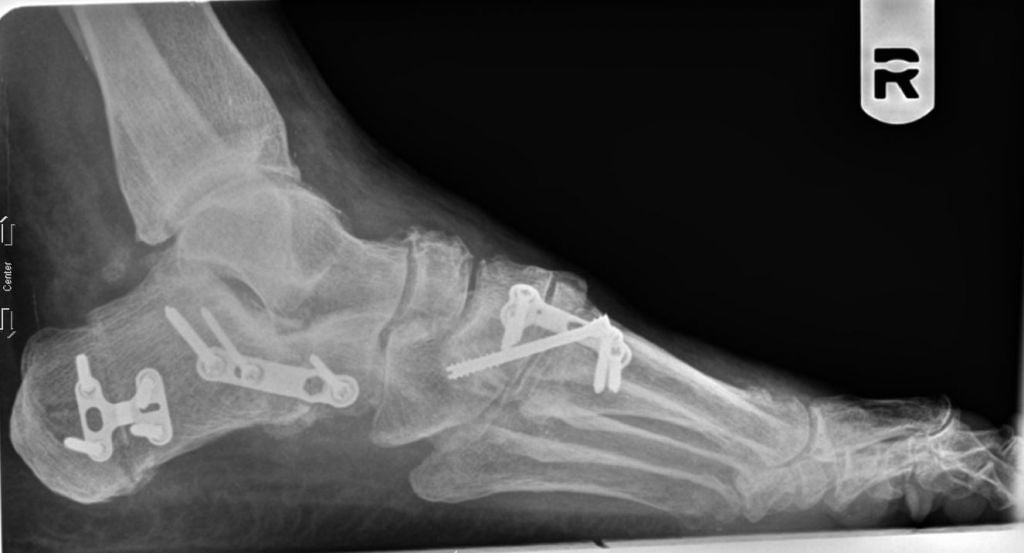
Фото до и после операции.
Отметим, что после операций на ступнях пациент не нуждается в ношении гипса и ходьбе с костылями. Уже на следующий день он может свободно вставать с постели, предварительно надев специальную обувь. В туфлях Барука больному необходимо ходить на протяжении нескольких недель после хирургического вмешательства.
Операция при плоскостопии позволяет быстро восстановить функции стопы. В большинстве случаев пациенты возвращаются к привычному образу жизни уже спустя 3 месяца.
Операция при продольном плоскостопии
Когда возникает необходимость коррекции продольного плоскостопия, врачи делают операции на внутренней и/или задней части стопы. При слабовыраженной деформации они выполняют пластику связок и сухожилий. В более тяжелых случаях им приходится делать операции на костях предплюсны.
Таблица 1. Особенности разных видов хирургических вмешательств.
| Операция | Цель и особенности проведения | Показания |
| Пластика длинной подошвенной связки | Суть операции заключается в укорочении и укреплении связки, удерживающей продольный свод. Основная цель пластики – устранить связочный компонент плоскостопия. | Операция показана лицам с ослабленным мышечно-связочным аппаратом стопы. В большинстве случаев ее делают вместе с артродезом подтаранного сустава. |
| Подтаранный артродез | Помогает исправить патологическое положение костей стопы. В ходе артродеза врачи устанавливают больному специальный титановый имплант. Все манипуляции они выполняют через разрез размером 1,5-2 см. После нормализации функций стопы имплант удаляют. Как правило, это происходит через несколько лет. |
Подтаранный артродез наиболее эффективен в возрасте 10-20 лет, когда стопы продолжают расти. Операция позволяет исправить плоскостопие I-II степени. При более тяжелых деформациях ее дополняют пластикой сухожилий и связок. Факт! Лицам старше 30 лет артродез делать не рекомендуется из-за риска развития стойкого болевого синдрома. |
| Артродезирование | Суть артродезирования заключается в обездвиживании некоторых костей предплюсны. Врачи могут соединять между собой пяточную, таранную, ладъевидную кости. С этой целью они используют специальные винты. Подобная манипуляция позволяет укрепить свод стопы и убрать костный компонент плоскостопия. | С помощью артродезирования можно исправить продольную деформацию любой тяжести. В сложных ситуациях артродез комбинируют с остеотомией пяточной кости. |
| Остеотомия пяточной кости | Во время операции хирург распиливает пяточную кость. Образовавшиеся костные фрагменты он устанавливает в нужном положении и соединяет с помощью титановых винтов. Таким образом врач корректирует взаиморасположение суставов стопы и создает нормальный свод. | Медиализирующую остеотомию рекомендуется использовать для борьбы с плоско-вальгусной деформацией стопы. Методика больше подходит для лиц старшего возраста. У детей и подростков ее практически не используют. |
| Комбинированные операции | При их выполнении хирурги сочетают сразу несколько различных методик. Комбинированные хирургические вмешательства позволяют добиться более выраженных и стойких результатов. | Показаны при тяжелом осложненном плоскостопии. Они необходимы практически всем пациентам, у которых был выявлен Hallux Valgus. |
Медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом.
Не так давно ученые провели исследование и выяснили, какие методики наиболее эффективны в лечении продольного плоскостопия. Лучшим методом коррекции оказалась медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом. Она дает хороший клинический результат и редко приводит к осложнениям. В отличие от подтаранного артродеза, после такого лечения больному не требуется повторное хирургическое вмешательство.
О слабости связочного аппарата говорит появление так называемого «эластичного плоскостопия». Для патологии характерно уплощение свода стопы при ходьбе. В состоянии покоя ступни приобретают нормальный вид.
Операции при поперечном плоскостопии
При данной патологии врачи выполняют хирургические вмешательства на переднем отделе стопы. Чаще всего они выполняют остеотомию (Chevron или Scarf) I плюсневой кости. При необходимости они дополняют ее пластикой мышц, связок, сухожилий. Подобная операция позволяет исправить не только поперечную, но и вальгусную деформацию стопы.
Chevron.
Довольно часто врачи обнаруживают у пациентов экзостозы (костные наросты) и молоткообразную деформацию II-V пальцев. Первые они удаляют методом Шеде, вторые исправляют с помощью резекции или остеотомии. Таким образом больным с поперечным плоскостопием одновременно могут выполнять сразу несколько хирургических вмешательств. Подобный подход позволяет качественно исправить имеющиеся дефекты.
Лечение комбинированного типа
Поперечно-продольное плоскостопие – это наиболее тяжелая форма заболевания. У человека деформируются сразу оба свода, а стопа становится абсолютно плоской. Лечить патологию довольно тяжело.
Цели операций при комбинированном плоскостопии:
- восстановление сводов стопы;
- надежная неподвижная фиксация костей;
- исправление деформаций I пальца;
- удаление экзостозов;
- коррекция молоткообразной деформации.
Операция продольно-поперечной деформации.
При поперечно-продольном плоскостопии человеку делают сразу несколько вмешательств. Например, больному одновременно выполняют операцию Шеде, остеотомию Scarf и артродезирование некоторых суставов плюсны. Как правило, врачи стараются сделать все за одно хирургическое вмешательство.
Восстановительный период после таких операций длится дольше, чем в остальных случаях. К счастью, пациентам не требуется гипс или костыли. В худшем случае им придется походить с фиксирующими спицами, которые снимут вместе со швами уже через 2 недели.
При тяжелом продольном плоскостопии человеку требуется пластика сухожилий задних большеберцовых мышц и краевая подкожная тенотомия ахиллова сухожилия. После такого хирургического вмешательства больному накладывают гипс, а ходить разрешают только с костылями.
Сколько стоит операция
В России цены на хирургическое лечение плоскостопия начинаются с 30 000 рублей. Отметим, что в сумму не включена стоимость предоперационного обследования, анестезии, расходных материалов и имплантов. Если же в ходе операции врачи делают сразу несколько манипуляций – лечение обойдется еще дороже. К примеру, минимальная стоимость SCARF-остеотомии в комбинации с подтаранным артродезом – 35 000 рублей.
Если посчитать, в сумме лечение за границей стоит ненамного дороже, чем в России. В Чехии за операцию и реабилитацию вы заплатите евро. В Германии – от 7 тысяч евро, в Израиле от 7 тысяч долларов (без реабилитации). Так что если вы хотите оперироваться в Европе – поезжайте в Чехию.
Дата публикации 12 октября 2018Обновлено 31 января 2022
Определение болезни. Причины заболевания
Плоскостопие — ортопедическое заболевание, заключающееся в изменении конфигурации стопы. Оно не является деформацией как таковой. При плоскостопии наступает сглаживание естественных, характерных для здорового человека анатомических вогнутостей — сводов стопы.[10]
Анатомия стопы при плоскостопии:
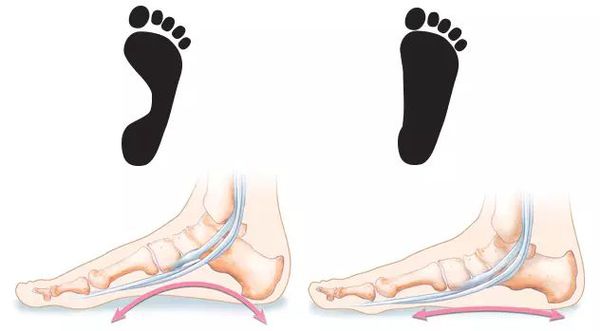
Плоскостопие — всегда приобретённая патология, она формируется в процессе развития и жизни. Но при этом доказана очевидна роль наследственности в развитии плоскостопия: существует ряд врождённых и наследуемых состояний, которые приводят к развитию плоскостопия, даже без провоцирующих факторов.[6]
Плоскостопие вызывается комплексом причин и условий. Основной причиной плоскостопия можно считать современный образ жизни.[1]
Особенности плоскостопия у детей
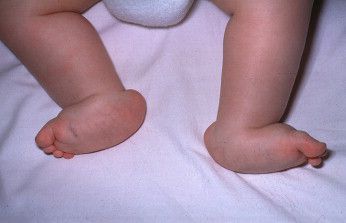
Все дети рождаются с плоскостопием — это физиологическая норма, свойственная новорождённому.[34] Во время роста ребёнка стопа должна «созревать», постепенно переставая быть плоской и обретая своды (вогнутости).[10]
Для формирования сводчатой стопы нужны крепкие мышцы и их несимметричное развитие. Эти условия выполняются в естественных условиях, при активном образе жизни и босой ходьбе в природном ландшафте.[18] Именно развитые мышцы, крепящиеся с помощью сухожилий к пока ещё мягким, податливым как хрящи костям, своей тягой формируют правильные своды. Но в сегодняшних реалиях детская стопа не сталкивается с побуждающими к развитию мышц и костей факторами.[9] Вместо неровностей и шероховатой структуры земли ребёнок начинает ходить дома по плоскому полу, а на улице — в обуви. В таких адаптированных условиях мышцы не напрягаются, стопа не работает в полной мере и не обретает сводов.[1]
Повышенное внимание врачей к плоскостопию объяснимо ранними необратимыми нарушениями в стопах:
- разрушением хрящей суставов;
- интенсивной болью;
- ограничением подвижности.
Плоскостопие у взрослых
Уже в молодом возрасте плоскостопие, оставленное без внимания, проявляет себя дискомфортом в икроножных областях, повышенной утомляемостью при ходьбе и беге. В действительности, первые симптомы могут сигнализировать об обширных, но пока не проявившихся проблемах.[2] Уплощение сводов стопы ведёт к нарушению биомеханики ходьбы. Теряются присущие здоровой стопе податливость и амортизация, так необходимые для сглаживания неровностей и толчков при ходьбе. Без этого важного свойства не «погашенную» стопой нагрузку принимают на себя суставы. Организм пытается себя защитить себя — идёт вынужденное перераспределение нагрузки при ходьбе. Увы, не лучшим образом. Это затрагивает не только стопы и голени. Цепочка патологических сдвигов идёт восходяще: от неправильно перераспределённой нагрузки страдают суставы стопы, голеностопные, коленные и тазобедренные суставы. Конечным «адресатом» плоскостопия, становится позвоночник,[29] а обширная симптоматика проблем с позвоночником и трудности в лечении знакомы пациентам и известны каждому клиницисту.
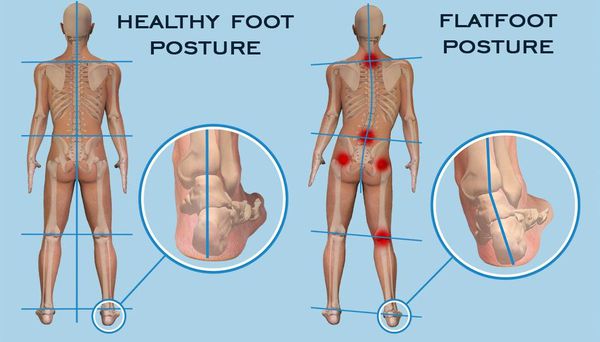
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы плоскостопия
Симптомы заболевания проявляются быстро, но неспецифично, так как плоскостопие — диагноз клинического поиска. Это значит, что больной почти не предъявляет жалоб, а заболевание выявляет врач, как правило, во время профилактического осмотра.[16]
Отчасти, в скудной симптоматике и отсутствии жалоб есть положительный момент — плоскостопие протекает компенсировано, не принося дискомфорта пациенту. Если человек не подвергает себя физическим нагрузкам, такое состояние может затянуться на годы, не влияя на самочувствие и трудоспособность.
Первые признаки плоскостопия
Внимательный опрос всё же позволяет выявить самые частые симптомы:
- повышенную утомляемость ног при ходьбе и длительном стоянии;
- дискомфорт и болезненность в стопах.[3]
Пациенты отмечают быстрое появление усталости в стопах и икроножных областях при ходьбе и длительном статичном положении. Возникает спастическая, ноющая боль, проходящая после отдыха в горизонтальном положении. Дискомфорт в стопах и в голенях может предшествовать боли.
Часто больные замечают прогрессирующий характер симптомов — указанные жалобы начинают появляться уже при меньших нагрузках, а дневной отдых не снимает негативные ощущения полностью. Отдельным, хоть и редким симптомом является отёчность стоп и голеней, появляющаяся к вечеру.[18]
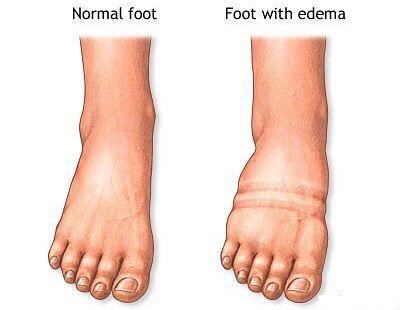
Обращает на себя внимание и трудность подбора обуви, несоответствие её привычного размера. Пациентам с плоскостопием даже качественная обувь может казаться неудобной из-за нарушения анатомии стопы. При плоскостопии распластанность стопы ведёт к постепенному увеличению длины следа, что вынуждает пациентов покупать обувь «свободнее» на 0,5-1 размера.
Отдельным симптомом при плоскостопии является неравномерное изнашивание обуви — пациенты замечают несимметричное истирание подошв обуви. К тому же, подошва истирается сильнее и в нехарактерных (сравнительно с обувью здорового человека) местах.[24]

Ранним симптомом является нарушение позы и походки — в положении стоя, легко заметить патологическую установку ног. При ходьбе этот дисбаланс выглядит ещё грубее, проявляясь асимметрией походки, её «неуклюжестью» и механичностью.[9]
В силу компенсаторных возможностей организма большинство симптомов обычно не специфичны, субъективны и не расцениваются серьёзно из-за их слабой выраженности. В связи с этим требуются комплексные и объективные методы диагностики.
Патогенез плоскостопия
Патогенез плоскостопия разнится. Изменчивым является только инициирующий (причинный) фактор. Остальной каскад нарушений, как правило, одинаковый и не зависит от причины.
Несостоятельность мышечной и фиброзной тканей — глобальный патогенетический ключ плоскостопия. Под несостоятельностью указанных тканей понимают нарушение их растяжимости. Это характерно для системных особенностей организма, например, для дисплазии соединительной ткани.[10]
Если говорить о связках, то в случае плоскостопия им характерна повышенная растяжимость. Они не способны выдерживать весовые (статические) нагрузки, что ведёт к «распластыванию» (потере формы) стопы.
Крепость связок, их свойство сохранять форму — то, что вместе с мышцами позволяет поддерживать постоянство сводов стопы. Мышцы же выступают в роли динамического компонента. В отличие от связок, они легко изменяют свою длину, адаптируя своды стопы к ударным нагрузкам при ходьбе.[17] Это позволяет за счёт тонуса формировать своды стопы, отчасти изменяя их выраженность.
Стопа с врождённо состоятельными связками и мышцами способна сохранять постоянство сводов даже в неблагоприятных условиях, например, на фоне избыточного веса и физических перегрузок. Врождённая предрасположенность к плоскостопию в виде несостоятельности мышц и связок, в свою очередь, приведёт к плоскостопию даже при исключении всех потенциально провоцирующих факторов плоскостопия.[19]
Не менее важно состояние костной ткани, вовлечённой в патогенез плоскостопия. Пластичность кости, степень её зрелости и способность к трансформации по-своему влияют на развитие плоскостопия: пока эти «параметры» корректируемы (в детском возрасте), есть шанс изменить ход болезни.[1]
Возрастной патогенез плоскостопия влияет на обратимость процессов — возможность повернуть вспять процессы плоскостопия. Данное заболевание, развившееся у взрослого человека, не может быть излечено радикально: отсутствие активного роста костей стопы, сниженная способность к восстановлению мышечной ткани и сформировавшиеся связки не дают шанса воздействовать на звенья патогенеза.[35]
Немалую роль в формировании плоскостопия играют вторичные изменения — те проявления, с помощью которых организм адаптируется к потерявшей свою упругость стопе. Они происходят не только в самой стопе, но и в других сегментах опорно-двигательной системы. В случаях стойких изменений клиническое течение плоскостопия разительно отличается от варианта течения заболевания без вторичных нарушений. Помня о вторичных патогенетических проявлениях, врачи не всегда стремятся их излечить, расценивая как допустимую приспособительную реакцию.[16]
Классификация и стадии развития плоскостопия
Выделяют два вида плоскостопия:
- врождённое плоскостопие, или первичное — возникающее как самостоятельное заболевание;
- приобретённое плоскостопие, или вторичное — ставшее проявлением другого заболевания.
Плоскостопие классифицируется и по причинам появления:[33]
- Врождённая предрасположенность к плоскостопию — возникает на этапе внутриутробного развития и приводит к неблагоприятному и быстро прогрессирующему плоскостопию с появлением деформаций стопы на фоне грубых анатомических нарушений.[19]
- Статическое плоскостопие — медленно прогрессирующий вариант заболевания, связанный с недостаточностью мышечно-связочного аппарата стопы. В этом случае развитие заболевания зависит от образа жизни пациента (характера его работы, физических нагрузок и сопутствующих заболеваний).
- Рахитическое плоскостопие — развивается на фоне общего заболевания, когда костная ткань утрачивает жёсткость и легко теряет форму даже без нагрузок.
- Паралитическое плоскостопие — возникает как результат нарушения функции мышц. В этом случае мышцы не контролируются организмом (либо контролируются не в полной мере) по причине неврологических нарушений.
- Травматическое плоскостопие — результат травмы (как правило, перелома). Своды стопы опускаются из-за нарушения её анатомии после перелома трубчатых или губчатых костей стопы.
По характеру снижения высоты сводов выделяют:
- поперечное плоскостопие — снижение (или полная утрата) поперечного свода стопы;
- продольное плоскостопие — снижение (или полная утрата) продольного свода стопы;
- комбинированное плоскостопие — сочетанное уплощение продольного и поперечного сводов.[9][16]
Степени плоскостопия
Клиническое значение представляет классификация плоскостопия по степени: прогрессивно снижающийся свод стопы от первой до третьей степени. Эта классификация рентгенологическая, а потому весьма объективная. Рентгеновский снимок используется для анализа углов свода стопы и оценки дополнительных костных изменений на фоне плоскостопия.
Для формирования диагноза также применима классификация плоскостопия с учётом осложнений, в которой указывается факт осложнения и его разновидность.[33]
Стадийность течения плоскостопия не выделяется большинством авторов. Памятуя о показаниях и противопоказаниях к ортопедической коррекции, простое разделение на фиксированное и нефиксированное плоскостопие вполне себя оправдывает.
При фиксированном плоскостопии уплощённость сводов стопы сохраняется даже без нагрузки. При нефиксированном плоскостопии своды стопы «возвращаются», как только прекращается нагрузка на ноги. Часто выражение «фиксированное плоскостопие» путают с понятием «статическое плоскостопие», несмотря на то, что термины принадлежат классификациям по разным признакам.
Осложнения плоскостопия
Осложнения возникают в результате длительно протекающего плоскостопия. Нарушение конфигурации стопы приводит к дисбалансу нагрузок в её определённых частях. Длительное время организм работает, приспособившись к проблемам и не “выдавая” их.[25] Но в итоге возникает каскад осложнений:
- фасциит/миозит (воспаление мышц и их оболочек);
- остеоартрит (разрушение суставов);
- деформации пальцев стопы;
- нарушение походки;
- компенсаторные заболевания других суставов и позвоночника.
Отдельным пунктом осложнений стоят местные нарушения: появление натоптышей, мозолей, потёртостей и врастание ногтей.
Указанные осложнения могут проявляться как по отдельности, так и в комплексе.
Самое очевидное осложнение, с которым больные обращаются к врачу — миофасцит и связанный с ним болевой синдром.[9] Боль возникает из-за воспаления мышц стопы и их оболочек, чрезмерно растянутых на распластанном костном каркасе стопы. Неестественная установка плоской стопы приводит к ударной нагрузке во время ходьбы — происходит микротравматизация одних и тех же участков. Так, стопа травмируется ежедневно, не имея возможности и времени для заживления, а боль при этом сохраняется.
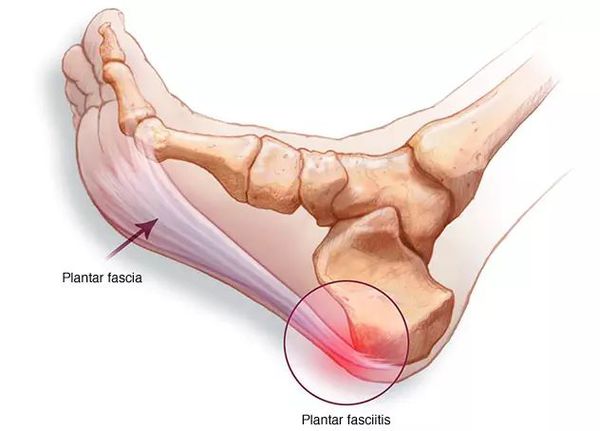
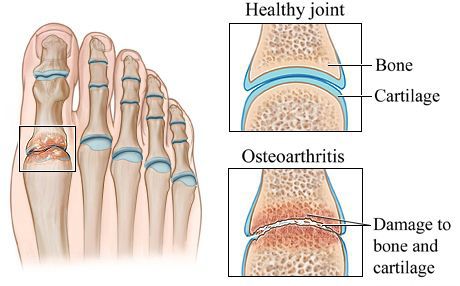
Остеоартрит — результат длительных многолетних перегрузок суставов уплощённой стопы. Он характеризуется преждевременной изношенностью суставов, не свойственной пациенту в его возрасте. Истончается суставной хрящ, страдают мягкие ткани, окружающие сустав, нарушается подвижность и появляется боль в суставе.
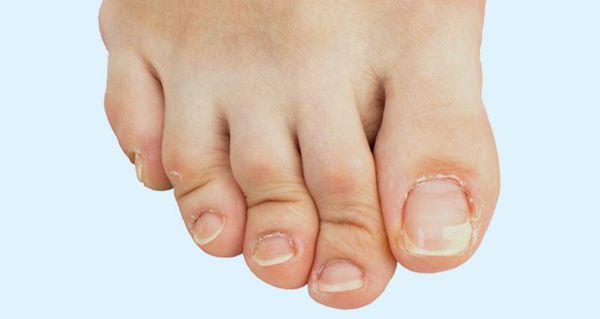
Деформация пальцев — прогнозируемый итог плоскостопия, протекающего без лечения и коррекции.[22] Ослабленный связочный аппарат и мышцы не сохраняют правильного соотношения костей стопы — пальцы «наползают» друг на друга. Появляются деформации по типу углового отклонения, когтеобразных и молоткообразных пальцев, что затрудняет ношение обуви и усугубляет нарушения походки.
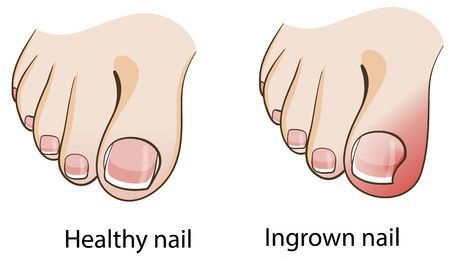
Хорошо заметным и часто встречающимся осложнением является вросший ноготь. Пациенты с этим осложнением могут долго лечиться у специалиста-подолога, не сразу попадая к травматологу-ортопеду. После ортопедической коррекции плоскостопия, как правило, проблема с вросшим ногтем отступает.[10]
Почему при плоскостопии нарушается осанка
Хромота, отсутствие или укорочение фазы переката стопы, вынужденная установка стопы — всё это делает походку человека с плоскостопием узнаваемой издалека. Такая походка в итоге приводит к перегрузочным реакциям в других суставах нижних конечностей, позвоночнике и нарушениям осанки.[32]
Все перечисленные осложнения приведены в порядке убывания частоты их встречаемости. Однако длительный «стаж» плоскостопия и отсутствие лечения могут привести к появлению любого из этих осложнений.
Диагностика плоскостопия
Плоскостопие диагностируется путём детализации жалоб пациента. Проводится опрос для уточнения образа жизни, характера нагрузок и предрасположенности к деформации.
Ведущую роль в диагностике играет обыкновенный осмотр стоп. Существует изобилие клинических тестов и методик, позволяющих без использования аппаратуры не только выставить диагноз, но и получить информацию о степени заболевания и осложнениях.[10]
Врач выполняет осмотр под нагрузкой, без нагрузки и в динамических условиях (при ходьбе). Для объективизации картины оценивается степень снижения сводов стопы в сантиметрах, уточняется характер установки стоп угломером.
Первичный осмотр с клиническими тестами и грамотно собранный анамнез — важный этап диагностики плоскостопия, проводимый без сложных инструментальных исследований.
При массовом обследовании стоп с целью выявления бессимптомного плоскостопия (скрининг) хорошо зарекомендовал себя метод плантоскопии.[30] Его суть заключается в изучении отпечатка стопы в положении стоя. В норме стопа с хорошо выраженными сводами не полностью соприкасается с опорной поверхностью: пятно контакта вырисовывается отчасти в переднем отделе стопы, по её наружному краю и в пяточной области. Чем сильнее выражено плоскостопие, тем обильнее заполняется контур стопы и исчезают естественные «просветы».

Плантоскопия позволяет увидеть и оценить отпечаток стопы на специальном опорном экране. Иногда плантоскопию называют подоскопией, подографией и плантовизиографией.[25] Существующие разновидности плантоскопии не влияют на суть метода: плантография — отпечаток на бумаге, компьютерная плантоскопия — изображение на мониторе.
После нанесения меток на отпечаток/изображение следа легко определяется вид и степень плоскостопия.[30][36] Эта процедура даёт возможность быстро, точно и безвредно выявить патологию, направляя пациентов для дальнейшего детального обследования.
«Золотым стандартом» диагностики является рентгенография стопы. Получив рентгеновский снимок стопы и измерив расстояния между костными ориентирами, врач обладает точной информацией о заболевании.[28] Снимок пригоден для определения степени плоскостопия, оценки осложнений в виде артроза и выявления деформации.[5] Кроме того, рентгенография обязательна в экспертных вопросах трудоспособности, пригодности к военной службе и спортивным нагрузкам.
Чем плоскостопие отличается от косолапости
Плоскостопие и косолапость различаются даже внешне: при плоскостопии теряется высота продольного и поперечного сводов стопы (исчезает арка стопы), а при косолапости стопа поворачивается внутрь и сгибается в сторону подошвы, что выглядит как избыточно глубокий свод стопы.
![Косолапость [37] Косолапость [37]](https://probolezny.ru/media/bolezny/ploskostopie/kosolapost-37_s.jpeg)
Лечение плоскостопия
Плоскостопие лечится как консервативно (безоперационно), так и оперативно. Способ лечения определяется индивидуально для каждого пациента. Учитываются:
- возраст больного;
- степень плоскостопия;
- его прогрессирование;
- наличия осложнений;
- ограничение жизнедеятельности пациента и его потребности в обезболивающих препаратах.
Независимо от выбранной врачом тактики лечения плоскостопия, на быстрый и идеальный результат рассчитывать не приходится, так как плоскостопие — тяжело поддающаяся коррекции патология, требующая не только скрупулёзности от врача и полного понимания происходящего, но и выдержки, сил и дисциплины от пациента.
Лечение плоскостопия длительное и обязательно комплексное. Зачастую хорошим результатом считается отсутствие прогрессирования плоскостопия. Основная масса пациентов получает консервативное лечение.
Результативность лечения у детей выше, чем у взрослых пациентов. По причине продолжающегося формирования и роста стопы полное излечение у них вполне достижимо. В случае плоскостопия у взрослых применяется поддерживающая терапия, направленная на предупреждение ухудшения состояния.
Комплексное лечение плоскостопия включает:
- противовоспалительную терапию;
- лечебную физкультуру на укрепление мышц стопы и голени;
- физиотерапию;
- применение ортопедических стелек;
- кинезиотейпирование;
- дозирование физических нагрузок;
- правильный выбор обуви.
Противовоспалительная терапия снимает болевые ощущения, вызванные воспалением, расширяя двигательный режим пациента.
Физические упражнения при плоскостопии
Лечебная физкультура призвана укрепить мышцы, способные формировать своды стопы. Проводится она с учётом тонизирования ослабленных групп мышц и одновременного расслабления спазмированных мышц. Это позволяет отчасти вывести стопу из патологической установки.[13]

Другие методы лечения плоскостопия
Физиотерапия выполняет дублирование функций лечебной физкультуры, но без активного участия пациента.
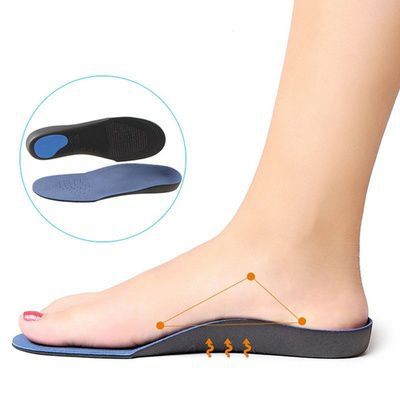
Использование ортопедических стелек позволяет быстро и безболезненно скорректировать неправильное положение стопы.[24] Стелька выполняет пассивную коррекцию — она приносит выраженное облегчение, но не улучшает состояние мышц. Потому стелька не должна расцениваться как единственный метод лечения.
Кинезиотейпирование — относительно новый способ терапии, пригодный для решения задач обезболивания, противоотёчного эффекта, поддержания тонуса мышц, профилактики травм и маршевых перегрузок на фоне плоскостопия.

Пациенты с плоскостопием должны соблюдать лечебный режим — ограничивать длительные пешие передвижения, статические нагрузки в положении стоя, перенос тяжестей.[31]
Какая обувь нужна при плоскостопии
Обувь должная быть удобной, хорошо держать форму и фиксировать стопу, а также иметь жёсткую подошву и невысокий каблук.[10][15]
Операция при плоскостопии
Ожидать восстановления сводов стопы у взрослого пациента, даже после проведённого в полном объёме консервативного лечения, не имеет смысла. Стопа уже не пластична и не может изменить свою форму, так как прекратила рост.[9]
Одним из радикальных методов лечения у взрослых может стать операция, однако и здесь есть досадные особенности. Техника операций предполагает вмешательство на мягких тканях, в основном на сухожилиях. Эти пластические операции призваны восстановить своды стопы.[4] Такая специфика приводит к частым рецидивам — плоскостопие возникает вновь, спустя несколько лет после операции. Это связано с растяжимостью тканей, посредством которых выполнялась пластика.[26] Попытки работы на костях или применение искусственных трансплантатов тоже не увенчались успехом.
Хорошие результаты наблюдаются после корригирующих операций. В этом случае пластика сводов стопы не выполняется.[21] Хирург устраняет возникшие в результате плоскостопия деформации, ликвидирует анатомические преграды, ограничивающие функцию стопы, не влияя на изначальную их причину.[12] Подобная симптоматическая хирургия помогает улучшить качество жизни и повысить активность пациентов.[14]
Массажные коврики при плоскостопии
Массажные коврики будут полезны детям от 3 до 5 лет. Их рекомендуется применять не только при патологии стопы, но и здоровым детям для правильного её формирования. Однако коврики нельзя считать самостоятельным способом лечения и профилактики, это только часть комплексной лечебной физкультуры. Кроме того, учитывая непоседливость детей и быструю потерю интереса к упражнениям, очень сложно добиться того, чтобы ребёнок тренировался на нём столько, сколько необходимо.
Хороший массажный коврик должен повторять свойства природной поверхности: содержать шероховатые участки различной формы и размера, выпуклости и впадины, плавные и прерывистые рельефы, элементы различной жёсткости. Несмотря на термин «массажный», принцип работы коврика заключается не в массаже, а в тренировке мышц имитацией нагрузок, необходимых нашим стопам.
Как выбрать ортопедические стельки при плоскостопии
Выбор ортопедических стелек при плоскостопии основан на диагнозе, выставленном ортопедом-травматологом. Грамотный врач порекомендует не только вид стелек, но и необходимые ортопедические элементы, которые должны в них содержаться. Это позволит выбирать изделия, не привязываясь к определённым производителям.
Подбирая стельки при плоскостопии самостоятельно, можно не только не получить пользы, но и ухудшить состояние. Если обстоятельства всё же вынуждают делать самостоятельный выбор, лучше купить стельки с одноимённым названием патологии стопы. Стельки не должны быть жёсткими, их нужно тщательно примерять. Именно в ходе примерки можно выяснить, что они не подходят: в этом случае сразу же возникнет боль в месте давления стельки. При удачном выборе она, как правило, будет легко давить на кожу.
Прогноз. Профилактика
Прогнозы плоскостопия зависят от причин его возникновения.
Если плоскостопие развилось в раннем возрасте на фоне тяжёлых системных заболеваний скелета (в том числе врождённой патологии), то протекает оно неблагоприятно. В этом случае плоскостопие не ограничивается лишь утратой сводов стопы — в скором времени возникают осложнения в виде грубых деформаций, устойчивых к попыткам ортопедической коррекции. Рано развивается остеоартрит с присущим ему болевым синдромом и дисфункцией суставов. Активность пациентов ограничивается, возникает риск инвалидизации.[20] Похожим образом может протекать и паралитическое плоскостопие.
Статическое плоскостопие более «отзывчивое» к терапии. Коррекция образа жизни и традиционное комплексное лечение надёжно замедляют развитие плоскостопия, которое в подобном своём проявлении редко приводит к утрате трудосопособности.
Посттравматическое плоскостопие требует агрессивного хирургического подхода. Своевременно и качественно сопоставленный перелом и восстановленная анатомия стопы позволит предупредить «проседание» сводов.
Профилактика плоскостопия — нетривиальная задача. Она направлена на контингент детского возраста. Требуется пристальное наблюдение в рамках плановых осмотров травматолога. Важно не пропустить интервал, когда плоскостопие впервые проявляется у ребёнка.[20] Этот период благоприятный для лечения, оно окажется эффективным и незатяжным. Увы, интервал этот очень короткий. Инструктаж родителей с целью самоконтроля и обучение ортопедической гигиене — шанс на значительное снижение рисков плоскостопия.[11] Своевременное лечение заболеваний, провоцирующих плоскостопие, снижает процент патологии.
Анализ физических нагрузок и их дозирование актуальны как для детей, так и для взрослых.[23] Это связано с тем, что плоскостопие на фоне перегрузок часто встречается не только в быту, но и в спорте высоких достижений.[8]
Единственный способ активной профилактики плоскостопия — возвращение функции стопы.[7] Только потребность в сложных, ловких и отточенных движениях будет формировать у растущего ребёнка мышечный массив, «вытягивающий» кости стопы с характерными для неё особенностями сводчатости.
Освобождая стопу из «заточения» в обуви, возвращая стопе возможность преодоления рытвин, перепадов и кочек, мы побуждаем её развитие. Стопа подвластна правилам развития органа. Потребность в функции порождает характерную для органа анатомию — незыблемое утверждение эволюционной теории. Задача реабилитологии и гигиены — сформировать новый алгоритм нагрузок, тренировок, образцов поведения, которые позволят не утратить здоровье стопы в современных условиях.[27]
Освобождение от армии при плоскостопии
От призыва на военную службу освобождает лишь 3-я степень продольного плоскостопия. При 1-й степени выставляется категория годности А, при 2-й степени — категория годности Б.
Дают ли освобождение от физкультуры ребёнку при плоскостопии
Ребёнка освобождают от физкультуры, если появились симптомы: боль в определённых группах мышц голени и стопы. Боль возникает во время занятий физкультурой или вскоре после неё и снижает переносимость нагрузки. При прогрессировании или тяжёлой степени плоскостопия и неблагоприятном прогнозе врач может рекомендовать исключить отдельные виды нагрузки, например длительный бег и прыжки.
Какими видами спорта можно заниматься при плоскостопии
Если выполнена ортопедическая коррекция (стельками или обувью) и при тренировках не возникает боль в стопе, то можно заниматься любыми видами спорта. Когда из-за плоскостопия не получается выполнять поставленные спортивные задачи, рекомендуется перейти на любительский уровень тренировок.
Плоскостопие: симптомы, последствия запущенного заболевания
Плоскостопие — деформация стопы с характерным понижением ее сводов. Плоскостопие может быть врожденным или приобретенным, в любом случае игнорирование проблемы приводит к неприятным последствиям для здоровья: внутренний край стопы опускается, что приводит к растягиванию и ослабеванию связочно-мышечного аппарата стоп, а это в свою очередь меняет положение костей.
 Люди с диагнозом «плоскостопие» часто жалуются на боли в икроножных мышцах и стопах после ходьбы, на утомляемость в конце дня. Сниженная рессорная функция стопы (упругость) приводит в конце концов и к появлению головных болей. Если заболевание прогрессирует, стопа расширяется, расплющивается, и отечность, боли в ногах становятся постоянными спутниками человека: пациенты жалуются на регулярные головные боли, на дискомфорт в пояснице. Дальше больше: походка утрачивает упругость, эластичность, становится тяжелой, затрудненной, трудоспособность снижается. Люди с плоскостопием не могут заниматься спортом. Они вынуждены покупать специальную ортопедическую обувь или, если она для них слишком дорогая, — обычную обувь, но на несколько размеров больше.
Люди с диагнозом «плоскостопие» часто жалуются на боли в икроножных мышцах и стопах после ходьбы, на утомляемость в конце дня. Сниженная рессорная функция стопы (упругость) приводит в конце концов и к появлению головных болей. Если заболевание прогрессирует, стопа расширяется, расплющивается, и отечность, боли в ногах становятся постоянными спутниками человека: пациенты жалуются на регулярные головные боли, на дискомфорт в пояснице. Дальше больше: походка утрачивает упругость, эластичность, становится тяжелой, затрудненной, трудоспособность снижается. Люди с плоскостопием не могут заниматься спортом. Они вынуждены покупать специальную ортопедическую обувь или, если она для них слишком дорогая, — обычную обувь, но на несколько размеров больше.
Профилактика развития плоскостопия: как выйти из группы риска
Нужно понимать, что лучший вариант лечения любой болезни — ее профилактика. И плоскостопие в этом плане — не исключение. Профилактические шаги для предупреждения плоскостопия следует начинать предпринимать, когда ребенку исполнилось три года: в этом возрасте необходимо наблюдать за связочно-мышечным аппаратом голеней и стоп, предотвращая возможные проблемы с помощью упражнений для укрепления стопы при плоскостопии.
Разумеется, профилактика патологии выражается не только в выполнении упражнений для коррекции поперечного или продольного плоскостопия, но и в правильном физическом воспитании детей, в местном и общем закаливании. Также очень важно грамотно подбирать рациональную обувь: она должна плотно обхватывать стопу, но не сдавливать ее, быть в нужной мере эластичной и гибкой. Лучше выбирать обувь на небольшом каблучке и со шнуровкой.
Среди действий, которые могут быть очень полезны при профилактике плоскостопия, выделим хождение босиком по неровной поверхности: ребристым доскам, песку, гальке. Очень благотворно действует на весь организм в целом хождение по траве. Важный момент как при профилактике, так и при лечении плоскостопия — ежедневные водные процедуры для ног: это могут быть травяные или солевые ножные ванны. Весьма полезны контрастные водные процедуры — обливание ног попеременно горячей и холодной водой. Наконец, не стоит недооценивать пользу плавания: плавание, особенно стилем кроль, отлично сказывается на развитии детского опорно-двигательного аппарата.
Все приведенные выше действия будут очень хороши, если мы говорим про профилактику плоскостопия. Если же заболевание начало проявляться, этих действий будет недостаточно, чтобы с ним справиться. В этом случае понадобится регулярно выполнять упражнения, чтобы убрать плоскостопие: для укрепления связочно-мышечного аппарата необходимо выполнять гимнастику для нижних конечностей ежедневно.
О пользе лечебной физкультуры при лечении плоскостопия
На вопрос, как исправить плоскостопие у взрослых, есть несколько ответов, но наиболее эффективным инструментом остаются упражнения ЛФК.Лечебная физкультура способна существенно замедлить развитие плоскостопия или даже помочь полностью избавиться от проблемы. И тянуть с занятиями не следует.

Упражнения для лечения плоскостопия 1 степени способны показать блестящий результат уже через короткое время, тогда как даже самые лучшие упражнения при плоскостопии у взрослых 3 степени могут не дать нужного эффекта, и в таком случае понадобится оперативное вмешательство.
Поэтому не надо ждать. Даже если плоскостопия нет, такая физкультура не повредит: во-первых, она исключит риск возникновения заболевания в будущем, во-вторых, она благотворно влияет на осанку и опорно-двигательный аппарат в целом.
Отличная новость для тех, кто решил заняться ЛФК для предупреждения плоскостопия: можно делать упражнения от плоскостопия в домашних условиях. Но в любом случае начинать заниматься можно исключительно после обследования и соответствующего назначения со стороны лечащего врача.
Как правильно выполнять упражнения: важные правила
Даже самые эффективные упражнения от плоскостопия не смогут помочь, если пациент не будет соблюдать ряд определенных правил. Отметим, что правила эти достаточно простые, но их выполнение позволит повысить эффективность занятий в несколько раз:
- Чтобы минимизировать нагрузку на начальном этапе, не следует выполнять упражнения для ног при плоскостопии у взрослых, стоя на полу: так получится избежать перенапряжения стоп, особенно если речь идет о второй или третьей стадии заболевания. С течением времени нагрузку можно будет постепенно увеличивать.
- Начинается любой комплекс с разогревающей разминки. Только после того, как мышцы разогреются, можно приступать к общеукрепляющим упражнениям и комплексу для стоп.
- Не стоить бояться перезаниматься ЛФК. Занятия два-три раза в сутки — норма. Кроме комплекса упражнений при плоскостопии у взрослых, о котором мы расскажем ниже, можно также ходить на носочках или на пяточках, на внешней стороне стоп, затем на внутренней: это поможет поддерживать в тонусе мышцы бедер и икр, укрепить мышцы спины.
- Лучшие упражнения от плоскостопия связаны с развитием захватывающих способностей пальцев ног. Чтобы минимизировать нагрузку на стопы, устранить неприятные симптомы плоскостопия, нужно регулярно перекатывать под ногами предметы: мячики, палки и так далее. Делать это можно в любое свободное время, например, во время работы за компьютером или просмотра фильма.
Необходимо обратить внимание на то, что гимнастика имеет некоторые противопоказания. Так, если у пациента есть вирусные заболевания, если он страдает от кожных болезней, дыхательной и сердечной недостаточности, если он болеет инфекционным заболеванием или имеет выраженный синдром беспокойных ног, лечебная физкультура в классическом ее виде ему не подходит. За составлением индивидуальных упражнений нужно обратиться к лечащему врачу.
Как избавиться от плоскостопия: комплекс упражнений из положения лежа, сидя, стоя
Все приведенные ниже комплексы показывают максимальную эффективность на начальных стадиях заболевания. Выполняя эти упражнения при плоскостопии 1 или 2 степени, взрослые могут рассчитывать на хорошие результаты уже через несколько месяцев. У детей, как правило, эффект от занятий проявляется еще быстрее, но только при условии регулярного выполнения ЛФК.
Необходимо удобно сесть на коврик, выпрямить спину (при необходимости сесть возле стены или другой опоры) и начать выполнять следующие действия:
- Вытянуть вперед ноги и не спеша сначала сгибать, потом разгибать пальцы.
- Развести ноги, а потом свести их, соединив стопы. Упражнение повторяют несколько раз.
- Согнуть обе ноги, стопы оставить на полу. Развести пятки, потом свести их, при этом носки остаются на полу.
- Потянуть носки к себе, оттянуть их от себя. Повторить упражнение 5–10 раз;
- Вытянуть ноги. Захватить мяч стопами и приподнять его. Затем необходимо попытаться подбросить и поймать мяч ногами.
- Согнуть в коленях ноги и прокатить мяч под стопой от носка к пятке и обратно. Повторить с другой ногой.
Следующий цикл действий для лечения плоскостопия у взрослых проводится на стуле. Не стоит брать для упражнения офисный, компьютерный стул на колесиках: положение на стуле должно быть максимально комфортным и устойчивым. Высота стула должна быть такой, чтобы ноги были согнуты под прямым углом (допускаются незначительные отклонения), а стопы при этом полностью стояли на полу. Итак:
 Нужно начать цикл со сгибания и разгибания пальцев ног.
Нужно начать цикл со сгибания и разгибания пальцев ног.- Потянуть носки на себя, затем оттянуть их от себя до появления ощущения небольшого напряжения. Упражнение повторяют от 5 до 10 раз.
- Пальцами ног начертить круги сначала в одну сторону, потом в другую. Повторить 5–10 раз.
- Нужно упереться носками в коврик, при этом разводить и сводить пятки вместе.
- Отрывать от коврика сначала пятки, потом носки. При желании можно немного усложнить упражнение: отрывать от коврика пятку одной ноги и носок другой одновременно, потом менять положение. Повторить 10–15 раз.
- Поднять левую ногу как можно выше, опустить. Теперь правую. Повторить упражнение 5–10 раз на каждую ногу.
- Покатать стопами мяч или ручку. Постараться поднять с пола этот предмет.
В положении лежа упражнений немного, но они весьма полезны. Для выполнения этого цикла понадобится фитнес-коврик, который позволит чувствовать себя во время гимнастики максимально комфортно. Первое упражнение выглядит так: нужно потянуть на себя носки, поворачивая внутрь стопы, затем вернуть стопы в исходное положение. Повторить 5–10 раз. Еще одно эффективное упражнение выполняется так: нужно приподнять ноги, затем согнуть одну ногу и провести ее стопой по икроножной мышце и внутренней стороне бедра другой ноги. Повторить по 3–5 раз на каждую ногу.
Наконец, завершающий цикл упражнений выполняется стоя:
- Нужно приподняться на носки и потянуться вверх всем туловищем. Почувствовав растяжение в позвоночнике, можно поднять вверх руки и тянуться кончиками пальцев к потолку.
- Встать на наружную сторону стопы и зафиксировать тело на 20–30 секунд.
- Приседания — отличный способ укрепить связочно-мышечный аппарат. Приседать нужно как можно ниже, не отрывая стопы от пола.
- Встать прямо и поворачивать одну, потом вторую стопу сначала вправо, затем влево.
Комплекс упражнений для лечения плоскостопия необходимо делать ежедневно. Занятие отнимет всего 20 минут, можно разбить его на два занятия, каждое — по 10 минут.
Кроме специальных физических упражнений при плоскостопии, лечение этого заболевания подразумевает назначение физиопроцедур, массажа. Хороший эффект оказывает ударно-волновая терапия.
В сети клиник «Здравствуй!» проводят лечение позвоночника и суставов, используя проверенные методики и новейшие наработки медицины. Наши специалисты имеют огромный опыт работы с пациентами, у которых плоскостопие 1, 2 или 3 степени. Мы проводим тщательную диагностику и подбираем для каждого пациента индивидуальный план лечения, так что можно быть уверенными, что результаты его будут заметны.
