Все о коронавирусе
Симптомы
коронавируса COVID—19
Основные симптомы коронавируса
высокая температура тела
кашель (сухой или с небольшим количеством мокроты)
одышка
боль в мышцах
утомляемость
нарушение или потеря обоняния
потеря вкуса
Редкие симптомы коронавируса
головная боль
заложенность грудной клетки
кровохарканье
диарея
тошнота, рвота
По данным Роспотребнадзора, инкубационный период при заражении штаммом “омикрон” чаще всего составляет 3-6 дней. Симптомы во многом сходны со многими респираторными заболеваниями, часто имитируют обычную простуду, могут походить на грипп.
Как передается коронавирус?
-
воздушно-капельным путем (при кашле или чихании)
-
контактным путем (поручни в транспорте, дверные ручки и другие загрязненные поверхности и предметы)
Как и другие респираторные вирусы, коронавирус распространяется через капли, которые образуются, когда инфицированный человек кашляет или чихает.
Кроме того, он может распространяться, когда инфицированный человек касается любой загрязненной поверхности, например, дверной ручки. Люди заражаются, когда они касаются загрязненными руками рта, носа или глаз.
Часто
задаваемые
вопросы

Коронавирусы – обширное семейство вирусов, которые поражают людей и животных. Известно, что некоторые из них способны вызывать у человека респираторные инфекции в диапазоне от обычной простуды до более серьезных состояний.
Последний из недавно открытых коронавирусов вызывает заболевание COVID‑19. До вспышки инфекции в китайской провинции Ухань в декабре 2019 года о новом вирусе и заболевании ничего не было известно.
Он передается главным образом воздушно-капельным путем в результате вдыхания капель, выделяемых из дыхательных путей больного, например при кашле или чихании, а также капель слюны или выделений из носа. Также он может распространяться, когда больной касается любой загрязненной поверхности, например дверной ручки. В этом случае заражение происходит при касании рта, носа или глаз грязными руками.
Если у вас есть эти симптомы, оставайтесь дома, вызовите врача. За справочной информацией или консультацией психолога можно обратиться на телефон единой горячей линии: 88002000112.
Самое важное, что можно сделать, чтобы защитить себя, – это соблюдать правила личной гигиены и сократить посещения общественных и людных мест.
- Держите руки в чистоте, часто мойте их водой с мылом или используйте дезинфицирующее средство.
- Старайтесь не касаться рта, носа или глаз немытыми руками (обычно такие прикосновения неосознанно совершаются нами в среднем 15 раз в час).
- На работе и дома регулярно очищайте и дезинфицируйте поверхности и устройства, к которым вы прикасаетесь (клавиатура компьютера или ноутбука, экран смартфона, пульты, выключатели и дверные ручки).
- Носите с собой одноразовые салфетки и всегда прикрывайте нос и рот, когда вы кашляете или чихаете.
- Не ешьте еду (орешки, чипсы, печенье и другие снеки) из общих упаковок или посуды, если другие люди погружали в них свои пальцы.
- Объясните детям, как распространяются микробы и почему важна хорошая гигиена рук и лица. Расскажите детям о профилактике коронавируса.
- Часто проветривайте помещения.
- По возможности, соблюдайте дистанцию не менее 1 метра при общении с коллегами, друзьями, родными и близкими
- Носите маски в местах большого скопления людей, меняйте их каждые 2-3 часа. И про дистанцию: меняем на 1,5-2 метра.
Если вы обнаружили симптомы, схожие с теми, которые вызывает коронавирус, оставайтесь дома и вызывайте врача.
Лечение назначает врач в зависимости от симптомов в соответствии с российскими и международными рекомендациями. Самолечение противопоказано.
После выписки необходимо соблюдать такие же меры профилактики вирусных инфекций, как и другим здоровым людям: избегать массовых скоплений людей, мыть руки.
Сбор и оценка жалоб, анамнеза заболевания, эпидемиологического анамнеза, медицинский осмотр.
Далее — по назначению врача:
- Лабораторная диагностика специфическая (выявление РНК SARS-CoV-2 методом ПЦР);
- Лабораторная диагностика общая (клинический анализ крови, биохимический анализ крови и др.);
- Инструментальная диагностика.
Материалом для исследования являются:
- основной — мазок из носа и/или ротоглотки;
- дополнительные — промывные воды бронхов, (эндо)трахеальный, назофарингеальный аспират, мокрота, биопсийный или аутопсийный материал легких, цельная кровь, сыворотка крови, моча, фекалии.
На сегодняшний день в России проведено более 70 миллионов лабораторных исследований на новую коронавирусную инфекцию.
Тестирование доступно в 926 лабораториях, из них 111 лабораторий Роспотребнадзора, 628 – при государственных медицинских организациях и 187 лабораторий частной формы собственности.
С перечнем организаций Роспотребнадзора, осуществляющих лабораторную диагностику новой коронавирусной инфекции (COVID-19) можно познакомиться здесь.
Да, разумеется. Пока не существует специфического препарата от нового коронавируса. Так же, как нет специфического лечения от большинства других респираторных вирусов, вызывающих простудные заболевания.
Вирусную пневмонию – основное и самое опасное осложнение коронавирусной инфекции – нельзя лечить антибиотиками. В случае развития пневмонии лечение направлено на поддержание функции лёгких.
Россия ведет разработку вакцин против нового вируса. В настоящее время в федеральном государственном научном центре «Вектор» в Новосибирской области идёт разработка вакцин против коронавируса по пяти направлениям и 13 вариантам.
Заразиться вирусом могут люди всех возрастов. Степень тяжести заболевания зависит от индивидуальных факторов. Однако людям старше 65 лет, а также гражданам с ослабленной иммунной системой и хроническими заболеваниями рекомендуется быть наиболее осторожными и внимательными к своему здоровью.
Детям и внукам пожилых людей нужно позаботиться о старшем поколении, завезти продукты, лекарства, соблюдая все предосторожности, не контактируя с ними. Помощь волонтеров можно запросить на сайте.
Коронавирус и вирус гриппа похожи основными симптомами, способами передачи и профилактики, но имеют и принципиальные различия.
Например, инкубационный период: у гриппа он составляет 3 дня, а у COVID-19 – 5-6 дней. Также коронавирусная инфекция вызывает больше тяжелых и критических случаев, что, в свою очередь, приводит к более высоким показателям смертности, чем у сезонного гриппа.
Все граждане, прибывшие в РФ из стран с неблагополучной эпидситуацией, должны быть изолированы по месту пребывания на срок 14 дней.
За всеми прибывшими устанавливается медицинское наблюдение. Число визитов врача определяется в каждом случае индивидуально в течение всего периода карантина. При появлении симптомов ОРВИ человек должен незамедлительно обратиться за медицинской помощью без посещения медицинских организаций.
Медицинская помощь всем пациентам и лицам с подозрением на COVID-19 оказывается на бесплатной основе. Действующим законодательством не предусмотрена компенсация разницы между оплатой больничного и реальной зарплатой, если человек находился на карантине.
Если Вам нужен больничный лист, вы можете оформить его в личном кабинете на сайте Фонда социального страхования, приложив фото документов, подтверждающих поездку в страны с неблагополучной эпидемиологической ситуацией.
Как оформить больничный лист онлайн (видео)
Вопрос о карантине в детских садах находится в ведении муниципальных органов управления образованием. Своё решение они принимают, руководствуясь рекомендациями и предписаниями соответствующих медицинских служб конкретного региона, зависящими от эпидемиологической обстановки. Если официального запрета на посещение детского сада нет, то Вы сами вправе решить вопрос, отдавать ребёнка в детский сад или нет.
Нет. В период изоляции посещение пациента запрещено с целью предотвращения распространения инфекции. Пациенты, находящиеся в стационаре, могут использовать мобильный телефон и другие средства связи для общения с родственниками.
Родственники могут передавать пациентам продукты питания и личные вещи, однако существует ряд ограничений, которые необходимо уточнять в справочной службе больницы.
Следует регулярно обрабатывать сам телефон антисептическими средствами, особенно там, где корпус гаджета соприкасается с лицом. Если есть чехол — то его при обработке нужно снимать и обрабатывать отдельно (а лучше вообще обходиться без него). Для борьбы с вирусами гриппа и ОРВИ (и коронавирусами) лучше всего использовать салфетки и гели на основе спирта. Популярный антисептик хлоргексидин больше предназначен для защиты от бактерий, но в крайнем случае можно использовать и его.
Данные о странах с неблагополучной эпидситуацией размещены на сайтах ВОЗ и Роспотребнадзора. Прибывшим из этих стран необходимо соблюдать ряд требований: позвонить на горячую линию своего региона, сообщить о своем прибытии, оставить свои контакты и перейти в режим самоизоляции, то есть не выходить из дома. Если требуется больничный лист для предоставления по месту работы или учебы, необходимо вызвать врача на дом, а также потребуется предоставить: ФИО, год рождения, к какому медицинскому учреждению вы приписаны и номер полиса ОМС.
Мифы о коронавирусе*
Являются ли антибиотики эффективным средством профилактики и лечения COVID-19 ?
Нет, антибиотики против вирусов не действуют. Они позволяют лечить только бактериальные инфекции. SARS-CoV-2 — это вирус, и, следовательно, антибиотики не следует использовать для профилактики и лечения коронавирусной инфекции. Тем не менее, пациентам, госпитализированным с инфекцией, могут назначаться антибиотики для лечения сопутствующих бактериальных инфекций.
Народные средства (мед, чеснок, цитрусовые) полезны для профилактики коронавируса
Чтобы защититься от коронавируса, необходимо в первую очередь соблюдать меры социальной изоляции — не посещать многолюдные общественные места, держаться подальше от кашляющих и чихающих людей и тем более не контактировать с больными или людьми, находящимися на карантине. При посещении мест скопления людей, в закрытых помещениях нужно использовать защитную маску. Также необходимо после посещения общественных мест тщательно мыть руки с мылом и дезинфицировать поверхности, к которым прикасаетесь.
Что касается цитрусовых, чеснока или меда, считается, что они укрепляют общий иммунитет. Но существенной роли в профилактике коронавируса, как и других респираторных инфекций, они не играют.
Добавление в пищу перца и других острых приправ также не предотвращает и не лечит COVID-19, а употребление алкоголя не только не защищает от коронавируса, но и повышает риск возникновения проблем со здоровьем..
Правда ли, что новым коронавирусом могут заразиться только пожилые люди, или молодежь тоже восприимчива к этой инфекции?
Заразиться SARS-CoV-2 (COVID-19) могут представители всех возрастных категорий. Как представляется, пожилые люди и люди, больные определенными заболеваниями (например, астмой, диабетом, болезнью сердца), подвержены повышенному риску развития тяжелых форм коронавирусной инфекции. ВОЗ рекомендует лицам любого возраста принимать меры по защите от заражения, например посредством соблюдения гигиены рук и кашлевой гигиены.
Можно ли заразиться коронавирусом от домашних животных?
Сегодня известно семь видов коронавирусов, являющихся возбудителями острых респираторных заболеваний человека. Среди этих вирусов и новый COVID-19. Согласно современным исследованиям, источником коронавирусной инфекции, вызванной этими видами вирусов, животные — кошки, собаки, хомяки и прочие — быть не могут. При этом ряд ученых предполагает, что кошки могут быть потенциально восприимчивыми к инфекции при контактах с людьми и заразиться от них. Однако, по актуальным данным Всемирной организации здравоохранения, фактов распространения COVID-19 домашними питомцами не зафиксировано.
Правда ли, что воздействие тепла на организм помогает защититься от коронавируса?
Солнечная и жаркая погода не снижает риск заражения коронавирусной инфекцией. Как показывает статистика, заболевание одинаково распространяется в странах как с холодным, так и с жарким климатом.
Эффективность горячих ванн в профилактических целях также не доказана, поскольку нормальная температура человеческого тела — от 36,5°C до 37°C, независимо от температуры воды. В то же время, принимая ванну с очень горячей водой, есть риск получить ожоги.
Лучший способ защитить себя от COVID-19 — реже касаться лица, глаз, рта и носа, часто и тщательно мыть руки и высушивать их с помощью бумажных полотенец или сушилки. При этом стоит помнить, что сами по себе сушилки для рук с горячим воздухом не уничтожают вирус и без соблюдения других правил гигиены неэффективны.
Можно ли заразиться COVID-19 через укусы насекомых?
Нет. Насекомые, такие как комары, клещи, москиты, мухи, не являются переносчиками возбудителя и не участвуют в распространения заболевания. SARS-CoV-2 относится к группе респираторных вирусов, и основной путь распространения этого заболевания, по имеющимся на сегодняшний день данным, воздушно—капельный.
Чтобы обезопасить себя, соблюдайте социальную дистанцию, дезинфицируйте поверхности, к которым часто прикасаетесь, тщательно и часто мойте руки, не трогайте лишний раз глаза, рот и нос.
Существует ли лекарство от коронавирусной инфекции?
В настоящее время, по результатам проведенных исследований, подтверждена эффективность фавипиравира, молнупиравира, умифеновира, назального интерферона, ремдесивира, а также препаратов на основе моноклональных противовирусных антител.
Для профилактики тромбообразования используются противосвертывающие препараты.
Для лечения избыточной воспалительной реакции («цитокинового шторма») применяют специальные противовоспалительные препараты: левилимаб, олокизумаб, тоцилизумаб и другие.
Рекомендуются солевые и антисептические растворы для орошения полости носа и полосканий горла, жаропонижающие средства.
Терапия назначается врачом, в зависимости от симптомов, возраста и наличия хронических заболеваний у пациента. Возможно назначение терапии при дистанционной консультации.
Препараты для лечения COVID-19 и ее осложнений есть во всех регионах России.
Употребление дезинфицирующих средств убивает коронавирус в организме
Дезинфицирующие средства, санитайзеры и бытовую химию следует использовать с осторожностью и только для обеззараживания поверхностей. Употребление метанола, этанола и других ядовитых для организма веществ, содержащихся в средствах для дезинфекции, не предотвращает и не лечит COVID-19, но может быть чрезвычайно опасным для здоровья, привести к инвалидности и смерти.
Чтобы защитить себя от коронавируса, дезинфицируйте предметы и поверхности, особенно те, к которым вы регулярно прикасаетесь. Для этого можно использовать специальные дезинфицирующие средства или спирт. Убедитесь, что вы часто и тщательно моете руки и не прикасаетесь к глазам, рту и носу.
*Информация подготовлена при содействии Роспотребнадзора и Минздрава России
Мировая статистика
ПЦР-тест на коронавирус: что показывает и как делают
Сегодня наиболее достоверным способом выявления коронавирусной инфекции считается ПЦР-тест. Точность его составляет не менее 99%, даже если течение болезни не имеет симптомов. Суть метода заключается в молекулярно-генетической диагностике путем изучения полимеразно-цепной реакции, при которой возможно определение вируса в организме. Это помогает узнавать о присутствии вирусной РНК на ранней стадии еще до того, как появятся признаки ковид или сформируются антитела.
Содержание статьи
- Виды лабораторной диагностики
- Подготовка к тесту на коронавирус методом ПЦР
- Особенности проведения и результаты ПЦР-диагностики
- Что еще способно повлиять на результаты тестирования ковида?
Виды лабораторной диагностики
Общее диагностирование в период массового распространения Covid желательно делать с целью оценки иммунитета и способности организма противостоять чужеродным клеткам и патогенам. Для чего необходимо проводить:
- общий клинический анализ крови. Обычно сдавать нужно из пальца;
- биохимический анализ крови. Результат позволит выявить развитие осложнений в виде функциональных нарушений органов и систем, декомпенсацию сопутствующих заболеваний;
- исследование уровня СРБ в сыворотке крови, благодаря которому получают информацию о тяжести течения ковид и распространенности воспалительного процесса, чтобы сделать дальнейший прогноз при возникновении пневмонии;
- сдавать ИФА сыворотки (иммуноферментный анализ) для обнаружения антител lgG/lgA, свидетельствующих о недавно перенесенном или текущем заболевании, чтобы выяснить стадию его развития. Брать кровь будут из локтевой вены.
В случае если во время пульсоксиметрии, назначенной для проверки содержания количества кислорода в крови (SpO2), прибор будет показывать сатурацию ниже 95%, то это означает, что пациент нуждается в респираторной поддержке. При имеющихся признаках острой дыхательной недостаточности будут брать материал на коагулограмму для определения времени свертываемости крови, характеризующего скорость и риск активного тромбообразования. Кровь придется сдавать тоже из вены.
Специфическое обследование на SARS-CoV-2 делают двумя способами: методом ПЦР и посредством экспресс-тестирования.
Подготовка к тесту на коронавирус методом ПЦР
От того, насколько правильно человек накануне будет подготовлен к тестированию, зависит достоверность его результата. Что для этого необходимо делать:
- воздержаться от употребления алкоголя не менее чем за двое суток до забора материала;
- минимум за 3-4 часа постараться не полоскать дезрастворами рот, откуда придется брать образец;
- перед тем, как сдавать мазок, не чистить зубы, не рассасывать таблетки с антисептическими свойствами;
- в день сдачи не капать в нос капли, не применять мази;
- до того, как будет браться биоматериал, не использовать какие-либо освежающие полость рта спреи и декоративную косметику для губ;
- часа за три отказаться от курения, приема пищи и воды;
- заранее освободить носовую полость от избыточной слизи (если она присутствует).
Делать данное тестирование лучше тем людям, кто не вступал в контакт с больными ковид на протяжении 14 дней и у кого отсутствуют признаки респираторной инфекции в виде слабости, кашля, одышки, гипертермии и пр. При себе следует иметь паспорт, СНИЛС, ИНН.
Обращаем ваше внимание, что специалисты клиник берут мазки с использованием обязательных средств индивидуальной защиты.
Сеть медицинских центров «CityMed» проводит любые виды тестирования в организациях, расположенных в г. Москве, или на дому у клиента. Если вы планируете сдавать анализы, то для получения более подробной информации или заключения договора можете связаться с оператором по указанному на сайте номеру колл-центра.
Особенности проведения и результаты ПЦР-диагностики
Как делают ПЦР-тест на ковид? Суть процедуры заключается в том, что для максимально точного результата мазок должен браться правильно: с поверхности небных дужек, миндалин, носовых ходов. Причем в последнем случае зонд вводится вращательными движениями достаточно глубоко с прижатием к стенкам слизистой. Если брать мазок из преддверия отверстий, то он может не показывать реальную картину, а демонстрировать только отрицательный результат.
Перед тем, как сдавать, предупредите медперсонал заранее об искривлении перегородки или проведенных оперативных вмешательствах на полости носа.
Что еще способно повлиять на результаты тестирования ковида?
Нарушение техники взятия мазка при случайном касании перчатки или других посторонних предметов приводит к загрязнению тампона. Контаминация может произойти за счет заражения реагентов, рабочих зон, лабораторного оборудования посторонними РНК и ДНК, что зачастую становится причиной ложноположительного результата ПЦР-теста.
Помимо вышеперечисленных технических проблем на искажение информативности влияют неправильные подготовка или самостоятельное взятие мазка пациентом.
Хотя это довольно несложная и безопасная процедура, но если делать ее некорректно, то тестирование будет ошибочным. Когда в доме проживает несколько членов семьи, брать нужно для каждого отдельный набор, включающий:
- Анкету пациента.
- Инструкцию, как и откуда следует брать мазок для выполнения теста на ковид.
- Транспортировочную упаковку.
- 3 одинаковых стерильных зонда для забора материала (два для каждого носового хода и один для ротоглотки).
- Шпатель для более удобного доступа к ротоглотке.
- Пробирку со средой (эппендорф).
- Зип-пакетик для пробирки.
- Термопакет для упаковки готового биоматериала.
По окончании манипуляции термопакеты отдаются на руки курьеру или их приносят в медицинскую организацию сами пациенты. Узнать результаты проверки теста можете любым удобным для вас способом: по телефону или электронной почте.
Обращаем ваше внимание, что СитиМед соблюдает все правила по забору, транспортировке и хранению биоматериала в соответствии с методическим рекомендациям МЗ Российской Федерации.
Популярные услуги
Нет возможности и времени приехать в клинику для сдачи анализов? Мы сами приедем к вам!
Мы оказываем услуги по выезду медсестры на дом для сбора анализов.
Выезд в удобное
для вас время
Круглосуточно
и без выходных
Москва
и Московская область
Похожие статьи
Определение
Новая коронавирусная инфекция COVID-19 – это острое инфекционное заболевание, относящееся к группе ОРВИ (острых респираторных вирусных инфекций). Его вызывает новый коронавирус SARS-CoV-2.
Основным источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания (между моментом заражения и появлением первых жалоб).
Наибольшую опасность для окружающих человек представляет в последние два дня инкубационного периода (больной еще не знает, что болен, но уже выделяет вирус) и в первые дни болезни (поскольку выделяет максимальное количество вируса).
Пути передачи вируса
Передача инфекции осуществляется воздушно-капельным и контактным путями. Воздушно-капельный путь считается основным и реализуется при кашле, чихании и разговоре на близком (менее 2 метров) расстоянии. Контактным путем можно заразиться через рукопожатия, объятия и поцелуи, а также через поверхности и предметы, пищевые продукты, обсемененные вирусом.
Жалобы при COVID-19 неспецифичны и встречаются при других ОРВИ. В большинстве случаев болезнь протекает нетяжело. Нередко отмечается и вовсе бессимптомное течение: человек чувствует себя хорошо, не предъявляет никаких жалоб, а о перенесенной болезни узнает случайно, сдав анализы.
Классификация COVID-19
По степени тяжести:
- Легкое течение (около 80% заболевших).
- Температура тела до 38°C, кашель (чаще сухой, но может быть и с мокротой), общая слабость, боли в горле; возможно, снижение обоняния и вкуса, расстройство стула, различные кожные высыпания.
- Среднетяжелое течение.
- Температура тела выше 38°C.
- Частота дыхания более 22/мин.
- Одышка – ощущение нехватки воздуха, сопровождающееся изменением частоты, глубины и ритма дыхания при обычных физических нагрузках.
- Изменения на КТ (компьютерной томографии) органов грудной клетки, типичные для вирусного поражения (объем поражения минимальный или средний; КТ 1-2).
- Сатурация кислорода (SpO2) – насыщение крови кислородом менее 95%.
- СРБ (С-реактивный белок) сыворотки крови более 10 мг/л.
- Тяжелое течение.
- Частота дыхания более 30/мин.
- SpO2 менее 93%.
- Снижение уровня сознания или возбуждение.
- Нестабильная гемодинамика (снижение артериального давления менее 90/60 мм рт. ст., уменьшение объема выделяемой мочи).
- Изменения в легких на КТ органов грудной клетки, типичные для вирусного поражения (объем поражения значительный или субтотальный; КТ 3-4).
- Изменения ряда лабораторных показателей, определяемых в условиях отделения интенсивной терапии.
- Крайне тяжелое течение – множественные тяжелейшие поражения органов и систем с необходимостью респираторной поддержки (инвазивной вентиляции легких).
- Изменения в легких при КТ, типичные для вирусного поражения критической степени (объем поражения значительный или субтотальный; КТ 4).
Лабораторная диагностика
Лабораторная диагностика новой коронавирусной болезни COVID-19 подразумевает обнаружение вируса, подтверждение перенесенной инфекции, оценку степени выраженности воспаления, возможных осложнений (присоединения бактериальной инфекции, развития тромбозов).
Наличие вируса в организме можно выявить путем взятия мазков из носоглотки (носа) и ротоглотки (зева).
- Обнаружение РНК SARS-CoV-2 методом ПЦР;
- Обнаружение вирусных антигенов (экспресс-диагностика).
Для оценки иммунного ответа (наличия иммунитета к COVID-19, подтверждения текущей или перенесенной инфекции) определяют антитела классов IgM, IgG к SARS-CoV-2 в крови.
- Обнаружение антител IgG и IgM к коронавирусу – качественный (есть или нет антитела) и количественный (сколько антител) методы.
- Обнаружение антител IgG и IgM к коронавирусу (экспресс-диагностика).
Экспресс-методы выявления антигена в мазке или антител в крови всегда качественные, то есть результат интерпретируется как положительный («обнаружено») или отрицательный («не обнаружено»).
Их достоинства – быстрое (в течение 20-30 минут) получение результата, возможность использования в домашних условиях. Недостаток – не слишком высокая точность: из-за невысокой чувствительности тесты не всегда могут определить пациентов с новой коронавирусной болезнью (не определяют примерно каждого четвертого). Если тест положительный, то это практически всегда верно. Отрицательный тест не исключает наличие болезни. Экспресс-методы могут использоваться в первичной диагностике для определения дальнейшей тактики обследования.

- Клинический (общий) анализ крови, С-реактивный белок, прокальцитонин – для исключения присоединения бактериальной инфекции.
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
Прокальцитонин (Procalcitonin)
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT.
Краткая характеристика определяемого вещества Прокальцитонин
Прокальцитонин является прогормоном ка�…
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
ПЦР- мазки из носоглотки и ротоглотки для выявления РНК SARS-CoV-2
Коронавирус SARS-CoV-2, определение РНК, качественный анализ, в мазке со слизистой носоглотки и/или ротоглотки – основной метод диагностики текущей инфекции.
Срок выполнения исследования на выявление РНК SARS-CoV-2 в лабораториях медицинских организаций не должен превышать 48 часов с момента получения биологического материала. Если отбор проводится не в лабораторном центре, необходимо учитывать время доставки проб до лаборатории. Срок выполнения исследований в референтной лаборатории – не более 48 часов с момента доставки образца.
Взятие мазка методом ПЦР для обнаружения РНК SARS-CoV-2 проводится:
- всем лицам с признаками ОРВИ;
- пациентам с диагнозом «внебольничная пневмония»;
- лицам, контактировавшим с больным COVID-19, при появлении симптомов, не исключающих COVID-19;
- работникам медицинских организаций, имеющим риск инфицирования при профессиональной деятельности, до появления IgG – 1 раз в неделю; при появлении симптомов, не исключающих COVID-19, – немедленно;
- прибывшим на территорию Российской Федерации из-за границы;
- взрослым и детям из организованных коллективов – интернатов, детских домов, пансионатов для пожилых и т.д. при появлении респираторных симптомов.
Правила подготовки к процедуре забора мазка
Врач должен взять мазок из ротоглотки и носоглотки. Мазки со слизистой оболочки носоглотки и ротоглотки собираются в одну пробирку для большей концентрации вируса (при его наличии).
Пациенту за 3-4 часа до взятия мазка нельзя есть, пить, чистить зубы, полоскать рот и горло, использовать спрей-освежитель для ротовой полости, жевать жевательную резинку, курить. Кроме того, нельзя промывать нос, использовать спреи, капли, мази для носа. Это позволит сохранить для исследования максимально возможное число пораженных вирусом клеток эпителия (наружного слоя) верхних дыхательных путей.
Интерпретация результатов
«Обнаружено» – результат говорит о наличии РНК вируса в пробе биоматериала пациента, то есть человек инфицирован коронавирусом, заразен для окружающих.
В случае получения в лаборатории положительного теста результат выдается как «первично положительный», а биоматериал передается для проведения подтверждающего теста в референсный центр Роспотребнадзора.
Результат первичного тестирования может быть как подтвержден, так и не подтвержден референсным центром. При получении первично-положительного результата пациенту необходимо соблюдать режим самоизоляции до получения результата подтверждающего теста. Формулировка «обнаружено» в результате подтверждающего теста означает, что исследование пробы пациента выполнено дважды, первично положительный результат подтвержден дополнительным исследованием в референсном центре. При получении окончательного результата «обнаружено» заболевшему предписывается соблюдать режим самоизоляции и обратиться к врачу.
«Не обнаружено» – результат говорит об отсутствии РНК вируса в пробе пациента, значит в организме человека нет коронавируса.
К сожалению, ПЦР-диагностика иногда может давать ошибочные результаты. Причины ложноотрицательных результатов (человек болен COVID-19, а результат теста отрицательный):
- количество вируса в образце меньше порога чувствительности тест-системы из-за некорректной подготовки пациента к исследованию или из-за небольшого количества вируса в организме (низкая вирусная нагрузка), например, при бессимптомном течении или в период выздоровления;
- некорректное взятие мазка – например, только из зева или только из носа, погрешности в технике забора материала;
- нарушение рекомендованного срока хранения взятого образца;
- ненадежная система идентификации образцов, что ведет к получению чужого результата.
Исследование на антитела к коронавирусу
Антитела, или иммуноглобулины – специальные белки, которые вырабатывает иммунная система человека в ответ на попадание в организм любого инфекционного агента, в том числе SARS-CoV-2.
Антитела класса М (IgМ) к SARS-CoV-2 появляются, как правило, на 7-10 день болезни. Они могут сохраняться в организме человека до 2-3 месяцев. Поэтому их обнаружение говорит о текущей или недавно перенесенной инфекции.
Антитела класса G (IgG) к SARS-CoV-2 обнаруживают обычно через 10-14 дней после начала болезни. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией. Длительность их сохранения в организме на сегодняшний день точно неизвестна.
Тестирование на антитела к вирусу SARS-Cov-2 рекомендуется использовать в следующих случаях:
- в качестве дополнительного метода диагностики острой инфекции (не ранее 7-го дня болезни для IgM, не ранее 10-14-го дня болезни для IgG) или при невозможности по какой-либо причине исследования мазков;
- для выявления лиц с бессимптомной формой инфекции;
- для установления факта перенесенной ранее инфекции при обследовании групп риска и проведении массового обследования населения для оценки уровня популяционного иммунитета;
- для отбора потенциальных доноров иммунокомпетентной (антиковидной) плазмы.
Донорами антиковидной плазмы могут стать лица в возрасте от 18 до 55 лет, с отсутствием противопоказаний к донорству (ряд хронических заболеваний, беременность), которые болели коронавирусной инфекцией и выздоровели, при условии, что с начала болезни прошло не менее 5 недель.
На начало 2021 года в официальных источниках приводятся следующие показатели антител, считающиеся достаточными для донорства: IgG > 40 и IgM ≥ 1,5 или IgG > 80 и IgM ≥ 0. Решение о том, может ли человек стать донором антиковидной плазмы, принимает врач.
Отдельно стоит сказать об оценке степени иммунной защиты (формировании иммунитета) после вакцинации. На сегодняшний день известно, что после перенесенной коронавирусной инфекции в организме могут формироваться антитела (IgG) к нескольким белкам коронавируса. Исследуемые после болезни IgG – это антитела к так называемому N-белку коронавируса (исследуется в большинстве лабораторий).
Для оценки иммунитета после вакцинации имеет значение только выявление определенных IgG – антител к спайковому (S) белку SARS-CoV-2 (качественный).
Этот анализ выявляет наличие или отсутствие антител. При повторном выполнении количественного анализа можно оценивать устойчивость иммунного ответа по динамике уровня этих антител. Тест на антитела к N-белку не информативен для оценки поствакцинального иммунитета.
Объем сроки и кратность исследований при новой коронавирусной болезни COVID-19
Объем, сроки и кратность лабораторных исследований зависят от степени тяжести заболевания. Легкое течение заболевания с наблюдением пациента в амбулаторных условиях, как правило, не требует дополнительных лабораторных исследований. В случае среднетяжелого и тяжелого течения выполняются следующие исследования:
Клинический анализ крови: общий анализ, лейкоформула, СОЭ.
Биохимический анализ крови (мочевина, креатинин, калий/натрий/хлор, глюкоза, АлАт, АсАт, билирубин общий, альбумин, ферритин).
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Ферритин (Ferritin)
Синонимы: Анализ крови на ферритин; Депонированное железо; Индикатор запасов железа. Serum ferritin.
Краткая характеристика определяемого вещества Ферритин
Ферритин &n…
Биохимический анализ крови не дает специфической информации о коронавирусной инфекции, но обнаруживаемые отклонения могут указывать на наличие патологии со стороны внутренних органов, декомпенсацию сопутствующих заболеваний и развитие осложнений. Он может иметь прогностическое значение, оказывает влияние на выбор лекарственных средств и режим их дозирования.
Значимое повышение С-реактивного белка (СРБ) может говорить в пользу бактериальной инфекции, коррелирует с тяжестью течения, распространенностью воспаления и прогнозом при пневмонии.
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
Прокальцитонин при коронавирусной инфекции, в том числе с поражением легких, находится в пределах нормальных значений.
Прокальцитонин (Procalcitonin)
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT.
Краткая характеристика определяемого вещества Прокальцитонин
Прокальцитонин является прогормоном ка�…
Повышение прокальцитонина, как и СРБ, свидетельствует о присоединении бактериальной инфекции и коррелирует с тяжестью течения, распространенностью воспаления и прогнозом при бактериальных осложнениях.
Значимое повышение D-димера может свидетельствовать о наличии тромбозов.
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
КТ органов грудной клетки при COVID- 19
Методы лучевой диагностики (рентгенография и КТ органов грудной клетки без внутривенного контрастирования) применяют для выявления пневмоний, вызванных COVID-19, их осложнений, дифференциальной диагностики с другими заболеваниями легких, а также для определения степени выраженности и динамики изменений, оценки эффективности проводимой терапии.
КТ имеет высокую чувствительность в выявлении изменений в легких, характерных для COVID-19.
Как и любое другое обследование, КТ должно назначаться по строгим показаниям и проводиться после соотнесения пользы и потенциального вреда.
Нельзя забывать, что выполнение КТ сопряжено с лучевой нагрузкой. Кроме того, во время пребывания в отделении существует дополнительный риск инфицирования COVID 19.
Ограничениями КТ в сравнении с рентгенографией являются меньшая доступность технологии в отдельных медицинских организациях, городах и регионах; недоступность исследования для части пациентов, находящихся на ИВЛ.
Несмотря на бОльшую доступность, относительно низкую стоимость рентгенографии по сравнению с КТ, именно при COVID-19 предпочтительнее проведение КТ. Дело в том, что рентгенография в данном случае недостаточно информативна.
Для поражения легких при COVID-19 характерно снижение воздушности легочной ткани – так называемое «матовое стекло». Эти изменения не являются строго специфичными для COVID-19, они встречаются, хотя и реже, и при других вирусных инфекциях. КТ точно оценивает степень тяжести пневмонии при COVID-19, которая определяется количеством пораженной легочной ткани:
КТ-1 – до 25 %,
КТ-2 – до 50 %,
КТ-3 – до 75 %,
КТ-4 – более 75%.
Рекомендовано проведение КТ органов грудной клетки пациентам при среднетяжелом, тяжелом и крайне тяжелом течении острой респираторной инфекции с целью принятия решения о госпитализации, оценки характера изменений и объема поражения легких, а также динамики процесса и определения прогноза заболевания.
КТ может выявлять изменения в легких у значительного числа пациентов с бессимптомной и легкой формами заболевания. Результаты КТ в этих случаях не влияют на тактику лечения и прогноз заболевания при наличии лабораторного подтверждения COVID-19. Поэтому массовое применение КТ для скрининга бессимптомных и легких форм болезни не рекомендуется.
Не рекомендовано применение методов лучевой диагностики при отсутствии симптомов ОРВИ у пациентов с положительными результатами на РНК SARS-CoV-2. Данные лучевого исследования не заменяют результаты обследования на РНК SARS-CoV-2. А отсутствие изменений при КТ не исключают наличия COVID-19 и риска развития пневмонии через некоторое время после проведения исследования.
Источники:
- Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 8.1 (01.10.2020) Министерство здравоохранения Российской Федерации. Утверждены заместителем министра Здравоохранения Российской Федерации Е. Г. Камкиным. 227 с.
- Доктор Питер Петербургский сайт о здоровье. Специалист лаборатории объяснила, почему ПЦР-тесты на коронавирус могут выдавать ошибку 02.12.2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
19932
14 Ноября
-
3501
02 Сентября
-
91322
03 Марта
Похожие статьи
Тугоухость
Тугоухость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кашель
Кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Отек легких
Отек легких: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Повышенная утомляемость
Повышенная утомляемость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Сухой кашель
Кашель – это естественная, защитная реакция организма на разнообразные раздражители. В некоторых случаях кашель может быть симптомом болезни. Сухим называется кашель, при котором мокрота не выделяется вообще или выделяется в очень небольшом количестве.
Дата публикации 1 апреля 2020Обновлено 4 апреля 2023
Определение болезни. Причины заболевания
Коронавирусная инфекция — это группа острых инфекционных заболеваний, вызываемых различными серотипами коронавирусов. Характеризуется синдромом общей инфекционной интоксикации и синдромом поражения респираторного тракта, в основном верхних и средних его отделов — носа, глотки, гортани, трахеи и бронхов. При некоторых вариантах вируса, таких как MERS-CoV, SARS-CoV, SARS-CoV-2, в 20 % случаев развивается тяжёлый острый респираторный синдром с высокой летальностью [3][4].
Краткое содержание статьи — в видео:
Этиология
Штаммы, патогенные для человека, относятся к роду Betacoronavirus. Их можно разделить на две группы:
- Штаммы, круглогодично приводящие к заболеваниям по типу нетяжёлого ОРВИ: HCoV-229E, HCoV-OC43, HCoV-NL63, HCoV-HKU1. Они различаются на генетическом уровне по размеру генома и свойствам антигенов. Такие разновидности коронавируса вызывают недомогание, насморк, першение в горле, небольшое повышение температуры и редкий кашель.
- Штаммы, приводящие к тяжёлым поражениям нижних дыхательных путей:
- MERS-CoV (природный источник вируса — одногорбые верблюды);
- SARS-CoV (природный источник вируса — летучие мыши; промежуточный носитель вируса — верблюды, циветы гималайские);
- SARS-CoV-2 — новый вид коронавируса, вызвавший пандемию в 2019-2020 гг. (природный источник неизвестен).
Вирус COVID-19 подвержен мутациям и постоянно изменяется, вследствие чего регулярно появляются и исчезают его новые варианты. Сейчас выделяют не менее пяти основных:
- B.1.1.7 (впервые выявлен в Великобритании);
- B.1.351 (США);
- P.1 (Бразилия);
- B.1.427 и B.1.429 (США, Калифорния).
- B.1.617, или «Дельта» (Индия);
- B.1.1.529, или «Омикрон» (ЮАР, Ботсвана);
- XE — мутация подвидов омикрон-штамма BA.1 и BA.2 (Великобритания).
Гипотетически какие-то из этих вариантов могут ускользать из-под действия вакцинных антител, но общепризнанных сведений об этом пока нет, исследования продолжаются. Известно, что некоторые из этих штаммов могут быть более заразными и распространяться быстрее, что увеличивает число новых случаев заболевания.
Индийский штамм коронавируса («Дельта») — это лишь один из сотен разновидностей нового коронавируса. Кардинально он не отличается от китайского и сохраняет всё основные свойства коронавирусов, но, по недостаточно понятным пока причинам, является более заразным, поражает больше молодых людей, чаще приводит к госпитализации и развитию пневмонии. Существующие вакцины оказывают на него тормозящее влияние, но, возможно, чуть меньшей силы.
Новый штамм коронавируса «Омикрон» впервые обнаружили в ЮАР и Ботсване в ноябре 2021 года. Он стремительно распространяется по всему миру. В омикрон-штамме присутствует более 30 мутаций в S-белке — шипе на оболочке вируса, с помощью которого он проникает в клетку. Благодаря этим мутациям снижается эффективность нейтрализующих антител, т. е. повышается риск заразиться для вакцинированных и переболевших [25].
Коронавирусы — это спирально-симметричные РНК-содержащие вирусы с одной цепью РНК. Они представляют собой сферические образования размером 80-220 нм. Внешне напоминают солнечную корону благодаря своей суперкапсид-липидной оболочке, окружённой белковыми шипами. Отсюда и происходит название этих вирусов.
Коронавирусы вырабатывают ряд ферментов (протеазу, хеликазу, репликазу) и неструктурные белки, которые расщепляют белковые связи в человеческих клетках. Также они подавляют выработку интерферона, который помогает бороться с вирусами, провоцируют воспаление и запускают апоптоз — запрограммированную гибель клеток.
Коронавирусная инфекция имеет достаточно изощрённый метод проникновения в клетки организма. Поверхностные белковые “шипики” на границе вирусной частицы имитируют полезные для клетки вещества. Их ошибочно распознают трансмембранные рецепторы клетки и дают “разрешение” на вход. Иммунная система при этом не реагирует на проникновение вируса, так как она не видит оснований атаковать неопасный для организма материал.
SARS-CoV-2 в этом отношении имеет более выгодные условия для входа в клетку. Хотя он более заразный, но зачастую не приводит к катастрофе на уровне клеток и органов — тяжёлое течение, как правило, связано с обострением и ухудшением имеющихся хронических заболеваний на фоне болезни.
После прикрепления к клетке вирус “продавливает” клеточную оболочку и вводит в её цитоплазму свой РНК. Далее запускается сборка белков и готовых вирусных образований. После формирования вирусного нуклеокапсида готовые вирусы покидают клетку, сливаясь с внешней мембраной, а сама клетка погибает.
Во внешней среде стандартные штаммы коронавирусов не отличаются устойчивостью: их большая часть погибает в течение нескольких часов. При благоприятных условиях эти вирусы могут прожить до 2 суток. Они высоко чувствительны к бытовым дезинфектантам (гибнут за 2 минуты), высушиванию, солнечной радиации, нагреванию свыше 56°С (инактивируются за 10-15 минут).
Более патогенными и жизнестойкими вирусами являются MERS-CoV, SARS-CoV, SARS-CoV-2:
- при комнатной температуре они могут сохраняться до 7 дней в жидкой мокроте, до 3 суток на пластике и нержавеющей стали, до суток на картоне, до 4 часов на меди;
- при оптимальных условиях они могут сохраняться до 3 часов в форме аэрозоля, до 4 суток в моче и фекалиях;
- при замораживании вирусы сохраняются до 3 недель;
- небольшое нагревание (свыше 56°С) уничтожает их не более чем за полчаса, 70 % спирт и 0,5 % раствор перекиси — за минуту;
- солнечное ультрафиолетовое излучение сокращает жизненный цикл таких вирусов, но не приводит к их быстрой инактивации. Кварцевание уничтожат вирусы эффективнее естественного ультрафиолета, но его можно использовать при отсутствии людей в помещении, так как они рискуют получить ожоги. Кварцевые лампы применяются только в медицинских учреждениях, операционных, лабораториях. В домашних условиях для профилактики коронавируса и других вирусных респираторных болезней они малоэффективны, а при большой мощности могут быть опасны. Для профилактики рекомендована обработка поверхности антисептиком с содержанием спирта от 70 % и дезинфицирующими средствами [3][5].
- в лабораторных условиях при заморозке до -70°С и лиофилизации при 4°С (мягком высушивании, замораживании и помещении в вакуум) вирусы сохраняются довольно долго [1][3][7][9].
Эпидемиология
Всего известно около 40 видов коронавирусов (как патогенных, так и непатогенных для человека). Большинство патогенных форм коронавируса постоянно курсируют среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит, бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М. Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать у людей только нетяжёлые респираторные инфекции. Однако с этого времени в мире накопился опыт изучения тяжёлых острых респираторных синдромов, причиной которых стали коронавирусы. Ими были спровоцированы такие заболевания, как:
- атипичная пневмония (вызвана штаммом SARS-CoV);
- ближневосточный респираторный синдром — ОРЗ, плавно переходящее в тяжёлую вирусную пневмонию с дыхательной и иногда почечной недостаточностью (вызван штаммом MERS-CoV);
- потенциально тяжёлое ОРЗ COVID-19 (вызвано штаммом SARS-CoV-2).
Коронавирус SARS-CoV-2 возник недавно: первые сообщения о болезни появились 8 декабря 2019 года. Предположительно данный штамм является рекомбинантом, т. е. вирусом, в котором генетический материал частично дополнен чужеродным геномом коронавируса летучей мыши и неизвестного коронавируса (возможно, змеи или панголина). Местом рождения вируса и появления заболевания является город Ухань, расположенный в провинция Хубэй Китайской Народной Республики. Первичный источник инфекции неизвестен. Предположительно заражение могло произойти на рынке морепродуктов и экзотической пищи (летучие мыши, змеи).
За короткий промежуток времени (около 2 месяцев) вирус достаточно быстро распространился и вызвал пандемию — об этом 11 марта 2020 года заявила Всемирная организация здравоохранения. Особенно пострадали жители Италии, Ирана, Южной Кореи и США.
Коронавирус: статистика в России и в мире
На 7 апреля 2022 года количество заболевших составило более 495 млн человек (лидеры — США: более 80 млн, Индия: более 43 млн, Бразилия: более 30 млн, Франция: более 25 млн, Россия: более 17 млн), из которых скончались более 6 млн человек (США: более 982 тыс., Бразилия: более 661 тыс., Индия: более 522 тыс., Россия: более 363 тыс.). Тяжело болеют преимущественно пожилые люди, для которых вирус особо опасен (до 80 % всех летальных случаев).
Коронавирус в Москве
По данным на 7 апреля 2022 года, в Москве выявлено 2 746 033 случая, 2 551 635 выздоровели, 42 837 скончались.
Причины коронавирусной инфекции
Источник инфекции — больные люди (с конца инкубационного периода, включая лёгкие и бессимптомные формы болезни) и собаки, однако риск передачи вируса от животных человеку очень низкий. Штамм SARS-CoV-2 потенциально может передаваться от человека домашним животным, после чего, мутировав, возвращаться к обратно к человеку. Сейчас подтверждена лишь возможность передачи вируса от человека к кошкам, собакам и хорькам [12]. Исследователи из Великобритании описали случаи заражения домашних кошек и собак штаммом B.1.1.7. За несколько недель до болезни COVID-19 был выявлен у их владельцев. У некоторых заражённых питомцев появились респираторные симптомы и развился миокардит [24].
Механизмы передачи:
- Аэрозольный:
- воздушно-капельный путь — при разговоре, чихании и кашле на расстоянии менее 2 м;
- воздушно-пылевой путь — при попадании пылевых частиц с частицами вируса;
- Контактный — при переносе частиц вируса с заражённых участков тела или предметов в глаза, рот или нос после рукопожатий, прикосновений к дверным ручкам и пр.
- Фекально-оральный — при анально-оральных контактах, приготовлении пищи, несоблюдении правил гигиены после уборных.
Факторы передачи — воздух, пыль, предметы быта, пищевые продукты, загрязнённые вирусом. Чем ближе и теснее контакт здорового и больного, тем выше вероятность передачи инфекции. Повышенный риск заражения имеют медицинские работники, люди, связанные с тесным прямым общением с людьми, а также организованные коллективы.
В виду своей нестойкости во внешней среде любой коронавирус не может передаться через посылки из Китая ни при каких условиях. Они идут гораздо дольше возможного периода сохранения жизни вируса на любых материалах.
Пока у людей нет врождённого или приобретенного иммунитета к новому типу коронавируса SARS-CoV-2, поэтому восприимчивы к заболеванию все люди на планете. После перенесённого заболевания формируется стойкий гуморальный иммунитет, но только к тому серотипу, которым переболел человек. Поэтому возможны повторные заболевания, вызванные другими типами коронавирусов. Ребёнок после рождения унаследует от матери непродолжительный пассивный иммунитет примерно на полтора месяца (иногда немного дольше при грудном вскармливании).
Как и при любом ОРВИ возможны редкие повторные случаи заражения тем же типом вируса (у ослабленных больных или при дефектном варианте антителообразования, однако это бывает редко).
Сегодня средний уровень смертности от COVID-19 составляет примерно 5 %. Спрогнозировать динамику этого заболевания пока довольно сложно. Тот факт, что часть вирусных изолятов уже стала менее патогенной, не говорит о спаде заболеваемости, так как масштабное тестирование на новый штамм коронавируса доступно не во всех странах. По приблизительным оценкам, COVID-19 будет активно распространяться примерно 1,5-2 года до того момента, пока у подавляющего числа людей не появятся защитные антитела [1][2][6][8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы коронавирусной инфекции
При стандартных типах вируса инкубационный период длится 1-10 дней, при инфекции COVID-19 — до 14 дней (в среднем 5-7 дней).
Чаще всего типичная коронавирусная инфекция протекает бессимптомно или приводит к развитию малозаметных симптомов по типу ОРЗ с поражением носовой полости и глотки. Наблюдается слезотечение, щекотание в носу, насморк с необильным слизистым отделяемым, нарушение обоняния, першение или лёгкие боли в горле, сухой кашель (спустя время — с небольшим количеством мокроты). Больной чувствует недомогание, слабость, познабливание, возможны умеренные головные боли, повышение температура тела не более чем на 38°С. У детей ко всем перечисленным симптомам могут присоединиться признаки поражения пищеварительного тракта в виде дискомфорта в животе, неустойчивого стула и тошноты. В течение недели выраженность симптоматики снижается и наступает выздоровление. Иногда заболевание проявляется лишь небольшой слабостью даже при поражении около 25 % лёгких, которое визуализируется только на КТ органов грудной клетки.
В отличие от круглогодичных форм коронавирусной инфекции высокопатогенные формы болезни проявляются гораздо тяжелее, их прогноз в 20 % очень серьёзен.
Наиболее распространённые симптомы COVID‑19:
- увеличение температуры тела до 38°С;
- повышенная утомляемость;
- потливость;
- сухой кашель;
- потеря вкуса и обоняния;
- тошнота;
- диарея.
У части больных могут отмечаться боли в мышцах и суставах, насморк, заложенность носа, снижение или исчезновение обоняния, першение в горле, умеренная диарея. Обычно эти симптомы развиваются постепенно и выражены неярко.
У большинства инфицированных не возникают какие-либо серьёзные симптомы или плохое самочувствие, как и при остальных формах коронавирусной инфекции. В 80 % болезнь заканчивается полным выздоровлением.
Примерно в одном из шести случаев COVID-19 (преимущественно у пожилых и ослабленных сопутствующими заболеваниями людей) возникает тяжёлая симптоматика с развитием дыхательной недостаточности:
- усиливается лихорадка и кашель;
- появляется одышка, атипичный тип дыхания;
- нарастает слабость;
- возможны боли в груди при дыхании и кашле, боли в животе и тахикардия;
- губы и нос приобретают синюшный оттенок;
- возможно нарушение и спутанность сознания.
Все эти признаки могут указывать на развивающуюся пневмонию или респираторный дистресс-синдром лёгких. В этих случаях требуется срочная госпитализация в отделение реанимации и интенсивной терапии. Время от появления симптомов COVID-19 (при подтверждении возбудителя) до смерти в тяжёлых случаях составляет от 6 до 41 дня (в среднем 14 дней).
Коронавирусная инфекция у беременных. Пока нет исчерпывающих данных о специфическом негативном влиянии коронавирусной инфекции и инфекции COVID-19 в частности на исход и течение беременности, состояние плода и ребёнка, развитие внутриутробной патологии. Однако течение болезни при новой коронавирусной инфекции достаточно тяжёлое.
Коронавирусная инфекция у детей. Дети, как правило, переносят заболевание легче, чем взрослые. В некоторых случаях возможно развитие пневмонии. Обычно она возникает у детей с отягощённым фоном по простудным заболеваниям или лёгочной патологии.
Также заболевание может развиться у новорождённых. В основном вирус передаётся от матери к ребёнку после родов через дыхательные пути. Тяжёлое течение болезни в таких случаях наблюдается редко [1][4][5][6].
Патогенез коронавирусной инфекции
Входные ворота — эпителий верхних дыхательных путей, эпителиальные клетки желудка и кишечника. Коронавирус проникает в клетки, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2), там он накапливается и размножается. Из носоглотки вирус распространяется по кровеносным сосудам, поражая клетки нижних дыхательных путей, желудка, кишечника, проникая глубже в ткань. В большинстве случаев данный процесс самостоятельно ограничивается, что приводит к полному выздоровлению по мере формирования запаса защитных антител в организме.
При инфекции COVID-19 вирусы могут продолжать выделяться даже спустя некоторое время после их исчезновения из дыхательных путей. Это указывает на вероятность более позднего фекально-орального механизма передачи заболевания.
При одновременном отсутствии иммунитета к инфекции и наличии иммунодефицита на фоне сопутствующих заболеваний вирус может прорвать иммунную защиту и массивно распространиться по тканям организма. Так, например, происходит при заражении новым штаммом SARS-CoV-2. Распространение инфекции ведёт к каскаду патологических реакций, в ходе которых прогрессирует поражение альвеол, возникает тяжёлая дыхательная недостаточность и наступает смерть. Схематично это можно представить следующим образом:
- в ответ на воспалительный процесс образуются провоспалительные факторы, которые активируют альвеолярные нейтрофилы и макрофаги — клетки, пожирающие чужеродные и ненужные субстанции;
- нейтрофилы прикрепляются к внутренней поверхности лёгочных капилляров и вызывают цитокиновый шторм: они высвобождают цитотоксические факторы (в том числе агрессивные соединения кислорода), которые повреждают стенки мелких альвеолярных сосудов [11].
- из-за повреждения сосудов воспалительная жидкость (экссудат) проникает в само воздушное лёгочное пространство, что ведёт к гипоксии — кислородному голоданию;
- также из-за повреждения клеток нарушается выработка сурфактанта — вещества, препятствующего спаданию альвеол.
- на фоне спадения альвеол усиливается гипоксия, снижается жизненная ёмкость лёгких. В результате в лёгочной артерии образуются тромбы, развивается лёгочная гипертензия — повышение давления в малом круге кровообращения. Тяжёлая лёгочная гипертензия может привести к сердечной недостаточности и летальному исходу [2][3][5][6].
Вирус одинаково влияет на организм человека независимо от возраста. Опасность для пожилых и ослабленных людей заключается лишь в разбалансировке работы организма и ухудшении уже имеющихся хронических заболеваний. Подобное происходит и при других возбудителях респираторных инфекций, например при гриппе. Однако опасность нового коронавируса заключается в более частом развитии осложнений из-за полной неспособности иммунитета противостоять неизвестному для него патогену.
Классификация и стадии развития коронавирусной инфекции
Выделяют четыре степени тяжести коронавирусной инфекции:
- лёгкая — длится до 7 дней. Сопровождается нормальной или незначительно высокой температурой тела, слабостью, насморком, першением в горле, редким кашлем;
- среднетяжёлая — длится до 10-12 дней. Сопровождается умеренно повышенной температурой тела до 38°С, выраженной слабостью, головной болью, насморком, першением и болью в горле, сухим кашлем, иногда с умеренным отделением мокроты;
- тяжёлая — длится более 2 недель. Сопровождается высокой температурой тела, резкой слабостью, тошнотой, головокружением, сильным кашлем (сухим и с мокротой), болью в груди, одышкой;
- крайне тяжёлая — чаще всего развивается на фоне тяжёлого заболевания, отличается неблагоприятным прогнозом. Сопровождается прогрессирующей одышкой, тахикардией, снижением артериального давления, посинением губ и носа;
Заболевания, вызванные потенциально опасными видами коронавируса, разделяют по клинической форме на три группы:
- нетяжёлое ОРЗ, сопровождающееся поражением верхних дыхательных путей (носа и глотки);
- ОРЗ, сопровождающееся пневмонией без угрозы жизни;
- ОРЗ, сопровождающееся тяжёлой пневмонией с присоединением острого респираторного дистресс-синдрома [1][5][7][9].
Осложнения коронавирусной инфекции
Пневмония. Температура тела резко увеличивается, кашель усиливается, выделяется мокрота (при присоединении вторичной бактериальной крови она приобретает зеленовато-жёлтый оттенок, иногда можно заметить буроватые прожилки), возникают боли в груди во время кашля на стороне поражения и одышка, нарастает слабость и головная боль, возможно появление нейтрофильного лейкоцитоза в периферической крови (увеличение количества нейтрофилов).
Острый респираторный дистресс-синдром. Развивается в течение 2-6 дней от начала болезни. Характеризуется нарастанием сухого кашля, одышки, появлением учащённого поверхностного дыхания, участием вспомогательной мускулатуры во время дыхания, тахикардией, посинением губ и носа, прогрессирующим снижением уровня кислорода в крови ниже 90 %, нарушением кислотно-основного равновесия в организме. При выслушивании лёгких возможны хрипы, при рентгенографии — инфильтраты в лёгких, плевральный выпот. Прогноз часто неблагоприятный.
Мультисистемный воспалительный синдром. Развивается у детей и людей до 21 года. Проявляется длительной лихорадкой с температурой более 38°C, воспалительными изменениями большинства систем организма и повышением уровня воспалительных маркеров (С-реактивного белка, СОЭ, прокальцитонина, фибриногена и др.) [2][3][7][9].
“Длительный COVID” (лонг-ковид), или постковидный синдром, — симптомы, продолжающиеся несколько месяцев: повышенная утомляемость, головные боли, головокружение, потеря вкуса и запаха, депрессия, непроходящий кашель, боли в груди, мышцах и суставах. В Международной классификации болезней (МКБ-10) это осложнение кодируется как U09.9 «Состояние после COVID-19 неуточнённое.
Спустя шесть месяцев после перенесённой коронавирусной инфекции у пациентов сохранялись тревожность (22,82 % больных), проблемы с дыханием (18,7 %), усталость (12,82 %), боли в груди и горле (12,6 %), головная боль (8,67 %) и когнитивные нарушения (7,88 %). Симптомы чаще встречались у госпитализированных больных. Среди мужчин и пожилых пациентов более распространены проблемы с дыханием и когнитивные нарушения, среди женщин — головные боли, тревожность и депрессия [21].
Повреждения мозга при коронавирусе зачастую обусловлены декомпенсацией хронической патологии или остро возникающими нарушениями мозгового кровообращения (чаще у пожилых пациентов). Повреждает ли сам коронавирус головной мозг, пока неизвестно, исследования продолжаются.
Ещё одним осложнением коронавирусной инфекции может быть синдром Гийена — Барре. Это острое воспалительное заболевание, при котором иммунная система атакует собственные нервные клетки, вызывая мышечную слабость и иногда паралич. Пока связь этого заболевания с инфекцией не доказана: выявлены лишь единичные случаи [20].
Сахарный диабет.COVID-19 повышает риск развития диабета 2-го типа на 28 %. Это происходит из-за усиления работы иммунной системы после выздоровления, что может вызвать дисфункцию бета-клеток поджелудочной железы и резистентность к инсулину. Также риск диабета растёт из-за стресса, вызванного болезнью. Пациентам, переболевшим коронавирусом, рекомендуется следить за своим состоянием и обратиться за медицинской помощью при появлении симптомов диабета (учащённого мочеиспускания, повышенной жажды и усталости) [28].
Диагностика коронавирусной инфекции
Клинический анализ крови выявляет реакции иммунитета. При коронавирусной инфекции наблюдаются признаки стандартного вирусного заболевания: снижение уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов, увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и цилиндров).
Биохимический анализ крови оценивает функциональную активность органов. Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина, провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки, которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
Интерпретация результатов теста:
- отрицательны оба класса антител — вероятнее всего, человек пока не болел коронавирусной инфекцией, но может заболеть (нужны повторные тесты);
- положительны только IgM — в настоящий момент пациент переносит острую инфекцию;
- положительны оба класса антител — человек болеет уже длительное время;
- положительны только IgG — обследуемый переболел давно и имеет иммунитет.
Ставить утвердительный диагноз только на основании результатов ИФА не стоит.
ПЦР диагностика позволяет определить тип вируса с помощью выявления РНК. В случае с SARS-CoV-2 материал для диагностики (мазок) берётся из полости носа и ротоглотки, реже используется кровь, моча и фекалии. Результаты теста будут известны через 3-4 часа [11].
Оценивать результаты ПЦР следует совместно с ИФА:
- если ПЦР положительна, то с высокой вероятностью в настоящий момент человек переносит заболевание (нужен карантин);
- если ПЦР отрицательна и при этом выявлены антитела IgM и IgG (или только IgG), то можно говорить о перенесённом ранее заболевании и отсутствии эпидемиологической опасности (не нужен карантин).
Иногда контрольная ПЦР после получения отрицательного результата ПЦР в подтверждённом ранее случае коронавирусной инфекции показывает положительный результат. Это возможно в небольшом количестве случаев: когда в организме действительно присутствуют вирусные частицы, причём их концентрация будет намного меньше предыдущей (когда человек был в разгаре болезни), либо когда тест-система реагирует на нежизнеспособный вирус. Такие люди, вероятнее всего, не представляют явной опасности для окружающих, но для однозначных выводов пока недостаточно данных.
Культивирование вируса на культуре клеток мышей — выделение вируса в специализированных лабораториях.
Рентгенологическое исследование позволяет обнаружить инфильтраты в лёгочной ткани при пневмонии, например по типу “матового стекла”.
Компьютерная томография также может выявить пневмонические изменения, в т. ч. на начальных этапах [1][2][6][9].
Медицинское обследование на новый коронавирус SARS-CoV-2 обязательно должны пройти люди, которые прибыли из неблагополучных по заболеванию районов, контактировали с больными или имеют симптомы ОРЗ. Это можно сделать в аккредитованной поликлинике по месту жительства.
Дифференциальная диагностика
Никаких специфичных симптомов, отличающих коронавирусную инфекцию от других ОРЗ, не существует. Значение имеет лишь совокупность симптомов с эпидемиологической ситуации по коронавирусной инфекции в регионе, фактом контакта с больными людьми и посещением страны, неблагополучной по данному заболеванию.
Лечение коронавирусной инфекции
Доказанного специфического лечения коронавирусной инфекции пока нет, но оно разрабатывается: проводятся различные клинические испытания. На данный момент ВОЗ одобрено два препарата прямого противовирусного действия: “Ремдесивир” и “Молнупиравир” [29].
“Ремдесивир” применяют в определённых ситуациях у госпитализированных пациентов, которые нуждаются в дополнительном кислороде (но без искусственной вентиляции лёгких). Он противопоказан людям с нарушением работы печени.
“Молнупиравир” рекомендуется использовать при нетяжёлом течении COVID-19, чтобы снизить риск госпитализации и поскорее избавиться от симптомов болезни. Но этот препарат экспериментальный, его возможные побочные эффекты ещё исследуются. Есть риск, что препарат может повлиять на устойчивость инфекции к лечению и появление новых штаммов коронавируса. Также препарат может стать причиной мутации клеток организма, но этот факт пока не получилось подтвердить или опровергнуть. Поэтому “Молнупиравир” нужно принимать с осторожностью и только по назначению врача [29].
Лопинавир, ритонавир и другие ингибиторы ВИЧ, которые используются для антиретровирусной терапии при ВИЧ-инфекции, показали некоторое действие в борьбе с коронавирусом в пробирке, но при испытании на людях оказались неэффективны и опасны (обладают серьёзными побочными эффектами в тех дозах, которые необходимы для минимального влияния на вирусные частицы). В стандартных случаях они не используются — их применение возможно только в условиях испытаний и строго под контролем врача. Также проходят тестирования использования моноклональных антител.
Согласно данным осени 2022 года, противовирусный препарат “Паксловид” (нирматрелвир + ритонавир) помогает пожилым пациентам при COVID-19. У людей старше 65 лет и у пациентов из групп риска смертность снизилась на 79 %, госпитализаций стало меньше на 73 %. Среди пациентов 40-64 лет эти изменения были незначительными [30]. В России сам препарат не зарегистрирован, но доступны его копии.
На данный момент препараты для лечения ВИЧ-инфекции, а также хлорохин и гидроксихлорохин, ивермектин в мировой практике при лечении коронавируса, в т. ч. тяжёлых форм заболевания, признаны неэффективными и не рекомендуются [14].
Большинство случаев течения коронавирусной инфекции не нуждается в какой-либо медикаментозной терапии. Больным лёгкими и среднетяжёлыми формами болезни (в т. ч. и новой COVID-19) требуется лишь в покой (домашний режим без выхода на улицу минимум на 7 дней), отдых, рациональное питание (не переедать, не заставлять себя есть через силу) и обильное тёплое питьё (вода, морс, компоты). Воздух в помещении спальни, где находится больной, должен быть умеренно прохладным (18-20°С) и влажным (40-60 %). Это позволяет не пересушивать слизистую респираторного тракта, сохраняя её иммунологическую и очищающую функции. При наличии кашля применяются отхаркивающие и разжижающие мокроту средства, при першении в горле — полоскания и орошения растворами антисептиков.
При тяжёлых формах болезни (в основном COVID-19) и потенциально высоком риске осложнений (у пожилых людей с сопутствующими заболеваниями, иммунодефицитных больных и людей с сахарным диабетом, онкологией, сердечно-сосудистой и бронхолёгочной патологией) показана госпитализация в инфекционный стационар, оснащённый аппаратами искусственной вентиляции лёгких и средствами неотложной терапии. При развитии сопутствующей бактериальной пневмонии или других осложнений показано назначение антибиотиков (при коронавирусной инфекции без бактериальных осложнений применение антибиотиков бессмысленно — они никак не воздействуют на вирус). В безвыходной ситуации при угрозе неблагоприятного исхода в условиях реанимации возможно назначение средств, не имеющих достаточную доказательную базу, например некоторых препаратов для лечения малярии и перспективных противовирусных средств общевирусного спектра [2][3][4][9].
В виду повышенного риска тромбообразования при новой коронавирусной инфекции госпитализированным пациентам (у которых проводились исследования гемостаза) и больным коронавирусной инфекцией с хроническими заболеваниями сердечно-сосудистой системы показано назначение антитромботической терапии (или продолжение её приёма). У негоспитализированных лиц, у больных нетяжёлыми формами новой коронавирусной инфекции и у лиц без сопутствующей патологии (у которых не проводилось исследование гемостаза) назначение такой терапии не рекомендуется и может быть опасно. Предупреждение и лечение тромбооборазования и кровотечений имеет очень тонкую грань и в порыве помочь можно только навредить [15].
Применение ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов ангиотензина, статинов показано лишь тем людям, которые принимали их до болезни COVID-19, для лечения коронавирусной инфекции они не рекомендованы.
НПВС назначаются согласно общим основаниям их применения, приём кортикостероидов ограничивается лишь тяжёлыми случаями в реанимации или при сопутствующих показаниях [16]. В настоящее время проводятся исследования эффективности и целесообразности применения плазмы выздоравливающих. По последним данным ВОЗ, использовать плазму не рекомендуется, так как она не влияет на течение болезни и риск смерти.
Реабилитация после коронавируса
Иногда тяжесть последствий не всегда коррелирует с тяжестью течения острого периода болезни. Пациент может легко перенести сам вирус, имея при этом долгосрочные последствия, связанные с заболеваниями сердечно-сосудистой, эндокринной систем, неврологическими, желудочно-кишечными, аутоиммунными процессами. Также часто регистрируются психические изменения: нарушения памяти, концентрации, эпизоды депрессивных и психотических реакций.
Всемирная организация здравоохранения разработала рекомендации для самостоятельной реабилитации после коронавирусной инфекции. Из брошюры можно узнать, как уменьшить одышку, восстановить физическую форму, улучшить память, мышление и преодолеть стресс. Все упражнения подробно описаны, есть пошаговые инструкции в картинках [19]. К основным рекомендациям относятся практики, направленные на реабилитацию дыхательной, сердечно-сосудистой и нервной системы: лечебная физкультура, дыхательная гимнастика, диетотерапия, физиотерапия. Важно также не забывать про сон, режим работы и отдыха — это одни из самых существенных факторов в поддержании и восстановлении иммунной функции.
Предположительно, восстановить обоняние после коронавируса помогает вдыхание эфирных масел. В небольшом исследовании, проведённом в американской клинике Мэйо, участники вдыхали четыре эфирных масла, которые они выбрали сами из 24 вариантов. Каждый запах нужно было вдыхать 15 секунд и делать перерыв между запахами в течение 30 секунд. За три месяца обоняние восстановилось примерно у половины пациентов, тогда как в контрольной группе только у каждого четвёртого [32].
Прогноз. Профилактика
При круглогодичных формах заболевания, а также при лёгкой и среднетяжёлой форме COVID-19 прогноз благоприятный. При тяжёлой форме COVID-19 (особенно у пожилых людей, лиц с иммунодефицитом, хроническими сердечно-сосудистыми и бронхолёгочными заболеваниями) прогноз серьёзный — у этой категории людей вероятность летального исхода достигает 80 %.
Было выявлено, что физически активные люди реже умирают от COVID-19. Американские исследователи проанализировали данные примерно 200 000 пациентов. У всех коронавирус диагностировали с января 2020 года по май 2021 года, до начала повсеместной вакцинации. Исследование показало, что у активных людей были ниже риски госпитализации и смерти в течение 90 дней после заражения COVID-19. Связь между физической активностью и более низкими рисками госпитализации и смерти сохранялась также для людей с такими хроническими состояниями, как повышенное давление, сердечно-сосудистые заболевания и ожирение [31].
Вакцина (прививка) от коронавируса
В настоящее время применяются несколько различных типов потенциальных вакцин против COVID-19, в том числе:
- Инактивированные или ослабленные вирусные вакцины с использованием вируса, который был инактивирован или ослаблен и не вызывает болезни, но при этом генерирует иммунный ответ (вакцина от компании Sinopharm).
- Вакцины на основе белка с использованием безвредных фрагментов белка или содержащей белок скорлупы, имитирующих вирус COVID-19, для безопасного иммунного ответа. “ЭпиВакКорона” — пример такой вакцины.
- Вирусные векторные вакцины с использованием генетически модифицированного вируса, который не может вызывать болезни, но производит белки коронавируса, способные безопасно генерировать иммунный ответ. К таким вакцинам относится “Спутник V” (Гам-Ковид-Вак).
- РНК-вакцины и ДНК-вакцины — передовой подход, использующий генетически модифицированные РНК или ДНК для создания белка, который безопасно вызывает иммунный ответ (вакцины от компаний Pfizer и Moderna, пока не зарегистрированы в России).
После вакцинации эффект наступает примерно через три недели. Вакцина “ЭпиВакКорона” переносится незначительно легче, чем “Спутник V”, но принципиальных отличий нет. Преимущества вакцин от COVID-19: в целом хорошая переносимость, отсутствие тяжёлых побочных эффектов и хороший иммунный ответ у большинства привитых. Недостатком можно назвать лишь неопределённый период действия появившегося иммунитета после вакцинации.
Вакцина “Спутник лайт” является обычным “Спутником”, только с одной дозой вакцины, эффективность её значительно ниже. Она позволяет получить иммунитет немного быстрее, возможно будет применяться для ревакцинации.
Побочные эффекты вакцины от коронавируса
Все потенциально возможные и используемые вакцины против COVID-19 проходят тщательные исследования, чтобы гарантировать их максимальную безопасность перед широким применением. На сегодняшний день использование доступных вакцин показало достаточную их безопасность и возможность применения исходя из соотношения риск-польза для популяции. Как и у любой вакцины имеются определённые противопоказания, возможны аллергические реакции, однако они случаются редко [18].
Никаких серьёзных побочных эффектов от вакцины “Спутник V” и других зарегистрированных в России вакцин не выявлено. В них нет живого коронавируса — только его компоненты на разных носителях, поэтому никакого риска привитые для окружающих людей не предоставляют.
Увеличивает ли вакцина риск развития тромбозов
Нет никаких доказательств, что вакцины от коронавируса значимо увеличивают риск развития тромбоза, сейчас это относится к редким побочным явлениям, не превышающим таковые при любых медицинских манипуляциях. Специально следить за за уровнем D-димера (маркера тромбообразования) после вакцинации на требуется.
Независимо от штаммов (вариантов), все коронавирусные агенты, вызывающие COVID-19, имеют в своём составе одинаковые участки, которые и содержатся в вакцинах, поэтому вероятность, что вакцины будут неэффективны против нового, например британского штамма, минимальна.
Какая вакцина от коронавируса подходит пожилым людям
Пожилым людям подходит любая из зарегистрированных в РФ вакцин, начинать лучше всего со “Спутник V”.
Вакцина от коронавируса для детей
В Европе проводится вакцинация детей 5–11 лет против COVID-19 вакцинами Pfizer и BioNTech. В США детскую вакцину Pfizer начали применять в начале ноября, в Канаде — в середине ноября. В России проходят клинические испытания вакцины для подростков «Спутник М» — это обычная двухкомпонентная вакцина «Спутник V», но в меньшей дозировке.
Вакцинация беременных
Вакцины от коронавируса пока противопоказаны беременным, хотя многочисленные наблюдения не выявили каких-либо проблем с течением беременности и развитием ребёнка, но долгосрочных наблюдений ещё нет. Каких-то новых особенностей течения болезни у беременных пока также не выявлено.
Вакцинация от коронавируса при ВИЧ и онкологии
Людям с ВИЧ-инфекцией и раком можно и нужно прививаться от коронавируса, поскольку их иммунитет наиболее уязвим перед вирусом и болезнь протекает тяжелее. Никаких рисков, связанных с вакцинацией у этой группы людей, на данный момент не установлено.
Повторное заражение коронавирусом
Повторное заражение коронавирусной инфекцией возможно. Однако это единичные случаи, и пока неясно, с чем они связаны. Вероятно, повторно могут заболеть люди с иммунодефицитом, имеющие серьёзные хронические заболевания.
После болезни иммунитет сохраняется как минимум три месяца, в это время повторные заболевания крайне редки, данных о максимальной иммунной памяти пока нет. Уровень антител класса G, необходимый для защиты организма от повторного заболевания, отличается у разных людей, его точное значение, гарантирующее длительную защиту, пока не определено. Повторные заражения у пациентов с иммунодефицитом могут возникнуть через 4-6 месяцев после перенесённой инфекции. Результаты исследований показывают, что иммунитет после вакцинации ни в чём не уступает иммунитету, приобретённому после болезни.
Через какое время нужна повторная прививка от коронавируса
Иммунитет у всех людей разный, точных данных о том, когда нужно проходить повторную вакцинацию, нет. Есть смысл сделать анализ на антитела класса G через месяц и через 6 месяцев после окончания вакцинации, чтобы оценить динамику и дальше действовать осознанно.
Согласно данным Центров США по контролю и профилактике заболеваний (CDC), вакцинация защищает лучше, чем предыдущее заражение коронавирусом. В исследовании участвовали более 7000 человек, которые были госпитализированы с COVID-19. Оказалось, что у тех, кто недавно перенёс инфекцию и не был вакцинирован, вероятность заболеть коронавирусом в пять раз выше, чем у тех, кто вакцинировался в течение полугода [27].
Профилактика коронавируса
Неспецифическая профилактика во время пандемии предполагает следующие меры:
- регулярно мойте руки с мылом (не меньше 20 секунд) и обрабатывайте их спиртосодержащим средством. Это позволит механически удалить вирус;
- ежедневно дезинфицируйте антисептиками дверные ручки, выключатели, телефоны, клавиатуры, туалеты, смесители и раковины. Если вы сначала дотронетесь до заражённых предметов, а потом прикоснётесь к глазам, носу или рту, то можете заболеть;
- соблюдайте режим изоляции от окружающих до 14 дней в обязательном порядке после посещения стран с высокой вероятностью заражения (даже при отсутствии симптомов болезни). Так вы убережёте близких и других людей от заражения и распространения инфекции;
- держитесь на расстоянии минимум 1 метра от людей, особенно если у них кашель, насморк и повышенная температура. Соблюдайте дистанцию в общественных местах (вирус не передаётся на больших расстояниях).
- старайтесь не прикасаться руками к глазам, носу и рту, иначе вирус может попасть с грязных рук на слизистые и вызвать заражение;
- при кашле и чихании не забывайте прикрывать рот и нос салфеткой или сгибом локтя. После этого обязательно выбрасывайте салфетку в контейнер для мусора с крышкой, обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом. Это снизит вероятность заражения других людей;
- тщательно мойте овощи и фрукты без упаковки под проточной водой;
- как можно быстрее обращайтесь за медицинской помощью при повышении температуры, появлении кашля и затруднении дыхания, посинении губ или носа. Это поможет вовремя распознать болезнь и принять срочные меры при возникновении осложнений;
- носите маску, независимо от того больны вы или здоровы. Маска предназначена для того, чтобы снизить риск заражения окружающих от больного и не заразиться здоровым людям в тех ситуациях, когда невозможно избежать близкого контакта (в метро, в магазине, в аптеке и др.). Важно помнить, что коронавирусная инфекция может протекать без симптомов, и определить, болен человек или здоров без лабораторной диагностики невозможно;
- чаще проветривайте помещение.
Центры США по контролю и профилактике заболеваний (CDC) обновили рекомендации по маскам. В них сообщается, что хуже всего от COVID-19 защищают тканевые маски, особенно состоящие из одного слоя тонкого материала. Лучше справляются одноразовые трёхслойные хирургические маски, а наибольший уровень защиты обеспечивают респираторы N95 и KN95 [26].
Кому нужно обязательно оставаться дома: людям с симптомами коронавирусной инфекции, пожилым, лицам с заболеваниями лёгких, сердца и другими ослабляющими организм патологиями. В период эпидемии всем остальным предпочтительнее не посещать общественные места и магазины за исключением случаев крайней необходимости — это позволит избежать заражения и дальнейшего распространения вируса [1][3][7][10][11].
В подготовке и обновлении материала также участвовала Вера Васина, литературный редактор портала “ПроБолезни”.
Китайский коронавирус: о вакцине, заразности, диагностике и профилактике
3 февраля 20209475 млн
Тема горячая, вокруг нее много спекуляций. Давайте попробуем взглянуть на нее спокойно и понять, что можно сделать, чтобы обезопасить себя.
Что мы знаем о вирусе?
Это РНК-содержащий вирус из группы коронавирусов, животного происхождения, который вероятнее всего попал к человеку от летучих мышей. Были гипотезы про змей, но пока остановились на мышах.
Греческие ученые установили, что геном вируса SARS-CoV2 на 96,3% сходен с вирусом летучих мышей RaTG13. За счет каких мутаций он приобрел способность заражать человека, пока не ясно, но вероятность, что SARS-CoV2 пришел именно от летучих мышей, весьма высока.
В случае благоприятного исхода заболевание заканчивается полным выздоровлением в среднем в течение 14 дней и не оставляет хронических последствий. В тяжелых случаях заболевание может длиться до 8 недель.
Как происходит заражение?
Практически не зафиксировано передачи вируса от животных человеку — только вначале эпидемии. На данный момент все заболевшие заразились от человека и не имели контакта с животными.
Согласно актуальным данным ВОЗ заболевание передается от человека к человеку через мелкие капли, выделяемые из носа или рта больного при кашле или чихании.
Эти капли попадают на окружающие человека предметы и поверхности. Другие люди могут заразиться в результате прикосновения сначала к таким предметам или поверхностям, а затем – к глазам, носу или рту. Кроме того, заражение может произойти при вдыхании мелких капель, которые выделяются при кашле или чихании больного человека. По этой причине важно держаться от больного человека на расстоянии более 1 метра.
Согласно актуальным научным данным более весомым фактором передачи, чем воздух, являются именно мелкие капли, выделяемые из дыхательных путей.
От заражения до первых симптомов (инкубационный период) проходит от 1 до 14 дней, но в среднем — 7. Это очень важно, потому что человек, который еще не знает про свою болезнь, может заражать других.
Этот вирус использует S-белок на своей “короне” для прикрепления к рецептору ангиотензинпревращающего фермента 2 (ACE2), как и вирус SARS-CoV (атипичной пневмонии), которая случилась в 2002-2003 годах. Отличие 2019-nCoV от SARS-CoV, что он более устойчив и более легко прикрепляется к рецептору, то есть более заразен, но менее фатален, чем «атипичная пневмония» в плане смертности.
Заразность
В эпидемиологии есть такое понятие как базовое репродуктивное число (R0) — количество человек, которых может заразить вокруг себя больной человек.
-
R0 уханьского коронавируса — 3,3-5,5;
- R0 гриппа — 1-2;
- R0 гриппа-испанки — 2,8;
- R0 кори — 12-18.
То есть он 2-3 раза менее заразен чем корь и в 2-3 раза заразнее гриппа.
Устойчивость во внешней среде
- Во внешней среде коронавирусы инактивируются с поверхностей при +33 °С за 16 часов, при +56 °С за 10 минут;
- Исследование итальянских учёных показывает, что 70 % этанол, гипохлорит натрия 0,01% и хлоргексидин 1% очень быстро (менее 2 минут) повреждают капсид вируса и он не может размножаться.
- В другом исследовании тестировались популярные обеззараживатели рук на основе 45% изопропанола, 30% н-пропанола и 0,2% мезетрония этилсульфата; на основе на 80 % этанола; гель на основе 85 % этанола; антивирусный гель на основе 95% этанола. Все средства обработки рук в течение 30 секунд уничтожали вирус ниже порога обнаружения.
- Коронавирусы сохраняются в составе аэрозоля 8—10 часов, в воде — до 9 суток. Против аэрозолей коронавируса и для удаления его с поверхностей предметов эффективно УФ-облучение «кварцевыми лампами». Но время уничтожения вируса УФ лампой зависит от её мощности и обычно составляет от 2 до 15 минут.
- По мнению ВОЗ способный инфицировать других аэрозоль распространяется только в радиусе 1 метра вокруг заражённого человека и коронавирусы не способны переноситься в аэрозоле на большее расстояние.
- Коронавирусы сохраняют инфекционную активность в течение нескольких лет в лиофилизированном состоянии (при +4 °С), в замороженном состоянии (при −70 °С).
Про бананы и посылки
Если носитель вируса во время кашля выделит вирус в качестве аэрозоля на предмет и он будет после этого герметично упакован в посылку, то время жизни вируса может быть в самых благоприятных условиях до 48 часов.
Однако время доставки посылок по международной почте намного больше, поэтому ВОЗ и Роспотребнадзор считают, что посылки из КНР полностью безопасны вне зависимости от того, имелся с ними контакт инфицированных коронавирусом лиц или нет.
Как диагностировать?
Симптомы заболевания неспецифические и мало отличаются от обычного ОРВИ. Поэтому по симптомам отличить одно от другого практически невозможно.
Но все же, что характерно? Коронавирус, как правило, сразу поражает нижние дыхательные пути, провоцируя развитие вирусной пневмонии с характерными симптомами — кашель, слабость, высокая температура, одышка. Этим он отличается от тех ОРВИ, которые поражают верхние дыхательные пути и проявляются в большей степени через насморк и боль в горле, постепенно “опускаясь ниже”.
Чаще всего заболевание начинается со слабости и недомогания, повышения температуры и сухого кашля. У некоторых людей могут отмечаться боли и ломота в мышцах и суставах, заложенность носа, насморк, фарингит или диарея.
Как правило, симптомы развиваются постепенно и проявляются довольно слабо. У некоторых инфицированных людей вообще не возникает каких-либо симптомов или плохого самочувствия.
Позже может усилится кашель, появится боль в грудной клетке при дыхании, одышка. Такие симптомы могут быть признаками развития пневмонии и должны насторожить — лучше вызывайте врача.
Для постановки диагноза используются тест-системы и ПЦР диагностика. Основным видом биоматериала для лабораторного исследования является мазок из носоглотки и/или ротоглотки.
Ситуация в мире
Всегда актуальные данные по ссылке, останавливаться на цифрах не буду.
Пик вспышки в Китае пройден. Там с каждым днем регистрируется все меньше новых случаев. Наибольшее внимание сейчас приковано в Италии, Корее и Ирану.
Количество выздоравливающих также наконец начало расти — на скриншоте видно, что график растет движется на встречу заболевающим.
Дальнейшее распространение инфекции сейчас будет зависеть от слаженной работы ВОЗ и правительства тех стран, где зарегистрировано больше всего случаев.
Китайский CDC опубликовал масштабное исследование всех случаев заболевания до 11 февраля.
По данным работы:
-
Общая смертность держится на уровне 2,3%.
- Самая высокая — в группе людей старше 80 лет: 14,8%.
- В группе от 70 до 80 лет — 8%.
- Ни одного ребенка в возрасте 0–9 лет не умерло.
- В группе 10–40 лет смертность равна 0,2%.
- Мужчин умерло больше, чем женщин: 2,8% и 1,7% соответственно.
Но важно понимать, что диагностируют в основном средние и тяжелые формы. Люди с легкими формами часто не обращаются за помощью, поэтому реальная смертность может быть ниже.
Сопутствующие заболевания повышают вероятность неблагоприятного исхода: среди людей с сердечно-сосудистыми заболеваниями умерли 10,5%. Также высокая смертность (6–7%) наблюдается среди людей с гипертонией, диабетом и хроническими заболеваниями дыхательной системы.
Это связано с тем, что для проникновения в клетку вирус цепляется за рецептор ангиотензинпревращающего фермента 2 (ACE2), которого много в легких, сердце и сосудах и с возрастом становится еще больше. Именно поэтому под удар попадают пожилые и люди с хроническими сердечно-сосудистыми заболеваниями.
Так что в первую очередь берегите своих родителей и бабушек с дедушками от толпы и мест скопления людей.
Лечение
В Китае одобрили к использованию при лечении COVID-19 препарат фавипиравир, изначально разработанный как лекарство против гриппа, блокирующее вирусную РНК-зависимую РНК-полимеразу.
Уханьский Институт вирусологии подал патентную заявку на препарат ремдезивир, разработанный еще в 2016 году американской компанией Gilead Sciences как лекарство от вируса Эбола. В своей работе, опубликованной в Cell Research, китайские ученые утверждают, что комбинация ремдезивира и хлорохина — лекарства от малярии — эффективно ингибирует размножение NCP in vitro в культуре клеток.
Однако пока специфических препаратов от коронавирусов нет, и лечение заключается в поддерживающей терапии, назначенной по состоянию пациента. ВОЗ рекомендует применение рибавирина (противовирусного препарата против гепатита С и гемморагических лихорадок) и интерферона β-1b. Они могут неспецифически подавлять размножение вируса и улучшать течение заболевания.
Пациентам с пневмонией следует вводить антимикробные препараты. При сепсисе — гидрокортизон. Важны кислород и аппараты ИВЛ для тяжелых случаев.
Популярные противовирусные препараты, такие как Арбидол, Кагоцел и другие — не эффективные против коронавируса, как и чеснок и похожие методы лечения.
Как себя защитить?
1. Регулярно мойте руки
Регулярно обрабатывайте руки спиртосодержащим средством или мойте их с мылом. Если на поверхности рук присутствует вирус, то обработка рук спиртосодержащим средством или мытье их с мылом убьет его.
2. Соблюдайте дистанцию в общественных местах
Держитесь от людей на расстоянии как минимум 1 метра, особенно если у них кашель, насморк и повышенная температура. Кашляя или чихая, человек, болеющий респираторной инфекцией, распространяет вокруг себя мельчайшие капли, содержащие вирус. Если вы находитесь слишком близко к такому человеку, то можете заразиться вирусом при вдыхании воздуха.
3. Не трогайте руками глаза, нос и рот
Руки касаются многих поверхностей, на которых может присутствовать вирус. Прикасаясь содержащими инфекцию руками к глазам, носу или рту, можно перенести вирус с кожи рук в организм.
4. Соблюдайте правила респираторной гигиены
При кашле и чихании прикрывайте рот и нос салфеткой или сгибом локтя; сразу выкидывайте салфетку в контейнер для мусора с крышкой и обрабатывайте руки спиртосодержащим антисептиком или мойте их водой с мылом.
Прикрывание рта и носа при кашле и чихании позволяет предотвратить распространение вирусов и других болезнетворных микроорганизмов. Если при кашле или чихании прикрывать нос и рот рукой, микробы могут попасть на ваши руки, а затем на предметы или людей, к которым вы прикасаетесь.
5. При повышении температуры, появлении кашля и затруднении дыхания как можно быстрее обращайтесь за медицинской помощью
Если вы посещали районы Китая, где регистрируется 2019-nCoV, или тесно общались с кем-то, у кого после поездки из Китая наблюдаются симптомы респираторного заболевания, сообщите об этом медицинскому работнику.
Повышение температуры, кашель и затруднение дыхания требуют незамедлительного обращения за медицинской помощью, поскольку могут быть вызваны респираторной инфекцией или другим серьезным заболеванием. Симптомы поражения органов дыхания в сочетании с повышением температуры могут иметь самые различные причины, среди которых в зависимости от совершенных пациентом поездок и его контактов может быть 2019-nCoV.
6. При возможности избегайте большого скопления людей
Особенно берегите близких старшего возраста. Отправьте бабушек и дедушек на дачи, оберегайте от походов в поликлиники, аптеки и магазины.
7. Следите за влажностью помещения
В норме 40-80% — влажная слизистая = защищенная слизистая.
8. Пейте больше жидкости
Обезвоживание также приводит к сухости слизистых оболочек.
9. Не выезжайте в страны с высоким риском эпидемии
10. При тяжелом состоянии и появлении одышки — срочно вызывайте врача.
11. Запаситесь лекарствами, которые принимаете постоянно — от давления, диабета, астмы, жаропонижающими и так далее, чтобы минимизировать походы в аптеку и обезопасить себя на случай карантина.
О вакцине
Многие СМИ пишут о вакцине, которую оперативно создали британские ученые на базе вакцины от гриппа. Бы здорово, но, к сожалению, так не бывает.
По официальным данным вакцину разработал Университет Тунцзи и компания Stermirna Therapeutics. В Китае уже начали тестирование на животных — сначала на грызунах, потом на обезьянах, и если все пойдет хорошо, то по мнению генерального директора ВОЗ, окончательно она может попасть на рынок не раньше, чем через 18 месяцев.
У меня признаки ОРВИ — когда делать тест на коронавирус?
Вероятно, было бы здорово обследовать на коронавирус всех с признаками ОРВИ — это позволило бы собрать более точные данные по количеству больных.
Но для тактики лечения человека с признаками респираторного заболевания поголовная диагностика смысла не имеет.
Против 2019-nCoV нет вакцины и специфического лечения. А это значит, что рекомендации будут одинаковые, независимо от того, обследовали вас или нет.
Если вы болеете легко, то можете болеть дома (без противовирусных и феронов). Для профилактики распространения — наденьте маску, соблюдайте респираторную гигиену.
Если почувствовали ухудшение самочувствия, особенно — затруднение дыхания, обратитесь к врачу. Его первостепенная задача — определить, нуждаетесь ли вы в госпитализации.
При выявлении пневмонии (нетяжелой) будет эмпирически назначен антибиотик. Исключение — подтвержденный экспресс-тестом грипп. Для 2019-nCoV таких тестов в вашем медицинском учреждении может не быть.
В случае развития тяжелой пневмонии, приводящей к острому респираторному дистресс-синдрому и дыхательной недостаточности, независимо от причины, мероприятия проводятся одинаковые. В первую очередь — это кислородная поддержка — подача кислорода через маску, трубку или искусственная вентиляция легких + антибиотик и инфузионная терапия.
Отличие коронавирусной инфекции только в том, что такие состояния развиваются чаще, чем при “обычной ОРВИ”.
Таким образом, выявление и изоляция больных 2019-nCoV-инфекцией важны и нужны, как одно из мероприятий сдерживания распространения болезни, но на тактику лечения конкретного больного это фактически никак не влияет.
Показания к обследованию на 2019-nCoV (CDC).
- Лихорадка или признаки поражения нижних дыхательных путей (в том числе кашель, одышка) + контакт с больным с лабораторно подтвержденной 2019-nCoV-инфекцией в течение 14 дней до появления симптомов.
- Лихорадка и признаки поражения нижних дыхательных путей — в том числе кашля, одышки + история путешествия в Хубей, Китай в течение 14 дней до появления симптомов.
- Лихорадка и признаки поражения нижних дыхательных путей (в том числе кашля и одышки), требующие госпитализации + история путешествия в Китай в течение 14 дней до появления симптомов.
Почему важен карантин?
Карантинные меры в первую очередь важны для того, чтобы все не заболели одновременно — иначе лечебные учреждения не смогут оказать помощь всем.
Каков прогноз?
Есть данные, что вирус неустойчив в ультрафиолете — это дает надежду на то, что с появлением тепла эпидемия пойдет на спад. Но при этом скорее всего это заболевание станет ежегодной эпидемией как и грипп. При этом появится и вакцина и лекарства и он станет уже не таким опасным.
А пока, соблюдайте меры предосторожности, берегите себя и близких.
Выводы
- Да, появился новый вирус, который человек получил от животных. Протекает сложнее, чем ОРВИ, часто осложняется пневмонией, может заканчиваться летально, в основном для пожилых пациентов.
- Лечат симптоматически, как любую другую ОРВИ, борясь с осложнениями.
- Смысла в поголовной диагностике нет — тактика ведения от этого не зависит.
- Для профилактики избегайте мест с большим скоплением народа, постарайтесь не путешествовать в страны с высоким риском эпидемии, соблюдайте личную гигиену.
- При первых признаках ОРВИ оставайтесь дома, чтобы не заражать других. Если вы живете с кем-то — носите дома маску, проветривайте помещение.
- При тяжелом состоянии и появлении одышки — срочно вызывайте врача.















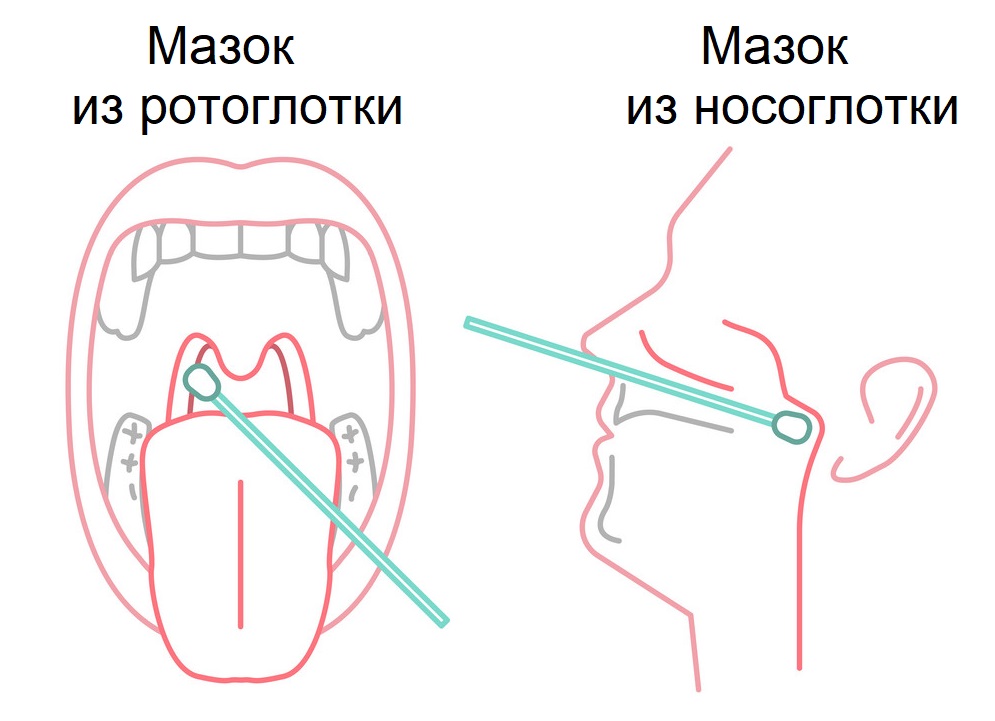


![Распространённость коронавируса (от 02.12.2020) [23] Распространённость коронавируса (от 02.12.2020) [23]](https://probolezny.ru/media/bolezny/koronavirusnaya-infekciya/rasprostranyonnost-koronavirusa-ot-02-12-2020-23_s.jpeg)




![Изменения в лёгких при коронавирусной инфекции COVID-19 (снимок КТ) [22] Изменения в лёгких при коронавирусной инфекции COVID-19 (снимок КТ) [22]](https://probolezny.ru/media/bolezny/koronavirusnaya-infekciya/izmeneniya-v-lyogkih-pri-koronavirusnoy-infekcii-covid-19-snimok-kt-22_s.jpeg)



