Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 11 января 2022 года; проверки требуют 10 правок.
Кровяно́е давле́ние — давление, которое кровь оказывает на стенки кровеносных сосудов, иначе говоря, превышение давления жидкости в кровеносной системе над атмосферным. Один из показателей жизненно важных функций и биомаркеров.
Наиболее часто под кровяным давлением подразумевают артериа́льное давление. Кроме него, выделяют следующие виды кровяного давления: внутрисердечное, капиллярное, венозное. При каждом ударе сердца кровяное давление колеблется между наименьшим, диастолическим (от др.-греч. διαστολή «разрежение») и наибольшим, систолическим (от др.-греч. συστολή «сжатие»)[1].
Артериальное давление[править | править код]
Физиология измеряемых параметров кровеносного давления[править | править код]
Артериальное давление — один из важнейших параметров, характеризующих работу кровеносной системы. Давление крови определяется объёмом крови, перекачиваемым в единицу времени сердцем, и сопротивлением сосудистого русла. Поскольку кровь движется под влиянием градиента давления в сосудах, создаваемого сердцем, то наибольшее давление крови будет на выходе крови из сердца (в левом желудочке); несколько меньшее давление будет в артериях, ещё более низкое — в капиллярах, а самое низкое — в венах и на входе сердца (в правом предсердии). Давление на выходе из сердца, в аорте и в крупных артериях отличается незначительно (на 5—10 мм рт. ст.), поскольку из-за большого диаметра этих сосудов их гидродинамическое сопротивление невелико. Точно так же незначительно отличается давление в крупных венах и в правом предсердии. Наибольшее падение давления крови происходит в мелких сосудах: артериолах, капиллярах и венулах.
Верхнее число — систолическое артериальное давление, показывает давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии, оно зависит от силы сокращения сердца, сопротивления, которое оказывают стенки кровеносных сосудов, и числа сокращений в единицу времени.
Нижнее число — диастолическое артериальное давление, показывает давление в артериях в момент расслабления сердечной мышцы. Это минимальное давление в артериях, оно отражает сопротивление периферических сосудов. По мере продвижения крови по сосудистому руслу амплитуда колебаний давления крови спадает, венозное и капиллярное давление мало зависят от фазы сердечного цикла.
Типичное значение артериального кровяного давления здорового человека (систолическое/диастолическое) — 120 и 80 мм рт. ст., давление в крупных венах на несколько мм рт. ст. ниже нуля (ниже атмосферного). Разница между систолическим артериальным давлением и диастолическим называется пульсовое давление и в норме составляет 30—50 мм рт. ст.[2][3][4].
Процедура измерения[править | править код]
- См. также: Правила измерения артериального давления
- См. также: Метод Короткова
Измерение артериального давления: 1 — манжета сфигмоманометра, 2 — фонендоскоп
Наиболее легко в измерении артериальное давление. Его можно измерить с помощью прибора сфигмоманометра (тонометра). Именно оно и подразумевается обычно под кровяным давлением. Стандартным методом измерения артериального давления является метод Короткова, осуществляемый при помощи неавтоматического сфигмоманометра и стетоскопа.
Современные цифровые полуавтоматические тонометры позволяют ограничиться только набором давления (нагнетанием воздуха в манжету посредством груши), дальнейший сброс давления, регистрацию систолического и диастолического давления, иногда — пульса и аритмии, прибор проводит сам.
Автоматические тонометры сами закачивают воздух в манжету, иногда они могут выдавать данные в цифровом виде, для передачи на компьютер или др. приборы.
Последним изобретением учёных является имплантат, по форме напоминающий бабочку, который призван в режиме реального времени измерять кровяное давление. Размер прибора примерно 1,5 см. По оценкам авторов исследования, устройство позволит уменьшить частоту госпитализации пациентов на 40 %. Имплантат постоянно замеряет кровяное давление и передаёт сигнал на специальный приёмник. Данные, которые зафиксированы приёмником, автоматически отправляются на веб-сайт, доступный лечащему врачу пациента[5].
Для имплантирования устройства пациенту делают небольшой разрез в области паха и вводят в артерию катетер с прибором. Проходя через сосудистую систему, устройство достигает лёгочной артерии и закрепляется при помощи двух металлических петель. Операция выполняется при помощи местной анестезии в течение 20 минут[5].
Влияние различных факторов[править | править код]
Артериальное давление зависит от многих факторов: времени суток, психологического состояния человека (при стрессе давление повышается), приёма различных стимулирующих веществ (кофе, чай, амфетамины) или медикаментов, которые повышают или понижают давление.
Вариация показателей в норме и при патологии[править | править код]
Стойкое повышение артериального давления выше 140/90 мм рт. ст. (артериальная гипертензия) или стойкое понижение артериального давления ниже 90/60 (артериальная гипотензия) могут быть симптомами различных заболеваний (в простейшем случае гипертензии и гипотензии соответственно).
Физиологическая зависимость артериального давления от возраста в виде формулы определялась для «практически здоровых в условиях СССР» людей в возрасте от 17 до 79 лет так:
- систолическое давление = 109 + (0,5 × возраст) + (0,1 × вес);
- диастолическое давление = 63 + (0,1 × возраст) + (0,15 × вес).
Эти данные в прошлом характеризовались как «идеальное давление» с учётом «нормального» груза возрастных заболеваний[6]. Но по современным представлениям во всех возрастных группах старше 17 лет идеальным давлением является ниже 120/80 (оптимальное), а артериальная гипертензия и предгипертензия не являются вариантом идеала в любом возрасте.
Для подростков 14—16 лет с нормальным физическим развитием верхней границей нормы следует считать уровень систолического давления 129 мм рт. ст., диастолического — 69 мм рт. ст.[6]
У людей старше 50 лет систолическое артериальное давление, превышающее 140 мм рт ст, является важным фактором риска сердечно-сосудистых заболеваний.
Люди с систолическим АД 120—139 мм рт. ст. или диастолическим АД 80—89 мм рт. ст. должны рассматриваться как люди с «прегипертонией».
Начиная с АД 115/75 мм рт. ст. с возрастанием АД на каждые 20/10 мм рт. ст. риск сердечно-сосудистых заболеваний увеличивается.
Для предупреждения сердечно-сосудистых заболеваний у них необходимо изменение образа жизни, улучшающее состояние здоровья. Раньше считалось, что наиболее опасно в плане развития сердечно-сосудистых катастроф повышение диастолического давления, но оказалось, что эта опасность связана с поражением почек, а изолированная систолическая гипертензия часто считалась вариантом нормы, «идеального давления». Сейчас от этих взглядов отказались.
Быстрые, суточные и долговременные изменения[править | править код]
Кровяное давление не является постоянной величиной. Согласно современной позиции рабочих групп различных международных сообществ по гипертензии, выделяют краткосрочную (от удара к удару, от минуты к минуте, от часа к часу), среднесрочную (между измерениями в разные дни) и долгосрочную вариабельность (между посещениями клиники, проводимыми в течение недель, месяцев или лет)[7]. К долгосрочной вариабельности относится также и сезонная вариабельность. Любая вариабельность связана с адаптивными механизмами поддержания гомеостаза. Однако устойчивое повышение вариабельности давления может также отражать и изменения в регуляции, имеющие прогностическое значение, а именно, она может прогнозировать риск сердечно-сосудистых осложнений помимо среднего уровня АД[8].
Одна из гипотез происхождения вариабельности АД связана с волнами Майера, которые были обнаружены в 1876 г. немецким физиологом Зигмундом Майером[de][9]. У человека частота волн Майера составляет около 0,1 Гц, то есть приблизительно шесть раз в минуту. У собаки и кошки частота волн Майера также приблизительно равна 0,1 Гц, у кролика — 0,3 Гц, у крысы — 0,4 Гц. Установлено, что эта частота является постоянной для человека или для животного определённого вида. Она не зависит от возраста, пола или положения тела. Экспериментальные исследования показывают, что амплитуда волн Майера возрастает при активации симпатической нервной системы. Причина возникновения волн Майера на данный момент не установлена[10].
Также известна суточная ритмика артериального давления. Наиболее низкое давление у людей при нормальном образе жизни (бодрствование днём и сон в ночное время) наблюдается в интервале 2:00—4:00, относительно высокое — в первые 2—4 часа после пробуждения и самое высокое — чаще в вечерние часы[11].
Гипертензия белых халатов[править | править код]
Точность измерения кровяного давления может быть снижена под воздействием психологического феномена, называемого «гипертензией белых халатов» или «синдромом белого халата». Подъём давления в момент измерения происходит вследствие стресса, иногда возникающего при обращении к врачу или при появлении медсестры. В результате при суточном автоматическом мониторинге давление таких людей оказывается существенно ниже, чем в присутствии медицинского персонала[12][13].
Венозное давление[править | править код]
|
|
Этот раздел статьи ещё не написан. Здесь может располагаться отдельный раздел. Помогите Википедии, написав его. (10 февраля 2021) |
См. также[править | править код]
- Вазоконстрикция
- Измерение давления
- Артериальная гипотензия
- Гипертония
- Тоны Короткова
Примечания[править | править код]
- ↑ «Normal Blood Pressure Range Adults». «Health and Life». Архивировано 4 февраля 2012 года.
- ↑ Пульсовое давление крови: роль в гемодинамике и прикладные возможности в функциональной диагностике. Дата обращения: 21 марта 2021. Архивировано 3 апреля 2022 года.
- ↑ Heart Health and Pulse Pressure. Дата обращения: 21 марта 2021. Архивировано 3 марта 2016 года.
- ↑ Pulse Pressure Important Risk Factor for the Development of New-Onset AF
- ↑ 1 2 Разработан имплантат для постоянного контроля кровяного давления — МедНовости — MedPortal.ru. Дата обращения: 30 апреля 2020. Архивировано 14 июня 2018 года.
- ↑ 1 2 Нормативы артериального давления и пограничная артериальная гипертензия. Дата обращения: 27 сентября 2011. Архивировано из оригинала 13 марта 2012 года.
- ↑ Stergiou GS, Parati G, Vlachopoulos C, et all. Methodology and technology for peripheral and central blood pressure and blood pressure variability measurement: current status and future directions – Position statement of the European Society of Hypertension Working Group on blood pressure monitoring and cardiovascular variability // J Hypertens.. — 2016. — Сентябрь (вып. 34, № 9). — С. 1665—1677. — PMID 27214089.
- ↑ Вариабельность артериального давления (2019). Дата обращения: 22 января 2019.
- ↑ С.А. Котельников, А.Д. Ноздрачев, М.М. Одинак, Е.Б. Шустов, И.Ю. Коваленко, В.Ю. Давыденко. Вариабельность ритма сердца: представления о механизмах (2002). Дата обращения: 23 марта 2013. Архивировано 4 марта 2016 года.
- ↑ Claude Julien. The enigma of Mayer waves: Facts and models (2005). Дата обращения: 23 марта 2013. Архивировано 27 марта 2013 года.
- ↑ Цфасман А. З., Алпаев Д. В. Циркардная ритмика артериального давления при изменённом суточном ритме жизни — Издание 2-е — М., Издательство «Репроцентр М», 2011. — 144 с. — С. 26, 28—30. — ISBN 978-5-94939-059-7. Дата обращения: 29 сентября 2018. Архивировано 29 сентября 2018 года.
- ↑ Hypertension: Overview – eMedicine. Архивировано 27 марта 2013 года.
- ↑ Swan, Norman. Health Minutes – Hypertension. Проверено 27 августа 2010. Архивная копия от 26 июля 2017 на Wayback Machine
Литература[править | править код]
- Артериальное давление / В. Б. Кошелев // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.
- Дьяконова И. Н., Россельс А. Н. Венозное давление // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1977. — Т. 4 : Валин — Гамбия. — 576 с. : ил.
Ссылки[править | править код]
- Методы измерения АД и возрастные нормы у детей
- Седьмой доклад Объединённого национального комитета по предупреждению, распознаванию, оценке и лечению повышенного артериального давления (США)
Кровяное давление в артериальном русле
Уровень
кровяного давления измеряется в мм
ртутного столба и определяется
совокупностью разных факторов:
1.
Нагнетающей силой сердца.
2.
Периферическим сопротивлением.
3.
Объемом циркулирующей крови.
Нагнетающая
сила сердца.
Основным фактором поддержания уровня
АД является работа сердца. Кровяное
давление в артериях постоянно колеблется.
Его подъем при систоле определяет
максимальное
(систолическое)
давление.
У человека среднего возраста в плечевой
артерии (и в аорте) оно равняется 110–120
мм Hg. Спад давления при диастоле
соответствует минимальному
(диастолическому)
давлению, которое равняется в среднем
80 мм Hg. Зависит оно от периферического
сопротивления и ЧСС. Амплитуда колебаний,
т.е. разность между систолическим и
диастолическим давлением составляет
пульсовое
давление,
составляет 40–50 мм Hg. Оно пропорционально
объему выбрасываемой крови. Эти величины
являются важнейшими показателями
функционального состояния всей
сердечно-сосудистой системы.
Усредненное
по времени сердечного цикла АД,
представляющее собой движущую силу
кровотока, называют средним
давлением. Для периферических сосудов
оно равно сумме диастолического давления
+ 1/3 пульсового давления. Для центральных
артерий равно сумме диастолического +
1/2 пульсового давления. Среднее давление
снижается по ходу сосудистого русла.
По
мере удаления от аорты систолическое
давление постепенно нарастает. В
бедренной артерии оно повышается на 20
мм Hg, в тыльной артерии стопы на 40 мм Hg
больше, чем в восходящей аорте.
Диастолическое давление, наоборот,
снижается. Соответственно, увеличивается
пульсовое давление, что обусловлено
периферическим сопротивлением сосудов.
В
концевых разветвлениях артерий и в
артериолах давление резко снижается
(до 30–35 мм Hg в конце артериол). Значительно
снижаются и исчезают пульсовые колебания,
что обусловлено высоким гидродинамическим
сопротивлением этих сосудов. В полых
венах давление колеблется около нуля.
мм.
рт. ст.
Нормальный
уровень систолического давления в
плечевой артерии для взрослого человека
обычно находится в пределах 110-139 мм. рт.
ст. Границы нормы для диастолического
давления в плечевой артерии составляет
60-89 Кардиологи выделяют понятия:
оптимальный
уровень
АД крови, когда систолическое давление
несколько меньше 120 мм. рт. ст. и
диастолическое – менее 80 мм. рт. ст.
нормальный
уровень –
систолическое менее 130 мм.
рт. ст. и диастолическое менее 85 мм. рт.
ст.
высокий
нормальный уровень
– систолическое 130-139 мм. рт. ст. и
диастолическое 85-89 мм. рт. ст.
Несмотря
на то, что с возрастом , особенно у людей
старше 50 лет, АД крови обычно постепенно
повышается, в настоящее время не принято
говорить о возрастной норме повышения
давления крови. При увеличении
систолического давления выше 140 мм. рт.
ст., а диастолического выше 90 мм. рт. ст.
рекомендуется принимать меры поего
снижению.
Повышение
АД относительно определенных для
конкретного организма величин называется
гипертензией
(140–160 мм Hg), снижение — гипотензией
(90–100
мм Hg). Под влиянием различных факторов
АД может значительно изменяться. Так,
при эмоциях наблюдается реактивное
повышение АД (сдача экзаменов, спортивные
соревнования). Возникает так называемая
опережающая (предстартовая) гипертензия.
Наблюдаются суточные колебания
артериального давления, днем оно выше,
при спокойном сне оно несколько ниже
(на 20 мм Hg). При приеме пищи систолическое
давление умеренно повышается,
диастолическое умеренно понижается.
Боль сопровождается повышением АД, но
при длительном воздействии болевого
раздражителя возможно снижение АД.
При
физических нагрузках систолическое —
повышается, диастолическое — может
повышаться, понижаться, либо не изменяется.
Гипертензия
возникает:
— при
повышении сердечного выброса;
— при
повышении периферического сопротивления;
— увеличении
массы циркулирующей крови;
— при
сочетании обоих факторов.
В
клинике принято различать гипертензию
первичную (эссенциальную), встречается
в 85% случаев, причины трудно определимы
и вторичную (симптоматическую) — 15%
случаев, она сопутствует различным
заболеваниям. Гипотензию так же различают
первичную, вторичную.
При
переходе человека в вертикальное
положение из горизонтального происходит
перераспределение крови в организме.
Временно снижаются: венозный возврат,
центральное венозное давление (ЦВД),
ударный объем, систолическое давление.
Это вызывает активные приспособительные
гемодинамические реакции: суживание
резистивных и емкостных сосудов,
повышение ЧСС, повышение выделения
катехоламинов, ренина, возопрессина,
ангиотензина II, альдостерона. У некоторых
людей с пониженным АД эти механизмы
могут быть недостаточны для поддержания
нормального уровня АД в вертикальном
положении тела и оно снижается ниже
допустимого уровня. Возникает
ортостатическая гипотензия: головокружение,
потемнение в глазах, возможна потеря
сознания — ортостатический коллапс
(обморок). Подобное может наблюдаться
при повышении температуры окружающей
среды.
Периферическое
сопротивление.
Второй фактор определяющий АД —
периферическое сопротивление, которое
обусловлено состоянием резистивных
сосудов (артерий и артериол).
Количество
циркулирующей крови и ее вязкость.
При переливании больших количеств крови
АД повышается, при кровопотере —
снижается. Зависит АД от венозного
возврата (например, при мышечной работе).
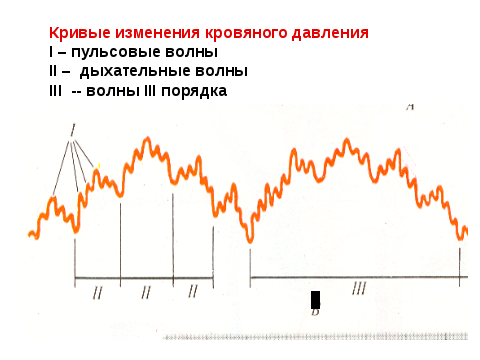
АД постоянно колеблется от некоторого
среднего уровня. При записи этих колебаний
на кривой различают: волны I порядка
(пульсовые), самые частые, отражают
систолу, диастолу желудочков. Волны II
порядка (дыхательные). На вдохе АД
понижается, на выдохе повышается. Волны
III порядка отражают влияние ЦНС, они
более редкие, возможно это связано с
колебаниями тонуса периферических
сосудов.
Методики
измерения кровяного давления
В
практике используются два способа
измерения АД: прямой и непрямой.
Прямой
(кровавый, внутрисосудистый)
проводится путем введения в сосуд канюли
или катетера, соединенного с регистрирующим
прибором. Впервые его осуществил 1733
году Стефан Хелс.
Непрямой
(косвенный или пальпаторный),
предложенный Рива-Роччи (1896). Используется
в клинике у человека.
Основным
прибором для измерения АД является
сфигмоманометр.
На плечо накладывается резиновая
надувная манжета, которая при нагнетании
в нее воздуха сжимает плечевую артерию
прекращая в ней кровоток. Пульс в лучевой
артерии исчезает. Выпуская воздух из
манжеты следят за появлением пульса,
регистрируя в момент его появления
величину давления с помощью манометра.
Данный метод (пальпаторный)
позволяет определить только систолическое
давление.
В
1905 году И.С. Коротков предложил
аускультативный
метод, путем прослушивания звуков (тонов
Короткова) в плечевой артерии ниже
манжеты с помощью стетоскопа или
фонендоскопа. При открытии клапана
давление в манжете понижается и, когда
оно становится ниже систолического, в
артерии появляются короткие, четкие
тоны. На манометре отмечают систолическое
давление. Затем тоны становятся громче
и далее затухают, при этом определяют
диастолическое давление. Тоны могут
быть постоянными или снова повышаться
после затухания. Появление тонов связано
с турбулентным движением крови. При
восстановлении ламинарного кровотока
тоны исчезают. При повышеной активности
сердечно-сосудистой системы тоны могут
не исчезать.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
ФГБОУ ВО «Пензенский государственный университет. Медицинский институт» Минобрнауки России, Пенза, Россия
Матросова И.Б.
Кафедра “Терапия” Медицинского института, ФГБОУ ВПО “Пензенский государственный университет”
Гусаковская Л.И.
Кафедра “Терапия” Медицинского института, ФГБОУ ВПО “Пензенский государственный университет”
Сергацкая Н.В.
Кафедра “Терапия” Медицинского института, ФГБОУ ВПО “Пензенский государственный университет”
Роль определения аортального давления и ригидности аорты у пациентов с сердечно-сосудистыми заболеваниями
Авторы:
Олейников В.Э., Матросова И.Б., Гусаковская Л.И., Сергацкая Н.В.
Как цитировать:
Олейников В.Э., Матросова И.Б., Гусаковская Л.И., Сергацкая Н.В. Роль определения аортального давления и ригидности аорты у пациентов с сердечно-сосудистыми заболеваниями. Терапевтический архив.
2014;86(4):91‑95.
Oleynikov VE, Matrosova IB, Gusakovskaia LI, Sergatskaia NV. Role of the determination of aortic pressure and rigidity aortic in patients with cardiovascular diseases. Terapevticheskii Arkhiv. 2014;86(4):91‑95. (In Russ.)

Сердечно-сосудистые заболевания (ССЗ) остаются одной из ведущих причин смертности населения в большинстве экономически развитых стран по данным эпидемиологических исследований [1]. И это несмотря на то что на протяжении многих лет важнейшей целью лечения больных с ССЗ являются не симптоматические эффекты фармакотерапии, а снижение риска развития фатальных и нефатальных осложнений [1-3].
Характер течения артериальной гипертонии (АГ), лежащей в основе сердечно-сосудистого континуума, в значительной степени предопределяет индивидуальный прогноз. Это обусловливает непрерывный поиск более надежных, чем измерение артериального давления (АД) на приеме у врача, индикаторов прогноза отдаленных результатов антигипертензивной терапии (АГТ). Измерение центрального артериального давления (ЦАД) у больных АГ вызывает все больший интерес в связи с тем, что может иметь существенное значение для стратификации риска развития сердечно-сосудистых осложнений (ССО) и по-иному реагирует на антигипертензивные препараты (АГП), чем АД, измеренное на плечевой артерии (ПА) [2, 4].
В соответствии с концепцией сердечно-сосудистого континуума, помимо высокого АД, сахарный диабет (СД), гиперлипидемия также влияют на прогноз и тактику ведения больных [5, 6]. В основе полиорганных изменений лежит субклинически развивающееся повышение жесткости и снижение эластичности магистральных артерий, безусловно определяющее дальнейшее течение ССЗ [7, 8]. Таким образом, изучение структурно-функциональных свойств сосудистой стенки является многообещающим направлением современной кардиологии.
Виды ригидности артериальной стенки и методики их регистрации. Ранее структурно-функциональное состояние артерий, в частности аорты, изучали инвазивными методами. Так, упругость артериальной стенки оценивали по изменению отношения давление/диаметр с помощью вмонтированного в катетер датчика во время катетеризации сосудов. Преимуществами описанной методики являются надежность и диагностическая точность, недостатками – сложность выполнения и высокая стоимость оборудования. По понятным причинам в последние годы все большее предпочтение отдается неинвазивным методам, таким как магнитно-резонансная томография, допплерография, объемная сфигмография [9, 10].
Современные устройства косвенной (неинвазивной) оценки структурно-функциональных свойств сосудистой стенки позволяют изучить 3 вида жесткости: системную, регионарную и локальную. Системную ригидность исследуют только на моделях кровообращения, регионарную и локальную – непосредственно на различных участках артериальной системы [11].
Методика неинвазивной регистрации системной податливости проксимальных и дистальных сегментов артериального русла основана на электрической схеме, построенной по аналогии с модифицированной моделью Windkessel. При этом жесткость определяют посредством регистрации пульсации лучевой или общей сонной артерии методом аппланационной тонометрии [12, 13]. К сожалению, в проспективных исследованиях не доказано, что определяемая этими методами системная ригидность артерии имеет независимую прогностическую ценность для развития ССЗ [14].
В настоящее время наиболее широкое распространение получило определение регионарной жесткости путем измерения скорости распространения пульсовой волны (СРПВ) при проведении сфигмографии как самой простой и воспроизводимой методики [11]. Существует 2 метода и соответственно 2 группы устройств автоматической регистрации СРПВ. Первый основан на синхронной записи 2 пульсовых волн (ПВ) давления с последующим анализом корреляции между ними [11]. В основе другого способа лежит последовательное фиксирование времени распространения ПВ при условии их синхронизации относительно одновременно регистрируемой электрокардиограммы (ЭКГ) [10, 11].
Согласно европейским и российским рекомендациям (ESH, 2007; ВНОК, 2008), измерение каротидно-феморальной СРПВ является «золотым стандартом» оценки ригидности аорты. При оценке субклинического поражения у больных АГ среднего возраста за патологическую принята СРПВ более 12 м/с [2, 11].
В последнем согласительном заключении ESH (2012) пороговой величиной рекомендовано считать аортобедренную СРПВ более 10 м/с [15]. Внесенные коррективы показателя обусловлены меньшим истинным расстоянием, которое проходит ПВ на обозначенном участке артериального русла [3, 15].
Каротидно-феморальную СРПВ измеряют методом «foot-to-foot», подразумевающим синхронную графическую запись колебаний артериальной стенки сфигмодатчиками над проекциями сонной и бедренной артерий с последующим вычислением времени, на которое запаздывает момент появления одной пульсации относительно другой [10, 11]. Японскими учеными разработана методика регистрации СРПВ на плечелодыжечном сегменте, продемонстрировавшая независимую корреляцию со скоростью ПВ в аорте [16].
Другая группа устройств для определения СРПВ включает допплеровские методы с использованием специализированных ультразвуковых приборов. Время распространения, необходимое для измерения показателя, также определяют между двумя ПВ, зарегистрированными одновременно с помощью 2 датчиков или последовательно одним датчиком с синхронизацией относительно ЭКГ [11, 17].
Локальную жесткость изучают посредством определения диаметра поверхностно и глубоко залегающих артерий в систолическую и диастолическую фазы сердечного цикла. Для оценки ригидности сонной артерии используют классические двумерные ультразвуковые системы. Локальную жесткость аорты измеряют методиками ядерно-магнитного резонанса и ультразвукового эхо-трекинга. Последний представляет собой «динамическое слежение за эхоконтрастной границей» приборами с модулями для высокоточного определения диаметра артерии [10, 11, 18].
Эксперты Европейского общества кардиологов считают, что предпочтительна регистрация артериальной волны на центральном уровне, т.е. в восходящей аорте, так как именно она отражает истинную нагрузку на левый желудочек (ЛЖ) и стенки магистральных артерий [3, 11]. При этом ПВ необходимо оценивать по 3 главным параметрам: центральному систолическому АД (САД) и пульсовому АД (ПАД), а также индексу аугментации. Это обусловлено независимым прогностическим значением перечисленных параметров при прогнозировании риска смерти от всех причин у больных с конечной стадией хронической почечной недостаточности (ХПН), ССО у пациентов, подвергавшихся чрескожному коронарному вмешательству, у лиц, страдающих АГ [19-21].
Для вычисления описанных выше показателей используют запись кровотока лучевой артерии с последующим математическим преобразованием с помощью передаточной функции. Альтернативным способом является анализ центральной волны давления с общей сонной артерии. В основе регистрации пульсовых колебаний указанных выше участков артериального русла лежит методика аппланационной тонометрии [11].
ПВ в крупных артериях складывается из 2 составляющих: прямой волны, создаваемой сокращением ЛЖ, и отраженной от бифуркации аорты. Важно подчеркнуть вклад отраженной волны в процесс адекватного функционирования артериальной системы. В условиях сохраненной эластичности артерий ПВ, отражаясь, возвращается в диастолу, сглаживает колебания АД и поддерживает адекватный уровень диастолического АД (ДАД). Такая амортизация кровотока аортой способствует минимизации работы сердца. В ригидных артериях наблюдается ранний ускоренный возврат ПВ. Присоединяясь к прямой, отраженная волна давления вносит вклад в повышение систолического давления в аорте [7].
Количественная оценка ПВ возможна посредством вычисления индекса аугментации, т.е. индекса прироста систолической волны. Данный показатель позволяет оценить относительную величину отраженной волны и рассчитывается как разница между первым и вторым систолическими пиками, выраженная в процентах от ПАД с поправкой на частоту сердечных сокращений. Он напрямую зависит от жесткости аорты и периферического сосудистого сопротивления. Индекс аугментации является относительной величиной и может быть вычислен без калибровки, в то время как центральное ПАД и САД – абсолютные величины, требуют проведения калибровки для их определения.
Проводящие артерии гетерогенны по своей структуре: эластичность проксимальных сосудов постепенно снижается по мере перехода их в дистальные. Соответственно варьирует СРПВ: нарастает от центра к периферии. Так, в восходящей части аорты она составляет 4-5 м/с, а в подвздошных и бедренных артериях – 8-9 м/с [22, 23]. Наряду с увеличением СРПВ отражение ПВ в местах многочисленных ответвлений артерий вызывает увеличение («амплификацию») ПВ в дистальных участках артерий по сравнению с центральными. Таким образом, САД и ПАД на периферии, в том числе измеренное на ПА, будет выше, чем в аорте и на сонной артерии. Это имеет отношение прежде всего к лицам молодого возраста, поскольку именно у них эластичность центральных артерий значительно выше, чем периферических. У некоторых молодых здоровых мужчин повышение САД на ПА создает предпосылки для неоправданной постановки диагноза изолированной систолической артериальной гипертонии (ИСАГ), в то время как данный «феномен амплификации» связан прежде всего с выраженным градиентом жесткости в артериальной системе, а ЦАД остается нормальным. Результаты проспективных исследований не подтверждают в последующем развитие АГ у лиц данной категории [11]. Отсутствуют также доказательства возможной пользы АГТ. Следовательно, измерение ПАД на ПА, а не на аорте и сонной артерии иногда является не вполне некорректным, особенно у лиц молодого возраста [11].
В настоящее время разработаны методики суточной регистрации сосудистой ригидности, реализованные в осциллометрических и аускультативных приборах амбулаторного мониторирования АД. Аускультативный метод основан на записи промежутка времени от начала комплекса QRS на ЭКГ до момента появления V тона Короткова, и обозначается QKD (QRS-Korotkoff Diastolic pressure delay) [24-27]. В основе осциллометрического способа лежит синхронная регистрация сфигмограмм (осциллограмм) ПА и ЭКГ. Полученный показатель является величиной, усредненной по всем кардиоциклам в пределах одного измерения АД, и идентифицируется понятием pulse transit time – РТТ [18, 28-30].
Патогенетические аспекты ремоделирования сосудов. Различные бассейны артериального русла имеют свои особенности развития атеросклероза, что обусловлено их структурой и выполняемыми функциями. Поэтому потенциальный интерес для изучения представляют все участки сосудистого русла – от грудного и брюшного отделов аорты до ПА и артерий нижних конечностей.
Ремоделирование артерий включает функциональные нарушения (дисфункция эндотелия) и морфологическую перестройку – атеросклероз, возрастная инволюции важнейших структурных белков медиального слоя (эластина, фибулина, коллагена). Нарушение функции проведения сопряжено с уменьшением просвета артерий, что сопровождается снижением перфузии тканей в дистальных отделах. Нарушение функции демпфирования связано с потерей эластичности артериальной стенки [31-34].
Жесткость аорты определяется в первую очередь структурой средней оболочки. На аортальную стенку влияют несколько факторов, основными из них являются старение, АГ, курение, гиперхолестеринемия, СД 2-го типа [35].
Процесс старения связан с развитием артериосклероза, заключающегося во фрагментации волокон эластина, уменьшении соотношения содержания последних по сравнению с коллагеном и кальцификацией средней оболочки. Другой детерминантой артериосклероза и снижения податливости сосудов является АГ, при которой изменения в средней оболочке магистральных артерий, характерные для «физиологического» старения сосудов, развиваются преждевременно. Необходимо подчеркнуть, что ригидность аорты прогрессирует не только вследствие АГ, но и сама является патогенетическим звеном повышения АД [35].
Увеличенная ригидность аорты сопряжена с изменением функционирования сердечно-сосудистой системы. В частности, менее растяжимая аорта не может эффективно демпфировать объем крови, выбрасываемый ЛЖ, что приводит к повышению САД. В свою очередь ДАД снижается, что сопровождается нарастанием ПАД. Высокое ПАД передается мелким артериям, а это приводит к нарушению микроциркуляции, в частности мозгового и почечного кровотока. Из-за увеличенной скорости ПВ отраженные волны возвращаются ранее – в систолу, что в итоге приводит к снижению перфузии миокарда, гипертрофии ЛЖ (ГЛЖ) и его систолодиастолической дисфункции [35-37].
Механизм негативного влияния повышенного ЦАД на миокард заключается в следующем. Одной из ключевых функций сердца является перекачивание крови по артериальной системе для обеспечения метаболических потребностей органов и тканей. Эффективность сердечного выброса определяется сократительной способностью ЛЖ, эластичностью магистральных артерий, общим периферическим сопротивлением. Именно ЦАД, а не периферическое АД, определяет уровень посленагрузки на стенки ЛЖ во время систолы [22, 37].
В условиях увеличенной жесткости сосудистой стенки сердце генерирует более высокое конечное САД для данного ударного объема, что требует больших затрат энергии [22]. Увеличенное САД в аорте снижает эффективность сердечного выброса. Стабильный рост ЦАД способствует развитию ГЛЖ, которая сама является основным фактором риска развития ССО и цереброваскулярных осложнений. Тесная взаимосвязь центрального ПАД и ГЛЖ подтверждается тем, что масса ЛЖ теснее коррелирует с ПАД, чем с АД, измеренным на ПА [38].
Повышенная жесткость крупных артерий и, следовательно, центральное ПАД независимо связаны с диастолической дисфункцией у пациентов с АГ [39]. Это имеет значение в возникновении ишемии миокарда, приводя в конечном счете к диастолической сердечной недостаточности. Данная гипотеза подтверждается тем, что факторы риска развития диастолической сердечной недостаточности – АГ, атеросклероз, возраст связаны с повышенной жесткостью артерий и ЦАД.
Повышенное ЦАД негативно влияет на коронарную перфузию. Как отмечалось ранее, потеря эластичности аорты сопровождается увеличением САД, ПАД и снижением ДАД. Перфузия коронарных артерий происходит преимущественно во время диастолы. На фоне сниженного ДАД уменьшается коронарный кровоток, что особенно неблагоприятно в условиях высокой нагрузки на ЛЖ (в связи с увеличенным центральным САД). Эта ситуация может способствовать ишемии миокарда и внезапной сердечной смерти [40].
Существует и альтернативное объяснение: в ригидных артериях коронарная перфузия, как правило, происходит еще и в систолу. Соответственно при снижении работы сердца, например во время острого коронарного синдрома, кровоток в венечных артериях более чувствителен к снижению систолической функции, чем к диастолической [41].
Таким образом, независимо от того, какой из механизмов лежит в основе кровенаполнения миокарда, изменение коронарной перфузии в результате увеличенной ригидности артерий и центрального ПАД предрасполагает к ишемии ЛЖ и значительно увеличивает риск развития коронарных осложнений.
Между ЦАД и функцией эндотелия существует важная взаимосвязь. Сосудистый эндотелий играет ключевую роль в гомеостазе сердечно-сосудистой системы. Выделяемые эндотелиальными клетками биологически активные вещества, в частности эндотелин-1 и оксид азота, дают мощный сосудорасширяющий эффект. Оксид азота также оказывает антиатеросклеротическое действие, обусловленное торможением агрегации тромбоцитов, экспрессией адгезии и пролиферацией гладких мышечных клеток [42]. В условиях потери эластичности сосудов уменьшаются выброс и биодоступность оксида азота, что является пусковым механизмом формирования атеросклеротической бляшки. Это нарушение увеличивает риск развития коронарных осложнений в ряде групп пациентов ССЗ. В свою очередь уменьшение продукции оксида азота может также привести к дальнейшему увеличению жесткости артерий. Блокада синтеза активного медиатора сопровождается снижением локальной податливости сосудистой стенки [38, 43].
Прогностическая ценность параметров ригидности артерий. Появление новых данных о высоком прогностическом значении повышения центрального САД, ПАД и показателей жесткости артерий обусловливает растущий интерес к изучению эластических свойств сосудистой стенки, оценка которых все шире используется в клинической практике. В ряде проспективных исследований продемонстрировано независимое прогностическое значение показателей центральной гемодинамики и жесткости аорты для общей и сердечно-сосудистой смертности, фатальных и нефатальных коронарных осложнений, несмертельных инсультов у пациентов с неосложненной АГ, СД 2-го типа, терминальной стадией ХПН, у пожилых больных и в общей популяции [20, 44, 45]. Жесткость аорты сохраняла свое независимое прогностическое значение после коррекции по классическим факторам риска, включая ПАД в ПА [46].
Результаты крупных исследований позволяют предположить, что изменение структурно-функционального состояния стенки аорты играет важную роль в патогенезе ССЗ. В процессе старения ремоделированию более активно подвергаются артерии эластического типа. Соответственно у пожилых людей жесткость аорты может превышать периферическую [47].
В исследовании P. Boutouyrie и соавт. [48] каротидно-феморальная СРПВ высоко достоверно коррелировала с развитием ССО у больных с АГ. Важно отметить, что показатель сохранял свою значимость при поправке на факторы риска Фрамингемской шкалы. Кроме того, СРПВ в аорте – прогностический фактор ССО, более надежный, чем показатели суточного мониторирования АД, в том числе у лиц с СД [45, 49]. Увеличение СРПВ в аорте и ПАД на ПА является главным маркером смерти от ССЗ у пациентов с терминальной стадией ХПН [20]. Исследование S. Laurent и соавт. [50] продемонстрировало, что после корректировки по уровню центрального ПАД, АД, измеренное на ПА, теряло свое прогностическое значение.
В ряде исследований показано, что ЦАД является более надежным, чем АД на ПА, прогностическим фактором смерти от ССЗ и всех причин. Исследование CAFE-ASCOT продемонстрировало, что у 64-70% пациентов с нормальными уровнями САД, измеренного на ПА, центральное САД соответствовало АГ 1-й степени [51].
Согласно результатам исследования Strong Heart между периферическим ПАД и сердечно-сосудистой смертностью существует более тесная независимая связь, чем с традиционными факторами риска – ГЛЖ, снижение фракции выброса у взрослых без ишемической болезни сердца. Кроме того, 5-летний период наблюдения за больными позволял определить центральное ПАД в качестве более надежного, чем ПАД, измеренное на ПА, прогностического фактора развития ССЗ, предположительно из-за более точного воспроизведения сосудистой нагрузки на ЛЖ. Прогностическая ценность центрального ПАД значительная, даже если принимать во внимание субклинический атеросклероз [46].
Исторически сложилось, что в качестве косвенного («суррогатного») исхода, используемого для оценки влияния АГТ, всегда применяли АД, измеренное на ПА. Однако в последние годы в центре внимания оказывается ЦАД как более важная детерминанта риска развития ССО. Причина в том, что динамика аортального АД и измеренного на ПА на фоне АГТ может существенно различаться. В частности, результаты исследований показали, что β-блокаторы по сравнению с другими группами АГП в меньшей степени влияют на сердечно-сосудистые исходы. Согласно данным исследований ASCOT, REASON и ряда сравнительных метаанализов атенолол, несмотря на равноэффективное с другими препаратами снижение периферического АД, в меньшей степени влияет на ЦАД. Выявленные различия обусловлены негативным влиянием β-блокатора атенолола на амплитуду отраженной волны и индекс аугментации, в то время как все остальные АГП улучшают эти параметры [52].
Таким образом, результаты последних крупных рандомизированных клинических исследований подтвердили закономерную связь между субклинически развивающимся ремоделированием сосудов и последующим проявлением ССЗ. Оценка показателей ЦАД и ригидности, безусловно, позволяет прогнозировать течение болезни. По результатам измерения жесткости артерий и центрального ПАД значительное число больных из группы низкого и среднего риска могут быть переведены в группы более высокого риска развития ССО [11].
Между тем эксперты рабочей группы по лечению АГ (рекомендации ESH/ESC 2013) считают, что хотя измерение ЦАД и индекса аугментации представляет большой интерес для развития неинвазивных методов анализа в патофизиологии, фармакологии и терапии, прежде, чем рекомендовать их клиническое применение, требуется дополнительное изучение этого вопроса. Исключение составляют молодые пациенты с ИСАГ: измерение ЦАД у лиц этой категории в некоторых случаях позволяет избежать неоправданного назначения гипотензивной терапии.
Тенденция тем не менее очевидна – внедрение в лечебную практику методик определения структурно-функциональных свойств магистральных артерий и в первую очередь ЦАД вопрос не столь отдаленного будущего, поскольку динамическая оценка состояния магистральных артерий существенно расширит возможности объективного анализа эффективности фармакотерапии АГ.