Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 8 июня 2019 года; проверки требуют 9 правок.
| Двуглавая мышца плеча | |
|---|---|
| лат. musculus biceps brachii | |
 |
|
| Начало | длинная головка от надсуставного бугорка лопатки, короткая от клювовидного отростка лопатки |
| Прикрепление | бугристость лучевой кости |
| Кровоснабжение | плечевая артерия |
| Иннервация | мышечно-кожный нерв, C5–C7 |
| Функция | сгибает предплечье в локтевом суставе, супинирует (в положении пронации) |
| Антагонист | трехглавая мышца плеча (трицепс) |
| Каталоги | |
|
|
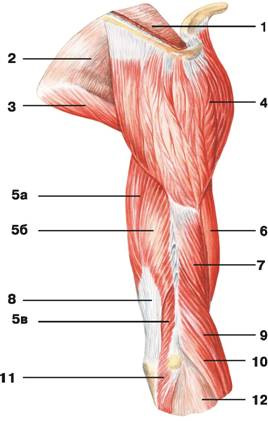
Двугла́вая мы́шца плеча́ (би́цепс, лат. musculus biceps brachii) — большая мышца плеча, хорошо заметна под кожей.
Проксимальная часть состоит из двух головок — длинной (caput longum) и короткой (caput breve).
Длинная головка начинается от надсуставного бугорка лопатки (tuberculum supraglenoidale) длинным сухожилием, которое, проходя через полость плечевого сустава, ложится в межбугорковую борозду (sulcus intertubercularis) плечевой кости.
Короткая головка начинается от клювовидного отростка лопатки.
Обе головки соединяются, образуя брюшко, которое заканчивается сухожилием, прикрепляющимся к бугристости лучевой кости (tuberositas radii). От сухожилия медиально отходит плоский пучок (aponeurosis musculus biceps brachii), который вплетается в фасцию предплечья.
Функция[править | править код]
Сгибает плечо в плечевом суставе, предплечье в локтевом.
Варианты[править | править код]
Мышца обладает двумя пучками сокращения. Участвует в сгибании предплечья и сгибании плеча, сокращая тот или другой пучок.
Анатомия[править | править код]
-
Расположение
-
Анатомическое расположение (красным)
-
Биомеханизм двуглавой мышцы плеча
-
-
Кости левого предплечья. Передняя поверхность
-
Глубокие мышцы груди и руки спереди
-
Поперечный разрез средней трети плеча
-
-
Нервы левой руки
См. также[править | править код]
- Плечо
- Плечевая кость
- Трёхглавая мышца плеча
- Двуглавая мышца бедра
преимущества лечения
Для москвичей лечение бесплатно! по квоте
Для иногородних и иностранцев –
гарантия хороших цен
Передовые методики лечения травм и заболеваний плечевого сустава
Современное оборудование и импланты, быстрое восстановление и высокая эффективность лечения
Наблюдение пациентов в течении всего периода лечения и реабилитации
Разрыв сухожилий длинной головки бицепса
Разрыв сухожилий длинной головки бицепса
Тотальный либо частичный разрыв сухожилия длинной головки бицепса встречается нередко. Это тяжелое нарушение, приводящее к ограничению движений верхней конечности. Только квалифицированное лечение позволит в будущем снова полноценно пользоваться рукой.
Некоторые пациенты невнимательны к своему здоровью и не спешат к травматологу. При тотальном повреждении сухожилия функция конечности полностью не восстановится если не лечить заболевание, а боли станут постоянным спутником.
В нашей клинике накоплен богатый клинический опыт лечения таких пациентов, что позволяет восстанавливать функцию плечевого сустава даже в наиболее сложных случаях.
Анатомия сухожилия двуглавой мышцы плеча
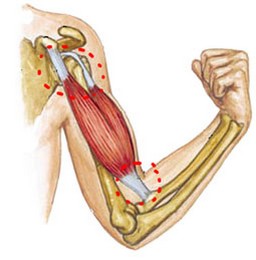
Бицепс, или двуглавая мышца, является сгибателем. Она состоит из мышечных волокон и сухожильной части. При ее сокращении происходит движение верхней конечности в локтевом суставе.
Длинная головка бицепса прикрепляется к бугорку лопатки, а короткая — к ее клювовидному отростку. Обе головки срастаются, образуя единое сухожилие, и прикрепляются к бугристости на проксимальном конце лучевой кости предплечья. Бицепс может не только сгибать руку в локтевом суставе, но и участвует во вращательных движениях.
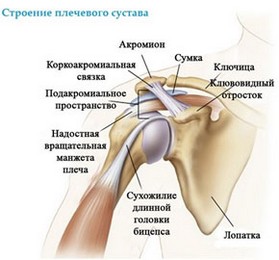
Рис.1 а, б Строение плечевого сустава (схематическое изображение)
Сухожилие длиной головки двуглавой мышцы плеча проходит через плечевой сустав и имеет большую длину, чем сухожилие короткой головки, поэтому оно в большей степени подвержено повреждениям.
Причины и механизм разрыва
Разрыв дистального сухожилия бицепса обычно имеет травматический характер. Это повреждение характерно преимущественно для мужчин, поскольку они чаще поднимают тяжести и подвергаются интенсивным физическим нагрузкам.
У пожилых людей разрыв сухожилия головки бицепса может произойти без видимой причины. Это обусловлено возрастными изменениями в сухожилиях, последствиями микротравм, имевших место в течение всей жизни. Но патология часто встречается и у молодых, активных мужчин 35-40 лет. Предрасполагающими факторами является тендинит, возникший вследствие постоянных микротравм.
Профессиональный спорт и некоторые виды деятельности, связанные с постоянной нагрузкой на двуглавую мышцу, со временем делают анатомические структуры уязвимыми, и они разрываются даже при умеренном усилии.
Травма обычно возникает при резком подъеме тяжести, а также при внезапном насильственном разгибании локтевого сустава. Сухожилие чаще разрывается в области прикрепления к лопатке, плечелопаточного сочленения либо вблизи межбугорковой борозды.
Симптомы разрыва сухожилия бицепса
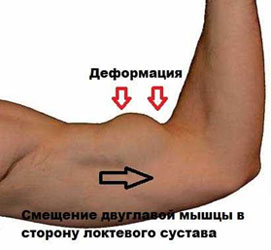
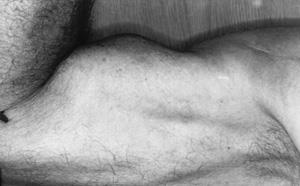
В клинической практике чаще встречаются полные разрывы головки бицепса. В этом случае сухожилие полностью разрывается и отделяется от кости, сокращается и подтягивается к локтевому суставу.
При осмотре на внутренней поверхности нижней трети плеча визуализируется выраженный бугорок. Сразу после травмы возникает отек, который быстро распространяется по всему плечу.
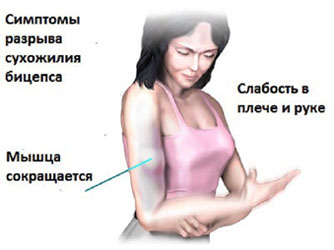
Рис.2 Внешний вид плеча при разрыве длинной головки бицепса.
Разрыв может быть изолированным, либо сопровождаться нарушением других структур, например, вращательной манжеты. При сопутствующих нарушениях клиническая картина бывает нетипичной.
В момент травмы ощущается острая боль, попытки сгибания в локте болезненны либо невозможны. При надрыве сухожилия, а также травме у пожилых людей клиническая картина бывает стертой. Болевой синдром умеренный, сила сгибания снижается.
Для определения мышечного тонуса на стороне повреждения нужно сравнить его со здоровой рукой, поскольку у некоторых пациентов тонус может быть снижен изначально.
Диагностика
Диагностика разрыва длинной головки бицепса проводится в несколько этапов. В начале врач выясняет механизм и обстоятельства травмы, уточняет, были ли повреждения ранее, занимался пациент спортом, связана ли его работа с постоянными физическими нагрузками.
После сбора анамнеза ортопед-травматолог переходит к осмотру. Доктор визуально оценивает состояние верхней конечности, определяет, есть ли гематома, бугорок в дистальном отделе плеча. Важным фактором является наличие, локализация и постоянство боли. Также определяется объем активных и пассивных движений верхней конечности. Если случай серьезный и разрыв полный — активные движения ограничены.
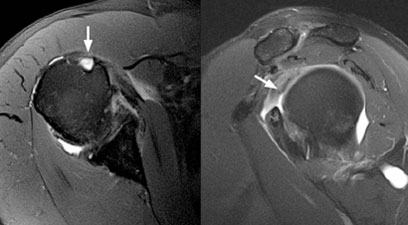
Для уточнения диагноза, определения степени повреждения подключают дополнительные методы обследования. Широко используется УЗИ, метод позволяет безошибочно определить полные разрывы. Для получения более точной информации о локализации повреждения, а также для визуализации небольших надрывов и внутрисуставных повреждений применяют МРТ.
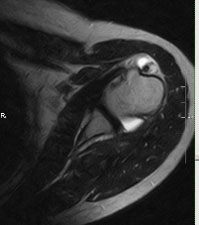
Рис.3 МРТ-картина разрыва сухожилия длинной головки бицепса
Лечение
Лечение разрыва головки бицепса бывает консервативным либо хирургическим.
Тактика определяется в зависимости степени повреждения и индивидуальных особенностей пациента.
Консервативная терапия
Консервативное лечение показано в следующих случаях:
- средний и пожилой возраст;
- противопоказания к хирургическому вмешательству;
- деятельность, не связанная с применением физической силы;
- незначительные повреждения сухожилия.
После консервативной терапии сила супинации снижается на 20%, если пациент не занимается деятельностью, связанной с большой нагрузкой на верхние конечности, этот фактор не оказывает влияния на качество жизни и позволяет полноценно обслуживать себя.
Хирургическое лечение
Хирургическое лечение показано молодым людям, пациентам, которые занимаются спортом или работают физически. Операция полностью восстанавливает объем движений и мышечную силу. Наиболее прогрессивным методом лечения при разрыве сухожилия бицепса является такой современный оперативный метод лечения, как артроскопия.
Методика базируется на использовании артроскопа, который вводится через небольшие проколы, позволяет детально осмотреть область повреждения с помощью оптики, а также провести необходимые манипуляции по восстановлению сухожилия.
Эффективность процедуры высока, а восстановительный период минимален. В ряде случаев используется и методика с традиционным хирургическим доступом через разрез.
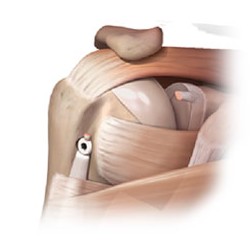
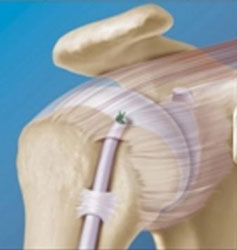
Рис. 4 Схематическое изображения тенодеза (фиксация к головке плечевой кости) сухожилия длинной головки двуглавой мышцы винтом (а) и анкерным фиксатором (б).
Реабилитация после хирургического лечения
После восстановления анатомической целостности связок и сухожилий выполняется иммобилизация конечности на срок 3-6 недель. Для быстрого восстановления широко используется физиотерапия и лечебная физкультура, которая представляет собой комплекс упражнений для улучшения мышечного тонуса и увеличения объема движений в суставе.
Для активации обменных процессов и улучшения тонуса мышц используется лечебный массаж. Восстановление работоспособности происходит через 6-10 недель с момента травмы.
Нарушение целостности сухожилия двуглавой мышцы плеча — серьезная травма, приводящая к нарушению функции верхней конечности при отсутствии должного лечения.
Если неприятность произошла, как можно скорее обратитесь за медицинской помощью к травматологу-ортопеду. Высокий профессионализм, индивидуальный подход, владение современными технологиями, богатый практический опыт и хорошая материальная база позволяют специалисту возвращать пациентов к полноценной, активной жизни.
Лекция для врачей “УЗИ плечевого сустава практическое занятие”. Лекцию проводит Доктор Франсиско Кайседо специализируется по спортивной медицине, тотальном эндопротезировании суставов, хирургии стопы и голеностопного сустава, а также общей ортопедии. Практикует в OrthoSports Associates в Сент-Винсентс Бирмингем и Сент-Винсентс.
Дополнительный материал
Лекция для врачей “Мышцы верхней конечности / Upper limb muscles”. Лекцию для врачей проводит терапевт Саляхов Ренат Радикович
Затронем: классификацию мышц верхних конечностей и их функции, мышцы плечевого пояса и мышцы свободной верхней конечности: дельтовидная, надостная, подостная, малая и большая круглые мышцы, подлопаточная мышца, двуглавая мышца плеча, плечевая мышца и клювовидно-плечевая мышца, трехглавая мышца и локтевая мышца
Плечевой пояс
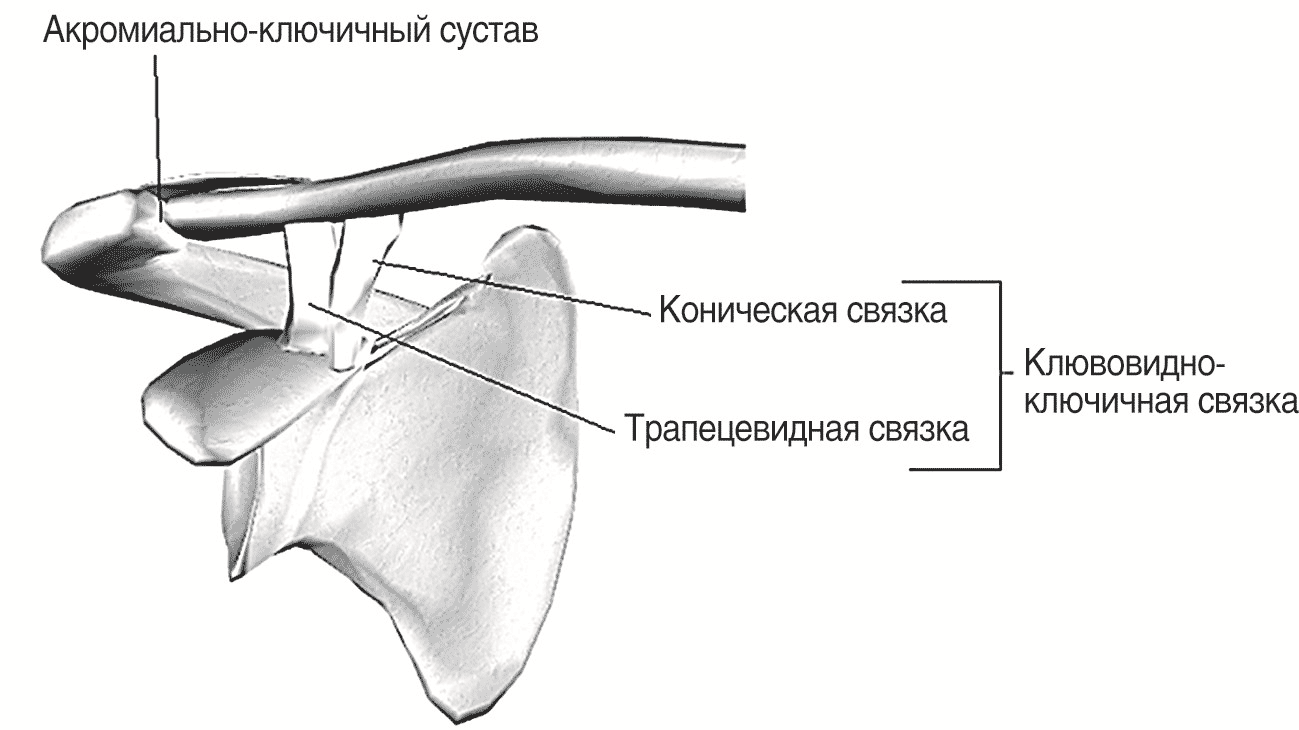
Плечевой пояс — совокупность костей (ключицы и лопатки), соединенных между собой акромиально-ключичным суставом, с грудной клеткой — грудино-ключичным суставом и мышцами, удерживающими лопатку, со свободной верхней конечностью — плечевым суставом.
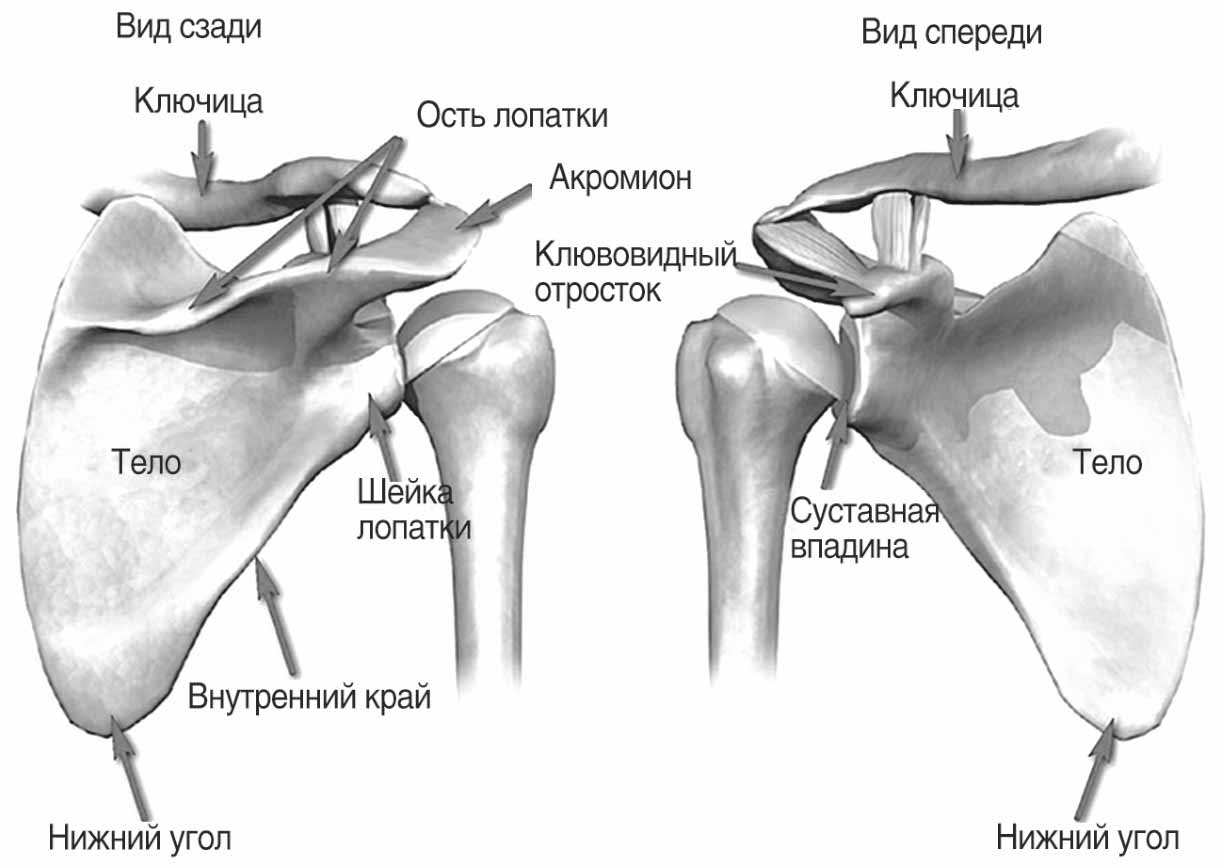
Лопатка — основная кость плечевого пояса, представляет собой плоскую кость, расположенную на задней поверхности туловища. Она имеет три края: верхний, внутренний (позвоночный) и наружный (подмышечный). Наружный угол лопатки сильно утолщен и имеет суставную поверхность, суставную впадину для сочленения с головкой плечевой кости. Лопатка также сочленяется с ключицей суставом, имеющим плоскую форму. Этот сустав находится между плечевым отростком лопатки и наружным концом ключицы (рис. 1.2).
Рис. 1.2. Лопатка — основная кость плечевого пояса (Воробьев В.П.)
Функция ключицы в этом случае заключается в том, что она способствует укреплению положения лопатки, выдвигая более кнаружи область плечевого сустава.
К собственным связкам лопатки относятся клювоакромиальная и поперечная связки. Первая принимает участие в защите плечевого сустава сверху, то есть в образовании так называемого свода плечевого сустава.
От передней поверхности лопатки начинается лишь одна мышца (m. subscapularis), прикрепляющаяся к малому бугорку плечевой кости.
Между этой мышцей и передней зубчатой образуется щель, заполненная клетчаткой, которая, расширяясь, переходит в подмышечную впадину. В клетчатке нередко находят затеки гноя при гнойных процессах в fossa axillaris.
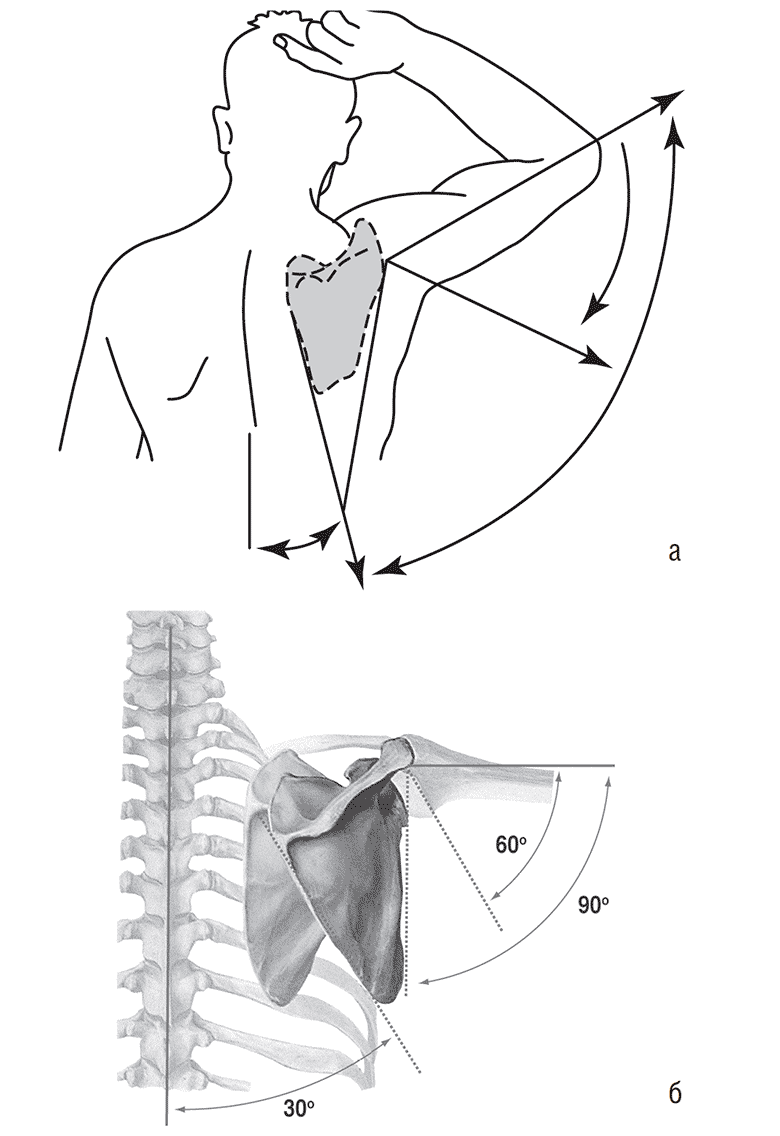
Плечелопаточный ритм. Рука и лопатка двигаются в отношении 2:1 во время отведения. Это означает, что при отведении руки, например, на 90° 2/3 движений (60°) происходит в плечевом суставе, а оставшаяся треть объема движений (30°) выполняется плечевым поясом. Этот плечелопаточный ритм зависит от свободы движений лопатки во время отведения. При патологии (заболевании, повреждении) этот ритм может меняться, в результате лопатка начинает вращаться значительно раньше (например, при анкилозе или артродезе плечевого сустава), когда наступает обездвиживание сустава в результате болезни или хирургического вмешательства, после чего движения в плечевом суставе позволяют отводить руку на 40–60° и сохраняется 1/3 нормального объема сгибаний/разгибаний (рис. 1.3).
Движения лопатки осуществляются следующим образом.
• Движение вперед и назад. Первое движение сопровождается отведением лопатки от позвоночного столба, а второе — приведением к нему.
– Движение вперед производят:
✧ большая и малая грудные мышцы;
✧ передняя зубчатая мышца.
– Движение назад производят:
✧ трапециевидная мышца;
✧ ромбовидные мышцы (большая и малая);
✧ широчайшая мышца спины.
• Движение вверх производят:
- верхние пучки трапециевидной мышцы, которая тянет вверх наружный конец ключицы и плечевой отросток лопатки;
- мышца, поднимающая лопатку;
- ромбовидные мышцы, при разложении равнодействующей которых имеется некоторый компонент, направленный кверху;
- грудино-ключично-сосцевидная мышца, прикрепляясь одной своей головкой к ключице, тянет ее, а следовательно, и лопатку вверх.
• Движение вниз осуществляют:
- малая грудная мышца;
- подключичная мышца;
- нижние пучки трапециевидной мышцы;
Рис. 1.3. Плечелопаточный ритм (а), схема (б)
– нижние пучки передней зубчатой мышцы.•
- Вращение лопатки (движение лопатки нижним углом внутрь и кнаружи).
– Вращение внутрь производит пара сил, образуемая:
✧ малой грудной мышцей;
✧ нижней порцией большой ромбовидной мышцы.
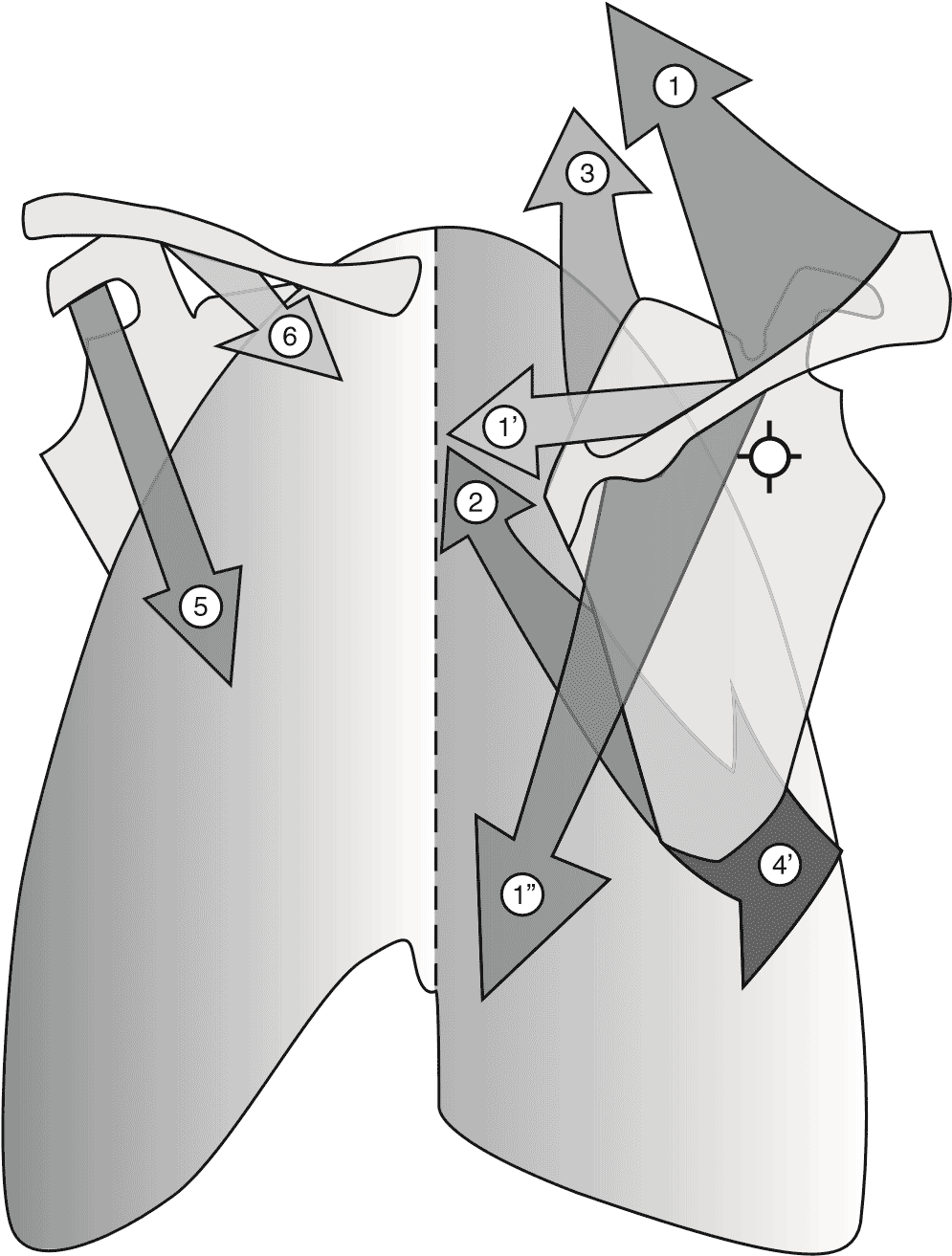
- Вращение кнаружи происходит в результате действия пары сил, образуемой верхней и нижней порциями трапециевидной мышцы. Этому движению помогают передняя зубчатая мышца своими нижними и средними зубцами, а при фиксированной верхней конечности — большая круглая мышца и трехглавая мышца плеча (рис. 1.4).
Рис. 1.4. Мышцы, участвующие в движении лопатки (Капанеджи А. И.): 1 — m. trapezius; 1` — pars transversa; 1“ — pars ascendens; 2 — m. rhomboideus; 3 — m. levator scapule; 4` — m. serratus anterior; 5 — m. pectoralis minor; 6 — m. subclavius
Грудино-ключичный (art. sternoclavicularis) и акромиально-ключичный суставы составляют истинные суставы плечевого пояса (рис. 1.5).
Ключица представляет собой изогнутую кость, несколько напоминающую при рассмотрении ее сверху букву S. Она расположена горизонтально, соединяясь внутренним концом с грудиной, а наружным — с лопаткой. Ключица расположена непосредственно под кожей и легко пальпируется на всем протяжении. Функция ее заключается в том, что она способствует укреплению положения лопатки, выдвигая более кнаружи область плечевого сустава. Кроме того, ключица служит местом прикрепления некоторых мышц. Своей нижней поверхностью она прикрепляется к лопатке и ребрам с помощью связок и мышц.
Рис. 1.5. Грудино-ключичный сустав (Воробьев В. П.)
Движения ключицы в грудино-ключичном суставе напоминают движения примерно в пределах «конической ракушки», вершина которой направлена к грудине, а диаметр овального основания составляет 10–13 см. При поднятии плечевого пояса ключица вращается вокруг собственной оси, при этом степень поднятия плеча существенно увеличивается благодаря S-образной форме ключицы. Диапазон вращения ключицы составляет 45°. Движение кпереди контролируется натяжением реберно-ключичной связки и передней связки капсулы. Движение кзади ограничивается натяжением реберно-ключичной связки и задней связки капсулы. Грудино-ключичный сустав функционирует как шаровидный сустав (Билич Г. Л. и др.).
Медиальные концы обеих ключиц соединяются с грудиной и с первым реберным хрящом, образуя грудино-ключичные суставы по обе стороны рукоятки грудины. Сустав имеет довольно широкую суставную капсулу, которая укреплена рядом связок: lig. sternoclaviculare anterius et posterius, costoclaviculare et interclaviculare. Несоответствие суставных поверхностей устраняется за счет внутрисуставного фиброзно-волокнистого хряща, который наряду с широкой суставной сумкой обеспечивает разнообразные движения сустава — вокруг сагиттальной, вертикальной и фронтальной осей.
Связочный аппарат сустава довольно прочен, однако при прямом действии травмирующей силы возможен вывих ключицы, причем последняя в силу тяги грудино-ключично-сосцевидной мышцы смещается чаще всего кверху.
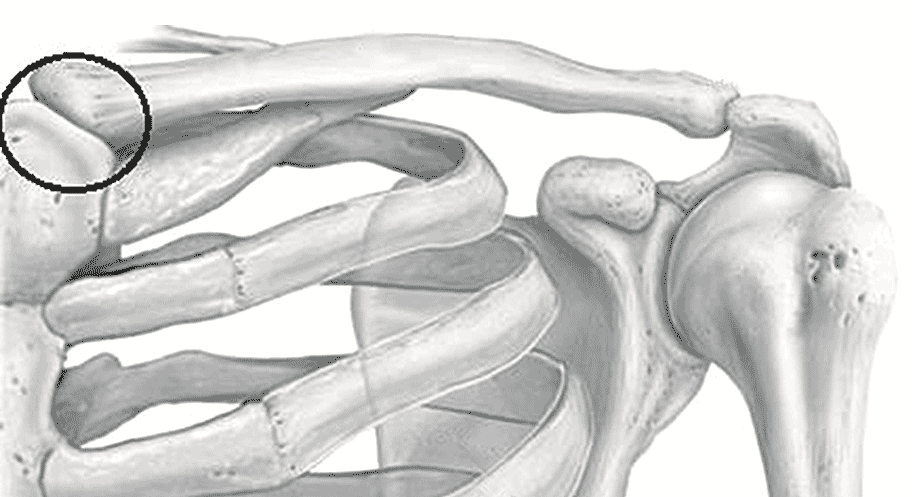
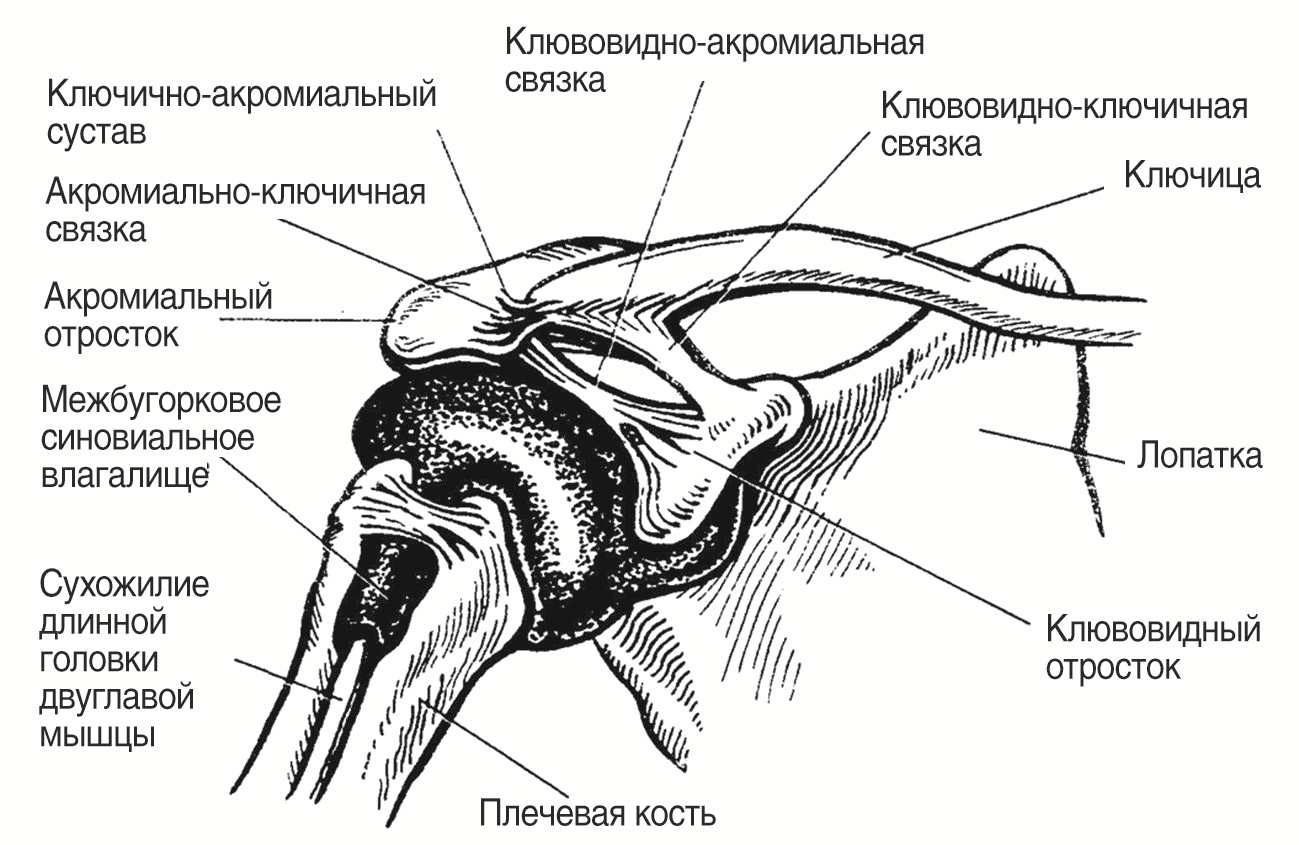
Акромиально-ключичный сустав (art. acromioclavicularis) образован латеральным концом ключицы и медиальным краем акромиального отростка лопатки и является малоподвижным, плоским синовиальным суставом (рис. 1.6).
Рис. 1.6. Акромиально-ключичный сустав
Суставные поверхности недостаточно конгруэнтны, и фиброзноволокнистая внутрисуставная пластинка, или мениск, обеспечивает конгруэнтность. Нередко поверхностно, над акромиально-ключичным суставом, лежит подкожная сумка, но она очень редко сообщается с суставной полостью.
Стабильность сустава обеспечивают две внесуставные связки, соединяющиеся у основания клювовидного отростка, прикрепляющиеся одна — к верхнему краю надостной ямки, другая — к нижней поверхности ключицы. Сустав укрепляется клювовидно-ключичной связкой, которая идет от клювовидного отростка к нижней поверхности ключицы. Форма сустава не всегда одинакова. Движение в суставе сводится к тому, что лопатка относительно ключицы может производить вращение вокруг переднезадней оси, проходящей через сустав, а также двигаться вокруг осей, проходящих через этот сустав вертикально и поперечно.
Кроме того, физическое усилие на руку, начиная с кисти и предплечья, передается через головку плечевой кости, акромиально-ключичный сустав, ключицу, грудину и далее на туловище. Причем изменение направления действия силы и ее смягчение происходят в первую очередь в акромиально-ключичном суставе, выполняющем функцию буфера. Именно поэтому поражение этого сочленения особенно распространено у лиц, занимающихся физическим трудом (особенно если нагрузка приходится на плечевой пояс).
Акромиально-ключичный и грудино-ключичный суставы имеют большое значение при сгибании и разгибании плечевого сустава. Они обеспечивают наклон лопатки, который приводит к вращению ключицы, принимающей участие в работе обоих суставов. Для того чтобы объем движения между сгибанием и разгибанием составил 180°, амплитуда работы суставов должна механически достигнуть 60°, а разница в 30° создается при сочетанном вращении грудино-ключичного сустава (Капанджи А. И.).
Суставы и мышцы плечевого пояса через рефлексы походки связаны с тазобедренным комплексом противоположной стороны, поэтому изменения биомеханики плечевого пояса могут быть связаны с нарушениями движения в тазобедренном суставе с противоположной стороны болевого синдрома. Некоторые мышцы плечевого пояса (малая грудная, передняя зубчатая и лестничные) являются дополнительными дыхательными мышцами (участвуют в акте дыхания) и могут перегружаться при нарушениях функции диафрагмы.
Таким образом, на биомеханику плечевого пояса оказывает влияние практически любая дисфункция опорно-двигательного аппарата (Васильева Л. Ф., Энока Р. М., Стефаниди А. Ф.).
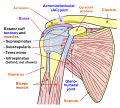
Плечевой сустав
Плечевой, или плечелопаточный, сустав (articulation humeri) образован головкой плечевой кости (cаput humeri) и суставной впадиной лопатки. Величина суставной впадины вчетверо меньше головки плечевой кости, и ее объем увеличивается за счет хрящевой губы, которая одновременно является амортизатором, смягчающим резкие движения. Суставная капсула прикрепляется по краю суставной впадины и по анатомической шейке плечевой кости.
Суставная щель плечевого сустава проецируется спереди на верхушку клювовидного отростка (пальпируется ниже наружной части ключицы в глубине sulcus deltopectoralis), снаружи — по линии, соединяющей акромиальный конец ключицы с клювовидным отростком, сзади — под акромионом, в промежутке между акромиальной и остистой частями дельтовидной мышцы.
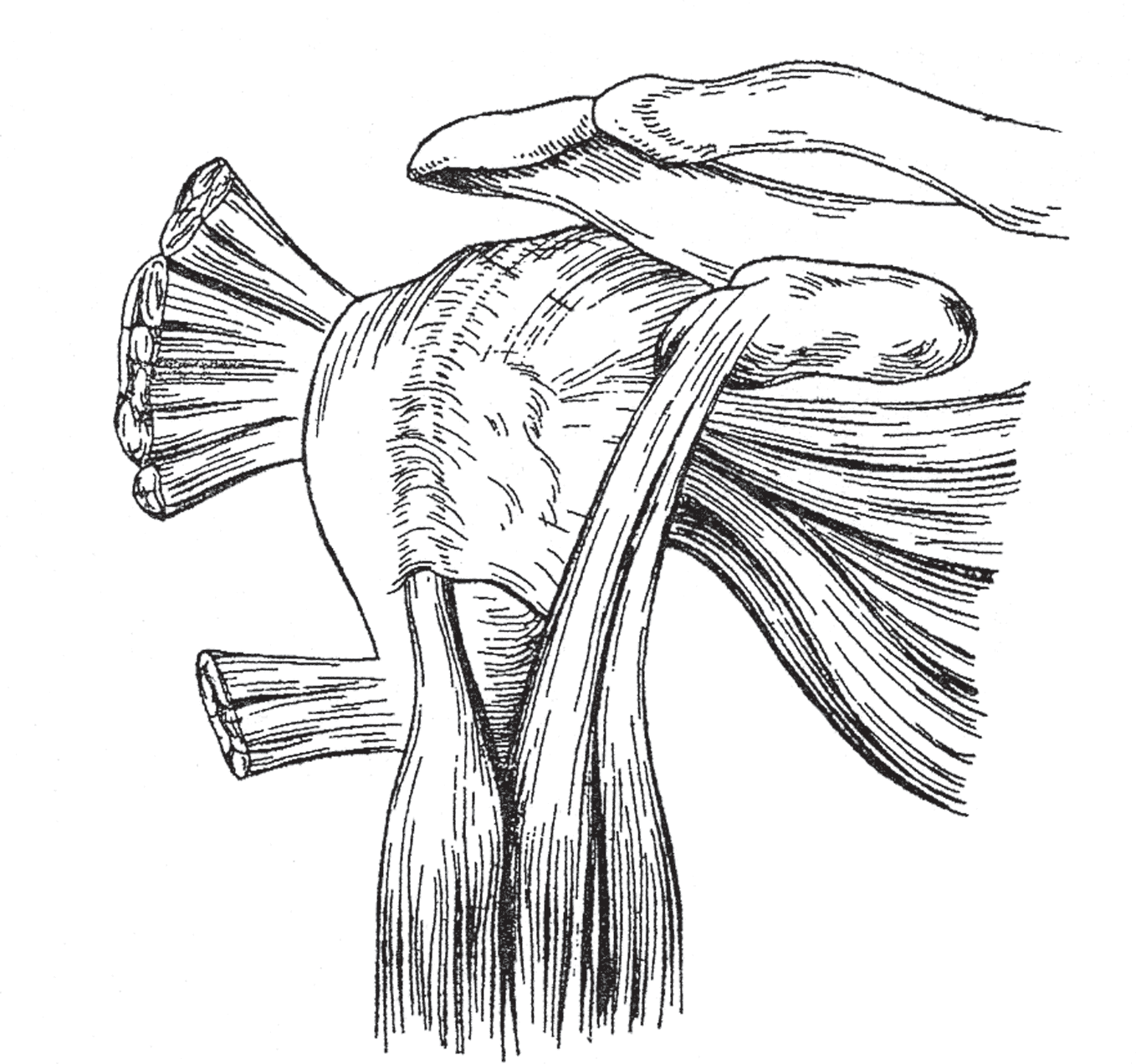
Через плечевой сустав проходит сухожилие длинной головки двуглавой мышцы (рис. 1.7). В межбугорковой борозде сухожилие окутано внесуставным выпячиванием синовиальной оболочки сустава, и это одно из слабых мест последнего. При гнойном артрите, например, здесь может произойти прорыв гноя. Другое слабое место в суставной сумке — в переднем ее отделе, где полость сустава сообщается с тонкостенной bursa subscapularis: отсюда гнойник может распространяться в подмышечную ямку и под дельтовидную мышцу.
Рис. 1.7. Плечевой сустав с окружающими мышцами: 1 — ключица; 2 — processus cоracoideus; 3 — musculus subscapularis; 4 — musculus coracobrachialis; 5 — caput breve musculus bicipitis; 6 — caput longum musculus bicipitis; 7 — musculus pectoralis major; 8 — tuberculum majus humeri; 9 — musculus teres minor; 10 — musculus infraspinatus; 11 — musculus supraspinatus; 12 — капсула сустава; 13 — acromion
Сумки плечевого сустава
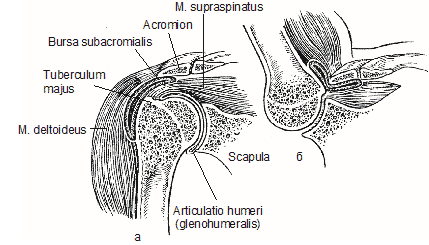
В области плечевого сустава есть еще несколько слизистых сумок , однако особое внимание следует обратить на bursa subdeltoidea и subacromialis, сообщающиеся между собой, но изолированные от полости сустава. Эти сумки имеют вид широкого баллона, который облегчает движение верхней конечности.
Поверх капсулы сустава расположена широкая подакромиальная сумка. Боковое продолжение этой сумки называется субдельтовидной сумкой, так как она лежит под дельтовидной мышцей.
Подакромиальная сумка способствует при отведении руки скольжению большого бугорка плечевой кости по акромиальному отростку, при этом сумка сжимается и акромион приближается к месту прикрепления сухожилия надостной мышцы (рис. 1.8). В связи с тем что сухожилие надостной мышцы расположено над плечевой капсулой и под подакромиальной сумкой, разрыв сухожилия в любой точке может послужить местом сообщения между сумкой и суставной полостью.
Рис. 1.8. Соотношения между подакромиальной сумкой, надостной мышцей и акромионом (Битхем У.П.): а — в положении приведения плеча; б — в положении отведения плеча
Подклювовидная сумка расположена между капсулой плеча и клювовидным отростком лопатки. Она может сообщаться с подакромиальной сумкой. Еще одна маленькая сумка, называемая подкожной акромиальной сумкой, лежит под акромионом.
При воспалительном процессе в сумках все движения конечности значительно ограничиваются.
Акромион упирается в подакромиальную сумку и в место прикрепления сухожилия надостной мышцы руки, согнутой под прямым углом в локтевом суставе, и горизонтальном положении предплечья. Предплечье движется вверх при повороте наружу и вниз при повороте внутрь.
Связки плечевого сустава
Между наружным концом клювовидного отростка и средней частью внутренней поверхности акромиона натянута плотная, шириной 0,8–1 см клювовидно-акромиальная связка (lig. cоracоacromiale). Находясь под суставом, эта связка вместе с акромионом и клювовидным отростком образует свод плеча, который ограничивает отведение плеча вверх до горизонтального уровня. Выше рука поднимается уже вместе с лопаткой (рис. 1.9).
Рис. 1.9. Плечевой сустав (Битхем У.П.)
Иннервация плечевого пояса и плечевого сустава
Кожа области спины иннервируется задними ветвями всех спинномозговых нервов, исключая I–II шейные. Иннервация поверхностных мышц:
- широчайшая мышца — грудоспинной нерв (из плечевого сплетения);
- трапециевидная мышца — добавочный нерв (ХI пара);
- подниматель лопатки и ромбовидная мышца — спинной нерв лопатки (из плечевого сплетения);
- верхняя и нижняя зубчатые мышцы — межреберные мышцы.
Область плечевого пояса
Иннервация плечевого пояса осуществляется одним чревным (добавочным) и спинномозговыми нервами, формирующими шейное (С3– С4) и плечевое (С5–Th1) сплетения.
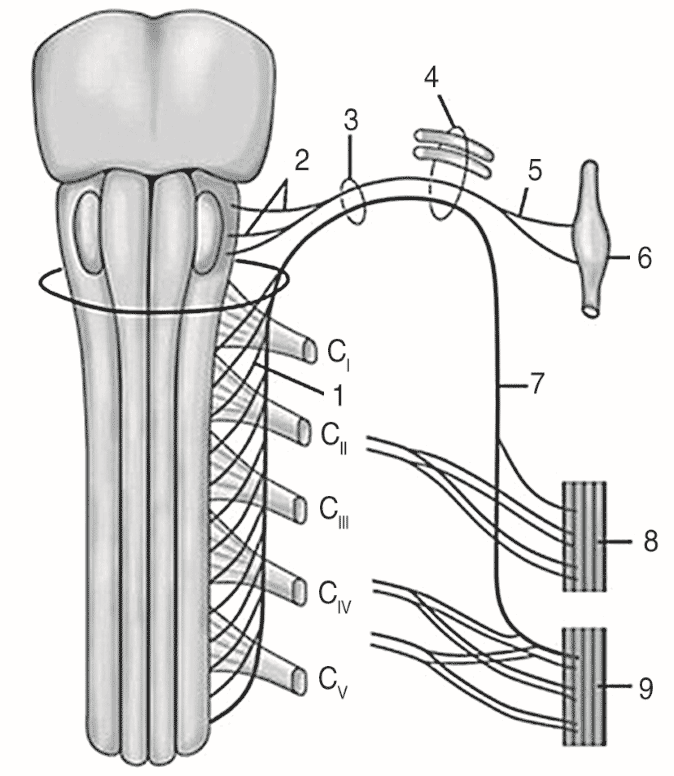
Добавочный (ХI черепной) нерв является двигательным нервом и принимает участие в иннервации трапециевидной и грудино-ключично-сосцевидной мышц (рис. 1.10).
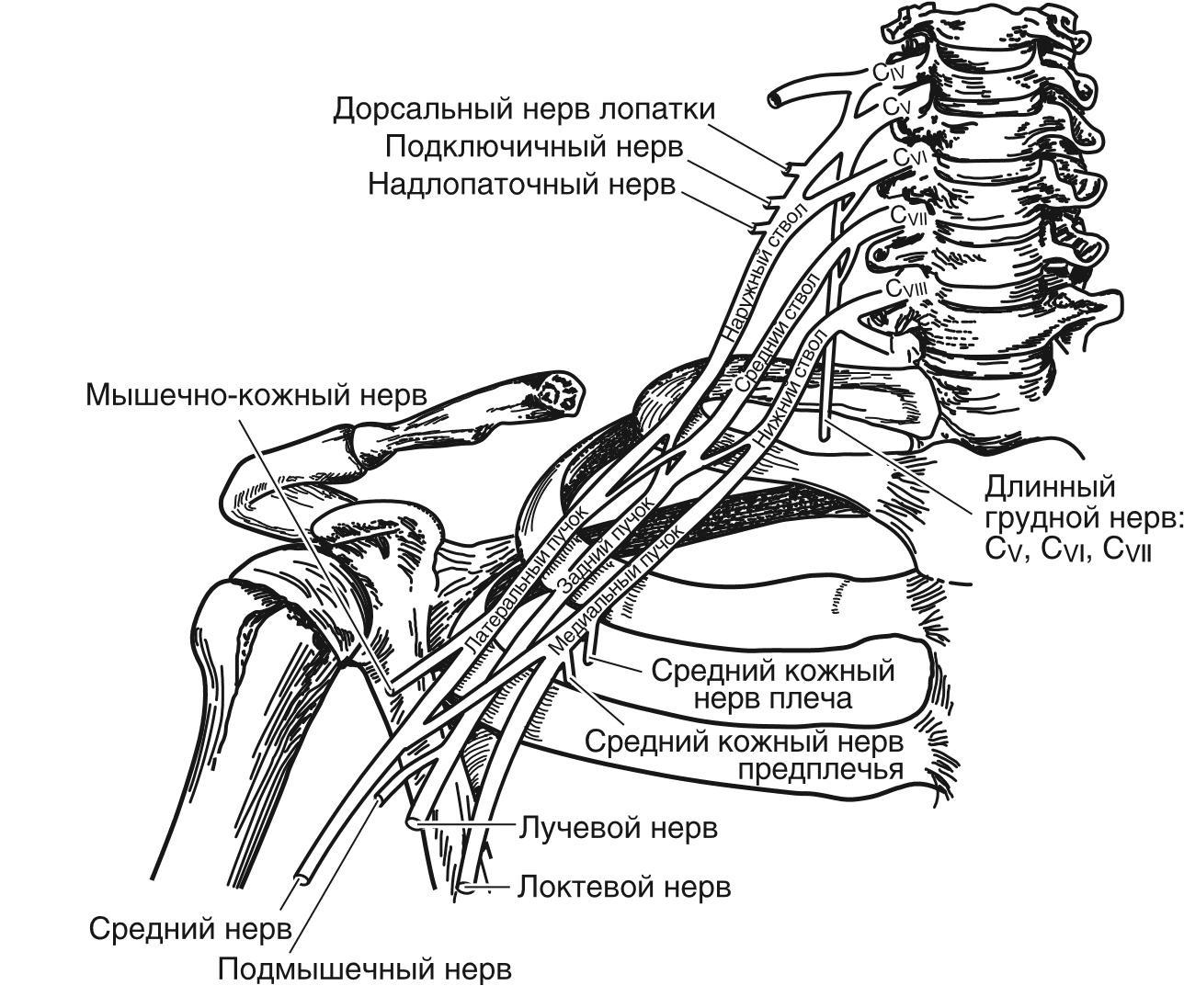
Плечевое сплетение Нервные корешки шейного утолщения выступают из спинномозгового канала выше соответствующих позвонков. Их общее количество равняется восьми. Первые два шейных нерва проходят позади соответствующих суставов, тогда как остальные — спереди. Три или четыре верхних нерва входят в состав шейного сплетения, нижние пять, соединяясь с первым грудным нервом, образуют плечевое сплетение (рис. 1.11).
Согласно Международной анатомической номенклатуре, существуют три ствола сплетения: верхний (из корешков С5– С6), средний (С7) и нижний (С8–Th1); а также три пучка — латеральный, медиальный, задний.
Непосредственно к плечевому суставу идут чувствительные нервные волокна от надключичного и длинного грудного нервов. Поскольку этот сустав иннервируется из С4, боль локализуется в месте возникновения, но может распространяться и на весь сустав.
Рис. 1.10. Добавочный нерв и его связи: 1 — спинномозговые корешки; 2 — черепные корешки добавочного нерва; 3 — ствол добавочного нерва; 4 — яремное отверстие; 5 — внутренняя часть добавочного нерва; 6 — нижний узел блуждающего нерва; 7 — наружная ветвь добавочного нерва; 8 — грудино-ключично-сосцевидная мышцы; 9 — трапециевидная мышца (Дуус П.)
Рис. 1.11. Плечевое сплетение
Иннервация кожи: над дельтовидной мышцей кожа иннервируется подключичными нервами (из шейного сплетения) и дельтовидными нервами (из плечевого сплетения).
Рис. 1.12. Иннервация плечевого сустава (Воробьев В. П.)
Область плеча
Иннервация мышц:
- дельтовидная и малая круглая мышцы — дельтовидный нерв (из заднего пучка плечевого сплетения);
- надостная и подостная мышцы — надлопаточный нерв (из надключичной части плечевого сплетения);
- подлопаточная мышца — подлопаточные нервы (из надключичной части плечевого сплетения);
- большая и малая грудные мышцы — передние грудные нервы (из надключичной части плечевого сплетения);
- широчайшая мышца спины и большая круглая мышца — грудоспинной нерв (из надключичной части плечевого сплетения);
- подключичная мышца — подключичный нерв (из надключичной части плечевого сплетения).
Иннервация капсулы сустава осуществляется ветвями подкрыльцового и надлопаточного нервов. В некоторых случаях сустав иннервируется также передним грудным нервом, срединным, подлопаточным и др. (рис. 1.12).
Кровоснабжение плечевого пояса и плечевого сустава
Кровоснабжение плечевого пояса осуществляется в основном подмышечной артерией, являющейся продолжением подключичной артерии.
Кровоснабжение плечевого сустава происходит в основном через аа. circumflexa humeri anterior et posterior.
На плече различают три сосудисто-нервных пучка.
• Первый — a. et vv. brachiales и n. medianus — на всем протяжении лежит кпереди от внутренней межмышечной перегородки.
• Второй — vasa profunda brachii и n. radialis — проходит в canalis humeromuscularis, спирально огибая плечевую кость.
• Третий — n. ulnaris и a. et vv. collaterales ulnares superiors — в средней трети плеча прободает внутреннюю межмышечную перегородку и лежит непосредственно сзади нее. N. musculocutaneus проходит по передней поверхности плечевой мышцы вблизи ее средней линии.
Что касается направления внутримышечных артерий, то здесь наблюдается определенная закономерность: внутримышечные артерии всегда проходят вдоль функциональной оси мышцы.
Мышцы плечевого пояса
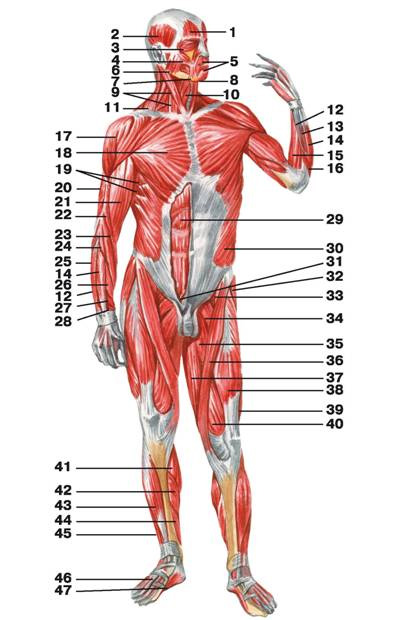
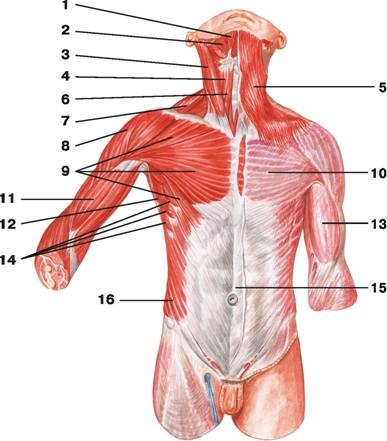
Рис. 90. Мышцы человека (вид спереди): 1 — лобное брюшко затылочно-лобной мышцы; 2 — височная мышца; 3 — круговая мышца глаза; 4 — большая скуловая мышца; 5 — круговая мышца рта; 6 — жевательная мышца; 7 — мышца, опускающая угол рта; 8 — подбородочная мышца; 9 — грудино-ключично-сосцевидная мышца; 10 — грудино-подъязычная мышца; 11 — трапециевидная мышца; 12 — локтевой разгибатель запястья; 13 — разгибатель мизинца; 14 — разгибатель пальцев; 15 — локтевой сгибатель запястья; 16 — локтевая мышца; 17 — дельтовидная мышца; 18 — большая грудная мышца; 19 — передняя зубчатая мышца; 20 — трехглавая мышца плеча; 21 — двуглавая мышца плеча; 22 — плечевая мышца; 23 — плечелучевая мышца; 24 — длинный лучевой разгибатель запястья; 25 — лучевой сгибатель кисти; 26 — короткий лучевой разгибатель запястья; 27 — длинная мышца, отводящая большой палец кисти; 28 — короткий разгибатель большого пальца кисти; 29 — прямая мышца живота; 30 — наружная косая мышца живота; 31 — пирамидальная мышца живота; 32 — мышца, натягивающая широкую фасцию бедра; 33 — подвздошно-поясничная мышца; 34 — гребешковая мышца; 35 — длинная приводящая мышца; 36 — портняжная мышца; 37 — тонкая мышца; 38 — самая длинная прямая мышца бедра; 39 — латеральная широкая мышца бедра; 40 — медиальная широкая мышца бедра; 41 — икроножная мышца; 42 — камбаловидная мышца; 43 — передняя большеберцовая мышца; 44 — длинный разгибатель пальцев; 45 — длинный сгибатель пальцев; 46 — сухожилие длинного разгибателя пальцев; 47 — мышца, приводящая большой палец стопы
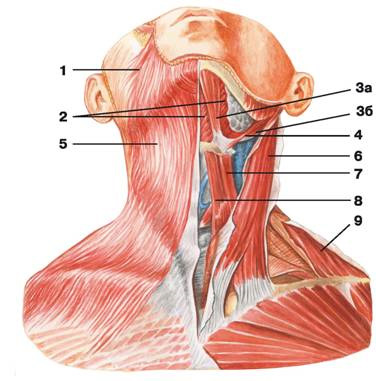
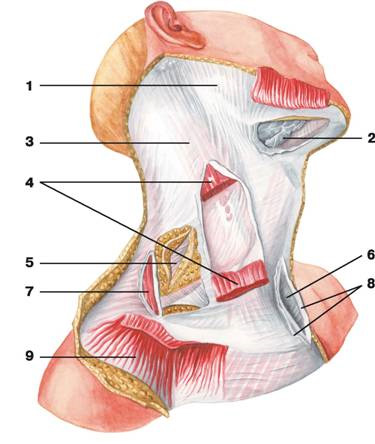
Рис. 95. Поверхностные и срединные мышцы шеи: 1 — мышца смеха; 2 — челюстно-подъязычная мышца; 3 — двубрюшная мышца: а) переднее брюшко, б) заднее брюшко; 4 — шилоподъязычная мышца; 5 — подкожная мышца шеи; 6 — грудино-ключично-сосцевидная мышца; 7 — верхнее брюшко лопаточно-подъязычной мышцы; 8 — грудино-подъязычная мышца; 9 — трапециевидная мышца
Рис. 96. Поверхностные, срединные и глубокие мышцы шеи (вид сбоку): 1 — шилоподъязычная мышца; 2 — двубрюшная мышца: а) заднее брюшко, б) переднее брюшко; 3 — челюстно-подъязычная мышца; 4 — ременная мышца шеи; 5 — щитовидно-подъязычная мышца; 6 — лопаточно-подъязычная мышца: а) верхнее брюшко, б) нижнее брюшко; 7 — грудино-подъязычная мышца; 8 — мышца, поднимающая лопатку; 9 — грудино-ключично-сосцевидная мышца; 10 — передняя лестничная мышца; 11 — средняя лестничная мышца; 12 — задняя лестничная мышца; 13 — трапециевидная мышца
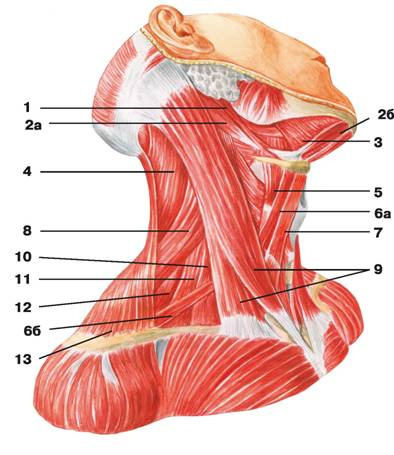
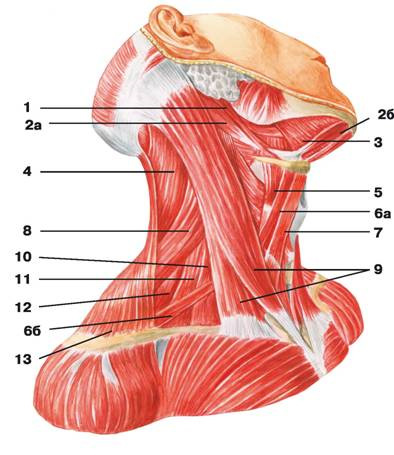
Рис. 97. Срединные и глубокие мышцы шеи (вид сбоку): 1 — челюстно-подъязычная мышца; 2 — шилоподъязычная мышца; 3 — двубрюшная мышца: а) переднее брюшко, б) заднее брюшко; 4 — длиннейшая мышца головы; 5 — щитовидно-подъязычная мышца; 6 — длинная мышца головы; 7 — лопаточно-подъязычная мышца: а) верхнее брюшко, б) нижнее брюшко; 8 — грудино-подъязычная мышца; 9 — грудино-щитовидная мышца; 10 — мышца, поднимающая лопатку; 11 — длинная мышца шеи; 12 — передняя лестничная мышца; 13 — средняя лестничная мышца; 14 — задняя лестничная мышца
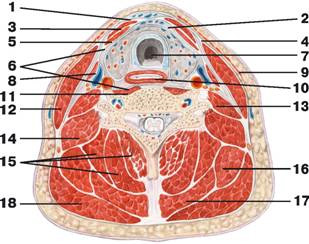
Рис. 99. Фасции шеи (вид сбоку): 1 — жевательная фасция; 2 — щитовидная железа; 3 — фасция шеи; 4 — грудино-ключично-сосцевидная мышца; 5 — предтрахеальная пластинка; 6 — надгрудинное межапоневротическое пространство; 7 — трапециевидная мышца; 8 — поверхностная пластинка; 9 — подкожная мышца шеи
Рис. 100. Мышцы и фасции шеи (поперечный разрез): 1 — надгрудинное межапоневротическое пространство; 2 — предвисцеральное пространство; 3 — грудино-подъязычная мышца; 4 — поверхностная пластинка; 5 — грудино-щитовидная мышца; 6 — предтрахеальная пластинка; 7 — трахея; 8 — лопаточно-подъязычная мышца; 9 — подкожная мышца шеи; 10 — пищевод; 11 — длинная мышца шеи; 12 — грудино-ключично-сосцевидная мышца; 13 — передняя лестничная мышца; 14 — средняя лестничная мышца и задняя лестничная мышца; 15 — полуостистая мышца спины; 16 — мышца, поднимающая лопатку; 17 — ременная мышца головы и ременная мышца шеи; 18 — трапециевидная мышца
Мышцы спины располагаются в несколько слоев, поэтому их подразделяют на глубокие и поверхностные, которые, в свою очередь, также располагаются в два слоя. По средней линии спины проходит продольная борозда спины (sulcus dorsi). Вдоль нее располагаются легко прощупываемые при пальпации остистые отростки VII шейного и всех залегающих ниже позвонков. По бокам от борозды спины заметен рельеф разгибателя позвоночника.
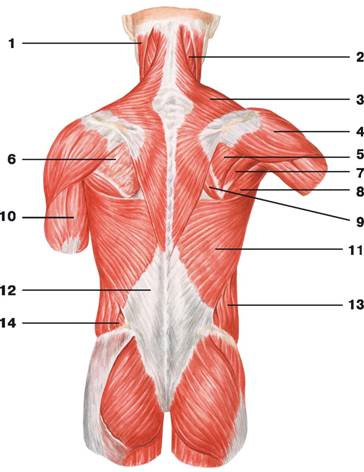
Рис. 101. Поверхностные мышцы спины:
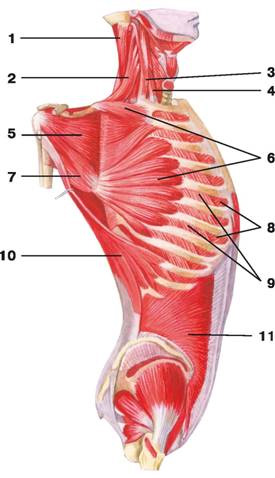
1 — грудино-ключично-сосцевидная мышца; 2 — ременная мышца головы; 3 — трапециевидная мышца; 4 — дельтовидная мышца; 5 — подостная мышца плеча; 6 — подостная фасция; 7 — малая круглая мышца; 8 — большая круглая мышца; 9 — большая ромбовидная мышца; 10 — трехглавая мышца плеча; 11 — широчайшая мышца спины; 12 — грудопоясничная фасция; 13 — наружная косая мышца живота; 14 — внутренняя косая мышца живота
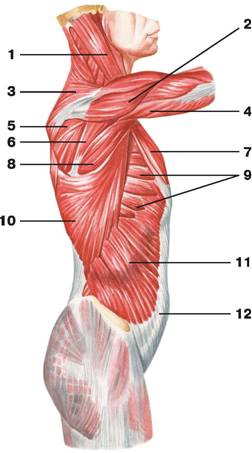
Рис. 104. Поверхностные мышцы груди (вид сбоку): 1 — грудино-ключично-сосцевидная мышца; 2 — дельтовидная мышца; 3 — трапециевидная мышца; 4 — трехглавая мышца плеча; 5 — подостная мышца; 6 — малая круглая мышца; 7 — большая грудная мышца; 8 — большая круглая мышца; 9 — передняя зубчатая мышца; 10 — широчайшая мышца спины; 11 — наружная косая мышца живота; 12 — апоневроз наружной косой мышцы живота
Рис. 105. Глубокие мышцы груди и живота (вид сбоку): 1 — ременная мышца головы; 2 — мышца, поднимающая лопатку; 3 — средняя лестничная мышца; 4 — передняя лестничная мышца; 5 — подлопаточная мышца; 6 — передняя зубчатая мышца; 7 — большая круглая мышца; 8 — внутренние межреберные мышцы; 9 — наружные межреберные мышцы; 10 — широчайшая мышца спины; 11 — внутренняя косая мышца живота
Рис. 106. Поверхностные мышцы и фасции груди и живота: 1 — двубрюшная мышца: переднее брюшко; 2 — челюстно-подъязычная мышца; 3 — грудино-ключично-сосцевидная мышца; 4 — лопаточно-подъязычная мышца; 5 — подкожная мышца шеи; 6 — грудино-подъязычная мышца; 7 — трапециевидная мышца; 8 — дельтовидная мышца; 9 — большая грудная мышца; 10 — грудная фасция; 11 — двуглавая мышца плеча; 12 — широчайшая мышца спины; 13 — фасция плеча; 14 — передняя зубчатая мышца; 15 — апоневроз наружной косой мышцы живота; 16 — наружная косая мышца живота
Мышцы верхних конечностей
Мышцы верхних конечностей (mm. membri superioris), в зависимости от их месторасположения и функциональной нагрузки, подразделяют на мышцы плечевого пояса и мышцы свободной части верхней конечности. Последние, в свою очередь, делятся на мышцы плеча, мышцы предплечья и мышцы кисти.
Мышцы плечевого пояса
Дельтовидная мышца (m. deltoideus) (рис. 90, 101, 104, 106, 111, 112, 113, 114) отводит плечо кнаружи до горизонтальной плоскости, при этом передние пучки мышцы тянут руку вперед, а задние — назад. Это толстая мышца треугольной формы, покрывающая плечевой сустав и частично мышцы плеча. Ее крупные пучки веерообразно сходятся к вершине треугольника, направленной вниз. Мышца начинается от оси лопатки, акромиона и латеральной части ключицы, а прикрепляется к дельтовидной бугристости плечевой кости. Под нижней поверхностью мышцы располагается поддельтовидная сумка (bursa subdeltoidea).
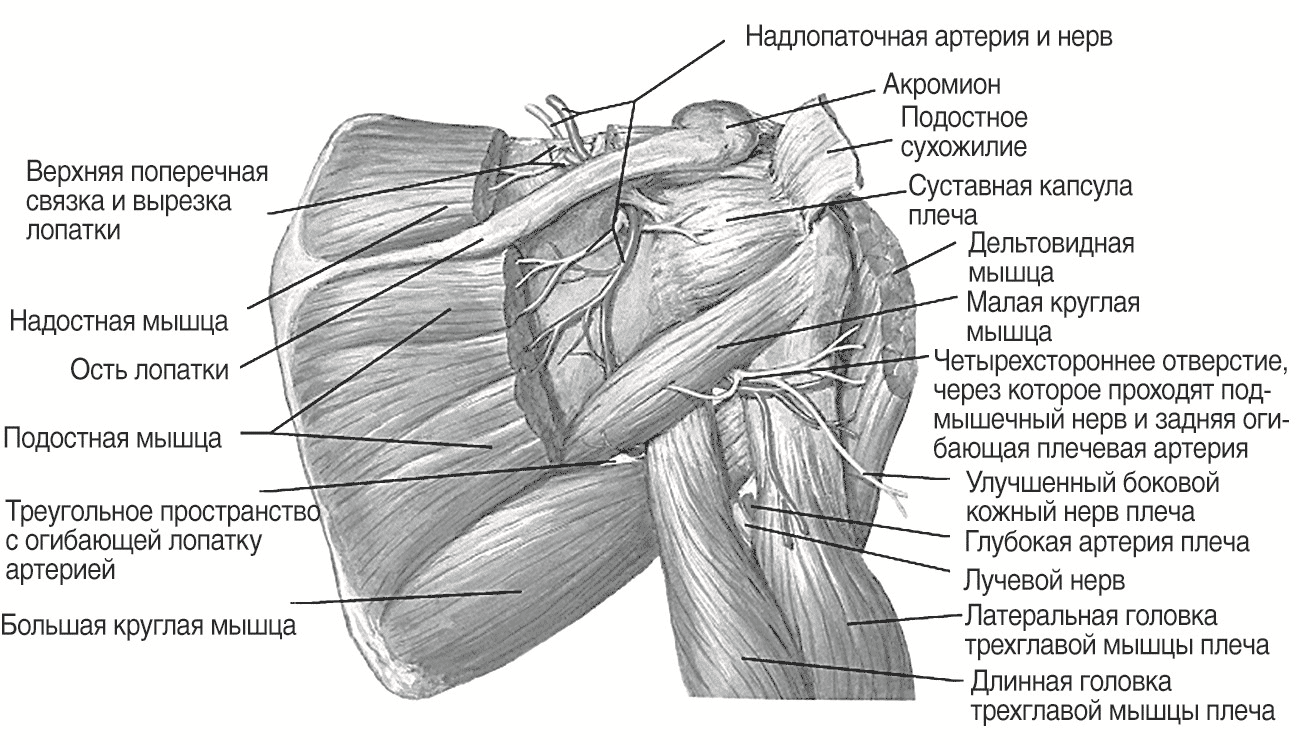
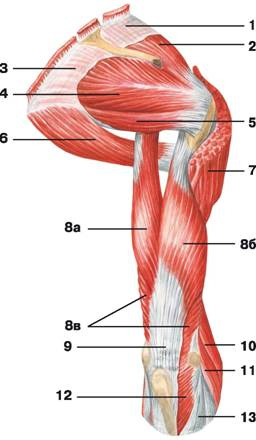
Надостная мышца (m. supraspinatus) (рис. 102, 114) имеет трехгранную форму и залегает в надостной ямке лопатки, располагаясь непосредственно под трапециевидной мышцей. Надостная мышца поднимает плечо и оттягивает капсулу плечевого сустава, не допуская ее защемления. Точка начала мышцы находится на поверхности надостной ямки, а место крепления — на верхней площадке большого бугорка плечевой кости и на задней поверхности капсулы плечевого сустава.
Подостная мышца (m. infraspinatus) (рис. 101, 102, 104, 114) поворачивает плечо кнаружи, поднятую руку отводит назад и оттягивает капсулу плечевого сустава. Это плоская мышца треугольной формы, заполняющая всю подостную ямку. Верхняя ее часть прикрывается трапециевидной и дельтовидной мышцами, а нижняя — широчайшей мышцей спины и большой круглой мышцей. Подостная мышца начинается от стенки подостной ямки и задней поверхности лопатки, а прикрепляется к средней площадке большого бугорка плечевой кости и капсуле плечевого сустава. В месте ее крепления к плечевой кости располагается подсухожильная сумка подостной мышцы (bursa subtendinea mm. infraspinati).
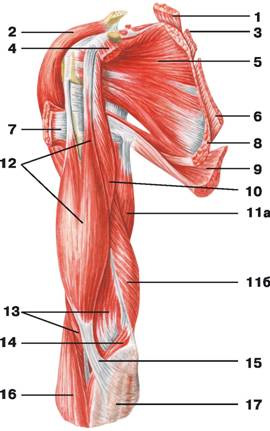
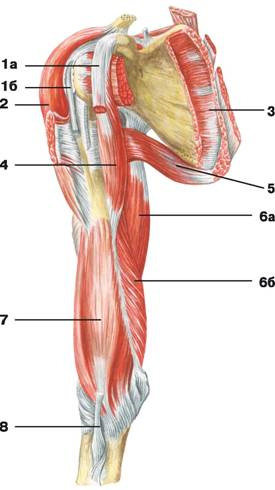
Рис. 111. Мышцы плеча и плечевого пояса (вид спереди): 1 — мышца, поднимающая лопатку; 2 — дельтовидная мышца; 3 — малая ромбовидная мышца; 4 — малая грудная мышца; 5 — подлопаточная мышца; 6 — большая ромбовидная мышца; 7 — большая грудная мышца; 8 — передняя зубчатая мышца; 9 — широчайшая мышца спины; 10 — клювовидно-плечевая мышца; 11 — трехглавая мышца плеча: а) длинная головка, б) медиальная головка; 12 — двуглавая мышца плеча; 13 — плечевая мышца; 14 — круглый пронатор; 15 — апоневроз двуглавой мышцы плеча; 16 — плечелучевая мышца; 17 — фасция предплечья
Рис. 112. Мышцы плеча и плечевого пояса (вид спереди): 1 — двуглавая мышца плеча: а) короткая головка, б) длинная головка; 2 — дельтовидная мышца; 3 — подлопаточная мышца; 4 — клювовидно-плечевая мышца; 5 — большая круглая мышца; 6 — трехглавая мышца плеча: а) длинная головка, б) медиальная головка; 7 — плечевая мышца; 8 — сухожилие двуглавой мышцы плеча
Рис. 113. Мышцы плеча и плечевого пояса (вид сбоку): 1 — надостная фасция; 2 — подостная фасция; 3 — большая круглая мышца; 4 — дельтовидная мышца; 5 — трехглавая мышца плеча: а) длинная головка, б) боковая головка, в) медиальная головка; 6 — двуглавая мышца плеча; 7 — плечевая мышца; 8 — сухожилие трехглавой мышцы плеча; 9 — плечелучевая мышца; 10 — длинный лучевой разгибатель запястья; 11 — локтевая мышца; 12 — фасция предплечья
Рис. 114. Мышцы плеча и плечевого пояса (вид сзади): 1 — надостная фасция; 2 — надостная мышца; 3 — подостная фасция; 4 — подостная мышца; 5 — малая круглая мышца; 6 — большая круглая мышца; 7 — дельтовидная мышца; 8 — трехглавая мышца плеча: а) длинная головка, б) боковая головка, в) медиальная головка; 9 — сухожилие трехглавой мышцы плеча; 10 — плечелучевая мышца; 11 — длинный лучевой разгибатель запястья; 12 — локтевая мышца; 13 — фасция предплечья
Малая круглая мышца (m. teres minor) (рис. 101, 102, 104, 114) поворачивает плечо кнаружи, одновременно слегка отводя его назад, и оттягивает капсулу плечевого сустава. Продолговатая, округлой формы мышца, верхняя часть которой прилегает к подостной мышце, передняя часть прикрывается дельтовидной мышцей, а задняя часть — большой круглой мышцей. Точка начала располагается на задней поверхности лопатки ниже подостной мышцы, а место крепления — на нижней площадке большого бугра плечевой кости и задней поверхности капсулы плечевого сустава.
Большая круглая мышца (m. teres major) (рис. 101, 104, 105, 112, 113, 114) поворачивает плечо внутрь и тянет его назад, приводя руку к туловищу. Продолговатая плоская мышца, примыкающая к широчайшей мышце спины и частично прикрываемая ею в заднем отделе. В наружном отделе большая круглая мышца прикрывается дельтовидной мышцей. Точка начала — задняя поверхность лопатки у ее нижнего угла, место крепления — гребень малого бугорка плечевой кости. Около места крепления располагается подсухожильная сумка большой круглой мышцы (bursa subtendinea mm. teretis majoris).
Подлопаточная мышца (m. subscapularis) (рис. 105, 111, 112) вращает плечо внутрь и принимает участие в его приведении к туловищу. Плоская широкая мышца треугольной формы, заполняющая всю подлопаточную ямку. Она начинается на поверхности подлопаточной ямки, а заканчивается на малом бугорке плечевой кости и на передней поверхности капсулы плечевого сустава.
В месте крепления находится небольшая подсухожильная сумка подлопаточной мышцы (bursa subtendinea mm. subscapularis).
Сухожилия представляют собой анатомические структуры, обеспечивающие прикрепление мышц к костям. Например, сухожилия двуглавой плечевой мышцы (бицепса) соединяют ее (мышцу) с костями в районе локтевого и плечевого суставов. В случае разрыва данного сухожилия (особенно со стороны плеча) могут наблюдаться не только болевые ощущения, сопровождающие повороты кистью руки, но и некоторое уменьшение сгибательной силы предплечья.
Согласно расхожему мнению специалистов, в случае повреждения сухожилий двуглавой мышцы значительное число пациентов не отмечают каких-либо нарушений в работе конечности, а потому нуждаются исключительно в симптоматическом (консервативном) лечении.
Если же консервативные методики устранения недуга не обеспечивают требуемого положительного результата, лечащий специалист может назначить хирургическое вмешательство (операцию), направленное на восстановление травмированного сухожилия.
Анатомические особенности сустава плеча
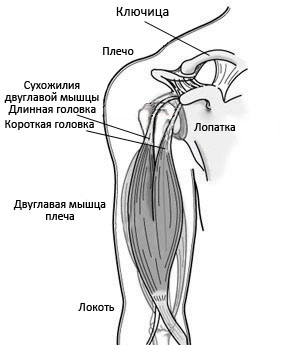
Плечевой сустав, имеющий шаровидную форму, сформирован ключицей, а также плечевой и лопаточной костями.
В области сустава плеча двуглавая мышца крепится в 2-х точках.
Головка плечевой кости сочленяется с гленоидом – впадиной лопаточной кости, имеющей округлую форму. При этом, головка плеча окружена состоящей из сухожилий и мышц ротаторной манжетой, надежно соединяющей ее (головку) с суставной впадиной.
В районе сустава плеча верхняя часть двуглавой мышцы крепится в двух точках – длинная головка соединяется с гленоидом, короткая фиксируется на клювовидном отростке, расположенном на фронтальной части лопатки.
Разновидности разрывов бицепса
Разрывы сухожилий двуглавой мышцы (бицепса) бывают 2-х видов:
- частичные – сопровождаются неполным разрушением сухожилия;
- полные – характеризуется полным разделением сухожилия бицепса на две части (свободных конца).
Как правило, разобщение сухожилия начинается с так называемого предварительного разволокнения, прогрессирующего, например, при подъеме тяжелых предметов. Постепенно, при отсутствии своевременного и адекватного лечения, частичный разрыв может перейти в полный.
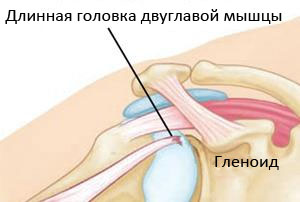
На рисунке 2 показана схема полного разобщения длинной головки бицепса от точки ее соединения с гленоидом.
Согласно медицинским наблюдениям, длинная головка двуглавой мышцы намного чаще подвергается разделению, нежели короткая. При этом, самым уязвимым считается участок сухожилия, размещенный во внутренней части сустава плеча. Однако, важно отметить, что поскольку двуглавая мышца имеет две точки соединения, а разделению, как правило, подвергается одно из сухожилий, у подавляющего большинства пациентов, даже в случае полного разрыва, сохраняются все основные двигательные функции.
Основные причины травмы
Специалисты отмечают 2 главные причины разобщения сухожилий бицепса:
- травма, спровоцированная подъемом тяжестей, либо падением на отведенную в области плеча конечность;
- чрезмерная и постоянная физическая нагрузка, усугубляющая состояние сухожилий, особенно у лиц старшего возраста.
Здесь стоит заметить, что со временем сухожилия изнашиваются, а постоянные нагрузки, выражающиеся в постоянном повторении одних и тех же действий, ускоряют процесс их разволокнения, провоцируя развитие импинджмента, тендинита, а также различного рода повреждений ротаторной (вращательной) манжеты. Кроме того, все вышеперечисленные болезненные состояния, под влиянием даже повседневной физической активности, способствуют ускорению разрушения тканей сухожилий, приводя, в конечном итоге, к их полному разобщению.
Основные факторы риска
К факторам повышенного риска разрыва сухожилия бицепса относятся:
- возрастные дегенеративные изменения тканей сухожилий у лиц старшего возраста;
- интенсивные физические нагрузки и занятия спортом (например, тяжелой атлетикой, теннисом, плаванием);
- никотиновая зависимость, уменьшающая питание тканей;
- прием препаратов кортикостероидной группы, сокращающих прочностные показатели сухожилий.
Симптоматика разрыва сухожилий двуглавой мышцы
- внезапные и резкие болевые ощущения в верхней плечевой области, в том числе и при пальпации;
- мышечные спазмы при чрезмерных нагрузках;
- щелчки и/или хлопки в суставе при совершении движений;
- ограничение двигательных функций в плече и локте;
- кровоизлияния от локтя до середины плеча.
Кроме того, в случае разрыва, сухожилие бицепса теряет нормальное натяжение и, соответственно, становится толще и короче. В этом случае будет наблюдаться так называемый «провал» тканей.
Особенности диагностирования
Сбор анамнеза и физикальное обследование
Выяснив основные жалобы со стороны пациента, а также собрав нужную анамнестическую информацию, специалист тщательно осматривает плечевой сустав. Разумеется, что при наличии полного разрыва и наличии характерной деформации тканей, диагноз будет поставлен незамедлительно.
На рисунке 3 можно увидеть сокращение мышцы, свойственное полному разделению сухожилия.
Частичное разделение сухожилия, в свою очередь, поставить существенно сложнее. Для этого, врач просит пациента согнуть травмированную конечность и, по мере возможности, напрячь бицепс. Если данное действие вызовет болевые ощущения то, вероятно, у больного имеется частичный разрыв.
В процессе подбора наиболее подходящего лечения, специалистом учитываются и другие вероятные проблемы – например, отделение двуглавой мышцы в районе локтя. Хотя данное явление наблюдается гораздо реже, врач, в процессе осмотра, обязательно уделит внимание и этой области.
Что касается таких достаточно распространенных недугов, как тендинит, импиджмент, разрыв сухожилий и мышц вращательной манжеты, то для их выявления, а также последующего лечения доктором могут назначаться дополнительные диагностические мероприятия.
Диагностика разрывов сухожилий бицепса лучевыми методиками
На данный момент с целью выявления повреждений сухожилий бицепса, лечащими специалистами применяются следующие лучевые методики:
Рентгенография. Хотя данный метод не позволяет получить наглядное изображение мягких тканей бицепса, с его помощью специалист легко может выявить иного типа патологии плечевого и/или локтевого суставов.
МРТ. Данная разновидность лучевой диагностики обеспечивает получение детального изображения мягкотканных структур, позволяя, тем самым, выявить частичные, либо полные разделения сухожилий.
Варианты лечения
Лечение по консервативной методике
Возникающие при разрывах сухожилия длинной головки болевые ощущения, а также мышечная слабость в пораженной области, у подавляющего большинства пациентов проходят сами. При этом, у некоторых людей (например, не ведущих активный образ жизни) данный недуг вообще не вызывает какого-либо дискомфорта.
Таким образом, если травма сухожилия не сопряжена с поражением иных видов прилегающих анатомических структур, пациенту показано консервативное лечение, включающее следующие процедуры:
- двадцатиминутные ледяные аппликации, эффективно снижающие отечности и болевой синдром;
- прием противовоспалительных и обезболивающих препаратов (например, ибупрофена или мовалиса);
- избегание нагрузок на поврежденную конечность;
- фиксация конечности посредством специальной повязки;
- специально подобранный курс физиотерапевтических упражнений, направленных на укрепление мышечных тканей, а также восстановление суставной подвижности.
Лечение хирургическими методиками
Операционное вмешательство при устранении последствий разрывов сухожилия длинной головки бицепса назначается пациентам достаточно редко. Показаниями к лечению данного недуга хирургическими методами могут быть значительные локальные болевые ощущения, судороги, индивидуальное желание человека вернуться в профессиональный спорт или продолжить физически активную трудовую деятельность, а также отсутствие положительных результатов консервативного лечения.
В настоящее время специалисты применяют артро- и эндоскопические малоинвазивные операционные методики, целью которых является рефиксация (повторное прикрепление) сухожилия к исходной точке.
Следует отметить, что послеоперационные осложнения, а также повторные разделения сухожилий при данных видах хирургических вмешательств отмечаются весьма редко.
Послеоперационная реабилитация
По окончании операционных процедур, конечность фиксируется специальной повязкой на определенное время.
Спустя несколько дней, пациенту необходимо приступить к выполнению специально подобранного комплекса физических упражнений, направленных на нормализацию двигательных функций плеча, а также повышение эластичности и укрепление мышечных тканей.
Помните, что строгое соблюдение рекомендаций по восстановлению является залогом быстрого возвращения к полноценной деятельности.
Стоимость услуг
| Название | Стоимость |
|---|---|
|
Первичное посещение специалиста (травматолога-ортопеда)
|
2 400 рублей |
|
Повторное посещение лечащего специалиста
|
бесплатно |
|
Артроскопический тенодез сухожилия двуглавой мышцы
|
49 000 рублей |
|
Прием врача травматолога — ортопеда после операции
|
бесплатно |
Двуглавая мышца плеча (бицепс) выполняет ключевую функцию в процессе сгибания верхней конечности в локтевом суставе, располагается на передней поверхности плеча между плечевым и локтевым суставами. Мышца имеет 2 проксимальных сухожилия (длинная головка и короткая головка), которые прикрепляются к лопатке, и дистальное сухожилие бицепса, которое крепится к лучевой кости. Чаще всего наблюдаются разрывы сухожилия длинной головки бицепса, другие травмы встречаются гораздо реже. В основную группу риска попадают мужчины старше 40 лет, занимающиеся любительским спортом.
Виды травм
- Растяжение (сильное растягивание мышц без какого-либо разрыва) или ушиб
- Частичный разрыв
- Полный разрыв
Данные разрывы могут возникнуть в месте прикрепления сухожилия к кости, в месте соединения мышцы с сухожилием или в самом сухожилии. При отрыве небольших кусочков кости вместе с сухожилием констатируется отрывной перелом.
Основные причины травматизации
К травматизации бицепса могут привести следующие факторы:
- Чрезмерная силовая нагрузка на плечо при занятиях спортом, подъеме и переносе тяжелых предметов
- Возрастные изменения (у лиц старше 40 лет сухожилия теряют свою прочность)
- Хронические воспаления в этой области (ревматоидный артрит, импинджмент, локтевой бурсит и др.) ведут к изнашиванию сухожилий, и как следствие, увеличивается риск получения травм даже после незначительных повреждений
- Прием некоторых медикаментов (например, статинов)
- Микротравмы
Признаки травматизации.
- Резкая боль в момент травмы
- Характерный щелчок, хлопок
- Мышечные судороги и спазмы (при растяжениях)
- Припухлость и отечность
- Возможно подкожное кровоизлияние
- Наблюдается отвисание мышцы при напряжении бицепса (в верхней трети плеча)
- Шарообразное уплотнение в верхней части плеча
- Снижение силы конечности
Диагностика
Диагностика повреждений двуглавой мышцы плеча включает:
- Детальный осмотр врача
- Рентгенографию
- УЗИ
- МРТ
Специалисты:
- Травматолог
- Врач-хирург
- Ревматолог
Лечение
При обнаружении вышеперечисленных симптомов пострадавшему необходимо обеспечить покой и незамедлительно доставить его в отделение травматологии, где осмотр проведет квалифицированный врач и составит дальнейший план лечения.
Выбор консервативного или хирургического лечения зависит от вида и тяжести травмы, а также от возраста пациента. Для людей в возрасте старше 50-60 лет назначают консервативный способ восстановления, который предполагает:
- Местное обезболивание
- Медикаментозное лечение (прием противовоспалительных средств)
- Иммобилизацию конечности с помощью ортезов
- Лечебно-оздоровительную физкультуру
- Физиотерапевтическое лечение
Оперативное вмешательство необходимо для сшивания тканей сухожилий (артроскопические операции), они показаны для людей молодого возраста. Реабилитация в послеоперационный период включает: ношение компрессии, соблюдение диеты (богатой белками), поддерживающую лечебную гимнастику, массаж и физиотерапевтические процедуры.
Для скорейшего выздоровления и полного восстановления физической активности следует строго соблюдать все рекомендации лечащего врача. В среднем выздоровление наступает через 5–6 месяцев.
За квалифицированной врачебной помощью в Москве Вы можете обратиться в НКЦ №2 (ЦКБ РАН).