Содержание:
- Причины развития патологии
- Классификация грыж пищеводного отверстия диафрагмы
- Симптомы грыжи пищеводного отверстия диафрагмы
- Методы диагностики патологии
- Лечение патологии
- Хирургическое лечение
- Возможные осложнения
- Прогноз и профилактика грыжи
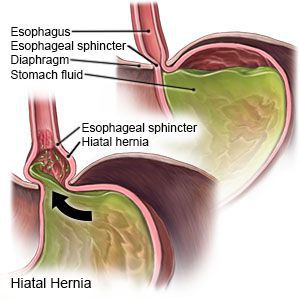
Грыжи пищеводного отверстия диафрагмы – это одна из самых часто встречающихся патологий в гастроэнтерологии, при этом вероятность формирования выпячивания возрастает с годами – чем старше человек, тем больше у него шансов развития грыжи. Заболевание чаще встречается у женщин и в большинстве случаев диагностируется совершенно случайно.
Причины развития патологии
Диафрагмальная грыжа в зависимости от причин возникновения может быть врожденной или приобретенной.
Врожденные выпячивания развиваются у плода еще в период эмбриогенеза под влиянием некоторых факторов, среди которых:
- перенесенные заболевания матери;
- прием женщиной запрещенных лекарственных препаратов;
- курение и употребление алкоголя.
Такие дети рождаются с коротким пищеводом и требуют хирургического вмешательства сразу после рождения или в раннем возрасте. Патологию диагностируют на УЗИ в 3 триместре.
Приобретенные грыжи пищеводного отдела развиваются в результате происходящих изменений – слабости связочного аппарата пищеводного отверстия диафрагмы. Такие изменения приходят с возрастом и вызваны потерей эластичности тканей, их атрофией, дистрофическими процессами. У лиц молодого возраста грыжа может развиваться на фоне астении или слабости мышц брюшного пресса.
Выделяют ряд предрасполагающих факторов, которые повышают вероятность формирования выпячивания, к ним относятся:
- хронические запоры;
- заболевания желудка и кишечника;
- асцит – скопление патологической жидкости в брюшной полости;
- неукротимая продолжительная рвота;
- ожирение;
- тяжелый физический труд и поднятие тяжестей;
- метеоризм;
- изнурительный кашель, беспокоящий больного длительное время;
- беременность;
- бронхиальная астма и хронические легочные заболевания.
Все эти состояния связаны с повышением внутрибрюшного давления, что создает благоприятные условия для формирования грыжи.
Кроме этого, развитие грыжи пищеводного отверстия диафрагмы могут спровоцировать заболевания ЖКТ, связанные с нарушением перистальтики кишечника и процессом переваривания пищи:
- дискинезия желчевыводящих путей;
- язвенная болезнь желудка и 12-ти перстной кишки;
- гастродуоденит;
- хронический панкреатит;
- калькулезный холецистит;
- рефлюкс-эзофагит.
Укорочение пищевода может развиваться после перенесенного химического или термического ожога, на фоне заживления которых произошли выраженные изменения структуры тканей и это создало предпосылки к формированию грыжевого выпячивания.
При ослаблении связок диафрагмы постепенно прогрессирует расширение отверстия, через которое проходит пищевод, что приводит к формированию так называемых грыжевых ворот. Через эти ворота участок пищевода, который должен находится в брюшной полости, и часть желудка перемещаются в грудную полость.
Классификация грыж пищеводного отверстия диафрагмы
Грыжи пищеводного отверстия диафрагмы разделяют на:
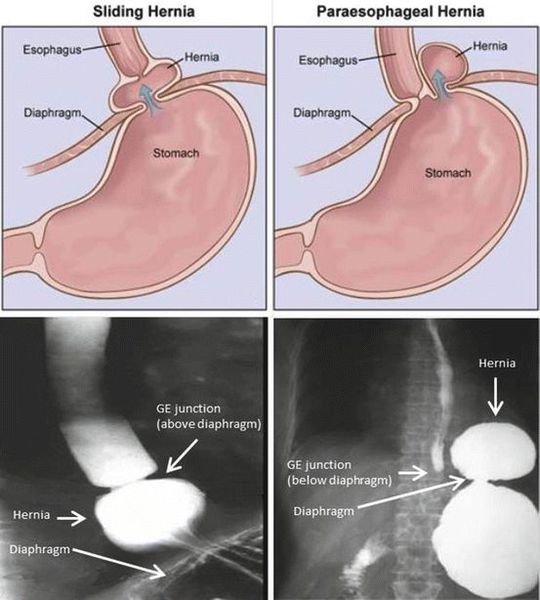
- скользящие или аксиальные;
- параэзофагеальные (или хиатальные).
При этом первый вариант встречается гораздо чаще, примерно в 90% случаев. При аксиальной грыже часть пищевода, которая должна располагаться в брюшной полости, и кардиальная часть желудка поднимаются в грудную полость через патологически расширенное отверстие в диафрагме и также они могут самостоятельно возвращаться на свое место. Обычно такое наблюдается при смене положения тела больного с вертикального на горизонтальное.
Параэзофагеальные грыжи (хиатальные) – это патология, характеризующаяся попаданием в грудную полость дна желудка и частично его тела, при этом абдоминальная часть пищевода остается на своем физиологическом месте.
Параэзофагеальные грыжи (хиатальные) чаще всего не способны самостоятельно вправляться обратно при смене положения тела больного, поэтому их называют фиксированными. В зависимости от выраженности проникновения органов брюшной полости в грудную выделяют 3 степени патологии:
- первая – в грудную полость проникает только абдоминальная часть пищевода, кардиальный отдел желудка при этом располагается на уровне диафрагмы, а желудок несколько приподнят и прилегает к ней.
- Вторая – в грудную полость проникает часть пищевода из брюшной полости и часть желудка.
- Третья – в грудную полость попадает брюшной отдел пищевода и почти весь желудок.
Симптомы грыжи пищеводного отверстия диафрагмы
В большинстве случаев грыжи пищеводного отверстия диафрагмы протекают бессимптомно или клинические признаки патологии выражены настолько слабо, что больной не придает им значения.
Характерным проявлением прогрессирующей диафрагмальной грыжи является стойкий болевой синдром, локализующийся в области эпигастрия и по ходу пищевода. Иногда боль может иррадиировать в межлопаточную область и спину.
Часто больные с грыжей жалуются на боли за грудиной, которые могут напоминать приступ стенокардии или начинающийся инфаркт. Ведущими симптомами грыжи пищеводного отверстия диафрагмы являются:
- нарушение ритма сердца по типу пароксизмальной тахикардии и эктрасистолии;
- пекущими боли за грудиной с иррадиацией в межлопаточную область и левое плечо – эти симптомы зачатую становятся причиной визита к кардиологу и длительного безрезультатного лечения несуществующей сердечной патологии;
- тупые боли после приема пищи, нагрузок, поднятия тяжестей, употребления воды, глубокого вдоха – боли усиливаются при наклонах тела вниз и стороны;
- признаки нарушения пищеварения – горечь во рту, тошнота, отрыжка, вздутие, непроизвольные срыгивания пищи и содержимого желудка без предшествующего этому приступа тошноты, особенно часты срыгивания в ночное время суток.
При ущемлении грыжевого мешка у больного возникают резкие схваткообразные боли за грудиной, отдающие в спину и между лопаток, а также тошнота, рвота кровью, одышка, тахикардия, синюшность кожи и видимых слизистых, снижение артериального давления.
Отличительной особенностью грыжи пищеводного отверстия диафрагмы от сердечной патологии является болевой синдром, усиливающийся после еды и явления дисфагии – нарушение глотательной функции. Больные жалуются на чувство комка в горле, вследствие чего могут принимать пищу только в жидком или полужидком виде. Признаки дисфагии усиливаются после приема кусковой пищи, употребления холодных напитков или воды, при стрессе, поспешном приеме пищи.
Кроме этого для данной разновидности грыж характерны такие симптомы, как:
- частая и длительно не проходящая икота (приступы икоты могут возникать по 5-7 раз в день и длится до 1 часа);
- постоянная изжога, усиливающаяся после приема пищи;
- жжение во рту и на корне языка;
- охриплость.
При случайном попадании содержимого желудка в дыхательные пути развивается аспирационная пневмония или тяжелый бронхит. Кроме этого у больных с грыжей пищеводного отверстия диафрагмы часто выявляется железодефицитная анемия, что связано со скрытыми желудочными кровотечениями, эрозивным гастритом, пептическими язвами пищевода.
Методы диагностики патологии
Диагностикой и лечением заболеваний ЖКТ занимается врач-гастроэнтеролог, поэтому при появлении одного или нескольких описанных выше симптомов следует обратиться к этому специалисту.
Как правило, для диагностики грыжи пищеводного отверстия диафрагмы больному назначают ряд исследований:
- рентгенография органов грудной клетки;
- рентген пищевода и желудка с предварительным введением контрастного вещества;
- эндоскопические исследования – эзофагофиброгастроскопия
Характерными рентгенологическими признаками грыжи пищеводного отверстия диафрамы являются:
- пищеводный сфинктер расположен высоко.
- Кардиальный отдел желудка располагается над диафрагмой.
- На снимке отсутствует поддиафрагмальный отдел пищевода.
- Диаметр пищеводного отверстия дифрагмы расширен.
- В грыже отмечается задержка бариевой взвеси (контрастного вещества).
При эндоскопической диагностике врач отмечает смещение пищеводно-желудочной линии выше диафрагмы, выявляет эрозированные очаги на слизистых оболочках пищевода и желудка, признаки эзофагита и гастрита. Для того, чтобы исключить наличие опухолевого процесса в ходе эндоскопии врач сразу же проводит забор образцов материала для биопсии.
С целью обнаружения скрытого желудочного кровотечения обязательным является анализ кала на скрытую кровь. Еще одним из наиболее информативных исследований в диагностике диафрагмальной грыжи является метод эзофагеальной манометрии. В ходе исследования можно оценить функциональные способности глоточно-пищеводного и кардиального сфинктеров, в также проанализировать двигательную активность пищевода и определить, насколько эффективным был проведенный курс лечения.
Лечение патологии
Лечение грыжи пищеводного отверстия диафрагмы начинают с консервативных действий. Обязательно назначается комплексное медикаментозное лечение:
- Антацидные препараты – помогают уменьшить или полностью устранить явления рефлюкса (заброса содержимого желудка в пищевод);
- Блокаторы протонного насоса.
- Н2 блокаторы гистаминовых рецепторов.
- Диетическое питание – больной питается дробно, маленькими порциями, не мене 6 раз в сутки, при этом последний прием пищи должен быть не позднее, чем за 3 часа до отхода ко сну.
Сон в кровати желателен с приподнятым головным концом в положении полусидя – это предупредить ночные непроизвольные срыгивания и попадание содержимого желудка в дыхательные пути. Физические нагрузки исключаются.
Хирургическое лечение
К оперативным вмешательствам в основном прибегают только при выявлении осложненных грыж (ущемлении, патологическом сужении пищевода, малигнизации процесса), а также при отсутствии эффективности от консервативных методов лечения и ухудшении состояния здоровья пациента. Самыми распространенными операциями по лечению диафрагмальной грыжи являются:
- Ушивание грыжевых ворот и укрепление связочного аппарата грудной и брюшной полости.
- Операция, в ходе которой желудок фиксируется в определенном положении.
- Операция, в ходе которой врач восстанавливает места расположения абдоминального отдела пищевода и дна желудка.
- Резекция пищевода (частичное удаление) – проводят при формировании рубцов и признаках выраженного стеноза.
Возможные осложнения
К самым распространенным осложнениям диафрагмальной грыжи относятся:
- рефлюксный эзофагит (катарального, язвенного или эрозивного), при котором содержимое желудка все время забрасывается в пищевод и усугубляет течение заболевания;
- при резкой смене положения тела больного, переедании и нагрузках может произойти ущемление грыжевого мешка и тогда потребуется срочное оперативное вмешательство;
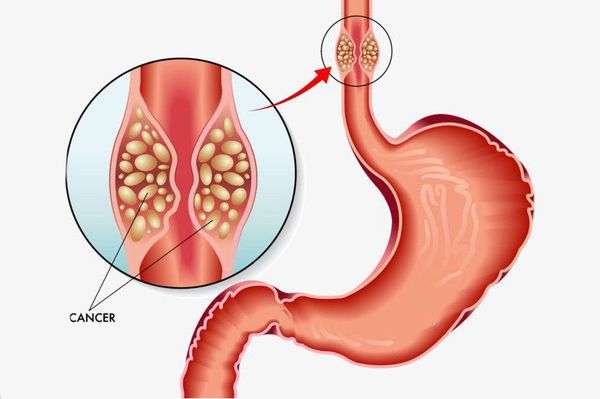
- при длительном прогрессирующем заболевании увеличивается риск перерождения грыжи в рак пищевода и желудка.
Прогноз и профилактика грыжи
При своевременной диагностике заболевания и прохождении курса консервативного лечения прогноз благоприятный – состояние больного улучшается, болевой синдром становится слабовыраженным или исчезает совсем. Для того, чтобы не допускать прогрессирования патологии больному на протяжении всей жизни необходимо питаться дробно, принимать лекарственные препараты и избегать нагрузок. После перенесенной операции риск развития рецидива грыжи крайне невысок.
Для профилактики образования грыжевого мешка в отверстии диафрагмы рекомендуется укреплять мышцы брюшного пресса, заниматься гимнастикой, следить за правильной работой ЖКТ и регулярным стулом. Пациентов с выявленной диафрагмальной грыжей ставят на диспансерный учет.
Грыжа пищевода (Грыжа пищеводного отверстия диафрагмы, Диафрагмальная грыжа, Параэзофагеальная грыжа)
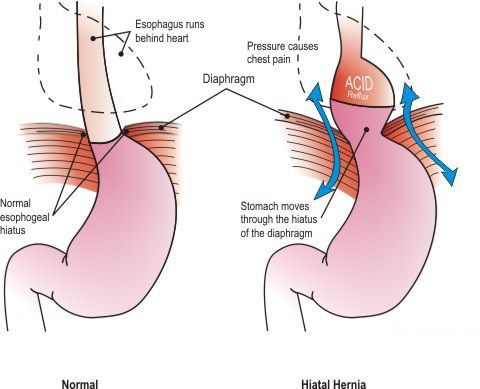
Грыжа пищевода – это рецидивирующее смещение брюшного конца пищевода, кардиального отдела желудка, иногда петель кишечника в заднее средостение через пищеводное отверстие диафрагмы. Проявляется болями в эпигастральной области и грудной клетке, кашлем, рвотой с прожилками крови, икотой. Диагностика основывается на рентгенографии органов брюшной и грудной области, ЭГДС. На начальных этапах грыжа пищевода требует соблюдения некоторых консервативных мероприятий (снижение веса, отказ от тугих ремней и поясов, сон с приподнятым головным концом), при их неэффективности и развитии тяжелой гастроэзофагеальной рефлюксной болезни необходимо оперативное лечение.
Общие сведения
Грыжа пищевода (диафрагмальная грыжа, грыжа пищеводного отверстия диафрагмы) – хроническое рецидивирующее заболевание, характеризующееся перемещением начального абдоминального отдела пищеварительной трубки в наддиафрагмальную область через естественное (пищеводное) отверстие в диафрагме. Чаще всего в грудную полость смещаются абдоминальный конец пищевода и кардия желудка. В основе патогенеза грыжи пищевода лежит повышение внутрибрюшного давления и ослабление связочного аппарата в области пищеводного отверстия диафрагмы.
Именно поэтому патологией в основном страдают женщины (это связано с беременностью) и пожилые люди. Так, до 40 лет распространенность заболевания составляет всего 10%, а после 70 лет – уже 70% случаев. Также замечено, что жители развитых стран чаще сталкиваются с данным состоянием. Связывают этот факт с привычками питания – употребление бедной клетчаткой пищи приводит к запорам и значительному напряжению при дефекации, что в свою очередь ведет к повышению внутрибрюшного давления и образованию грыжи. У пациентов отделений гастроэнтерологии грыжи пищевода выявляют в 6 раз чаще, чем в общей популяции.
Грыжа пищевода
Причины
В основе появления грыжи пищевода лежат два патогенетических фактора: ослабление связочного аппарата, фиксирующего кардиальный отдел желудка, и повышение внутрибрюшного давления. Если первый фактор чаще всего связан с врожденными особенностями, то к повышению давления в брюшной полости могут приводить запоры, повышенный метеоризм, асцит, лишний вес, беременность, избыточные физические нагрузки.
Также существует ряд факторов, ведущих к укорочению пищевода и последующему подтягиванию его абдоминального конца и кардиального отдела желудка в средостение. К таким факторам относят некоторые заболевания пищевода, пороки сердца. К состояниям, увеличивающим риск развития грыжи пищевода, относят ожирение, хронические обструктивные заболевания легких, запоры, метеоризм, частую рвоту, беременность, старческий возраст, различные дисплазии соединительной ткани, асцит.
Патогенез
Смещение нижних отделов пищевода и кардиального отдела желудка в грудную клетку происходит без участия брюшины, поэтому грыжа пищевода не имеет грыжевого мешка. После образования грыжи блуждающий нерв значительно расслабляется, исчезает угол Гиса (острый угол, под которым пищевод впадает в желудок, препятствует обратному забросу пищи в пищевод), прекращает функционировать клапанный механизм кардии (также препятствует гастроэзофагеальному рефлюксу). Из-за перечисленных механизмов кровообращение в кардиальном отделе желудка нарушается; это ведет к усугублению гастроэзофагеальной рефлюксной болезни, а следовательно – и к прогрессированию грыжи.
Классификация
В зависимости от того, какие именно части пищеварительной трубки проникают в пищеводное отверстие диафрагмы, выделяют три вида грыж пищевода: скользящая, или аксиальная (в заднее средостение смещаются пищевод, кардия желудка); параэзофагеальная (нижняя часть пищевода и кардия желудка остаются под диафрагмой, а в грудную полость смещается только дно желудка) и смешанная (сочетает в себе свойства и аксиальной, и параэзофагеальной грыж).
Симптомы грыжи пищевода
Зачастую даже большие грыжевые выпячивания никак не проявляются. Наиболее тяжелое течение имеют огромные грыжи с проникновением в заднее средостение большей части желудка и кишечника. Выявление патологии тесно связано с диагностикой гастроэзофагеального рефлюкса, однако отмечается, что прогрессирование грыжи чаще всего не ухудшает течение ГЭРБ. Наиболее частым проявлением заболевания является болевой синдром.
Боль может возникать в эпигастральной области, левом подреберье, в области сердца. Интенсивность боли обычно тесно связана со временем приема пищи и ее объемом – сильная боль возникает сразу после еды, и чем обильнее была трапеза, тем боль интенсивнее. Боль усиливается при наклонах, сгибаниях туловища, физической нагрузке. Уменьшить проявления болевого синдрома можно приемом антацидных средств. Иногда боли при грыже пищевода могут напоминать приступ стенокардии.
К другим, более редким, симптомам относят рвоту (часто с прожилками крови), эпизоды цианоза, задержки дыхания во сне, выбухание левой половины грудной клетки, изжогу, кислую отрыжку, кашель, нарушение глотания, икоту.
Осложнения
Грыжа пищевода часто осложняется развитием эзофагита рефлюксного генеза, язв пищевода, рубцовых стриктур с укорочением пищевода. В желудке может образоваться пептическая язва, упорно не поддающаяся лечению, часто осложняющаяся кровотечениями, перфорацией. При наличии параэзофагеальной грыжи в средостение может смещаться кишечник с развитием его ущемления и кишечной непроходимости.
Из-за сильных болей, возникающих сразу после приема пищи, пациенты могут испытывать отвращение к еде, что приводит к значительной потере веса и истощению. Со стороны респираторной системы возможны эпизоды остановки дыхания во сне, развитие аспирационной пневмонии из-за регургитации содержимого желудка.
Диагностика
Обследование пациентов осуществляется врачом-гастроэнтерологом и абдоминальным хирургом. Два основных метода диагностики грыжи пищевода – рентгенологический и эндоскопический в совокупности обеспечивают лишь 85% достоверности результата. Консультация врача-эндоскописта требуется для проведения эзофагогастродуоденоскопии.
Во время ЭГДС визуализируется неизмененный пищевод, вокруг нижней части которого ритмично смыкается диафрагма (в такт дыхательным движениям), либо виден циркулярно выбухающий в просвет пищевода кардиальный отдел желудка – это наиболее достоверные критерии грыжи пищевода. Однако, следует помнить, что данные признаки могут наблюдаться и из-за рвотных движений, часто возникающих при проведении эндоскопа через глотку, что обуславливает высокую частоту гипердиагностики грыжи пищевода. В большинстве случаев ЭГДС позволяет лишь диагностировать рефлюкс содержимого желудка в пищевод.
Рентгенологическая диагностика диафрагмальной грыжи осуществляется в несколько этапов. Сначала осуществляют обзорную рентгенографию органов брюшной полости, на которой регистрируют тень пищевода, расположение куполов диафрагмы и газового пузыря желудка. На следующем этапе проводится рентгенография пищевода и рентгенография желудка с введением контраста в вертикальном положении. Оценивается прохождение контраста по пищеварительной трубке, скорость опорожнения желудка.
На третьем этапе производятся снимки в горизонтальном положении и с опущенным головным концом. В норме запирательный механизм кардии и угол Гиса препятствуют обратному перемещению бариевой взвеси в пищевод. При грыже пищеводного отверстия эти механизмы не работают, поэтому отмечается гастроэзофагеальный рефлюкс. После этого пациент снова возвращается в вертикальное положение, и исследуется положение газового пузыря желудка, наличие или отсутствие контраста в пищеводе.
При небольших размерах, отсутствии клинической симптоматики грыжа пищевода после подобного исследования диагностируется лишь у трети пациентов. Некоторые гастроэнтерологи рекомендуют дополнить рентгенологическое исследование специальными методиками, благодаря которым повышается давление в брюшной полости. Однако большинство авторов сходятся на том, что подобные методы лишь ухудшают состояние больного и приводят к гипердиагностике патологии.
Помочь в постановке диагноза может и эзофагеальная манометрия. При проведении этого исследования оценивается функциональное состояние нижнего сфинктера пищевода, его протяженность и способность к расслаблению при глотании, а также выявляются эпизоды его релаксации вне периодов глотания. Широкого распространения этот метод не получил. УЗИ органов брюшной полости, КТ и МСКТ, не предоставляют достоверных данных для диагностики грыжи пищевода, однако позволяют провести дифференциальную диагностику с другими заболеваниями пищеварительного тракта.

КТ ОБП (3D-реконструкция) пищевода и желудка. Аксиальная грыжа пищеводного отверстия диафрагмы, пищеводно-желудочный переход и кардия (красная стрелка) в грудной полости. Желудок (синяя стрелка), пищевод (зеленая стрелка).
Дифференциальная диагностика
Дифференцировать заболевание следует с патологией, сопровождающейся эзофагитом; стенокардией; поражением нервов грудного отдела спинного мозга; релаксацией купола диафрагмы; синдромом Кастена (грыжа пищеводного отверстия диафрагмы, холецистит, язвенная болезнь ДПК); триадой Сейнта (грыжа пищевода, дивертикулы толстой кишки, ЖКБ).
Лечение грыжи пищевода
Лечение всегда начинают с консервативных мероприятий. Пациенту рекомендуют нормализовать вес, отказаться от использования тесных поясов и ремней. Спать следует с приподнятым головным концом. Питаться нужно часто, небольшими порциями, включать в рацион достаточное количество клетчатки. Медикаментозная терапия направлена на предупреждение и лечение главного осложнения – ГЭРБ. Для этого используются ингибиторы протонной помпы в постепенно снижающихся дозировках курсом до двух месяцев, с последующим переходом на кратковременный курс антацидов. В лечение обязательно включают прокинетики (домперидон).
Оперативное лечение грыжи пищевода показано при развитии тяжелых форм гастроэзофагеальной рефлюксной болезни; торпидного рефлюкс-эзофагита, не поддающегося консервативному лечению; пищевода Баррета (предраковое состояние, появляющееся на фоне ГЭРБ). Может быть проведена как открытая, так и лапароскопическая операция. Для устранения эзофагеальной грыжи используют эндоскопическую фундопликацию и гастрокардиопексию, выполняют операцию Белси.
Прогноз и профилактика
Прогноз благоприятный при условии своевременной профилактики тяжелых осложнений. Самоизлечение невозможно, но при соблюдении рекомендаций гастроэнтеролога отмечается течение заболевания с минимальными клиническими проявлениями и даже без них. Профилактика включает в себя регулярное эндоскопическое обследование пациентов из группы риска, особенно гастроэнтерологического профиля. Обязательно проведение противорецидивной терапии заболеваний пищеварительного тракта.
Грыжа пищевода – лечение в Москве
Дата публикации 17 сентября 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Краткое содержание статьи — в видео:
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
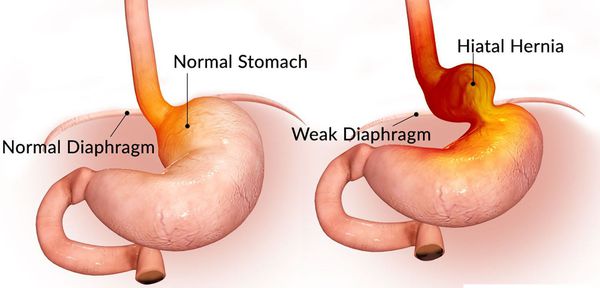
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки.[1][15]
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
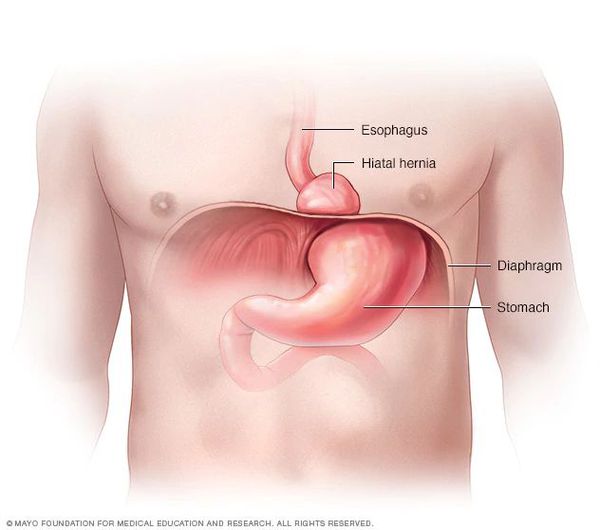
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
- Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение. Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀⠀
- Морфологический фактор — структурно-функциональная недостаточность органов и их структурных элементов в районе пищеводного отверстия диафрагмы. Ввиду данной недостаточности ослабевают мышечные и соединительнотканные структуры диафрагмы и повышается внутрибрюшное давление.
- Тракционный фактор — постепенное ослабление пищеводно-диафрагмальной связки и перерастяжение мышечно-сухожильного футляра (мембраны Бертелли-Лаймера). Недостаточность фиксирующего аппарата пищевода приводит к удлинению правой внутренней диафрагмальной ножки позади пищевода, что становится причиной образования отверстия, открывающего путь для продвижения кардиального отдела желудка в заднее средостение.[2][5][15][19]
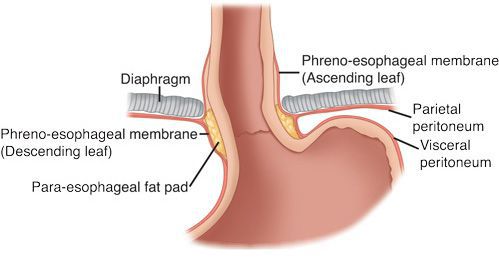
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
- хронических или острых желудочно-кишечных кровотечений;
- развития стеноза (сужения) дистального отдела пищевода;
- выраженная недостаточность кардии желудка, которая сопровождается регулярным срыгиванием пищи.

Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства.[7][13][18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
- болевые ощущения в подложечной области;
- болевые ощущения за грудиной;
- изжога;
- жжение языка;
- рвота и тошнота;
- отрыжка;
- чувство горечи во рту;
- частые приступы икоты;
- срыгивание пищи во время наклонов туловища.
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД».[5][6][16]
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
- процессы возрастного старения тканей;
- повышение внутрибрюшного давления по причине ненадлежащего рациона питания, ожирения, запоров, беременности и т. д.
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
- расширение пищеводного отверстия образует своеобразные грыжевые ворота;
- повышение внутрибрюшного давления становится причиной «прохождения» внутренних органов — абдоминального отдела пищевода, прилегающей части желудка, кишечника или сальника — через «увеличившееся» пищеводное отверстие.
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
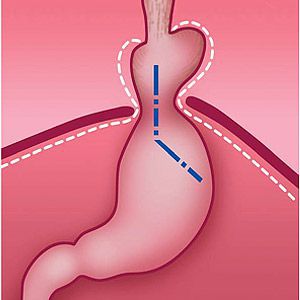
- Скользящая грыжа (аксиальная или осевая) — беспрепятственное смещение абдоминальной части пищевода, кардии и фундальной части желудка в грудную полость через расширенное пищеводное диафрагмальное отверстие и возвращение в брюшную полость (происходит в случае перемены положения тела);
- Невправимая грыжа — грыжа, «застрявшая» в грыжевых воротах и не способная продвинуться ни вперёд, ни назад.
- Параэзофагеальная грыжа — пищевод и кардия остаются на своих местах под диафрагмой, но часть желудка попадает в грудную полость и располагается близко к грудному отделу пищевода.
- Смешанный вариант ГПОД — сочетание скользящей и параэзофагеальной грыж.
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой;[7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
Осложнения грыжи пищеводного отверстия диафрагмы
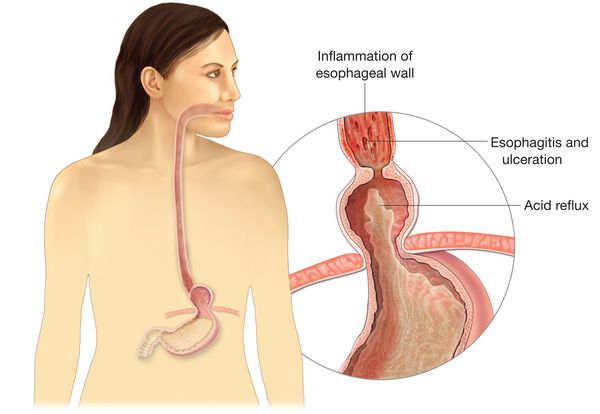
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости.[12][158]
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС.[8][16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
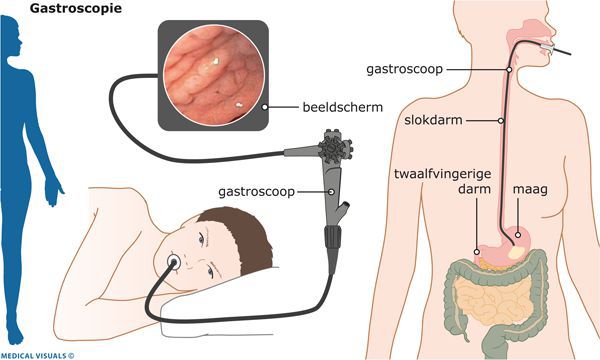
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
- малоинвазивности эндоскопической диагностики;
- минимальном проценте возникающих осложнений;
- отсутствии необходимости специальной подготовки пациента, проводимой перед началом эндоскопических исследований;
- амбулаторном характере способов эндоскопической диагностики.
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
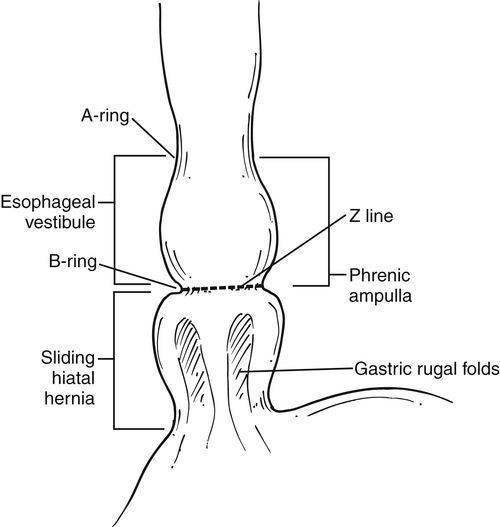
- уплощённая складка кардиоэзофагального перехода, обнаруженная во время инверсионного осмотра кардии;
- сглаженый угол Гисса, также обнаруженный во время инверсионного осмотра кардии.
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
- антациды — блокируют соляную кислоту в желудочном соке;
- H2-антигистаминовые средства — уменьшают количество вырабатываемой соляной кислоты;
- ингибиторы протонного насоса — также снижают выработку соляной кислоты («Омез», «Омепразол», «Гастрозол», «Ранитидин», «Пантопразол»);
- прокинетики — улучшают состояние слизистой желудка и пищевода, оптимизируют их моторику, избавляют от болевых ощущений и тошноты («Мотилак», «Мотилиум», «Метоклопрамид», «Ганатон», «Итомед», «Тримебутин»).
- витамины группы В — ускоряют регенерацию тканей желудка.
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
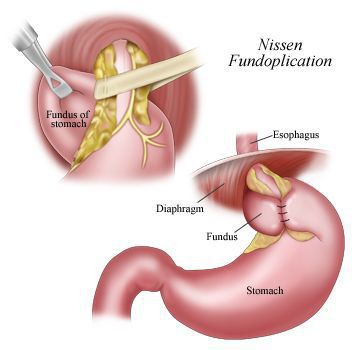
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений.[12][14][15][19][20]
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
- правильное питание — в обязательном порядке показано соблюдение специальной диеты, предполагающей исключение продуктов питания, которые способствуют раздражению кишечника;
- соблюдение рационального режима питания — приём пищи небольшими порциями каждые несколько часов;
- избегание резких наклонов вперёд и резких изменений положения тела (по возможности) — все эти движения могут вызвать или усилить боли в области грудины и изжогу;
- избегание поднятия тяжестей — не следует поднимать тяжести более 5 кг;
- строго избегать тугого затягивания пояса и ношения сдавливающей живот одежды — это может увеличить давление в брюшной полости;
- регулярное выполнение упражнений лечебной физкультуры для укрепления мышечного корсета и восстановления тонуса диафрагмы;
- вечерний приём пищи не позже, чем за 2,5-3 часа до сна;
- нормализация стула, избегание запоров и диареи, которые приводят к повышению внутрибрюшного давления и образованию ГПОД;
- употребление нерафинированного растительного масла (по одной чайной ложке) до и после приёма пищи;
- проведение курсового лекарственного лечения ГПОД;
- при неэффективности или усилении симптомов заболевания, а также появлении осложнений проводить оперативное лечение.
Грыжа пищевода: причины, симптомы, лечение ГПОД
Причины
Симптомы
Последствия
Диагностика
Лечение
Профилактика

Грыжей пищевода (грыжей пищеводного отверстия диафрагмы, ГПОД) называется патологическое состояние, связанное со смещением вверх через отверстие в диафрагме нижележащих органов (пищевода, желудка, кишечника, сальника).
Данная патология регистрируется у 65% больных с абдоминальной хирургической патологией. Но ввиду низкой выявляемости болезни на ранних стадиях трудно оценить истинную распространенность болезни.
Причины грыжи пищевода
В основе заболевания лежат аномалии развития, дисплазия соединительной ткани, несостоятельность и слабость связок и мышц диафрагмы, в том числе в результате возрастных изменений.
Способствует прогрессированию болезни повышенное внутрибрюшное давление, которое наблюдается при:
- беременности;
- хроническом кашле;
- тяжелой физической работе, поднятии тяжестей;
- приеме пищи в большом количестве;
- ожирении;
- метеоризме, хроническом запоре;
- асците (скоплении жидкости в брюшной полости).
Определенную роль играет наличие болезней, нарушающих прохождение пищи в желудок, сопровождающееся усиленной моторикой, повышением давления в желудке, укорочением и подтягиванием пищевода вверх.
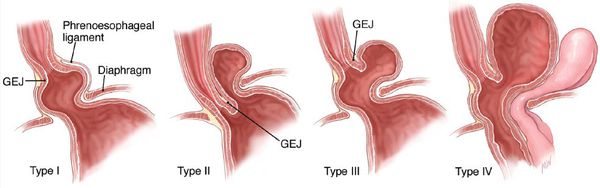
Согласно рекомендациям Американской ассоциации гастроэнтерологических и эндоскопических хирургов (SAGES), выделяют такие типы (степени) ГПОД:
- 1 тип – через грыжевые ворота выпячивается только пищеводно-желудочное соединение;
- 2 тип – через грыжевые ворота выпячивается только желудок;
- 3 тип – через диафрагму выпячиваются и желудок, и пищеводно-желудочное соединение;
- 4 тип – выпячиваются через грыжевое отверстие не желудок и пищевод, а тонкий и толстый кишечник, сальник, селезенка.
Грыжи пищевода 1 степени (типа) называются скользящими (аксиальными) и встречаются у более 95% пациентов. Остальные грыжи являются истинными и встречаются реже.
Симптомы грыжи пищевода
На протяжении длительного времени заболевание протекает бессимптомно и выявляется случайно при проведении рентгенограммы грудной клетки. На ранних стадиях наиболее частыми жалобами пациента являются дискомфорт за грудиной, чувство жжения в результате рефлюкса, затруднение дыхания после приема пищи.
По мере нарастания внутрибрюшного давления, увеличения пищеводного отверстия диафрагмы, увеличения объема грыжевого мешка происходит сдавление легких и сердца. Пациенты могут отмечать у себя такие признаки грыжи пищевода:
- изжога;
- боль в области сердца, нарушение ритма;
- тошнота, рвота, отрыжка;
- чувство вздутия;
- затруднение глотания;
- выделение слюны ночью во время сна;
- боль в животе.
Характерной особенностью боли при грыже пищевода является ее появление сразу после приема пищи и уменьшение после рвоты.
Жалобы пациента могут быть связаны с развившейся патологией позвоночника – кифозом, дегенеративными заболеваниями межпозвонковых дисков. Также могут развиваться гастрит, хронические желудочные кровотечения, с чем связано развитие железодефицитной анемии. На фоне хронического рефлюкса могут развиваться хронический фаринготонзиллит, бронхиальная астма, бронхит, пневмония, кариес.
Последствия грыжи пищевода, чем она опасна
Опасность заключается в том, что клинические проявления неспецифические, могут маскироваться под другие заболевания сердечно-сосудистой, пищеварительной систем, лор-органов. Наиболее часто заболевание имитирует гастроэзофагеальную рефлюксную болезнь, хотя ГПОД и сама может стать причиной развития данного заболевания.
С течением времени ГПОД прогрессирует, могут развиваться такие осложнения:
- кровотечение из пищевода;
- эрозии, язвы, перфорации, стриктуры пищевода;
- ущемление желудка с развитием некроза;
- пищевод Барретта, рак.
Диагностика грыжи пищевода
Диагностика основывается на жалобах больного, результатах осмотра врачом и дополнительных методов обследования.
Врачом могут назначаться такие исследования:
- рентгенография с применением бариевой смеси;
- эзофагогастродуоденоскопия со взятием биопсийного материала и проведением гистологического исследования;
- рН-метрия;
- УЗИ органов брюшной полости;
- ЭКГ.
Полный план обследования назначается врачом индивидуально.
Лечение грыжи пищевода
Предполагается, что увеличение клинической симптоматики происходит на 15% в год. Учитывая это, на начальных стадиях применяются консервативное лечение и выжидательная тактика, но в перспективе для снижения риска развития осложнений, в том числе с летальным исходом, должно планироваться проведение операции.
На начальных стадиях заболевания оперативное лечение не показано, назначается консервативная терапия:
- устранение гастроэзофагеального рефлюкса;
- уменьшение массы тела;
- укрепление мышц пресса и диафрагмы;
- соблюдение диеты.
При грыже пищевода рекомендована диета с ограничением жареного, кислого, соленого, продуктов, приводящих к метеоризму.
Для уменьшения желудочной кислотности широко применяют ингибиторы протонной помпы, блокаторы Н2 гистаминовых рецепторов. На эффективность данных препаратов может влиять наличие гастрита, ночного кислотного прорыва (резкого увеличения желудочной секреции ночью). Длительный прием препаратов связан с развитием ряда побочных эффектов (повышение риска малигнизации, снижение качества переваривания пищи, усиление роста патогенных бактерий в кишечнике). Поэтому при неэффективности консервативного лечения в течение полугода должен быть рассмотрен вариант оперативного лечения.
Хирургическое лечение проводится в плановом и экстренном порядке при неэффективности консервативного лечения и наличии осложнений. К счастью, только около 2% пациентов с ГПОД нуждаются в экстренном проведении операции, которую проводят при:
- пищеводном и желудочном кровотечении;
- ущемлении грыжи;
- острой непроходимости.
В ходе операции могут проводиться:
- опущение грыжевого мешка под диафрагму;
- крурорафия, укрепление диафрагмального отверстия собственными тканями, имплантами (сетчатыми имплантами, протезами);
- фундопликация (формирование манжетки из дна желудка вокруг пищевода для предотвращения рефлюкса и фиксации желудка в брюшной полости);
- резекция желудка (удаление части желудка при грыже пищевода выполняется в случае развития некроза или для проведения фундопликации).
Операции при грыже пищевода могут быть как открытыми, так и лапароскопическими. Лапароскопические операции обладают рядом преимуществ:
- малой травматичностью (выполняется несколько проколов на коже для введения лапароскопической аппаратуры);
- меньшей кровопотерей;
- более коротким периодом стационарного лечения;
- меньшим риском развития таких осложнений, как тромбоз, кровотечение, инфекция мочевыводящей системы, раневая инфекция, послеоперационная грыжа, пневмония.
При открытых операциях лучший обзор для хирурга операционного поля, что делает их вариантом выбора в экстренных ситуациях. Лапароскопические операции могут переводиться в открытые в таких случаях, как травма селезенки, внутреннее кровотечение, плотные спайки.
Может выполняться гастропексия (подшивание желудка спереди и сзади к брюшной стенке).
Современным методом лечения при небольших размерах грыжи является эндоскопическая антирефлюксная терапия:
- радиочастотная терапия пищеводно-желудочного соединения катетером Stretta (в результате повышается тонус пищеводного сфинктера, снижается частота его расслабления);
- трансоральная неинвазивная фундопликация (в процессе операции подшивается специальная манжета, прижимающая дно желудка к пищеводу на протяжении 270 градусов).
Профилактика грыжи пищевода
Профилактические мероприятия направлены на укрепление связочного аппарата диафрагмы и пищевода, уменьшение внутрибрюшного давления. С этой целью рекомендовано:
- регулярно заниматься физическими упражнениями (при грыже пищевода рекомендован комплекс упражнений, направленный на укрепление мышц брюшного пресса);
- нормализовать массу тела;
- соблюдать диету (не переедать, исключить газообразующие продукты, стимулирующие желудочную секрецию);
- не допускать поднятия тяжестей.
Даже при наличии генетической предрасположенности к грыже с помощью модификации образа жизни, назначения адекватного лечения можно избавиться от нежелательных симптомов болезни.

терапевт, гастроэнтеролог, КМН
опыт работы 24 года
отзывы оставить отзыв
Клиника
м. Улица 1905 года
Записаться на прием
Отзывы
Спасибо большое за интерес к пациентам и внимательность. Давно разочаровалась в традиционной медицине и уровне врачей в поликлиниках. Вы возвращаете веру в врачей и клятву Гиппоткрата. Успехов Вам в работе!
Андрианичева Алина Викторовна
26.07.2017
Попал на приём к Ольге Ивановне, после неудачного лечения у другого доктора. Врач высокой квалификации, чуткий и внимательный человек, который внимательно выслушал мою проблему, назначил программу лечения и потратил столько времени, сколько необходимо для достижения результата.
Прекрасный, очень профессиональный доктор.
Светлана
22.02.2020 09:51:54
Выражаю огромную признательность Никитиной Ольге Ивановне, которая большой профессионал своего дела. Очень внимательно относится к пациентам на приеме. Обратилась к Ольге Ивановне как к гастроэнтерологу. Назначила все необходимые обследования и затем лечение. Стало лучше уже спустя неделю лечения, мне захотелось снова жить и больше не испытываю чувства дискомфорта. Огромное Вам спасибо!
Выражаю признательность за внимательный и профессиональный подход.
Доктор все доступно и понятно разъяснила план лечения, дала рекомендации и просто поддержала добрым словом!
Услуги
- Название
- Прием (осмотр, консультация) врача-гастроэнтеролога первичный2300
- Прием (осмотр, консультация) врача-гастроэнтеролога повторный1900
Статьи о здоровье
Другие специалисты
Грыжа пищевода — симптомы и лечение
Грыжа пищевода – выпячивание желудка через отверстие через пищеводное отверстие в диафрагме. Заболевание приводит к развитию рефлюкса – заброса желудочного содержимого в пищевод.
На этом фоне создаются предпосылки для развития серьезных патологий желудочно-кишечного тракта, образования стеноза и язвенных очагов. Пытаться вылечить патологию в домашних условиях бессмысленно. Заболевание быстро прогрессирует, потому за помощью к гастроэнтерологу или хирургу следует обратиться незамедлительно.
- →
- →


Дата обновления: 04.06.2022
Дата публикации: 14.06.2020
Общие сведения
Грыжа пищеводного отверстия диафрагмы (ГПОД) представляет собой хронический рецидивирующий процесс, для которого характерно перемещение начального абдоминального отдела пищеварительной трубки (желудка) в область над диафрагмой, через естественное отверстие в грудную полость. Чаще всего в полость перемещается абдоминальный конец пищевода и часть желудка. Болезнь бывает врожденной. В основе развития заболевания лежит повышение внутрибрюшного давления и ослабление связочного аппарата в области пищеводного отверстия диафрагмы.
Чаще всего с проблемой хиатальных грыж сталкиваются женщины, перенесшие беременность и люди пожилого возраста. Распространенность дефекта отверстия диафрагмы среди пациентов в возрасте до 40 лет – минимальна, не более 10%. Частота обнаружения ГПОД у пожилых людей, старше 60-70 лет увеличивается и достигает 70% случаев. Лечение грыжи пищеводного отверстия диафрагмы оперативное и медикаментозное.

Интересна еще одна связь, замеченная врачами. Пациенты из развитых стран с дефектом пищеводного отверстия диафрагмы сталкиваются с заболеванием чаще. Причины ГПОД становятся понятными при внимательном рассмотрении характерного для населения режима питания и образа жизни и действие этих факторов на организм. К группе риска относят и других пациентов с патологиями пищевода и желудка, вероятность возникновения ГПОД у них возрастает на 20-30%. Опасность возникновения осложнений при дефекте пищеводного отверстия диафрагмы возрастает для лиц пожилого возраста.
Классификация
Смещение нижних участков пищевода и кардиального отдела желудка в грудную клетку происходит без участия брюшины, потому грыжа пищевода не имеет грыжевого мешка. После образования хиатального грыжевого дефекта пищеводного отверстия, блуждающий нерв расслабляется, происходит расширение, появляются грыжевые ворота, изменяется угол Гиса и нарушается работа клапанного механизма кардии, расположенного за грудиной. ГПОД часто возникает, если пищевод короткий, или перерастянутый желудок. Из-за работы перечисленных механизмов кровообращения в кардиальном отделе желудка проявляется нарушение, усугубляется ГЭРБ, образуется дефект пищеводного отверстия диафрагмы.
-
Общие сведения о диафрагмальной грыже
-
Классификация
-
По степени
-
По форме заболевания
-
Причины развития патологии
-
Клиническая картина
-
Осложнения болезни: как их обнаружить
-
Диагностика патологии
-
Методы лечения
-
Оперативное вмешательство
-
Лечение без операции
-
Вспомогательные методы терапии
-
Лечебная гимнастика
-
Дыхательная гимнастика
-
Рекомендуемая диета: варианты меню в таблице
-
Видео
По степени
В зависимости от состояния больного различают 3 степени поражения пищеводного отверстия диафрагмы:
- Первая. Состояние характеризуется выпячиванием небольшого размера. Нарушение работоспособности органов едва заметное, смещение желудка в грудную полость не наблюдается, кровоснабжение не изменяется, симптомы проявляются достаточно редко. ГПОД обнаруживают при профилактических осмотрах случайно. Лучше показаться врачу сразу, не откладывая это на долгое время. Нормализовать самочувствие можно за счет медикаментозной терапии, соблюдения диеты и восстановления нормального образа жизни. Хирургическое вмешательство не требуется.
- Вторая. Достигают существенных размеров, желудок смещается, пациент ощущает клинические проявления патологии и высказывает жалобы на боль, общий дискомфорт, изжогу, отрыжку, жжение за грудиной при воспалении пищевода. Лечение назначает гастроэнтеролог. Положение больного среднее, возможен переход в терминальную стадию.
- Третья является запущенной формой заболевания пищеводного отверстия. Симптомы ГПОД прослеживаются интенсивно. Пациент жалуется на острые боли, выраженную изжогу и отрыжку, может отказываться от приема еды.

При болезни под значительным ударом оказываются верхний отдел желудочно-кишечного тракта, желудок. Такое состояние требует неотложного лечения. При поражении пищеводного отверстия диафрагмы второй и третей степени может потребоваться госпитализация в стационар.
При поражении последней степени необходима операция по поводу удаления хиатальной грыжи. В ходе вмешательства ушивают растянувшиеся связки, накладывают поддерживающую сетку, а после проводят курс медикаментозного лечения.
К перечню рекомендуемых препаратов относят спазмолитики, ингибиторы протонной помпы, антациды, прокинетики.
По форме заболевания
Скользящий дефект пищеводного отверстия часто встречается в гастроэнтерологической практике, такое образование составляет 90% клинических случаев. Также называют аксиальные, осевые и блуждающие. При таких деформациях нижний сфинктер пищевода, часть желудка и брюшная часть пищевода свободно проникают в грудную полость. Потом деформация возвращается обратно и желудок принимает свое анатомическое положение. Чаще всего это происходит при движении.
В отдельных случаях они утрачивают собственную способность к вправлению и становятся фиксированными, то есть их положение не зависит от движения. Чаще всего это происходит, когда ГПОД достигает существенных размеров, он остается в загрудинном пространстве из-за спаек в грыжевом мешке. Скользящие образования могут оказаться фиксированными при укороченном пищеводе, являющемся следствием ожога или появления рубца.

Постоянная околопищеводная фиксированная хиатальная грыжа характеризуется тем, что она не меняет свое положение при смене положения тела пациента. Дно образования и большая кривизна желудка выходят в грудную полость через расширенное пищеводное отверстие диафрагмы. Дефект находится рядом с грудным отделом пищевода, располагается параэзофагеально. Деформация часто ущемляется, что характеризуется интенсивным болевым синдромом. Нарушается процесс движения сформированного пищевого комка по пищеводу к желудку. Больного беспокоит тошнота и рвота.
В медицинской практике также различают смешанные дефекты пищеводного отверстия диафрагмы. Они сочетают в себе механизмы, присущие скользящим (со смещением желудка) и фиксированным образованиям. В лечении таких деформаций есть определенные сложности, часто подобрать оптимальный метод лечения затруднительно.
Причины развития ГПОД
Часто образуются из-за ослабления связочного аппарата, фиксирующего кардиальную часть желудка. Основным фактором, предопределяющим развитие дефекта пищевого отверстия диафрагмы, является повышение внутрибрюшного давления.
Грыжа пищеводного отверстия диафрагмы может проявляться под воздействием таких причин:
- наследственная предрасположенность к дефекту;
- нарушение моторики желудочно-кишечного тракта;
- избыточный вес пациента (ожирение);
- регулярное переедание;
- запоры или хронический метеоризм;
- перенесенная беременность (особенно многочисленная, повторная, многоплодная);
- массивные физические нагрузки;
- длительное течение болезней бронхо-легочной системы;
- неукротимая рвота;
- перенесенные травмы живота и брюшной полости;
- нарушения осанки, серьезное искривление позвоночника;
- наличие образований в брюшной полости;
- термические и химические ожоги пищевода;
- возрастные изменения;
- дисплазия соединительных тканей.
Под действием одной или нескольких причин, заболевание прогрессирует довольно быстро. При поражениях первой степени симптомы заболевания проявляются редко и являются терпимыми. По мере прогресса заболевания, самочувствие больного усугубляется, клиническая картина становится яркой, особенно при рефлюксе и воспалении слизистой пищевода
Проблема в том, что использование специфических препаратов, действие которых направлено на устранение проявлений, не дает стойких результатов.
Клиническая картина
Грыжа пищевода имеет 3 стадии своего развития и на каждой из них проявляются разные клинические признаки. Изначально заболевание протекает бессимптомно. Пациент может не ощущать никаких изменений, они проявляются потом. На 2 и 3 стадии развития процесса в пищеводном отверстии, пациент ощущает клинические проявления дефекта пищевода. Часто появляются приступы после еды. Их интенсивность способна быть разной, в зависимости от типа патологии и продолжительности ее течения.
На начальной стадии симптомы ГПОД проявляются не интенсивно. Пациент может ощущать тошноту и изжогу сразу после трапезы. Затем симптомы исчезают. На 2 стадии дефекта пищеводного отверстия, проявления становятся яркими:
- умеренный дискомфорт, который локализуется в области левого подреберья и в загрудинном пространстве;
- усиленная боль, возникающая после еды и спортивных нагрузок;
- ощущение инородного тела в горле, проблемы с прохождением еды и воды;
- дискомфорт при глотании появляется в загрудинной области;
- изжога натощак и после еды;
- отрыжка воздухом;
- дисфагия – затруднение при глотании;
- неприятный запах изо рта;
- белый или желтый налет на языке;
- самочувствие пациента усугубляется, когда он лежит;
- внезапные, продолжительные, трудноустраняющиеся приступы икоты;
- возникновение мышечных спазмов;
- активное слюноотделение, особенно ночью.

Третью стадию рассматривают как терминальную. У пациентов усиливаются симптомы, характерные для второй стадии, но к ним присоединяются и другие признаки:
- приступы удушья, сопровождающиеся сильным сухим кашлем, возникают ночью;
- изменение частоты сердечных сокращений;
- охриплость голоса, его изменения.
Медикаментозное лечение при поражениях второй степени возможно. На терминальной стадии улучшить прогноз на выздоровление помогает только операция. Отказываться от лечения не следует из-за присутствующего риска возникновения опасных осложнений.
Осложнения болезни: как их обнаружить
При отсутствии своевременного лечения дефект диафрагмы приводит к тяжелым осложнениям. Чем опасна:
- образование эрозивных участков на пищеводе, серьезное поражение слизистых оболочек, воспалительный процесс;
- ущемление сопровождается яркой клинической картиной;
- язва пищевода, прогрессирующая на фоне агрессивного воздействия сока желудка на слизистую;
- появление рубцов на стенках органа;
- сужение просвета пищевода, приводящее к нарушению проходимости пищевого комка;
- прободение стенок пищевода;
- внутреннее кровотечение;
- воспаление пищевода;
- непроходимость кишечника;
- тяжелые нарушение работы органов дыхания, нарушения в связи бронхов с легкими;
- изменение работы сердца и нарушение проходимости сосудов.
Подробнее стоит рассмотреть риск развития ущемления дефекта пищеводного отверстия диафрагмы. Он присутствует при поражении пищевода и диафрагмы 2 и 3 степени. Симптомы и лечение будет отличаться от классической схемы. Пациента побеспокоит внезапная острая боль в загрудинной области. Она способна отдавать в область ключицы или лопаток. Самочувствие усугубляется резко, наблюдается вздутие живота, давящее ощущение внутри, появляется тошнота и позывы к рвоте.
Диагностика дефекта отверстия диафрагмы
Для определения диагноза, врач проводит осмотр пациента. На начальном этапе диагностики гастроэнтеролог диагностики собирает анамнез больного, оценивает клинические проявления. При необходимости врач назначает следующие инструментальные исследования перед лечением:
- рентгенологическое исследование с использованием контрастного вещества;
- фиброгастроскопия (зондирование с применением прибора, оснащенного видеокамерой);
- УЗИ органов брюшной полости (ультразвуковая диагностика);
- рН-метрия для оценки кислотности сока желудка.

Все исследования, направленные на определение работоспособности пищевода обязательно проводятся натощак. Это следует учитывать, определяя время для записи на диагностику. После приема пищи должно пройти не менее 12 часов, пить можно за 3 часа до обследования. Лекарственные препараты могут оказывать влияние на данные испытаний, потому целесообразность их применения перед обследованием стоит обсуждать с лечащим врачом.
Данные диагностики, полученные в ходе обследования, позволяют установить форму и степень поражения. Подобной информации достаточно, чтобы начать лечение. Если ситуация незапущенная, оперативное вмешательство не требуется, возможно медикаментозное лечение.
Методы лечения грыжевого образования диафрагмы
После того как грыжа пищевода диагностирована, можно приступать к ее лечению. Оно может быть оперативным и консервативным. Оптимальный подход определяется в зависимости от стадии патологии, имеющегося риска осложнений, общего самочувствия и возраста пациента. Устранить грыжу на больших стадиях можно с помощью операции.
Независимо от выбранной гастроэнтерологом способа лечения, больной должен принимать все назначенные препараты, в точном соответствии с рекомендуемыми дозами. Пациент также должен выполнять специальные упражнения, соблюдать режим дня, рекомендуемый доктором. В качестве дополнительной терапии, рекомендуется прием настоев и отваров лекарственных трав.
Оперативное вмешательство
Есть пять основных показаний для проведения оперативного вмешательства при грыжевом дефекте в диафрагме:
- Недостаточная эффективность консервативной терапии.
- Сам дефект имеет существенные размеры.
- Тип пищеводной грыжи – скользящий, возрастает риск ущемления образования диафрагмы.
- Вероятность развития осложнений – повышенная.
- Присутствуют заметные повреждения слизистых оболочек пищевода, проявляется эрозия и дисплазия.
В хирургии для коррекции применяются оперативные вмешательства такого типа:
- Фундопликация (антирефлюксная) по Ниссену. Оперативное вмешательство, направленное на защиту слизистых оболочек органа через диафрагму от воздействия сока желудка.
- Крурорафия по Тупе – ушивание ножек диафрагмы.
- Операция Белси. Манипуляция состоит в закреплении органов в брюшной полости в естественном положении. К диафрагме прикрепляют нижний отдел пищевода и область сфинктера, дно соединяют прямо с пищеводом.
- Лапароскопическая операция. Позволяет существенно уменьшить размеры пищеводного отверстия диафрагмы и соответственно минимизировать риск ущемления. Проводится через небольшие проколы при помощи эндоскопического оборудования – лапароскопа.

Параэзофагеальная грыжа пищевода удаляется любым из перечисленных методов. Операции на диафрагме проводят частные и государственные хирургические центры. Подобрать наиболее оптимальное место для лечения можно в Москве и регионах, изучив сайты клиник и предоставленную на них информацию. Обычно в перечне документов есть прейскуранты, отображающие стоимость операции на отверстии диафрагмы. Надо учитывать, что цифры – ориентировочные и окончательные данные можно получить только после обследования. Это связано с тем, что каждый хирургический случай уникален.
Лечение без операции
Терапевтическая практика при дефекте отверстия диафрагмы позволяет снять боль и снизить выработку желудочного сока за счет использования медикаментозных средств. Отдельные средства предназначены для уменьшения кислотности содержимого желудка. Это позволяет защитить стенки пищевода от агрессивного воздействия, предупредить их эрозивное повреждение.
Часто назначают лекарства и их аналоги из следующего перечня:
- Низатидин. Средство в форме раствора для внутривенного введения. Препарат способствует снижению выработки желудочного секрета и снижает концентрацию соляной кислоты в его составе. Важно пройти полный курс.
- Альмагель. Антацидный препарат, связывающий соляную кислоту и нейтрализующий ее отрицательное действие на слизистые оболочки желудка и пищевода. Выпускается в форме суспензии, предназначенной для перорального приема.
- Омепразол. Лекарство в форме капсул или таблеток для перорального приема, обеспечивающее подавление функции желудка, органы выделяют меньше соляной кислоты. Состав нейтрализует кислотность секрета и снижает интенсивность его агрессивного воздействия на слизистые.
- Метоклопрамид. Состав нормализует моторику пищевода, обеспечивает устранение изжоги. Содержание этого активного вещества есть в лекарствах с другими названиями.

Дозировки и количество подходов к приему лекарственных составов определяет врач в индивидуальном порядке, делая поправку на общее самочувствие пациента. Вылечить болезнь отверстия диафрагмы без операции невозможно. Само образование останется. Медикаментозная терапия направлена на устранение отрицательных симптомов со стороны пищевода и желудка и предотвращение дальнейшего прогресса болезни.
Вспомогательные методы лечения
Лечение грыжи пищеводного отверстия требует изменения образа жизни. Пациенту дают рекомендации пересмотреть режим дня, найти время для лечебной гимнастики и дыхательных упражнений. В отдельных случаях рекомендуют принимать отвары и настои лекарственных трав. На постоянной основе необходимо соблюдать диету, способную предотвратить повышение кислотности желудочного сока.
За счет комплексного воздействия можно добиться высоких результатов в терапии расширения пищеводного отверстия. Принцип лечения болезни у взрослых и детей, отличается, потому схему терапии, предназначенную для ребенка гастроэнтеролог должен прорабатывать совместно с педиатром. Лечить надо комплексно, важно сочетать медикаментозную практику с ЛФК и диетой.
Лечебная гимнастика
Врачи рекомендуют регулярно выполнять упражнения с целью укрепления мышц диафрагмы. Все нагрузки важно получать натощак. Приступать к выполнению упражнений можно после наступления устойчивой ремиссии – такие комментарии медиков. Физические нагрузки при обострении опасны, опасность заключается в появлении острого болевого приступа и развития осложнений.
Если у пациента хиатальный дефект пищеводного отверстия, ему следует ежедневно выполнять такие упражнения:
- Первое задание выполняется в лежачем положении на боку, под шею нужно подложить валик. Во время вдоха надо приподнимать корпус, отрывая его от пола, напрягать брюшную стенку и постепенно выпячивать живот. В конце следует резкий выдох для расслабления стенки живота. Ежедневно выполнять 10-15 минут.
- Положение – стоя на согнутых коленях с прямым корпусом. Проделывается медленный вдох и выполняются наклоны туловища в обе стороны, во время упражнения важно держать дыхание.
- Исходное положение – лежа на спине, на вдохе нужно сделать поворот туловища в другую сторону. Повторить задачу 10-15 раз.

Если дефект большой, получать чрезмерные физические нагрузки недопустимо. Пациент не должен ощущать усталости после таких тренировок. На пользу пойдут прогулки в парке в размеренном темпе. Стоит отказаться от подъемов тяжести и ограничить другие активности.
Дыхательная гимнастика
Упражнения дыхательной гимнастики следует выполнять натощак, спустя 2-3 часа после приема пищи. Несоблюдение этого правила может спровоцировать неприятные ощущения и вызвать выраженный болевой синдром. Пациент должен освоить практику диафрагмального дыхания. Это обеспечит укрепление мышц.
Сперва задание выполняют лежа на боку, учатся правильно, размеренно и глубоко дышать. Живот на вдохе должен выпячиваться, на выдохе – расслабляться, но не втягиваться. Упражнение повторяют в течение 4-5 минут. После освоения практики, можно выполнять задание в положении стоя.
Рекомендуемая диета: варианты меню в таблице
Терапия заболевания пищеводного отверстия невозможна без правильного питания. Пациент должен ознакомиться с перечнем разрешенных и запрещенных продуктов, чтобы не усугублять свое самочувствие и правильно составить рацион. Употребление вредной пищи может приводить к обострению.
Из меню взрослого пациента убирают:
- газированные напитки, магазинные соки;
- весь алкоголь и пиво;
- острые, жареные и копченые блюда;
- различные специи (ограничивают соль);
- капусту, лук и бобовые – все, что вызывает газообразование;
- томаты, яблоки, виноград, цитрусовые;
- кислые ягоды и фрукты;
- овощи в свежем виде.
Из меню обязательно исключают сладости, соления, все жирное, свежий хлеб, сливочное и растительное масло. Под запретом жирная сметана и творог. Это продукты, употребление которых под частичным запретом – их можно есть, но ограниченно, вне периода обострения.
При организации питания надо соблюдать такие правила:
- дробное питание – 5-6 раз в день, но небольшими порциями;
- пища не должна быть холодной или горячей;
- термическая обработка – варка, тушение, запекание;
- основа меню – полужидкие, протертые супы, каши;
- еда и напитки – комнатной температуры;
- нормализация питьевого режима – до 2 литров жидкости в сутки;
- добавьте в меню нежирное молочное.
Примерное меню для взрослого пациента с грыжей пищевода представлено в таблице:
Грыжа пищеводного отверстия диафрагмы сегодня успешно лечится. Терапия заключается в совокупном использовании медикаментозных средств, соблюдении диеты и лечебной гимнастики. Народные средства можно использовать только по назначению врача. Только грамотный подход позволит добиться хороших результатов, достичь ремиссии и выздоровления. Заболевание не проходит само по себе, потому нужно предпринимать меры по ее устранению. В большинстве случаев получится обойтись без операции.
Видео
