Как снять воспаление и вылечить суставы
Воспаление суставов или артриты — группа заболеваний, при которых в поражённых суставах развивается воспалительный процесс. Болезнь развивается на фоне многочисленных неблагоприятных факторов. Воспаление могут спровоцировать инфекционные болезни, перенесенные травмы суставов, сбои в работе эндокринной системы, наследственная предрасположенность и многие другие причины.
В зависимости от причины развития воспаления, выделяют следующие виды артритов:
- инфекционные — связаны с попадание в организм инфекции;
- ревматоидные — развиваются, когда к инфекции присоединяется аллергическая реакция;
- подагрические — спровоцированы подагрой и интенсивным отложением солей мочевой кислоты;
- ювенальные — поражают подростков до 15-16 лет по невыясненным причинам;
- травматические и другие формы недуга.
Для всех разновидностей заболевания характерна схожая симптоматика. В одном или нескольких поражённых суставах ощущается боль, скованность, иногда развивается припухлость и локально повышается температура кожи.

Методы лечения воспаления суставов
Медикаментозное лечение
Его главная задача — уменьшить воспаление и снять острую боль. В этих целях врач назначает нестероидные противовоспалительные препараты, обезболивающие, например, нурофен, ибупрофен, нимесулид и другие лекарства. В тяжёлых случаях, когда присутствуют внесуставные проявления заболевания, врач рекомендует кортикостероиды. Если нестероидные препараты не приносят ожидаемый эффект, а также при развитии лихорадки кортикостероиды вводят внутрисуставно.
Физиотерапия
В числе физиотерапевтических методов, которые доказали свою эффективность при артритах — магнитотерапия, ультразвук и грязелечение.
Массаж
Процедуры проводят при реабилитации, по окончанию острой стадии воспаления. Врач выполняет разминание поражённого участка, растирание, сдвигание, растяжение и кручение. Массаж проводят только у специалиста, так как самолечение может усугубить болезнь.
Лечебная физкультура
Поднятие тяжести, бег и прыжки, а также любые резкие движения при воспалении суставов запрещены. Для улучшения состояния пациентам рекомендуют заниматься плаванием, выполнять простые упражнения на растяжение.
Статью проверил

Дата публикации: 16 Марта 2021 года
Дата проверки: 09 Января 2023 года
Содержание статьи
Лечение воспаления суставов в клиниках ЦМРТ
Лечение всех видов артрита вы можете пройти в клиниках ЦМРТ. Мы подберем эффективную медикаментозную терапию, проведем курс массажа и физиотерапевтических процедур. Для записи к врачу нашего медицинского центра позвоните или отправьте заявку через форму на сайте.
Методы диагностики
Точная диагностика позволяет верно определить заболевание на ранних стадиях и назначить подходящее лечение. Мы описываем современные высокоточные способы, безопасные для организма.
К какому врачу обратиться
Статью проверил

Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее

Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы

Программа лечения Врачи Цены Отзывы
Содержание
- Что такое артроз
- Причины и механизм развития артроза
- Симптомы артроза
- Первые признаки
- Явные симптомы
- Опасные симптомы
- Чем опасен артроз
- Стадии артроза
- Возможные осложнения
- Обострение
- Локализации и клинические формы
- Классификация остеоартроза
- Артроз верхних конечностей
- Артроз верхних конечностей
- Артроз позвоночника (вертебральный)
- Артроз ВНЧС
- Виды вторичных артрозов
- Диагностика
- Лечение артроза
- Медикаментозная терапия
- Народные методы
- Немедикаментозные методы лечения
- Операция
- Подход к лечению в “Парамита”
- Клинические рекомендации
- Прогноз
- Профилактика
- Частые вопросы по заболеванию
Человек постоянно находится в движении. С одной стороны это тренирует наш организм, позволяет адоптироваться в окружающей среде. С другой – нагружает опорно-двигательный аппарат, создает травмоопасные ситуации, результатом которых является преждевременного изнашивания суставов. Именно так развивается артроз коленного сустава – один из самых частых диагнозов на приеме у ревматолога и ортопеда-травматолога.
Чтобы не допустить инвалидности, артроз нужно лечить. Из этой статьи вы узнаете все об этом заболевании. В Москве его успешно лечат в медицинском центре «Парамита».
Что такое артроз
Артроз – это заболевание суставов дегенеративно-дистрофического характера с постепенным разрушением хрящевой и разрастанием костной ткани. Процесс сопровождается деформацией, нарушением суставной функции и болями. В последнее время чаще применяется термин остеоартроз (остеоартрит ОА) – группу заболеваний, в основе которых лежит не чисто дистрофические, а дистрофически-воспалительные процессы, приводящие к постепенному разрушению сустава. Все больше специалистов считают, что причины артрозов и остеоартрозов, механизмы их развития одинаковы, то есть, по сути это одно и то же заболевание.
По статистике в разных странах артрозами страдает от 10 до 20% населения. Возрастные нарушения в опорно-двигательном аппарате к 80 годам имеют практически все. При этом больные далеко не всегда вовремя обращаются к врачу и долго лечатся самостоятельно, что приводит к инвалидизации. Тогда как правильно подобранное лечение может избавить от страданий и приостановить прогрессирование заболевания. Коды артроза по МКБ 10: M15-M19.
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
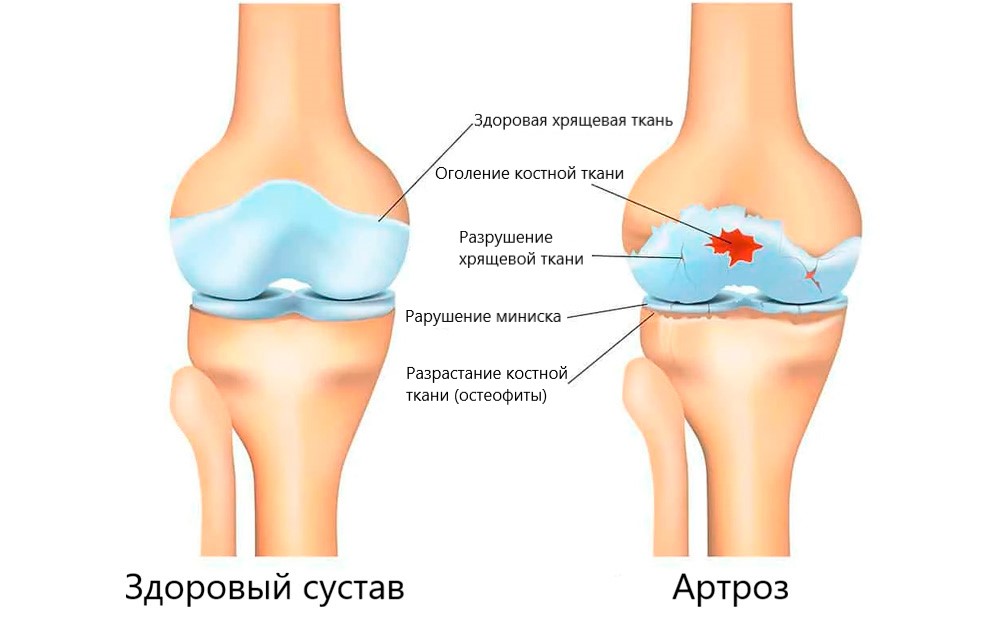
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Симптомы артроза
Признаки артроза появляются не сразу, а через несколько лет после начала дегенеративно-дистрофического процесса или когда присоединяется воспаление.
Первые признаки
Начинается незаметно с болевых ощущений в конечностях на фоне физических нагрузок. Утром, после длительного пребывания в состоянии покоя в суставах появляются так называемые «стартовые боли» в сочетании с легким сковыванием. Все это проходит после начала активных движений. Болевые ощущения ноющие, тупые, не слишком интенсивные. Все это приводит к тому, что больные на ранних стадиях редко обращаются к врачу, предпочитая лечиться народными средствами. Тогда как именно на этой стадии проще всего приостановить прогрессирование заболевания.
Явные симптомы
Болезненность усиливается, становится постоянной, не дает уснуть по ночам, нарастает при изменении погоды. Часто болит вся конечность. Пожилые люди отмечают ломоту в костях, ноющие боли в мышцах и суставах. Особенно часто развивается артроз суставов нижних конечностей – коленного и тазобедренного. Больной быстро устает при ходьбе, суставы при артрозе с трудом сгибаются, формируется тугоподвижность.
Больные жалуются на нестабильность конечности и появление неуверенной походки. В коленях при сгибании появляется грубый хруст из-за того, что лишенные хряща суставные поверхности трутся друг о друга. Он отличается от легкого похрустывания при воспалении – синовите. Колено деформируется за счет краевого разрастания костной ткани. Так как больные стараются меньше двигаться, развивается атрофия (уменьшение в объеме) мышц, отчего походка становится еще более нестабильной.
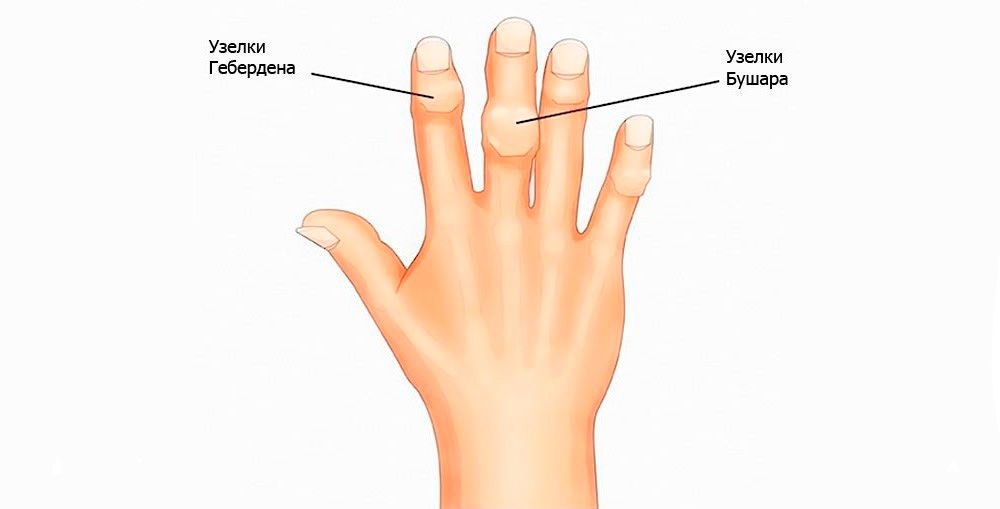
В верхней конечности артроз чаще развивается после травм или на фоне хронических артритов. Деформация отчетливо видна в межфаланговых суставчиках кисти. На пальцах формируются костные наросты – узелки Гебердена и Бушара, а сама кисть приобретает квадратную форму.
Опасные признаки артроза
Так как дегенеративно-дистрофические процессы развиваются медленно, даже опасные симптомы артроза не всегда замечаются вовремя.
К опасным симптомам относятся:
- появление отека и болей в постоянно ноющей конечности – признак воспаления, требующего лечения;
- развитие суставной деформации;
- боли в мышцах и костях конечности;
- неустойчивая походка, нарушение подвижности при сгибании и разгибании конечности;
- постоянная болезненность, переходящая на всю конечность.
Чем опасен артроз
Артроз – это заболевание, формирующееся медленно и редко вызывающее тяжелую инвалидизацию. Опасность представляют периодически развивающиеся воспалительные процессы.
Поэтому в последние годы стали выделять такое заболевание, как остеоартроз или остеоартрит (ОА) в зависимости от того, какой процесс преобладает в суставе – дегенеративно-дистрофический или воспалительный. Именно ОА является причиной тяжелых нарушений функции конечности.
Стадии артроза
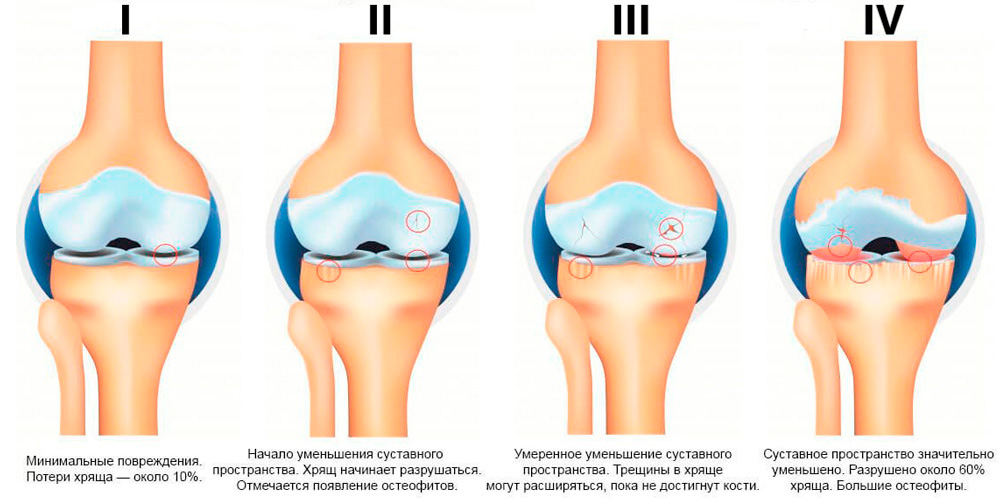
Клинико-рентгенологические стадии артроза по классификации Келлгрена–Лоуренса:
- Нулевая. Больной ощущает дискомфорт, иногда болезненность при ходьбе. На рентгене изменений нет.
- Начальная (сомнительная). Больного беспокоят умеренные тупые болевые ощущения при продолжительной ходьбе, иногда небольшой хруст при сгибании конечности. На рентгене: незначительное сужение суставной щели, небольшие участки краевых костных дефектов.
- Легкая. Болезненность усиливается, появляется по утрам вместе с кратковременной скованностью, при движении усиливается. На рентгене при 2 степени видны: четкое сужение суставной щели и единичные костные разрастания (остеофиты) по краям суставных поверхностей.
- Умеренная (дегенеративная). Появляется ночной болевой синдром. Болят кости и мышцы. Иногда сустав слегка отекает, болезненность усиливается (признак воспаления). На рентгене: еще большее сужение суставной щели и разрастание остеофитов; повышается плотность кости (остеосклероз).
- Тяжелая (деформирующая). Боли постоянные, ноющие, усиливаются при движении, грубый хруст при сгибании конечности, атрофия мышц и деформация. На рентгене: суставная щель резко сужена, края суставной поверхности значительно разрослись, что привело к изменению структуры и деформации сустава. Подробнее про деформирующий артроз читайте в этой статье.
Возможные осложнения
Артроз – это заболевание, осложняющееся:
- хроническим, нарастающим от физических нагрузок болевым синдромом;
- суставной деформацией;
- нарушением функции конечности – тугоподвижностью, сменяющейся полной или частичной неподвижностью;
- утратой трудоспособности и инвалидизацией.
Обострения артроза
Для дегенеративных заболеваний характерно медленное прогрессирующее течение. Усиление болевого синдрома появляется при сырой холодной и ветреной погоде, а также при появлении воспаления. Воспалительные процессы протекают с небольшой припухлостью и умеренным усилением болезненности. Как правило, воспалительный процесс носит асептический характер, но при наличии очагов инфекции и хронических заболеваний возможно инфицирование. Поэтому при появлении при артрозе симптомов воспаления лучше обратиться к врачу. Самостоятельно можно сделать следующее:
- принять любое обезболивающее средство – Анальгин, Найз, Парацетамол;
- нанести на кожу над пораженным суставом обезболивающую мазь или гель – Вольтарен, Быструмгель, Пенталгин и др.;
- обеспечить покой больной конечности.
Локализации и клинические формы
Артроз развивается преимущественно в наиболее нагружаемых суставах – коленных и тазобедренных. Но после травмы или на фоне артрита деградационно-дистрофические процессы могут прогрессировать в любом суставе.
Классификация остеоартроза
Существует несколько классификаций. Самыми известными являются:
- Классификация по этиологии (причинам развития):
- первичные – причины развития не установлены;
- вторичные – развиваются на фоне травм и заболеваний.
- Классификация по клиническим формам:
- полиостеоартроз – множественное поражение суставов; делится на узелковый (узелки Гебердена и Бушара) и безузелковый;
- олигоостеоартроз – количество пораженных суставов не более двух;
- моноостеоартроз – поражение одного сустава;
- в сочетании – с остеохондрозом или остеоартрозом позвоночника.
- Классификация по локализации:
- межфаланговые;
- тазобедренные;
- коленные;
- другие.
Артроз нижних конечностей
Из-за высокой нагрузки ноги страдают в первую очередь:
- Артроз тазобедренного сустава (коксартроз) – самый тяжелый. Особенности строения тазобедренного сустава (глубокая суставная впадина, узкая суставная щель) способствуют быстрому развитию дегенеративно-дистрофических нарушений с вовлечением в процесс мышц и связок. Если присоединяется воспаление, то развивается эффект частичной или полной неподвижности. Часто развивается на фоне врожденных дисплазий, вывихов, подвывихов бедра, остеохондропатий (асептический некроз головки бедренной кости – болезнь Пертеса). Симптомы артроза: болезненность вначале появляются только к концу дня, но постепенно нарастает, беспокоит весь день, отдает в паховую и ягодичную область. Чтобы уменьшить болевые ощущения при коксартрозе, больной держит ногу в вынужденном положении, отчего она кажется короче здоровой. Болевой синдром очень сильный, поэтому больные часто соглашаются на эндопротезирование.
- Артроз коленного сустава (гонартроз) – самый частый. Колено выдерживает самые высокие нагрузки и травмируется, поэтому гонартроз развивается чаще всего. Выделяют артрозы двух суставов:
- пателлофеморальный – развивается после перенесенных травм в надколенниково-бедренном сочленении и вначале отличается незаметным течением, так как сочленение имеет много хрящей-амортизаторов, долго не позволяющих травмировать кость; но постепенно появляются боли после физических нагрузок, длительной ходьбы или нахождения в положении стоя, при подъеме или спуске с лестницы; со временем они становятся постоянными, тупыми, ноющими, усиливаются при перемене погоды; часто развивается воспаление синовиальной оболочки (синовит), из-за чего боль становится острой;
- тибиофеморальный артроз (бедренно-большеберцового сочленения) – развивается реже и протекает легче. Боли при этом отдают вниз, в область голени и стопы; полная неподвижность при гонартрозе наступает редко. Очень важны профилактика и своевременное лечение артроза коленного сустава – это позволит человеку жить без боли. Но даже при запущенном заболевании избавить пациента от боли вполне реально. О артрозе стоп можно почитать подробно тут.
- Голеностопный – на голеностоп также падает большая нагрузка, поэтому и артроз в нем развивается часто. Он также часто травмируется и дегенеративный процесс носит посттравматический характер. Он поражается также при реактивном артрите. Симптомы: заболевание длительно протекает бессимптомно, но потом появляются боли. Вначале при физической нагрузке, а затем постоянные, ноющие. Характерна также скованность движений после продолжительного отдыха, которая проходит в течение получаса. Полная неподвижность голеностопа встречается редко и только если в основе заболевания лежит длительно протекающий воспалительный процесс.
- Пятка – артроз может развиваться в области подтаранного или таранно-пяточно-ладьевидного сочленений после перенесенных травм и заболеваний. Долго никак себя не проявляют затем начинают появляться болезненные ощущения в пятке, постепенно приобретающие постоянный мучительный характер. Инвалидизация встречается редко.
Артроз верхних конечностей
Артроз в суставах рук развивается реже. Основные особенности локализаций в отдельных суставах:
- Артроз плечевого сустава. Обычно развивается после травм и на фоне микротравмирования у спортсменов-тяжелоатлетов, а также у лиц, занимающихся тяжелой физической работой. Акромиальный (акромиально-ключичный) артроз является следствием травм и воспалительных процессов. Протекает вначале незаметно, но потом появляются болевые ощущения в верхней части плеча, отдающие в локоть и в шею, скованность движений и хруст при движении. Болезненность может носить постоянный изматывающий характер. Иногда сопровождается воспалением, что способствует прогрессированию заболевания. При отсутствии лечения развивается частичный анкилоз. Подробнее о плечевом артрозе читайтет здесь.
- Локтевой артроз – встречается редко в основном у шахтеров, кузнецов и работников некоторых других профессий, имеющих дело с виброинструментами. Симптомы: боли в локте при сгибании и разгибании руки, скованность после длительного отдыха. При отсутствии лечения – стойкое нарушение функции.
- Артроз суставов кисти. Чаще всего дегенеративный процесс развивается в запястно-пястном суставе I пальца, так как он обычно подвергается травматизации при бытовых работах. Проявляется периодически появляющейся тупой болезненностью в наружной стороне ладони, отдающей в большой палец.
- Артроз суставов пальцев. Развивается при выполнении мелких работ (вязание, вышивание, шитье). В дистальных (самых верхних) межфаланговых суставах патологический процесс проявляется он в виде разрастаний костной ткани – узелков Гебердена, суставных болей обычно не бывает или они появляются лишь изредка, например, при перемене погоды. В проксимальных межфаланговых суставах заболевание проявляется в виде таких же костных разрастаний на суставах пальцев, расположенных ниже, – узелков Бушара.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
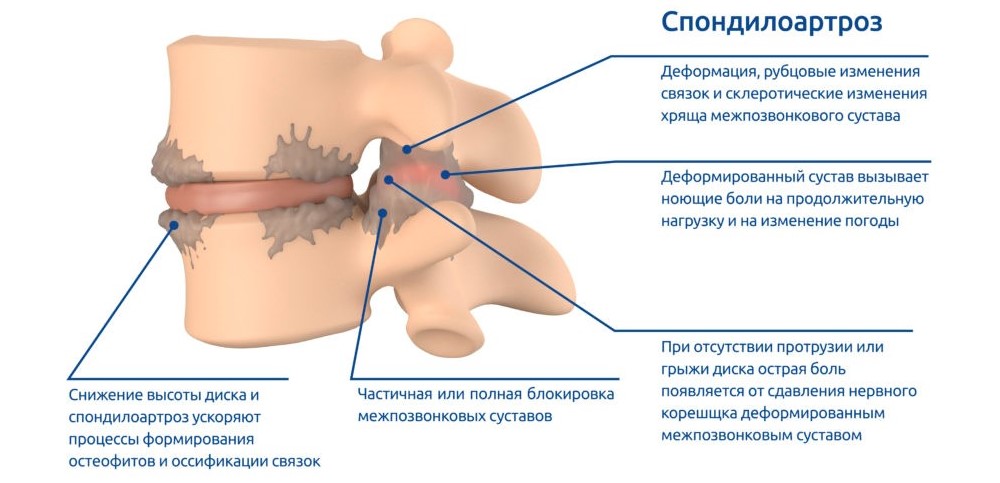
Артроз позвоночника (вертебральный)
В разных отделах позвоночного столба артроз проявляется в виде разных симптомов:
- Шейный унковертебральный артроз (шейный фасеточный спондилоартроз). Дегенеративно-дистрофические изменения в мелких фасеточных суставчиках шейных позвонков. Артроз суставов шейного отдела позвоночника развивается в основном во второй половине жизни у лиц, длительно выполняющих работы в неподвижном состоянии со склоненной головой. Может развиваться также после травм и на фоне хронического артрита. Проявляется в виде головных болей, головокружений, болей в шее, отдающей в плечо и хруста при движении. Возможно также снижение зрения, слуха, появление высокого артериального давления (АД). Так как разросшаяся костная ткань может сдавливать питающие мозг сосуды, заболевание иногда угрожает жизни больного. Требует длительного восстановительного лечения.
- Грудной спондилоартроз (артроз суставов грудного отдела позвоночника). Встречается гораздо реже шейного. Появляются сначала умеренные, а затем достаточно сильные болевые ощущения в позвоночнике, усиливающиеся при кашле, чихании и глубоком вдохе. Иногда симптомы похожи на проявления заболеваний сердечно-сосудистой и дыхательной систем. Чтобы правильно установить диагноз, требуется дополнительное обследование.В грудном отделе имеются также реберно-позвоночные суставы, их по 2 на каждом ребре (головки ребра и реберно-поперечный). В них также могут развиваться дегенеративно-дистрофические процессы в основном у женщин пожилого возраста. Проявляется болезнь болевыми ощущениями в грудной клетке. При длительном течении может давать тяжелые осложнения со стороны сердечно-сосудистой и дыхательной систем.
- Поясничный спондилоартроз. Является следствием тяжелого физического труда и травм позвоночника. Проявляется артроз суставов поясничного отдела позвоночника в виде ноющих болей, усиливающихся при наклоне туловища. Характерны скованность движений после длительного отдыха, хруст в спине при наклоне.
- Крестцово-копчиковый спондилоартроз. Чаще всего развивается после травм, например, после падения и травмирования копчика. Проявляется болезненностью, усиливающейся при сидении, продолжительной ходьбе. Требует длительного восстановительного лечения.
Артроз височно-нижнечелюстного сустава (ВНЧС)
Заболевание развивается при хроническом артрите ВНЧС, неправильном прикусе, отсутствии боковых зубов, нарушениях при протезировании. Происходит нарушение кровообращения и обмена веществ в области ВНЧС с развитием в нем дегенеративно-дистрофических процессов. Симптомы артроза данного сустава: ноющие боли в нижней челюсти, скованность и хруст при открывании рта и жевании. Болезненность усиливается при перемене погоды, а также при развитии синовита. Длительное течение заболевания приводит к появлению асимметрии: смещению тканей челюсти в больную сторону.
Подробнее о заболевании читайте в тут.
Виды вторичных артрозов
Причинами вторичных артрозов являются различные заболевания и травмы. Самыми распространенными видами артрозов являются:
- Посттравматический – развивается после травм. Очень частая причина развития суставных дегенеративно-дистрофических изменений. Патологический процесс начинается с воспаления и постепенно переходит в обменный с развитием суставной деформации, стойким нарушением функции и болевым синдромом.
- Обменные и эндокринные артрозы:
- подагрический – развивается медленно на фоне подагры. Первые годы приступы подагры не приводят к изменениям в суставах, но затем в них постепенно развиваются дегенеративно=дистрофические изменения, приводящие к нарушению функции;
- на фоне гормональных нарушений.
- Артрозы на фоне врожденной и приобретенной ортопедической патологии:
- врожденный вывих бедра;
- утолщение вертлужной впадины (врожденное);
- дисплазия (нарушение формирования) сустава;
- остеохондропатии – асептический некроз головки бедренной кости (болезнь Пертеса) и др.
- Артрозы как исходы хронических артритов:
- реактивный – является следствием перенесенной урогенитальной или кишечной инфекции; суставные ткани реагируют на инфекцию – развивается воспалительная реакция; при правильно проведенном обследовании и лечении наступает полное выздоровление, но если не лечить, воспалительный процесс приобретает хронический характер с обострениями и ремиссиями; потом постепенно переходит в дегенеративный с развитием артроза;
- ревматоидный – развивается на фоне аутоиммунного воспалительного процесса, переходящего со временем в дегенеративный с суставной деформацией; деформируются в основном мелкие суставчики кисти и стопы;
- псориатический – причина поражения – псориаз; вначале это воспалительный процесс, который через несколько лет переходит в артрозо-артрит с дегенеративными процессами и деформацией.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Диагностика артроза
Диагноз ставится на основании осмотра врача и подтверждается данными лабораторных и инструментальных исследований:
- Лабораторные исследования – общеклинический, биохимический, иммунологический анализ крови, Выявляются признаки воспаления, причины артроза (нарушения обмена веществ, аутоиммунные процессы). При необходимости берется внутрисуставная жидкость на исследование для выявления инфекции и ее чувствительности к антибиотикам.
- Инструментальная диагностика:
- УЗИ, МРТ – выявляются изменения в мягких суставных и околосуставных тканях;
- рентгенография, КТ – изменения в костных тканях; это основные методы подтверждения наличия артроза;
- артроскопия – по показаниям, если есть подозрение на воспалительный процесс.
Лечение артроза
По результатам проведенной диагностики артроза назначается индивидуально подобранное комплексное лечение, включающее в себя медикаментозную и немедикаментозную терапию. Не меньшее значение имеет здоровый подвижный образ жизни с исключением тяжелых физических нагрузок и правильное питание.
Медикаментозная терапия
Для устранения симптомов болезни и подавления его прогрессирования назначаются следующие лекарственные средства:
- Для снятия болей проводится противоболевая терапия:
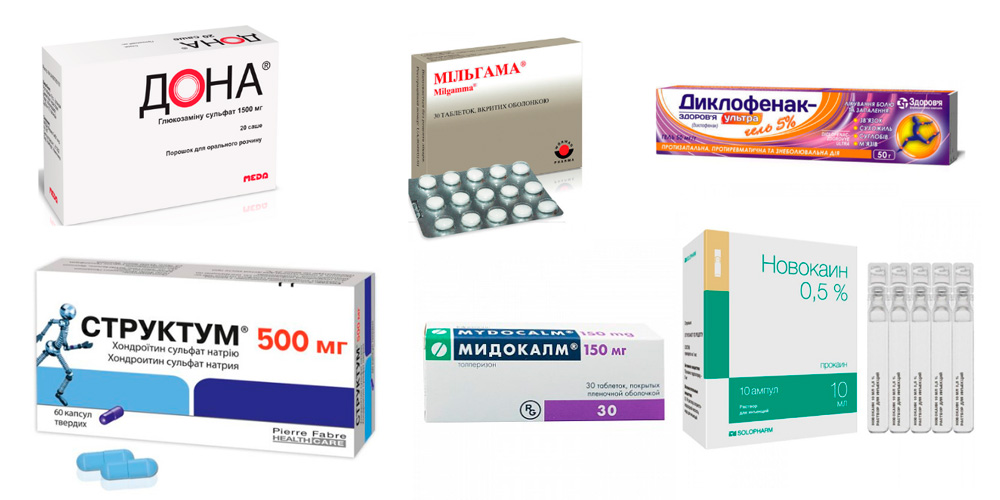
- обезболивающие средства из группы нестероидных противовоспалительных препаратов (НПВП); в зависимости от выраженности болевого синдрома в состав комплексного лечения входят такие лекарства, как Ибупрофен, Диклофенак, Кеторол и др.; они назначаются в виде таблеток для приема внутрь, инъекций или мазей (гелей);
- миорелаксанты – лекарства, снимающие спазм с околосуставных мышц (спазм усиливает болезненность и нарушает кровообращение) – Мидокалм;
- нейротропные витамины группы В (Нейромультивит, Мильгамма) – восстанавливают функцию периферической нервной системы, уменьшают боль;
- обезболивающие блокады – растворы Новокаина или Лидокаина вводятся в наиболее болезненные точки.
- Для восстановления суставной функции:
- хондропротекторы – лекарства, восстанавливающие хрящевую ткань в виде таблеток, инъекций, мазей (Дона, Структум);
- гиалуроновая кислота – введение препаратов на ее основе в суставную полость, например, при лечении артроза коленного сустава; это способствует улучшению вязкости синовиальной жидкости и снижению травмирования суставных поверхностей костей.
Народные методы
О том, как лечить артроз данными методами, лучше узнать на консультации у лечащего врача. Наиболее популярные методики:
- включение в рацион питания желатина; каждый день нужно употреблять суп (борщ) на костном бульоне, холодец, желе – это способствует восстановлению костной ткани;
- наружно: компрессы на основе кефира, мела и геркулеса; все компоненты смешать в равных объемах; кашицеобразную массу выложить на салфетку, приложить к коленному суставу при его лечении, сверху накрыть полиэтиленом, утеплить и оставить на всю ночь; снимает боль, стимулирует обмен хрящевой ткани.
Немедикаментозные методы лечения
Эти методы имеют не меньшее значение. Помогает лечебная физкультура (ЛФК). Одна из главных рекомендаций специалистов – двигательная активность. При этом должно соблюдаться правильное соотношение между легкими физическими нагрузками и отдыхом. Это достигается ежедневным выполнением назначенного врачом комплекса лечебной гимнастики. Чтобы выполнять упражнения правильно с постепенно увеличивающейся нагрузкой, их начинают делать под контролем инструктора ЛФК и только потом переходят на выполнение дома. Выбор упражнений лучше доверить инструктору ЛФК.
Основные правила тренировок:
- занятия должны проводиться ежедневно;
- все движения осуществляются плавно, без резких поворотов;
- при усилении болей выполнение упражнений прекращают.
Нельзя: бегать, прыгать, играть в футбол, баскетбол, волейбол и другие подвижные спортивные игры, поднимать тяжести, долго стоять или находиться в любой другой статической позе.
Занятия спортом подойдут занятия плаванием, специально подобранные инструктором упражнения йоги и пилатеса.
Если беспокоят боли: ограничить на время двигательную активность, несколько раз в день по 20 – 30 минут обеспечивать больной конечности покой, но долго отдыхать не стоит. Покой должен сменяться легкой физической активностью, не вызывающей усиления болевого синдрома. Если боли сильные, то передвигаться лучше с тростью или на костылях.
Курсы массажа назначаются при отсутствии воспалительного процесса. Массаж позволяет восстановить кровообращение, иннервацию и обменные процессы, способствует регенерации разрушенных суставных тканей. Прогреваются ткани, снимается спазм мышц и связанные с ним болевые ощущения.
Физиотерапия назначается в зависимости от состояния больного и причин артроза:
- при сильных болях – электрофорез или фонофорез с растворами обезболивающих лекарств (Новокаин);
- при отсутствии воспаления – согревающие процедуры – аппликации с парафином, озокеритом;
- для улучшения кровообращения, устранения спазмов мышц – дарсонвализация – воздействие импульсными токами высокой частоты и малой силы;
- для регенерации суставных тканей – лазеро- и магнитотерапию;
- для восстановления объема и силы мышц – электромиостимуляция.
Гирудотерапия – лечение артроза пиявками. В слюне пиявок содержатся ферменты, способствующие расширению кровеносных сосудов, что приводит к активизации обмена веществ. Кроме того, ферменты слюны пиявок способны растворять некротизированные ткани и очищать суставную полость.
Различные способы фиксации суставов – от этого зависит правильное функционирование конечности. Больным с выраженным болевым синдромом и нестабильностью сустава назначают:
- ношение ортезов – специальных приспособлений, поддерживающих конечность в правильном положении;
- применение тейпирования – фиксацию сустава в нужном положении при помощи липких лент;
- ношение эластичных наколенников при лечении артроза коленного сустава, фиксирующих колено и защищающих его от травм;
- использование при ходьбе таких вспомогательных приспособлений, как трость, костыли.

Операция
При стойкой утрате функции и сильных болях, не поддающихся консервативному лечению, проводится операция эндопротезирвания – замены разрушенного сустава на искусственный.
Подход к лечению заболевания в нашей клинике
В клинике «Парамита» применяется индивидуальный подход к лечению артрозов. После предварительного обследования больному подбирается наиболее подходящий курс лечения, включающий:
- самые современные методы медикаментозной и немедикаментозной терапии, основанные на достижениях западной медицины;
- традиционные восточные методики, столетиями с успехом применяемые врачами Древнего Китая и Тибета для лечения заболеваний опорно-двигательного аппарата; лечение основано на восстановлении энергетического баланса всего организма, приводящего к подавлению патологического процесса.
Врачи медицинского центра «Парамита» с успехом применяют все необходимые методы лечения артроза, добиваясь полного освобождения пациентов от боли и приостановления прогрессирования болезни.
Клинические рекомендации при артрозе
Чтобы избавиться от боли и поддерживать нормальное состояние опорно-двигательного аппарата, необходимо:
- следить за весом тела – лишние килограммы значительно увеличивают риск прогрессирования болезни;
- избавиться от тяжелых физических нагрузок: подъема тяжестей, продолжительной ходьбы, и особенно длительного пребывания в положении стоя;
- регулярно выполнять упражнения ЛФК;
- не допускать травм; для этого во время тренировок постепенно увеличивать нагрузку на мышцы, а также использовать специальные защитные приспособления (наколенники и др.);
- применять специальные устройства и методики для восстановления нарушенной биомеханики конечности (ортезы, тейпирование);
- регулярно посещать лечащего врача и проводить курсы противорецидивного лечения.
Прогноз при артрозе
При правильном лечении артроза и выполнении больным всех рекомендаций врача прогрессирование болезни и нарушение суставной функции можно приостановить. Полностью избавить пациента от боли также вполне возможно.
Профилактика артроза
Для профилактики артроза нужно больше двигаться, избегать тяжелых физических нагрузок и придерживаться низкокалорийной диеты, чтобы не прибавлять в весе.
Частые вопросы по заболеванию
Артрит и артроз – в чем разница?
Можно ли при артрозе греть суставы в бане/ванной?
Берут ли в армию с артрозом?
Возможно ли развитие артроза после коронавирусной инфекции? Если нет, то почему?
К какому врачу обращаться при артрозе?
Бывает артроз у детей?
Артроз – это не приговор. Его невозможно полностью вылечить, но можно и нужно лечить – это избавит больных от страданий. С лечением артрозов успешно справляются специалисты московского медицинского центра «Парамита».
Литература:
- Каратеев А.Е., Барскова В.Г. Критерии выбора нестероидного противовоспалительного препарата. Справочник практического врача, 2007.- Т. 5.- № 5.- С. 13-17.
- Поворознюк В.В. Остеоартроз: современные принципы лечения // Новости медицины и фармации. — 2004. — Т. 144, № 4. — С. 10-11.
- Raisz L.G. Prostaglandins and ione: physiology and pathophysiology. Osteoarthritis Cartilage, 1999.- V. 79.- P. 83—94.
- Peyron J.C., Altman R.D. Osteoarthritis: diagnosis and medical surgical management. — 2nd ed. — Philadelfia, Pa: WBSauders Company, 1992. — P. 15-37.
Оценка читателей
Боль в суставах или артралгия — частое явление у многих людей. Она не только причиняет неудобства, но и может быть симптомом множества серьезных заболеваний. Болезненные ощущения сигнализируют о том, что в местах соединения костей есть явные нарушения.
В крайних случаях могут возникать отечность, покраснения и искривления конечностей. Но эти признаки проявляются далеко не всегда. Чаще встречаются жжение и покалывания в проблемной зоне, особенно при надавливании. А незначительные ограничения в движениях человек может поначалу не замечать и не жалуется на них. Иногда даже рентген не способен обнаружить воспалительный процесс. Но все это не преуменьшает значимость болей в суставах. Она может быть «первым звоночком» и предвестником тяжелых патологий и заболеваний. Даже тех, которые не относятся к состоянию суставов напрямую.
Статистика говорит о том, что неприятные ощущения в сочленениях появляется у каждого второго жителя планеты, который достиг сорока-пятидесяти лет. А люди в возрасте семидесяти лет в 90% случаев страдают от подобной проблемы.
Почему возникает боль в суставах
Причина может быть одна или несколько. В любом случае ее необходимо выяснить, чтобы правильно поставить диагноз и назначить адекватное лечение.
Возрастные изменения
Одной из причин болей в суставах является преклонный возраст. Чем старше становится человек, тем тоньше хрящевая ткань. Она становится не такой упругой, поэтому движения затрудняются, человек чувствует скованность.
Уменьшается количество синовиальной жидкости. Именно она является смазкой между суставами, которая позволяет им беспрепятственно скользить. Нехватка этой жидкости приводит к тому, что хрящи трутся друг о друга и быстро изнашиваются. Если ничего не предпринимать, то эта проблема может перерасти в остеоартроз или другие похожие заболевания.
Процесс может ускориться из-за чрезмерных физических нагрузок или, напротив, малоподвижного образа жизни. Сидячая работа, слабый мышечный каркас, плохое питание — все это только усугубляет ситуацию. Пик болезненных ощущений приходится на межсезонье, стихая летом и зимой.
Физические нагрузки
Высокий уровень физических нагрузок может стать еще одной причиной болей в суставах. Примечательно, что в этом случае они появляются еще в молодом возрасте. На опорно-двигательный аппарат одинаково негативно влияют интенсивные тренировки и выматывающий физический труд. Поэтому в зоне риска оказываются профессиональные спортсмены, а также люди таких профессий, как грузчики, строители, каменщики.
Такие интенсивные нагрузки могут не только нанести травму, но и нарушить кровообращение в синовиальной жидкости и оболочке вокруг хрящей. Питание ткани ухудшается, исчезает возможность ее регенерации.
Заболевания
Большой урон сочленениям наносят некоторые заболевания. К примеру, это могут быть ревматические процессы. Если человек страдает именно от них, то пик ломоты в суставах приходится на утро. К вечеру боль стихает. «Распределяется» она неравномерно. Больше всего страдают мелкие суставы, находящиеся в стопах и кистях рук. В утренние часы дискомфорт и скованность настолько сильные, что человек утрачивает возможность быстро передвигаться и ходит с трудом.
У других причиной болей в суставах может стать заболевание опорно-двигательного аппарата, которое носит воспалительный характер. Но при правильном лечении со временем дискомфорт уходит. Инфекция также может вызывать ломоту в суставах и во всем теле. Но в этом случае подвижность остается прежней. Через пару дней болезненные ощущения сходят на нет. Присутствие в организме хронической инфекции может снова их вернуть.
Кроме вышеперечисленных причин, боли в суставах могут возникать из-за:
-
погодных условий, когда у человека есть метеозависимость;
-
длительного приема определенных видов лекарств;
-
последствий аллергических реакций;
-
психосоматических нарушений.
Неприятные ощущения могут самостоятельно исчезать, если причина боли в суставах была решена. Но происходит это не всегда. Иногда требуется дополнительное лечение, чтобы устранить ее.
Типы боли
Боли в суставах могут различаться по нескольким характеристикам. Это их характер, происхождение, продолжительность, частота и так далее. Разным заболеваниям присущи суставные боли с различными характеристиками.
По длительности и времени болезненные ощущения делятся на 4 вида:
-
Ночные. Их еще называют застойными. Во время сна боль в суставах становятся сильнее. Это обусловлено тем, что синовиальная жидкость застаивается в сочленении из-за того, что тело находится без движения. Поврежденная головка сустава во время сна не поддерживается в привычном положении, так как мышцы расслабляются. Поэтому неприятные ощущения начинают нарастать;
-
Механические. Проявляются во время усиленных занятий спортом или тяжелого физического труда. Их пик приходится на вечернее время. После сна неприятные ощущения исчезают или значительно уменьшаются;
-
Стартовые. Самый распространенный тип. Многие люди знакомы с такими болезненными ощущениями, но часто просто не обращают на них внимания. Появляются они в начале движения, после того как тело находилось в неподвижном состоянии. Как только сустав «расхаживается», неприятные ощущения пропадают;
-
Отраженные. Являются последствием заболеваний внутренних органов. Также случаются после беременности и родов.
Ломота в суставах делится на два вида по характеру его повреждения. К первому относятся воспалительные, причиной которых может быть перенесенное инфекционное или аутоиммунное заболевание, аллергическая реакция. Проявляются в виде отека и припухлости в районе сочленения. Кожа при этом краснеет, а температура тела в воспаленной локации растет. Если же такие симптомы отсутствуют, но болезненные ощущения дают о себе знать, то их происхождение является невоспалительным.
Различают боль в суставах и по локализации. Они могут быть:
-
Моноартикулярныии. Когда болит только оно сочленение;
-
Олигоартикулярными. Поражается от двух до четырех суставов;
-
Полиартикулярными. Более пяти суставов подвержены болевым ощущениям.
Локализация у данной проблемы также может быть разной. Общая боль в суставах, которую еще принято называть диффузной, возникает в нескольких местах одновременно и может «мигрировать». Если неприятные ощущения возникают в конкретном сочленении и не переходят в другие, то это локализованная боль.
Характер артралгии зависит и от заболевания, от которого страдает человек. Ревматические болезни сопровождаются ночными болями. Неприятные ощущения возникают сразу в нескольких сочленениях. Они могут перемещаться от одних суставов к другим. Дегенеративно-дистрофические повреждения характеризуются стартовыми и механическими болями. Инфекционные заболевания влекут за собой неприятные ощущения практически во всех сочленениях тела.
Диагностика
Установить причину ломоты в суставах можно, если провести полное и тщательное обследование пациента. Для этого следует предварительно обратиться к терапевту, который после консультации примет решение, какой профильный врач может помочь в конкретной ситуации. Это может быть ортопед, ревматолог, хирург или другой специалист.
В диагностику входит:
-
подробное изучение анамнеза для того, чтобы выявить связь ломоты в суставах с заболеваниями, травмами, особенностями образа жизни и приемом медикаментов;
-
визуальное обследование, которое позволяет оценить состояние суставов и кожи;
-
определение характера и степени болевых ощущений;
-
биохимия крови, чтобы выявить возможное воспаление;
-
рентген, позволяющий увидеть, в каком состоянии находятся хрящи и кости;
-
денситометрия, которая покажет данные о плотности тканей;
-
пункция суставной жидкости, позволяющая исследовать ее на возможные отклонения от нормы.
Доктор может назначать любые другие анализы и исследования, которые, на его взгляд, могут помочь составить полную картину заболевания.
Какие заболевания суставов могут вызывать боль
Боль в суставах может возникать по самым разным причинам. Часто ею становится травма или длительное пребывание в местах с низкой температурой или высокой влажностью. Если же найти причину неприятных ощущений не удается, то часто она является предвестником серьезных проблем со здоровьем. Существует ряд заболевание, при которых боль в суставах является одним из первых симптомов.

Деформирующий артроз
Относится к хроническим болезням. Характеризуется тем, что выводит из строя хрящи и разрушает их ткани. Чаще всего от деформирующее артроза страдают люди, достигшие пятидесятилетнего возраста.
Заболевание чаще всего проявляется в кистях рук, суставах таза и бедер, коленей и стоп. Ощущения при этом характеризуются как тупая и ноющая боль, ломота в суставах. Обостряется она после интенсивных физических нагрузок. При этом в коленях боль может быть постоянной, даже когда движения отсутствуют. Проявляются неприятные ощущения по-разному. Это может происходить ежедневно или периодически.
Ревматоидный артрит
Еще одно хроническое заболевание, которое поражает соединительную ткань. В зоне риска — пожилые люди, те, кто страдает ожирением, а также представительницы прекрасной половины человечества (независимо от возраста).
Для ревматоидного артрита характерны:
-
Постоянная, но невыраженная ломота в суставах;
-
Нарушения в работе конечностей. Заболевание поражает суставы пальцев, колени, голеностопы, локти и запястья. Она может присутствовать в бедре, при этом бывают «прострелы» в ногу;
-
Симметричное поражение участков тела. Болезнь редко развивается только в одном сочленении;
-
Покраснения в области поражения, отеки и локальное повышение температуры. В запущенном случае происходит деформация сочленений;
-
Потеря веса, проблемы с селезенкой.
Подагра
Является наследственной болезнью, которая также может быть причиной боли в суставах. Характеризуется нарушение обмена веществ, из-за чего в сочленениях откладываются соли мочевой кислоты. В большей степени от подагры страдает мужское население.
Основными признаками заболевания являются:
-
Поражает пальцы на ногах, преимущественно большие, а также голеностопы, локти, запястья, колени;
-
Боль характеризуется как резкая и острая. Может длиться несколько суток;
-
В местах поражения кожа краснеет, шелушится, появляется отек;
-
В некоторых случаях заболевание губительно влияет на почки и сердце.
Остеоартроз
В этом случае поражается хрящевая ткань, но воспалительный процесс отсутствует. Остеоартроз может встречаться у молодых людей, но чаще всего от него страдают пожилые.
Он поражает суставы бедер, таза и колени. При этом в сочленениях есть скованность и хруст. Симптомы усиливаются после физических нагрузок, может присоединиться отек и повышенная температура.
Реактивный артрит
Воспалительный процесс, который провоцируют процессы в органах желудочно-кишечного тракта или мочеполовой системы. Страдают болезнью молодые люди от двадцати до сорока лет.
К проявлениям реактивного артрита относят острую боль в суставах, особенно при их движении, отечность, гипертермия кожных покровов.
Как избавиться от боли в суставах
Независимо от того, какая причина стала толчком к возникновению болей в суставах, в лечение включаются медикаменты. Первым делом врачи советуют начинать с нестероидных противовоспалительных средств. Но при условии, что нет противопоказаний к их применению. Ими являются заболевания желудка или плохая свертываемость крови. Нестероидные противовоспалительные препараты способны уменьшить отечность, снизить повышенную температуру, притормозить воспалительный процесс.
Помимо этого, врач может прописать лекарства для расширения сосудов. Они усилят кровообращение в локализации проблемы, чем ускорят выздоровление. Могут быть назначены миорелаксанты, но только на короткий промежуток времени и в том случае, если вокруг сустава мышцы спазмированы.
Стероиды и гормональная терапия также помогает при лечении болей в суставах. Они эффективны при сильных болевых ощущениях, а также выраженном воспалении. Назначаются в виде уколов в область пораженного хряща, если другие медикаменты не дают необходимых результатов.
Еще одной составляющей лечения боли в суставах являются хондопротекторы. Чаще всего активным веществом в них является глюкозамин и хондроитина сульфат. Эти вещества входят в состав жидкости, окружающей хрящ. Одним из самых эффективных препаратов в этом сегменте является Артракам. Он позволяет не только устранить болевые ощущения, но и останавливает разрушение хрящей, восстанавливает целостность суставов и борется с возрастными изменениями в них. Выпускается препарат в форме порошка, который необходимо растворить в воде. Он приятный на вкус и содержит суточную дозу глюкозамина. Не вызывает аллергических реакций и имеет минимум противопоказаний.
Помимо уколов, порошков и таблеток для лечения болей в суставах применяются кремы и мази. В них также содержатся активные вещества, способствующие восстановлению хрящевой ткани.
Помните, что из мази или крема под кожу способна поспать лишь одна десятая действующего вещества. Поэтому такие препараты не могут заменить инъекции и оральные лекарства, которые являются максимально эффективными.
Одним из кардинальных методов лечения болей в суставах является хирургическое вмешательство. Операция назначается исключительно при тяжелом течении заболевания, когда все вышеперечисленные средства уже не действуют. К хирургическим вмешательствам относится и пункция, во время которой доктор «откачивает» воспаленную жидкость или вводит в сустав препараты для лечения. При помощи эндоскопа можно удалять уже отмершие ткани, а также санировать полость с помощью лекарственных растворов.
К травматическим операциям по лечению болей в суставах относится околосуставная остеотомия. Ее назначают тем пациентам, которым по различным причинам невозможно сделать протезирование. В процессе операции хирург производит надпил костей и сращивает их таким образом, чтобы на сочленение в будущем было меньше нагрузки.
Эндопротезирование является эффективным лечением болей в суставах, когда все остальные методы уже не действуют. Оно предполагает под собой полную замену пораженного сустава на протез.
Более щадящими методами лечения болей в суставах, но не менее эффективными в некоторых случаях, являются:
-
Физиотерапия, в том числе и ударно-волновая терапия. Она основана на электрических импульсах, которые создаются кавитацией и ускоряют кровоток в очагах воспаления. Ткани костей и хрящей восстанавливаются быстрее, уменьшаются солевые отложения;
-
Миостимуляция, которая способна расслабить мышцы вокруг сочленений, а также сделать их более мобильными. Процедура снимает боль и сокращает нагрузку на поврежденный сустав;
-
Фонофорез предполагает сочетание лечения ультразвуковыми волнами с инъекциями препаратов.
В процессе реабилитации после лечения болей в суставах применяется кинезитерапия, тейпирование, различные виды массажей и лечебно-физическая гимнастика. В некоторых случаях подключают консультации психотерапевта.
Чтобы избежать ломоты в суставах в будущем, о их здоровье необходимо заботиться заранее. Правильное питание, прием витаминов и БАДов, активный образ жизни и отсутствие вредных привычек будут самой лучшей профилактикой болей в суставах.
ВАЖНО!
СТАТЬЯ НОСИТ ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СО СПЕЦИАЛИСТОМ.
Боль в суставах (артралгия) может возникать в единичном или одновременно в нескольких суставов (полиартралгия). Артралгии наблюдаются при ревматических, эндокринных, инфекционных, опухолевых, неврологических, аутоиммунных заболеваниях, травмах, лишнем весе. Выяснение причин суставных болей имеет важную дифференциально-диагностическую значимость; проводится с помощью рентгеновских, ультразвуковых, лабораторных, инвазивных методов (артроцентез, артроскопия). Лечение артралгии сводится к терапии обусловившего ее заболевания. Применяются симптоматические меры (анальгетики, местное тепло, мази), иммобилизация, физиотерапия, оперативные вмешательства.
Классификация
Артралгии различаются по локализации и глубине, количеству вовлеченных суставов, характеру и интенсивности болевого синдрома, его суточной ритмичности, длительности существования, связью с определенным видом движений. При наличии болей в единичном суставе говорят о моноартралгии, при одновременном или последовательном болевом синдроме в нескольких суставах – об олигоартралгии, при вовлечении 5 или более суставов – о синдроме полиартралгии.
По характеру артралгического синдрома различают острую и тупую боль; по интенсивности – от слабой и умеренной выраженности до интенсивной; по типу течения – преходящую и постоянную. Чаще артралгия возникает в крупных суставах – тазобедренных, коленных, плечевых и локтевых, реже в средних и мелких – лучезапястных, голеностопных, межфаланговых.
Возникновению боли в суставах способствует раздражение нейрорецепторов синовиальных оболочек суставных капсул медиаторами воспаления, продуктами иммунных реакций, солевыми кристаллами, токсинами, остеофитами. В ревматологии принято выделять следующие виды суставных болей:
- вызванные токсическим синдромом при острых инфекциях;
- первичный эпизод или перемежающаяся (интермиттирующая) артралгия при остром или рецидивирующем артрите;
- длительно текущая моноартралгия крупных суставов;
- олиго- или полиартралгический синдром, сопровождающий вовлечение синовиальных оболочек или прогрессирующие дегенеративно-дистрофические изменения хряща;
- остаточная поствоспалительная или посттравматическая артралгия в суставах;
- псевдоартралгия.
Почему болят суставы
Общие инфекционные заболевания
Артралгический синдром нередко сопровождает течение острых инфекций. Боль в суставах может отмечаться как в продромальном периоде заболевания, так и в ранней клинической стадии, протекающей с лихорадкой и интоксикацией. Для инфекционной формы артралгии характерна «ломота» в суставах нижних и верхних конечностей, полиартикулярный характер болей, их сопряженность с миалгией. Подвижность в суставе при этом полностью сохранена. Обычно артралгия инфекционного характера исчезает в течение нескольких суток по мере ослабления токсического синдрома, обусловленного основным заболеванием.
Инфекционные артриты
Возможны варианты развития постинфекционной реактивной артралгии после перенесенных острых кишечных или урогенитальных инфекций; параинфекционного артралгического синдрома, вызванного туберкулезом, инфекционным эндокардитом, вторичным сифилисом. Нередко причиной болей в суставах служат очаги имеющейся хронической инфекции ‒ пиелонефрита, холангита, аднексита, паратонзиллярного абсцесса либо паразитарной инвазии.
Остаточные артралгии после перенесенных воспалений суставов носят хронический или преходящий характер. В течение недель либо месяцев могут сохраняться боли и тугоподвижность в суставах; в дальнейшем самочувствие и функции конечностей полностью восстанавливаются. При хронической форме артралгии ее обострения бывают связаны с перенапряжением, метеолабильностью, переохлаждением.

Ревматические заболевания
Боль в суставах по типу поли- или ологиартралгии является основным симптомом воспалительных ревматических заболеваний. Для ревматических артралгий характерен постоянный, интенсивный, мигрирующий болевой синдром, вовлечение крупных суставов преимущественно нижних конечностей, ограниченность движения в суставах.
Дебют ревматоидного артрита, а также системные ревматические заболевания проявляются полиартикулярным синдромом, захватывающим мелкие симметричные суставы стоп и кистей, двигательной скованностью по утрам.
При микрокристаллическом подагрическом артрите артралгия проявляется в виде рецидивирующих приступообразных болей в изолированном суставе, которые, внезапно возникнув, быстро достигают пиковой интенсивности и не ослабевают несколько суток.
Дегенеративные поражения суставов
Постепенно нарастающая в течение длительного времени боль в суставах может свидетельствовать о деформирующем остеоартрозе и других дегенеративно-дистрофических поражениях. В этом случае типичным является вовлечение коленных или тазобедренных суставов; тупой, ноющий, связанный с нагрузкой тип болей и их исчезновение в покое. Артралгия может носить метеозависимый характер, сопровождаться «похрустыванием» суставов во время движения, ослабевать при использовании местной отвлекающей терапии.
Травмы суставов
Ушибы, вывихи суставов, повреждения связочного аппарата, внутрисуставные переломы сопровождаются выраженным болевым синдромом. Пораженный сустав становится отечным, деформированным, горячим на ощупь. Нарушается опорная функция нижней конечности, затрудняются движения в суставе, иногда возникает патологическая подвижность. Травмы могут сопровождаться кровоизлиянием в полость сустава, что приводит к его тугоподвижности.
Онкологические заболевания
Стойкие олиго- и полиартралгии длительного течения, сопровождающиеся формированием «пальцев Гиппократа» (деформации ногтей и дистальных фаланг по типу «часовых стеклышек» и «барабанных палочек»), свидетельствуют о паранеопластическом поражении синовиальных оболочек. У таких пациентов следует заподозрить онкологическую патологию внутренних органов, в первую очередь рак легких.
Эндокринные заболевания
Частыми причинами болей в суставах являются эндокринные расстройства – первичный гиперпаратиреоз, овариогенные дисфункции, гипотиреоз, ожирение. Суставной синдром эндокринного генеза протекает в форме олигоартралгии, сопряженной с оссалгией, миалгией, болями в тазовых костях и позвоночнике.
Прочие причины
Среди прочих возможных причин артралгий следует выделить:
- интоксикацию тяжелыми металлами (таллием, бериллием);
- частые перегрузки или микротравмы суставов;
- длительную лекарственную терапию;
- посталлергические реакции;
- плоскостопие;
- Х-образную или О-образную деформацию конечностей;
- псевдоартралгии, симулированные первичной оссалгией, невралгией, миалгией, сосудистой патологией, психосоматическими расстройствами.
Диагностика
Поскольку боли в суставах являются лишь субъективным симптомом, на первый план при выяснении причин их возникновения выступают клинико-анамнестические характеристики и физикальное обследование. Необходима консультация врача-ревматолога, ортопеда. С целью дифференциации этиологии артралгии проводится ряд объективных исследований:
- Рентгенография суставов. Является рутинным методом, позволяющим обследовать любые суставы при различных заболеваниях. Чаще всего выполняется рентгенография в одной или 2-х проекциях, также возможно исследование в специальных укладках, проведение контрастной артрографии. Более детальная картина состояния костно-хрящевых и мягких тканей суставов доступна при КТ и МРТ-визуализации.
- УЗИ суставов. Позволяет обнаружить выпот в суставной полости, костные эрозии, изменения синовиальной оболочки, измерить ширину суставных щелей. Доступность сонографии делает ее незаменимой для диагностики ревматических патологий суставов.
- Инвазивные методы. По показаниям выполняется пункция сустава, биопсия синовиальной оболочки. В спорных случаях осуществляется диагностическая артроскопия, позволяющая осмотреть полость сустава изнутри, произвести диагностические и лечебные мероприятия.
- Лабораторные тесты. Помогают определить наличие воспалительного процесса, ревматических заболеваний. В периферической крови определяют СОЭ, уровень С-реактивного белка, мочевой кислоты, специфических маркеров иммунопатологии (ревматоидный фактор, антинуклеарные антитела, АЦЦП). Важным диагностическим методом является микробиологическое и цитологическое исследование синовиальной жидкости.
- Дополнительные методы диагностики: термография, подография.

Плазмолифтинг сустава
Лечение
Помощь до постановки диагноза
При любых болях в суставах необходимо соблюдать покой и не нагружать конечность. Метаболические причины артралгий диктуют необходимость соблюдения сбалансированной диеты, нормализации веса. При свежих травмах необходимо приложить к суставу холод, иммобилизировть поврежденную конечность с помощью шины или фиксирующей повязки. Допускается прием обезболивающих препаратов или НПВС.
Пренебрежение грамотным обследованием и лечением при артралгии чревато развитием необратимых функциональных нарушений суставов – ригидности, анкилозов, контрактуры. Поскольку боли в суставах могут служить маркером самых различных заболеваний, обращение к врачу необходимо при возникновении и сохранении суставного синдрома свыше 2-х суток.
Консервативная терапия
В терапии болей в суставах основная роль отводится лечению ведущей патологии. Медикаментозное лечение артралгии направлено на купирование воспалительных внутрисуставных процессов и болевого синдрома. Системная терапия включает использование нестероидных противовоспалительных средств (ибупрофена, диклофенака, напроксена, нимесулида).
При умеренной артралгии или наличии противопоказаний к пероральному приему препаратов проводится локальная наружная терапия согревающими, противовоспалительными и анальгезирующими мазями, содержащими диклофенак, кетопрофен, скипидарную мазь. Накладываются аппликации с диметилсульфоксидом на область сустава. Рекомендованы занятия суставной гимнастикой, физиотерапевтические процедуры (лекарственный электрофорез, магнитотерапия, фонофорез, ДМВ-терапия).
В случае необходимости выполняются периартикулярные блокады, внутрисуставные инъекции глюкокортикоидов, хондропротекторов, протезов синовиальной жидкости. Многообещающими современными методами терапии хронических суставных патологий являются озонотерапия, плазмолифтинг суставов, ортокин-терапия.
Хирургическое лечение
Различные виды оперативных вмешательств обоснованы при болях в суставах, вызванных травмами, а также хроническими заболеваниями, приводящими к утрате функции сустава. Они могут проводиться открытыми (артротомия) или эндоскопическими (артроскопия) методами. В зависимости от причинного заболевания выполняются:
- артропластика;
- артродез;
- пластика связок;
- санация полости сустава;
- удаление патологических образований (кист, внутрисуставных тел);
- синовэктомия;
- эндопротезирование суставов.
Дата публикации 17 октября 2017Обновлено 1 февраля 2022
Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
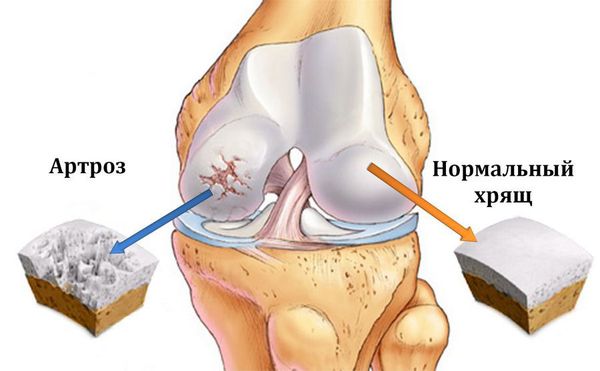
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза.[1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется.[5]
Основными факторами риска артроза принято считать:
– возраст;
– наследственность;
– нарушения обмена веществ;
– повышенный вес тела;
– остеопороз;
– неполноценное и нерегулярное питание;
– эндокринные нарушения;
– менопауза;
– частые переохлаждения;
– травмы;
– артрит (воспалительный процесс в суставе);
– очаги хронической инфекции или воспаления (например, хронический тонзиллит).
– варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
- боль во время нагрузок;
- ограничение движений в суставе;
- чувство скованности по утрам, чувство «хруста»;
- боль после долгого отдыха (так называемая «стартовая»).
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Основной питательной средой сустава является синовиальная жидкость. Она же выполняет и роль смазывающего агента между суставными поверхностями. Огромную и главную роль в развитии остеоартроза отводят метаболическим процессам в суставе и в его структурах. На начальной стадии, когда развиваются биохимические нарушения в синовиальной жидкости, ее свойства снижаются, что запускает механизм разрушения. Первой под удар попадает синовиальная оболочка сустава, которая выполняет важную роль мембраны и является подобием фильтра для самого главного питательного вещества хряща — гиалуроновой кислоты, не давая ей покинуть ее основное место работы — полость сустава. Насыщенность свойств суставной жидкости определяет ее циркуляция, чего без регулярного движения самого сустава быть не может. Отсюда и известная фраза «движение — это жизнь». Постоянная циркуляция синовиальной жидкости в полости сустава — залог полноценного обмена веществ в нем. При недостатке питательных веществ хрящ истончается, образование новых клеток останавливается, суставная поверхность становится неровной, грубой, с участками дефектов. Известна взаимосвязь между заболеваниями вен нижних конечностей (например, варикоз) и развитием нарушений обмена веществ в суставах, преимущественно коленных.[6] Костная структура, находящаяся под хрящевой, отвечает на процесс компенсаторным механизмом — она утолщается, становится грубее и расширяет зону покрытия, в результате чего образуются экзостозы и остеофиты, что и является основной причиной ограничений и деформаций сустава. Синовиальная жидкость насыщается клетками воспаления и элементами распада, суставная капсула в ответ на это утолщается, становится грубой и теряет эластичность, мягкие ткани буквально становятся сухими (происходит их дегидратация), отсюда и жалобы на утреннюю скованность, «стартовые боли». Патологический процесс в последних стадиях провоцирует организм включить последний компенсаторный механизм — обездвиживание. В состоянии покоя и так называемом физиологическом положении болезненность минимальна, связочный аппарат максимально расправлен. В таком положении сустав стремится зафиксироваться, и ему это удается быстрым образованием более грубых экзостозов, которые «фиксируют» сустав, а пациент при этом теряет способность полноценно двигать им. Мышцы такой конечности гипотрофируются, становятся слабее и меньше. Такие изменения уже считаются необратимыми.
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
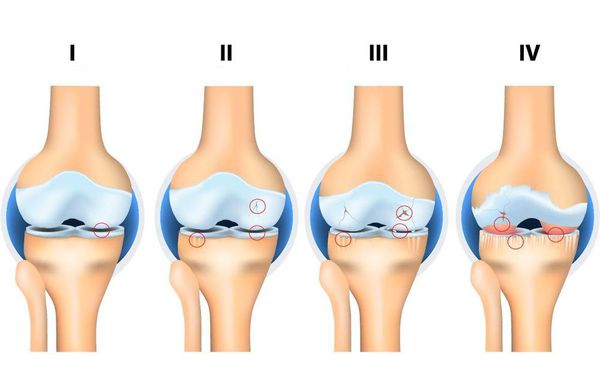
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
2 стадия: сопровождается «запуском» механизма разрушения твердых структур сустава, образуются краевые твердые образования (экзостозы, остеофиты). Умеренные жалобы на изменения в объеме движений.
3 стадия: сопровождается сужением суставного просвета, выраженным разрушением нагружаемой поверхности с образованием костно-хрящевых дефектов, выраженным ограничением движений, постоянным чувством «хруста» при движении, начальными изменениями оси конечности.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения);
- артроз голеностопного сустава и суставов стопы;
- артроз коленного сустава;
- артроз тазобедренных суставов;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Если это вторичная форма, то осложнения зависят от процесса, вызвавшего развитие артроза. Например, это может привести к остеопорозу, хроническому заболеванию, которое характеризуется прогрессирующим нарушением обмена веществ в костной ткани. Вследствие этого кости становятся хрупкими, нарушается их питание, в итоге остеоартроз осложняется угрозой внутрисуставных переломов. Поэтому так важно обратиться к врачу своевременно. Как писал выдающийся русский хирург Н.И.Пирогов: «Будущее принадлежит медицине профилактической».
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо.[2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли,[3] а в ряде случаев и может нанести значительный вред при некачественном выполнении.[4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
Профилактика артроза:
- Регулярная двигательная активность. Ошибочно мнение, что физическая активность способна «изнашивать» сустав.[7] Повышенная – да, но не регулярная и умеренная. По последним данным, любая активность, направленная на укрепление и поддержание мышечной массы, на улучшение координации, поддерживает двигательную функцию суставов и их кровоснабжение. Любая двигательная активность позволяет добиться регулярной циркуляции суставной жидкости, которая является основным источником питания для сустава и его структур. Известно, что люди, ежедневно пользующиеся общественным транспортом и имеющие пешие нагрузки, реже подвержены развитию остеоартроза.
- Контроль веса тела и адекватное его снижение. Повышенная масса увеличивает нагрузку на суставы нижних конечностей и позвоночника. Поэтому в любой протокол реабилитации и консервативного лечения остеоартроза включен курс ЛФТ (лечебной физкультуры и гимнастики).
- Коррекция и устранение врожденных деформаций. Важную роль отводят плоскостопию, с годами приводящему к нарушению оси ног, что за собой влечет повышенную непропорциональную нагрузку на отдельные участки суставов и позвоночника, деформируя их.
- Полноценное питание. Оно позволяет создать условия для полноценного обогащения сустава питательными веществами. Поэтому отказ от большого ряда продуктов, частые диеты, нерегулярное питание бедной веществами пищей (фастфуд и т.п.) может стать «пусковым механизмом» для развития остеоартроза.
- Своевременное устранение сопутствующих заболеваний. Ныне забытые диспансеризации, которые во времена СССР были обязательными, позволяли своевременно выявить и устранить заболевания еще на начальной стадии. Сопутствующие заболевания могут быть весомой причиной развития и прогрессирования артроза (например, заболевания эндокринной системы, органов ЖКТ, хронические очаги инфекций или воспаления).
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
За дополнение статьи благодарим Никиту Геращенко — травматолога, ортопеда, научного редактора портала «ПроБолезни».

