Лейкоциты
Повышение показателей
- Естественный лейкоцитоз:
- беременность, роды, менструация;
- физическая активность;
- стресс, нервное перенапряжение;
- воздействие внешних факторов (низких/высоких температур, ультрафиолетовых лучей);
- погрешности в питании;
- Наличие очага воспаления в организме;
- Инфекционные заболевания (вирусные, бактериальные);
- Интоксикация (отравление);
- Травматические повреждения, ожоги;
- Нарушение трофики (обмена веществ) внутренних органов (инфаркт);
- Состояния после хирургического вмешательства, химиолечения;
- Злокачественные патологии, в т. ч. гемобластозы (поражение кроветворной и лимфатической системы).
Снижение показателей
- Хронические инфекции, в т. ч. некоторые вирусные;
- Прием медикаментов (антибиотики, цитостатики, нестероидные противовоспалительные препараты (НПВП) и др.);
- Заболевания аутоиммунного характера;
- Последствия ионизирующего облучения;
- Дефицит массы тела (истощение, кахексия);
- Анемия (малокровие);
- Спленомегалия (увеличение размеров селезенки);
- Гемабластозы.
При расшифровке анализа учитывается, к какой именно группе (популяции) относятся ответственные за отклонение лейкоциты. Также при подсчете результатов учитывается возраст пациента, поскольку нормы лейкограммы различны для взрослых и детей. Особенно важен этот момент в детской практике, когда показатели анализа существенно варьируются в зависимости от срока жизни ребенка.
Нейтрофилы
Повышение показателей
- Бактериальные инфекции;
- Воспалительные процессы;
- Нервные перегрузки, стрессы;
- Физическое перенапряжение;
- Инфаркт внутренних органов;
- Реабилитационный период после операции, химиотерапии;
- Медикаментозная терапия (прием кортикостероидных препаратов, гепарина, ацетилхолина);
- Синдром эндогенной интоксикации (СЭИ) – накопление в тканях и биологических жидкостях организма человека токсичных продуктов нарушенного обмена веществ, измененных клеточных и тканевых структур, разрушенных молекул белков и пр. Синдром обычно развивается в крайне тяжелых клинических состояниях (перитонит, панкреатит, шок) и может привести к летальному исходу;
- Онкология.
Снижение показателей
- Заболевания вирусной и бактериальной природы: брюшной тиф, туберкулез, грипп, ветряная оспа, корь, краснуха, гепатит;
- Патологии, вызванные простейшими (малярия);
- Вялотекущие и затяжные инфекции (в основном, у пожилых людей и больных с ослабленной иммунной защитой);
- Медикаментозное лечение антибактериальными, противовирусными, противосудорожными, антигистаминными препаратами, НПВП и пр.;
- Анемии;
- Тиреотоксикоз;
- Гиперспленизм (увеличение селезенки с одновременным повышением количества клеточных элементов в костном мозге и уменьшением форменных элементов в периферической крови. Наблюдается обычно при малярии, саркоидозе);
- Воздействие химиопрепаратов (противоопухолевых средств, цитостатиков);
- Анафилактический шок (сильнейшая аллергическая реакция).
Нейтрофилия – увеличение числа нейтрофилов (свыше 7,5 тыс. в микролитре).
Нейтропения – снижение количества нейтрофилов (менее 1,8 тыс. в микролитре). Если показатель меньше чем 500 в микролитре, то это может привести к серьезным иммунным нарушениям.
Лимфоциты
Повышение показателей
- Вирусные инфекции;
- Действие наркотических анальгетиков и некоторых медикаментов (леводопа, фенитоин и др.);
- Патологии системы крови (лимфолейкоз, лимфома);
- Отравление токсическими веществами: мышьяком, свинцом и т. д.
Снижение показателей
- Воспалительные заболевания в период обострения;
- Лекарственная терапия глюкокортикоидами, цитостатиками;
- Почечная недостаточность;
- Системные патологии (красная волчанка);
- Апластическая анемия;
- Иммунодефицит;
- Рентгеновское облучение;
- Злокачественные заболевания (терминальная стадия);
- Лимфогранулематоз (злокачественное образование лимфоузлов и селезенки).
Лимфоцитоз – повышение количества лимфоцитов до 5 тысяч и более в микролитре.
Лимфопения – снижение числа лимфоцитов меньше чем 1 тыс. в микролитре.
Моноциты
Повышение показателей
- Воспалительные заболевания и инфекции (острые и хронические);
- Период выздоровления после перенесенной инфекции;
- Аутоиммунные нарушения;
- Злокачественные патологии, в т. ч. онкогематологические;
- Интоксикация фосфором, тетрахлорэтаном.
Снижение показателей
- Прием глюкокортикоидов, цитостатиков;
- Пиогенные (гнойные) инфекции;
- Апластическая анемия;
- Состояние шока;
- Онкогематологические заболевания.
Моноцитоз – повышение количества моноцитов свыше 1 тыс. в микролитре.
Эозинофилы
Повышение показателей
- Аллергии различного рода, в т. ч. на лекарства;
- Дерматологические патологии (экзема, дерматит);
- Глистные инвазии;
- Инфекционные заболевания в остром периоде (скарлатина, ветряная оспа, туберкулез, гонорея и пр.);
- Системные воспалительные патологии;
- Заболевания легких (саркоидоз, эозинофильный плеврит, эозинофильная пневмония и др.);
- Онкогематологические патологии;
- Онкология.
Снижение показателей
- Воспалительный процесс на ранней стадии (начало заболевания);
- Гнойные инфекции (тяжелое течение);
- Шоковые состояния;
- Отравление солями тяжелых металлов.
Эозинофилия – увеличение количества эозинофилов свыше 700 в микролитре. Сохранение повышенного значения (не менее 1,5 тыс. в микролитре) в течение длительного времени может спровоцировать развитие эозинофильной инфильтрации и вызвать тяжелое поражение внутренних органов.
Эозинопения – снижение числа эозинофилов менее чем 200 в микролитре.
Базофилы
Норма не зависит от возраста человека и составляет до 1,0 (в % содержании).
Увеличение уровня базофилов более чем 150 на микролитр называется базофилией.
Повышение показателей
- Аллергические состояния, в т. ч. реакция на лекарственные средства;
- Язвенный колит (геморрагически-гнойное поражение слизистой толстого кишечника);
- Гемолитическая анемия (хронический процесс);
- Инфекции (грипп, туберкулез, ветряная оспа);
- Злокачественные заболевания;
- Онкогематологические патологии.
Специфические результаты лейкоцитарной формулы расшифровывает терапевт, онколог, иммунолог или инфекционист в зависимости от показателей других назначенных анализов и общей симптоматики.
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 июля 2018 года; проверки требуют 26 правок.
Пробирки вакутейнер, наполненные кровью; пробирка с фиолетовым верхом (ЭДТА) является предпочтительным образцом для ОАК и дифференциального тестирования[1]
Счётчик Модель A Кольтер, первый коммерческий гематологический анализатор
Крупный план края окрашенного мазка крови
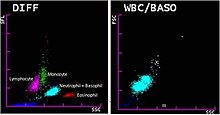
Пример дифференциальной диаграммы рассеяния лейкоцитов: разноцветные кластеры указывают на разные популяции клеток
Автоматический гематологический анализатор (Sysmex XT-4000i)
Лейкограмма, или лейкоцитарная формула, — процентное соотношение различных видов лейкоцитов, определяемое при подсчёте их в окрашенном мазке крови под микроскопом.
Существует такое понятие, как сдвиг лейкограммы влево и вправо.
- Сдвиг лейкограммы влево — означает, что в крови появляются молодые, «незрелые» нейтрофилы, которые в норме присутствуют только в костном мозге, но не в крови.
- Сдвиг лейкограммы вправо — уменьшение нормального количества палочкоядерных нейтрофилов и увеличение числа сегментоядерных нейтрофилов с гиперсегментированными ядрами (мегалобластная анемия, болезни почек и печени, состояние после переливания крови).
Методы подсчета[править | править код]
Лейкоциты в зависимости от плотности распределяются в мазках неравномерно: нейтрофилы, базофилы, эозинофилы — по периферии, ближе к краям; моноциты, лимфоциты — ближе к середине.
При подсчёте лейкоцитов используют методы Шиллинга или Филиппченко.
По Шиллингу определяют количество лейкоцитов в четырёх участках мазка (четырёхпольный метод). Всего в мазке подсчитывают 100—200 клеток.
Метод Филиппченко состоит в том, что мазок мысленно делят на 3 части: начальную, среднюю и конечную (трёхпольный метод). Подсчёт ведут по прямой линии поперёк мазка от одного его края к другому. В каждой части подсчитывают одинаковое количество клеток. Всего учитывают 100—200 лейкоцитов. Обнаруженные клетки записывают в специальную таблицу дифференциального подсчёта (сетка Егорова). Для более быстрого и удобного определения лейкоцитарной формулы применяют специальный 11-клавишный счётчик.
Вариативность лейкограммы[править | править код]
Лейкограмма зависит от вида животного, возраста, пола, конституции; у животных одного вида могут быть различия в зависимости от породы, характера кормления и других факторов.
Лейкоциты в норме у человека составляют 4,0·109—9,0·109 на литр.
Клиническое значение[править | править код]
В клинической практике лейкограмма имеет большое значение, так как при любых изменениях в организме процентное содержание одних видов клеток белой крови увеличивается или уменьшается за счёт увеличения или уменьшения в той или иной степени других. По данным лейкограммы можно судить о ходе патологического процесса, появлении осложнений и прогнозировать исход болезни. Данные лейкограммы необходимо сопоставлять с клиническим проявлением болезни
Описание конкретных показателей[править | править код]
Нейтрофилы[править | править код]
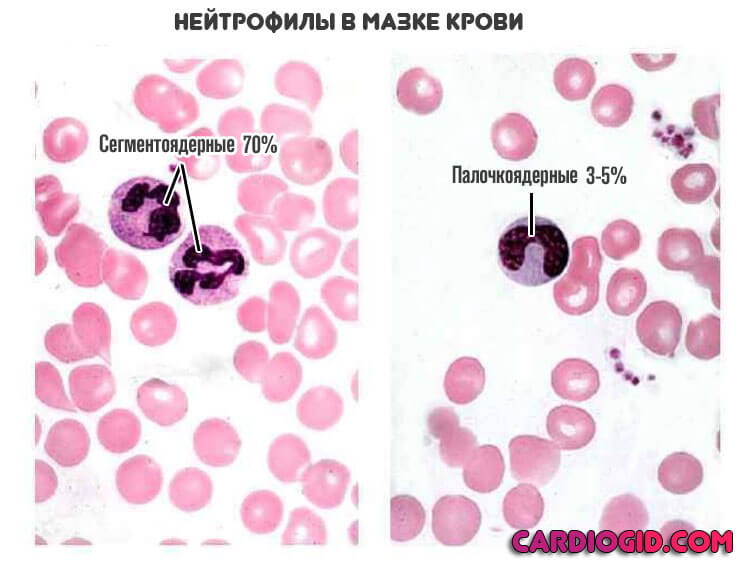
Нейтрофилы в норме представлены тремя или двумя группами: могут присутствовать в малом количестве либо отсутствовать юные (ю) 0—0,5 %; палочкоядерные (п/я) 1—5 % и сегментоядерные (с/я) 40—68 %. Они обладают, в основном, бактерицидной и дезинтоксикационной функциями, нося условное название микрофагов (что отражает ведущий механизм их иммунной функции — фагоцитоз).
В зависимости от степени зрелости и формы ядра в периферической крови выделяют палочкоядерные (более молодые) и сегментоядерные (зрелые) нейтрофилы. Более молодые клетки нейтрофильного ряда — юные (метамиелоциты), миелоциты, промиелоциты — появляются в периферической крови в случае патологии и являются свидетельством стимуляции образования клеток этого вида. Длительность циркуляции нейтрофилов в крови составляет в среднем примерно 6,5 часов, затем они мигрируют в ткани.
В норме содержание в крови: 48—78 %.
Пределы нормы содержания нейтрофилов в лейкоцитарной формуле:
Взрослые 47—72 %
У детей в норме происходит 2 перекреста лейкоцитарной формулы в возрасте пяти дней и 4-5 лет, при этом до 5 дней преобладают нейтрофилы над лимфоцитами, почти как у взрослого человека, затем происходит первый перекрест: соотношение лимфоциты/нейтрофилы из примерно 20 % / 60 % превращается в 60 % / 20 %, так сохраняется до второго перекреста лейкоцитарной формулы, обычно он происходит в 4 года, но допустимо до 5 лет, после которого содержание и пропорции нейтрофилы/лимфоциты соответствует нормам взрослого человека.
Увеличение (нейтрофилия) вызывают
- воспалительные процессы;
- инфаркт миокарда, легкого;
- злокачественные новообразования;
- многие инфекционные процессы.
К уменьшению (нейтропения) приводят
- вирусные инфекции (гепатит, корь, краснуха, грипп, ветряная оспа, полиомиелит);
- инфекции, вызванные простейшими (токсоплазма, малярия);
- постинфекционные состояния;
- апластические анемии;
- грибковые инфекции;
- хронические бактериальные инфекции (стрепто- или стафилококковые, туберкулез, бруцеллез);
- проведение лучевой терапии.
Увеличение количества незрелых нейтрофилов (сдвиг влево):
- острые воспалительные процессы (крупозная пневмония);
- некоторые инфекционные заболевания (скарлатина, рожистое воспаление, дифтерия);
- злокачественные опухоли (рак паренхимы почки, молочной и предстательной желез) и метастазирование в костный мозг;
- миелопролиферативные заболевания, особенно хронический миелолейкоз;
- туберкулёз;
- инфаркт миокарда;
- кровотечения;
- гемолитический криз;
- сепсис;
- интоксикации;
- шок;
- физическое перенапряжение;
- ацидоз и коматозные состояния.
Эозинофилы[править | править код]
Эозинофилы (Э) — также обладают фагоцитарными свойствами, но это свойство используют прежде всего для участия в аллергическом процессе. Они фагоцитируют комплекс антиген-антитело, образованные преимущественно Ig E.
эозинофилов:
Взрослые 0,5—5,0 %
Дети до 12 лет 0,5—7,0 %
12—16 лет 0,5—6,0 %
Увеличение (эозинофилия) наблюдается при
- аллергических состояниях (бронхиальная астма, аллергические поражения кожи, сенная лихорадка);
- глистной инвазии (аскаридоз, эхинококкоз, лямблиоз, трихинеллез, стронгилоидоз);
- инфекционных заболеваниях (в стадии выздоровления);
- после введения антибиотиков;
- коллагенозах.
Уменьшение (эозинопения) встречается при
- некоторых острых инфекционных заболеваниях (брюшной тиф, дизентерия);
- остром аппендиците;
- сепсисе;
- травмах;
- ожогах;
- хирургических вмешательствах;
- в первые сутки развития инфаркта миокарда.
Базофилы[править | править код]
Базофилы (Б) — участвуют в воспалительных и аллергических процессах в организме.
В норме: 0—1 %
Увеличение базофилов бывает при
- аллергических состояниях;
- заболеваниях системы крови;
- острых воспалительных процессах в печени;
- эндокринных нарушениях;
- хронических воспалениях в желудочно-кишечном тракте;
- язвенном воспалении кишечника;
- лимфогранулематозе.
Уменьшение базофилов (базопения) встречается при
- длительной лучевой терапии;
- острых инфекциях;
- остром воспалении лёгких;
- гиперфункции щитовидной железы;
- стрессовых состояниях.
Моноциты[править | править код]
Моноциты (М) — относятся к агранулоцитам. Относятся к системе фагоцитирующих мононуклеаров. Они удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы антиген-антитело.
В норме содержание моноцитов в крови: 3-11 %
Увеличение (моноцитоз) встречается
- при инфекционных заболеваниях (туберкулез, сифилис, протозойные инфекции);
- при некоторых заболеваниях системы крови;
- при злокачественных новообразованиях;
- при коллагенозах;
- при хирургических вмешательствах;
- в период выздоровления после острых состояний.
Уменьшение (моноцитопения, или монопения) встречается
- после лечения глюкокортикоидами;
- при тяжелых септических процессах;
- при апластической анемии (поражение костного мозга);
- при волосатоклеточном лейкозе;
- при родах;
- при брюшном тифе.
Лимфоциты[править | править код]
Лимфоциты (Л/Ф) бывают трёх видов: Т-, В- и NK-лимфоциты. Они участвуют в распознавании антигенов. Т-лимфоциты участвуют в процессах клеточного иммунитета, а В-лимфоциты — в процессах гуморального иммунитета.
NK-лимфоциты (естественные или натуральные киллеры, англ. natural killer cell, NK cell) — большие гранулярные лимфоциты, обладающие естественной цитотоксичностью против раковых клеток и клеток, зараженных вирусами.
Нормы содержания лимфоцитов в лейкоцитарной формуле:
Взрослые 19—37 %
Норма лимфоцитов у детей — см. описание нейтрофилов — перекрест лейкоцитарной формулы.
Увеличение (лимфоцитоз) встречается
- после тяжёлого физического труда;
- во время менструации;
- при острых инфекционных заболеваниях (ветряная оспа, краснуха, коклюш);
- при вирусных инфекциях (грипп, аденовирусная и цитомегаловирусная инфекции).
Уменьшение (лимфопения) встречается при
- вторичных иммунных дефицитах;
- лимфогранулематозе;
- тяжёлых вирусных заболеваниях;
- приёме кортикостероидов;
- злокачественных новообразованиях;
- хронической болезни лёгких;
- недостаточности кровообращения.
Лейкоцитарные индексы[править | править код]
Лейкоцитарные (или гематологические) индексы представляют собой отношение содержания различных форм лейкоцитов, а в некоторых случаев и СОЭ:
- индекс Гаркави (ИГ = лимфоциты / сегментоядерные нейтрофилы)[2],
- лейкоцитарный индекс интоксикации Я. Я. Кальф-Калифа (ЛИИ = (4×миелоциты + 3×метамиелоциты + 2×палочкоядерные нейтрофилы + 1×сегментоядерные нейтрофилы) × (плазматические клетки + 1) / ((моноциты + лимфоциты) × (эозинофилы + 1))),
- ЛИИ в модификации Б. А. Рейса (ЛИИ Рейса = (миелоциты + метамицелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы) / (моноциты + лимфоциты + эозинофилы)),
- гематологический показатель интоксикации (ГПИ) по В. С. Васильеву с дополнениями П. И. Потейко (ГПИ = ЛИИ×Клей×КСОЭ×Кэр×Ктром, где Клей, КСОЭ, Кэр и Ктром — коэффициенты, соответствующие количеству лейкоцитов, СОЭ, эритроцитов и тромбоцитов, определенные по таблицам, приведенным в[3]),
- ядерный индекс степени эндотоксикоза (ЯИСЭ = (моноциты + метамиелоциты + палочкоядерные нейтрофилы) / сегментоядерные нейтрофилы),
- ядерный индекс сдвига (ЯИС = (миелоциты + метамиелоциты + палочкоядерные нейтрофилы) / сегментоядерные нейтрофилы),
- индекс аллергизации (ИА = (лимфоциты + 10 × (эозинофилы + 1))/ (палочкоядерные нейтрофилы + сегментоядерные нейтрофилы + моноциты + базофилы)),
- индекс иммунореактивности (ИИР = (лимфоциты + эозинофилы) / моноциты) по Д. О. Иванову с соавт[4].,
- индекс соотношения нейтрофилов и моноцитов (ИСНМ = миелоциты + метамицелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы / моноциты),
- лимфоцитов и моноцитов (ИСЛМ = лимфоциты / моноциты),
- лимфоцитов и эозинофилов (ИСЛЭ = лимфоциты / эозинофилы при наличии эозинофилов и ИСЛЭ = лимфоциты при отсутствии эозинофилов),
- индекс соотношения эозинофилов и лимфоцитов (ИСЭЛ = эозинофилы / лимфоциты), который не зависит от наличия или отсутствия эозинофилов,
- индекс соотношения лейкоцитов и СОЭ (ИЛСОЭ = (лейкоциты × СОЭ) / 100),
- агранулоцитов и СОЭ (ИСЛМСОЭ = (лимфоциты + моноциты) / СОЭ),
- нейтрофильно-лимфоцитарный коэффициент (НЛК = (миелоциты + метамиелоциты + палочкоядерные нейтрофилы + сегментоядерные нейтрофилы) / лимфоциты),
- индекс сдвига лейкоцитов (ИСЛ = (эозинофилы + базофилы + миелоциты + метамиелоциты + палочкоядерные + сегментоядерные) / (моноциты + лимфоциты)),
- лимфоцитарно-гранулоцитарный индекс (ЛГИ = лимфоциты × 10 / (эозинофилы + базофилы + миелоциты + метамиелоциты + палочкоядерные + сегментоядерные))[5],
- показатель интоксикации (ПИ = (ЛИИ × лейкоциты, Г/л × СОЭ, мм/ч) / 1000).
Примечания[править | править код]
- ↑ Robin S. Warekois. Phlebotomy: Worktext and Procedures Manual / Robin S. Warekois, Richard Robinson. — Elsevier Health Sciences, 27 December 2013. — ISBN 978-0-323-29284-9. Архивная копия от 13 июля 2021 на Wayback Machine
- ↑ Гаркави Л. Х., Квакина Е. Б., Уколова М. А. Адаптационные реакции и резистентность организма. — [3-е изд., доп.]. — Ростов-на-Дону, 1990. — 224 С.
- ↑ Васильев В. С., Комар В. И. Интегральные показатели в оценке степени экзогенной интоксикации // Здравоохр. Белоруссии. — 1983. — № 2. — С. 38-40.
- ↑ Лейкоцитарные индексы клеточной реактивности как показатель наличия гипо- и гиперэргического вариантов неонатального сепсиса / Д. О. Иванов, Н. П. Шабалов, Н. Н. Шабалова [и др.]. http://www.medlinks.ru/article.php?sid=22330 Архивная копия от 30 октября 2014 на Wayback Machine.
- ↑ Мустафина Ж. Г., Краморенко Ю. С., Кобцева В. Ю. Интегральные гематологические показатели в оценке иммунологической реактивности организма у больных с офтальмопатологией // Клин. лаб. диагн. — 1999. — № 5. — С. 47-49.
Источники[править | править код]
Ссылки[править | править код]
- Лейкоцитарные индексы в прогнозировании исхода у хирургического больного
Лейкоцитарная формула крови: расшифровка и норма у взрослых и детей, причины сдвига влево и вправо
Кровь представляет собой жидкую соединительную ткань. Она обеспечивает защиту органов, транспорт полезных веществ и выступает буфером для инородных агентов, изолируя и выводя их вовне.
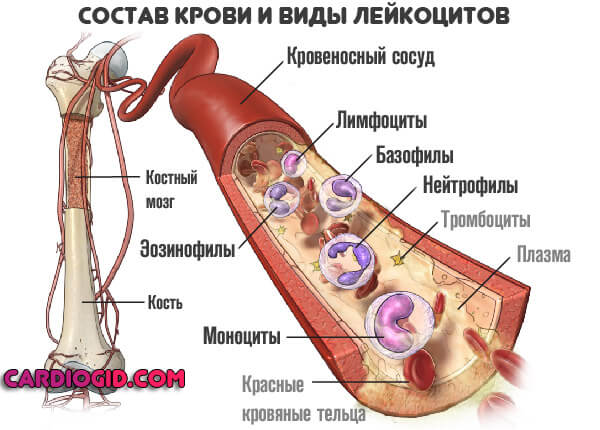
Защитную функцию выполняют особые структуры, белые тельца. Они имеют общее название — лейкоциты. Хотя, речь идет о широкой группе клеток.
Среди них можно выделить следующие разновидности:
- Нейтрофилы. Составляют до 70% от общей массы названных структур и даже более. Выступают первой линией обороны.
- Эозинофилы. Обеспечивают охрану от инородных агентов, гельминтов. Активизируются при аллергической реакции.
- Базофилы. Крупные структуры, универсальные защитники организма.
- Моноциты. Своего рода мусорщики, выполняют задачу очистки тела от микроскопических «останков». Способны к фагоцитозу — физическому поглощению частиц.
- Лимфоциты. Разнородные клетки. Выполняют вторичную защиту, обеспечивают стойкий иммунитет к той или иной инфекции.
Лейкоцитарная формула — это лабораторный показатель, который рассчитывается как процентное соотношение всех видов белых кровяных телец-лейкоцитов.
Особенно часто используются нейтрофилы: зрелые и еще не готовые формы. Показатель очень информативен при диагностике воспалительных, инвазивных, онкологических процессов.
Однако, результаты неспецифичны. Итоги нужно уточнять и дополнять данными вспомогательных мероприятий.
Содержание
- Что исследуется и что показывает анализ
- Методы исследования
- Нормы у взрослых
- Нормы у детей
- Причины сдвига влево
- Инфекционные заболевания
- Туберкулез
- Декомпенсированные формы диабета
- Сепсис
- Глистные инвазии
- Аллергические реакции
- Систематическое потребление некоторых препаратов
- Метастатический рак
- Причины сдвига вправо
- Болезни печени
- Заболевания почек
- Мегалобластная анемия
- Кровотечения
- Некоторые естественные факторы
- Причины отклонений отдельных клеток
- Лимфоциты
- Моноциты
- Эозинофилы
- Базофилы
- Обследования при отклонениях
Что исследуется и что показывает анализ
Основу диагностического способа составляет изучение различных видов нейтрофилов. В крови циркулируют два типа этих структур:
- Сегментоядерные. Зрелые цитологические единицы. Свое название получили за особую форму ядра: оно поделено на отдельные фрагменты. Эти клетки способны бороться с бактериями, вирусами, грибками и прочими аномальными структурами. Кроме того, выступают своего рода мусорщиками, если это нужно.
- Палочкоядерные. Нейтрофилы, которые только недавно созрели в костном мозге. Не способны к полноценной защите, поскольку еще не вошли в силу. С течением времени переходят в сегментоядерную форму. Часть так и остается в незрелом состоянии, в качестве резерва. Чтобы в случае необходимости экстренно вступить в дело.
Методы исследования
Стандартный метод предполагает изучение соотношения этих цитологических структур.
Определяют два результата:
- Сдвиг лейкоцитарной формулы влево. То есть преобладание в крови незрелых, палочкоядерных форм клеток. Помимо, встречаются миелоциты, которые выступают предшественниками сразу для множества белых телец. Такой результат чаще всего обнаруживается на фоне активного воспалительного процесса, реже — онкологии.
- Сдвиг лейкоцитарной формулы вправо. Когда в русле циркулируют зрелые формы и их большинство. Такое состояние типично для патологий пищеварительного тракта, выделительной системы. Печени, почек, в некоторых случаях подобным образом проявляются застарелые заболевания воспалительного характера. Нужно изучать состояние отдельно.
Конечно, это не единственная методика. Но в рамках рутинной диагностики, общего анализа крови, применяется именно она, как самая простая и быстрая.
В рамках углубленного обследования, врачи прибегают к дополнительным способам, оценивают все белые тельца крови:
- Базофилы.
- Эозинофилы.
- Лимфоциты.
- Моноциты.
Есть несколько модификаций диагностики. Стандартная, по методу Шиллинга, вычисляется как соотношение сегменто- и палочкоядерных нейтрофилов * 100% в четырех образцах крови.
Существует метод Филипченко, результаты получают при использовании 3-х пробирок, в каждой из которых находится небольшая порция биоматериала, затем подсчет ведут по фрагментам отдельно.
В целом, это практически идентичные способы, но метод Шиллинга — более информативен за счет широкой выборки материала для анализа.
Существуют другие разновидности анализа на лейкоформулу, они учитывают количество прочих цитологических структур.
Например:
- Гаркави. Лимфоциты / сегментоядерные нейтрофилы. Используется для диагностики длительно текущих инфекционно-воспалительных процессов, хронических нарушений.
- Ядерный индекс. Высчитывают соотношение миелоцитов, разных форм лейкоцитов. Назначается для интегральной оценки работы иммунитета, в общем и целом. Уточняется прочими методиками.
- Анализ по Рейсу. Индекс учитывает все формы белых телец плюс незрелых клеток-предшественников. Применяется для изучения аутоиммунных патологий, расстройств работы защитных сил.
- Исследование степени аллергизации организма. Для выявления ложных реакций.
Можно насчитать еще с десяток вариаций. Каждая направлена на решение собственной задачи. Такой гибкий инструмент, как лейкоцитарная формула, позволяет без проблем диагностировать большую часть нарушений в работе организма.
Нормы у взрослых
Нормальная концентрация и соотношение количества форменных клеток у взрослых представлена в таблице:
| Исследуемые клетки | Референсное значение (%/10⁹ на литр) |
|---|---|
| Сегментоядерные нейтрофилы | 45-75/2-5.5 |
| Палочкоядерные нейтрофилы | 1-6/0.03-0.3 |
| Базофилы | 0-1/0.06 |
| Эозинофилы | 0.3-5/0.02-0.3 |
| Моноциты | 3-10/0.08-0.55 |
| Моноциты | 20-36/1.2-2.9 |
Норма лейкоцитарной формулы у взрослых — динамический показатель, диапазон, а точное значение зависит от образа жизни, состояния здоровья, характера питания на момент сдачи биоматериала.
Нормы у детей
| Возраст | Показатели в процентах (%) | |||||
|---|---|---|---|---|---|---|
| Палочкоядерные нейтрофилы | Сегментоядерные нейтрофилы | Моноциты | Базофилы | Лимфоциты | Эозинофилы | |
| Новорожденные | 3-13 | 50-70 | 3-13 | 0-0.5 | 14-35 | 1-6 |
| До 1 мес. | 1-6 | 20-25 | 3-6 | 0-1 | 60-70 | 0-5-3 |
| До 1 года | 2-4 | 25-28 | 4-10 | 0-0.5 | 40-70 | 1-5 |
| 1-3 года | 1-4 | 30-50 | 10-13 | 0-1 | 30-50 | 1-4 |
| 3-6 лет | 1-4 | 40-52 | 10-12 | 0-1 | 32-50 | 1-4 |
| 6 и старше | 1-6 | 52-72 | 3-11 | 0-1 | 20-35 | 0-5 |
У детей лейкоцитарная формула в норме при отсутствии глистных инвазий, воспалительных процессов, аллергий, нарушений питания, прочих факторов.
Учитывая особенности гормонального фона, формирование организма, показатели отклоняются чаще, чем у взрослых пациентов.
Причины сдвига влево
Для удобства стоит говорить только о стандартной методике по Шиллингу. Потому как именно этот показатель отражают в протоколе общего анализа крови. Что же за факторы влияют на лабораторный результат?
Инфекционные заболевания
Вирусные, бактериальные, грибковые поражения организма. От банальной простуды до венерических диагнозов, СПИДа.
Степень изменения, отклонения лейкоцитарной формулы показывает интенсивность патологического процесса. Однако, если человек получал хоть какое-то лечение или же занимался самодеятельностью, уровни будут смазаны.
Поэтому врачи настоятельно не рекомендуют пить какие-либо препараты без санкции профильного специалиста.
Нормализация лабораторного показателя возможна только при качественной терапии. Назначаются антибиотики, средства на основе интерферона, иммуномодуляторы, противовоспалительные, жаропонижающие, антисептики.
Задача в том, чтобы помочь организму бороться и по-возможности уничтожить аномальные агенты.
С пациентами инфекционного профиля работают терапевты.
Туберкулез
Отдельная разновидность септического процесса. Провоцируется микобактерией, палочкой Коха. Поражает легкие.
При длительном существовании болезни, пониженном иммунитете, очень быстро диссеминирует, перемещается в почки, кости, половые органы, вызывает тяжелые поражения тела.
Лечением занимаются фтизиатры. Назначаются препараты группы фторхинолонов, также витамины и антигистаминные. На начальном этапе терапию лучше проводить в стационаре.
Сдвиг лейкоцитарной формулы влево происходит по причине резкого увеличения количества незрелых форм белых телец, организм мобилизуется, чтобы удержать инфекционный очаг «в узде».
Для этого требуется колоссальное напряжение сил, поскольку возбудитель очень стойкий к воздействию как извне, так и внутри самого организма. Терапия продолжается не один год.
Декомпенсированные формы диабета
Когда поджелудочная не справляется с коррекцией уровня сахара в крови. Обычно речь идет о состоянии перед комой.
Патологический процесс характеризуется резким повышением количества палочкоядерных нейтрофилов. После того, как глюкоза приходит в норму, лейкоцитарная формула восстанавливается.
Изменение можно рассматривать как патогномоничный признак тяжелого диабета. Особенно, если болезнь существует давно и уже диагностирована.
Коррекций аномального состояния занимаются эндокринологи. Прописывают взвешенную инсулин-терапию, плюс корректируют повседневный рацион.
Сепсис
Генерализованный воспалительный процесс. Когда инфекция затрагивает все системы организма.
Часто, при смещении влево лейкоцитарная формула показывает обширные поражения глубоких тканей, их гноеродное расплавление. Изменение тем существеннее, чем больше подкожно-жировой клетчатки, мышц вовлечено в патологию. Сюда можно отнести гангрену, некроз.
Особняком стоят внутренние, не заметные без исследования процессы. Например, перитонит и сепсис, который он провоцирует, разрыв органов грудной клетки.
Лечение срочное, в стационаре (реанимации). Восстанавливают анатомическую целостность тканей, удаляют пораженные структуры, назначают ударные дозы антибиотиков, санируют очаг инфекции. Задача непростая и не быстрая.
Лейкоцитарная формула возвращается в норму в течение нескольких дней-недель. По мере восстановления.
Глистные инвазии
Поражения организма гельминтами. Самыми разными: описторхисами, аскаридами, цепнями, эхинококками. Список можно продолжать.
Помимо перемен в этом лабораторном индексе, обнаруживаются отклонения со стороны эозинофилов и базофилов. Как раз они преимущественно и борются с паразитами.
Лечением занимаются терапевты, паразитологи. Назначают специальные средства против глистов. Как правило, широкого действия, на основе празиквантела или других токсичных для гельминтов веществ.
Аллергические реакции
Ложный аутоиммунный ответ организма. Тело пытается бороться с инородными агентами, которых нет. При аллергии лейкоцитарная формула крови сдвигается влево, поскольку защитные силы создают резерв для борьбы с несуществующей угрозой.
Лечением патологического процесса занимаются иммунологи, аллергологи. Назначают кортикостероиды (Преднизолон), супрессанты при неэффективности первых.
Лабораторные показатели приходят в норму спустя несколько дней от острой аллергической реакции. Патологические изменения возвращаются после рецидива.
Систематическое потребление некоторых препаратов
В основной части случаев, речь идет о гормональной терапии. Применении заместителей веществ надпочечников, гипофиза, щитовидной железы.
Для нормализации состояния достаточно отменить те препараты, которые спровоцировали нарушение. Самовольно делать этого нельзя. Нужно обращаться к тому врачу, который назначил средство.
Метастатический рак
Онкология на запущенных стадиях. Повышение количества незрелых форм нейтрофилов связано с активной борьбой организма с инородными структурами, измененными тканями.
Внимание:
Пока силы еще есть, сдвиг формулы существенный. Затем, по мере ослабления, уровень становится едва отклоненным.
Единственный способ помочь человеку — удалить и первичную опухоль, и вторичные очаги поражения организма. Назначается операция.
Если неоплазия чувствительна к такому ионизирующему излучению — радиотерапия. Обязательно проводится химиолечение, внутривенно вводят средства-цитостатики для замедления деления аномальных клеток, их уничтожения.
Прогнозы туманные. Как правило, метастазы характеризуют рак 4-й стадии.
Причины сдвига вправо
Сдвиг лейкоцитарной формулы вправо означает повышение количества сегментоядерных нейтрофилов, зрелых форм клеток. Провокаторы такие.
Болезни печени
Гепатит, цирроз, воспалительные и дегенеративные процессы. Лейкограмма показывает постепенное увеличение числа белых телец, одновременно, снижается объем тромбоцитов, эритроцитов из-за нарушений биохимии организма.
Лечение заболеваний печени — задача гепатолога или гастроэнтеролога, если такого специалиста нет в зоне доступа. Применяются гепатопротекторы, средства растительного происхождения. Обязательна диета.
Заболевания почек
Заболевания выделительной системы: пиелонефриты, гломерулонефриты, анатомические и органические поражения — все существующие патологии подобной локализации могут закончиться сдвигом лейкоцитарной формулы вправо.
Увеличение количества сегментоядерных нейтрофилов связано с нарушением работы костного мозга, скоплением клеточного мусора в русле из-за снижения скорости и качества фильтрации.
Лечение — задача нефролога. Назначаются препараты группы диуретиков, антибиотики. Аппаратные и хирургические методики.
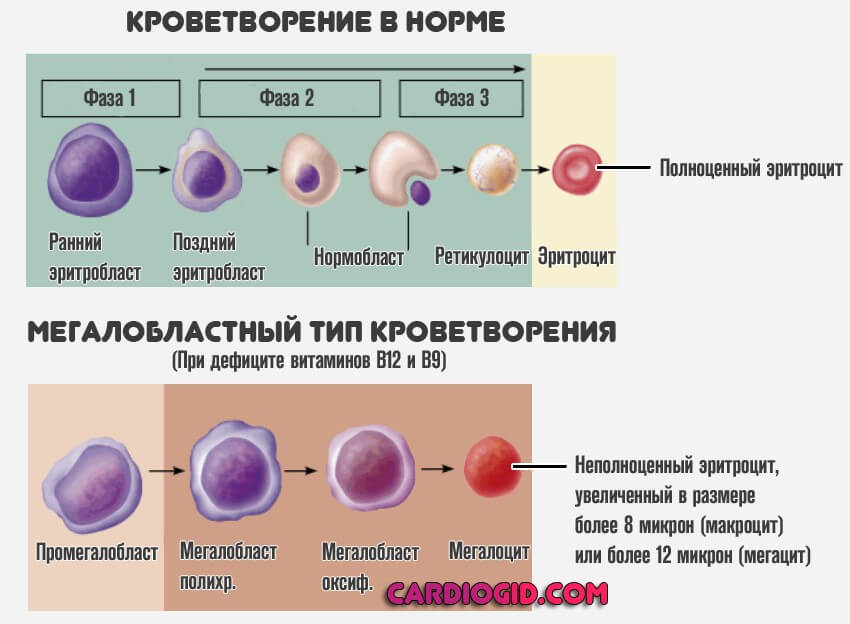
Мегалобластная анемия
Изменение характера кроветворения на фоне недостатка фолиевой кислоты, витамина B12. Приводит к нарушениям работы иммунитета, газообмена.
Терапия заключается во введении полезных веществ. Если причина проблемы заключается в недостаточном усвоении соединений, проводится лечение первичной патологии (гастрита, колита).
Подробнее о мегалобластной форме анемии читайте в этой статье.
Кровотечения
Точнее, состояния после потери жидкой ткани. Поскольку палочкоядерные клетки выходят из организма механическим путем.
После переливания концентрация восстанавливается и даже более того.
Внимание:
Возможно обратное явление, когда неполноценных вариаций нейтрофилов становится больше нормы.
Некоторые естественные факторы
Причина сдвига лейкоцитарной формулы вправо может быть непатологической: сюда относят физические нагрузки, погрешности питания, курение, систематический прием больших доз спиртного, стрессы, перемены высоты, недостаток кислорода. Список можно продолжать.
Задача сводится к коррекции фактора, который спровоцировал нарушения в показателях. Обычно пациент может справиться с изменением своими силами, без помощи специалиста. Например, бросить курить, пить алкоголь, больше отдыхать.
Опасности такие факторы, как правило, не несут.
Причины отклонений отдельных клеток
Лейкоформула представлена не только нейтрофилами, но и базофилами, лейкоцитами, лимфоцитами, моноцитами. В каких случаях их уровень отходит от нормы.
Лимфоциты
Отвечают за вторичный иммунный ответ, за формирование стойкой сопротивляемости тому или иному агенту. Борются с раковыми структурами.
Причины повышения:
- Острые инфекционные заболевания. Как детского возраста, педиатрические, так и прочие. Легкой или средней степени тяжести. Когда иммунитет только-только формируется.
- Раковые процессы. На начальных фазах, пока организм еще способен как-то сопротивляться и сдерживать деление клеток.
- Естественные факторы. Менструальный цикл, физические перегрузки, неправильное питание.
Понижения:
- Тяжелые инфекции. Туберкулез, СПИД, септические поражения, некрозы.
- Запущенный рак на фоне ослабления организма. Когда тело уже не способно сдерживать патологический процесс.
- Нарушения кровотока. Например, при недостаточном количестве эритроцитов.
- Поражения легких. От бронхиальной астмы до ХОБЛа, пневмоний. Еще какое-то время после восстановления, излечения от расстройства.
- Прием гормональных средств. Преднизолона и его более мощных аналогов.
Коррекция спонтанная, как только уходит причина — показатели нормализуются.
Моноциты
Работают как мусорщики. Помогают прочим клеткам бороться с инородными структурами.
Причины роста:
- Некоторые инфекции. Туберкулез, венерические болезни, воспаления головного мозга, запущенные пневмонии.
- Патологии крови. Анемии, лейкозы, пролиферативные нарушения.
- Коллагенозы. Аутоиммунные поражения соединительной ткани.
- Травмы, повреждения структур организма. Например, после интенсивной тренировки, также на фоне миозитов, гнойных процессов.
Сразу после инцидента, уровень резко подскакивает и достигает пика. Затем — медленно снижается.
- Восстановительный период после инфекций, опухолей, повреждений. На протяжении нескольких недель.
Падения:
- Применение гормонов. Глюкокортикоидов, также оральных контрацептивов.
- Поражения костного мозга.
- Запущенный сепсис. Критические расстройства.
- Беременность и роды.
Моноциты — показатель неспецифический. Их нужно исследовать в системе.
Эозинофилы
Борются с глистными инвазиями, специфичны в этом плане. Также принимают существенное участие в развитии аллергических реакций.
Причины повышения:
- Аллергии. Разного типа: от простой сыпи до анафилактического шока. По интенсивности отклонения можно судить о характере патологического процесса и его тяжести.
- Коллагенозы. Поражения соединительной ткани.
- Глисты. Всех видов.
- Восстановление после болезни. Выздоровление.
- Применение противовоспалительных, антибиотиков.
Понижения:
- Травмы. Тяжелые — переломы, размозжения и разрывы тканей.
- Некоторые формы инфекций.
- Ожоги.
- Инфаркт миокарда.
- Сепсис.
- Аппендицит.
- Недостаток кислорода, гипоксия.
Уровни также исследуется в системе.
Базофилы
Указывают на воспалительные процессы. Реже — аллергии, опухоли.
Факторы, ведущие к росту концентрации клеток:
- Гормональные расстройства.
- Аутоиммунные реакции.
- Поражения пищеварительного тракта.
- Нарушения работы печени.
- Аллергии.
- Инфекции.
- Изменения со стороны костного мозга, реологических свойств крови.
Причины понижения:
- Воздействие радиации на организм.
- Стрессы.
- Физические перегрузки.
- Избыток гормонов щитовидки.
- Воспаление легких.
Показатели информативны, но неспецифичны.
Обследования при отклонениях
Мазок на лейкоцитарную формулу позволяет предположить воспаления, аутоиммунные процессы, аллергии, поражения внутренних органов.
Но этого мало, чтобы поставить диагноз. Требуются дополнительные меры.
Среди методик:
- Биохимический анализ крови, изучение гормонального фона.
- Рентгенография легких.
- УЗИ пищеварительного тракта, почек, структур брюшной полости.
- МРТ, КТ по потребности. Чтобы уточнить состояние мягких тканей. Особую ценность методики представляют при диагностике опухолей.
- Сцинтиграфия.
- Устный опрос пациента и сбор анамнеза.
- Пункция костного мозга по потребности. Если есть подозрения на дисфункцию.
- Анализы кала на яйца глист.
- Серологические тесты, ПЦР, ИФА. Методики, которые дают сведения об инфекциях.
Это только часть списка. Процедуры врач подбирает на основе расшифровки лейкоцитарной формулы, с учетом того, какие клетки превышены или понижены, насколько и какие симптомы присутствуют.
С пациентами работают терапевты, затем — профильные доктора. Не все требуется до нескольких дней.
Лечение — этиотропное. Устраняют первичную причину.
Лейкоцитарная формула крови — это процентное соотношение различных форм белых кровяных телец. Но одного этого анализа недостаточно, чтобы поставить диагноз.
Зачем нужна лейкоцитарная формула крови?
Лейкоцитарная формула представляет собой процентное соотношение лейкоцитов в сыворотке крови (эозинофилов, нейтрофилов, лимфоцитов, базофилов, моноцитов). Этот анализ позволяет определить текущее состояние иммунной системы, выявить воспалительные процессы в организме пациента и определить этиологию аллергии.
Известно, что лейкоциты защищают организм человека от опасных микроорганизмов. Одна из главных задач лейкоцитов — разрушение инородных частиц. Если в организме пациента происходит воспалительный процесс, он сразу же отражается на формуле лейкоцитов.
При изменении показателей лейкоцитов в крови необходимо определить, в какую сторону происходит отклонение. Данное исследование поможет быстрее найти проблему и поставить диагноз. Однако следует принять во внимание, что изменения в показателях крови без углубленной диагностики не являются характерным и конечным признаком для постановки диагноза.
Когда назначают анализ?
Клинический анализ крови с лейкоцитарной формулой показан пациентам с различными патологиями. Он позволяет оценить состояние здоровья человека при комплексной и своевременной диагностике заболеваний, в том числе протекающих в скрытой форме.
Показаниями к клиническому анализу крови с лейкоцитарной формулой являются:
- диспансеризация или плановое медицинское обследование;
- подготовка к хирургическому лечению;
- инфекция или подозрение на инфекцию;
- подозрение на воспаление или паразитарную инвазию в организме пациента;
- аллергические реакции;
- назначение определенных лекарств;
- мониторинг эффективности лечения.
Перед сдачей капиллярной крови рекомендуется не употреблять алкоголь в течение дня, не есть в течение 2–3 часов, не курить в течение 30 минут и избегать стрессов и чрезмерных физических нагрузок.
Что такое лейкоциты?
Лейкоциты — это клетки, которые в очень больших количествах содержатся в крови и почти во всех тканях. Их основная функция — защитная и иммунная. Однако они не смогли бы в полной мере выполнять эти функции, если бы не были разделены на несколько разновидностей внутри своей группы, каждая из которых играет свою особую роль.
Основных разновидностей лейкоцитов в крови пять. Они определяются в анализах в виде лейкоцитарной формулы, поэтому уровень лейкоцитов в крови оценивается не только в целом. Всегда подсчитывается еще и содержание этих клеток. К ним относятся:
- нейтрофилы;
- лимфоциты;
- моноциты;
- эозинофилы;
- базофилы.
У них разные функции, но они работают вместе, влияют друг на друга, передают информацию между собой и другое. Высокие или низкие лейкоциты в крови, принадлежащие к определенному типу, указывают на различные заболевания, поэтому определение их количества очень важно в медицинской практике.
Норма у беременных женщин
|
Триместр |
Количество белых кровяных |
|---|---|
|
первый |
4–9 |
|
второй |
4–10 |
|
третий |
14–12 |
Норма у женщин
|
Возраст |
Количество лейкоцитов (*109) |
|---|---|
|
до 16 лет |
4,5–12,5 |
|
до 20 лет |
4,2–10,5 |
|
от 21 года |
4–9,0 |
Норма у мужчин
|
Возраст мужчины |
Количество лейкоцитов (*109) |
|---|---|
|
12–18 лет |
3,5–8 |
|
18–25 лет |
4–9 |
|
25–40 лет |
4–8 |
|
Старше 40 лет |
3–9 |
Норма у детей
|
Возраст |
Количество лейкоцитов (*109) |
|---|---|
|
новорожденный |
10–30 |
|
с пятого дня жизни |
9–15 |
|
с десятого дня жизни до месяца |
8,5–14 |
|
от месяца до года |
8–12 |
|
от года до пяти лет |
7–11 |
|
от 5 до 15 лет |
6–10 |
|
старше 15 лет |
5–9 |
Лейкоцитарная формула:
|
Показатель |
× 10х9/л |
соотношение, % |
|
|---|---|---|---|
|
Нейтрофилы |
сегментоядерные |
2,1–5,4 |
43–71 |
|
палочкоядерные |
0,4–0,3 |
1–5 |
|
|
Базофилы |
до 0,063 |
до 1 |
|
|
Эозинофилы |
0,02–0,3 |
0,5–5 |
|
|
Лимфоциты |
1,1–3,1 |
17–38 |
|
|
Моноциты |
0,08–0,5 |
3–12 |
Нейтрофилы
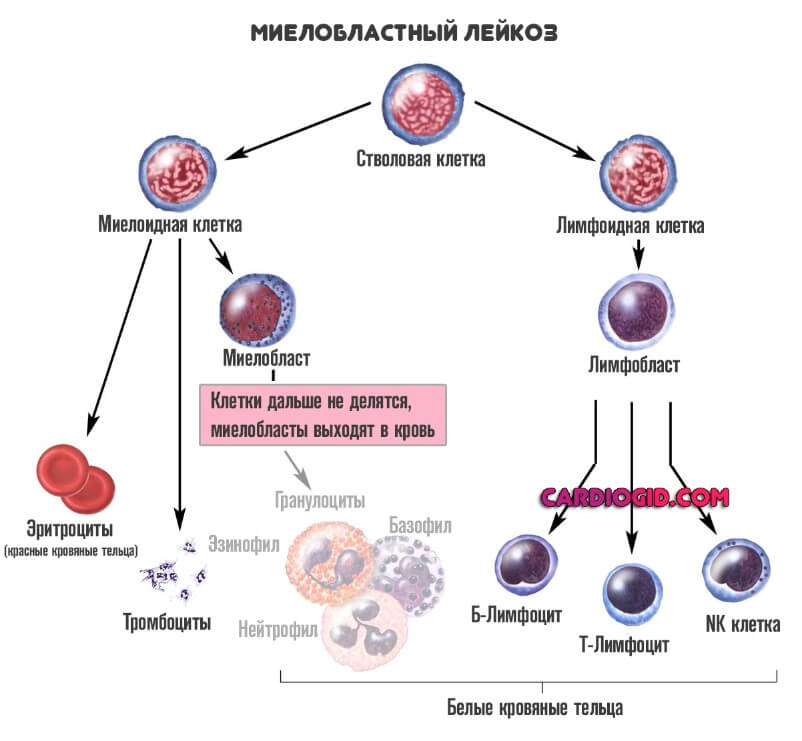
Нейтрофилы происходят из красного костного мозга, они образуются из одной стволовой клетки, которая является предком всех форменных элементов крови. Однако стволовые клетки не сразу превращаются в нейтрофилы. Между этими двумя формами есть несколько стадий, несколько промежуточных форм.
Всего существует 6 разновидностей нейтрофилов:
- миелобласты;
- промиелоциты;
- миелоциты;
- метамиелоциты;
- палочкоядерные нейтрофилы;
- сегментоядерные нейтрофилы.
Больше всего в крови последних. Они присутствуют в количестве 40–75 % от общего количества лейкоцитов. Значительно меньше количество палочковидных нейтрофилов, их может быть 1–6 %. Число молодых клеток не достигает 1 %.
Лимфоциты
Норма лимфоцитов составляет 20–40 % всех присутствующих в ней лейкоцитов. Большинство из них образуется в красном костном мозге. Некоторые лимфоциты рождаются в других органах иммунной системы, таких как тимус. В этом случае они происходят из лимфоидной ткани.
Моноциты
Моноциты — это клетки иммунной системы, которые одними из первых реагируют на проникновение агрессоров в организм. Если силы местного иммунитета не смогли сдержать атаку бактерий, грибков или вирусов, то именно моноциты первыми бросаются защищать здоровье.
Моноциты образуются в красном костном мозге и выделяются в кровь. Там они начинают активно функционировать, но это длится недолго, всего 2-3 дня. Затем, используя свою способность двигаться, они выходят за пределы сосудов через специальные небольшие поры между клетками и проникают в ткани. Там моноциты немного меняют свою структуру и превращаются в макрофаги — более эффективные фагоциты.
Эозинофилы
Эозинофилы — это небольшое количество лейкоцитов, которые содержатся в крови и тканях человека. Они являются незаменимым элементом, обуславливающим иммунитет.
Как и другие лейкоциты, они образуются из костного мозга, и их прародителем является одна стволовая клетка. Норма составляет 1–4 %.
В общей сложности эозинофилы живут около 12 дней, но не проводят все это время в кровотоке. После 3-4 дней созревания они попадают в кровоток и остаются там всего 6–12 часов. Затем они переходят в ткани и накапливаются в особенно больших количествах в легких, под слизистой оболочкой пищеварительного тракта, в коже.
Когда количество эозинофилов увеличивается, это состояние называется эозинофилия, а обратное изменение — эозинопения. Как правило, яркие сдвиги являются симптомами заболеваний, но некоторые физиологические колебания их количества возможны в пределах нормы. Например, увеличение и уменьшение эозинофилов может наблюдаться в зависимости от времени суток, ночью их обычно больше всего в крови.
Базофилы
Базофилы — это гранулоциты, которые распределяются в периферической крови. Они вырабатываются в костном мозге и высвобождаются в сыворотку крови, после чего оседают в тканях. Жизненный цикл базофила составляет около 7–12 дней. В норме относительное количество базофилов в крови не должно превышать 1 %.
Лейкоцитарная формула крови: расшифровка результатов
Повышение показателей
Повышение нейтрофилов в крови происходит во время инфекционных заболеваний и во время некоторых специфических состояний пациента. Например, при острых инфекционных заболеваниях, кандидозах, ревматизме, опухолевых процессах, отравлении свинцом или ртутью, во время сахарного диабета. Также на увеличение числа нейтрофилов могут влиять состояния, не связанные с заболеваниями, например: сильные физические нагрузки, стрессовые ситуации, перегрев или переохлаждение.
Увеличение количества лимфоцитов говорит о наличии инфекционного заболевания, патологии крови, отравлении свинцом или мышьяком. Некоторые лекарственные средства могу влиять на увеличение лимфоцитов.
Перенесенное инфекционное заболевание влияет на повышение моноцитов. Моноциты увеличиваются при аутоиммунных заболеваниях, при наличии онкологических заболеваний, во время отравления углеродом и фосфором.
Увеличение эозинофилов происходит в ответ на аллергические реакции, при приеме некоторых антибиотиков, лекарственных средств от туберкулеза и судорожных состояний. Также изменять показатели могут паразитарные инфекции, заболевания кожи и органов дыхания, острое течение инфекционного заболевания.
Базофилы в крови повышаются во время гриппа, ветряной оспы, при туберкулезе, при аллергических реакциях, язвенном колите из-за повышенной чувствительности к любой пище, а также увеличение может указывать на наличие раковых опухолей в организме.
Снижение показателей
При уменьшении числа нейтрофилов врач может предположить наличие у пациента инфекционного заболевания, повышенной чувствительности к лекарственным средствам, анемии и анафилактического шока.
Лимфоциты снижаются в условиях иммунодефицита, острых воспалительных процессов в организме, почечной недостаточности и системной красной волчанки.
Снижение моноцитов происходит во время онкогематологических заболеваний, гнойных инфекций и апластической анемии, применения определенных препаратов и в состоянии сильного шока.
На снижение эозинофилов влияет тяжелая гнойная инфекция и отравление тяжелыми металлами.
Беременность, сильный стресс и период овуляции могут быть естественной причиной снижения базофилов. Патологические причины включают инфекционные заболевания и синдром Кушинга.
Что значит сдвиг лейкоцитарной формулы влево и вправо?
Нейтрофилы формируют антибактериальную и противогрибковую защиту организма, и когда определенный микроб попадает в организм, количество нейтрофилов увеличивается. В этом случае изменяется не только их общее количество, но и количество отдельных форм этих клеток.
Цепочка нейтрофилов, расположенных по созреванию:
Юные — палочкоядерные — сегментоядерные.
Сдвиг формулы влево — это увеличение количества молодых клеток, а сдвиг вправо — это увеличение количества старых клеток.
Причины сдвига лейкоцитарной формулы
В медицинской практике чаще случается сдвиг влево. На это влияет наличие в организме острой бактериальной или грибковой инфекции. Костный мозг мобилизуется для защиты организма и начинает интенсивно вырабатывать нейтрофилы. Они начинают борьбу с инфекцией и погибают в процессе. На смену зрелым клеткам вырабатываются молодые. В определенный момент количество молодых клеток превышает число зрелых.
Повышение сегментоядерных нейтрофилов приводит к смещению лейкоцитарной формулы вправо. Это происходит не только на фоне увеличения, но еще чаще при уменьшении количества лейкоцитов. Этому способствуют длительные хронические инфекции, при которых запасы костного мозга истощаются и молодые формы клеток перестают формироваться. Отравление, облучение, химиотерапия и лучевая терапия, при которых также подавляется костный мозг, могут привести к правильному сдвигу.
Для предотвращения изменения числа лейкоцитов и изменений в лейкоцитарной формуле необходимо следить за своим здоровьем. Для поддержания работы иммунитета стоит заниматься спортом, соблюдать режим труда и отдыха, правильно питаться и избегать стрессовых ситуаций. Также не стоит забывать о прохождении планового осмотра у терапевта.
Лейкоцитарная формула, микроскопия лейкоцитов, пять фракций лейкоцитов, дифференцировка лейкоцитов — в назначениях врача можно встретить много названий одного и того же. Где ее найти и как расшифровать?
Что такое лейкоциты?
Лейкоциты (белые клетки крови) — это большая группа клеток крови. Их основная цель — защита организма от инфекций. Все лейкоциты — это часть иммунитета, они участвуют в аллергических, аутоиммунных, опухолевых процессах. Каждый тип лейкоцитов выполняет свою роль и важен для организма.
Общий анализ крови без лейкоцитарной формулы говорит только об общем содержании лейкоцитов и не позволяет выявить за счет какого типа лейкоцитов идет повышение (лейкоцитоз) или снижение (лейкопения) белых клеток крови. Лейкоцитарная формула определяет пять типов лейкоцитов и оценивается в развернутом общем анализе крови. Чтобы расшифровать лейкоцитарную формулу нужно оценить содержание каждого типа лейкоцитов и их соотношение между собой.
Лейкоцитарную формулу подсчитывает автоматический анализатор крови. Принимая содержание всех лейкоцитов за 100%, он выдает процент (%) содержания каждого типа белых клеток крови. Также автоматически измеряет их содержание в объеме крови (на литр). Иногда требуется “ручной подсчет” и визуальная оценка мазка крови под микроскопом. Например, когда лейкоцитарная формула изменена, есть странные или незрелые клетки, есть признаки анемии или снижения тромбоцитов в общем анализе крови. В этом случае можно увидеть только процентное соотношение лейкоцитарной формулы.
Гранулоциты — ударные силы
Самая большая часть лейкоцитов представлена клетками гранулоцитами. Свое название они получили из-за наличия включений (гранул). Гранулы содержат химические иммунные вещества. В лейкоцитарной формуле можно увидеть три вида гранулоцитов: нейтрофилы, эозинофилы, базофилы. Они различаются особенностями строения ядра и окраски гранул разными красителями. Гранулоциты важны в развитии воспаления и иммунной защите организма. Они способны к поглощению и перевариванию белков и химических веществ. Все гранулоциты созревают в костном мозге, сохраняя там запас зрелых клеток на 3-4 дня. В крови гранулоциты циркулируют не больше 6 часов, уходя в ткани, где и выполняют свою функцию.
Нейтрофилы составляют наибольшее количество циркулирующих в крови лейкоцитов. Ежедневно в кровоток поступает 1010 нейтрофилов. Нейтрофилез (увеличение количества нейтрофилов в крови) — показатель бактериальной инфекции. Чем тяжелее инфекция, тем больше нейтрофилов выходит на борьбу. Из-за их низкой продолжительности жизни (около 4-х дней) в кровь начинают поступать более юные, еще не созревшие формы клеток (палочкоядерные, метамиелоциты и другие). Врачи называют это “сдвигом лейкоцитарной формулы влево”. Когда нейтрофилов в крови очень мало (нейтропения), организм не защищен от инфекций.
Эозинофилы в крови составляют не более 5% от общего количества лейкоцитов. Их концентрация колеблется в течение суток из-за воздействия гормонов надпочечников. Утром она максимальная. Накапливаются они в подслизистом слое желудочно-кишечного тракта. Эозинофилия (повышение эозинофлов в крови) возникает при паразитарных инфекциях, аллергических и аутоиммунных процессах.
Базофилы составляют наименьшее количество лейкоцитов в крови (менее 1%) и участвуют в аллергических реакциях, выделяя гистамин. Это вещество виновно в спазме бронхов, зуде, отеке, покраснении. В зависимости от того, куда базофилы попали, будут проявления аллергических реакций: приступ бронхиальной астмы, сыпь на коже, крапивница, отек Квинке (отек гортани).
Моноциты — тканевые охотники
Второе звено лейкоцитов — моноциты. В костном мозге, образовавшись за 5 дней, они не формируют запас. В крови моноциты составляют около 10% массы лейкоцитов, быстро уходя в ткани. Тканевые макрофаги, а именно так уже будут называться моноциты, преимущественно содержатся в печени, селезенке, легких. Их продолжительность жизни очень большая (60 дней). Они главные охотники иммунной системы, т.к. поглощают и перерабатывают тысячи чужеродных белков, делая из них доступные иммунным клеткам антигены.
Моноцитоз (повышение моноцитов в крови) связан с хроническими инфекциями, а также с инфекциями, возбудители которых прячутся в клетках организма (вирусы, хламидии, микоплазмы).
Лимфоциты — надежные защитники
Переработанные моноцитами-макрофагами и другими иммунными клетками антигены привлекают лимфоциты. Лимфоциты обеспечивают приобретенный иммунитет, производя антитела и клетки-памяти для защиты от повторной инфекции.
Лимфоциты образуются в костном мозге, циркулируют как в крови, так и в лимфатической системе. Важными органами созревания клеток являются тимус (вилочковая железа) и лимфоузлы. Лимфоциты выполняют разную иммунную работу, представляя вторую по численности группу лейкоцитов. Есть особенное исследование крови (иммунофенотипирование) позволяющее определить разные виды лимфоцитов. Это бывает важно при заболеваниях иммунной системы, ВИЧ-инфекции и др.
В лейкоцитарной формуле важны как повышение лимфоцитов (лимфоцитоз) — больше характерен для вирусных инфекций, так и лимфопения (снижение их количества). Нехватка лимфоцитов снижает защитные силы организма и наблюдается при иммунодефицитах (в том числе ВИЧ-инфекции).
В лаборатории Lab4U можно сдать со скидкой 50%:
- Общий анализ крови с лейкоцитарной формулой (автоматический подсчет)
- Общий анализ крови с микроскопией (подсчет лейкоцитарной формулы вручную)