Перелом локтевого кости— одна из серьезных травм. Она требует длительного лечения, реабилитации. При несоблюдении всех врачебных рекомендаций перелом локтевой кости становится причиной серьезных осложнений, привести к полной неподвижности руки.

Виды переломов локтевой кости
Локоть имеет сложное строение. Он состоит из трубчатой кости, которая сочленяется лучевой и образует предплечье. Внизу она прикрепляется к кисти, вверху — к плечу. Подвижность руки обеспечивается целостностью всех участков сустава.
Классификация переломов локтевой кости проводится по нескольким признакам. В зависимости от наличия контакта с внешней средой травмы делят:
- первично открытые — при которых мягкие ткани разрушаются внешним агентом;
- вторично открытые — волокна разрываются осколками костей изнутри;
- закрытые — целостность кожи, мышц сохраняется.
По количеству отломков переломы делят:
- безоскольчатыми;
- однооскольчатыми;
- многооскольчатыми.
В зависимости от локализации разлома специалисты выделяют переломы:
- мыщелка (шарообразной оконечности кости);
- внутрисуставные;
- надмыщелка (наружного либо внутреннего);
- венечного отростка;
- головки лучевой кости;
- локтевого отростка;
- шейки лучевой кости.
По расположению отломков травмы локтя бывают без смещения, когда составляющие скелета остаются на места и со смещением. Последние наиболее опасны, потому что приводят к разрыву сухожилий, полной утрате движения конечности.

Симптомы перелома и диагностика повреждений локтевой кости
Распознать перелом локтя можно по следующим признакам:
- сильная боль во всей руке, возрастает при пальпации;
- гематома, отечность в месте повреждения;
- выступание отломков из открытой раны;
- частичное либо полное нарушение функциональности конечности;
- патологическая подвижность сустава;
- зрительная деформация локтевого сгиба.
При защемлении (или разрыве) нервных стволов картину дополняет неврологическая симптоматика. Наблюдается снижение чувствительности, онемение пальцев, покалывание.
Для постановки точного диагноза врач-травматолог осмотрит, опросит пациента, назначит дополнительные исследования. Для этого достаточно рентгенограммы в двух проекциях. В сложных случаях потребуется проведение КТ или МРТ. Общая картина травмы может отличаться в зависимости от типа перелома.
Изолированный перелом локтевой кости
Повреждение возникает после прямого удара в предплечье. Разлом бывает поперечным, без смещения. Отломки при изолированной травме прочно удерживаются лучевой костью.
Иногда происходит смещение по оси, длине либо угловое. Функциональность предплечья при таких травмах нарушается незначительно.
Перелом монтеджи
Разрушение диафизарной (средней) части трубчатой кости встречается достаточно редко. Чаще возникает как «парирующая» травма при попытке защитить голову от направленного удара тупым предметом.
Повреждение является комбинированным. Сочетает перелом локтя с вывихом головки лучевой кости, повреждением нерва.
Травматологи выделяют два вида переломов Монтеджи:
а) сгибательный — при котором отломки лучевой кости сдвигаются назад, а головка — вперед;
б) разгибательный — предполагает смещение отломков в обратном направлении. Со стороны локтевой
кости заметно западение.

Активные движения при таких повреждениях невозможны из-за сильной боли, пассивные — встречают пружинистое сопротивление.
Перелом локтя у детей
Плотность взрослого и детского локтевых суставов различаются. Для ребятишек характерен перелом в «зоне роста», в месте наименьшей плотности ткани. Мыщелковые повреждения у детей встречаются чаще, чем у взрослых.
Эта особенность затрудняет диагностику. Локтевой отросток полностью срастается к 15–16 годам и его разлом плохо просматривается на рентгене.
В силу увеличенной подвижности у малышей повышен риск переломов локтевой кости. Однако, срастаются они быстрее, чем у взрослых. Осложнения развиваются реже и связаны со вторичным смещением отломков, поскольку обеспечить неподвижность маленького пациента сложно. В лечении детей активно используют остеосинтез, потому что часть движений рукой допустимы спустя несколько дней после вмешательства.
Первая помощь, как действовать при переломе локтевой кости руки
Во-первых вызвать «Скорую помощь». До приезда врачей травму осмотреть и определить, какой тип перелома у больного.
При открытом виде повреждения нужно остановить кровотечение. Для этого наложите жгут приблизительно на пять сантиметров выше места разлома. Постараться аккуратно очистить рану от загрязнений (сильно не тереть, не давить), края разрыва допустимо обработать раствором Хлоргексидина. Промывать рану нельзя, чтобы не занести в кровь инфекцию. Затем надо сделать антисептическую повязку, обездвижить руку при помощи импровизированной шины или лангетки.
При закрытом переломе локтевой кости поврежденную руку следует осторожно согнуть под прямым углом, примотать к туловищу. Если сгибание причиняет пострадавшему сильную боль, зафиксировать конечность в максимально удобном для человека положении. Неподвижными должны быть все суставы руки, а не только локтевой.
Внимание: запрещено самостоятельно вправлять кости, вытягивать конечность, прикладывать тепло к травмированной области.
Допустимо дать больному обезболивающий препарат (предварительно проконсультировавшись с врачом «Скорой помощи»). Лекарства применять только в виде таблеток. Вводить средства внутривенно, внутримышечно самостоятельно нельзя. Для снятия отека разрешается приложить к локтю лед.
Лечение перелома локтевой кости
Терапия травмы зависит от ее вида. При переломе без смещения на конечность накладывают гипсовую повязку. Предварительно может потребоваться репозиция костных отломков.
После пациент направляется на амбулаторное лечение. Периодически посещает врача, который контролирует процесс срастания. Терапия в среднем длится 21 день. Помимо, ношения гипсовой повязки требуется прием фармацевтических препаратов.

Медикаментозная терапия
В медикаментозном лечении применяют лекарства нескольких групп:
- нестероидные противовоспалительные средства, обезболивающие (такие как Анальгин, Ибупрофен, Кеторол, Баралгин, Нурофен) дают в первые дни после травмы для снятия отечности и боли;
- антибактериальные применяют при открытых травмах, после оперативных вмешательств, чтоб не допустить развития воспалительного процесса и купировать присоединение бактериальной инфекции;
- наркотические анальгетики (Фентанил, Промедол) назначают, при нестерпимых болях;
- противостолбнячные сыворотки ставят, когда у пациента открытая, сильнозагрязненная рана в месте разлома;
- кровоостанавливающие (Викасол, Этамзилат) рекомендованы для снижения риска послеоперационных осложнений, появления крупных гематом;
- препараты кальция (Кальций Д3 Никомед и другие) ускоряют сращивание костей;
- поливитамины активируют иммунную защиту организма.
Внимание: все названия препаратов приводятся для информационных целей. Пить любые лекарства допустимо только по назначению врача.
При переломе локтя, осложненного болевым шоком или жировой эмболией терапия подбирается индивидуально, исходя из основной симптоматики. Возможно использование средств, направленных на поддержание деятельности сердечно-сосудистой системы.
Хирургическое вмешательство
Сложные переломы локтевой кости со смещением большого количества отломков — показание к хирургическому вмешательству.
Операции проводят с помощью:
- пластин;
- винтов;
- штифтов;
- проволоки;
- лавсановой нити.
Выбор методики закрепления осколков индивидуален, зависит от характера повреждения. Медицинские приспособления вводят в канал кости, либо в специально просверленные в ткани отверстия. Двигательную активность конечности ограничивают. Аккуратно разрабатывать (до появления болевых ощущений) локоть можно на 3 — 8 день после операции.
В некоторых случаях требуется скелетное вытяжение конечности. Для этого через локтевой отросток просовывают спицу, при необходимости используют боковые тяги. Длится вытяжение 3–4 недели. После образования костной мозоли на руку накладывают гипс. Недостатком метода считается длительный постельный режим, чреватый пролежнями, тромбозами.
В самых тяжелых ситуациях пациенту полностью удаляют переломанную головку кости, устанавливают на ее место эндопротез.

Реабилитация после перелома
После снятия гипса лечение не заканчивается. За ним следует период восстановления. Он состоит из комплекса терапевтических мероприятий.
Сроки реабилитации
Срок срастания руки зависит от вида перелома, возраста пациента, наличия у него сопутствующих заболеваний.
Реабилитация занимает 1,5-2 месяца, а иногда длится до полугода. Например, гораздо больше времени потребует лечение больного сахарным диабетом.
От точности соблюдения врачебных рекомендаций в это время зависит дальнейшая функциональность конечности. Восстановительные мероприятия направлены на возвращение полноценной подвижности суставу, контроля над мышечно-связочным аппаратом локтя, терпимость к физическим нагрузкам.
Полезные упражнения
К занятиям лечебной физкультурой приступают как можно раньше. Делать это надо под наблюдением специалиста.
Упражнения для минимизации атрофии мышц, надо начинать на второй день после наложения гипса (или операции). Можно:
- сжимать, разжимать пальцы;
- вращать кисть;
- поднимать руку над головой.
Спустя неделю надо напрягать и расслаблять мускулатуру руки, закрытую гипсом. Выполнять дыхательную гимнастику.
После снятия гипса зарядку дополняют сгибанием и разгибанием руки в локте. Амплитуду, частоту движений надо наращивать постепенно. Позднее добавляют упражнения с легкими гантелями. Хорошо катать мячик, заниматься с эспандером для восстановления мелкой моторики.
Внимание: при появлении сильной боли занятия надо прервать, чтобы не получить новую травму. Но и слишком жалеть себя не стоит. Незначительное неудобство— нормальное явление при разработке руки.
Тренироваться надо регулярно — 3–4 раза в день по несколько минут. Пренебрегать ЛФК нельзя. Иначе рука останется ограниченно подвижной на всю жизнь.
Физиотерапия
Значительно сокращает продолжительность лечения физиотерапия. При переломах локтя назначают:
- УВЧ;
- магнитное воздействие;
- СВЧ;
- индуктотермию;
- электрофорез.
Эти процедуры:
- ускоряют заживление тканей;
- активируют кровоток в пораженной области;
- стимулируют работу мышечных волокон, нервных окончаний;
- снимают воспаление;
- уменьшают отеки;
- снижают риск формирования тромбов.
Физиопроцедуры на ранних этапах лечения рекомендованы при разломе шиловидного отростка локтя для восстановления нервов, которые повреждаются при этом типе травмы.
Массаж
Массирование поврежденной конечности осуществляется только квалифицированным специалистом. Пациент располагается в положении «сидя», рука помещается на валик.
Массажист использует такие техники, как:
- поглаживания;
- растирания;
- проминания;
- вращение;
- сгибание, разгибание сустава.
Специалист действует один либо с ассистентом, помощь которого требуется при выполнении некоторых элементов массажа.
Питание при переломе локтевой кости
Ускорить заживление помогает сбалансированное питание, богатое белком, витаминами D, С, кальцием, калием, железом. Эти вещества помогают сформировать структуру кости, стимулировать синтез коллагена, нормализуют метаболизм.
Основу грамотного рациона пациента с переломом локтя составляют:
- мясо;
- брокколи;
- яйца;
- свежая зелень;
- орехи;
- чеснок;
- жирная рыба;
- желатин (хорошо есть холодец, ягодные желе);
- репа;
- кисломолочные продукты;
- овощи;
- ягоды;
- грибы;
- соя;
- сыры;
- творог;
- морепродукты;
- сухофрукты;
- фрукты;
- бобовые;
- печень;
- цитрусовые;
- цельнозерновой хлеб.
Если человек сохраняет двигательную активность, пересматривать калорийность блюд необязательно. Чтобы получить дополнительную порцию витамина D, надо много гулять, особенно в солнечную погоду.
Внимание: любые БАДы допустимо принимать по предписанию врача. Избыток витаминов, микроэлементов бывает не менее опасен, чем их недостаток.
Свести к минимуму (или полностью исключить) надо потребление продуктов, которые замедляют сращивание костей. В их числе:
- полуфабрикаты;
- копчености;
- соления;
- кофе, крепкий чай;
- жирные, жареные блюда;
- алкоголь;
- сладкие «газировки»;
- фастфуд.
Эти блюда нарушают обменные процессы в организме, пищеварение, подрывают нервные связи. Из-за этого формирование костной мозоли замедляется.
Народные рецепты
Кстати, только народными средствами вылечить перелом локтевой кости не получится. Они применяются для снятия болевых ощущений, отечности. Используются в качестве вспомогательных методов лечения, реабилитации.
Приведем несколько эффективных рецептов:
- плоды шиповника залить водой в соотношении 1:2 прокипятить 10 минут, перелить в емкость с плотной крышкой, укутать, оставить на сутки. Пить трижды в день вместо привычных чая или кофе;
- соединить 2 ч.л. растительного масла, 1 измельченную луковицу, 20 г еловой смолы (живицы), 15 г медного купороса. Растереть компоненты до однородной массы, довести до кипения. Использовать наружно, в качестве разогревающей мази;
- 2 ст. л. перемолотой коры граната залить 200 мл кипяченой воды, подержать на слабом огне полчаса, добавить еще 200 мл воды, дать настояться. Полученный раствор пить 3 раза в сутки по 50 мл или использовать для ванночек;
- распределить по травмированной области натертый сырой картофель, накрыть поверх пищевой пленкой, оставить на ночь;
- корень окопника залить водкой в пропорции 1:5, настаивать две недели. Принимать по 20 капель 3–4 раза в день. Настойку допустимо применять для компрессов.
Перед использованием любого народного средства убедитесь в отсутствии аллергии на его действующие вещества.
Профилактика
Чтобы предотвратить перелом локтевой кости, нужно:
- есть больше продуктов, богатых белком, витаминами, кальцием;
- носить удобную обувь;
- отказаться от алкоголя, табакокурения. Минимизировать потребление кофе, жирной пищи. Эти блюда и напитки снижают плотность костной ткани, нарушают усвоение кальция;
- пользоваться прочной, устойчивой мебелью.
Важно проявлять осторожность при ходьбе, особенно в дождь или гололед. Если падения не избежать, сгруппируйтесь, подберите руки, постараться приземлиться набок.
Последствия
Осложнения переломов локтевой кости делятся на ранние и отложенные. К первой группе относятся:
- сильная кровопотеря:
- болевой шок;
- тромбоэмболия;
- столбняк;
- занесение инфекции;
- вторичное смещение осколков кости;
- жировая эмболия (закупорка сосудов липидными клетками).
Среди поздних последствий перелома:
- неправильное срастание отломков;
- повреждение нервов;
- плохая подвижность сустава;
- пролежни;
- хронические боли в области травмы;
- отторжение протеза или элементов иммобилизации.
Отложенные осложнения развиваются при ошибочной тактике лечения либо из-за несоблюдения врачебных рекомендаций во время реабилитации.
Заключение
Перелом локтевой кости — очень тяжелая травма, но она успешно поддается терапии. Главное, не заниматься самолечением, незамедлительно обратиться к врачу, тщательно соблюдать все назначения во время реабилитационного периода. Нарушение режима приводит к утрате подвижности руки, инвалидизации пациента.
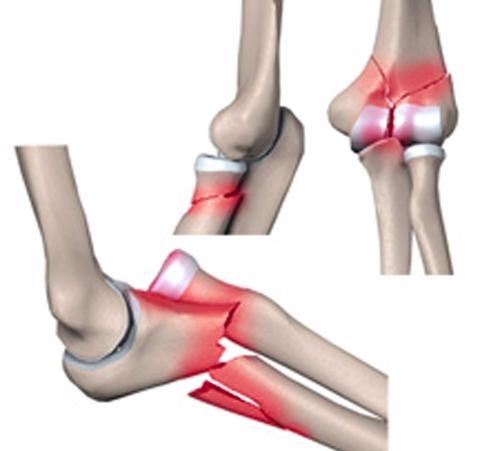
Это соединение является одним из наиболее прочных в организме человека, несмотря на то, что оно не защищено мышечным слоем. Локтевой сустав совершает движения в двух плоскостях, обладает высокой маневренностью и проводимостью. Он состоит из двух крупных и трех мелких костей, которые соединены между собой хрящевой тканью, связками и сухожилиями. Через сустав проходит большое количество нервных волокон и сосудов, что делает его травматизацию очень болезненной и опасной. Чаще всего встречаются изолированные переломы, реже — совмещенные и внутрисуставные.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы перелома локтевой кости
Обычно травматизация происходит при сильном механическом воздействии на сустав. Приложение силы разной степени и направленности вызывает переломы в одном из трех отделов: лучевом, локтевом или на их стыке, реже — сразу в нескольких. При этом тяжесть нарушения зависит от возможных осложнений: смещений, образований осколков, поражения мягких тканей, вывихов. Перелом кости нередко сопровождается травмой хрящевой ткани или суставной сумки. Определить нарушение целостности кости может только врач, ориентируясь на данные обследования и такие симптомы:
- резкая сильная боль в локтевом суставе, отдающая в плечо, предплечье, кисть и пальцы;
- утрата чувствительности и подвижности, рука повисает, и пострадавшему приходится ее придерживать;
- появление отека и гематомы;
- повышение локальной температуры;
- при смещении — визуально заметная деформация руки с проступанием обломков под кожей;
- аномальная подвижность костей;
- хруст в момент получения травмы и при движении рукой.
Перелом локтя может сопровождаться нарушением целостности мягких тканей, в том числе, кожных покровов. Это приводит к появлению ран, что чревато кровопотерями и инфицированием.
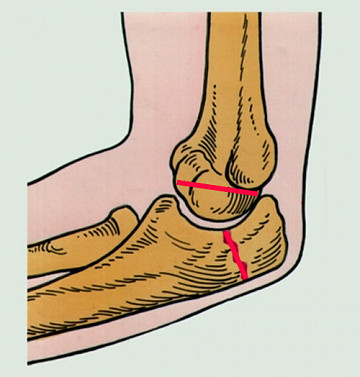
Причины травмы
Из-за того, что руки принимают участие практически в любой деятельности человека, риск получения перелома очень велик. Он может произойти при занятиях спортом, на производстве, в быту. Эта травма встречается одинаково часто у мужчин и женщин молодого и преклонного возраста, а также у детей. Основными причинами, провоцирующими ее, могут быть:
- сильный удар по локтю;
- скручивание костей;
- вывих сустава;
- выгибание под неестественным углом;
- удар по плечу или предплечью;
- чрезмерное сдавливание;
- дробящий удар.
Перелом локтевого сустава может стать следствием даже незначительного воздействия, если кости пострадавшего ослаблены болезнями — остеопорозом, остеомиелитом, туберкулезом. Особенно опасно нарушение для пожилых людей, так как заживление у них происходит намного дольше из-за сниженных резервов организма.
К какому врачу обратиться?
Чем быстрее будет оказана квалифицированная медицинская помощь, тем раньше больной сможет избавиться от мучительных симптомов — боли, отека, воспаления. Особенно это касается травм, при которых происходит смещение костных обломков или другие виды осложнений. В этой ситуации поможет врач:
Наши специалисты

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Для того, чтобы правильно наложить гипсовую повязку, доктору необходимо будет сопоставить кости в правильном положении. Чтобы устранить смещение, ему нужно знать, каким образом была получена травма — сила и угол удара имею принципиальное значение. Для выяснения подробностей получения перелома локтевой кости пострадавшему будут заданы такие вопросы:
- Как давно произошло травмирование?
- Какими обстоятельствами оно сопровождалось?
- Какие симптомы может перечислить пациент?
- Ухудшается ли его общее состояние?
- Впервые ли получена травма руки?
- Нет ли у него заболеваний костей?
- Проводилось ли симптоматическое лечение?
Для диагностики нарушения в первую очередь применяют рентгенографию. При подозрении на травму мягких тканей или при открытой травме могут дополнительно использовать МРТ.
Лечение перелома локтя
Основой правильного срастания кости является полное обездвиживание сустава на срок от двух месяцев. Для этого пострадавшему накладывают гипсовую повязку, а в более тяжелых случаях — специальные металлические крепления для удержания кости в правильном положении. Перелом локтевого сустава требует таких терапевтических действий:
- обезболивание;
- наложение иммобилизующей повязки;
- принятие мер против отека и воспаления;
- повторная диагностическая рентгенография на финальном этапе лечения.
При необходимости гипс может быть наложен еще раз до полного срастания костей. После этого пациента ожидает этап реабилитации, который включает лечебную гимнастику, массаж, аппаратное воздействие. Необходимо следить за тем, чтобы нагрузки на руку возрастали постепенно. Важно при этом соблюдать специальную диету, насыщенную кальцием и белком.
Перелом локтевой кости
Перелом локтевой кости – это нарушение целостности локтевой кости в результате травматического воздействия. Может сочетаться с вывихом лучевой кости либо быть изолированным. Патология проявляется резкой болью, отеком, нарушением движений. При переломовывихах возникают укорочение и деформация предплечья, а также выраженное ограничение движений в локтевом суставе. Для подтверждения диагноза выполняют рентгенографию, реже – КТ. Лечение может быть консервативным (репозиция, иммобилизация гипсовой повязкой) или оперативным (фиксация спицей, шов или пластика кольцевидной связки).
Общие сведения
Перелом локтевой кости в клинической травматологии диагностируется относительно редко, чаще встречаются переломы обеих костей предплечья. Изолированные травмы, как правило, не сопровождаются выраженным смещением и протекают достаточно благоприятно. При сочетании перелома локтевой кости с другими повреждениями предплечья и локтевого сустава течение более тяжелое, возможно значительное смещение и повреждение нервов, чаще требуется оперативное лечение.
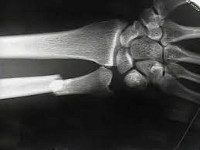
Перелом локтевой кости
Причины
Обычно травмы возникают в бытовых условиях и во время спортивных занятий. В анамнезе у некоторых пациентов выявляются криминальные инциденты с использованием палок, дубинок, железных прутков и пр.
- Изолированные переломы локтевой кости могут встречаться у людей любого пола и возраста, причиной обычно становится прямой удар по предплечью.
- Повреждения Монтеджи (переломы верхней трети локтевой кости в сочетании с вывихом головки луча) чаще наблюдаются у мужчин молодого и среднего возраста, активно занимающихся спортом, образуются при падении на руку или при защитном движении, когда человек пытается отразить удар согнутой рукой.
- У детей перелом Монтеджи нередко формируется вследствие прямого удара по внутренней поверхности локтевого сустава.
Патогенез
Изолированный перелом, как правило, располагается в нижней трети, бывает поперечным, поэтому отломки хорошо удерживаются и редко смещаются. Смещение по оси и по длине нехарактерно, поскольку правильное положение фрагментов сохраняется благодаря целой лучевой кости. В ряде случаев наблюдается угловое смещение, которое обязательно требует устранения, так как в последующем может негативно влиять на функцию предплечья.
Повреждение Монтеджи является высокоэнергетической травмой. При таких переломах отломки локтевой кости смещаются, а предплечье укорачивается, вследствие чего головка луча вывихивается в проксимальном лучелоктевом сочленении. Подобные травмы требуют обязательной репозиции, в противном случае в отдаленном периоде формируется деформация предплечья, отмечается нарушение функции локтевого сустава.
Классификация
Различают изолированные переломы локтевой кости без смещения и со смещением отломков. Переломы Монтеджи всегда сопровождаются смещением, в зависимости от характера повреждения травматологи-ортопеды выделяют травмы четырех типов:
- 1 – головка луча вывихивается кпереди, отломки кости образуют угол, открытый кпереди.
- 2 – головка лучевой кости вывихивается кзади, отломки образуют угол, открытый кзади.
- 3 – головка вывихивается латерально, локтевая кость повреждается в проксимальном отделе.
- 4 – головка вывихивается кпереди, возникает перелом проксимальных отделов обеих костей предплечья.

КТ (3D-реконструкция) локтевого сустава. Перелом венечного отростка локтевой кости.
Симптомы
Изолированный перелом локтевой кости
При изолированной травме пациент жалуется на резкую локальную боль. Область повреждения отечна, иногда деформирована. Возможны кровоизлияния. Движения ограничены из-за боли, функция предплечья обычно нарушена умеренно, активное разгибание и сгибание локтевого сустава, супинация и пронация кисти осуществляются в небольшом объеме, ярче всего выражены нарушения ротации.
Пальпация зоны повреждения резко болезненна, при ощупывании ребра кости в случае перелома со смещением определяется «уступ». Патологическая подвижность при осторожном осмотре выявляется не всегда, производить интенсивные манипуляции для обнаружения этого признака не рекомендуется во избежание вторичного смещения. Осевая нагрузка болезненна.
Перелом Монтеджи
Локтевой сустав и предплечье отечны, деформированы, возможны кровоподтеки. Отек быстро нарастает. При сравнительном осмотре выявляется некоторое укорочение предплечья на стороне повреждения. При задних вывихах иногда удается пальпаторно определить смещение головки луча. В области перелома локтевой кости прощупывается «ступенька» или «уступ», возникшие из-за смещения фрагментов.
Активные движения отсутствуют, при попытке пассивных движений выявляется пружинящее сопротивление. Точки наибольшей болезненности определяются в проекции головки луча и в зоне нарушения целостности кости. При давлении по оси конечности возникает боль в проекции перелома. Возможна крепитация.
Осложнения
Для изолированных повреждений осложнения нехарактерны. Редко при наличии неустраненного смещения отмечается нерезко выраженная деформация предплечья, незначительное ограничение функций конечности. При переломах Монтеджи часто наблюдаются сопутствующие сосудистые и неврологические нарушения, особенно – повреждение лучевого нерва, сопровождающееся расстройством движений и чувствительности в зоне иннервации.
Иногда при повреждениях Монтеджи развивается компартмент-синдром, обусловленный повышением подфасциального давления в результате выраженного отека конечности. Признаками такого синдрома являются нарастающие упорные боли, боль при тяге за пальцы и усиление напряжения в области предплечья. После сращения кости при наличии перечисленных осложнений возможны расстройства функций предплечья, становящиеся причиной ограничения трудоспособности.
Диагностика
Диагностика переломов локтевой кости осуществляется врачом-травматологом. В процессе диагностического поиска используют данные анамнеза, результаты осмотра и инструментальных исследований. Программа обследования включает следующие процедуры:
- Объективный осмотр. Выявляется отек, возможны гематомы, деформация конечности. Патогномоничными признаками перелома являются костный хруст, наличие «ступеньки» в зоне повреждения. О вывихе головки луча свидетельствует характерная деформация, пружинящее сопротивление при пассивных движениях.
- Рентгенография. Является основным инструментальным методом. Для уточнения диагноза при изолированных переломах назначают рентгенографию предплечья в двух проекциях. При переломах Монтеджи выполняют рентгенографию предплечья с захватом локтевого и лучезапястного сустава, используя две стандартные и косую проекцию.
- Другие визуализационные методики. Имеют вспомогательное значение при повреждениях локтевой кости. Иногда для детализации поврежденных структур назначают КТ кости, для изучения состояния мягких тканей – МРТ.
При подозрении на перелом Монтеджи обращают внимание на наличие нейрососудистых расстройств, оценивают пульс на лучевой и локтевой артериях. При выявлении признаков повреждения нерва или сосуда назначают консультации невролога или нейрохирурга и сосудистого хирурга.

КТ локтевого сустава. Перелом венечного отростка локтевой кости.
Лечение перелома локтевой кости
Лечение изолированного перелома
При отсутствии смещения возможно лечение в амбулаторных условиях. При смещении костных фрагментов показана госпитализация в травматологическое отделение.
- Консервативное лечение. При повреждениях без смещения накладывают обычный или полимерный гипс на 6-10 недель. При наличии смещения выполняют репозицию, через 10 дней делают контрольный снимок, гипс сохраняют 10-12 недель.
- Хирургические вмешательства. Операции проводят при неудачной репозиции и невозможности удержать фрагменты в правильном положении. Осуществляют остеосинтез диафиза локтевой кости пластиной или штифтом. Иммобилизация также продолжается 10-12 недель.
В послеоперационном периоде назначают антибиотикотерапию, применяют УВЧ, анальгетики, антибиотики, ЛФК и массаж. Швы снимают через 8-10 дней, затем больного выписывают на амбулаторное лечение.
Лечение перелома Монтеджи
Пациента госпитализируют в травматологический стационар, выполняют закрытую репозицию.
- При разгибательных повреждениях для предотвращения повторного вывиха иногда производят трансартикулярную фиксацию с использованием тонкой спицы.
- При сгибательных переломах фиксация головки спицей обычно не требуется.
Накладывают гипс, делают контрольную рентгенографию, придают конечности возвышенное положение для уменьшения отека (укладывают руку на подушку или подвешивают к специальной подставке), назначают физиотерапевтические процедуры. Удаление спицы осуществляют через 2-3 недели. Через 4 недели гипс заменяют, изменяя положение конечности. Иммобилизацию прекращают через 8-12 недель.
Оперативное лечение чаще требуется при разгибательном типе перелома. Производят остеосинтез диафиза локтевой кости штифтом и шов кольцевидной связки. Если связку невозможно сшить, выполняют пластику с использованием аутотрансплантата, выкроенного из фасции пациента. Головку луча вправляют и фиксируют спицей.
При переломах шейки проводят резекцию головки луча, в таких случаях шов кольцевидной связки не требуется. Для ускорения сращения на фрагменты локтевой кости в некоторых случаях накладывают ауто- или гомотрансплантаты (небольшие пластинки губчатой кости). Рану зашивают. После операции назначают физиопроцедуры, массаж, лечебную физкультуру. Иммобилизацию осуществляют в течение 3 месяцев.
У детей оперативная тактика та же, что и у взрослых, единственное отличие – резекции головки стараются избежать при любом виде травмы, поскольку это может негативно отразиться на росте лучевой кости и функции предплечья.
Прогноз
При изолированных переломах прогноз обычно благоприятный. Повреждение Монтеджи относится к категории сложных переломов, плохо поддающихся лечению и нередко осложняющихся нарушением функции конечности. В раннем периоде у взрослых часто наблюдается несращение или замедленное сращение локтевой кости, обусловленное недостатком мягких тканей на локтевой стороне предплечья.
Исходом может стать угловое искривление или смещение головки лучевой кости. Иногда между лучевой и локтевой костями образуются синостозы (сращения), следствием которых становится ограничение ротационных движений. Возможны также подвывихи и вывихи головки локтевой кости в области дистального лучелоктевого сочленения.
Профилактика
Профилактика предполагает проведение мероприятий по снижению уровня травматизма. Необходимо соблюдать технику безопасности при выполнении различных работ в быту и на производстве, занятиях спортом, оборудовать игровые площадки с использованием нетравмоопасных материалов. Определенную роль играют меры по уменьшению количества криминальных инцидентов (драк).
|
Литература 1. Травматология и ортопедия/ под. ред. Г.М. Кавалерского – 2005 2. Травматология и ортопедия/ под ред. Корнилова Н.В. – 2011 |
Код МКБ-10 S52.2 |
Перелом локтевой кости – лечение в Москве
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 октября 2020 года; проверки требуют 23 правки.
| Локтевая кость |
|---|
| лат. ulna |
 |
| Каталоги |
|
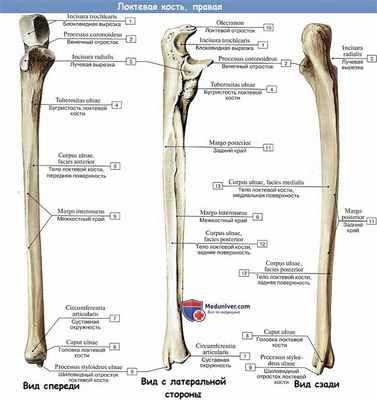
Локтевая кость (лат. ulna) — парная трубчатая кость предплечья. Имеет тело (диафиз) и два эпифиза.
Строение[править | править код]
Тело локтевой кости имеет трёхгранную форму. Различают три края тела (передний (ладонный), задний и латеральный) и три поверхности (переднюю, заднюю и медиальную).
Проксимальный эпифиз (верхний конец) локтевой кости продолжается кверху локтевым отростком (olecranon), на верху которого – суставная поверхность (facies articularis). На передней поверхности локтевого отростка расположена блоковидная вырезка (incisura trochlearis), ограниченная снизу венечным отростком (processus coronoideus). Кнаружи от венечного отростка находится лучевая вырезка (incisura radii ossis ulnae) для лучевой кости. Ниже венечного отростка находится бугристость локтевой кости (tuberositas ulnaris)[1]. К этой бугристости подходит плечевая мышца (m. brachialis). Кзади от лучевой вырезки расположен гребень супинатора.
Посередине кости, на передней стороне кости, находится питательное отверстие (foramen nutricium) для питания кости[2]. Это отверстие ведет в проксимально направленный питательный канал (canalis nutricius)[3].
Дистальный эпифиз (нижний конец) представлен головкой локтевой кости[4] (caput ulnae). Нижние отделы головки имеют суставную поверхность для сочленения с запястьем. Наружные (латеральные) отделы головки посредством суставной окружности (circumferentia articularis) сочленяются с лучевой костью (os radii). С внутренней стороны от головки отходит медиальный шиловидный отросток (processus styloideus medialis).
Изображения[править | править код]
-

Кости предплечья, вид спереди
-

Кости предплечья, вид сзади
-
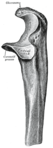
Верхняя треть локтевой кости
-

-
Передняя лапа собаки (такса)
Примечания[править | править код]
- ↑ Анатомия : Локтевая кость и лучевая кость. meduniver.com. Дата обращения: 23 октября 2020. Архивировано 24 октября 2020 года.
- ↑ И. Борзяк, Л.И. Волкова, Е.А. Добровольская, М.Р. Сапин и др. Анатомия человека. — 4-е изд. — Москва: Медицина, 1997. — С. 130. — 544 с.
- ↑ Синельников Р. Д., Синельников Я. Р. Атлас анатомии человека в 4-х томах. — 1996. — С. 90. — 344 с.
- ↑ М.Г. Привес. Анатомия человека. — 9-е изд. — Москва: Медицина, 1985. — С. 125. — 672 с.
Обновлено: 19.05.2023
Скелет руки состоит из плечевой кости, двух костей предплечья, скелета КИСТИ.
ПЛЕЧЕВАЯ КОСТЬ
Если отвести руку назад и согнуть ее в локте, то вверху под акромионом, покрытый мышией. выступит верхний округлый конец плечевой кости, а внизу на нижнем конце отчетливо обрисуются ее два выступа (рис. 18). Плечевая кость лежит среди мыши плеча в направлении сверху вниз и несколько спереди назад. На верхнем конце кости различают головку, покрытую суставным хрящом; головка сочленяется с суставной впадиной лопагки, образуя плечевой сустав. Ниже головки выступают два бугорка: на наружной стороне кости большой бугорок, на внутренней— малый бугорок. От каждого из них вниз тянется костный гребень: гребень большого бугорка и гребень малого бугорка — это места прикрепления мышц.
На наружной стороне кости несколько выше середины имеется дельтовидная бугристость— место прикрепления дельтовидной мышцы. Внизу плечевая кость делается более плоской и расширяется. С внутренней стороны на ней имеется выступ, заметный при согнутой и при разогнутой в локте руке, — внутренний надмыщелок. Снаружи тоже есть выступ — наружный надмыщелок, который заметен только при согнутой в локте руке; когда рука разогнута, он прячется в глубине, так называемой ямки красоты. Между надмыщелками находятся две суставные поверхности. Одна расположена кнутри, имеет форму блока и называется блок — она сочленяется с локтевой костью; другая лежит кнаружи, по форме напоминает шар, называется головчатое возвышение и сочленяется с лучевой костью. Над ними спереди располагается углубление — венечная ямка, сзади более глубокая впадина — локтевая ямка.
КОСТИ ПРЕДПЛЕЧЬЯ
Локтевая и лучевая. Если рассматривать предплечье на руке, согнутой в локте и с ладонью, раскрытой вверх, то на тыле предплечья можно обнаружить и прощупать на всем ее протяжении кость, которая начинается наверху так называемым локтем и заканчивается снизу небольшим утолщением (головкой), лежащим со стороны мизинца, — это локтевая кость Возле кисти рядом с этим утолщением заметна расположенная ближе к большому пальцу другая кость, которая далее кверху скрывается среди мышц, а вверху появляется на поверхности под наружным мыщелком плеча и упирается в головчатое возвышение плеча, с ко-, торым сочленяется, — это лучевая кость Если поставить пальцы на верхний ее коней и повернуть кисть ладонью назад, то можно ощутить, как эта кость поворачивается, совершая вращательное движение вокруг продольной оси Если ощупать при этом движении все предплечье, можно ощутить, что при этом повороте кисти ладонью вниз вся кость поворачивается вместе с кистью и ложится наискосок и поверх локтевой кости— это движение называется пронацией, а такое положение предплечья — положением пронации. Если же после этого совершить обратное движение — повернуть кисть ладонью вверх, то одновременно с кистью повернется лучевая кость и ляжет параллельно локтевой—это движение называется супинацией, а положение предплечья и кисти — положением супинации.
Локтевая кость служит основой предплечья (рис. 19). Она имеет тело и два конца; локтевая кость длиннее лучевой, снизу узкая, а вверху значительно массивнее, верхний ее конец напоминает гаечный ключ, на нем имеется локтевой отросток (так называемый локоть), а пониже, спереди, венечный отросток. Между ними лежит полулунная вырезка, которая представляет собой покрытую хрящом суставную площадку для сочленения с блоком плечевой кости. Сбоку, с наружной стороны, имеется малая полулунная вырезка — суставная площадка для сочленения с головкой лучевой кости Ниже большой вырезки, спереди, лежит локтевая бугристость, к которой прикрепляется сухожилие плечевой мышцы. Книзу локтевая кость суживается, а внизу образует небольшое расширение — головку локтевой кости; сбоку на головке имеется суставная площадка для сочленения с нижним концом лучевой кости, а с другой внутренней стороны выступает маленький шиловидный отросток.
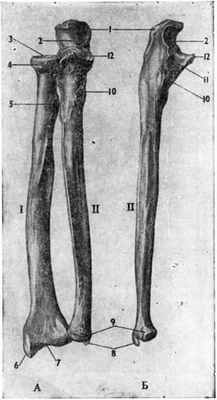
Рис 19 Кости предплечья. А — правые лучевая (I) и локтевая (II) кости в положение супинации Б-, (II) — правая локтевая кость снаружи:
I — локтевой отросток, t — большая полулунная вырезка (покрыта хрящом), 3 — головка лучевой кости — суставная площадка для сочленения с плечевой костью. 4— суставная площадка для сочленения с локтевой костью.
- 6— лучевая бугристость. 6 — шиловидный отросток.
- 7—суставная площадка для сочленения с запястьем,
- 8— шиловидный отросток. 9 — головка локтевой кости, суставная площадка для сочленения с лучом. 10 — локтевая бугристость. // — суставная площадка для сочленения с головкой луча. /7 — венечный отросток
Лучевая кость на верхнем конце имеет цилиндрическую головку, на боковой поверхности которой лежит суставная площадка, для сочленения с малой полулунной вырезкой локтевой кости, а наверху имеется выемка в виде сегмента шара, покрытая хрящом, — это суставная площадка для сочленения с головчатым возвышением плечевой кости.
Чуть ниже головки выступает бугристость лучевой кости — место прикрепления сухожилия двуглавой мышцы плеча. Внизу лучевая кость расширяется, и вместе с локтевой костью образует нижнюю костную основу предплечья, видную на руке.
На нижнем конце лучевой кости лежит суставная площадка для сочленения с запястьем, на внутренней стороне лежит небольшая суставная площадка для сочленения с локтевой костью, а снаружи вниз выдается шиловидный отросток, который можно легко прощупать под кожей в так называемой анатомической табакерке (см. мышцы).
Локтевая и лучевая кости сочленяются друг с другом вверху и внизу двумя суставами; суставы эти цилиндрические и в них одновременно совершается одно действие— вращение лучевой кости вокруг локтевой; движение это сопровождается поворотом кисти и называется пронацией, когда лучевая кость перекрещивает локтевую и поворачивает кисть ладонью назад, и супинацией, когда лучевая кисть ложится рядом с локтевой и поворачивает кисть ладонью вперед (табл. I, рис. 20).
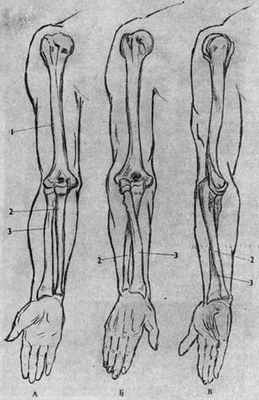
Рис. 20 Пронация предплечья и плеча (схема): А — положение супинации; Б — пронация предплечья; В — пронация предплечья вместе с пронацией плеча:
I — плечевая кость. 2 — локтевая кость. 3 — лучевая кость
Вверху локтевая кость сочленяется с плечевой блоковидным суставом, где происходят движения сгибания и разгибания; рядом лучевая кость тоже сочленяется с плечом, но шаровидным суставом, в котором происходят движения сгибания и разгибания (совместно с локтевой костью) и, кроме того, также движения вращательные вокруг продольной оси лучевой кости во время пронации или супинации предплечья. Пронация и супинация предплечья могут происходить как самостоятельно, когда локтевой сустав неподвижен, так и одновременно со сгибанием и разгибанием в локтевом суставе (табл. I).
Нижний конец лучевой кости несет на себе суставную площадку для сочленения с запястьем. Площадка эта образована нижним вогнутым концом лучевой кости и сращенным с его внутренним краем треугольным хрящом, который выступает между нижним концом локтевой кости и запястьем и отделяет их друг от друга. Хрящ этот соединен короткой связкой с шиловидным отростком луча и при пронации и супинации вместе с нижним концом лучевой кости вращается вокруг этого отростка. Таким образом, запястье сочленяется только с лучевой костью, локтевая кость в нем не участвует, оставаясь только опорой, и запястье свободно следует за лучевой костью при ее вращении. Сустав этот называется лучезапястным, по форме он яйцевидный (элипсоидный) —двухосный.
Проверьте изложенное на модели и на себе. Постройте сзади руку с лопаткой (кисть можно пока не изображать), прорисуйте кости.
Вопросы. Лопатка и ключица и их рельеф на модели. Суставы плечевого пояса, яремная впадина. Понятие о плечевом поясе. Плечевая кость, ее рельеф на модели, плечевой сустав. Локтевая и лучевая кости, их рельеф на модели. Локтевой сустав. Соединение между костями предплечья. Пронация и супинация руки.
Анатомия : Локтевая кость и лучевая кость.
Кости предплечья
Кости предплечья относятся к длинным трубчатым костям. Их две: локтевая кость, ulna, лежащая медиально, и лучевая radius, расположенная на латеральной стороне. Тела обеих костей имеют трехгранную форму с тремя поверхностями и тремя краями.
Одна поверхность задняя, другая — передняя и третья у radii — латеральная, у ulna — медиальная. Из трех краев один острый. Он отделяет переднюю поверхность от задней и обращен в сторону соседней кости, ограничивая межкостное пространство, отчего его называют margo interossea.
На передней поверхности тела находится сосудистое отверстие, foramen nutricium (diaphyseos), ведущее в соименный канал для сосудов. Кроме этих признаков, общих для обеих костей, имеется ряд особенностей для каждой кости в отдельности.
Локтевая кость
Локтевая кость, ulna. Верхний (проксимальный) утолщенный конец локтевой кости (эпифиз) разделяется на два отростка: задний, более толстый, локтевой отросток, olecranon, и передний, небольшой, венечный, processus coronoideus.
Между этими двумя отростками находится блоковидная вырезка, incisura trochlearis, служащая для сочленения с блоком плечевой кости. На лучевой стороне венечного отростка помещается небольшая incisura radialis — место сочленения с головкой лучевой кости, а спереди под венечным отростком лежит бугристость, tuberositas ulnae, место прикрепления сухожилия m. brachialis.
Нижний (дистальныи) конец локтевой кости несет круглую, с плоской нижней поверхностью головку, caput ulnae (эпифиз), от которой с медиальной стороны отходит шиловидный отросток, processus styloideus (апофиз). Головка имеет по своей окружности суставную поверхность, circumferentia articularis, место сочленения с соседней лучевой костью.
Видео №1: нормальная анатомия локтевой кости
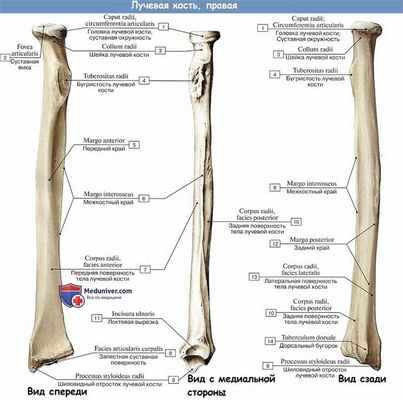
Лучевая кость
Лучевая кость, radius. В противоположность локтевой имеет более утолщенный дистальныи конец, чем проксимальный. Проксимальный конец образует округлую головку, caput radii (эпифиз), с плоским углублением для сочленения с capitulum humeri. Треть или половина окружности головки также занята суставной поверхностью, circumferentia articularis, причленяющейся к incisura radialis локтевой кости.
Головка луча отделяется от остальной кости шейкой, collum radii, тотчас ниже которой с переднелоктевой стороны выделяется бугристость, tuberositas radii (апофиз), место прикрепления двуглавой мышцы плеча. Латеральный край дистального конца (эпифиза) продолжается в шиловидный отросток, processus styloideus (апофиз).
Находящаяся на дистальном эпифизе суставная поверхность, facies articularis carpea, вогнута для сочленения с ладьевидной и полулунной костями запястья. На медиальном крае дистального конца луча имеется небольшая вырезка, incisura ulnaris, место сочленения с circumferentia articularis головки локтевой кости.
Видео №2: нормальная анатомия лучевой кости
Редактор: Искандер Милевски. Дата обновления публикации: 21.07.2021
Анатомия : Локтевая кость и лучевая кость.
1 ГОУ ВПО «Оренбургский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Статья посвящена детальному анализу хирургической анатомии проксимального отдела предплечья в сочленении с дистальными сегментами плечевой кости. Подробно изучены и описаны характерные особенности строения и функции проксимального отдела предплечья в разные возрастные периоды, что помогает лучше понять специфику повреждений костных и связочных структур данной области. Также затрагиваются вопросы рентгенологической диагностики и методики лечения различных повреждений костей в данной области. В статье достаточно подробно описываются сочленения костей предплечья с дистальным сегментом плечевой кости, что имеет важное значение в клинической практике хирургов и травматологов. Современный комплексный взгляд на хирургическую анатомию проксимального отдела предплечья позволит улучшить диагностику, а следовательно, и лечение различных повреждений (переломов и вывихов) как у взрослых, так у детей.
7. Саймон Р.Р., Шерман С.С., Кинингснехт С.Дж. Неотложная травматология и ортопедия: пер. с англ. – М.; СПб.: «Изд-во БИНОМ» – «Изд-во «Диалект», 2014. – 576с.
8. Федюнина С.Ю. Оперативное лечение переломов и вывихов головки лучевой кости у взрослых: дис. … канд. мед. наук. – СПБ., 2006.
Биомеханически предплечье состоит из двух компонентов: оси и рычага. Ось – это локтевая кость, которая несет на себе статическую нагрузку вместе с плечом всей верхней конечности. Лучевая кость – это рычаг. Основная функция этого рычага – вращение [4,5,7]. Лучевая и локтевая кости – это два противоположных конуса. Кости в сегменте предплечья расположены параллельно между собой. В проксимальном отделе лучевая и локтевая кости окружены относительно крупным мышечным массивом. Помимо эстетического предназначения для верхней конечности, предплечье помогает локтевому суставу, кисти осуществлять простые, но в то же время важные и необходимые для человека функции. Средний сегмент предплечья представлен диафизами лучевой и локтевой костей, соединенными межкостной мембраной, и вместе с проксимальным и дистальным сочленениями способствует супинации и пронации [3].
Большинство анатомов и клиницистов рассматривают предплечье в виде трех отделов: проксимального, диафизарного и дистального. Проксимальный отдел предплечья представлен головкой и шейкой лучевой кости, венечным и локтевым отростками, которые образуют блоковидную вырезку локтевой кости. Лучевая и локтевая кости в проксимальном отделе сочленяются с дистальным концом плечевой кости, образуя плечелучевой и плечелоктевой суставы, а также взаимодействуют между собой [4,5]. Головка лучевой кости (caput radii) образует две анатомо-функционально значимые поверхности: торцевую и боковую. Торцевая поверхность, называемая суставной ямкой, сочленяется с головчатым возвышением плечевой кости. Боковая поверхность контактирует с лучевой вырезкой локтевой кости в проксимальном лучелоктевом сочленении. При рентгенологическом исследовании положение головки лучевой кости не строго прямое, так как она располагается под углом относительно продольной оси. Градус углового отклонения может быть различным в зависимости от индивидуальной изменчивости, что следует учитывать при рентгенологических исследованиях. Головка лучевой кости, по сравнению с другими отделами предплечья, является внутрисуставным образованием и слабо кровоснабжается. В клинике слабость кровоснабжения опасна из-за высокой вероятности ее асептического некроза при различных повреждениях, что требует от хирургов максимальной органосохранности при оперативном лечении [5]. Форма головки цилиндрическая, благодаря такой форме возможна осевая ротация лучевой кости, а также сгибание и разгибание в локтевом суставе. Сочленяясь с головочкой мыщелка плечевой кости, caput radii способна автономно ротировать лучевую кость независимо от объема сгибания или разгибания в локтевом суставе. Головка лучевой кости в плечелучевом сочленении обеспечивает статическую стабильность локтевого сустава. Динамическая стабильность обеспечивается связочным и мышечным аппаратом. Вместе с внутренней коллатеральной связкой она препятствует вальгусному отклонению предплечья в статическом положении. Помимо стабилизирующей функции локтевого сустава головка лучевой кости в сочленении с головочкой мыщелка плечевой кости берет на себя 40–60 % осевой нагрузки, проходящей через локтевой сустав, а при максимальной работе сустава, связанной с мышечным напряжением, осевая нагрузка на плечелучевое сочленение возрастает до 90 %. Этим и объясняется тот факт, что при патолого-анатомических исследованиях локтевых суставов у пожилых лиц находят выраженные дегенеративно-дистрофические изменения в плечелучевом сочленении. За счет взаимодействия головок лучевой и мыщелка плечевой костей возможна ротация, флексия и экстензия предплечья [8]. В отношении шейки лучевой кости современные литературные источники дают скудные данные, шейка описывается лишь как промежуточный сегмент, отделяющий головку от остальных анатомических образований лучевой кости [1,3,6], а сама шейка охватывается кольцевидной связкой [5]. Отдельно выделяется также и бугристость лучевой кости, которая служит прикреплением к двуглавой мышце плеча. В интерпретации рентгенограмм положение бугристости является маркером оценки ротационного положения лучевой кости [5, 6].
Проксимальный отдел локтевой кости представлен блоковидной вырезкой, которая образована венечным и локтевым отростками. За счет сочленения вырезки с блоком плечевой кости обеспечивается стабильность локтевого сустава, а также сгибание и разгибание в нем [5].
Венечный отросток – стабилизатор локтевого сустава, клиническая значимость его подтверждается развитием нестабильности в локтевом суставе при переломах второго и третьего типов [1]. Анатомически венечный отросток имеет две поверхности, которые ряд авторов называют передняя и задняя, или наружная и внутренняя. Задняя поверхность или внутренняя располагается внутри сустава, образуя часть блоковидной вырезки. Передняя или наружная поверхность располагается вне локтевого сустава и служит точкой прикрепления его суставной сумки [5]. Проекционно со стороны лучевой кости у венечного отростка имеется лучевая вырезка для сочленения с головкой лучевой кости, а у основания отростка имеется бугристость для прикрепления плечевой мышцы [3, 6].
Локтевой отросток (olecranon) пальпируется клинически, причем максимальное его выстояние отмечается при положении сгибания в локтевом суставе [3, 6]. Определенное клиническое значение olecranon имеет в диагностике, когда вместе с медиальным и латеральным надмыщелками плечевой кости образуют равнобедренный треугольник Гютера. Нарушение равнобедренности данного треугольника указывают на наличие внутрисуставных повреждений в локтевом суставе [5].
Проксимальное лучелоктевое сочленение идеально конгруэнтный сустав, входящий в состав локтевого [5]. Данный сустав по типу соединения костей является цилиндрическим и вместе с дистальным лучелоктевым сочленением функционально образует единый сустав, отвечающий за супинацию и пронацию предплечья. В результате супинационных и пронационных движений локтевая кость остается неподвижной, вращается лишь лучевая [3]. В образовании проксимального лучелоктевого сочленения принимает участие боковая поверхность головки лучевой кости, называемая также суставной окружностью, и лучевая вырезка локтевой кости, располагающаяся на венечном отростке [1, 3,5, 6, 9].
Ряд связок проксимального отдела предплечья объединяет лучевую и локтевую кости как между собой, так и с плечевой костью в локтевом суставе [1-6, 9]. Вообще практически весь связочный комплекс в этом сегменте предплечья является стабилизирующим образованием лучевой и локтевой костей между собой, также отмечена и роль стабилизации данных связок в локтевом суставе в целом [1,3,5,6,9]. Кости предплечья, сочленяясь с плечевой костью, латерально и медиально удерживаются при помощи связок [2,5]. Ряд авторов описывают каждую связку в отдельности [1,3,5,6], другие рассматривают связки как комплексы: латеральный и медиальный [2].
Латеральный связочный комплекс включает в себя: кольцевую, лучевую коллатеральную, латеральную локтевую коллатеральную и добавочную коллатеральную связки [2]. Адельберт И. Капанджи (2014) делит весь связочный аппарат в проксимальном сегменте предплечья на внутреннюю латеральную и наружную латеральную связки, каждая из этих связок включает в себя: передний, средний и задний пучки. Лучевая коллатеральная связка на плечевой кости прикрепляется к латеральному надмыщелку [1] и огибает головку лучевой кости спереди и сзади, прикрепляясь к бугристости лучевой кости [6]. По мнению других авторов, лучевая коллатеральная связка, делясь на два пучка (передний и задний), охватывает шейку лучевой кости, передний пучок прикрепляется к блоковидной вырезке, задний вплетается в кольцевидную связку [1].
В.И. Зоря, А.В. Бобовников (2010), В.П. Немсадзе, Н.П. Шастин (2009) считают, что лучевая коллатеральная связка вплетается в кольцевидную, а локтевая коллатеральная связка прикрепляется к супинационной бугристости локтевой кости, туда же прикрепляется и добавочная коллатеральная связка, которая начинается от кольцевидной. Некоторые авторы, упрощая анатомическую терминологию, называют весь связочный комплекс с лучевой стороны – наружной латеральной связкой. Наружная латеральная связка передним и средним пучками укрепляет кольцевидную связку, причем передний пучок вплетается в саму связку, средний проходит над ней и прикрепляется к супинационной бугристости локтевой кости, а задний, начинаясь от латерального надмыщелка, прикрепляется к блоковидной вырезке [4].
Кольцевидная связка начальную и конечную точки прикрепления имеет в лучевой вырезке локтевой кости, таким образом, охватывая проксимальный отдел лучевой кости (головку и шейку), и не прикрепляется к лучу вообще [1,2,5,6]. Кольцевая связка одна из ключевых связок, стабилизирующих проксимальный отдел предплечья. При повреждениях в области плечелучевого сочленения, кольцевая связка способна брать на себя функцию поврежденного сустава [5]. Эта связка помимо прикрепления к локтевой кости укреплена лучевой коллатеральной связкой [1-4,6]. При избыточной варусной нагрузке кольцевая связка может быть укреплена добавочной латеральной коллатеральной связкой, которая описывается некоторыми авторами [2].
Надежность стабилизации проксимального лучелоктевого сочленения обеспечивается также квадратной связкой, которая прикрепляется одним своим краем к кольцевидной связке, а другим к лучевой вырезке локтевой кости [1,2,5].
С внутренней или локтевой стороны проксимальный отдел предплечья стабилизирует медиальный связочный комплекс или внутренняя латеральная связка [2,4], называемая также – локтевая коллатеральная связка [1,3,6,9]. С внутренней стороны связочный аппарат прикрепляется к медиальному надмыщелку плечевой кости и идет к проксимальному отделу локтевой кости, прикрепляясь к венечному отростку и к блоковой вырезке [1-3,6,9]. Описываются также варианты стабилизации медиального связочного комплекса передним пучком кольцевой связки лучевой кости [4].
Отдельно выделяют также и добавочную поперечную связку Cooper, которая крепится на внутренних поверхностях венечного и локтевого отростков. Стабилизирующая функция этой связки ставится под сомнение, так как точки прикрепления ограничены одной локтевой костью без охватов и огибаний лучевой кости [2].
Весь связочный аппарат предплечья обладает определенным запасом прочности, лишь кольцевая связка является относительно слабой. Эта связка при переломах и вывихах головки лучевой кости может разрываться на протяжении. Остальные связки способны отрываться лишь при значительных механических усилиях в месте прикрепления их к костям [3].
Кроме стабилизации связочным аппаратом проксимальный отдел предплечья укрепляется еще капсулой локтевого сустава [5] и мышцами [4].
Проксимальные отделы лучевой и локтевой кости, участвующие в образовании локтевого сустава, несут в себе функцию сгибания и разгибания предплечья. В осуществлении пронации и супинации проксимальный лучелоктевой сустав работает в содружестве с дистальным. Сгибание и разгибание предплечья, супинация, пронация осуществляются посредством мышечного аппарата. Кроме того, мышечный слой в данном сегменте несет в себе еще и механическую защиту лучевой и локтевой костей, а также и динамическую стабилизацию. В клиническом аспекте мышечный аппарат за счет своего массива может влиять на выраженность симптоматики при переломах. Данное свойство зависит от того, насколько кость покрыта мышцами: чем больше покрытие кости, тем малоинформативной будет симптоматика. При переломах тракционное действие мышц определяет смещение отломков. Описана также механическая защита мышцами сосудов и нервов от костных отломков [5].
К бугристости лучевой кости крепится двуглавая мышца плеча, основные задачи которой – это сгибание и супинация. В проксимальном отделе лучевой кости латерально ниже ее шейки прикрепляется мышца-супинатор. Данная мышца между бугристостью и точкой прикрепления круглого пронатора имеет точки прикрепления на лучевой коллатеральной и кольцевой связках, а также на супинационной бугристости локтевой кости. Супинатор охватывает проксимальный отдел лучевой кости сзади и латерально выше и ниже бугристости. Основная функция мышцы соответствует ее названию – супинация предплечья. Не прикрепляясь к проксимальному отделу лучевой кости, но проходят через него и тем самым обеспечивают покровную защиту: m.pronator teres, m. brachioradialis [1,2,3,5,6].
В области проксимального отдела локтевой кости прикрепляется локтевая мышца (m.anconaeus). Она идет от латерального надмыщелка лучевой коллатеральной связки и фасции предплечья и прикрепляется к задней поверхности верхней трети метадиафиза локтевой кости, а также к локтевому отростку. Локтевая мышца стабилизирует сустав за счет вальгусного отклонения при полном разгибании предплечья, а также при варусном действии m.pronator teres. Ряд авторов отводят локтевой мышце ту же функцию, что и трехглавой мышце [3,5].
К супинационной бугристости и венечному отростку прикрепляется плечевая мышца, которая начинается от н/3 плечевой кости. Данная мышца покрыта двуглавой мышцей и основной ее функцией является участие в сгибании предплечья [3,5]. В клиническом аспекте тракция плечевой мышцы приводит к вторичному смещению отломков при переломе диафиза локтевой кости и переднему смещению локтевого отростка при его отрыве, хотя такие виды смещения редки в травматологии [5].
К венечному отростку и бугристости локтевой кости прикрепляется круглый пронатор, который имеет еще и точку прикрепления в области медиального надмыщелка. Основная функция этой мышцы соответствует ее названию – пронация предплечья. Описано также ее участие в сгибании предплечья [5,6]. К локтевому отростку прикрепляется сухожилие одного из основных разгибателей предплечья – трехглавая мышца, которая за счет своих головок соединяет лопатку, плечевую кость и локтевой отросток. При переломах локтевого отростка трехглавая мышца способствует его смещению кзади [1,3,5].
В клиническом аспекте представляется важным деление плечевой артерии на лучевую и локтевую на уровне шейки лучевой кости. Лучевая артерия проходит медиальнее плечелучевой мышцы. Локтевая артерия возле шейки лучевой кости подходит под круглым пронатором и идет дальше к с/3 предплечья. Локтевой нерв в верхнем отделе предплечья отличается подвижностью и не фиксирован жестко, поэтому травмирование его в этом сегменте происходит редко [5,6]. Лучевой нерв на уровне локтевого сустава делится на поверхностную и глубокую ветви. Глубокая ветвь лежит над головкой и шейкой лучевой кости, в связи с чем возможны вторичные неврологические нарушения при переломах в этой зоне. В области проксимального отдела предплечья на середине венечного отростка проецируется срединный нерв, поэтому в клинике необходимо учитывать такое расположение нерва при планировании операций [5].
Проксимальный отдел предплечья вместе с сочленяющимися суставными поверхностями плечевой кости представляет собой сложный анатомический и биомеханический комплекс, отличающийся общей анатомической и возрастной изменчивостью. Переломы и вывихи в данной области встречаются достаточно часто у детей, имеют ряд возрастных особенностей и отличий как в диагностике, так и в лечении от аналогичных повреждений у взрослых. На сегодняшний день в литературе отсутствуют протоколы лечения повреждений в проксимальном отделе предплечья и сочленяющихся с ним дистальных отделов плечевой кости на различных уровнях: районная больница, областной центр. При переломах головочки мыщелка плечевой кости нет четких сформулированных критериев рентгенологической диагностики, позволяющих врачам амбулаторного звена и районных больниц своевременно направлять детей в профильные стационары. В современной литературе не уделяется должного внимания случаям ошибок и осложнений при данных переломах.
При переломах головки и шейки лучевой кости у взрослых методики лечения обладают высокой хирургической агрессией, поэтому большинство из них не может применяться в педиатрической практике. Те методы репозиции переломов шейки лучевой кости у детей, которые имеются в арсенале детских хирургов, биомеханически сложны, что не позволяет врачам – общим хирургам районных больниц, детским хирургам областного центра без соответствующего опыта оказывать квалифицированную помощь.
В настоящее время отмечаются осложнения при переломо-вывихах в области локтевого сустава у детей. Связано это с отсутствием алгоритмов рентгенологической и клинической диагностики переломо-вывихов в неспециализированных ЛПУ.
Локоть | Elbow
Фрактура головки лучевой кости — это повреждение участка, который находится вблизи локтевого сустава. Данная травма является одной из наиболее часто встречающихся патологий локтевого сустава у взрослых. Перелом происходит, когда пациент падает на вытянутую, слегка согнутую руку. Реже фрактура головки лучевой кости случается во время прямого падения либо удара локтя.
Вслучае сложных переломов ортопед должен рассчитывать на появление сопутствующих травм суставной капсулы и связок, что в свою очередь оказывает влияние на дальнейшее лечение и сроки выздоровления пациента.
Привычными симптомами данной патологии являются боли в локте, а также отеки на внешней стороне локтя. Кроме того, ограничена подвижность локтевого сустава.
Головка лучевой кости — это важный элемент локтевого сустава. Её вращение вокруг своей оси обеспечивает пронацию и супинацию предплечья.
Лечение боли в локте: Почему болит локоть?
Локтевой сустав участвует в каждом движении руки: хватание, метание, опора, удар и подъём тяжестей не возможны без здорового локтя. Поэтому, боли в локте ограничивают повседневную жизнь и работоспособность пациента и не дают ему возможность заниматься спортом как раньше. Локтевой сустав не прост по строению: Одновременно локтевой сустав совершает движения “вверх” и “вниз”, как шарнир. Он также может вращаться вокруг своей оси. Из этого следует, что локоть постоянно задействован во всех скоординированных движениях руки. Локтевой сустав образуют три кости: Плечевая кость (Humerus) и две кости предплечья – локтевая кость (лат. ulna) и лучевая кость (лат. radius). Что может произойти в этом сложном суставе?
Приват-доцент, доктор медицинских наук Бастиан Марквас, врач-специалист в области ортопедии и травматологии, спортивной медицины

PD Dr. med. habil. Bastian Marquaß | Приват-доцент, д-р. мед. наук Бастиан Маркас, врач-специалист в области ортопедии и спортивной медицины
Приват-доцент, д-р. мед. наук Марквас является врачом-специалистом в области ортопедии и хирургии при несчастных случаях, специализированной хирургии при несчастных случаях и спортивной медицины в ортопедической клинике суставов Гундельфинген. В оперативной хирургии приват-доцент, д-р. мед. наук Марквас специализируется в операциях коленного сустава, операциях плечевого сустава и операциях локтевого сустава.
Он является членом Комитета по лечению хрящевой ткани и операциям на мениске в Объединении по артроскопии (AGA).
С 2014 приват-доцент д-р мед. наук Марквас является доцентом по ортопедии и хирургической помощи при несчастных случаях в университете Лейпцига.
В научно-исследовательской деятельности приват-доцента д-ра мед. наук Маркаса центральное место занимает лечение дефектов хрящевой ткани.
Лечение локтевого сустава: Болезнь Кёнига (Osteochondrosis dissecans)
Наиболее частой причиной болей локтевого сустава является ограничение его подвижности, связанное с образованием свободных суставных тел.
Свободное суставное тело – это небольшой элемент хряща либо кости, ограничивающий естественные движения в суставе путем защемления в суставной щели. Данное заболевание поражает локтевой сустав не так часто, как другие суставы.
Артроскопия локтевого сустава
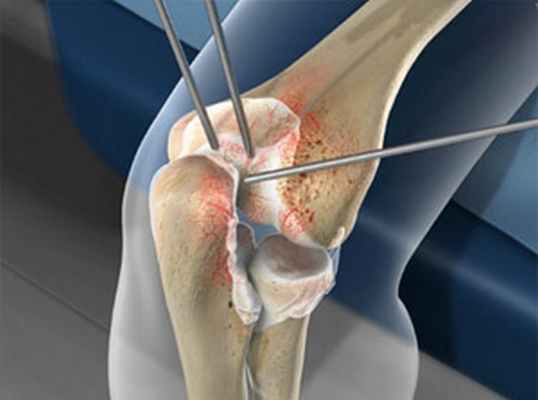
Атроскопия это минимально-инвазивный метод операции локтевого сустава © Viewmedica
Локтевой сустав, как и любой другой сустав человеческого тела, можно обследовать и прооперировать методом атроскопии. Обследование проводится через небольшой надрез при помощи 2,7-миллиметровой оптической системы.
Этот метод уже хорошо зарекомендовал себя при исследовании коленных суставов. Отличие в случае с локтевым суставом заключается в его комплексной структуре, которая достаточно сложна для оперативного эндоскопического доступа.
Помощь, сервис, организация приезда

Мария Ланг медицинский консультант Геленк-Клиники по работе с иностранными пациентами
Вся информация о пациентах рассматривается полностью конфиденциально.
Все Ваши вопросы будут обработаны г-жой Марией Ланг – Вашим персональным контактным лицом.
Ваш менеджер ответит на все Ваши вопросы и поможет установить тесный контакт с лечащим врачом.
Вы можете рассчитывать на нашу поддержку в любых вопросах- как медицинских так и организационных:
организация приезда, визовая поддержка, трансфер и отель.
Переломы костей предплечья.
Причины
Причины перелома костей предплечья в зависимости от локализации:
• лучевой кости в типичном месте возникает вследствие падения на прямую руку с упором на ладонь. Немного реже такого рода перелом возникает при падении на тыльную часть ладони. Более распространены такие переломы среди людей, страдающих заболеваниями костей, снижающими их плотность. В большинстве случаев кость ломается на пару сантиметров выше лучезапястного сустава;
• средней части, или диафиза обеих костей предплечья, довольно частое повреждение. Возникает как следствие падения на руку или сильного удара по предплечью;
• диафиза локтевой кости возникает как следствие удара по предплечью;
• диафиза лучевой кости возникает как следствие удара по предплечью;
• головки либо шейки лучевой кости возникает вследствие падения на прямую руку;
• Монтеджа возникает вследствие отражения удара согнутым и поднятым предплечьем, либо падения на прямую руку;
• Галеацци возникает при ударе по предплечью либо при падении на прямую руку;
• локтевого отростка возникает вследствие резкого сокращения мышцы, разгибающей предплечье, падения или удара в область локтя;
• венечного отростка возникает как следствие падения на согнутый локоть.
Лечение
Первая помощь при переломах костей предплечья заключается в обезболивании, фиксации поврежденной конечности. В течение нескольких часов рекомендуют наложение холода для предотвращения развития отека. Больной доставляется к врачу.
При переломе локтевого и венечного отростка без смещения накладывают гипсовую повязку сроком на 3-4 недели. При смещении фрагментов больше чем на 5мм при переломе локтевого отростка проводят оперативное вмешательство методом остеосинтеза (соединение костных отломков при помощи фиксирующих конструкций, которые обеспечивают неподвижность костных фрагментов). При вклинивании осколка в локтевой сустав при переломе венечного отростка оперативно удаляют этот фрагмент.
При несмещенном переломе головки и шейки лучевой кости на согнутый локтевой сустав накладывают лонгет с фиксацией лучезапястного и локтевого сустава и до середины плеча сроком на три недели. При смещении показан остеосинтез.
При диафизарном переломе локтевой и лучевой кости, не осложненной смещением, предплечье фиксируют в положении сгиба с захватом лучезапястного и локтевого суставов сроком на пять недель. При переломе со смещением выполняют репозицию (восстановление правильного положения смещенных отломков кости) и накладывают гипсовую повязку сроком до шести недель.
При диафизарном переломе обеих костей предплечья без смещения на руку, согнутую в локте, накладывают лонгет, захватывая лучезапястный и локтевой сустав сроком до восьми недель. При смещении отломков проводят репозицию или остеосинтез в зависимости от тяжести повреждения. После оперативного вмешательства накладывают гипсовую повязку сроком до трех месяцев.
Хирургическое лечение в нашей клинике:
В ходе этой операции устраняют смещение отломков и скрепляют кость металлической конструкцией, выбор которой определяется характером перелома.
Операционный доступ: 1. Доступ Томсона; 2. Доступ Генри; 3. Доступ к локтевой кости.
Положение пациента на спине. Обезболивание: проводниковая анестезия или эндотрахеальный наркоз. Операция выполняется в кратчайшие сроки с использованием современных методик и имплантов. Импланты производства Швейцария и Германия. Материал имплантов: титан или медицинская сталь.
Читайте также:
- Физиотерапия при рецидивах рожи. Профилактика рецидивов рожи
- Частота внутригрудного зоба. Клиника внутригрудного зоба
- Генетическая детерминированность бронхиальной астмы.
- Эритропоэтическая протопорфирия – клиника, диагностика
- ЭхоКГ левого желудочка при инфаркте миокарда
