Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 января 2019 года; проверки требуют 13 правок.
Эта статья — о тонкой кишке человека. О тонкой кишке в общем см. Тонкая кишка.

Строение стенки тонкой кишки человека
То́нкая кишка́ челове́ка (лат. intestinum tenue) — отдел пищеварительного тракта человека, расположенный между желудком и толстой кишкой. В тонкой кишке в основном и происходит процесс пищеварения.
Общие сведения[править | править код]
Тонкая кишка называется тонкой из-за того, что её стенки менее толсты и прочны, чем стенки толстой кишки, а также из-за того, что диаметр её внутреннего просвета, или полости, также меньше диаметра просвета толстой кишки, но это можно рассмотреть лишь у мертвого человека, у живого же они либо практически одного диаметра, либо очень близкого (за счёт того, что тонкая кишка может растягиваться). Термин «тонкий кишечник» (как и «толстый кишечник») не считается правильным и отсутствует в анатомической номенклатуре.
Тонкая кишка представляет отдел пищеварительного тракта, начинающийся от привратника желудка (лат. pars pylorica ventriculi) и кончающийся подвздошно-слепокишечным (илеоцекальным) клапаном (лат. valva ileocaecalis) у места перехода тонкой кишки в толстую.
Тонкая кишка является самым длинным отделом пищеварительного тракта (2,2—4,4 м у взрослого человека и около 5—6 м у трупа за счёт отсутствия тонуса мышц); её брыжеечный отдел (который образуется тощей и подвздошной кишками) занимает почти весь нижний этаж брюшной полости и частично полость малого таза. Диаметр тонкой кишки неравномерен: в проксимальном (который ближе к началу) её отделе он равен 4—6 см, в дистальном (который дальше от начала) — 2,5—3 см.
Характерной особенностью двенадцатиперстной кишки является то, что она почти полностью расположена забрюшинно (ретроперитонеально), в то время как брыжеечная часть тонкой кишки залегает внутрибрюшинно (интраперитонеально) и имеет брыжейку (лат. mesenterium).
Тонкая кишка принимает участие во всех этапах пищеварения, включая всасывание и перемещение пищи. Здесь пищевая кашица (химус), обработанная слюной и желудочным соком, подвергается действию кишечного сока (выделяемого железами тонкой кишки), желчи (выделяемой печенью через общий желчный проток), сока поджелудочной железы (выделяемого поджелудочной кишкой в двенадцатиперстную кишку через протоки), здесь же происходит и всасывание продуктов переваривания в кровеносные и лимфатические капилляры. В тонкой кишке вырабатываются ферменты, которые совместно с ферментами, вырабатываемыми поджелудочной железой и желчным пузырем, способствуют расщеплению пищи на отдельные компоненты. Затем белки преобразуются в аминокислоты, углеводы расщепляются на простые сахара, а жиры — на более мелкие составляющие, что способствует эффективному всасыванию питательных веществ.
Именно в тонкой кишке также происходит всасывание большинства лекарственных веществ, ядов, токсинов и ксенобиотиков при их пероральном введении. Лишь немногие из лекарств, ядов и прочих ксенобиотиков всасываются ещё в желудке. Кроме переваривания, всасывания и транспортирования пищевых масс, тонкая кишка также выполняет функции иммунологической защиты (за счёт наличия лимфатического капилляра в каждой ворсинке, а также отдельных многочисленных лимфатических узлов на слизистой поверхности) и секреции гормонов.
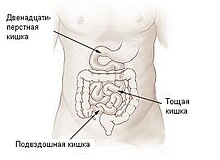
Тонкая кишка человека состоит из трёх отделов: двенадцатиперстной, тощей и подвздошной кишок
Отделы тонкой кишки[править | править код]
В тонкой кишке выделяют следующие отделы:
- двенадцатиперстная кишка (лат. duodenum);
- тощая кишка (лат. jejunum);
- подвздошная кишка (лат. ileum)[1].
Двенадцатиперстная кишка[править | править код]
Двенадцатиперстная кишка (лат. duodenum) начинается под печенью на уровне XII грудного или I поясничного позвонка, справа от позвоночного столба. Начавшись от привратника желудка, кишка идет вправо, кзади кверху, затем поворачивает вниз и спускается впереди правой почки до уровня II или верхнего отдела III поясничного позвонка; здесь она поворачивает влево, располагается почти горизонтально, пересекая впереди нижнюю полую вену, а затем идет косо вверх впереди брюшной аорты, и, наконец, на уровне тела I или II поясничного позвонка, слева от него, переходит в тощую кишку. Таким образом, двенадцатиперстная кишка имеет подковообразную форму (в 60% случаев), или кольцевидную (25%), также иногда форму буквы U (15%)[2].
Начальный отдел кишки называется верхней частью (лат. pars superior), второй отдел — нисходящей частью, (лат. pars descendens), после — горизонтальной частью (лат. pars horisontalis), который непосредственно переходит в восходящую часть (лат. pars ascendens). При переходе верхней части в нисходящую образуется верхний изгиб двенадцатиперстной кишки (лат. flexura duodeni superior), при переходе нисходящей части в горизонтальную образуется нижний изгиб двенадцатиперстной кишки (лат. flexura duodeni inferior), и, наконец, при переходе двенадцатиперстной кишки в тощую образуется наиболее крутой двенадцатиперстно-тощий изгиб (лат. flexura duodenojejunalis).
Большой и малый сосочки двенадцатиперстной кишки[править | править код]
На конце продольной складки слизистой оболочки на медиальной стороне нисходящей части двенадцатиперстной кишки, примерно на 12—14 см ниже привратника желудка имеется большой сосочек двенадцатиперстной кишки (эпоним Фатеров сосок)[3], в котором располагается сфинктер Одди, регулирующий, в общем случае, поступление желчи и панкреатического сока в двенадцатиперстную кишку и не допускающий попадание содержимого кишки в жёлчный и панкреатический протоки[4].
Выше большого сосочка, на расстоянии от 8 до 40 мм, может располагаться малый сосочек двенадцатиперстной кишки (он имеется не у всех), через который открывается дополнительный (санториниев) проток поджелудочной железы.
Тощая кишка[править | править код]
Тощая кишка (лат. jejunum) — проксимальный отдел брыжеечной части тонкого кишечника. Она образует 7—8 горизонтально расположенных петель, которые занимают левую верхнюю часть брюшной полости и пупочную область.
Подвздошная кишка[править | править код]
Подвздошная кишка (лат. ileum) диаметром 2,5—3 см является продолжением тощей кишки (анатомических образований, отграничивающих эти две кишки, нет), занимает правую нижнюю часть брюшной полости и заканчивается в области правой подвздошной ямки илеоцекальным отверстием в слепой кишке.Заканчивающаяся бобовой струной
Строение[править | править код]
Эпителиальная пластинка тонкой кишки
| Виды энтероцитов | Локализация клеток | Особенности строения | Функция |
|---|---|---|---|
| Столбчатые (каёмчатые) | В кишечных ворсинках и криптах | 1. Много микроворсинок, секреторных гранул, лизосом, пиноцитозных пузырьков; 2. Развиты секреторный, транспортный и энергетический аппараты; 3. Сложные межклеточные контакты и базальная складчатость с митохондриями | 1. Секреторная (ферменты мембранного и внутриклеточного пищеварения); 2. Пищеварительная (всасывание продуктов ферментативной диссоциации и внутриклеточного пищеварения); 3.Транцеллюлярная (перенос диссоциированных мономеров в кровь или лимфу); 4. Участие в обмене желчных кислот; 5. Транспорт иммуноглобулинов |
| Бокаловидные | В кишечных ворсинках и криптах. Количество увеличивается от тонкой кишки к толстой | 1. Форма бокала; 2. Ядро и цитоплазма с органеллами оттеснены к базальному полюсу; 3. Основная часть цитоплазмы заполнена гранулами со слизью | 1. Секреция компонентов пристеночной слизи; 2. Бактерицидная |
| Клетки Панета | В донышках крипт | 1. Развит секреторный аппарат белкового синтеза; 2 . Много гранул с пищеварительными ферментами | 1. Секреция ферментов и лизоцима (бактерецидный фактор); 2. Накопление цинка |
| Недифференцированные, в том числе стволовые | В нижней половине кишечных крипт. Способны к перемещению в пределах эпителиальной пластинки | 1. Слабо развиты органеллы; 2. Высокая митотическая активность | 1. Камбиальная |
| М-клетки | В нижней половине крипт в контакте с лимфоидными фолликулами собственной пластинки | 1. Мембранные ниши с лимфоцитами; 2. Эндоцитозные и транспортные везикулы | 1. Захват антигенов из содержимого кишечника, предоставление их лимфоцитам, активация лимфоцитов; 2. Транспортировка иммуноглобулинов от плазмоцитов |
Внутренняя поверхность тонкой кишки покрыта мелкими выростами (ворсинками, лат. villi intestinales), что увеличивает площадь всасывания. Если тонкая кишка оказывается перегруженной токсинами, скорость и эффективность процесса пищеварения снижается. В этом случае кишка просто не в состоянии выполнять свои физиологические функции.
Болезни[править | править код]
- Расстройство всасывания может привести к возникновению колита, вызываемого аллергией на глютен, белок, содержащийся в крупах, в частности, в пшенице. Поверхность кишки и ворсинки повреждаются, возникают серьёзные проблемы с всасыванием и усвоением пищи, организм недополучает витамины и минералы, возникает диарея, которая только усугубляет проблему. Основные симптомы подобного состояния — тошнота, стул с неприятным запахом, вздутие живота, боль, покраснение кожи, потеря веса;
- Качество крови, определяемое получением адекватного питания, зависит от диеты и функционирования тонкой кишки. Так как тонкая кишка получает из пищи железо, которое помогает снабжать клетки тела кислородом, следовательно, низкий уровень железа в крови приводит к уменьшению насыщенности крови кислородом;
- Язва двенадцатиперстной кишки;
- Дуоденит;
- Энтерит;
- Кишечная непроходимость;
- Болезнь Крона;
- Целиакия;
- Меккелев дивертикул.
Примечания[править | править код]
- ↑ Медицинский латинско-русский словарь анатомических терминов – онлайн. Дата обращения: 13 февраля 2021. Архивировано 12 мая 2021 года.
- ↑ Л. И. Волкова, Е. А. Добровольская. Анатомия человека / под ред. М. Р. Сапина. — 4-е изд. — Москва: Медицина, 1997. — Т. 1. — С. 421. — 544 с. — ISBN 5-255-04443-3.
- ↑ А. К. Усович. Практикум по анатомии человека. Внутренние органы. Сердечно-сосудистая и лимфоидная системы.. — Витебск: ВГМУ, 2018. — С. 37. — 232 с. — ISBN 978-985-466-940-3.
- ↑ Маев И. В., Самсонов А. А. Болезни двенадцатиперстной кишки. М.: МЕДпресс-информ, 2005—512 с ISBN 5-98322-092-6. Гл. 1. Морфологические особенности двенадцатиперстной кишки.
См. также[править | править код]
- Моторика тонкой кишки
Тонкий кишечник (лат. – intestinum tenue, др-греч. – enteron) входит в систему органов пищеварения, и является одним из отделов ЖКТ (желудочно-кишечного тракта).
Анатомия и физиология
 Тонкий кишечник простирается от желудка до толстого кишечника. Его начальный отдел, 12-перстную кишку, в силу ее анатомо-физиологических особенностей принято рассматривать отдельно от остального тонконого кишечника.
Тонкий кишечник простирается от желудка до толстого кишечника. Его начальный отдел, 12-перстную кишку, в силу ее анатомо-физиологических особенностей принято рассматривать отдельно от остального тонконого кишечника.
Эта часть начинается от 12-перстной кишки с т.н. дуоденоеюнального или двенадцатиперстно-тощего изгиба. От следующего отдела ЖКТ, толстого кишечника, тонкий кишечник отделен мышечным образованием – илеоцекальным клапаном или баугиниевой заслонкой.
Тонкий кишечник состоит из трех оболочек:
- Наружная, соединительнотканная или серозная.
- Средняя, мышечная. Представлена двумя слоями мышц – наружным, продольным, и более развитым внутренним круговым или циркулярным.
- Внутренняя, слизистая с подслизистым слоем. Слизистая неровная, и образует множество циркулярных складок.
Ее поверхность покрыта мельчайшими выростами, кишечными ворсинками. Плотность ворсинок – несколько десятков на 1 мм². Здесь же имеются углубления, крипты, в которые отрываются выводные протоки пищеварительных желез. Благодаря неровному рельефу площадь слизистой увеличивается в 300-500 раз.
Расположенный в брюшной полости тонкий кишечник фиксирован к ее задней стенке посредством брыжейки – спаренных листков брюшины. По брыжейке к тонкой кишке подходят кровеносные и лимфатические сосуды и нервы.
Брыжеечная часть тонкого кишечника объединила в себе тощую кишку (лат. – jejunum), и следующую за ней подвздошную кишку (лат. – ileum). Причем на долю тощей кишки приходится 3/5, а на долю подвздошной – 2/5 от общей длины брыжеечной части. Но четких анатомических ориентиров между ними нет. По мере перехода тощей кишки в подвздошную уменьшается диаметр и толщина кишечной трубки, снижается плотность ворсинок.
Тощая кишка залегает в виде вертикальных 6-7 петель, и проецируется на околопупочную обл., и на левую нижнюю часть живота. 7-8 петель подвздошной кишки залегают вертикально, и проецируются на брюшную стенку справа. Тонкий кишечник на всем протяжении граничит с толстым кишечником и его брыжейкой, поджелудочной железой, обеими почками, мочевым, а у женщин – с маткой и придатками.
Основная функция тонкого кишечника – пищеварительная. Переваривание пищи имеет двоякий характер: полостной и пристеночный. Полостное пищеварение осуществляется под действием сока желудка, 12-перстной кишки, поджелудочной железы, желчи. Все эти вместе с пищей попадают в просвет тонкой кишки из желудка и 12-перстной кишки. При полостном пищеварении осуществляется расщепление полимеров, крупномолекулярных соединений – белков, жиров, углеводов, на более мелкие, промежуточные – олигомеры и димеры.
 Железы тонкокишечной слизистой выделяют липазы, пептидазы, сахаразы, и множество других ферментов. Эти ферменты расщепляют промежуточные продукты до конечных соединений-мономеров – аминокислот, жирных кислот, глюкозы. Все эти продукты всасываются ворсинами слизистой. Так осуществляется пристеночное пищеварение. В тонком кишечнике также всасывается большинство лекарственных препаратов.
Железы тонкокишечной слизистой выделяют липазы, пептидазы, сахаразы, и множество других ферментов. Эти ферменты расщепляют промежуточные продукты до конечных соединений-мономеров – аминокислот, жирных кислот, глюкозы. Все эти продукты всасываются ворсинами слизистой. Так осуществляется пристеночное пищеварение. В тонком кишечнике также всасывается большинство лекарственных препаратов.
Благодаря сократительной активности (моторике) гладкой мускулатуры происходит перемешивание пищи в просвете тонкой кишки, и ее дальнейшее продвижение в сторону толстого кишечника.
Помимо пищеварительных ферментов в тонком кишечнике синтезируются биологически активные вещества – вазоинтестинальный полипептид, секретин, и некоторые другие. С их помощью осуществляется регуляция функции тонкого кишечника и других органов пищеварения – желудка, поджелудочной железы, желчного пузыря.
Кроме переваривания и продвижения пищи тонкий кишечник осуществляет защитную функцию. В его подслизистом слое имеются белесые образования – пейеровы бляшки. Эти скопления лимфоидной ткани являются элементами иммунной системы.
Заболевания и симптомы
В клинической практике чаще всего приходится иметь дело с воспалительными заболеваниями тонкой кишки, энтеритами. Они протекают остро или хронически. Острые энтериты, как правило, обусловлены кишечными инфекциями, реже – аллергическими реакциями, пищевыми погрешностями, злоупотреблением алкоголем.
Пациентов беспокоят спастические боли в животе, метеоризм, диарея с обильным отхождением зловонного стула со слизью и остатками непереваренной пищи. Хронические энтериты, как правило, сочетаются с заболеваниями толстого кишечника (энтероколиты) и других органов системы пищеварения.
Здесь тоже отмечаются расстройства стула. Но на первый план выходят внекишечные симптомы, обусловленные мальдигестией и мальабсорбцией – ухудшением расщепления и всасывания пищевых компонентов. Из-за дефицита питательных веществ пациент теряет в весе. Кожа приобретает землистый оттенок. Нарушается обмен веществ, снижается иммунитет, развивается малокровие.
Болезнь Крона и болезнь Уиппла протекают хронически, и наряду с тонким кишечником поражают лимфатическую систему и другие отделы ЖКТ. К счастью, эти тяжелые заболевания с сомнительным прогнозом наблюдаются редко. Рак тонкого кишечника – тоже редкое заболевание.
Еще одна редкая патология – целиакия или глютеновая энтеропатия. Из-за врожденного дефицита ферментов не расщепляется глютен – растительный белок в составе злаков, бобовых, и некоторых других продуктов. При целиакии наряду с ухудшением пищеварения отмечаются расстройства со стороны других органов.
Непроходимость тонкого кишечника – нарушение продвижения пищи по его просвету. Причин много – паралич гладкой мускулатуры, спайки, сдавливание кишечника опухолью. Это опасное для жизни состояние проявляется резкой болью в животе, многократной рвотой, и крайне тяжелым состоянием на фоне обезвоживания и интоксикации.
Диагностика
 Из лабораторных исследований на первом плане – диагностика кала. Это общий анализ (копрограмма) и кал на скрытую кровь. Если острый энтерит спровоцирован кишечной инфекцией, осуществляют бакпосев кала на питательные среды.
Из лабораторных исследований на первом плане – диагностика кала. Это общий анализ (копрограмма) и кал на скрытую кровь. Если острый энтерит спровоцирован кишечной инфекцией, осуществляют бакпосев кала на питательные среды.
В общем анализе крови при воспалительных процессах в тонком кишечнике отмечается лейкоцитоз, ускоренная СОЭ, а при их хроническом течении – снижение количества эритроцитов и уровня гемоглобина.
Биохимический анализ крови отображает изменения количества липидов, белков, электролитов, и других показателей обмена веществ.
Из аппаратных исследований традиционным является рентгенография с контрастированием. Для этого используют взвесь сульфата бария. Принятая внутрь, она попадает в тонкий кишечник спустя 15 мин. А еще через 2-5 ч. продвижение бариевой взвеси по просвету тонкого кишечника позволяет оценить его конфигурацию и оценить моторику.
Обычная обзорная рентгенография органов брюшной полости в плане диагностики тонкого кишечника малоинформативна, и может быть ценной разве что при тонкокишечной непроходимости. УЗИ для тонкого кишечника тоже не информативно.
В силу анатомических особенностей тонкой кишки ее эндоскопическая диагностика затруднительна. Провести эндоскопический прибор в тонкую кишку через пищевод и желудок, или ретроградно, через задний проход, сопряжено с техническими сложностями. Поэтому эндоскопическая диагностика тонкой кишки, интестиноскопия, не получила распространения.
Как альтернативу можно рассматривать капсульную эндоскопию. Пациент заглатывает миниатюрную капсулу, снабженную камерой и передатчиком. При продвижении по ЖКТ, капсула посылает информацию, регистрируемую компьютером. Но и этот метод используют редко из-за его дороговизны.
Хорошая альтернатива рентгену и эндоскопии – компьютерная и магнитно-резонансная томография, КТ и МРТ. Эти исследования позволяют оценить расположение и структуру тонкого кишечника.
Лечение энтерита
Назначение методов терапии зависит от формы патологии. Если она острая, используют следующие рекомендации:
- щадящее, диетическое питание с тщательной тепловой и механической переработкой пищи и снижением уровня потребляемых углеводов, жиров;
- обильное отпаивание;
- постельный режим;
- вяжущие средства для устранения диареи и защиты стенки кишечника;
- пробиотики для восстановления нормальной микрофлоры кишечника;
- внутривенное введение полипептидных растворов для восстановления уровня потерянного белка.
В тяжелых случаях пациента госпитализируют, особенно если его состояние осложняется токсическим поражением, развитием инфекции.
 При хроническом процессе методика лечения меняется:
При хроническом процессе методика лечения меняется:
- диета №4 с большим объемом белка и минимальным уровнем углеводов, жиров;
- ферментные препараты для нормализации пищеварения и устранения недостатка их выработки желудком, поджелудочной железой;
- препараты с сорбирующим эффектом для связывания и выведения токсинов;
- защитные препараты, которые предотвращают дальнейшее воспаление тонкого кишечника;
- лекарства для стимуляции моторики кишечника при отсутствии диареи;
- обволакивающие, вяжущие препараты при наличии диареи;
- антисептики для ЖКТ, не всасывающиеся через стенки кишечника;
- фитотерапия для нормализации процесса пищеварения, уничтожения патогенной микрофлоры, подавления воспаления (зверобой, ромашка, черника);
- пробиотики для восстановления кишечной микрофлоры;
- внутривенное введение аминокислот для поддержания белкового обмена.
Хирургическое лечение назначают только в тяжелых случаях, когда продолжительное воспаление кишечной стенки сопровождается новообразованиями. Если они доброкачественные, формируются полипы и дивертикулы. Впоследствии они могут переродиться в злокачественные формы.
Лечение болезни Крона
Используют только симптоматические методы терапии, так как точная причина патологии до конца не выяснена. Врачу требуется уменьшить воспалительный процесс, добиться стадии ремиссии. Рекомендуется применение нескольких методов.
- Диета. Устраняют жирную, жареную, чрезмерно соленую, копченую пищу. Запрещено употребление молочной продукции, сдобы, жирных сортов мяса и рыбы. Вся еда должна быть термически, механически переработана. Стараются полностью устранить жиры, чтобы предотвратить развитие стеатореи. Запрещен алкоголь, газированные напитки, кофе. В тяжелых случаях питание проводят парентерально.
- Противовоспалительные препараты. Назначают кортикостероиды и 5-аминосалицилаты. Их допустимо применять только в острую фазу болезни. Как только она переходит в этап ремиссии, прекращают пить противовоспалительные средства.
- Иммунодепрессанты. Их назначают для подавления острой воспалительной реакции, вызывающей воспаление. Чаще назначают лекарства на основе инфлексимаба. Он нейтрализует продукцию лейкоцитов и цитокинов.
- Антибиотики. Их назначают только при инфекции вследствие первичного воспалительного процесса. Назначают лекарства, которые действуют только в области кишечника.
- Витамины, минералы. Их прописывают для поддержания нормального метаболизма и обмена веществ.
- Симптоматические лекарства. В зависимости от видов проявляющихся реакций назначают обволакивающие, противодиарейные, слабительные, кровоостанавливающие, обезболивающие средства.
В крайних случаях проводят хирургическое лечение. Например, если развиваются абсцессы или свищи. Участок повреждения обрабатывают антисептиком для уничтожения инфекции. Устраняют кровотечение, сшивают ткани. Если повреждение кишечника тяжелое, назначают резекцию этой области.
Лечение болезни Уиппла
 В основе патологии лежит бактериальная инфекция, поэтому для лечения назначают антибиотики. Выбирают один из препаратов следующего ряда:
В основе патологии лежит бактериальная инфекция, поэтому для лечения назначают антибиотики. Выбирают один из препаратов следующего ряда:
- пенициллины;
- цефалоспорины;
- тетрациклины;
- сульфаниламиды;
- фторхинолоны.
Для подбора точного вида антибиотика назначают ПЦР исследование и бактериологический посев. Лечение завершают только в случае, если результат анализа отрицательный. До этих пор применяют разные виды антибиотиков.
Дополнительные методы терапии:
- глюкокортикостероиды для снятия воспаления;
- ферменты, нормализующие процесс пищеварения;
- цитостатики для подавления активной иммунной реакции;
- поливитаминные комплексы для поддержания баланса полезных веществ в организме;
- противоэпилептические средства при развитии неврологических реакций (судороги, тремор).
В тяжелых случаях назначают хирургическое вмешательство. Например, если развивается осложнение в виде гидроцефалии.
Лечение целиакии
Для нормализации тонкого кишечника при целиакии назначают несколько направлений в лечении:
- Диета. Из продуктов питания полностью исключают глютен. Он содержится в макаронах, хлебобулочных изделиях, разных видах каш. Отказываются от газированных напитков, кофе, алкоголя. Ограничивают употребление кисломолочной продукции.
- Гормональные препараты. Они помогают устранить активные воспалительные процессы. Но их допустимо применять только ограниченными курсами.
При ухудшении состояния назначают биопсию тонкого кишечника. Она помогает выявить осложнения, например, лимфому, язву, лямблиоз.
Лечение кишечной непроходимости
При непроходимости кишечника требуется хирургическое вмешательство. Используют следующие процедуры:
- аспирация содержимого кишечника через назогастральный зонт;
- резекция тонкого кишечника с наложением анастомозов;
- раскручивание заворота кишки;
- гемиколонэктомия с наложением колостомы;
- трансверзостомия, направленная на устранение перитонита.
Сразу после операции проводят терапию, направленную на устранение интоксикации, инфекционного процесса. Корректируют белковый и электролитный обмен веществ. Возмещают объем циркулирующей крови. Медикаменты прописывают в качестве симптоматической терапии. Например, используют обезболивающие, противовоспалительные средства.
Кишечник – орган, выполняющий функции пищеварения и выделения у человека, расположен в области брюшной полости.
Общая длина его составляет 4 метра.
Начинается кишечник от привратника желудка и заканчивается задним проходом.
Анатомия
Известно, что большая часть всех патологий ЖКТ (желудочно-кишечный тракт, фото выше), связана на прямую с кишечником.
Медицина не стоит на месте, многие заболевания кишечника достаточно давно изучены и легко поддаются лечению. Существуют и «таинственные» диагнозы, такие как синдром раздраженного кишечника (СРК) и дисбактериоз. Методы лечения этих заболеваний, довольно спорные и отношение медиков к ним неоднозначное.
В предложенной статье, мы вам расскажем, об анатомическом строении, где находится кишечника и о его функциональных способностях, о симптомах и лечении различных кишечных заболеваний, о том, как болит. А также о профилактике заболеваний и к какому специалисту обратиться, при первых признаках заболевания.
Кишечник делится на два основных сегмента — толстый и тонкий:
- Тонкий кишечник — начинается от привратника (пилоруса) желудка, состоит из 12-ти перстной, тощей и подвздошной кишки (нижний отдел тонкой кишки), завершается баугиниевой заслонкой (илеоцекальным клапаном). Он же, служит соединителем кишки между собой.
- Толстый кишечник делится на следующие отделы: слепая кишка — первый участок толстой кишки, ободочная — средняя его часть и завершается прямой кишкой. Выработку пищеварительных ферментов, функций секреции, образование слизи и выработку гормонов взяла на себя 12-ти перстная кишка.
Это полезно знать! В кишечнике находится огромное количество микроорганизмов. Здоровье ЖКТ, всего организма в целом зависит в большей степени от микрофлоры и ее состава. 12-ти перстная кишка отличается своей стерильностью, потому что большая часть полезных бактерий погибает при поступлении из желудка кислой среды. В толстом же кишечнике насчитывают около полтысячи видов микроорганизмов.
Факторы, влияющие на появление и развитие заболеваний кишечника
- наличие сопутствующих заболеваний ЖКТ; кишечные инфекции;
- наследственность;
- бесконтрольный и долгий прием лекарственных средств (нарушается состав микрофлоры);
- неправильное питание (жирное, жаренное, соленое, малое употребление или полное отсутствие клетчатки);
- курение и алкоголь;
- лишние килограммы массы тела;
- нехватка витаминов и микроэлементов;
- стрессы;
- малоподвижный образ жизни.
Есть факторы, не зависящие от человека, например, генетика, их устранить невозможно. Но на другие факторы вполне можно повлиять – изменить образ жизни, отказаться от вредных привычек, сбросить вес.
По статистике более 90% населения цивилизованных стран мира, страдают заболеваниями ЖКТ.
Общие признаки заболеваний кишечника
При поражении кишечника, симптомы и признаки заболевания имеют различный характер и присутствуют не зависимо от природы их происхождения. Симптомы больного кишечника имеют разный характер:
- аллергический;
- иммунными;
- двигательный;
- опухолевый;
- инфекционный.
Признаки кишечных заболеваний:
- боль, различной локации в области живота;
- понос;
- запоры;
- метеоризм (вздутие живота);
- патологические примеси (слизь, кровь) в кале;
- потеря аппетита;
- резкое снижение веса;
- болезненные и ложные позывы на опорожнение;
- тошнота и каловая рвота.
Боль в животе

Боли в животе, могут быть по своей природе локализованные или интенсивные. Зависят они от проявления боли во время принятия пищи и опорожнение кишечника.
Например: При заболевании тонкого кишечника, у больного возникают боли в области пупка. Отличаются эти боли тянущим и ноющим характером, а при возникновении спазм, у наблюдается кишечная колика.
Распирающие, не острые боли характерны для возникшего заболевания в толстом кишечнике. Связь болей с приемом пищи практически не наблюдается. Боли ослабевают при стуле и после отхождения газов.
Диарея
Диарею (понос) считают, патологическим заболеванием и принято считать ее симптомом, когда стул становится частым, превышает более 3-х раз в сутки. Фекалии жидкие (водянистые), сопровождаются болями, возможно анальное недержание и частые позывы в туалет. Диарею делят на два вида: острую и хроническую.
Диарея считается острой, если ее длительность превышает две недели. После истёкшего срока ее квалифицируют, как продолжительную и переводят в разряд хронической.
Запор

Запор затрудненное, недостаточное, очень медленное опорожнение кишечника. Запор считается серьезно проблемой, как в медицине так в социальных сферах.
Пожилые люди страдают запорами в пять раз чаще, чем молодые. В цивилизованных странах, запоры встречаются от 30-50% у взрослого населения и до 20% у детей.
Нормальной считается дефекация до трех раз в сутки и не менее трех раз в неделю, все отступы от этих данных, проявление симптомов запора.
Запор характеризуется небольшим количеством кала, твердостью и чрезмерной сухостью. Во время запора ощущается не полное освобождение кишечника от каловых масс.
Метеоризм
Метеоризм наблюдается у людей, при образовании избыточного количества газов в кишечнике. Характеризуется метеоризм икотой, отрыжкой воздухом, чувством «взрывного» и распирающего характера. При метеоризме диарея может сменяться запором. Повышенное и непроизвольное отхождения газов, говорит о нарушении пищеварительной системы.
Патологические примеси в кале
Обнаружение в кале примесей в виде крови и слизи, свидетельствует о наличии острой или хронической патологии кишечника. При дефекации, у человека без патологии кишечника, фекалии имеют однородную консистенцию в виде цилиндрической формы. Цвет от светло-коричневого до темного.
Примесями считают наличие в кале, непереваренные остатки пищи, слизь, кровь, обрывки тканей кишечника.Следует отметить, что в небольшом количестве присутствие слизи в кале допускается.
Читайте также: кровотечение из заднего прохода при стуле без боли, причины, как лечить.
Обменные нарушения
Резкая потеря массы тела, малокровие (анемия), потеря аппетита, заеды в уголках губ, вялость и сухость кожи – признаки свидетельствующие о наличии патологии в тонком кишечнике. При нарушении метаболизма в организме ухудшается всасывание, что приводит к различным серьезным заболеваниям.
Расстройство менструального цикла, в некоторых случаях свидетельствует о наличии симптомов заболевания кишечника у женщин.
Болезненные и ложные позывы на опорожнение

Ложные позывы на опорожнение (тенезмы), сопровождаются постоянными острыми, режущими, сильными болями в прямой кишке, без акта дефекации. Встречается при раздражении толстого кишечника. Тенезмы существенно осложняет и вносит свои коррективы в жизнь человека.
Тошнота и каловая рвота
При возникновении кишечной непроходимости или образования свища между ободочной кишкой и желудком, у человека наблюдаются такие симптомы, как постоянная тошнота и каловая рвота. Начинается проявление симптомов в течении нескольких суток после начала заболевания и все указывает на серьезную патологию ЖКТ.
Симптомы наиболее распространённых кишечных заболеваний
Самыми часто встречающимися симптомами при проблемах с кишечником имеют воспалительный характер. Имеют две формы заболеваний – острую и хроническую.
Язвенный колит

Язвенный колит. Характеризуется как хроническое заболевания толстого кишечника, при его возникновении поражается слизистая оболочка.
Начало патологии происходит в нижнем отделе толстой кишки, постепенно воспалительный процесс подымается выше и поражает полностью весь толстый кишечник.
При воспалительном процессе слизистая оболочка полностью покрывается язвами, она становится ранимая и кровоточащая.
Причины данного заболевания не установлены. В узких кругах, специалисты относят эту патологию к наследственной, которая происходит, в результате генетического сбоя, когда слизистая кишечника начинает разлагаться, на этом фоне и происходит воспаление. Но это предположения, точных данных нет.
Диагностику язвенного колита проводят инструментально, в основе колоноскопии. Наличие на слизистой оболочке эрозивных структур и выявленной симптоматике – прямое подтверждение заболевания. Для полной диагностики назначается рентген с принятием контрастного вещества (бария).
Лечат язвенный колит специальными диетами. Больной подвергается гормональной и общей терапии.
Болезнь Крона

Болезнь Крона, проявляет себя как язвенный колит, но имеет некоторые отличия. Поражение происходит не частично, а поражается полностью весь ЖКТ.
При воспалительном процессе страдают различные участки слепой, прямой, подвздошной кишки. Заболевание квалифицируется как хроническое, протекает долго, ремиссии чередуются с обострениями.
Симптомы, указывающие на болезнь:
- периодические и постоянные боли в области живота;
- понос;
- резкая потеря веса;
- высокая температура.
Процесс дефекации болезненный, появляются трещины в анальном проходе, в фекалиях можно обнаружить кровяные следы и много слизи. Появляются суставные боли и кожные поражения (сыпь). При долгой продолжительности болезни, возможны серьезные осложнения: кишечная непроходимость, образование свищей и абсцессы.
Энтерит

Энтерит – воспалительное заболевание всех отделов тонкой кишки с поражением некоторых частей желудочно кишечного тракта (гастроэнтерит, энтероколит). Имеет формы заболеваний — острую и хроническую.
Острый энтерит возникает при пищевых отравлениях, но может возникнуть и при инфекционных заболеваниях (холера, кишечный грипп, брюшной тиф), при частом употреблении очень острой и грубой пищи, алкоголя.
Первые симптомы болезни тонкого кишечника проявляются в виде диареи, режущими болями вокруг пупочной области, сопровождающиеся рвотой.
Болезнь протекает быстро при повышенной температуре тела, повышенная потливостью и слабостью. Если заболевание имеет продолжительный характер, на фоне гастрита, приобретает хроническую форму.
Хронический энтерит
Хронический энтерит проявляет себя болями в районе пупка, постоянным чувством тошноты, шумом и вздутием живота. Считается болезнью тонкого кишечника.
Тяжёлой формой заболевания считается частота стула более двадцати раз за сутки.
В фекальной массе видны пузырьки и небольшие частицы целой пищи. Идет резкая потеря массы тела, появляется общая слабость, недомогание.
Колит
Поражение толстого кишечника воспалением слизистой оболочки. Протекает как в самостоятельной форме, так и с затрагиваем частей тонкого кишечника или желудка (энтероколит). Причина острого колита — пищевое отравление и протекает оно в острой форме. Иногда имеет инфекционное происхождение. Симптомы схожи с энтеритом.
Хронический колит (неинфекционный), имеет последствия после осложненного гастрита и энтерита. Проявляет себя и после гастрономических изысков, в следствии длительной интоксикации. Симптомы: ноющие боли по всему периметру живота, запор или понос.
Заболевшие страдают потерей аппетита, вялостью, слабостью, нервными расстройствами, метеоризмом, общее недомогание. У женщин проявляется – аменорея (отсутствие менструации, в течении нескольких циклов), у мужчин импотенция.
Неспецифический язвенный колит, отличается своей природой от хронического колита и классифицируется, как самостоятельное заболевание. Природа заболевания до конца не изучена, возможно она возникает на генном уровне. Язвенный колит поражает прямую кишку.
При длительном протекании болезни воспаление переходит на толстый кишечник. Симптомы при проблемах кишечника: кровотечение, резкая боль в левой стороне живота, диарея сменяется запором.
Статьи по теме:
— Язва желудка.
«Таинственные» заболевая кишечника
Масса вопрос возникает у людей, при названии самых «таинственных» заболеваний, СРК или дисбактериоз, Бытует мнение, что второго заболевания в принципе не существует. И все таки симптомы больного кишечника у больных присутствуют и очень ощутимые.
Дисбактериоз
Нарушение в кишечнике полноценного состава микрофлоры – называют дисбактериозом. При сокращении численности полезных бактерий или полном их исчезновении (лакто-и бифидо) увеличивается объем условно-патогенной микрофлоры.
Для справки: Термин Дисбактериоз используется только на российском фармацевтическом рынке, продавцами продвигающих пробиотики в массы.
Дисбактериоз, не классифицируется как самостоятельное заболевание. Является синдромом различных развивающихся заболеваний (при поражении органов ЖКТ, интоксикации, аллергических проявлениях, иммунодефицитного состояния, авитаминозах), на фоне стрессовых ситуаций, депрессий. Симптомы проявляются в виде диареи, схваткообразных болей, неприятного вкуса во рту, головной болью, утомляемостью, потерей аппетита и сна.
Синдром раздражённого кишечника (СРК)

СРК – это обыкновенное расстройство кишечника, при данном диагнозе, органические изменения в ЖКТ и воспалительные процессы не наблюдались.
Выражается нарушением работы толстой кишки с симптоматическими проявлениями. Точные причины возникновения, неизвестны.
В развитии патологии проявляются факторы на психоэмоциональном уровне. Возможно, влияет наследственность, особенности в питании и микрофлоре кишечника.
Особые симптомы – нарушение дефекации (диарея или запор), вздутие, метеоризм, нудная боль. Чтобы не возникло проблем с диагнозом, нужно обратиться к участковому терапевту, для уточнения типа заболевания и его дальнейшего лечения.
Расстройство кишечника — самое распространённое нарушение работы и функций кишечника.
Болезни кишечника и их симптомы у женщин, не сильно отличаются от мужских. И все таки болезнетворные процессы возможно могут задеть женские половые органы и развить в них очаги инфекции. Женский организм намного сложнее переносит болезни кишечника, что приводит порой к оперативному вмешательству.
Диагностика патологий
Для установки точного заболевания тонкой кишки, требуется (детальная диагностика) инструментальное исследование, для этого применяется:
- Эндоскопия – осмотр проводится эндоскопом. Вводится в желудок через полость рта.
- Колоноскопия – диагностика проводится специальным зондом, для исследования толстой кишки.
- Рентгенография – исследование состояния кишечника по снимкам с использованием контрастного вещества.
- Фиброскопия – назначается для полного и детального исследования верхнего отдела желудочно-кишечного тракта. Процедура проводится с помощью гастроскопа, методом ввода в пищевод.
- Ирригоскопия – рентгенологическое обследование толстой кишки с введением в нее специального препарата. В ходе исследования результаты остаются на снимках (ирригограммы).
Специалисты в области кишечника
К какому врачу обратиться, при нарушении правильной функциональности кишечника и его заболевании.
- Гастроэнтеролог. Специалист по лечению кишечника у взрослых, и всего отдела ЖКТ, выявляет заболевания и назначает терапевтическое лечение.
- Хирург. Врач получивший специальную подготовку по методикам диагностики и хирургического вмешательства, а также лечения патологий и травм.
- Онколог. Специализируется на выявлениях новообразований, в том числе кишечном отделе.
- Проктолог. Специализируется на диагностике и лечении кишечника.
- Дополнительные специалисты. Врачи узкой специализации, работающие в областях: ультразвуковых исследований (УЗИ), рентген обследований и ФГДС (фиброгастродуоденоскопия) методов диагностики.
Лечение
При первых симптомах характеризующие болезни кишечника, следует немедленно обращаться за квалифицированной помощью. Необходимо, в процессе лечения строго соблюдать предписания, строгую диету и курс принятия препаратов, назначенных доктором.
Во время терапии тонкого кишечника, больному нужно принимать антимикробные препараты (пробиотики). Для улучшения работы кишечника необходимо пройти курсы: витаминотерапии и ферментов. Витамины – для восстановления сил, ферменты – для нормализации функции всасывания кишечником полезных веществ.
Для снятия воспаления и интоксикации в организме принимают:
- антибиотики;
- кортикостероиды;
- иммуномодулирующие медикаменты;
В процессе лечения, при отрицательном результате терапии, врач принимает решение, о дальнейшем хирургическом лечении.
Профилактика
Избежать кишечные заболевания можно при соблюдении элементарного списка правил:
- правильное питание. Исключить из рациона все вредное (изделия быстрого питания, соленое, жаренное, жирное, печенное). Включить: овощи, фрукты, нежирные сорта мяса и птицы, рыбу;
- избегать стрессовых ситуаций;
- исключить полностью алкоголь и табак;
- женщинам внимательно следить за органами малого таза (при любых проявлениях симптоматики срочно к врачу);
- тщательно мыть овощи и фрукты;
- заниматься физической культурой;
- принимать витамины;
- больше пить жидкости.