Холестерин — это вещество, необходимое организму для строительства клеточных мембран, синтеза желчных кислот, выработки гормонов и витамина D. С химической точки зрения холестерин является жироподобным веществом — липидом (от греческого «lipid» – жир).
Холестерин в организме человека синтезируется главным образом в печени. Являясь жироподобным веществом, нерастворимым в воде, он переносится по кровеносным сосудам только в составе комплексов с белками – хиломикронов и липопротеидов. Главными переносчиками холестерина в организме являются липопротеиды. Липопротеиды (белково-липидные комплексы) различаются по размеру, плотности и содержанию липидов.
По плотности липопротеиды разделяются на следующие классы:
• липопротеиды очень низкой плотности (ЛПОНП)
• липопротеиды промежуточной плотности (ЛППП)
• липопротеиды низкой плотности (ЛПНП)
• липопротеиды высокой плотности (ЛПВП)
Соотношение жиров (липидов) и белков в липопротеидах различно. Минимальное количество белка содержится в хиломикронах. Возрастание плотности липопротеидов характеризуется увеличением содержания в них белкового компонента, как показано в таблице.
Процентный состав липопротеидов плазмы крови
(G.R. Thompson, 1991)
| Тип | Липиды | Белки |
| Хиломикроны | 98–99% | 1–2% |
| ЛПОНП | 90% | 10% |
| ЛППП | 82% | 18% |
| ЛПНП | 75% | 25% |
Липопротеиды различаются по их роли в развитии атеросклероза. Так, липопротеиды низкой и очень низкой плотности считаются атерогенными (способствующими развитию атеросклероза), а содержащийся в них холестерин называют «плохим» холестерином. ЛПОНП и ЛПНП транспортируют холестерин из печени в клетки и ткани организма.
Липопротеиды высокой плотности (ЛПВП), напротив, считаются антиатерогенными (препятствующими развитию атеросклероза), а содержащийся в них холестерин называют «хорошим» холестерином. Липопротеиды высокой плотности (ЛПВП) за рубежом называют «полицейскими атеросклероза». Антиатерогенное действие ЛПВП проявляется благодаря их способности захватывать холестерин, выводить его из клеток, тканей, в том числе стенок артерий, и транспортировать обратно в печень.
В организме имеется три субстрата (или «пула»), где находится холестерин. Это плазма крови, печень, вернее — клетки печени (гепатоциты), и клетки других органов. Холестерин, находящийся в печени, находится в динамическом равновесии с холестерином плазмы крови. В зависимости от активности печеночных клеток количество (концентрация) холестерина плазмы крови может существенно меняться.
Содержание достаточного для организма количества холестерина поддерживается его постоянным синтезом
в клетках печени. Холестерин, образующийся в клетках печени, называют эндогенным холестерином. Холестерин также поступает в организм с пищей. Это так называемый экзогенный холестерин. Если экзогенного холестерина доставляется в печень много, то при нормальном обмене ограничивается синтез эндогенного холестерина.
Как уже отмечалось холестерин жироподобным веществом, нерастворимым в воде, он переносится по кровеносным сосудам только в составе комплексов с белками. Эти белково-липидные комплексы (ЛПОНП, ЛППП, ЛПНП и ЛПВП) также образуются в печени и затем поступают в кровоток.
Помимо перечисленных соединений в печени образуется еще один вид жиров, ассоциированных с риском развития атеросклероза. Это триглицериды. Они транспортируются к мышцам, накапливаются там, и при необходимости расщепляются, становясь источником энергии.
Обмен холестерина
Свободный холестерин подвергается окислению в печени и органах, синтезирующих стероидные гормоны (надпочечники, семенники, яичники, плацента). Это единственный процесс необратимого выведения холестерина из мембран и липопротеидных комплексов.
Ежедневно на синтез стероидных гормонов расходуется 2–4% от общего количества холестерина. В гепатоцитах 60–80% холестерина окисляется до желчных кислот, которые в составе желчи выделяются в просвет тонкой кишки и участвуют в пищеварении (эмульгирование жиров).
Вместе с желчными кислотами в тонкую кишку попадает небольшое количество свободного холестерина, который частично удаляется с каловыми массами, а оставшаяся часть его растворяется и вместе с желчными кислотами и фосфолипидами всасывается стенками тонкой кишки. Желчные кислоты обеспечивают разложение жиров на составные части (эмульгирование жиров). После выполнения этой функции 70–80% оставшихся желчных кислот всасывается в конечном отделе тонкой кишки (подвздошной кишке) и поступает по системе воротной вены в печень. Здесь стоит отметить, что желчные кислоты имеют еще одну функцию: они являются важнейшим стимулятором поддержания нормальной работы (моторики) кишечника.
Схематично обмен холестерина можно представить так. Печень нагружает жиром липопротеиды очень низкой плотности (ЛПОНП), которые потом путешествуют по кровеносным сосудам, разгружая жир. Частично «разгрузившиеся» ЛПОНП становятся липопротеидами низкой плотности (ЛПНП).
Липопротеиды низкой плотности (ЛПНП), главные переносчики холестерина при их движении по кровеносным сосудам, могут прилипать
к стенкам сосудов, сужая их внутренний просвет.
Липопротеиды высокой плотности (ЛПВП) освобождают прилипшие к стенке сосуда частицы ЛПНП с холестерином и несут их обратно в печень, где частицы ЛПНП снова нагружаются холестерином и превращаются в ЛПОНП, либо распадаются и выводятся из организма.
При активном потреблении жирной пищи и нарушениях жирового обмена печень вырабатывает избыточное количество липопротеидов очень низкой плотности (ЛПОНП) и низкой плотности (ЛПНП). При наличии повреждений эндотелия и отсутствии достаточного количества липопротеидов высокой плотности (ЛПВП), частицы липопротеидов низкой плотности (ЛПНП) с холестерином начинают «прилипать» к стенкам сосудов. Постепенно развивается сужение сосудов, т. е. атеросклероз, а следом все неприятности: стенокардия, инфаркт, инсульт и другие осложнения атеросклероза.
Для чего определяют индекс атерогенности?
Для оценки выраженности атерогенных (способствующих развитию атеросклероза) свойств плазмы крови и степени риска развития клинических проявлений атеросклероза используются формулы, позволяющие рассчитать индекс атерогенности (ИА) по соотношению атерогенных и антиатерогенных фракций липопротеидов. Существует множество способов для вычисления индекса атерогенности.
Один из наиболее распространенных в мире – определение индекса атерогенности, как соотношения общего холестерина (ОХС) к холестерину ЛПВП (ОХС/ХС ЛПВП). Он свидетельствует об атерогенности липидного спектра крови при уровне > 5.
В России широко используют другое соотношение, называемое индексом атерогенности А. Н. Климова. Это отношение суммы холестерина атерогенных липопротеидов низкой плотности (ХС ЛПНП) и очень низкой плотности (ХС ЛПОНП) к холестерину антиатерогенных липопротеидов высокой плотности (ХС ЛПВП).
Индекс атерогенности (А.Н. Климова)= ХС ЛПНП + ХС ЛПОНП / ХС ЛПВП = ОХС – ХС ЛПВП / ХС ЛПВП
Обе формулы приведены потому, что они одинаковы. Дело в том, что общий холестерин (ОХС) состоит из ХС ЛПНП, ХС ЛПОНП и ХС ЛПВП.
Лабораториям в поликлинике или больнице для простоты вычисления индекса атерогенности достаточно определить в крови пациента уровни общего холестерина и холестерина ЛПВП. Если от уровня общего холестерина отнять показатель ХС ЛПВП, то получим сумму холестерина атерогенных липопротеидов – ЛПНП и ЛПОНП.
Нормальное значение индекса атерогенности А.Н. Климова — 3,0–4,0. Значение индекса атерогенности выше 4,0 указывает на высокий риск развития атеросклероза или возможность его прогрессирования вплоть до развития серьезных осложнений.
Высокий уровень холестерина – ключевой фактор риска атеросклероза
|
Еще в начале ХХ века петербургский ученый, основатель холестериновой теории атеросклероза Н. Н. Аничков говорил: «без высокого уровня холестерина в крови не бывает атеросклероза». С этим согласно большинство отечественных и зарубежных исследователей.
С начала прошлого века была установлена связь атеросклероза с повышенным содержанием в крови холестерина — химического соединения, необходимого для жизнедеятельности человеческого организма. В первую очередь, как уже отмечалось, он необходим как строительный материал для клеточных мембран. Кроме формирования каркаса клеток, организм использует холестерин для синтеза многих жизненно необходимых веществ, например, гормонов (кортикостероидов, андрогенов, эстрогенов и др.) и витаминов.
Таким образом, с одной стороны — жизнь без холестерина невозможна, с другой стороны — холестерин является едва ли не главной угрозой для современного человека. Это противоречие кажущееся, так как исследователями было установлено, что ответственным за возникновение и развитие атеросклероза является не сам холестерин, а повышенный уровень ряда его соединений с белками – ЛПОНП и ЛПНП в сочетании с пониженным уровнем ЛПВП.
|
К сожалению, люди, сами того не замечая, способствуют развитию атеросклероза. Как уже отмечалось ранее, еще в раннем детском возрасте на стенках сосудов могут образовываться жировые (или липидные) пятна. Если уровень холестерина в крови нормальный, то жировые пятна со временем исчезают и атеросклеротические бляшки не образуются. Но в условиях повышенного уровня холестерина, вернее холестерина ЛПОНП и ЛПНП, человек подвергается повышенному риску развития грозного по своему прогнозу заболевания. А если он еще и курит, имеет избыточный вес и повышенное артериальное давление, то риск развития атеросклероза возрастает в несколько раз. Все перечисленные факторы могут приводить к повреждению эндотелия (внутренней выстилки) сосудов, где начинается процесс образования атеросклеротических бляшек. Поэтому так важно знать пути профилактики и основы лечения «болезни века».
Риск развития осложнений атеросклероза особенно высок при тяжелых врожденных нарушениях липидного обмена, которые передаются по наследству и которыми, как правило, страдают все близкие родственники. Такие случаи принято относить к семейной гиперхолестеринемии, вызываемой наследственным дефектом рецепторов липопротеидов низкой плотности. Ген локализуется в 19-й хромосоме.
Различают гомозиготную и гетерозиготную семейную гиперхолестеринемию. При гетерозиготной гиперхолестеринемии общий холестерин бывает выше нормативных показателей в 2–3 раза, а при гомозиготной гиперхолестеринемии – в 4–6 и более раз. Оба эти состояния — предвестники раннего развития клинических проявлений атеросклероза в виде ишемической болезни сердца и даже — инфаркта миокарда.
Мы лечили семнадцатилетнюю (!) девушку, страдавшую тяжелой формой ишемической болезни сердца. У ее родителей также наблюдалось ранее развитие атеросклероза. Отец перенес инфаркт миокарда в 29 лет, мать была оперирована по поводу ишемической болезни сердца в 35 лет и в 40 лет — по поводу ишемической болезни головного мозга.
В предисловии к монографии, посвященной хирургической коррекции нарушений жирового обмена, изданной в 1987 г., академик А. Н. Климов пишет о девочке с гомозиготной семейной гиперхолестеринемией, которая в 6-летнем возрасте перенесла инфаркт миокарда, имея цифры холестерина плазмы крови в 10 раз превышающие нормальные.
|
При наследственной гиперхолестеринемии степень риска развития в молодом возрасте ишемической болезни сердца в 20 раз выше, чем у людей, имеющих нормальный липидный спектр крови.
Каким же образом нарушается липидный обмен при наследственной гиперхолестеринемии? В результате мутаций генов нарушается обмен липопротеидов низкой плотности – самых атерогенных липопротеидов. Этот механизм открыли во второй половине ХХ века американские ученые Браун и Гольдштейн, за что получили Нобелевскую премию. Как они выяснили, на поверхности большинства клеток организма имеются особые молекулы белка, называемые «рецепторами». Их задача — забирать из тока крови не все липопротеиды, а только липопротеиды низкой плотности (ЛПНП), богатые холестерином, и отправлять их внутрь клетки. Освободившись от холестерина, рецепторы возвращаются обратно на ее поверхность. Так как холестерина внутри клетки становится много, то угнетается его синтез самой клеткой и значит — уменьшается количество рецепторов к липопротеидам низкой плотности, находящихся на мембране. В течение суток эти рецепторы захватывают из плазмы крови до 1 г холестерина. Такой захват рецепторами липопротеидов низкой плотности обеспечивает нормальный уровень холестерина в крови, препятствуя развитию атеросклероза. Недостаток таких рецепторов находится в основе наследственной семейной гиперхолестеринемии.
Мы не будем останавливаться очень подробно на механизме различных видов семейной гиперхолестеринемии, но отметим, что существует 5 типов мутаций, при которых рецепторы к липопротеидам низкой плотности не работают.

|
Частота гетерозиготной семейной гиперхолестеринемии составляет 1:500, гомозиготной семейной гиперхолестеринемии – 1: 1 000 000 жителей нашей планеты, и люди, имеющие их, обязательно заболевают атеросклерозом, даже если соблюдают низкохолестериновую диету. Чтобы в молодом возрасте не возникли тяжелейшие клинические проявления атеросклероза (например, инфаркт миокарда и другие), они обречены на пожизненный прием лекарственных препаратов, нормализующих липидный обмен.
Таким образом, в основе развития атеросклероза лежат процессы, связанные с нарушением жирового (липидного) обмена. Они проявляются различным соотношением липидов и липопротеидов и называются дислипидемиями.
Наиболее часто встречаются дислипидемии, обусловленные нарушением синтеза и замедлением распада липидов, снижением активности мембранных транспортных систем, обеспечивающих перенос холестерина и триглицеридов из клетки.
Различают первичные и вторичные дислипидемии. Первичные дислипидемии — это самостоятельные нарушения процессов синтеза и распада липопротеидов, связанные как с особенностями образа жизни, так и с генетически обусловленными метаболическими дефектами. Вторичные дислипидемии возникают на фоне различных заболеваний, в том числе гормональных (гипотиреоз, беременность), метаболических (сахарный диабет, ожирение, подагра), почечных (нефротический синдром, хроническая почечная недостаточность), токсикозависимостей (алкоголь).
Какой уровень холестерина считается нормальным?
Первым шагом в соблюдении правил по снижению уровня холестерина является проверка его содержания в крови. Анализ на содержание холестерина в крови выполняется практически во всех поликлиниках и больницах бесплатно или за небольшую плату.
Анализ крови на содержание в ней холестерина обычно не требует предварительной подготовки, но выполняется это исследование натощак, через 10 часов после последнего приема пищи. Берется небольшое количество крови, которое исследуется сразу же экспресс-методом или посылается в лабораторию. Если исследование проводится экспересс-методом, то ответ выдается сразу же. Если выполняется развернутый анализ (липидограмма), кровь отсылается в лабораторию, и ответ может быть готов на следующий день или через день.
Запомните уровень своего холестерина и его компонентов.
Самый простой анализ – это определение уровня общего холестерина. Общий холестерин (ОХС) складывается из холестерина липопротеидов низкой плотности (ЛПНП), липопротеидов очень низкой плотности (ЛПОНП) и липопротеидов высокой плотности (ЛПВП):
ОХС = ХС ЛПНП + ХС ЛПОНП + ХС ЛПВП
Поговорим о нормативах липидного спектра крови. Количество холестерина и липопротеидов измеряется в миллимолях на литр (ммоль/л) или в миллиграмм на децилитр (мг/дл). Какой уровень показателей липидного спектра считается нормальным?
Нормативы разные для здоровых людей, имеющих низкий риск сердечно-сосудистых заболеваний, и больных сердечно-сосудистыми заболеваниями.
Итак, нормативы липидного спектра крови для здоровых людей:
Общий холестерин (ОХС) < 5,0 ммоль/л (< 190 мг/дл)
Холестерин ЛПНП (ХС ЛПНП) < 3,0 ммоль/л (< 115 мг/дл)
Холестерин ЛПВП (ХС ЛПВП) > 1,0 ммоль/л (> 40 мг/дл) у мужчин
Холестерин ЛПВП (ХС ЛПВП) > 1,2 ммоль/л (> 45 мг/дл) у женщин
Триглицериды (ТГ) < 1,7 ммоль/л (< 150 мг/дл)
Нормативы липидного спектра крови для больных ишемической болезнью сердца и больных диабетом:
Общий холестерин (ОХС) < 4,5 ммоль/л (< 175 мг/дл)
Холестерин ЛПНП (ХС ЛПНП) < 1,8 ммоль/л (< 70 мг/дл)
Холестерин ЛПВП (ХС ЛПВП) > 1,0 ммоль/л (> 40 мг/дл) у мужчин
Холестерин ЛПВП (ХС ЛПВП) > 1,2 ммоль/л (> 45 мг/дл) у женщин
Триглицериды (ТГ) < 1,7 ммоль/л (< 150 мг/дл)

|
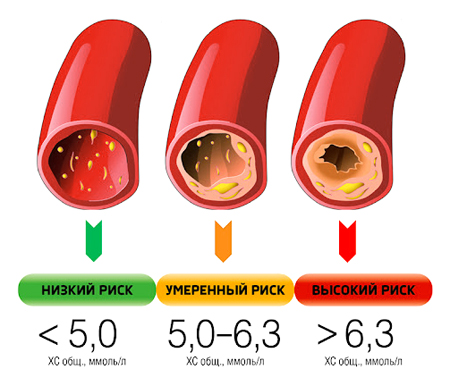
Если у пациента выявлена гиперхолестеринемия, принято определять ее степень выраженности. Различают 3 степени гиперхолестеринемии:
• легкая гиперхолестеринемия при уровне общего холестерина (ОХС) крови 5,0 < ОХС < 6,5 ммоль/л (190 < ОХС < 250 мг/дл)
• умеренная гиперхолестеринемия при 6,5 < ОХС < 7,8 ммоль/л (250 < ОХС < 300 мг/дл)
• выраженная гиперхолестеринемия при уровне ОХС > 7,8 ммоль/л (ОХС > 300 мг/дл)
Нормы и расшифровка липидограммы у взрослых: как разобраться в сложных химических терминах
14 февраля 201854135 тыс.
Нарушение жирового обмена и атеросклероз являются основными причинами заболеваний сердца и сосудов. Выяснить степень риска развития атеросклероза или нарушения обмена жиров, пока нет регистрируемых датчиками УЗИ внутрисосудистых бляшек, можно с помощью лабораторных методов. В этом случае на помощь приходит липидограмма — это исследование всего липидного спектра крови.
Одним из компонентов жирового обмена в организме является холестерин. Именно его концентрация отражает риск развития сосудистой патологии. Анализ крови на холестерин, проводящийся в рамках биохимического анализа крови, дает представление о количестве этого вещества у человека. Не всегда данные об общем холестерине позволяют сделать вывод о наличии патологии. Тут на помощь приходит липидограмма, которая помогает определить не только количественные, но и качественные характеристики липидного обмена.
Кому назначают
Всем здоровым взрослым рекомендуется проходить липидограмму не менее одного раза каждые пять-шесть лет. Врачами-кардиологами и эндокринологами исследование назначается в следующих случаях.
- Наблюдение у кардиолога. Исследование почти всегда назначают людям, наблюдающимся у врача по поводу сердечно-сосудистой патологии. Это не обязательно должен быть атеросклероз — липидограмма показана и пациентам с пороками сердца или нарушениями строения сосудов.
- Нарушения обмена веществ. С помощью данного анализа изучается динамика состояния больных с сахарным диабетом, патологиями щитовидной железы, гипофиза.
- Курение и алкоголизм. Эти зависимости способны усугублять все обменные нарушения и сами приводят к патологиям обмена веществ.
- Артериальная гипертензия. Нарушения липидного обмена увеличивают риск сосудистых катастроф при повышенном артериальном давлении.
- Ожирение, гиподинамия. Данные факторы риска развития сосудистых заболеваний усиливают негативное влияние липидного дисбаланса на сосудистую стенку.
Если пациент перенес инфаркт или инсульт, то прохождение липидограммы рекомендуется несколько раз в год. Лицам с генетической предрасположенностью (инсульт, инфаркт у близких родственников или наследственные нарушения липидного обмена) врачи советуют после 30 лет проходить обследование ежегодно.
Подготовка к исследованию: на пути к достоверным результатам
С целью изучения липидного спектра крови проводят анализ венозной плазмы. Забор крови проходит в утренние часы. При этом обследуемый до проведения процедуры должен соблюдать строгие ограничения.
- Накануне исследования. Необходимо отказаться от жирных продуктов питания, алкоголя и курения, избегать физических нагрузок, исключить стрессы. Если пришлось употребить алкоголь, лучше сразу перенести обследование на другой день.
- За 12 часов до обследования. Нельзя принимать пищу. Пить разрешается только чистую воду.
- Утром до анализа. Желательно полностью расслабиться и успокоиться. Надо обязательно предупредить медицинских работников о регулярно принимаемых препаратах, так как они способны сильно повлиять на результат.
Что такое липидограмма: о чем говорят показатели
Липидограмма показывает содержание в крови так веществ или фракций, как:
- общий холестерол или холестерин (ОХ);
- липопротеины высокой плотности (ЛПВП);
- липопротеины низкой плотности (ЛПНП);
- триглицериды (ТГ);
- коэффициент атерогенности.
Холестерин является одним из фундаментальных веществ в организме. Он принимает участие в половом созревании, находится в составе мембран всех клеток тела. Именно поэтому печень синтезирует 80% холестерина, определяемого анализом. И только 20% обнаруженного липидограммой вещества обусловлено приемом пищи.
Холестерин — жирорастворимое вещество. Оно не может транспортироваться кровью в чистом виде. Именно поэтому организм «упаковывает» его в белковые контейнеры. Такие белково-липидные комплексы называются липопротеинами. Существует два основных вида этих комплексов:
- липопротеины высокой плотности — отвечают за перенос холестерина из клеток всего организма в клетки печени, их еще называют «хорошим» холестерином;
- липопротеины низкой плотности — часто задерживаются на сосудистых стенках, что и приводит к появлению холестериновых бляшек на сосудах при атеросклерозе, поэтому их называют «плохим» холестерином.
Наиболее важным показателем развернутой липидограммы является количество липопротеинов низкой плотности. Поскольку они способствуют развитию атеросклероза, еще одно их название — «атерогенные». А липопротеины высокой плотности, напротив, называются «антиатерогенными». От соотношения этих двух фракций зависит риск развития атеросклероза.
Триглицеридов в крови немного, они в основном выполняют запасающую и энергетическую функцию, откладываются в жировой ткани. Однако они входят в состав липопротеинов низкой плотности и липопротеинов очень низкой плотности. Поэтому и этот показатель необходимо держать на контроле.
Коэффициент атерогенности — также один важных показателей. Он определяется исключительно путем расчетов и представляет собой соотношение различных видов липопротеинов. Обычно для его расчета используется формула: (ОХ-ЛПВП)/ЛПВП. Чем больше полученное число, тем выше вероятность возникновения сосудистых заболеваний.
Когда анализ в норме
В качестве нормы липидограммы у взрослых можно считать следующие средние показатели:
- коэффициент атерогенности — 2,2 — 3,5;
- уровень ТГ — до 2,8 ммоль/л;
- уровень ЛПВП — не ниже 1,0 ммоль/л;
- уровень ЛПНП — до 3,37 ммоль/л;
- общий холестерин — до 5,6 ммоль/л.
Данные значения липидограммы отражают норму у мужчин среднего возраста.
Какую патологию выявляет
Наиболее часто в случае патологии расшифровка липидограммы у взрослых обнаруживает высокий уровень холестерина в крови — гиперхолестеринемию. Если показатели содержания холестерина повышены, это может говорить о наличии следующих заболеваний и состояний:
- беременность;
- болезни легких;
- алкоголизм;
- панкреатит;
- лишний вес;
- сахарный диабет;
- гипотиреоз;
- ревматоидный артрит;
- мегалобластная анемия;
- почечные заболевания.
Но чаще всего гиперхолестеринемия отражает наличие атеросклероза. При этом причина ее возникновения — не только неправильное питание. Так как 80% холестерина вырабатывает сам организм, чаще всего именно эндогенные нарушения липидного обмена, передавшиеся по наследству или приобретенные в течение жизни, и обуславливают высокий уровень вещества в крови.
На что указывают триглицериды и липопротеины
Когда концентрация триглицеридов в крови больше 2,3 ммоль/л , то это зачастую отражает развивающийся атеросклероз. Значения от 1,8 до 2,2 ммоль/л говорят о том, что организм в порядке. Уровень триглицеридов высок и при развитии сахарного диабета. Превышение или понижение уровня этих веществ относительно нормы также может указать на:
- наличие заболеваний легких;
- вирусный гепатит;
- погрешности в питании;
- ишемическую болезнь сердца;
- ожирение;
- гипертонию.
Если анализ на холестерин ЛПВП обнаружил, что показатели по сравнению с нормой понижены (ниже 1,0 ммоль/л), это означает, что человек болен атеросклерозом и, вероятно, ишемической болезнью сердца. ЛПВП липидограмма может также указывать на симптомы гипертиреоза, наследственное нарушение обмена ЛПВП (синдром Танжера), печеночную энцефалопатию (синдром Рейе), анорексию, сахарный диабет, заболевания почек и печени, хроническую анемию, избыток жиросодержащей пищи.
Патологию можно определить и по анализу на холестерин ЛПНП. Этот вид липидограммы помогает выявить:
- язвы;
- туберкулез;
- инфаркты;
- инфекционные заболевания в острой стадии;
- цирроз печени;
- болезни почек;
- опухоли кишечника;
- алкоголизм.
Зачем нужен коэффициент атерогенности
Если получено значение менее 3, следовательно, содержание ЛПВП большое — развитие атеросклероза маловероятно. В случае, попадания коэффициента в диапазон от 3 до 4, возникновение атеросклероза и ИБС прогнозируется с высокой вероятностью. Если коэффициент больше 5, то риск развития заболеваний становится критичным.
Влияние пола и возраста на результат
Значения анализа будут отличаться у людей из разных возрастных групп, а также в зависимости от гендерной принадлежности. Нормы липидограммы у женщин и мужчин можно сравнить на примере данных следующей таблицы.
Таблица — Референтный интервал в зависимости от пола
| Показатель | Норма (ммоль/литр) | |
|---|---|---|
| Мужской пол | Женский пол | |
| Холестерин | 3,2-5,6 | 3,2-5,6 |
| Липопротеины низкой плотности | 2,2-3,38 | 1,9-3,5 |
| Липопротеины высокой плотности | 0,9-1,7 | 1,15-2,3 |
| Триглицериды | 0,4-1,7 | 0,4-1,7 |
| Коэффициент атерогенности | 2,2-3,5 | 2,2-3,3 |
В зависимости от возраста содержание основных видов липидов в организме также изменяется. По статистике в возрасте 30 лет общее количество холестерина у женщин — 3,4-6,3, а после 50-ти лет достигает 4,0-7,2. После 60 лет норма содержания холестерина должна составлять 3,5-7,1. Подобным родом изменяется и содержание всех липопротеинов.
Видео по теме
О чем говорят анализы. Холестерин
Таким образом, липидограмма занимает одно из важнейших мест в диагностике общего состояния здоровья. С помощью этого анализа можно с большой уверенностью определить развитие многих заболеваний. При этом важно учесть наличие многих факторов: пол и возраст пациента, вес и наличие вредных привычек или особенных состояний. Например, норма липидограммы у женщин при беременности увеличивается очень существенно. А для людей пожилого возраста границы нормальных значений будут сильно отличаться от ожидаемых показателей у молодых.
Общие сведения
Холестерин – это вещество, из которого в организме человека формируются атеросклеротические бляшки. Именно они являются причиной проявления атеросклероза, являющегося очень опасной болезнью.
Что такое холестерин, можно судить и по значению этого слова, которое с греческого языка переводится как «твердая желчь».
Вещество, относящееся к классу липидов, поступает с продуктами питания. Однако таким образом только незначительная часть холестерина попадает в организм – примерно 20% человек получает в основном с продуктами животного происхождения. Остальная, более значительная часть этого вещества (примерно 80%), продуцируется в печени человека.
Это вещество в организме является важнейшим строительным элементом для клеток, оно задействовано в обменных процессах, так как входит в мембраны клеток. Также, он важен для процесса продукции половых гормонов: эстрогенов, тестостерона, а также кортизола.
В организме человека чистый холестерин присутствует только в малых количествах, входя в состав липопротеидов. Эти соединения могут иметь низкую плотность (так называемый плохой холестерин ЛПН) и высокую плотность (так называемый хороший холестерин ЛПВ).
Каким должен быть нормальный уровень холестерина в крови, а также хороший и плохой холестерин – что это такое, можно узнать из данной статьи.
Холестерин: хороший, плохой, общий
О том, что если показатели холестерина выше нормы — это вредно, говорят очень часто и активно. Поэтому у многих людей есть впечатление о том, что чем холестерин ниже, тем лучше. Но для того чтобы все системы в организме нормально функционировали, это вещество очень важно. Важно, чтобы у человека холестерин в норме оставался на протяжении жизни.
Принято выделять так называемый плохой и хороший холестерин. Низкий холестерин (плохой) – тот, который оседает на стенках внутри сосудов и образует бляшки. Он имеет низкую или очень низкую плотность, соединяется с особыми видами белка – апопротеинами. В итоге образуются жиробелковые комплексы ЛПОНП. Именно в том случае, если норма ЛПНП повышается, отмечается опасное для здоровья состояние.
ЛПОНП – что это такое? Норма этого показателя и всю необходимую информацию можно получить у специалиста.
Сейчас норма ЛПНП у мужчин и норма ЛПНП у женщин после 50 лет и в более молодом возрасте определяется путем проведения анализов на холестерин и выражается разными лабораторными методами, единицы определения – мг/дл или ммоль/л. Нужно понимать, определяя ЛПНП, что это такое значение, которое должен проанализировать специалист и назначить соответствующее лечение, если холестерин ЛПНП повышен. Что это значит, зависит от показателей. Так, у людей здоровых нормальным данный показатель считается при уровне ниже 4 ммоль/л (160 мг/дл).
Бляшки холестерина в артерии
Если анализ крови засвидетельствовал, что повышен холестерин, что делать, необходимо спрашивать у врача. Как правило, если повышено значение такого холестерина, это значит, что пациенту будет назначена диета, либо это состояние следует лечить медикаментозными препаратами.
Неоднозначным является вопрос о том, нужно ли принимать таблетки от холестерина. Необходимо учесть, что статины не устраняют те причины, в связи с которыми повышается холестерин. Речь идет о диабете, низкой подвижности и ожирении. Статины только подавляют продукцию этого вещества в организме, но при этом они провоцируют многочисленные побочные эффекты. Иногда кардиологи говорят о том, что применение статинов более опасно для организма, чем повышенные показатели холестерина.
- У людей, страдающих ИБС, стенокардией, перенесших инсульт либо инфаркт миокарда, показатели холестерина должны быть ниже 2,5 ммоль/л либо 100 мг/дл.
- Тем, кто не страдает болезнями сердца, но при этом имеет больше двух любых факторов риска, нужно поддерживать х-н на уровне 3,3 ммоль/л либо ниже 130 мг/дл.
Плохому холестерину противостоит так называемый хороший – ЛПВП холестерин. Что это такое – холестерин липопротеинов высокой плотности? Он является незаменимым для организма веществом, так как собирает плохой холестерин со стенок сосудов, после чего способствует его выведению в печень, где он уничтожается. Многие интересуются: если ЛПВП понижен, что это значит? Следует учитывать, что это состояние опасно, так как атеросклероз развивается не только на фоне повышенного холестерина низкой плотности, но и если снижен ЛПНВ. Если холестерин ЛПВП повышен, что это значит, нужно спрашивать у специалиста.
Именно поэтому наиболее нежелательный вариант у взрослых людей – это когда увеличен уровень плохого х-на и понижен – полезного. Согласно со статистикой, примерно у 60% людей зрелого возраста отмечается такое сочетание показателей. И чем раньше удается определить такие показатели и правильно провести лечение, тем меньший риск развития опасных болезней.
Хороший холестерин, в отличие от плохого, вырабатывает только организм, поэтому повысить его уровень, потребляя определенные продукты, не получится.
Норма хорошего х-на у женщин немного выше, чем нормальный холестерин ЛПВП у мужчин. Наиболее важная рекомендация по поводу того, как повысить в крови его уровень, следующая: необходимо практиковать физические нагрузки, в процессе которых увеличивается его продукция. Даже если делать каждый день обыкновенную зарядку в домашних условиях, это поможет не только повысить ЛВНП, но и снизить показатели плохого холестерина, который в организм поступает с пищей.
Различия хорошего и плохого холестерина
Если человек принимал пищу, в которой содержание холестерина очень высокое, для активизации его выведения нужно обеспечить активную работу мышц всех групп.
Таким образом, тем, кто стремится, чтобы норма ЛПНП и ЛПВП восстановилась, необходимо:
- больше двигаться (особенно тем, кто перенес инфаркт, инсульт);
- умеренно заниматься зарядкой;
- практиковать усиленные физические нагрузки (при отсутствии противопоказаний).
Также, повысить уровень хорошего х-на можно, приняв небольшую дозу спиртного. Однако она ни в коем случае не должна быть больше одного бокала сухого вина в сутки.
Важно учесть, что чрезмерная нагрузка грозит подавлением синтеза х-на.
Чтобы правильно расшифровать анализ крови, следует учесть, какая норма холестерина в крови у человека. Существует таблица норм холестерина у женщин по возрасту, из которой, при необходимости, можно узнать, какая норма холестерина у женщин после 50 лет, какой считается норма у женщин в молодом возрасте. Соответственно, пациента может определить самостоятельно, повышенный у нее или пониженный холестерин и обратиться к врачу, который поможет узнать причины низкого или высокого его уровня. Именно доктор определяет, каким должны быть лечение, диета.
- Норма уровня холестерина в крови для женщин и мужчин по ЛПВП, если состояние сердца и сосудов в норме, составляет выше 1 ммоль/л либо 39 мг/дл.
- У людей с ИБС, перенесших инсульт либо инфаркт, показатель должен быть равным 1-1,5 ммоль/л либо 40-60 мг/дл.
В процессе анализа также определяется норма общего холестерина у женщин и мужчин, то есть то, как соотносится хороший и плохой х-н. Общий холестерин в крови должен составлять не более 5,2 ммоль/л либо 200 мг/дл.
Если норма у мужчин молодого возраста даже незначительно превышена, то это необходимо считать патологией. Также существует таблица норм холестерина у мужчин по возрасту, по которой легко определяется норма холестерина у мужчин, его показатели в разном возрасте. Из соответствующей таблицы можно узнать, какая норма hdl-холестерина считается оптимальной
Тем не менее, чтобы определить, на самом ли деле нормальный уровень у мужчин и женщин по этому показателю, прежде всего, нужно сделать анализ крови, который дает возможность узнать содержание общего х-на, а также содержание других показателей – низкий или высокий сахар и др.
Ведь даже если норма общего холестерина заметно превышена, то определить симптомы или особые признаки такого состояния невозможно. То есть человек даже не догадывается, что норма превышена, и у него забиты или сужены сосуды, до того времени, пока не начинает отмечать, что у него бывают боли в сердце, или же пока не происходит инсульт либо сердечный приступ.
Поэтому даже здоровому человеку любого возраста важно сдавать анализы и контролировать, не превышена ли допустимая норма холестерина. Также каждый человек должен осуществлять профилактику увеличения этих показателей, чтобы в будущем избежать развития атеросклероза, иных серьезных недугов.
Кому необходимо контролировать содержание холестерина
Если человек здоров, у него не проявляется негативных симптомов, у него нет необходимости думать о состоянии сосудов или проверять, нормальный ли уровень х-на в организме имеет место. Именно поэтому часто о повышенном уровне этого вещества пациенты в первое время даже не догадываются.
Особенно тщательно и регулярно проводить измерения этого показателя нужно тем, кто болеет гипертонией, у кого отмечаются проблемы с сердцем и сосудами. Кроме того, показания для проведения регулярных анализов имеют следующие категории:
- курящие люди;
- те, кто болеет гипертонией;
- люди с избыточным весом;
- пациенты, болеющие недугами сердечно-сосудистой системы;
- те, кто предпочитает малоподвижную жизнь;
- женщины после менопаузы;
- мужчины после достижения 40-летнего возраста;
- пожилые люди.
Существует также специальный тест для использования в домашних условиях. Это одноразовые тест-полоски, которые просты в использовании. Портативный анализатор используют люди с сахарным диабетом, нарушениями липидного обмена.
Как расшифровать анализ крови
Узнать, повышен ли общий холестерин можно, проведя анализ крови в лаборатории. Если общий холестерин повышен — что это значит, как действовать, и все о лечении объяснит врач. Но попробовать расшифровать результаты анализов можно и самостоятельно. Для этого нужно знать, что биохимический анализ вмещает три показателя: х-н ЛПНП, х-н ЛПВП и общий холестерин.
Липидограмма – это комплексное исследование, позволяющее оценить липидный обмен в организме, которое позволяет определить, как происходит липидный обмен и рассчитать риск проявления атеросклероза и ИБС.
Правильная расшифровка липидограммы крови важна и сточки зрения оценки необходимости приема статинов, суточная доза таких препаратов. Статины – препараты, имеющие много побочных эффектов, при этом цена их достаточно высокая. Поэтому, исходя из того, что это такое – липидограмма, этот анализ позволяет узнать, из чего состоит кровь человека, и назначить наиболее эффективную терапию пациенту.
Уровень холестерина и развитие атеросклероза сосудов
Ведь общий холестерол – это показатель, который сам по себе не дает возможности четко оценить вероятность проявления у пациента атеросклероза. Если холестерол общий повышен, что делать, можно оценить по полному спектру диагностических показателей. Поэтому определяются следующие показатели:
- ЛПВП (альфа-холестерин) – определяется, липопротеиды высокой плотности повышены или понижены. Учитывается, при определении показателей в-липопротеидов, что это вещество выполняет защитную функцию, предотвращая развитие атеросклероза.
- ЛПНП – липопротеины низкой плотности повышены или понижены. Чем выше показатель бета-холестерина, тем больше активизируется атеросклеротический процесс.
- ЛПОНП – липопротеиды очень низкой плотности, благодаря ним транспортируются экзогенные липиды в плазме. Синтезируются печенью, являются главным предшественником ЛПНП. ЛПОНП принимают активное участие в продукции атеросклеротических бляшек.
- Триглицериды – это сложные эфиры высших жирных кислот и глицерина. Это транспортная форма жиров, следовательно, их повышенное содержание также повышает риск атеросклероза.
Какой должен быть холестерин в норме, определяется в зависимости от возраста, он может быть разным у женщин и мужчин. Кроме того, важно понимать, что точного числа, которым обозначается норма холестерина — нет. Существуют лишь рекомендации, каким должен быть индекс. Следовательно, если показатель отличается и отклоняется от диапазона, то это является свидетельством какой-либо болезни.
Однако тем, кто собирается сдать анализ, следует учесть, что при проведении анализа могут допускаться определенные погрешности. Данные проведенного исследования засвидетельствовали, что в 75% лабораторий страны такие погрешности допускаются. Что делать, если вы стремитесь получить точный результат? Лучше всего сделать такие анализы в тех лабораториях, которые сертифицированы ВЦС («Инвитро» и др.)
Норма холестерина у женщин
- в норме у женщин показатель общего холестерина: 3,6 — 5,2 ммоль/л;
- х-н, повышенный умеренно: 5,2 — 6,19 ммоль/л;
- х-н, повышенный значительно: более 6,19 ммоль/л.
- х-н ЛПНП: нормальный показатель – 3,5 ммоль/л, повышенный – от 4,0 ммоль/л.
- х-н ЛПВП: нормальный показатель – 0,9-1,9 ммоль/л, опасным для здоровья считается уровень ниже 0,78 ммоль/л.
| № | Возраст (лет) | Общий холестерин (ммоль/л) |
| 1 | младше 5 | в пределах 2,90-5,18 |
| 2 | 5-10 | в пределах 2,26-5,30 |
| 3 | 10-15 | в пределах 3,21-5,20 |
| 4 | 15-20 | в пределах 3,08-5,18 |
| 5 | 20-25 | в пределах 3,16-5,59 |
| 6 | 25-30 | в пределах 3,32-5,75 |
| 7 | 30-35 | в пределах 3,37-5,96 |
| 8 | 35-40 | в пределах 3,63-6,27 |
| 9 | 40-45 | в пределах 3,81-6,53 |
| 10 | 45-50 | в пределах 3,94-6,86 |
| 11 | 50-55 | в пределах 4,20-7,38 |
| 12 | 55-60 | в пределах 4,45-7,77 |
| 13 | 60-65 | в пределах 4,45-7,69 |
| 14 | 65-70 | в пределах 4,43-7,85 |
| 15 | от 70 | в пределах 4,48-7,25 |
Норма холестерина у мужчин
- в норме показатель общего холестерина у мужчин: 3,6 — 5,2 ммоль/л;
- х-н ЛПНП: нормальный показатель – 2,25 — 4,82 ммоль/л;
- х-н ЛПВП: нормальный показатель – 0,7 — 1,7 ммоль/л.
| № | Возраст (лет) | Общий холестерин (ммоль/л) |
| 1 | до 5 | в пределах 2,95-5,25 |
| 2 | 5-10 | в пределах 3,13-5,25 |
| 3 | 10-15 | в пределах 3,08-5,23 |
| 4 | 15-20 | в пределах 2,93-5,10 |
| 5 | 20-25 | в пределах 3,16-5,59 |
| 6 | 25-30 | в пределах 3,44-6,32 |
| 7 | 30-35 | в пределах 3,57-6,58 |
| 8 | 35-40 | в пределах 3,78-6,99 |
| 9 | 40-45 | в пределах 3,91-6,94 |
| 10 | 45-50 | в пределах 4,09-7,15 |
| 11 | 50-55 | в пределах 4,09-7,17 |
| 12 | 55-60 | в пределах 4,04-7,15 |
| 13 | 60-65 | в пределах 4,12-7,15 |
| 14 | 65-70 | в пределах 4,09-7,10 |
| 15 | от 70 | в пределах 3,73-6,86 |
Триглицериды
Триглицериды являются определенным типом жиров, которые содержатся в крови человека. Они – основной источник энергии и наиболее распространенный тип жиров в организме. Развернутый анализ крови определяет количество триглицеридов. Если оно в норме, то эти жиры являются полезными для организма.
Как правило, повышены триглицериды в крови у тех, кто потребляет большое количество килокалорий, чем сжигает. При повышенном их уровне часто отмечается так называемый метаболический синдром, при котором отмечается повышенное давление, увеличен сахар в крови, отмечается низкое содержание хорошего х-на, а также есть большое количество жира вокруг талии. Такое состояние повышает вероятность развития диабета, инсульта, болезней сердца.
Норма триглицеридов – 150 мг/дл. Норма триглицеридов у женщин в крови, как и у мужчин, превышена, если показатель больше 200 мг/дл. Однако показатель до 400 мг/дл. обозначается как допустимый. Высоким уровнем принято считать показатель 400-1000 мг/дл. очень высоким – от 1000 мг/дл.
Если триглицериды понижены, что это значит, нужно спрашивать у врача. Такое состояние отмечается при болезнях легких, гипертиреозе, инфаркте мозга, поражении паренхимы, миастении, при приеме витамина С и др.
Что такое коэффициент атерогенности?
Многим интересно, что такое коэффициент атерогенности в биохимическом анализе крови? Коэффициентом атерогенности принято называть пропорциональное соотношение хорошего и общего х-на. Этот показатель является наиболее точным отображением, того, в каком состоянии липидный обмен в организме, а также оценки вероятности атеросклероза и других недугов. Чтобы рассчитать индекс атерогенности, нужно от показателя общего холестерина отнять показатель ЛПВП, после чего эту разницу поделить на ЛПВП.
Норма у женщин и норма у мужчин этого показателя следующая:
- 2-2,8 – молодые люди до 30 лет;
- 3-3,5 – норма для людей от 30 лет, не имеющих признаков атеросклероза;
- от 4 – показатель, характерный для людей, страдающих ИБС.
Если коэффициент атерогенности ниже нормы, то это не является поводом для беспокойства. Наоборот, если коэффициент понижен, то риск атеросклероза у человека низкий.
Важно обратить внимание на состояние пациента, если коэффициент атерогенности повышен. Что это такое и как действовать в таком случае, расскажет специалист. Если у пациента коэффициент атерогенности повышен, причины этого связаны с тем, что в организме плохой х-н увеличен. Что делать в такой ситуации? Прежде всего, необходимо обратиться к квалифицированному врачу, который адекватно оценит индекс атерогенности. Что это значит, четко оценить и разъяснить способен только специалист.
Атерогенность – это главный критерий, позволяющий отслеживать, насколько эффективной является терапия гиперхолестеринемии. Следует стремиться к тому, чтобы была восстановлена норма липопротеидов. При этом важно обеспечить не только снижение общего х-на, но и повышение липопротеидов высокой плотности. Поэтому расшифровка липидного спектра крови предусматривает, что в-липопротеиды, норма у женщин и у мужчин которых, как уже обозначалось, разная, обязательно учитываются при оценке состояния пациента.
Другие исследования при повышенном холестерине
При наличии риска атеросклероза определяются не только в липопротеиды (норма в крови), но и другие важные показатели, в частности также норма ПТИ в крови у женщин и мужчин. ПТИ – это протромбиновый индекс, один из наиболее важных факторов коагулограммы, исследования состояния системы свертываемости крови.
Однако в настоящее время в медицине существует более стабильный показатель – МНО, который расшифровывается, как международное нормализационное отношение. При повышенном показателе существует риск кровотечений. Если МНО повышен, что это значит, подробно разъяснит специалист.
Также врач может порекомендовать пройти исследование на СТ4 (тироксин свободный), который вырабатывается щитовидной железой. Этот гормон способствует снижению холестерина в крови.
Определение HGB (гемоглобина) также важно, так как при высоком уровне холестерина показатели гемоглобина могут быть очень высокими, а это увеличивает риск инфаркта инсульта, тромбоза и др. Сколько должен составлять показатель гемоглобина в норме, можно узнать у специалиста.
Другие показатели и маркеры (HE4) и др. определяются у людей с повышенным холестерином при необходимости.
Что делать для нормализации холестерина?
Многие люди, получив результаты анализов и узнав, что у них холестерин 7 или холестерин 8, что делать, просто не представляют. Основное правило в данном случае следующее: клинический анализ крови должен расшифровывать специалист, рекомендаций которого следует придерживаться. То есть, если липопротеиды низкой плотности повышены, что это такое, должен разъяснить врач. Точно так же, если имеет место пониженный холестерин в крови, что это значит, следует спрашивать у специалиста.
Продукты с большим содержанием холестерина
Как правило, важно, чтобы четко соблюдалась диета при повышенном холестерине у мужчин, а также у женщин. В ее условиях разобраться несложно. Достаточно только не потреблять продуктов с насыщенными жирами, и опасного пищевого холестерина. Следует учесть некоторые важные рекомендации:
- существенно снизить в рационе количество животных жиров;
- уменьшить порции жирного мяса, снимать кожу из птицы перед потреблением;
- снизить порции сливочного масла, майонеза, сметаны с высокой жирностью;
- предпочесть вареные, а не жареные блюда;
- яйца есть можно, не злоупотребляя;
- в рационе должен содержаться максимум здоровой клетчатки (яблоки, свекла, бобовые, морковь, капуста, киви и др.);
- полезно потреблять растительные масла, рыбу.
Если холестерин повышен при беременности, важно очень четко придерживаться рекомендаций врача – именно он подскажет, какая схема питания в данном случае наиболее актуальна.
Правильное питание при низком уровне ЛПВП
Видя в результатах анализов холестерин 6,6 или холестерин 9, что делать, пациент должен спрашивать у специалиста. Вероятно, что врач назначит лечение, руководствуясь индивидуальными показателями пациента.
Следует четко помнить о том, что нормальный уровень холестерина – это залог здоровья ваших сосудов и сердца, и делать все, чтобы улучшить эти показатели
Нормальный жировой обмен имеет место, если показатели близки к следующим значениям:
| Показатель | Значение (ммоль/л) |
| Общий холестерин | до 5 |
| Коэффициент атерогенности | до 3 |
| ЛПНП | до 3 |
| Триглицериды | до 2 |
| ЛПВП | от 1 |
Холестерин — элемент, необходимый для нормальной работы организма. В то же время это одна из основных причин развития сердечно-сосудистых патологий. Так как что же такое холестерин? Нужно ли его бояться и контролировать?
В этой статье мы развеем распространенные мифы о роли холестерина и его метаболизме в организме и рассмотрим наиболее эффективные способы контроля уровня холестерина.
Что такое холестерин?
Холестерин (от греческого chole — желчь и stereo — твердый, твердый) — это природный, нерастворимый в воде липофильный (жирный) спирт. Это сложное вещество, состоящее из жира и группы алкоголя, по своей структуре похожее на желчь (за что и получило свое название), входит в состав каркаса клеток и участвует в синтезе жизненно важных веществ, в том числе гормонов. Около 80% холестерина синтезируется в организме (печень, кишечник, почки, надпочечники, половые железы), остальные 20% должны поступать из пищи.
Распространенное мнение, что холестерин всегда вреден, неверное. Без холестерина невозможна нормальная работа организма. При этом уровень холестерина в крови зависит от таких факторов, как пол и возраст человека.
Холестерин, циркулирующий в кровотоке, при необходимости используется как строительный материал, а также для синтеза более сложных соединений. Входя в состав клеточных мембран, он придает им прочность, обеспечивает обмен веществ между клеточными и неклеточными веществами и регулирует действие ферментов.
Поскольку холестерин не растворяется в воде и крови, его транспортировка возможна только в виде сложных водорастворимых соединений, делящихся на 2 вида липопротеинов:
- низкой плотности (ЛПНП);
- высокой плотности (ЛПВП).
Большую клиническую роль играет соотношение холестерина, присутствующего в этих контейнерах-носителях. Оба вещества должны находиться в строго определенной пропорции, их общий объем также не должен превышать норму. Это может привести к серьезным заболеваниям сердечно-сосудистой системы.
Высокий уровень холестерина в крови называется гиперхолестеринемией.
Функции холестерина
В норме холестерин не наносит вреда организму, а, наоборот, выполняет множество важных функций:
- Строительная. Жирный спирт — компонент мембраны каждой клетки организма, обеспечивающий прочность клеточных стенок, регулируя их проницаемость для различных молекул. Задействован в формировании новых синапсов (связей) в головном мозге, что влияет на умственные способности и память. Его самая высокая концентрация обнаружена в эритроцитах и нейронах головного мозга.
- Синтез. Участвует в выработке половых гормонов (тестостерона, эстрогена), кортизола, в синтезе витамина D, стероидов (кортизон, гидрокортизон).
- Пищеварительная. Способствует синтезу желчных кислот, необходимых для нормального переваривания пищи и усвоении жиров в пищеварительном процессе;
- Защитная. Под воздействием солнечных лучей влияет на образование витамина D в коже, укрепляет иммунную систему.
Эти функции реализуются при нормальном уровне общего холестерина в крови и правильном балансе между его фракциями. Оптимальное значение его концентрации в плазме крови составляет менее 5,2 ммоль/л. Максимально допустимое значение составляет 5,2-6,2 ммоль/л, а показатель выше 6,2 указывает на наличие патологии и высокий риск развития сердечно-сосудистых патологий.
Чем опасен высокий холестерин?
Ущерб здоровью наносится не холестерином как таковым, а его излишками или недостатком в организме. У людей, погибших от сердечно-сосудистых заболеваний, часто наблюдается низкий уровень липопротеидов высокой плотности с одновременно высоким содержанием липопротеидов низкой плотности.
Липопротеины при неправильном соотношении или длительном повышенном уровне в крови оседают на стенках сосудов, вызывая атеросклероз.
Это опасное заболевание, при котором на эндотелии (внутренний слой) сосуда образуются бляшки. Они со временем растут, в результате просвет сосудов сужается, а стенки сосуда теряют эластичность (стеноз). Процесс приводит к уменьшению поступления кислорода и питательных веществ к сердцу и тканям и развитию стенокардии.
При стенокардии прекращается снабжение артериальной кровью сердца из-за закупорки коронарной артерии. Состояние сопровождается болью в грудной клетке. Результат нарушения кровоснабжения — инфаркт миокарда.
В результате образования холестериновых бляшек повреждаются внутренние стенки сосудов. Может образоваться сгусток, который затем может закупорить артерию и вызвать эмболию — полное перекрытие сосуда. Кроме того, потерявший эластичность сосуд может лопнуть из-за увеличения давления кровотока.
Если придерживаться здорового образа жизни и регулярно проводить профилактическое лечение, то восстановить баланс холестерина удастся за короткие сроки. Одним из эффективных мер профилактики повышенного уровня холестерина является пробиотический комплекс Lactoflorene ХОЛЕСТЕРОЛ, в состав которого входят только натуральные компоненты, не вызывающие привыкания в период терапии. Состав данного комплекса позволяет не только снизить общий уровень холестерина, но и уменьшить ЛПНП, а также поддержать сердечно – сосудистую систему в норме.
Что такое ЛПВП и ЛПНП — роль липопротеинов высокой и низкой плотности
ЛПВП — хороший липопротеин — альфа-холестерин. Чем выше его процент относительно плохого липопротеина, тем лучше. ЛПВП обладает уникальными антиатерогенными свойствами: он способен растворять холестериновые бляшки и удалять налет со стенок артерий, отправляя плохой холестерин обратно в печень на переработку в желчные кислоты. Поэтому, его повышенная концентрация называется «Синдромом долголетия».
ЛПНП — условно «плохой» холестерин. Образуется в печени из ЛПОНП (липидов очень низкой плотности) при гидролизе. Условно плохим (а не абсолютно) он называется, потому что он также важен для здоровья. Основные его функции — защита организма от токсинов, присутствующих в плазме крови, транспортировка витамина Е, каротиноидов и триглицеридов.
Отрицательное качество липопротеинов низкой плотности, делающее их «плохими» – способность оседать на стенках артерий, образуя жировые пятна. По мере увеличения содержания этого соединения, крупные нерастворимые молекулы сливаются в жировые бляшки и закупоривают сосуды. После окисления холестерин теряет стабильность и может легко проникать в толщу стенок артерий.
Процесс провоцирует выработку специфических антител, что вызывает тяжелое повреждение артерий. Кроме того, такой холестерин способствует снижению уровня оксида азота, повышая риск развития сердечно-сосудистых заболеваний.
Оксид азота (NO) играет важную роль в организме:
- расширяет сосуды, снижает артериальное давление, предотвращает образование тромбов в кровотоке;
- играет важную роль в борьбе с бактериями и вирусами, попавшими в организм, уничтожает раковые клетки;
- повышает выносливость мышечной ткани;
- участвует в обмене информацией между разными клетками, являясь нейромедиатором (передатчик нервного импульса) в синапсах (связи между нейронами).
ЛПВП выводит холестерин из крови обратно в печень и предотвращает окисление ЛПНП.
Симптомы повышенного холестерина в организме
Повышение уровня холестерина связано с нарушением липидного (жирового) обмена. Показатель может быть симптомом атеросклероза и других серьезных заболеваний:
- печени;
- почек — хронической почечной недостаточности, гломерулонефрита;
- поджелудочной железы — хронического панкреатита;
- сахарного диабета, связанного с нарушением работы бета-клеток в островках Лангерганса поджелудочной железы;
- гипотиреоза, при котором снижается синтез гормонов в щитовидной железе;
- ожирения.
Симптомы атеросклероза вызваны сужением просвета сосудистого русла в результате длительного и стойкого высокого уровня холестерина, а также ухудшением кровообращения в разных отделах кровотока.
Основные симптомы патологии:
- стенокардия — внезапный дискомфорт или боль в груди в результате физических упражнений или эмоционального стресса;
- одышка;
- аритмия — проблемы с сердечным ритмом;
- цианоз (посинение) и отек пальцев рук, ног;
- периодические судороги ног;
- ухудшение памяти;
- снижение интеллектуальных способностей;
- желтовато-розовые липидные (жировые) отложения в коже (ксантомы) век и в области голеностопных суставов.
Как проверить уровень холестерина — липидограмма
В целях детальной диагностики и расчета риска возможных осложнений врачи используют расширенный анализ – липидограмму, показывающую общую концентрацию холестерина и его состав. Биохимические анализы крови с определением фракций холестерина часто назначают кардиологи и эндокринологи.
Липидограмма это анализ крови, взятой из вены, показывающий следующие результаты:
- Уровень ЛПНП — количество атерогенного холестерина.
- Уровень ЛПВП — количество хорошего холестерина.
- Количество триглицеридов — основного источника энергии, при распределении которой выделяется 9 ккал.
Показания к анализу липидов:
- стенокардия;
- ишемическая болезнь сердца;
- сахарный диабет;
- патологии щитовидной железы;
- избыточный вес;
- патологии почек, печени.
В Европе анализ на холестерин рекомендуется выполнять каждые 5 лет и по возрасту: 40, 50, 60 лет из-за повышенного риска развития атеросклероза в пожилом возрасте. Также прямые показания для анализа:
- курение;
- малоподвижный образ жизни;
- менопауза.
Своевременная диагностика повышенного холестерина уберегает от инсульта и преждевременной смерти.
Специальной подготовки анализ не требует, но уровень холестерина определяется натощак, после 8-часового перерыва в еде.
Чтобы получить достоверный результат перед анализом нужно соблюдать ряд правил:
- Диета. За два дня до анализа из меню следует исключить жирную, жареную на масле пищу.
- Вредные привычки. Не пейте алкоголь и не курите перед тестом.
- Лекарства. Предупредите об их приеме врача заранее. Повлиять на результаты исследования могут многие препараты: статины, фибраты, противовоспалительные средства, антибиотики, витамины и БАДы.
Расшифровка анализа на холестерин
Важно понимать, что уровень холестерина в крови у женщин и мужчин, молодых и старых, здоровых и больных – разный. Кроме того, биохимический анализ крови проводится с использованием методов и анализов, которые отличаются в разных лабораториях. Поэтому расшифровку результатов анализа на холестерин проводит лечащий врач.
В результатах анализа можно встретить следующие обозначения:
- КА – коэффициент атерогенности, показывающий отношение ЛПНП к ЛПВП;
- ммоль/л – мера количества миллимолей на литр раствора;
- CHOL – общий холестерин.
Уровень холестерина измеряется в ммоль/л. В редких случаях – мг/дл.
Уровни ЛПВП и ЛПНП
Отклонение уровней липопротеинов ЛПВП и ЛПНП влияет на состояние здоровья, но гораздо важнее соотношение хороших липопротеинов с плохими. Поэтому при определении содержания липопротеинов в крови учитываются 4 показателя:
- общее количество холестерина;
- количество ЛПВП, ЛПНП по отдельности;
- соотношение триглицеридов (коэффициент атерогенности).
Средние нормы общего холестерина в крови у взрослых людей – 3,0 – 5,0 ммоль/л. При угрозе атеросклероза общий уровень холестерина повышается до 7,8 ммоль/л.
Таблица 1. Норма холестерина и триглицеридов у взрослых людей в зависимости от пола
| Пол | Нормы ЛПНП, ммоль/л | Нормы ЛПВП, ммоль/л | Триглицериды, ммоль/л |
| У мужчин | 2,25 – 4,82 | 0,72 – 1,73 | 0,52 – 3,7 |
| У женщин | 1,92 – 4,51 | 0,86 – 2,28 | 0,41 – 2,96 |
Наиболее показательно соотношение ЛПВП и ЛПНП к общему холестерину. У здоровых людей индекс ЛПВП намного выше, чем ЛПНП.
В официальных рекомендациях ESA (Европейское общество по изучению атеросклероза) и HOA (Национальное общество по атеросклерозу) говорится о том, что нормальный уровень холестерина не является статичным показателем: он меняется с годами. Более подробные цифры можно найти в таблице ниже.
Таблица 2. Нормы холестерина в крови у детей, подростков и взрослых в зависимости от возраста
| Возраст | Пол | Общий, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
| Новорожденные | 1.38 – 3.60 | |||
| От 3 месяцев до 2 лет | 1.81 – 4.53 | |||
| От 2 до 5 лет | мальчик | 2.95 – 5.25 | ||
| девочка | 2.90 – 5.18 | |||
| 5 – 10 лет | мальчик | 3.13 – 5.25 | 1.63 – 3.34 | 0.98 – 1.94 |
| девочка | 2.26 – 5.30 | 1.76 – 3.63 | 0.93 – 1.89 | |
| 10 – 15 лет | мальчик | 3.08 – 5.23 | 1.66 – 3.34 | 0.96 – 1.91 |
| девочка | 3.21 – 5.20 | 1.76 – 3.52 | 0.96 – 1.81 | |
| 15 – 20 лет | юноша | 2.91 – 5.10 | 1.61 – 3.37 | 0.78 – 1.63 |
| девочка | 3.08 – 5.18 | 1.53 – 3.55 | 0.91 – 1.91 | |
| 20 – 25 лет | мужчина | 3.16 – 5.59 | 1.71 – 3.81 | 0.78 – 1.63 |
| женщина | 3.16 – 5.59 | 1.48 – 4.12 | 0.85 – 2.04 | |
| 25 – 30 лет | мужчина | 3.44 – 6.32 | 1.81 – 4.27 | 0.80 – 1.63 |
| женщина | 3.32 – 5.75 | 1.84 – 4.25 | 0.96 – 2.15 | |
| 30 – 35 лет | мужчина | 3.57 – 6.58 | 2.02 – 4.79 | 0.72 – 1.63 |
| женщина | 3.37 – 5.96 | 1.81 – 4.04 | 0.93 – 1.99 | |
| 35 – 40 лет | мужчина | 3.63 – 6.99 | 1.94 – 4.45 | 0.88 – 2.12 |
| женщина | 3.63 – 6.27 | 1.94 – 4.45 | 0.88 – 2.12 | |
| 40 – 45 лет | мужчина | 3.91 – 6.94 | 2.25 – 4.82 | 0.70 – 1.73 |
| женщина | 3.81 – 6.53 | 1.92 – 4.51 | 0.88 – 2.28 | |
| 45 – 50 лет | мужчина | 4.09 – 7.15 | 2.51 – 5.23 | 0.78 – 1.66 |
| женщина | 3.94 – 6.86 | 2.05 – 4.82 | 0.88 – 2.25 | |
| 50 – 55 лет | мужчина | 4.09 – 7.17 | 2.31 – 5.10 | 0.72 – 1.63 |
| женщина | 4.20 – 7.38 | 2.28 – 5.21 | 0.96 – 2.38 | |
| 55 – 60 лет | 4,45 — 7,7 | |||
| 60 – 65 лет | 4,45 — 7,69 | |||
| 65 – 70 лет | 4,43 — 7,85 | |||
| Старше 70 лет | 4,48 — 7,25 |
Холестерин у пожилых мужчин
Как видно из таблицы, уровень холестерина у представителей сильного пола постепенно повышается с возрастом. Так, у мужчин после 40 лет уровень холестерина колеблется в пределах 3,91-6,86 ммоль/л, после 50 лет – от 4,2 до 7,7 ммоль/л, а после 60 лет наблюдается высокий уровень холестерина.
Холестерин у женщин после 40 лет
У женщин уровень холестерина в крови, как правило, стабилен до наступления менопаузы. После наступления климакса уровень холестерина повышается. Статистика говорит о том, что половина женщин в возрасте 50 лет и старше имеют высокий уровень ЛПНП и низкий уровень ЛПВП.
Нормы холестерина у женщин после менопаузы:
- в 40 – 50 лет – 1,92-4,82 ммоль/л;
- в 50 – 60 лет – 2,28-5,44 ммоль/л;
- после 60 лет – 2,6-5,8 ммоль/л.
При значительном превышении допустимого порога нужно изменить меню и начать прием препарата для снижения холестерина.
Нормы холестерина при беременности
Беременные женщины требуют особого внимания, так как в этот период происходит множество изменений, в том числе и уровня холестерина.
Таблица 3. Нормы холестерина у беременных в зависимости от возраста
| Возраст беременной женщины, лет | Референсные значения общего холестерина, ммоль/л |
| 20 – 25 | 6,34-11,2 |
| 25 – 30 | 6,6–12,6 |
| 30 – 35 | 6,8 – 11,94 |
| 35 – 40 | 7,4-12,6 |
Будущим мамам необходимо следить за уровнем холестерина и своевременно его корректировать, так как это вещество влияет на женский организм, течение беременности и на здоровье плода.
Причины плохого результата анализа на холестерин
Результаты липидограммы могут указывать на множество различных аномалий в липидном обмене. Чаще повышение общего холестерина из-за фракции ЛПНП свидетельствует о следующих патологиях:
- врожденная гиперлипидемия;
- заболевания внутренних органов — печени, почек, поджелудочной железы;
- сахарный диабет;
- гипотиреоз.
Ученые выделили несколько основных факторов, способствующих повышению уровня холестерина в крови:
- Пассивный образ жизни. При недостаточной подвижности повышается уровень «плохого» холестерина, что провоцирует развитие сердечно-сосудистых заболеваний.
- Ожирение. Избыточный вес – тяжелая нагрузка на организм. Даже несколько лишних килограммов поднимают уровень плохого холестерина, поэтому люди с избыточным весом склонны к различным заболеваниям сердечно-сосудистой системы. При этом лишний вес трансформируется в ожирение незаметно. Например, ожирение в пожилом возрасте гарантирует средняя ежегодная прибавка в весе с 20 до 30 лет всего на 2,1 кг.
- Курение. Никотин стимулирует сужение артерий, повышение вязкости крови, тромбоз.
- Диета с большим количеством жирных продуктов.
- Наследственность. Предрасположенность к высокому холестерину передается генетически. Семейная гиперхолестеринемия увеличивает риск ранних сердечных заболеваний. Поэтому люди с отягощенной наследственностью должны регулярно сдавать анализы на холестерин.
- Климакс. Во время менопаузы уровень эстрогена снижается. А это приводит к увеличению ХОЛ и ЛПНП, в том числе триглицеридов и снижению ЛПВП. Такое нездоровое состояние женского организма восстанавливается с помощью гормональной терапии, что порой приводит к негативным последствиям.
- Психологический стресс. Женщины, пережившие нервное потрясение, часто имеют высокий уровень холестерина. Одна из причин — «заедание» стресса сладостями, буквально напичканными насыщенными жирами и плохим холестерином.
Также возможно снижение уровня холестерина. Как правило, низкий холестерин связан со следующими патологиями:
- гипопротеинемией;
- гипертиреозом;
- анемией, заболеваниями кроветворной системы;
- циррозом печени, раком печени;
- хроническими заболеваниями легких.
Низкий уровень холестерина наблюдается у вегетарианцев и голодающих людей. Также часто обнаруживается у пациентов с ожогами, сепсисом.
Продолжение статьи
- Холестерин: нормальный, низкий и высокий — нормы для взрослых и детей;
- Как лечить повышенный холестерин — лекарства, диета, народные методы.

Хрустящая курочка на гриле, шашлык, красная икорка под коньячок, пикантная салями, «сахарный» хрящик в холодце, креветки с холодным пивом – это все выбросить и забыть!
Но не будем столь категоричными. Во всем должна быть мера и, что главное, – это гармония и баланс. К этой мысли на протяжении всей статьи будем возвращаться неоднократно.
Как нет худа без добра, как не может «жить» ночь без своего спутника – дня, аккумуляторный «плюс», не заведет машину без «минуса», так и тут — есть плохой и хороший холестерин.
Давайте разбираться по порядку.
h2>Что такое холестерин?

Объясняя на «пальцах», нужно отметить базовое назначение холестерола – это уникальный строительный материал биологического происхождения. Его норма предвещает яркую, насыщенную положительными эмоциями жизнь.
Для чего он вообще нужен или можно ли без него обойтись?
Сразу ответ – обойтись никак:
- Он необходим для восстановления клеточной мембраны. Последняя отделяет содержимое клетки от внешней среды и оберегает ее целостность.
- Говоря о гормонах, для понимания стоит отметить: тестостерон – это мужской гормон, эстроген – женский. Главное их назначение – это половые функции. И здесь присутствие холестерина крайне важно.
- Он принимает непосредственное участие в таком важном и сложном процессе, как обмен веществ (метаболизм).
- Холестерин зарекомендовал себя активным «тружеником» в процессе производства желчной кислоты. Именно она является главным компонентом при расщеплении жиров.
- В процессе очищения организма от вредных шлаков и токсичных веществ роль холестерола трудно переоценить. Именно он вовремя «поставляет» в кровь антиоксиданты.
Генерация (выработка) вещества происходит в печени – это около 80%. Другая его часть поступает с пищей.
Печень играет важную роль как в процессе выработки холестерина, так и в регуляции его количества.

Произойдет ее полная разбалансировка и «впрыскивание» в кровь огромного количества холестерина, с которым организм справиться не в состоянии.
Излишки выводиться самостоятельно не могут. Они оседают на стенках сосудов, словно жировые отложения на сливной трубе кухонной раковины, куда нерадивая хозяйка выливает все без разбора.
Справедливости ради нужно отметить, что сам по себе холестерол не мигрирует в крови, «транспортным» средством для него служит белок. В соединении с ним он осуществляет свое перемещение по сосудам.
Именно это биологическое соединение и называется – липопротеинлипаза. От ее активности во многом зависит путь — куда дальше «пойдет» жир. Эта сложная органическая «формула» имеет другое название – липопротеиды. По количеству в них белка происходит градация их полезности.
Постепенно мы перешли к свойствам, которые характеризуют это вещество.
Холестерин и белок-транспортер
Какой хороший, а какой – плохой?
Не вдаваясь в сложные биологические процессы, происходящие в человеческом организме, и влияние на них холестерина, в самом простом виде стоит отметить следующее:
- Хороший – в нем присутствуют липопротеиды высокой плотности (ЛПВП).
- Плохой, соответственно – это липопротеиды низкой плотности (ЛПНП).
Свое название они получили неслучайно. Причиной всему их положительное и вредное воздействие на внутренние органы человека.
Это запомнить нетрудно:
- Если в крови липопротеины низкой плотности повышены (плохой), то это способствует образованию склеротических бляшек в кровеносных сосудах и, как следствие, возникновения заболевания сердечно-сосудистой системы.
- Холестерин с «положительной» характеристикой, наоборот – всячески разрушает эти жировые барьеры, расчищая путь крови. Это происходит путем изъятия плохого «собрата» из бляшек и переноса его в печень, где происходит его дальнейшее расщепление.
Как вы поняли, эти два «антипода» живут в каждодневном жутком антагонизме.
Нормальные значения липидограммы
Липидограмма необходима для изучения процессов жирового обмена, объективной оценки функционирования внутренних органов, предупреждения заболевания сосудистой системы, сердца, печени, желчного пузыря.
Это такой биохимический анализ крови.
Заболевания, при которых проведение липидограммы проводится безотлагательно:
- инфаркт миокарда;
- сахарная болезнь 1 и 2 типа;
- желтуха внепеченочного типа;
- панкреатит;
- подагра;
- сепсис;
- алкогольная интоксикация;
- гипотиреоз;
- ожоговая болезнь;
- стенокардия и др.
О чем говорит липидограмма здорового человека и что она характеризует?
Если показатели референсного значения здорового человека находятся в пределах минимальных и максимально допустимых, то есть в норме, то это говорит о сбалансированности всех фракций.
Примечание. Референсное значение – это усредненный медицинский показатель, полученный в результате массового обследования здоровых пациентов.
Таблица нормальной липидограммы (здорового человека), ммоль/л:
| Показатель | Мужчины | Женщины |
|---|---|---|
| Общий холестерин | 3,22–5,66 | 3,22–5,66 |
| Липопротеиды низкой плотности (ЛПНП) | 2,22–4,82 | 1,97–4,54 |
| Липопротеиды высокой плотности (ЛПВП) | 0,71–1,76 | 0,84–2,27 |
| Липопротеиды очень низкой плотности (ЛПОНП) | 0,26–1,07 | 0,26–1,07 |
| Триглицериды (нейтральные жиры) | 0,39–1,76 | 0,39–1,76 |
| Коэффициент атерогенности | 2,2–3,5 | 2,2–3,5 |
Важно знать. Коэффициент атерогенности – это своего рода показатель прогноза. Он позволяет, в определенной степени, сделать обобщающий вывод о перспективах развития атеросклероза.
Из таблицы видно, что некоторые значения анализа крови разнятся у мужчин и женщин – это необходимо знать и учитывать при субъективной оценке своего здоровья.
Соотношение липидных фракций и коэффициент атерогенности
Как было сказано выше, коэффициент атерогенности – это, в некоторой степени, обобщающий итог проведенной липидограммы. Он вычисляется путем простых математических действий, взяв за основу цифровые значения холестерола различной плотности – высокой (ЛПВП) и низкой (ЛПОНП и ЛПНП), являя собой соотношение между этими величинами.
КА (коэффициент атерогенности) = (Общий холестерин – ЛПВП) / ЛПВП
Вывод:
- если в итоге вычисления получился результат меньше 3, то это говорит о значительном содержания в крови «хорошего» холестерина и минимальных перспективах развития атеросклероза;
- если выявилось значение данного коэффициента от 3 до 4, с большой долей уверенности можно говорить о наличии предпосылок к развитию болезни сердца и атеросклероза;
- если же значение выше 5, то это уже сигнал, призывающий немедленно бить во все колокола – болезнь в самом разгаре.
Внимание! Имеет право на существование мнение, что коэффициент атерогенности – это простое соотношение между хорошим и плохим холестерином. Что, в принципе, тоже правильно.
Причины патологических изменений в анализе

Как ранее было отмечено, риск возникновения атеросклероза тем выше, чем выше превышение этих показателей от нормы.
Выводы о патологических отклонениях можно сделать по коэффициенту атерогенности и запредельно низком содержании липопротеинов высокой плотности.
Патологические факторы, влияющие на высокий индекс атерогенности:
- цирроз печени и гепатиты;
- заболевание мочевыводящих органов;
- сбои в работе щитовидной железы, связанной с ее заболеванием;
- панкреатит и сахарный недуг – как сопутствующие обстоятельства болезни поджелудочной железы;
- чрезмерное употребление в пищу продуктов, приготовленных при помощи жарки и с использования жира, маргарина, сливочного масла (жареная рыба, мясо), выпечки, колбас, особенно копченых сала и мяса;
- превышение предельно допустимого веса и наследственность;
- злоупотребление курением табака и алкогольных напитков, в том числе и пива.
О чем вам расскажет повышенный уровень ЛПНП?
Это тревожный сигнал о том, что у вас, возможно:
- процессы характерные для атеросклероза;
- стенокардия;
- гиперлипидемия;
- разбалансировка гормональной составляющей щитовидной железы;
- воспаление гипофиза;
- серьезные проблемы с печенью и почками;
- предынфарктное состояние;
- нарушение обмена веществ (метаболизма);
- тяжелое алкогольное отравление.
Причины, оказывающие влияние на снижение нормальных значений ЛПВП:
- Прием лекарственных препаратов. Люди, страдающие хроническими заболеваниями, вынуждены принимать средства, укрепляющие здоровье, но значительно ухудшающие липидный обмен. К ним относятся: анаболические стероиды и мочегонные препараты.
- Хронические недуги. Такие заболевания, как различная онкология, глубокое поражение печени (цирроз и гепатит).
- Малоподвижная и «сидячая жизнь». Длительное времяпрепровождение у телевизора и компьютера гарантирует со 100% вероятностью запредельное повышение в крови содержания общего холестерина и липопротеинов.
- Неправильный и опасный для здоровья образ жизни, отягощенный вредными привычками: ожирение, курение, алкоголь, наркотики.
Симптомы, субъективно подтверждающие уменьшение в крови концентрации «хорошего» холестерола:
- Неритмичное сердцебиение (аритмия). В этом случае человек реально физически слышит неритмичную работу, стук своего сердца.
- Одышка. После стресса или чрезмерной нагрузки у больного проявляется «рыбий эффект» – нехватка воздуха или частое глубокое, тяжелое дыхание.
- Болезненное отекание пальцев рук и ног.
- Появление на коже ксантом – это розово-желтые липидные отложения.
Все вышеперечисленные симптомы, связаны с серьезным нарушением кровоснабжения, из-за образованных в сосудах атеросклеротических бляшек.
Видеоматериал о холестероле и его функциях:
Как повысить уровень хорошего холестерина и снизить – плохого?
Вне всякого сомнения, снижать один вид за счет другого и наоборот нельзя.
Каждый из них должен быть в рамках своего оптимального показателя.
Думаем, что особого секрета не раскроем и сенсационную новость не сообщим, если скажем, что нужный уровень хорошего холестерина (ЛПВП) можно поддерживать, употребляя ежедневно «зеленую» траву: капусту, брокколи, сельдерей, салат листовой, кинзу, базилик. В их составе много антиоксидантов, которые благотворно способствуют поддержанию в организме нормального уровня ЛВП.
В борьбе с плохим возьмите себе в союзники морковь, орехи, чеснок и лук.

Возьмите за правило, съедать в сутки две морковки. Через месяц сдайте кровь на анализ – результат вас шокирует и заставит высоко подпрыгивать от радости.
Говоря о полезных свойствах орехов, стоит подчеркнуть наличие в них ненасыщенных жирных кислот, способных расщеплять жиры. Теми же свойствами и качествами обладает растительное масло – особенно оливковое.
Два-три зубчика чеснока или четвертинка лука за обедом – это именно та норма, которая позволит одержать победу над плохим холестеролом. Не совсем приятный запах для окружающих? Для вас, что важнее запах или здоровье? Ответ очевиден – конечно же, важнее каждодневный жизненный позитив.
Кстати, о луке – он поднимает уровень ЛВП практически на 30%.

Чуть меньше – на 20%, повышают уровень хорошего холестерола бобовые культуры: соя, горох, фасоль, чечевица. Норма потребления – стакан вареных бобов или фасоли. Вкусно, а за полезность и говорить не стоит – и так все ясно.
Немного о «рыбьем» парадоксе. Оказывается, жирная рыба тоже весьма и весьма полезна: семга, лосось, кета, форель, горбуша, треска.
Полезные свойства жирной рыбы заключены в наличии полиненасыщенной жирной кислоты Омега-3. Она является компонентом рыбьего жира. Рыбий жир и антиоксидант – это почти слова-синонимы. Конечно, эта рыба ощутимо бьет по кошельку. Но лучше уж лишний раз не ходить в кафе, а деньги потратить на укрепление своего здоровья.
Овсяная каша, пшеничные и ржаные отруби, выпечка, приготовленная из муки грубого помола этих злаков – незаменимый продукт в борьбе плохим холестеролом.
О пользе фруктов, вероятнее всего, говорить излишне. Но здесь не стоит забывать о гликемическом индексе.

То есть, как быстро и насколько поднимется уровень сахара в крови после съеденного фрукта.
В контексте темы нашей статьи, более всего полезны цитрусовые: апельсины, мандарины, грейпфруты, лимоны.
Но не стоит забывать о наших любимых и родных яблочках. Самые ценные из них – зеленые по цвету.
Кроме вышеперечисленных продуктов, в борьбе за понижение уровня холестерола, несомненно, полезными являются:
- Чай. Содержащийся в нем танин очень эффективно снижает уровень плохих ЛПНП в крови.
- Морепродукты, водоросль спирулина, ячмень, рисовые отруби, активированный уголь – это все ваши помощники в работе по очистке организма.
Но не стоит воспринимать их как панацею, как абсолютный рецепт на все случаи жизни.
Все должно быть в комплексе, в меру и в гармонии с вашим организмом.
Вывод. Еще раз напоминая о балансе и гармонии, стоит подчеркнуть красной линией: как избыток плохого, так и нехватка хорошего холестерина одинаково вредны для организма. Если показатель последнего понижен, то это вызывают у человека как гнетущее и депрессивное состояние, так и быстрейшее разрушение защитной оболочки клеток. Для женщин это явление чревато серьезным гормональным нарушением и разбалансировкой всего организма.
Кроме того, необходимо сказать, что данная статья носит исключительно обзорный характер и не претендует на медицинские рекомендации.
Сам алгоритм лечения может назначить только квалифицированный врач на основании глубокого и всестороннего обследования больного.