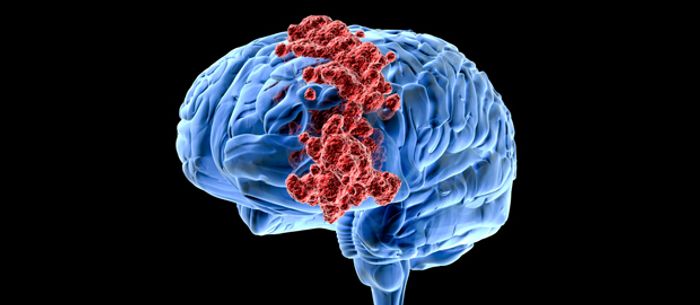
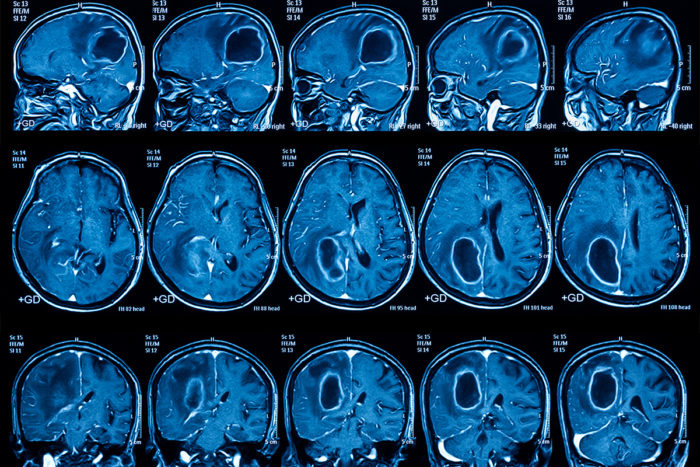
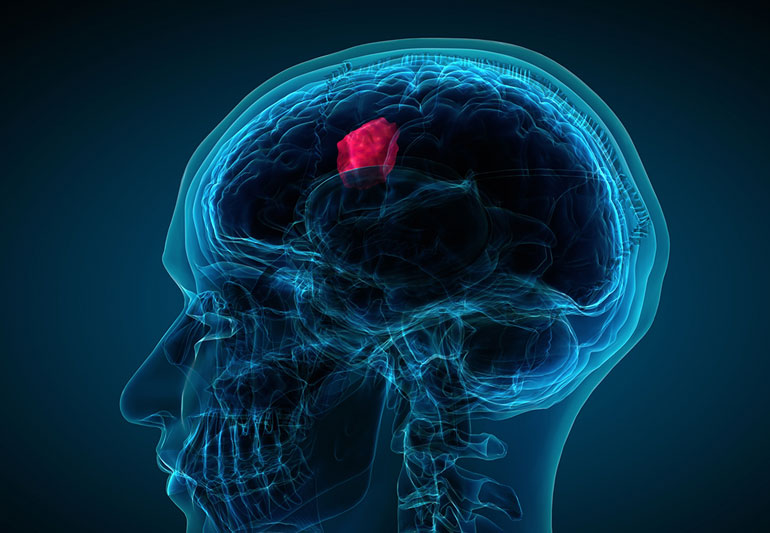
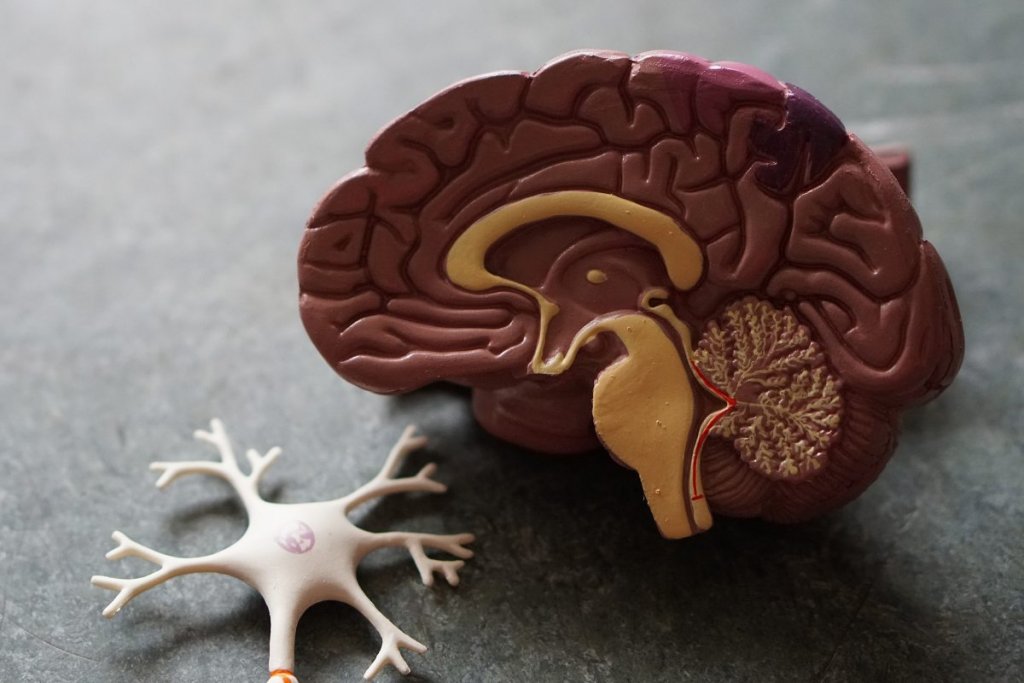
Опухоли головного мозга или рак мозга являются различными онкологическими заболеваниями, поражающими ткани головного мозга. Тип опухоли зависит от ее локализации. Например, злокачественную опухоль, развитие которой начинается в нервах черепа, называется невриномой, в мозговом веществе – глиомой.
Форма рака может быть первичной, развивающейся непосредственно в головном мозге, или вторичной, представляющей собой метастаз опухоли, локализованной в других органах.
Опухоли головного мозга могут иметь доброкачественный или злокачественный характер. Доброкачественные новообразования оказывают давление на участки мозга, примыкающие к опухоли, приводят к нарушению ликвородинамики и функции отдельных структур головного мозга.
Развитие опухолей головного мозга может быть обусловлено разнообразными причинами: наследственной предрасположенностью, метастазированием злокачественных опухолей, локализованных в других тканях и органах, рентгеновским облучением и пр.
В течение длительного времени злокачественные опухоли не сопровождаются никакими проявлениями. Симптоматика начинает появляться по мере прогрессирования заболевания. Основной и порой единственный признак рака головного мозга – головные боли.
Для определения их причины, установления локализации и степени злокачественности онкологического процесса пациентам Юсуповской больницы назначается комплексное обследование с применением инновационных нейровизуализационных методов. Для проведения диагностических исследований в клинике имеется новейшая медицинская аппаратура ведущих европейских и американских производителей.
Своевременное обнаружение опухоли и грамотное лечение значительно повышают шансы пациентов на полное выздоровление. Первые тревожные признаки должны быть серьезным поводом для немедленного обращения к врачу.
Основной метод лечения опухоли головного мозга – хирургическое вмешательство. Врачи-нейрохирурги Юсуповской больницы проводят инновационные операции, в ходе которых выполняется максимальное удаление опухоли, без повреждения здоровых тканей мозга.
Лучевая терапия осуществляется с применением новейших методик, суть которых заключается в облучении только злокачественного очага и минимальном воздействии на близлежащие неповрежденные участки мозга.
Для проведения химиотерапии в Юсуповской больнице используются самые современные лекарственные препараты, оказывающие минимальные побочные действия. Для каждого пациента подбирается индивидуальная схема терапии и оптимальные дозировки химиотерапевтических средств.
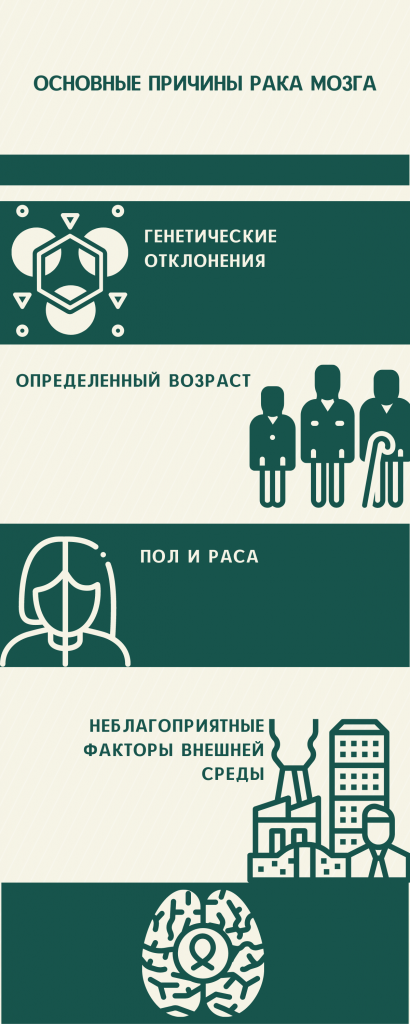
Рака мозга – основные причины
Развитие опухоли головного мозга может быть обусловлено разнообразными факторами. Причины рака мозга могут возникать в связи с наследственной предрасположенностью, метастазированием, воздействием тех или иных неблагоприятных внешних факторов, провоцирующих появление доброкачественного или злокачественного процесса в тканях мозга.
По мнению ученых, опухоль головного мозга возникает у людей, имеющих следующие генетические заболевания:
-
синдром Турко;
-
синдром фон Реклингхаузена;
-
синдром Ли-Фраумени;
-
синдром Горлина.
Развитие рака мозга у детей часто связано с генными отклонениями. Например, глиома (пилоцитарная астроцитома), диагностируемая у детей, почти в 50% случаев обусловлена синдромом фон Реклингхаузена.
Было замечено, что новообразования головного мозга диагностируются чаще у людей определенного пола и расы. Некоторые опухоли возникают преимущественно у мужчин, другие (к примеру, менингиомы) у женщин. Лица, принадлежащие к европеоидной расе, чаще болеют раком головного мозга, тогда как представители негроидной расы – менингиомами.
Чаще всего опухоли головного мозга поражают людей старше 45-50 лет. Однако определенные виды онкопатологий (медуллобластомы) характерны исключительно для детей.
Одним из неблагоприятных факторов, провоцирующих рак головного мозга, является радиационное облучение. По мнению некоторых исследователей, неконтролируемый рост клеток мозга может индуцировать излучение, исходящее от средств мобильной связи. Кроме того, риск развития рака головного мозга повышается при постоянном контакте с такими химическими веществами, как мышьяк, ртуть, пестициды, свинец и другие тяжелые металлы.
Немаловажная роль в развитии опухолей головного мозга принадлежит и отягощенной наследственности. Новообразования внутри черепа с большей вероятностью возникают у лиц, имеющих кровных родственников с подобными патологиями. Помимо этого, риск развития опухоли мозга повышен у людей с ослабленной иммунной системой.
Что такое опухоль мозга и какие её основные симптомы
Признаки рака головного мозга на ранних стадиях могут быть разными, что зависит от локализации очага злокачественного процесса. У больных может нарушаться письменная речь, возникать всевозможные дефекты звукопроизношения в случаях, если опухоль затрагивает зону речи. Поражение опухолью вестибулярного аппарата проявляется следующими симптомами:
-
головокружением;
-
появлением шума в ушах;
-
шаткостью походки.
Зачастую онкопатология проявляется головокружением и рвотой, головными болями, не поддающимися купированию ни одним обезболивающим средством. Болевые ощущения возникают при поворотах головы в любую сторону. Характерно для опухоли головного мозга и появление «бегающего» зрачка, не ощутимое самим больным.
Первые признаки рака головного мозга довольно расплывчаты, что может усложнять диагностику заболевания. Больные могут длительное время не обращать внимания на появившиеся симптомы, в результате онкопатология диагностируется уже на поздней, запущенной стадии.
Посетить врача нужно, если возникли и/или стали нарастать следующие симптомы:
-
судорожные припадки;
-
нарушение чувствительности в какой-либо части тела;
-
нарушение речи;
-
нарушение координации движений;
-
признаки повышения внутричерепного давления: головные боли и головокружение, тошнота, повышенная утомляемость, сонливость, шум в ушах, «мушки перед глазами».
Конечно, такие симптомы далеко не всегда однозначно свидетельствуют об опухоли головного мозга. Они возникают при разных заболеваниях. Важно сразу посетить врача и разобраться в причине.
Как определить рак мозга
Симптомы, которыми проявляется любая опухоль головного мозга, можно разделить на три группы:
|
Группа симптомов |
Что содержат |
|
Симптомы, связанные с повышением внутричерепного давления (из-за самой опухоли и отека) |
Больного беспокоят головные боли и головокружения, расстройства памяти и внимания, тошнота и рвота, нарушение мышления и сознания |
|
Симптомы, связанные с нарушением функций тех или иных нервных центров |
Опухоль сдавливает прилегающие к ней участки головного мозга. Происходит их постепенное разрушение. Вид нарушений, которые при этом возникают, зависит от расположения новообразования. Чаще всего отмечаются судорожные припадки, частичные нарушения движений или полные параличи в определенных группах мышц, расстройства чувствительности, речи, других функций |
|
Симптомы, вызванные смещением мозга |
Их появление говорит о том, что состояние больного ухудшается, может возникнуть угроза для жизни. К таким признакам относятся: нарушения движений глаз, боли в шее в сочетании с сильной напряженностью шейных мышц, периодическое резкое замедление пульса, частая рвота, нарушение дыхания, частые обмороки |
Мнение эксперта
Автор: Алексей Андреевич Моисеев
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Анализируя официальные данные в РФ по заболеваемости первичными опухолями ЦНС, можно выявить следующую закономерность: на каждые 100 тысяч населения приходится 4–5 случаев рака головного мозга. Средний возраст дебюта заболевания варьируется от 48 до 55 лет. В последнее время онкологи отмечают «омоложение» болезни. Участилась диагностика рака мозга у детей младше 18 лет. Неутешительные результаты касаются как первичной, так и вторичной опухоли ЦНС. В головном мозге часто выявляются метастатические очаги.
Прогноз зависит от того, на какой стадии была произведена диагностика болезни. Пятилетняя выживаемость колеблется на уровне от 5 до 70 %. В Юсуповской больнице для выявления опухоли используются все возможности МРТ, ЭЭГ, КТ, а также биопсии. Лечение проводится в соответствии с европейскими стандартами. Объем терапии подбирается в зависимости от особенностей течения заболевания. Для каждого пациента разрабатывает персональный план лечения, в который входят все доступные методы. Среди них — оперативное вмешательство, химиотерапия и радиотерапия. Во время реабилитационного периода с больными занимаются инструкторы, помогающие в проработке утерянных навыков.
Виды опухоли мозга
В зависимости от характера и скорости роста опухоли головного мозга бывает злокачественные и доброкачественные образования. По происхождению различают следующие виды опухолей головного мозга:
-
опухоли из нейроэпителиальной ткани;
-
новообразования оболочек мозга;
-
опухоли кроветворной ткани;
-
герминативно-клеточные новообразования;
-
опухоли хиазмально-селлярной области;
-
эмбриональные новообразования;
-
опухоли краниальных и спинальных нервов.
-
опухоли из нейроэпителиальной ткани.
К нейроэпителиальным новообразованиям относятся:
-
пилоидная астроцитома;
-
пиломиксоидная астроцитома;
-
субэпендимальная гигантоклеточная астроцитома;
-
плеоморфная ксантоастроцитома;
-
диффузная астроцитома;
-
фибриллярная астроцитома.
Астроцитома
Астроцитома головного мозга – это первичная внутримозговая глиальная опухоль, которая развивается из звёздчатых клеток – астроцитов. Новообразование может иметь различную степень злокачественности. Её проявления зависят от места расположения.
К общим признакам опухоли относятся: слабость, потеря аппетита, головные боли. Очаговыми симптомами являются:
-
расстройство движений и чувствительности в одной половине тела;
-
нарушения координации;
-
галлюцинации;
-
изменение поведения;
-
расстройства речи.
Для диагностики астроцитомы головного мозга онкологи Юсуповской больницы используют компьютерную и магнитно-резонансную томографию, выполняют гистологическое исследование тканей опухоли. Проводят комбинированное лечение, которое включает оперативное вмешательство, радиохирургическую, лучевую и химиотерапию.
Астроцитома головного мозга является наиболее распространённой разновидностью глиальных опухолей. Глиома головного мозга диагностируется в 60% случаев злокачественных новообразований. Астроцитома головного мозга может возникать в любом возрасте. У взрослых наиболее характерной локализацией астроцитомы головного мозга является белое вещество полушарий, у детей поражается мозжечок и ствол мозга.
Опухоли оболочек мозга
К новообразованиям мозговых оболочек относятся менингоэпителиальные новообразования: менингиома головного мозга, менинготелиальная, фибробластическая, смешанная опухоль. Менингиома головного мозга – это опухоль, которая образуется из паутинной (арахноидальной) оболочки мозга. Она представляет собой узел в форме шара или подковы, который чётко ограничен от окружающих тканей и часто сращен с твёрдой мозговой оболочкой. В большинстве случаев опухоль менингиома – доброкачественное новообразование. Но оно локализуется в черепной коробке, и поэтому является относительно опасным для жизни. По мере роста менингиомы развиваются симптомы, связанные со сдавливанием вещества мозга.
Злокачественные варианты менингиомы диагностируются не часто. Такая опухоль начинает агрессивно расти и характеризуется частыми рецидивами заболевания после операции по удалению новообразования. Злокачественная менингиома не изолирована, она имеет несколько очагов роста.
Опухоли лимфоидной ткани
Лимфома – онкологическое заболевание лимфатической ткани, характеризующееся поражением различных внутренних органов. Лимфома даёт метастазы в костный мозг. Заболевание выявляют во время осмотра пациента и на основании результатов анализов крови. Онкологи Юсуповской больницы проводят биопсию поражённого патологическим процессом лимфатического узла с последующим иммунологическим и морфологическим исследованием. Дополнительно применяют современные методы исследований: компьютерную томографию, ультразвуковое исследование. В большинстве случаев для диагностики лимфом используют позитронно-эмиссионную компьютерную томографию.
Для лечения лимфомы в Юсуповской больнице применяют химиотерапию с использованием химиотерапевтических и таргетных препаратов. В отдельных случаях после химиотерапии назначают лучевую терапию. На линейном ускорителе проводят облучение узлов, которые поражены опухолью. Как правильно провести лечение лимфомы, онкологи определяют коллегиально на заседании Экспертного Совета. В его работе принимают участие профессора и врачи высшей категории.
Невринома головного мозга
Невринома головного мозга – это опухоль, которая происходит из шванновских клеток, расположенных в оболочке нервных окончаний. Невринома считается доброкачественной опухолью, но в практике встречаются и злокачественные новообразования. Невринома может образоваться практически в любом месте организма – головном мозге, слуховом или тройничном нерве.
При сдавливании опухолью части нерва происходит нарушение координации вестибулярного аппарата. Пациент жалуется на постоянные головокружения. Он утрачивает равновесие, походка становится неустойчивой.
При сдавливании опухолью участка лицевого нерва происходит онемение лица. Пациент испытывает покалывание кожи со стороны зажатия нерва, изменение вкуса. При сдавлении улитковой части нерва нарушается слух. Больной испытывает постоянный шум в ушах со стороны локализации новообразования. При достижении опухолью больших размеров главным симптомом является нарушение зрения и психического состояния, возникают проблемы с глотанием.
Онкологи Юсуповской больницы проводят консервативное и оперативное лечение неврином. Пациентам назначают маннитол, глюкокортикоиды. Хирургическое лечение назначают при тяжёлом состоянии пациента, увеличении размеров опухоли и нарастающих метастазах. Лучевую и химиотерапию применяют при незрелой опухоли и невозможности радикального удаления невриномы.
Стадии рака мозга
Различают 4 стадии рака головного мозга:
-
Первая стадия рака мозга характеризуется относительно доброкачественным течением опухолевого процесса. Атипичные клетки редко распространяются на окружающие ткани. На первой стадии рака мозга симптомы заболевания выражены слабо;
-
На второй стадии рака мозга опухоль увеличивается в размерах и распространяется на соседние ткани, пациентов беспокоит тошнота и рвота, могут возникать эпилептические судороги;
-
На третьей стадии рака мозга новообразование быстро растёт, распространяется в окружающие ткани, определяются регионарные метастазы. У пациентов изменяется характер, возникают трудности с запоминанием, меняется речь, ухудшается зрение и слух, нарушается координация движений;
-
Четвёртая стадия рака мозга характеризуется быстрым ростом первичной опухоли, сдавлением новообразованием окружающих тканей, наличием отдалённых метастазов. Состояние пациента ухудшается, он нуждается в паллиативной медицинской помощи.
Если у пациента выявлена глиобластома головного мозга 4 степени, ему проводят поддерживающую терапию.
Опухоли мозга по гистологическим признакам подразделяются по степеням злокачественности:
-
степень первая – клетки опухоли почти не отличаются от нормальных клеток мозга, новообразование растет медленно, не поражает окружающие ткани;
-
степень вторая – клетки отличаются от нормальных клеток, опухоль растет медленно, редко поражает окружающие ткани;
-
степень третья – выраженное отличие клеток от нормальных клеток, новообразование растет быстро и может поражать окружающие ткани;
-
степень четвертая – атипичные клетки, опухоль быстро растет и прорастает окружающие ткани.
Доброкачественная опухоль мозга
При появлении следующих стойких симптомов следует обращаться к врачу:
-
головная боль. Если по утрам начинает сильно болеть голова, иногда вы не высыпаетесь из-за стойкой головной боли, боль может возникнуть как «взрыв», сопровождаться рвотой, в некоторых случаях с очень сильной тошнотой;
-
голова часто кружится, а при физической нагрузке, кашле, чихании возникает резкая боль;
-
двоится в глазах, нарушается зрения, слух, повышается температура тела, сопровождающаяся головной болью разной интенсивности, нарушается координация, ухудшается память.
-
у больных нарушается зрение, слух, обоняние;
-
расстраивается равновесие, координация движений;
-
нарушается внимание, концентрация, речь и память;
-
появляются внезапные судороги;
- начинают подергиваться скелетные мышцы.
Обращаться к врачу следует даже в случае постоянных головных болей, которые могут быть симптомом различных заболеваний.
Признаки злокачественной опухоли
До определенного момента злокачественная опухоль себя не проявляет. Злокачественная опухоль отличается от доброкачественной быстрым ростом и прорастанием в окружающие ткани. Новообразование вызывает различные нарушения в работе головного мозга. Клинические проявления злокачественной опухоли мозга часто появляются через несколько месяцев после начала ее развития.
Наиболее часто опухоль мозга при увеличении размера, сдавливании или прорастании в ткани мозга характеризуется следующими симптомами:
-
потерей координации;
-
непредсказуемыми сменами настроения;
-
эпилептическими припадками;
-
нарушением двигательных навыков;
-
изменением личности.
Локализация в височной доле проявляется симптомами:
-
потерей зрения на один глаз (области поражения опухолью);
-
эпилептическими припадками, потерей сознания;
-
галлюцинациями.
Злокачественность опухоли определяется с помощью изучения структур новообразования, степени ее прорастания в ткани. Если есть возможность, ткани опухоли берут на биопсию, исследуют гистологическое строение опухоли.
Признаки большой опухоли
Основной признак – это головная боль. Довольно интенсивная она беспокоит на всех этапах развития новообразования – так различные элементы мозга реагируют на появление опухоли и ее рост. Большая опухоль приводит больного к состоянию, при котором он может полностью утратить все навыки и условные рефлексы. Больной может сильно измениться внешне – в зависимости от участка поражения мозга происходит развитие неврологических нарушений, эндокринные опухоли мозга вызывают изменения черт лица, размера стоп ног и кистей рук, изменение характера и личности больного.
Первые признаки опухоли головного мозга у женщин
Опухоли головного мозга, которые чаще поражают женщин – это невриномы и менингиомы. Женщин чаще поражают доброкачественные типы опухолей, мужчины преимущественно страдают от внутримозговых злокачественных новообразований.
Невринома растет из клеток миелиновой оболочки нервов. Наиболее часто локализуется на слуховом нерве. Опухоль доброкачественная, часто встречается не только у женщин, но у детей. Первые признаки опухоли головного мозга у женщин и мужчин – снижение слуха на одном ухе, позже, по мере роста новообразования, появляются другие симптомы опухоли.
Менингиома растет из клеток паутинной мозговой оболочки. Менингиомы – чаще всего доброкачественные новообразования, но встречаются и злокачественные типы опухоли. В зависимости от локализации и размера опухоли появляются первые симптомы – головная боль, потеря остроты зрения, парезы, эпилептические припадки, психоэмоциональные расстройства.
Опухоль ствола мозга
Определенные новообразования головного мозга, причины развития которых малоизвестны, формируются в стволе мозга. К ним относятся злокачественные и доброкачественные глиальные опухоли. Такой тип опухолей наиболее часто поражает детей. Новообразование вызывает поражение проводящих путей ствола мозга, возникают двигательные и чувствительные расстройства, мозжечковые нарушения, поражение черепных нервов.
Доброкачественные глиальные опухоли ствола мозга характеризуются медленным ростом, который может продолжаться десятилетия, злокачественная форма опухоли характеризуется быстрым ростом – от нескольких месяцев до года-двух лет. Опухоли ствола головного мозга часто бывают неоперабельными. Симптомы опухоли ствола мозга у детей проявляются косоглазием, снижением слуха, подергиванием глазных яблок, асимметрией лица, мышечной слабостью.
Симптомы опухоли головного мозга и мозжечка
Опухоли головного мозга, мозжечка – это внутримозговая опухоль, она может быть доброкачественной, с медленным ростом (астроцитома) и злокачественной (медуллобластома). Очень часто встречаются в детском возрасте. Опухоль мозжечка сдавливает ствол мозга, вызывая симптоматику опухолей ствола мозга. Такая опухоль часто приводит к нарушению оттока цереброспинальной жидкости, к увеличению мозжечка, становится причиной его вдавливания в затылочное и тенториальное отверстие. Симптомы опухоли – нарушение координации движения, снижение мышечного тонуса, нарушение сердечно-сосудистой деятельности, теряется способность производить движения – последовательное сокращение мышц.
Опухоль гипофиза
У больного появляются симптомы эндокринных расстройств, в результате обследования обнаруживается опухоль мозга. Причины возникновения опухоли гипофиза часто остаются неизвестными. Опухоли гипофиза бывают гормонально-активными и неактивными опухолями. Гормонально-активные новообразования обнаруживаются быстро из-за многочисленных проявлений опухоли. В зависимости от клеток опухоли они делятся на пролактинсекретирующие и другие виды опухолей гипофиза.
Опухоли гипофиза могут вызывать гигантизм у молодых людей из-за усиленного продуцирования гормона роста. У взрослых отмечаются увеличение размера кистей рук и ступней ног, размера внутренних органов, могут расти кости черепа, черты лица становятся грубыми.
При неактивных опухолях гипофиза, при сдавливании гипофиза появляются следующие симптомы: ожирение, низкое артериальное давление, отсутствует интерес к сексу, снижается работоспособность.
Симптомы на поздних стадиях рака мозга
Прогрессирование заболевания сопровождается повышением внутричерепного давления, возникновением гипертензионной боли с нарастанием её в лежачем положении, появлением или усилением в ночное и утреннее время.
Очаговые симптомы появляются вследствие раздражения и выпадения функций пораженного отдела головного мозга. По мере развития опухоли отмечается усугубление этих симптомов. Очаговые проявления опухоли головного мозга связаны с локализацией новообразования в той или иной доле мозга.
Опухоли лобной доли характеризуются:
-
эпилептическими припадками;
-
грубым нарушением психики, изменением поведения, настроения, личности;
-
нарушением координации движений (стояния и ходьбы);
-
моторной афазией;
-
гиперкинезами (непроизвольными движениями).
При локализации опухоли головного мозга в центральной извилине у больного нарушается двигательная функция или чувствительность.
В случае поражения височной доли субдоминантного полушария очаговые симптомы (кроме левосторонней верхнеквадрантной гемианопсии) не возникают. В таких случаях у больных повышается внутричерепное давление.
Рак верхней теменной дольки проявляется симптомами раздражения её коры: парестезиями (ощущением ползания мурашек), иногда с болевыми ощущениями, захватывающими всю противоположную сторону тела. При выпадении нарушается мышечно-суставная чувствительность и ощущение положения руки в пространстве. Возможно появление апраксии в противоположной от пораженного полушария руке.
Нижняя теменная долька отвечает за обеспечение сложных аналитических функций, формирование зрительно-пространственных ощущений, праксиса и связанных с ними графических, счетных и грамматических операций. При поражении этого отдела мозга больной утрачивает способность чтения, письма, составления графики, у него возникает астереогнозия, затрудняются движения губ и языка, нарушается восприятие схемы собственного тела.
У больных с опухолью, локализованной в затылочной доле, отмечается появление простых не цветных зрительных галлюцинаций (фотопсий) в противоположных половинах полей зрения. Поражение данной зоны мозга сопровождается возникновением гомонимной гемианопсии, при этом центральное зрение и зрачковые реакции на свет сохраняются.
Доброкачественные опухоли головного мозга проявляются следующим образом:
-
у больных нарушается зрение, слух, обоняние;
-
расстраивается равновесие, координация движений;
-
нарушается внимание, концентрация, речь и память;
-
появляются внезапные судороги;
-
начинают подергиваться скелетные мышцы.
Пациенты с доброкачественными опухолями мозга жалуются на частую тошноту или рвоту без особых причин.
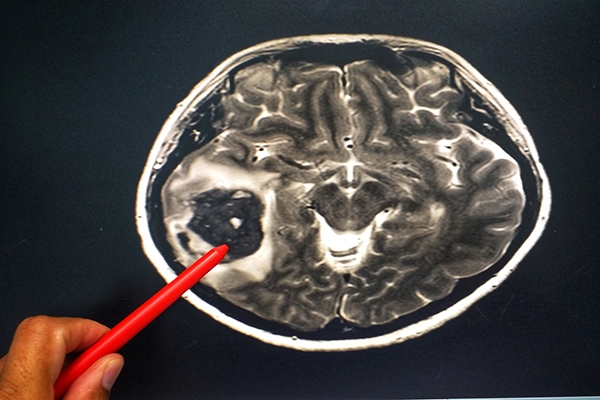
Диагностика рака мозга
Ввиду того, что ранние симптомы рака головного мозга являются довольно размытыми, пациенты часто принимают их за недомогания, путают с переутомлением и упадком сил. Поэтому нередко болезнь обнаруживается уже на поздних, запущенных стадиях, с трудом поддающихся лечению, а то и вовсе неизлечимых. При своевременном выявлении и раннем начале лечения заболевания вероятность благополучного исхода существенно возрастает.
Для диагностики заболеваний головного мозга специалисты Юсуповской больницы используют самые современные диагностические методики, для проведения которых в клинике имеется новейшая высокотехнологичная аппаратура:
-
магнитно-резонансную томографию, компьютерную томографию, ангиографию – методы нейровизуализации;
-
стереотаксическую биопсию, вентрикулоскопию – нейрохирургические операции;
-
рентгенографию – позволяет выявить вторичные признаки внутричерепной гипертензии и изменения состояния костей черепа;
-
электроэнцефалографию.
Точная диагностика с определением локализации и вида опухоли крайне важна для выбора способа лечения, который утверждается профессорами, врачами высшей категории и ведущими нейрохирургами из клиник-партнеров на заседании экспертного совета Юсуповской больницы.
В оснащении клиники онкологии Юсуповской больницы имеется инновационная диагностическая и лечебная аппаратура лучших производителей США, Европы и Японии.
Как лечится рак мозга в Юсуповской больнице
При определении тактики лечения врач опирается на данные касательно вида опухоли, стадии развития заболевания и места локализации новообразования. Классическим методом лечения рака мозга является хирургическая операция. При удалении опухоли на ранней стадии у пациента есть все шансы на полное выздоровление.
Когда же новообразование диагностируют на более поздних стадиях, хирургическая операция проводится с целью улучшения качества жизни больного и снижения ярко выраженной симптоматики.
После проведенного оперативного вмешательства у пациента могут обнаружить различные побочные явления, вызванные повреждением тканей мозга. Это может быть нарушение зрения, речи, мышления и пр. Кроме того, могут появляться головные боли, а в некоторых случаях развивается отек мозга.
В подавляющем большинстве случаев после хирургической операции пациенту назначают курс лучевой терапии. Подобный вид лечения направлен на уничтожение злокачественных клеток опухоли, которые невозможно было удалить хирургическим путем. Также лучевая терапия убивает раковые клетки, которые могли остаться в организме после хирургического лечения.
Лучевая терапия выступает основным методом лечения при невозможности проведения оперативного вмешательства. Облучение также имеет ряд побочных явлений. Основные из них – это тошнота, постоянное чувство усталости, временное выпадение волос и пр. В ряде случаев у пациентов происходит набухание тканей мозга, сопровождаемое головными болями.
Химиотерапия при раке головного мозга может выступать как самостоятельный метод терапии, также быть дополнительной мерой при хирургическом вмешательстве или лучевой терапии. Химиотерапевтические препараты уничтожают раковые клетки опухоли и препятствуют развитию метастазов. В качестве побочных эффектов химиотерапии выступают: общая слабость, головокружение, тошнота, рвота, потеря аппетита, жар, озноб и пр.
Еще одним методом лечения рака мозга может быть гормонотерапия. Она снижает воспаление и отек мозга.
В клинике онкологии Юсуповской больницы проводится комплексная терапия опухолей головного мозга любых видов и локализации. Операционные клиники оснащены инновационной аппаратурой для выполнения современных операций.
Благодаря хирургическому вмешательству улучшается качество жизни большинства пациентов, увеличивается продолжительность их жизни. Удаление злокачественной опухоли приводит к уменьшению числа неопластических клеток, изменению клеточной кинетики и увеличению чувствительности раковых клеток к химиотерапевтическому лечению.
После хирургического лечения пациентам назначается химиотерапия. Она проводится с применением новейших лекарственных препаратов, которые отличаются высокой эффективность и минимальным количеством побочных действий. Специалисты клиники онкологии Юсуповской больницы занимаются проведением клинических исследований, в рамках которых больным предлагается дополнительная терапия: фотодинамическая и иммунная.
Благодаря новым способам введения химиотерапевтических препаратов местного действия обеспечивается обход гематоэнцефалического барьера головного мозга и повышение эффективности химиотерапевтического лечения. На сегодняшний день врачи-химиотерапевты Юсуповской больницы вводят лекарственные препараты следующими путями:
-
интратекальным – введение препарата в спинномозговую жидкость;
-
внутритканевым – введение лекарственного средства в полость, которая сформировалась после удаления опухолевого образования в виде капсулы;
-
конвекционным – медленное введение препарата в опухоль или близлежащие к ней ткани через катетер непосредственно в головной мозг в течение нескольких дней;
-
внутриартериальным – введение препарата непосредственно в артерии головного мозга.
В некоторых случаях в само новообразование вводятся специальные пластинки с химиотерапевтическим средством. Для снятия воспалительного процесса и отека головного мозга может быть назначена гормональная терапия, эффективная в этих случаях.
Профилактика
Первичная профилактика рака головного мозга направлена на то, чтобы устранить факторы риска и прекратить контакт с вредными веществами, провоцирующими развитие заболевания, для чего необходимо придерживаться следующих правил:
-
отказаться от употребления переработанных мясных продуктов – колбас, копченостей и пр.;
-
не курить;
-
исключить из рациона энергетические напитки;
-
избегать употребления жареной и нитратосодержащей пищи, являющейся источником канцерогенов.
Основным условием профилактики данного заболевания является раннее обращение к врачу при появлении первых симптомов. На ранних стадиях опухоль головного мозга поддается лечению гораздо легче, чем на более поздних.
Для предупреждения развития опухоли в головном мозге необходимо включить в дневной рацион питания овощи, обладающие противоопухолевым эффектом: морковь, тыкву, капусту всех видов, особенно брокколи, бобовые, лук, чеснок, шпинат, болгарский перец, свеклу, цитрусовые и напитки на основе зеленого чая.
Важно придерживаться здорового образа жизни и повысить физическую активность: заниматься быстрой ходьбой, зарядкой на свежем воздухе.
Для повышения иммунитета рекомендуется соблюдать режим сна. Во время ночного сна в организме происходит выработка мелатонина – гормона, который гарантирует полноценный отдых и прилив энергии.
Для снижения риска возникновения опухоли головного мозга нужно постараться ограничить стрессовые ситуации или изменить свое отношение к негативным обстоятельствам.
У курильщиков и лиц, злоупотребляющих алкоголем, вероятность развития рака мозга возрастает почти на 30 %. Для снижения риска следует завязать с этими вредными привычками.
Насыщение организма кислородом обеспечивает восстановление клеток головного мозга, поэтому важно, как можно чаще, проводить время на природе.
Прогноз
У молодых пациентов шанс выжить обычно выше, а с возрастом уменьшается. Коэффициент пятилетней выживаемости составляет 66% для детей в возрасте от новорождённости до 19 лет и 5% для взрослых пациентов старше 75 лет. Сколько живут после операции по поводу глиобластомы головного мозга? С мультиформной глиобластомой 4 степени тяжести 5 лет живёт 13% пациентов в возрасте 20-44 лет и 1% больных в возрасте 55-64 лет.
Сколько живут пациенты, страдающие раком головного мозга 4 степени? Неблагоприятный прогноз при астроцитоме головного мозга связан с высокой степенью злокачественности практически неизбежным появлением рецидивов. У пациентов с анапластической астроцитомой III-IV степени время жизни составляет в среднем 1 год. При наличии доброкачественной менингиомы головного мозга прогноз для жизни и выздоровления благоприятный.
Большое значение в благоприятности прогноза имеет степень злокачественности новообразования. Злокачественные опухоли, как правило, быстро растут, при этом продолжительность жизни больных, чаще всего, не превышает более одного года. Опухоли доброкачественного характера растут медленнее, что увеличивает продолжительность жизни больных до 10 лет и более.
Тип опухоли, её локализация и размеры также влияют на качество и продолжительность жизни. Неблагоприятен прогноз при больших доброкачественных опухолях, так как их расположение в ограниченном пространстве, рост и давление на головной мозг, а также прорастание и деформация костных структур черепа и тканей мозга стремительно ухудшают состояние больного. В результате такого разрушительного воздействия у больных возникают неврологические расстройства, паралич, потеря зрения, речи, слуха. В худших случаях прогрессирование подобных доброкачественных опухолей грозит летальным исходом.
Чем раньше выявлено заболевание, тем благоприятнее прогноз лечения. Поэтому при появлении малейших подозрений на опухоль головного мозга следует немедленно обратиться в клинику онкологии Юсуповской больницы. Возможно, симптомы, которые принимаются за рак мозга, лишь сигнализируют о переутомлении организма и полное обследование сможет только успокоить. Если же рак подтверждается, то раннее начало лечения в разы увеличит шансы на полное выздоровление.
Благодаря новейшему диагностическому оборудованию Юсуповской больницы опухоль головного мозга может быть выявлена на любой стадии. У онкологов Юсуповской больницы имеется внушительный опыт лечения заболевания. Оптимальная схема лечения подбирается индивидуально для каждого пациента с учетом стадии заболевания, локализации и вида опухоли и многих других важных показателей.
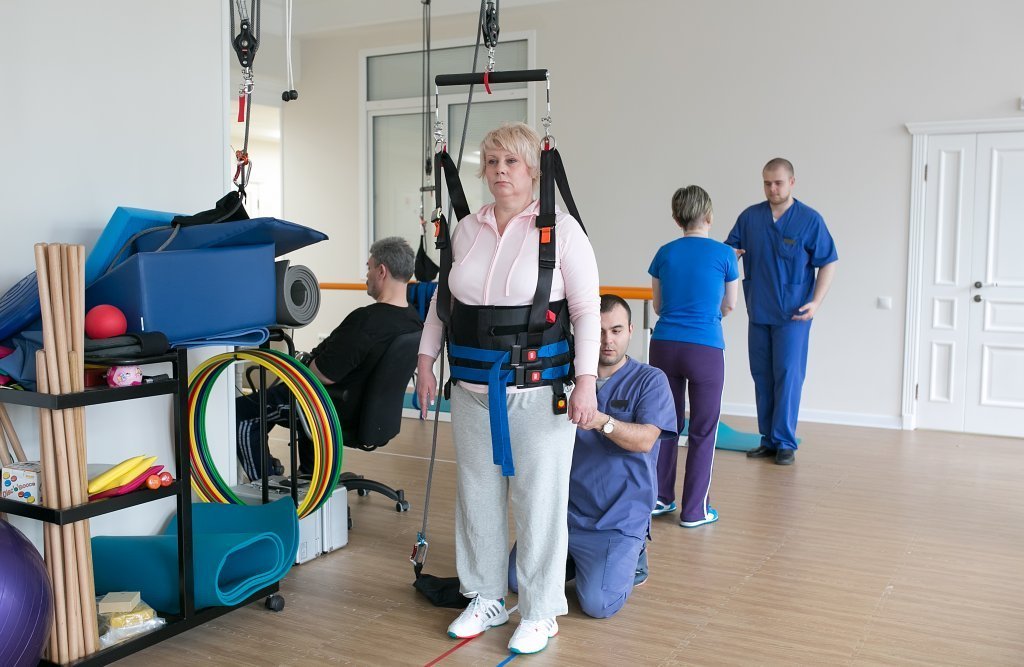
Реабилитация
Целью реабилитации пациентов после операции по поводу опухоли головного мозга является достижение возможного восстановления утраченных функций у больного и возвращение его в бытовую и трудовую жизнь независимым от окружающих. Даже если полное возрождение функций невозможно, реабилитологи проводят адаптацию пациента к возникшим у него ограничениям, что существенно облегчает ему жизнь. Реабилитационный процесс в Юсуповской больнице начинают как можно раньше для предотвращения инвалидизации человека.
Восстановление проводит мультидисциплинарная бригада, в состав которой входят следующие специалисты:
- Онколог;
- Химиотерапевт;
- Реабилитолог;
- Психолог;
- Физиотерапевт;
- Инструктор-методист ЛФК;
- Логопед.
Только мультидисциплинарный подход позволяет обеспечить всесторонний качественный реабилитационный процесс. Восстановление занимает 3-4 месяца. Медицинский персонал клиники реабилитации внимательно относится к пожеланиям пациентов.
Для каждого больного врачи составляют реабилитационную программу, устанавливают краткосрочные и отдалённые цели. Краткосрочные цели – задачи, которые можно решить за короткий промежуток времени (научиться самостоятельно садиться на кровати). Постановка краткосрочных задач делит длинный процесс реабилитации на определённые этапы, которые позволяют пациенту и врачам оценить динамику состояния больного.
При наличии парезов применяют миостимуляцию, при болевом синдроме и отёчности – магнитотерапию. Часто используют фототерапию. Лазер является мощным биостимулятором, поэтому этот метод применяют осторожно.
Если у пациента развивается парез конечностей, ему делают массаж. При его проведении улучшается кровоснабжение мышц, отток лимфы, повышается чувствительность и суставно-мышечное чувство, нейромышечная проводимость.
Лечебную физкультуру применяют в предоперационном и послеоперационном периодах. Перед операцией при относительно удовлетворительном состоянии пациента ЛФК используют для увеличения тонуса мышц, тренировки дыхательной и сердечно-сосудистой систем. После операции лечебную гимнастику применяют для борьбы с вестибулярными нарушениями, восстановления утраченных функций, формирования новых условно-рефлекторных связей.
В течение первых дней после операции упражнения выполняют в пассивном режиме. По возможности проводят дыхательную гимнастику для профилактики осложнений, связанных с гиподинамией. При отсутствии противопоказаний расширяют двигательный распорядок и выполняют упражнения в пассивно-активном режиме.
После перевода пациента из отделения реанимации и интенсивной терапии, стабилизации состояния его постепенно вертикализируют и акцентируют внимание на восстановлении утраченных движений. Далее больного постепенно учат садиться. В этом же положении выполняют упражнения ЛФК. При отсутствии противопоказаний двигательный режим расширяют, пациента переводят в положение «стоя» и начинают восстанавливать ходьбу. В комплексы лечебной гимнастики добавляют упражнения с дополнительным оборудованием: утяжелителями, мячами. Их выполняют до утомления и без возникновения болевого синдрома.
Чтобы установить точный диагноз при наличии симптомов опухоли мозга, пройти эффективный курс лечения и реабилитации после операции, звоните по телефону Юсуповской больницы.
Как распознать опухоль головного мозга
1 августа 2019103407 тыс.
В поле зрения часто попадают истории, когда у молодого успешного человека обнаружили неоперабельную опухоль головного мозга. Как не пропустить тревожные симптомы?
Прежде, чем вы начнете читать, хочу предупредить о 2 моментах:
- Нет какого-то одного признака опухоли, учитывается совокупность симптомов. Все нижеперечисленные признаки встречаются не только при опухолях, но и при массе других, зачастую безобидных, заболеваний.
- Если Вас что-то беспокоит в Вашем состоянии здоровья — идите к врачу.
Головная боль
В 99% случаев головная боль доброкачественная и не говорит ни о каком серьезном заболевании. Среди пациентов, имеющих один из настораживающих признаков, опухоль головного мозга встречается менее, чем в 1% случаев. Как правило, помимо головной боли у пациентов с опухолью имеются другие симптомы (см. ниже).
Если в течение 10 недель к боли не присоединились другие жалобы, маловероятно, что боль вызвана опухолью.
Эпилептические приступы
Возникают в 50-80% случаев у пациентов с опухолью головного мозга. Приступ может быть генерализованным (больной напрягается и бьется в судорогах) или парциальным (похожие судороги, но только в одной руке или ноге – не путайте с обычными судорогами, когда сводит мышцы).
Впервые возникший судорожный припадок у взрослого человека при условии отсутствия приступов в детстве — повод скорее обратиться к врачу и сделать МРТ.
Очаговые симптомы
Обычно прогрессируют медленно (недели, месяцы, годы). Чаще всего встречаются:
- Слабость в мышцах (принципиально снижение силы, например, в одной руке или в руке и ноге на одной стороне — не путайте с общей слабостью, которая возникает при многих причинах, не связанных с опухолью)
- Афазия (нарушение речи, когда пациент либо не может говорить, либо не понимает обращенную речь)
- Нарушение координации, перекос лица и др.
Психические изменения
Нарушение внимания, снижение критики к своему поведению, потеря памяти, изменения личности. Помните, что жалобы на невнимательность и забывчивость бывают у пациентов с тревогой и депрессией.
Будьте здоровы и берегите себя!
| Опухоль мозга | |
|---|---|
 Опухоль головного мозга. Визуализируется с помощью МРТ. |
|
| МКБ-11 | 2A00 |
| МКБ-10 | C71, D33.0-D33.2 |
| МКБ-9 | 191, 225.0 |
| DiseasesDB | 30781 |
| MedlinePlus | 007222 |
| eMedicine | emerg/334 |
| MeSH | D001932 |
О́пухоли головно́го мо́зга — гетерогенная группа различных внутричерепных новообразований, доброкачественных или злокачественных, возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга (нейроны, глиальные клетки, астроциты, олигодендроциты, эпендимальные клетки), лимфатической ткани, кровеносных сосудов мозга, черепных нервов, мозговых оболочек, черепа, железистых образований мозга (гипофиза и эпифиза), или возникающих вследствие метастазирования первичной опухоли, находящейся в другом органе.
Тип опухоли определяется клетками, её формирующими. В зависимости от локализации и гистологического варианта формируется симптоматика заболевания.
Классификация[править | править код]
Опухоли мозга можно разделить на группы по следующим признакам[1]:
- По первичному очагу
- Первичные опухоли — опухоли, развивающиеся из тканей головного мозга, его оболочек и черепных нервов (глиобластома, глиома).
- Вторичные опухоли — опухоли метастатического происхождения[2].
- По клеточному составу
Современная гистологическая классификация опухолей центральной нервной системы, разработанная экспертами ВОЗ в 2007 году, позитивно отличается от предыдущих редакций 1979, 1993, 2000 годов. В первую очередь тем, что в ней достаточно полно нашли отражение изменения во взглядах на гистогенез и степень злокачественности ряда новообразований, которые произошли в результате широкого использования в нейроморфологии целого ряда новейших методик, в частности — иммуногистохимии и молекулярно-генетического анализа. В ней описано более 100 различных гистологических подтипов опухолей ЦНС, объединённых в 12 категорий. Наиболее часто встречающиеся морфологические подтипы приведены ниже:
- Нейроэпителиальные опухоли (эпендимома, глиома, астроцитома). Развиваются непосредственно из мозговой ткани. Составляют порядка 60 %.
- Оболочечные опухоли (менингиома). Развиваются из тканей мозговых оболочек.
- Опухоли гипофиза (аденома гипофиза). Формируются из клеток гипофиза.
- Опухоли черепных нервов (невриномы). Возникают по ходу черепных нервов.
- Метастазы из внемозговых очагов. Попадают в мозг из других очагов путём метастазирования.
- Дизэмбриогенетические опухоли. Возникают в процессе эмбриогенеза. Достаточно редкий, но серьёзный вид патологии.
Клиника[править | править код]
Клинические проявления опухолей головного мозга определяются их расположением в ограниченном объёме полости черепа. Сдавливание или разрушение ткани мозга в области опухоли (за счёт прорастания новообразования) обуславливает так называемую первичную, или очаговую, симптоматику. По мере прогрессирования заболевания проявляется так называемая общемозговая симптоматика, обусловленная нарушением гемодинамики и внутричерепной гипертензией[1].
Очаговая симптоматика[править | править код]
Очаговая симптоматика во многом определяется локализацией опухоли. Можно выделить следующие группы:
- Нарушение чувствительности
- Снижается или исчезает способность воспринимать внешние раздражители, действующие на кожу — термические, болевые, тактильные. Может утрачиваться способность определять положение частей своего тела в пространстве. Например, с закрытыми глазами больной не способен сказать, держит он руку ладонью вверх или вниз.
- Нарушение памяти
- При поражении коры мозга, отвечающей за память, происходит полная или частичная потеря памяти. От невозможности узнать своих близких до невозможности распознавать или узнавать буквы.
- Двигательные нарушения (парезы, параличи)
- Снижается мышечная активность в связи с поражением путей, передающих двигательную импульсацию. В зависимости от локализации опухоли отличается и картина поражения. Могут развиваться как поражения отдельных частей тела, так и полные или частичные поражения конечностей и туловища. При нарушении передачи двигательной импульсации из коры головного мозга возникают параличи центрального типа, то есть сигнал из спинного мозга к мышцам поступает, они в гипертонусе, но управляющие сигналы головного мозга не поступают в спинной мозг, произвольные движения невозможны. При поражении спинного мозга развиваются периферические параличи, сигнал из головного мозга попадает в спинной мозг, но спинной мозг не может передать его мышцам, мускулатура в гипотонусе.
- Эпилептические припадки
- Появляются судорожные припадки, возникающие из-за формирования очага застойного возбуждения в коре.
- Нарушение слуха и распознавания речи
- При поражении слухового нерва происходит утрата способности получать сигнал от органов слуха. При поражении участка коры, отвечающего за распознавание звука и речи, для больного все слышимые звуки превращаются в бессмысленный шум.
- Нарушение зрения, распознавания предметов и текста
- При расположении опухоли в районе зрительного нерва или четверохолмия наступает полная или частичная утрата зрения в связи с невозможностью доставить сигнал от сетчатки к коре головного мозга. При поражении областей в коре, отвечающих за анализ изображения, происходят разнообразные нарушения — от неспособности понимать поступающий сигнал до неспособности понимать письменную речь или узнавать движущиеся предметы.
- Нарушение речи устной и письменной
- При поражении областей коры, отвечающих за письменную и устную речь, происходит их полная или частичная утрата. Процесс этот, как правило, постепенный и усиливается по мере роста опухоли — сначала речь больного становится невнятной (как у 2-3-летнего ребёнка), постепенно изменяется почерк, затем изменения нарастают до полной невозможности понять его речь и почерка в виде зубчатой линии.
- Вегетативные расстройства
- Появляются слабость, утомляемость, больной не может быстро встать, у него кружится голова, происходят колебания пульса и артериального давления. Это связано с нарушением контроля за тонусом сосудов и влиянием блуждающего нерва.
- Гормональные расстройства
- Изменяется гормональный фон, может колебаться уровень всех гипоталамо-гипофизарно зависимых гормонов.
- Нарушение координации
- При поражении мозжечка и среднего мозга нарушается координация, изменяется походка, больной без контроля зрения не способен совершать точные движения. Например, он промахивается, пытаясь с закрытыми глазами достать до кончика носа. Неустойчив в позе Ромберга.
- Психомоторные и когнитивные нарушения
- Нарушается память и внимание, больной становится рассеян, раздражителен, изменяется характер. Тяжесть симптомов зависит от величины и локализации области поражения. Спектр симптомов колеблется от рассеянности до полной утраты ориентации во времени, пространстве и собственной личности.
- Нарушения интеллекта и эмоциональной сферы
- При поражении мозга за счёт объемных образований в наибольшей степени страдают интеллектуальные функции и те личностные характеристики, которые отражают особенности социального взаимодействия: социальная конформность и психотизм. Латеральные особенности этого эффекта заключаются в том, что при нарушении функций левого полушария за счёт развития опухоли в большей степени усиливается психотизм, а при дефиците функционирования правого — социальная конформность. Полушарные особенности в изменениях когнитивного статуса при объемных образованиях головного мозга выражены в меньшей степени, чем изменения личностных характеристик. Следует, однако, отметить, что поражение левого полушария вызывает сравнительно большее снижение интеллекта, а правого — творческих показателей. А. М. Перфильев, О. М. Разумникова, В. В. Ступак «Особенности изменения психических функций у пациентов с опухолями головного мозга: значение левосторонней и правосторонней локализации» Архивная копия от 23 февраля 2014 на Wayback Machine.
- Внезапное совершение громких преступлений, в том числе людьми, которые никогда не были склонны к нарушению закона
Как отметил в своём фильме «Мозг» известный нейробиолог Дэвид Иглмен, опухоль мозга может вызвать асоциальное поведение, если появится в соответствующих местах. Так, мужчина из Великобритании[уточнить] внезапно взял винтовку и начал стрелять из башни по людям на площади, а когда его ликвидировали, дома обнаружили предсмертную записку, в которой он написал, что уже какое-то время у него внезапно проявляется агрессия и просил исследовать его мозг. Когда такое исследование было проведено, была обнаружена опухоль в той области, которая может влиять на проявление агрессивного поведения.
- Галлюцинации
- При поражении областей в коре мозга, отвечающих за анализ изображения, у больного начинаются галлюцинации (как правило, простые: больной видит вспышки света, солнечное гало).
- Слуховые галлюцинации
- Больной слышит монотонные звуки (звон в ушах, бесконечные стуки).
Общемозговая симптоматика[править | править код]
Общемозговая симптоматика — это симптомы, возникающие при повышении внутричерепного давления, сдавливании основных структур мозга.
- Головная боль
- Отличительной особенностью при онкологических заболеваниях является постоянный характер и высокая интенсивность головной боли, её плохая купируемость ненаркотическими анальгетиками. Снижение внутричерепного давления приносит облегчение.
- Рвота (вне зависимости от приёма пищи)
- Рвота центрального генеза, как правило, возникает из-за воздействия на рвотный центр в среднем мозге. Тошнота и рвота беспокоят больного постоянно, при изменениях внутричерепного давления срабатывает рвотный рефлекс. Также больной не способен принимать пищу, иногда и пить воду из-за высокой активности рвотного центра. Любой инородный предмет, попадающий на корень языка, вызывает рвоту.
- Головокружение
- Может возникать в результате сдавливания структур мозжечка. Нарушается работа вестибулярного анализатора, у больного головокружение центрального типа, горизонтальный нистагм, зачастую возникает ощущение, что он, оставаясь неподвижным, поворачивается, сдвигается в ту или иную сторону. Также головокружение может вызываться ростом опухоли, приводящим к ухудшению кровоснабжения головного мозга.
Диагностика[править | править код]
Диагностика, вследствие локализации опухоли внутри черепа, затруднена. Диагноз онкологического заболевания окончательно ставится только после гистологического заключения, без гистологического или цитологического исследования диагноз неправомочен. В связи с тем, что опухоль находится в полости черепа и прорастает в ткань мозга, забор биоптата представляет собой сложную нейрохирургическую операцию. Диагноз «опухоль мозга» выставляется поэтапно — сначала амбулаторно, затем подтверждается в стационаре. Можно выделить три этапа в диагностике[3][4][5].
Обнаружение[править | править код]
Больной поступает, как правило, к терапевту (реже — к неврологу или врачу другой специальности). Обратиться больного вынуждает прогрессирование очаговой или общемозговой симптоматики — пока клиника выражена слабо, больные редко попадают в поле зрения врачей, и только когда ситуация начинает быстро ухудшаться, человек обращается за помощью к специалисту.
Врач оценивает состояние поступившего больного и, в зависимости от его тяжести, принимает решение о госпитализации или амбулаторном лечении. Критерием оценки тяжести состояния является наличие и выраженность очаговой и общемозговой симптоматики, а также наличие и тяжесть сопутствующих заболеваний. При обнаружении у больного неврологической симптоматики он направляется для консультации к неврологу. При впервые возникшем эпилептическом или судорожном припадке Архивная копия от 10 августа 2021 на Wayback Machine обязательно проводится компьютерная томография головного мозга для выявления онкологической патологии.
Обследование[править | править код]
Невролог оценивает тяжесть симптомов и производит дифференциальную диагностику. В его задачу входит поставить, как минимум, предварительный, а после дообследований — и клинический диагноз. Врач, на основании жалоб больного и доступных ему методов обследования, должен принять решение, о каких заболеваниях ему думать, какие инструментальные и лабораторные методы обследования следует назначить.
Опухоль головного мозга у 28-летнего мужчины выявлена с помощью МРТ.
К обязательным методам обследования относятся определение активности сухожильных рефлексов, проверка тактильной и болевой чувствительности. Диагностические мероприятия могут быть расширены в зависимости от жалоб больного и с целью дифференциальной диагностики. Так, например, если больной отмечает нарушения координации, следует провести пальце-носовую пробу, проверить устойчивость в позе Ромберга. Если возникает подозрение на опухоль мозга, то больной направляется на компьютерную (КТ) или магнитно-резонансную томографию (МРТ). МРТ с контрастным усилением является «золотым стандартом» в диагностике опухолей головного мозга[6]. При обнаружении на томограмме объёмного образования решается вопрос о госпитализации больного в специализированный стационар.
Подтверждение[править | править код]
После поступления в онкологический диспансер проводится ряд обследований с целью решить вопрос о тактике лечения данного больного, требуется ли ему хирургическое вмешательство и, если требуется, то как он его перенесёт, целесообразно ли его стационарное лечение. Проводится повторная КТ или МРТ головного мозга. Определяются режимы и дозы лучевой и химиотерапии, картируется опухоль, определяются её границы, размеры, точная локализация. Если больному показано хирургическое лечение, то берут биоптат опухоли и производят её гистологическую верификацию с целью подбора оптимального режима последующей терапии. Также препарат ткани опухоли может быть получен путём стереотаксической биопсии.
Лечение[править | править код]
Лечение опухолей головного мозга, как и всех онкологических заболеваний, — комплексное и довольно дорогостоящее мероприятие. Все мероприятия, проводимые в ходе курса лечения, можно разбить на следующие группы[5][7].
Симптоматическая терапия[править | править код]
Все мероприятия, относящиеся к этой группе, не влияют на саму причину заболевания, а лишь смягчают его течение, позволяя сохранить жизнь больному или улучшить его качество жизни.
- Глюкокортикостероиды (преднизолон) — снимают отёк ткани головного мозга и снижают общемозговую симптоматику.
- Противорвотные препараты (метоклопрамид) — снимают рвоту, возникающую в результате нарастания общемозговой симптоматики или после комбинированной химио-лучевой терапии.
- Седативные препараты — назначаются в зависимости от уровня психомоторного возбуждения и тяжести психических нарушений.
- Нестероидные противовоспалительные средства (НПВС — например, кетонал) — купируют болевой синдром.
- Наркотические анальгетики (морфин, омнопон) — купируют болевой синдром, психомоторное возбуждение, рвоту центрального генеза.
Хирургическое лечение[править | править код]
Хирургическое удаление довольно большой опухоли, сдавливающей левую теменную долю и сросшейся с твёрдой мозговой оболочкой. Размер опухоли — 4-5 см
Хирургическое лечение опухолей головного и спинного мозга является основным, наиболее эффективным методом, однако удаление опухоли из ткани мозга представляет значительную трудность. Каждое такое вмешательство — это сложная нейрохирургическая операция. Так как хирургу необходимо иссечь опухоль в пределах здоровых тканей (чтобы избежать рецидива), то каждая такая операция травматична, а зачастую и вовсе невозможна из-за больших размеров опухоли или её локализации в жизненно важных участках мозга. В зависимости от размеров, локализации, типа опухоли, состояния больного принимается решение о необходимости проведения операции, объёме оперативного вмешательства и способе его проведения. Применение современной лазерной и ультразвуковой техники в хирургии опухолей головного мозга позволило несколько повысить её эффективность. Конкретный путь вмешательства и метод его осуществления индивидуален и зависит от локализации опухоли, её размеров и клеточного состава[8].
Лучевая терапия[править | править код]
Лучевая терапия играет важную роль в лечении опухолей головного мозга. Лучевая терапия может проводиться как в дополнение к хирургическому лечению, так и самостоятельно в случаях невозможности проведения хирургического лечения либо отказе пациента от оперативного вмешательства. При планировании лучевой терапии больным с опухолями головного мозга очень важно определить рациональный объём облучения. Для этой цели необходимо использовать данные, полученные во время операции, пред- и послеоперационной компьютерной томографии, магнитно-резонансного исследования, ангиографии, позитронно-эмиссионной томографии. Определение рационального уровня излучения позволит избежать или минимизировать негативные последствия терапии. В основе действия лучевой терапии лежит влияние ионизирующего излучения на клетки тканей, находящихся на пути пучка излучения. Для лечения опухолей головного мозга применяют дистанционную лучевую терапию. Оптимальные сроки начала — через 14-21 дней после оперативного вмешательства и желательно не позже, чем через 2 месяца. Облучение проводится локально на область самой опухоли, ложа опухоли, остаточной опухоли, рецидива или метастаза. Также возможно проведение тотального облучения на весь головной мозг при множественных (>3) метастазах или определённых гистологических типах опухолей (глиобластома, астроцитома и другие). Лучевая терапия обычно проводится за один курс в 10-30 фракций (процедур), суммарная изоэффективная (то есть эквивалентная дозе с фракционированием по 2 Гр) доза ионизирующего излучения при тотальном облучении головного мозга не должна превышать 50-60 Гр, при локальном — 70 Гр. Размер разовой дозы излучения (за 1 сеанс) колеблется от 0,8 до 3 Гр. Лучевая терапия подбирается индивидуально в зависимости от клеточного состава опухоли, её размеров и локализации[7]. Несмотря на эффективность, лучевая терапия — достаточно тяжёлая для больного процедура, её применение сопровождается лучевыми реакциями, которые обычно купируются корректирующей противоотёчной терапией. В зависимости от типов опухолей формируются различные схемы лучевой терапии и комбинаций с химиотерапией.
Радиохирургия[править | править код]
Стереотаксическая радиохирургия является частью лучевой терапии, но, в связи с возрастающей значимостью для лечения опухолей головного мозга, заслуживает отдельного внимания. Стереотаксическая радиохирургия была впервые использована Шведским нейрохирургом Ларсом Лекселлом в 1969 году как замена хирургической операции для пациентов, которым проведение оперативного лечения противопоказано или нежелательно вследствие высокого риска осложнений. Радиохирургия использует комбинацию преимуществ стереотаксической навигации (пространственной навигации с субмиллиметровой точностью) и избирательного действия ионизирующего излучения именно на опухолевые клетки, характерного для лучевой терапии. Это позволяет добиться полного уничтожения опухолевого очага без инвазивного, высокотравматичного оперативного лечения, но с минимальными осложнениями в сравнении с классической лучевой терапией. Основными случаями, когда показано проведение радиохирургии, являются: метастатическое поражение головного мозга (при выявленной первичной локализации опухоли и небольшом количестве метастазов), рецидив первичной опухоли мозга после проведённого хирургического и/или лучевого лечения. При доброкачественных новообразованиях головного мозга радиохирургия является полной альтернативой хирургическому лечению, и рассматривается как метод выбора пациента. При противопоказаниях или отказе от хирургического лечения возможно проведение радиохирургии как самостоятельного метода лечения, если есть гистологическая верификация диагноза. Иногда возможно проведение радиохирургии в комбинации с тотальным облучением головного мозга.
Химиотерапия[править | править код]
Перед проведением химиотерапии обязательно необходимо провести гистологическую верификацию опухоли для подбора адекватной дозы и наиболее эффективного препарата. Если хирургическое вмешательство не проводилось, то диагноз следует подтвердить путём стереотаксической биопсии. Применение химиотерапии существенно ограничено малым количеством препаратов, проникающих через гемоэнцефалический барьер. Обязательным условием химиотерапии является определение индивидуальной чувствительности больного к препарату. Путь введения выбирается исходя из возможности создания наибольшей концентрации препарата в тканях опухоли. Для проведения химиотерапии применяют препараты алкилирующей группы, антиметаболиты, препараты природного происхождения, антибластические антибиотики, синтетические и полусинтетические препараты. Наиболее эффективна химиотерапия в сочетании с лучевой терапией и курс, состоящий из нескольких препаратов.
Введение препаратов производится курсами длительностью от 1 до 3 недель, с промежутками в 1-3 дня, пока не будет введена вся назначенная доза препарата. Введение препарата проводится под контролем картины крови, так как все препараты, используемые в терапии, поражают наиболее активно делящиеся клетки, в том числе и клетки костного мозга. По результатам анализов курс терапии может прерываться, а в некоторых случаях и вовсе отменяться[5]. Также большое значение для больного имеет сопутствующая противорвотная терапия. Важным с точки зрения качества жизни больного является такой параметр, как эметогенность — способность вызывать рвоту. Высокая эметогенность свидетельствует о том, что у 90 % получавших препарат без противорвотной терапии возникала рвота. По данному признаку выделяют 4 группы:
- > 90 % — высокая
- 30-90 % — средняя
- 10-30 % — низкая
- < 10 % — минимальная
Адекватность противорвотной терапии достигается сочетанием препаратов, угнетающих активность рвотного центра, совместно с седативными препаратами. Выбор конкретного сочетания зависит от индивидуальной чувствительности, длительности химиотерапии и финансовых возможностей[9].
Для детских глиом эффективность темоцоломида не подтверждена[источник не указан 2475 дней].
Криохирургия[править | править код]
Целью криохирургии является криодеструкция клеток в заданном объёме замораживаемой патологической ткани, как на поверхности тела, так и в глубине органа без повреждения окружающих здоровых клеток.
В криохирургии используют два основных вида аппаратов: криоаппликаторы и криозонды. Криоаппликаторы предназначены для деструкции крупных массивов биологической ткани, так как находятся в контакте с поверхностью замораживаемого объекта и обладают достаточно крупными размерами. Поэтому криоаппликаторы получили широкое распространение в дерматологии, маммологии, гастроэнтерологии и хирургии печени. Криозонды используются для малоинвазивного воздействия в глубине ткани или органа на патологический очаг малого размера, когда необходимо щадящее отношение к окружающим тканям.
Криохирургия при опухолях головного мозга может как дополнять основной этап хирургического удаления, так и являться самостоятельным видом воздействия на опухолевую ткань.
Криодеструкцию применяют при:
1. опухолях расположенных в функционально-значимых зонах головного мозга.
2. опухолях неудалимых традиционными методами хирургии.
3. глубинно расположенных множественных образованиях (метастазы в головной мозг).
4. не удалённых фрагментах опухоли (остаточная ткань менингиом).
5. опухолях хиазмально-селлярной локализации.
6. метастатических поражениях позвонков.
Криохирургию можно сочетать с лучевой или химиотерапией и обычными хирургическими воздействиями.
Звенья патогенеза крионекроза:
1.деполимеризация трёхмерной сети белков цитоскелета клетки, поскольку от их состояния и свойств зависят такие важные клеточные параметры, как форма, барьерные и структурные свойства плазматических и внутренних мембран, транспорт ионов и метаболитов, энергообеспечение и синтетические процессы;
2.значительная дегидратация клеток в процессе образования льда экстра- и интрацеллюлярно, ведущая к резкому повышению «летальной концентрации» электролитов вне- и внутри клеток, а также изменению структурного состояния белков цитоскелета;
3.механическое повреждение клеточных мембран кристаллами льда, а также сдавление этими кристаллами внутриклеточных структур;
4.нарушение клеточного метаболизма, накопление токсических продуктов в летальных концентрациях;
5.ишемическая гипоксия из-за нарушения тканевого кровообращения в результате слайджирования и тромбообразования;
6.иммунологическая реакция вследствие формирования антител к замороженной ткани (В настоящее время данный эффект не доказан).
Криохирургический метод обладает большим диапазоном объёмов воздействия, так же актуален при труднодоступных или распространённых опухолях, особенно у больных преклонного возраста и при наличии сопутствующих заболеваний[10].
Сочетание лучевой и химиотерапии[править | править код]
Недавние клинические исследования показали, что при глиомах с низкой степенью злокачественности более высокая трёхлетняя выживаемость обеспечивается сочетанием лучевой и химиотерапии. Такие глиомы со временем способны прогрессировать до III—IV стадии, переходя в глиобластому.
Вопрос о том, какое средство наиболее эффективно для лечения глиом, является спорным. Исследования II фазы, проведённые совместно центром раковых заболеваний университета Огайо и университетом Мэриленд, Онтарио, показывает, что сочетание лучевой терапии с химиотерапией темозоломидом улучшает прогноз по сравнению с контрольной группой, в которой применялась только лучевая терапия. Пациенты с глиомами низкой степени злокачественности и высоким риском рецидива показали в ходе исследования трёхлетнюю выживаемость 73 %, если лечение проводится с одновременным применением химиотерапии и лучевой терапии. В контрольной группе, получавшей только лучевую терапию, трёхлетняя выживаемость составила 54 %[11].
Диспансеризация[править | править код]
При подозрении на опухолевое поражение головного мозга больной направляется в онкологический диспансер по месту жительства, где проходит комплекс обследований, призванных подтвердить или снять диагноз — опухоль головного мозга. В случае подтверждения диагноза производится постановка больного на диспансерный учёт. Назначается и проводится курс лечения. После завершения лечения больной выписывается, но продолжает состоять на диспансерном учёте. Ему рекомендуют явиться в диспансер для проведения повторных исследований. Эта система направлена на своевременное выявление рецидивов опухолевого процесса. После выписки больному рекомендуют три раза обратиться через месяц после предыдущего посещения, затем два раза через три месяца, затем два раза через шесть месяцев, в дальнейшем 1 раз в год. Диспансерное наблюдение лиц, состоящих на учёте у онколога, является пожизненным и бесплатным.
Прогноз[править | править код]
Возможность успешного и полноценного излечения зависит от своевременности и адекватности диагностики. При полноценном трёхступенчатом лечении, начавшемся на ранней стадии развития опухоли, пятилетняя выживаемость больных составляет, в зависимости от гистологического варианта опухоли, 60—80 %[12]. При позднем обращении и невозможности оперативного лечения пятилетняя выживаемость, в зависимости от гистологического варианта и размеров опухоли, не превышает 30—40 %[12].
Примечания[править | править код]
- ↑ 1 2 РАК МОЗГА — ОПУХОЛЬ МОЗГА. Дата обращения: 22 июля 2008. Архивировано 10 июня 2008 года.
- ↑ Энциклопедия заболеваний головного мозга. Опухоли мозга (классификация симптомы). Дата обращения: 7 апреля 2009. Архивировано из оригинала 27 марта 2009 года.
- ↑
Опухоли головного мозга. Нейрохирургическое отделение РНЦХ РАМН. Дата обращения: 20 августа 2008. Архивировано 19 февраля 2012 года. - ↑ Лучевая диагностика опухолей головного и спинного мозга. Медицинская библиотека BooksMed.com. Дата обращения: 28 декабря 2010. Архивировано 1 мая 2012 года.
- ↑ 1 2 3
Шайн А. А. ОНКОЛОГИЯ. Учебник для студентов медицинских вузов. — Медицинское Информационное Агентство, 2004. — 544 с. - ↑ Магнитно-резонансная томография. Нейрохирургический центр ГВКГ им. Н. Н. Бурденко. Дата обращения: 31 августа 2008. Архивировано из оригинала 1 мая 2006 года.
- ↑ 1 2 Глава XII. Опухоли головного мозга. Онколог.ру. Дата обращения: 20 августа 2008. Архивировано из оригинала 12 ноября 2011 года.
- ↑
Розуменко В. Д. Состояние и перспективы лечения опухолей головного мозга // Українська Асоціація нейрохірургів (УАН) : Бюлетень. — Київ, 1998. — № 7 (УДК 616.831—006—089313). - ↑ ПРОФИЛАКТИКА РВОТЫ, ОБУСЛОВЛЕННОЙ ПРОВЕДЕНИЕМ ХИМИОТЕРАПИИ И РАДИОТЕРАПИИ: РЕЗУЛЬТАТЫ ПЕРУДЖИЙСКОЙ МЕЖДУНАРОДНОЙ ПРОТИВОРВОТНОЙ КОНСЕНСУСНОЙ КОНФЕРЕНЦИИ. Дата обращения: 31 июля 2008. Архивировано 20 сентября 2008 года.
- ↑ Криодеструкция в нейрохирургии. Архивная копия от 21 мая 2013 на Wayback Machine Нейрохирургическое отделение РНЦХ РАМН
- ↑ Chemotherapy, radiation therapy combination improves outcomes for people with low-grade brain cancer Архивная копия от 2 апреля 2015 на Wayback Machine Published on March 10, 2015
- ↑ 1 2 Детская нейроонкология. Состояние и перспективы. Медицинская газета здоровье украины. Дата обращения: 20 января 2009. Архивировано 14 января 2010 года.
Ссылки[править | править код]
- Резекция малой опухоли головного мозга, видео Архивная копия от 5 ноября 2010 на Wayback Machine
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Рак головного мозга
Рак головного мозга
Рак головного мозга: причины появления, симптомы, диагностика и способы лечения.
Определение
Опухоли мозга – это внутричерепные новообразования, которые могут быть доброкачественными и злокачественными. Доброкачественные опухоли растут медленно, не прорастают в соседние ткани и не дают метастазов, злокачественные (рак) – имеют агрессивный рост, прорастают в окружающие структуры и могут метастазировать в другие органы. Иногда доброкачественные опухоли могут перерождаться в злокачественные.
Злокачественные опухоли головного мозга подразделятся на первичные, то есть развивающиеся из клеток головного мозга, черепно-мозговых нервов, мозговых оболочек, сосудов, эндокринных структур головного мозга (гипофиза и эпифиза), и вторичные – представляющие из себя метастазы первичной опухоли, расположенной в другом органе.
Первичные злокачественные новообразования встречаются редко и составляют порядка 2% от всех опухолей человека, вторичные – наблюдаются гораздо чаще.
Большинство опухолей мозга диагностируется у пациентов старше 45-50 лет. Опухоли мозга, в том числе рак, чаще возникают у мужчин, доброкачественные новообразования более характерны для женщин.
Причины появления рака головного мозга
На развитие злокачественных процессов мозга влияют множество факторов: генетическая предрасположенность и наследственность, радиоактивное облучение высокими дозами, токсическое воздействие ртути или свинца, травмы, вредные привычки, нарушения, вызванные ВИЧ-инфекцией, химиотерапевтическое лечение, а также продолжительный прием антибактериальных препаратов.
Метастазы в головной мозг – опасное осложнение злокачественных новообразований иной локализации – встречаются у 16-20% онкологических больных. Чаще всего в мозг метастазируют рак легкого у мужчин и рак молочной железы у женщин, а также меланома, рак толстой кишки и рак почки.
Метастазы в мозг обычно развиваются в период от 6 месяцев до двух лет после выявления первичной опухоли.
Классификация заболевания
Тип первичной опухоли определяется клетками, из которых она сформирована. Опухолей насчитывается огромное количество, выделяют, например:
- глиомы – развиваются из глии (вспомогательных клеток нервной системы), которая окружает нейроны, питает и защищает их;
- менингиомы – опухоли из твердой оболочки головного мозга;
- астроцитомы – опухоли из клеток глии – астроцитов;
- олигодендроглиомы – опухоли из клеток глии – олигодендроцитов;
- эпендимомы – относятся к глиальным опухолям и развиваются из ткани, выстилающей желудочки мозга;
- гемангиомы – из клеток сосудов мозга;
- нейрональные опухоли (например, нейробластома – злокачественная опухоль из эмбриональных нейробластов – зародышевых нервных клеток);
- эмбриональные опухоли.
По мнению специалистов, чаще всего у пациентов диагностируются доброкачественные и злокачественные глиомы и менингиомы.
Первичные опухоли головного мозга не классифицируют по общепринятой системе TNM.
Для оценки опухолей, которые могут активно метастазировать (обычно в пределах ЦНС), используют классификацию Chang, которая учитывает размеры и прорастание опухоли, а также наличие метастазов.
Симптомы рака головного мозга

В самом начале заболевания опухоли головного мозга растут, обычно никак себя не проявляя. Симптомы возникают по мере увеличения размеров опухоли, хотя при кровоизлиянии в опухоль процесс может быть острым.
Выделяют очаговые и общемозговые симптомы, а также симптомы эндокринных нарушений.
Общемозговыми называются признаки, которые характерны для всех опухолей головного мозга и связаны с повышением внутричерепного давления, механическим сдавлением мозговых структур. К таким признакам относится головная боль, носящая тупой, распирающий или давящий характер, обычно возникающая в утренние или вечерние часы, после психоэмоционального напряжения, усиливающаяся при физической нагрузке. Помимо головной боли общемозговыми симптомами являются головокружение, потеря равновесия и сознания, рвота. Рвота может возникать по утрам, а также при резком изменении положения головы, но бывает и спонтанной на фоне полного спокойствия.
Общемозговая рвота не сопровождается тошнотой, не связана с приемом пищи и не приносит облегчения.
Очаговые симптомы зависят от локализации опухоли и от ее размера. К таким симптомам относятся частичное или полное нарушение подвижности и чувствительности разных участков тела, искаженное восприятие температуры и боли, нарушения памяти, речи, потеря контроля над актами мочеиспускания и дефекации, а также изменения личности пациента (агрессивное поведение, раздражительность, угрюмость, апатия), психические расстройства (галлюцинации, психозы).
На поздних стадиях развития опухоли возникают более тяжелые нарушения – в результате давления на зрительный нерв появляется частичная или полная потеря зрения, «мушки» перед глазами, поражения слухового нерва ведут к ухудшению слуха или глухоте, могут наблюдаться эпилептические припадки.
Железистые новообразования приводят к эндокринным нарушениям, опухоли височной доли – к зрительным и слуховым галлюцинациям, затылочной области – к нарушениям восприятия цвета и образов.
В результате поражения ствола головного мозга нарушаются функции дыхания, глотания, искажаются обоняние, вкус и зрение. К другим симптомам рака головного мозга относят слабость, онемение, параличи конечностей и тела, нарушение походки и чувства равновесия (при поражении мозжечка или лобных долей), неконтролируемые движения по типу гиперкинезов.
Диагностика рака головного мозга
Всем пациентам с подозрением на опухоль мозга проводятся стандартные лабораторные исследования:
- общий (клинический) анализ крови;
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Гемостазиограмма (коагулограмма), скрининг
Синонимы: Гемостазиограмма, коагулограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Состав профиля:
№ 2 Протромбин (протромбиновое время, протромбин (по Квику), МНО…
- исследование уровня альфа-фетопротеина (АФП) в сыворотке крови;
Альфа-фетопротеин (АФП, alfa-Fetoprotein)
Синонимы: Анализ крови на альфа-фетопротеин.
Alfa fetoprotein AFP.
Краткая характеристика определяемого вещества Альфа-фетопротеин
Альфа-фетопротеин (АФП) относится к гл�…
- исследование уровня хорионического гонадотропина в крови;
- определение активности лактатдегидрогеназы в крови.
В редких случаях рекомендовано молекулярно-генетическое исследование.
Основой точного диагноза является проведение биопсии с гистологическим исследованием фрагмента опухоли. Если новообразование находится в функционально важных зонах, обильно кровоснабжается или если пациент находится в тяжелом состоянии, то биопсию не проводят, а диагноз ставится на основании клинической картины и рентгенологических методов диагностики.
Стандартом обследования пациентов с опухолями головного мозга, в том числе злокачественными, является магнитно-резонансная томография (МРТ) головного и спинного мозга с контрастным усилением № MRT01. МРТ позволяет провести диагностику с другими заболеваниями, определить природу первичной опухоли, увидеть, есть ли сдавление и смещение внутримозговых структур, нарушение тока внутримозговой жидкости (ликвора), выявить кровоизлияния в опухоль и поражения спинного мозга.
По показаниям может выполняться компьютерная томография (КТ) с контрастным усилением и без него № КТ36 и КТ31, функциональная магнитно-резонансная томография двигательных и речевых зон, КТ-ангиография и/или МР-ангиография, позитронная эмиссионная томография (ПЭТ), совмещенная с КТ (ПЭТ/КТ) головного мозга с аминокислотами.
К каким врачам обращаться
В первую очередь для постановки диагноза и определения плана обследования необходимо обратиться к
врачу-онкологу
. Далее он соберет консилиум с привлечением нейрохирурга, рентгенолога и врача-радиотерапевта для определения тактики лечения и оценки возможности проведения хирургического лечения. По необходимости проводятся консультации с неврологами, офтальмологами и врачами других специальностей.
Лечение рака головного мозга
Методами лечения рака головного мозга являются хирургия, радиотерапия и противоопухолевая лекарственная терапия (химиотерапия). Хирургическое лечение и взятие биопсий проводится в специализированных нейрохирургических учреждениях.
Лучевая терапия – один из важнейших методов лечения рака мозга. Она назначается после операции и позволяет устранить те элементы опухоли, которые невозможно удалить хирургически. Кроме того, лучевое лечение проводится в случаях, когда не может быть выполнено оперативное вмешательство. Химиотерапия применяется как самостоятельный способ лечения или дополняет хирургическое и лучевое лечение. Схема химиотерапии зависит от типа опухоли.
Дополнительно проводится лечение кортикостероидами, противосудорожными и обезболивающими средствами.
Осложнения
Осложнениями рака мозга являются нарушения зрения и слуха вплоть до их полной потери, развитие судорожного синдрома, нарушения сознания вплоть до комы и смертельного исхода.
При метастатических поражениях головного мозга продолжительность жизни пациентов без лечения не превышает 1-2 месяцев, при наличии лечения – от 3 до 12 месяцев, при первичных злокачественных опухолях прогноз также неблагоприятный – продолжительность жизни обычно не превышает 1-2 лет.
Профилактика рака головного мозга
К сожалению, предсказать, а значит и предупредить развитие первичной опухоли головного мозга практически невозможно. Рекомендуется избегать травм, воздействия ионизирующего излучения и токсических соединений, своевременно выявлять и лечить инфекционные заболевания, а также новообразования других органов, поскольку ранняя диагностика и лечение снижают риск метастазирования, в том числе в головной мозг.
Источники:
- Клинические рекомендации «Первичные опухоли центральной нервной системы». Разраб.: Ассоциация онкологов России, Ассоциация нейрохирургов России, Российское общество клинической онкологии. – 2020.
- Кабисова Э.Н., Хадаева Д.Т. Ранние и поздние симптомы рака головного мозга // Молодой ученый. – 2022. – № 30(425). – С. 22-23.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6036
14 Мая
-
6043
14 Мая
-
6014
14 Мая
Похожие статьи
Лучевая болезнь
Лучевая болезнь: причины появления, симптомы, диагностика и способы лечения.
Брюшной тиф
Брюшной тиф: причины появления, симптомы, диагностика и способы лечения.
Нейробластома
Нейробластома: причины появления, симптомы, диагностика и способы лечения.
Анорексия
Анорексия: причины появления, симптомы, диагностика и способы лечения.
Тест на опухоль головного мозга
29 августа 2022 г
Содержание:
- Стадии
- Симптомы болезни
- Признаки опухоли мозга
- Диагностика заболевания
- Прогнозы
- Лечение
- Профилактика
Опухолью головного мозга называют внутричерепные доброкачественные или злокачественные новообразования. Они поражают не только ткань, но и оболочки, сосуды, нервы и эндокринные структуры, поэтому симптоматика патологии разнится. Чтобы поставить точный диагноз, необходимо записаться на прием к офтальмологу и неврологу, пройти МРТ и МР-ангиографию, а также сдать кровь на онкомаркеры и иные многочисленные анализы. В большинстве случае лечение исключительно хирургическое, дополненное радиотерапией и облучением.
Стадии
Сегодня заболевание выявляется все чаще и, к сожалению, молодеет. Его обнаруживают у молодых людей, не достигших среднего возраста женщин и мужчин. Часто рак мозга стал диагностироваться у беременных на последних сроках вынашивания, что затрудняет лечение и ускоряет рост новообразования. Причиной тому специфические симптомы. Когда человек жалуется на депрессию, усталость и рассеянное внимание, ему предлагают отдохнуть, но мало кто советует сделать МРТ.
На особенности болезни влияет и характер опухоли. Доброкачественная развивается медленно, но на ранних стадиях практически никак не дает о себе знать. Так, для нее свойственно прохождение следующих этапов:
- инициация — узнать о патологии в этот момент можно только благодаря случаю. В клетках мозга начинается смещение ДНК, и они изменяются под влиянием определённых факторов;
- промоция — характерно активное размножение мутировавших клеток, но признаки могут отсутствовать;
- прогрессия — рост новообразования и заполнение свободно внутричерепного пространства, возможное сдавливание тканей.
Последняя стадия также может не иметь серьезных симптомов, однако из-за давления на окружающие органы появляются потеря ориентации, задержка речи и судороги. Врач без труда диагностирует рак мозга, даже не используя специальное оборудование.
К доброкачественным относят, например, такие патологии как:
- невринома — обнаруживаются множественные узелки в области спинного мозга;
- менингиома — распространенное новообразование, которое часто переходит в злокачественное. Как правило, страдают женщины, особенно в период беременности;
- краниофарингиома — отличается медленным развитием и сопровождается появлением кист; Симптомами служат несахарный диабет, ожирение, сухость кожи, бесплодие и карликовость;
- шваннома — наблюдаются нарушения вестибулярного аппарата, возможны головная боль, рвота, тошнота, потеря слуха.
Злокачественные опухоли ведут себя агрессивно и склонны к быстрому росту, могут давать метастазы в другие органы. Иммунная система не распознает проблему, а потому новообразование становится неоперабельным и активно распространяется, плохо поддаваясь лечению. При этом их видов меньше: глиома, саркома и тератома.
Определить тип рака мозга может только врач и ряд анализов.
Симптомы болезни
Ранние стадии никак себя не проявляют, поэтому обнаружить патологию практически невозможно. Более того, симптоматика слишком похожа на другие болезни. Так, чаще всего наблюдаются:
- судороги и эпилептические припадки;
- тошнота и рвота, после которой нет ощущения освобождения желудка;
- сильная головная боль при движении и в вертикальном положении;
- пониженная концентрация внимания и забывчивость.
К сожалению, на эти признаки мало кто обращает внимание. А между тем в это время опухоль лучше поддается лечению. На второй стадии. Когда она начинает разрастаться, отмечают:
- потерю чувствительности кожных покровов;
- ослабевание мышечной ткани;
- внезапные головокружения;
- сонливость и усталость;
- двоение в глазах.
Тем не менее терапия на этой стадии все еще эффективна, хоть и требует больше времени, а также увеличивает риск рецидива.
Признаки опухоли мозга
Новообразование может проявляться по-разному, что зависит от его места и размеров. Обращайте внимание на такие моменты, как:
- онемение в отдельных участках;
- потеря зрения или слуха;
- ухудшение памяти и спутанность сознания;
- проблемы с речью;
- измененный интеллект и самосознание;
- нестабильный гормональный фон;
- частая смена настроения;
- повышенная раздражительность и галлюцинации.
Как правило, онемение и судороги свидетельствуют о раке в лобных долях мозга, а проблемы со зрением свойственны опухолям в затылочной части. Точную локализацию выявляют во время клинических исследований.
Диагностика заболевания
При появлении первых симптомов важно незамедлительно обратиться к офтальмологу и неврологу. Для сбора анамнеза назначаются ЭЭГ и ЭхоКГ, проверяются острота и поля зрения, возможно направление и на другие лабораторные тесты. Это позволяет понять размеры новообразования и его влияние на соседние органы.
В случае большой опухоли дополнительно проходят КТ или МРТ. Исследование помогают визуализировать патологию, определить ее границы и четкое расположение. При необходимости специальных тестов, таких как биопсия, появляется возможность узнать степень малигнизации, оценить метаболические отклонения. В числе главных анализов:
- функциональная и МРТ сосудов головного мозга;
- ОФЭКТ;
- ПЭТ головного мозга;
- МР-термография и спектроскопия.
Все процедуры и обследования пациент проходит только после их назначения врачом.
Регулярная диагностика требуется людям из группы риска: пережившим инсульт, черепно-мозговую травму, а также при наличии онкологии у родственников. В последнем случае целесообразно сдать генетический тест на риск возникновения опухоли головного мозга.
Прогнозы
Положительный исход во многом зависит от самой опухоли, ее локализации, размеров и способности вызывать метастазы. Проще вылечить доброкачественные неметастазирующие опухоли, расположенные в доступном для оперативного вмешательства месте. Однако многие из таких новообразований склонны к рецидивированию, а повторная операция сильно нарушает нервную систему.
Злокачественные новообразования расположены в труднодоступных областях, метастазируют и быстро развиваются. Удаление практически невозможно, поэтому прогноз неблагоприятный. Значение также имеет возраст человека — для пожилых хирургический метод не применяется.
Лечение
Способ терапии определяется на основании общего состояния здоровья и возраста пациента, а также особенностей опухоли. Это может быть:
- операция — новообразование отделяется от нормальных тканей без повреждения других органов;
- радиохирургия — разновидность облучения для уничтожения нездоровых клеток;
- лучевая терапия — облучать можно и опухоль, и сам головной мозг;
- химиотерапия — препараты системного действия борются с опухолью и замедляют ее рост;
- таргетное лечение — целенаправленное влияние на раковые клетки для блокировки их роста и размножения.
Эффективность выбранного метода контролируют с помощью МРТ. Если лечение успешное, в последующем требуется реабилитация: трудотерапия, занятия с логопедом, прием специальных препаратов.
Профилактика
Предупредить развитие опасной патологии можно. Современные технологии позволяют заранее узнать риск возникновения опухоли головного мозга с помощью сдачи генетического теста. Согласно статистике, в 5–10 % случаев заболевание связано с мутациями более 200 генов, включая CDKN2A, ABCB11, RECQL и др., и обусловлено наследственными факторами. Зная о них, вы сможете внимательнее относиться к своему здоровью и своевременно проходить конкретные обследования.
Панель на наследственный рак
Максимально полная на сегодняшний день в России панель, направленная на выявление врождённых патогенных мутаций в генах, ассоциированных с наследственными формами рака в том числе с разнообразными синдромами.
Перейти к услуге
Кроме генетического теста на риск опухоли , важно исключить травмы головного мозга и онкогенное воздействие. Следует чаще бывать на свежем воздухе, жить вдали от промышленных зон, исключить прием биогенных препаратов.
Список литературы:
- Абсалямова, О.В. Тенденции в диагностике и лечении злокачественных глиом (по материалам конгресса «Trends in central nervous system malignancies» при поддержке EORTC, ESMO, EANO. Прага, 22–23 марта 2013 Г.)//Современная онкология. – 2013. – № 1.
- Бажанов, С.П. Комплексное лечение пациентов со злокачественными глиомами головного мозга супратенториальной локализации / С.П. Бажанов // Саратовский науч.-мед. журн. – 2010. – Т. 6, № 1
- Злокачественные новообразования в России в 2012 году (заболеваемость и смертность) / под ред. А.Д. Каприна [и др.]. – Москва, 2014. –
- Степанов И.А. Психические нарушения при глиомах височных долей головного мозга/ И.А. Степанов, Э.Б. Борисов, В.А. Бывальцев// В сборнике: Материалы II съезда дорожных нейрохирургов с международным участием и научно-практической школы молодых ученых. – 2015.