Ультразвуковое обследование почек назначается при признаках нарушения их работы – отеках, проблемах с мочевыделением, плохо снимаемом высоком давлении, болях в пояснице.
Результаты диагностики отражаются в протоколе, содержащем большое количество разнообразной информации. Что стоит за этими строками и какие заболевания можно увидеть на УЗИ?
УЗИ почек – как проводится и что обнаруживает
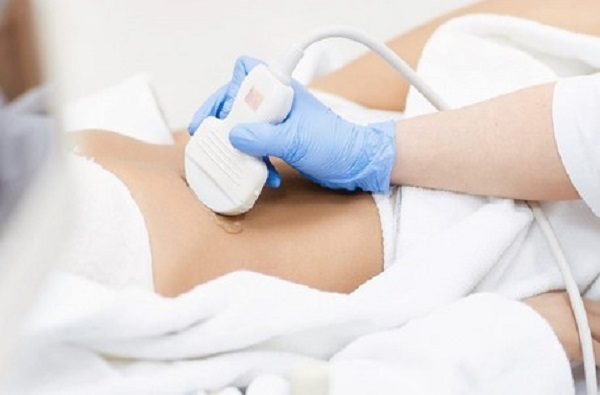
При проведении почечного ультразвукового обследования больных осматривают в положении лежа на спине, боку, а при подозрении на опущение (птоз) органов – стоя. На кожу наносится специальный гель, улучшающий прохождение УЗ-волн.
Ультразвук, попадая в организм, отражается его тканями. Отраженный сигнал принимается датчиком и передается в компьютер. Полученные данные обрабатываются специальной программой и выдаются на экран в виде черно-белого изображения.
Оттенок различных почечных структур зависит от их плотности. Плотная ткань лучше отражает ультразвуковые волны, поэтому выглядит светлой. Более рыхлые участки и структуры, наполненные жидкостью, имеют темный или даже черный цвет.
Почки находятся на уровне 1–2 поясничного позвонка и имеют бобовидную форму. Правая расположена ниже левой. Каждый из двух органов состоит из плотной капсулы и находящихся под ней мягких тканей. Внутри располагается система сбора мочи, состоящая из пирамидок, чашечек и лоханок. В почечных тканях пролегают сосуды и нервы, окруженные жиром. Самые нижние и верхние почечные точки называются полюсами.
Во время УЗИ обнаруживаются отклонения от нормы:
- Удвоение – существует несколько вариантов такой аномалии – четыре почки и четыре мочеточника, два крупных сросшихся органа с отдельными или разными мочевыделительными путями и т.д.
- Поворот (ротация) в сторону. Такое состояние бывает врожденным и приобретенным, связанным с тяжелыми нагрузками, травмами поясницы, вибрациями, понижением мышечного тонуса.
- Птоз – опущение, которое возникает на фоне похудения, ослабления мышечного тонуса, а также во время беременности. К птозу предрасположены астеничные мужчины и женщины, имеющие высокий рост, худощавое телосложение, узкую грудную клетку и тонкие кости.
- Дистопия – нетипичное расположение. Существует несколько вариантов неправильно расположенных почек:
- Торакальная – находящаяся в грудной клетке.
- Тазовая, расположенная в малом тазу.
- Подвздошная – обнаруживаемая в брюшной полости.
- Сращение – в этом случае органы срастаются. Существует несколько таких вариантов:
- подковообразное – сращение нижними полюсами;
- L- образное – соединение под углом в виде латинской буквы L.
- I-образное – состояние, при котором органы находятся друг над другом, образуя единую линию.
Зачастую пациенты узнают о своих особенностях, только получив результаты УЗИ, где указываются все аномалии развития и расположение органов. С возрастом неправильное расположение органов часто дает о себе знать, вызывая нарушения почечной функции.
Во время УЗИ врач определяет почечные размеры. Средние показатели:
- толщина – 4,4-5,5 см;
- ширина – 5,5-6,5 см;
- длина – 10-12,5 см.
Данные варьируются в зависимости от пола пациента и его возраста. Прослеживается закономерность:
- Ширина почки составляет половину от ее длины.
- Толщина органа составляет 80% от ширины.
Очень часто одна из почек бывает больше или меньше. Если разница небольшая и не нарушено соотношение параметров, такая особенность считается вариантом нормы.
Увеличение размеров возникает при воспалении – нефрите, опухолях, кистах, переполнении чашечно-лоханочной системы, вызванном нарушением отхождения мочи.
Уменьшение размеров – признак склеротического поражения. Его причины – хронические заболевания, почечнокаменная болезнь и сахарный диабет. «Усохший» орган постепенно перестает выполнять свои функции и атрофируется.
Патологии, приводящие к изменению почечного размера, очень опасны. Они приводят к недостаточности, при которой пациенту постоянно приходится очищать кровь с помощью аппарата гемодиализа.
Почечная капсула и контуры органов
Снаружи почки окружены плотной капсулой – оболочкой из жировой и соединительной ткани (фасции), защищающей внутренние структуры. Поэтому в норме контуры органов четкие. Размытость указывает на воспалительные процессы. Так часто проявляется паранефрит – воспаление околопочечной клетчатки. Нечеткие, волнистые очертания наблюдаются при опухолевых процессах.
Иногда в описании УЗИ указывается на полицикличность контуров. Это значит, что в почечных тканях находится множество кист и других образований, контуры которых накладываются друг на друга. На поверхности патологически измененных органов могут возникать очаги втяжения ткани и ее выпячивания наружу.
Что такое паренхима и где она находится
В результатах УЗИ указывается много данных, касающихся паренхимы – ткани, находящейся внутри капсулы.
Ее толщина в норме составляет 15-25 мм. У пожилых людей показатель уменьшается до 11 мм. Внутри расположены структуры, собирающие мочу, – пирамидки, чашечки, лоханки. Однако на УЗИ видны только пирамидки, имеющие более темный цвет и хорошо заметные на фоне окружающих тканей.
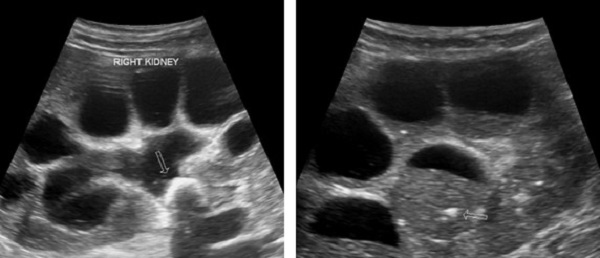
При гидронефрозе – скоплении мочи внутри почечных структур – пирамидки расширяются и становятся видны чаши и лоханки, которые в норме не определяются. При расширении чашечно-лоханочного аппарата указывается, где на какой из почек он расширен и какова степень расширения – умеренная или значительная.
Указывается, в каких именно структурах скопилась невыведенная моча. Обозначается размер чашечек и лоханок. Чем сильнее они расширены, тем выраженнее гидронефроз. В тяжёлых ситуациях застой мочи наблюдается с обеих сторон. Такая патология без лечения быстро приводит к почечной недостаточности.
Истончение паренхимы свидетельствует о склеротических процессах, возникающих при хронических инфекциях и в пожилом возрасте. Увеличение ее толщины указывает на воспалительные процессы и проблемы с оттоком мочи. При опухолях и кистах толщина паренхимы может быть неравномерной.
Иногда в протоколе указывается, что эхогенность паренхимы повышена или понижена. В первом случае орган имеет более светлый оттенок, а во втором – более тёмный по сравнению с нормой. Высокая эхогенность указывает на тканевое уплотнение, возникающее при склеротических процессах, а низкая – на воспалительный процесс.
В центре органа находится жировая ткань, окружающая сосуды и нервы. Большие ее отложения свидетельствуют о фибролипоматозе – состоянии, при котором паренхима замещается жиром и соединительной тканью. Такое нарушение ухудшает работу почек и может приводить к недостаточности их функции.
Что означает запись об обнаружении конкрементов
Конкрементами называются камни, которые могут быть разного размера – от маленьких до больших коралловидных, заполняющих все чашечно-лоханочное пространство.
Причины образования камней:
- Нарушение обмена кальция, фосфора, щавелевой и мочевой кислоты.
- Питание с преобладанием мясной пищи и наваристых бульонов.
- Неправильная работа паращитовидных желёз, приводящая к вымыванию кальция из костей. В результате почки не успевают выводить и кальциевые соединения, которые откладываются в виде камней.
- Употребление жесткой воды, содержащей нерастворимые соли, образующие конкременты.
Камни нарушают работу органа, мешают оттоку мочи, вызывают воспаление и кровоизлияния. При их попадании в мочеточники возникает почечная колика – тяжёлое состояние, сопровождающееся сильнейшими болями.
Наличие конкрементов обязательно указывается в протоколе УЗИ. Описывается количество обнаруженных камней и их размеры и расположение.
Крупные конкременты могут отбрасывать акустическую тень, примерно как обычные камни под лучами солнца. Только в этом случае вместо солнечных лучей они отражают ультразвуковые волны. Наличие акустических теней также указывается в результатах исследования.
Опухоли почек, выявляемые на УЗИ
Ультразвуковая диагностика позволяет выявить опухоли, даже имеющие небольшие размеры и не дающие симптомов. Иногда новообразования впервые диагностируются именно на УЗИ. В почечных тканях чаще всего обнаруживаются:
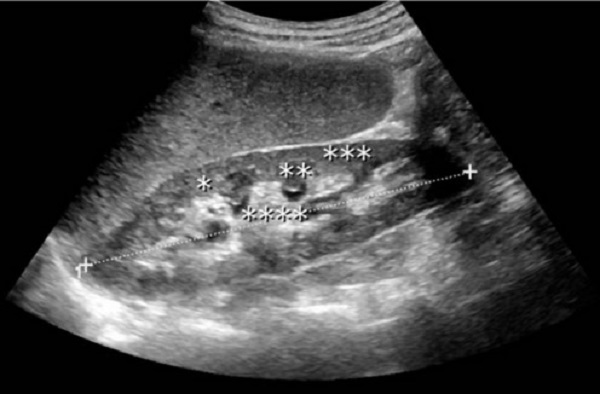
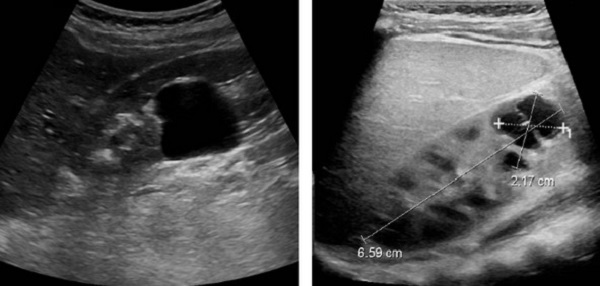
- Кисты – опухолевые образования, имеющие оболочку и наполненные жидким содержимым. Выглядят как четко очерченные темные пятна. Почка с множественными мелкими кистами называется губчатой, а с более крупными – поликистозной. Кисты, имеющие несколько камер, носят название мультилокулярных.
- Липомы – жировики, имеющие небольшой размер и выглядящие на УЗИ достаточно светлыми. Могут перекрывать мочеточники, затрудняя отхождение мочи.
- Онкоцитомы – доброкачественные новообразования, состоящие из железистых клеток. Чаще встречаются у пожилых мужчин. Перерождаются в рак.
- Раковые новообразования имеют на УЗИ темный цвет. Быстро растут, что заметно при в повторном УЗ-исследовании. Такие опухоли могут быть первичными или являться онкологическими метастазами.
- Большие крупные темные пятна часто оказываются злокачественными опухолями – саркомами, которые отличаются быстрым ростом и ранним появлением метастаз.
Обнаружение любых новообразований обязательно указывается в протоколе УЗИ. Описываются параметры опухолевых очагов:
- Размеры и количество.
- Положение – в органе или снаружи него. Местонахождение внутри почки.
- Эхогенность, зависящую от плотности опухоли. Чем плотнее новообразование, тем выше этот показатель. Неоднородная эхогенность указывает, что в опухоли сочетаются элементы разной плотности. Например, внутри рыхлого образования могут находиться более жесткие перегородки и мелкие плотные элементы – кальцинаты.
Иногда в результатах указывается, что опухоль имеет кистозную или кистозно-солидную структуру. Такие образования имеют оболочку, внутри которой находится содержимое:
- Кистозные – наполнены жидким или полужидким содержимым. Практически не перерождаются в рак, но могут разрываться с вытеканием жидкости наружу.
- Солидные – под твердой оболочкой у них находится ткань. В большинстве случаев такие опухоли оказываются злокачественными.
- Солидно-кистозные – содержащие жидкость и ткани. Могут иметь различные показатели злокачественности.
Точно сказать, какое именно новообразование развилось в почке, с помощью ультразвука нельзя. Для этого проводится биопсия – процедура, при которой с измененного участка берется кусочек ткани на клеточное исследование – гистологию. После анализа становится ясно, какая опухоль находится в почке.
Что нужно сделать при неблагоприятных результатах УЗИ почек
В этом случае можно обратиться к врачу-урологу, который подробно расскажет об обнаруженных изменениях и назначит дополнительные исследования:
- Общий анализ крови. При почечных заболеваниях может возникать анемия, вызванная недостатком гормона эритропоэтина, приводящего к ухудшению выработки красных кровяных телец – эритроцитов. Иногда в почечной ткани вырастает опухоль, вырабатывающая слишком много такого гормона. Количество эритроцитов в таких случаях значительно превышает норму. При воспалительных процессах ускоряется СОЭ и увеличивается количество лейкоцитов – белых кровяных телец.
- Исследование мочи. При воспалительных процессах в урине обнаруживаются следы крови и гноя. При раке почки мочеиспускание сопровождается выраженными кровотечениями. При нарушении почечной функции в анализах обнаруживается белок.
- Различные пробы мочи, дающие возможность выявить ее состав, суточное количество и другие показатели.
- Посев урины на флору и чувствительность к антибиотикам. Такое исследование назначается при подозрении на инфекции.
- Биохимическое исследование крови. Исследуются показатели креатинина, мочевины, мочевой кислоты, общего белка, остаточного азота электролитов – натрия и хлора.
Лечение
По результатам УЗИ и других диагностик больному назначают лечение, которое может быть:
- консервативным – применение лекарств, лечебных процедур и других нехирургических методик;
- хирургическим – оперативное устранение патологий.
В период лечения часто назначают повторное УЗ-исследование. Это не опасно, поскольку ультразвук не оказывает негативного влияния на организм. Такую диагностику можно проходить любое количество раз без вреда для здоровья.
- Ниже приведем цифры и понятия, которые говорят об отсутствии поражения структуры почки.
- статьи
Норма УЗИ почек человека
УЗИ почек показывает расположение, форму, структуру, размеры обеих почек.
Так, нормальные размеры органа на УЗИ у взрослого представлены такими цифрами:
- толщина: 40-50 мм
- ширина: 50-60 мм
- длина: 100-120 мм
- толщина паренхимы — до 23 мм. Эта цифра имеет связь с возрастом пациента, достигая даже минимума в 11 мм у людей старше 60 лет.
Норма также – это когда в расшифровке УЗИ почек указаны следующие параметры:
- орган имеет бобовидную форму
- левая почка немного выше правой
- наружный контур – ровный, четкий
- капсула гиперэхогенная, толщиной до 1,5 мм
- эхоплотность пирамидок почки ниже, чем у паренхимы
- почечный синус по эхоплотности равен околопочечной (паранефральной) клетчатке
- почки одинаковой эхогенности с печенью или их эхогенность немного снижена
- термин «столбы Бертена» или «частичная гипертрофия» коры почек – вариант нормы
- чашечно-лоханочная система не должна визуализироваться, при наполненном мочевом пузыре она — анэхогенная
- нормальные передне-задние размеры почки при УЗИ – не более 15 мм
- подвижность почки при дыхании – 2-3 см
- размеры почек – одинаковы или отличаются не более, чем на 2 см
- по допплерометрии индекс резистентности главной почечной артерии в области ворот – около 0,7, в междолевых артериях – 0,34-0,74.
УЗИ надпочечников в норме:
- могут не визуализироваться у полных людей
- правый надпочечник – треугольный, левый – полулунной формы
- эхоструктура — гомогенная
- четкой капсулы не видно
- опухоли менее 2 см могут не визуализироваться.
Также протокол УЗИ почек содержит такие пункты:
- Аномалия структуры. Тут врач подчеркивает, есть ли аплазия, гипоплазия, киста, губчатая почка.
- Есть или нет объемные образования, где они расположены, какой они эхогенности и эхоструктуры.
- Выявлены ли конкременты, сколько их, с какой стороны выявлены, их диаметр, локализация, размеры, имеется акустическая тень или нет.
Процесс ультразвуковой диагностики мочевыделительной системы
Пациент ложится на кушетку спиной, его живот до лобковой области и бока должны быть доступны для датчика. Далее на кожу наносится гель, на него ставят датчик, которым во время исследования двигают по коже живота и поясницы.
Также во время процедуры врач просит пациента повернуться поочередно на правый и левый бок, вдохнуть и задержать дыхание в каждом из таких положений. Это необходимо для того, чтобы хорошо рассмотреть почку, которая на вдохе выходит из-под ребер. Подробнее вы можете прочитать в статье о том, как делают УЗИ почек.
Как понять заключение УЗИ
Расшифровка УЗИ почек и мочевого пузыря проводится только врачом. Он должен не только ориентироваться на соответствие параметров почек данного человека норме, но и учитывать клиническую картину и анамнез.
Так, например, увеличение размеров почки может быть при ее воспалительном процессе (пиелонефрит, реже – гломерулонефрит). Но также почка будет увеличена, если она осталась (или была) в единственном числе (после удаления второго органа).
Норма УЗИ почек не должна содержать терминов «микрокалькулез», «эхогенные образования», «эхотени». Это означает, что в почке есть камни. Также не должно быть слов «объемные образования». Это может означать, что это или киста, или опухоль, или абсцесс.
Особенности УЗИ органов малого таза у женщин
Результат исследования почек прилагается в виде фото к словесному заключению. Если врач увидел какую-то патологию, она будет указана на изображении стрелками, чтобы лечащий уролог или нефролог сам мог делать выводы.
Что может показать УЗ-диагностика мочевыделительной системы
Данный вид исследования информативен в отношении таких заболеваний и синдромов:
- Сужения мочеточников, мест впадения мочеточников в мочевой пузырь или места выхода из него.
- Опущение почки.
- Воспаление сосудов.
- Отторжение трансплантата.
- Кисты почек.
- Опухоли.
- Абсцессы.
- Скопление жидкости внутри органа или в околопочечной клетчатке.
- Дистрофические изменения в почке.
- Дивертикулы мочевого пузыря.
- Уретероцеле.
- Воспалительный процесс в органе.
- УЗИ почек с допплерографией покажет сосудистые болезни почек.
- Камни в почке.
- Наличие воздуха в почечно-лоханочной системе.
Опухоль почки на УЗИ
Диагностическая ценность ультразвука в обнаружении новообразований почки составляет более 97%. Большой процент из опухолей приходится именно на почечно-клеточный рак.
- В описании УЗИ почек раковая опухоль может описываться словами «эхо-положительное образование». Злокачественное образование чаще всего имеет неоднородную эхоструктуру, в нем чередуются участки со сниженной и повышенной эхоплотностью. Контур раковой опухоли неровный, если опухоль прорастает в ближайшие ткани и органы – нечеткий. Также злокачественная опухоль может содержать эхонегативные участки, которые образованы кровоизлиянием в опухоль или участками ее некроза.
- Также часто встречается липома и ее виды (ангиолипома, миолипома, фибролипома или сочетание). В этом случае расшифровка УЗИ почки включает термины «гиперэхогенные», «однородные» образования, которые сходны по структуре с клетчаткой вокруг почки (паранефральной).
- Когда расшифровка УЗИ почек включает слова «анэхогенное образование», которое имеет в описании еще такие термины как «однородное», «с однородным анэхогенным содержимым», «без внутреннего эхо» — речь, скорее всего, идет о кисте почек. При этом контуры образования ровные, нет внутренних структур, отраженные волны на границе усиливаются.
Получение таких результатов УЗИ почек еще не является диагнозом. Подтвердить свое подозрение на злокачественную опухоль можно только по результатам биопсии, которая проводится под контролем ультразвука. Уточнить же вид опухоли возможно по данным компьютерной и магнитно-резонансной томограмм.
Видеофрагмент о почках человека, и о том, как они функционируют.
Камни в почках на УЗИ
Не любые конкременты (камни в почках) видны при ультразвуковом исследовании — некоторые могут быть обнаружены только при рентгеновском излучении.
Те, которые может визуализировать ультразвук, обозначаются как гиперэхогенные образования, которые смещаются не очень активно при движениях пациента (это отличие от воздуха в чашечно-лоханочной системе).
Если камень не виден на УЗИ, но при этом он перекрывает мочевыводящие пути частично или полностью, его можно заподозрить. Это делается, исходя из клинической картины и того факта, что до самого участка обструкции видно расширение отдела мочевыводящих путей, а после него – сужение.
Это – не название болезни. Это специальный морфологический термин, «рентгенологический диагноз». Обозначает он то, что у человека есть врожденная кистозная деформация различных структур почки, из-за чего орган приобрел вид губки.
Видно такую аномалию только при экскреторной урографии, то есть при рентгене с внутривенно вводимым контрастом. УЗИ же помогает только заподозрить это состояние.
Почти всегда эта патология – двухсторонняя. Считается, что к ней приводят нарушения развития почечной ткани плода на поздних сроках беременности и в раннем периоде после рождения.
Что такое трансвагинальное УЗИ и когда его применяют
При этом патология может долго ничем не проявляться, и бывает выявленной случайно или при осложнениях этого мультикистоза (пиелонефрит, калькулез, почечная колика, реже – почечная недостаточность).
В видео доктор рассказывает, какие самые маленькие камни в почках видно на УЗИ.
Если вы увидели такое заключение сонолога, незамедлительно обращайтесь к урологу. Только он вправе опровергнуть или подтвердить диагноз, почти всегда – только на основании рентгенологического исследования почек.
Лечение назначается исходя из диагноза. В легких случаях можно обойтись соблюдением диеты; если же возникли осложнения этого состояния, в лечении может понадобиться операция с дренированием, и даже удалением почки.
Как проявляется пиелонефрит на УЗИ почек
Острый пиелонефрит не всегда «виден» на УЗИ. Для его выявления более информативным является КТ. Но для выявления острого воспалительного процесса в почке беременной женщины именно УЗИ является «золотым стандартом».
В тяжелых случаях при пиелонефрите будут видны области расширения и сжатия почечной пазухи. Гипоэхогенные участки буду означать области, в которых преобладает отек ткани, области гиперэхогенные – где произошло кровоизлияние в ткань.
Также ультразвук может визуализировать осложненный пиелонефрит, когда вследствие гнойного воспаления в почке формируется один или несколько абсцессов, или гнойные полости.
Ультразвук «видит» также и такую форму пиелонефрита, как эмфизематозная, когда в ткань почки попадают специфические бактерии. Эти микробы не только расплавляют орган изнутри, но и выделяют при этом газы. На УЗИ в этом случае будут видны гиперэхогенные участки, имеющие расплывчатые тени. При этом визуализация синуса будет искажена пузырьками газа бактериального происхождения.
УЗИ лоханки почки
В норме лоханки почек при ультразвуковой диагностике не видны. Эта структура может визуализироваться только в случае такой патологии:
- Увеличение лоханки. Основная причина этого состояния – обструкция мочевыводящих путей на каком-то уровне опухолью, стриктурой, камнем, спаечным процессом. Для того, чтобы уточнить причину, нужно сделать УЗИ другой почки, мочевого пузыря, мочеточников. Если ответ на вопрос не найден, проводится рентгенологическое исследование с внутривенным введением контрастного вещества (экскреторная урография).
- Рак почечной лоханки. Он выглядит как гипоэхогенное образование, имеющее сходную с лоханкой и мочеточником эхоструктуру. При этом допплеровское картирование может выявить дополнительные сосуды в лоханке, которые и будут указывать на опухолевую ткань.
- Карцинома почечно-клеточная или метастазы другого рака могут быть видны в области лоханки, если они прорастают в эту область.
Где выполняется ультразвуковое исследование почек
Так делается УЗ-исследование почек и мочевого пузыря
- Данный вид диагностики может быть выполнен в условиях многопрофильной городской или областной больницы, в специализированных лечебно-диагностических центрах и клиниках.
- Есть и круглосуточное УЗИ почек, которое можно провести, как приехав в клинику на любое назначенное время суток (вы можете туда позвонить также круглосуточно), так и вызвав сонолога с портативным ультразвуковым сканером на дом.
- Сколько стоит УЗИ почек можно узнать, позвонив в ближайший к вам диагностический центр, где проводят данное исследование.
Так, в среднем по Москве эта цена составляет 600-1200 рублей, если нужен осмотр других органов мочевыделительной системы и надпочечников – до 1500 рублей. Вызов врача УЗИ на дом до 18:00 может обойтись в 3000 рублей, а позже этого времени – до 4-5 тысяч рублей.
Таким образом, норма УЗИ почек – понятие относительное. Если все цифры и термины, написанные в вашем заключении, совпадают с перечисленными выше «нормальными параметрами», это еще не значит, что почки полностью здоровы.
В некоторых случаях диагноз может быть выставлен только по результатам рентгенологического исследования (компьютерная томография, экскреторная урография). Тем не менее, в большинстве случаев именно ультразвуковая диагностика данного органа является очень информативной, помогая врачу определить заболевание и назначить адекватное лечение.
ВНИМАНИЕ! Информация на сайте является справочной или популярной, носит лишь ознакомительный характер. Правильное лечение и назначение лекарственных средств может проводиться только квалифицированным специалистом с учетом проведенной диагностики и истории болезни.
Удачной диагностики и лечения, здоровья и прекрасного самочувствия! Ваш uzilab.ru.
27.02.2015 УзиЛаб
Экскреторная урография

Экскреторная урография (внутривенная урография) – диагностическое исследование, представляющее собой наиболее физиологичный способ рентгенологического изучения строения и функций мочевыделительной системы.
С ее помощью оценивают функциональное состояние почек, строение их чашечно-лоханочной системы, мочеточников, а в ряде случаев – и состояние мочевого пузыря.
Экскреторная урография позволяет выявлять нарушения кровоснабжения почек, снижение их активности, наличие инородных тел (например, конкрементов) в лоханках или мочеточниках, аномалии анатомического строения органов мочевыделительной системы.
Данное исследование производится с применением контрастных соединений, может быть выполнено в экстренном или плановом порядке – в последнем случае рекомендуется проведение подготовительных мероприятий для получения более точных результатов.
Экскреторная урография (внутривенная урография) – диагностическое исследование, представляющее собой наиболее физиологичный способ рентгенологического изучения строения и функций мочевыделительной системы.
С ее помощью оценивают функциональное состояние почек, строение их чашечно-лоханочной системы, мочеточников, а в ряде случаев – и состояние мочевого пузыря.
Экскреторная урография позволяет выявлять нарушения кровоснабжения почек, снижение их активности, наличие инородных тел (например, конкрементов) в лоханках или мочеточниках, аномалии анатомического строения органов мочевыделительной системы.
Данное исследование производится с применением контрастных соединений, может быть выполнено в экстренном или плановом порядке – в последнем случае рекомендуется проведение подготовительных мероприятий для получения более точных результатов.
Экскреторная урография основана на способности почек отфильтровывать из крови некоторые рентгеноконтрастные вещества и выводить их в составе мочи.
Благодаря этому посредством рентгенологической техники можно получить достаточно четкие изображения полостей различных отделов мочевыделительной системы – собирательных трубочек, чашек, лоханок, мочеточников, мочевого пузыря и уретры.
Кроме того, так как скорость фильтрации зависит от функциональной активности почек, в ходе экскреторной урографии можно оценивать работу выделительной системы. Данная методика была разработана еще в 1929 году и со временем приобрела широкую популярность.
В настоящее время распространенность экскреторной урографии несколько снизилась из-за наличия иных методов диагностики, позволяющих оценивать анатомическое строение и функциональное состояние почек и мочевыделительных путей (например, УЗИ, функциональные биохимические пробы).
Тем не менее, на сегодняшний момент практически нет методик, которые объединяют в себе изучение строения и оценку функции почек в рамках одного диагностического исследования. Именно поэтому экскреторная урография остается распространенной диагностической процедурой, довольно часто использующейся в урологии.
Разработка новых рентгеноконтрастных препаратов и совершенствование рентгенологической техники (для снижения лучевой нагрузки) позволяет применять этот метод даже у детей. Кроме того, в комплексе с экскреторной урографией можно производить изучение мочевого пузыря (нисходящая цистография) и уретры (нисходящая уретрография).
Это возможно благодаря продвижению мочи, содержащей контрастное вещество, из почек и мочеточников в нижележащие отделы мочевыделительной системы.
Показания
Экскреторная урография применяется для диагностики ряда поражений почек и мочевыделительных путей, которые могут проявляться самыми разнообразными симптомами.
Наиболее частым показанием для проведения этого диагностического исследования является почечная колика (купируемые формы), обусловленная мочекаменной болезнью.
В отличие от УЗИ, которое просто обнаруживает наличие конкрементов в лоханках или мочеточниках, экскреторная урография также показывает, насколько пострадала функциональная активность почек.
Процедура применяется при болях в пояснице, ассоциированных с заболеваниями почек, гематурии (наличии крови в моче) неясного происхождения, подозрении на опухолевые процессы в мочевыделительной системе. Наряду с УЗИ экскреторная урография назначается при поликистозе, аномалиях развития почек, нефроптозе, хронических пиелонефритах и подозрении на почечную недостаточность.
Противопоказания
Абсолютные противопоказания к проведению экскреторной урографии по большей части связаны с использованием йодсодержащих контрастных препаратов.
К ним относят тяжелую степень почечной недостаточности, в том числе и острой, бронхиальную астму, наличие заболеваний эндокринной системы (сахарный диабет, гипертиреоз), гиперчувствительность к рентгеноконтрастным веществам.
В список абсолютных противопоказаний к экскреторной урографии также включают беременность – по причине использования контрастных препаратов и рентгеновского облучения. Относительными противопоказаниями к проведению процедуры являются артериальная гипертензия, некупируемые формы почечной колики, повышение давления в системе воротной вены (портальная гипертензия).
Подготовка к урографии
Если процедура производится в плановом порядке по направлению врача-уролога, то к исследованию необходимо подготовиться для получения более точных результатов.
За 1-2 дня до манипуляции из рациона рекомендуется исключить продукты питания, усиливающие процессы газообразования в толстом кишечнике – некоторые овощи (капусту, картофель), черный хлеб, свежие фрукты и сладкие блюда.
Накануне экскреторной урографии желательно сделать очистительную клизму, ужин должен состоять из легких блюд и быть не позднее 18 часов. Утром в день манипуляции следует воздержаться от завтрака, в некоторых случаях назначается повторная очистительная клизма.
Однако все эти рекомендации по подготовке к экскреторной урографии не являются строгими, при наличии необходимости в срочном проведении исследования от них можно отказаться.
Методика проведения
Для выполнения диагностической процедуры достаточно обычного рентгеновского аппарата, но в ряде медицинских клиник для этой цели используют специальные рентгеноскопы с возможностью видеофиксации процесса.
Это является предпочтительным вариантом, так как позволяет регистрировать весь процесс экскреторной урографии и существенно снижает риск пропустить какое-либо нарушение или аномалию.
Непосредственно перед исследованием больной опорожняет мочевой пузырь, медсестра вводит ему в локтевую вену контрастное вещество – обычно практикуется струйное введение 40-60 мл раствора на протяжении 2-3 минут. Точное количество контраста рассчитывается врачом в зависимости от массы пациента.
Если производить видеофиксацию экскреторной урографии нет возможности, делаются последовательные снимки области живота через определенные промежутки времени. Первый снимок выполняется через 1-2 минуты после введения препарата, второй – через 6-7 минут, третий – через 15-20 минут.
При пониженной функциональной активности почек возможно проведение последующих снимков через 40 минут после введения контрастного вещества, при необходимости рентгенограммы повторяют через 1-2 часа.
Если заведомо известно, что у больного имеется пониженная активность мочевыделительной системы, рекомендуется немного модифицировать процесс экскреторной урографии. Для этого контрастный препарат вводят не струйно, а растворяют в 5% растворе глюкозы и устанавливают капельницу, которая обеспечивает медленное равномерное поступление контраста в кровь.
После завершения экскреторной урографии при наличии показаний может быть выполнено исследование мочевого пузыря (цистография) и уретры (уретрография).
Интерпретация результатов
При оценке результатов экскреторной урографии рентгенолог или уролог учитывает целый ряд показателей – скорость поступления контраста из крови в почки, форму и размеры чашечно-лоханочного комплекса, наличие или отсутствие дефектов наполнения в ЧЛК и мочеточниках и ряд других. При сниженной функциональной активности мочевыделительной системы время поступления контраста в мочу увеличивается, что проявляется отсутствием признаков нефрографической фазы (накопления контрастного вещества в тканях почки) через 1-2 минуты после введения.
Значительное расширение ЧЛК, выявляемое на экскреторной урографии, говорит о повышении давления в мочевыделительной системе и косвенно указывает на наличие стенозов, камней, опухолей или других препятствий для оттока мочи.
Последние могут визуализироваться как дефекты наполнения в лоханках или мочеточниках – именно по этому признаку можно обнаружить опухоли и рентгенонегативные камни.
Наиболее достоверные результаты дает экскреторная урография с рентгеноскопической видеофиксацией процесса выделения контраста.
Стоимость экскреторной урографии в Москве
Цена методики зависит от типа медицинского учреждения, в котором производится процедура (частное или государственное), характеристик используемого рентгенологического оборудования, экстренности исследования и ряда других показателей.
Более высокой стоимостью характеризуется манипуляция с рентгеноскопической видеофиксацией, производимая в частных диагностических центрах. Кроме того, цена экскреторной урографии в Москве может возрастать при необходимости дополнительных исследований, капельного введения контрастного вещества и наличии экстренных показаний к ее проведению.
Интерпретация результатов может осуществляться на месте врачом-рентгенологом, это также увеличивает конечную стоимость данной диагностической процедуры.
Источник
Урография
Урография — это рентгенологическое исследование мочевыделительной системы человека на предмет урологических болезней. Часто используется для диагностирования нефролитиаза — появления камней в почках.
Перед тем как назначить пациенту урографию, врач проводит сбор анамнеза и выбирает индивидуальную методику проведения процедуры. Существует урография нескольких видов процедуры:
- Экскреторная — метод подразумевает использование рентгеноконтрастного вещества. Скорость и продолжительность его выделения показывает время, необходимое для наполнения уринарного пузыря и почечной лоханки. Также, экскреторная урография помогает обнаружить появление новообразований, их размеры, локализацию.
- Обзорная — для проведения этого исследования нет необходимости в применении контрастного раствора. Она представляет собой обычный рентгеновский снимок почек и других органов мочевыделительной системы.
- Внутривенная: помогает дать оценку структуре почек, уринарного пузыря и простаты. Во время процедуры пациенту делают внутривенную инъекцию с рентгеноконтрастным веществом и через некоторое время снимают тазовую область с помощью аппарата.
- Магнитно-резонансная — позволяет визуализировать паренхиму, кровеносные сосуды почек, мочеточников и уринарного пузыря. Часто проводится без использования контраста.
- Антеградная (нисходящая). Применяется для обследования верхних мочевыводящих путей с использованием контраста через нефропиелостомию (отверстие в почечной ткани), либо с помощью чрескожной пункции.
Обычно, экскреторная и обзорная урографии проводятся вместе, что позволяет получить более точную информацию об организме пациента.
Подготовка
Для исследования органов мочевыделительной системы необходимо позаботиться об очищении кишечника тракта. За 3 дня до проведения манипуляций врач назначает специальную диету, которая базируется на исключении продуктов, способных вызвать повышенное газообразование.
Среди них:
- свежие фрукты и овощи;
- кисломолочные продукты;
- жирное мясо;
- копченая и жареная рыба;
- газированные и кофеиносодержащие напитки;
- выпечка;
- бобовые.
За 8 часов до урографии следует полностью отказаться от употребления пищи и большого количества жидкости.
Вечером перед процедурой, рекомендуется сделать очистительную клизму (с добавлением 15 г соли на 1,5 л воды) и принять любой сорбирующий препарат (например, активированный уголь).
За 3 часа до исследования нужно полностью отказаться от воды, чтобы во время урографии мочевой пузырь и желудок были пустыми. Все вышеперечисленные процедуры помогут улучшить визуализацию структуры почек на рентгеновских снимках.
Показания
В первую очередь, перед проведением процедуры, необходимо сообщить доктору о приеме каких-либо медикаментов и наличии аллергии. После сбора анамнеза, врач-уролог определяет наличие симптомов, указывающих на болезни мочевыводительной системы.
Урография применяется при диагностировании следующих патологий:
- инфекционные и воспалительные болезни мочевыводящих путей;
- повреждение мочевого пузыря и окружающих его органов;
- кровянистые выделения в моче (гематурия);
- закупорка мочеточников;
- врожденные аномалии развития мочевыводящих органов и почек;
- подозрение на развитие нефролитиаза (камней в почках);
- злокачественные и доброкачественные новообразования мочеполовой системы;
- опущение почек (нефроптоз).
Противопоказания
Перед тем как назначить урографическое исследование, пациенту обязательно делают биохимический анализ крови — он покажет общее состояние организма и позволит вычеркнуть почечную недостаточность, присутствие которой считается главным противопоказанием к выполнению урографии.
Другими факторами, при наличии которых обследование запрещено, считаются:
- беременность;
- любые кровотечения;
- гемофилия (нарушение процесса свертываемости крови);
- сахарный диабет;
- феохромоцитома (опухоль мозгового вещества надпочечников);
- гломерулонефрит (иммунное поражение почечных клубочков).
Если обнаруживаются подобные противопоказания, то врач подбирает другое исследование, которое будет более безопасным для конкретного пациента (УЗИ или КТ почек).
Методика
Алгоритм проводимого исследования зависит от методики, применяемой для конкретного пациента. В зависимости от вида урографии, ход процедуры может быть следующим.
Без использования контрастного вещества (обзорная): проводится по принципу стандартного рентгенологического обследования. Пациент принимает вертикальное, или горизонтальное положение (исходя из расположения аппарата) и лежит (стоит), не двигаясь.
По команде врача нужно задержать дыхание — это поможет сделать снимок как можно четче. Рентгеновские лучи направляют на 3-й и 4-й поясничные позвонки под углом 90 градусов. Исследование безболезненно и длится от 5 до 10 минут.
Урография с применением контраста. Выполняется примерно за час, в течение которого специалист делает несколько рентгенологических снимков, с промежутком в 5-20 минут. Проводимые манипуляции могут доставить небольшой дискомфорт в виде жжения от вводимого раствора.
Инфузионная процедура (разновидность экскреторной) требует введения большего количества контрастного вещества, чем при экскреторной урографии. Метод подразумевает использование 1 мл раствора на 1 кг веса, через капельницу. Так как жидкость вводят медленно (около 15 минут), то медперсонал наблюдает за проявлением аллергических реакций и может сразу же прекратить его использование.
Антеградная (нисходящая) пиелоуретерография несколько сложнее остальных методик. Применяется после операции на почке или когда другие методы неэффективны. Рентгеноконтрастный раствор вводится с помощью чрескожной пункции. Пациента кладут на живот, применяют местную анестезию, вводят иглу под 11-е ребро, смещаясь от середины спины на 10 см.
Игла проталкивается вперед, пока не достигнет почечной лоханки или чашечки — на это указывает появление мочи в шприце. Все эти манипуляции сопровождаются постоянным введением новокаина. Затем вводят контраст в объеме, не превышающем половину урины в шприце, и делают рентгеновский снимок. По окончании процедуры, в лоханку инъецируют раствор с антибиотиками.
Важно помнить, что рентгеноконтрастный раствор содержит в себе йод, способный вызывать серьезные аллергические реакции. Чтобы избежать подобных осложнений, врачи проводят пробу на индивидуальную чувствительность к веществу.
Результаты
Расшифровку полученных результатов проводит врач-рентгенолог из отделения лучевой диагностики.
Он описывает состояние органов в следующем порядке:
- тазовые кости и позвоночник — их искривление указывает на хронические болезни почек;
- локализация почечных теней — в норме, левая тень протягивается от 12-го грудного до 2-го позвонка поясничного отдела, правая чуть ниже (примерно на 2 см);
- почки должны иметь четкие очертания и однородную структуру, трансформация контура свидетельствует о развитии опухолей;
- поясничные мышцы — нечеткие очертания указывают на гематомы и появление новообразований;
- мочеточники видно на рентгене только при связанных с ними болезнях;
- уринарный пузырь присутствует на снимках когда не полностью опорожнен и в моче есть примеси.
Обычно, врач-рентгенолог изучает и описывает полученный рентгеновский снимок около 15 минут, а затем передает лечащему врачу для постановки точного диагноза.
Источник: afclinic.ru
В современной медицине урография считается самым надежным обследованием, способным выявить разнообразные болезни мочевыделительной системы. У нее есть свои недостатки — относительно высокая стоимость и воздействие рентгеновских лучей. Некоторые пациенты чувствуют жар, головокружение и тошноту из-за вводимого контрастного вещества, но неприятные ощущения быстро проходят.
Преимущества процедуры значительно превышают недостатки. К плюсам можно отнести точность, безболезненность, простоту выполнения.
С помощью процедуры врач может оценить работоспособность, анатомическое строение, локализацию почек и окружающих их органов. Высокая информативность урографии на ранних стадиях помогает распознать появление патологий и скорее приступить к их лечению.
Узи почек: как подготовится, расшифровка результата, показания к проведению
Обновление: Октябрь 2018
Ультразвуковое исследование является одним из самых назначаемых видов инструментального исследования органов человека. Этот относительно молодой диагностический метод имеет ряд весомых преимуществ:
- высокая информативность;
- безопасность (можно проводить многократно);
- отсутствие побочных эффектов;
- хорошо переносится пациентом;
- не сопровождается болевым дискомфортом;
- не требуется введение контрастного вещества;
- минимальная подготовка к процедуре.
В диагностике заболеваний почек УЗИ занимает лидирующее положение. Существует 2 вида ультразвуковой диагностики почек:
Ультразвуковая эхография основана на отражении звуковых волн от границ тканей с разной плотностью, и позволяет исследовать паренхиму почек, обнаружить конгломераты и новообразования, а также нарушения топографии.
Ультразвуковая допплерография основана на эффекте Доплера. С помощью метода можно оценить состояние кровообращения (изменения направления кровотока) в сосудах почек.
О безопасности УЗИ: еще в 1979 году Американский Институт ультразвука (комитет биоэффектов) сделал заявление об отсутствии неблагоприятных биологических эффектов при проведении УЗИ. И за прошедшие четверть века никаких сообщений об отрицательных последствий этой процедуры зарегистрировано не было.
При этой процедуре не используется радиация, нет негативного воздействия в месте соприкосновения кожи с датчиком, возможно и существуют риски, которые зависят от индивидуального состояния здоровья пациента, что следует обсудить перед процедурой с лечащим врачом. Существуют состояния, которые могут создать трудности при исследовании почек:
- значительное ожирение
- наличие газов в кишечнике
- наличие бария в кишечнике после недавнего исследования с барием
Подготовка пациента к УЗИ почек
Подготовка к УЗИ почек несложная, но играет важную роль в результативности исследования. Дело в том, что ультразвук не проходит через воздух и газы, которые присутствуют в кишечнике. Итак, как подготовиться к УЗИ почек и надпочечников?
- Исключить из повседневного рациона продукты, усиливающие или провоцирующие газообразование: черный хлеб, картофель, свежее молоко, капусту и другие сырые овощи и фрукты, а также сладости.
- Принимать в течение 3 дней энтеросорбенты: белый или черный уголь, эспумизан, фенхель. Это позволит уменьшить газообразование.
- Вечером накануне исследования можно поужинать легко усвояемой пищей не позднее 19 часов.
- Если в день исследования запланировано только УЗИ почек – ограничений по приему пищи нет. Если же обследуется вся брюшная полость, то нельзя ничего кушать до исследования.
- Если исследуется и мочевой пузырь, то не следует опорожнять его до УЗИ. За 1 час до процедуры выпить 1,5-2 стакана воды, но если мочевой к моменту исследования будет слишком переполнен, необходимо слегка опорожнить его.
- Не во всех лечебных учреждениях предусмотрены одноразовые салфетки для удаления геля, поэтому лучше взять с собой полотенце.
Специальный гель, используемый при процедуре не окрашивает одежду, однако полностью его удалить после УЗИ не получится, а он плохо отстирывается, поэтому на исследование лучше одеть не особенно нарядную одежду.
Показания для назначения УЗИ почек
| Несмотря на безопасность методики, исследование не проводится просто так, существуют показания УЗИ почек: | Болезни и состояния, которые могут быть диагностированы или заподозрены при помощи УЗИ почек: |
|
|
Что представляет собой процедура УЗИ почек
- При УЗИ используется устройство (преобразователь), которое посылает высокочастотные ультразвуковые волны, поэтому их невозможно услышать. Эти волны при определенном расположении преобразователя на теле, проходят через кожу к нужным для обследования органам. Сверхзвуковые волны отражаются от органов по типу эха и возвращаются на преобразователь, который отображает их в электронную картину.
- Наносимый гель обеспечивает более эффективное движение преобразователя и устраняет наличие воздуха между кожей и аппаратом, поскольку через воздушную среду скорость распространения ультразвука самая медленная (через костную ткань самая быстрая).
- При доплеровском исследовании во время УЗИ почек можно обследовать и оценить кровоток в этих органах с помощью специальных сверхзвуковых волн. Слабые сигналы или отсутсвие их указывает на наличие препятствий кровотоку в пределах кровеносного сосуда.
- УЗИ почек с успехом используется при беременности или в случае имеющейся у пациента аллергии на контрастные вещества, которые используются во время прочих исследований.
Кроме ультразвукового исследования пациенту могут быть показаны другие исследования: КТ, почечная ангиография, рентгенография почек, антеградная пиелография.
Непосредственно перед ультразвуковым исследованием почек следует :
- Убрать все драгоценности, всю одежду, прочие предметы, мешающие исследованию.
- Врач может предложить одеть специальный халат
- При исследовании нужно будет неподвижно лежать на животе, на спине и поворачиваться на правый и левый бок.
- Врач может попросить задержать дыхание, надуть живот, глубоко вздохнуть.
- На область исследования наносится специальный гель, затем при помощи датчика аппарата УЗИ врач начинает осматривать органы.
- Осмотр начинается с мочевого пузыря и мочеточников, затем оценивается состояние почек.
- Если нужно оценить кровоток, то появится свист и шум — так выполняется УЗИ с доплером.
- Никакого дискомфорта в процессе ультразвукового исследования пациент не испытывает, разве что ощущение прохладного и влажного геля.
- Длительность процедуры – 10-15 минут.
- При исследовании мочевого сначала производят его осмотр в наполненном состоянии, затем дополнительное обследование в пустом состоянии.
- Гель удаляется салфеткой сразу после процедуры.
Результат проведенного УЗИ почек прилагается в виде черно-белого фото к письменному заключению. Если обнаружена патология (камни, киста, опухоль), она будет обязательно показана на фото, чтобы лечащий врач лучше понимал картину заболевания. При необходимости к заключению может быть приложена видеозапись исследования.
Что определяет врач, проводя УЗИ-диагностику почек?
В процессе исследования врач определяет:
- расположение почек;
- форму и контуры почек;
- размеры почек;
- структуру паренхимы;
- кровоток почек;
- патологические образования, такие как камни, опухоли, кисты, песок.
Результаты УЗИ – основные показатели
Размеры и топография
В норме каждая почка у взрослого человека имеет следующие параметры:
- длина 10-12 см
- ширина 5-6 см
- толщина 4-5 см
- толщина паренхимы колеблется в пределах 15-25 мм
Правая и левая почка могут различаться по размеру, но не более, чем на 2 см по любому из показателей. Форма почки – бобовидная.
Топографически почки располагаются забрюшинно, по обе стороны от позвоночника на уровне 12 грудного, 1 и 2 поясничных позвонков, при этом правая почка находится несколько ниже левой.
При дыхании почки могут смещаться на 2-3 см. Со всех сторон почки окутаны жировой клетчаткой.
- Уменьшение размеров почек может наблюдаться при хронических патологиях, протекающих с разрушением почечной ткани, а также при других дистрофических процессах.
- Изменение размеров почек в сторону увеличения происходит при наличии новообразований, застойных процессов и различных патологиях воспалительного характера.
- Уменьшение размера паренхимы (почечной ткани) происходит с возрастом, особенно явно после 60 лет.
Структура ткани
Структура почечной ткани однородная или гомогенная, без включений. Корково-медуллярная дифференциация (видимость почечных пирамидок) должна быть отчетливо выражена. Почечная лоханка – полость внутри почки – не должна содержать никаких включений.
Изменение структуры почек происходит при различных болезнях. Наличие образований внутри почечной лоханки (песка, камней) свидетельствует о мочекаменной болезни.
Отдельно остановимся на результатах УЗИ надпочечников – маленьких, но очень важных органах эндокринной системы. Надпочечники могут не визуализироваться у людей с повышенной массой тела. Правый надпочечник имеет треугольную форму, левый – полулунную, эхоструктура органов гомогенная.
Расшифровка медицинских терминов и понятий при УЗИ почек
Простым людям, не владеющим медицинскими знаниями, сложно разобраться в тонкостях врачебной терминологии. Приведем расшифровку основных терминов, которые могут повстречаться в заключении врача-узиста. Но заниматься самостоятельной диагностикой не стоит, это исключительно прерогатива врача.
Повышенный пневматоз кишечника
Данный термин подразумевает патологическое скопление газов в полости кишечника и свидетельствует о том, что условия для проведения УЗИ-диагностики были неудовлетворительными (плохая подготовка пациента к исследованию, метеоризм). Как правило, эта фраза выносится в начало заключения. Вероятнее всего, УЗИ придется сделать повторно.
Основные понятия (структурные)
- Фиброзная капсула — это наружная оболочка почек, которая в норме должна быть ровной, до 1,5 мм в ширину и четко визуализироваться.
- Паренхима – ткань почек.
- Почечная лоханка – полость внутри почек, в которой собирается урина, поступающая из почечных чашечек.
Термины, характеризующие патологию почек
- Нефроптоз – опущение почки.
- Эхоположительное или объемное образование. Этим термином описывается опухоль в почке.
Если речь идет о злокачественном образовании, то структура опухоли неоднородная, имеет участки пониженной либо повышенной эхоплотности, эхонегативные зоны, а также неровный контур. Доброкачественная опухоль описывается как гиперэхогенное или однородное образование.
При обнаружении любого новообразования обязательно указывается его расположение, форма, размеры, а также эхогенность и эхоструктура ткани опухоли. При новообразованиях почки диагностическая достоверность УЗИ составляет 97,3%.
- Анэхогенное, объемное образование – киста в почке. Обязательно указывается локализация кисты, ее форма, размеры и содержимое.
- Микрокалькулез, микролиты — мелкие камни или песок в почках (до 2-3 мм).
- Эхотень, эхогенное образование, конгломерат, гиперэхогенное включение – камни в почках. Обязательно указывается их локализация, количество, с какой стороны выявлены, диаметр и размеры, наличие или отсутствие акустической тени.
- Повышенная или пониженная эхогенность почечной ткани – изменение плотности ткани вследствие заболевания или инфекции.
- Гипоэхогенные участки в почечной ткани — отек ткани (часто наблюдается при пиелонефрите).
- Гиперэхогенные участки в почечной ткани — кровоизлияния в ткань почек.
- Губчатая почка — врожденное кистозное изменение различных структур почки, придающее ей губчатый вид.
- Увеличение почечной лоханки – патологическое состояние, т.к. в норме лоханка не визуализируется. Возникает при обструкции мочевыводящих путей различного генеза, гидронефрозе.
- Уплотнение слизистой оболочки почечной лоханки – патологический отек ткани воспалительного характера, часто наблюдается при пиелонефрите.
Из всех эхопозитивных (плотных) новообразований почек самыми распространенным (85-96%) считают почечноклеточный рак. Доброкачественные опухоли — аденома, онкоцитома, лейомиома, ангиомиолипома и пр. составляют 5-9%.
УЗИ почек является простым исследованием, которое любой человек может пройти по назначению врача либо по собственному желанию. Проводится оно как на бюджетной основе, так и платно, в государственных и коммерческих медицинских учреждениях, располагающих УЗ-оборудованием. Цена УЗИ обследования почек колеблется в зависимости от региона, от 400 до 1200 рублей.
Сабук Татьяна Леонидовна врач-гигиенист, эпидемиолог
Формализованный протокол. МПС. Формализованный протокол исследования почек и мочевыводящих путей (внутривенная урография). +
Протокол рентгенологического исследования почек и мочевыводящих путей – ВНУТРИВЕННАЯ УРОГРАФИЯ.
Рентгенологическое исследование почек и мочевыводящих путей методом внутривенной урографии проведено по стандартной методике, с использованием трехатомного водорастворимого контрастного вещества (урографин в количестве 40,0). Урограммы производились на 7 и 15 минутах после введения контрастного вещества. Реакция на введение контрастного вещества не зарегистрирована.
- 1. На обзорной рентгенограмме области почек и мочевыводящих путей:
- Тени характера конкрементов
- не определяются.
- Тени флеболитов в малом тазу
- не обнаружены.
- Со стороны поясничного отдела позвоночника
- умеренно выраженные явления дистрофического харак-тера в виде поясничного остеохондроза в сегментах L .
- Со стороны костного кольца таза
- патологии не выявлено.
- Контур m. рsoas
- Справа – дифференцируется удовлетворительно; слева – определяется симметрично.
- Подготовка пациента к исследованию
- Удовлетворительная.
- 2. После введения контрастного вещества:
- СПРАВА
- функция определяется
- стандартно на 7 минуте — удовлетворительная.
- Полая система
контрастирована туго, обычно, соответствует смешанному типу. Контуры fornix calycis ровные, четкие. Просветы малых чашечек и шеек без особенностей. Уродинамика (диасто-лическая и систолическая фазы) в пределах нормы.
- Почка располагается
- на уровне Т12 – L2.
- Нефрографический эффект
- выражен хорошо, тень однородная, что свидетельствует об удовлетворительном функциональном состоянии почечной паренхимы (косвенно о нормальном почечном кровотоке).
- Размеры почки
- обычные.
- Контуры почки
- ровные, четкие.
- МОЧЕТОЧНИК
обычного расположения, формы и размеров, контрастирован почти на всем протяжении, он обычного калибра. Детрузорно – сфинктерные секции – цистоиды без особенностей.
- Феномен Hodson
- как свидетельство очаговых изменения почечной паренхимы, приводящих к её сморщиванию не определяется.
- Краевой псоас-симптом (Rand psoas – symptom)
- свидетельствующий о гипотонии почечной лоханки не определяется.
- Лоханочно-мочеточнико-вый угол
- в пределах нормы.
- СЛЕВА
- функция определяется
- стандартно на 7 минуте — удовлетворительная.
- Полая система
контрастирована туго, обычно, соответствует смешанному типу. Контуры fornix calycis ровные, четкие. Просветы малых чашечек и шеек без особенностей. Уродинамика (диасто-лическая и систолическая фазы) в пределах нормы.
- Почка располагается
- на уровне Т12 – L2.
- Нефрографический эффект
- выражен хорошо, что свидетельствует об удовлетворитель-ном функциональном состоянии почечной паренхимы (косвенно о нормальном почечном кровотоке).
- Размеры почки
- обычные.
- Контуры почки
- ровные, четкие.
- МОЧЕТОЧНИК
обычного расположения, формы и размеров, контрастирован почти на всем протяжении, он обычного калибра. Детрузорно – сфинктерные секции – цистоиды без особенностей.
- Феномен Hodson
- как свидетельство очаговых изменения почечной паренхимы, приводящих к её сморщиванию не определяется.
- Краевой псоас-симптом (Rand psoas – symptom)
- свидетельствующий о гипотонии почечной лоханки не определяется.
- Лоханочно-мочеточниковый угол
- в пределах нормы.
- К 15 минуте
- в мочевом пузыре достаточное количество контрастного вещества, он обычного расположения, формы и размеров, контуры его ровные, четкие
- ВЫВОД. В процессе проведения рентгенологического исследования почек и мочевыводящих путей методом внутривенной урографии выявлено:
- В функциональном аспекте
- — удовлетворительное функциональное состояние почечной паренхимы;
- — удовлетворительная скорость гломерулярной фильтрации;
- — обычное состояние секреторной и концентрационной способностей почек.
- В морфологическом аспекте
- — патологических изменений не выявлено.
- Диагностическое заключение:
- Со стороны почек и мочевыводящих путей патологических изменений не выявлено
Протокол рентгенологического исследования отпечатан в одном экземпляре, на двух листах. Каждый лист подписан врачом — рентгенологом. В протоколе исследования исправлений, дополнений и изменений нет.
8. Протокол мр-исследования
-
Область
исследования: Почки -
Импульсные
последовательности: FSE-XL
T1,
SSFSE
T2,
2D
FIESTA
FATSAT,
Dualecho
FSPGR -
Плоскость
сканирования: аксиальная, фронтальная -
Контраст:
не проводилось
На
серии МР-томограмм области почек правая
почка 44х58х107 мм, левая почка 53х50х127 мм.
Контуры их четкие, ровные.
Кортико-медуллярная
дифференциация сохранена. В нижнем
полюсе левой почки определяется
мягкотканое патологическое объемное
образование размерами 36х38х38 мм, с четкими
ровными контурами, неоднородной
структурой с наличием кистозных
включений. МР-сигнал от образования
гипоинтенсивный на Т1 ВИ и изоинтенсивный
на Т2 ВИ.
Образование на 1/3 погружено в
аренхиму, на 2/3 расположено экстраренально,
не достигает фасции Герота. Определяются
единичные разнокалиберные кисты с
локализацией: субкапсулярно в нижнем
полюсе правой почки по латеральному
краю до 15 мм; интрапаренхиматозные в
средней трети левой почки до 4 мм. ЧЛС
обеих почек не расширена, не деформирована.
Паранефральная жировая клетчатка не
изменена. Лимфатические узлы на
визуализируемом уровне не увеличены.
ЗАКЛЮЧЕНИЕ:
МР-картина мягкотканного патологического
объемного образования нижнего полюса
левой почки. Кисты обеих почек.
9. Обзорная урография, экскреторная урография (7’, 14’, 21’ на животе)
На
обзорной урограмме и серии экскреторных
урограмм почки расположены обычно,
контур правой почки четкий, ровный,
размер 13.0х5.5 см, контур левой почки
бугристый, размер 15.0х7.0 см
На
фоне газа в кишечнике, на границе средней
и нижней третями определяется
рентгеноконтрастная тень неправильной
формы, диаметром до 0.5 см, подозрительная
на конкремент.
-
Контуры
поясничных мышц ровные, четкие. -
Экскреторная
функция обеих почек с 7 минуты. -
Справа
ЧЛС не расширена равномерно заполняется
контрастным веществом. -
Слева
ЧЛС не расширена, равномерно заполняется
контрастным веществом. -
Мочеточники
прослеживаются фрагментарно, не
расширены.
Мочевой
пузырь контрастирован к 7 минуте. Контуры
ровные, четкие.
ЗАКЛЮЧЕНИЕ:
Экскреторная функция обеих почек
сохранена.
МКБ:
конкремент правого мочеточника?
10. Экг
Заключение:
Синусовый ритм. НБПНПГ. Косвенные
признаки ГЛЖ.
Обоснование диагноза
-
Диагноз:
Опухоль левой почки. -
Диагноз
выставлен на основании: -
1.
Жалобы больного при поступлении: боль
ноющего характера в левой поясничной
области -
2.
Данные инструментальных методов
исследования:
- Ультразвуковое исследование почек:
Заключение:
Очаговое образование левой почки
- Исследование органов брюшной полости и забрюшинного пространства:
Заключение:
КТ-картина гепатоспленомегалии. Объемное
патологическое образование нижней
трети паренхимы левой почки (neo?).Мелкое
низкоплотное образование нижней трети
паренхимы правой почки (киста?липома?).
Гемангиома тела позвонка L3.
Заключение:
МР-картина мягкотканного патологического
объемного образования нижнего полюса
левой почки. Кисты обеих почек.
8. Дифференциальный диагноз
Дифференциальный
ряд может быть представлен следующими
состояниями:
- Гидронефроз
- Карбункул почки
Гидронефроз:
Гидронефроз-
заболевание почки, развивающееся
вследствие нарушения оттока мочи и
характеризующееся расширением
чашечно-лоханочной системы, патологическими
изменениями ткани почки и ее атрофией.
В
большинстве случаев гидронефроз
проявляется болями в поясничной области.
При прощупывании удается выявить
гидронефроз в поздних стадиях, когда
почка значительно увеличена и хорошо
прощупывается.
На
серии внутривенных урограмм можно
отметить замедленное накопление
контрастного раствора в расширенных
лоханке (лоханках) и чашечках. На
урограммах видны расширенная, округлой
формы лоханка и расширенные чашечки.
-
Из
данных обследования: - 1.
Осмотр
в приемном покое -
Мочеиспускание
не нарушено -
Диурез
достаточный -
Почки
не пальпируются -
2.
Обзорная
урография, экскреторная урография (7’,
14’, 21’ на животе) -
Справа
ЧЛС не расширена, равномерно заполняется
контрастным веществом. -
Слева
ЧЛС не расширена, равномерно заполняется
контрастным веществом. - Экскреторная
функция обеих почек сохранена. -
Карбункул
почки: -
Клиническая
картина весьма сходна с проявлениями
общего инфекционного заболевания:
высокая температура тела (39-40˚С), сильный
озноб с проливным потом, нарастающая
общая слабость, учащение пульса и
дыхания, тошнота, рвота, метеоризм,
задержка стула. -
Рано
наступают выраженные локальные симптомы:
тупая, ноющая боль в поясничной области,
болезненность при пальпации, положительный
симптом Пастернацкого, нередко увеличение
почки. -
В
анализах крови выявляются изменения,
характерные для неспецифического
воспалительного процесса (высокий
лейкоцитоз, увеличенная СОЭ, гипохромная
анемия, гипопротеинемия).
На
обзорной урограмме можно обнаружить
увеличение размеров одного из сегментов
почки, исчезновение контура поясничной
мышцы на стороне поражения, тени мочевых
конкрементов. На экскреторных урограммах
видны деформация и сужение почечной
лоханки, а у ряда больных – смещение и
стирание контура чашек. При экскреторной
урографии отмечают снижение функции
соответствующей почки.
-
Из
данных обследования: -
1.
Осмотр
в приемном покое -
ЧДД
16 / мин -
Пульс
70 / мин удовлетворительного наполнения,
ритмичный -
Живот
мягкий, безболезненный -
Почки
не пальпируются -
Поколачивание
по поясничной области безболезненно -
2.
Жалобы
больного -
Ноющая
боль в левой поясничной области -
3.
Клинический
анализ крови -
Анализ
крови:
| WBC: | 15.7 | G/L | + | 4.0-9.0 |
| RBC: | 5.27 | T/L | + | 3.90-5.00 |
| Hgb: | 136 | g/L | 120-160 | |
| MCV: | 77.8 | fL | — | 80.0-100.0 |
| MCH: | 25.8 | pg | — |
Содержание
- Показания к УЗИ
- Как проводится?
- Нужна ли подготовка?
- Расшифровка
- Какие патологии позволяет диагностировать УЗИ?
УЗИ — распространенный метод исследования. Популярность вызвана безболезненностью процесса и информативностью. Устанавливается находятся ли размеры почек в норме, определяются различные патологии, отечность, воспаления, общее состояние органов. Таким образом можно выявить любое отклонение в работе органов, а также предотвратить осложнения.
Показания к УЗИ
Назначение диагностики применяется при различных нарушениях или отклонениях в процессе работы мочеполовой системы, а также в частном порядке. Назначается если наблюдаются:
- нарушения оттока мочи;
- кровь в моче;
- поясничные боли разных форм;
- гематома почки (вследствие ушиба или травмы);
- наличие воспаления;
- неудовлетворительный анализ мочи;
- наличие почечных колик;
- дискомфорт и затруднение при мочеиспускании;
- отек нижних конечностей.
Ультразвуковое диагностирование назначают при подозрениях на нефросклероз, гипертензию почечной природы, гематурию, мочекислый диатез (МКД). Нередко назначение УЗИ применяют к беременным с сильным токсикозом на поздних сроках, а также перед операциями почек в обязательном порядке. Иногда выступает в качестве профилактической диагностики для раннего выявления заболеваний почек, новообразований и отклонений. В случаях если больной проходит лечение, то обследование назначают для мониторинга процесса выздоровления, влияния и оценки качества лечения.
Как проводится?
Процесс ультразвукового мониторинга не требует особой подготовки от пациента и проводится по назначению врача. В стандартном виде эта процедура предусматривает исследование больного в положении лежа на спине или на боку. На тело в области поясничного отдела наносится контактный гель, который способствует беспрепятственному передвижению датчика по коже и проникновению волн. Исследуемый орган в виде картинки выводится на экран, откуда можно определить:
- размеры лоханки с четкими контурами;
- обнаружить воспаление;
- размер левой и правой почки;
- толщину паренхимы;
- контуры лоханки почки;
- наличие патологических сегментов;
- размер почки;
- количество и их локализацию.
Во время процедуры датчик покажет любое видоизменение органа, выявит пятно или затемнение на поверхности тканей, подтвердит наличие камней и возможные конкременты. После проведения процедуры больному выдаются результаты. Так как диагностика проводится безболезненно и не требует периода восстановления, пациент может сразу вернуться к обычным делам.
В случаях установленной болезни во время обследования немедленно обращаются к врачу, чтобы не допустить прогрессивного процесса воспаления и предотвратить потерю органа.
Нужна ли подготовка?
Для объективной диагностики почек по УЗИ процедуру проводят натощак, чтобы избежать возникновения газов. Пациент должен исключить из питания накануне диагностики такие продукты: сырые овощи и фрукты, капусту, сдобные изделия, черный хлеб, бобовые. Если больной склонен к метеоризму, необходимо заранее принять сорбенты, понижающие газообразование. В целом этот метод диагностики не требует особых подготовок и диет.
Расшифровка
Расшифровка УЗИ почек — процесс сопоставления полученных результатов с нормами, расшифровать которые должен только врач-уролог. Зачастую к результатам прилагается фото обследуемого органа с экрана, где стрелками отмечено место с патологическими образованиями. Если во время сопоставления выявлены отклонения, пациенту назначают повторное исследование или сразу приступают к лечению. Норма УЗИ почек зависит от ряда показателей.
Количество почек и локализация
Обычно у человека две почки, но возможны аномальные явления такие, как врожденное отсутствие, потеря при операции, врожденная аномалия удвоения. В правильном положении парные органы находятся на разном уровне: правая в зоне 12-го грудного и 2-го поясничного позвонка, левая — в районе 11/1 позвонков. Также в процессе исследования определяют опущение почки и неправильное расположение.
Нормальные показатели размеров почек у детей, женщин и мужчин
Таблица показывает стандартные размеры органа у взрослых:
| У женщин и мужчин | Левая почка, мм | Правая почка, мм |
| Длина | 85—110 | 82—105 |
| Ширина | 33—43 | 29—41 |
| Толщина | 13—18 | 13—17 |
У взрослых показатели зависят от роста и веса человека. Нормальные размеры почек у женщин и у мужчин — одинаковые, хотя у беременных возможны увеличения органов до 2 см. У детей нормальные показатели зависят от возраста, исследование проводят аналогично. Все полученные данные врач записывает в таблицы и сравнивает с показателями нормы. Для каждого возраста расшифровки УЗИ у ребенка разные, поскольку орган продолжает формироваться и процесс структурирования еще не завершен.
УЗИ кровотока
Для диагностики состояния почечного кровотока используется дуплексное сканирование, при котором датчик выводит на экран цветное изображение. Позволяет определить состояние сосудистой стенки, наличие стенозов, измерять скорость потока крови. Наличие темных пятен на экране считается нормой, а пятна более светлого вида свидетельствуют о стенозе, что указывает на слабость кровоснабжения.
Паренхимы почки
Паренхима — это основная почечная ткань, отвечающая за водно-электролитный баланс. При обследовании выявляют разного рода отклонения, общее состояние ткани и эхогенность. Важным показателем в диагностике является толщина паренхимы. Возможны такие изменения:
- повышенная эхогенность;
- увеличенный размер почки;
- диффузные изменения;
- истончение ткани;
- новообразования в виде кисты.
Результаты УЗИ почек и паренхимы помогают установить наличие новообразований на почке, патогенных процессов. Это уникальная ткань, поскольку способна к саморегенерации и хорошо поддается лечению. Толщина тканей зависит от возраста обследуемого и от перенесенных инфекций или заболеваний. В молодом возрасте норма паренхимы — 14—26 мм, в среднем возрасте — до 22 мм, в преклонном возрасте — 10—11 мм.
Эхогенность
Обследование с помощью звуковых волн основано на способности тканей их отражать. Эхогенность почечной ткани однородна в любом возрасте человека. Неоднородная структура с наличием белых вкраплений свидетельствует о том, что возможны развития болезней, например, пиелонефрит. Ткани высокой плотности на экране — светлые, а темные пятна отличают низкую плотность тканей.
Какие патологии позволяет диагностировать УЗИ?
Такая диагностика определяет наличие некоторых заболеваний и любые видоизменения в структуре почек. Это возможность увидеть патологические изменения или нарушения в работе на ранних стадиях. Таким образом можно обнаружить нефроптоз, гидронефроз, образование камней и наличие кисты, дистрофию и поражение сосудов. Также во время обследования могут выявить амилоидоз и любые патологические образования, в том числе онкологические и патологические повреждения.
Содержание
-
- 1. Что показывает УЗИ почек:
- 1.1. Возможности ультрасонографии
- 2. Показания к УЗИ почек
- 3. Как делают УЗИ почек
- 4. Подготовка
- 5. Расшифровка результатов УЗИ почек
- 1. Что показывает УЗИ почек:
В практике уролога и нефролога ультразвуковое исследование рассматривают как первичный способ визуализации. УЗИ почек не подразумевает инвазивного проникновения в тело, не связано с негативными последствиями для здоровья и не имеет противопоказаний. Диагностика использует высокочастотные звуковые волны, которые отражаются от внутренних органов и возвращаются к преобразователю. Датчик обрабатывает информацию и передает последнюю на компьютер. Специальные программы выстраивают объемное изображение области интереса, которое врач может рассматривать на мониторе компьютера, сохранить для сравнения в динамике или распечатать на пленку.
Проведение ультрасонографии входит в стандарты диагностики многих заболеваний: доступность, информативность, безопасность – преимущества данного способа
Что показывает УЗИ почек:
- гидронефротическую трансформацию органов;
- хронический и острый воспалительный процессы, в т.ч. их осложнения – абсцесс, карбункул, вовлечение паранефральной клетчатки;
- солевые включения, конкременты в почках – при локализации камня в мочеточнике результатом нарушения оттока мочи на УЗИ будет расширение проксимальной части уретера и чашечно-лоханочной системы;
- единичные и множественные кисты;
- медуллярный и кортикальный нефрокальциноз;
- добро- и злокачественные опухоли (окончательная верификация возможна после морфологической оценки);
- нефропатию;
- аномалии развития – удвоение, слияние, отсутствие почки и пр.;
- мегауретер;
- туберкулезное поражение;
- опущение (нефроптоз) или тазовую дистопию;
- нефросклеротические изменения;
- вторичное сморщивание почки;
- гематому, разрыв паренхимы при травме;
- ВИЧ-индуцированное поражение и пр.
УЗИ забрюшинного пространства лоцирует видоизмененные надпочечники – в норме данные структуры не видны.
Нередко для получения всесторонней картины УЗИ почек дополняют оценкой мочевого пузыря и предстательной железы у мужчин. Исследование позволяет выявить обструкцию на уровне нижних мочевыводящих путей. Причины нарушения оттока мочи – блокирующий камень мочевого пузыря, опухоль или аденома простаты, сдавливающие уретру и пр.
При получении неоднозначных результатов показано проведение компьютерной или магнитно-резонансной томографии с контрастированием.
Возможности ультрасонографии
Камень справа на ультрасонограмме (стрелки)
Современные УЗ-аппараты наделены рядом дополнительных опций. С помощью цветной допплерографии можно оценить скорость и направление кровотока в режиме реального времени.
Ультразвуковая эластография – новейший метод визуализации, чувствительный к жесткости тканей. Способ позволяет провести дифференциацию зло- и доброкачественных ренальных образований, и иногда – при тяжелом состоянии пациента – заменяет биопсию. Комбинация допплеро- и эластографии предоставляет всестороннюю информацию о патологических процессах в почечной ткани и может повлиять на выбор лечения.
В некоторых клиниках выполняют УЗИ почек с эхоконтрастированием микропузырьковыми взвесями, что рассматривается альтернативой компьютерной томографии. Во время процедуры внутривенно вводят специальный газообразующий препарат, который полностью безвреден для человека. При взаимодействии с ультразвуковым сигналом пузырьки резонируют и лопаются, что обеспечивает контрастирование сосудов и органов. Диагностика подходит для дифференциации кист и опухолей, оценки перфузии при остром и хроническом воспалительном процессе, определения состояния трасплантанта. Классическое ультразвуковое исследование не всегда лоцирует участки ишемии в почечной паренхиме, последствия травм, с чем успешно справляется сканирование с эхоконтрастным усилением.
Сегодня необязательно транспортировать лежачего пациента для проведения УЗИ почек в клинику – есть портативные аппараты, которые позволяют выполнить исследование у постели больного или на дому.
Показания к УЗИ почек
Простая и сложная кисты на сонограммах
УЗИ почек может быть выполнено в плановом или экстренном порядке, показания:
- боль в области поясницы, частое мочеиспускание с резями, повышением температуры с ознобом;
- на фоне “полного” здоровья выделение мочи, окрашенной кровью – симптом, подозрительный на рак почки или мочевого пузыря;
- острая травма/ушиб поясничной области;
- рецидивирующие почечные колики, периодическое отхождение конкрементов;
- впервые выявленное повышенное артериальное давление – на УЗИ исключают грубые аномалии развития, стенозирование сосудов – при условии использования режима ангиографии;
- затрудненное мочевыделение, чувство неполного опорожнения пузыря;
- изменения в анализах мочи – белок, цилиндры, бактерии, соли, большое количество лейкоцитов, эритроцитов, слущенного эпителия, низкий/высокий удельный вес и пр.
УЗИ почек выполняют женщинам в превентивных целях перед планируемой беременностью. Ультразвуковое исследование подходит для динамического наблюдения за доброкачественными новообразованиями, кистами, оценки эффективности лечения.
Как делают УЗИ почек
Проведение обследования возможно в поликлинике по месту жительства по направлению врача или при самостоятельном обращении в частное медучреждение.
Ультразвуковое сканирование почек стандартно проводят при положении больного лежа на спине. Изменение позы требуется при подозрении на нефроптоз.
Предварительно на кожу врач наносит специальный гипоаллергенный гель, улучшающий скольжение и контакт датчика с телом.
Во время процедуры доктор исследует почки в продольной и поперечной плоскостях сканирования. Легкое надавливание на преобразователь может усиливать неприятные ощущения при остром воспалительном процессе, почечной колике. Рутинное обследование практически безболезненно. Если визуализации почек препятствует кишечный газ, доктор может попросить больного лечь на бок или живот.
Длительность процедуры индивидуальна, в среднем составляет 15-25 минут.
Если запланировано посмотреть органы малого таза – временные затраты больше.
По показаниям может быть выполнено УЗИ мочевого пузыря с контролем остаточной мочи. Сканирование проводят дважды: с наполненным органом и после опорожнения.
Во время осмотра врач вносит данные в протокол исследования, после завершения процедуры результат отдают пациенту на руки. Заключение специалиста ультразвуковой диагностики носит описательный характер, окончательный диагноз определяет лечащий врач с учетом всех имеющихся данных.
Подготовка
Особенных мероприятий не требуется. Раздутые петли кишечника, застой каловых масс могут препятствовать визуализации, поэтому за 1-2 дня до УЗИ почек и мочевого пузыря необходимо исключить продукты и напитки, вызывающие метеоризм, запоры. Из меню убирают:
- фасоль, горох, капусту в любом виде, свежую зелень, ягоды, фрукты;
- жирное мясо, рыбу;
- каши, отруби;
- копчености, специи, соления;
- шоколад;
- сдобную выпечку, черный хлеб;
- молоко и производные;
- газированную воду, лимонад, кисели, квас, крепкий кофе, чай, алкоголь.
Планировать УЗИ лучше в утренние часы, на диагностику следует явиться натощак (6-часовой голод). Допустим легкий перекус, если обследование назначено на позднее время.
Очистительная клизма и прием слабительных требуются пациентам с проблемами в работе желудочно-кишечного тракта и подразумевают рекомендацию врача.
Оценку мочевого пузыря проводят при его наполненном состоянии, поэтому за 2 часа стоит воздержаться от посещения туалета, а за 40 минут до захода в диагностическую комнату выпить 500-700 мл воды.
С собой нужно взять:
- результаты ранее выполненных исследований – КТ, МРТ, УЗИ;
- выписки из стационара;
- гигиенические салфетки, простынь, сменную обувь или бахилы (для муниципальных медучреждений).
Расшифровка результатов УЗИ почек
Интерпретацией данных, полученных в ходе обследования, занимается врач УЗ-диагностики. Длина органа у взрослого в норме составляет 10-12 см, правая почка немного длиннее левой. Размер варьирует с ростом и возрастом. Толщина коры составляет 7-10 мм, паренхимы – 15-20 мм.
Об отсутствии патологии свидетельствует описание: “Почки расположены в типичном месте, контуры органов четкие, ровные. Кортико-медуллярная дифференцировка прослеживается отчетливо, паренхима сохранена, средней эхогенности, структура однородная. Чашечно-лоханочные системы не расширены, конкременты и новообразования не определяются. Верхняя треть мочеточников не расширена.”
В клинике “Магнит” установлено оборудование HITACHI HI VISION Avius. Проведение УЗИ почек и мочевого пузыря на аппаратах экспертного класса, профессиональный подход и внимательное отношение к каждому пациенту позволяют определить диагноз в 90% без затратных КТ и МРТ.

Масса почки лежит в пределах от 120 до 200 грамм. Почка покрыта соединительной капсулой, включает системы выведения и накопления мочи. Кровоснабжение обеспечивается за счет почечных артерий, выходящих непосредственно из аорты.
Основная работа почек – выделительная. Через нормально функционирующую почку за сутки проходит от 1700 до 2000 литров крови, формируется от 120 до 150 литров первичной мочи и от полутора до двух литров вторичной мочи.
Почки выполняют существенную работу по регулированию кислотно-щелочного баланса плазмы крови, сохраняют водно-солевое равновесие. Выводят из организма окончательные продукты азотного обмена, токсические вещества, принимают участие в метаболических процессах белков и углеводов, выводят остатки лекарственных препаратов.
Не здоровый образ жизни, питание, врожденные скрытые патологии привело к тому, что количество людей с болезнями почек в последнее время увеличилось.
К наиболее часто встречающимся заболеваниям относят:
- Нефролитиаз (мочекаменная болезнь) – образование в почках плотных камней (конкрементов);
- Пиелонефрит – воспалительный процесс, при котором поражается канальцевая система почки, преимущественно бактериального характера. Может иметь течение острое, хроническое или хроническое с обострением;
- Нефроптоз (блуждающая, подвижная почка) – заболевание выражается в ненормальной подвижности почки. Как правило, правая почка смещается чаще чем левая. Основным симптомом служит боль в подреберьях или области повздошной кости.
- Гидронефроз – расширение чашечек и почечной лоханки на фоне проблем оттока мочи.
- Почечная недостаточность – синдром, при котором нарушены все функции почек. Нарушен водный, азотистый, электролитный и другие обмены. Может находиться как в острой, так и хронической стадии.
- Гломерулонефрит – это поражение клубочков почек (гломерул).
Поскольку почки и мочевой пузырь входят в одну выделительную систему, очень часто для более точного установления диагноза процедуру узи почек и мочевого пузыря совмещают.
Цены в Лекафарм
| Код | Наименование услуги | Цена услуги | Цена со скидкой* |
|---|---|---|---|
| [40-08] | УЗИ почек | 1000 руб. | 800 руб. |
| [40-03] | УЗИ органов брюшной полости с почками | 2 000 руб. | 1 800 руб. |
| [40-71] | УЗИ органов брюшной полости, почек и надпочечников | 2200 руб. | 2000 руб. |
Показания к проведению УЗИ почек
При первых симптомах, даже слабых, периодических болях в области почек, необходимо обратиться в клинику и пройти процедуру ультразвуковой диагностики, чтобы не пропустить начало болезни и вовремя начать лечение.
К таким симптомам относятся:
- периодически или постоянно появляющиеся боли в области поясницы;
- головная боль, сопровождающаяся повышением артериального давления;
- отеки с неопределенными причинами;
- почечная недостаточность в острой или хронической фазе;
- повреждения травматического характера в области поясницы и ребер;
- воспалительные процессы;
- подозрения врача на присутствии новообразований;
- скопление газов в парензиме;
- анализы крови и мочи с отклонениями;
- перед оперативными вмешательствами на почках.
Что помогает выявить УЗИ почек
По статистическим данным, около 97 % болезней почек выявляются с помощью УЗИ исследования.
В результате полученных данных ультразвукового исследования врач анализирует состояние почек и мочевого пузыря, а также оценивает правильность их расположения относительно других органов. Проведя эту процедуру, специалист определяет форму, контур и структуру паренхимы, а также присутствие опухолевых образований и их величину.
УЗИ позволяет диагностировать:
- воспалительный процесс в почках;
- новообразования, как доброкачественные, так и злокачественные;
- наличие камней и песка в почках;
- кистоз и поликистоз;
- патологии и отклонения в строении почек и мочевого пузыря;
- заболевания сосудов;
- гидронефроз;
- пиелонефрит.
Процедура проведения УЗИ почек
Ультразвуковое исследование один из самых популярных способов диагностики в медицине органов человека. Его востребованность объясняется рядом преимуществ:
- высокая точность и информативность;
- многократное безопасное проведение;
- не вызывает побочных эффектов;
- обладает нормальной переносимостью;
- при проведении обследования отсутствует чувство дискомфорта;
- не нужно использовать контрастное вещество;
- подготовка к процедуре не занимает много времени.
В диагностике патологий и болезней почек ультразвуковое исследование занимает первоочередную роль. Используется 2 вида ультразвукового обследования почек:
Ультразвуковая эхография основана на отражении звуковых колебаний от границ тканей различной плотности, а также дает возможность обследовать паренхиму почек, увидеть конгломераты и образования и нарушения топографии.
Ультразвуковая допплерография основана на эффекте Доплера. Благодаря этому способу можно провести оценку состояния кровообращения (на предмет изменения направления кровотока) в сосудах почек.
Несмотря на то, что УЗИ почек абсолютно безопасное и безвредное исследование существуют некоторые факторы, которые могут стать причиной неточности результата:
- высокая степень ожирения;
- повышенное газообразование в области кишечника;
- присутствие бария в кишечнике, возможно вследствие проведения исследования с барием незадолго до УЗИ.
Подготовка пациента к УЗИ почек
Подготовиться к процедуре не сложно, но очень важно. Так как правильная подготовка влияет на правильность полученных результатов.
За 3-е суток до обследования необходимо придерживаться определенного рациона питания. Нужно обязательно убрать продукты, которые провоцируют или усиливают газообразование. К ним относятся – картофель, молоко, черный хлеб, сырые овощи, а особенно капусту, кондитерские изделия. Это нужно для того, что бы обеспечить нормальное прохождение ультразвука, так как газы и воздух в кишечнике создают барьер, через который он не может пройти.
Рекомендуется прием на протяжении 3-х дней энтеросорбентов, которые снизят вероятность газообразования. Это может быть белый или черный уголь, эспумизан, отвар фенхеля.
Ужин, накануне обследования должен быть легким, не позже 7 часов вечера.
В день проведения УЗИ, если обследуются только почки, можно кушать все. Однако, если параллельно нужно исследовать и другие органы, кушать нельзя. При диагностике мочевого пузыря необходимо за 1 час наполнить его, выпив 2 стакана воды и не опорожнять.
Желательно при себе иметь влажные салфетки для удаления геля и полотенце, чтобы постелить на кушетку.
Перед ультразвуковым исследованием почек нужно снять и отложить в сторону все украшения, мешающие обследованию предметы одежды. Пациент ложится на кушетку сначала на живот, затем поворачивается поочередно на спину, на правый и левый бок.
На область расположения органа, который необходимо обследовать, наносится специальный гель, далее, используя датчик апарата УЗИ, специалист начинает осмотр. Диагностика начинается обычно с оценки состояния мочевого пузыря и мочеточников, и только потом, доходит очередь до почек.
Для оценки кровотока УЗИ с доплером возникают шумы и свист – это нормальное явление при данном виде исследования.
Никакого неудобства во время проведения исследования пациент не получает, единственно, что может быть не совсем приятно – это ощущение на теле прохлады и влажности от специального геля.
Процедура длится от 10 до 15 минут.
После окончания гель убирается с помощью полотенца или влажной салфетки.
Результаты представлены в виде ч/б фотографии и расшифровки. В которой будут указаны все найденные изменения и патологии.
Расшифровка результатов и нормы узи почек
В норме каждая почка у взрослого человека должна соответствовать размерам:
- длина 10-12 см;
- ширина 5-6 см;
- толщина 4-5 см;
- толщина паренхимы колеблется в пределах 15-25 мм.
Допускается отклонение в размерах на 2 см по каждому из показателей. По форме здоровая почка напоминает фасолину. Положение забрюшинное, находятся с обеих сторон от позвоночника напротив 12 грудного, 1 и 2 поясничных позвонков, при чем, правая почка лежит немного ниже левой. Во время дыхания может быть смещение на 2-3 см. Жировая клетчатка со всех сторон обволакивает почку.
Структура почечной ткани должна быть однородной или гомогенной, без каких-либо включений. Корково-медуллярная дифференциация или видимость почечных пирамидок выражена отчетливо. Почечная лоханка, представляет собой полость внутри почки – без содержания включений.
В расшифровке приведена полная картина состояния органа. При некоторых диагнозах врач может направить сделать повторное УЗИ или ряд других анализов и обследований. Врач-нефролог, проанализировав результаты, назначит лечение и пропишет необходимые препараты.