Дата публикации 1 декабря 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
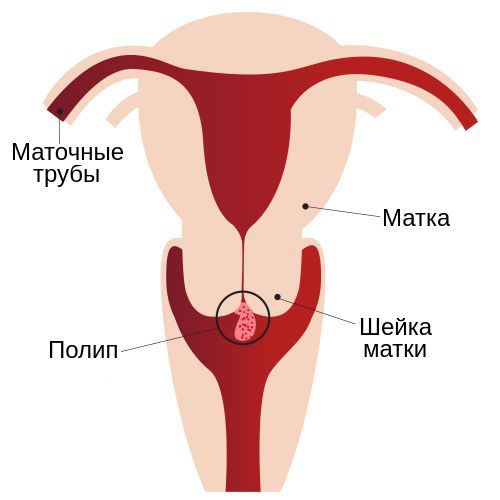
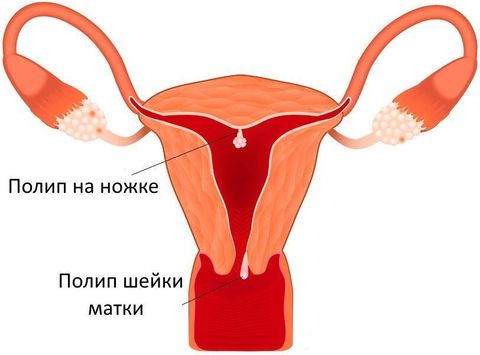
Полип шейки матки представляет собой новообразование с широким основанием или ножкой, которое растёт из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемостью исхода.
На ранних стадиях полипы редко беспокоят женщину: она может годами не догадываться о проблеме. Со временем симптоматика становится явной, повышается риск кровотечений и бесплодия. Крайне редко (в 0,1-1,63 % случаев) полип способствует развитию рака шейки матки [12]. Избежать осложнений можно только при ранней диагностике и своевременном лечении, поэтому не стоит пренебрежительно относиться к безобидному на первый взгляд полипу.
Среди всех гинекологических заболеваний патология шейки матки встречается достаточно часто: по данным разных авторов, на её долю приходится от 10 до 19 % случаев. При этом доброкачественные изменения составляют более 90 % [1][2][3][5][6][7][8][9]. Частота встречаемости полипов шейки матки — 2-5 % в общей популяции [13].
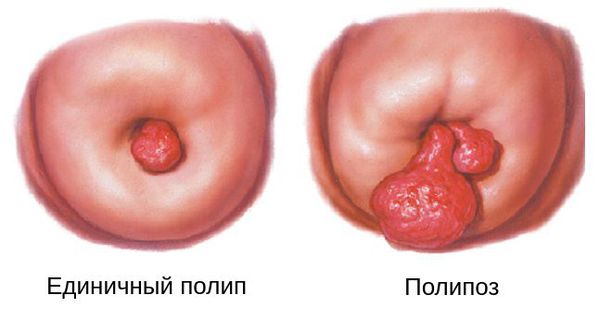
Полипы цервикального канала бывают как единичными, так и множественными (полипоз). После проведённого лечения они могут появляться снова, тем самым причиняя женщине массу неудобств.
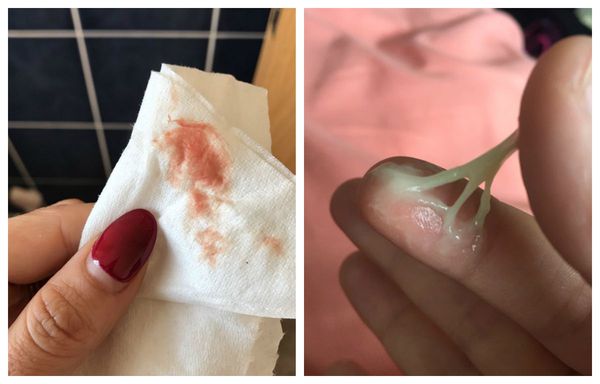
Чаще полипы развиваются у женщин 40-50 лет. Проявляются в виде кровянистых выделений, которые возникают в период между менструациями или при половом акте. Именно выделения являются самой частой причиной обращений к гинекологу [2][8][10]. Однако в 2-х случаях из 3-х клинические проявления не наблюдаются.
Точная причина образования полипов пока не ясна. При этом существует множество факторов, влияющих на их развитие. Среди этих факторов стоит отметить:
- хроническое воспаление женских половых органов (эндометрит, кольпит, вульвовагинит, цервицит и др.);
- нарушения гормонального фона (повышение уровня эстрогена);
- оперативные вмешательства (выскабливания, акушерские манипуляции, операции на шейке матки);
- разрыв шейки матки во время родов;
- наличие внутриматочных спиралей;
- сопутствующие заболевания эндокринной системы (ожирение, сахарный диабет);
- хронические стрессы;
- наследственность [2][6].
Риск развития полипа также увеличивает большое число половых партнёров (более четырёх), отсутствие барьерных методов контрацепции, раннее начало половой жизни (до 15 лет) и множественные роды (2 и более).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы полипа цервикального канала
В большинстве случаев патологический процесс протекает бессимптомно: полип, который растёт в цервикальном канале, никак себя не проявляет. Данная патология обычно обнаруживается при осмотре у гинеколога или кольпоскопии во время планового обследования или при обращении в связи с другой проблемой. Иногда заподозрить наличие полиповидного образования можно при проведении УЗИ органов малого таза.
Признаки полипа шейки матки:
- кровянистые выделения, возникающие при повреждении полипа во время полового акта;
- нарушения менструального цикла: увеличение интенсивности кровянистых выделений (гиперполименорея) и появление мажущих выделений в период между менструациями (метроррагия);
- серозные или серозно-гнойные выделения из половых путей при сопутствующем воспалительном процессе;
- бесплодие при перекрытии цервикального канала полипом;
- тянущие боли внизу живота, особенно при больших размерах образования или полипозе (редкий симптом полипа цервикального канала, чаще встречается при других гинекологических заболеваниях) [1][2][3][6][7][8][9][10].
Все вышеописанные симптомы неспецифические: они могут наблюдаться и при других заболеваниях (об этом подробнее в разделе “Диагностика”). Поэтому при наличии любого из этих признаков необходимо обратиться к врачу акушеру-гинекологу, который проведёт комплексное обследование и выявит причину жалоб.
Патогенез полипа цервикального канала
Несмотря на большое количество проведённых исследований, точные причины возникновения полипов цервикального канала пока не установлены. Чаще его развитие связывают с нарушениями гормонального фона, особенно в период перименопаузы. В это время происходит гормональная перестройка женского организма, которая сопровождается избытком одних гормонов и недостатком других.
Наиболее значимым в развитии гиперпластических процессов является повышенный выброс эстрогенов (гиперэстрогения). Избыточное количество этого гормона стимулирует деление эпителиальных клеток слизистой оболочки шейки матки, что может приводить к росту полипов.
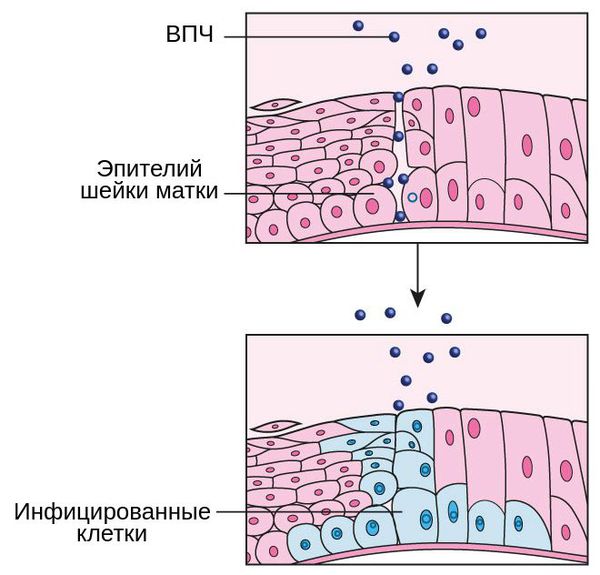
Состояние гиперэстрогении также способствует внедрению папилломавирусной инфекции в шейку матки и развитию дисплазии — появлению атипичных клеток. Это обусловлено прежде всего тем, что эстрогены обладают антиапоптотическим действием по отношению к эпителиальным клеткам шейки матки, т. е. они нарушают процесс запрограммированной гибели клеток [11].
Другой лидирующей причиной развития полипов цервикального канала является хроническое воспаление органов малого таза, а также постоянное воздействие внешних повреждающих агентов, в частности вируса папилломы человека (ВПЧ). Об этом свидетельствуют многочисленные исследования, в ходе которых было установлено, что воспалительные заболевания матки и придатков часто сопутствуют развитию полипов и негативно воздействуют на слизистую цервикального канала [3].
Травмы шейки матки, предшествующие гинекологические заболевания, стрессы, сахарный диабет, наследственность и другие факторы риска, перечисленные в первом разделе, также неблагоприятно влияют на развитие различных патологических процессов в слизистой цервикального канала. Они способствуют активному росту образований [2][6].
Классификация и стадии развития полипа цервикального канала
Полипы цервикального канала классифицируются по строению.Так, различают шесть групп полипов:
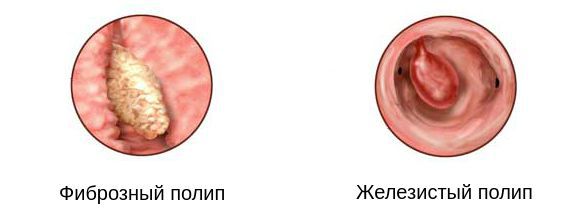
- Фиброзный полип — плотное образование из фиброзной ткани, прикрепляется к цервикальному каналу ножкой. Чаще встречается у женщин в период менопаузы.
- Железистый полип — состоит в основном из цилиндрического эпителия, относится к доброкачественным образованиям, способным становиться злокачественными. Имеет мягкую структуру, поэтому сопровождается высоким риском травматизации.
- Железисто-фиброзный полип — образование с широким основанием, по строению склонное к воспалению и кровотечению. Сопровождается высоким риском малигнизации, т. е. перерождения в рак.
- Децидуальный полип — отдельная группа полипов, которую обнаруживают только в период беременности. Развиваются из децидуальной ткани — слизистой оболочки матки, которая отпадает после родов. Такие полипы чаще небольшого размера, могут стать причиной кровянистых выделений и, как правило, не представляют угрозу для вынашивания ребёнка.
- Аденоматозный полип — предраковое образование, в строении которого присутствуют атипичные клетки, т. е. клетки с изменёнными размерами, формами и строением ядер. Риск перехода таких полипов в рак достаточно высокий.
- Грануляционный полип — возникает в результате повреждения шейки матки. Часто сопровождается воспалением и даже при небольших травмах может приводить к кровотечению.
Также полипы различаются по форме и размерам. Они могут быть овальными или круглыми, на тонком или широком основании. В диаметре такие образования могут достигать от 0,2 мм до 3-4 см.
Почти всегда встречаются единичные полипы, но бывают случаи, когда образуется сразу несколько полипов — важно это вовремя диагностировать и полностью удалить образования [1][2][3][6][7][8][9][10]. Такое состояние называется полипозом.
Осложнения полипа цервикального канала
Осложнения болезни связаны с симптомами, которые могут сопровождать развитие полипов. Например, при длительном наблюдении за полипом, который часто травмируется и проявляет себя в виде обильных кровотечений, можно заметить признаки анемии. Иногда именно снижение гемоглобина или железа по результатам анализам крови, слабость, бледность кожи, снижение внимания и трудоспособности становятся первоначальными причинами обращения к врачу.
Большой полип и его некроз (отмирание) могут осложниться воспалением органов малого таза. В данном случае стоит обратить внимание на характер и запах выделений из половых путей, боли внизу живота и общее самочувствие женщины. Осмотр и обследование на урогенитальные инфекции помогут диагностировать причину вышеописанных симптомов.
Полип, закрывающий просвет цервикального канала, нередко становится причиной отсутствия желанной беременности. Длительного лабораторного обследования, которое впоследствии не выявляет каких-либо причин для наступления беременности, недостаточно для диагностики всех причин бесплодия [1][2][3][6][7][8][9][10]. Осмотр на гинекологическом кресле и УЗИ органов малого таза дополнят диагностическую картину и помогут установить истинную причину бесплодия.
В редких случаях полип цервикального канала перерождается в рак. Риск этих изменений требует тщательного и регулярного обследования всех женщин.
Децидуальные полипы изменяют консистенцию и ферментный состав шеечной слизи. Это сказывается на состоянии местного иммунитета, способствует развитию цервицита, восходящей инфекции и хориоамнионита (инфицирование оболочек плода и околоплодных вод).
Тактика ведения беременных с такой патологией зависит от размеров полипа, его локализации и осложнений, которые могут повлиять на течение беременности. Наибольшую опасность, связанную с угрозой прерывания беременности, представляет рефлекторное раздражение шейки матки децидуальным полипом. Оно способствует развитию истмико-цервикальной недостаточности — состоянию, когда перешеек и шейка матки не справляются с внутриматочным давлением и не могут удержать растущий плод внутри утробы до начала родов, в итоге роды начинаются преждевременно. Также полип шейки матки может затруднять диагностику причин кровотечения во время беременности.
Диагностика полипа цервикального канала
Диагностика патологии шейки матки состоит из нескольких этапов. Основная задача заключается в том, чтобы подтвердить наличие полипа эндометрия и исключить другую гинекологическую патологию с похожими симптомами (например, маточные кровотечения, рак шейки матки и др.).
На первом этапе обследования проводится гинекологический осмотр, при котором врач визуально осматривает внутренние половые органы. В большинстве случаев обнаружить полипы не составляет труда, особенно когда они достигают больших размеров и располагаются близко к наружному зеву. Но иногда, если они исходят из средней и верхней трети цервикального канала, при гинекологическом осмотре можно ничего не заметить. Именно поэтому применяются дополнительные методы исследования — они помогают окончательно подтвердить наличие полипа в цервикальном канале [1][2][3][6][7][8][9].
Инструментальные методы обследования
В отличие от полипов эндометрия, которые в большинстве случаев без особого труда диагностируются с помощью трансвагинальной эхографии, выявление полипов цервикального канала представляет некоторые сложности [1]. Это связано с особенностями расположения образований и их структурой. Например, железистый полип очень схож по своему строению с миометрием шейки матки, что затрудняет его диагностику, особенно при небольших размерах [3][5]. Данный метод исследования применяется для дифференциальной диагностики с полипами эндометрия, располагающимися в полости матки, и помогает максимально точно установить локализацию данной патологии.
При подозрении на воспалительный процесс необходимо дополнительно исследовать микрофлору влагалища на наличие инфекций, передающихся половым путём. Для этого проводится микроскопическое исследование мазка и бактериологический посев из цервикального канала, а также диагностика методом ПЦР (полимеразной цепной реакции). Своевременное выявление и лечение нарушений микрофлоры позволит вовремя избежать осложнений, таких как острый или хронический цервицит [10].
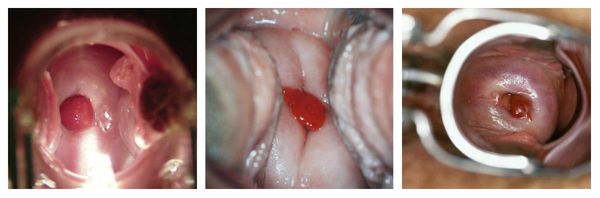
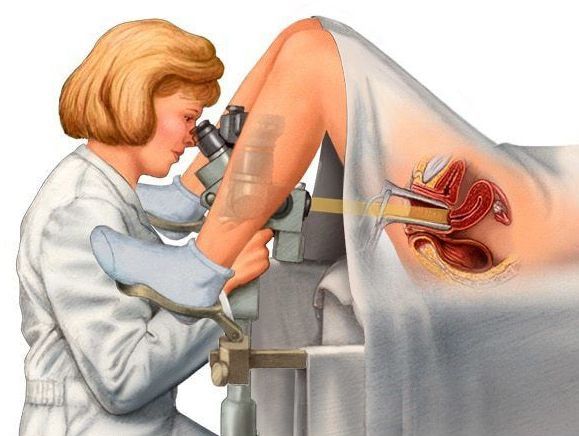
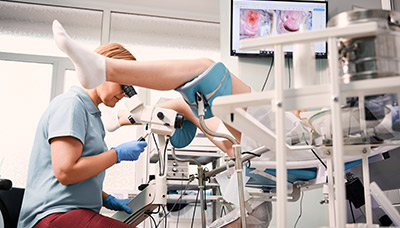
Кольпоскопия также помогает установить наличие воспалительного процесса и произвести визуальный осмотр внешней части шейки матки. С помощью этого метода можно подтвердить или заподозрить наличие даже самых маленьких полипов, которые сложно заметить невооружённым глазом при гинекологическом осмотре. Также во время кольпоскопии можно провести дифференциальную диагностику между патологией наружной части шейки матки и полипом цервикального канала [2][4][9].
Выделяют простую и расширенную кольпоскопию. При проведении расширенной кольпоскопии визуально оценивают реакцию тканей экзоцервикса (клеток внешней части шейки матки) на обработку 3 % раствором уксусной кислоты и 3 % раствором Люголя. Это позволяет выявить и уточнить изменения эпителия шейки матки, трактовка которых при обычном осмотре крайне затруднительна [4][9].
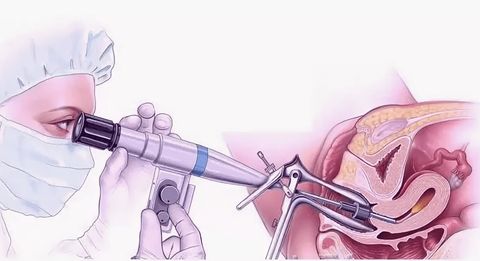
Цервикоскопия также является дополнительным методом исследования. Она проводится под внутривенным обезболиванием с помощью специального прибора — гистероскопа, который вводится в шейку матки. Но иногда необходимо провести дифференциальную диагностику с полипами эндометрия, исходящими из полости матки. С этой целью следует осматривать не только цервикальный канал, но и полость матки, т. е. проводить гистероскопию. Процедура практически безболезненная, проводится под общим наркозом (обычная гистероскопия) или под местной анестезией (офисная гистероскопия).
Показания для гистероскопии и осмотра полости матки:
- рецидивирующий полип (такие полипы цервикального канала в 25 % случаев сочетаются с полипом эндометрия [14]);
- полип цервикального канала в постменопаузе.
Цервикоскопия и гистероскопия обычно служат последней инстанцией в постановке диагноза, и в большинстве случаев применяются перед оперативными методами лечения.
В редких случаях, при недостаточных данных других методов диагностики, применяется МРТ органов малого таза.
Лечение полипа цервикального канала
Выявленный полип цервикального канала требует однозначного удаления (полипэктомии) независимо от размера, даже если он никак себя не проявляет и не доставляет беспокойства пациентке. И хотя в большинстве случаев полипы являются доброкачественными, всегда есть риск перерождения образования в злокачественное, хоть и минимальный.
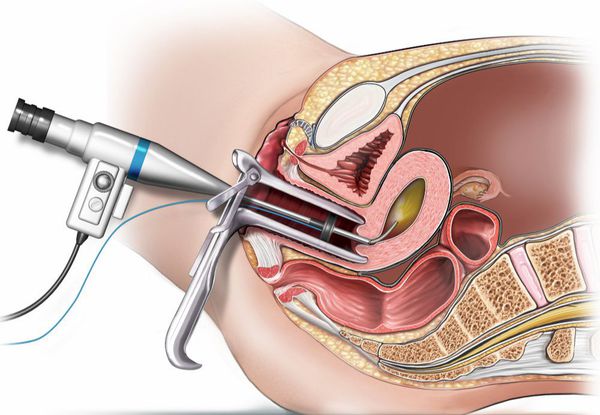
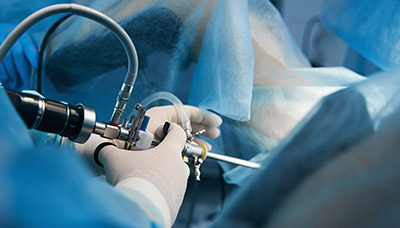
Полипэктомия представляет собой удаление полипа. Операцию проводят различными способами: удаление специальным зажимом, электрической петлёй или выскабливание канала шейки матки. Для контроля манипуляций и снижения риска развития осложнений и рецидивов её проводят под контролем гистероскопии [1][5][10].
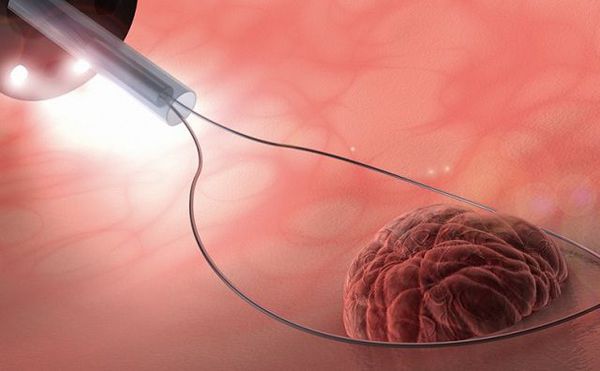
При расположении полипа в области внешней части шейки матки и полной визуализации его ножки образование удаляется с помощью радиоволнового аппарата “Сургитрон”. В отличие от гистероскопии данную манипуляцию можно провести амбулаторно под местным обезболиванием в кабинете гинеколога. Длительная реабилитация после такого лечения не требуется: пациентка может вернуться к обычному образу жизни в ближайшие дни [2][3][4][6][7].
В редких случаях, при полной визуализации зоны роста, можно выполнить прицельную биопсию радиоволновой петлёй под контролем кольпоскопа.
После удаления полипа проводится гистологическое исследование. Во время операции данная процедура занимает от 20 минут, плановая гистология — от 10 дней. Она позволяет окончательно подтвердить диагноз и исключить предраковые изменения. Только по результатам этого обследования можно с уверенностью определить вид полипа, разработать дальнейшую тактику лечения или профилактики рецидивов [1][3][5].
Если атипичные изменения в клетках не обнаружены, то лечение на этом заканчивается. При выявлении клеток с признаками атипии или подозрении на них проводят соответствующую дополнительную терапию [1][3][6][7][8][9][10].
Прогноз. Профилактика
Учитывая доброкачественный характер патологии, прогноз благоприятный. Как правило, полипы легко диагностируются врачом-гинекологом на плановом приёме. Рецидив после удаления чаще связывают с неполным удалением ножки, но не исключено образование новых полипов.
Профилактика развития полипа шейки матки в первую очередь заключается в соблюдении правил интимной гигиены и регулярном посещении гинеколога.
Риск образования полипов выше у пациенток, инфицированных вирусом папилломы человека, особенно высокоонкогенными типами. Поэтому важно уделять внимание барьерным методам контрацепции. Это позволит предотвратить возможные пути заражения ВПЧ, снизит риск возникновения полипов и других, более грозных патологий (например, рака шейки матки).
Против ВПЧ с большим успехом применяются вакцины. Доказана их эффективность против некоторых высокоонкогенных типов — 16-го и 18-го. Они могут провоцировать развитие онкозаболеваний.
Оптимальным возрастом для вакцинирования считается период от 9 до 45 лет, а идеальным — до начала половой жизни, так как это обеспечивает почти 100 % защиту от ВПЧ высокоонкогенных типов [2][6][7][10][15].
Важно также своевременно выявлять и лечить инфекции, передающиеся половым путём. Учитывая, что воспалительный процесс является одной из причин образования полипа шейки матки, необходимо регулярно проходить плановые обследования у врача-гинеколога или сразу обращаться к врачу при первом появлении кровянистых или серозных, неприятно пахнущих выделений из половых путей. Своевременная диагностика существенно снижает риски и предотвращает развитие инфекционных процессов, приводящих к появлению полипов [1][2][3][6][7][8][9][10].
Полипы цервикального канала
Полипы цервикального канала – опухолевидные образования, исходящие из цилиндрического эпителия эндоцервикса и растущие в просвет шейки матки. Полипы цервикального канала обычно проявляют себя белями, контактными кровотечениями, тянущими болями. Диагностика полипов шейки матки включает проведение влагалищного осмотра, кольпоскопии, цервикоскопии, гистологический анализ соскоба шейки матки. Удаление полипа цервикального канала производится путем откручивания его ножки и прижигания ложа с последующим выскабливанием слизистой шейки матки.
Общие сведения
Полипы цервикального канала образуются в результате очаговой пролиферации клеток эндоцервикса и представляют собой древовидные соединительнотканные выросты на тонкой или широкой ножке. Полипы цервикального канала могут расти в просвет шеечного канала или выступать за его пределы. Полипы вырастают в любом отделе шейки матки, но чаще локализуются в области смены зон эпителия или наружного зева. В случае множественных разрастаний говорят о полипозе цервикального канала.
В структуре доброкачественной патологии шейки матки полипы составляют около 20-25%. Наряду с лейкоплакией шейки матки, эритроплакией, остроконечными кондиломами, эпидермоидными папилломами, эрозиями и псевдоэрозиями полипы цервикального канала относят к фоновым процессам, повышающим риск развития рака шейки матки и требующим постоянного наблюдения гинеколога.
Кольпоскопия. Полип слизистой цервикального канала, выступающий за пределы наружного зева
Классификация полипов цервикального канала
Клиническая гинекология использует несколько классификаций полипов цервикального канала. По гистологическому типу, в зависимости от соотношения железистого, стромального и сосудистого компонента, различают железистые, железисто-фиброзные, фиброзные, аденоматозные, ангиоматозные полипы.
По различиям в структуре эпителиального покрова выделяют полипы, покрытые цилиндрическим, плоским многослойным, а также высоким цилиндрическим либо незрелым эпителием с метапластическими изменениями. С учетом преобладания процессов пролиферации и эпидермизации дифференцируют простые, пролиферирующие и эпидермизирующиеся полипы цервикального канала.
Наряду с истинными полипами цервикального канала, выделяют децидуальные полипы, или псевдополипы, возникновение которых связано с беременностью. Псевдополипы лишены сосудистой ножки и представлены децидуальной тканью – трансформированным эндометрием. Если наличие децидуальных полипов цервикального канала сопряжено с угрозой прерывания беременности, то производится их удаление во время гестации.
Макроскопически истинные полипы цервикального канала представляют структуры диаметром от 2 до 40 мм, имеющие овальную или округлую форму, гладкую поверхность. Интенсивность васкуляризации и просвечивающие сквозь покровный эпителий сосуды обусловливают окраску полипов от бледно-розового до бордового цвета. По консистенции полипы цервикального канала могут быть мягкими или плотными, в зависимости от содержания в них фиброзной ткани.
По микроскопическому строению полипы эндоцервикса сходны со слизистой оболочкой шеечного канала. В основании или центральной части истинных полипов цервикального канала проходят питающие опухоль кровеносные сосуды.
Причины образования полипов цервикального канала
Вопросы генезиса полипов цервикального канала недостаточно ясны. Чаще полипы эндоцервикса диагностируются у пациенток старше 40 лет. Считается, что в основе развития полипов шейки матки могут лежать гормональные расстройства, возрастные изменения в женском организме, иммунные нарушения, стрессовые факторы. Благоприятным фоном для возникновения полипов цервикального канала служит механическое травмирование шейки матки во время абортов, родов, диагностических выскабливаний, гистероскопии, а также хронические эндоцерцивиты – воспаление слизистой шеечного канала.
В 70-75% наблюдений полипы цервикального канала сочетаются с эрозией или псевдоэрозией шейки матки, миомой матки, кистами яичников, эндометриозом, дисфункцией яичников, полипами эндометрия, атрофическим кольпитом. Также отмечается корреляционная зависимость частоты встречаемости полипов шейки матки с нарушением микробиоценоза влагалища и ИППП: кандидозом, гарднереллезом, папилломавирусной инфекцией, генитальным герпесом, уреаплазмозом, микоплазмозом, хламидиозом, трихомониазом, смешанными инфекциями.
Симптомы полипов цервикального канала
Мелкие и одиночные полипы цервикального канала часто не вызывают симптоматики и выявляются случайно. Обычно манифестация клинических проявлений связана с вторичными изменениями в полипах – травмами, инфицированием, воспалением, изъязвлением. В этом случае отмечается появление дискомфортных и тянущих болевых ощущений внизу живота, патологических серозных или серозно-гнойных белей. При травматизации полипа цервикального канала возникают выделения сукровичного характера или контактные кровотечения.
Нарушение менструального цикла и бесплодие при полипах цервикального канала, как правило, связано с сопутствующей патологией либо причинами, обусловившими образование полипов. В относительно редких случаях отмечается малигнизация шеечных полипов.
Возможно, здесь скрыты откровенные изображения половых органов
Цервикальный полип на ножке, выступающий из влагалища у пациентки на 21 неделе беременности
У беременных полипы цервикального канала виду рефлекторного раздражения шейки матки могут создавать угрозу самопроизвольного прерывания беременности с ранних сроков. Среди других гестационных осложнений могут быть низкое расположение плаценты, истмико-цервикальная недостаточность (ИЦН).
Диагностика полипов цервикального канала
Основными принципами диагностики полипов цервикального канала служат их визуальное обнаружение, изучение с помощью кольпоскопии или цервикоскопии, УЗИ, ножевой биопсии шейки матки с выскабливанием цервикального канала.
При гинекологическом осмотре в зеркалах визуализируется утолщение и гипертрофия шейки матки и выступающие из цервикального канала ярко-розовые полиповидные образования округлой или гроздьевидной формы. Полипы, покрытые многослойным эпителием с процессами кератинизации, имеют белесую окраску; при нарушении кровообращения в полипе он приобретает темно-бардовый или фиолетовый цвет. У пролабирующих в просвет влагалища полипов в зависимости от количества стромальных элементов определяется мягкая или твердо-эластическая консистенция.
Кольпоскопия. Полип цервикального канала
Кольпоскопия и цервикоскопия позволяют увидеть мелкие полипы цервикального канала, более детально рассмотреть их структуру, наличие воспаления, некроза, изъязвления поверхности, а также другие имеющиеся изменения шейки матки. Для исключения эндометриальных полипов в полости матки выполняется гинекологическое УЗИ.
После визуального обследования производится биопсия с фракционным выскабливанием стенок шейки матки и гистологическим исследованием материала. Перед оперативным удалением полипов цервикального канала проводится исследование мазков на инфекции методами бакпосева и ПЦР. В случае выявления ЗППП показана их предварительная курсовая терапия с контролем излеченности.
Гистологический препарат. Полип цервикального канала с наботовыми кистами. Расширенные эндоцервикальные железы, миксоидная строма с утолщенными стенками кровеносных сосудов в основании полипа
Лечение полипов цервикального канала
Любые полипы цервикального канала являются показанием к удалению. В асептических условиях после обнажения шейки матки зеркалами полип цервикального канала захватывают окончатым зажимом и удаляют, производя откручивающие движения. Затем производят выскабливание шеечного канала кюреткой, добиваясь тщательного удаления ножки полипа. Ложе полипа дополнительно обрабатывается криогенным или радиочастотным методом. При эхографических признаках изменений эндометрия выполняют гистероскопию с диагностическим выскабливанием полости матки.
Возможно, здесь скрыты шокирующие фото медицинских операций
Эндоцервикальная полипэктомия
Полипы, расположенные близко к наружному зеву, клиновидно иссекаются с наложением кетгутового шва. Полипы, локализующиеся в верхних отделах цервикального канала требуют прицельного удаления под гистероскопическим контролем. Удаленный материал отправляется на гистологическое исследование для изучения доброкачественности полипа цервикального канала. В дальнейшем в зависимости от лабораторных данных может назначаться противовоспалительная или гормональная терапия.
Рецидивирующий полипоз шеечного канала служит показанием к конусовидной ампутации шейки матки. Удаление полипов цервикального канала во время беременности производится в том случае, если размеры образования превышают 10 мм, отмечается его быстрый рост, кровотечения, признаки некроза или начальной малигнизации (дискариоза) полипа.
Удаленный полип шейки матки. Макропрепарат
Осложнения полипов цервикального канала
Рецидивы полипов цервикального канала развиваются при неполном удалении ножки новообразования. В редких случаях отмечаются термические ожоги вследствие прижигания ложа полипа, стриктуры и стенозы шейки матки. Неудаленные полипы цервикального канала могут провоцировать кровотечение, поддерживать инфекции половых путей, обусловливать шеечный фактор бесплодия, малигнизироваться. Ведение беременности у пациенток с полипами цервикального канала требует профилактики самопроизвольного выкидыша, ИЦН, преждевременных родов, дистоции шейки матки.
Профилактика
Условиями профилактики полипов цервикального канала служат: прохождение регулярного диспансерного осмотра, предупреждение и своевременная терапия гинекологической и эндокринной патологии, исключение травмирующих воздействий на шейку матки. При появлении подозрительных симптомов следует немедленно пройти обследование у гинеколога.
Полипы цервикального канала – лечение в Москве
Что такое полип шейки матки
Полип шейки матки — это доброкачественное новообразование, которое возникает на слизистой оболочке цервикального канала.
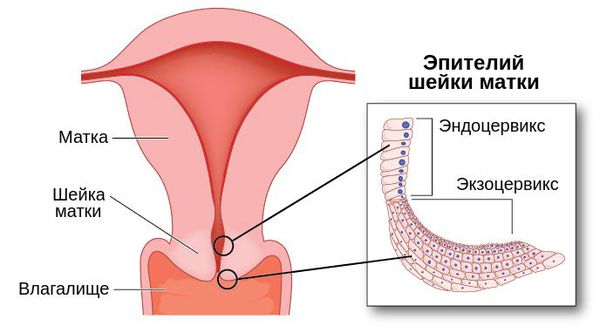
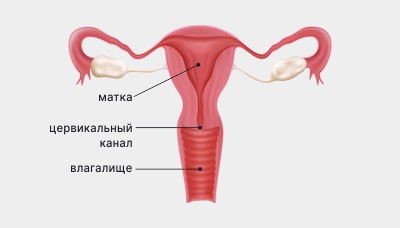
Цервикальный канал расположен в центре шейки матки. Это узкий проход, соединяющий полость матки и влагалище
Полипы шейки матки встречаются у 2–5% женщин и составляют до четверти всех случаев доброкачественных изменений в ней. Как правило, такие новообразования встречаются у женщин, которые рожали или находятся в предклимактерическом периоде.
Полипы шейки матки обычно развиваются у женщин 40–50 лет.
В большинстве случаев полипы неопасны и крайне редко трансформируется в злокачественную опухоль. При этом они могут приводить к нарушению менструального цикла и репродуктивной функции, а также доставлять физический дискомфорт. Поэтому оставлять новообразования без внимания не рекомендуется.
В Международной классификации болезней МКБ-10 полип шейки матки имеет код N84.1. В МКБ-11 полипу шейки матки присвоен код GA15.0.
Причины образования полипов шейки матки
Единого мнения о причинах возникновения цервикальных полипов нет. Учёные выделяют несколько возможных сценариев развития таких новообразований: хронические инфекционные воспаления и травмы, реакция на гормональные изменения в организме женщины.
Инфекционные воспаления и травмы могут провоцировать развитие полипов при повреждении слизистой оболочки цервикального канала.
Гормональные изменения — ещё одна причина, по которой на шейке матки могут появляться полипы.
Выделяют несколько факторов, которые повышают риск развития полипов шейки матки.
Факторы риска развития цервикальных полипов:
- полипы шейки матки в анамнезе;
- эрозия шейки матки;
- половые инфекции и заболевания, вызванные нарушением нормальной микрофлоры (вагинальный кандидоз, генитальный герпес, уреаплазмоз, хламидиоз и другие патологии);
- большое число половых партнёров;
- отказ от барьерной контрацепции;
- множественные роды;
- травмы шейки матки во время родов и послеродовых акушерских манипуляций;
- хирургические манипуляции (выскабливание, операции на шейке матки);
- период пременопаузы;
- патологии, сопровождающие естественное старение (атрофический кольпит);
- наследственная предрасположенность;
- ожирение, стресс (они могут приводить к дисбалансу гормона эстрогена);
- снижение иммунитета;
- некоторые эндокринные заболевания (сахарный диабет).
Симптомы полипа шейки матки
Долгое время полипы шейки матки не вызывают симптомов: две трети всех новообразований выявляются случайно, во время рутинного осмотра или при обследовании по поводу другого заболевания. Однако со временем новообразования начинают вызывать дискомфорт.
Возможные проявления цервикальных полипов:
- обильные болезненные менструации,
- выделения со сгустками крови,
- мажущие или кровянистые выделения вне менструаций,
- мажущие или кровянистые выделения после полового акта,
- обильные слизистые или гнойные выделения,
- тянущие боли внизу живота,
- кровянистые выделения у женщин в менопаузе.
Эти симптомы могут говорить и о других патологиях урогенитальной системы. Чтобы выявить причину и подобрать адекватное лечение, врач назначит обследование, которое обычно включает лабораторные анализы и УЗИ.
Как формируются полипы
Полипы образуются, если восстановление слизистой оболочки шейки матки (например, после воспаления, микротравмы или при длительном воздействии вируса папилломы человека) сопровождается избыточным делением эпителиальных клеток.
Также к разрастанию клеток может приводить повышение уровня эстрогена — женского полового гормона, который в основном вырабатывают яичники. В избыточных количествах эстроген нарушает процесс естественной гибели клеток, что приводит к утолщению отдельных участков слизистой оболочки с последующим образованием полипов. Гормональные нарушения могут возникать во время послеродового восстановления, при дисфункции яичников и в период естественного старения.
Виды полипов шейки матки
Полипы классифицируют по размеру, форме, структуре и другим параметрам. Эти показатели имеют важное диагностическое значение: они помогают врачу подобрать наиболее эффективное лечение, чтобы сохранить здоровье репродуктивной системы.
Виды цервикальных полипов по размеру:
небольшие (до 1 см) — такие полипы имеют низкий риск трансформации в рак;
крупные (более 1 см) — такие новообразования имеют больший риск трансформации в рак и должны быть удалены как можно скорее.
Виды цервикальных полипов по характеру разрастания:
- единичные;
- множественные (полипоз).
Виды цервикальных полипов по форме:
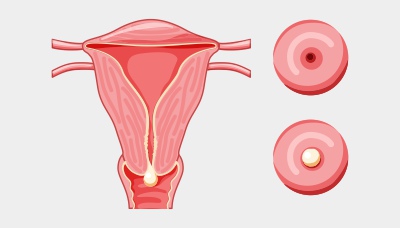
- сидячие (на широком основании);
- на ножке (на тонком основании).
Полип на ножке может выступать за пределы цервикального канала
Виды цервикальных полипов по структуре:
- железистый — полип покрыт однорядным цилиндрическим эпителием;
- эпидермизированный — полип покрыт многослойным метапластическим эпителием (такие клетки считаются нормальными).
Виды цервикальных полипов по типу клеточного строения:
- фиброзные. Обычно имеют тонкое основание, состоят из соединительной ткани. Практически никогда не перерождаются в рак и наиболее часто встречаются в период менопаузы;
- железистые. Состоят из железистых клеток (в норме они вырабатывают защищающий шейку матки секрет — цервикальную слизь). Часто травмируются (поэтому могут кровить) и имеют риск перерождения в злокачественную опухоль;
- железисто-фиброзные. Имеют широкое основание. Могут перерождаться в рак;
- аденоматозные. Содержат атипичные (изменённые) клетки, которые без удаления могут прорастать в ткани шейки матки, формируя раковую опухоль;
- грануляционные. Возникают при микротравмах, часто сопровождаются воспалительным процессом;
- децидуальные. Встречаются только у беременных, обычно не угрожают вынашиванию и самостоятельно проходят после родов.
Осложнения при полипах шейки матки
Большинство новообразований не беспокоят пациентку и не наносят вреда здоровью. В редких случаях полип может вызывать ряд осложнений — например, если он большой или имеет мягкую, легко травмирующуюся структуру.
Возможные осложнения при цервикальных полипах:
- железодефицитная анемия (состояние, при котором снижается гемоглобин в крови) — при обильных кровотечениях во время или вне менструации;
- бесплодие — если полип перекрывает цервикальный канал;
- рак шейки матки — если полип содержит изменённые клетки.
При цервикальных полипах вылечить инфекции половых путей сложнее.
Диагностика полипов шейки матки
Некоторые полипы шейки матки выступают из цервикального канала и видны при осмотре влагалища. Часто такие новообразования диагностируют во время профилактического гинекологического осмотра. Разрастания, расположенные в средней или верхней части шейки матки, не визуализируются во время обследования на кресле.
Если полип не виден, но пациентка отмечает характерные симптомы (например, менструации стали более обильными или выделения содержат сгустки крови), врач назначит ультразвуковое исследование (абдоминальное или трансвагинальное).
Небольшие полипы железистого типа бывает сложно отличить от слизистой оболочки шейки матки. Чтобы более детально рассмотреть новообразования, оценить их структуру, выявить воспаление, некроз (отмирание тканей) или изъязвление (нарушение целостности) прилегающих тканей, проводят кольпоскопию (исследование шейки матки под микроскопом) или цервикоскопию (исследование внутренней части шейки матки с помощью видеокамеры).
Кольпоскопия — исследование поверхности шейки матки под микроскопом
При цервикоскопии в шейку матки вводят тонкий гибкий зонд, который позволяет оценить состояние слизистой оболочки внутри шейки матки, увеличить и детально рассмотреть спорные участки. При необходимости во время эндоскопического исследования врач осмотрит и полость матки (такое исследование называется гистероскопия). Процедуру проводят под общим или местным обезболиванием. Как правило, её достаточно, чтобы установить диагноз.
Цервикоскопия проводится при помощи зонда с камерой
Важный этап диагностики — убедиться, что полип доброкачественный. Для этого образец ткани отправляют на биопсию (анализ, который позволяет оценить структуру клеток).
29.22. 
12 дней

Чтобы оценить риск онкологических заболеваний, врач может назначить генетическое исследование.
GNP232 Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 14 дней

Заболевания с похожими симптомами
Обильные кровотечения (один из главных признаков цервикального новообразования) могут говорить не только о полипе шейки матки, но и о ряде других патологий.
Патологии, при которых возможны кровотечения:
- эндометриоз — заболевание, при котором эндометрий (ткань, выстилающая матку изнутри) разрастается за пределами органа;
- аденомиоз — разрастания эндометрия в ткани матки, в том числе мышечный слой матки;
- миома матки — доброкачественная опухоль в матке;
- цервикальный эктропион — патология, при которой слизистая оболочка шейки выворачивается в полость влагалища;
- поражения половых путей вследствие инфекций или травм;
- внематочная беременность;
- рак шейки матки.
Лечение полипов шейки матки
Полипы шейки матки независимо от размера, расположения и гистологических признаков подлежат удалению. Если полип больше 1 см в диаметре, его рекомендуется удалить как можно скорее — такие новообразования чаще подвергаются травматизации, в том числе при половой жизни, и имеют больший риск трансформации в злокачественную опухоль.
Если полип расположен ближе к нижнему краю цервикального канала, удаление проводится следующим образом: врач захватывает новообразование специальным пинцетом и несколько раз проворачивает его, чтобы полип отсоединился от основания. Оставшуюся часть прижигают.
В остальных случаях новообразования удаляют под контролем эндоскопии: в этом случае вместо зеркал врач использует эндоскоп, а вместо пинцета — прибор с электрической петлёй на конце.
После удаления полип отправляют на гистологическое исследование в лабораторию — это необходимо, чтобы исключить злокачественный характер новообразования и определить вид полипа, чтобы выбрать дальнейшую тактику наблюдения и лечения.
Профилактика полипов шейки матки
Так как полипы шейки матки могут иметь наследственный характер или возникать в процессе естественных изменений в организме, не существует способов полностью защитить себя от таких новообразований. Но есть ряд мер, которые помогут значительно снизить риск их возникновения.
Рекомендации по профилактике цервикальных полипов:
- соблюдение правил гигиены половых органов;
- своевременное лечение половых инфекций: чтобы избежать длительного или повторяющегося раздражения слизистой оболочки шейки матки, важно вовремя лечить заболевания мочеполовой системы. Лекарства при этом должен подбирать врач;
- применение барьерной контрацепции: риск полипов выше при инфицировании вирусом папилломы человека (ВПЧ) и при частых инфекциях, передаваемых половым путём;
- укрепление местного иммунитета: врачи рекомендуют применять средства для интимной гигиены, содержащие молочную кислоту, и следить за состоянием нормофлоры влагалища и кишечника;
- поддержание общего иммунитета: достаточный сон, физические нагрузки, прогулки на свежем воздухе и здоровое питание помогут поддержать сопротивляемость организма инфекциям, в том числе урогенитальным;
- лечение эндокринных заболеваний: такие патологии, как неконтролируемый сахарный диабет, могут повышать риск развития новообразований;
- поддержание здорового веса: это важно, чтобы снизить риск гормональных нарушений;
- гормональная коррекция в период менопаузы: позволит сгладить дисбаланс гормонов и защитит слизистую оболочку от неконтролируемого разрастания клеток.
Чтобы не пропустить полип или начало развития злокачественной опухоли, важно регулярно посещать гинеколога, даже если нет никаких жалоб.
Прогноз при полипе шейки матки
Прогноз при своевременной диагностике полипов шейки матки благоприятный. Вероятность повторного развития новообразований после удаления составляет примерно 12% — в большинстве случаев это происходит, если основание полипа удалено не полностью. Риск развития злокачественных новообразований при полипах шейки матки составляет от 0,5 до 1,5%.
Полип шейки матки при беременности
Во время беременности полипы могут возникать из-за изменения гормонального фона: концентрация эстрогенов повышается и это приводит к разрастанию слизистой оболочки матки и шейки матки.
Полип может стать причиной кровянистых выделений и тянущих болей в пояснице. Как правило, это не влияет на беременность и ребёнок рождается в срок.
В некоторых случаях новообразование провоцирует рефлекторное раздражение шейки матки или истмико-цервикальную недостаточность (состояние, при котором шейка матки укорачивается и размягчается и ей становится сложнее удерживать плод). Риск преждевременных родов при этом возрастает.
Удаление полипов шейки матки может привести к прерыванию беременности, поэтому обычно врачи придерживаются выжидательной тактики: полип наблюдают во время вынашивания и удаляют после родов, если новообразование не исчезло самостоятельно.
Риск преждевременных родов у женщин с полипом шейки матки втрое выше, чем у женщин без полипов.
Если новообразование быстро растёт (это может говорить о его злокачественном характере), то выполняют дополнительные исследования — кольпоскопию и биопсию. Если есть показания, удаление проводят, не дожидаясь родов.
Источники
- Pegu B., Srinivas B. H., Saranya T. S., et al. Cervical polyp: evaluating the need of routine surgical intervention and its correlation with cervical smear cytology and endometrial pathology: a retrospective study // Obstet Gynecol Sci. 2020. Vol. 63(6). P. 735–742. doi:10.5468/ogs.20177
- Alkilani Y. G., Apodaca-Ramos I. Cervical Polyps / StatPearls. 2022.
- Tirlapur S. A., Adeyemo A., O’Gorman N., Selo-Ojeme D. Clinico-pathological study of cervical polyps // Arch Gynecol Obstet. 2010. Vol. 282(5). P. 535–538. doi:10.1007/s00404-010-1364-x
- Kondagari L., Josephs L. S. Role of Ultrasound in Managing Cervical Polyps During Pregnancy // Cureus. 2021. Vol. 13(10). P. e18702. doi:10.7759/cureus.18702
Полипы цервикального канала
Консультация со специалистом:

Почему возникают новообразования
Возникает патология чаще всего в зрелом возрасте, после 40-50 лет. Нередко образуется сразу несколько полипов. Тогда ставится диагноз полипоз (множественные полипы).
Провоцирующие факторы:
- Травматические повреждения шейки матки. Это могут быть аборты, диагностические выскабливания, осложненные роды, установка спирали. При повреждении эпителий активно разрастается, что и приводит к появлению полипов.
- Дисфункция в работе яичников, что приводит к гормональным нарушениям. Избыток одних гормонов, и недостаток других приводит к возникновению эндометриоза. На его фоне и возникают новообразования.
- ИППП — половые инфекции часто становятся причиной воспалительного процесса в цервикальном канале. Слизистая оболочка становится рыхлой. Возникновение микроповреждений приводит к усиленному делению клеток. В итоге эпителий канала утолщается и появляются наросты.
- Вагиноз или нарушение микрофлоры влагалища.
- Хронические стрессы, частые переживания;
- Заболевания эндокринной системы — ожирение, сахарный диабет.
Также важную роль играет и наследственный фактор. У 30% женщин с таким диагнозом, полипоз есть и у ближайших родственников.
Виды полипов
По форме и строению различают следующие разновидности полипов:
- Фиброзный — характерен для женщин в менопаузе. Имеет плотную структуру из-за того, что состоит из фиброзной ткани. Прикреплен к каналу сосудистой ножкой. Хорошо виден на УЗИ. Подлежит удалению, так как есть риск перерождения в злокачественную опухоль.
- Железистый — относится к неопасным доброкачественным образованиям. Состоит в основном из цилиндрического эпителия. Имеет мягкую структуру, поэтому легко повреждается.
- Железисто-фиброзный — имеет широкое основание. Склонен к воспалению и кровотечению. Высокий риск малигнизации, то есть перерождения в рак.
- Децидуальный — выделяют в особую группу, так как полипы этого вида обнаруживаются только в период беременности. Развиваются из децидуальной ткани. Часто имеют небольшой размер, и, как правило, не представляют угрозу для вынашивания ребенка.
- Аденоматозный — самый опасный вариант полипа, но встречается редко. Относится к предраковым состояниям, так как уже содержит специфические клетки.
- Грануляционный —возникает в результате травмы шейки матки. Склонен к воспалению и возникновению язв. Кровоточит при небольших повреждениях.
Форма полипов различна. Они могут быть овальными, круглыми или напоминать гриб. В диаметре образование имеет размер от 0,2 мм до 3 см.
Как проявляется патология
Получите консультацию у специалистов:
- Гинеколог
О возникновении небольшого образования женщина может не знать долгое время. Обычно такой полип обнаруживается случайно гинекологом во время осмотра. Симптоматика возникает только при инфицировании, травмировании или разрастании нароста. Обратить внимание нужно на следующие признаки:
- кровяные выделения после полового акта, что связано с травмой нароста;
- тянущие боли внизу живота;
- вагинальные выделения с гноем — характерный признак крупного образования;
- кровотечение в «сухой период», что свидетельствует о воспалении или перекруте ножки полипа;
- обильные менструации с сильными болями;
- субфебрильная температура при присоединении инфекции.
Множественные полипы также могут кровоточить после тяжелой физической нагрузки, длительной ходьбы. При таких симптомах обязательно нужно записаться на прием к гинекологу.
Опасен ли полип и нужно ли его удалять
Несмотря на то, что новообразование относится к доброкачественным, есть риск его перерождения в злокачественную опухоль. Помимо малигнизации нароста существуют следующие риски для здоровья:
- обильные менструации и частые кровотечения — могут спровоцировать анемию;
- некроз;
- проблемы с зачатием;
- при беременности возможен выкидыш;
- риск маточного кровотечения.
Важно! При подготовке к ЭКО наличие полипа в полости матки является противопоказанием к процедуре.
Диагностика и лечение
Некоторые виды полипов хорошо диагностируются визуально, особенно те, которые грибообразную форму и ножку-основание. Для уточнения диагноза назначаются следующие исследования:
- Кольпоскопия — осмотр шейки матки при помощи увеличительного прибора.
- Внутривагинальное УЗИ. Позволяет определить размер и месторасположение образования.
- Гистология с взятием биоматериала для лабораторного исследования на наличие раковых атипичных клеток.
При подтверждении диагноза иногда назначаются гормональные препараты. Но консервативный метод не поможет избавиться от образования, а может разве что затормозить его рост. Для полного излечения требуется оперативное удаление. В таком случае риск рецидива минимален.
Удаление полипа цервикального канала: основные методики
Существует несколько методов, которые позволяют избавиться от нароста. Их выбор зависит от размера и типа полипа. В современных медицинских учреждениях используют малотравматичные способы, которые не требуют длительного восстановления.
- Полипэктомия — классический проверенный метод. Полип удаляется выкручиванием. Способ достаточно травматичный и подходит для небольших наростов.
- Криодеструкция — при помощи жидкого азота прижигается основание полипа. Впоследствии он сам отпадает.
- Удаление при помощи лазера — современный метод, который подходит для полипов любых размеров. При помощи лазерного излучения осуществляется точечное прижигание. Здоровые ткани цервикального канала не затрагиваются.
- Радиоволновая коагуляция — бесконтактный щадящий способ. Достоинством является то, что кровеносные сосуды сразу при удалении запаиваются радиоволнами. Это исключает попадание инфекции и возникновения кровотечения.
Самое распространенное удаление полипа цервикального канала — гистероскопия с выскабливанием. Для этого используется специальный аппарат — гистероскоп. Он представляет собой трубку с встроенной миниатюрной камерой. Используется для диагностики внутривагинальных патологий. Под контролем гистероскопа полип удаляется при помощи специальной петли или гинекологических ножниц. Дополнительно проводится выскабливание. Это позволяет снизить риск рецидива.
Как правильно подготовиться к операции
Любое оперативное вмешательство в организм требует предварительного обследования. Это помогает определиться с выбором метода, а также исключить осложнения во время операции.
В список обязательных исследований входит:
- УЗИ органов малого таза;
- влагалищный мазок;
- анализ на ИППП;
- общие анализы крови, мочи;
- ЭКГ (если операция будет проводиться под общим наркозом).
При наличии хронических заболеваний требуется консультация узких специалистов. В день проведения операции рекомендуется не принимать пищу. Процедура обычно проводится под местным обезболиванием. Занимает не более 30 минут.
Послеоперационный период
В первые дни возможно появление мажущих кровяных выделений. Этот симптом проходит самостоятельно. Если образование было большим и есть риск возникновения инфекции, то возможно назначение курса антибактериальных препаратов.
В течение месяца после удаления необходим половой покой. Также под запретом посещение бань, саун и бассейнов. В этот период нужно воздержаться от физических нагрузок, и активных занятий спортом.
Если появились сильные боли или повысилась температура, обратитесь к врачу!
Какие могут быть осложнения после удаления полипа
При грамотном проведении операции осложнения возникают крайне редко. Рецидив возможен в 25—30% случаев. Причина может заключаться как в неполном удалении полипа, так и в гормональном фоне женщины. Обязательно следует выяснить причину возникновения образования, иначе после удаления полип может возникнуть снова. Также после радикального удаления нароста в цервикальном канале возможно возникновение воспалительного процесса. Иногда наблюдается кровотечение.
Все эти осложнения легко предупредить, если обратиться к грамотному и опытному гинекологу-хирургу. Если вам назначено удаление полипа, то обратитесь в к нашим специалистам. Записаться можно по телефону, указанному на сайте.
Поделиться:
Некоторые заболевания половой сферы у женщин протекают бессимптомно или со слабо выраженной симптоматикой. К таким относится полип шейки матки (или, говоря медицинскими терминами, полип эндоцервикса, то есть внутренней части шейки матки). Он представляет собой разрастание эпителия шейки, которое относится к доброкачественным новообразованиям. У полипа обычно имеется ножка, и он растет в сторону просвета эндоцервикального канала, иногда опускаясь за его границу.
Патологическое разрастание может появиться в любом месте шейки матки, но в большинстве случаев оно локализуется на стыке наружного зева и эпителия. Если полипов несколько, такое состояние называется полипозом.
Образование относится к опухолям, хотя и доброкачественным, поэтому существует риск его перерождения в раковое заболевание. Как вы понимаете, при этом необходимо регулярное наблюдение у гинеколога. В ММЦ ОН КЛИНИК в Москве работают только высококвалифицированные врачи-гинекологи, которые проведут все необходимые исследования, назначат соответствующее лечение, а при необходимости произведут удаление полипа цервикального канала, используя самое современное оборудование и новейшие методики.
Причины образования полипов
Данная патология возникает, в основном, в возрасте от 40 до 50 лет, однако более молодые женщины тоже не застрахованы от ее появления.
Провоцирующие факторы следующие:
- травмирующее воздействие на шейку матки – аборты, выскабливания с целью диагностики, введение внутриматочной спирали, а также роды. При механическом воздействии слизистая оболочка разрастается, вследствие чего появляются полипы;
- гормональные сбои, к которым приводит неправильная работа яичников. У женщины развивается эндометриоз, который является фоном для возникновения новообразований;
- нарушение влагалищной микрофлоры (медицинское название – вагиноз);
- эндокринные заболевания (сахарный диабет, ожирение);
- инфекции, передающиеся половым путем (ИППП);
- хронический стресс;
- «плохая» наследственность – ученые выяснили, что у 30 процентов женщин с полипами таким же заболеванием страдал кто-либо из родственников.
Разновидности полипов
В зависимости от строения различают следующие виды полипов эндоцервикса:
1. Фиброзный полип наблюдается у женщин в период менопаузы. Фиброзная ткань, из которой состоит данный вид полипов, довольно плотная, новообразование соединяется с каналом ножкой. Такие полипы хорошо просматриваются при УЗИ. Высокий риск перерождения в рак определяет тактику ведения пациенток – в большинстве случаев полип удаляется.
2. Железистый врачи не считают опасным, но он также относится к доброкачественным опухолям, поэтому гинеколог выбирает способ лечения, исходя из индивидуальных особенностей организма.
3. Железисто-фиброзный, более опасный, поскольку склонен к перерождению в рак.
4. Аденоматозный, встречается довольно редко, относится к предраковым заболеваниям (имеются специфические клетки). Очень опасная разновидность полипов, подлежит обязательному удалению.
5. Децидуальный – обнаруживается исключительно в период беременности. Это небольшие образования, не представляют опасности для вынашивания ребенка.
6. Грануляционный – появляется после травматизации шейки. Часто изъязвляется и воспаляется, даже небольшое повреждение часто заканчивается кровотечением.
Полипы бывают различной формы (овальные, круглые, грибовидные) и имеют разные размеры (от 0,2 до 3см).
Симптоматика
Заболевание длительное время может протекать бессимптомно и обнаруживается гинекологом при профилактическом осмотре. Возможны незначительные боли в пояснице, что является признаком и многих других патологий. Недуг проявляет себя, когда возникает травматизация, инфицирование, а также при разрастании полипа (полипов).
Нужно внимательно отнестись к появлению следующих признаков:
- обильные болезненные месячные;
- боли в нижней части живота тянущего характера;
- боли и кровянистые выделения после полового акта;
- гнойные выделения;
- кровотечения в период между месячными (встречаются при воспалении полипа или перекруте его ножки);
- небольшое повышение температуры;
- если полип закрывает канал полностью, может наступить бесплодие.
В случае полипоза встречается и такой симптом, как мажущие выделения после физической нагрузки или долгой ходьбы.
Если вы обнаружили у себя один или несколько из вышеназванных признаков, обратитесь к врачу-гинекологу для проведения полноценного обследования, постановки или опровержения диагноза и назначения необходимого лечения.
Насколько опасен полип цервикального канала, и надо ли его удалять?
Любое доброкачественное новообразование является потенциально опасным, потому что всегда есть риск малигнизации (злокачественного перерождения). Помимо этой опасности есть и другие риски для женского здоровья:
- анемия, которая возникает вследствие кровопотери при частых кровотечениях и обильных месячных;
- некротические изменения тканей;
- сложности с зачатием;
- угроза выкидыша.
Если вы планируете делать ЭКО, то полип в цервикальном канале – противопоказание для данной процедуры!
Полип цервикального канала подлежит обязательному удалению, поскольку медики считают его предраковым состоянием. Оперативное лечение данной патологии в ММЦ ОН КЛИНИК в Москве проводится в строгом соответствии с мировыми стандартами, в короткие сроки, что в большинстве случаев предотвращает рецидивирование.
Подготовка к операции
Перед полипэктомией, как перед любой другой операцией, необходимо сдать анализы и сделать обследование. Это поможет врачу выбрать оптимальный метод лечения и максимально исключить возможность осложнений.
Далее мы приводим общий список исследований:
- влагалищный мазок;
- определение наличия половых инфекций;
- общие анализы крови и мочи;
- УЗИ органов малого таза;
- ЭКГ (обязательно проводится перед общим обезболиванием).
Если есть необходимость в дополнительных анализах или аппаратном исследовании, лечащий врач вам все подробно расскажет. Кроме того, по показаниям вас могут направить на консультацию других специалистов.
Период после операции
В послеоперационном периоде иногда случаются мажущие выделения, которые самостоятельно прекращаются через несколько дней. Для исключения риска инфицирования гинекологи нередко назначают антибиотики.
Рекомендуется в течение месяца не иметь половых контактов, также запрещено посещать бассейн и сауну, делать интенсивные физические упражнения.
При появлении температуры или болей в животе необходимо посетить лечащего врача.
Скидка на первичный прием врача до 31 мая
Первичный прием врача, по специализации которого вы ещё ни разу не были, в том числе
ОН КЛИНИК
Бейби, со скидкой –
от 2 125 ₽
вместо
2 500 ₽
.
Подробнее

Насонова Нина Викторовна, акушер-гинеколог, врач первой категории.
Услуги по гинекологии в ОН КЛИНИК.
Диагностика
Вагинальный полип на ножке или грибовидной формы легко разглядеть при визуальном осмотре. Если же врач заподозрил наличие образования внутри канала или при необходимости уточнить диагноз, производятся следующие исследования:
- кольпоскопия – осмотр шейки матки при помощи специального микроскопа. В современных клиниках «картинка» выводится сразу на экран компьютера, где врач может рассмотреть мельчайшие детали и произвести дифференциальную диагностику;
- гистероскопия – процедура осмотра полости матки и шеечного канала при помощи эндоскопа, производится с общим обезболиванием;
- внутривагинальное УЗИ позволяет выяснить размер и точное местоположение новообразования;
- биопсия – делается для точного анализа структуры;
- гистологический анализ – исследование биоматериала в условиях лаборатории с целью обнаружения атипичных клеток (при опасности малигнизации).
Методы лечения
После уточнения диагноза гинеколог определяет методику полипэктомии (так врачи называют удаление полипа во влагалище). Существует несколько вариантов оперативного вмешательства, и выбор врача зависит как от типа новообразования, так и от его размера. В современной клинике используются малотравматичные методы, после такого лечения полипа шейки матки не требуется длительного восстановления.
- Отсечение под контролем гистероскопа. Полип удаляют, а место его прикрепления прижигают для профилактики рецидива (крио- или электрокоагуляция). Эндоскоп проникает достаточно глубоко, чтобы убрать новообразование любой локализации.
- Удаление с помощью лазера известно своей безопасностью и возможностью тонкой настройки лазерного луча. Опухоль разрушается, а подлежащие сосуды запаиваются. После такой манипуляции не остается рубцов, не возникает кровотечение, маловероятно развитие инфекции. Лазерное удаление полипа возможно в случае его неглубокой локализации.
- Радиоволновое удаление – современный метод, при котором используется так называемый радионож. Ток высокой частоты легко справляется с опухолью, сосуды коагулируются. После операции шрамов не бывает, восстановительный период короткий.
Если вас интересует такой вопрос, как удаление полипа цервикального канала, цену операции вы всегда можете узнать на нашем сайте или по телефону.