Поясница (поясничная область) — часть спины человека между крестцом и рёбрами. Разделяется на две равные половины позвоночником. Кожа на пояснице может быть покрыта волосяным покровом (у мужчин) или редкими полупрозрачными волосками (у женщин)[1].

БолезниПравить
Поясница подвержена болям, связанным с такими заболеваниями, как , остеохондроз, люмбаго и радикулит, а также в связи с болезнями и травмами позвоночного столба[2].
ПримечанияПравить
- ↑ 2. Строение поясничного отдела позвоночника. Дата обращения: 13 сентября 2015. Архивировано 4 августа 2020 года.
- ↑ ПОЯСНИЧНЫЙ ОТДЕЛ ПОЗВОНОЧНИКА. Дата обращения: 7 апреля 2022. Архивировано 2 февраля 2016 года.
СсылкиПравить
- Строение и основные функции поясницы
Поясница:
- Значения в Викисловаре
В статье не хватает ссылок на источники (см. рекомендации по поиску).
Информация должна быть проверяема, иначе она может быть удалена. Вы можете отредактировать статью, добавив ссылки на авторитетные источники в виде сносок. (20 июня 2018)
Позвоночник человека — анатомия
1 Март 2019
407142
Оглавление
- 1 Особенности строения позвоночника
- 1.1 Отделы позвоночника и особенности строения позвонков
- 1.2 Связочный аппарат
- 1.3 Соединение позвоночника с черепом
- 2 Спинной мозг
- 2.1 Оболочки спинного мозга
- 2.2 Спинномозговые корешки
- 3 Кровеносные сосуды
- 4 Возрастные и гендерные особенности позвоночника
Позвоночник человека – основа опорно-двигательного аппарата. При этом он не только выполняет опорную функцию и обеспечивает возможность прямохождения, но и представляет собой довольно гибкую ось тела, что достигается за счет подвижности подавляющего большинства его отдельных частей. При этом передняя часть позвоночника участвует в образовании стенок грудной и брюшной полостей. Но одной из наиболее важных его функций является обеспечение сохранности спинного мозга, который проходит внутри него.

Особенности строения позвоночника
Позвоночник человека образован лежащими друг на друге 31—34 позвонками, между телами которых располагаются своеобразные хрящевые образования – межпозвоночные диски. Кроме того, соседние позвонки связаны между собой суставами и связками. В целом в позвоночнике можно выделить 122 сустава разной величины и строения, 365 связок и 26 хрящевых соединений, но истинных суставов насчитывается только 52.

Большинство позвонков имеют сходное строение. Они имеют:
- тело – основная часть позвонка, представляющая собой губчатую кость близкой к цилиндрической форме;
- дужку – костную структуру полукруглой формы, расположенную с задней части тела позвонка и прикрепленную к нему двумя ножками;
- суставные, поперечные и остистые отростки – имеют разную длину и отходят от дужки позвонка, формируя вместе с телом и дужкой позвоночный канал, а суставные отростки рядом расположенных позвонков образуют истинные суставы, называемые фасеточными или дугоотростчатыми.
Губчатая кость представляет собой особый вид костной ткани, которая отличается высокой прочностью. Внутри она имеет систему расходящихся в разные стороны костных перекладин, что и обеспечивает ее повышенную стойкость к разнонаправленным нагрузкам.
Образованные задней частью тел позвонков, дугами и отростками позвоночные отверстия четко совпадают между собой и создают единый позвоночный канал, где и находится спинной мозг, условно поделенный на сегменты. В среднем у взрослого человека площадь его сечения составляет порядка 2,2—3,2 см2, но в шейном и поясничном отделах он имеет треугольную форму, тогда как в грудном – круглую.

На уровне каждого позвонка от соответствующих сегментов спинного мозга попарно отходят спинномозговые корешки. Они проходят в естественных отверстиях, образованных отростками позвонков. Тут же располагаются кровеносные сосуды, обеспечивающие питание спинного мозга.
Изменение положения позвоночника осуществляется с помощью мышц, прикрепляющихся к телам позвонков. Именно благодаря их сокращению происходит сгибание тела, а расслабление приводит к восстановлению нормального положения позвонков.
Отделы позвоночника и особенности строения позвонков
В позвоночнике выделяют 5 отделов: шейный, грудной, поясничный, крестцовый и копчиковый. При этом, как бы ни было странно, но действительно у разных людей позвоночник может быть образован различным количеством позвонков. Это:
- 7 шейных позвонков – С1—С7;
- 12 грудных – T1—T12;
- 5 поясничных – L1—L5;
- 5 крестцовых – S1—S5;
- 2—5 копчиковых.
Крестцовые и копчиковые позвонки соединяются неподвижно.
Шейный отдел позвоночника обладает наибольшей подвижностью. В нем есть 2 позвонка, строение которых сильно отличается от остальных, так как они должны обеспечивать соединение позвоночного столба с костными структурами головы, а также создавать возможность для поворотов, а также наклонов головы. Грудной отдел наименее подвижен. В нем есть прямые соединения с ребрами, что провоцирует появление соответствующих анатомических особенностей позвонков этого отдела. В целом он обеспечивает защиту органов и поддержку тела. Поясничный отдел позвоночника отличается массивными позвонками, принимающими на себя основной вес тела. Крестец, образованный 5-ю сросшимися позвонками, помогает поддерживать вертикальное положение тела и принимает участие в распределении нагрузки. Последний же отдел позвоночника, копчик, служит местом прикрепления связок и других анатомических структур.

Также встречаются аномалии развития, при которых наблюдается изменение количества позвонков. В норме во время эмбрионального развития 25 позвонок должен срастаться с крестцом. Но иногда этого не происходит, что приводит к образованию 6-го поясничного позвонка. В подобных случаях говорят о наличии люмбализации. Бывают и противоположные случаи, когда с крестцом срастается не только 25, но и 24 позвонок. В результате в поясничном отделе остается 4 позвонка, тогда как крестец образован 6-ю. Это носит название сакрализации.

Позвонки разных отделов позвоночного столба имеют разную величину и форму, но все они с передней, задней и боковой сторон покрыты тонким слоем плотной ткани, перфорированной сосудистыми каналами. Наименьшие размеры имеют шейные позвонки, в то время как 1-й из них, атлант, вовсе не имеет тела. По мере увеличения порядкового номера величина тел позвонков возрастает и достигает максимума в поясничном отделе. Сросшиеся крестцовые позвонки несут на себе весь вес верхней части тела и связывают позвоночник с тазовыми костями и нижними конечностями. Копчиковые позвонки являются остатком рудиментарного хвоста и представляют собой небольшие костные образования, которые имеют крайне слабо развитые тела и вовсе лишены дуг.
В норме высота тел позвонков одинакова по всей площади, за исключением 5-го поясничного позвонка (L5), тело которого имеет форму клина.
Присутствующие практически у всех позвонков черепично покрывающие друг друга остистые отростки отходят от них под разными углами в различных отделах позвоночника. Так, в шейном и поясничном отделах они расположены практически горизонтально, а на средне-грудном уровне, что соответствует 5—9 грудным позвонкам, они расположены под довольно острыми углами. В то же время отростки верхних и нижних грудных позвонков занимают промежуточное положение.
Остистые отростки, так же как и поперечные, являются базой, к которой прикрепляются связки и мышцы, приводящие в движение позвонки. Суставные отростки соседних позвонков формируют фасеточные суставы. Они создают возможность сгибания позвоночника назад и вперед.
Таким образом, тела позвонков соединены межпозвоночными дисками, а дуги – межпозвоночными суставами и связками. Образованный межпозвоночным диском, двумя соседними межпозвоночными суставами и связками анатомический комплекс называют позвоночно-двигательным сегментом. В каждом отдельном сегменте подвижность позвоночника невелика, но одновременное движение многих сегментов обеспечивает достаточный уровень гибкости и подвижности позвоночника в разных направлениях.

В норме позвоночник имеет 4 физиологических изгиба, которые обеспечивают ослабление толчков и сотрясений позвоночника при движении. Благодаря этому они не достигают черепа и обеспечивают сохранность головного мозга. Различают:
- шейный лордоз;
- грудной кифоз;
- поясничный лордоз;
- крестцово-копчиковый кифоз.
Лордозом называют изгиб позвоночника, обращенный выпуклостью в сторону передней части тела, а кифозом, соответственно, в противоположном направлении.

Благодаря наличию физиологических изгибов позвоночник человека и имеет S-образную форму. Но в норме они должны быть плавными и не превышать допустимых величин. Наличие выраженных углов или расположение остистых отростков на различном расстоянии друг от друга является признаком патологического усиления кифоза или лордоза. В боковой или фронтальной плоскости любые изгибы, наклоны в норме должны отсутствовать.
При этом степень физиологических изгибов не является величиной постоянной даже для абсолютно здорового человека. Дело в том, что угол наклона зависит от возраста человека. Так, ребенок рождается, уже имея физиологические изгибы позвоночника, но они выражены значительно слабее. Степень их проявления напрямую зависит от возраста ребенка.

В горизонтальном положении тела физиологические изгибы немного расправляются, а в вертикальном – более выражены. Поэтому утром после сна длина позвоночника немного увеличивается, изгибы выражены меньше, а к вечеру ситуация изменяется. При этом во время увеличения нагрузки величина изгибов увеличивается пропорционального приходящейся нагрузке.
Все позвонки имеют разный размер. При этом их ширина и высота прогрессивно увеличивается по мере отдаления от головы. Размеры межпозвоночных дисков соответствуют телам позвонков и присутствуют практически между всеми из них. Такой хрящевой прослойки, выполняющей функцию амортизатора и обеспечивающей подвижность позвоночника, нет только между 1-м и 2-м шейными позвонками, т. е. атлантом и аксисом, а также в крестце и копчике.
Всего в теле взрослого человека насчитывается 23 межпозвоночных диска. Каждый из них имеет студенистое ядро, называемое пульпозным, и окружающую его прочную волокнистую оболочку, названную фиброзным кольцом. Межпозвоночный диск переходит в достаточно тонкую пластинку гиалинового хряща, который закрывает костную поверхность.
Связочный аппарат
Позвоночник снабжен мощным связочным аппаратом, образованным большим количеством различных связок. Основными из них являются:

- Передняя продольная связка – образована волокнами и пучками разной длины, которые крепко прикреплены к телам позвонков и значительно более рыхло к соответствующим межпозвонковым дискам. Она проходит по передней и боковой поверхностях тел позвонков. Данная связка берет начало от затылочной кости и проходит через весь позвоночный канал вплоть до 1-го крестцового позвонка.
- Задняя продольная связка – также берет начало от затылочной кости, покрывает заднюю поверхность тел позвонков вплоть до нижней части крестцового канала. Ее толщина больше, чем у передней аналогичной связки, и при этом она более эластична за счет присутствия большего количества эластических волокон. В отличие от передней, она крепко срастается с межпозвонковыми дисками, но рыхлее прикреплена к костным телам позвонков. Поэтому в местах контакта с хрящевыми пластинами она более толстая в поперечном срезе, а в месте прикрепления к позвонкам она приобретает вид узкой полоски. Боковые части задней продольной связки образуют тонкую мембрану, которая разграничивает венозные сплетения тел позвонков от твердой спинномозговой оболочки, чем предохраняет спинной мозг от компрессии.
- Желтая связка – расположена между дугами позвонков, замыкая просветы и формируя позвоночный канал. Они образованы из эластичных волокон, но с возрастом склонны уплотняться, т. е оссифицироваться. Желтые связки противостоят чрезмерному сгибанию позвоночника вперед и его разгибанию.

Также существуют межостистые, межпоперечные и надостистые связки, соединяющие соответствующие отростки. Но ножки дуг не связаны связками, благодаря чему и получаются межпозвонковые отверстия, сквозь которые выходят спинномозговые корешки и кровеносные сосуды.
Соединение позвоночника с черепом
Позвоночный столб объединяется с черепом посредством:
- парных атлантозатылочных суставов;
- срединных атлантоосевых суставов;
- латеральных атлантоосевых суставов.
Атлантозатылочные суставы формируются в месте контакта выступающих частей (мыщелков) затылочной кости с верхними суставными ямками 1-го позвонка шейного отдела позвоночника, называемого атлантом. Оба атлантозатылочных сустава окружены широкими суставными капсулами и укрепляются 2-мя мембранами: передней и задней. Данные суставы имеют физиологические ограничения подвижности: сгибание до 20°, разгибание не превышающее 30°, наклоны головы в сторону в пределах 15—20°.

Кстати, именно через задние атлантозатылочные мембраны, отличающиеся большей шириной, проходят позвоночные артерии, отвечающие за кровоснабжение вертебробазилярного бассейна головного мозга.
Срединный атлантоосевой сустав имеет цилиндрическую форму и включает 2 отдельных сустава, которые формируются задней и передней суставными поверхностями зуба 2-го шейного позвонка, ямкой на задней стороне дуги 1-го шейного позвонка, ямкой на передней поверхности поперечной связки. Оба сочленения зуба обладают отдельными суставными полостями и капсулами. Зуб позвонка связан с большим затылочным отверстием соответствующей связкой, в то же время он имеет 2 прочные крыловидные связки, которые начинаются на его боковых поверхностях и прикрепляются к мыщелку затылочной кости, чем предотвращают чрезмерное вращение головы. Поэтому повороты в суставе возможны только на 30—40° в каждую сторону.
Латеральный атлантоосевой сустав – парный комбинированный многоосный малоподвижный сустав, в образовании которого принимают участие нижние суставные ямки позвонка С1 и верхние суставные поверхности осевого позвонка. Каждый сустав имеет отдельную капсулу и дополнительно усилен крестообразной связкой атланта. Она берет начало от верхушки зуба и заканчивается на передней части большого затылочного отверстия.

Спинной мозг
Спинной мозг – одна из частей центральной нервной системы. Это длинный, нежный цилиндрический тяж, немного сплюснутый спереди назад, от которой ответвляются нервные корешки. Именно спинной мозг несет ответственность за передачу биоэлектрических импульсов от головного мозга к каждому органу и мышце и наоборот. Он отвечает за работу органов чувств, сокращение при наполнении мочевого пузыря, расслабление сфинктеров прямой кишки и уретры, регуляцию работы сердечной мышцы, легких и т. д.

Спинной мозг располагается внутри позвоночного канала, а его длина у взрослого человека составляет 45 см у мужчин и 41—42 см у женщин. При этом вес столь важной для человеческого организма анатомической структуры не превышает 34—38 г. Таким образом, длина спинного мозга меньше, чем протяженность позвоночного канала. Он начинается от продолговатого мозга, являющегося нижним отделом головного мозга, и истончается на уровне 1 поясничного позвонка (L1), образуя мозговой конус. От него отходит так называемая концевая нить, нижняя часть которой состоит из спинномозговых оболочек и в конечном итоге прикрепляется ко 2-му копчиковому позвонку.
У мужчин верхушка конического заострения спинного мозга локализуется на границе нижнего края L1, а у женщин — посредине L2. С этого момента позвоночный канал занимают пояснично-крестцовые корешки, отходящие от последних сегментов спинного мозга, что и формирует крупное нервное образование – конский хвост. Составляющие его нервные корешки выходят под углом 45° из соответствующих межпозвоночных отверстий.

У новорожденных детей спинной мозг оканчивается на уровне L3, но к 3-м годам его конус уже находится на том же уровне, что и у взрослых.
Спинной мозг поделен продольными бороздами на две половины: переднюю и заднюю. Его центральная часть образована серым веществом, а наружные слои белым веществом. В центральной части спинного мозга существует канал, в котором находится спинномозговая жидкость. Он сообщается с IV желудочком головного мозга. У взрослых людей этот канал в отдельных частях или по всей протяженности спинного мозга заращен. Серое вещество формируется телами нейронов, т. е. нервных клеток, и в поперечном срезе напоминает по форме бабочку. В результате в нем выделяют:
- Передние рога – в них находятся двигательные нейроны, называемые еще мотонейронами. Как и любые другие нейроны, они имеют длинные отростки (аксоны) и короткие разветвленные (дендриты). Аксоны мотонейронов передают импульс скелетным мышцам рук, ног и туловища, провоцируя их сокращение.
- Задние рога – тут располагаются тела вставочных нейронов, которые связывают между собой чувствительные нейроны с двигательными, а также принимают участие в передаче информации в другие отделы ЦНС.
- Боковые рога – в них локализованы нейроны, создающие центры симпатической нервной системы.
В среднем диаметр спинного мозга равен 10 мм, но в области шейного и поясничного отделов позвоночника он увеличивается. В этих местах формируются так называемые утолщения спинного мозга, что объясняется влиянием функций рук и ног. Поэтому в шейном отделе позвоночника его поперечный размер составляет 10—14 мм, в грудном – 10—11 мм, а в поясничном – 12—15 мм.

Спинной мозг омывается ликвором или спинномозговой жидкостью. Она призвана играть роль амортизатора и защищать его от различных повреждений. При этом ликвор представляет собой максимально профильтрованную кровь, лишенную эритроцитов, но насыщенную белками и электролитами, подавляющее большинство которых приходится на натрий и хлор. Благодаря этому она абсолютно прозрачна. Ликвор образуется в желудочках головного мозга примерно по 0,5 л в сутки, хотя в среднем его объем в канале не превышает 130—150 мл. Поэтому даже при существенных потерях спинномозговой жидкости, ее потери быстро компенсируются организмом. Незначительная часть ликвора всасывается кровеносными и лимфатическими сосудами спинного мозга.

Оболочки спинного мозга
Спинной мозг окружен 3-мя оболочками: твердой наружной оболочкой, паутинной, отделенной от первой субдуральным пространством, и внутренней, называемой мягкой спинномозговой оболочкой. Последняя прилегает прямо к спинному мозгу и отделяется от занимающей среднее положение оболочки субарахноидальным пространством. Каждая из спинномозговых оболочек имеет собственные особенности строения и выполняет определенные функции.

Так, твердая оболочка представляет собой своеобразный футляр из соединительной ткани для этой чувствительной и важнейшей нервной структуры, густо оплетенный кровеносными сосудами и нервами. Она состоит из коллагеновых волокон и имеет 2 слоя, внешний плотно прилегает к костным структурам позвоночника и, по сути, образует надкостницу, а внутренний формирует дуральный мешок спинного мозга. Твердая оболочка дополнительно укреплена множественными пучками из соединительной ткани, которые и соединяют ее с задней продольной связкой, а в нижних отделах позвоночника формируют терминальную нить (концевую нить спинного мозга), в конечном итоге закрепляющуюся на периосте копчика. Твердая оболочка имеет различную толщину на разных участках, которая колеблется от 0,5 до 2 мм. Она надежно защищает спинной мозг от большинства внешних воздействий и проходит от большого затылочного отверстия вплоть до 2—3 крестцовых позвонков, т. е. закрывает нежный спинной мозг по всей длине.

Кроме того, эта оболочка имеет конусовидные выпячивания. Они призваны сформировать защитный слой для отходящих на уровне всех позвонков нервных корешков, поэтому и выходит вместе с ними в межпозвонковые отверстия.
Твердая оболочка отграничена от стенки позвоночного канала эпидуральным пространством. В нем находится жировая клетчатка, спинномозговые нервы и многочисленные кровеносные сосуды, ответственные за кровоснабжение позвонков и спинного мозга.
Упомянутое выше субдуральное пространство разделяет твердую и паутинную оболочки спинного мозга. По сути, это узкая щель, насыщенная тонкими пучками волокон соединительной ткани. При этом субдуральное пространство глухо заканчивается на уровне S2, но имеет свободное сообщение с аналогичным пространством внутри черепной коробки.

Паутинная оболочка – нежная, прозрачная анатомическая структура, образованная множественными трабекулами (тяжами), которая не имеет жесткой системы фиксации с твердой спинномозговой оболочкой. Они соединяются между собой только у межпозвонковых отверстий.
Паутинная оболочка отделена от мягкой субарахноидальным (подпаутинным) пространством, в котором циркулирует ликвор, а также проходят соединительнотканные тяжи, объединяющие эти оболочки между собой. Подпаутинное пространство сообщается с IV желудочком головного мозга, что обеспечивает беспрерывность циркуляции ликвора.
Третья оболочка спинного мозга находится в самой непосредственной близости от него и имеет множество кровеносных сосудов, обеспечивающих доставку крови к спинному мозгу. Она соединена с паутинной оболочкой значительным количеством соединительнотканных пучков.
Спинномозговые корешки
Как уже говорилось, весь спинной мозг разделен на сегменты. При этом он короче, чем позвоночный канал, поэтому наблюдается несоответствие порядкового номера его сегментов позициям позвонков. Таким образом, верхние шейные сегменты полностью отвечают положению тел позвонков. Смещение нумерации наблюдается уже у нижних шейных и грудных сегментов. Они находятся на один позвонок выше, чем отвечающие им позвонки. В центральной части грудного отдела позвоночника эта разница возрастает уже на два позвонка, а в нижней – на 3. Поэтому получается так, что поясничные сегменты спинного мозга находятся на уровне тел 10-го и 11-го грудных позвонков, а крестцовым и копчиковым соответствуют 12 грудной и 1 поясничный позвонки. Но спинномозговые корешки всегда выходят через межпозвоночные отверстия на уровне соответствующих по нумерации дисков.

От каждого спинномозгового сегмента отходит пара нервных корешков: передние и задние. Всего насчитывается 31 пара. Они берут начало от боковой поверхности спинного мозга и пронизывают дуральный мешок, формирующий для них защитную оболочку. При выходе из него спинномозговые корешки проходят через твердую оболочку, которая имеет специальные выпячивания в виде воронкообразных карманов, предназначенных именно для них. Благодаря этому спинномозговые корешки могут физиологическим образом изгибаться, но риск образования складок или их растяжения отсутствует.

Каждый дуральный воронкообразный карман имеет 2 отверстия, сквозь которые и проходят передние и задние нервные корешки. При этом они разграничены частями твердой и паутинной оболочек. Они прочно срощены с корешками, поэтому вытекание спинномозговой жидкости за пределы подпаутинного пространства исключено.
Передние и задние корешки объединяются на уровне межпозвоночных отверстий, образуя спинномозговые нервы. Но задний в области межпозвоночный отверстий утолщается, формируя так называемый ганглий. Передние и задние корешки соединяются в единое целое сразу после ганглия, чем образуют спинномозговой нерв. Каждый имеет несколько ветвей:
- Задняя – отвечает за иннервацию глубоких мышц, кожных покровов спины и затылка.
- Передняя – принимает участие в формировании шейного, плечевого, поясничного и крестцового сплетений. При этом передние ветви грудных нервов образуют межреберные нервы.
- Менингеальная – обеспечивает передачу биоэлектрических импульсов твердой мозговой оболочке спинного мозга, поскольку возвращается в позвоночный канал посредством позвоночных отверстий.
Кровеносные сосуды
Кровоснабжение позвоночника реализовано посредством достаточно больших артерий, которые проходят или в непосредственной близости от тел позвонков, или по ним. Артерии тел позвонков шейного отдела берут начало от подключичной артерии, грудные позвонки питаются от межреберных артерий, а поясничные – от поясничных. В результате позвоночник активно кровоснабжается на всех уровнях, причем давление в сосудах находится на довольно высоких показателях. Но если костные структуры имеют прямое кровоснабжение, то межпозвоночные диски лишены этого. Их питание осуществляется посредством диффузии веществ во время сжатия/распрямления диска при физической активности.

Поясничные и межреберные артерии расположены по переднебоковым поверхностям тел позвонков. В районе межпозвоночных естественных отверстий от них ответвляются задние ветви, которые отвечают за питание мягких тканей спины и дорсальных отделов позвонков. В свою очередь от них отходят спинальные ветви, которые углубляются в спинномозговой канал, где кровеносные сосуды снова делятся на 2 ветви: переднюю и заднюю. Передняя ветвь отличается более крупными размерами и расположена поперечно по отношению к передней части тела позвонка, а на задней поверхности объединяется с аналогичным сосудом противоположной стороны тела. Задняя ветвь протягивается по заднебоковой поверхности позвоночного канала и соединяется с аналогичной артерией противоположной стороны.
Таким образом, спинальные артерии формируют анастомотическую сеть, которая охватывает весь позвоночный канал и имеет поперечные и продольные ответвления. От нее отводятся многочисленные сосуды, ответственные за питание тел позвонков и спинного мозга. В тела позвонков артерии внедряются вблизи срединной линии, но они не переходят в межпозвоночные диски.

Спинной мозг имеет 3 бассейна кровоснабжения:
- Шейно-грудной, где первые 4 сегмента питаются от передней спинальной артерии, образованной слиянием 2-х позвоночных артерий, следующие 5 сегментов имеют абсолютно независимое питание, а кровоснабжение реализуется 2—4-мя большими корешково-спинальными артериями, ответвляющихся от позвоночных, восходящей и глубоких шейных артерий.
- Промежуточный (средний) грудной бассейн, включающий сегменты Т3—Т8, питается исключительно от одной единственной артерии, расположенной на уровне 5 или 6 грудного корешка. Из-за таких особенностей анатомии в этом отделе спинного мозга существует высокий риск развития тяжелых ишемических поражений.
- Нижний грудной и пояснично-крестцовый бассейн – кровоснабжение обеспечивается одной большой передней корешковой артерией.
Что же касается венозной системы, то позвоночник имеет 4 венозных сплетения: 2 внешних, локализованные на передней поверхности тел позвонков за дужками, и 2 внутренних. Самым большим венозным сплетением является переднее внутрипозвоночное. Его крупные вертикальные стволы взаимосвязаны между собой расположенными поперечно ветвями. Оно прочно фиксировано к надкостнице по задней поверхности позвонков большим числом перемычек. Заднее венозное внутрипозвоночное сплетение может легко сдвигаться, поскольку не имеет крепких связей с телами позвонков. Но при этом все 4 венозных сплетения позвоночника тесно взаимосвязаны между собой многочисленными сосудами, пронизывающими тела позвонков, а также желтые связки. В целом они образовывают единое целое и простираются от основания черепа до самого копчика.

Венозная кровь отводится через систему верхней и нижней полых вен, в которые она поступает из позвонковой, межреберных, поясничных и крестцовых вен. Все межпозвонковые вены выходят через соответствующие отверстия позвоночника. При этом они прочно прикреплены к надкостнице костных краев отверстий.

Сам спинной мозг имеет 2 системы оттока венозной крови: переднюю и заднюю. При этом вены поверхности органа объединены крупной анастомотической сетью. Поэтому при необходимости произвести перевязку одной или нескольких вен, вероятность развития спинальных нарушений близка к нулю.
Возрастные и гендерные особенности позвоночника
Длина позвоночного столба у новорожденных не превышает 40% от всего роста. Но в течение первых 2-х лет жизни его протяженность увеличивается практически в 2 раза. Все это время все отделы позвоночника растут с большой скоростью, но главным образом в ширину. С 1,5 до 3-х лет скорость роста уменьшается, особенно в шейном и верхней части грудного отдела. Примерно в 3 года начинается активный рост поясничного и нижней части грудного отдела позвоночника. С 5 до 10 лет начинается фаза плавного, равномерного роста по всем параметрам, сменяемая фазой активного роста, длящейся с 10 до 17 лет. После этого рост шейного и грудного отделов замедляется, но ускоряется рост поясничного отдела. Весь процесс развития позвоночного столба завершается в 23—25 лет.

Таким образом, у взрослого мужчины длина позвоночника в среднем составляет 60—75 см, а у женщины – 60—65 см. С течением лет в межпозвоночных дисках происходят дегенеративные изменения, они уплощаются и перестают в полной мере справляться со своими функциями, а физиологические изгибы увеличиваются. В итоге не только возникают различные заболевания, но и происходит уменьшение длины позвоночного столба в старческом возрасте примерно на 5 см или более.

Грудной кифоз и поясничный лордоз больше выражены у женщин, чем у мужчин.
Таким образом, позвоночник человека имеет сложное строение, густую сеть нервов и кровеносных сосудов. Это и объясняет во многом сложность проведения хирургических вмешательств на нем и возможные риски. Поэтому сегодня все усилия направлены на поиск наименее инвазивных методик проведения операций, подразумевающих минимальное травмирование тканей, что резко уменьшает вероятность развития осложнений разной тяжести.
Частые вопросы про позвоночник человека
На чем держится позвоночник человека?
Позвоночник человека держится на колонне из 33-34 позвонков, которые соединяются между собой через межпозвонковые диски и суставы. Межпозвонковые диски, состоящие из хрящевой ткани, находятся между телами позвонков и действуют как амортизаторы, поглощая удары и распределяя нагрузку на позвоночник. Суставы между отдельными позвонками обеспечивают гибкость и подвижность позвоночника. Кроме того, на позвоночник действуют связки, мышцы и фасции, которые помогают поддерживать правильную осанку и стабилизировать позвоночник во время движения и нагрузок.
Какая форма позвоночника у человека?
Позвоночник у человека имеет форму прямой колонны с несколькими естественными изгибами. В общей сложности у позвоночника есть четыре изгиба: грудной (который выпуклый вперед), шейный (который выпуклый назад), поясничный (который выпуклый вперед) и крестцово-рассеивающий (который выпуклый назад). Эти изгибы называются физиологическими изгибами, и они важны для правильной поддержки тела, равномерного распределения веса и амортизации ударов при движении. Кроме того, позвоночник обладает возможностью легкого изгиба в разных направлениях, что обеспечивает гибкость и подвижность тела.
Почему у человека S-образный позвоночник?
У человека S-образный позвоночник, потому что такая форма обеспечивает балансировку тела в вертикальном положении, позволяет амортизировать удары при движении и снижает нагрузку на межпозвоночные диски и другие структуры позвоночника.
В начале жизни человека позвоночник имеет форму прямой колонны. Однако, когда ребенок начинает сидеть, ползать и ходить, позвоночник начинает приобретать свою характерную форму. Сначала появляется грудной изгиб, затем шейный, а затем поясничный, что приводит к формированию S-образной формы позвоночника. Такая форма позволяет распределить вес тела равномерно, уменьшить нагрузку на межпозвоночные диски и другие структуры, и предотвратить травмы и болезни связанные с позвоночником.
Из какого количества позвонков состоит крестцовый отдел позвоночника?
Крестцовый отдел позвоночника состоит из пяти объединенных позвонков, которые образуют крестец. Крестец является крупнейшим и наиболее нижним отделом позвоночника, расположенным между поясничным отделом позвоночника и костями таза. Крестец формируется в результате слияния пяти позвонков и имеет форму треугольника с широким основанием, которое прилегает к верхней части костного кольца таза. Крестцовый отдел позвоночника имеет важное значение для поддержания тела, передачи веса от позвоночника к тазу, а также защиты органов малого таза.
Какие отделы позвоночника являются наиболее подвижными?
Наиболее подвижными отделами позвоночника являются шейный и поясничный отделы.
Шейный отдел состоит из 7 позвонков и отвечает за поддержание головы, обеспечивает гибкость и маневренность шеи, что позволяет смотреть в разные стороны.
Поясничный отдел состоит из 5 позвонков и отвечает за поддержание верхней части тела и передачу веса тела вниз к тазу. Также этот отдел обеспечивает гибкость и маневренность нижней части спины.
Остальные отделы позвоночника — грудной, крестцовый и копчиковый — менее подвижны, так как они либо объединены в костные структуры, либо служат опорой для более подвижных отделов.
Клинические случаи наших пациентов
Анатомия и физиология позвоночника
 Позвоночник человека – это очень непростой механизм, правильная работа которого влияет на функционирование всех остальных механизмов организма.
Позвоночник человека – это очень непростой механизм, правильная работа которого влияет на функционирование всех остальных механизмов организма.
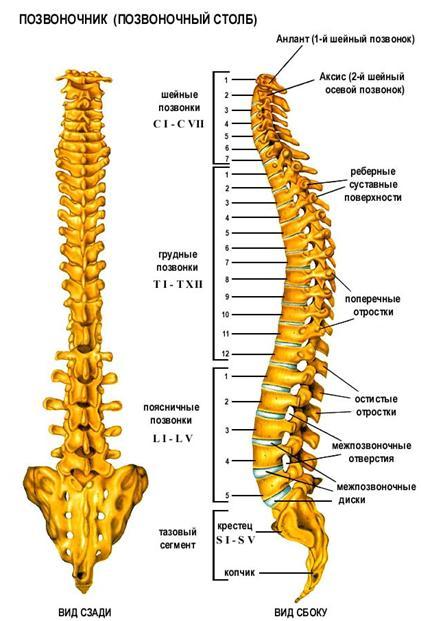
Позвоночник (от лат. «columna vertebralis», синоним – позвоночный столб) состоит из 32 – 33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, соединенных в крестец, и 3 – 4 копчиковых), между которыми расположены 23 межпозвоночных диска.
Связочно-мышечный аппарат, межпозвоночные диски, суставы соединяют позвонки между собой. Они позволяют удерживать его в вертикальном положении и обеспечивают необходимую свободу движения. При ходьбе, беге и прыжках эластичные свойства межпозвоночных дисков, значительно смягчают толчки и сотрясения, передаваемые на позвоночник, спинной и головной мозг.
Физиологические изгибы тела создают позвоночнику дополнительную упругость и помогают смягчать нагрузку на позвоночный столб.
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена, главным образом, его «прямохождением», а также высоким уровнем травматизма.
Отделы позвоночника: В позвоночнике различают шейный, грудной, поясничный отделы, крестец и копчик. В процессе роста и развития позвоночника формируется шейный и поясничный лордозы, грудной и крестцово – копчиковый кифозы, превращающие позвоночник в «пружинящую систему», противостоящую вертикальным нагрузкам. В медицинской терминологии, для краткости, для обозначения шейных позвонков используется латинская буква «С» – С1 – С7, для обозначения грудных позвонков – «Th» – Th1 – Th12, поясничные позвонки обозначаются буквой «L» – L1 – L5.
Шейный отдел. Это самый верхний отдел позвоночного столба. Он отличается особой подвижностью, что обеспечивает такое разнообразие и свободу движения головы. Два верхних шейных позвонка с красивыми названиями атлант и аксис, имеют анатомическое строение, отличное от строения всех остальных позвонков. Благодаря наличию этих позвонков, человек может совершать повороты и наклоны головы.
Грудной отдел. К этому отделу прикрепляются 12 пар рёбер. Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
Поясничный отдел. Этот отдел состоит из самых массивных позвонков, так как на них лежит самая большая нагрузка. У некоторых людей встречается шестой поясничный позвонок. Это явление врачи называют люмбализацией. Но в большинстве случаев такая аномалия не имеет клинического значения. 8-10 позвонков срастаются, образуя крестец и копчик.
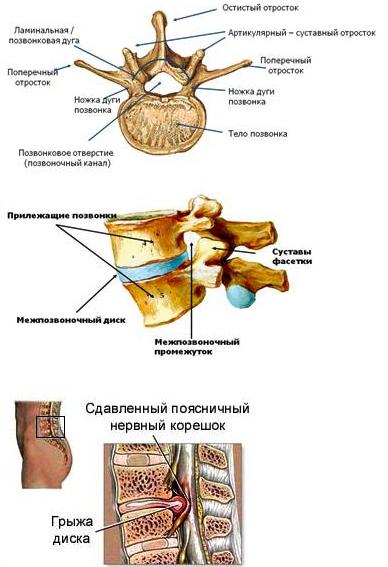 |
Позвонок состоит из тела, дуги, двух ножек, остистого, двух поперечных и четырёх суставных отростков. Между дугой, телом и ножками позвонков находятся позвонковые отверстия, из которых формируется позвоночный канал. Между телами двух смежных позвонков располагается межпозвонковый диск, состоящий из фиброзного кольца и пульпозного ядра и выполняющий 3 функции: амортизация, удержание смежных позвонков, обеспечение подвижности тел позвонков. Вокруг ядра располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и препятствует сдвиганию позвонков в сторону относительно друг друга. Фиброзное кольцо имеет множество слоев и волокон, перекрещивающихся в трех плоскостях. В нормальном состоянии фиброзное кольцо образовано очень прочными волокнами. Однако в результате дегенеративного заболевания дисков (остеохондроза) происходит замещение волокон фиброзного кольца на рубцовую ткань. Волокна рубцовой ткани не обладают такой прочностью и эластичностью как волокна фиброзного кольца. Это ведет к ослаблению межпозвоночного диска и при повышении внутридискового давления может приводить к разрыву фиброзного кольца. Значительное повышение давления внутри межпозвоночных дисков может привести к разрыву фиброзного кольца и выходу части пульпозного ядра за пределы диска. Так формируется грыжа диска, которая может приводить к сдавлаванию нервных структур, что вызывает, в свою очередь появление болевого синдрома и неврологических нарушений. |
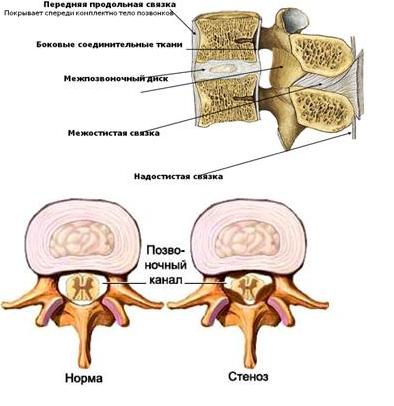 |
Связочный аппарат представлен передней и задней продольными, над – и межостистыми связками, жёлтыми, межпоперечными связками и капсулой межпозвонковых суставов. Два позвонка с межпозвоночным диском и связочным аппаратом представляют позвоночный сегмент. При разрушении межпозвоночных дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок.Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки. Такое состояние получило название стеноза позвоночного канала. Для расширения позвоночного канала производится операция декомпрессии нервных структур. |
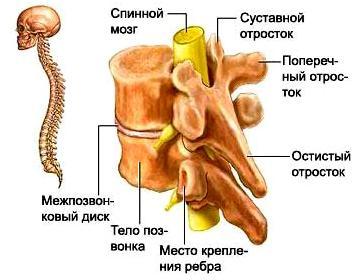 |
В позвоночном канале расположен спинной мозг и корешки «конского хвоста». Спинной мозг начинается от головного мозга и заканчивается на уровне промежутка между первым и вторым поясничными позвонками коническим заострением. Далее от спинного мозга в канале проходят спинномозговые нервные корешки, которые формируют так называемый «конский хвост». От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвоночные (фораминарные) отверстия, которые образуются ножками и суставными отростками соседних позвонков. У человека, так же как и у других позвоночных, сохраняется сегментарная иннервация тела. Это значит, что каждый сегмент спинного мозга иннервирует определенную область организма. Например, сегменты шейного отдела спинного мозга иннервируют шею и руки, грудного отдела – грудь и живот, поясничного и крестцового – ноги, промежность и органы малого таза (мочевой пузырь, прямую кишку). |
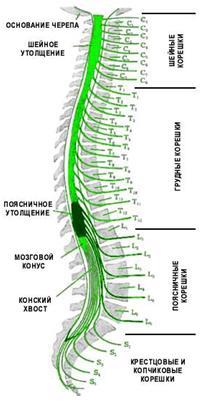 |
По периферическим нервам нервные импульсы поступают от спинного мозга ко всем органам нашего тела для регуляции их функции. Информация от органов и тканей поступает в центральную нервную систему по чувствительным нервным волокнам. Большинство нервов нашего организма имеют в своем составе чувствительные, двигательные и вегетативные волокна. Врач, определяя в какой области тела, появились расстройства чувствительности или двигательной функции, может предположить, на каком уровне произошло повреждение спинного мозга. |

Главная ось тела
О том, как устроен позвоночник человека: строение, нумерация дисков – знают все, ведь анатомию проходят на уроках биологии. Тем не менее многие школьные знания со временем забываются.
Этот текст рассчитан на тех, кому в силу тех или иных причин, необходимо освежить в памяти информацию про строение позвоночника и его отделов у человека, ну а расположенные картинки и видео в этой статье, помогут быстрее вспомнить школьный материал.
Анатомия

Эволюция
Основная часть оси, соединяющая череп со скелетом туловища – это позвоночник.
Строение человека в этой анатомической части позволяет выполнять следующие функции:
- опорно-распределительная – служит основой для прикрепления мышц, поддерживает туловище вертикально, распределяет массу тела и центр тяжести в положении стоя и в движении, помогает сохранять равновесие;
- двигательная – обеспечивает спине гибкость и подвижность, что в свою очередь позволяет человеку быть более манёвренным;
- амортизационная – снижает нагрузку сотрясений при падениях и прыжках, а также во время резких наклонов и скручиваний;
- защитная – оберегает спинной мозг и кровеносные сосуды, снабжающие головной мозг кислородом, от повреждений.
Строение позвоночного столба – схема.

Вот как выглядит позвоночный столб в 3-х проекциях
Физиологические изгибы и их аномалии
Схема позвоночника человека, строение его не зависит от половой принадлежности и расы. Позвоночный столб представляет собой колону, состоящую из отдельных частей – позвонков. Его строение строго ровное, если смотреть на него в передней и задней фронтальных проекциях, и S-образно изгибается в боковой. Зачем нашему позвоночному столбу нужны 4 сагиттальных изгиба?
К сведению. Младенец рождается с абсолютно ровным позвоночником. Формирование физиологических изгибов начинается в процессе обретения навыков ползанья, ходьбы на четвереньках, прямохождения и бега.
Выпуклости вперёд (лордозы), и его изгибы назад (кифозы), необходимы человеку для удержания головы и туловища в вертикальном положении. Они позволяют стоять на ногах прямо и устойчиво, а также придают спине необыкновенную упругость, а равномерное распределение нагрузки помогает человеческому позвоночнику выдерживать вертикальное напряжение в 20 раз большее, чем способен вынести столб из бетона таких же параметров.

Виды патологического изменения осанки в сагиттальной плоскости
Если в процессе роста не уделять должного внимания разнообразным физическим нагрузками, у детей, подростков, юношей и девушек лордозы и кифозы могут сглаживаться или отклоняться от физиологической нормы в большую сторону.
На фото сверху представлены, требующие лечения, сагиттальные патологии:
- Шейный лордоз.
- Сутулость (грудной кифоз).
- Поясничный лордоз.
- Плоская спина.
Кстати, из-за ослабления мышечного корсета туловища патологические кифозы и лордозы могут развиваться и у людей преклонного возраста.
Неестественные боковые искривления вертикальной оси
Приобретённое патологическое строение человека – позвоночник, искривлённый в вертикальной оси, – носит название сколиоз.

Основные типы сколиозов (1) и степени развития этой патологии (2) в грудном отделе
В подавляющем большинстве случаев сколиотические нарушения осанки развиваются у детей школьного возраста.
К факторам, способствующим образованию, как сколиозов, так и кифозов, и лордозов, относят:
- длительное нахождение в неправильной позе за учебной партой и домашним столом;
- малоподвижный образ жизни, повальное увлечение интернетом и игровыми приставками, нежелание не то что бы заниматься спортом, но и просто играть в подвижные игры во дворе.
Несмотря на то, что строение скелета, анатомия его не зависит от пола, по статистике, у девочек сколиоз развивается в 4 раза чаще, чем у мальчишек. Это вызвано незначительными физиологическими отличиями в формировании мышечной системы, а также большей прилежностью и усидчивостью при выполнении домашних заданий.
В случае постановки диагноза Сколиоз I или II степени, инструкция для родителей такова:
- запомните и чётко выполняйте все пожелания методиста ЛФК, контролируйте и/или руководите в игровой форме домашними гимнастическими занятиями;
- запишите ребёнка на плавание;
- не забывайте периодически ходить к детскому ортопеду, врач должен контролировать течение лечения, и, при необходимости, давать корректирующие указания ведущему специалисту по ЛФК.
Важно! Сколиозы I и II степени успешно поддаются лечению движением, а вот цена нелечения заболевания – дальнейшее его прогрессирование до III и IV степени. Здесь понадобятся значительные усилия и финансовые средства, ведь такие размеры искривлений уже требуют хирургического вмешательства и длительной реабилитации.
Отделы позвоночного столба

Для удобства, медики сгруппировали все позвонки в перечисленные на рисунке отделы
Всего в позвоночном столбе насчитывается 32-34 позвонков: 24 тела в шейном, грудном и поясничном отделе, 5 тел позвонков, срощенные в одну крестцовую кость и 3-5 рудиментарных тел, сросшихся в копчик.
Какова нумерация позвонков? Каждый отдел обозначается свой литерой, а тела позвонков пронумерованы сверху вниз. Рассмотрим каждый из отделов позвоночника чуть детальнее.
Таблица – Строение и нумерация позвонков
Урбанизация и современные технологии, заставляющие человека вести всё более неподвижный образ жизни, избыточно нерациональное питание, недостаточное количество потребляемой чистой воды и возрастные физиологические изменения являются основными факторами риска развития остеохондроза – дистрофически-дегенеративного процесса, сужающего высоту, а затем и разрушающего межпозвоночные диски.

Строение межпозвоночного диска
Многие считают, что остеохондроз, пролапсы, протрузии и грыжи дисков, расположенные между телами позвонков, можно вылечить быстро и без проблем. Увы, эти процессы необратимы.
В лучшем случае их можно только остановить, пожизненно выполняя:
- гимнастические комплексы – ежедневно;
- дозированное плавание – 3 раза в неделю;
- дозированная ходьба, длительностью более 2-х часов без перерыва – 3-4 раза в неделю (чередуя с днями тренировок в бассейне).
Однако, как только вы бросите занятия, процесс возобновится с новой силой.
Совет. Лучше заниматься профилактикой остеохондроза, уделяя внимание силе мышечного корсета, эластичности связок и подвижности суставов позвоночника. Для этого достаточно тренироваться всего 2-3 раза в неделю, а в утреннюю зарядку включить несколько полезных для спины асан йоги.
Анатомия позвонков
Изначально тела позвонков формируются из хрящевой ткани. Они начинают окостеневать с 8 недели внутриутробного развития. Этот процесс заканчивается только к 20-25 годам. Строение имеет более-менее одинаковую форму, за исключением первого и второго шейного позвонка, а также сросшихся крестца и копчика.

Строение человеческих позвонков
На рисунке отчетливо видна тенденция сужения анатомического просвета позвоночного канала сверху вниз – от первого шейного позвонка к поясничным, а также увеличение размеров тела позвонков. Основная патология, от которой страдает костная ткань позвонков, называется остеопороз – истончение костной структуры, повышающее ей хрупкость и ломкость.
Его основные причины это:
- естественное старение;
- гормональная перестройка у женщин во время климакса;
- малоподвижный образ жизни;
- нехватка в рационе питания кальция, витамина D, других минералов и витаминов;
- злостное курение табака.
Лечение остеопороза проводится в комплексе – медикаментозно и с помощью ЛФК. Главной задачей лечебная физкультуры является усиление циркуляции крови в постуральных мышечных волокнах глубоких мышц спины, за счёт которых происходит питание и обмен веществ в костной ткани позвоночника.
Если же позвонки ломаются, то после сопоставления костных обломков и их иммобилизации, на сегодняшний момент существует только один доказано эффективный вид лечения, который поможет восстановить архитектонику костной ткани в обусловленные природой сроки – это ЛФК.
Внимание! Приём лекарств, массаж, физиопроцедуры, ЛФК и народные способы лечения переломов никоим образом не помогут ускорить процесс регенерации костной ткани и образования костных мозолей. Однако самолечение и злоупотребление указанными методами лечения могут привести к замедлению сроков заживления, несращению, тяжелым осложнениям.
Схожесть и отличия отогенеза позвоночных и человека

Стадии развития некоторых видов позвоночных и человека
Сходство строения человека с другими позвоночными во время эмбрионального развития доказывает факт единства развития всех живых организмов на планете.
Оно видно на самых ранних стадиях развития (отогенеза) зародышей позвоночных:
- позвоночник формируется из хорды в 3 отдела – головной, туловищный и хвостовой;
- по бокам туловища сверху от зачатков верхних конечностей, на уровне будущей шеи у всех, до определённого времени, есть жабры;
- первоначально сердце состоит только из 2-х камер;
- перепонки между пальцами;
- несколько пар молочных желез.
На «родственные связи» человека и позвоночных также указывает некоторые остатки в схожести строения и наличия у Homo sapiens около 90 рудиментарных органов и атавизмов:
- хвост – копчик;
- шерсть – волосяной покров;
- полулунная складка во внутреннем уголке глаза;
- мускулы, которые двигают ушную раковину;
- нижний отдел спинного мозга имеет нитевидную форму.

Скелет гориллы и человека
На то, что человек эволюционировал от приматов, указывает большое сходство в строении органов и скелета, а существующие различия в последнем обусловлены прямохождением, увеличением объёма головного мозга и употреблением приготовленной пищи.
Основные отличия скелета человека и приматов:
- 4 физиологических изгиба позвоночного столба;
- длинные нижние и короткие верхние конечности;
- плоская грудная клетка;
- короткий и широкий таз;
- большой объём мозгового отдела черепа;
- маленькие клыки.
Сегодня учёные высказывают предположение, что изменить привычный образ жизни и спуститься с деревьев на землю, наших пращуров заставила эволюция деревьев до сорной травы, которая коренным образом изменила биосферу Земли.
И в заключение хотим напомнить, что для сохранения здоровья до глубокой старости, необходимо заботится о состоянии позвоночника. Врачи рекомендуют больше двигаться, следить за весом, пить много чистой воды, уделять внимание сохранению тонуса мышц туловища и гибкости спины, и в случае ортопедических заболеваний не заниматься самолечением, а неукоснительно соблюдать терапию, которую назначит специалист.
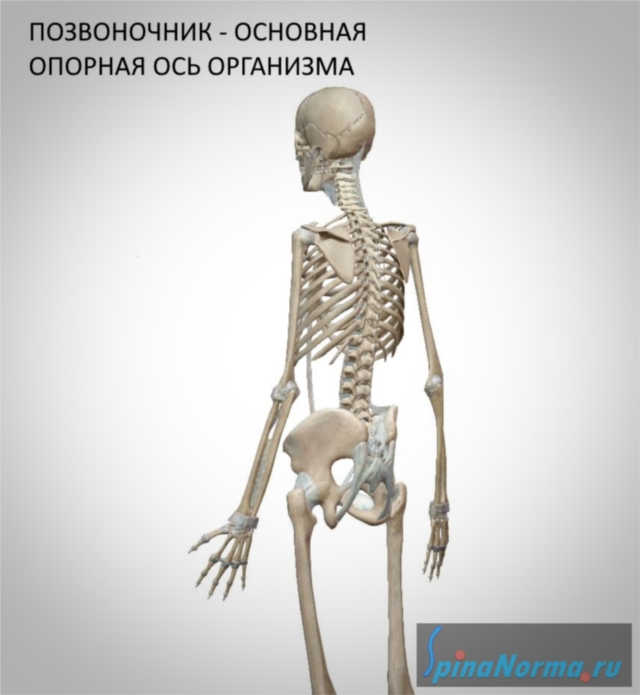
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена главным образом его прямохождением, а также высоким уровнем травматизма. Для того, чтобы понимать причины и механизмы заболеваний позвоночника, а также принципы лечения необходимо изучить основы анатомии и физиологии позвоночного столба и спинного мозга.
Анатомия
Позвоночник состоит из 24 маленьких костей, которые называются позвонками. Позвонки расположены один над другим, образуя позвоночный столб. Между двумя соседними позвонками расположен межпозвонковый диск, который представляет собой круглую плоскую соединительнотканную прокладку, имеющую сложное морфологическое строение.
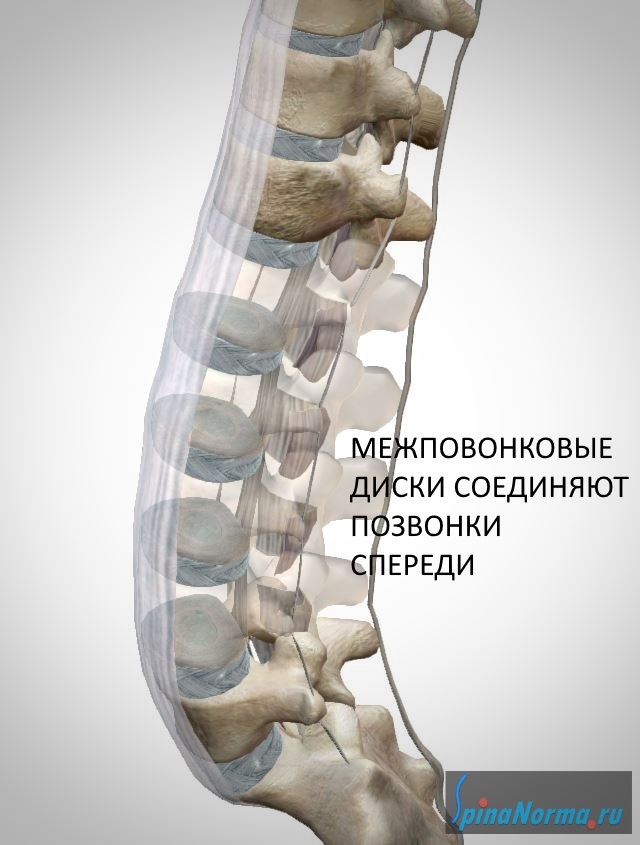
Основной функцией дисков является амортизация статических и динамических нагрузок, которые неизбежно возникают во время физической активности. Диски служат также для соединения тел позвонков друг с другом.

Кроме того, позвонки соединяются друг с другом при помощи связок. Связки — это образования, которые соединяют кости друг с другом. Сухожилия же соединяют мышцы с костями.
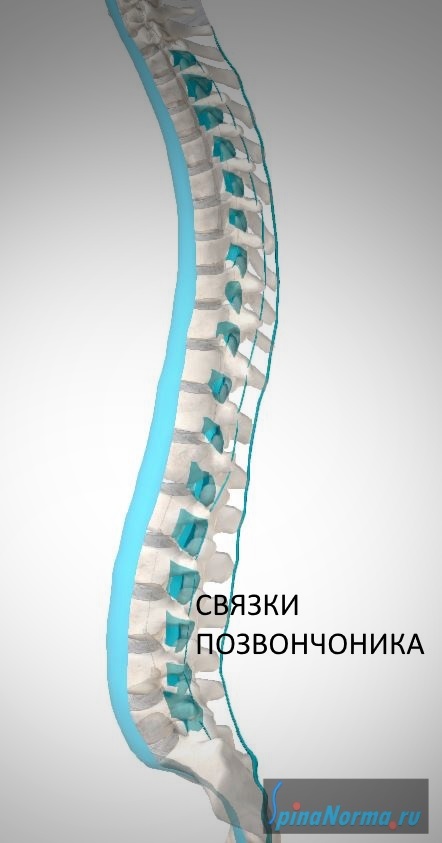
Между позвонками есть также суставы, строение которых схоже со строением коленного или, например, локтевого сустава. Они носят название дугоотросчатых или фасеточных суставов. Благодаря наличию фасеточных суставов, возможны движения между позвонками.
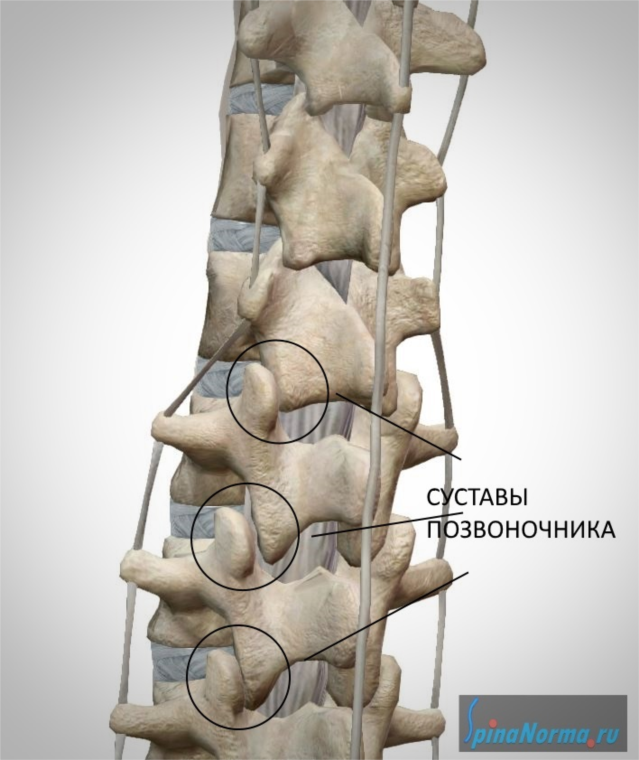
Каждый позвонок имеет отверстие в центральной части, называемое позвоночным отверстием. Эти отверстия в позвоночном столбе расположены друг над другом, образуя вместилище для спинного мозга.
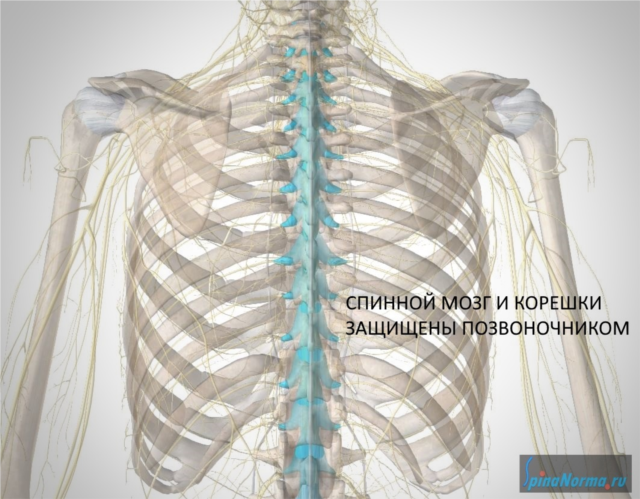
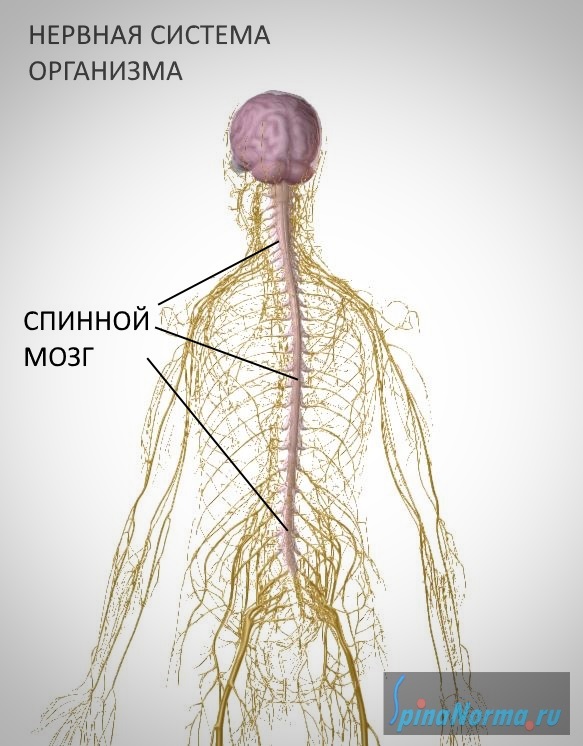
Спинной мозг представляет собой отдел центральной нервной системы, в котором расположены многочисленные проводящие нервные пути, передающие импульсы от органов нашего тела в головной мозг и от головного мозга к органам.
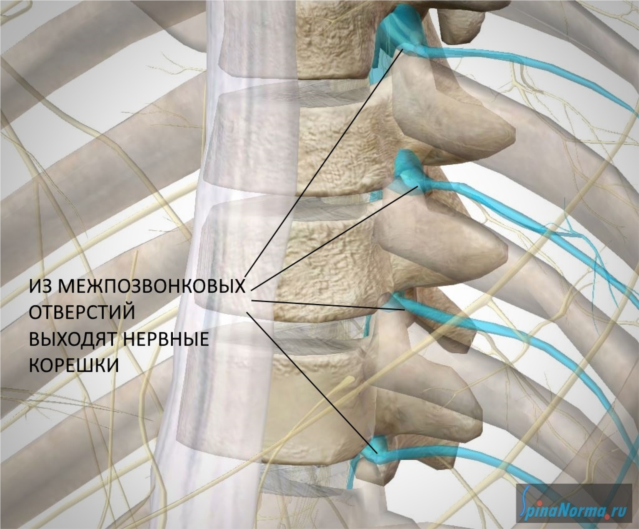
От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвонковые отверстия, которые образуются ножками и суставными отростками соседних позвонков.
В позвоночнике выделяют четыре отдела: шейный, грудной, поясничный и копчиковый. Шейный отдел позвоночника состоит из 7 позвонков, грудной — из 12 позвонков, а поясничный отдел — из 5 позвонков. В своей нижней части поясничный отдел соединен с крестцом. Крестец является отделом позвоночника, который состоит из 5 сросшихся между собой позвонков. Крестец соединяет позвоночник с тазовыми костями. Нервные корешки, которые выходят через крестцовые отверстия иннервируют нижние конечности, промежность и тазовые органы (мочевой пузырь и прямую кишку).
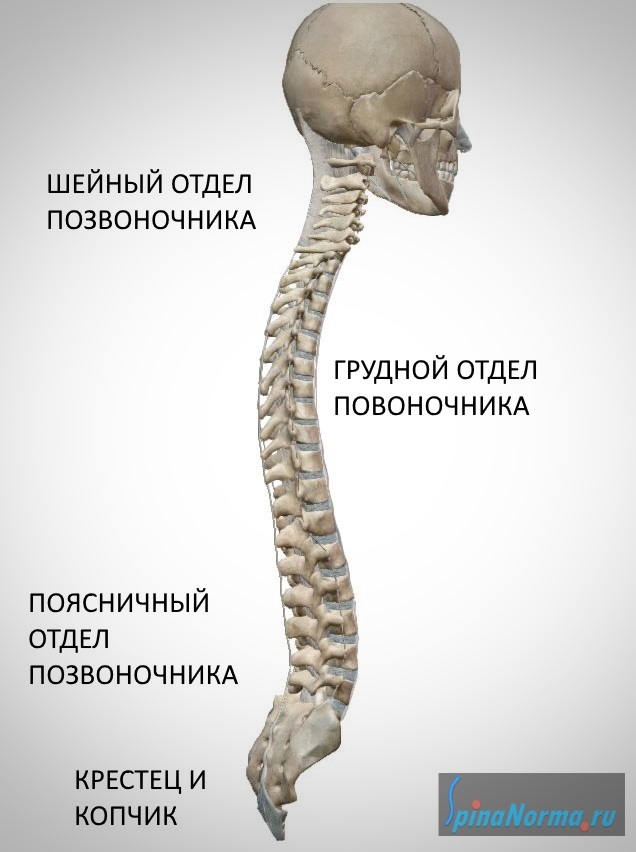
В норме, если смотреть сбоку, позвоночный столб имеет S-образную форму. Такая форма обеспечивает позвоночнику дополнительную амортизирующую функцию. При этом шейный и поясничный отделы позвоночника представляют собой дугу, обращенную выпуклой стороной вперед, а грудной отдел — дугу, обращенную назад.


