- Диагностика рака на ранней стадии
- Первые признаки онкологических заболеваний органов
- Какие анализы укажут на онкологическое заболевание?
- Анализ мочи
- Анализ кала
- Может ли общий анализ крови показать рак?
- Онкомаркеры
- Другие методы диагностики рака
Все больше людей интересует, как выявить рак у себя на ранних стадиях. Это связано с увеличением онкологической настороженности в обществе, повышением медицинской образованности населения, а также ростом числа доброкачественных и злокачественных опухолей. Мировая статистика говорит о том, что в 2018 году в мире зафиксировано более 17 млн новых случаев рака, при этом от онкологических заболеваний умерло 9,6 млн человек.
По данным отечественного Минздрава, в России в 2017 году на первое место вышел рак кожи — 617,2 тыс. случаев, на втором месте находится рак груди — 70,6 тыс. случаев, на третьем расположился рак трахеи, рак бронхов и рак легких — 62,2 тыс. случаев.
Кому стоит провериться на онкологию:
- Активные курильщики — особенно часто у них возникает рак гортани, легких и рак губы.
- Лица, злоупотребляющие алкоголем — рак поджелудочной железы или печени, рак желудка.
- Пациенты с гепатитами В или С, а также другими канцерогенными инфекционными заболеваниями — может возникать рак печени.
- Часто загорающие или активно посещающие солярии — рак кожи, меланома.
- Люди в возрасте 50 лет и старше — повышены риски рака простаты у мужчин, рака молочной железы у женщин.
- При наличии раковых заболеваний у ближайших родственников. Наследственность – важный фактор, способный повысить вероятность онкозаболевания.
- Малая физическая активность, избыточный вес негативно сказываются на состоянии иммунной защиты, которая является важнейшим фактором защиты организма от раковых клеток.
- Носительство вируса папилломы человека повышает риск рак шейки матки у женщин, рака гортани у обоих полов.
- Жители крупных городов и мегаполисов — возникающие при стирании автомобильных шин частицы вместе с выхлопами транспорта повышают риск злокачественной онкологии дыхательной системы и кожи.
- Работники «грязных» производств — обилие в воздухе сажи, свинца, асбеста и других мелких частиц повышает вероятность рака легких и не только.
Диагностика рака на ранней стадии
Ранняя диагностика рака критически важна для каждого человека, поскольку в этом случае значительно повышается шанс на удачное лечение. Например, пятилетняя выживаемость на ранних стадиях сквамозно-клеточной карциномы составляет более 90% при условии своевременной диагностики и адекватной терапии. Исходы у пациентов с поздними стадиями этого рака значительно хуже — при наличии метастазов в лимфоузлы пятилетняя выживаемость составляет всего 25–45%. При Т-клеточной лимфоме разница в исходах еще более значительная: на ранних этапах десятилетняя выживаемость достигает 97–98%, тогда как на поздних этапах — всего 20%.
Специалисты Американского онкологического общества провели многолетние наблюдения за исходами терапии пациентов с меланомой — одного из самых злокачественных раков кожи. Было установлено, что прогноз успешного лечения значительно возрастает при выявлении меланомы на ранних стадиях:
- Локализованная опухоль, которая не выходит за пределы кожи — 98%
- Региональное распространение с прорастанием в близлежащие лимфоузлы — 64%
- Отдаленные метастазы в легких, печени и других органах — 23%
Подобные цифры можно найти для любых типов злокачественных опухолей. Например, пятилетняя выживаемость пациентов с раком желудка при ранней диагностике значительно увеличивается:
- Локализованная опухоль, которая не выходит за пределы слизистой желудка — 68%
- Региональное распространение с прорастанием в близлежащие лимфоузлы — 31%
- Отдаленные метастазы в печени и других органах — 5%
Все это говорит о невероятной важности своевременной диагностики рака, поскольку только в этом случае можно гарантировать высокую вероятность успешного лечения и благоприятного исхода. Каждому человеку следует не только регулярно проходить общее обследование организма на рак, но и самостоятельно обращать внимание на первые признаки онкологических заболеваний. Ведь зачастую организм сигнализирует о проблемах — надо лишь внимательно к нему прислушаться.
Первые признаки онкологических заболеваний органов
Вся дальнейшая информация о том, как определить рак, не должна восприниматься в качестве обязательного критерия наличия онкологии. Любой из указанных симптомов сам по себе не говорит о присутствии в организме доброкачественной или злокачественной опухоли. Однако эти признаки должны вызывать настороженность с последующим визитом к врачу — только квалифицированный медицинский специалист, после внимательного осмотра и проведения ряда анализов, может говорить о наличии или отсутствии рака.
Проблемы с мочеиспусканием — с возрастом они появляются у многих мужчин и женщин. К таким проблемам относятся:
- Частое мочеиспускание, особенно по ночам
- Внезапные позывы в туалет
- Слабое мочеиспускание, длящееся дольше, чем обычно
- Чувство жжения во время мочеиспускания
- Подтекание мочи при кашле, чихании, во время смеха, напряжения мышц живота и др.
Эти симптомы могут вызывать гиперплазия или рак предстательной железы у мужчин, слабость мышечного сфинктера мочеиспускательного канала у женщин, инфекции, передаваемые половым путем у обоих полов, и др. В любом случае, стоит незамедлительно обратиться к врачу.
Кровь в моче или стуле — является одним из признаков рака мочевого пузыря, почек или толстого кишечника. Однако кровь может также возникать при урогенитальной инфекции или геморрое. В любом случае, это состояние не является нормальным, поэтому следует записаться на прием к медицинскому специалисту: урологу, хирургу или терапевту.
Изменения кожи — особое внимание следует обратить на родинки и любые другие пятна. Изменение цвета, размера или формы родинки является поводом для обращения к врачу. Также следует обращать внимание на беспричинное потемнение или осветление какой-либо области кожи. Врач может назначить биопсию — взятие небольшого кусочка из подозрительного участка для анализа на рак под микроскопом.
Увеличение и/или болезненность лимфоузлов — может являться реакцией на простуду или на воспалительный процесс в лимфатических узлах, так называемый лимфаденит. Однако в ряде случаев увеличение лимфоузлов говорит о раке, поэтому нужно без промедления посетить лечащего врача.
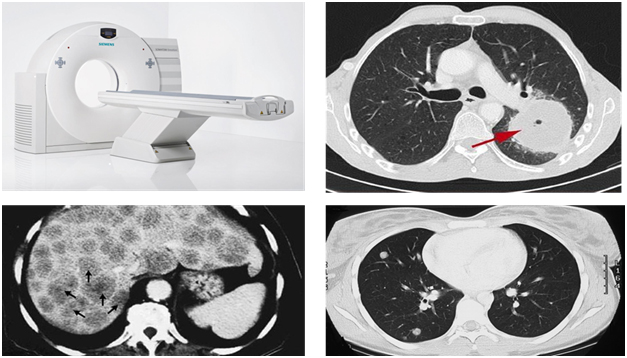
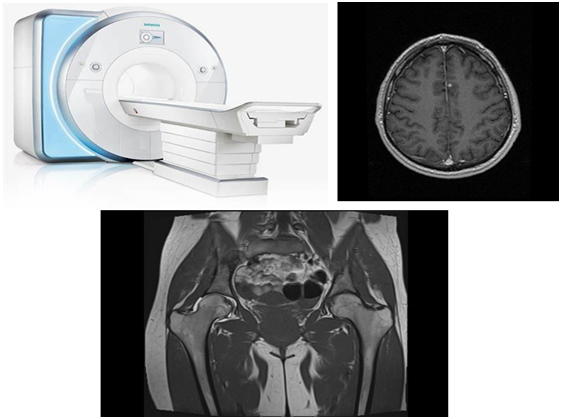
Нарушение голоса и/или глотания — может быть признаком рака гортани, которому особенно подвержены активные курильщики. Для диагностики врач может назначить рентгеноскопию с барием, компьютерную или магнитно-резонансную томографию и другие процедуры.
Изжога — неспецифический признак, который сам по себе не говорит о наличии злокачественной опухоли. Однако прогрессирующая изжога может возникать при раке пищевода, желудка или ротоглотки.
Изменения на слизистой рта — особенно тщательно ротовую полость следует осматривать активным курильщикам. Наличие белых, красноватых или сероватых бляшек на слизистой может быть признаком рака и является поводом для визита к врачу.
Резкая потеря веса — злокачественные клетки раковой опухоли требуют много энергии для деления, которую они берут из поступающей в организм пищи. Поэтому значительный объем питательных веществ не доходит до нужных органов и тканей, и человек начинает быстро терять вес. Если фиксируется беспричинное снижение массы тела, это может говорить о раке внутренних органов. Поэтому нужно как можно скорее записаться на прием к врачу.
Жар — в большинстве случаев повышение температуры тела и жар свидетельствуют о том, что организм борется с инфекцией. Но постоянный или возникающий регулярно без явной причины жар может свидетельствовать о раке крови.
Изменения груди — если грудь женщины изменила свою структуру или форму, либо в молочных железах начали прощупываться узловатые или иные образования, это является поводом для обращения к медицинскому специалисту. Врач может назначить маммографию — рентгеновское обследование, помогающее выявить рак молочной железы. Сегодня женщин во всем мире учат регулярному самообследованию груди, что является важным методом ранней диагностики злокачественных опухолей. Однако в 2017 году в Европе было зафиксировано 2470 случаев рака молочной железы у мужчин, поэтому им также следует быть внимательными и регулярно обследовать свою грудь на предмет любых изменений.
Боль — при увеличении размеров раковой опухоли она начинает давить на окружающие структуры: мышцы, сосудистые пучки, нервные волокна, соединительнотканную капсулу органов и др. Это может вызывать болевые ощущения, которые сами по себе не говорят о наличии рака, но являются поводом для посещения врача.
Какие анализы укажут на онкологическое заболевание?
При подозрении на онкологическое заболевание или при уже диагностированном раке пациенту могут быть назначены некоторые лабораторные исследования. Чаще всего требуется сдать анализы:
- общеклинический анализ крови; анализ крови на онкомаркеры;
- биохимическое исследование крови; анализ на белки плазмы;
- оценка свертываемости крови – коагулограмма.
Эти анализы не применяют для первичной диагностики злокачественных опухолей. Но они помогают оценить важные показатели в организме, дают дополнительную информацию о характере течения заболевания.
Общий анализ крови — распространенный и даже «рутинный» метод, который заключается в подсчете различных типов кровяных клеток. С его помощью можно заподозрить рак крови, если выявлено слишком много или слишком мало клеток определенных типов или присутствуют аномальные кровяные тельца. Для подтверждения диагноза рака может быть назначена биопсия костного мозга.
Биохимический анализ крови — дает общую информацию о метаболизме и работе внутренних органов: поджелудочной железы, печени, почек, желчного пузыря и др. Определенные изменения в биохимии крови могут говорить о наличии того или иного рака, например, предстательной железы.
Белки плазмы — этот анализ помогает выявлять особые белки в плазме крови, которые называются иммуноглобулинами. Их число может быть повышено у пациентов с множественной миеломой и другими типами рака крови.
Анализ крови на онкомаркеры относят к уточняющим тестам и не могут служить в качестве основного метода выявления рака. Их проводят в динамике, когда онкозаболевание уже диагностировано. По снижению или росту уровней онкомаркеров можно судить, насколько хорошо помогает лечение, не прогрессирует ли рак.
Коагулограмма помогает оценить состояние свертывающей системы крови. В ней нередко возникают нарушения при онкологических заболеваниях, в частности, при лейкозах.
Анализ мочи
В анализе мочи можно найти отклонения, указывающие на возможное наличие злокачественной опухоли, только в определенных случаях:
Рак органов мочевыделительной системы может привести к тому, что в моче появляется кровь. В большом объеме она хорошо заметна визуально, а в малых количествах может быть обнаружена лабораторно. Это неспецифический признак, он встречается не только при онкологических, но и при многих других заболеваниях, например, камнях в почках и мочевом пузыре, гломерулонефрите, инфекционном процессе.
При распаде опухолевой ткани в моче могут появиться кетоновые тела. Их наличие – также неспецифический признак, чаще всего он свидетельствует не об опухолевом процессе, а о сахарном диабете.
Белок Бенс-Джонса представляет собой легкие цепи иммуноглобулинов. Их появление в моче может свидетельствовать о миеломной болезни (злокачественном поражении костного мозга) или макроглобулинемии Вальденстрема.
В остальных случаях анализ мочи при онкологических заболеваниях неинформативен. Он может лишь выявить некоторые нарушения в организме, но ничего не говорит непосредственно об опухолевом процессе.
Анализ кала
Кровь в кале может свидетельствовать о злокачественной опухоли в кишечнике. Но это неспецифический симптом. Он часто встречается при геморрое, кишечных полипах и других заболеваниях кишки. В то же время, при раке кровь не всегда видна визуально, и ее можно обнаружить только с помощью специальных анализов. Иногда для скрининга колоректального рака вместо колоноскопии применяют такие лабораторные исследования, как анализ кала на скрытую кровь и анализ фекальной ДНК.
Может ли общий анализ крови показать рак?
С помощью общего анализа крови невозможно диагностировать рак, но он в целом может помочь в ранней диагностике, так как показывает, что с организмом пациента не всё в порядке, и требуется дальнейшее обследование. Возможны такие неспецифические отклонения, как повышение или снижение уровня лейкоцитов, снижение уровня эритроцитов и гемоглобина (анемия), снижение числа тромбоцитов, ускорение СОЭ, появление в крови незрелых клеток. Подобные отклонения в анализах могут быть вызваны как самим раком, так и противоопухолевой терапией.
Онкомаркеры
Анализы на онкомаркеры основаны на выявлении в крови химических веществ, вырабатываемых опухолевыми клетками. Универсального теста, который может безошибочно указать на наличие того или иного рака, нет. Это связано с тем, что уровни данных химических веществ могут повышаться в том числе и при некоторых нераковых состояниях. Ниже представлены наиболее популярные онкомаркеры — какие из них сдавать для профилактики и что они могут показать:
- простат-специфический антиген (ПСА) — рак предстательной железы;
- углеводный антиген 125 (CA-125) — рак яичников;
- кальцитонин — медуллярный рак щитовидной железы;
- альфа-фетопротеин (АФП) — рак печени;
- хорионический гонадотропин человека (ХГЧ) — рак яичка и рак яичников.
Анализ крови на раковые клетки CancerSEEK — направлен на выявление циркулирующих в крови клеток злокачественной опухоли. Его также называют жидкой биопсией.
Указанные выше анализы помогают врачу заподозрить наличие злокачественной опухоли в организме. Однако для подтверждения рака обязательно выполняют диагностическую биопсию — взятие кусочка ткани из подозрительного участка на гистологическое исследование. Только под микроскопом можно достоверно установить, является ли конкретное образование злокачественной опухолью, а также определить вид.
Биопсия может быть взята с поверхности кожи, со слизистых, из внутренних органов, мышц, костей и др. В ряде случаев выполняется диагностическая малоинвазивная операция с использованием эндоскопа.
Другие методы диагностики рака
Диагностическая визуализация — рентгеновские исследования, маммография, компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография, совмещенная с томографией, двухфотонная рентгеновская абсорциометрия, УЗИ органов брюшной полости, печени и др.
Эндоскопические исследования:
- эзофагогастродуоденоскопия — исследование желудка и 12-перстной кишки;
- колоноскопия — исследование толстого кишечника;
- кольпоскопия — исследование влагалища и шейки матки;
- цистоскопия — исследование мочевого пузыря и уретры;
- эндоскопическая ретроградная холангиопанкреатография — изучение желчных протоков, желчного пузыря и печени с помощью эндоскопа и рентгеновских методов;
- сигмоидоскопия — обследование сигмовидной кишки.
Генетический скрининг — картирование генетического профиля человека для выявления наследственной предрасположенности к той или иной злокачественной опухоли.
Скрининговые исследования, которые доступны на данный момент, достаточно просты и не отнимают много времени. Но иногда они помогают спасти жизнь. Хотите узнать, какие виды скрининга нужно проходить вам? Узнайте у онколога в клиниках «Евроонко».
Когда пациенты приходят на прием к врачу-онкологу, в первую очередь специалисту необходимо правильно диагностировать болезнь: подтвердить или опровергнуть онкологическое заболевание, корректно поставить диагноз, правильно определить стадию злокачественного процесса (в случае его подтверждения) для того, чтобы подобрать правильную тактику лечения.
О том, как строится лечебный процесс от первичного приема у врача-онколога до терапии выявленного онкозаболевания и какие методы диагностики применяются рассказывает Ани Погосовна Оганесян, к.м.н., врач-онколог НМИЦ онкологии им. Н.Н. Петрова.
Оценка симптомов при подозрении на злокачественный процесс
Свою работу с пациентом врач начинает с оценки симптомов, с которыми может столкнуться больной в случае подозрения на злокачественный процесс. Симптомы принято подразделять на общие и частные.
Общие симптомы:
- прогрессирующая потеря веса;
- слабость;
- лихорадка;
- повышенное потоотделение.
В целом прогрессивное ухудшение общего состояния, появление слабости, апатии, сонливости может быть связано с большим количеством причин, но стоит насторожиться, если такие симптомы возникли, особенно в совокупности с повышением температуры тела. Общее состояние – первый главный прогностический признак при опухолях любых локализаций.
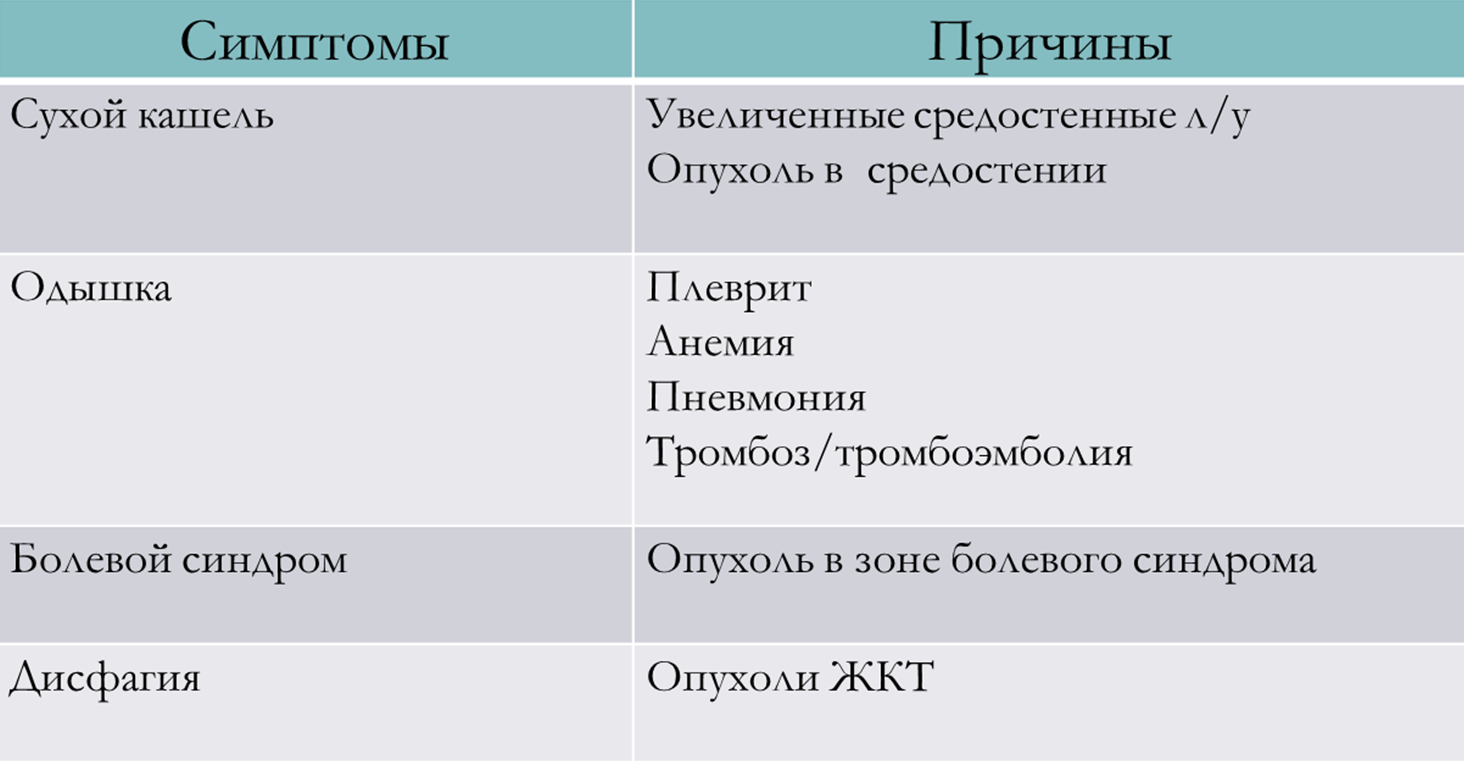
К частным симптомам могут относиться:
- длительный сухой кашель (может быть характерно для опухоли в средостении, опухоли, расположенной в главных или долевых бронхах, а также при вторичном увеличении лимфатических узлов);
- длительная одышка при малой физической нагрузке или в покое (возможно развитие опухолевого плеврита);
- болевой синдром в зоне наличия первичного очага опухоли или отдаленных метастазов, которые могут сдавливать сосудисто-нервные пучки, вызывая боль у пациента;
- дисфагия – нарушение прохождения пищи – достаточно частое проявление клинической картины опухолей пищевода или гастроэзофагиальной зоны.
Клинические проявления возможного злокачественного процесса
Диагностические методы, применяемые в онкологии
Первичная диагностика в онкологии, как правило, состоит из двух аспектов:
- Визуальный осмотр кожных покров, доступных слизистых оболочек;
- Пальпация.
В первую очередь, необходима визуальная диагностика. Врач проводит визуальный осмотр кожных покровов и доступных слизистых оболочек. Это важная часть диагностического процесса, поскольку целый ряд опухолей локализуется в таких областях, которые можно оценить визуально. Например, меланома кожи и другие варианты рака кожи. Также с помощью пальпации врач может обнаружить увеличенные лимфатические узлы и некоторые опухоли мягких тканей.
Для правильной постановки диагноза и стадирования опухолевого процесса нередко необходим комплекс исследований. Диагностические методы в онкологии подразделяются на лучевые, эндоскопические и морфологические.
Лучевые методы
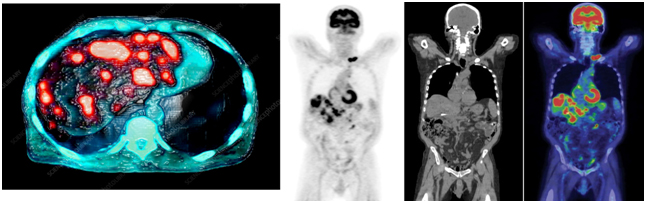
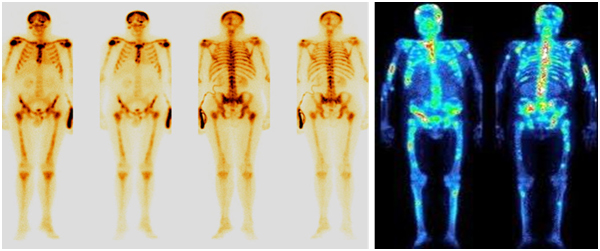
К лучевым методам относятся рентгенологические исследования (рентгенография, маммография), КТ, МРТ, УЗИ, радиоизотопные исследования (ПЭТ-КТ, остеосцинтиграфия).
Задачи лучевых методов диагностики:
- выявление первичной опухоли;
- оценка местной распространенности процесса (определение того, как опухоль относится к окружающим тканям, есть ли прорастание в какие-либо магистральные сосуды, есть ли периневральная инвазия – прикрепление опухолевых клеток к рядом лежащим нервным стволам);
- выявление регионарных и отдаленных метастазов;
- биопсия под контролем лучевых методов;
- оценка результатов лечения.
Компьютерная томография
Компьютерная томография нередко используется для визуализации не полых, т.е. паренхиматозных органов. На картинке ниже (снимках компьютерной томографии) вы можете увидеть крупное первичное образование лёгкого, вторичное метастатическое поражение печени.
Магнитно-резонансная томография
Магнитно-резонансная томография чаще всего применяется для обнаружения каких-либо изменений при исследовании головного мозга и малого таза. Кроме того, врачи оценивают не только сам онкологический процесс, но и все возможные сопутствующие патологии, если они визуализируются.
Позитронно-эмиссионная томография
Особенность исследования позитронно-эмиссионной томографии (совмещённая с компьютерной томографией) в том, что в этом случае используются радиофармпрепараты, например, радиоактивная глюкоза, которая вводится в организм перед исследованием.
Помимо размера опухоли, с помощью ПЭТ-КТ специалисты могут оценить метаболическую активность (т.е. степень накопления радиофармпрепарата в опухоли) как первичных, так и вторичных образований.
Остеосцинтиграфия
Остеосцинтиграфия – это метод радионуклидной лучевой диагностики, который оценивает специфическое поражение костей, развивающееся на фоне злокачественного процесса.
Таким образом, лучевые методы исследования необходимы как до начала лечения в целях диагностики и оценки распространённости опухолевого процесса, так и в процессе лечения, чтобы отслеживать изменения опухолевой массы.
Эндоскопические методы
Эндоскопические методы являются ведущими для ранней диагностики злокачественных опухолей, поражающих слизистую оболочку полых органов. Они обладают относительной простотой, безопасностью и высокой информативностью.
Данные методы диагностики позволяют не только обнаружить злокачественное образование, но и выявить предраковые фоновые заболевания полых органов, которые, в свою очередь, способны привести к злокачественной трансформации. Во время выполнения эндоскопических методов диагностики часто выполняется забор биоматериала, т. е. производится биопсия подозрительных участков и тканей для последующих морфологических исследований.
К эндоскопическим методам относятся гастроскопия, колоноскопия, цистоскопия, бронхоскопия.
Задачи эндоскопических методов:
- диагностика начальных форм онкологических заболеваний;
- поиск и выявление предраковых изменений слизистой полых органов;
- дифференциальная диагностика доброкачественных и злокачественных изменений;
- определение формы роста злокачественной опухоли и уточнение местной распространенности опухолевого процесса;
- оценка эффективности хирургического, лучевого или лекарственного лечения.
Морфологические методы
В онкологии диагноз ставится только на основании морфологической верификации обнаруженного новообразования. Для того, чтобы полноценно поставить диагноз, опираясь на комплексный подход, необходимо получить материал, т.е. клетки ткани пораженного органа. Получение образца ткани для дальнейшего исследования выполняется с помощью биопсии.
Биопсия может быть:
- тонкоигольная биопсия;
- трепан-биопсия;
- эксцизионная биопсия;
- инцизионная биопсия.
Цель любой из этих вариаций биопсии – получение материала, чтобы в последующем можно было выполнить морфологические методы исследования.
С помощью морфологических методов определяют тканевую принадлежность опухоли для понимания ее гистотипа (гистологической структура опухолевой ткани и ее особенностей). При диагностике учитывают особенности атипичных клеток, также производят оценку полей некроза, кровоизлияний, определяют форму и количество питающих сосудов.
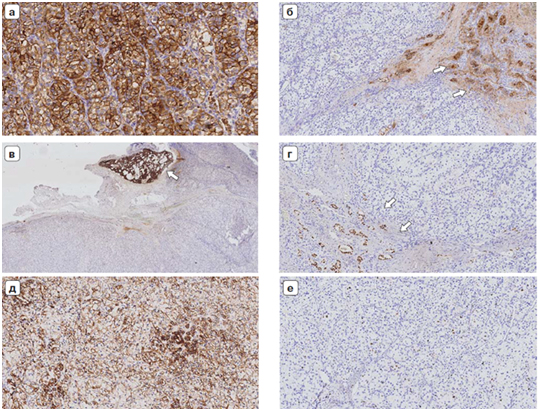
Необходимость морфологической дифференцировки и диагностики –основополагающее в онкологии. Морфологические методы можно подразделить на гистологические и ииммуногистохимические исследования.
В ряде случаев для того, чтобы подобрать эффективное лечение или детально разобраться в диагнозе необходимо выполнить комплекс иммуногистохимических исследований, поскольку наличие определенных маркеров позволяет определить максимально эффективную тактику лекарственного лечения для пациента.
Наиболее часто определяемые иммуногистохимические маркеры:
- ER (рецептор к эстрогену);
- PR (рецептор к прогестерону);
- Her2/neu (рецептор эпидермального фактора роста);
- Ki67 (индекс пролиферативной активности, может определяться при всех типах опухолей. Определяет скорость роста опухоли, риск метастазирования и ответ на терапию);
- PD-L1 (трансмембранный белок, лиганд к рецептору PD-1, связывается с PD-1 на цитотоксических лимфоцитах и блокирует их цитотоксическую активность).
Кому и зачем проводят молекулярно-генетические исследования:
- пациентам с установленными онкологическими диагнозами для подбора наиболее оптимальной и эффективной терапии (например, определяется такой параметр, как микросателлитная нестабильность – характеризует генетическую изменчивость многих опухолей. Определяется для назначения иммуноонкологических препаратов);
- здоровым людям с наследственным анамнезом для определения наличия онкологической предрасположенности (например, мутацию BRCA рекомендуется определять и у молодых здоровых девушек, чьи кровные родственники – мать, бабушка – имели злокачественные образования молочной железы).
Биология опухоли может быть различной даже при одном и том же типе рака. Таргетная терапия подбирается индивидуально, в зависимости от молекулярно-генетических характеристик выявленной опухоли. Здесь молекулярно-генетические маркеры необходимы для того, чтобы детально дифференцировать опухоль и найти точку приложения для таргетной терапии. Вот только небольшое количество мутаций, которые могут встречаться при различных злокачественных образованиях: BRAF, EGFR, с-kit, KRAS, NRAS, ALK, ROS1, MET. При наличии каждой из них применяются определенные таргетные препараты, которые позволяют эффективно лечить конкретное заболевание.
Правильная диагностика – это залог эффективного лечения онкологического заболевания. Если врач говорит пациенту о том, что нужно дополнительно сделать какое-либо исследование или необходима определенная иммуногистохимическая панель, необходимо придерживаться рекомендаций специалиста. Так врач-онколог сможет более детально подойти к вопросу лечения.
Весь диагностический поиск, оценка распространенности процесса, конкретизация по гистологическим и иммуногистохимическим параметрам необходимы для индивидуализации лечения.
В настоящее время существуют широкие опции возможного лечения – хирургия, лучевая терапия, различные варианты лекарственной терапии. Чем больше врач знает о течении и особенностях вашего заболевания, тем больше возможностей и шансов для борьбы с раком.
Вебинар: Онкологический маршрут: от постановки диагноза до лечения
Согласно результатам опроса, 60% россиян боятся заболеть раком. И это не случайно:
- Распространенность онкологических заболеваний в современном мире растет. По прогнозам экспертов, у каждого третьего современного человека в течение жизни будет диагностирован рак. В будущих поколениях заболеет каждый второй. Чаще всего это случается в пожилом возрасте, но заболеть может человек из любой возрастной группы.
- От этого не застрахован никто. Существуют определенные факторы риска. Но злокачественная опухоль может быть обнаружена даже у человека, у которого не было ни одного из этих факторов. Кроме того, на некоторые условия, способствующие развитию рака, невозможно повлиять. Например, вы не можете изменить свой возраст, этническое происхождение, гены, которые вы получили от родителей.
- Рак сложно лечить. Многие злокачественные опухоли можно легко удалить, если они обнаружены на ранней стадии. Когда новообразование сильно распространяется в окружающие ткани и метастазирует, прогноз существенно ухудшается.
- Рак может вернуться. Даже после успешного лечения ни один пациент не застрахован от рецидива.ногие злокачественные опухоли можно выявить на ранних стадиях, пока они еще не вызывают симптомов
Полностью защититься от рака невозможно, какой бы правильный образ жизни вы ни вели. Но многие злокачественные опухоли можно выявить на ранних стадиях, пока они еще не вызывают симптомов. Для этого существуют скрининговые исследования.
Вам не нужно «полное обследование организма»
Некоторые люди, испытывая страх перед раком, регулярно проходят «сканирование всего организма» – КТ или МРТ. Это бессмысленно. Согласно данным научных исследований, эти методы диагностики выявляют лишь 2% опухолей, возникающих в организме человека (и далеко не все эти опухоли опасны). КТ и МРТ применяют, когда рак уже диагностирован, чтобы оценить его стадию, степень распространения в организме. Для скрининга на рак КТ и МРТ не подходят: не стоит верить рекламным буклетам.
Анализы на онкомаркеры тоже ненадежны. Уровни этих веществ в крови часто повышаются, когда у человека нет рака, и остаются в норме, когда в организме есть злокачественная опухоль. Их целесообразно проверять только в динамике, когда пациент уже проходит или завершил лечение.
Общий анализ крови, мочи, биохимический анализ крови, УЗИ органов брюшной полости и таза – полезные исследования, которые помогают в целом проверить здоровье, но это не скрининг рака.
Обязательные скрининговые исследования
В настоящее время рекомендованы следующие виды скрининга рака:
- Маммография (рентгенография молочных желез) помогает в ранней диагностике рака молочных желез. Ее рекомендуется выполнять раз в 1–2 года всем женщинам с 40 лет. Если женщина входит в группу повышенного риска (например, является носительницей мутаций BRCA1 и BRCA2, связанных с наследственным раком молочной железы), скрининг начинают с 30 лет, и к маммографии добавляют МРТ.
- Колоноскопия – эндоскопическое исследование толстой кишки, помогает обнаружить полипы и злокачественные опухоли. Рекомендуется пройти всем людям в 50 лет. Если никаких патологий не обнаружено, исследование повторяют через 5 лет.
- Исследование на ВПЧ (вирус папилломы человека) и Пап-тест (цитологические мазки шейки матки) нужно регулярно проходить всем женщинам, ведущим половую жизнь.
- Низкодозная компьютерная томография легких рекомендована курильщикам и людям, бросившим курить менее 15 лет назад, если прежде они выкуривали по 1 пачке сигарет в день в течение 30 лет, по 1,5 пачки в течение 20 лет или по 2 пачки в течение 15 лет.
Не обязательно, но лучше пройти
В настоящее время высока распространенность рака кожи и меланомы, и она продолжает расти. Главная причина этих заболеваний – повреждение клеток ДНК в клетках кожи ультрафиолетовыми лучами. В группе повышенного риска находятся люди, которые проживают в регионах с высокой солнечной активностью, часто бывают в жарких странах, на пляжах, посещают солярии, подолгу находятся, работают на улице.
Особенно опасна меланома – она встречается реже, чем рак кожи, но отличается высокой агрессивностью, быстро метастазирует. Чаще всего меланомой болеют пожилые, но одновременно это одна из самых распространенных злокачественных опухолей у молодых людей.
Чтобы вовремя обнаружить рак кожи и меланому, рекомендуется регулярно осматривать всю поверхность своей кожи, периодически проходить профилактические осмотры у врача-дерматолога. В Европейской клинике применяется более точный метод диагностики – видеодерматоскопия на немецком аппарате ФотоФайндер. Он делает снимки всего тела и составляет «карту родинок», которая в дальнейшем анализируется с применением технологии искусственного интеллекта. Это помогает обнаружить мельчайшие патологические изменения на самых ранних стадиях.
Гастроскопия – эндоскопическое исследование желудка – проводится массово только в Японии и некоторых других азиатских странах, где высока распространенность рака желудка. В западных странах, включая Россию, такой вид скрининга не рекомендован. Но пройти гастроскопию хотя бы раз в жизни можно порекомендовать всем людям, особенно старшего возраста.
Относитесь внимательно к своему здоровью
Рак не имеет специфических симптомов. Его проявления напоминают признаки других, более безобидных заболеваний, поэтому люди их зачастую игнорируют и слишком поздно обращаются к врачам.
Если вас беспокоят какие-либо симптомы – скорее всего, это не рак. Но если они сохраняются долго, это повод посетить врача и провериться.
Записаться на консультацию к онкологу «Евроонко» можно по телефону 8 (800) 301-11-35
Мы написали для вас другие статьи о раке:
Санкт-Петербург, ул.Ивана Черных, 25А
пн.-сб. с 9:00 – 20:00, вс. с 10:00 – 18:00

-
Главная
- •
- Новости
- •
- Диагностика
- •
-
Онкодиагностика: как ставят диагноз “рак”
Онкодиагностика: как ставят диагноз “рак”
Онкологические заболевания — вторая по распространенности причина смерти россиян после сердечно-сосудистых патологий. Люди умирают от осложнений поздних стадий онкопатологии, тогда как выявленный на раннем этапе рак успешно лечится химиолучевой терапией и/или хирургическим вмешательством. Поэтому на первое место выходит правильное и своевременное выявление онкозаболевания — онкодиагностика.
Кто ставит диагноз
Проведение расширенного обследования и формулировака окончательнрого диагноза находится в компетенции онкологов. Врачи имеют специальную подготовку, что позволяет им довольно быстро и безошибочно диагностировать большинство видов злокачественных опухолей. Однако терапевты и профильные специалисты играют не менее важную роль: есть ряд подозрительных симптомов, на которые нужно обращать внимание при осмотре пациентов с различными жалобами. Такой подход называют онконастороженностью.
Этапы диагностики рака
1. Осмотр у врача. Сначала врач внимательно выслушивает жалобы и собирает анамнез, после чего проводит внешний осмотр для выявления признаков рака кожи и других поверхностных опухолей.
2. Стандартные лабораторные тесты. Пациенту назначают анализы крови, мочи и кала, исследование на основные онкомаркеры.
3. Инструментальная визуализация. В зависимости от жалоб и предположительной локализации раковой опухоли проводится УЗИ, рентгенография, КТ или МРТ, эндоскопические методы исследования.
4. Гистологическое подтверждение. Самый точный метод диагностики рака — биопсия опухолевой ткани с последующим изучением биоматериала под микроскопом. Это позволяет врачу подтвердить наличие онкопатологии и установить ее вид.
5. Дополнительные методы. В некоторых случаях требуется проведение онкогенетических и иммуногистохимических тестов, особенно если планируется назначение современной таргетной терапии.
Скрининг на рак
Чтобы не пропустить онкопатологию на раннем этапе, когда еще нет симптомов, всем людям рекомендуется проходить ежегодные профилактические осмотры — чек-апы здоровья. Это особенно важно для пациентов после 40-45 лет, а также для тех, кто имеет кровных родственников с онкологическим диагнозом.
Программы скрининга рака могут включать такие виды исследований:
● OneTest — “золотой стандарт” ранней онкодиагностики, который показывает риск развития рака на данный момент
● профилактическая кольпоскопия в 40 лет, а затем спустя 8-10 лет, если при первом обследовании не было патологических изменений
● для женщин — кольпоскопия и цитологический мазок по Папаниколау (ПАП-тест), осмотр у маммолога с маммографией или УЗИ молочных желез
● для мужчин — анализ на простатспецифический антиген, пальцевое исследование простаты
Комплексный чек-ап
Для вашего удобства в ID-Clinic есть программа профилактического обследования “Премиум 30+” для женщин и мужчин. Такая диагностика позволяет оценить работу всего организма и выявить многие заболевания на раннем этапе, в том числе обнаружить признаки злокачественных опухолей. Проходить чек-ап желательно 1 раз в год для всех людей старше 30 лет, которые заботятся о своем здоровье.
Записаться на прием
В ID-Clinic вы можете пройти все виды скринингов на рак и комплексную онкодиагностику, получить консультацию грамотного онколога и других профильных специалистов. Если чувствуете недомогание, не затягивайте визит к врачу — чем раньше вы пройдете обследование, тем больше шансов вовремя выявить болезнь и успешно ее вылечить. Онколог ID-Clinic ведет прием в клинике и консультирует онлайн. Чтобы записаться на удобную дату и время, оставьте заявку в форме обратной связи на этой странице.
Стоимость услуг клиники
Осмотр

Online консультация врача-онколога высшей категории Кротов К.Ю.
3500 ₽

Истории и отзывы наших пациентов

Рамиль
Записался на приём к врачу Майоровой Светлане Олеговне. На приёме осмотрели, опросили и отправили на сдачу анализов. Все было вежливо быстро и аккуратно. Видно, что Светлана Олеговна имеет глубочайшие познания по своему направлению и богатый опыт работы с пациентами. Клиника так же оставляет только положительные впечатления. На ресепшене быстро проходит оформление и проходишь в зал ожидания. В зале ожидание мягкие кресла и играет музыка, предлагают чай кофе.


Сапожникова Ирина
Клиника небольшая, но “уютная”, все необходимые кабинеты в наличии. Современно, чисто, есть специальная аптека. Администраторы приветливы и добры. С вакцинацией у меня не сложилось по медицинским показателям. Высокое давление. Мне врач Середа Э. Ж. предложил дообследоваться, ЭКГ и получить профессиональную консультацию врача терапевта. Это справедливо, обследоваться надо регулярно!


Пациент
Очень компетентный доктор. Общался со мной прекрасно. Буду обращаться к нему повторно. Я долго не могла разобраться, что у меня со здоровьем и Кирилл Александрович помог мне составить полную картину моего состояния. Все объяснил подробно и доступно. Меня все устроило. Посоветовала бы этого врача своим знакомым, при необходимости.


Пользователь (СберЗдоровье)
Врач приятный. Мне очень понравился, я буду дальше у неё наблюдаться. Анна Борисовна меня выслушала и выписала препараты.


Юлия
Была здесь и раньше, сегодня привела маму и заодно сдала кровь на антитела к ковид 19. Все быстро, безболезненно. У меня не самые хорошие Вены, но медсестра просто волшебница. Мама была на приеме у инфекциониста Савченко М.А. Рекомендую и доктора и клинику. Врачи грамотные, Администраторы вежливые, обстановка прекрасная


Анна
Нужен был экспресс тест на короновирус, с переводом. На следующий день уже рейс. Мне перезвонили, соориентировали по времени, в тот же день сделала, так что я все успела. Спасибо!

Евгений
Был у Виктории Валерьевны год назад. К сожалению, мой ноготок не поддался назначениям Виктории Валерьевны, я продолжаю битву. Мы договорились, что я приду еще раз, если улучшений не будет, а я так и не собрался. Теперь по делу: доктор объясняет всё, применительно к случаю, все-все нюансы поясняет. Смотреть на чужие страшные ногти, наверно, не всегда располагает к тактичному общению, но это не тот случай. Я считаю, к доктору можно и нужно обращаться.


Валерия Р
Отличная клиника, потрясающие врачи, которые со мной ГОВОРИЛИ И СЛУШАЛИ! Рекомендую всем! Отличное помещение, приятный персонал. Все отлично – рекомендую главным образом из-за отношения к пациентам!

Пользователь (НаПоправку)
Выражаю слова признательности и уважения врачу Марине Георгиевне Велихер. Доктор проявил высокий профессионализм, системный подход и глубокую человеческую отзывчивость. Достойное сочетание молодости, вдумчивости и знаний.


Nadia Arh
У мужа была температура, было подозрение на коронавирус, и что бы с температурой да еще и с подозрениями не “гулять” мы решили взять мазки на дому и эта клиника нам очень помогла в этом, оперативно в этот же день взяли мазок. Цена приемлемая ,сработали быстро,были все вежливы (к сожалению результат оказался положительным, но у нас лёгкая форма )
Найти рак без симптомов: как устроен скрининг в онкологии
11.10.2021
«Чем раньше обнаружить рак, тем выше шанс выздороветь» — наверняка вы не раз слышали об этом от врачей или читали в СМИ. Успех лечения онкологического заболевания зависит от многих факторов — гистологических особенностей опухоли, ее размера, состояния здоровья пациента и, не в последнюю очередь, стадии заболевания. «Поймать» болезнь помогают различные программы диагностики. Разбираемся, какие они бывают, кому и когда они нужны, всегда ли они полезны и с какими рисками сталкивается пациент чаще всего.
Какие методы диагностики бывают
В диагностике заболеваний — в том числе, онкологических — есть несколько ключевых понятий: скрининг, ранняя диагностика, диспансеризация, чек-ап и самообследование. Чем они отличаются друг от друга, кому и когда показаны — давайте разберемся.
Скрининг — организованное обследование здоровых людей, которое помогает выявить заболевание и предшествующие ему состояния на ранних стадиях, когда симптомов еще нет. В онкологии скрининг показан пациентам, которые входят в группу риска развития нескольких видов рака.
Вот основные факторы риска развития онкологических заболеваний:
- Возраст: чем старше человек, тем выше вероятность заболеть.
- Пол: существуют так называемые «женские» и «мужские» виды рака. Например, рак шейки и тела матки, рак предстательной железы.
- Семейная история болезни: если среди кровных родственников есть несколько случаев одного вида рака, стоит обсудить с врачом план профилактических обследований.
- Наличие рака в анамнезе: если человек уже прошел курс лечения, есть вероятность, что заболевание вернется. Чтобы не пропустить его и вовремя среагировать, врач рекомендует динамическое наблюдение.
- Взаимодействие с вызывающими рак агентами — например, табачным дымом, производственными канцерогенами.
Необходимость проведения скрининговых исследований зависит от наличия этих факторов риска, среди которых основные — пол и возраст. Календарь и объем обследований во многом опирается от них.
Как правило, скрининг — это организованные программы в рамках системы здравоохранения стран, где они внедряются.
Ранняя диагностика — комплекс исследований, которые показаны пациентам с симптомами заболевания. Как уже понятно из названия, ее цель — обнаружить рак как можно раньше, чтобы вовремя начать лечение. Или — наоборот — исключить диагноз. Ранняя диагностика в большей степени зависит от знаний и навыков врачей, к которым за помощью обращаются люди с симптомами болезней, а также от диагностических возможностей.
Диспансеризация — это специфическая для России диагностическая программа, которая включает в себя медицинский осмотр и дополнительные методы обследований, которые помогают оценить общее состояние здоровья пациента. В отличие от скрининга у отечественной диспансеризации существует общий для всех людей календарь, который обновляется с учетом приказов Министерства здравоохранения. Также в рамках диспансеризации внедрена попытка выявления сразу нескольких заболеваний — сердечно-сосудистых, онкологических и других неинфекционных болезней.
Чек-ап — условное название набора медицинских обследований для проверки общего состояния здоровья. Если коротко, он помогает ответить на вопрос: «А все ли в порядке с моим организмом?».Чек-апы — это в большей степени попытка частных медицинских организаций удовлетворить запрос пациентов на качественную диспансеризацию.
«Часто люди выбирают чек-апы вместо диспансеризации, потому что уровень доверия к бесплатной медицине в России оставляет желать лучшего. Частные клиники пользуются этим и формируют различные пакеты услуг, в том числе — по комплексному обследованию организма.
Но проблема в том, что сегодня не существует исследований, которые бы доказывали, что чек-апы помогают здоровому человеку избежать развития тех или иных заболеваний в будущем. Кроме того, растет медикализация — то есть расширяется представление о том, какие состояния считаются болезнью, и пациент проходит дополнительные дорогостоящие обследования, которые ему не нужны, а иногда и могут навредить», — отмечает онкоэпидемиолог Антон Барчук, научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, директор Института междисциплинарных медицинских исследований Европейского Университета в Санкт-Петербурге, соавтор сервиса Скрин 3.0 (проект Фонда «Не напрасно»), с помощью которого можно узнать о предрасположенности к раку.
Скрининг, ранняя диагностика, диспансеризация и чек-ап требуют взаимодействия с медицинскими организациями. А вот самообследование — осмотр тела — можно проводить дома самостоятельно.
Например, если женщина во время самоосмотра нащупала уплотнение в груди, которого раньше не было, это повод обратиться за консультацией к врачу и составить план обследований. Кроме того, самообследование помогает обнаружить новые родимые пятна и подозрительные изменения кожи — в этом случае также есть смысл незамедлительно обратиться к онкологу или дерматологу-онкологу, чтобы исключить меланому (рак кожи). Однако к самостоятельному методу диагностики самообследование отнести нельзя.
Как появился скрининг в медицине
Мы уже выяснили, что принципиальное отличие скрининга от других подходов к медицинской диагностике — наличие организованной программы. Перечень и календарь обследований подбирается с учетом риска развития заболеваний, которые планируется выявлять. При этом решение о включении того или иного исследования в скрининговую программу основано на результатах масштабных научных исследований. Но так было не всегда.
Первые скрининговые (профилактические) обследования появились еще в первой половине ХХ века, когда понятия «скрининг» как такового не было. Например, в 1927-1929 годах ученые Георгиос Папаниколау и Аурел Бабеш изобрели известный каждой женщине Пап-тест — взятие образцов клеток со стенок шейки матки для лабораторной диагностики, которая помогает понять, есть ли предраковые или раковые клетки.
В 1937 году доктор Элиза Л’Эсперанс основала Центр раннего выявления рака в Нью-Йорке. В первый год работы Центра обследование прошла 71 женщина. Им проводили Пап-тест, и если врачи выявляли патологию, пациентку отправляли на биопсию — брали небольшой участок ткани для гистологического исследования. Если патоморфолог обнаруживал предраковое состояние, женщине проводили операцию, чтобы удалить пораженный участок, или оставляли под наблюдением в клинике.
Уже через девять лет через Центр прошли 1356 женщин, и его модель быстро скопировали по всей стране: профилактические клиники открылись в Филадельфии (1938 год) и Чикаго (1943 год), а к в 30 штатах Америки открыли 181 центр.
Еще один интересный пример — появление скрининга рака молочной железы. Он начался в 60-х годах ХХ века, когда доктор Роберт Иган из Университета Хьюстона (США) вместе с коллегами предположил, что с помощью маммографии можно обнаружить не пальпируемую опухоль груди и отличить злокачественное новообразование от доброкачественного. Тогда скрининговое обследование состояло из пленочной маммографии и осмотра груди врачом-хирургом. Если у доктора возникали подозрения, пациентку направляли на биопсию.
Первые принципы скрининга были сформулированы в 1968 году в публикации Всемирной организации здравоохранения «Principles and practice of screening for disease»(«Принципы и практика обследований на заболеваемость»), подготовленной Джеймсом Уилсоном из Министерства здравоохранения Англии и Гуннаром Юнгером, руководителем отдела клинической химии в больнице «Сальгрен» (Швеция).
В ней ВОЗ и авторы привели понятие скрининга:
«Скрининг — это предположительная идентификация невыявленной болезни или дефекта путем использования тестов, анализов или других процедур, которые можно применить быстро. Скрининг-тесты позволяют выделить внешне здоровых лиц, которые предположительно страдают от тех или иных болезней, среди тех, которые предположительно этих болезней не имеют. Скрининг-тесты не претендуют на диагностическое значение. Лица с положительными или подозрительными результатами должны направляться к врачам для установления диагноза и необходимого лечения».
В публикации ВОЗ, Уилсона и Юнгера было предложено 10 принципов, которые стали руководством по определению, насколько целесообразно проводить скрининг:
- Выявляемое заболевание — важная проблема для здоровья.
- Существуют приемлемые меры лечения пациентов с диагностированным заболеванием.
- Есть средства диагностирования и лечения заболевания.
- Выявляемое заболевание имеет распознаваемую латентную или раннюю симптоматическую стадию.
- Существуют подходящие тесты или исследования для диагностики заболевания.
- Эти тесты приемлемы для населения.
- Врачи понимают закономерности естественного развития заболевания от латентной до явной формы.
- Есть согласованная политика в отношении того, кто входит в категорию лиц, требующих лечения.
- Затраты на выявление случаев болезни (включая диагностику и лечение выявленных больных) экономически сбалансированы с возможными затратами на медицинское обслуживание в целом.
- Выявление случаев болезни — непрерывный процесс, а не единовременная кампания.
«Ко мне на прием часто обращаются пациенты без каких-либо симптомов заболевания — они просто хотят знать о своем здоровье больше и обезопасить себя от рака в будущем. В этом случае на первом этапе консультации я задаю человеку ряд вопросов, которые помогают понять, какие скрининговые исследования ему можно рекомендовать.
А дальше начинается самое интересное — я рассказываю человеку о всех возможных вариантах, почему в его случае могут помочь именно они, и объясняю, какие плюсы и минусы у них есть. И только после этого мы вместе с пациентом принимаем решение, когда и какие исследования ему стоит пройти», — поясняет онколог-химиотерапевт Полина Шило, программный директор Высшей школы онкологии (ВШО) и соавтор сервиса Скрин 3.0.
Понять, нужно ли вам задуматься о скрининге, также помогает бесплатный сервис Скрин 3.0 Фонда медицинских решений «Не напрасно». Чтобы оценить, есть ли у вас предрасположенность к тем или иным видам рака, вы можете пройти небольшой опрос, который фактически заменяет первый этап медицинской консультации — сбор анамнеза. Однако, если в системе здравоохранения отсутствуют организованные программы скрининга, составлять план обследований рекомендуется все-таки вместе с врачом на основе результатов Скрин 3.0.
Какие программы онкологического скрининга существуют сегодня
Скрининговые программы проводятся только в том случае, когда их эффективность доказана и есть все необходимые ресурсы (оборудование, лаборатории, учреждения для лечения и наблюдения пациентов, персонал и так далее) — поэтому сегодня в мире их всего пять.
Хороший плохой скрининг
Как мы уже выяснили, задача любой скрининговой программы — снижение смертности от того или иного заболевания и увеличение продолжительности жизни. Если скрининг не решает эту задачу, его не используют. При этом ожидаемая польза обследований должна превышать их потенциальный вред.
Кроме того, как отмечает Антон Барчук, скрининг не работает на уровне системы здравоохранения, если для него не разработана организованная программа. Главные критерии такой программы:
- наличие регистра людей, из которых можно выбирать участников программы скрининга;
- организация индивидуальных приглашений на обследования;
- наличие протоколов программы скрининга;
- система контроля качества и аудита скрининга.
Иными словами, если нет организованной программы скрининга, он становится в лучшем случае — бесполезным, а в худшем — вредным. Организация скрининга на государственном уровне — комплексный и сложный процесс, который требует больших человеческих и финансовых ресурсов. Но насколько он экономически выгодный?
«Когда программа скрининга внедряется на уровне популяции, рассчитывается сумма спасенных лет жизней и количество потраченных на это денег в год. Такая практика есть во многих странах, и некоторые скрининговые программы, запущенные с оглядкой на такие расчеты, действительно экономически эффективны. Они не превышают порог выделенных на них расходов. Но надо понимать, что в задачу скрининга не входит экономия денег на здравоохранении. И мы намеренно в него вкладываемся, чтобы спасти годы жизни тысячам людей.
Это можно сравнить со страхованием — когда вы вкладываете определенную сумму в надежде, что рано или поздно это поможет предотвратить какую-то большую проблему у небольшого числа людей. Случится это или нет в каждом конкретном случае — скорее нет, но на уровне популяции это работает», — поясняет Антон Барчук.
Так, например, Всемирная организация здравоохранения (ВОЗ) четко регламентирует, как должны приниматься решения о внедрении той или иной скрининговой программы. В документе также прописано, как соотносятся вред и польза скрининга и как их соотношение может меняться в зависимости от возможностей страны. Подробнее о пользе и вреде скрининговых обследований читайте в следующей главе.
Вот несколько примеров рабочих программ скрининга:
Скрининг рака шейки матки (РШМ) в Финляндии. Программа охватывает женщин от 30 до 60 лет (возраст зависит от муниципалитета, в некоторых границы быть могут шире — 25-65): по достижении стартового для скрининга возраста их в индивидуальном порядке приглашают записаться в лабораторию для проведения Пап-теста (а теперь и теста на вирус папилломы человека).
В течение месяца после забора материала на исследование женщина получает на почту письмо с результатами теста, и если врачи обнаруживали какие-либо патологии, ее приглашают на дополнительное обследование. Сегодня программа охватывает более 70% женской части населения Финляндии.
Скрининг рака молочной железы в Нидерландах. Как и в финском кейсе, эта программа охватывает более 70% женщин. 1 раз в 2 года они получают приглашение пройти маммографию, а каждое действие врача-рентгенолога и диагноста тщательно анализируется — насколько все сделано правильно.
Скрининг колоректального рака в Словении. Людей также в индивидуальном порядке приглашают сдать тест на скрытую кровь в кале, и если анализ положительный, пациентам предлагают пройти колоноскопию, чтобы исключить заболевание.
Всегда ли скрининг полезен
У каждой скрининговой программы есть как польза, так и вред. Соотношение между ними зависит от организации программы скрининга, оборудования, которое используется в скрининговых исследованиях, от качества предоставляемых медицинских услуг в конкретном регионе или медучреждении и других факторов. Это значит, что стандарты проведения скрининговых программ в каждой стране могут быть свои — например, возраст для старта обследований может отличаться. Так, в США маммография показана женщинам с 50 до 74 лет раз в 2 года, а в России — начиная с 40 лет с той же периодичностью.
«Чтобы понять, какие исследования должны входить в ту или иную скрининговую программу, проводятся многочисленные исследования. Однако иногда они не дают исчерпывающий ответ на вопрос, когда конкретно нужно начинать обследования. Яркий пример — генетические тесты, которые помогают выявить мутации, увеличивающие риск развития рака.
Мы знаем, что скрининг у носителей BRCA-мутаций, повышающих вероятность развития рака груди, спасает жизни и проводить его нужно пациентам в возрасте 25-30. Однако показаны эти тесты далеко не всем женщинам, и задача врача — выяснить, нужно ли обследоваться конкретной пациентке», — отмечает Полина Шило.
Главное преимущество скрининга — он помогает обнаружить рак на ранних стадиях, когда шансы вылечиться выше, и вовремя начать терапию. При этом на ранних стадиях заболевания часто можно избежать радикальных методов лечения. Например, полного удаления молочной железы при раке груди.
Однако у скрининга есть и свои минусы:
- Ложноположительные результаты, которые требуют проведения дополнительных обследований и сказываются на психоэмоциональном состоянии пациента.
- Ложноотрицательные результаты, которые дают ложную надежду, приводят к запоздалой постановке диагноза и, следовательно, к несвоевременному началу лечения.
- Гипердиагностика — лечение патологий, которые, скорее всего, никак не сказались бы на продолжительности и качестве жизни пациента. Человек проходит через ненужные и часто дорогостоящие процедуры.
«Сократить риск гипердиагностики очень просто — проходите скрининговые обследования согласно возрасту и согласованному с врачом графику. При этом выбирайте доктора, который в своей клинической практике придерживается принципов доказательной медицины — его решения основаны не на личном опыте, а на результатах научных исследований и международных стандартах», — рекомендует онколог-химиотерапевт Полина Шило.
Поскольку скрининговые программы разработаны далеко не для всех видов рака, возникает вопрос: «Как не пропустить начало заболевания и обезопасить себя?» К сожалению, не существует универсального средства: рак — своего рода лотерея, в которой никому не хочется участвовать. И главный совет здесь — не откладывайте поход к врачу, если заметили ухудшение самочувствия. Неприятные симптомы не обязательно указывают на развитие онкологического заболевания, но могут сигнализировать о других патологиях, которые так же важно вовремя лечить.
Что вы знаете о скрининге?
Итак, мы разобрались, что такое скрининг, как он появился и каким он бывает. Предлагаем вам пройти небольшую проверку знаний и убедиться, что теперь вы знаете о скрининге рака достаточно.
- Как называется универсальный анализ, который показывает, есть ли у человека рак?
Такого теста не существует. Сегодня в большинстве стран проводятся пять скрининговых программ, и для каждой из них есть свой набор медицинских исследований, который может меняться, если человек входит в группу повышенного риска развития того или иного вида онкологических заболеваний.
- Скрининг нужен здоровым людям?
Абсолютно верно. Скрининг — комплекс профилактических обследований здоровых людей, которые могут входить в группу риска развития онкологических заболеваний. Например, женщины чаще всего сталкиваются с раком молочной железы, поэтому с 50 до 75 лет им стоит проходить маммографию каждые два года.
- Можно ли самостоятельно понять, какие скрининговые обследования нужны?
Да. Скрининг рекомендуется здоровым людям, у которых нет симптомов заболевания, но есть предрасположенность к тому или иному виду рака. Чтобы это оценить, необходимо проанализировать множество различных факторов, и основной — возраст. Понять, какие именно обследования нужны, помогает медицинская консультация, а также бесплатная система Скрин 3.0.
- Скрининг безопасен?
Нет. У скрининга есть как плюсы, так и минусы. С одной стороны, он помогает обнаружить заболевание на ранней стадии и оперативно начать лечение, а с другой — во время обследований человек проходит через не всегда приятные процедуры, находится в стрессе и рискует получить ложноположительный или ложноотрицательный результат тестов, а иногда — ненужное ему лечение.