Вы сейчас находитесь:
Боль в коленном суставе: причины и лечение патологии
Боль в коленном суставе: причины и лечение патологии
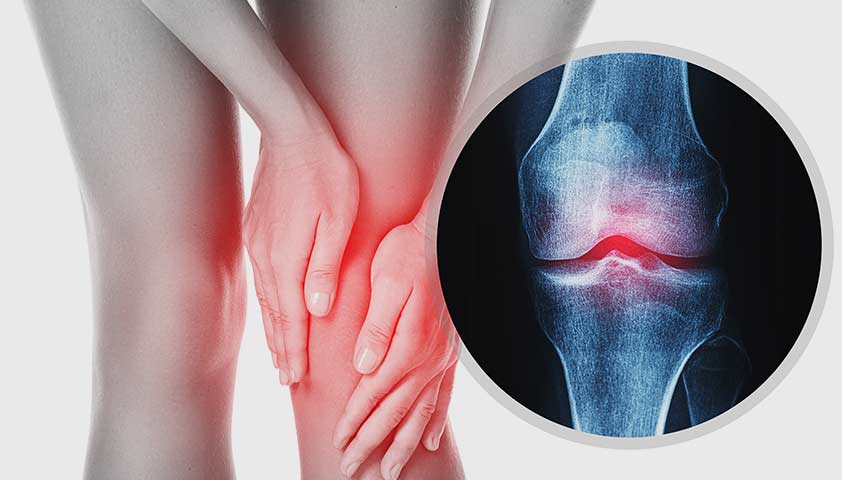
На боль в коленном суставе при ходьбе могут жаловаться люди любых возрастов и различного образа жизни, хотя чаще всего данный симптом возникает у пожилых лиц и профессиональных спортсменов. К причинам появления болевого синдрома в коленном суставе относят как незначительные травмы, так и серьезные заболевания. При движении у здоровых людей, как правило, не возникает болезненных ощущений, их появление может быть обусловлено ежедневным износом суставов, чрезмерными физическими нагрузками либо травмами. При этом возникновение дискомфорта и нарушения подвижности может ощущаться во время спортивных занятий, отдыха, выполнения домашних дел или рабочих задач.
Боль в коленном суставе: причины
Боль в суставе колена может возникать при наличии следующих заболеваний:
|
артроза коленного сустава (гонартроза) |
повреждений менисков (менископатии) |
|
артритов (воспалений суставов) |
артроза тазобедренного сустава (коксартроза) |
|
нарушения кровообращения коленного сустава |
воспаления коленных сухожилий (периартрита сумки «гусиной лапки») |
Боль в коленном суставе при гонартрозе
От 30 до 40% случаев возникновения болей в коленном суставе приходится на долю гонартроза. Артроз коленного сустава чаще всего диагностируется у людей старше 40-45 лет. Патологический процесс может развиться как в одном, так и в обоих коленных суставах. Сначала интенсивность болей слабо выражена, возникновение дискомфорта наблюдается только после долгой ходьбы. По мере развития заболевания отмечаются сильные боли в коленном суставе, беспокоящие человека при ходьбе даже на короткие расстояния.
Больному становится тяжело подниматься со стула, вставать с корточек, спускаться и подниматься по ступенькам. Больное колено не беспокоит его в состоянии покоя, в ночные часы, за исключением случаев чрезмерной нагрузки на колено накануне.
На следующих стадиях гонартроза болевые ощущения дополняются хрустом в колене (в процессе ходьбы) и деформацией сустава. Данная симптоматика с каждым годом становится все более выраженной.
Боль в коленном суставе при менископатии
Менископатия (повреждение менисков) наряду с гонартрозом также является распространенной причиной возникновения болей в коленном суставе (до 40% случаев).
Мениски колена могут повреждаться в любом возрасте, одинаково часто как у женщин, так и у мужчин. Преимущественно наблюдается повреждение одного коленного сустава.
Менископатию можно отнести к травмам, однако нередко она может возникнуть на, казалось бы, ровном месте. Характерной чертой повреждения менисков колена, в отличии от гонартроза, является стремительное и часто довольно неожиданное развитие, которое провоцируется неудачным движением при беге, ходьбы, прыжках, катании на лыжах и т.д.
Повреждение сопровождается хрустом в колене, ощущением острой боли в коленном суставе, интенсивность которой настолько высока, что пострадавший не может двигаться. После легкого ослабления острой боли, что происходит, как правило, через 10-15 минут, способность к движению у больного восстанавливается. Однако на следующие сутки либо через сутки болевой синдром снова усиливается, колено сильно опухает. На этой стадии клиническая картина менископатии дополняется характерным отличительным признаком защемления мениска – прокалыванием в колено при ходьбе, ощущением «вбитого гвоздя» в колене или возможного надлома колена при ходьбе.
Продолжительность острого периода заболевания составляет, как правило, от двух до трех недель, после чего у больного наступает облегчение. При отсутствии грамотной терапии заболевание переходит в хроническую форму. Болевые ощущения стихают, затем какие-либо обстоятельства (сильные нагрузки, приседания, неудачные резкие движения) провоцируют их повторное возникновение.
Менископатия, в отличии от гонартроза, крайне редко сопровождается деформацией костей коленного сустава, что может происходить только при развитии артроза колена, связанным с повреждением мениска.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Перезвоните мне
Боль в коленном суставе при артритах
Боль в коленном суставе в 5-10% случаев связана с артритом. Данное заболевание свойственно людям любого возраста, однако чаще всего оно начинает развиваться в молодости. Воспалительный процесс при артрите может обнаруживаться как в одном, так и в обоих коленях.
Поражение коленных суставов может быть обусловлено не только артрозом и менископатией, но и одним из видов артрита, который бывает ревматоидным, реактивным, псориатическим. Кроме того, к артритам относятся и такие заболевания, как подагра, болезнь Бехтерева, суставный ревматизм.
Артрическое воспаление коленного сустава характеризуется быстрым началом (за 1-3 суток), которому сопутствуют явный отек и опухание колена, а также усиление болевого синдрома в пораженном суставе в ночные часы. Выраженность болевых ощущений при артрите может быть сильнее в состоянии покоя, чем при движении, что отличает заболевание от артроза и менископатии, имеющих сходный симптом – боль в коленном суставе. Лечение противовоспалительными препаратами при артрите позволяет уменьшить болевой синдром, снять воспаление.
Боль в коленном суставе при коксартрозе
Коксартрозом (артрозом тазобедренного сустава) страдают от 3 до 7% людей, которые обращаются к врачу по поводу болей в коленном суставе. Заболевание проявляется тем, что несмотря на сохранение подвижности колена, отсутствие сложностей с его безболезненным сгибанием и разгибанием, больному с коксартрозом сложно развести ноги в стороны, вращать ногами «от бедра».
Боль в коленном суставе при нарушении кровообращения
Сосудистые боли в коленях, связанные с нарушением кровообращения, составляют от 5 до 10% случаев обращений к врачу по поводу проблем с коленями.
Ухудшение кровообращения коленных суставов, сопровождающееся возникновением болей, знакомо многим. Как правило, впервые эти дискомфортные ощущения появляются в подростковом возрасте, так как скорость развития сосудов в период активного роста ребенка иногда гораздо ниже, чем скорость роста костей.
В случае возникновения сосудистых болей однажды, необходимо быть готовым, что они будут появляться в течение всей жизни. Однако степень их интенсивности чаще всего снижается после 19-20 лет.
Боли при сосудистых нарушениях обычно бывают симметричными, т.е. их выраженность в левом и правом колене одинакова. Возникновение болевого синдрома связано с переменой погоды, изменением температуры воздуха, простудами и физическими нагрузками. Для лечения подобных болей используются согревающие мази, массажи, самомассаж (энергичное растирание коленей), а также препараты сосудорасширяющего действия. Специальное лечение при данных состояниях не требуется.
Боль в коленном суставе при воспалении коленных сухожилий
Приблизительно 10-15% случаев болей в коленном суставе связано с воспалением коленных сухожилий (периартритом «гусиной лапки»). Чаще всего данная патология встречается у женской половины, преимущественно после 40 лет. Болевой синдром возникает при ходьбе вниз по ступенькам и при ношении тяжестей. Спокойная ходьба по ровной поверхности при воспалении коленных суставов крайне редко сопровождается появлением болевых ощущений.
Боли, обусловленные периартритом, не распространяются на все колено, а локализуются только на внутренних поверхностях коленей, на 3-5см ниже точки соприкосновения коленей при сведении их вместе. Периартрит сумки «гусиной лавки» в отличии от артрита, артроза и менископатии не сопровождается ограничением подвижности коленного сустава. Сгибание и разгибание колена не нарушено, деформация и опухоль колена отсутствуют.
Боль в коленном суставе: лечение в Юсуповской больнице
Основными задачами лечения болей в коленном суставе, которые ставят перед собой врачи клиники терапии Юсуповской больницы, являются следующие:
- устранить отечность;
- избавить пациента от дискомфортных ощущений;
- восстановить функции коленного сустава;
- предотвратить новые приступы.
Для купирования болевого синдрома используются нестероидные противовоспалительные средства и анальгетики. Эффективно применение согревающих и отвлекающих мазей, а также общеукрепляющих препаратов.
В стадии ремиссии пациентам назначается применение физиотерапевтических методик, массажей, лечебной гимнастики.
При отсутствии эффективности от консервативной терапии специалисты, учитывая все «за» и «против», рассматривают вопрос о целесообразности проведения хирургического лечения.
Кроме того, существует ряд средств народной медицины, которые способствуют снижению болевого синдрома, однако их использование необходимо предварительно обговорить со специалистами, контролирующими ход лечения, направленного на устранение боли в коленном суставе. Чем лечить данную патологию – должен решать только опытный, высококвалифицированный врач, знакомый с результатами исследований пациента, индивидуальными особенностями его организма и многими другими важными нюансами.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. – М.: Медицина, 2011. – 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. – М.: Практическая медицина, 2015. – 304 c.
Профильные специалисты
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 240 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 360 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 17 010 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 240 руб.
Консультация врача-ревматолога, д.м.н./профессора 9 990 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 240 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 360 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 18 220 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 300 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 090 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 4 440 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 060 руб.
Ревматоидный фактор (Rheumatoid factor) 1 130 руб.
Исследование функции внешнего дыхания 4 530 руб.
Функция внешнего дыхания и газы крови 6 000 руб.
Исследование функции внешнего дыхания с бронхолитиком 7 550 руб.
Гастроскопия «во сне» 14 470 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 10 890 руб.
Вы сейчас находитесь:
Боль в коленном суставе: причины и лечение патологии
Как устроен коленный сустав
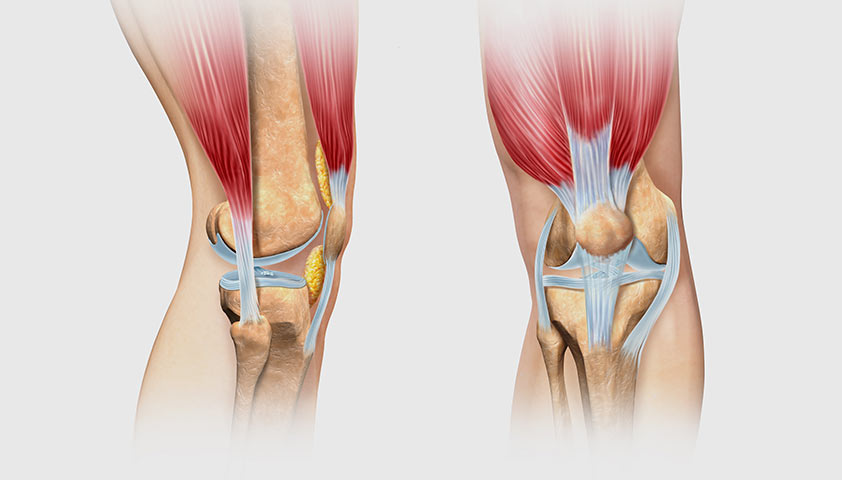
Колено — это самый крупный и сложно устроенный сустав в теле человека. Внутри и вокруг него расположено множество связок и сухожилий, которые обеспечивают его стабильность и подвижность.
Коленный сустав соединяет бедренную и большую берцовую кость. Большеберцовую кость вместе с малоберцовой также называют голенью
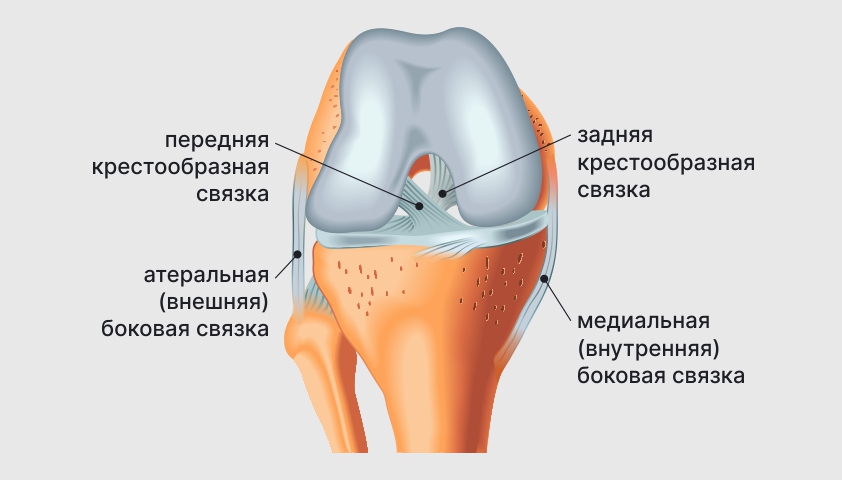
Связки обеспечивают стабильность сустава
Сухожилия соединяют кости, образующие коленный сустав, с мышцами ноги и обеспечивают движения в суставе
На коленный сустав ежедневно приходится огромная нагрузка, даже если человек не занимается профессиональным спортом и не поднимает штангу в зале.
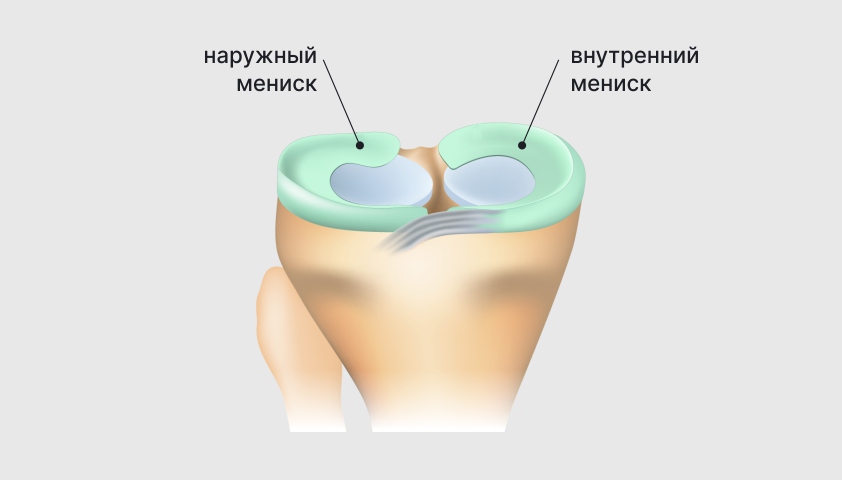
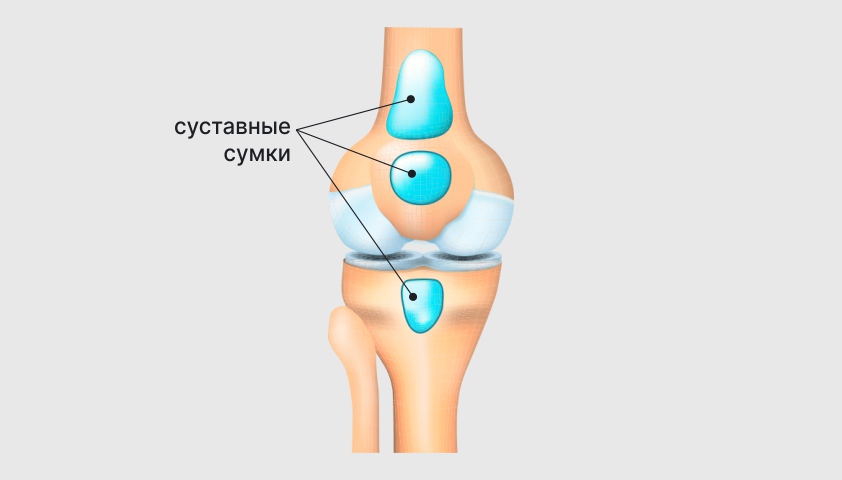
Внутри коленного сустава находятся мениски — два С-образных хряща, смягчающих движения
Околосуставные сумки, заполненные жидкостью (бурсы), обеспечивают плавность движений
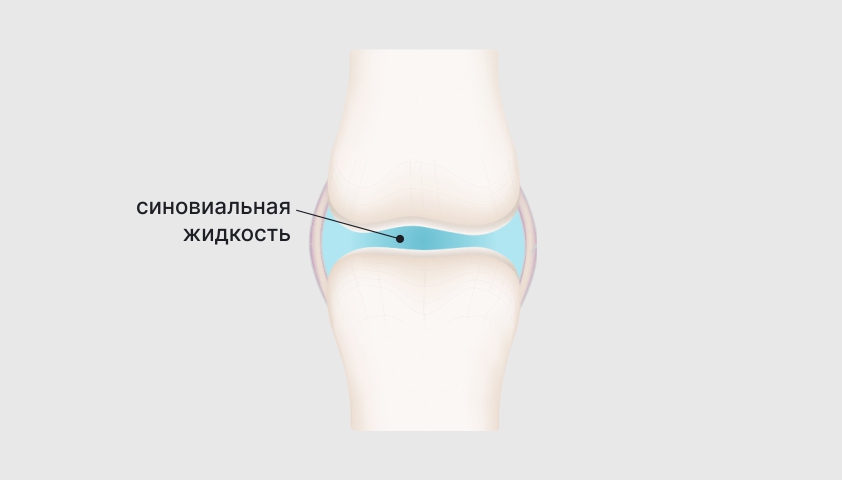
В полости коленного сустава содержится густая синовиальная жидкость, она обеспечивает скольжение хрящевых поверхностей сустава относительно друг друга
По передней поверхности коленный сустав защищён костным образованием — надколенником (коленной чашечкой)
В детстве и юности организм лучше адаптируется к нагрузкам и компенсирует возможное перенапряжение и микротравмы. Но с возрастом или по мере увеличения массы тела делать это становится сложнее. К тому же увеличивается износ хрящевой ткани, постепенно меняется структура костей и связок — риск воспалительных и деструктивных процессов также возрастает. Повышается вероятность повреждения коленного сустава и появления в нём боли.
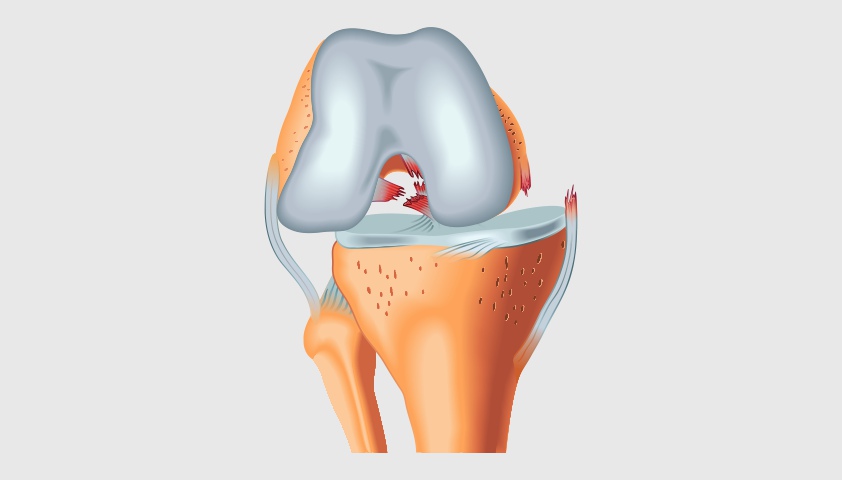
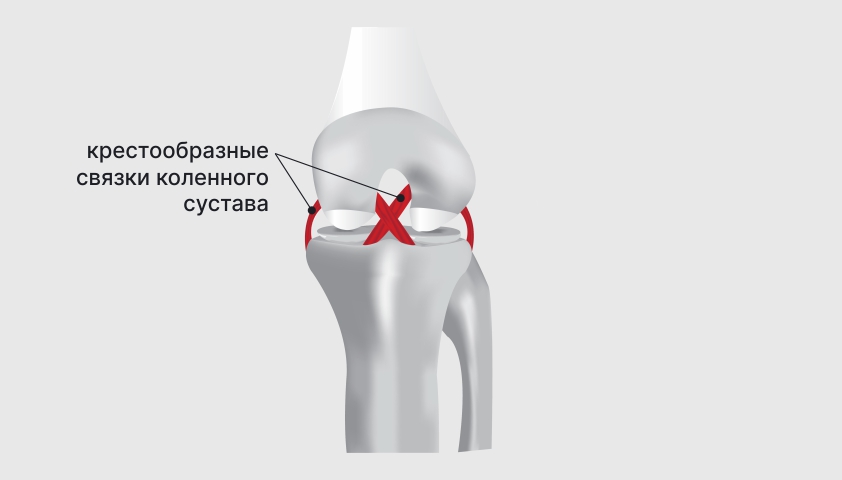
При разрыве или растяжении связок бедренная и большеберцовая кость могут смещаться относительно друг друга
Крестообразные связки травмируются наиболее часто
Боль в коленном суставе может локализоваться в конкретном месте (точечная) или распространяться по всей ноге, отдавать в пятку или в пах (иррадиирующая). Неприятные ощущения могут возникать после тренировок (приседаний, бега, поднятия тяжестей) или в покое, и даже ночью (во сне).
Причины боли в коленном суставе
Неприятные ощущения — от едва заметных до невыносимых — могут быть вызваны травмой или патологическими процессами. По характеру боли можно предположить, чем она вызвана.
Если боль в коленном суставе острая и возникает вне травмы (например, ушиба или растяжения), это может говорить об обострении хронической патологии, инфекционном воспалении или развитии острой ревматической лихорадки (ревматизма ).
Если боль хроническая, то есть то усиливается, то ослабевает в течение долгого времени, это может говорить о перенапряжении мышц и связок, повреждении хрящевой ткани (остеоартрит), воспалении сухожилий (тендинопатия) или о нарушении биомеханики движений — неправильном положении стоп или коленной чашечки, слабости мышц бедра или других дисбалансах.
Патологии, которые могут вызывать боль в области коленного сустава
Боль в коленном суставе может быть вызвана целым рядом патологических процессов — воспалениями суставов и связок, износом тканей, системными аутоиммунными или обменными нарушениями.
Артрит — воспаление тканей сустава. Есть несколько разновидностей патологии, для каждой из них характерны свои особенности, в том числе они могут отличаться по интенсивности боли и ограничению подвижности сустава. Артрит может существовать как локальная патология или как проявление системного процесса.
Посттравматический артрит — воспаление, которое развивается после травмы из-за нарушения стабильности коленного сустава, биомеханики движений или повреждения тканей. Как правило, сопровождается болью, которая усиливается при движении. В тяжёлых случаях может развиваться отёк и покраснение тканей в районе сустава, появляются признаки интоксикации — головная боль, слабость, повышение температуры.
Остеоартрит, или артрит износа, — это невоспалительное заболевание, которое сопровождается истощением хрящевой ткани суставных поверхностей и характеризуется острой болью при движении. Патология может затрагивать только одну область или сразу всё колено.
Остеопороз — заболевание, вызванное нарушением обменных процессов скелета. Оно характеризуется ухудшением качества костной ткани и приводит к микротравмам и переломам костей даже при небольших нагрузках. Сам процесс уменьшения плотности ткани протекает безболезненно или сопровождается незначительным болевым синдромом.
Ревматоидный артрит — аутоиммунное заболевание, при котором защитная система организма атакует ткани сустава, по ошибке принимая их за чужеродные. Сопровождается болью, которая стихает в движении, местным отёком и покраснением. При ревматоидном артрите коленный сустав поражается относительно редко — больше страдают мелкие суставы.
Подагра — поражение суставов из-за отложения солей мочевой кислоты. Для патологии характерна болезненность сразу нескольких суставов, причём чаще всего страдают колени, бёдра, суставы пальцев, в том числе первый плюснефаланговый сустав (у основания большого пальца ноги).
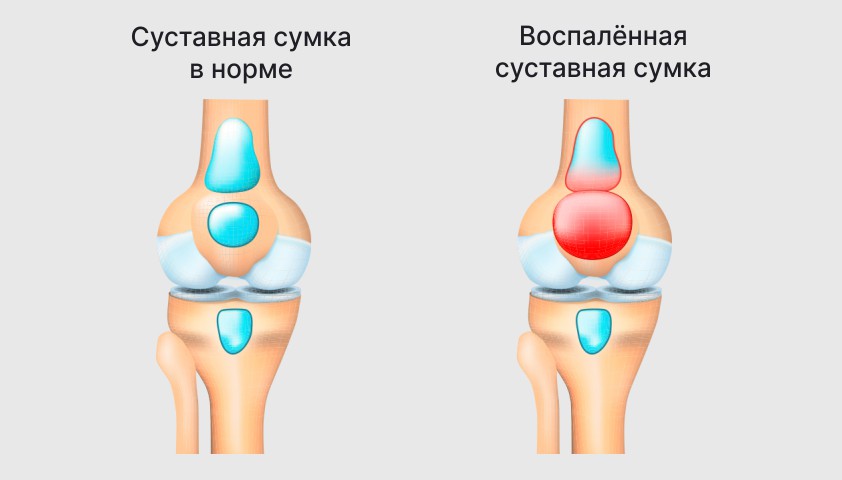
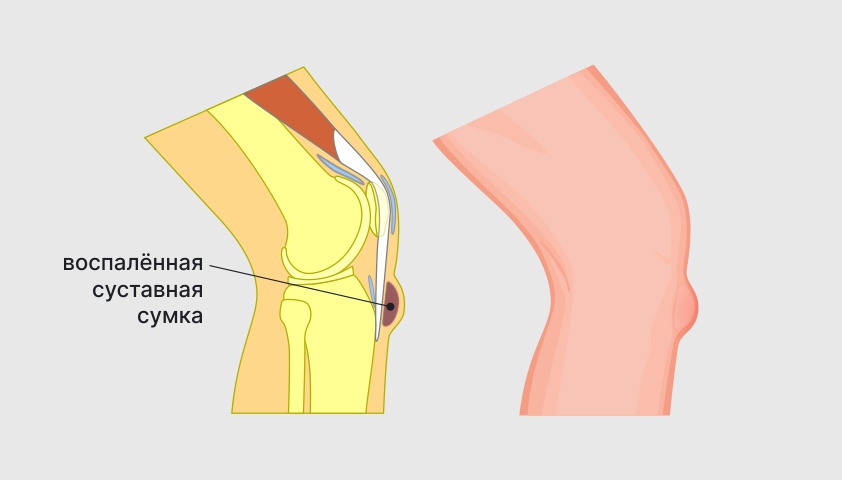
Бурсит — воспаление суставной сумки (бурсы). Он может быть вызван травмой или повторяющимися чрезмерными или нефизиологичными нагрузками на колено, а также некоторыми системными воспалительными и метаболическими заболеваниями (ревматоидный артрит, подагра). При бурсите боль локальная, ощущается в районе воспалённой суставной сумки.
Воспаление суставной сумки вызывает покраснение кожи, отёк и сильную боль в колене
При бурсите в районе колена может образоваться болезненный бугорок
Хондромаляция — разрушение или истирание хряща коленной чашечки под воздействием чрезмерных или повторяющихся нагрузок, в том числе спортивных. Для патологии характерна боль, которая распространяется по всей поверхности колена или локализуется в глубине сустава. На начальном этапе заболевание проявляется болью при длительном сидении, затем неприятные ощущения возникают при приседаниях и подъёме по лестнице.
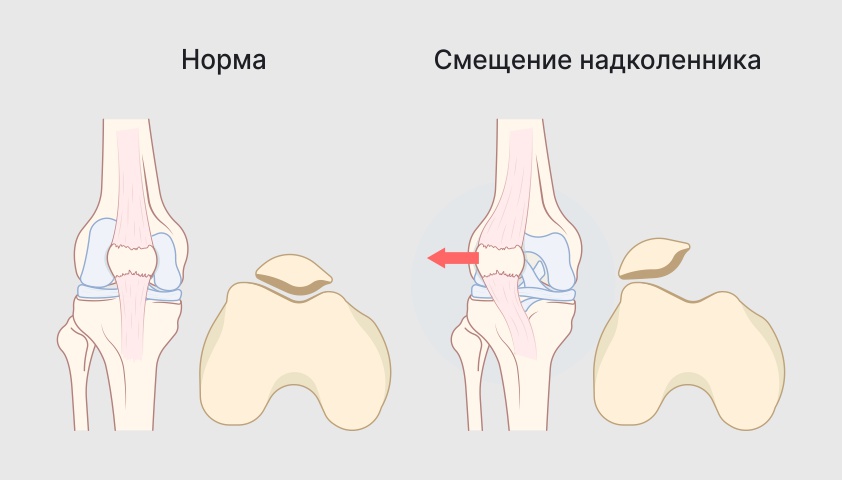
Вывих надколенника — это смещение коленной чашечки по отношению к бедренной кости. Может сопровождаться нарушением подвижности коленного сустава и болезненными ощущениями. В некоторых случаях его можно заподозрить по нетипичному положению коленной чашечки в определённых позициях колена.
Смещение надколенника относительно его физиологичной позиции может сопровождаться болью и повреждением тканей
Болезнь Осгуда — Шляттера — воспаление костной и хрящевой ткани на участке, расположенном на передней поверхности большеберцовой кости, непосредственно под коленным суставом. Патология может развиваться на фоне повышенных нагрузок или в период активного роста у детей и подростков. Сопровождается болью и отёком в нижней части колена. Неприятные ощущения нарастают в движении и стихают в покое.
Рассекающий остеохондрит, или болезнь Кёнига, — это редкое заболевание, при котором хрящевая ткань отслаивается от кости. Патология сопровождается болью и отёчностью в нижней части коленного сустава. Часто неприятные ощущения становятся сильнее при ходьбе и стихают в покое.
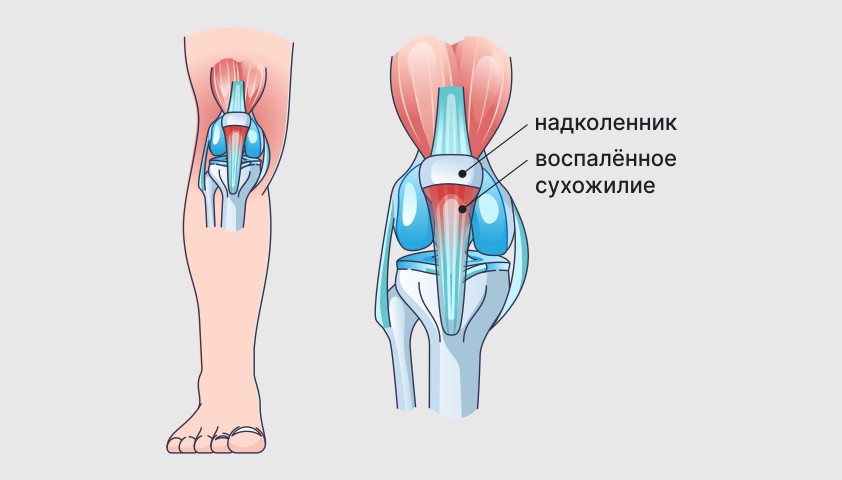
Тендинит надколенника, или «колено прыгуна», — воспаление сухожилия в месте его прикрепления к нижней части коленной чашечки. Патология сопровождается болью при сгибании ноги в коленном суставе и чувствительностью при надавливании выше или ниже коленного сустава.
При тендините надколенника воспаляется сухожилие, соединяющее надколенник и берцовую кость. Боль локализуется под коленным суставом по передней поверхности
Повреждения боковых связок — растяжение, полный или частичный разрыв их волокон. Травма внешней связки может быть вызвана резкими движениями или скручиваниями, часто встречается у людей, которые катаются на лыжах, играют в футбол, баскетбол, волейбол. Повреждение внутренней связки может быть спровоцировано ушибом. Патология сопровождается резкой болью, сильным отёком и щёлкающим звуком при сгибании или разгибании сустава.
Разрыв крестообразной связки — может возникнуть при занятиях спортом, падениях, прямом ударе по колену, автомобильных авариях и травмах на производстве. Разрыв сопровождается сильнейшей болью, отёком, резким ограничением подвижности сустава.
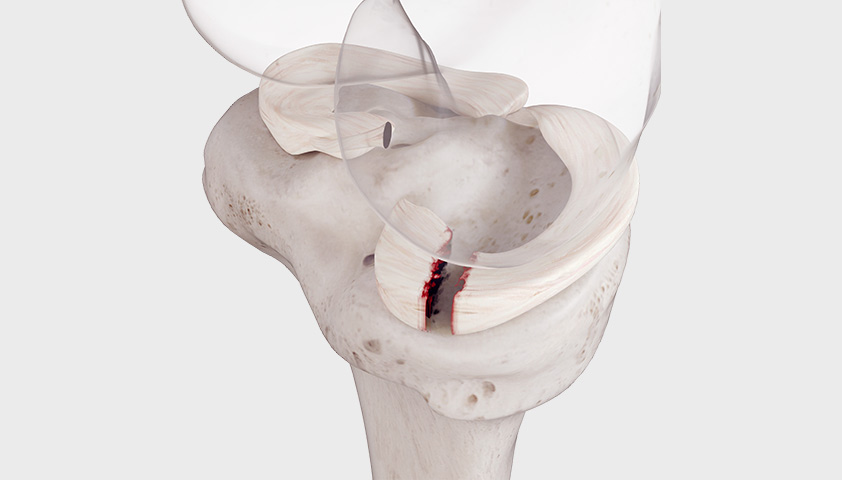
Разрыв мениска — одна из самых распространённых травм коленного сустава. Внутренний мениск может быть повреждён при сильных скручиваниях, вращении колена — во время спортивных игр, падений. Наружный мениск чаще страдает от повышенных нагрузок — в ходе активных игр с мячом, при катании на лыжах или подъёме тяжестей. Для травмы характерна локальная болезненность, которая усиливается при глубоком приседании. При движении могут возникать щелчки или хруст. Возможно периодическое ограничение подвижности сустава.
Травма мениска — одна из частых причин боли в колене
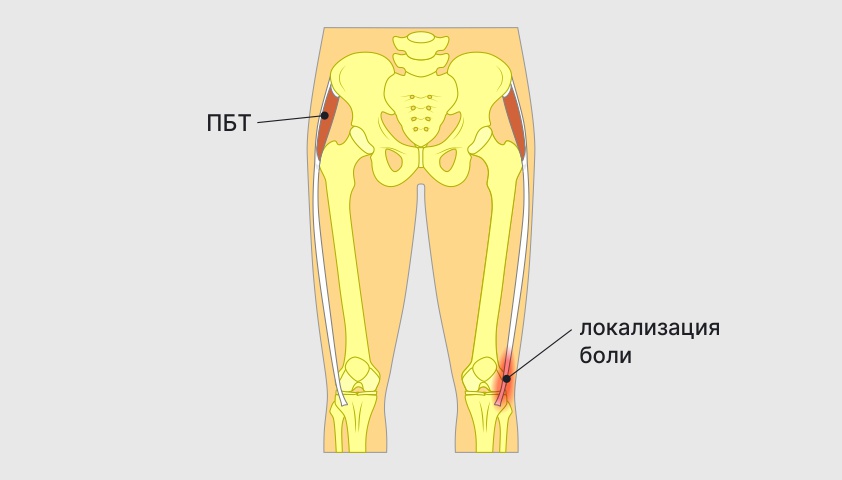
Синдром подвздошно-большеберцового тракта (ПБТ) — патология, которая развивается при избыточной нагрузке на соединительнотканный тяж, соединяющий мышцы бедра с голенью (подвздошно-большеберцовый тракт, или ПБТ). Этот тяж является частью широкой фасции бедра и проходит от таза к большеберцовой кости, огибая коленный сустав с внешней стороны. Во время таких движений, как ходьба или бег, ПБТ скользит по поверхности бокового надмыщелка бедренной кости. При утолщении ПБТ на фоне острого воспаления или дегенерации трение возрастает. Воспаление может развиваться у бегунов на длинные дистанции и велосипедистов. Патология сопровождается резкой болью с внешней стороны колена, которая часто возникает во время тренировки.
При травме ПБТ боль возникает в районе его крепления к бедренной кости, с внешней стороны сустава
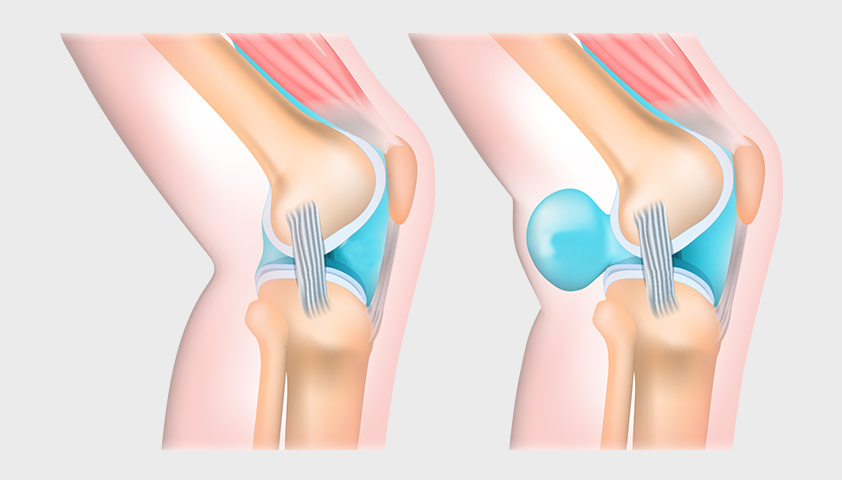
Киста Бейкера — патология, при которой синовиальная жидкость просачивается из полости коленного сустава в бурсу, расположенную в задней части коленного сустава, и образует своеобразный мешок. Если киста крупная, может появиться припухлость, болезненные ощущения в задней части коленного сустава и ограничение его подвижности, особенно при подъёме по лестнице. При разрыве кисты возникает припухлость в районе икроножной мышцы, местное повышение температуры — эти проявления сходны с симптомами тромбоза глубоких вен голени.
Киста Бейкера может возникать на фоне заболеваний, сопровождающихся скоплением выпота в полости коленного сустава (например, после травмы мениска)
Злокачественное поражение костной ткани сустава — редкая патология, которая, как правило, развивается в ходе распространения опухолевых клеток из других частей организма. Сопровождается умеренной болью и ограничением подвижности сустава. Постепенно появляется хромота и боль при нажатии, могут развиваться переломы из-за замещения костной ткани опухолевой.
Другие причины боли в коленном суставе
Боль в коленном суставе не всегда возникает из-за заболевания или травмы сустава. Она может быть вызвана патологическими процессами внутренних органов в районе поясницы или крестца. Такой вид боли называется «отражённая боль».
При отражённой боли в колене непосредственно сустав не будет болезненно реагировать на пальпацию или движения
Как определить причину боли по её локализации и характеру
Боль может концентрироваться под коленной чашечкой или над ней, с внутренней или внешней стороны, в центре колена или его задней части. По расположению и характеру боли, а также по тому, какие действия она сопровождает, можно предположить её причину. Например, сильная боль под коленом может быть вызвана воспалением связки, соединяющей голень и коленную чашечку. А боль с внешней или внутренней стороны сустава — говорить о повреждении латеральных (боковых) связок или мениска.
Возможные причины боли над коленом:
- бурсит,
- хондромаляция,
- остеоартрит коленного сустава,
- синдром смещённого надколенника.
Возможные причины боли под коленом:
- болезнь Осгуда — Шляттера,
- рассекающий остеохондрит,
- тендинит надколенника,
- синдром смещённого надколенника.
Возможные причины боли с внутренней стороны колена (медиальной):
- бурсит,
- остеоартрит коленного сустава,
- повреждения медиальной боковой связки,
- повреждения медиального мениска.
Возможные причины боли с внешней стороны колена (латеральной):
- остеоартрит коленного сустава,
- синдром подвздошно-большеберцового тракта,
- повреждения латеральной боковой связки,
- повреждения латерального мениска.
Возможные причины боли в центральной части колена спереди:
- повреждение передней крестообразной связки,
- остеоартрит.
Возможные причины боли в задней части колена:
- киста Бейкера,
- повреждение задней крестообразной связки.
Возможные последствия боли в коленном суставе
Боль в коленном суставе может свидетельствовать о воспалительных и дегенеративных процессах в тканях и приводить к множеству последствий, в том числе значительному ограничению подвижности сустава и его разрушению, несовместимому с нормальным функционированием. В этом случае может потребоваться эндопротезирование — замена повреждённого сустава на искусственный.
Диагностика при боли в коленном суставе
При боли в коленном суставе нужно обратиться к травматологу-ортопеду или хирургу — они занимаются здоровьем опорно-двигательного аппарата. При необходимости врач направит к другим специалистам — ревматологу, эндокринологу, физиотерапевту, мануальному терапевту.
Чтобы определить причину боли и назначить лечение, врач соберёт анамнез и проведёт осмотр.
Сбор анамнеза — важный этап диагностики. Врач расспросит пациента об образе жизни, физических нагрузках, спортивных привычках и хронических заболеваниях — все эти аспекты могут влиять на состояние костей, хрящевой ткани и связок и указать на причину боли. И основное — выяснит, при каких обстоятельствах возникла боль, была ли травма, и если да, то какого характера.
Во время осмотра врач аккуратно ощупает коленный сустав и прилегающие области и проведёт ряд двигательных тестов, чтобы понять, где локализуется боль.
На что обратит специалист во время осмотра:
- отёчность (припухлость) в области сустава;
- деформация в области коленного сустава;
- покраснение тканей;
- ограничение амплитуды движений и подвижности сустава;
- стабильность сустава — нет ли чувства «подкашивания» при опоре на ногу;
- невозможность согнуть или разогнуть колено полностью;
- звуки, издаваемые при сгибании или разгибании колена: щелчки, хруст;
- зависимость характера боли от физической нагрузки, погоды;
- усиление боли при пальпации.
Во время осмотра учитываются не только локальные изменения, но и общее самочувствие: не появилась ли усталость, не было ли резкой потери веса.
Также специалист задаст ряд вопросов, чтобы точнее определить причину боли.
Вопросы, которые может задать врач во время осмотра:
- Как часто возникает боль и при каких обстоятельствах?
- Возникает ли боль в покое, ночью?
- Как долго сохраняются болевые ощущения?
- Каков характер боли?
- Больно ли наступать на ногу, спускаться по лестнице, опираться на колено?
- Какие движения или позы причиняют максимальный дискомфорт?
Инструментальные исследования
Для постановки диагноза может потребоваться визуализация сустава. В этом случае врач назначит рентгенографию, компьютерную или магнитно-резонансную томографию.
Рентгенография и КТ позволяют выявить повреждения костей, оценить размер суставной щели и косвенные признаки воспаления околосуставных тканей.
Чтобы оценить состояние мягких тканей, может потребоваться УЗИ.
Для комплексной оценки состояния сустава, детальной визуализации внутри- и околосуставных мягкотканных структур назначают МРТ.
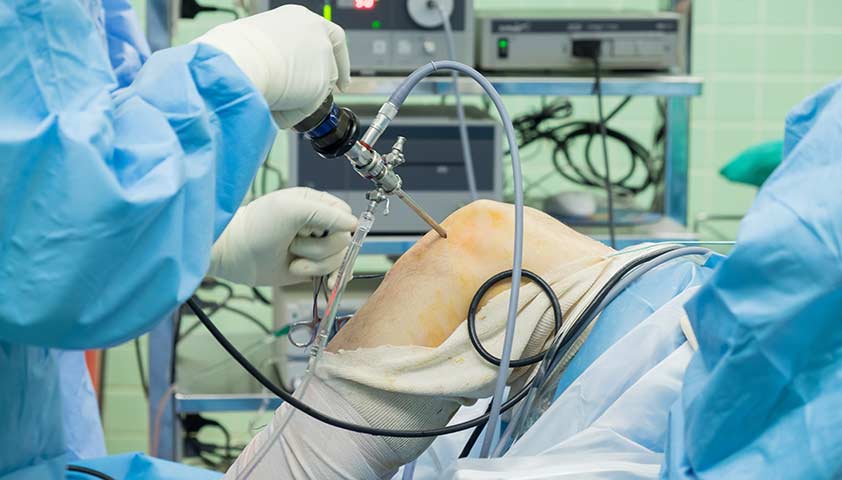
В некоторых случаях может потребоваться диагностическая артроскопия — метод исследования, при котором врач через небольшие проколы вводит в коленный сустав датчик, оснащённый камерой. Прибор выводит изображение на монитор — это позволяет изучить состояние тканей под большим увеличением и поставить наиболее точный диагноз.
Лабораторные исследования
Чтобы исключить системные патологические процессы, которые могли привести к боли в колене, в том числе последствия дефицита витаминов и минеральных веществ, врач назначит анализ крови.
3.9.1. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 1 день

28.558. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 1 день

4.26.1 Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) Колич. 7 дней

28.153. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 1 день

GNP026 Взятие (2 вида, +490 ₽) 
Взятие (2 вида, +490 ₽) 3 дня

Чтобы исключить тромбоз глубоких вен, который может вызывать похожие симптомы, назначают комплексное исследование свёртывающей системы крови.
27.4.1.
Вен. кровь (+150 ₽) 1 день
Гемостазиограмма (коагулограмма) — комплексное исследование свёртывающей системы крови.

Также врач может назначить ряд исследований, которые помогают выявить различные формы артрита.
27.69. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 2 дня

27.57. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 1 день

28.343. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) 2 дня

С целью оценки выраженности воспаления при артрите назначают анализ на маркеры воспаления.
1.50. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) Колич. 1 день

3.3.1. Вен. кровь (+150 ₽) 
Вен. кровь (+150 ₽) Колич. 1 день

При подозрении на подагру определяют уровень мочевой кислоты.
1.52.1.
Капилл. кровь (+170 ₽) 1 день
Определение концентрации мочевой кислоты в крови является важным признаком подагры, мочекаменной болезни. Проведение анализа необходимо у людей с повышенным риском указанных заболеваний, так как их развитию предшествует бессимптомное повышение мочевой кислоты в крови.

Для исключения острой ревматической лихорадки и её последствий исследуют уровень антител к токсину, вырабатываемому стрептококками (АСЛО).
1.49.
Вен. кровь (+150 ₽) 1 день
Анализ выявляет антитела к стрептолизину-О — токсину, вырабатываемому стрептококками. Исследование используется в диагностике постстрептококковых осложнений — ревматизма и гломерулонефрита (воспаления почек), а также позволяет определить недавно перенесённую стрептококковую инфекцию.

Если в коленном суставе наблюдается выпот, могут брать на исследование синовиальную жидкость. Это помогает определить причину воспаления, отёка или боли в суставе.
16.12. 
2 дня

26.115. 
Колич. 2 дня

Лечение боли в колене
Тактика лечения зависит от того, каким процессом вызвана боль. Может потребоваться несколько дней или даже недель, чтобы выявить патологию и подобрать оптимальное лечение. Но уже на первом приёме врач может назначить симптоматическую терапию — таблетки, мази, ношение ортопедических пособий, которые позволят уменьшить неприятные ощущения.
В зависимости от причины, врач может рекомендовать местные или общие противовоспалительные средства в форме мазей, таблеток или инъекций, хирургическое лечение или физиотерапевтические процедуры. Эти методы лечения могут использоваться в любой комбинации.
Нестероидные противовоспалительные средства в таблетированных или инъекционных формах применяют для лечения артрита, бурсита, тендинита. Они призваны уменьшить воспаление и боль.
Инъекции кортизона — мощного противовоспалительного вещества — применяют, если не помогают нестероидные препараты.
В отдельных случаях назначают антибиотики или противоревматические средства, препараты для лечения остеопороза.
При значительных повреждениях может потребоваться хирургическое вмешательство.
Показания для хирургического лечения:
- повреждение мениска. Если подвижность сустава ограничена, а консервативные способы лечения не помогают, проводят удаление повреждённого участка или сшивание частей мениска. Часто назначают людям в молодом возрасте, активно занимающимся спортом;
- повреждения хрящевой ткани. Возможности восстановления хрящевой ткани у взрослых и пожилых людей ограничены, поэтому при разрушительных процессах в суставе показаны манипуляции, стимулирующие восстановление или замещающие разрушенные участки тканей;
- повреждения связок. Хирургическое лечение назначают, если утрачена стабильность коленного сустава — человек не может нормально ходить или заниматься спортом;
- вывих надколенника. Хирургическое лечение требуется, если есть риск повторной травмы или если этого требуют анатомические особенности сустава;
- инфекционное воспаление, требующее отвода жидкости (дренирования);
- замена сустава.
В зависимости от показаний врач может предложить открытую операцию (артротомию) или лечебную артроскопию — малоинвазивный способ, при котором инструменты вводятся через небольшие проколы на коже.
Манипуляции проводятся под контролем камеры (эндоскопа)
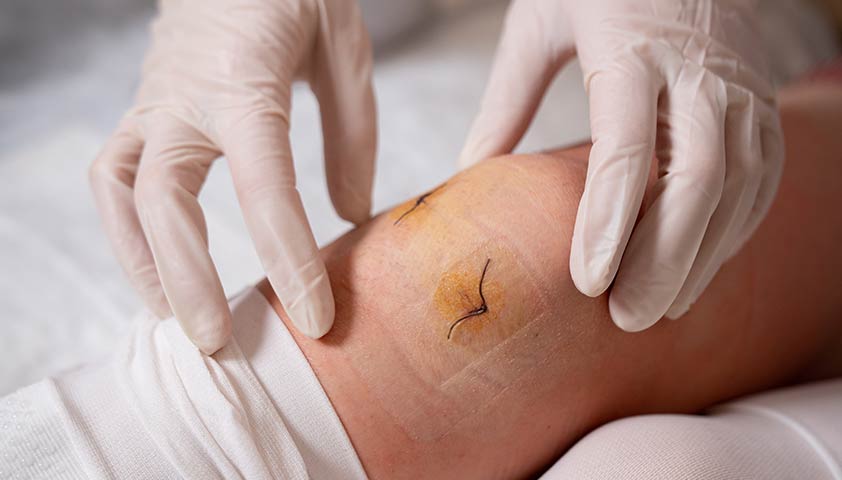
Реабилитация после артроскопии достаточно быстрая — человек сможет ходить уже через несколько дней
Чтобы снять воспаление и уменьшить отёчность тканей, назначают физиотерапевтические процедуры.
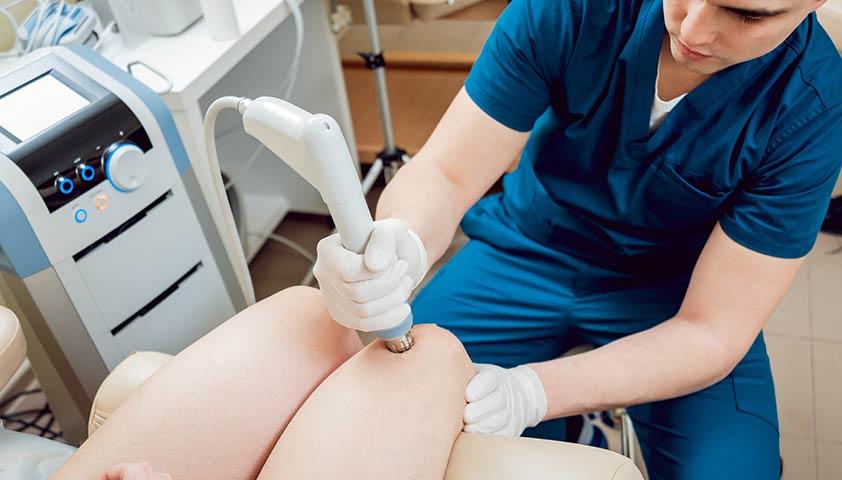
Ударно-волновая терапия — одна из наиболее эффективных процедур при заболеваниях суставов
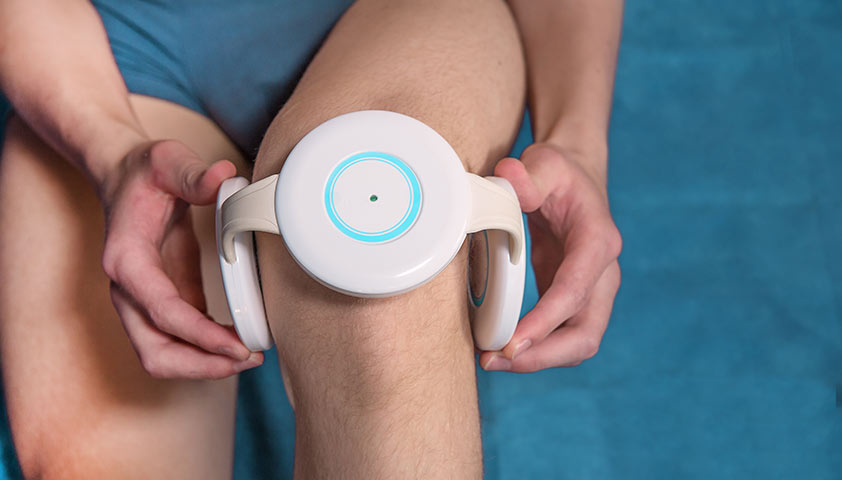
Магнитная терапия — простой способ воздействия на ткани сустава. Курс процедур можно пройти в клинике или провести самостоятельно дома
Лечебная физкультура — важный этап реабилитации — поможет вернуть мобильность и стабильность сустава, укрепить мышцы, чтобы поддержать повреждённые связки.
Не рекомендуется принимать БАД на основе глюкозамина и хондроитина: положительное действие этих веществ не доказано.
Как самостоятельно облегчить боль в колене
Самолечение при болях в колене недопустимо: неприятные ощущения могут указывать на опасные процессы — от разрушения тканей и потери функции сустава до рака. Но есть ряд мер, которые помогут облегчить состояние в ожидании врача или результатов обследования.
Дать больше отдыха. Уменьшение нагрузки на колено позволит уменьшить воспаление — в некоторых случаях этого достаточно, чтобы боль ушла или стала менее выраженной.
Приложить лёд. Непосредственно после травмы холодный компресс помогает снять отёк, уменьшить воспаление и боль. В качестве компресса можно использовать специальный охлаждающий элемент или пакет замороженных ягод из морозилки.
Холод можно прикладывать к колену несколько раз в день, каждая процедура не должна длиться больше 20 минут
Зафиксировать сустав. В большинстве случаев при травматическом или воспалительном поражении колену нужна дополнительная поддержка. По результатам обследования врач порекомендует подходящий способ фиксации: это может быть ортез, гипс или тейпирование. Однако зафиксировать колено желательно ещё до визита к специалисту. Для этого можно использовать эластичный бинт или наколенник. Такая мера позволит ограничить подвижность повреждённого сустава и не допустить травматического разрушения тканей.
Тейпирование — эффективный способ мягкой фиксации колена. Применяется при восстановлении после травмы или интенсивных физических нагрузках
Ортезы могут иметь разную степень фиксации и применяются при лечении травм или для послеоперационного восстановления
Профилактика боли в коленном суставе
Чтобы сохранить здоровье коленных суставов и минимизировать последствия от возможных травм, рекомендуется избегать резкого набора веса, регулярно делать растяжку, укреплять мышцы стоп, голеней и бёдер, а также подобрать щадящие кардиотренировки (плавание, ходьба).
Также рекомендуется регулярно сдавать анализы и своевременно компенсировать дефицит витаминов и минеральных веществ.
28.153.
Вен. кровь (+150 ₽) 1 день
Комплексное исследование позволяет обнаружить избыток или недостаток кальция, магния и неорганического фосфора в крови. Они обеспечивают нормальное развитие и функционирование клеток организма.

Если в анамнезе есть травма или воспаление, при повышенных физических нагрузках рекомендуется надевать фиксирующий эластичный наколенник или наклеивать тейпы.
Для профилактики осложнений рекомендуется обратиться к врачу сразу, как появилась боль.
Источники
- Повреждение мениска коленного сустава : клинические рекомендации / Ассоциация травматологов-ортопедов России. 2021.
- Повреждение связок коленного сустава : клинические рекомендации / Ассоциация травматологов-ортопедов России. 2021.
- Ревматоидный артрит : клинические рекомендации / Ассоциация ревматологов России, ОООИ «Российская ревматологическая ассоциация «Надежда». 2021.
- Анатомия коленного сустава : учебное пособие / под ред. М. В. Гилева. Екатеринбург, 2016.
Боль в колене может появиться у человека любого возраста. Коленный сустав – это шарнир, позволяющий ноге сгибаться и разгибаться. Он активно используется на протяжении жизни, переносит большие нагрузки, поэтому изнашивается быстрее остальных и часто подвергается травмам. Причиной боли в коленях могут быть как незначительные ушибы, которые самостоятельно проходят через несколько дней, так и серьезные воспалительные заболевания, без лечения переходящие в хронические. Если колено болит на протяжении нескольких дней, необходимо обратиться к травматологу или ортопеду. Воспалительные заболевания коленных суставов лечит ревматолог.
Как проявляет себя боль в колене, статистика заболевания
Боль может проявлять себя разными ощущениями, быть колющей, тупой или жгучей. Она считается хронической, если длится более 6 недель. В процессе диагностики очень важно найти основной источник боли – он может находиться на передней, задней или боковой части колена, внутри или снаружи. Колени могут болеть постоянно или только после физической нагрузки, например, при беге, подъеме по лестнице. Хруст, раздающийся при приседаниях, – это не болезнь, а сигнал о возможных дегенеративных изменениях в суставе, например, накоплении кальция. Физического дискомфорта это явление не причиняет, но со временем может развиться артрит.
Хотя бы раз в жизни колени беспокоили каждого человека. Как показывает статистика, большинство людей сталкиваются с этой проблемой из-за артроза – его диагностируют у 30% обратившихся в больницу из-за боли в колене. Артроз может перейти в артрит, в результате чего колено отекает. Частыми причинами боли являются перегрузки на работе или занятиях спортом, травмы связок, мениска.
При острой или хронической боли нужно обратиться к врачу. С помощью диагностических мероприятий он найдет источник дискомфортных ощущений, сможет обнаружить как редкие, так и распространенные заболевания. Некоторые патологии суставов развиваются стремительно и грозят инвалидностью. Выяснить, насколько опасна ситуация, может только специалист, поэтому визит в клинику нельзя откладывать надолго.
Почему появляется боль в колене
Боль в коленях является симптомом большого количества разных по своей природе заболеваний. Колено – крупный сустав, окруженный мышцами, сосудами, нервами и связками. Любая его часть может быть повреждена – результатом станет боль и снижение подвижности ноги.
Артрит – острое или хроническое воспаление коленного сустава и прилегающих к нему тканей. Болевые ощущения распространяются на область голени. Сустав скован, кожа над ним краснеет, при нагрузках слышен неестественный хруст.
Остеоартроз – дегенеративные изменения хрящевой ткани коленного сустава. Сначала боль появляется только после сильных нагрузок на колено. Если снизить нагрузку, дискомфорт пропадает. При развитии заболевания боль становится все сильнее и не исчезает после отдыха, отдавая в голень.
Повреждение коленного мениска – травма, характерная для спортсменов. Мениск – это хрящевой амортизатор в суставе, который можно легко повредить, если ударить по колену сбоку. Он может воспалиться из-за частых микротравм или полностью разорваться в результате падения или несчастного случая. Повреждение хряща вызывает сильную ноющую боль в колене и голени. Ногой сложно двигать, ее больно разгибать, а в согнутом положении боль несколько уменьшается. При ощупывании колена чувствуется болезненность, иногда происходит кровоизлияние в коленный сустав.
Болезнь Осгуд-Шляттера – является причиной боли в коленях у подростков, связана с ростом костей и мышц. Боль ноющая, колено опухает чуть ниже чашечки. Поражается, как правило, одна нога. С возрастом дискомфорт исчезает.
Вывихи – сопровождаются растяжением или разрывом связок. Кости, образующие сустав, смещаются, что приводит к резкой боли в колене и голени. Может произойти кровоизлияние в суставную сумку, развиться опухоль.
«Колено прыгуна» – синдром, появляющийся у спортсменов и людей в возрасте старше 45 лет. Причиной дискомфорта является воспаление связки надколенника. Пациенты жалуются на болезненность передней части голени, коленной чашечки. Патология может перейти в хроническую форму.
Разрыв надколенника – травма, характерная для спортсменов и людей старше 45 лет, у которых связки потеряли эластичность из-за возрастных изменений. Во время разрыва пациент чувствует резкую боль, как будто по колену спереди ударили палкой. Нога перестает сгибаться и разгибаться, коленная чашечка смещается вверх.
Бурсит – поражение мягких тканей, сухожилий, мышц, расположенных в области колена. Заболевание чаще развивается у людей, профессия которых связана с длительным нахождением на коленях, например, шахтеров, строителей. Колено опухает, вздутие иногда доходит до икроножной мышцы. Кожа краснеет, движения ограничены. Температура кожи над суставом повышается.
Если колено заболело, опухло, покраснело, лучше не рисковать, принимая обезболивающее и смазывая кожу мазью из телерекламы, а обратиться к врачу для предупреждения осложнений. Травмы при отсутствии лечения осложняются инфицированием, становятся гнойными, что представляет угрозу для жизни. Воспалительные заболевания суставов медленно прогрессируют, хрящи разрушаются, дело заканчивается получением инвалидности из-за утраты способности нормально передвигаться.
Методы диагностики
Боль в колене – это сигнал, который свидетельствует о возможном повреждении органов и тканей. Если она острая, связана с травмой – коленом будут заниматься хирурги, травматологи и специалисты других неотложных профессий. Хроническая боль вызывается нарушениями артериального и венозного снабжения, дегенеративными изменениями костей и суставов. Люди с такими симптомами обращаются к неврологам, ортопедам, травматологам, терапевтам, ревматологам.
Для обследования пациентов, обратившихся в Национальной диагностический центр по поводу боли в коленях, используют лабораторные и инструментальные методы. Правильная постановка диагноза позволяет выбрать безошибочную тактику ведения болезни.
Лабораторные методы исследования:
- общий анализ крови и мочи – необходим для обнаружения инфекционных артритов, отделения воспалительных заболеваний от невоспалительных и дегенеративных;
- биохимический анализ крови на уровень мочевой кислоты и холестерина – нужен для обнаружения подагры и подагрических артритов, атеросклероза магистральных сосудов;
- серологический анализ – делают при подозрении на ревматоидный артрит.
Инструментальные методы диагностики:
- ангиография, ультразвуковое дуплексное сканирование – исследования сосудов и окружающих их тканей для выявления тромбов, стенозов, аневризм, нарушений кровоснабжения;
- МРТ кости и суставов – самый эффективный метод обследования связок, сухожилий, дает возможность диагностировать воспаления, опухоли, дегенеративные изменения;
- рентген костей и суставов – используется в диагностике вывихов и переломов.
Как лечится боль в колене
Лечение болевого синдрома начинается с щадящих методов. Если пациент хорошо воспринимает обезболивающие лекарства в безопасной для здоровья дозировке, врач не будет назначать блокаду или операцию. При сильной боли сустав обезболивают медикаментозной блокадой, вводя препарат в мягкие ткани, околосуставную сумку или непосредственно в сустав. Блокада не только снимает боль, но и в ряде случаев останавливает воспаление, способствует полному выздоровлению. Медикаментозное лечение можно сочетать с физиотерапией, лечебной гимнастикой.
При заболеваниях коленных суставов эффективно введение гиалуроновой кислоты, противовоспалительных и гормональных препаратов как замены естественной синовиальной жидкости. Эту процедуру нужно периодически повторять. В ряде случаев может помочь только операция по эндопротезированию коленного сустава.
К сожалению, несмотря на разнообразие лечебных методик, хроническая боль в коленях редко исчезает полностью и навсегда. Но в силах врача уменьшить ее настолько, чтобы пациент мог значительно улучшить качество своей жизни.
Куда обратиться с болью в колене
При продолжительной или периодически повторяющейся боли в коленях следует обратиться к врачу, чтобы пройти обследование и выявить болезнь, ставшую причиной дискомфорта. Медлить с посещением больницы нельзя, отсрочка может привести к непоправимым повреждениям.
Национальный диагностический центр представляет собой многопрофильное медицинское учреждение, в котором работают врачи различных специальностей. К нам можно обратиться за обследованием, с профилактической целью или при появлении настораживающих симптомов. У нас трудятся врачи с многолетней практикой, в распоряжении которых есть диагностическая аппаратура экспертного класса. Для каждого пациента разрабатывается индивидуальная схема терапии с использованием современных и щадящих методик. Мы соблюдаем стандарты диагностики и лечения, что позволяет нашим пациентам экономить время и деньги, потраченные на обследование.
Алина Л.
«Колено распухло и пришлось обратиться к врачу. Оказалось что у меня бурсит коленного сустава. Прошла комплекс процедур, после которых исчезли жуткие боли.»
Николай В.
«Артроз меня беспокоил давно, несколько лет пытался его вылечить, но через некоторое время болезнь давала о себе знать. Обратившись в центр, я прошел комплексное лечение и теперь не вспоминаю о болезни. Здесь трудятся прекрасные врачи, настоящие профессионалы.»
Боль в коленях
причины, способы диагностики и лечения
Боль в коленях — распространенный симптом, который хотя бы раз возникал у каждого человека. Может носить разовый характер и возникать после перенесённых травм, перегрузок или неудачных движений. Реже бывает патологическим, обусловленным воспалительными, дегенеративными и дистрофическими процессами в коленном суставе, связках колена, прилегающих костях или окружающих мягких тканях.
Интенсивность и характер болезненных ощущений могут отличаться: от незначительного дискомфорта до изматывающей ноющей, жгучей, острой или режущей боли. Зачастую болезненность сопровождается дополнительными симптомами — отечностью мягких тканей, локальным повышением температуры кожи, покраснением и припухлостью. Если боль в области колена беспокоит вас периодически или дольше 1-2 дней, не игнорируйте симптом и обратитесь за помощью к врачу. Ортопед или травматолог проведет диагностику, установит причины болевых ощущений и подберет соответствующий курс лечения.
Боль в колене ‒ это признак патологических процессов, затрагивающих хрящевые, костные или мягкотканные структуры бедренно-большеберцового и бедренно-надколенникового сочленений. В основе артралгии могут лежать травмы, воспалительные и дистрофические заболевания суставного аппарата и околосуставных структур. Пациенты могут жаловаться на острую, ноющую, жгучую, пульсирующую и другие виды боли, возникающие в покое либо при движении, опоре, сгибании и разгибании ноги в колене. Диагностика причинной патологии включает методы инструментальной визуализации (Rg, УЗИ, КТ или МРТ, артроскопию), пункцию суставной сумки, биохимические и иммунологические анализы. До выяснения диагноза рекомендуется покой, иммобилизация сустава, прием НПВС и анальгетиков.
Причины болей в коленях
Травматические повреждения
Обычно являются результатом бытовой травмы, часто встречаются у спортсменов: бегунов, прыгунов, участников игровых видов спорта. Развиваются при падении, прямом ударе или подворачивании ноги. Проявляются резкой болью в момент повреждения. В дальнейшем болевой синдром становится менее выраженным, сопровождается нарастающим отеком. Возможны ссадины и кровоподтеки. По мере частоты выявляются следующие травмы:
- Ушиб коленного сустава. Возникает при падении на колено или прямом ударе по нему. Вначале боль острая, горячая, иногда жгучая, но выносимая, в последующем – тупая, ноющая, усиливающаяся при движениях. Возможны кровоподтеки. Опора на ногу сохранена. Иногда ушиб колена осложняется гемартрозом, в подобных случаях сустав постепенно увеличивается в объеме, становится шарообразным, к болевому синдрому присоединяется ощущение давления или распирания.
- Разрыв связок. Обнаруживается после подворачивания ноги, ее насильственного скручивания, сгибания или переразгибания в нефизиологическом положении. Болевые ощущения сильнее, чем при ушибе, одновременно с появлением боли человек может ощущать, как что-то разрывается (похоже на то, как рвется обычная ткань). В зависимости от расположения разрыва связок боль локализуется по наружной или внутренней поверхности либо в глубине колена, резко усиливается надавливании на связку, попытке отклонить голень в сторону, противоположную повреждению. Сопровождается существенным ограничением движений, опоры, подворачиванием конечности, быстро нарастающим гемартрозом.
- Внутрисуставные переломы. Выявляются при ударах, падении и подворачивании ноги. При травме человек ощущает очень резкую, зачастую невыносимую острую боль, иногда слышится хруст. Сами пациенты с внутрисуставным переломом так описывают свои ощущения: «боль такая, что темнеет в глазах, мир перестает существовать, ничего не понимаешь». В последующем боли становятся не такими сильными, но сохраняют высокую интенсивность, носят разлитой характер, усиливаются при незначительных движениях или прикосновении к суставу, не уменьшаются с течением времени. Опора обычно невозможна, движения почти полностью ограничены. Отек и гемартроз быстро прогрессируют.
- Вывих. Является следствием удара или падения на колено. В момент вывиха надколенника возникает резкая боль, сопровождающаяся ощущением подкашивания ноги и смещения в колене. Движения невозможны, опорная функция может быть сохранена. По передней поверхности колена просматривается выраженная деформация, в последующем сглаживающаяся из-за нарастающего отека. После некоторого уменьшения боли также нарастают, становятся трудно выносимыми. Иногда присоединяется гемартроз.
- Патологические переломы. Развиваются при небольших травмах, являются следствием снижения прочности кости при остеопорозе, остеомиелите, туберкулезе, костных опухолях. Отличаются незначительной интенсивностью проявлений перелома как в момент травмы, так и в последующие дни. Боли ноющие, тупые, напоминающие болевой синдром при ушибе. Признаками, указывающими на патологический перелом, являются ограничение или невозможность опоры на ногу, ощущение нестабильности в колене, иногда – деформация, костный хруст при движениях.
- Повреждения менисков. Разрывы менисков образуются при подворачивании, ударе, интенсивном насильственном сгибании или разгибании колена, резком повороте при фиксированной ноге. Вначале человек чувствует особый щелчок и резкую простреливающую боль в глубине сустава. Затем боль несколько уменьшается, но становится разлитой, иногда – жгучей, распирающей, усиливается при попытке опоры и движений. Объем колена увеличивается из-за отека и гемартроза. Опора становится невозможной, движения резко ограничиваются.
Воспалительные патологии
Могут быть инфекционными и неинфекционными (посттравматическими, токсико-аллергическими, обменными, поствакцинальными). Обильное кровоснабжение синовиальной оболочки и околосуставных тканей способствует быстрому развитию воспаления в ответ на прямые и опосредованные воздействия, а большое количество нервных окончаний обуславливает выраженную болевую реакцию. Воспалительный процесс часто сопровождается синовитом (накоплением асептической жидкости в суставе), при инфицировании возможно скопление гноя.
- Артрит. Гонартрит возникает после травм, иногда осложняет инфекционные болезни, выявляется при ревматических заболеваниях. Может быть острым или хроническим. Боли в колене обычно тупые, ноющие, давящие либо тянущие. Вначале болевые ощущения неинтенсивные и непостоянные, усиливающиеся к вечеру или после нагрузки. Затем присоединяются стартовые боли, интенсивность и продолжительность болевого синдрома увеличивается. Сустав отекает, кожа над ним краснеет, ее температура повышается. При синовите контуры колена сглаживаются, возникает ощущение распирания. При нагноении выраженность болей резко усиливается, они становятся дергающими, лишают сна. Состояние пациента ухудшается, присоединяются симптомы общей интоксикации.
- Синовит. Не является самостоятельным заболеванием, осложняет многие острые и хронические патологии сустава. Формируется в течение нескольких часов или суток. Вначале боли незначительные либо отсутствуют, преобладает чувство распирания. По мере увеличения объема сустава интенсивность болевых ощущений повышается, однако боли остаются тупыми и не оказывают существенного влияния на состояние человека. Колено шарообразное, при большом количестве жидкости кожа блестящая. Движения несколько ограничены. При инфицировании боль становится выраженной, пульсирующей, дергающей, усиливается при малейших движениях и прикосновении. Колено краснеет, общее состояние нарушается, присоединяется гипертермия.
- Бурсит. Воспаление суставных сумок, расположенных в зоне надколенника и подколенной ямке, обычно возникает при перегрузке колена и его повторных травмах (например, при постоянной опоре на колени). При бурсите боли локальные, тупые, неинтенсивные, появляются при определенном положении конечности, после характерной нагрузки, уменьшаются при изменении положения ноги, массировании зоны поражения. При поражении задней сумки возможны болевые ощущения во время подъема или спуска по лестнице. Иногда определяется незначительный локальный отек. При нагноении бурсы боли становятся резкими, дергающими, пекущими, сочетаются с гиперемией, отеком пораженной области, симптомами общей интоксикации.
- Тендинит. Обычно выявляется у мужчин с излишним весом и спортсменов, поражает собственную связку надколенника. Вначале болевой синдром появляется только при очень интенсивной нагрузке, затем – при стандартных спортивных нагрузках, потом – при повседневной физической активности или в покое. Боли при тендините локализуются спереди чуть ниже колена, тупые, тянущие, при прогрессировании заболевания иногда приступообразные, в ряде случаев сопровождаются нерезко выраженным покраснением и отеком, усиливаются при надавливании. Движения обычно в полном объеме, реже незначительно ограничены. На поздних стадиях болевые ощущения сохраняются даже после длительного периода покоя. Возможен надрыв или разрыв связки из-за снижения ее прочности.
- Липоартрит. Болезнь Гоффа поражает прослойки жировой ткани, расположенные под надколенником. Наблюдается при постоянных перегрузках колена или становится следствием старой травмы. Чаще поражает спортсменов, пожилых женщин. Человек жалуется на тупые ноющие боли в сочетании, некоторое ограничение разгибания. При усугублении патологии боль начинает беспокоить по ночам, появляется ощущение нестабильности колена, подкашивания ноги. При надавливании сбоку от надколенника слышен негромкий треск или скрип.
Аутоиммунные процессы
Причиной заболеваний этой группы является выработка антител к нормальным собственным клеткам организма с развитием иммунокомплексного асептического воспаления синовиальной мембраны и хряща, явлениями васкулита. Наряду с поражением суставов при многих болезнях в процесс вовлекаются внутренние органы, кожа, другие анатомические структуры. Патологии в большинстве случаев имеют хронический характер, без лечения склонны к прогрессированию, нередко являются причиной инвалидизации.
- Ревматоидный артрит. Поражение обычно двухстороннее. При минимальной активности аутоиммунного процесса боли слабые или умеренные, непостоянные, тянущие, давящие, сопровождаются утренней скованностью. При умеренной активности пациент жалуется на периодические длительные ноющие, давящие или распирающие боли средней интенсивности не только при движениях, но и в покое. Отмечается многочасовая скованность, умеренные рецидивирующие синовиты. При высокой активности ревматоидного артрита боли сильные, разлитые, изматывающие, носят волнообразный характер, усиливаются в предутренние часы. Скованность становится постоянной, в коленях накапливается большое количество жидкости, со временем формируются контрактуры. Выраженность других симптомов (местного отека и покраснения, повышения температуры тела, слабости, разбитости) коррелирует с активностью процесса.
- Системная красная волчанка. Артралгии чаще симметричные, хотя может поражаться и один сустав. Могут возникать на любом этапе болезни, при рецидивирующем течении СКВ напоминают ревматоидный артрит. Вначале иногда протекают изолированно, потом сочетаются с поражением кожи и внутренних органов. При низкой активности процесса боли кратковременные, неинтенсивные, локальные, ноющие, тянущие. В тяжелых случаях болевой синдром прогрессирует, боль волнообразная, нарушает ночной сон, становится длительной, разлитой, усиливается при движениях, сочетается с синовитом, отеком, гиперемией.
- Ревматизм. Боли в суставах являются одним из первых проявлений ревматической лихорадки, появляются через 5-15 дней после перенесенной острой инфекции, поражают сразу несколько суставов (обычно – парных). Боли достаточно кратковременные, но интенсивные, мигрируют от одного сустава к другому, по характеру различаются от тянущих или давящих до жгучих либо пульсирующих. Колени отечные, горячие, кожа над ними покрасневшая. Движения резко ограничены. Спустя несколько суток выраженность боли снижается, движения восстанавливаются. У некоторых пациентов долго сохраняются остаточные явления в виде умеренных или слабых тупых болей. Через несколько недель после появления артралгии в процесс вовлекается сердце.
- Реактивный артрит. Чаще возникает через 2-4 недели после кишечных и урогенитальных инфекций, обычно поражает один или два сустава нижних конечностей, сочетается с уретритом, конъюнктивитом. Развитию реактивного артрита предшествует учащение мочеиспускания, боли и жжение в уретре, слезотечение, рези в глазах. Боли в колене сильные или умеренные, постоянные, волнообразные, ноющие, тянущие, дергающие, сочетаются с ограничением движений, ухудшением общего состояния, лихорадкой, выраженной припухлостью и покраснением зоны поражения. Затем интенсивность болей несколько уменьшается. Болевые ощущения и признаки воспаления сохраняются от 3 месяцев до 1 года, а потом постепенно исчезают.
Дегенеративно-дистрофические процессы
Развиваются в результате нарушения обменных процессов в структурах сустава и околосуставных мягких тканях. Имеют хроническое течение, прогрессируют в течение многих лет. Часто сопровождаются образованием кальцинатов, кист и остеофитов, деформацией поверхности колена. При значительном разрушении суставных поверхностей приводят к выраженному нарушению движений и опорной функции, становятся причиной инвалидности, требуют установки эндопротеза.
- Остеоартроз. Развивается без видимых причин или на фоне различных травм и заболеваний преимущественно у людей старшего и среднего возраста. Вначале боли слабые, кратковременные, обычно тянущие или ноющие, возникают при длительной нагрузке и исчезают в покое, нередко сопровождаются хрустом. Постепенно болевой синдром усиливается, колени начинают болеть «на погоду» и по ночам, возникает ограничение движений. Отличительными особенностями гонартроза являются стартовые боли (болит, пока не «расходишься»), периодические приступы острых режущих, жгучих или стреляющих болей вследствие блокады. В периоды обострений нередко возникают синовиты, при которых боли становятся постоянными, давящими, распирающими.
- Менископатии. Обычно выявляются у спортсменов, людей, работа которых предусматривает значительные нагрузки на коленный сустав. Проявляются односторонней локальной глубокой болью внутри колена на уровне суставной щели, чаще – в наружной половине колена. Боль усиливается во время движений и утихает в покое, может быть тупой, давящей или тянущей. При прогрессировании возникают острые простреливающие боли при попытке движений. По переднебоковой поверхности сустава в проекции болевых ощущений иногда прощупывается небольшое болезненное образование.
- Тендопатии. Поражают сухожилия, расположенные рядом с коленями. На начальной стадии проявляются кратковременной локальной поверхностной болью на пике физической нагрузки. В последующем болевые ощущения возникают при умеренных, а затем небольших нагрузках, ограничивают привычную повседневную активность. Боль тянущая или ноющая, напрямую связана с активными движениями, не выявляется при пассивном разгибании и сгибании колена, иногда сопровождается хрустом или треском. В области поражения удается прощупать участок наибольшей болезненности. Локальные признаки воспаления (отек, гиперемия, гипертермия) незначительные или отсутствуют.
- Остеохондропатии. Чаще поражают детей, молодых людей, продолжительность болезни составляет несколько лет. Обычно начинаются исподволь с легкой хромоты или непостоянных неинтенсивных тупых болей, усиливающихся при нагрузке, исчезающих в покое. При прогрессировании остеохондропатии боли становятся сильными, постоянными, давящими, жгучими или пекущими, сопровождаются выраженной хромотой, ограничением движений и затруднением опоры на конечность. Затем боли постепенно уменьшаются, функция опоры восстанавливается.
- Хондроматоз. Обычно диагностируется у мужчин старшего возраста, реже – у грудных детей. Хондроматоз суставов проявляется умеренными тупыми волнообразными болями, нередко усиливающимися в ночные и утренние часы. Движения ограничены, сопровождаются хрустом. Иногда возникают блокады, характеризующиеся внезапной резкой стреляющей болью, невозможностью или выраженным ограничением движений. При развитии синовита боли приобретают распирающий характер, сочетаются с увеличением объема колена, отечностью мягких тканей, местным повышением температуры.
Опухоли и опухолеподобные образования
Болевой синдром может быть обусловлен кистой, доброкачественной или злокачественной опухолью, поражающей непосредственно сустав или околосуставные ткани. Кроме того, боли в коленях могут служить тревожным сигналом гипертрофической артропатии, параканкрозного полиартрита – паранеопластических синдромов, характерных для рака легкого, рака молочной железы и других онкопроцессов.
- Киста Бейкера. Представляет собой грыжевое выпячивание в области подколенной ямки. На начальных стадиях проявляется неприятными ощущениями или слабой локальной болью по задней поверхности колена. На фоне увеличения кисты Бейкера из-за сдавления близлежащих нервов могут появляться жгучие или простреливающие боли, онемение или покалывание в зоне подошвы. Симптомы усиливаются при попытке максимального сгибания колена. В подколенной ямке иногда прощупывается эластичное малоболезненное опухолевидное образование.
- Доброкачественные опухоли. Включают хондромы, остеохондромы, неоссифицирующие фибромы и другие новообразования. Характеризуются длительным бессимптомным или малосимптомным течением, могут проявляться неопределенными и непостоянными локальными неинтенсивными болями. При крупных неоплазиях прощупывается твердое образование, иногда развиваются синовиты.
- Злокачественные неоплазии. Наиболее распространенными злокачественными опухолями, поражающими область суставов, являются синовиальная саркома, остеосаркома и хондросаркома. Манифестируют тупыми локальными неясными болями, иногда – с определенным суточным ритмом (усиливаются ночью). Интенсивность болей нарастает, они становятся острыми, режущими, жгучими или дергающими, распространяются по колену и прилежащим тканям, сопровождаются деформацией, отеком, синовитом, расширением подкожных вен, нарушением общего состояния, формированием контрактуры. При ощупывании определяется болезненное опухолевидное образование. При запущенном процессе боли мучительные, невыносимые, изматывающие, лишают сна, не устраняются ненаркотическими анальгетиками.
Инвазивные операции и манипуляции
Болевой синдром провоцируется повреждением тканей колена в процессе инвазивных процедур. Выраженность болевых ощущений напрямую зависит от травматичности манипуляций на коленном суставе. При проникновении болезнетворных микробов в область сустава боли вызываются воспалительными изменениями.
- Манипуляции. Наиболее распространенной манипуляцией является пункция. Боль после пункции кратковременная, неинтенсивная, быстро стихающая, локализуется в проекции прокола, который обычно производится по наружной поверхности колена. После биопсии боли вначале могут быть дергающими, затем приобретают тупой характер и исчезают через несколько дней.
- Операции. После артроскопии боли умеренные, вначале достаточно острые, затем тупые, стихающие через несколько суток или 1-2 недели. После артротомии болевой синдром более интенсивный, может сохраняться до нескольких недель из-за значительного повреждения тканей. Обычно в первые 2-е или 3-е суток после вмешательств пациентам назначают анальгетики, существенно уменьшающие выраженность болей, затем болевые ощущения становятся слабыми, тупыми, тянущими или ноющими и постепенно исчезают.
Психосоматические состояния
Иногда артралгии в коленях возникают в отсутствие органической основы (травмы, воспаления, деструкции и т. п.) под влиянием психологических факторов. Считается, что такая боль играет защитную роль, поскольку способствует снижению эмоциональной нагрузки путем трансформации переживаний в физические ощущения. Отличительной особенностью таких болей является их неопределенный характер, непостоянность, отсутствие видимых изменений, четкой связи с физической нагрузкой и другими объективными провоцирующими факторами. Метеопатические артралгии наблюдаются у людей, чувствительных к изменениям атмосферного давления.
Кроме этого, иррадиация боли в колено возможна при коксартрозе, поясничном остеохондрозе, болезни Пертеса, фибромиалгии, невропатии седалищного нерва. Однако при данных патологиях на первый план обычно выступают болевые синдромы другой локализации. Дополнительные факторы риска, повышающие вероятность повреждения и заболеваний коленного сустава, включают лишний вес, профессиональные занятия спортом, гиповитаминозы, метаболические нарушения, пожилой возраст. Провоцирующими факторами обострения хронических болей могут выступать переохлаждение, стресс, физические нагрузки, нарушения диеты.
Обследование
Алгоритм диагностического поиска основывается на учете характера болевого синдрома, его давности, выявлении сопутствующих симптомов и событий, предшествующих появлению болей в колене. При первичном обращении к врачу (травматологу-ортопеду, хирургу, ревматологу) производится визуальный осмотр и пальпация колена, оценка объема активных и пассивных движений. С учетом полученных данных в дальнейшем пациенту могут быть назначены:
- Лабораторные тесты крови. Общий анализ крови помогает выявить гематологические изменения, характерные для острого инфекционно-воспалительного процесса (лейкоцитоз, повышение СОЭ), эозинофилию, типичную для аллергической реакции. Биохимические и серологические исследования наиболее информативны при аутоиммунных заболеваниях, для которых характерно образование специфических острофазовых белков и иммуноглобулинов (СРБ, ревматоидный фактор, АСЛ-О, ЦИК, антитела к ДНК и др.).
- Рентгенография. Базовым методом диагностики служит рентген коленного сустава в 2-х проекциях. О наличии патологии сигнализируют изменения контуров суставной головки и впадины, сужение суставной щели, изменение толщины замыкающих пластинок, наличие краевых дефектов в суставных концах костей, остеолиз и деструкция костей. При некоторых заболеваниях (травма мениска, киста Бейкера) наибольшую чувствительность демонстрирует контрастная артрография.
- Артросонография. УЗИ коленного сустава – быстрый, недорогой, доступный и весьма информативный диагностический метод. Позволяет судить о наличии выпота и свободных тел в полости сустава, выявлять повреждения и патологические изменения околосуставных мягких тканей (признаки обызвествления, кровоизлияния и пр.). Помогают с высокой точностью дифференцировать этиологию болей в суставе.
- КТ и МРТ. Являются методами выбора при артропатии любого генеза. Используются для более детальной оценки характера и степени патологических изменений, выявления признаков, типичных для травматических, воспалительных и опухолевых поражений костных структур и мягких тканей. К проведению КТ и МРТ суставов обычно прибегают при ограниченной информативности других инструментальных исследований.
- Пункция сустава. Выполняется при указаниях на скопление экссудата или транссудата в суставной сумке. В рамках дифдиагностики воспалительных, дегенеративных и опухолевых заболеваний производится цитологическое, бактериологическое или иммунологическое исследование синовиальной жидкости. Для установления диагноза аутоиммунного поражения коленного сустава, туберкулезного артрита, синовиомы крайне важным является проведение биопсии синовиальной оболочки.
- Артроскопия. Целью инвазивной эндоскопической диагностики может служить забор биоптата, уточнение необходимых диагностических сведений при визуальном осмотре элементов сустава. В некоторых случаях диагностическая артроскопия перерастает в лечебную (атроскопическое удаление внутрисуставных тел, менискэктомия, аутопластика связок и т.д.).
Артроскопия коленного сустава
Симптоматическое лечение
Лечение причин болей в коленях проводится дифференцированно, с учетом выявленного заболевания. Вместе с тем, симптоматическая помощь является важнейшей частью комплексного лечебного процесса, направленной на уменьшение дискомфорта, улучшение качества жизни. Непосредственно после травмы рекомендуется приложить к области колена холодный компресс – это поможет уменьшить болевую чувствительность. Местным охлаждающим и анестезирующим эффектом обладает хлорэтил. Во всех случаях снизить болезненность в колене помогает покой. Необходимо ограничить движения, придать ноге положение, в котором боль минимальна. При ходьбе на колено накладывают фиксирующую повязку, возможна иммобилизация конечности с помощью гипсовой лонгеты.
В остром периоде травмы или заболевания категорически запрещается массировать колено, накладывать согревающие компрессы, носить обувь на высоком каблуке. Основными классами лекарственных препаратов, используемых для симптоматической терапии боли и воспаления, выступают анальгетики и НПВС в виде мазей, таблеток и инъекций. Перечисленные меры могут лишь на время снизить болезненность, но не избавляют от первопричины артралгии. Поэтому все случаи болей в коленях требуют квалифицированной диагностики и лечения, а некоторые состояния (переломы, вывихи, гемартроз) – неотложной медицинской помощи. Нельзя откладывать визит к врачу, если боль сочетается с изменением формы колена (припухлостью, сглаженностью контуров, асимметрией), невозможностью совершения сгибательно-разгибательных движений, баллотированием надколенника, нарушением опороспособности конечности.