Ожирение – избыточные жировые отложения в подкожной клетчатке, органах и тканях. Проявляется увеличением массы тела на 20 и более процентов от средних величин за счет жировой ткани. Доставляет психо-физический дискомфорт, вызывает сексуальные расстройства, заболевания позвоночника и суставов. Повышает риск развития атеросклероза, ИБС, гипертонии, инфаркта миокарда, инсульта, сахарного диабета, поражений почек, печени, а также инвалидности и смертности от этих заболеваний. Наиболее эффективно в лечении ожирения сочетанное применение 3 составляющих: диеты, физических нагрузок и соответствующей психологической перестройки пациента.
Общие сведения
По оценкам международных экспертов ВОЗ, ожирение является глобальной эпидемией современности, охватывающей миллионы жителей планеты, не зависимо от профессиональных, социальных, национальных, географических, половых и возрастных групп. В России ожирением страдают до 30% трудоспособного населения и еще 25% имеют избыточный вес. Женщины подвержены развитию ожирения вдвое чаще, чем мужчины, критический возраст для появления лишнего веса – от 30 до 60 лет.
Пациенты с ожирением чаще в 2-3 раза страдают гипертонической болезнью, в 3-4 раза – стенокардией и ИБС, чем лица с нормальным весом. Практически любые заболевания, даже такие, как ОРВИ, грипп и воспаление легких, у пациентов, страдающих ожирением, протекают длительнее и тяжелее, имеют больший процент развития осложнений.
Ожирение
Причины ожирения
Развитие ожирения чаще всего вызывается нарушением баланса между поступлением энергии с пищей и энергетическими затратами организма. Избыточные калории, поступившие в организм и не израсходованные им, преобразуются в жир, который накапливается в жировых депо организма (преимущественно в подкожной клетчатке, сальниках, брюшной стенке, внутренних органах и т. д.). Увеличение запасов жира ведет к нарастанию массы тела и нарушению функционирования многих систем организма. Переедание приводит к ожирению более чем в 90%, еще около 5% случаев ожирения вызвано расстройством обмена веществ.
Развитию ожирения способствует ряд факторов:
- малоактивный образ жизни;
- генетически обусловленные нарушения ферментативной активности (повышение активности ферментов липогенеза и снижение активностичерепно-мозговых травм ферментов, расщепляющих жиры (липолиза);
- погрешности в характере и режиме питания (чрезмерное потребление углеводов, жиров, соли, сладких и алкогольных напитков, прием пищи на ночь и др.);
- некоторые эндокринные патологии (гипотиреоз, гипогонадизм, инсулинома, болезнь Иценко-Кушинга);
- психогенное переедание;
- физиологические состояния (лактация, беременность, климакс);
- стрессы, недосыпание, прием психотропных и гормональных препаратов (стероидов, инсулина, противозачаточных таблеток) и т. д.
Патогенез
Изменения в пищевом поведении происходят в результате нарушения гипоталамо-гипофизарной регуляции, отвечающей за контроль поведенческих реакций. Повышение активности гипоталамо-гипофизарно-адреналовой системы ведет к увеличению продукции АКТГ, скорости секреции кортизола и ускорению его метаболизма. Происходит снижение секреции соматотропного гормона, оказывающего липолитическое действие, развивается гиперинсулинемия, нарушение метаболизма тиреоидных гормонов и чувствительности к ним тканей.
Классификация
В 1997 г. Всемирной организацией здравоохранения была предложена классификация степеней ожирения, основанная на определении показателя – индекса массы тела (ИМТ) для лиц от 18 до 65 лет. ИМТ рассчитывается по формуле: вес в кг / рост в метрах в квадрате. По ИМТ выделяют следующие варианты массы тела и риска развития сопутствующих осложнений:
- ИМТ
- ИМТ от 18,5 до 24,9 (обычный) – соответствует массе тела в норме. При таком ИМТ отмечаются наименьшие показатели заболеваемости и смертности;
- ИМТ от 25,0 до 29,9 (повышенный) – свидетельствует об избыточной массе тела или предожирении.
- ИМТ от 30,0 до 34,9 (высокий) – соответствует I степени ожирения;
- ИМТ от 35,0 до 39,9 (очень высокий) – соответствует II степени ожирения;
- ИМТ от 40 и более (чрезмерно высокий) – свидетельствует об ожирении III и IV степени.
ИМТ от 30 и более указывает на наличие ожирения и прямой угрозы здоровью, требует медицинского обследования и разработки индивидуальной схемы лечения. По сопоставлению фактической и идеальной массы тела ожирение делится на 4 степени:
- при I степени избыточная масса составляет не более 29%
- II степень характеризуется превышением массы на 30-40%
- III – на 50-99%
- при IV степени отмечается увеличение фактической массы тела по сравнению с идеальной в 2 и более раз. Расчет идеальной массы тела проводят по формуле: «рост, см – 100».
По преимущественной локализации жировых отложений на теле выделяют следующие типы ожирения:
- Абдоминальный (верхний или андроидный) – избыточное отложение жировой ткани в области верхней половины туловища и живота (фигура напоминает по форме яблоко). Чаще развивается у мужчин и наиболее опасен для здоровья, т. к. связан с риском возникновения артериальной гипертензии, сахарного диабета, инсульта и инфаркта.
- Бедренно-ягодичный (нижний) – преимущественное отложение жировой ткани в области бедер и ягодиц (фигура напоминает по форме грушу). Чаще встречается у женщин и сопровождается нарушениями функций суставов, позвоночника, венозной недостаточностью.
- Промежуточный (смешанный) – равномерное распределение жировых отложений по телу.
Ожирение может носить прогрессирующий характер с увеличением объема жировых отложений и постепенным нарастанием массы тела, находиться в стабильной или резидуальной (остаточной после похудания) стадиях. По механизму и причинам развития ожирение может быть первичным (алиментарно-обменным или экзогенно-конституциональным, или простым), вторичным (гипоталамическим или симптоматическим) и эндокринным.
- В основе развития первичного ожирения лежит экзогенный, или, алиментарный фактор, связанный с повышенной энергетической ценностью пищевого рациона при низких энергозатратах, что ведет к накоплению жировых отложений. Такой вид ожирения развивается в результате преобладания в пище углеводов и животных жиров или нарушения режима и состава питания (обильная и редкая еда, потребление основной суточной калорийности пищи в вечернее время) и нередко носит семейную предрасположенность. Калории, содержащиеся в жирах, больше способствуют прибавке массы тела, чем содержащиеся в белках и углеводах. Если поступающие с пищей жиры превосходят возможности их окисления в организме, то происходит аккумулирование избытка жира в жировых депо. Гиподинамия существенно снижает способность мышц к окислению жиров.
- Вторичное ожирение сопровождает такие наследственные синдромы, как болезнь Бабинского-Фрелиха, синдром Желино, синдром Лоренса-Myна-Барде-Бидля и др. Также симптоматическое ожирение может развиваться на фоне различных церебральных поражений: опухолей головного мозга, диссеминации системных поражений, инфекционных заболеваний, психических расстройств, черепно-мозговых травм.
- Эндокринный тип ожирения развивается при патологии желез внутренней секреции: гипотиреоза, гиперкортицизма, гиперинсулинизма, гипогонадизма. При всех видах ожирения в той или иной мере отмечаются гипоталамические нарушения, являющиеся либо первичными, либо возникающие в процессе заболевания.
Симптомы ожирения
Специфическим симптомом ожирения служит избыточная масса тела. Избыточные жировые отложения обнаруживаются на плечах, животе, спине, на боках туловища, затылке, бедрах, в тазовой области, при этом отмечается недоразвитие мышечной системы. Изменяется внешний облик пациента: появляется второй подбородок, развивается псевдогинекомастия, на животе жировые складки свисают в виде передника, бедра принимают форму галифе. Типичны пупочная и паховая грыжи.
Пациенты с I и II степенью ожирения могут не предъявлять особых жалоб, при более выраженном ожирении отмечаются сонливость, слабость, потливость, раздражительность, нервозность, одышка, тошнота, запоры, периферические отеки, боли в позвоночнике и суставах.
У пациентов с ожирением III—IV степени развиваются нарушения деятельности сердечно-сосудистой, дыхательной, пищеварительной систем. Объективно выявляются гипертония, тахикардия, глухие сердечные тона. Высокое стояние купола диафрагмы приводит к развитию дыхательной недостаточности и хронического легочного сердца. Возникает жировая инфильтрация паренхимы печени, хронический холецистит и панкреатит. Появляются боли в позвоночнике, симптомы артроза голеностопных и коленных суставов.
Нередко ожирение сопровождается нарушениями менструального цикла, вплоть до развития аменореи. Повышение потоотделения обусловливает развитие кожных заболеваний (экземы, пиодермий, фурункулеза), появление акне, стрий на животе, бедрах, плечах, гиперпигментации локтей, шеи, мест повышенного трения.
Алиментарное ожирение
Ожирение различных видов имеет сходную общую симптоматику, различия наблюдаются в характере распределения жира и наличии либо отсутствии признаков поражения эндокринной или нервной систем. При алиментарном ожирении масса тела нарастает постепенно, жировые отложения равномерные, иногда преобладают в области бедер и живота. Симптомы поражения эндокринных желез отсутствуют.
Гипоталамическое ожирение
При гипоталамическом ожирении тучность развивается быстро, с преимущественным отложением жира на животе, бедрах, ягодицах. Отмечается повышение аппетита, особенно к вечеру, жажда, ночной голод, головокружение, тремор. Характерны трофические нарушения кожи: розовые или белые стрии (полосы растяжения), сухость кожи. У женщин могут развиваться гирсутизм, бесплодие, нарушения менструального цикла, у мужчин – ухудшение потенции. Возникает неврологическая дисфункция: головные боли, расстройство сна; вегетативные нарушения: потливость, артериальная гипертония.
Эндокринное ожирение
Эндокринная форма ожирения характеризуется преобладанием симптомов основных заболеваний, вызванных гормональными нарушениями. Распределение жира обычно неравномерное, отмечаются признаки феминизации или маскулинизации, гирсутизм, гинекомастия, кожные стрии. Своеобразной формой ожирения является липоматоз – доброкачественная гиперплазия жировой ткани. Проявляется многочисленными симметричными безболезненными липомами, чаще наблюдается у мужчин. Также встречаются болезненные липомы (липоматоз Деркума), которые располагаются на конечностях и туловище, болезненны при пальпации и сопровождаются общей слабостью и местным зудом.
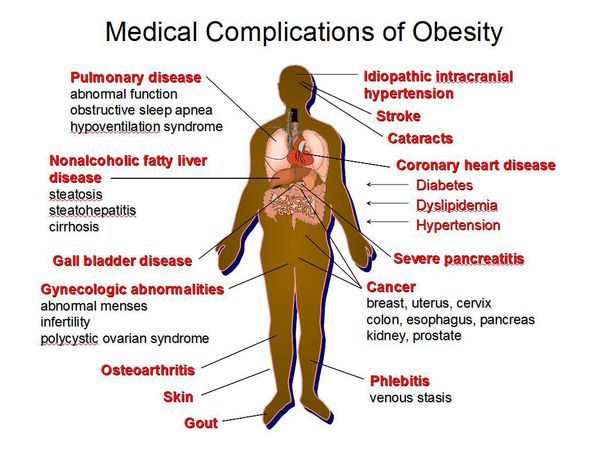
Осложнения
Кроме психологических проблем, практически все пациенты с ожирением страдают одним или целым рядом синдромов или заболеваний, обусловленных избыточным весом, со стороны
- сердечно-сосудистой системы: ИБС, артериальной гипертонией, стенокардией, сердечной недостаточностью, инсультом
- обменных процессов: сахарным диабетом 2 типа
- пищеварительной системы: желчнокаменной болезнью, циррозом печени, хронической изжогой
- синдромом сонных апноэ,
- опорно-двигательного аппарата: артритом, артрозом, остеохондрозом
- репродуктивных органов: синдромом поликистозных яичников, снижением фертильности, либидо, нарушением менструальной функции и т. д.
При ожирении возрастает вероятность возникновения рака груди, яичников и матки у женщин, рака простаты у мужчин, рака толстой кишки. Также повышен риск внезапной смерти на фоне имеющихся осложнений. Смертность мужчин в возрасте от 15 до 69 лет, имеющих фактическую массу тела, превышающую идеальную на 20%, на треть больше, чем у мужчин с нормальным весом.
Диагностика
При обследовании пациентов с ожирением обращают внимание на анамнез, семейную предрасположенность, выясняют показатели минимального и максимального веса после 20 лет, длительность развития ожирения, проводимые мероприятия, пищевые привычки и образ жизни пациента, имеющиеся заболевания. Для выяснения наличия и степени ожирения используют метод определения индекса массы тела (ИМТ), идеальной массы тела (Ми).
Характер распределения жировой ткани на теле определяют подсчетом коэффициента, равного отношению окружности талии (ОТ) к окружности бедер (ОБ). О наличии абдоминального ожирения свидетельствует коэффициент, превышающий значение 0,8 – для женщин и 1 – для мужчин. Считается, что риск развития сопутствующих заболеваний высок у мужчин с ОТ > 102 см и у женщин с ОТ> 88 см. Для оценки степени отложения подкожного жира проводят определение размера кожной складки.
Наиболее точные результаты определения локализации, объема и процентного содержания жировой ткани от общей массы тела получают с помощью вспомогательных методов: УЗИ, ядерного магнитного резонанса, компьютерной томографии, рентгенологической денситометрии и др. При ожирении пациентам необходимы консультации психолога, диетолога и инструктора по лечебной физкультуре.
Для выявления изменений, вызванных ожирением, определяют:
- показатели артериального давления (для выявления артериальной гипертензии);
- гипогликемический профиль и тест на толерантность к глюкозе (для выявления сахарного диабета II типа);
- уровень триглицеридов, холестерина, липопротеидов низкой и высокой плотности (для оценки нарушения липидного обмена);
- изменения по ЭКГ и ЭХОКГ (для выявления нарушений работы системы кровообращения и сердца);
- уровень мочевой кислоты в биохимическом анализе крови (для выявления гиперуремии).
КТ ОБП. Избыточное количество висцеральной жировой клетчатки у пациента с повышенным индексом массы тела.
Лечение ожирения
У каждого человека, страдающего ожирением, может быть своя мотивация снижения массы тела: косметический эффект, уменьшение риска для здоровья, улучшение работоспособности, желание носить одежду меньших размеров, стремление хорошо выглядеть. Однако, цели в отношении снижения веса и его темпов должны быть реальными и направленными, прежде всего, на уменьшение риска возникновения сопутствующих ожирению осложнений. Начинают лечение ожирения с назначения диеты и физических упражнений.
Диетотерапия
Пациентам с ИМТ
При соблюдении гипокалорийной диеты происходит снижение основного обмена и сохранение энергии, что уменьшает эффективность диетотерапии. Поэтому гипокалорийную диету необходимо сочетать с физическими упражнениями, повышающими процессы основного обмена и метаболизма жира. Назначение лечебного голодания показано пациентам, находящимся на стационарном лечении, при выраженной степени ожирения на короткий срок.
Медикаментозная терапия
Медикаментозное лечение ожирения назначается при ИМТ >30 либо неэффективности диеты на протяжении 12 и более недель. Действие препаратов группы амфетамина (дексафенфлюрамин, амфепрамон, фентермин) основано на торможении чувства голода, ускорении насыщения, аноректическом действии. Однако, возможны побочные эффекты: тошнота, сухость во рту, бессонница, раздражительность, аллергические реакции, привыкание.
В ряде случаев эффективным является назначение жиромобилизующего препарата адипозина, а также антидепрессанта флуоксетина, изменяющего пищевое поведение. Наиболее предпочтительными на сегодняшний день в лечении ожирения считаются препараты сибутрамин и орлистат, не вызывающие выраженных побочных реакций и привыкания. Действие сибутрамина основано на ускорении наступление насыщения и уменьшении количества потребляемой пищи. Орлистат уменьшает в кишечнике процессы всасывания жиров. При ожирении проводится симптоматическая терапия основных и сопутствующих заболеваний. В лечении ожирения высока роль психотерапии (беседы, гипноз), меняющей стереотипы выработанного пищевого поведения и образа жизни.
Хирургическое лечение ожирения
Методы бариатрической хирургии – оперативного лечения ожирения применяются в случаях стойкого удержания веса при ИМТ>40. В мировой практике наиболее часто проводятся операции вертикальной гастропластики, бандажирования желудка и гастрошунтирования. Инновационным малоинвазивным методом лечения морбидного ожирения является эмболизация левой желудочной артерии. Через полгода после операции достигается снижение веса в среднем на 20%. В качестве косметической меры проводится локальное удаление жировых отложений – липосакция.
Прогноз и профилактика
Своевременно начатые систематические мероприятия по лечению ожирения приносят хорошие результаты. Уже при снижении массы тела на 10% показатель общей смертности уменьшается > чем на 20%; смертности, вызванной диабетом, > чем на 30%; вызванной сопутствующими ожирению онкологическими заболеваниями, > чем на 40%. Пациенты с I и II степенью ожирения сохраняют трудоспособность; с III степенью – получают III группу инвалидность, а при наличии сердечно-сосудистых осложнений— II группу инвалидности.
Для профилактики ожирения человеку с нормальным весом достаточно тратить калорий и энергии столько, сколько он получает их в течение суток. При наследственной предрасположенности к ожирению, в возрасте после 40 лет, при гиподинамии необходимо ограничение потребления углеводов, жиров, увеличение в рационе белковой и растительной пищи. Необходима разумная физическая активность: пешеходные прогулки, плавание, бег, посещение спортивных залов. Если есть недовольство собственным весом, для его снижения необходимо обратиться к эндокринологу и диетологу для оценки степени нарушений и составления индивидуальной программы похудания.
Когда пора начинать бить тревогу? Как бороться с ожирением? Поговорили об этом с врачом-эндокринологом Татьяной Савич.
Что такое ожирение?
Ожирение — это хроническое заболевание, основной симптом которого — избыточное накопление в организме жировой ткани.
Отличают общее и абдоминальное ожирение (отложение жировой ткани в области талии). В диагностике общего ожирения используется соотношение веса и роста — индекс массы тела (ИМТ), а в диагностике абдоминального учитывается окружность талии.
Общее ожирение делится на три степени:
- 1 степень — индекс массы тела от 30 до 35.
- 2 степень — индекс массы тела от 35 до 39,9.
- 3 степень — индекс массы тела больше 40, это морбидное ожирение, которое сочетается с серьезными проблемами со здоровьем, представляющими угрозу жизни.
Морбидным может считаться и ожирение 2 степени, при условии, что оно уже спровоцировало различные осложнения: повышенное артериальное давление, высокий уровень глюкозы и холестерина и так далее.
При абдоминальном ожирении индекс массы тела может быть в норме, оценивается лишь окружность талии:
- Больше 80 см для женщин и 94 см для мужчин — считается повышенным риском со стороны развития сопутствующих заболеваний и проблем со здоровьем.
- Больше 88 см для женщин и 102 см для мужчин — считается очень высоким риском.
В отдельных случаях может в комплексе учитываться и индекс массы тела, и окружность талии.
Есть ситуации, в которых индекс массы тела не может быть применен. Например, он не используется в отношении:
- детей, у которых еще не закончился период роста;
- беременных женщин;
- людей старше 65 лет;
- у мужчин и женщин, которые профессионально занимаются спортом, так как у них соотношение веса к росту может быть больше за счет мышечной массы;
- людей с ампутациями — например, отсутствие ноги считается достаточной большой потерей веса, что не позволяет использовать ИМТ.
В подобных ситуациях в качестве альтернативы может использоваться специальный прибор — биоимпеданс. С помощью малых токов он проводит через тело импульс и за счет того, что разные ткани оказывают разное сопротивление, определяет соотношение в организме жидкости, мышечной массы, жировой и костной ткани и автоматически рассчитывает ИМТ, основной обмен. Он может быть встроен даже в обычные «домашние» весы.
Почему развивается ожирение?
В 95% случаев причина ожирения — избыточное поступление в организм калорий при недостаточном их расходовании. Проще говоря, высококалорийная пища и низкая физическая активность. Причем бывает так, что избыток калорий настолько велик, что даже среднестатистической физической активности оказывается недостаточно.
В остальных 5% случаев развитие ожирения связано с эндокринными причинами, например, гипотиреозом — нарушением функций щитовидной железы. Или дисбалансом половых гормонов, например, при гиперпролактинемии вырабатывается слишком много пролактина и, как следствие, нарушается метаболизм. Или, наоборот, нехватка половых гормонов: например, склонность к набору веса возникает на фоне менопаузы.
Распространена и такая ситуация: при снижении уровня тестостерона появляется склонность к набору веса, а сам избыточный вес в свою очередь вызывает снижение уровня тестостерона, и уже на фоне ожирения возникает вторичная нехватка половых гормонов. И это замкнутый круг: чем выше вес, тем ниже гормоны, чем ниже гормоны, тем быстрее набирается вес.
Что проверить?
- уровень гормонов щитовидной железы;
- уровень половых гормонов (пролактин, общий тестостерон, ФСГ, ЛГ);
- может потребоваться определение уровня кортизола, чтобы исключить гиперкортизолизм — гиперфункцию надпочечников, при которой вырабатывается избыточное количество кортизола, отвечающего за углеводный обмен и отложение жировой ткани.
Если индекс массы тела выше 40, то может быть рекомендовано достаточное широкое обследование.
Когда пациентам с ожирением назначают большой перечень обследований, многие думают, что мы ищем причину, а на самом деле мы ищем уже следствие избыточной массы тела!
Что именно мы смотрим?
- уровень глюкозы;
- артериальное давление;
- биохимической анализ крови: печеночные ферменты, показатели работы поджелудочной железы и почек, нет ли нарушения микроэлементов (калий, натрий);
- липидограмма;
- узи органов брюшной полости;
- кардиограмма.
Пациентам с выраженным избытком массы тела также стоит исключить синдром ночного апноэ (остановка дыхания).
Если есть подозрение, что ожирение развилось на фоне неврологической клиники (в анамнезе есть черепно-мозговая травма или нейроинфекция), то может быть рекомендована консультация врача-невролога. Но в подобных случаях, кроме набора веса, есть еще множество серьезных симптомов: эпизоды потери сознания, резкое снижение зрения.
Если ожирение сопровождается диетами и срывами, может развиться расстройство пищевого поведения, а значит не обойтись без консультации психотерапевта. То есть в зависимости от того, какие еще жалобы есть у пациента, врач-терапевт или эндокринолог наметит определенный, индивидуальный путь обследования.
Кто в группе риска?
- Дети, у мам которых во время беременности был гестационный сахарный диабет, причем который не удалось компенсировать.
- Дети, у которых в семье оба родителя с ожирением или с избытком массы тела. Во-первых, это будет наследственная склонность к набору веса, во-вторых, традиции питания.
- Женщины с поликистозом яичников — генетическое заболевание со склонностью к набору веса, которая связана с инсулинорезистентностью.
- Мужчины, прооперированные в связи с урологическими заболеваниями, так как возникает снижение уровня тестостерона.
- Пациенты, которые по какой-либо причине вынуждены принимать глюкокортикостероиды: например, ревматоидный артрит, бронхиальная астма.
- Пациенты, длительно вынужденные принимать антидепрессанты, нейролептики.
- Пациенты с сердечно-сосудистыми заболеваниями.
- Пациенты после переломов, пневмоний, то есть после длительного вынужденного постельного режима.
- Женщины в менопаузе.
Чем опасно ожирение?
Есть заболевания, ассоциированные с ожирением, в первую очередь это состояния, связанные с нарушением углеводного обмена: диабет 2 типа, преддиабет. Иногда стоит чуть-чуть сбросить вес, как уровень глюкозы приходит в норму и жить в будущем будет намного проще.
Какие еще проблемы может спровоцировать лишний вес?
- повышение артериального давления;
- ишемическая болезнь сердца;
- варикозное расширение вен;
- синдром Пиквика — синдром легочной гипервентиляции при ожирении;
- синдром апноэ — остановка дыхания во время сна;
- предрасположенность к респираторным инфекциям и бронхиальной астме;
- патологии со стороны желудочно-кишечного тракта: на фоне лишнего веса часто развивается желчекаменная болезнь, жировой гепатоз печени (неалкогольная жировая болезнь), гастроэзофагиальная рефлюксная болезнь;
- подагра;
- патологии со стороны костной системы, связанные с повышенной нагрузкой на суставы: остеоартроз, плоскостопие, боли в спине;
- проблемы с кожей: инсулинорезистентность вызывает стимуляцию яичников и избыток андрогенов, что провоцирует сальность кожи и угревую сыпь;
- у женщин проблемы со стороны органов репродуктивной системы — нарушения менструального цикла вплоть до аменореи (полное исчезновение месячных) и бесплодия.
Чем быстрее набран вес, тем быстрее развиваются заболевания!
Кто лечит ожирение?
Нет специального врача, который ведет пациентов с ожирением, а врачи-диетологи не предусмотрены в государственных поликлиниках на бесплатной основе, поэтому чаще всего это врачи-терапевты и/или узкие специалисты, которые занимаются ассоциированными с ожирением болезнями: эндокринологи (сахарный диабет), кардиологи (артериальная гипертензия, ишемическая болезнь сердца).
Пациенты редко обращаются к врачу из-за самого ожирения, чаще речь идет уже о болезни, возникшей вследствие лишнего веса.
Как лечат ожирение?
Основная рекомендация — снизить лишний вес. А значит, необходима модификация образа жизни, в первую очередь, коррекция питания. Следует ограничить высококалорийные продукты, все, что содержит животные и скрытые жиры, ограничить потребление красного мяса, субпродуктов, фастфуда, легких углеводов (белая мука, сладости и сладкие газировки).
Также важно ограничить алкоголь. Безопасной нормы алкоголя не существует, но если нет возможности полностью от него отказаться, то нужно хотя бы снизить его до двух порций у мужчин и одной порции у женщин. 1 порция = 8 грамм чистого этанола (условно это бокал пива 300 мл или бокал вина 125 мл).
Следует ограничивать общую калорийность и размер порций. Для подсчета калорийности существует специальная формула Миффлина-Сан Жеора, учитывающая возраст, вес, рост, пол и физическую активность. И вот после того, как мы рассчитали свою суточную норму калорий, ее нужно уменьшить на 20%, или на 500– 600 килокалорий.
Можно и не считать калории, а просто визуально уменьшать порции и ограничивать отдельные продукты, но иметь представление о калорийности все равно нужно. Например, небольшой перекус орешками — вроде маленький объем пищи, но калорийность очень высокая.
Не нужно снижать калорийность больше, чем на 600 калорий один раз в три дня, иначе для организма это будет стрессом. Рекомендуется не гнаться за высокими цифрами и быстрыми результатами, а в первую очередь уделять внимание удержанию того веса, к которому мы уже пришли.
Если есть какие-либо сопутствующие заболевания, то подключаются дополнительные рекомендации в зависимости от того, какая проблема доминирует: например, низкоуглеводная или гипохолестериновая диета.
Какое снижение веса считается эффективным?
Считается, что потеря 0,5–1 килограмм в неделю — это вариант нормы. Чем выше изначально вес, тем интенсивность снижения может быть выше.
Если за 6 месяцев от исходного веса мы потеряли больше 5%, то значит, наши действия эффективны. Если меньше 5%, то методика не работает и нужно обратиться к специалисту — врачу-диетологу для коррекции питания или врачу-эндокринологу для подключения медикаментозного лечения.
Физической нагрузке необходимо уделять как минимум 150 минут в неделю, или 30 минут в день. Не обязательно нужно бегать или ходить в тренажерный зал. Ходьба, плавание, велосипед, йога, танцы — все, что нравится. Любая нагрузка эффективна.
Важно знать, что нагрузка нужна, в том числе, и для поддержания мышечной массы: если включать только ограничения по питанию, может теряться не только жировая, но и мышечная ткань. Чтобы этого не происходило, мышцы нужно тренировать.
Если тяжелые осложнения ожирения развиваются очень быстро, то может быть рекомендована бариатрическая операция по уменьшению объема желудка. Это серьезная операция, и перед ее проведением следует взвесить плюсы, минусы, все возможные риски.
Когда пора начинать бить тревогу?
Индекс массы тела больше 25 — это уже избыток. Не надо игнорировать, запускать, ждать, пока появятся серьезные проблемы со здоровьем.
Но важно подчеркнуть и то, что нельзя и демонизировать несколько лишних килограмм. Нормой считается индекс массы тела от 18,5 до 25, а для европейских женщин — от 20 до 25. Все, что ниже 18,5 — это уже дефицит массы тела, также влекущий за собой проблемы со здоровьем.
Есть ли особенности ожирения у детей?
Да. Детей нельзя ограничивать в питании, им нельзя говорить фразы типа «посмотри, какой ты толстый», поэтому работа с детьми требует особого подхода, возможно, с подключением психолога. Иначе существует риск развития недоверия к родителям, формирования психических расстройств, в первую очередь, расстройств пищевого поведения.
Очень важно удерживать вес в норме с самого детства, формировать здоровые пищевые привычки. Все это, конечно, зависит от родителей. От нездоровых «бабушкиных традиций» из серии «посмотрите, какой он тощий, надо как следует накормить» стоит отходить. Процент детского ожирения растет.
У меня от рождения медленный метаболизм
Метаболизм замедляется, например, у женщин во время менопаузы. И он не уменьшается в два–три раза, это такие небольшие отклонения, что полностью списать ожирение на метаболизм не получится.
У меня нарушение обмена веществ
Ожирение — причина нарушения обмена веществ, а не наоборот. На фоне ожирения развивается жировой гепатоз печени, вследствие чего в организме и нарушается углеводный и жировой обмен.
Я принимаю таблетки, от которых толстею
Действительно, есть лекарственные препараты, например, некоторые антидепрессанты и нейролептики, обладающие выраженным эффектом повышения пролактина, а глюкокортикостероиды увеличивают склонность к набору веса. Если доктор видит патологический набор веса на фоне лечения, то может порекомендовать контроль уровня пролактина. Может понадобиться замена препарата, снижение дозировки или дополнительное назначение препаратов, рекомендуемых при расстройствах пищевого поведения с целью уменьшить патологическую тягу к еде.
Однако важно знать, что сам по себе пролактин увеличивает склонность к отекам и набору жировой ткани в незначительной мере — если нет избыточного поступления калорий, то не будет и набора веса. То есть если вы «на таблетках», то просто чуть выше склонность к набору веса и нужно чуть строже следить за своим питанием.
У меня же всю жизнь этот вес, а сахар «выскочил» только сейчас, значит, виноват не вес
На самом деле резервы организма не безграничны, в какой-то момент он просто устает поддерживать баланс и сдается.
Я набрала вес, когда бросила курить
Так бывает, когда одну привычку заменяют другой — раньше от безделья и скуки ходили курить, а теперь — есть. Среди людей с ожирением и лишним весом много курящих, так что так это не работает.
Перестаньте ругать себя. Лишний вес – очень сложная проблема. Мы поможем разобраться.

pixabay
Большой лишний вес – одна из главных проблем со здоровьем во всем мире. Как правило лишний вес идет в одной связке с состояниями, известными как метаболический синдром. К ним относятся высокое артериальное давление, повышенный уровень сахара в крови и плохой липидный профиль крови.
Люди с метаболическим синдромом подвержены гораздо более высокому риску сердечных заболеваний и диабета 2 типа.
Последние десятилетия очень многие исследования сфокусировались на причинах ожирения, его возможном лечении и предотвращении. Давайте изучим самые частые проблемы вокруг веса – в том числе психологические.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Кто-то скажет: «Чего тут исследовать? Люди с ожирением просто безвольные!» Это не так!
Дело не в силе воли или лени. Ожирение — состояние сложное, на него влияют многие факторы.
Да, действительно, увеличение веса в значительной степени — результат пищевого поведения и образа жизни. Но некоторые люди изначально находятся в невыгодном положении, когда речь заходит о контроле пищевых привычек.
Переедание обусловлено различными биологическими факторами, такими как генетика и гормоны. Некоторые люди просто предрасположены к набору лишнего веса.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Более того, сейчас проводятся исследования кишечного микробиома, показывающего, что люди могут по-разному метаболизировать одинаковую пищу. Не будем забывать и об эмоциональном переедании.
Конечно, люди могут побороть и эти факторы, изменив образ жизни и поведение. Эти изменения, безусловно, требуют большого количества сил и ресурсов (которые в быту и называют «силой воли»), целеустремленности и настойчивости. Однако утверждения о том, что пищевое поведение определяется исключительно силой воли, слишком упрощены.
Они не принимают во внимание другие важные факторы, влияющие на метаболизм, поведение и мотивацию. Вот 10 факторов, являющихся главными причинами увеличения веса, ожирения и метаболических заболеваний. И многие из них не имеют ничего общего с «силой воли».
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
1. Генетика
Ожирение имеет сильную генетическую составляющую. Дети тучных родителей гораздо чаще страдают ожирением. Это не значит, что ожирение предопределено и неизбежно. То, что мы едим, может оказать серьезное влияние на экспрессию генов. Население неиндустриальных стран быстро «становится» тучным, как только в их рационе появляется типичная «западная» еда. Их гены не изменились, но изменились сигналы окружающей среды, которые те получают.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Исследования на однояйцевых близнецах очень хорошо демонстрируют то, как генетические компоненты влияют на нашу восприимчивость к набору веса.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
2. Нездоровая еда промышленного производства
Ультра переработанные продукты часто представляют собой рафинированные ингредиенты, смешанные с добавками, специями, сахаром и усилителями вкуса. Они «сконструированы» таким образом, чтобы иметь низкую себестоимость, долгий срок хранения и выразительный сильный вкус, которому трудно сопротивляться. Делая продукты как можно более вкусными, производители пытаются увеличить продажи, но это также способствует перееданию.
Сегодня большинство переработанных продуктов сегодня совсем не похожи на цельные. Это результаты исследований, расчетов, тестов и высоких технологий, предназначенных для того, чтобы поймать потребителя «на крючок».
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
3. Пищевая зависимость
Многие подслащенные, жирные нездоровые продукты стимулируют центры вознаграждения в нашем мозге. Их часто сравнивают с такими наркотиками, как алкоголь, кокаин, никотин и каннабис. Нездоровая пища может вызвать зависимость у восприимчивых людей. Они могут потерять контроль над своим пищевым поведением, подобно тому, как люди, борющиеся с алкоголизмом, теряют контроль над количеством выпитого.
Зависимость — это сложная проблема, которую очень трудно преодолеть. Когда мы становимся зависимым от чего-то, то теряем свободу выбора, и бразды правления подхватывает биохимия мозга.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
4. Агрессивный маркетинг
Производители вредной пищи — очень агрессивные маркетологи. В некоторых случаях они даже пытаются продавать свои продукты как «здоровые», «полезные» или «спортивные». Но, что хуже, довольно часто маркетинг подобных компаний ориентирован именно на детей, пользуясь тем, что у них недостаточно опыта для распознавания опасности.
В современном мире дети страдают ожирением, диабетом и пристрастием к нездоровой пище задолго до того, вырастут достаточно, чтобы принимать обоснованные решения по этим вопросам.
5. Инсулин
Инсулин — крайне важный гормон, который, помимо прочего, регулирует накопление энергии. Одна из его функций состоит в том, чтобы дать команду жировым клеткам сохранить жир и удерживать тот, что уже есть. Традиционная диета западных стран (а Россия в плане питания ближе к западным странам) способствует развитию инсулинорезистентности у многих людей с избыточным весом и ожирением. Клетки перестают «слышать» инсулин, что приводит к повышению его уровня в крови и заставляет энергию накапливаться в жировых клетках вместо того, чтобы быть доступной для использования.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Хотя роль инсулина в ожирении спорна, некоторые исследования показывают, что высокий его уровень играет важную роль в наборе веса. Один из лучших способов снизить уровень инсулина — сократить потребление простых или рафинированных углеводов и, одновременно, увеличить потребление клетчатки. Уже одно это обычно приводит к уменьшению количества потребленных калорий и началу потери веса.
6. Некоторые лекарственные препараты
Многие лекарства имеют увеличение веса в качестве побочного эффекта. Среди них антидепрессанты, лекарства от диабета, антипсихотики. Эти препараты не уменьшают силу воли, но они изменяют функционирование тела и мозга, снижая скорость обмена веществ или повышая аппетит.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
7. Устойчивость к лептину
Лептин — это еще один гормон, играющий важную роль при ожирении. Он вырабатывается жировыми клетками, и его уровень в крови растет с увеличением процента жира в организме. Соответственно, уровень лептина особенно высок у людей с ожирением. У здоровых людей высокий уровень лептина связан со снижением аппетита. Если все идет как надо, гормон должен «отправить отчет» мозгу, насколько велики наши жировые запасы.
Однако у многих тучных людей лептин не работает должным образом, потому что по какой-то причине не может преодолеть гематоэнцефалический барьер. Это состояние называется резистентностью к лептину и считается ведущим фактором в патогенезе ожирения.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
8. Доступность пищи
Еще одним фактором, резко влияющим на объем талии людей, является доступность продуктов питания, которая значительно возросла за последние несколько столетий. Еда (особенно нездоровая), теперь повсюду, причем, маркетинг выстроен таким образом, что именно вредные продукты привлекут наше внимание.
Проблема усугубляется тем, что нездоровая еда чаще оказывается дешевле качественных полезных продуктов, особенно белковых (а конфета для ребенка иногда дешевле яблока, особенно не в сезон). Как еда может быть делом выбора среди прочих равных, если выбора, по сути, нет?
9. Сахар
Возможно, добавленный сахар — главный негативный фактор рациона современного человека. Сахар, получаемый в избытке, изменяет гормоны и биохимию нашего тела, что способствует увеличению веса. Добавленный сахар состоит из половины глюкозы и половины фруктозы. Глюкозу мы получаем из различных продуктов, включая крахмалы, но большая часть фруктозы попадает к нам именно из добавленного сахара.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Избыточное потребление фруктозы может вызвать инсулинорезистентность и повышенный уровень инсулина. Она также менее склонна вызывать насыщение, чем глюкоза. Как мы уже знаем, это может вести к ожирению.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
10. Дезинформация
Людей во всем мире дезинформируют о здоровье и питании. Многие сайты используют некорректную информацию для продажи своих товаров. Некоторые новостные издания неверно интерпретируют результаты научных исследований. Иногда проблема в том, что информация базируется на устаревших или недоказанных концепциях. Если человек основывается на неверной информации, пытаясь снизить вес, прогресс может быть медленным или вовсе отсутствовать.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Все эти факторы важны, но они совсем не означают, что мы должны поднять лапки вверх и сдаться. Да, мы не можем контролировать работу своего тела или биохимию мозга. Но мы можем начать маленькими шажками изменять свои пищевые привычки и образ жизни.
Многие люди проделали долгий путь и добились хороших результатов, вопреки негативным факторам. Важно найти баланс между индивидуальной ответственностью и аспектами, которые невозможно контролировать «изнутри». Проблема глобальна, и она требует глобальных решений, а не только напряжения всех личных сил для противостояния Левиафану.
В конце концов, идея, что «все определяется силой воли» — это именно то, в чем нас хотят убедить корпорации, чтобы иметь возможность и дальше безнаказанно использовать машину агрессивного маркетинга. Ведь нет ничего проще, чем управлять людьми с помощью стыда.
Материал был впервые опубликован в издании «Новый очаг»
Автор: Анастасия Никифорова
Лишний вес не всегда развивается из-за погрешностей в питании, любви к сладкому или гиподинамии. Иногда человек ведет здоровый образ жизни, а стрелка на весах идет вверх. Причиной внезапного увеличения веса могут быть различные патологии — изменение гормонального фона, сбои работы яичников или ЖКТ. Нужно присмотреться к сопутствующим симптомам, чтобы вовремя обратиться к врачу и принять меры.
Кратко о проблеме
Увеличение веса — естественная часть жизни. Такие факторы, как возраст, снижение уровня активности, потеря мышечной массы, замедление обмена веществ и даже менструальный цикл, могут привести к набору нескольких лишних килограммов. Таким образом, необъяснимое увеличение веса не всегда вызывает беспокойство, особенно если можно точно определить причину.
Так как же узнать, когда неожиданно появившийся лишний вес — признак заболевания? Если прибавка в весе начинает вызывать боли в суставах (например, в коленях или бедрах) или если ухудшается настроение, и вы становитесь все менее и менее активным, стоит проконсультироваться с врачом.
Появление жировых отложений вокруг талии у взрослых вне беременности часто становится признаком инсулинорезистентности или гиперсекреции инсулина. Это также может быть связано с другими менее распространенными причинами, такими как избыток кортизола (проявляется в виде синдрома Кушинга) или рака (у женщин в первую очередь рак яичников).
Причина 1. Гипотиреоз
Когда необъяснимая прибавка в весе беспокоит в молодом возрасте, первое, что нужно обследовать — щитовидную железу. Отклонения в работе этого органа чрезвычайно распространены. По данным Американской ассоциации щитовидной железы (АТА), у каждой восьмой женщины в течении жизни разовьется ее патология.
Эта железа отвечает за секрецию гормона, регулирующего обмен веществ. Если она недостаточно активна (гипотиреоз), метаболизм может замедлиться, вызывая увеличение веса.
Женщины с гипотиреозом также могут страдать от низкого уровня энергии или сильной усталости, сухости кожи, выпадения волос, мышечных спазмов или запоров. При развитии любого из этих признаков, следует записаться на прием к эндокринологу, чтобы проверить щитовидную железу с помощью УЗИ щитовидки и простого анализа крови (Т3, Т4, ТТГ, АТ-ТПО).
Причина 2. Синдром поликистозных яичников
Исследования показывают, что каждая пятая женщина страдает синдромом поликистозных яичников (СПКЯ) — эндокринным заболеванием, нарушающим баланс репродуктивных гормонов эстрогена и тестостерона. СПКЯ может вызвать ряд неприятных симптомов:
- аномальные менструации;
- рост волос на лице;
- мигрени.
Заболевание приводит и к инсулинорезистентности, в результате развивается абдоминальное ожирение.
Если объем талии увеличился на несколько сантиметров, менструальные циклы нарушены, кожа стала жирной и появились угри, испортилось настроение (нервозность, апатия, вялость), не наступает желательная планируемая беременность, необходимо обратиться к гинекологу/гинекологу-эндокринологу, чтобы проверить работу яичников (УЗИ, кровь на гормоны).
Причина 3. Депрессия или тревога
Когда организм испытывает стресс, он переходите в режим «бей или беги» и получает прилив адреналина вместе с большой дозой гормона кортизола. Кортизол должен помочь восстановить запасы энергии и отложить жир. Многие из нас испытывают хронический стресс, сидя весь день за столом или просто ведя чрезмерно активную жизнь. Когда уровень кортизола долго остается повышенным, тело продолжает накапливать жир, что приводит к непреднамеренному увеличению веса.
Если вы постоянно чувствуете себя подавленным или беспокойным, у вас проблемы со сном, чувствуете усталость или потеряли интерес к жизни и при этом появился лишний вес, проконсультируйтесь с терапевтом или эндокринологом, чтобы проверить функции надпочечников (они вырабатывают кортизол), а затем и с психотерапевтом, чтобы преодолеть стресс.
Причина 4. Недостаток сна
Многие замечают, что после бессонной ночи хочется сладкой и жирной еды. Бессонница влияет на гормоны голода и обмен веществ. Недостаток сна повышает уровень грелина, гормона, сигнализирующего о том, что пора есть, и снижает уровень лептина, гормона, передающего чувство «я сыт». Повышение грелина приводит к потреблению большего (чем нужно) количества еды и накоплению жира. При одновременном уменьшении лептина, когда чувства сытости нет, человек полнеет быстрее. И все это происходит из-за недостатка сна.
Исследование, проведенное в 2018 году в журнале Sleep, показало, что люди, которые спали всего на один час в неделю больше, теряли больше жира, чем те, кто спал на час меньше. Даже несмотря на то, что все участники исследования потребляли одинаковое количество калорий, пропорциональное их весу в начале исследования, те, кто недосыпал всего один час, не похудели.
Кроме того, постоянные проблемы со сном могут привести к депрессии, а это, в свою очередь, к еще большему ожирению.
Причина 5. Синдром избыточного бактериального роста в тонкой кишке (СИБР)
Работа кишечника напрямую зависит от наличия в нем полезных “хороших” бактерий, но в пищеварительном тракте также есть “плохие” бактерии. Когда этот баланс между хорошим и плохим нарушается, может развиться избыточный бактериальный рост в тонком кишечнике (сокращенно СИБР). Синдром вызывает выработку дополнительного газа в желудочно-кишечном тракте вместе со вздутием живота, болью в животе, диареей, чередующейся с запорами, и внезапным увеличением веса.
До конца не понятно, как СИБР способен вызвать лишние килограммы, но установлено, что он напрямую связан с нарушением метаболизма (отсюда и с диабетом, и с отложением жира в области талии), ВЗК (воспалением кишечника), поражением печени.
При появлении перечисленных выше тревожных симптомов, необходимо проконсультироваться с гастроэнтерологом, проверить работу ЖКТ и провести лечение при необходимости.
Причина 6. Перименопауза
Переходный период к менопаузе (он же перименопауза, может начаться у женщин уже в середине 30-летнего возраста, но обычно начинается после 40 лет) вызывает неравномерное повышение и понижение уровня гормонов, в первую очередь эстрогена. Это колебание может вызвать увеличение веса.
Другие признаки перименопаузы включают:
- нерегулярные менструации;
- приливы;
- перепады настроения;
- изменение либидо.
Гинеколог-эндокринолог после определения гормонального фона (достаточно сдать кровь) и оценки состояния репродуктивных органов (достаточно сделать УЗИ малого таза) назначит препараты. Своевременная помощь снимет неприятные симптомы и остановит прибавку массы, иногда даже способствует похудению за счет нормализации обмена веществ и настроения.
Причина 7. Определенные лекарства
Существует длинный список и рецептурных, и безрецептурных лекарств, способных вызвать внезапное увеличение веса или задержку воды, что проявляется на весах как лишние килограммы.
Антидепрессанты — чаще всего селективные ингибиторы обратного захвата серотонина (СИОЗС), к ним относятся, например, паксил, лексапро и прозак, — могут влиять на центр аппетита в головном мозге. Бета-блокаторы (лекарства, снижающие кровяное давление) могут замедлить метаболизм, а некоторые стероиды (например, преднизолон — противовоспалительное средство, вызывающее задержку воды и повышение аппетита) могут прибавлять вес.
Даже неселективные антигистаминные препараты, например, тавегил, супрастин и димедрол, при длительном приеме приводят к появлению лишних килограммов. Они вызывают апатию, вялость, снижение активности. По отдельным данным они могут разрушать фермент в мозге, помогающий регулировать потребление пищи.
Все это вызывает заметное увеличение веса.
Причина 8. Болезнь Кушинга
Сверхредкое заболевание болезнь Кушинга (болеют от 10 до 15 человек на миллион, но 70 % диагностированных составляют женщины), вызывает избыточную выработку кортизола и вызывает чрезмерное увеличение веса только в области живота, задней части шеи, плечах. Руки и ноги остаются стройными. Причина ее не найдена, но установлено, что больше возникает после родов.
Болезнь Кушинга обычно проявляется значительным снижением энергии, нарушением цикла, у мужчин снижением либидо, и многочисленными осложнениями – диабет, высокое кровяное давление и высокий уровень холестерина. Еще один признак — достаточно большие красные растяжки на теле.
Иногда подобная картина симптомов может быть вызвана некоторыми лекарствами, стероидами, используемыми для лечения астмы и аутоиммунных заболеваний.
Если беспокоят такие симптомы, не лишним будет проконсультироваться с эндокринологом. Болезнь Кушинга можно лечить с помощью лекарств, облучения или хирургического вмешательства.
Причина 9. Недостаток воды
Необъяснимая прибавка в весе бывает не только из-за погрешностей в питании, но и вследствие недостаточного питьевого режима. Большинство из нас пьют недостаточно воды, кроме того, многие ошибочно принимают чувство жажды за чувство голода, и все это вредит организму.
Адекватная гидратация улучшает функцию митохондрий, простым языком это означает, что она увеличивает метаболизм. Без достаточного количества воды клетки не могут быстро и эффективно выполнять свою работу (а именно, преобразовывать пищу в энергию). Кроме того, питательные вещества поступают именно с водой. Если одни органы могут определенное время работать при недостатке питательных веществ и энергии, то мозг – нет.
В условиях “вынужденного обезвоживания” организм начинает работать по-другому. Запускается каскад реакций, вырабатываются определенные катализаторы и гормоны и происходит разрушение собственных клеток с высвобождением энергии и воды. Такие изменения негативно сказываются на организме, меняется гормональный фон, обмен веществ, страдает иммунитет. Все это способствует набору веса. Да и мозг постоянно посылает сигналы, что ему не хватает питания (в переводе – воды и энергии), поэтому переедание усиливается.
Если появляется спутанность сознания, усталость и упадок сил — все это признаки даже легкого обезвоживания, кстати, похожие ощущения возникают, когда человек голоден. Другие предупреждающие признаки включают усталость, мышечные спазмы, более темная концентрированная моча и головокружение при вставании. Не нужно спешить за обедом, правильным будет выпить обычной воды.
Рекомендуется потреблять много воды при нахождении в горах, на больших высотах (например, при авиаперелетах), в жаркие дни, при лихорадке и инфекциях, при дополнительных физических нагрузках. Выбирать лучше варианты с наименьшим количеством сахара — прозрачный бульон, морс, и, конечно же, чистая H2O.
Причина 10. Рак яичников
В редких случаях увеличивающийся живот становится результатом опухоли яичника и связанного с ней скоплением жидкости. Иногда опухоль настолько велика, что может вызвать вздутие живота.
У женщин чаще диагностируют рак яичников после наступления менопаузы. Но в любом возрасте важно обращать внимание на изменение веса и увеличение окружности талии, а также на слишком быстрое чувство насыщения, боль в нижней части живота и дополнительное давление на мочевой пузырь. Рекомендуется обратиться к врачу, особенно если в семье были случаи рака яичников.
Причина 11. Вы бросили курить
Никотин часто подавляет аппетит, поэтому, когда человек бросает курить, в организме происходят изменения. Курение приводит к повышению уровня дофамина, нейротрансмиттера, отвечающего за мгновенное удовольствие. Такое же удовольствие мы получаем, когда едим сладкое, например, мороженое.
Отказ от курения приводит к падению уровня дофамина, но тяга к курению все еще остается, и потребность к выбросу дофамина остается, в результате человек начинает есть сладости, жирные сытные блюда, причем, больше, чем обычно и чем необходимо.
Чтобы противодействовать более низким уровням дофамина после отказа от сигарет, нужно заниматься любимым делом, физическими упражнениями или медитацией. Это помогает высвобождать эндорфины хорошего самочувствия, а также приятно отвлекает и дает новую здоровую привычку.
Причина 12. Диабет
Диабет 1-го и 2-го типа требует инсулина, чтобы поддерживать уровень сахара в крови в норме. У людей с типом 1 поджелудочная железа практически не вырабатывает достаточного количества инсулина, поэтому тем, у кого он есть, необходимо регулярно вводить себе гормон. Инсулин позволяет организму поглощать глюкозу (или сахар) и использовать ее для получения энергии.
Диабет 2 типа связан с резистентностью (невосприимчивостью) к инсулину из-за неправильного питания, малоподвижного образа жизни и нездорового пищевого поведения. Это обычно способствует увеличению веса само по себе. Диабетики 2 типа имеют более высокий базовый уровень инсулина, но он “не работает”, не воспринимается организмом, глюкоза не переходит в клетки и не используется для выработки энергии. В результате организм находится в постоянном “голоде” и старается накопить побольше и глюкозы, и жира как вариант ее хранения. Все это повышает аппетит, нарушает обмен веществ, вызывает большее увеличение веса, как правило, вокруг живота.
Чтобы противодействовать увеличению веса, важно внимательно следить за питанием и избегать употребления слишком большого количества фаст-фуда или продуктов с высоким содержанием рафинированного сахара. При появлении тревожных знаков — лишний вес, жажда, нарушение зрения, учащение походов в туалет, грибок на коже — необходимо обратиться к эндокринологу, чтобы исключить/подтвердить диабет.
Большинство видов рака на ранних стадиях приводят к потере веса, а не к его увеличению, если только это не рак, вызывающий выброс кортизола, например опухоль в надпочечниках.
Однако по мере прогрессирования, болезнь может привести к увеличению веса. Это увеличение веса может быть связано с увеличением размера самой опухоли, ее распространения на другие органы, накопления жидкости.
Когда следует обратиться к врачу при внезапном необъяснимом увеличении веса?
Если человек быстро набирает вес, от 0,5-1 кг в неделю, и это не связано с менструальным циклом, плохим сном, беспокойством или депрессией, перекусами или перееданием, следует обратиться в клинику к терапевту, эндокринологу, гинекологу (все зависит от сопутствующих симптомов), чтобы найти причины увеличения веса и при необходимости подобрать лечение.
Перед визитом к врачу правильным будет записать режим питания (объем, характер пищи, кратность приема), упражнения (включая активность вне тренировок). Такой дневник нужно вести в течение как минимум нескольких дней, лучше 1-2 недель.
Дата публикации 24 ноября 2017Обновлено 2 февраля 2022
Определение болезни. Причины заболевания
Ожирение — это хроническое заболевание, которое характеризуется патологическим увеличением массы тела за счет жировой ткани.
Распространённость
Согласно данным ВОЗ, в 2009 г. в мире около 2,1 миллиарда человек имели избыточную массу тела или ожирение, при этом в России среди людей с таким диагнозом 51,7% женщин и 46,5% мужчин. К 2016 году это показатель вырос и уже составляет 57% (а это более 82 млн человек!).
По данным 2017 г., у каждого второго взрослого и каждого шестого ребенка есть избыточный вес или ожирение. По уровню ожирения лидируют США — 38,2% населения имеют этот диагноз; ниже всех этот показатель в Японии — 3,7 %. Согласно проведенному исследованию, женщины с более низким уровнем образования в 2-3 раза чаще страдают ожирением по сравнению с более образованными представительницами слабого пола.[1]
Причины ожирения у взрослых
По этиологии различают:
- алиментарно-конституциональное (первичное) составляет 90-95 % всех случаев, является следствием образа жизни — снижения физической активности, потребления жирной высококалорийной пищи, продуктов с высоким содержанием сахара и рафинированных углеводов.
- эндокринное ожирение (вторичное) — его причиной может стать эндокринная патология (снижение функции щитовидной железы, гипогонадизм, синдром «пустого» турецкого седла, опухоли гипофиза, синдром Кушинга и др.), генетические дефекты структур регуляции жирового обмена, психические заболевания. В патогенезе вторичного ожирения образ жизни также играет существенную роль.[2] К этой же группе относится гипоталамическое ожирение, связанное с наличием и лечением опухолей гипоталамуса.
Причины ожирения у детей
Ожирение у детей развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения заключается в том, что ребёнок потребляет больше калорий, чем затрачивает энергии. Подробнее о причинах, симптомах, диагностике и лечении можно прочитать в отдельной статье.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы ожирения
Основная жалоба пациентов – на лишний вес.
Среди других жалоб:[3]
- одышка при физической нагрузке;
- повышение артериального давления;
- сухость во рту;
- нарушение менструального цикла у женщин;
- громкий храп во сне;
- повышенная дневная сонливость;
- боли в суставах;
- снижение потенции у мужчин и др.
Патогенез ожирения
- Наследственные факторы (25-70%);
- Избыточное употребление жирной и высококалорийной пищи, сахара, рафинированных углеводов, алкоголя, преимущественно в вечернее время;
- Нарушение пищевого поведения, которое определяется семейными и национальными стереотипами питания. Психическая активность и пищевые привычки тесно взаимосвязаны, поэтому существует предположение, что одной из причин ожирения является нарушение обмена серотонина и рецепции эндорфинов. Таким образом, пища (особенно углеводистая) — это своего рода «допинг», поэтому можно провести параллель между ожирением (по типу психологической зависимости) и наркоманией или алкоголизмом. Воспринимая прием пищи как средство успокоения в стрессовых ситуациях, многие люди демонстрируют гиперфагическую реакцию на стресс.
- Низкая физическая активность. В результате сидячего образа жизни, отсутствия регулярных физических нагрузок (особенно аэробных — ходьба пешком в умеренном темпе 30–40 минут 3–4 раза в неделю, бег, езда на велосипеде, плаванье и т. п.) у организма снижаются энергозатраты, и в сочетании с высококалорийной диетой всё это способствует набору лишнего веса;
- Инсулинорезистенность играет важнейшую роль в развитии ожирения и метаболического синдрома, являясь причиной ожирения и сахарного диабета 2 типа. Инсулин — гормон, который обеспечивает нормальное протекание метаболизма и поддержку энергетического баланса за счет ингибирования образования глюкозы печенью и усиления поглощения ее мышечной и жировой тканью.
Классификация и стадии развития ожирения
Что такое избыточный вес
Термин “избыточный вес” означает, что масса тела превышает ту, которая считается нормальной для определённого роста и возраста.
Сегодня используется принятая ВОЗ классификация, которая рассчитывается согласно Индексу Массы Тела (ИМТ) (вес в кг/рост м2). Согласно этой классификации, нормальной массе тела соответствует ИМТ 18,5–24,9; избыточной — ИМТ 25–29,9; ожирению 1 степени соответствует ИМТ 30-34,9; ожирению 2 степени соответствует ИМТ 35-39,9; ожирение 3 степени (морбидное) – при ИМТ выше 40 .
Индекс массы тела (ИМТ):
Однако у этой классификации есть существенный недостаток — высокий % жира в организме бывает даже при нормальной массе тела («ожирение при нормальной массе тела»), и наоборот — спортсмен с хорошо развитой мышечной массой может иметь ИМТ, соответствующий 1 степени ожирения, хотя само собой, никакого ожирения у него нет. Поэтому для определения % жира в организме, а также воды и мышечной массы сегодня в медицине широко применяется метод биоимпедансного анализа состава тела. В норме нормальный процент жировой массы у мужчин — 10–20%, у женщин — 18–28%.[5]
Различают 2 основных типа жироотложения — андроидное (по типу «яблока», как правило, наблюдается у мужчин — отложение жира преимущественно в области верхней части живота) и гиноидное (по типу «груши», наблюдается у женщин — отложение жира в области бедер и нижней части живота). Отложение жира по типу «яблока» менее благоприятно, так как при этом типе ожирения чаще наблюдается висцеральное ожирение (жировые отложения вокруг внутренних органов), что способствует повышению риска возникновения сопутствующих заболеваний. Признаком висцерального ожирения считается объем талии больше 80 см у женщин и более 94 см у мужчин. Также соотношение объема талии к объему бедер в норме должно быть не более 1,0 у мужчин и 0,85 у женщин.
С недавних пор используется термин «саркопеническое ожирение» — его сопровождает потеря мышечной массы и мышечной силы; зачастую его можно встретить у людей пожилого возраста. Потеря мышечной массы в сочетании с ожирением чревата развитием сахарного диабета 2 типа, сердечно-сосудистых заболеваний, снижением качества жизни пациента и инвалидизацией.[6]
Виды ожирения по происхождению:
- -простое (алиментарное, конституционально-экзогенное, идиопатическое) — ожирение, связанное
- с избыточным поступлением калорий в условиях гиподинамии и наследственной
- предрасположенности;
- -гипоталамическое — ожирение, связанное с наличием и лечением опухолей
- гипоталамуса и ствола мозга, лучевой терапией опухолей головного мозга и
- гемобластозов, травмой черепа или инсультом;
- -ожирение при нейроэндокринных заболеваниях (гиперкортицизме, гипотиреозе и
- др.);
- -ожирение ятрогенное (вызванное длительным приемом глюкокортикоидов,
- антидепрессантов и других препаратов);
- -моногенное ожирение — вследствие мутаций генов лептина, рецептора лептина,
- рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина,
- проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-
- связанной киназы B);
- -синдромальное ожирение (при хромосомных нарушениях, заболеваний
- вследствие геномного импринтинга, других генетических синдромах — Прадера—
- Вилли, хрупкой X-хромосомы, Альстрема, Кохена, Дауна, при
- псевдогипопаратиреозе и др.
Осложнения ожирения
Ожирение является одним из существенных факторов, которые способствуют развитию метаболического синдрома. Его признаки:
- висцеральное ожирение;
- нарушения углеводного и липидного обмена;
- артериальная гипертензия.
Метаболический синдром часто сопровождается:
- сердечно-сосудистыми заболеваниями;
- сахарным диабетом;
- неалкогольной жировой болезнью печени (НАЖБП);
- желчнокаменной болезнью;
- синдромом поликистозных яичников;
- синдромом обструктивного апноэ сна;
- заболеваниями суставов (остеоартроз, подагра);
- повышением риска развития онкологических заболеваний (например, исследования выявили связь метаболического синдрома и инсулинорезистентности с раком предстательной железы).[7][8]
Неалкогольная Жировая Болезнь Печени (НЖБП) — одно из наиболее распространенных заболеваний печени, тесно ассоциированное с инсулинорезистентностью и метаболическим синдромом.[9] Именно у лиц с метаболическим синдромом отмечается максимальный риск развития НЖБП. По данным различных исследований, частота НЖБП у больных сахарным диабетом 2 типа и ожирением составляет от 70 до 100%. Инсулинорезистентность приводит к тому, что в печени накапливаются триглицериды и формируется жировой гепатоз, который (при отсутствии лечения) постепенно прогрессирует в фиброз, а затем и в цирроз печени.[10] На стадии стеатоза заболевание протекает бессимптомно, на стадии стеатогепатита наблюдается повышение печеночных ферментов. Стеатоз и фиброз являются обратимыми стадиями заболевания печени, поэтому крайне важно выявлять заболевание на ранней стадии, с целью предотвращения развития необратимого состояния — цирроза печени.
У пациентов с ожирением нередко наблюдается синдром обструктивного апноэ сна (СОАС) — заболевание, при котором происходит частичное или полное спадение дыхательных путей во сне. Характеризуется громким храпом во сне, эпизодами остановки дыхания во сне, выраженной дневной сонливостью. Данное состояние нарушает процесс сна, приводит к появлению усталости, выраженной дневной сонливости, проблемам с памятью, снижению работоспособности (засыпание на рабочем месте), повышает риск сердечно-сосудистых осложнений, а также ввиду низкого насыщения крови кислородом замедляет обмен веществ и мешает снизить вес пациенту с ожирением. Скрининговый метод диагностики СОАС — ночная пульсоксиметрия (неинвазивный метод измерения % насыщения крови кислородом). При наличии значительного снижения сатурации крови кислородом по данным пульсоксиметрии показано проведение полисомнографии.[11] С помощью этого метода осуществляется непрерывная регистрация различных физиологических сигналов тела человека: электрическая активность мозга, деятельность сердца, характер дыхания (наличие или отсутствие эпизодов остановки дыхания), степень насыщения крови кислородом.
Диагностика ожирения
К какому врачу обратиться
Лечением ожирения занимается врач-диетолог — специалист, окончивший медицинский вуз и получивший дополнительное образование по диетологии.
По показаниям, возможно направление к смежным специалистам — эндокринологу, кардиологу, сомнологу, гастроэнтерологу, гинекологу (при наличии нарушений менструального цикла). При наличии симптомов нарушения пищевого поведения целесообразно направить пациента к психологу, психотерапевту.
Диагностика ожирения основывается на подсчете ИМТ для определения степени выраженности ожирения. Кроме того, рекомендуется проводить биоимпедансный анализ состава тела, чтобы исключить ожирение при нормальной массе тела и саркопеническое ожирение. Далее нужно исключить вторичные формы ожирения и выявить ассоциированные с ожирением заболевания (синдром обструктивного апноэ сна, сахарный диабет, неалкогольная жировая болезнь печени и др.).
Комплексное обследование при ожирении должно включать:
- антропометрию;
- исследование состава тела;
- измерение артериального давления;
- ЭКГ;
- УЗИ органов брюшной полости;
- исследование крови на глюкозу, липидный спектр (холестерин, ЛПВП, ЛПНП, триглицериды), печеночные показатели (АЛТ, АСТ, билирубин, ЩФ);
- другие исследования — анализ мочевой кислоты, проведение глюкозотолерантного теста, скрининг на СОАС (ночная пульсоксиметрия).
Анализ композиции тела
Состояние, когда при нормальном ИМТ снижается мышечная масса и увеличивается жировая, называют саркопеническим ожирением. Выявить такое состояние позволяет биоимпедансометрия — определение состава, или композиции тела. Методика основана на различной электропроводности тканей организма: жировая ткань хуже проводит импульсы электрического тока, чем вода, мышцы и органы.
Лечение ожирения
Диета
Лечение должно быть направлено в основном на коррекцию питания:
- питание с физиологической квотой белка и повышенным содержанием пищевых волокон;
- исключение легкоусваиваемых углеводов;
- ограничение общих углеводов и животного жира;
- обогащение рациона омега-3 жирными кислотами.
Физическая активность
При ожирении важно повысить физическую активность преимущественно за счет аэробных физических нагрузок. Рекомендовано проходить в умеренно-быстром темпе не менее 10 тысяч шагов в день.
Лекарственные препараты
Для лечения ожирения применяют:
- Сибутрамин — препарат с двойным действием: он ускоряет насыщение, снижая количество потребляемой пищи, и увеличивает энергозатраты организма, что в совокупности приводит к отрицательному балансу энергии. Имеет много побочных эффектов и противопоказаний (например, артериальная гипертензия).
- Лираглутид — усиливает чувство наполнения желудка и насыщения, одновременно ослабляя ощущение голода и уменьшая объём принимаемой пищи. Позитивно влияет на гликемический профиль и улучшает углеводный обмен.
- Орлистат — препарат периферического действия, оказывающий терапевтический эффект в пределах ЖКТ. Препятствует расщеплению и последующему всасыванию жиров, поступающих с пищей, создавая тем самым дефицит энергии, что приводит к снижению массы тела. Независимо от степени снижения веса, снижает уровень холестерина в крови. Разрешён для лечения ожирения у детей.
Поведенческие вмешательства
Если имеются нарушения пищевого поведения, для эффективного снижения веса важно ведение пациента совместно с психологом/психотерапевтом. И только если консервативное лечение ожирения оказалось неэффективным, а также при тяжелой степени ожирения пациенту показана бариатрическая хирургия.
Хирургическое лечение
Виды операций при ожирении:
- эндоскопическая установка внутрижелудочных баллонов.
- шунтирующие операции на тонкой кишке;
- операции, связанные с уменьшением объема желудочного резервуара;
- комбинированные вмешательства (желудочное, билиопанкреатическое шунтирование).
Уже создан внутрижелудочный баллон, не требующий хирургического вмешательства или эндоскопической установки. Баллон от компании Allurion сжат в небольшую капсулу, которая соединена с тонким катетером. После проглатывания баллон наполняется 550 мл жидкости через катетер, что создаёт ощущение сытости. Процедура длится 20 минут. Через четыре месяца баллон самостоятельно опорожняется через клапан, после чего выходит с калом. Метод протестировали более чем на 2 тыс. пациентов, они потеряли примерно 12 % веса [13]. В России такая процедура пока не доступна.
Лечение ожирения у пожилых пациентов
Важно сформировать здоровые привычки в питании и увеличить двигательную активность. Также следует нормализовать артериальное давление, уровень глюкозы и холестерина крови, уровень печеночных трансаминаз, предупредить развитие сердечно-сосудистых осложнений, сахарного диабета 2 типа и его осложнений, цирроза печени на фоне НЖБП.
Прогноз. Профилактика
Профилактика направлена на нормализацию образа жизни: регулярная физическая активность, ограничение в рационе продуктов, богатых насыщенными жирами и рафинированными углеводами (кондитерские и колбасные изделия, лапша быстрого приготовления, дешевые полуфабрикаты и пр.), употребление достаточного количества овощей и фруктов (не менее 400 г. в день), включение в рацион зерновых продуктов (круп, хлеба грубого помола, макарон из твердых сортов пшеницы), употребление в пищу достаточного количества белка (за счет нежирных сортов мяса и птицы, рыбы, морепродуктов, яиц, творога, молочных продуктов), соблюдение режима труда и отдыха.
Двойное бремя неполноценного питания: ожирение и истощение
Проблемы неполноценного питания и ожирения часто возникают одновременно. Это происходит, если люди питаются продуктами с высокой энергетической плотностью, повышенным содержанием жиров, соли и сахара. Такое питание, как правило, дешевле, но у него низкая пищевая ценность. В сочетании с невысоким уровнем физической активности оно приводит к распространению ожирения.
Чтобы уменьшить масштаб проблемы избыточного веса и ожирения обществу следует:
- снизить содержание жира, сахара и соли в пищевых продуктах;
- обеспечить потребителей здоровыми и питательными продуктами по доступной для всех цене;
- ограничить рекламу пищи с высоким содержанием сахаров, жиров и соли, особенно продуктов питания, ориентированных на детей и подростков;
- способствовать регулярной физической активности сотрудников на рабочем месте [12].