Программа лечения Врачи Цены Отзывы
Более двух тысяч лет человечество пытается разгадать все загадки этого тяжелого дерматоза, но до сих пор многое остается неизвестным. По статистике этим заболеванием страдает от 4 до 7 % населения, женщины и мужчины подвержены ему в равной степени. Первые признаки псориаза обычно появляются в период полового созревания и сопровождают человека всю последующую жизнь, то стихая и исчезая совсем, то усиливаясь.
Можно ли вылечить псориаз? Современная медицина многого достигла в лечении этого хронического дерматоза и способна обеспечить больному достойный уровень качества жизни.
Содержание
- Причины возникновения псориаза
- Аутоиммунная
- Генетическая
- Эндокринная
- Обменная
- Нейрогенная
- Инфекционная
- Признаки и симптомы псориаза
- Стадии псориаза
- Заразен ли псориаз
- Виды псориаза
- Простой (вульгарный, бляшечный)
- Локтевой
- Каплевидный
- Ладонно-подошвенный псориаз
- Псориаз ногтей
- Псориаз волосистой части головы
- Себорейный
- Псориаз на лице
- На половых органах
- Чем опасен псориаз и нужно ли его лечить
- Методы лечения псориаза
- Питание при псориазе
- Диета Пегано
- Медикаментозная терапия
- Наружное лечение псориаза
- Системное лечение псориаза
- Народные средства при псориазе
- Домашнее лечение псориаза
- Фототерапия
- Хирургический метод
- Питание при псориазе
- Помогут ли гормоны при псориазе?
- Методы восточной медицины при псориазе
- Санаторное лечение псориаза на море
- Профилактика псориаза
- Как быть с армией?
- Как вылечить псориаз навсегда?
Причины возникновения псориаза
Псориаз – это хронический кожный воспалительный процесс, который современная медицина относит к аутоиммунным (связанным с аллергией на собственные ткани). Существует множество причин псориаза и факторов, предрасполагающих к развитию этого дерматоза, в связи с чем выдвинут ряд теорий его происхождения.
Аутоиммунная
Это основная теория, так как точно установлено, что иммунная система активно реагирует на некоторые виды воздействия на кожу. Кожные покровы людей, страдающих псориазом, очень чувствительны к механическим, физическим, химическим воздействиям. На такие воздействия реагируют не только клетки эпителия, но и вся иммунная система.
Нарушается клеточный иммунитет: соотношение между отдельными подвидами лимфоцитов, отвечающими за формирование нормального иммунного ответа. Так, при псориазе увеличивается число Т-лимфоцитов хелперов – помощников, регулирующих иммунитет, одновременно уменьшается число Т-лимфоцитов супрессоров, подавляющих чрезмерно сильную иммунную реакцию. Лимфоциты и некоторые другие клетки продуцируют цитокины – активные вещества, стимулирующие иммунный ответ. Страдает и гуморальный иммунитет, развивается дисбаланс антител (иммуноглобулинов) в сыворотке крови, появляются антитела к тканям организма больного.
Воспаление начинается на фоне активизации Т-лимфоцитов, но почему они активизируются, не установлено. В процессе исследования находится также вопрос о том, как подавить аутоиммунную реакцию, не навредив пациенту.
Обменная
Дисбаланс в обмене веществ оказывает значительное влияние на кожные покровы и иммунитет. У больных псориазом отмечается ускорение обмена веществ, появление большого количества токсичных свободных радикалов и других токсинов, поддерживающих воспалительную реакцию. Нарушается обмен веществ:
- белковый – ген предрасположенности CDSN стимулирует синтез белка корнеодесмосина, сенсибилизирующего (аллергизирующего) организм; снижается содержание в крови белков альбуминов и повышается содержание глобулинов; такое состояние называется диспротеинемией и еще более усиливает сенсибилизацию;
- жировой – в крови повышается содержание липидов и холестерина; употребление преимущественно растительной пищи и общее снижение калорийности суточного рациона способно снизить активность псориатического воспаления;
- углеводный – почти всегда нарушается;
- обмен витаминов и минералов – повышается содержание в коже витамина С, снижается содержание в крови витаминов С, А, В6, В12, железа, меди и цинка.
Инфекционная
Эта теория была актуальна вначале и в середине прошлого века. Возбудителями псориаза считали некоторые бактерии (стрептококки), грибы и вирусы. Эти теории не подтвердились. Но дерматологи отмечают, что любой острый инфекционный процесс или наличие постоянного очага инфекции способно провоцировать рецидивы. Особое место занимает вирусная теория. Последние исследования выявили влияние ретровирусов (РНК-содержащих вирусов – ВИЧ и др.) на генетический аппарат с формированием генов псориатической предрасположенности.
Генетическая
Предрасположенность к аутоиммунным реакциям передается по наследству. Если близкие человека страдают псориазом, то вероятность развития у него этой болезни многократно возрастает. Существуют гены предрасположенности к псориазу (локальные комплексы PSORS1 — PSORS9, особенно активен PSORS1, он содержит гены HLA-C, HLA-Cw6, CCHCR1 и CDSN, отвечающие за развитиеболезни). Гены оказывают воздействие на обмен веществ, иммунитет и развитие аутоиммунных процессов. Но наличие таких генов вовсе не гарантирует развитие болезни. Большое значение имеет воздействие провоцирующих факторов.
Нейрогенная
Затяжные стрессы, высокие нервно-психические нагрузки, нарушения со стороны вегетативной нервной системы (иннервирующей стенки кровеносных сосудов и внутренние органы) могут стать причиной развития псориаза, вызвав дисбаланс в эндокринной системе, нарушение обменных и иммунологических процессов.
Эндокринная
Эндокринные нарушения при псориазе встречаются часто и носят в основном роль провоцирующего фактора. Четкая связь между ними не доказана. Дерматологи отмечают, что у пациентов нередко выявляются нарушения функции щитовидной железы, надпочечников, гипофиза. Встречаются нарушения менструального цикла у женщин и половой функции у мужчин.
Симптомы псориаза
Основные симптомы псориаза – кожные высыпания. Но встречаются и другие признаки. Самые первые проявления появляются обычно в подростковом или в детском возрасте на фоне гормональных нарушений, вегето-сосудистой дистонии и затяжных стрессов.
Болезнь начинается с ощущения постоянной усталости, нарушения настроения. Характерны мелкие, возвышающиеся над поверхностью розоватые образования (папулы), припорошенные сверху белесоватым шелушением. Они окружены более ярким возвышающимся ободком.
Элементы сыпи разрастаются и соединяются в крупные бляшки причудливых форм. Основание папулы – воспалительный инфильтрат. По характеру сыпи псориаз делят на:
- точечный – элементы не более 1мм в диаметре;
- каплевидный – папулы-капельки размером до 2 мм;
- монетовидный – круглые папулы-монетки величиной до 5 мм.
Характерные особенности сыпи:
- стеариновое пятно – если поскоблить, поверхность папулы;
- терминальная пленка – тщательно очистив поверхность папулы от чешуек, увидим прозрачную пленочку;
- кровавая роса (феномен Ауспитца) – поскоблив пленку и нарушив ее целостность, увидим выступающие на поверхности мелкие кровавые капельки.
Стадии псориаза
Выделяют три стадии болезни:
- прогрессирующая – появляются первые элементы сыпи, их количество нарастает, захватываются все новые участки; высыпания появляются также при расчесывании зудящей кожи или воздействии на нее каких-то внешних раздражающих факторов (феномен Кебнера); в начальной стадия псориаза папулы начинают сливаться в крупные бляшки;
- стационарная – новых элементов нет, а те, что появились ранее, не регрессируют;
- регрессирующая – сыпь бледнеет основание ее становится менее плотным; постепенно сыпь регрессирует, процесс чаще начинается с центральной части, поэтому бляшки могут иметь образ колец; если бляшки при псориазе рассасываются от периферии к центру, то они просто постепенно уменьшаются в размере и вокруг них формируется белое кольцо – псевдоатрофический ободок Воронова; там, где была сыпь, остаются белые, лишенные пигмента участки– псориатическая лейкодерма.
Изредка на коже одновременно присутствуют папулы на всех трех стадиях развития. Выделяют также летнюю и зимнюю формы с преобладания обострений летом или зимой.
Заразен ли псориаз
Многочисленные исследования подтвердили, что это не заразное заболевание. Если инфекционные возбудители и принимают участие в его развитии, то только путем общего воздействия на обмен веществ, иммунитет и генетический аппарат.
Пациенты часто спрашивают:
Как передается псориаз?
От человека к человеку псориаз не передается.Передается ли псориаз по наследству?
Ответ вновь отрицательный, но существует наследственная предрасположенность в виде особенностей обмена веществ и функционирования иммунной системы, которая передается близким родственникам.
Виды псориаза
Характер высыпаний, их расположение, поражение других органов и систем при этом хроническом дерматозе могут быть разными. По данным признакам выделяют несколько видов болезни.
Простой (вульгарный, бляшечный)
Самый распространенный. Симптомами его являются папулы характерного ярко-розового цвета, покрытые белыми чешуйками. По течению бляшечный псориаз делят на следующие формы:
- легкую – если поражение захватывает не более 3% кожи; в прогрессирующей фазе папулы увеличиваются, но затем достаточно быстро подвергаются обратному развитию;
- средней тяжести – сыпь занимает от 3 до 10%; папулы крупные, сливаются в бляшки;
- тяжелую – поражение захватывает более 10%; высыпания многочисленные, сливаются, образуя самые разнообразные фигуры.
Протекает вульгарный псориаз в виде рецидивов, сменяющихся ремиссиями, но бывает также непрерывное течение.
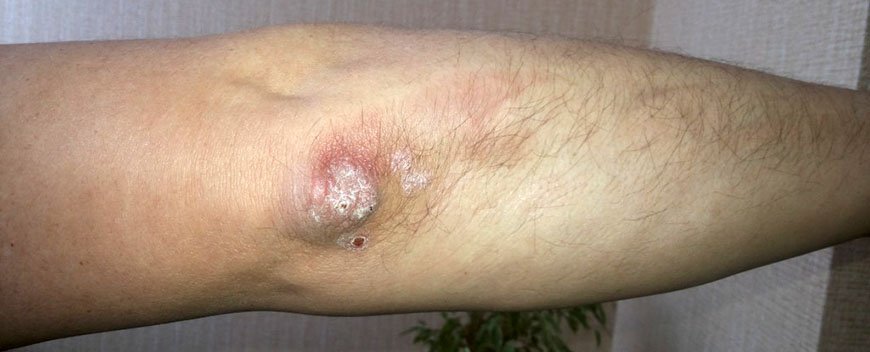
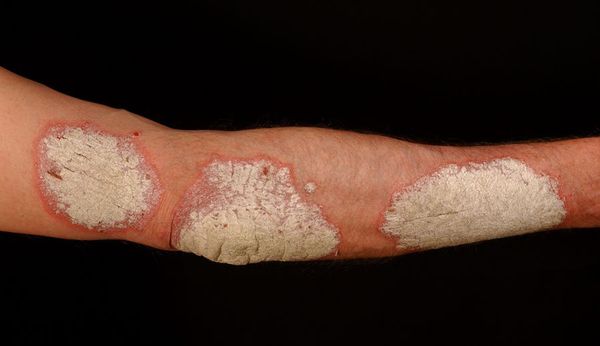
Локтевой псориаз
Это одно из проявлений легкой формы бляшечного воспаления. Отличительной особенностью псориаза на локтях является постоянное присутствие одной или нескольких «дежурных» бляшек на разгибательной стороне локтевых суставов. Если эти элементы травмируются, начинается обострение.
Каплевидный псориаз
В развитии каплевидного псориаза большое значение имеет бактериальная (чаще всего стрептококковая) и вирусная инфекция. Встречается в детском возрасте. Воспаление начинается после перенесенной инфекции. Стрептококки выделяют токсины (антигены – вещества, чужеродные по отношению к организму человека), связывающиеся с белками тканей. К ним вырабатываются антитела и развивается аутоиммунное воспаление.
Начало острое. На коже конечностей (реже тела и лица) возникают мелкие красные папулки-слезки с шелушащейся поверхностью. При травмах в области высыпаний образуются небольшие эрозии и язвочки, увеличивается риск инфицирования.
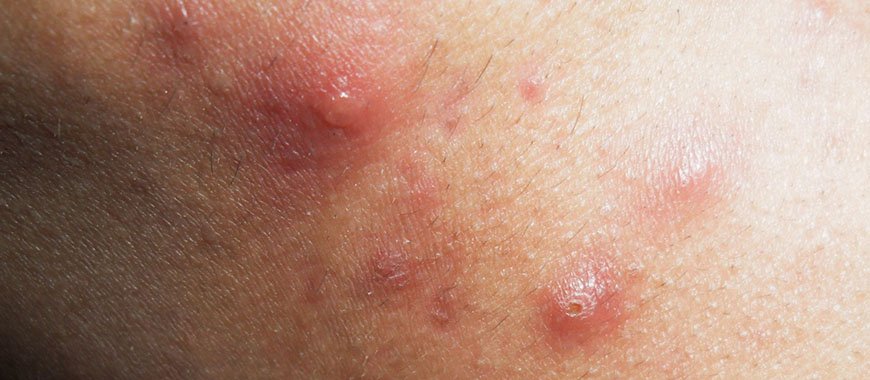
Псориаз быстро принимает подострое и хроническое течение. Рецидивы сменяются ремиссиями, возможно самостоятельное выздоровление или переход во взрослую форму заболевания.
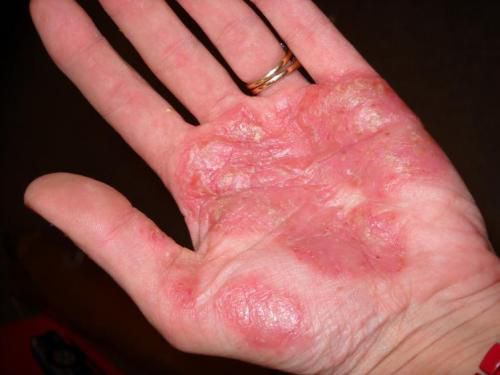
Ладонно-подошвенный псориаз
Развивается у тех, кто занимается физическим трудом, сопровождается сильным зудом и почти всегда дает осложнение на ногти. Выделяют подвиды:
- бляшечно-веерообразный – с крупными элементами на ладонных и подошвенных поверхностях, покрытыми белыми чешуйками, сливающимися в веерообразные бляшки; чаще встречается такой псориаз на руках;
- круговой – кольцевидные шелушащиеся элементы на ладонных и подошвенных поверхностях;
- мозолистый – характеризуется разрастанием грубого эпителия с формированием мозолей;
Отдельным подвидом является пустулезный псориаз на ладонях и подошвах Барбера. Участки под большими пальцами конечностей покрываются пузырьками и пустулами (с гнойным содержимым), появляется сильнейший зуд. Гнойники сливаются, потом присыхают, образуя корочки. В других местах на теле развиваются характерные псориатические элементы. Заболевание часто переходит на ногти.
Псориаз на ногах поддерживается и обостряется за счет варикозного расширения вен, в таком случае высыпания будут в основном в области голеней.
Псориаз ногтей
Поражение ногтей может быть, как самостоятельным, так и осложнением. Характерные симптомы:
- на ногтевой пластинке появляются мелкие ямочки разной глубины; аналогичные поражения ногтей встречаются при других дерматитах, но при псориатическом поражении они более глубокие и слегка болезненные при надавливании;
- самопроизвольное медленное безболезненное отделение ногтя (онихолизис);
- подногтевые кровоизлияния на ногтях ног, особенно, если больной носит тесную обувь;
- трахионихия – помутнение и неровности на ногтевой пластине; в середине ногтя формируется углубление и ноготь становится похожим на ложку (койлонихия).
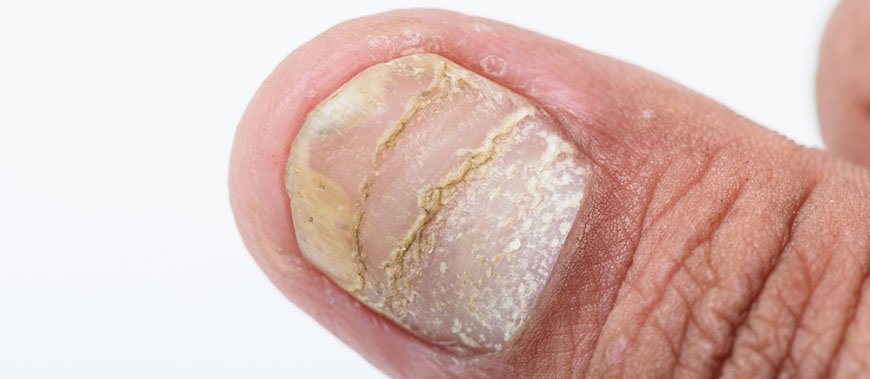
Иногда поражается околоногтевой валик с переходом воспаления на другие ткани (псориатическая паронихия).
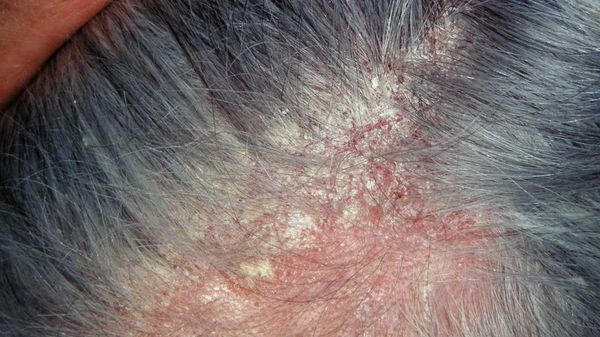
Псориаз волосистой части головы
Здесь болезнь протекает самостоятельно или как часть общего патологического процесса. Характерно мокнутие, образование корочек на части или на всей поверхности головы. Рост волос при этом не страдает: псориаз на голове не нарушает функцию корней волос. Но мокнутие создает угрозу присоединения инфекции с последующим поражением волосяных луковиц.
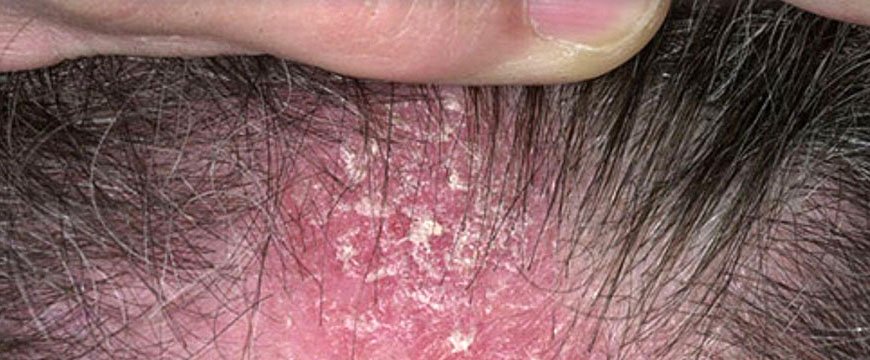
Протекает волнообразно, то затихая с исчезновением корок, то вновь обостряясь и сопровождается сильнейшим зудом, часто доводящим больных до невроза.
Себорейный псориаз
Себорея – это состояние, вызванное нарушением работы кожных желез, вырабатывающих сало. Вырабатывается вязкое сало, раздражающее кожу и способствующее развитию воспаления – дерматита.
Себорейный псориаз быстро распространяется на всю голову, покрывая ее в виде шапочки и сопровождаясь сильнейшим зудом. На заушных участках иногда развивается мокнутие и присоединяется инфекция. Покрытая перхотью и сплошными корочками голова иногда имеет вид псориатической короны.
Псориаз на лице
Обычно псориаз на лице локализуется в области носогубного треугольника, век, над бровями, на заушных участках. Слившиеся элементы сыпи образуют большие зоны покраснения и отека. Если имеется нарушение функционирования сальных желез, процесс часто сопровождается мокнутием, образованием корочек, увеличением риска присоединения инфекции.
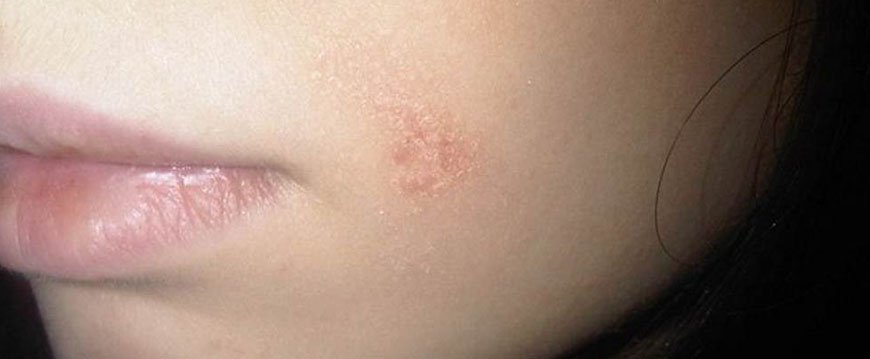
Псориаз на половых органах
Это не изолированный процесс. Одновременно с поражением половых органов имеются характерные псориатические высыпания по всему телу, поэтому выявить заболевание бывает не сложно.
Псориаз на половом члене у мужчин и больших половых губах у женщин, а также на прилегающих к ним кожных участках, проявляется в виде овальных, слегка возвышающихся над кожей розовых шелушащихся папул. Зуда практически не бывает. Иногда процесс распространяется на слизистые оболочки и имеет вид вульвовагинита у женщин и баланопостита у мужчин.
Атипичные псориатические высыпания могут наблюдаться у полных людей в складках, расположенных рядом с половыми органами (паховых, межъягодичных). Здесь формируются участки интенсивного красного цвета с зеркальной поверхностью без признаков шелушения из-за постоянного мокнутия.
Чем опасен псориаз и нужно ли его лечить
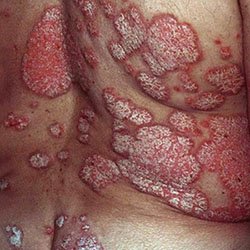
Опасность в том, что псориаз может принять распространенную тяжелую форму, высыпания займут более 10% покровов. Такая стадия заболевания протекает тяжело, рецидивирует, элементы сыпи травмируются и мокнут, часто присоединяется инфекция. Только вовремя назначенное лечение псориаза может приостановить процесс его распространения.
Иногда заболевание осложняется воспалением в суставах с формированием псориатического полиартрита, на фоне которого может значительно нарушаться функция суставов.
На фоне системного аутоиммунного процесса, оказывающего значительное влияние на состояние больного часто развиваются другие аутоиммунные заболевания (ревматоидный артрит, некоторые типы артрозов, болезнь Крона и др.), а также тяжелая сердечно-сосудистая патология, болезни органов пищеварения, неврологические реакции.
Если не начать вовремя лечение псориаза, состояние больного резко осложнится и приведет к инвалидности.
Существует также такое осложнение, как псориатическая эритродермия, развивающаяся при неправильном или недостаточном лечении псориаза, а также при воздействии на воспаленную кожу различных раздражающих факторов. Кожные покровы приобретают ярко-розовую окраску с четким отграничением пораженных участков от здоровых, мелким и крупным пластинчатым шелушением. Такому больному требуется экстренная медицинская помощь.
Методы лечения
Аутоиммунное воспаление требует индивидуально подобранной комплексной терапии, изменения образа жизни, питания, исключения всех вредных привычек. Современной медициной предложены три основных принципа успешного лечения псориаза:
- строгое соблюдение алгоритмов проведения назначенной терапии;
- регулярное отслеживание эффективности проводимой терапии;
- своевременная коррекция назначенной терапии при ее недостаточной эффективности.
Питание при псориазе
Специальной диеты при псориазе нет, но питание имеет большое значение. Поэтому при назначении комплексного лечения обязательно даются рекомендации по питанию:
- выявлять повышенную чувствительность организма к отдельным продуктам и исключать их из рациона;
- отдавать предпочтение свежим овощам, некислым фруктам и ягодам, отварному и запеченному нежирному мясу, больше пить;
- что нельзя есть при псориазе:
- продукты, содержащие эфирные масла – лук, чеснок, редиску;
- напитки, содержащие кофеин (концентрированные чай, кофе), алкоголь;
- все соленее, кислое и сладкое, сдобное;
- продукты, способствующие сенсибилизации (аллергизации) организма –плоды оранжевого цвета, мед, орехи, какао, яйца;
- не употреблять жирное продукты животного происхождения.

Диета Пегано при псориазе
Эта диета была разработана американским врачом Джоном Пегано, но не нашла официального признания в медицине. Принцип построения диеты Пегано при псориазе связан с ощелачиванием организма путем подбора правильного рациона. По этому принципу все продукты делятся на:
- щелочеобразующие (две трети в суточном рационе) – некислые фруктово-ягодные смеси и соки, овощи (исключить вызывающие повышенное газообразование);
- кислотообразующие (треть рациона) – мясные, рыбные, молочные продукты, фасоль, горох, картофель, крупы, сладости и сдоба.
Больным рекомендуется пить минеральную воду без газа, питьевую воду до 1,5 л в сутки плюс другие выпиваемые жидкости (компоты, соки и др.)
Медикаментозная терапия
Лечение легкой формы псориаза проводится при помощи наружных лекарственных препаратов. Тяжелые и быстро прогрессирующие формы заболевания лечат преимущественно в условиях стационара с назначением лекарств общего (системного) действия.
Наружное лечение псориаза
Лекарство подбирает дерматолог. При вульгарном псориазе с сухими стягивающими бляшками подойдут мази, если развивается мокнутие (при себорейном), то используют кремы и лекарственные растворы. Для того, чтобы избежать резистентности (устойчивости) организма к определенному препарату, его со временем меняют.
В острой (прогрессирующей) стадии проводится следующая наружная терапия:
- средства, оказывающие размягчающее воздействие – борный вазелин, 2% салициловая мазь;
- эффективны негормональные мази от псориаза, содержащие активированный цинк-пиритионат (Скин-кап, Цинокап); они подавляют инфекцию и оказывают цитостатическое (подавляют разрастание тканей) действие;
- наружные средства, содержащие глюкокортикостероидные (ГКС) гормоны;
- мазь Дайвобет – комбинированное средство с кальципотриолом (аналогом витамина D3 ) и ГКС бетаметазоном; отлично подавляет воспалительный процесс;
Наружное лечение псориаза в стационарной стадии:
- мази, растворяющие чешуйки (кератолитические) и оказывающие противовоспалительное действие – 5% нафталановые, борно-нафталановые, дегтярно-нафталановые;
- кортикостероидные средства.
Наружное лечение псориаза в разрешающей стадии:
- те же кератолитические мази, но в более высокой концентрации: 10% дегтярно-нафталановые мази;
- мази на основе аналогов витамина Д3 (Кальципотриол, Псоркутан) – в течение 6 – 8 недель; подавляет воспалительный процесс и шелушения сыпи.
Для лечения ногтевого псориаза применяют специальные лаки (Бельведер), которые подавляют развитие патологического процесса. Околоногтевые фаланги рекомендуется обрабатывать увлажняющими гелями.
Системное лечение псориаза
- средства, снимающие воспаление и интоксикацию – хлористый кальций, тиосульфат натрия, унитиол в виде инъекций;
- таблетки от псориаза, подавляющие процессы пролиферации (размножения клеток эпителия) – цитостатики (Метотрексат), подавляющие активность иммунной системы (Циклоспорин А), аналоги витамина А (Ацитретин), кортикостероидные гормоны;
- биологические средства (устекинумаб – Стелара), содержащие человеческие моноклональные антитела класса IgG, воздействующие на определенные звенья воспаления путем подавления синтеза цитокинов; это очень эффективный современный препарат, который вводится в виде инъекций;
- витамины при псориазе способствуют восстановлению обмена веществ и ороговения клеток эпителия; врачи назначают витамины А, Е (Аевит), D3, группы В.
Народные средства при псориазе
Любое лечение псориаза, в том числе, с применением народных средств, может назначать только врач. Самостоятельное лечение может привести к обратному эффекту: распространению болезни.
В составе комплексной терапии могут быть использования следующие методы:
- солидол – продукт переработки технических масел; для приготовления мази нужно купить в аптеке медицинский солидол;
рецепт: в 0,5 кг солидола, добавить 50 г меда и половину упаковки детского крема; процедуры проводятся ежедневно; в аптеке можно приобрести готовые препараты на основе солидола Магнипсор, Унгветол и др. - сода пищевая – народное средство от псориаза, способствующее очищению от корочек, снимает зуд;
рецепт содовых аппликаций: взять 60 г соды, растворить в 0,5 л воды, намочить в растворе марлевую салфетку, сложить ее в несколько слоев и приложить к очагу поражения на 20 минут; после процедуры промокнуть кожу и нанести на нее любую смягчающую мазь; лечение псориаза содой проводят один раз в день; - мумие – обладает выраженным противовоспалительным действием, хорошо снимает зуд;
можно принимать внутрь 1 раз в день по 0,2 г в течение двух недель; наружная терапия проводится раствором мумие; его наносят на сухие зудящие бляшки дважды в день; лечение псориаза на голове проводят ополаскиванием кожи головы раствором мумие после мытья; - морская соль – хорошо снимает воспаление, зуд; ванны с морской солью:
взять 1 кг соли, развести в двух литрах воды и добавить в ванну; принимать ванну 15 минут, после чего смыть раствор под теплым душем, промокнуть тело полотенцем и нанести смягчающую мазь; лечение псориаза ваннами проводить не чаще двух раз в неделю; - глина – оказывает выраженное очищающее действие, адсорбируя на своей поверхности токсины, образовавшиеся в результате воспаления и неправильного обмена веществ; способствует подсушиванию, устранению корок и зуда;
взять можно любую глину, но лучше купить голубую глину в аптеке; кусочки глины нужно хорошо просушить, разбить молотком, развести водой и дать постоять несколько часов; полученную пластинообразную глину наложить на салфетку (до 3 см толщиной) и приложить к очагам воспаления на три часа; лечение псориаза глиной проводить через день.
Важно: лечение псориаза в домашних условиях народными средствами следует проводить с осторожностью и строго по назначению врача. Одному больному такое лечение поможет, а у другого может вызвать обострение и быстрое распространение воспаления. Поэтому, если на фоне проводимой терапии состояние больного ухудшилось, нужно немедленно прекратить ее и обратиться к врачу.
Домашнее лечение псориаза
При лечении псориаза в домашних условиях важно соблюдать рекомендации по питанию, вести здоровый образ жизни, исключить вредные привычки и четко выполнять все назначения дерматолога.
Как вылечить псориаз в домашних условиях? Некоторые пациенты стараются очиститься от токсинов и шлаков всевозможными нетрадиционными способами (клизмами и др.). Это может дать прямо противоположный результат: нарушится работа пищеварительного тракта и начнется обострение. Современная медицина признает очищение организма в виде правильного питания и избавления от вредных привычек.
Важно выполнять все назначения врача и обращать внимание на то, как действует назначенная терапия. Если она недостаточно эффективно, врач заменит лечение, добиваясь максимального лечебного эффекта.
Фототерапия
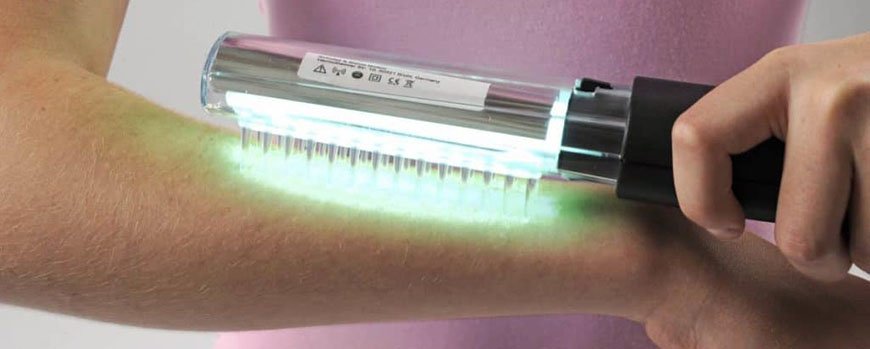
Лечение псориаза светом применяется давно и успешно. С этой целью используют ультрафиолетовое (УФ) излучение двух видов:
- средневолновое УФ излучение В – облучение проводится по методу избирательной (селективной) фототерапии, при которой облучаются пораженные участки кожи; на курс лечения достаточно 20 процедур с интервалами через день;
- длинноволновое УФ излучение А – это фотохимиотерапия или ПУВА-терапия; на тело пациента вначале воздействуют фотосенсибилизатором (его можно принимать внутрь или использовать наружно, в виде раствора), повышающим чувствительность кожи к УФ лучам; через 90 минут проводится облучение кожи длинноволновыми УФ лучами.
Хирургический метод
Хирургический метод лечения псориаза разработан доктором Мартыновым. Он заключается в укреплении баугиниевой заслонки – привратника, расположенного на границе тонкого и толстого кишечника.
В норме привратник пропускает пищу только в одном направлении: из тонкого кишечника в толстый. Но иногда заслонка не срабатывает и содержимое толстого кишечника забрасывается в тонкий. А так как в толстом кишечнике скапливается множество микроорганизмов, продуктов распада пищи, токсичных газов и т.д., организм страдает от интоксикации. Токсические вещества провоцируют развитие кожных нарушений.
После хирургического лечения псориаза у многих пациентов наступает стойкая ремиссия. Однако, следует понимать, что как и при любой полостной операции, есть риск развития тяжелых осложнений: инфицирования, кровотечения, осложнений от общей анестезии и т.д. Поэтому перед тем, как решиться на оперативное вмешательство, стоит обсудить с дерматологом, насколько этот метод лечения подойдет именно вам.
Помогут ли гормоны при псориазе?
Кортикостероидные гормоны широко используются в лечении псориаза. Они прекрасно устраняют отек, зуд, подавляют разрастание тканей. Но к гормонам быстро развивается привыкание и они дают серьезные побочные эффекты. Поэтому дерматологи применяют их с большой осторожностью, курсами и в сочетании с другими лекарствами, усиливающими их действие.
Одним из самых эффективных сочетаний является комбинация синтетического аналога витамина D3 кальципотриола и кортикостероида бетаметазона в препарате Дайвобет. Два активных действующих вещества взаимно усиливают действие друг друга и уменьшают побочные эффекты за счет уменьшения дозировок. Устойчивость организма к этому препарату практически не развивается при назначении его короткими повторяющимися курсами в течение года. Эта методика хорошо сочетается с системной терапией.

Часто встает вопрос о том, чем лечить псориаз на голове. Мазь Дайвобет прекрасно подойдет и для этих целей. Она способна поддерживать длительную ремиссию и предупреждать начало рецидивов. Дайвобет оценивается пациентами как стабилизирующий, поддерживающий ремиссию и предотвращающий наступление обострений препарат.
Методы восточной медицины при псориазе
Восточная медицина рассматривает аутоиммунное воспаление как нарушение нейроэндокринного баланса и иммунитета. Врачи нашей клиники воздействуют на определенные точки на теле (акупунктурные точки – АТ) больного для восстановления нарушенного баланса.
За долгие годы практики мы разработали уникальные методики лечения псориаза, сочитающие в себе проверенные техники востока и иновационные методы западной медицины:
Работаем с определенными зонами на коже (ступне или ладони), помогая организму побороть охватившую его болезнь. Метод снимает боль и напряжение, улучшает общее состояние.

Применяя индивидуально подобранные лекарственные травы и препараты из них, фитотерапевт помогает восстановить организм, ослабленный болезнью.

Прижигание разогретыми полынными сигарами – безболезненный метод, устраняющий болевой синдром, улучшающий метаболизм и кровообращение.

Суть плазмолифтинга заключается в том, что в проблемные места вводится плазма, обогащенная тромбоцитами. Тромбоциты приобретают регенеративную способность, когда их содержание в плазме становится в несколько раз выше нормы.
Врач иглотерапевт вводит на небольшую глубину стерильные иглы, индивидуально подбирая точки, связанные с внутренними системами организма пациента.

Прогреваем места расположения биологически активных точек с использованием безвредных для человека моксов – ароматических сигар.
Метод позволяет обойтись минимальными дозами лекарств, вводя их в известные специалисту области. Препарат моментально начинает воздействий на пораженную недугом зону.
PRP-терапия – новейший способ стимуляции восстановительных процессов. Применяется для восстановления функций различных органов после заболеваний и травм, в том числе, для лечения ран, восстановления функции опорно-двигательного аппарата.
Точки для лечения псориаза подбираются для каждого больного индивидуально после проведения врачом специальной диагностики по восточным методикам.
Если специалист действительно разбирается в восточных методах диагностики и лечения, то лечебный эффект устранит рецидивы на годы. Побочные эффекты отсутствуют! Эти методики широко применяются в нашей клинике, специалистами, имеющими всю необходимую подготовку по рефлексотерапии. После проведенного курса лечения псориаза обострений, как правило, не бывает долго, а регулярные профилактические курсы рефлексотерапии избавляют от рецидивов на многие годы и значительно улучшают качество жизни.
Санаторное лечение псориаза на море
Морские купания, солнечные ванны и грязи оказывают положительное воздействие на больных псориазом. При таком воздействии очищается кожа, она становится гладкой и здоровой. Пребывание больного псориазом в санатории на протяжении месяца способно избавить от рецидивов заболевания на полгода.

Санатории для больных псориазом есть на Черном и Азовском море. Более эффективным считается курортное лечение на Мертвом море. Метод подойдет больным в стационарной и регрессирующей стадиях. Острый воспалительный процесс (прогрессирующая стадия) является противопоказанием для такого лечения, так как прогрессирование может усилиться. Есть и такие больные, которым морские курорты противопоказаны, так как способствуют развитию обострений.
Профилактика псориаза
Профилактика обострений – это:
- подвижный образ жизни;
- диетическое питание;
- избавление от вредных привычек;
- правильный уход за кожей с подбором индивидуальных гигиенических средств;
- предупреждение травмирования кожи;
- привычка своевременно лечить все очаги инфекции;
- ограничение контактов с любыми кожными раздражителями;
- борьба с затяжными стрессами и высокими эмоциональными нагрузками;
- прием любых лекарственных препаратов нужно согласовывать с лечащим врачом;
- ношение просторной одежды из натуральных тканей;
- по возможности ежегодное санаторно-курортное лечение псориаза на море.
Заберут ли в армию с псориазом?
Берут ли в армию с псориазом? Этот вопрос интересует многих призывников. Распространенные, прогрессирующие и тяжелые формы этого аутоиммунного заболевания являются причиной освобождения от службы, независимо от того, заразен или нет псориаз для окружающих. В армию могут взять, если псориаз впервые начался и его удалось остановить. Но чаще таким призывникам дают заключение «Частично годен» и отправляют в запас. Заключение «Частично не годен» означает, что человек может быть призван на службу только в случае начала военных действий.
Как вылечить псориаз навсегда?
К сожалению, это невозможно, даже после длительной ремиссии может начаться очередное обострение. Об это следует помнить всегда и постоянно проводить профилактические процедуры.
Псориаз – тяжелая системная болезнь с преимущественным поражением кожных покровов и вовлечением в процесс множества других органов и систем. В большинстве случаев регулярная поддерживающая терапия по назначению грамотного специалиста позволяет взять под контроль распространение псориатического процесса и значительно улучшить качество жизни больного.
Специалисты нашей клиники проводят курсы лечения псориаза, как в активной фазе, так и во время ремиссии. Наше лечение отличается индивидуальным подходом и сочетанием лучших методик западной и восточной медицины. Такой подход позволяет больным забыть о рецидивах заболевания и побочных эффектах от лечения на долгие годы.
Оценка читателей
Дата публикации 30 июля 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Псориаз — это хроническое заболевание, поражающее кожу, иногда ногти, суставы и внутренние органы. Проявляется зудом и появлением розово-красных высыпаний — папул, которые могут сливаться в более крупные бляшки [1]. Такие папулы возвышаются над поверхностью кожи. Они покрыты серебристыми чешуйками, которые легко отслаиваются при шелушении.
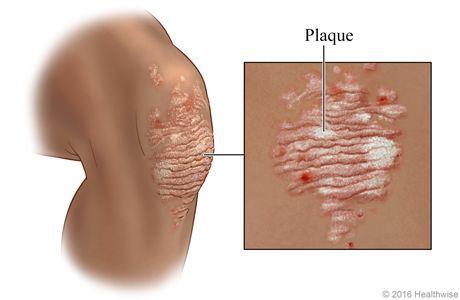
Довольно часто болезнь сочетается с импотенцией, ускоренным семяизвержением и синдромом Рейтера [2]. При обширной форме псориаза может возникнуть псориатический артрит.
Факторы риска
Причины возникновения псориаза пока до конца не выявлены. К факторам риска развития болезни относят:
- микробный фактор — различные виды грибка, микоплазмы;
- нервно-психическую травму, стресс;
- эндокринные заболевания — сахарный диабет, болезни щитовидной железы;
- очаги хронической инфекции, особенно стрептококковой;
- иммунодефицитные состояния;
- нарушения липидного и белкового обмена;
- травмы кожи и суставов.
Передаётся ли псориаз
Псориаз не заразен. Многие исследователи обращают внимание на семейный характер псориаза и признают его генетическую природу. Причём по наследству передаётся не сама болезнь, а предрасположенность к ней.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы псориаза
Первые симптомы псориаза: высыпания на коже в виде ярко-розовых бляшек с шелушащейся поверхностью. Бляшки единичные, возвышаются над уровнем здоровой кожи, располагаются на локтевых сгибах и в подколенных впадинах.
Чаще псориатические бляшки возникают на коже колен, локтей, груди, живота, спины и волосистой части головы, но при прогрессировании заболевания они могут появиться в любых других, самых неожиданных местах покрова.
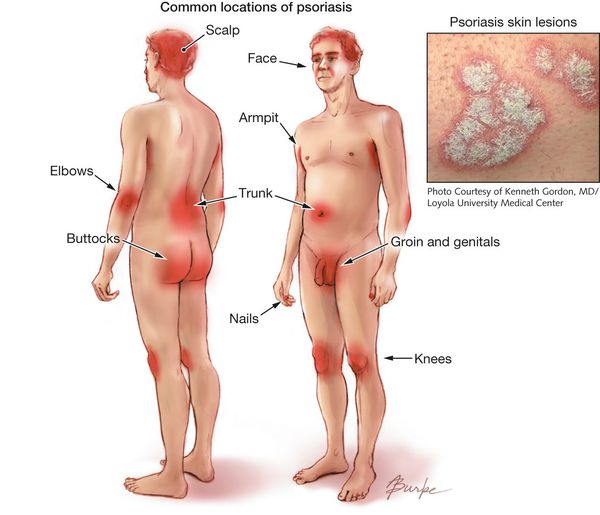
Вначале папулы небольшие — 3-5 мм, цвет ярко-розовый. Постепенно увеличиваясь в размерах, они покрываются серебристыми чешуйками и сливаются в более крупные образования, именуемые бляшками [4].
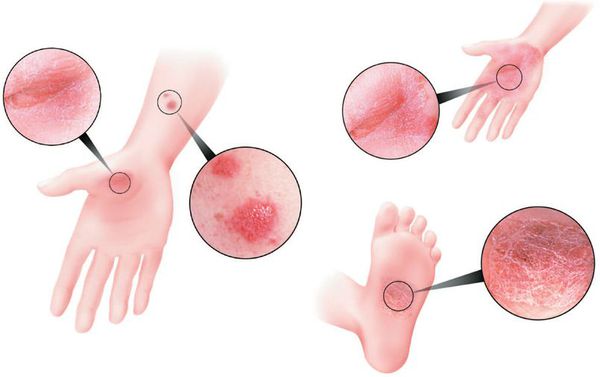
Свежие элементы папул, как правило, яркого цвета, вплоть до красного, “старые” — более блёклые. На начальной стадии псориаза края папулы не шелушатся. Они представляют собой гиперемическую кайму — венчик роста [10].
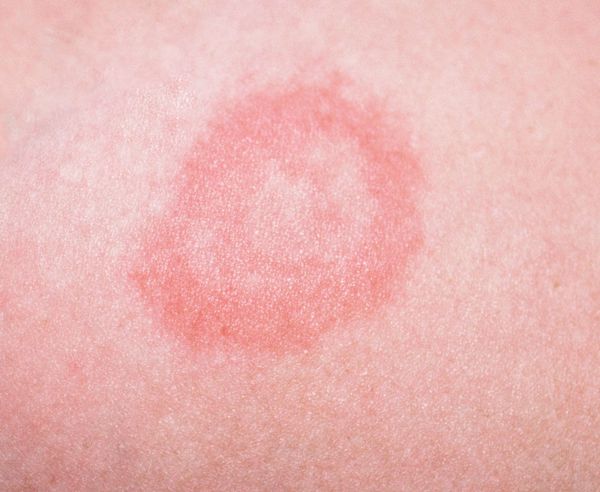
Отличительным признаком псориаза является триада Ауспитца. Эту триаду можно наблюдать при поскабливании поверхности папулы острым предметом. Она включает в себя три феномена:
- феномен стеаринового пятна — наслоение большого количества серебристо-белых чешуек, которые легко отделяются при поскабливании;
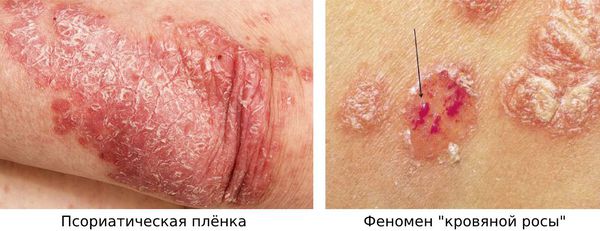
- симптом псориатической плёнки — экссудированная поверхность, выполненная шиповатым слоем, которая открывается после отслаивания нижних слоёв роговых пластинок;
- феномен “кровяной росы” — обнажение поверхностных капилляров в виде мелких кровяных точек после отслойки псориатической плёнки [6].
Признаки псориаза разных типов
Клинические разновидности псориаза:
- Пятнистый псориаз — представлен бледно-розовыми слабо инфильтрированными пятнами. Напоминает токсидермию.
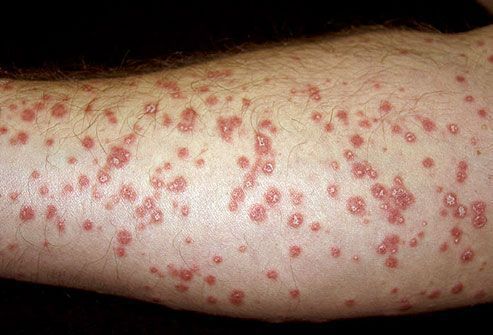
- Раздражённый псориаз — возникает в связи с воздействием на кожу агрессивных факторов внешней среды (солнечного света, холода, жары) и лекарственных препаратов раздражающего действия. Окрас бляшки становится более интенсивным, она увеличивается в размере, сильнее возвышается над поверхностью кожи, по краям формируется пояс в виде покраснения.
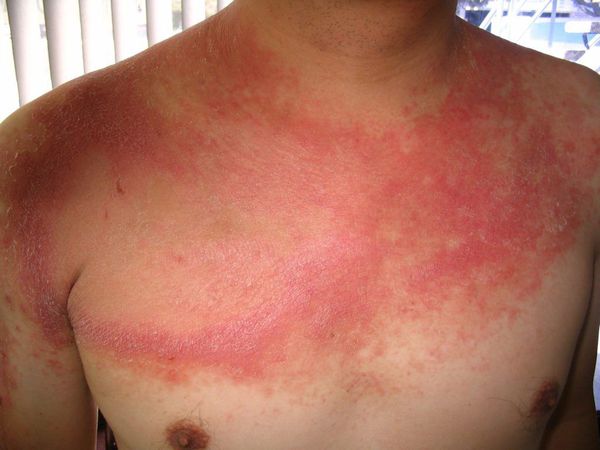
- Себорейный псориаз — часто развивается у больных себореей. Клиническая картина очень похожа на себорейную экзему.
- Экссудативный псориаз — встречается довольно часто. Возникает в связи с избыточным выделением воспалительной жидкости — экссудата. Он пропитывает скопления чешуек, превращая их в чешуе-корки.
- Псориаз ладоней и подошв — представлен либо обычными бляшками и папулами, либо гиперкератозными образованиями, похожими на мозоли и омозолелости.
- Фолликулярный псориаз — редко встречающаяся форма болезни. Высыпания состоят из милиарных узелков белого цвета с воронкообразным вдавлением в центре.
- Псориаз слизистых оболочек — редко встречающаяся форма заболевания. Возникает на слизистой оболочке рта и мочевого пузыря. Проявляется в виде участков серо-белого цвета с красной каймой [10].
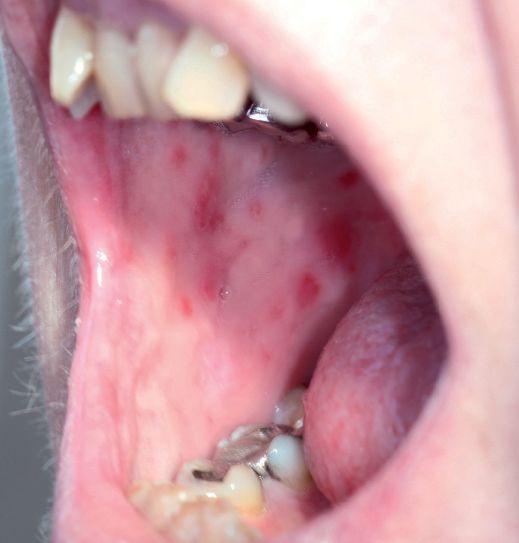
Периодичность псориатических проявлений
Для псориаза характерна цикличность обострений. Наиболее часто они происходят осенью и весной.
Патогенез псориаза
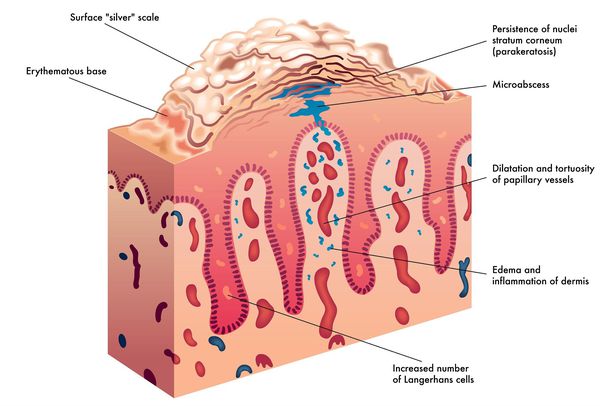
Дерматоз — это воспалительный процесс, связанный с работой иммунных Т-клеток. Вследствие такого воспаления ускоряется разрастание кератиноцитов — основных клеток эпидермиса [15].
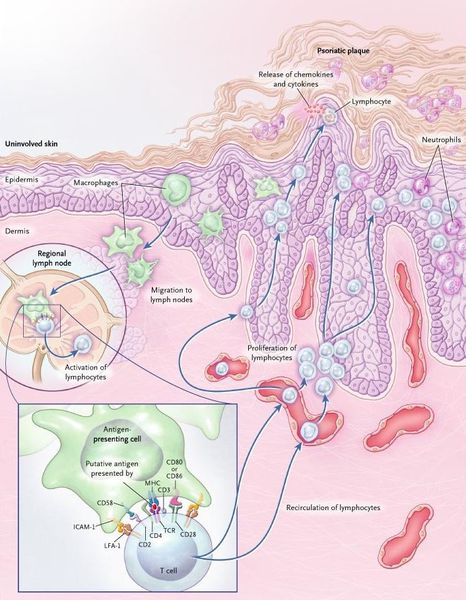
Псориаз, как разновидность дерматоза, является хроническим воспалительным заболеванием. Оно протекает с участием микробных возбудителей, которые могут связываться с поверхностью кожи.
Всё, что происходит в коже под воздействием возбудителя, — классическая воспалительная реакция по принципу RTCDF:
- Rubor — покраснение;
- Tumor — бугор, отёк;
- Calor — жар, повышенная температура;
- Dolor — боль;
- Functia laesa — нарушение функций.
Покраснение и утолщение кожных покровов в местах поражения, зуд, повышенная кератинизация с последующим образованием чешуек — всё это проявления воспалительного процесса, защитная реакция организма, направленная на борьбу с микробным возбудителем. Без своевременной помощи извне организм часто терпит поражение.
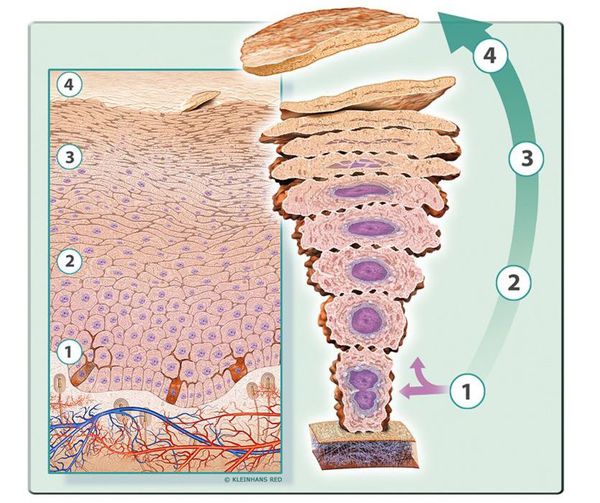
Некоторые учёные придерживаются теории генетической предрасположенности к нарушению процесса деления клеток. При таком нарушении происходит усиленное отмирание и ороговение клеток с их последующим разрастанием и появлением большого числа не полностью ороговевших эпителиоцитов. Но эта теория нисколько не противоречит вышеизложенной микробной.
Классификация и стадии развития псориаза
Общепринятой классификации псориаза нет.
Традиционно выделяют четыре типа болезни:
- вульгарный псориаз — себорейный, фолликулярный, бородавчатый, экссудативный, буллёзный, псориаз ладоней и подошв, псориаз слизистых;
- пустулёзный псориаз;
- псориатическая эритродермия;
- псориатический артрит [2].
По МКБ-10 выделяют:
- L40.0 Псориаз обыкновенный (монетовидный и бляшечный псориаз);
- L40.1 Генерализованный пустулёзный псориаз (импетиго герпетиформное, болезнь Цумбуша);
- L40.2 Акродерматит стойкий;
- L40.3 Пустулёз ладонный и подошвенный;
- L40.4 Псориаз каплевидный;
- L40.5 Псориаз артропатический;
- L40.8 Другой псориаз;
- L40.9 Псориаз неуточнённый [21].
Осложнения псориаза
Без своевременного и грамотного лечения псориаз начинает негативно влиять на жизненно важные органы и системы: суставы, сердце, почки и нервную систему. Эти состояния могут привести к инвалидности и даже стать причиной смерти.
Что такое псориатический артрит
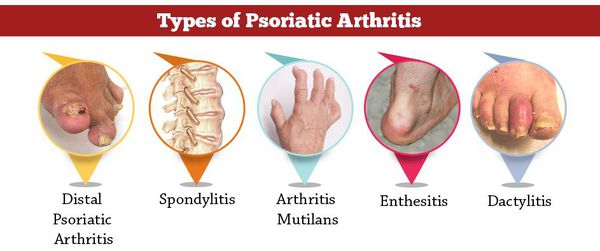
Псориатический артрит является наиболее тяжёлой формой псориаза, так как он нередко становится причиной инвалидности [16].
С этим осложнением врачи сталкиваются чаще всего. Оно возникает в результате воспалительных изменений в суставах.
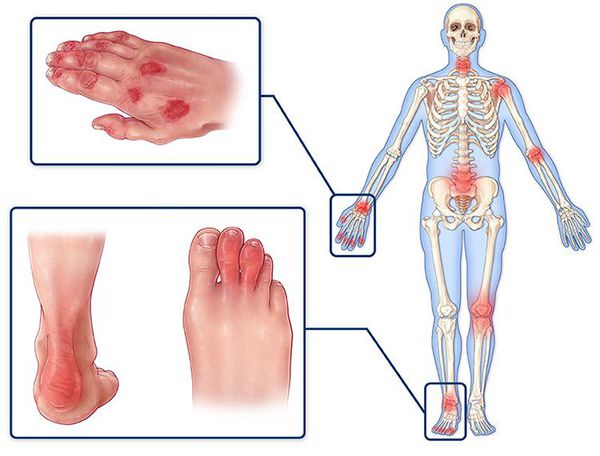
Больше всего страдают суставы кистей, запястий, ступней и коленей. Со временем болезнь может перейти на тазобедренные, плечевые суставы и суставы позвоночника. При дальнейшем прогрессировании вблизи поражённых суставов начинают болеть мышцы. Пациенты жалуются на скованность движений, особенно в утренние часы. Температура тела у этих людей часто повышена в течение всего дня [14].
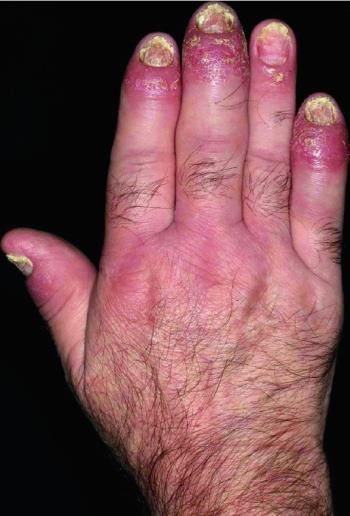
Клиническая картина псориатического артрита развивается по типу обычного артрита: вначале возникают болевые ощущения, затем отёчность, скованность и ограничение подвижности. Характерный симптом этого осложнения — палец-сосиска. Он появляется из-за поражения всех межфаланговых поверхностей.
Другие осложнения псориаза
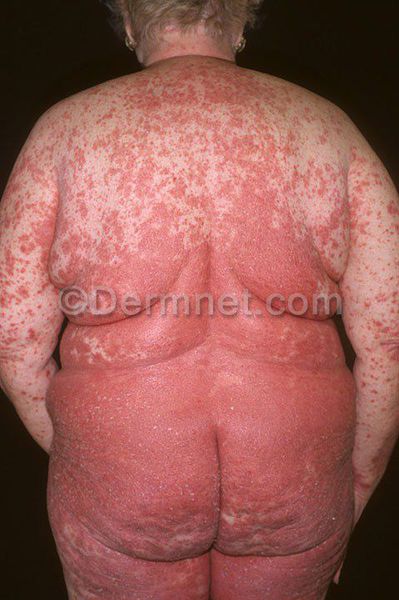
Чуть реже встречается псориатическая эритродермия. Это состояние возникает при полном поражении кожи. Пациентов беспокоит зуд и жжение, обильное шелушение отмерших тканей, сильная реакция кожи на смену температуры.
Следующим по частоте возникновения является пустулёзный псориаз. Это осложнение связано с присоединением вторичной инфекции — стафилококков и стрептококков. Клинически пустулёзный псориаз сопровождается появлением пустул — гнойничков размером с гречневое зерно. Пустулы возникают в разных местах. Они возвышаются над поверхностью кожи, отличаются быстрым ростом и тенденцией к слиянию. К имеющимся симптомам присоединяется высокая температура и признаки серьёзной интоксикации.
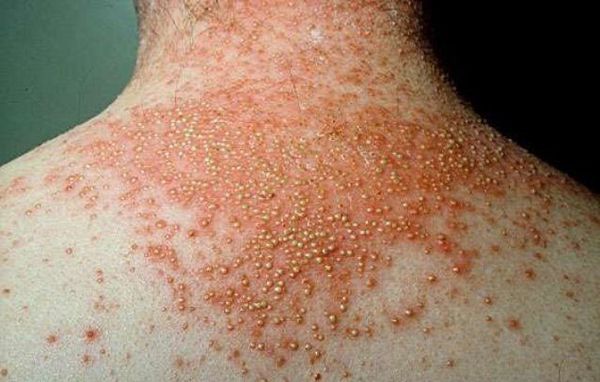
Поражения внутренних органов при псориазе сейчас встречаются крайне редко. Как правило, им подвержены люди, ведущие асоциальный образ жизни. Чаще поражается мочеполовая система: почки, слизистая мочевого пузыря и мочеиспускательного канала. Это приводит к развитию пиелонефрита, гломерулонефрита, цистита и уретрита.
Со стороны сердца псориаз может вызвать поражение митральных клапанов, воспаление сердечной мышцы и наружной оболочки сердца — миокардит и перикардит. При поражении нервной системы пациенты жалуются на ощущение ползания мурашек, повышенную раздражительность или депрессию, постоянную усталость, сонливость и апатию [13].
Диагностика псориаза
Когда следует обратиться к врачу
К врачу необходимо обратиться при первых симптомах псориаза: появлении на коже ярко-розовых бляшек с шелушащейся поверхностью.
Подготовка к посещению врача
За три дня до посещения врача следует перестать наносить на кожу лечебные мази. Другая специальная подготовка не требуется.
Псориаз — настолько узнаваемое заболевание, что диагностировать его по внешним признакам не составит труда. Часто диагноз пациентам можно ставить, что называется, “с порога”. При необходимости врач делает соскоб с поверхности кожи для обнаружения триады Ауспитца.
Кандидат медицинских наук О. В. Терлецким вместе с соавторами предложил схему диагностики, разработанную на основе данных Американской ревматологической ассоциации. Она включает в себя следующие обследования:
- общий анализ крови (с тромбоцитами);
- общий анализ мочи;
- биохимический анализ крови;
- острофазные реакции организма — С-реактивный белок и ревматоидный фактор;
- иммуноглобулины — IgА, IgG, IgМ, IgЕ)
- реакция связывания комплемента с гонококковым и хламидийным антигеном;
- реакции Райта и Хеддельсона;
- коагулограмма — оценка свёртывания крови;
- анализ крови на боррелиоз и токсоплазмоз (по показаниям);
- анализ крови на HLA [1].
Однако существует множество болезней, протекающих под маской псориаза. В связи с этим возникает необходимость проведения дифференциальной диагностики, в частности между папулёзным сифилидом, синдромом Рейтера, нейродермитом, розовым лишаем, системной красной волчанкой и себорейной экземой [7]. Для этой цели используют:
- биопсию — отщипывание кусочка кожи с последующим гистологическим исследованием;
- лабораторную диагностику — часто применяется для отличия псориаза от папулёзного сифилида;
- исследования крови на другие скрытые инфекции для более качественного подбора антибиотиков.
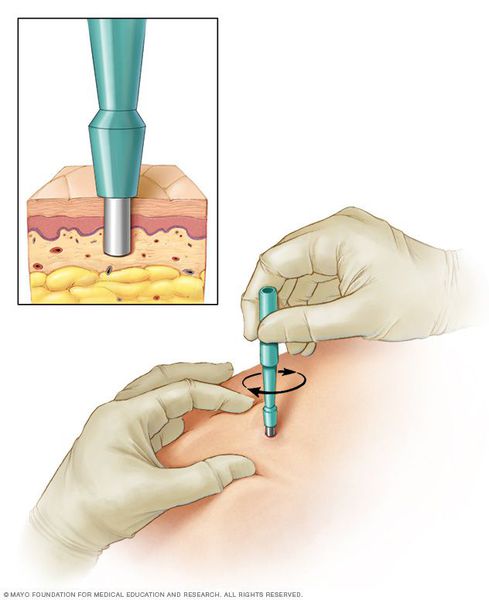
Инструментальные методы диагностики преимущественно используются при осложнённых формах псориаза, связанных с поражением суставов и внутренних органов. К ним относятся: рентген суставов, УЗИ сердца, почек и мочевого пузыря [2].
Лечение псориаза
Существует ли эффективное лечение псориаза
Несмотря на то, что псориаз является упорно рецидивирующим заболеванием, от него можно полностью избавиться при условии своевременного обращения к врачу-дерматологу, который сможет выявить истинные причины псориаза. За последнее десятилетие появилось много препаратов системного и местного действия, направленных на устранение причины и подавление механизма развития болезни. Очень хорошо зарекомендовали себя препараты, взаимодействующие между собой при помощи химических сигналов (цитокинов). Они устраняют повышенную пролиферацию креатиноцитов кожи [9].
Фототерапия
Коллективом кафедры дерматовенерологии МАПО СПб в 1994 году был внедрён метод лечения псориаза с применением УФО крови — фотомодификации крови ультрафиолетом.
О способности солнечного света благотворно влиять на кожу при многочисленных болезнях, в том числе и псориазе, было известно с незапамятных времён. В начале ХХ века группа немецких учёных предположила: поскольку ультрафиолет оказывает лечебный эффект, воздействуя на открытую кожу, то этот эффект, вероятно, будет возникать и при воздействии ультрафиолета на кровь. Ведь это тоже своего рода ткань. Это предположение подтвердил первый сеанс воздействия УФО на кровь, который провели в Германии в 1924 году.
Лечебный эффект ультрафиолетовых лучей на кровь связан с глубокими структурными изменениями на молекулярно-атомном уровне, которые улавливаются иммунокомпетентными органами — печенью, селезёнкой, костным мозгом и лимфоидной тканью. Эти изменения расцениваются органами как сигнал тревоги, в связи с чем они вырабатывают в десятки раз больше иммунных комплексов. Ультрафиолет в этом случае является своеобразным “кнутом”, который принуждает организм резко повысить защитные силы для борьбы с болезнью.
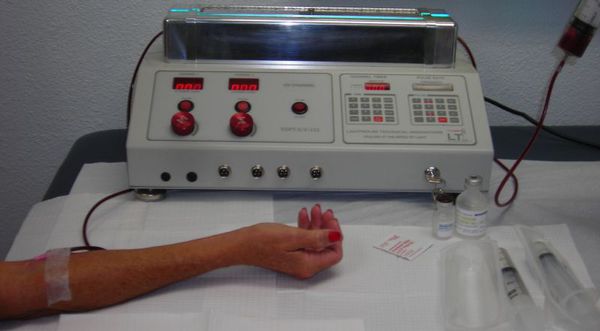
Также стоит отметить РТ-эффект — размуровывающую терапию ультрафиолета. Этот метод лечения важен, учитывая хронический характер псориаза, сопряжённого с многочисленными осложнениями внутренних органов, вызванных разнообразными микробными возбудителями. Чем дольше микробы находятся в организме, тем шире становится их ареал обитания. Эти микроскопические существа через кровь и лимфоток захватывают всё новые и новые анатомические области. Попадая в ткани, они стремятся как можно глубже проникнуть в межклеточные пространства. Там они формируют микроколонии, защищённые остатками отмерших, разрушенных клеток и лейкоцитарным валом. Благодаря этому микроорганизмы могут годами находиться вне зоны досягаемости для антибиотиков. Недостаток питательных веществ они легко компенсируют, входя в состояние анабиоза — нечто среднее между жизнью и смертью.
Разрушить микробные “убежища” помогает способность ультрафиолетовых лучей. Они создают благоприятные условия для проникновения антибиотиков и других препаратов, воздействующих на причину псориаза [8].
Накожное применение ультрафиолета также актуально. Наиболее известным методом лечения, использующий этот принцип, является ПУВА-терапия. Хотя он менее эффективен, чем УФО крови. Лечебный эффект длится недолго, рецидив может наступить спустя две недели после окончания лечения.

Медикаментозное лечение
Из медикаментозных средств хорошо зарекомендовали себя:
- производные витамина А (Неотигазон, Тигасон), снижающие скорость созревания кератиноцитов и нормализующие дифференциацию клеток;
- иммунодепресанты (Циклоспорин А), снижающие активность Т-лимфоцитов, способствующих усиленному делению клеток эпидермиса;
- препараты для лечения злокачественных опухолей (Метотрексат), тормозящие размножение и рост нетипичных клеток кожи [16].
Какие мази и кремы эффективны в лечении псориаза
Облегчить состояние больного помогут мази и кремы с противовоспалительными компонентами: Дермовейт, Псорилом, Акридерм, Целестодерм.
Как лечить псориаз волосистой части головы
При лечении псориаза волосистой части головы мази не эффективны. В дополнение к медикаментозным методам и лечению ультрафиолетом можно применять специальный шампунь, например Низорал.
Как лечить псориаз на локтях и руках
Псориаз на локтях и руках лечат теми же методами, что и на остальных частях тела. Особенность течения псориаза в этой области состоит в том, что кожа рук подвержена физическим, механическим и химическим воздействиям, что считается отягчающими факторами течения болезни.
Эффективно ли лечение псориаза моноклональными антителами
Лечение псориаза моноклональными антителами очень эффективно. Препараты на основе моноклональных антител — это полученные в лаборатории антитела, аналогичные вырабатываемым иммунными клетками человека. Моноклональные антитела избирательно воздействуют на мишени, ответственные за развитие болезни. Для лечения псориаза применяют инфликсимаб, адалимумаб, устекинумаб.
Как распознать и лечить псориаз у детей
У детей псориаз часто протекает более бурно и маскируется под другие заболевания (экзему, рожу, герпес), что затрудняет диагностику. Методы терапии аналогичны лечению взрослых: фототерапия, медикаментозное и местное лечение.
Какие ванны принимать при псориазе
Уменьшить воспаление и зуд помогут ванны с добавками алоэ (лат. Aloe vera) [22].
Как лечить псориаз по Пегано
Метод Пегано для лечения псориаза предполагает очищение кишечника, диету и фиточаи. Эффективность этого метода клиническими исследованиями не доказана.
Роль питания в лечении
Питание сильно влияет на течение псориаза. При лечении нужно исключить спиртное, солёное, острое, маринованное, орехи, цитрусовые, мёд, шоколад и копчёности.
В каких санаториях показан отдых для лечения псориаза
При псориазе санаторно-курортное лечение предпочтительно проходить на море в регионе с тёплым сухим климатом и большим количеством солнечных дней. Наиболее подходят для этого курорты Крыма.
Народные способы
Некоторые народные средства помогут уменьшить зуд и шелушение кожи у пациентов с псориазом лёгкой и средней степени тяжести. К таким методам относятся:
- крем с экстрактом алоэ (лат. Aloe vera);
- рыбий жир, наносимый на кожу с покрытием повязкой на шесть часов в день в течение четырёх недель;
- крем с экстрактом орегонского винограда (лат. Mahonia aquifolium) [22].
Прогноз. Профилактика
Псориаз — это не приговор. Если пациент своевременно обратился за квалифицированной помощью к специалисту, который сможет установить реальные причины заболевания и назначит эффективное лечение, то болезнь будет побеждена.
Простая форма псориаза проявляется только дефектом кожи. Поэтому особых условий для работы пациенту не требуется. Исключение составляет работа на химическом предприятии: в этом случае прибывание на рабочем месте придётся исключить.
Стоит помнить, что при псориазе могут возникнуть осложнения. Чаще всего развивается псориатический артрит. Его тяжёлые формы могут ограничить выполнение обязанностей на производстве, а в дальнейшем привести к полной инвалидизации.
Профилактика псориаза — неотъемлемая часть терапевтических мероприятий по устранению одного из наиболее серьёзных кожных заболеваний. После выздоровления пациенту необходимо полностью пересмотреть свой образ жизни, исключить вредные привычки, уделить внимание лечению хронических заболеваний других органов, скорректировать питание, включить в ежедневный распорядок прогулки на свежем воздухе и занятия спортом.
Берут ли с псориазом в армию
Тяжёлые формы псориаза являются достаточным основанием для признания призывника непригодным для службы в армии, лёгкие формы — ограниченно годным.
Что такое псориаз
Псориаз — хроническое аутоиммунное заболевание, при котором на поверхности кожи появляются красные шелушащиеся пятна. Их часто называют бляшками.
Псориазом нельзя заразиться — это аутоиммунное, а не инфекционное заболевание.
Псориаз проявляется воспалением кожи, а также аномально быстрым ростом и отшелушиванием клеток (кератиноцитов), из которых состоит роговой слой — эпидермис. В норме он полностью обновляется за месяц, а у людей с псориазом этот процесс многократно ускорен и протекает в среднем за 3–4 дня.
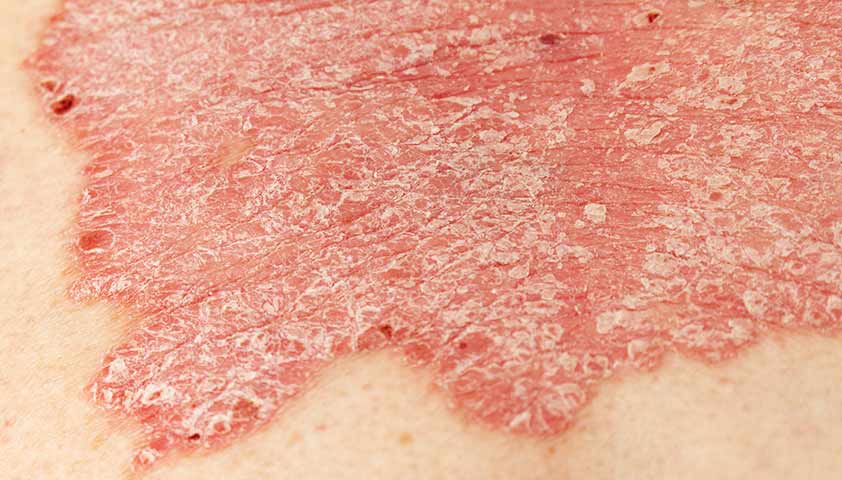
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Псориатическая бляшка
Помимо поражения кожи, заболевание вызывает воспаление суставов (примерно в 30% случаев). Немного реже — в 10% случаев — псориаз приводит к воспалению сосудистой оболочки глаза (увеиту).
Распространённость псориаза
От псориаза чаще всего страдают люди 15–35 лет, но в целом заболевание может проявиться в любом возрасте. Первый пик начала патологии приходится на 15–20 лет, второй — на 55–60.
В среднем псориазом болеют примерно 1–2% людей во всём мире. В России, согласно данным клинических рекомендаций Минздрава России, в 2021 году распространённость болезни составила 243,7 случая на 100 000 населения.
Виды псориаза
Как и многие хронические заболевания, псориаз различают по стадиям, степени тяжести, а также по форме проявления.
По стадии
Стадий у псориаза три: прогрессирующая, стационарная и стадия регресса (ремиссии).
В прогрессирующей стадии на коже появляются красные пятна. Сливаясь, они образуют большие шелушащиеся бляшки с ярко выраженным красным контуром по краям — его называют эритематозным венчиком, или венчиком роста.
Новые бляшки сильно чешутся и могут болеть.
Особенно подвержены появлению новых пятен травмированные участки кожи: псориатическая бляшка может быстро развиться в месте трения (например, об одежду), а также в области царапины или расчёса. Такое явление врачи называют феноменом Кёбнера.
Этот феномен, также известный как «изоморфная реакция», был открыт немецким дерматологом Генрихом Кёбнером в 1872 году. Врач заметил, что у некоторых пациентов с псориазом в местах травматизации, например после царапин, уколов или ушибов, на коже появляются новые бляшки.
Стационарная стадия — фаза стабилизации. Бляшки перестают расти, но продолжают беспокоить и шелушиться. Новая сыпь и пятна, как правило, не появляются.
Стадия регресса наступает, когда проявления псориаза начинают исчезать. Шелушение проходит, бляшки светлеют и уплощаются. Симптомы в этой фазе уменьшаются.
По степени тяжести
Для оценки степени тяжести псориаза врачи применяют систему PASI (Psoriasis Area and Severity Index) — индекс оценки тяжести и распространённости псориаза. Она требует профессионального анализа таких параметров, как выраженность эритемы, инфильтрации, шелушения, и расчёта площади поражённой высыпаниями кожи.
В зависимости от результатов обследования врачи выделяют лёгкую, среднюю и тяжёлую степень болезни.
По форме
По клинической картине проявлений выделяют несколько основных форм псориаза: вульгарный, инверсный, себорейный, экссудативный, каплевидный, пустулёзный, псориаз ладоней и подошв и псориатическую эритродермию.
Вульгарный (обыкновенный) псориаз — одна из самых распространённых форм, на которую приходится около 90% от всех случаев болезни. Сначала на коже появляются красные пятна, которые за несколько дней трансформируются в выпуклые шелушащиеся бляшки. По мере развития бляшки сливаются в большие зудящие и шелушащиеся очаги. Затем состояние переходит в стадию стабилизации и регресса: проявления болезни временно отступают и самочувствие человека улучшается.
Самые распространённые места, где появляется вульгарный псориаз, — разгибательная (наружная) часть кожи локтей и коленей. Также очаги появляются на туловище и волосистой части головы.
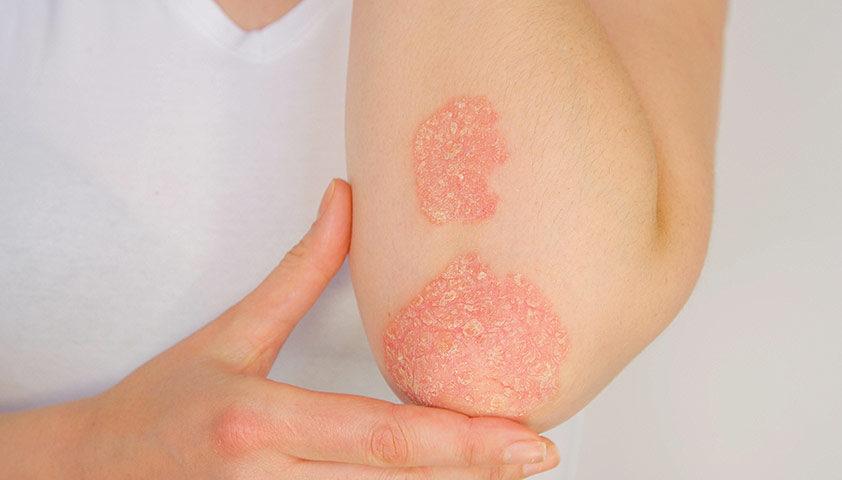
Вульгарный псориаз на наружной части локтя
Инверсный («обратный») псориаз протекает так же, как и обыкновенный. Разница заключается только в расположении очагов: они появляются не на разгибательной (наружной) части коленей и локтей, а на сгибательной (внутренней) — то есть под коленкой, под мышками и в области локтевого сгиба, а также в области шеи, век, пупка, паховых складок. Кожа в этих местах более нежная, влажная и чаще трётся об одежду. Из-за этого она может зудеть сильнее, чем при обыкновенной форме болезни, но шелушение в этих местах выражено меньше.
Себорейный псориаз протекает так же, как и обычный, но его очаги располагаются в местах с большим количеством желёз, которые выделяют кожное сало. Это волосистая часть кожи головы, заушные складки, щёки и носогубная область лица, лоб, грудь и спина (преимущественно верхняя часть).
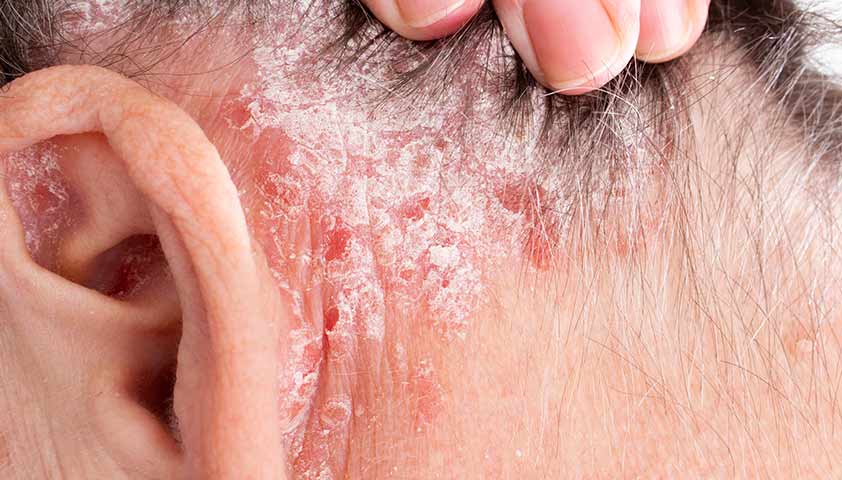
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Себорейный псориаз на волосистой части кожи головы
Экссудативный псориаз — вид заболевания, при котором, помимо шелушения, в очаге поражения появляется ещё и экссудат. Это жидкость, содержащая белок, некоторые клетки крови и другие вещества. Экссудат может выделяться из капилляров при воспалении.
Корка на поверхности бляшек при экссудативной форме болезни обычно плотная, серовато-жёлтая, иногда слегка влажная. Такой вид псориаза чаще всего появляется у людей с эндокринными нарушениями: патологиями щитовидной железы, сахарным диабетом 2-го типа или ожирением.
Каплевидный псориаз проявляется не бляшками на коже, а многочисленными папулами — вздутыми точками ярко-красного цвета с шелушением по центру. Размер папул может варьироваться примерно от 1 до 10 мм. Они покрывают преимущественно туловище, руки и ноги.
Обычно каплевидный псориаз возникает у детей после стрептококковых инфекций (например, ангины). Лечится несколько лучше, чем другие виды псориаза, но в некоторых случаях может перейти в обыкновенную (вульгарную) форму.
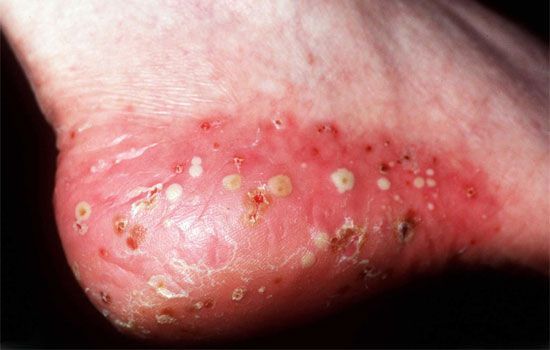
Пустулёзный псориаз характеризуется появлением множественных пустул на красном эритематозном фоне. Пустулы — образования, внешне очень похожие на прыщики. Такой псориаз может быть следствием инфекционных заболеваний, стресса, гормонального сбоя, неправильного приёма лекарств или неадекватного применения мазей.
Вначале на красных пятнах появляются многочисленные пустулы. Затем они сливаются в одно большое гнойное пятно (или «гнойное озеро»).
Генерализованная форма пустулёзного псориаза переносится тяжело: с эпизодами повышения температуры, слабостью, а также сильной болью и жжением кожи. Параллельно может наблюдаться изменение ногтей, боль в области суставов.
Псориаз ладоней и подошв — типичные псориатические высыпания появляются в области ладоней и подошв, реже протекает в форме локализованного пустулёзного псориаза. Может также поражать и деформировать ногти — они утолщаются, становятся мутными и неровными.

Псориаз на ладони
Эритродермический псориаз встречается довольно редко и считается крайне тяжёлой формой заболевания. Наблюдается покраснение около 90% тела, появляется сильный зуд и боль, кожа отекает, шелушится. Часто поднимается температура и воспаляются лимфатические узлы.
Обычно такой тип псориаза — это результат обострения другой формы болезни из-за неправильного лечения или неблагоприятных факторов окружающей среды (например, солнечный ожог при вульгарном псориазе в прогрессирующей стадии, неадекватное использование раздражающих наружных средств или внутривенное введение глюкокортикостероидов).
Симптомы псориаза
Проявления псориаза различаются в зависимости от типа заболевания и степени его тяжести.
Распространённые симптомы и признаки псориаза:
- красные выпуклые шелушащиеся пятна на коже;
- зуд в области очагов воспаления и шелушения;
- изменение ногтей: точечные вдавления, утолщение и крошение пластины, её отхождение;
- боль в суставах (иногда).
Для точной диагностики необходимо обратиться к профильному специалисту — дерматологу.
Механизм развития псориаза
Псориаз — заболевание аутоиммунной природы.
Все аутоиммунные патологии связаны с ошибкой в работе иммунной системы. В норме она круглосуточно «сканирует» организм и ищет клетки патогенов по чужеродным молекулам белка, которые отличают их от «нормальных», свойственных организму клеток.
Как только чужеродные белковые молекулы обнаруживаются, иммунная система активирует особые иммунные клетки — Т-лимфоциты, которые должны уничтожить врага.
Но у некоторых людей система распознавания «свой — чужой» может сломаться. В результате иммунитет начинает атаковать здоровые клетки отдельных органов или тканей, провоцирует воспаление в местах их расположения и всячески вредит своему организму, который, по сути, должна защищать.
Так происходит и при псориазе: иммунная система атакует кожу. Она активирует Т-лимфоциты и «натравливает» их на клетки кожи. Добравшись до цели, Т-лимфоциты высвобождают вещества, которые вызывают воспаление, — цитокины. Они провоцируют первые симптомы: покраснение, отёчность, зуд и боль.
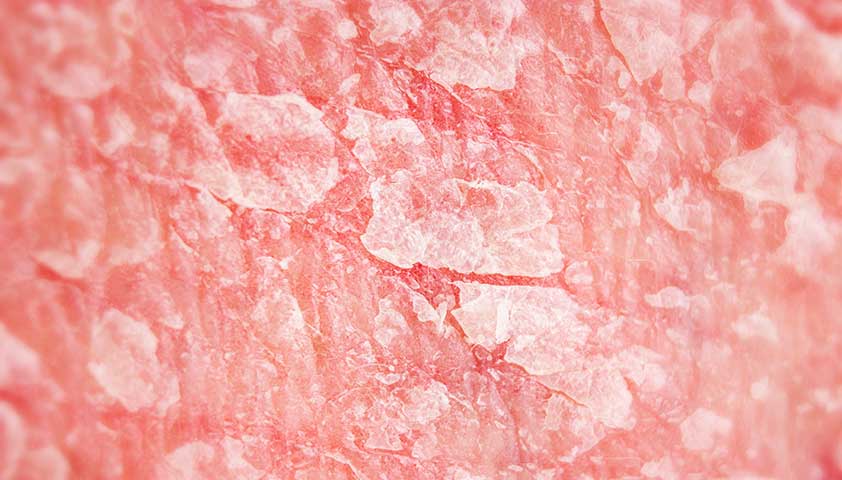
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
При псориазе клетки кожи делятся быстрее в несколько раз, в результате чего появляются чешуйки и шелушение
Под влиянием цитокинов развивается воспалительный процесс, а клетки кожи начинают активно делиться — так возникает активное шелушение и формируется выпуклая бляшка.
Поскольку процесс обновления клеток ускоряется почти в десять раз, основные клетки эпидермиса (кератиноциты) не успевают должным образом формироваться. А следовательно, они не могут выполнять свою барьерную функцию.
Как следствие, роговой слой становится проницаемым и перестаёт защищать более глубокие слои кожи от окружающей среды и потери влаги. Всё это приводит к ещё большему воспалению.
Пока иммунная система не успокоится, болезнь будет прогрессировать, а симптомы — нарастать.
Причины псориаза
Точные причины, по которым развивается псориаз, пока не до конца изучены. Однако многие исследования сходятся на том, что развитие псориаза связано с генетикой, а также с образом жизни, сопутствующими заболеваниями и неблагоприятными факторами окружающей среды.
Генетика
Заболевание часто передаётся по наследству от родителей детям. Главным образом псориаз связывают с геном системы HLA-C. Он кодирует белок, который позволяет иммунной системе распознавать собственные (безвредные) клетки.
У пациентов с псориазом в гене HLA-C врачи чаще, чем у других людей, обнаруживают особый генетический маркер — HLA-Cw6. Однако его присутствие говорит только о предрасположенности к болезни. Не все люди с маркером HLA-Cw6 обязательно страдают псориазом, и не у всех пациентов с диагностированным заболеванием есть подобное генетическое изменение.
Образ жизни
Считается, что постоянное повреждение кожи, частое трение, солнечные ожоги и переохлаждение могут стать спусковыми крючками для развития болезни. Особенно если есть наследственная предрасположенность в виде генетического маркера HLA-Cw6 или близкие родственники, страдающие псориазом.
Ещё к фактором риска относятся постоянный стресс, злоупотребление спиртными напитками и курение — всё это пагубно влияет на обмен веществ, работу внутренних органов и иммунной системы.
Сопутствующие патологии
Некоторые виды псориаза, например каплевидный, могут появиться после перенесённой стрептококковой инфекции.
Также риск развития патологии повышен у людей аутоиммунными заболеваниями. К ним относятся, например, сахарный диабет 1-го типа, болезнь Крона, системная красная волчанка и ревматоидный артрит.
При таких заболеваниях общий механизм работы иммунной системы нарушается: она воспринимает часть собственных клеток как нечто чужеродное, реагирует воспалением и уничтожает их. Соответственно, риск того, что она по ошибке внесёт в «чёрный список» ещё и другие клетки, возрастает.
Осложнения псориаза
В основе псориаза лежит неправильная работа иммунной системы и хроническое системное воспаление. Оно развивается из-за постоянной агрессии иммунных клеток по отношению к здоровым тканям.
Аутоиммунные процессы отличаются тем, что они могут распространяться: иммунная система способна в любой момент включить в список «врагов» другие здоровые клетки.
Например, на фоне псориаза может развиться болезнь Крона или неспецифический язвенный колит — в случае, если иммунная система ошибочно атакует ещё и ткани желудочно-кишечного тракта.
Помимо аутоиммунных заболеваний, люди с псориазом подвержены различным эндокринным патологиям (метаболический синдром, ожирение, сахарный диабет 2-го типа), сердечно-сосудистым заболеваниям (гипертония, инфаркт) и другим нарушениям функций внутренних органов. Всё это связано с хроническим воспалительным процессом, который влияет на гормональный фон и мешает нормальному обмену веществ.
Отдельное осложнение — псориатический артрит. Он встречается примерно у 30% людей, страдающих псориазом.
При псориатическом артрите иммунная система атакует соединительную ткань, чаще всего страдают суставы нижних конечностей. Развивается воспаление суставных структур, кожа в области поражения может краснеть, появляется отёк, а также боль и/или скованность при попытке согнуть или разогнуть сустав.
У 10% людей с псориазом патология распространяется на глаза и развивается увеит. Воспаляется сосудистая оболочка глаза, что приводит к снижению зрения и дискомфорту.
Помимо физиологических осложнений, псориаз может влиять на психическое здоровье человека. Изменение внешности, плохое состояние кожи и нестерпимый зуд могут стать причиной неуверенности в себе, привести к депрессивному расстройству.
Диагностика псориаза
Диагностикой кожных заболеваний, в том числе псориаза, занимается дерматолог.
На приёме врач поинтересуется симптомами и тем, как давно они появились. Затем спросит о кожных заболеваниях у ближайших родственников: родителей, братьев и сестёр. Семейный анамнез позволяет специалисту сразу предположить заболевания, которые могут передаваться по наследству, — псориаз входит в их число.
Ещё врач спросит про ситуации, которые провоцируют появление новых высыпаний и обострение симптомов. Например, новые псориатические очаги могут возникнуть после приёма горячей ванны или длительного нахождения на солнце. У некоторых пациентов бляшки появляются в местах инъекций, царапин, после трения кожи об одежду — так проявляется феномен Кёбнера, свойственный псориазу.
Важный момент в установлении диагноза — осмотр высыпаний. При недостаточной полноте картины заболевания специалист может наблюдать высыпания в динамике, назначить гистологическое исследование кожи (биопсию).
Если врач не уверен, что бляшки на коже — это псориаз, назначают биопсию и гистологическое исследование кожи.
Исследование позволяет выявить злокачественные изменения в тканях кожных новообразований (родинок, папиллом, бородавок, пигментных пятен). Для анализа используется материал, полученный с помощью биопсии или во время операции.

В некоторых случаях специалист может провести проверку псориатической триады — основных диагностических признаков псориаза.
Сначала дерматолог возьмёт предметное стекло или скальпель и начнёт осторожно скоблить поверхность бляшки. Лёгкое отшелушивание белёсых чешуек с её поверхности, или феномен стеаринового пятна, — первый признак триады.
После отшелушивания всех струпьев поверхность бляшки становится гладкой, блестящей и слегка влажной. Это второй признак триады — терминальная плёнка.
Если врач продолжит скоблить пятно, на его поверхности появится точечное кровотечение, которое называют синдромом Ауспитца, или кровавой росой, — третий признак псориатической триады.
После осмотра и сбора анамнеза врач назначит лабораторные исследования. Базово рекомендуется сдать клинический анализ крови — он отражает общее состояние здоровья. Также пациента направляют на биохимию крови. Она позволяет оценить работу внутренних органов и обмен веществ — при длительном течении псориаз может спровоцировать патологии сердечно-сосудистой и эндокринной системы.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.558. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Также часто назначают общий анализ мочи. Нарушения, связанные с работой мочевыделительной системы, могут препятствовать назначению некоторых лекарственных препаратов.
Общий анализ мочи включает в себя физико-химическое исследование мочи (цвет, плотность, состав) и микроскопическое изучение её осадка. Общий анализ мочи назначают для проверки состояния организма, для выявления патологий мочевыделительной системы, желудочно-кишечного тракта, эндокринных, инфекционных и воспалительных заболеваний.




По этой же причине, согласно клиническим рекомендациям, назначают анализы на ВИЧ и гепатит. На фоне этих инфекций заболевание может протекать тяжелее.
20.79. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.590.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Также при подготовке к лечению женщинам следует сделать тест на беременность — например, сдать анализ крови на бета-ХГЧ. Дело в том, что многие системные лекарства, которые чаще всего назначаются для лечения псориаза и дают хороший эффект, противопоказаны при беременности.
2.36.
Вен. кровь (+230 ₽) 1 день
Исследование позволяет диагностировать беременность на ранних сроках и выявить её осложнения. При искусственном аборте используется для оценки эффективности процедуры. В онкологии — для диагностики гормонопродуцирующих опухолей.
2.36.
Вен. кровь (+230 ₽) 1 день

При жалобе на боли в суставах врач также направит пациента на МРТ, КТ или рентгенографию — чтобы подтвердить или исключить псориатический артрит. Если воспаление суставов подтвердится, дерматолог порекомендует пройти осмотр у врача-ревматолога.
Лечение псориаза
Если площадь поражения кожи небольшая, пациентам прописывают кортикостероидные кремы или мази для местного применения. Они подавляют воспаление и уменьшают проявления заболевания.
Дополнительно врач может назначить местные аналоги витамина А или витамина D. Такие препараты снимают воспаление, ускоряют отшелушивание рогового слоя кожи и замедляют рост псориатических бляшек. Также рекомендуют использовать увлажняющие средства для кожи из линеек аптечной дерматокосметики.
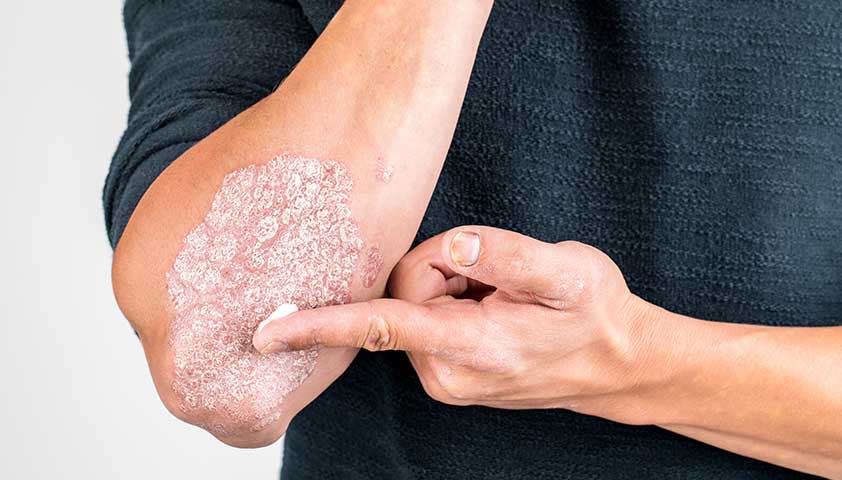
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Псориаз в лёгкой форме часто лечат мазями и кремами для наружного применения
При псориазе средней и тяжёлой степени может потребоваться системное лечение — в виде классических иммуносупрессивных и генно-инженерных биологических препаратов в форме таблеток или подкожных инъекций. Они обладают выраженным эффектом, но требуют тщательного обследования перед назначением.
Системные глюкокортикостероиды при псориазе противопоказаны и могут назначаться только врачом в определённых (крайне тяжёлых) ситуациях и в условиях стационара. В противном случае подобное лечение может привести к выраженному ухудшению состояния.
Также псориаз лечат с помощью фототерапии: на бляшки направляется ультрафиолетовый свет определённого спектра. Для такого лечения во многих кабинетах физиотерапии есть специальные лампы.
Наиболее современный и эффективный способ лечения псориаза — моноклональные антитела (генно-инженерная биологическая терапия). Эти препараты могут блокировать некоторые этапы воспалительной реакции, например отдельные цитокины , провоцирующие воспаление и рост бляшек при псориазе.
Профилактика псориаза
Специфической профилактики, которая могла бы предотвратить развитие псориаза, нет.
В целом рекомендуется вести здоровый образ жизни: отказаться от алкоголя и курения, заниматься спортом, правильно и сбалансированно питаться.
Людям, чьи родственники больны псориазом, следует внимательнее относиться к своей коже: регулярно увлажнять её, избегать переохлаждения, длительного пребывания на солнце, а также отказаться от посещения соляриев. Татуировки при наследственной предрасположенности к псориазу делать не рекомендуется.
Прогноз
Псориаз — хроническая патология, как и все аутоиммунные заболевания. Полностью излечиться от псориаза невозможно.
Однако своевременное и правильно подобранное лечение может позволить пациенту достичь длительной ремиссии — периода бессимптомного течения болезни.
Источники
- Псориаз : клинические рекомендации / Минздрав РФ. 2023.
- Мордовцев В. Н., Бутов Ю. С., Мордовцева В. В. Псориаз // Клиническая дерматовенерология / под ред. Ю. К. Скрипкина, Ю. С. Бутова. М., 2009.
- Elman S. A., Weinblatt M., Merola J. F. Targeted therapies for psoriatic arthritis: an update for the dermatologist // Semin Cutan Med Surg. 2018. Vol. 37(3). P. 173–181. doi:10.12788/j.sder.2018.045
Псориаз: причины появления, симптомы, диагностика и способы лечения.
Псориаз – это хроническое неинфекционное заболевание, при котором возможно поражение различных органов: кожи, суставов, сердца, почек.
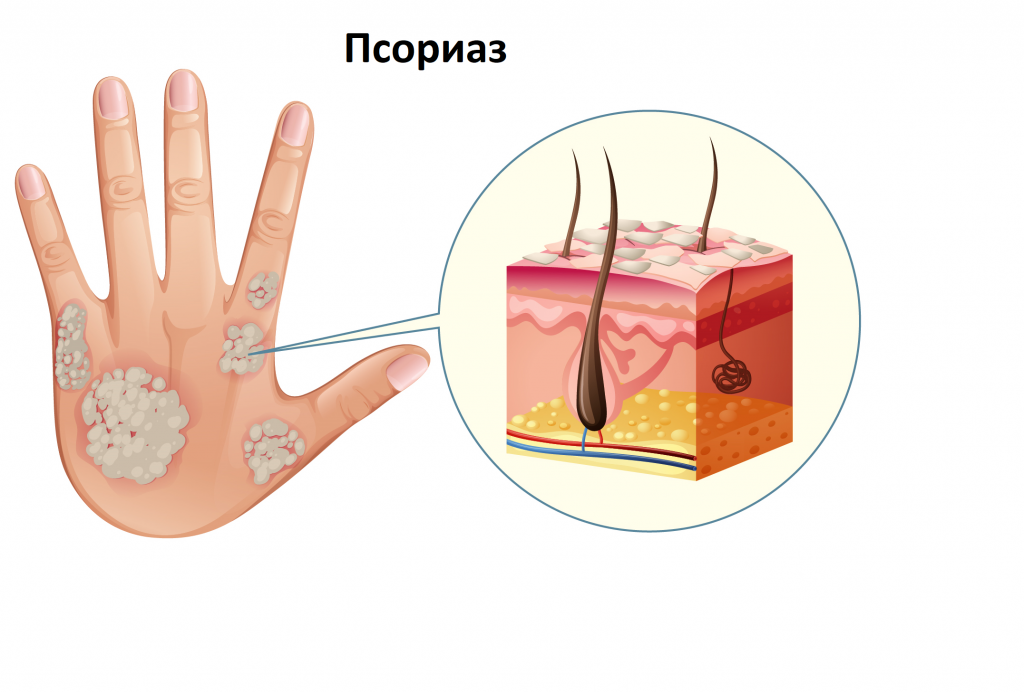
Чаще всего псориаз в легкой форме проявляется на коже в виде четко очерченных розово-красных папул (узелков, возвышающихся над поверхностью кожи), которые сливаются в бляшки с серебристо-белыми чешуйками.
При среднетяжелых и тяжелых формах заболевания воспалительный процесс ведет к поражению опорно-двигательного аппарата и сердечно-сосудистой системы. Псориаз имеет рецидивирующее течение (возобновление симптомов после полного или частичного выздоровления) и тенденцию вызывать сопутствующие патологии, что ухудшает качество жизни пациентов.
Причины появления псориаза
В основе заболевания могут лежать несколько пусковых механизмов. Однако до сих пор точно неизвестно, какие из них первичны, а какие вторичны. В качестве ведущей причины, объясняющей возникновение псориаза, рассматривается дисфункция иммунной системы. Клетки, направленные на уничтожение болезнетворных агентов, начинают атаковать собственные клетки (в первую очередь кожи). В результате развивается воспалительный процесс, который вызывает ускоренное деление клеток эпидермиса (эпидермальную гиперплазию) и формирование псориатических папул и бляшек.
Неадекватная иммунная реакция чаще всего обусловлена генетическими особенностями.
Псориаз очень часто передается по наследству.
В настоящее время определено более 40 участков хромосом, которые связывают с риском развития псориаза. Начало заболевания может быть вызвано ослаблением иммунитета на фоне стресса, инфекционных, эндокринных заболеваний. Псориаз часто сопровождает аллергические и иммунодефицитные состояния, в основе которых лежит нарушение иммунного ответа. Кроме того, псориаз могут спровоцировать некоторые лекарственные препараты (антидепрессанты, бета-блокаторы, нестероидные противовоспалительные средства).
Классификация псориаза
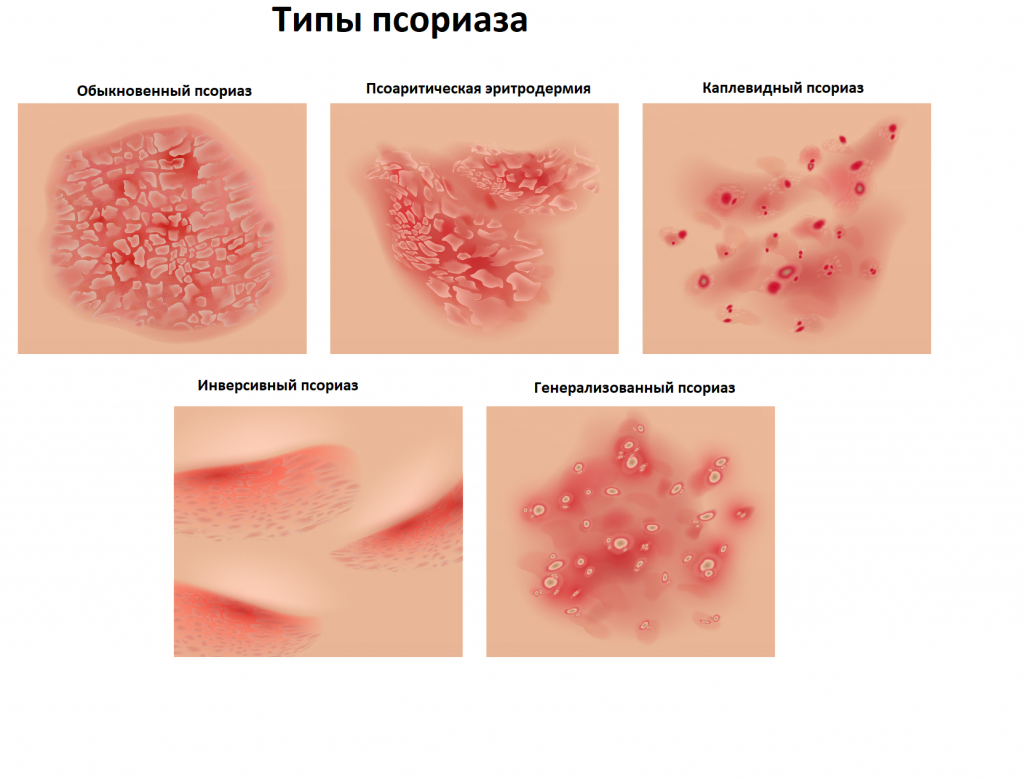
В зависимости от локализации патологического процесса выделяют различные виды псориаза. Чаще всего встречается вульгарный, или обыкновенный, псориаз, когда на коже возникают четко очерченные розовые папулы, которые сливаются в бляшки, покрытые серебристо-белыми чешуйками. При поражении волосистой части головы (себорейный псориаз) высыпания в виде желтоватых чешуек могут спускаться на лоб, образуя себорейную «корону». У пациентов с метаболическими расстройствами на бляшках может выступать экссудат – жидкость, выделяемая при воспалительных процессах (экссудативный псориаз). В детском и подростковом возрасте, особенно после стрептококковых инфекций, заболевание может перейти в острую форму, при этом на коже появляется много ярко-красных каплевидных папул с небольшим шелушением и инфильтрацией (каплевидный псориаз). Иногда наблюдается пустулезный псориаз, который характеризуется появлением гнойничков на фоне покрасневшей кожи, чаще в области свода стоп или ладоней. Псориатическая эритродермия может возникать на фоне обострения обыкновенного псориаза под влиянием провоцирующих факторов. Сухие белые чешуйки покрывают кожу, она приобретает ярко-красный цвет, становится отечной и горячей на ощупь. Очень тяжело протекает генерализованный псориаз Цумбуша. Он характеризуется тем, что на покрасневшей коже появляются мелкие гнойные пузырьки, которые, сливаясь, образуют «гнойные озера». Псориатический артрит сопровождается поражением суставов и развивается одновременно с высыпаниями или предшествует им.
 Симптомы псориаза
Симптомы псориаза
Кожная форма псориаза сопровождается появлением ярко-розовых точечных папул, иногда в виде капелек. Сливаясь, они формируют бляшки, покрытые серебристо-белыми чешуйками.
Высыпания располагаются на разгибательных поверхностях рук и коленных суставов, на волосистой части головы, на пояснице и крестце.
Верхний слой бляшек образуют легко удаляемые чешуйки омертвевшего эпидермиса. Вначале они занимают центр бляшки, а затем заполняют всю ее площадь. При удалении чешуек открывается блестящая ярко-красная поверхность. Иногда бляшку окружает розовый ободок – зона дальнейшего роста, тогда как окружающая кожа не изменяется. Высыпания сопровождаются сильным зудом. При псориатической эритродермии у пациентов на фоне высыпаний по всей коже отмечаются лихорадка (повышение температуры тела с ознобом) и сильный зуд, увеличиваются лимфатические узлы.
При длительном течении болезни могут выпадать волосы и ногти.
Очень тяжело протекает генерализованный псориаз Цумбуша. Гнойные высыпания покрывают всю кожу и сопровождаются сильной лихорадкой и интоксикацией. Псориатическое поражение суставов характеризуется болью и покраснением кожи над суставными поверхностями. Любое движение дается с трудом, развивается воспаление связок и сухожилий. При псориазе очень часто поражаются ногтевые пластинки, при этом на поверхности ногтя возникают точечные углубления (симптом «наперстка»).
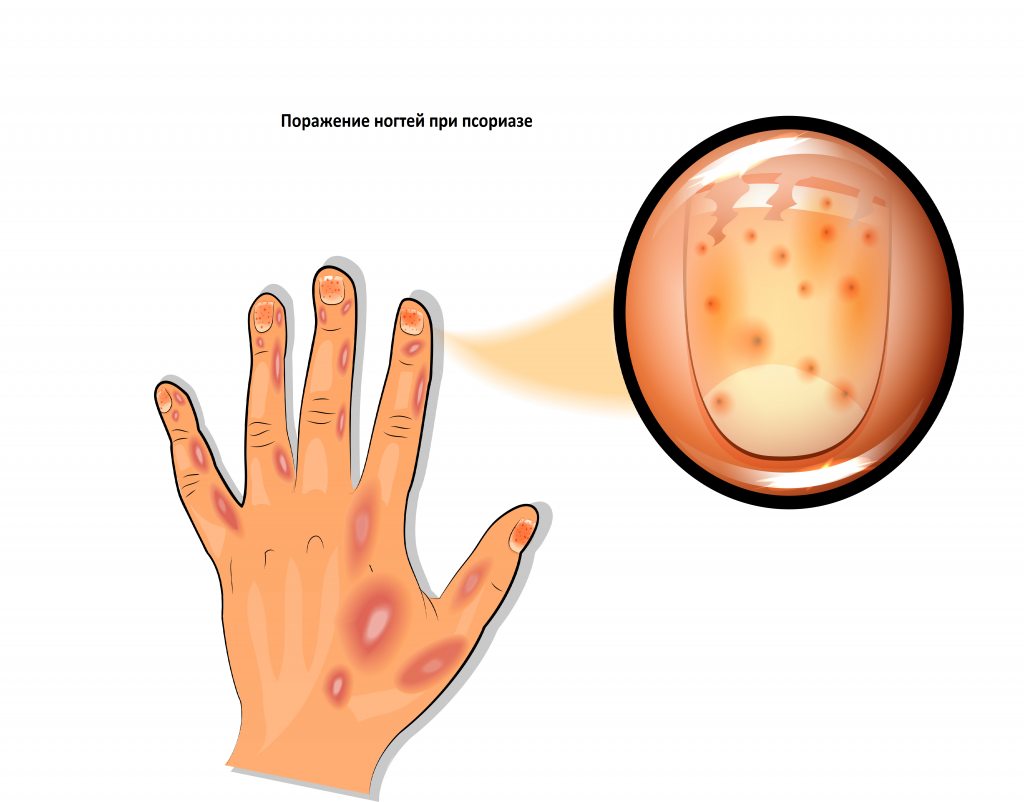
Под ногтевой пластинкой в основании появляются небольшие, красноватые и желтовато-буроватые пятна (симптом «масляного пятна»). Часто развиваются дистрофические изменения ногтей и волос.
У детей, особенно грудного возраста, симптомы псориаза имеют свою специфику.
В области покраснения, возникающего в кожных складках, может возникать выпот и небольшое отслаивание верхнего слоя эпидермиса. Такая картина напоминает опрелость или кандидоз. Иногда высыпания появляются на коже лица или в области половых органов.
Диагностика псориаза
Выявить заболевание можно на основании симптомов псориатической триады (белая стеариновая поверхность папулы; красноватая блестящая пленка после слущивания чешуек и точечное выступание крови после ее удаления).
Дополнительным признаком считают феномен Кебнера. Он заключается в том, что в области раздражения кожи через 7-12 суток возникают эритематозно-чешуйчатые высыпания (участки покраснения и шелушения в области расчесов, царапин). Иногда для подтверждения диагноза проводят гистологическое исследование биоптата пораженного участка кожи. Кроме того, необходимо клинико-лабораторное обследование: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций).
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бел…
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивный …
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определяе…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Кальций общий (Ca, Calcium total)
Общий кальций – это основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функция�…
Псориаз следует дифференцировать от красного плоского и розового лишая, себорейной экземы и атопического дерматита.
К каким врачам обращаться
При появлении высыпаний, которые часто возникают на фоне инфекционных заболеваний, травм кожи, стресса необходимо обратиться к
терапевту
или дерматологу. При системном поражении организма пациента могут направить к офтальмологу,
эндокринологу
,
гинекологу
или другим специалистам.
Лечение
Псориаз поражает как кожу, так и опорно-двигательный аппарат, а также внутренние органы. При появлении высыпаний только на коже рекомендуются местные глюкокортикостероидные препараты, мази, содержащие синтетические аналоги витамина D3, активированный цинк, салициловую кислоту и другие компоненты. С осторожностью следует использовать гормональные кремы на коже, склонной к атрофии.
Необходимо учитывать возможность гормональных нарушений при длительном применении стероидных кремов.
Эффективность гормональных кремов повышается в комбинации с салициловой кислотой, аналогами витамина D. Для лечения тяжелых форм псориаза используют ароматические ретиноиды второго поколения, основу которых составляет ацитретин. Препарат замедляет пролиферацию клеток эпидермиса, нормализует процесс ороговения, оказывает иммуномодулирующее действие. Рекомендуется также фототерапия (средневолновая УФ- и ПУВА-терапия) в комбинации с ретиноидами. В качестве системной терапии врач может назначить иммуносупрессивные средства. При необходимости назначают дезинтоксикационную и десенсибилизирующую терапию, плазмаферез.
Осложнения псориаза
У 10% пациентов развивается псориатический артрит с поражением позвоночника, суставов рук и ног. Пациентов беспокоит боль в суставах и утренняя скованность. К особенностям псориатического артрита относится асимметричность мест его проявления, которая может сочетаться с поражением ногтей. Псориаз часто сопровождается сопутствующими или коморбидными заболеваниями.
Из-за воспалительного поражения сосудов возрастает риск возникновения ишемической болезни сердца, инсульта.
Возможно также развитие диабета и болезни Крона. В некоторых случаях осложнения псориаза могут привести к инвалидности.
Профилактика псориаза
Меры профилактики псориаза направлены в первую очередь на укрепление иммунитета. Уход за кожей должен предусматривать ее увлажнение и питание. При предрасположенности к аллергии необходимо контролировать питание, избегая жирной и острой пищи, чрезмерного употребления углеводов, картофеля. Обязательной составляющей профилактики псориаза должна быть витаминотерапия.
Кроме того, функционирование иммунной системы во многом зависит от состояния нервной системы. Люди гиперответственные, имеющие плотный рабочий график, испытывающие постоянное негативное психоэмоциональное воздействие, больше подвержены аутоиммунным заболеваниям, в том числе псориазу. Поэтому профилактика псориаза, наравне с физическими оздоравливающими мерами (отказ от вредных привычек, физические нагрузки), должна предусматривать и достижение психоэмоционального комфорта.
Список литературы
- Федеральные клинические рекомендации по ведению больных псориазом // Российское общество дерматологов и венерологов. – Москва, 2015.
- Федеральные клинические рекомендации. Дерматовенерология, 2015: Болезни кожи. Инфекции, передаваемые половым путем. – 5-е изд., перераб. и доп. – М.: Деловой экспресс, 2016. – 768 с.
- Новые возможности и перспективы терапии псориаза // РМЖ. – 2018. – № 8 (II). – С. 118–118.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6066
23 Мая
-
6068
23 Мая
-
6065
22 Мая
Похожие статьи
Болезнь Боуэна
Болезнь Боуэна: причины появления, симптомы, диагностика и способы лечения.
Дерматомиозит
Дерматомиозит: причины появления, симптомы, диагностика и способы лечения.
Демодекоз
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Узловатая эритема
Узловатая эритема: причины появления, симптомы, диагностика и способы лечения.
Болезнь Бехтерева
Болезнь Бехтерева: причины появления, симптомы, диагностика и способы лечения.
| Псориаз | |
|---|---|
 Псориатическое поражение спины и рук |
|
| МКБ-11 | EA90 |
| МКБ-10 | L40 |
| МКБ-10-КМ | L40.9 и L40 |
| МКБ-9 | 696 |
| OMIM | 177900 |
| DiseasesDB | 10895 |
| MedlinePlus | 000434 |
| eMedicine |
emerg/489 Дерматология:derm/365 бляшковидный derm/361 ладонно-подошвенный derm/363 псориаз ногтей derm/366 пустулёзный псориатический артрит derm/918 Радиология radio/578 Физическая медицина pmr/120 |
| MeSH | D011565 |
Псориаз (др.-греч. ψωρίασις, от др.-греч. ψώρα – зуд) — хроническое неинфекционное аутоиммунное[1] заболевание, дерматоз, поражающий в основном кожу[2][3][4]. Обычно псориаз проявляется образованием красных, чрезмерно сухих, приподнятых над поверхностью кожи пятен — так называемых папул, которые сливаются между собой, образуя бляшки. Эти папулы являются по своей природе участками хронического воспаления и избыточной пролиферации лимфоцитов, макрофагов и кератиноцитов кожи, а также избыточного ангиогенеза (образования новых мелких капилляров).
Эпидемиология[править | править код]
Заболеваемость не зависит от пола[5]. Псориазом страдают 2—4 % от общей численности населения[6][7][8]. В России этот показатель также варьирует в зависимости от территории — от 0,72 до 11,8 %[9].
Заболевание может начаться в любом возрасте, но чаще всего бляшки появляются в период 15—25 лет. Каждый третий пациент указывает на первые симптомы до 20-летнего возраста[10]. Наиболее высокая распространённость псориаза отмечается в Западной Европе и Скандинавии[8][11]. Гораздо реже болезнь встречается среди представителей негроидной и монголоидной рас[8]. Псориаз может возникнуть у новорождённых детей, а также у детей грудного возраста[11].
Клиническая классификация[править | править код]
Псориаз является хроническим рецидивирующим заболеванием. Все формы псориаза могут быть наиболее широко классифицированы на непустулёзные и пустулёзные[12]:414:
- Непустулёзный псориаз:
- Обыкновенный, или вульгарный, простой псориаз (хронический стабильный псориаз, бляшечный псориаз);
- Псориатическая эритродермия (Эритродермический псориаз);
- Пустулёзный псориаз:
- Генерализованный пустулёзный псориаз (Пустулёзный псориаз фон Цумбуша);
- Пальмоплантарный псориаз (хронический персистирующий пальмоплантарный пустулёз, пустулёзный псориаз Барбера, пустулёзный псориаз конечностей);
- Аннулярный пустулёзный псориаз, или аннулярный пустулёз;
- Хронический персистирующий акродерматит (ладонно-подошвенный псориаз, псориаз ладоней и подошв);
- Герпетиформное псориатическое импетиго.
Выделяемые рядом авторов дополнительные формы или типы псориаза включают:[13]:191-197:
- Лекарственно-индуцированный псориаз;
- Псориаз сгибательных поверхностей и кожных складок, или «обратный псориаз»;
- Псориаз Напкина;
- Себорейноподобный (себореиформный) псориаз.
Клиническая картина[править | править код]
Избыточная пролиферация кератиноцитов в псориатических бляшках и инфильтрация кожи лимфоцитами и макрофагами быстро приводит к утолщению кожи в местах поражения, её приподнятию над поверхностью здоровой кожи и к формированию характерных бледных, серых или серебристых пятен, напоминающих застывший воск или парафин («парафиновые озёрца»). Псориатические бляшки чаще всего впервые появляются на подвергающихся трению и давлению местах — поверхностях локтевых и коленных сгибов, на ягодицах. Тем не менее псориатические бляшки могут возникать и располагаться в любом месте кожи, включая кожу волосистой части головы (скальпа), ладонную поверхность кистей, подошвенную поверхность стоп, наружные половые органы. В противоположность высыпаниям при экземе, чаще поражающим внутреннюю сгибательную поверхность коленного и локтевого суставов, псориатические бляшки чаще располагаются на внешней, разгибательной поверхности суставов.
Симптомы псориаза[править | править код]
-
Псориатические бляшки
-
Псориатические бляшки
-

Рука больного обыкновенным (вульгарным) бляшковидным псориазом
-
Псориаз ногтей пальцев рук
Течение заболевания[править | править код]
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит, которым страдают от 10 до 15 % больных псориазом[14].
Классификация псориаза по МКБ-10[править | править код]
Псориаз может проявляться в многообразных формах. Варианты псориаза включают вульгарный (простой, обыкновенный) или, иначе, бляшковидный псориаз (psoriasis vulgaris, plaque psoriasis), пустулёзный псориаз (pustular psoriasis), каплеобразный или точечный псориаз (guttate psoriasis), псориаз сгибательных поверхностей (flexural psoriasis). В этом разделе приводится краткое описание каждой разновидности псориаза вместе с её кодом по МКБ-10. [3].[15]
Бляшковидный псориаз, или обыкновенный псориаз, вульгарный псориаз, простой псориаз (psoriasis vulgaris) (L40.0) является наиболее часто встречающейся формой псориаза. Он наблюдается у 80—90 % всех больных псориазом. Бляшковидный вульгарный псориаз наиболее часто проявляется в виде типичных приподнятых над поверхностью здоровой кожи участков воспалённой, красной, горячей кожи, покрытых серой или серебристо-белой, легко отслаивающейся, чешуйчатой, сухой и утолщённой кожей. Красная кожа под легко снимаемым серым или серебристым слоем легко травмируется и кровоточит, так как содержит большое количество мелких сосудов. Эти участки типичного псориатического поражения называются псориатическими бляшками. Псориатические бляшки имеют тенденцию увеличиваться в размерах, сливаться с соседними бляшками, формируя целые пластины бляшек («парафиновые озёра»).
Псориаз сгибательных поверхностей (flexural psoriasis), или «обратный псориаз» (inverse psoriasis) (L40.83-4) обычно выглядит как гладкие, не шелушащиеся или с минимальным шелушением, не особенно выступающие над поверхностью кожи красные воспалённые пятна, располагающиеся исключительно в складках кожи, при отсутствии или минимальном поражении других участков кожи. Наиболее часто эта форма псориаза поражает складки в области наружных половых органов, в паху, на внутренней поверхности бедёр, подмышечные впадины, складки под увеличенным при ожирении животом (псориатический паннус), и на складках кожи под молочными железами у женщин. Эта форма псориаза особенно подвержена ухудшению под влиянием трения, травмирования кожи и выделения пота, и часто сопровождается или осложняется вторичной грибковой инфекцией или стрептококковой пиодермией.
Каплевидный псориаз (guttate psoriasis) (L40.4) характеризуется наличием большого количества маленьких, приподнятых над поверхностью здоровой кожи, сухих, красных или лиловых (вплоть до фиолетового цвета), похожих по форме на капли, слезинки или небольшие точки, кружочки элементов поражения. Эти псориатические элементы обычно усыпают собой большие поверхности кожи, наиболее часто бёдра, но могут также наблюдаться на голенях, предплечьях, плечах, волосистой части головы, спине, шее. Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.
Пустулёзный псориаз (L40.1-3, L40.82) или экссудативный псориаз является наиболее тяжёлой из кожных форм псориаза и выглядит как приподнятые над поверхностью здоровой кожи пузырьки или волдыри, наполненные неинфицированным, прозрачным воспалительным экссудатом (пустулы). Кожа под и над поверхностью пустул и вокруг них красная, горячая, отёчная, воспалённая и утолщённая, легко отслаивается. Может наблюдаться вторичное инфицирование пустул, в этом случае экссудат приобретает гнойный характер. Пустулёзный псориаз может быть ограниченным, локализованным, при этом наиболее частой его локализацией являются дистальные концы конечностей (рук и ног), то есть голени и предплечья, это называется пальмоплантарный пустулёз (palmoplantar pustulosis). В других, более тяжёлых случаях пустулёзный псориаз может быть генерализованным, с широким распространением пустул по всей поверхности тела и тенденцией к их слиянию в более крупные пустулы.
Псориаз ногтей, или псориатическая ониходистрофия (L40.86) приводит к разнообразным изменениям внешнего вида ногтей на пальцах рук или ног. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечной исчерченности ногтей линиями, утолщения кожи под ногтями и вокруг ногтевого ложа, расслоения и утолщения ногтя, полной утраты ногтей (онихолизис) или развития повышенной ломкости ногтей.
Псориатический артрит (L40.5), или псориатическая артропатия, артропатический псориаз сопровождается воспалением суставов и соединительной ткани. Псориатический артрит может поражать любые суставы, но наиболее часто — мелкие суставы дистальных фаланг пальцев рук и/или ног. Это в типичных случаях вызывает сосискообразное разбухание пальцев рук и ног, известное как псориатический дактилит. Псориатический артрит может также поражать тазобедренные, коленные суставы, плечелопаточный сустав, суставы позвонков (псориатический спондилит). Иногда псориатический артрит коленных или тазобедренных суставов и особенно псориатический спондилит бывает настолько выраженным, что приводит к тяжёлой инвалидности больного, неспособности передвигаться без специальных приспособлений и даже к прикованности к постели. Летальность при этих наиболее тяжёлых формах псориатического артрита повышается, так как иммобилизация больного в постели способствует возникновению пролежней и пневмонии. Приблизительно 10-15 процентов больных псориазом страдают также псориатическим артритом.
Псориатическая эритродермия (L40.85), или эритродермический псориаз проявляется распространённым, нередко генерализованным воспалением и шелушением, отслойкой кожи на всей или на большой части поверхности кожи. Псориатическая эритродермия может сопровождаться интенсивным кожным зудом, отёком кожи и подкожной клетчатки, болезненностью кожи. Псориатическая эритродермия нередко бывает результатом обострения вульгарного псориаза при его нестабильном течении, особенно при внезапной резкой отмене системного лечения или местных глюкокортикоидов. Может также наблюдаться как результат провокации алкоголем, нервно-психическим стрессом, интеркуррентными инфекциями (в частности простудными заболеваниями). Эта форма псориаза может быть летальной, поскольку чрезвычайно сильное воспаление и шелушение или отслойка кожи нарушают способность организма к регуляции температуры тела и барьерную функцию кожи, что может осложниться генерализованной пиодермией или сепсисом. Несмотря на это, ограниченная, локализованная псориатическая эритродермия может даже быть первым симптомом псориаза, впоследствии трансформируясь в вульгарный бляшковидный псориаз[16].
Качество жизни больных псориазом[править | править код]
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа[17]. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Больные псориазом могут также быть (и нередко бывают) чрезмерно озабочены своим внешним видом, придают этому слишком большое значение (иногда до степени навязчивой фиксации на этом, почти дисморфофобии), страдают от пониженной самооценки, которая связана со страхом общественного неприятия и отторжения или с опасениями не найти сексуального партнёра вследствие проблем внешнего вида. Психологический стресс в сочетании с болью, зудом и иммунопатологическими нарушениями (повышенной продукцией воспалительных цитокинов) может привести к развитию выраженной депрессии, тревожного состояния или социофобии, к значительной социальной изоляции и дезадаптации больного. Коморбидность (сочетание) псориаза и депрессии, а также псориаза и социофобии, встречается с повышенной частотой даже у тех больных, которые не испытывают субъективного психологического дискомфорта от наличия псориаза. Вероятно, генетические факторы, влияющие на предрасположенность к псориазу и на предрасположенность к депрессиям, тревожным состояниям, социофобии, во многом перекрываются. Не исключено также, что в патогенезе как псориаза, так и депрессий играют роль общие иммунопатологические и/или эндокринные факторы (так, при депрессиях также обнаруживают повышенные уровни воспалительных цитокинов, повышенную цитотоксическую активность нейроглии).
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни[18].
Существует много инструментов для объективного измерения качества жизни больных псориазом и другими дерматологическими заболеваниями. Клинические исследования показывают, что больные псориазом нередко испытывают субъективное снижение качества жизни[19]. В исследовании 2009 года о влиянии псориаза на качество жизни были использованы интервью с дерматологами и опросы пациентов. В этом исследовании было обнаружено, что и в случаях лёгкого, и в случаях тяжёлого течения псориаза наиболее беспокоящим больных симптомом, в наибольшей степени вызывавшим субъективное ухудшение качества жизни, был кожный зуд, на втором месте была боль в суставах у больных с псориатическим артритом. Менее зудящие высыпания или высыпания в отсутствие зуда меньше влияли на самочувствие больных и их субъективную оценку качества жизни[20].
Градация псориаза по степени тяжести[править | править код]

Круговая диаграмма, показывающая процентное распределение больных с разной степенью тяжести псориаза
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи. Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отёчности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Индекс тяжести поражения псориазом (PASI) — наиболее часто используемый инструмент измерения тяжести и активности псориатического процесса. Индекс PASI комбинирует оценку степени выраженности поражений (красноты, зуда, утолщения кожи, отёка, гиперемии, шелушения) с оценкой площади поражения в простую линейную шкалу от 0 (нет кожных проявлений болезни) до 72 (максимально выраженные кожные проявления)[21],[22]. Тем не менее PASI довольно трудно использовать в рутинной клинической практике, вне клинических испытаний лекарств и методов лечения. Это привело к многочисленным попыткам упростить шкалу PASI, чтобы сделать её более пригодной для использования в клинической практике и для самостоятельного отслеживания больными изменений в своём состоянии[23].
Этиология и патогенез псориаза[править | править код]
Этиология и патогенез псориаза в настоящее время окончательно ещё не выяснены. На данный момент существуют две основные гипотезы относительно характера процесса, который приводит к развитию этого заболевания. Согласно первой гипотезе, псориаз является первичным заболеванием кожи, при котором нарушается нормальный процесс созревания и дифференцировки клеток кожи, и наблюдается избыточный рост и размножение (пролиферация) этих клеток. При этом проблема псориаза видится сторонниками этой гипотезы как нарушение функции эпидермиса и его кератиноцитов. Аутоиммунная агрессия Т-лимфоцитов и макрофагов против клеток кожи, их инвазия в толщу кожи и избыточная пролиферация в коже при этом видятся как вторичные, как реакция организма на избыточное размножение «неправильных», незрелых, патологически изменённых кератиноцитов. В пользу этой гипотезы говорит наличие положительного эффекта при лечении псориаза препаратами, тормозящими размножение кератиноцитов и/или вызывающими их ускоренное созревание и дифференцировку и при этом не обладающими или обладающими незначительными системными иммуномодулирующими свойствами — ретиноидами (синтетическими аналогами витамина A), витамином D и в особенности его активной формой, эфирами фумаровой кислоты.
Вторая гипотеза предполагает, что псориаз является иммунно-опосредованным, иммунопатологическим или аутоиммунным заболеванием, при котором избыточный рост и размножение (пролиферация) клеток кожи и прежде всего кератиноцитов вторичны по отношению к различным медиаторам воспаления, лимфокинам и цитокинам, продуцируемым клетками иммунной системы и/или по отношению к аутоиммунному повреждению клеток кожи, вызывающему вторичную регенеративную реакцию. При псориазе Т-киллеры и Т-хелперы (клетки, которые в норме защищают организм от различных инфекций и злокачественных опухолей) активируются, мигрируют в кожу и высвобождают большое количество воспалительных цитокинов, в частности, так называемый «фактор некроза опухолей типа альфа» (ФНО-α, TNFα), которые вызывают воспаление, привлекают в кожу макрофаги и нейтрофильные гранулоциты, и вызывают избыточное размножение клеток кожи, в первую очередь кератиноцитов. На данный момент остаётся неизвестным, какие факторы инициируют первоначальную активацию Т-лимфоцитов и их миграцию в кожу.
В пользу иммуноопосредованной или иммунопатологической (аутоиммунной) модели псориаза говорит тот факт, что иммуносупрессоры могут способствовать уменьшению или полному исчезновению псориатических поражений. Несмотря на это, роль иммунной системы в возникновении псориаза остаётся не до конца понятной, и недавно было обнаружено, что модель псориаза на животных может быть воспроизведена у линии мышей, у которых полностью отсутствуют Т-лимфоциты, считающиеся первичным триггером псориаза в иммунопатологической гипотезе[24]. Впрочем, следует иметь в виду, что модели псориаза на животных, доступные в настоящее время, воспроизводят лишь немногие аспекты, отдалённо напоминающие псориаз у человека. Полной и точной модели человеческого псориаза на животных, воспроизводящей все аспекты заболевания, в настоящее время ещё не существует, и неизвестно, возможно ли вообще полностью смоделировать псориаз на животных. Поэтому механический перенос данных, полученных на животных моделях псориаза, на человека невозможен.
Нарушенная барьерная функция кожи (в частности, механическое травмирование или раздражение, трение и давление на кожу, злоупотребление мылом и моющими веществами, контакт с растворителями, бытовой химией, спиртосодержащими растворами, наличие инфицированных очагов на коже или кожной аллергии, дефицит IgA иммуноглобулинов, чрезмерная сухость кожи) также играют роль в развитии псориаза[25].
Псориаз — это во многом идиосинкратическое заболевание. Опыт большинства больных говорит о том, что псориаз может спонтанно спадать или, наоборот, обостряться без всякой видимой причины. Исследования различных факторов, ассоциированных с возникновением, развитием или обострением псориаза, имеют тенденцию основываться на изучении небольших, обычно госпитальных (а не амбулаторных), то есть заведомо более тяжёлых, групп больных псориазом. Поэтому эти исследования нередко страдают от недостаточной репрезентативности выборки и от неспособности выявить причинно-следственные взаимосвязи в присутствии большого количества других (в том числе ещё неизвестных или невыявленных) факторов, способных влиять на характер течения псориаза. Нередко в разных исследованиях обнаруживаются противоречащие друг другу находки. Тем не менее, первые признаки псориаза нередко появляются после перенесённого стресса (физического или психического), повреждения кожи в местах первого появления псориатических высыпаний, и/или перенесённой стрептококковой инфекции. Условия, по данным ряда источников, способствующие обострению или ухудшению течения псориаза, включают в себя острые и хронические инфекции, стрессы, изменения климата и смену времён года. Некоторые лекарства, в частности: лития карбонат, бета-блокаторы, антидепрессанты флуоксетин, пароксетин, антималярийные; препараты: хлорохин, гидроксихлорохин; противосудорожные препараты: карбамазепин, вальпроат; по данным ряда источников, ассоциируются с ухудшением течения псориаза или даже могут спровоцировать его первичное возникновение. Чрезмерное потребление алкоголя, курение, избыточный вес или ожирение, неправильное питание могут утяжелять течение псориаза или затруднять его лечение, провоцировать обострения[26][27]. Лак для волос, некоторые кремы и лосьоны для рук, косметика и парфюмерия, бытовая химия также могут спровоцировать обострение псориаза у некоторых больных. В 1975 году Стефания Яблонская предложила новую теорию, согласно которой специфические антитела к ДНК и/или к белкам клеток кожи проникают в глубокие слои кожи и запускают сложный комплекс иммунологических и химических реакций в коже, приводящий к развитию воспаления, миграции лимфоцитов и макрофагов в кожу и к избыточной пролиферации клеток кожи с формированием псориатических бляшек или пустул[28].
Научные исследования показали, что псориаз часто сопутствует грибковым и стафилококковым инфекциям, особенно кандидозу[29][30][31]. Некоторые ученые считают, что микозы и стафилококк провоцируют развитие псориаза[32][33], однако другие специалисты считают эти инфекции скорее следствием болезни.
Больные, страдающие от ВИЧ-инфекции или СПИДа, часто страдают псориазом[34]. Это представляется парадоксальным для исследователей псориаза, поскольку лечение, направленное на уменьшение количества Т-клеток или их активности, в целом способствует лечению псориаза, а ВИЧ-инфекция или, тем более, СПИД сопровождается уменьшением количества Т-клеток. Тем не менее с течением времени при прогрессировании ВИЧ-инфекции или СПИДа, увеличением вирусной нагрузки и уменьшением количества циркулирующих CD4+ T-клеток, псориаз у ВИЧ-инфицированных больных или больных СПИДом ухудшается или обостряется[35]. В дополнение к этой загадке, ВИЧ-инфекция обычно сопровождается сильным сдвигом цитокинового профиля в сторону Th2, в то время как вульгарный псориаз у неинфицированных больных характеризуется сильным сдвигом цитокинового профиля в сторону Th1[36]. По принятой в настоящее время гипотезе, уменьшённое количество и патологически изменённая активность CD4+ T-лимфоцитов у больных с ВИЧ-инфекцией или СПИДом вызывают гиперактивацию CD8+ T-лимфоцитов, которые и ответственны за развитие или обострение псориаза у ВИЧ-инфицированных или больных СПИДом. Тем не менее важно знать, что большинство больных псориазом здоровы в отношении носительства ВИЧ, и ВИЧ-инфекция ответственна за менее чем 1 % случаев псориаза. С другой стороны, псориаз у ВИЧ-инфицированных встречается, по разным данным, с частотой от 1 до 6 %, что приблизительно в 3 раза превышает частоту встречаемости псориаза в общей популяции[37]. Псориаз у больных с ВИЧ-инфекцией и особенно со СПИДом часто протекает чрезвычайно тяжело и плохо поддаётся или вообще не поддаётся стандартным методам терапии[38].
Псориаз чаще всего развивается у больных с изначально сухой, тонкой, чувствительной кожей, чем у больных с жирной или хорошо увлажняемой кожей, и значительно чаще встречается у женщин, чем у мужчин. У одного и того же больного псориаз чаще всего впервые появляется на участках более сухой или более тонкой кожи, чем на участках жирной кожи, и особенно часто появляется в местах повреждения целостности кожных покровов, в том числе расчёсов, потёртостей, ссадин, царапин, порезов, в местах, подвергающихся трению, давлению или контакту с агрессивными химическими веществами, моющими средствами, растворителями (это называется феномен Кебнера). Предполагается, что этот феномен поражения псориазом прежде всего сухой, тонкой или травмированной кожи связан с инфекцией, с тем, что инфицирующий организм (вероятно, чаще всего стрептококк) легко проникает в кожу при минимальной секреции кожного сала (которое при других условиях защищает кожу от инфекций) или при наличии повреждения кожи. Наиболее благоприятные условия для развития псориаза, таким образом, противоположны наиболее благоприятным условиям для развития грибковой инфекции стоп (так называемой «ноги атлета») или подмышек, паховой области. Для развития грибковых инфекций наиболее благоприятна влажная, мокрая кожа, а для псориаза, наоборот, сухая. Проникшая в сухую кожу инфекция вызывает сухое (неэкссудативное) хроническое воспаление, которое, в свою очередь, вызывает симптомы, характерные для псориаза, такие, как зуд и повышенную пролиферацию клеток кожи. Это, в свою очередь, приводит к дальнейшему усилению сухости кожи, как вследствие воспаления и усиленной пролиферации кератиноцитов, так и вследствие того, что инфицирующий организм потребляет влагу, которая в противном случае служила бы для увлажнения кожи. Чтобы избежать чрезмерной сухости кожи и уменьшить симптомы псориаза, больным псориазом не рекомендуется пользоваться мочалками и скрабами, особенно жёсткими, так как они не только повреждают кожу, оставляя микроскопические царапины, но и соскабливают с кожи верхний защитный роговой слой и кожное сало, в норме защищающие кожу от высыхания и от проникновения микробов. Также рекомендуется пользоваться тальком или детской присыпкой после мытья или купания, чтобы абсорбировать излишнюю влагу с кожи, которая в противном случае «достанется» инфицирующему агенту. Дополнительно рекомендуется использование средств, увлажняющих и питающих кожу, и лосьонов, улучшающих функцию сальных желез. Не рекомендуется злоупотреблять мылом, моющими средствами. Следует стараться избегать контакта кожи с растворителями, средствами бытовой химии.
Генетические факторы[править | править код]
В развитии псориаза велика роль наследственного компонента, и уже известны многие из генов, ассоциированных с развитием псориаза или прямо участвующих в его развитии, но пока остаётся невыясненным, как эти гены взаимодействуют в процессе развития заболевания. Большинство известных на сегодня генов, ассоциированных с псориазом, так или иначе влияют на работу иммунной системы, прежде всего на функцию Т-лимфоцитов и на главный комплекс гистосовместимости (MHC). Основное значение генетических исследований псориаза заключается в том, что они позволяют идентифицировать молекулярные механизмы и сигнальные каскады, вовлечённые в развитие болезни, для дальнейшего изучения и возможной в будущем разработки новых лекарств, действующих на эти новые молекулярные мишени[39].
Классический геномный анализ позволил идентифицировать 9 генных локусов на различных хромосомах, ассоциированных с развитием псориаза. Эти генные локусы получили у исследователей названия «гены предрасположенности к псориазу» (psoriasis susceptibility genes, PSORS) и номера от 1 до 9, то есть PSORS1 — PSORS9. Внутри этих генных локусов находятся отдельные гены, имеющие отношение к этиологии и патогенезу псориаза. Многие из этих генов включены в сигнальные пути, участвующие в развитии воспаления, ревматических и аутоиммунных заболеваний. Определённые аллели (мутантные варианты) этих генов или нарушения их регуляции (патологическая активация обычно «молчащих» генов или, наоборот, неактивность генов, которые в норме должны быть активны) часто обнаруживаются у больных псориазом[39].
Основным генетическим детерминантом, предопределяющим предрасположенность человека к псориазу, является PSORS1, который, вероятно, ответственен за 35—50 % всего наследственного компонента в развитии псориаза. Этот генный локус содержит гены, управляющие работой иммунной системы или кодирующие белки, в повышенных количествах обнаруживаемые в коже больных псориазом. Этот генный локус расположен на хромосоме 6, в области главного комплекса гистосовместимости, управляющего важнейшими иммунными функциями. Три гена в локусе PSORS1 имеют особенно сильную ассоциацию с развитием псориаза: ген HLA-C, аллельный вариант HLA-Cw6, кодирующий молекулу белка MHC класса I, ген CCHCR1, аллельный вариант WWC, который кодирует оболочечный белок, в повышенных количествах обнаруживаемый в эпидермисе больных псориазом, и ген CDSN, аллельный вариант 5, который кодирует белок корнеодесмосин, экспрессируемый в гранулярном и поверхностном слоях эпидермиса и экспрессия которого также повышена при псориазе[39].
Изучение генома больных псориазом позволило идентифицировать и другие гены, которые характерно изменены при псориазе. Некоторые из этих генов кодируют воспалительные сигнальные белки, влияющие на активность и пролиферацию иммунокомпетентных клеток, вовлечённых в патогенез псориаза. Некоторые из этих генов также вовлечены в патогенез и других аутоиммунных заболеваний[39].
Два основных гена, подвергающихся в настоящее время интенсивному исследованию в связи с псориазом — это ген IL12B на коротком плече хромосомы 5q, кодирующий цитокин интерлейкин-12-бета, и ген IL23R на длинном плече хромосомы 1p, кодирующий рецептор для интерлейкина-23 и вовлечённый в механизмы дифференцировки Т-клеток. Т-клетки, в свою очередь, вовлечены в воспалительный процесс в коже, приводящий к развитию псориаза[39].
Оба этих гена расположены в сигнальном каскаде, который в конечном итоге приводит к активации экспрессии генов так называемого «фактора некроза опухолей типа альфа» (tumor necrosis factor-α, TNF-α, ФНО-α) и ядерный фактор каппа-B (nuclear factor kappa-B, NF-κB), двух наиболее важных цитокинов, вовлечённых в патогенез воспаления и аутоиммунных заболеваний[39].
Иммунопатологические факторы[править | править код]
У больных псориазом иммунокомпетентные клетки мигрируют из дермы в эпидермис, где они выделяют воспалительные цитокины и вызывают воспаление, и стимулируют клетки поверхностного слоя кожи (кератиноциты) к размножению (пролиферации), одновременно нарушая их способность к нормальному созреванию и дифференцировке. Кроме того, иммунокомпетентные клетки больных псориазом вызывают усиленное образование новых мелких сосудов в коже под бляшками. Псориаз, по-видимому, не является истинным аутоиммунным заболеванием, а скорее иммунопатологическим или иммуноопосредованным[39]. В случае истинных аутоиммунных заболеваний иммунная система больного ошибочно принимает структурно сходный с каким-либо антигеном из внешней среды (например, микробным антигеном) нормальный компонент организма за чужеродный элемент, и атакует как экзогенные антигены (например, инфицировавший микроорганизм), так и собственные ткани организма, содержащие этот похожий антиген. Тем не менее в случае псориаза воспаление, по-видимому, не вызывается первично какими-либо внешними антигенами, а происходит исключительно от внутренних причин (хотя ДНК разрушающихся клеток кожи имеет иммуностимулирующие свойства). Исследователи сумели идентифицировать многие из иммунокомпетентных клеток, вовлечённых в патогенез псориаза, и химические сигналы, которые они посылают друг другу, координируя взаимосвязанные процессы воспаления, пролиферации и ангиогенеза в коже. В конце этого клеточного каскада иммунокомпетентные клетки, такие, как дендритные клетки и Т-клетки, перемещаются из дермы в эпидермис, секретируют различные химические сигналы, в частности цитокины ФНО-α, интерлейкин-1β, интерлейкин-6, которые вызывают воспаление, и интерлейкин-22, который вызывает усиленное размножение (пролиферацию) кератиноцитов и нарушение их нормального созревания и дифференцировки[39].
Иммунная система состоит из системы врождённого, или естественного, иммунитета, и адаптивной иммунной системы, или системы приобретённого иммунитета.
В системе врождённого иммунитета иммунокомпетентные клетки имеют рецепторы, которые в ходе длительной эволюции данного вида приобрели способность к распознаванию специфических белков и других антигенов, которые обычно находятся на поверхности или в составе патогенов (возбудителей различных инфекционных и паразитарных болезней). В системе приобретённого иммунитета иммунокомпетентные клетки реагируют на белки и другие антигены, с которыми они ранее никогда не сталкивались. Но для этого необходимо, чтобы антиген был подвергнут препроцессингу (специальной обработке перед представлением) и «представлен» такой иммунокомпетентной клетке специальными антиген-презентирующими клетками. В роли антиген-презентирующих клеток часто выступают клетки врождённой иммунной системы, в частности макрофаги и дендритные клетки. Когда иммунная система организма делает ошибку и идентифицирует нормальный компонент тела как чужеродный антиген, иммунокомпетентные клетки атакуют этот компонент, эту ткань, как это происходит при аутоиммунных заболеваниях.
У больных псориазом в роли антигенного стимула, вызывающего воспаление, ангиогенез и пролиферацию иммунокомпетентных клеток, выступает ДНК распадающихся кератиноцитов. ДНК кератиноцитов стимулирует антигенные рецепторы на плазмоцитоидных дендритных клетках, которые в результате такой стимуляции начинают секретировать интерферон-α, воспалительный цитокин, стимулирующий дальнейший каскад иммунных реакций. В результате такой стимуляции кератиноциты начинают продуцировать различные антимикробные пептиды. Реагируя на цитокины, выделяемые дендритными клетками и Т-клетками, кератиноциты также начинают продуцировать ряд цитокинов, в частности интерлейкин-1, интерлейкин-6 и ФНО-α, которые, в свою очередь, вызывают хемотаксис новых иммунных клеток на место воспаления, их усиленную пролиферацию и дальнейшее развитие и усиление воспалительной реакции[39].
Дендритные клетки служат своеобразным мостиком между системами врождённого и приобретённого иммунитета. Количество и активность дендритных клеток повышены в очагах псориатического поражения. Дендритные клетки больных псориазом вызывают пролиферацию цитотоксических Т-клеток-киллеров и Т-хелперов 1-го типа. Некоторые дендритные клетки способны секретировать ФНО-альфа, который вызывает хемотаксис дополнительных иммунных клеток в очаг поражения, их пролиферацию и в конечном итоге усиление воспаления. Показано, что иммуносупрессивная терапия, а также фототерапия и ПУВА приводят к уменьшению количества дендритных клеток в коже больных псориазом[39].
Т-клетки в результате этого всего мигрируют из дермы в эпидермис. Их миграцию в эпидермис вызывает альфа-1 бета-1 интегрин, сигнальная молекула, находящаяся на коллагене (соединительной ткани) эпидермиса. Т-клетки больных псориазом секретируют интерферон-γ и интерлейкин-17, также являющиеся мощными воспалительными цитокинами. Секреция интерлейкина-17, в свою очередь, вызывает ассоциированную секрецию интерлейкина-22. Интерлейкин-22 вызывает усиленную пролиферацию кератиноцитов и нарушение их нормального созревания и дифференцировки. Гибнущие в результате апоптоза незрелые кератиноциты высвобождают ещё больше ДНК, которая, в свою очередь, служит дополнительным антигенным стимулом для дендритных клеток. Круг замыкается[39].
Одна из гипотез, почему так происходит при псориазе, заключается в том, что причиной псориаза является дефект регуляторных Т-клеток-супрессоров и дефект в секреции или работе регуляторного, противовоспалительного цитокина интерлейкина-10[39].
Эндокринные и метаболические факторы[править | править код]
У больных псориазом закономерно выявляются определённые эндокринные и метаболические нарушения. Среди наиболее часто выявляемых нарушений — общее снижение секреции мелатонина и нарушение суточного паттерна его секреции (отсутствие или слабая выраженность ночного секреторного пика и, напротив, патологически повышенный уровень мелатонина в дневные часы). Учитывая антиоксидантную, иммуномодулирующую и противовоспалительную активность мелатонина, можно предположить, что понижение его секреции играет определённую роль в патогенезе псориаза. Кроме того, нарушение суточного ритма секреции мелатонина может объяснить нередко наблюдаемую у больных псориазом ночную бессонницу, дневную сонливость, вялость и апатию, депрессию, повышенную тревожность.
Наблюдается также тенденция к повышению уровня гормона роста и инсулиноподобного фактора роста-1 (IGF-1) в крови, к повышению уровня инсулина и пониженной чувствительности тканей к инсулину (повышенной инсулинорезистентности тканей). Возможно, что повышенные уровни гормона роста, инсулиноподобного фактора роста и инсулина играют роль в патогенезе псориаза, так как все эти гормоны являются факторами роста для многих тканей, в том числе и для кератиноцитов. В пользу предположения о возможной роли этих факторов говорит также то, что йохимбин, понижающий секрецию гормона роста и инсулина, нередко оказывает положительный эффект при псориазе, и что такой же эффект документирован у пиоглитазона и розиглитазона, в меньшей степени у метформина, то есть у препаратов, повышающих чувствительность периферических тканей к инсулину и понижающих его секрецию.
У части больных псориазом повышена секреция пролактина, что, возможно, отражает стресс, депрессию или болевой синдром. Учитывая иммуномодулирующие свойства пролактина, это также может играть роль. Показано, что бромокриптин, препарат, понижающий секрецию пролактина, оказывает положительный эффект при псориазе как у больных с гиперпролактинемией, так и без неё.
Основываясь на том факте, что псориаз чаще встречается и тяжелее протекает у женщин, нежели у мужчин, и что течение псориаза нередко улучшается в период беременности (вплоть до временной полной ремиссии) с последующим рецидивом после родов, и что андрогены и прогестерон повышают сальность кожи и уменьшают её сухость, одна исследовательская группа выдвинула предположение о возможной роли половых гормонов и возможном субклиническом гипогонадизме у этих больных. Попытка лечения псориаза тестостероном у мужчин и прогестероном и эстриолом (гормоном, который вырабатывается плацентой плода и значительно повышается при беременности) у женщин принесла некоторые положительные результаты.
У части больных псориаз сосуществует с аутоиммунным тиреоидитом (АИТ), нередко со снижением функции щитовидной железы (гипотиреозом), иногда субклиническим, а иногда и клинически выраженным. Как и другие аутоиммунные заболевания, АИТ с повышенной частотой встречается у больных псориазом. Коррекция недостаточности функции щитовидной железы L-тироксином может привести к улучшению течения псориаза. Вместе с тем показано, что антитиреоидные препараты пропилтиоурацил и метилтиоурацил, мерказолил, метимазол также способны вызывать клиническое улучшение у больных псориазом. Впрочем, это связывают не с собственно антитиреоидным эффектом, а с антиоксидантной, противовоспалительной, антипролиферативной и иммуномодулирующей активностью этих препаратов.
Положительное влияние системных и местных глюкокортикоидов на проявления псориаза известно давно и не вызывает никаких сомнений, однако его связывают не с наличием у больных дефицита эндогенных глюкокортикоидов, то есть не с гормонально-заместительными свойствами глюкокортикоидов, а с их иммуносупрессивной, противовоспалительной и антипролиферативной активностью. Системному применению глюкокортикоидов (внутрь и в инъекциях) при псориазе препятствует их высокая токсичность при хроническом применении (кушингоидный синдром, отёки, повышение артериального давления и др.) и риск сильного обострения заболевания и даже его трансформации в более злокачественно текущую, более агрессивную форму при попытке отмены или снижения дозы глюкокортикоидов. Поэтому эти препараты для системного применения при псориазе резервируют только для очень кратковременного купирования очень сильных обострений. Тем не менее у некоторых больных наблюдается редкое сочетание псориаза с истинной недостаточностью глюкокортикоидной функции коры надпочечников (болезнью Аддисона), причём предполагается аутоиммунная природа деструкции ткани коры надпочечников. Таким больным показан приём небольших, физиологически заместительных, доз глюкокортикоидов. У других больных псориаз может сочетаться с наличием других аутоиммунных или ревматических заболеваний, при которых, при условии достаточно тяжёлого их течения, системное применение глюкокортикоидов также может быть оправданным.
Вирусная теория псориаза[править | править код]
Вирусная теория происхождения псориаза до сих пор является одной из спорных. До сих пор появляются научные работы как в пользу этой теории[40], так и против неё.
Связь с другими аутоиммунными заболеваниями[править | править код]
Национальный институт сердца, легких и крови (National Heart, Lung, and Blood Institute[en] — США) в исследовании, опубликованном в журнале Arteriosclerosis, Thrombosis and Vascular Biology подтвердил связь псориаза с хроническим воспалением сосудов, что доказывает связь псориаза и васкулита.
Диагностика псориаза[править | править код]
Диагноз псориаза обычно несложен и основывается на характерном внешнем виде кожи. Не существует каких-либо специфичных для псориаза диагностических процедур или анализов крови. Тем не менее, при активном, прогрессирующем псориазе или тяжёлом его течении могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса (повышение титров ревматоидного фактора, белков острой фазы, лейкоцитоз, повышенная СОЭ и т. п.), а также эндокринные и биохимические нарушения. Иногда бывает необходима биопсия кожи для исключения других заболеваний кожи и гистологического подтверждения (верификации) диагноза псориаза. При биопсии кожи больного псориазом обнаруживаются скопления так называемых телец Рете (англ. Rete pegs), утолщение слоя кератиноцитов, их гистологическая незрелость, массивная инфильтрация кожи Т-лимфоцитами, макрофагами и дендритными клетками, признаки повышенной пролиферации кератиноцитов и иммунокомпетентных клеток, ускоренный ангиогенез в слое кожи под бляшками. Другим характерным признаком псориаза являются точечные кровоизлияния и легкость возникновения кровотечения из кожи под бляшкой при её соскабливании, что связано как с ускорением ангиогенеза, так и с патологически повышенной проницаемостью и ломкостью сосудов кожи в местах поражения (симптом Ауспитца).
Лечение псориаза[править | править код]
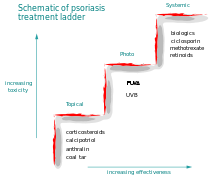
Схематическое изображение лестницы терапевтических стратегий при псориазе
Исследования псориаза в последнее десятилетие привели к появлению новых, высокоэффективных и узконаправленных (таргетных) средств и методов лечения тяжёлых форм псориаза. Некоторые из этих средств и методов уже получили соответствующие разрешения на применение при псориазе, некоторые другие находятся в фазе III клинических испытаний. Эти новые средства и методы используют последние данные о том, как иммунокомпетентные клетки (Т-клетки, дендритные клетки и макрофаги) инфильтрируют кожу больных псориазом, как они взаимодействуют при помощи химических сигналов (цитокинов) друг с другом, как происходит ангиогенез в коже, что именно вызывает воспаление и повышенную пролиферацию кератиноцитов кожи. В основном, уже имеющиеся новые и ещё разрабатываемые средства лечения псориаза следуют одной из двух главных стратегий: анти-Т-клеточная стратегия и анти-цитокиновая стратегия[39].
Первым шагом при лечении простого или т. н. «зимнего» псориаза (psoriasis vulgaris) является выявление и устранение возможного дефицита витамина Д в крови. Множественные исследования показали, что применение высоких доз холекальциферола приводит к значительному улучшению состояния пациентов, доводя примерно 70 % из них до ремиссии[41].
В числе новейших лекарств, нашедших применение при псориазе и влияющих на функцию Т-клеток, — эфализумаб, тимодепрессин[42][43][44][45], алефацепт и базиликсимаб (симулект). Эфализумаб — это моноклональное антитело, которое блокирует сигнальные молекулы (цитокины), с помощью которых дендритные клетки общаются с Т-клетками и активируют их. Эфализумаб также блокирует молекулы адгезии на клетках эндотелия сосудов, привлекающие Т-лимфоциты. Впрочем, как оказалось, эфализумаб снижает способность иммунной системы организма бороться с обычно безвредными вирусами, что иногда приводит к развитию тяжёлых, потенциально смертельных вирусных инфекций центральной нервной системы, в частности прогрессирующей мультифокальной лейкоэнцефалопатии. Алефацепт также блокирует молекулы, с помощью которых дендритные клетки общаются с Т-клетками. Кроме того, алефацепт также заставляет NK-клетки (естественные киллерные клетки) убивать активированные Т-клетки, что вызывает необходимую иммуносупрессию и уменьшает воспаление. Базиликсимаб непосредственно убивает Т-клетки[39].
Некоторые другие новейшие препараты, применяемые при псориазе, воздействуют на цитокины, молекулы, которые клетки используют для передачи химических сигналов (в частности, сигналов воспаления и пролиферации) друг другу. Одним из важнейших воспалительных цитокинов в организме является фактор некроза опухолей-альфа (TNF-α), и три новейших препарата — моноклональные антитела инфликсимаб, адалимумаб и химерный продукт соединения ФНО-альфа с частью молекулы иммуноглобулина этанерцепт связываются с TNF-α. Два других важнейших воспалительных сигнала — это интерлейкин-23 (ИЛ-23) и интерлейкин-12. Оба интерлейкина имеют общий домен, общую аминокислотную последовательность, называемую p40. Новейшее лекарство, моноклональное антитело устекинумаб связывается с этим доменом на молекулах ИЛ-23 и ИЛ-12, эффективно нейтрализуя их действие и предотвращая активацию Т-лимфоцитов[39]. Нетакимаб (Эфлейра) — российский ингибитор интерлейкина 17А[46]. Другие моноклональные антитела: секукинумаб, иксекизумаб, бродалумаб, гуселькумаб, тилдракизумаб, рисанкизумаб, спесолимаб[en]. Проходят клинические испытания: мирикизумаб[en].
Существуют значительные вариации в эффективности, переносимости и токсичности тех или иных средств и методов лечения псориаза у разных больных. Поэтому поиск дерматологом наиболее подходящего для данного конкретного больного (достаточно эффективного и при этом имеющего приемлемую цену, приемлемую токсичность, частоту и тяжесть побочных эффектов и осложнений, удобство применения, обеспечивающего приемлемое улучшение общего качества жизни больного) метода лечения псориаза обычно представляет собой длительный процесс подбора методом проб и ошибок. Решение об использовании того или иного метода лечения у конкретного больного основывается на типе псориаза, его локализации, площади поражения, степени тяжести поражения, наличии или отсутствии сопутствующего псориатического поражения ногтей и/или суставов, наличии или отсутствии общесистемной симптоматики (такой, как субфебрильная температура, увеличение лимфатических узлов, слабость, утомляемость, вялость, апатия, депрессия, повышенное СОЭ, лейкоцитоз, повышенный уровень мочевой кислоты и др.). Возраст пациента, его пол, качество жизни, наличие сопутствующих заболеваний, отношение пациента к рискам и возможным побочным эффектам и осложнениям терапии, личные предпочтения пациента в отношении системного или местного лечения также должны приниматься во внимание.
В 2008 году FDA одобрило три новых метода лечения псориаза[47]: 1) Таклонекс, новое средство для местного лечения псориаза тела и волосистой части головы, в России продается под названием Ксамиол; 2) Эксимер-лазерная система, испускающая пучок ультрафиолетового излучения высокой интенсивности и предназначенная для лечения среднетяжёлого и тяжёлого псориаза; 3) биологическое лекарство, моноклональное антитело адалимумаб получило разрешение на применение при лечении среднетяжёлого и тяжёлого псориаза. Ранее адалимумаб был утверждён для лечения псориатического артрита.
В 2022 году FDA одобрило тапинароф[en].
В сентябре 2014 года FDA одобрило ещё один новый патогенетический метод терапии псориаза — апремиласт (торговое название Отесла[48]), пероральный, селективный ингибитор фосфодистеразы 4 (PDE4), у пациентов с умеренной или тяжелой формой бляшковидного псориаза, которые не являются кандидатами на другую системную терапию, включая циклоспорин, метотрексат или псорален и ультрафиолетовое-А облучение (ПУВА) (при отсутствии ответа или наличии противопоказаний, или непереносимости). Решение FDA по псориазу было принято вскоре после одобрения апремиласта для терапии псориатического артрита в марте 2014 г. Псориатический артрит возникает у 10—20 % пациентов с бляшковидной формой псориаза. Апремиласт уменьшает симптомы и проявления заболевания за счет модулирования активности про- и противовоспалительных медиаторов, которые участвуют в патогенезе псориаза и псориатического артрита. Терапия апремиластом уменьшает кожные проявления псориаза, включая бляшки, покраснение или шелушение кожи, кожный зуд и чувство дискомфорта. Кроме того, у пациентов отмечается уменьшение или полное исчезновение отечности и болезненности суставов, в том числе при дактилите, энтезите и улучшение общего состояния.
При лечении лёгких форм псориаза дерматологи стремятся использовать наименее токсичные средства и методы лечения, имеющие наименьший риск возможных побочных эффектов. Если поставленные цели лечения не достигнуты, могут быть испробованы другие методы лечения, потенциально более эффективные, но обладающие большей потенциальной токсичностью и имеющие более высокий риск серьёзных побочных эффектов. Лекарства и методы лечения, имеющие значительную токсичность и высокий риск серьёзных побочных эффектов, при этом обычно резервируются для случаев тяжёлого и при этом резистентного к другим, менее токсичным, методам лечения псориаза. Это называется «лестница терапевтических мероприятий»[49].
Обычно в качестве первого шага в лечении псориаза больному предлагается испробовать местное лечение теми или иными мазями, кремами или растворами, наносимыми на поражённые участки кожи. Если местное лечение не приводит к желаемым результатам, следующим шагом терапевтической лестницы является использование УФ-Б облучения кожи (фототерапия) или УФ-А облучения в сочетании с применением химических фотосенсибилизаторов (фотохимиотерапия, или ПУВА-терапия, а также УФВ-терапия с длиной волны 311 нм). Если и это не приводит к желаемому эффекту, третьим шагом терапевтической лестницы является применение медикаментов внутрь или в инъекциях. Этот метод называется системным лечением.
Другие препараты: деукравацитиниб[en], рофлумиласт[en].
Когнитивно-поведенческая психотерапия[править | править код]
Имеются данные, что программы когнитивно-поведенческой психотерапии, помогающие больным псориазом справляться с психологическим дискомфортом, стрессом, депрессией и социофобией, порождаемыми болезнью, могут быть полезным дополнением к традиционным методам лечения псориаза, поскольку снижение уровня стресса и тревожности уменьшает и количество обострений у больных псориазом[50]. В Великобритании сообщество больных псориазом и псориатическим артритом, неправительственная некоммерческая организация, профинансировало исследование, проведённое Манчестерским университетом, с целью разработки программы психотерапии, получившей название «Электронная целевая программа психотерапевтического вмешательства при псориазе», и основанной на модели модифицированной когнитивно-поведенческой терапии. Это исследование является продолжением более раннего исследования, проведённого Fortune D.G. с коллегами[51] по поводу влияния когнитивно-поведенческой терапии на уровень психологического стресса, дистресса, тревожности, на частоту обострений, качество жизни и социальное функционирование больных псориазом.
Психотропные препараты[править | править код]
В лечении псориаза определённое место занимает и использование психотропных препаратов: антидепрессантов, анксиолитиков и, иногда, для потенцирования антидепрессантов — нормотимиков, атипичных антипсихотиков. Антидепрессанты и анксиолитики могут уменьшить или устранить нередко сопутствующую псориазу депрессию, социофобию, тревожность, повысить устойчивость больного к нервно-психическим стрессам и уменьшить частоту обострений на почве стрессов. Некоторые антидепрессанты, прежде всего трициклические (амитриптилин, кломипрамин и др.), обладая антигистаминным действием, могут способствовать уменьшению зуда при псориазе, улучшению ночного сна. Трициклические антидепрессанты и антидепрессанты группы СИОЗСиН (венлафаксин, дулоксетин) также обладают анальгетической активностью и способны уменьшить боль при псориатическом артрите.
Вместе с тем применение психотропных препаратов при псориазе сопряжено с определёнными проблемами: некоторые серотонинергические антидепрессанты, в частности пароксетин, флуоксетин (и, вполне вероятно, вся группа СИОЗС и СИОЗСиН, хотя об этом нет прямых свидетельств) способны вызывать обострения псориаза, в том числе некупируемые традиционными антипсориатическими средствами, такими, как циклоспорин, и проходящие только после отмены вызвавшего обострение препарата. Не менее известна способность вызывать обострения псориаза у препаратов лития, реже у карбамазепина, вальпроатов. Ламотриджин способен вызвать различные кожные проявления, которые легко спутать с обострением псориаза или которые могут косвенно спровоцировать его. Многие психотропные препараты, прежде всего антипсихотики, способны вызывать повышение уровней пролактина и гормона роста в крови, что может оказать неблагоприятное влияние на течение псориаза. Ряд психотропных препаратов способствует увеличению массы тела, развитию ожирения, нарушению чувствительности тканей к инсулину и повышению уровней инсулина и глюкозы в крови вплоть до развития сахарного диабета 2-го типа, что также может неблагоприятно сказаться на течении псориаза. Все эти моменты следует учитывать при выборе психотропных средств у больного псориазом.
Альтернативное лечение[править | править код]
Применение Нафталановой Нефти при Псориазе (активно практиковалось при Минздрав СССР), обладает выраженным стойким эффектом. Лечение представляет собой прием нафталановых ванн (8-10 мин.) в сочетании с физиотерапией. Данный вид лечения проводится в некоторых санаториях Азербайджана (город Нафталан). Полученная ремиссия длится в среднем от 1 до 3 лет. У терапии есть ряд противопоказаний и возрастные ограничения. Для симптоматического лечения вульгарного псориаза на некоторых курортах с открытыми термальными источниками в Турции и некоторых других странах используют гидротерапию. Обитающие там рыбки Garra rufa объедают кожу на псориатических бляшках, не трогая здоровых участков. После такого лечения наблюдается улучшение состояния больных на полгода и более[52][53]. Также есть информация об использовании белемнитов для лечения, но она носит рекламный характер. Существуют публикации об использовании рыбьего жира, как в капсулах, так и в качестве наружного средства, для лечения псориаза. Среди страдающих псориазом имеется практика нанесения на поражённые участки кожи масла расторопши. В 2014 году показано, что силимарин (действующее вещество расторопши), наряду с другими полифенолами растительного происхождения, подавляет пути фактора некроза опухоли, индуцирующие воспаление, свойственное псориазу[54].
Контроль эффективности лечения[править | править код]
Для контроля эффективности лечебных мероприятий при терапии псориаза предложено использовать метод газохроматографического определения пентана в выдыхаемом воздухе.[55]
Прогноз[править | править код]
Прогноз условно неблагоприятный, заболевание является хроническим, медленно прогрессирующим, своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание. В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.
День псориаза[править | править код]
Международный день псориаза (англ. World Psoriasis Day) отмечается ежегодно 29 октября под патронатом Международной федерации ассоциаций псориаза (IFPA). Впервые этот день отмечался в 2004 году.
Освобождение от армии по псориазу[править | править код]
Освобождение от армии по псориазу проводится на основании 62 статьи Расписания болезней. В зависимости от формы заболевания призывная комиссия может утвердить категорию годности «В» или «Д».[56]
Категория «Д» выставляется при наличии трудно поддающейся лечению распространенной формы псориаза. Категорию годности «В» утверждают при наличии распространенной или ограниченной формы заболевания.
В соответствии с Приложением к Положению о военно-врачебной экспертизе под распространенной формой псориаза понимается наличие 3 и более бляшек на коже различных анатомических областей. Клиническими критериями «трудно поддающегося лечению псориаза» являются:[57]
- неоднократное лечение в стационарных условиях в медицинских организациях, оказывающих медицинскую помощь по профилю «дерматовенерология», не реже 1 раза в 6 месяцев не менее 3 лет подряд;
- неэффективность общей иммуносупрессивной терапии.
Примечания[править | править код]
- ↑ Plaque Psoriasis: eMedicine Dermatology. Дата обращения: 6 марта 2010. Архивировано 5 марта 2010 года.
- ↑ Псориаз//Медицинская энциклопедия. Дата обращения: 24 апреля 2015. Архивировано 20 декабря 2016 года.
- ↑ Questions and Answers About Psoriasis. Дата обращения: 27 мая 2008. Архивировано 8 июля 2015 года.
- ↑ Slowik, Guy, FRCS. What Causes Psoriasis? Архивная копия от 6 января 2010 на Wayback Machine ehealthMD.
- ↑ Kupetsky E.A., Keller M. Psoriasis vulgaris: an evidence-based guide for primary care (англ.) // Journal of the American Board of Family Medicine (англ.) (рус. : journal. — Vol. 26, no. 6. — P. 787—801. — doi:10.3122/jabfm.2013.06.130055. — PMID 24204077.
- ↑ Parisi R., Symmons D.P., Griffiths C.E., Ashcroft DM; Identification and Management of Psoriasis and Associated ComorbidiTy (IMPACT) project team. Global epidemiology of psoriasis: a systematic review of incidence and prevalence (англ.) // Journal of Investigative Dermatology (англ.) (рус. : journal. — 2013. — February (vol. 133, no. 2). — P. 377—385. — doi:10.1038/jid.2012.339. — PMID 23014338.
- ↑ Чеботарёв В.В., Асхаков М.С. Дерматовенерология / В. В. Чеботарёв, М. С. Асхаков. — учебник. — М.: ГЭОТАР-Медиа, 2016. — 680 с. — 2000 экз. — ISBN 978-5-9704-3567-0. Архивная копия от 20 июля 2020 на Wayback Machine
- ↑ 1 2 3 V. V. Chebotarev, M. S. Askhakov. Dermatovenerology / V. V. Chebotarev, M. S. Askhakov. — textbook. — Мoscow: GEOTAR-Media, 2020. — P. 640. — 1000 экз. — ISBN 978-5-9704-5474-9. Архивная копия от 20 июля 2020 на Wayback Machine
- ↑ Молочков В. А., Бадокин В. В., Альбанова В. И., Волнухин В. А. Псориаз и псориатический артрит. — М., 2007.
- ↑ Benoit S., Hamm H. Childhood Psoriasis (англ.) // Clinics in Dermatology (англ.) (рус.. — Elsevier, 2007. — Vol. 25, no. 6. — P. 555—562. — doi:10.1016/j.clindermatol.2007.08.009. — PMID 18021892.
- ↑ 1 2 Чеботарёв В.В., Асхаков М.С. Дерматовенерология — 2-е изд.,перераб. / В. В. Чеботарёв, М. С. Асхаков. — учебник. — М.: ГЭОТАР-Медиа, 2020. — 688 с. — 1000 экз. — ISBN 978-5-9704-5596-8. Архивная копия от 20 июля 2020 на Wayback Machine
- ↑ Freedberg, et al. (2003). Дерматология для врачей общей практики под ред. Фрицпатрика. (6-е изд.). McGraw-Hill. ISBN 0-07-138076-0.
- ↑ James, William; Berger, Timothy; Elston, Dirk (2005). Клиническая дерматология и кожные заболевания. (10-е издание.). Saunders. ISBN 0-7216-2921-0.
- ↑ European Medicines Agency — Website down for maintenance
- ↑ «Применение МКБ-10 в дерматологии — МКБ-10, отсортированная по кодам: L40.000 — L41.000» Архивная копия от 9 июля 2006 на Wayback Machine, Международная Лига обществ дерматологов.
- ↑ «Псориатическая эритродермия» Архивная копия от 2 февраля 2014 на Wayback Machine, Новозеландское дерматологическое общество.
- ↑ Sampogna F., Chren M. M., Melchi C. F., Pasquini P., Tabolli S., Abeni D., Italian Multipurpose Psoriasis Research on Vital Experiences (Improve) Study Group. Age, gender, quality of life and psychological distress in patients hospitalized with psoriasis. (англ.) // The British Journal Of Dermatology. — 2006. — February (vol. 154, no. 2). — P. 325—331. — doi:10.1111/j.1365-2133.2005.06909.x. — PMID 16433804. [исправить]
- ↑ «Борьба с псориазом». Дата обращения: 6 марта 2010. Архивировано 14 января 2010 года.
- ↑ Bhosle M. J., Kulkarni A., Feldman S. R., Balkrishnan R. Quality of life in patients with psoriasis. (англ.) // Health And Quality Of Life Outcomes. — 2006. — 6 June (vol. 4). — P. 35—35. — doi:10.1186/1477-7525-4-35. — PMID 16756666. [исправить]
- ↑ Globe D., Bayliss M. S., Harrison D. J. The impact of itch symptoms in psoriasis: results from physician interviews and patient focus groups. (англ.) // Health And Quality Of Life Outcomes. — 2009. — 6 July (vol. 7). — P. 62—62. — doi:10.1186/1477-7525-7-62. — PMID 19580674. [исправить]
- ↑ Psoriasis Update -Skin & Aging (недоступная ссылка — история). Дата обращения: 28 июля 2007. Архивировано 11 февраля 2012 года.
- ↑ Калькулятор индекса тяжести поражения псориазом (PASI). Дата обращения: 28 августа 2016. Архивировано 30 августа 2016 года.
- ↑ Louden B.A., Pearce D.J., Lang W., Feldman S.R. A Simplified Psoriasis Area Severity Index (SPASI) for rating psoriasis severity in clinic patients (англ.) // Dermatology Online Journal : journal. — 2004. — Vol. 10, no. 2. — P. 7. — PMID 15530297.
- ↑ Zenz R., Eferl R., Kenner L., et al. Psoriasis-like skin disease and arthritis caused by inducible epidermal deletion of Jun proteins (англ.) // Nature : journal. — 2005. — Vol. 437, no. 7057. — P. 369—375. — doi:10.1038/nature03963. — PMID 16163348.
- ↑ de Cid R., Riveira-Munoz E., Zeeuwen P. L., Robarge J., Liao W., Dannhauser E. N., Giardina E., Stuart P. E., Nair R., Helms C., Escaramís G., Ballana E., Martín-Ezquerra G., den Heijer M., Kamsteeg M., Joosten I., Eichler E. E., Lázaro C., Pujol R. M., Armengol L., Abecasis G., Elder J. T., Novelli G., Armour J. A., Kwok P. Y., Bowcock A., Schalkwijk J., Estivill X. Deletion of the late cornified envelope LCE3B and LCE3C genes as a susceptibility factor for psoriasis. (англ.) // Nature Genetics. — 2009. — February (vol. 41, no. 2). — P. 211—215. — doi:10.1038/ng.313. — PMID 19169253. [исправить]
- ↑ [1] Архивная копия от 13 марта 2010 на Wayback Machine Psoriasis Triggers at Psoriasis Net. SkinCarePhysicians.com 9-28-05. American Academy of Dermatology, 2008.
- ↑ Behnam S. M., Behnam S. E., Koo J. Y. Smoking and psoriasis (неопр.) // Skinmed. — 2005. — Т. 4, № 3. — С. 174—176. — doi:10.1111/j.1540-9740.2005.03716.x. — PMID 15891254.
- ↑ Coleman, Lester L. Your Health (30 ноября 1975).
- ↑ Waldman A., Gilhar A., Duek L., Berdicevsky I. Incidence of Candida in psoriasis – a study on the fungal flora of psoriatic patients (англ.) // Mycoses. — 2001. — April (vol. 44, no. 3-4). — P. 77—81. — ISSN 0933-7407. — doi:10.1046/j.1439-0507.2001.00608.x. [исправить]
- ↑ Fry L., Baker B. S. Triggering psoriasis: the role of infections and medications. (англ.) // Clinics In Dermatology. — 2007. — November (vol. 25, no. 6). — P. 606—615. — doi:10.1016/j.clindermatol.2007.08.015. — PMID 18021899. [исправить]
- ↑ Sánchez-Regaña M.l, Videla S., Villoria J., Domingo H., Macaya A., Ortiz E.r, Sans A., Fresquet A., Mirada A. Prevalence of fungal involvement in a series of patients with nail psoriasis (англ.) // Clinical and Experimental Dermatology. — 2008. — March (vol. 33, no. 2). — P. 194—195. — ISSN 0307-6938. — doi:10.1111/j.1365-2230.2007.02568.x. [исправить]
- ↑ Noah P. W. The role of microorganisms in psoriasis. (англ.) // Seminars In Dermatology. — 1990. — December (vol. 9, no. 4). — P. 269—276. — PMID 2285571. [исправить]
- ↑ Casató M., Dobozy A. A study on the candida-killing activity of polymorphonuclear leukocytes in patients with psoriasis vulgaris (англ.) // Archives of Dermatological Research. — 1981. — September (vol. 271, no. 2). — P. 229—231. — ISSN 0340-3696. — doi:10.1007/BF00412551. [исправить]
- ↑ Fife D. J., Waller J. M., Jeffes E. W., Koo J. Y. Unraveling the paradoxes of HIV-associated psoriasis: a review of T-cell subsets and cytokine profiles. (англ.) // Dermatology Online Journal. — 2007. — 1 May (vol. 13, no. 2). — P. 4—4. — PMID 17498423. [исправить]
- ↑ Ortonne J. P., Lebwohl M., Em Griffiths C. Alefacept-induced decreases in circulating blood lymphocyte counts correlate with clinical response in patients with chronic plaque psoriasis (англ.) // Eur J Dermatol : journal. — 2003. — Vol. 13, no. 2. — P. 117—123. — PMID 12695125.
- ↑ Austin L.M., Ozawa M., Kikuchi T., Walters I.B., Krueger J.G. The majority of epidermal T cells in Psoriasis vulgaris lesions can produce type 1 cytokines, interferon-gamma, interleukin-2, and tumor necrosis factor-alpha, defining TC1 (cytotoxic T lymphocyte) and TH1 effector populations: a type 1 differentiation bias is also measured in circulating blood T cells in psoriatic patients (англ.) // Journal of Investigative Dermatology (англ.) (рус. : journal. — 1999. — November (vol. 113, no. 5). — P. 752—759. — doi:10.1046/j.1523-1747.1999.00749.x. — PMID 10571730.
- ↑ [2] Архивная копия от 24 августа 2006 на Wayback Machine A Case Report of Severe Psoriasis in a Patient with AIDS: The Role of the HIV Virus and the Therapeutic Challenges Involved. Vol: 13 No. 2, 2002. National Skin Center. Retrieved 05-13-08.
- ↑ Images of Memorable Cases: Case No. 34. Дата обращения: 7 марта 2010. Архивировано 10 июля 2012 года.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Nestle Frank O., Kaplan Daniel H., Barker Jonathan. Psoriasis (англ.) // New England Journal of Medicine. — 2009. — 30 July (vol. 361, no. 5). — P. 496—509. — ISSN 0028-4793. — doi:10.1056/NEJMra0804595. — PMID 19641206. [исправить]
- ↑ Корсун В. Ф., Корсун Е. В., Станевич А. В. О роли ретровируса в этиологии псориаза. XXI Международная научно-практическая конференция «Современная медицина: Актуальные вопросы» (Россия, г. Новосибирск, 29 июля 2013 года): Сборник статей конференции. СибАК (29 августа 2013).
- ↑ Эффективность терапии витамином Д3. Дата обращения: 20 января 2018. Архивировано 11 января 2018 года.
- ↑ Тимодепрессин. Информация производителя. Дата обращения: 13 июня 2010. Архивировано из оригинала 25 ноября 2010 года.
- ↑ Иммуносупрессор Тимодепрессин в комплексной терапии больных псориазом Архивная копия от 14 июля 2014 на Wayback Machine. 2008. «Уральский научно-исследовательский институт дерматовенерологии и иммунопатологии» Минздрава России
- ↑ Иммуносупрессор «Тимодепрессин» в комплексной терапии больных псориазом. Журнал «Экспериментальная и клиническая дерматокосметология», № 5, год 2009, страницы: 7—13
- ↑ Новиков А. И., Охлопков В. А. и др. Состояние популяции мононуклеарных фагоцитов (cd68) в псориатической папуле под влиянием Тимодепрессина. Журнал «Клиническая дерматология и венерология», № 3, год 2006 страницы: 30—33
- ↑ Панарин О.В. Эфлейра (Нетакимаб). Дата обращения: 4 ноября 2019. Архивировано 4 ноября 2019 года.
- ↑ Прорывы в лечении псориаза. Дата обращения: 20 марта 2010. Архивировано 29 сентября 2010 года.
- ↑ Одобрение FDA. Дата обращения: 16 июля 2015. Архивировано 18 января 2017 года.
- ↑ Lofholm P.W. The psoriasis treatment ladder: a clinical overview for pharmacists (англ.) // US Pharm : journal. — 2000. — Vol. 25, no. 5. — P. 26—47. Архивировано 7 ноября 2013 года.
- ↑ Research Findings Register: summary number 637. Дата обращения: 22 июля 2007. Архивировано из оригинала 6 октября 2006 года.
- ↑ Fortune D. G., Richards H. L., Griffiths C. E., Main C. J. Psychological stress, distress and disability in patients with psoriasis: consensus and variation in the contribution of illness perceptions, coping and alexithymia. (англ.) // The British Journal Of Clinical Psychology. — 2002. — June (vol. 41, no. Pt 2). — P. 157—174. — PMID 12034003. [исправить]
- ↑ Ozçelik S., Polat H.H., Akyol M., Yalçin A.N., Ozçelik D., Marufihah M. Kangal hot spring with fish and psoriasis treatment (англ.) // J. Dermatol. : journal. — 2000. — June (vol. 27, no. 6). — P. 386—390. — PMID 10920584.
- ↑ Grassberger M., Hoch W. Ichthyotherapy as alternative treatment for patients with psoriasis: a pilot study (англ.) // Evidence-based Complementary and Alternative Medicine (англ.) (рус. : journal. — 2006. — December (vol. 3, no. 4). — P. 483—488. — PMID 17173112.
- ↑ Gupta S.C., Tyagi A.K., Deshmukh-Taskar P., Hinojosa M., Prasad S., Aggarwal BB. Downregulation of tumor necrosis factor and other proinflammatory biomarkers by polyphenols (англ.) // Arch Biochem Biophys. : journal. — 2014. — October (vol. 559). — P. 91—99. — PMID 24946050.
- ↑ Шилов В. Н., Табухов З. Ю. (1995) Газохроматографический метод контроля эффективности лечения псориаза. Неинвазивные методы диагностики. М. — с. 57-58.
- ↑ Берут ли в армию с псориазом. armyhelp.ru. Дата обращения: 10 августа 2017. Архивировано 12 ноября 2016 года.
- ↑ Постановление Правительства РФ от 04.07.2013 N 565 (ред. от 30.03.2017) “Об утверждении Положения о военно-врачебной экспертизе”. consultant.ru. Дата обращения: 10 августа 2017. Архивировано 11 августа 2017 года.
См. также[править | править код]
- Ихтиоз
- Отрубевидный лишай
- Розовый лишай
- Экзема


