Болезнь рак горла – злокачественное новообразование в глотке или гортани, которое возникло в результате изменений тканей под действием неблагоприятных факторов. Вначале опухоль локализуется в горле. По мере развития патологического процесса опухоль из гортани и глотки проникает в соседние ткани и органы.
Все условия для лечения рака горла созданы в клинике онкологии Юсуповской больницы:
- Пациенты во время обследования и лечения пребывают в комфортных палатах;
- Они обеспечены индивидуальными средствами личной гигиены и качественным диетическим питанием;
- Обследование пациентов проводят с помощью новейшей аппаратуры ведущих фирм США, Японии, Италии;
- Врачи проводят комплексную терапию онкологии гортани и глотки.
Медицинский персонал обеспечивает профессиональный уход за пациентами.
Причины рака глотки
Различают следующие основные причины рака горла:
|
Причины |
Описание |
|
Курение |
Табачные изделия содержащие вредные вещества способствуют развитию заболевания |
|
Алкоголь |
Спиртосодержащая продукция ослабляет организм и повреждает иммунную систему при злоупотреблении. |
|
Отсутствие гигиены полости рта |
Отсутствие ухода и гигиены увеличивает рис развития онкологии горла |
|
Наследственность |
Если в роду были люди с раком горла, вероятность его появления у будущего поколения возрастает |
|
Вирус папилломы |
Инфицирование увеличивает вероятность развития онкологии. |
Сколько надо курить, чтобы был рак горла? Исследования, которые проводили учёные, обнаружили связь между числом сигарет, выкуриваемых за день, стажем курения и вероятностью возникновения рака горла. Чем выше первые 2 показателя, тем выше риск заболевания раком. На увеличение риска влияют и другие формы употребления табака. Потенциальный риск заболевания раком гортани существует и у курильщиков, и у жующих табак. У лиц, которые имеют обе эти привычки, опасность развития рака горла повышается в 3-4 раза. Излишнее употребление крепких спиртных напитков, является первой причиной, увеличивающей риск развития заболевания.
Связанный с вирусом папилломы человека рак гортани имеет характерные биологические особенности. При его лечении используют менее агрессивные органосохраняющие схемы химиотерапии. Как долго развивается рак горла? Процесс трансформации нормальный клеток в атипичные индивидуален для каждого человека. Рак горла развивается не сразу. Ему предшествуют длительно протекающие предраковые заболевания:
- Дискератозы гортани (лейкоплакия, лейкокератоз);
- Пахидермия;
- Фиброма;
- Папилломы;
- Кисты;
- Хронические воспалительные процессы в гортани, которые сопровождаются частым употреблением алкоголя и курением;
- Рубцы гортани в результате перенесенных заболеваний или травм.
Причиной развития рака гортани может быть воздействие вредных факторов на производстве, ослабленная иммунная система, ионизирующее облучение, гастроэзофагеальная рефлюксная болезнь.
Провоцирующими факторами являются краски, древесная пыль, асбест, серная кислота, никель. Как быстро развивается рак горла? От появления первых изменений в клетках слизистой оболочки глотки или гортани до клинической стадии болезни могут пройти месяцы или годы.

В последнее время в России отмечается рост количества впервые выявленного рака горла. Это связано с воздействием внешних и внутренних факторов. По всему миру статистика не менее утешительна. Ежегодно диагностируется 15000 новых случаев патологии. Соотношение заболевших мужчин по отношению к женщинам составляет 1000:8.
Какие первые признаки рака горла
Первые признаки рака горла и гортани весьма разнообразны. Они зависят от формы и места роста опухоли, степени её распространения. Начальная стадия рака горла протекает скрыто. Первые симптомы рака горла незначительно выражены. При их наличии необходимо немедленно записаться на консультацию к отоларингологу.
Как выглядит рак горла на начальной стадии? Вначале опухоль может быть в виде узелкового или папилломатозного образования, полипа, а также диффузной инфильтрации. Поверхность опухоли обычно неровная, может быть серой, красной или темной. Рак гортанного желудочка сначала имеет вид небольшого, постепенно увеличивающегося выбухания желудочковой связки кверху. Рак надгортанника появляется в виде ограниченной инфильтрации или бугристой, грибовидной массы на его гортанной поверхности его, распространяется в преднадгортанниковое пространство.
Первые признаки рака гортани зависят от локализации новообразования. На ранних стадиях рака средней части гортани, где располагаются голосовые связки, первыми симптомами рака горла являются осиплость и другие изменения голоса. Ощущение в горле комка или инородного тела усиливается во время принятия пищи, глотания воды.
Нарушение функции глотания возникает в том случае, когда опухоль локализуется в надгортаннике. Вначале появляется боль в горле, отдающая при жевании в ухо на поражённой стороне, а затем возникает постоянное чувство инородного тела в горле. Из-за боли начинает меньше есть, что приводит к потере массы тела и истощению больного.
Симптомы
Как начинается рак горла? Вначале заболевания симптомы заболевания отсутствуют. Рак горла проявляется общими симптомами, характерными для онкологии:
- Незначительным повышением температуры (до 37,5°C);
- Сонливостью и постоянной усталостью;
- Слабостью и общим недомоганием;
- Быстрой утомляемостью.
Когда опухоль горла и глотки увеличивается в размерах, появляются симптомы, характерные для злокачественного новообразования. Признаки рака гортани зависят от локализации патологического процесса.

Какие симптомы при раке горла, расположенном в вестибулярном отделе гортани? Изначально пациент не предъявляет никаких жалоб. При прогрессировании опухоли гортани симптомы становятся специфичными. Появляется боль и дискомфорт при глотании. Это происходит из-за деформации надгортанника и поражения нервных окончаний. Надгортанник деформируется и не закрывает полностью вход в гортань. По этой причине пациент постоянно попёрхивается.
Злокачественные новообразования вестибулярного отдела протекают агрессивно. Опухоль быстро распространяется на окружающие органы и метастазирует в лимфатические узлы шеи. Причиной этого является хорошо развитая лимфатическая система вестибулярного отдела и ее многочисленные соединения с лимфатическими сосудами глотки.
Какие признаки рака горла, локализованного в надсвязочном отделе гортани? На начальной стадии развития рака надсвязочного отдела гортани симптомы и проявления болезни отсутствуют. С увеличением размеров опухоли у пациента изменяется тембр голоса, ощущается дискомфорт во время глотания. Когда опухоль прорастает в окружающие ткани, появляется острая боль во время глотания, которая отдает в ухо и охриплость голоса.
Какие симптомы рака горла при локализации патологического процесса на голосовых связках? При таком расположении злокачественной опухоли боль появляется даже при небольших размерах новообразования. У пациента появляются следующие симптомы рака горла и гортани:
- Нарушается голос;
- Появляется охриплость и осиплость;
- Теряется звучность и мелодичность.
Больной начинает уставать даже после непродолжительного разговора. Если опухоль прорастает в просвет голосовой щели, у пациента нарушается дыхание.

Рак среднего отдела гортани протекает наиболее благоприятно. Бедность лимфатическими сосудами данной области объясняет редкое метастазирование злокачественных опухолей. Охриплость, которая возникает даже при небольших размерах опухоли, заставляет человека обратиться к врачу вскоре после появления этого симптома.
Как проявляется рак горла, если опухоль расположена в подсвязочном отделе гортани? Злокачественные опухоли этой области также имеют ряд особенностей:
- Эндофитная форма роста;
- Устойчивость к ионизирующему излучению;
- Метастазирование преимущественно в предгортанные и претрахеальные лимфатические узлы.
Ранние симптомы заболевания отсутствуют. Первым признаком рака гортани становится сухой приступообразный кашель. После того, как опухоль прорастает в голосовые связки, у пациента нарушается голос. При прогрессировании патологического процесса и прорастании злокачественного новообразования в просвет гортани, у больного появляются такие симптомы рака горла и гортани, как нарушение дыхания с приступами удушья. Если болезнь переходит в завершающую стадию и начинает разрушать окружающие ткани, появляется гнилостный запах изо рта и кашель с кровяными сгустками.

Как понять, что у тебя рак горла? Злокачественные новообразования глотки и гортани не имеют специфических симптомов. Врачи Юсуповской больницы устанавливают точный диагноз после осмотра и инструментального обследования пациента. Если имеет место онкология горла, симптомы заболевания, врачи во время обследование делают фото. Его можно переслать в клинику-партнер и получить консультацию других специалистов.
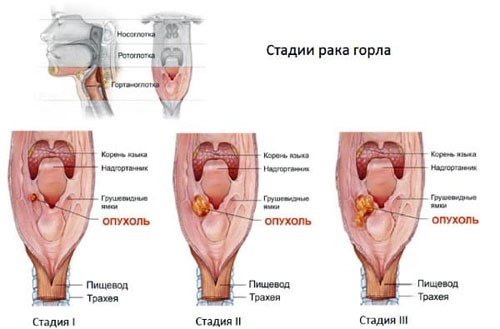
Стадии образования в горле опухоли
Различают 4 стадии рака гортани:
- Первая стадия – новообразование локализовано в слизистой оболочке. Опухоль ограничена и не занимает всей гортани. Новообразование не поражает расположенные рядом ткани и органы, не даёт метастазов;
- Вторая стадия – опухоль или язва занимает целиком один отдел гортани, но не выходит за его пределы. Подвижность гортани сохранена. В региональных лимфатических узлах метастазы не определяются;
- Третья стадия делится на 3А и 3В. При 3а стадии опухоль переходит на соседние отделы гортани, вызывает неподвижность соответствующей половины органа, или хотя и ограничивается одним этажом гортани, но сопровождается неподвижностью связки или черпаловидного хряща, или связки. Рак горла 3В стадии характеризуется распространением опухоли на соседние с гортанью органы, региональные лимфатические узлы;
- Четвёртая стадия – обширная опухоль занимает большую часть гортани, инфильтрирует соседние ткани, имеются неподвижные метастазы в лимфатических узлах шеи, или новообразование любого размера с отдалёнными метастазами.
При раке горла 1 стадии у пациентов появляется постоянный кашель, меняется тембр голоса. После правильно подобранного лечения рецидива опухоли в течение пяти лет не наступает у 80% пациентов. 2 стадия рака горла проявляется нарушением работы голосовых складок, проблемами с дыханием. У пациента голос становится сиплым, появляются боли при глотании. Пятилетняя выживаемость составляет 70%.

Рак горла 3 степени проявляется полным отсутствием голоса вследствие поражения голосовых связок. При раке гортани 3 степени продолжительность жизни 60% больных 5 лет.
Диагноз «рак гортани 4 степени» проявляется симптомами поражения гортани и внутренних органов, в которых локализовались метастазы (пищевода, лёгких и бронхов, органов пищеварения). Реже определяются метастазы в печень и головной мозг. Можно ли вылечить рак гортани 4 стадии? При раке горла 4 степени продолжительность жизни небольшая. Пятилетняя выживаемость менее 25%.
Диагностика рака гортаноглотки
Как диагностировать рак горла на ранних стадиях? При наличии симптомов рака горла диагностика должна быть комплексной. Диагностику рака горла и гортани врачи Юсуповской больницы проводят с помощью следующих методов:
- Прямой и непрямой ларингоскопии,
- Гипофарингоскопии;
- Компьютерной томографии;
- Гистологического исследования;
- Пробной ларингофиссуры;
- Цитологического исследования отпечатков из гортани и лимфатических узлов;
- Определения уровня онкомаркеров.
Как распознать рак горла? Отоларингологи вначале выполняют непрямую ларингоскопию. При осмотре истинных голосовых связок обращают внимание на подвижность их при фонации и присущую опухолевому процессу асимметрию поражения, уточняют размер поражения новообразования и его локализацию. Для осмотра задних отделов гортани прибегают к осмотру их гортанным зеркалом снизу-вверх, когда врач сидит перед стоящим пациентом.
Как диагностировать рак горла у пожилого человека при недостаточно ясной картине или если опухоль маскируется вторичными воспалительными явлениями с распадом, инфильтрацией и отёком? Отоларингологи в этом случае прибегают к местному обезболиванию, поднятию надгортанника, ощупыванию зондом, применяют увеличивающее зеркало, а также придают соответствующий наклон голове пациента. При подозрении на поражение подсвязочного отдела или нижних отделов глотки применяют прямую ларингоскопию и гипофарингоскопию.
Как проверить горло на онкологию с помощью компьютерной томографии. Этот метод исследования расширяет диагностические возможности при опухолях, которые локализуются в области желудочковых и истинных голосовых связок и гортанных желудочков, а также при распространении опухоли на подсвязочный отдел. В Юсуповской больнице обследование пациентов проводят с помощью компьютерных томографов последнего поколения с большими разрешающими возможностями.
Как проверить горло и гортань на рак с помощью лабораторных методов? Гистологическое исследование определяет характер опухоли, её строение, степень дифференциации клеточных элементов и степень злокачественности опухоли – все эти детали влияют на течение заболевания и учитываются при выборе метода лечения
Чтобы избежать стимуляции усиленного роста и распространения опухолевого процесса в связи с повреждением лимфатических и кровеносных сосудов при биопсии, онкологи проводят перед хирургическим вмешательством несколько сеансов лучевой терапии.
Как диагностировать рак гортани другими методами? В тех случаях, когда данные биопсии недостаточно убедительны или она невозможна, применяют пробную ларингофиссуру. Поскольку во время процедуры может произойти обсеменение атипичными клетками окружающих тканей, в подобных случаях срочно производят гистологическое исследование у операционного стола, предварительно получив согласие пациента на радикальное вмешательство. Цитологическое исследование отпечатков из гортани и лимфатических узлов проводят в тех случаях, когда пациент категорически отказывается от операции, а биопсия не показана.
Как определить рак горла на начальной стадии? Для ранней диагностики рака горла и гортани врачи Юсуповской больницы исследуют уровень онкомаркеров SCC и CYFRA 21-1. Высокая квалификация врачей, оснащение операционных современной диагностической аппаратурой и инструментарием позволяет онкологам Юсуповской больницы улучшить показатели пятилетней выживаемости при раке горла.
Как лечить рак гортани? Врачи Юсуповской больницы имеют большой опыт лечения рака гортани. Метода лечения подбирают в зависимости от стадии заболевания, вида и распространения опухоли. Используют следующие методы:
- Хирургические вмешательства (хордэктомию, резекцию гортани);
- Органосохраняющую лазерную хирургию опухолей гортани;
- Операции по удалению новообразований с использованием шейвера;
- Лучевое лечение (дистанционную гамма-терапию);
- Неоадъювантную, адъювантную и лечебную химиотерапию;
- Паллиативное лечение.
Мнение эксперта
Автор: Алексей Андреевич Моисеев
Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук
На долю рака горла приходится 3 % всех онкологических заболеваний. В то же время опухоль является самой распространенной в числе новообразований верхних дыхательных путей. Она диагностируется в 50–70 % случаев. По мере прогрессирования рака горла формируется стойкая утрата трудоспособности. Вследствие этого опухоль остается проблемой для клинической медицины.
В последнее время в России отмечается рост количества впервые выявленного рака горла. Это связано с воздействием внешних и внутренних факторов. По всему миру статистика не менее утешительна. Ежегодно диагностируется 15000 новых случаев патологии. Соотношение заболевших мужчин по отношению к женщинам составляет 1000:8.
В Юсуповской больнице осуществляется полный курс диагностики, необходимой для выявления патологии даже на этапах формирования. Чем раньше произведено обследование, тем благоприятнее прогноз. Качество проводимого лечения соответствует мировым стандартам. Для каждого пациента разрабатывается индивидуальная программа терапии и реабилитации, направленная на повышение качества жизни и профилактику рецидива.
Основной метод лечения рака гортани – оперативное вмешательство. Радикальным хирургическим вмешательством при злокачественной опухоли является удаление гортани. Последствия могут быть разными. После операции у некоторых пациентов пропадает голос, возобновляется рост опухоли.
Ларингофиссура накладывается при локализации экзофитной опухоли на свободном крае передних двух третей истинной голосовой связки, без распространения новообразования на переднюю комиссуру и на черпаловидную область.
Если раковым процессом поражен значительный участок гортани, а подвижность в пораженной области очень ограничена или даже полностью отсутствует, процесс макроскопически является односторонним, хирурги выполняют операцию на горле при онкологии – резекцию половины гортани. Гемиларингэктомия показана не только при внутреннем раке, не прорастающем через хрящи гортани, но и при распространении опухолевого процесса на переднюю комиссуру и область черпаловидного хряща.
Если опухоль локализуется в передних двух третях одной истинной голосовой связки с переходом на переднюю комиссуру или даже на переднюю часть другой истинной голосовой связки выполняют половинную резекция гортани по Отану. При этой операции удаляют передние отделы гортани, оставляя её заднюю стенку. После вмешательства сохраняется глотание и голосовая функция. К частичным оперативным вмешательствам при раке гортани относится фронтальная резекция гортани. Её применяют при поражении передней комиссуры.
В настоящее время наиболее распространёнными органосохраняющими операциями при ограниченном раке гортани остаются хордэктомия и диагональная резекция гортани. После операции у пациентов нарушается голосовая функция, они отмечают хрипоту, быструю утомляемость во время разговора и значительное ухудшение звучания при перегрузке. Нежелательным последствием сагиттальной резекции гортани является расстройство акта глотания после операции.
Как вылечить рак горла на ранней стадии? Операцию на гортани (удаление опухоли) выполняют с применением шейвера. Во время операции не травмируются здоровые ткани. Операция выполняется эндоскопическим путём. Трахеостома при раке гортани накладывается после тотального удаления органа. В Юсуповской больнице обеспечивают питание после удаления гортани при раке горла.
Рак горла лечится противоопухолевыми препаратами. Онкологи практикуют два варианта лечения: монотерапию и полихимиотерапию. При монотерапии применяют 1 препарат, к которому особенно чувствительны раковые клетки. Препарат назначают в больших дозах. Для полихимиотерапии используют несколько цитостатических препаратов последовательно или одновременно.
Химиотерапевты Юсуповской больницы для достижения наибольшей эффективности лечения используют рекомендованные Международной Ассоциацией онкологов комбинации цитостатиков. Используют препараты, которые обладают высокой эффективностью и оказывают минимальное побочное действие. Пациенты клиники онкологии имеют возможность получать новейшие противоопухолевые препараты благодаря программе исследований, в которой участвует Юсуповская больница. Оценка эффективности лучевой терапии при раке горла проводится профессорами и врачами высшей категории.
Комбинированный подход к лечению рака гортани позволяет улучшить результаты лечения. Лучевая терапия при раке горла применяется как в качестве первичного лечения, так и входит в состав комбинированной терапии. Лечится ли рак горла? Большинство пациентов с ранними стадиями рака гортани излечиваются с помощью радиотерапии. Насколько подходит лучевая терапия при раке гортани конкретному пациенту, зависит от объёма и расположения опухоли, определяется глубиной её прорастания в ткани горла.
На ранних этапах болезни лечение в большинстве случаев сеансы облучения проводят 5 раз в неделю на протяжении 3-7 недель. Радиотерапевт подсчитывает общую дозу облучения рака гортани на весь курс, а затем делит её на фракции. Подобное разделение позволяет снизить нежелательные последствия лечения. Можно ли вылечить рак горла? Если вовремя начать комплексное лечение, прогноз для выздоровления многократно улучшается.
Прогноз выживаемости
Сколько живут с раком гортани? Когда у пациента диагностирован рак горла, прогноз напрямую зависит от локализации опухоли и распространённости ракового процесса.
Таблица №1. Прогноз выживаемости в зависимости от локализации опухоли гортани
|
Расположение новообразования |
Прогноз пятилетней выживаемости |
|
Заперстневидная область |
20% |
|
Задняя стенка гортани |
21% |
|
Грушевидный синус |
50% |
Рак горла – это смертельно? В случае если заболевание распознано своевременно, велика вероятность того, что недуг удастся победить. Пятилетняя выживаемость у больных раком горла на первой стадии составляет 85%. При выявлении рака гора 4 стадии прогноз менее оптимистичный. Если выявлен рак горла 4 степени, сколько живут? Прогноз пятилетней выживаемости больных четвёртой стадией рака гортани 20%. Многое зависит от того, согласится ли пациент на операцию по удалению гортани и голосовых связок которая может сделать человека немым.
Долговременная выживаемость больных раком горла на протяжении последних 20 лет практически не изменилась, но качество жизни вылечившихся пациентов значительно улучшилось. Если лучевая терапия не приводит к ожидаемому результату, врачи Юсуповской больницы используют методы сохранной хирургии, которые позволяют частично сохранить пациенту речь.
Профилактика
Рак горла является заболеванием, развитие которого в значительной степени связано с употреблением алкоголя, никотина и других токсичных веществ. Врачи-онкологи рекомендуют пациентам, обращающимся по данному вопросу, отказаться пагубных привычек для снижения вероятности патологии.
Другим провоцирующим фактором являются канцерогенные вещества, вдыхание которых вызывает необратимые изменения слизистых оболочек. Пациентам, относящимся к группе риска, показано ограничение манипуляций с веществами повышенной канцерогенности: бензолом, асбестом, продуктами нефтяной промышленности, фенольными смолами, угольной пылью. Если при выполнении трудовых обязанностей контакт с данными веществами невозможно исключить, следует использовать респираторы для защиты дыхательных путей.
Своевременное лечение болезней органов дыхания является важной профилактической мерой предупреждения патологического процесса. Врачи-онкологи Юсуповской больницы консультируют пациентов, относящихся к группе риска, и информируют их о факторах, негативно воздействующих на дыхательные пути, проявлениях рака горла на начальной стадии и методах профилактики.
Лечение в Москве
Лечение рака горла в Москве с помощью современных методов проводят врачи Юсуповской больницы. Клиника онкологии специализируется на лечении рака гортани. Приём ведут ведущие онкологи Москвы, которые имеют научные звания и высшую врачебную категорию. В лечебном процессе принимают участие кандидаты и доктора медицинских наук, авторы научных работ.
Пациенты находятся в комфортных палатах. Медицинский персонал проводит гигиенический уход за трахеостомой. Повара обеспечивают пациентов специальным питанием. Стоимость лечения ниже, чем в других клиниках по лечению рака горла. Цена оказываемых пациенту услуг соответствует их качеству. Сколько стоит лечение рака горла, можно узнать по телефону Юсуповской больницы.
Дата публикации 3 октября 2022Обновлено 5 октября 2022
Определение болезни. Причины заболевания
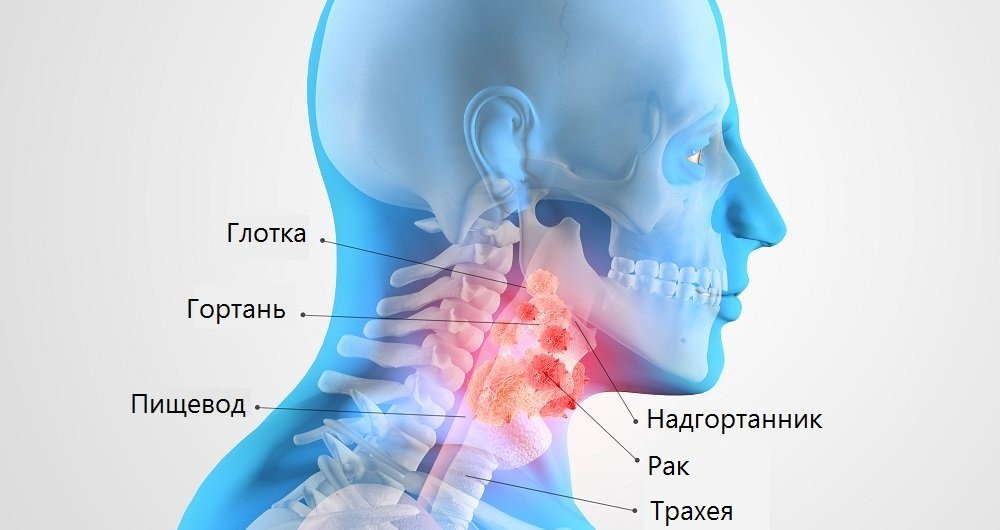
Рак гортани (laryngeal cancer) — это злокачественная опухоль, которая развивается из эпителия гортани, в частности из слизистой оболочки гортани.
Гортань относится к верхнему отделу дыхательной системы. Соединяя глотку с трахеей, она формирует голос и защищает нижележащие дыхательные пути (трахею и лёгкие) от попадания пищи и инородных тел.
Анатомически гортань делится на три отдела:
- надскладочный (выше голосовых связок);
- складочный (на уровне голосовых складок);
- подскладочный (ниже голосовых связок).
Рак чаще развивается в складочном отделе гортани.

Основной симптом рака гортани — нарушение голоса, а именно снижение звучности и осиплость. Также могут беспокоить боли в горле, попёрхивание водой и пищей, сухой беспричинный кашель, одышка. Иногда именно одышка становится первым признаком заболевания, особенно при раке подскладочного отдела гортани.
При возникновении этих симптомов нужно обратиться к ЛОРу. Если у врача появится подозрение на рак гортани, к диагностике подключится ЛОР-онколог онкологического диспансера. Лечением этого заболевания занимаются хирурги-онкологи со специализацией в области головы и шеи, радиологи и химиотерапевты.
Факторы риска развития рака гортани
Внешние факторы:
- Курение.
- Употребление спиртного.
- Вредные условия труда, например содержание в воздухе канцерогенов (фенола, асбеста, бензола и т. д.).
- Воздействие радиации.
Внутренние факторы:
- Хронические воспалительные процессы в гортани (например, ларингит).
- Предраковые заболевания гортани, их можно разделить на две группы:
- факультативные предраки с низкой частотой перерождения в рак: доброкачественные опухоли (фиброма), рубцовые процессы после ожогов и специфических инфекций (сифилиса, туберкулёза);
- облигатные предраки с высокой частотой перерождения в рак: папилломатоз гортани, пахидермия, лейкоплакия, дискератоз [2][13].
В группу повышенного риска входят курящие люди старше 50 лет, имеющие профессиональные вредности и предраковые процессы в гортани. Такие пациенты должны наблюдаться у онколога и обязательно пролечивать предраковые заболевания.
Распространённость
У мужчин рак гортани встречается чаще, чем у женщин. В России в 2021 году выявлено 29,2 случаев рака гортани на 100 тыс. населения. Среди них:
- локализованные формы опухоли гортани I и II стадии выявлены у 41 % пациентов;
- распространённые формы III стадии — у 32,9 %, IV стадии — у 25,1 %.
В этом же году летальность в течение первого года с момента установления диагноза составила 21,8 % [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рака гортани
Жалобы пациентов при раке гортани зависят от расположения опухоли.
При раке складочного отдела, т. е. непосредственно на голосовых связках, основным симптомом будет осиплость и изменение тембра голоса. Это связано с тем, что опухоль нарушает смыкание голосовых связок.
При раке надскладочного отдела, т. е. в области черпало-надгортанных складок и надгортанника, ведущим симптомом будет боль в горле и попёрхивание при приёме жидкой пищи. Боль возникает из-за того, что опухоль повреждает чувствительные верхнегортанные нервы, расположенные в этой зоне. Попёрхивание во время еды объясняется поражением надгортанника. В норме он выполняет защитную функцию — закрывает вход в гортань во время глотания и тем самым препятствует попаданию пищи в дыхательные пути. Из-за опухоли вход в гортань не будет нормально закрываться.
Рак подскладочного отдела на начальных стадиях часто протекает бессимптомно. Далее пациенты, как правило, жалуются на одышку и нехватку воздуха [3][7]. Одышка появляется при распространённом опухолевом процессе, когда опухоль увеличивается и блокирует дыхательные пути, из-за этого пациенту становится трудно дышать.
Также при раке гортани может отмечаться кашель, кровохарканье, увеличение шейных лимфоузлов из-за метастазов. В первую очередь страдают лимфоузлы глубокой ярёмной цепи, которые расположены под кивательной мышцей.
Патогенез рака гортани
Есть множество теорий развития злокачественного процесса: вирусная, молекулярно-генетическая, теория влияния факторов внешней среды, наследственная теория и др.
В 21 веке произошли революционные перемены в понимании механизмов развития рака. Расшифрован геном клеток при раке различных локализаций, выявлены гены-индукторы, которые провоцируют опухолевый рост, и гены-супрессоры, которые его подавляют.
Нашла подтверждение вирусная теория развития опухолей, выдвинутая Л. А. Зильбером в 40-х годах 20 века. В 60-х был открыт вирус лимфомы Беркита, вызывающий лимфому. Потом учёные обнаружили и другие вирусы, вызывающие онкологические заболевания:
- вирус герпеса 8-го типа — может стать причиной саркомы Капоши;
- вирус папилломы человека (ВПЧ) — может вызывать рак шейки матки и ротоглотки;
- вирус гепатита С — становится причиной опухоли печени;
- вирус Т-клеточного лейкоза взрослых — может вызвать одноимённую болезнь.
Встраиваясь в геном клетки, вирусы изменяют генетическую программу клетки-хозяина, что приводит к развитию злокачественных опухолей. Считается, что около 20–35 % всех опухолей человека ассоциировано с вирусами [16].
Генетические поломки в клетках могут также происходить под воздействием различных факторов: внешних (ионизирующего излучения, курения, химических агентов и т. п.) и внутренних (наследственной предрасположенности, имеющихся аномалий развития, заложенных во внутриутробном периоде).
Когда генетические поломки накапливаются, клетки начинают бесконтрольно делиться, потому что организм перестаёт распознавать и уничтожать изменённые клетки из-за нарушений в иммунной системе, которая и должна убивать клетки-мутанты. Из этих быстроделящихся клеток образуется опухоль. Впоследствии она проникает через базальную мембрану эпителия, т. е. происходит опухолевая инвазия (проникновение в глубжележащие слои тканей). Затем опухолевые клетки с током крови и лимфы перемещаются в другие ткани и органы, т. е. опухоль даёт метастазы.
Классификация и стадии развития рака гортани
Классификация рака гортани, как и других злокачественных опухолей, проводится по системе TNM. С 2017 года во всём мире используется 8-е издание этой классификации [4].
Символ Т (tumor — опухоль) оценивает саму первичную опухоль в гортани. Выделяют такие стадии:
- Тх — первичная опухоль не может быть оценена.
- Tis — карцинома in situ (начальноинвазивная).
Далее градации символа Т распределяются от Т1 до Т4 в зависимости от поражения определённых анатомических частей гортани. Т1 — это наименее распространённый процесс, Т4 — запущенный местно-распространённый вариант.
Символ N (nodulus — лимфоузлы) — описывает поражение метастазами регионарных лимфоузлов (регионарными для гортани являются лимфоузлы шеи). Лимфоузлы поражаются из-за распространения опухолевых клеток по лимфатической системе. В классификации выделены следующие стадии:
- Nx — недостаточно данных для оценки состояния регионарных лимфоузлов.
- N0 — нет признаков метастатического поражения регионарных лимфоузлов.
- N1–N3в — есть метастазы в лимфоузлы шеи разной степени выраженности.
Символ М (methastasis — метастазы) характеризует отдалённые метастазы. Они возникают, когда опухолевые клетки с током крови проникают в отдалённые органы и ткани. Выделяют две стадии:
- М0 — отдалённых метастазов нет.
- М1 — имеются отдалённые метастазы.
После оценки градации каждого символа определяют общую стадию распространения злокачественной опухоли. Существует четыре основных стадии рака, которые обозначают римскими цифрами от I до IV, где стадии I и II считаются местно-распространёнными и лучше поддаются лечению, а III и IV считаются широко распространёнными и имеют худший прогноз.
Осложнения рака гортани
Осложнения рака гортани можно разделить на две группы:
- местные — связаны с изменениями, происходящим непосредственно в опухолевой ткани;
- общие — связаны с влиянием злокачественной опухоли на организм в целом.
Местные осложнения
Кровотечение из сосудов, повреждённых опухолью. Проявляется примесью крови в мокроте при кашле. Кровь обычно алая, её немного. Сильные кровотечения возникают при запущенных стадиях опухолевого процесса и требуют срочной медицинской помощи.
Некроз (отмирание) опухоли с присоединением вторичной инфекции. При этом осложнении появляется зловонный запах изо рта, пациенты могут выкашливать нежизнеспособные участки, которые отрываются от опухоли, возможно повышение температуры тела. При некрозе и вторичной инфекции проводится лечение основного заболевания, иногда назначаются антибиотики.
Удушье вплоть до асфиксии. Большие опухоли в гортани могут существенно сужать просвет верхних дыхательных путей. Это вызывает чувство нехватки воздуха, одышку, которая сначала появляется при физической нагрузке, а потом и в покое. Иногда опухоль полностью перекрывает дыхательные пути, в этом случае развивается асфиксия. Это очень грозное осложнение рака гортани, которое требует срочной медицинской помощи.
Как правило, сужение просвета гортани и связанное с этим затруднение дыхания встречается при запущенных стадиях рака. В таких случаях речь идёт о спасении жизни пациента путём трахеостомии и удаления гортани [5]. Трахеостомия — это операция, при которой ниже опухоли в трахее делают отверстие, куда вводят специальную трубку (трахеостому). Через эту трубку воздух в обход гортани попадает сразу в трахею и лёгкие, и за счёт этого пациент может дышать.
Если есть вероятность восстановить проходимость дыхательных путей, то трахеостому устанавливают временно, но чаще всего трубка остаётся пожизненно, так как выше неё находится опухоль, блокирующая дыхание через естественные пути. Иногда рак гортани диагностируется только после наложения трахеостомы и пациента направляют к онкологу. Но в таких случаях, как правило, процесс в гортани уже носит распространённый характер.
Общие осложнения
К общим осложнениям рака гортани, относится анемия, кахексия (крайнее истощение организма), нарушение в работе сердца, печени, почек и других жизненно важных органов из-за токсического воздействия злокачественной опухоли. Отдалённые метастазы при раке гортани встречаются редко, чаще всего в лёгких [15]. Симптомы при этом могут быть разными: от немого поражения (отсутствие дыхания над каким-либо отделом лёгкого) до пневмонии и дыхательной недостаточности.
Диагностика рака гортани
Сбор анамнеза и осмотр
Диагностика начинается с беседы, в ходе которой нужно рассказать врачу о жалобах и имеющихся хронических заболеваниях. Документы с информацией о сопутствующих заболеваниях, проводимом обследовании и лечении можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
После этого врач проводит осмотр. Сначала осматривает горло специальным гортанным зеркалом (ларингоскопия) или гибким эндоскопом с камерой (фиброларингоскопия). Затем обследует и прощупывает шею, так как именно на шее находятся пути лимфооттока от гортани, а значит, именно здесь могут возникнуть регионарные метастазы.
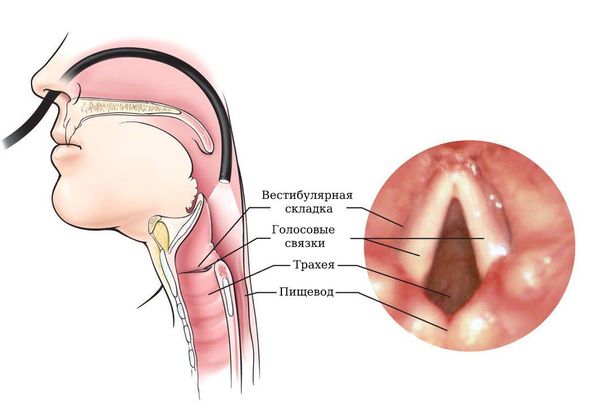
Биопсия опухоли и лимфозулов
Если в ходе осмотра в гортани выявляется новообразование, то проводят биопсию — берут образец ткани опухоли. Биопсию часто выполняют в ходе фиброларингоскопии под местной анестезией амбулаторно, т. е. без госпитализации. Если не удаётся сделать процедуру под местной анестезией, биопсию делают при прямой ларингоскопии под наркозом. В этом случае пациента госпитализируют.
Иногда проводят пункцию или биопсию шейных лимфоузлов, чтобы проверить, нет ли в них метастазов. Часто процедуру выполняют под контролем ультразвукового исследования (УЗИ).
Гистологическое исследование
Материал опухоли, полученный при биопсии, исследуют под микроскопом и ставят точный гистологический диагноз, что позволяет врачу рассматривать специализированное противоопухолевое лечение.
Дополнительные инструментальные методы обследования
- УЗИ шеи и брюшной полости — позволяет исключить метастазы в лимфоузлах шеи и органах брюшной полости.
- КТ или МРТ шеи — помогает оценить распространённость опухоли.
- КТ лёгких — позволяет оценить их возможное поражение.
- ПЭТ-КТ всего тела по показаниям — чаще применяют для наблюдения за рецидивами и при подозрении на метастатический процесс [2].
Дифференциальную диагностику рака гортани проводят с туберкулёзом гортани, хроническим ларингитом, папилломатозом и доброкачественными новообразованиями.
Лечение рака гортани
При лечении злокачественных новобразований используются три основных метода: хирургический, химиотерапевтический и лучевой.
Хирургический метод лечения
Объём операции подбирается строго индивидуально. В начальных стадиях заболевания (Т1 и Т2) выбор будет в пользу операций с сохранением голоса, таких как эндоларингеальная лазерная резекция гортани, эндоскопическая резекция гортани, открытая частичная резекция гортани [8][12]. Эндоларингеальные вмешательства не требуют наружных разрезов, они выполняются через рот при помощи специального оборудования.
При распространённом опухолевом процессе (стадии Т3 и Т4) выбирают ларингэктомию, т. е. полное удаление гортани [10][13].
При запущенных опухолях гортани с наличием метастазов на шее, кроме ларингэктомии или резекции гортани выполняются шейные лимфодиссекции (удаление поражённых лимфоузлов). Радикальная шейная диссекция, известная также как операция Крайля, подразумевает удаление кивательной мышцы и внутренней ярёмной вены вместе с метастазами, врастающими в эти структуры. В последнее время предпочтение отдаётся более щадящим модифицированным шейным лимфодиссекциям, при которых сохраняются важные анатомические структуры. Но такие методики применяются только в том случае, если с их помощью опухолевые ткани можно удалить полностью.
Осложнения после операции. После хирургических вмешательств возможны местные и общие осложнения. Местные встречаются в 15–25 % случаев. К ним относят: формирование глоточных свищей, кровотечение, расхождение швов и т. д. Общие осложнения, такие как острое нарушение мозгового кровообращения (ОНМК), ТЭЛА, инфаркт миокарда и другие, встречаются редко.
После удаления гортани нос и рот больше не будут соединены с трахеей, поэтому дышать через рот и нос будет невозможно. Чтобы пациент после операции мог дышать, во время ларингэктомии накладывают пожизненную трахеостому. Голос после операции утрачивается, однако голосовую функцию можно вернуть.
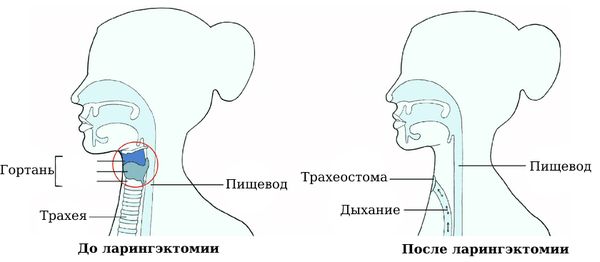
Как восстановить голос после удаления гортани. Для этого есть несколько методов голосовой реабилитации: пищеводный голос, электрогортань и голосовое протезирование путём трахеопищеводного шунтирования.
Пищеводный голос — это метод, при котором для произношения нужно заглатывать воздух, а не выдыхать, как при нормальных условиях. Этой технике обучает логопед. Однако выработать пищеводный голос получается далеко не у всех пациентов.
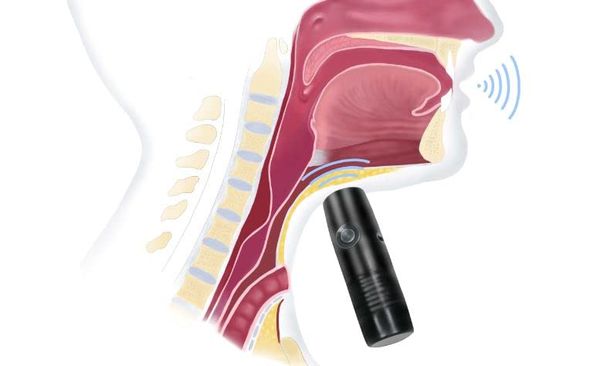
Электрогортань — это портативное устройство на батарейках, которое прикладывается к подбородку или шее и преобразует колебания мышц в голос с помощью специальной мембраны [5][9]. Минус такого голоса — его монотонность и схожесть с электронным голосом робота.
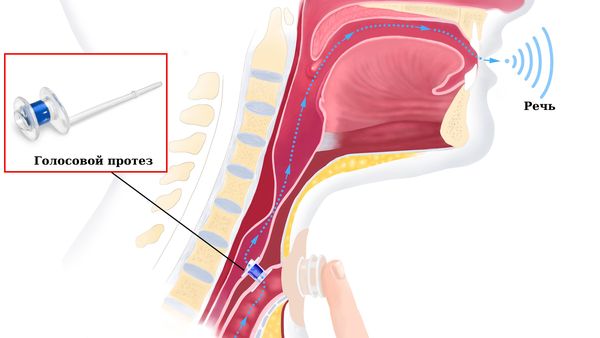
Голосовое протезирование — современная технология, которая на сегодняшний день является методом выбора в голосовой реабилитации после удаления гортани. Голосовой протез устанавливается в трахеопищеводную стенку сразу при проведении ларингэктомии или отсроченно после операции [5]. Средний срок службы протеза — 1 год, после этого его нужно заменить.
Голосовое протезирование доступно в России бесплатно в рамках квот. Протез на замену тоже выдают бесплатно, если он внесён в индивидуальный пакет реабилитации (ИПР). Замена проводится примерно за 10 минут ЛОР-онкологом, госпитализация для этого не требуется.
Лучевая терапия
Лучевая терапия включает в себя подведение гамма-излучения на область опухоли и регионарных шейных лимфоузлов. На стадиях Т1 и Т2 она может быть самостоятельным методом лечения, на поздних стадиях — этапом комплексного лечения, включающим и химиотерапию, и хирургический этап. При комплексном лечении лучевая терапия проводится либо первым этапом, либо после операции, если опухоль распространённая. Облучение проводится 5 дней в неделю до дозы 60–66 Грей в течение 5–6 недель, обычно выполняется около 30 сеансов по 2 Грея каждый [11].
Осложнения лучевого лечения: воспалительные изменения на коже и слизистых (лучевые эпителииты и мукозиты). Они развиваются почти в 60 % случаев и сохраняются иногда несколько месяцев.
Химиотерапия
Как самостоятельный метод лечения химиотерапия проводится только в запущенных стадиях заболевания или при отказе пациента от хирургического и лучевого лечения. Часто сочетается с лучевой терапией. Для химиотерапии обычно используются препараты платины с 5-фторурацилом. В последнее время в схемы лекарственного лечения также включаются таксаны (Доцетаксел, Таксотер) и таргетные препараты (Эрбитукс) [11].
Осложнения химиотерапии. Препараты токсически действуют на организм в целом. К основным осложнениям относят: ухудшение показателей крови (анемию, уменьшение количества лейкоцитов и тромбоцитов), повреждение печени, почек и сердца. Врачи-химиотерапевты должны следить за состоянием пациента и своевременно корректировать осложнения.
Варианты лечения
Какие методы лечения использовать, в каком сочетании и в какой последовательности, определяет онкологический консилиум в составе трёх специалистов: хирурга-онколога, химиотерапевта и радиолога [4].
Считается, что опухоли выше голосовых связок более чувствительны к химиолучевому лечению, поэтому их лечение чаще начинают с лучевого или химиолучевого метода. Опухоли на уровне голосовых связок и ниже на первом этапе чаще лечат хирургически.
И всё же в каждом конкретном случае решение будет индивидуальным. Его принимают совместно с пациентом, учитывая его пожелания, ведь операция на органах дыхания и голособразования часто означает установку пожизненной трахеостомы и отсутствие голоса в послеоперационном периоде. Однако, если речь идёт о спасении жизни пациента, то врач-онколог примет решение пожертвовать голосом и полностью удалить поражённый орган. Тем более что голос можно будет восстановить [6].
Прогноз. Профилактика
Прогноз рака гортани зависит от стадии и адекватности лечения. При I и II стадиях рака и своевременном правильном лечении прогноз для жизни и работы органа благоприятный. При распространённом опухолевом процессе III и IV стадий, появлении регионарных и отдалённых метастазов прогноз значительно ухудшается.
Общая 5-летняя выживаемость у пациентов с раком гортани составляет 60 %. В зависимости от стадии она будет следующей:
- если рак гортани диагностирован на ранних стадиях — 85–95 %;
- у пациентов с метастазами в регионарные лимфоузлы — 43 %;
- у пациентов с отдалёнными метастазами — 30 % [15].
Профилактика рака гортани
Для профилактики злокачественных опухолей гортани необходимо:
- отказаться от курения, как основного провоцирующего фактора;
- исключить крепкий алкоголь;
- регулярно проходить профилактические осмотры у ЛОР-врача при наличии осиплости;
- исключить факторы внешней среды, такие как радиация, вдыхание асбестовой пыли и др.;
- вести здоровый образ жизни, заниматься физкультурой;
- своевременно лечить предопухолевые заболевания слизистой гортани (папилломатоз, лейкоплакию и т. д.).
После окончания лечения рака гортани нужно приходить к онкологу один раз в 3 месяца в первый год, один раз в 4–6 месяцев во второй, с 3-го по 5-й год — один раз в 6–8 месяцев и далее 1 раз в год или при возникновении жалоб [4].
- Классификация, типы опухоли гортани
- Причины и факторы риска рака гортани
- Симптомы рака гортани
- Методы диагностики рака гортани
- Современные методы лечения рака гортани
- Хирургическое лечение
- Лучевая терапия
- Химиотерапия при раке гортани
- Таргетная терапия
- Питание при раке гортани
- Помогают ли народные методы в борьбе с раком гортани?
- Прогноз выживаемости
- Методы профилактики и ранней диагностики
- Сколько стоит лечение рака гортани?
Под словосочетанием «рак горла» подразумевают, как правило, злокачественные опухоли гортани — органа, который участвует в проведении воздуха и формировании голоса. Эти опухоли относят к более обширной группе рака головы и шеи.
Верхний край гортани начинается возле корня языка, нижний переходит в трахею. По форме ее можно сравнить с воронкой, направленной узкой частью вниз. Ее стенки состоят из хрящей, мышц и связок, изнутри поверхность выстлана слизистой оболочкой. В гортани различают три отдела:
- Верхний отдел находится над голосовыми связками.
- Средний отдел включает голосовые связки.
- Нижний отдел расположен под голосовыми связками.

Некоторые цифры и факты, касающиеся рака гортани:
- Две основные причины заболевания — курение и употребление алкоголя. Табачный дым и этиловый спирт обладают канцерогенным действием, они вызывают мутации в клетках слизистой оболочки и их злокачественное перерождение.
- В последние годы распространенность заболевания снижается на 2–3% ежегодно. Отмечается прямая корреляция с уменьшением распространения курения.
- Около 60% злокачественных опухолей гортани развиваются в области голосовых связок. Еще 35% приходятся на верхний отдел, остальные случаи — на нижний, либо когда опухоль захватывает более одного отдела.
Классификация, типы опухоли гортани
Практически все злокачественные опухоли гортани — это плоскоклеточный рак, который развивается из клеток слизистой оболочки. Нередко этому предшествуют предраковые изменения. Зачастую дисплазия не трансформируется в рак и исчезает самостоятельно, особенно если устранены повреждающие факторы — например, человек бросил курить.
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы, нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Причины и факторы риска рака гортани
Основные два фактора риска рака гортани — это курение и употребление алкоголя. При этом риски прямо пропорциональны силе вредных привычек:
- У людей, которые пьют много спиртного, риск повышен примерно втрое.
- У человека, который выкуривал по 25 сигарет ежедневно в течение 40 лет и более, риск повышен в 40 раз.
- Если человек одновременно курит и злоупотребляет алкоголем, его вероятность заболеть еще выше.
Другие факторы риска рака гортани:
- Возраст. Заболевание очень редко встречается среди людей младше 40 лет.
- Папилломавирусная инфекция. Исследования показали, что в развитии злокачественных опухолей гортани играет роль вирус папилломы человека 16 типа. Но этот вопрос требует дальнейшего изучения.
- Особенности питания. Рацион, который содержит мало витаминов и минералов, много обработанного красного мяса.
- Семейная история. Риск повышен у людей, у которых в семье были случаи диагностированного рака головы и шеи.
- Снижение иммунитета. ВИЧ/СПИД повышает риск примерно в 3 раза, препараты для подавления иммунитета после трансплантации органов — в 2 раза.
- Воздействие некоторых вредных веществ: формальдегида, древесной и угольной пыли, сажи, красок, дыма от сгорания угля.
- Гастроэзофагеальный рефлюкс. Кислый желудочный сок может повреждать слизистую оболочку пищевода и гортани, вызывать в них изменения, способствующие развитию рака.
- Генетические дефекты. Рак гортани иногда развивается у детей, которые не имеют ни одного фактора риска. Предположительно это происходит из-за некого неизвестного дефектного гена.
Нужно понимать, что «причина» и «фактор риска» — не одно и то же. Наличие факторов риска еще не гарантирует того, что у человека обязательно будет диагностировано онкологическое заболевание. Каждый из них лишь в определенной степени повышает вероятность.
Симптомы рака гортани
Проявления заболевания бывают разными, в первую очередь это зависит от того, какой отдел органа поражен, и от стадии злокачественного процесса. Наиболее характерны следующие симптомы рака гортани:
- затруднение глотания, чувство дискомфорта в горле;
- ощущение инородного предмета;
- першение в горле;
- нарастающая со временем боль в горле;
- болевые ощущения в горле, отдающие в ухо;
- ригидность надгортанника: он не закрывает вход в гортань полностью, из-за этого пища во время глотания попадает в дыхательные пути, возникает кашель;
- охриплость голоса;
- нарушение дыхания, одышка – если опухоль перекрывает дыхательные пути;
- потеря аппетита, больной ограничивает себя в пище из-за вышеперечисленных симптомов;
- снижение веса без видимой причины;
- слабость, повышенная утомляемость.
Если злокачественная опухоль находится над голосовыми связками, то наиболее характерно нарушение глотания, чувство дискомфорта. При поражении голосовых связок и части органа под ними в первую очередь нарушается дыхание, голос становится хриплым. Сильные боли, удушье, нарушение аппетита, потеря веса и повышенная утомляемость, – эти симптомы возникают на поздних стадиях заболевания.

Опухоли подсвязочного отдела встречаются редко: всего в 2% случаев. У 23% больных выявляется одновременное поражение двух или всех трех отделов гортани.
Методы диагностики рака гортани
Во время первичного приема врач расспрашивает пациента о симптомах, образе жизни, вредных привычках, осматривает и ощупывает шею. Прямо в кабинете может быть проведена непрямая ларингоскопия: врач просит пациента открыть рот и осматривает гортань с помощью небольшого зеркальца, введенного через рот.
При подозрении на онкологическое заболевание в первую очередь назначают прямую ларингоскопию (осмотр гортани с помощи специальных инструментов — гибкого фиброскопа или жесткого ларингоскопа), эндоскопическое исследование трахеи, пищевода, бронхов. Во время этих исследований можно провести биопсию: обнаружив патологически измененный участок слизистой оболочки, удаляют его фрагмент и отправляют в лабораторию для цитологического, гистологического исследования.
Биопсия позволяет с высокой точностью диагностировать злокачественную опухоль. Но на этом обследование зачастую не заканчивается. Нужно оценить, насколько сильно опухоль проросла в стенку гортани и окружающие ткани, есть ли поражение лимфоузлов, отдаленные метастазы. В этом помогают такие методы диагностики, как КТ, МРТ, ПЭТ-сканирование, сцинтиграфия костей, рентгенография желудка и пищевода с контрастированием сульфатом бария.
Современные методы лечения рака гортани
Тактика лечения зависит от расположения, размеров, стадии опухоли, от степени вовлечения окружающих тканей, лимфатических узлов, наличия отдаленных метастазов. Имеют значение и другие факторы: общее состояние здоровья, возраст пациента, сопутствующие заболевания.

Хирургическое лечение
Хирургия — основной метод лечения рака гортани. На ранних стадиях она может применяться самостоятельно, на более поздних — в сочетании с химиотерапией, лучевой терапией.
На ранних стадиях можно прибегнуть к эндоскопическому вмешательству (оно напоминает ларингоскопию), кордэктомии (удалению голосовых связок). Поверхностный рак можно удалить с помощью лазера, но такое вмешательство имеет недостаток: после него не остается фрагмента ткани для биопсии.
Также I-II стадии рака горла лечится при помощи проведения органосохраняющей резекции гортани, гемиларингэктомии. Для того чтобы предупредить развитие стеноза гортани в послеоперационном периоде, используется специальный расширяющий эндопротез, который удаляется спустя 3-4 недели.
В более запущенных случаях прибегают к ларингэктомии — полному или частичному удалению гортани. Она бывает разных видов:
- Частичная ларингэктомия — удаление части гортани, в которой находится опухоль.
- Верхнегортанная ларингэктомия — удаление верхнего отдела гортани.
- Гемиларингэктомия — удаление половины гортани.
- Тотальная ларингэктомия — удаление полностью всей гортани. При этом верхний конец трахеи подшивают к коже и формируют отверстие — такая операция называется трахеостомией. Через получившееся отверстие — трахеостому — пациент может дышать.
Часто пациенты интересуются: лечится ли рак горла с метастазами? При регионарном метастазировании во время проведения ларингэктомии хирурги иссекают шейную клетчатку и лимфатические узлы. Кроме того, при необходимости проводится резекция и других анатомических образований и органов шеи, если они вовлечены в опухолевый процесс (грудино-ключично-сосцевидная мышца, внутренняя яремная вена, глотка, щитовидная железа).
По показаниям после основного хирургического вмешательства выполняют реконструктивно-пластические операции. Если опухоль неоперабельна, но блокирует дыхательные пути, выполняют паллиативную трахеостомию.
Лучевая терапия
При раке гортани часто приходится прибегать к лучевой терапии, причем, облучение может быть назначено с разными целями:
- В качестве адъювантного лечения после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки, которые в будущем могут стать причиной рецидива.
- Для лечения рецидивировавшего рака.
- В качестве самостоятельного лечения при неоперабельных опухолях.
- Для борьбы с болью, кровотечением, нарушением глотания и костными метастазами на поздних стадиях.
- Самостоятельно на ранних стадиях рака. Некоторые небольшие опухоли можно уничтожить с помощью облучения, не прибегая к хирургическому вмешательству.
Рак горла лечится с применением обычного режима лучевой терапии или в сочетании с гипербарической оксигенацией. С помощью этого приема достигается увеличение повреждающего эффекта для клеток опухоли и уменьшается вред воздействия данного метода на окружающие здоровые ткани.
Химиотерапия при раке гортани
При злокачественных опухолях гортани применяют разные химиопрепараты: карбоплатин, цисплатин, доцетаксел, 5-фторурацил, эпирубицин, паклитаксел. Цели химиотерапии, как и лучевой терапии, бывают разными:
- Перед хирургическим вмешательством (неоадъювантная химиотерапия), чтобы уменьшить размеры опухоли.
- В сочетании с лучевой терапией (химиолучевая терапия) после операции для предотвращения рецидива.
- В составе химиолучевой терапии при неоперабельных опухолях на поздних стадиях.
- Для борьбы с симптомами при запущенном раке.
С применения химиотерапевтических препаратов всегда начинается лечение рака гортани III-IV стадии при локализации в среднем отделе. Опухоли, которые расположены в над- и подсвязочном отделе, этому виду лечения поддаются плохо.
Таргетная терапия
Зачастую на поверхности опухолевых клеток при раке гортани находится большое количество белка-рецептора EGFR. Активируясь, он стимулирует деление клеток. В таких случаях эффективен таргетный препарат под названием цетуксимаб. Обычно его вводят внутривенно раз в неделю:
- На ранних стадиях в некоторых случаях цетуксимаб применяют в сочетании с лучевой терапией.
- На более поздних стадиях препарат назначают в комбинации с химиопрепаратами, в частности, с цисплатином, 5-фторурацилом.
Можно ли вылечить рак горла? При раннем выявлении опухоли процент излечения очень высок: при условии правильного лечения выздоровление наступает в 85-95% случаев. Возможности современной медицины позволяют помочь пациентам даже с поздними стадиями рака. В 5-20% больные с III стадией поражения среднего отдела гортани при грамотном подходе специалистов могут полностью выздороветь.
Питание при раке гортани
Лечение рака гортани может приводить к некоторым проблемам с питанием: нарушению глотания, снижению вкуса. После курса лучевой терапии беспокоят сильные боли, которые мешают глотать, нормально принимать пищу. Для борьбы с этим симптомом назначают обезболивающие препараты, кормление в течение некоторого времени может осуществляться через зонд. В дальнейшем противопоказаны продукты, которые приводят к раздражению горла.
После операции кормление осуществляется через назогастральный зонд или через гастростому — отверстие (как правило, временное), которое соединяет желудок с поверхностью кожи. Постепенно пациент может перейти на самостоятельный прием пищи.
Проблема, с которой сталкиваются многие больные — снижение чувства вкуса. Вкус пищи кажется недостаточно насыщенным, она как будто стала пресной. С этой проблемой помогают справиться специи, маринады, соусы.

Помогают ли народные методы в борьбе с раком гортани?
Никакие методы народной медицины не могут эффективно бороться с какими то ни было онкологическими заболеваниями, включая рак гортани. Некоторые народные средства, фитопрепараты, БАДы помогают улучшить состояние и уменьшить симптомы, но другие могут повлиять на эффективность препаратов, ухудшить исход. Если вы решили использовать какие-либо средства альтернативной медицины, об этом, как минимум, нужно сообщить лечащему врачу.
Прогноз выживаемости
На прогноз при раке гортани влияют разные факторы, но в первую очередь имеет значение стадия опухоли и ее расположение. В таблице ниже представлены средние показатели пятилетней выживаемости (процент пациентов, которые остаются в живых в течение 5 лет с момента диагностики рака):
Опухоли в верхнем отделе гортани:
- I стадия: 59%
- II стадия: 59%
- III стадия: 53%
- IV стадия: 34%
Опухоли в области голосовых связок:
- I стадия: 90%
- II стадия: 74%
- III стадия: 56%
- IV стадия: 44%
Опухоли в нижнем отделе гортани:
- I стадия: 53–65%
- II стадия: 39–56%
- III стадия: 36–47%
- IV стадия: 24–32%
Методы профилактики и ранней диагностики
На главные факторы риска рака гортани можно повлиять. Вот три основные рекомендации:
- Откажитесь от курения и вообще от употребления табака в любой форме. Опасны не только сигареты, но и трубки, сигары, кальяны, жевательный табак.
- Старайтесь употреблять как можно меньше алкоголя, желательно отказаться от него совсем.
- Меньше красного мяса и колбас, больше овощей, фруктов. Рацион должен содержать все необходимые витамины, минералы.
Риски можно снизить, но защититься на 100% не получится. Поэтому для людей, у которых повышен риск онкологических заболеваний, важно регулярно проходить скрининг. Однако, для рака гортани нет рекомендованных скрининговых программ. Этот тип рака встречается не так часто и нередко уже на ранних стадиях приводит к возникновению симптомов, поэтому массовый скрининг считается нецелесообразным.
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В «Евроонко» можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
| Подробнее о лечении в «Евроонко»: | |
| ЛОР-онкологи (шея и голова) | от 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 12 100 руб |
| Паллиативная терапия в Москве | от 35 000 руб в сутки |
| Консультация радиолога | 11 500 руб |

Рак гортани: признаки и симптомы — Признаки заболевания весьма разнообразны и зависят от формы и места роста опухоли, степени ее распространения. Начальный период заболевания характеризуется незначительными и часто скрыто протекающими симптомами. Должны насторожить следующие симптомы:
- охриплость или другие изменения голоса;
- припухлость в области шеи;
- боль в горле и ощущение дискомфорт при глотании, першение;
- ощущение инородного тела в гортани при глотании;
- постоянный кашель;
- боль в ухе;
- потеря веса.
Как распознать рак ротоглотки?
Диагностика рака ротоглотки Чтобы подтвердить злокачественное происхождение, проводится биопсия опухоли при фарингоскопии, с последующим гистологическим исследованием. Для оценки распространенности процесса проводится риноскопия, отоскопия, ларингоскопия, томография и биопсия лимфоузлов.
Можно ли на узи увидеть опухоль в горле?
Ультразвуковая диагностика один из самых современных и безопасных методов исследования. Его популярность достигается благодаря безболезненности и безопасности процедуры. В том числе УЗИ горла позволяет обнаружить большинство заболеваний, включая даже такие опасные как рак горла и прочее.
- Виды УЗИ (исследования) Для горла и гортани УЗИ диагностику в Новосибирске проводят двумя способами: 1) Через кожу.2) Через горло.1-й способ используют в первую очередь для того, чтобы провести общую скрининговую диагностику горловой области.
- На таком ультразвуковом обследовании прекрасно видны шейные лимфоузлы, сосуды, артерии, и другие немаловажные составляющие.2-й способ используют в нескольких случаях.
Во-первых, тогда когда у человека имеются серьезные проблемы с курением. Из-за осадков никотинового дыма видимость сосудов значительно затрудняется. Ультразвуковое исследование, проводимое через горло, позволяет выявить большую часть патологий, и в отличие от классического УЗИ единственной проблемой, которая может возникнуть в ходе такого исследования – это рвотный позыв, который врачи гасят мановением руки.
В тоже время угол обзора, а также то, что на результат ультразвуковой диагностики не влияют никакие внешние факторы, сделали данный вид диагностики одним из самых востребованных. Показания к УЗИ-исследованию горла и гортани. В первую очередь показанием для проведения УЗИ-исследования горла и гортани является подозрение на карциномы и метастазы в горле.
Во-вторых, при воспалении лимфоузлов не вызванных никакими другими дегенеративными факторами. Также показанием для проведения ультразвуковой диагностики ротовой полости, проводимой через горло могут послужить: 1) Гнойные выделения из ротовой полости. Такие выделения показывают наличие серьезных инфекционных заболеваний.
- Обычно хватает простой скрининговой диагностики для их выявления, или пункции ороговелой ткани.
- В тоже время, в большинстве случаев назначают дополнительное похождение ультразвуковой диагностики, для того чтобы увидеть не только наличие инфекционного возбудителя, но а также и его локацию, которая позволяет применять соответствующие методики для лечения заболевания.
-2) Жалобы пациента на ком в горле. Такие жалобы могут являться симптомом сразу для двух заболеваний. Так, это могут быть проблемы с сосудами, питающими ротовую полость, в этом случае необходимо не только провести ультразвуковую диагностику гортани, которая сможет показать наличие проблемы, но, а также и УЗ-исследование шеи.
- Рак горла.
- В течение всего лечения раковой области, необходимо проводить соответствующую диагностику.
- Обычно диагностика рака горла включает в себя не только УЗ-исследование гортани, проводимое преорально, но и рентгеновское облучение, которое позволяет зафиксировать размеры раковой области, и магнитно резонансную томографию.
В тоже время, единственным безопасным среди всей троицы является УЗИ. Также это единственный вид диагностических операций, который полностью безопасен и может показать развитие опухоли в динамике, что является немаловажным фактором при лечении именно рака.
Что такое рак глотки?
Рак глотки — злокачественное новообразование, которое формируется из эпителия слизистой оболочки органа. Глотка является частью трубки пищеварительных и дыхательных путей, а также соединительной точкой между ртом, носом, гортанью и пищеводом. Многофункциональность органа затрудняет определение и разработку правильной тактики борьбы с болезнью при сохранении нормального образа жизни.
Наиболее часто рак развивается на миндалинах, около 15% случаев онкологии приходится на заднюю стенку органа. Примерно у 9% пациентов рак глотки локализуется на мягком нёбе. Новообразование глотки характеризуется инфильтративным ростом, на ранних этапах протекает бессимптомно. Согласно строению организма особи мужского и женского пола одинаково подвержены развитию опухоли глотки.
Но, исходя из мужской склонности к курению и злоупотреблению спиртными напитками, случаи регистрации патологии у мужчин преобладают в несколько раз. Преимущественный возраст развития рака глотки — 45-50 лет. Признаки развития опухоли в отделе носоглотки и симптомы:
Боль в ушной раковине, периодическая головная боль.Потеря остроты слуха.Возникновение сгустков крови с выделениями из носа, возможны носовые кровотечения.Потеря остроты зрения, туман перед глазами.
Симптомы злокачественного новообразования в ротоглотке:
Резкая боль во рту при жевании.Боль в горле, гландах, першение, которое не вызвано простудой.Болевые ощущения и дискомфорт при движении языка.Острая боль в зубах, кровоточивость десен, расшатывание и потеря зубов.
Признаки при развитии злокачественной опухоли в гортаноглотке:
Чувство кома в горле (папиллома).Тяжесть при глотании.Увеличение регионарных лимфатических узлов (в частности, на шее), хотя может быть воспален лишь один узел.Затруднение в разговоре, изменение речи.Болевой синдром в нижней челюсти, горле, голове, за ухом.Проблемы с дыханием, голосом.
Помимо характерных и вполне конкретных симптомов, которые зависят от локализации опухоли, при карциноме глотки в любом из отделов пациент ощущает слабость в мышцах, быструю утомляемость, повышение температуры тела, недомогание, ухудшение самочувствия.
Как правило, множество симптомов возникают уже на третьей и четвертой стадии рака глотки при прорастании, что становится причиной позднего диагностирования и снижает результативность терапии. Желательно чаще осматривать ротовую полость даже самостоятельно и следить за симптоматикой, чтобы своевременно обратиться к специалисту и узнать диагноз.
Лечение новообразования в любом из отделов глотки проводится традиционными способами, которые могут сопровождаться или дополняться другими, более современными типами лечения. Оперативное вмешательство, лучевая терапия и химиотерапия могут в зависимости от показаний, стадии и формы заболевания, использоваться самостоятельно или в комбинации для достижения максимального успеха.
Как быстро развивается рак горла?
Мнение эксперта — Автор: Алексей Андреевич Моисеев Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук На долю рака горла приходится 3 % всех онкологических заболеваний. В то же время опухоль является самой распространенной в числе новообразований верхних дыхательных путей.
- Она диагностируется в 50–70 % случаев.
- По мере прогрессирования рака горла формируется стойкая утрата трудоспособности.
- Вследствие этого опухоль остается проблемой для клинической медицины.
- В последнее время в России отмечается рост количества впервые выявленного рака горла.
- Это связано с воздействием внешних и внутренних факторов.
По всему миру статистика не менее утешительна. Ежегодно диагностируется 15000 новых случаев патологии. Соотношение заболевших мужчин по отношению к женщинам составляет 1000:8. В Юсуповской больнице осуществляется полный курс диагностики, необходимой для выявления патологии даже на этапах формирования.
Чем раньше произведено обследование, тем благоприятнее прогноз. Качество проводимого лечения соответствует мировым стандартам. Для каждого пациента разрабатывается индивидуальная программа терапии и реабилитации, направленная на повышение качества жизни и профилактику рецидива. Основной метод лечения рака гортани – оперативное вмешательство.
Радикальным хирургическим вмешательством при злокачественной опухоли является удаление гортани. Последствия могут быть разными. После операции у некоторых пациентов пропадает голос, возобновляется рост опухоли. Ларингофиссура накладывается при локализации экзофитной опухоли на свободном крае передних двух третей истинной голосовой связки, без распространения новообразования на переднюю комиссуру и на черпаловидную область.
Если раковым процессом поражен значительный участок гортани, а подвижность в пораженной области очень ограничена или даже полностью отсутствует, процесс макроскопически является односторонним, хирурги выполняют операцию на горле при онкологии – резекцию половины гортани. Гемиларингэктомия показана не только при внутреннем раке, не прорастающем через хрящи гортани, но и при распространении опухолевого процесса на переднюю комиссуру и область черпаловидного хряща.
Если опухоль локализуется в передних двух третях одной истинной голосовой связки с переходом на переднюю комиссуру или даже на переднюю часть другой истинной голосовой связки выполняют половинную резекция гортани по Отану. При этой операции удаляют передние отделы гортани, оставляя её заднюю стенку.  В настоящее время наиболее распространёнными органосохраняющими операциями при ограниченном раке гортани остаются хордэктомия и диагональная резекция гортани. После операции у пациентов нарушается голосовая функция, они отмечают хрипоту, быструю утомляемость во время разговора и значительное ухудшение звучания при перегрузке.
В настоящее время наиболее распространёнными органосохраняющими операциями при ограниченном раке гортани остаются хордэктомия и диагональная резекция гортани. После операции у пациентов нарушается голосовая функция, они отмечают хрипоту, быструю утомляемость во время разговора и значительное ухудшение звучания при перегрузке.
Сколько длится первая стадия рака горла?
Рак горла 1 стадии — Если у пациента 1 стадия рака горла, то в 80% случаев он может прожить 5 лет.1 стадия рака горла – это этап, когда патологически измененные ткани затрагивают и слизистые прослойки, и соседние ткани. Но при этом, если у человека 1 стадия рака горла, то метастазы не переходят на лимфоузлы. На этой стадии рака горла еще можно прооперировать пациента и убрать опухоль.
Можно ли определить рак горла по анализу крови?
Методы диагностики — Ларингоскопия – это исследование проводится лечащим врачом при помощи специального прибора -ларингоскопа, который оснащен маленькой видеокамерой. Применение этого инструмента позволяет полностью осмотреть полость горла и голосовые складки, обнаружить новообразование и изучить его характер.
Сдача анализов – на ранней стадии именно анализ крови пациента может предупредить о наличии патологий в его организме. Пациент сдает кровь на общий анализ, а также на наличие онкологических маркеров. Зачастую о раке может говорить пониженный гемоглобин или слишком высокий уровень лейкоцитов в крови. Биопсия – позволяет наиболее точно поставить диагноз.
Данная методика позволяет не только выявить наличие онкологического процесса, но и гистологический характер опухоли. Эти данные дают возможность подобрать наиболее эффективное лечение в каждом отдельном случаев. Визуальные методы – чтобы сформировать более полную картину о размерах новообразования, лимфоузлов, состоянии близлежащих тканей, специалист обычно назначает больному:
магнитно-резонансную томографию; УЗИ; рентген; КТ.
После прохождения всех необходимых исследований лечащий врач определяет стадию развития опухоли и назначает больному подходящий метод лечения.
Как проверить глотку и гортань?
Эндоскопия горла и гортани (ларингоскопия) позволяет оценить состояние слизистой и голосовых связок и взять образцы тканей для исследования. Проводится обследование с помощью специального прибора – эндоскопа, оснащенного световолоконной оптикой. Современные аппараты выводят изображение на монитор. Ларингоскопия не требует подготовки, она безболезненна и занимает не больше 15 минут.
Как отличить простуду от рака горла?
На первых стадиях симптомы рака горла легко спутать с признаками обычной простуды, однако респираторные заболевания редко продолжаются дольше недели. Если боль в горле, кашель, охриплость и другие простудные проявления не проходят в течение двух-трёх недель, следует как можно быстрее обратиться к онкологу.
Какой привкус во рту при раке?
Какие болезни могут вызывать металлический привкус во рту —
Инфекционные заболевания дыхательных путей, У человека притупляется вкусовые и обонятельные рецепторы, от этого может появляться привкус железа. Синусит и гайморит, При этих заболеваниях притупляются обоняние и вкусовой анализатор, что и может послужить причиной изменения вкуса. Онкология, Железный привкус во рту может быть результатом как не диагностированного злокачественного процесса в организме, так и следствием химиотерапии, лучевой терапии от рака. Почечная недостаточность, Почки выводят из организма продукты обмена. При снижении этой функции они накапливаются в организме и выделяются другими системами, что может стать причиной металлического неприятного запаха изо рта или появления привкуса металла. Заболевания печени и желчного пузыря, Металлический привкус может возникать, например, при таких заболеваниях, как гепатит, холецистит, желчекаменная болезнь. Сахарный диабет, При возникновении металлического привкуса и запаха ацетона от человека, необходимо незамедлительно обратиться к врачу. Анемия, Металлический привкус появляется при нехватке в организме железа, витамина В12 и фолиевой кислоты.
Как делают узи горла и гортани?
Принцип проведения УЗИ горла — УЗИ гортани пациенту происходит следующим образом: пациенту необходимо лечь спиной вниз на кушетку. На кожу шеи наносится специальный гель, по которому проводится ультразвуковой датчик. Он посылает волны вглубь тканей гортани, они отражаются от мягких тканей и возвращаются, выдавая информацию на экран монитора ультразвукового аппарата.
Какой врач лечит рак гортани?
Какие врачи лечат рака гортани Онколог.
Как начинается рак ротовой полости?
Отёк верхней или нижней челюсти, смещение протезов; изменение голоса; увеличение лимфатических узлов в области шеи; белые или красные пятна во рту и на губах.
Как проявляется рак челюсти?
Это могут быть длительно незаживающие язвочки в полости рта, боль в полости рта, появление уплотнений, постоянная травматизация слизистой, дискомфорт при жевании и глотании, затрудненные движения языка или нижней челюсти, онемение языка, дискомфорт в области шеи, неприятный запах изо рта.
Какие симптомы при раке носоглотки?
Ресурсы по теме Плоскоклеточная карцинома является самым частым видом рака носоглотки. Симптомы развиваются поздно и включают односторонние кровянистые выделения из носа, носовую обструкцию, потерю слуха, ушную боль, отечность лица и онемение лица. Диагноз ставится на основании результатов биопсии, КТ исследования, МРТ исследования, ПЭТ КТ.
- Лечение проводят лучевой терапией, химиотерапией, в редких случаях – хирургическое лечение.
- Рак носоглотки может возникать в любой возрастной группе, включая подростков, и распространен в регионе Южно-Китайского моря.
- Хотя рак носоглотки довольно редко встречается в США и Западной Европе, он является обычным в Азии и одним из наиболее распространенных видов рака среди китайских иммигрантов в США, особенно среди имеющих южнокитайское и юго-восточноазиатское происхождение.
В течение нескольких поколений распространенность среди китайских американцев постепенно уменьшается, приближаясь к уровню заболеваемости среди американцев некитайского происхождения, что предполагает связь этиологии с экологической составляющей. Считается, что присутствие нитритов в пище и соленой рыбы повышают риск развития этого заболевания., Среди других злокачественных новообразований носоглотки встречаются: мукоэпидермоидная карцинома, аденокарцинома, лимфомы, фибросаркома, остеосаркома, хонросаркома и меланома.
Как отличить рак полости рта от стоматита?
Как проявляется рак ротовой полости на ранних стадиях? — Существуют три основных вида онкологии полости рта: 👉 язвенная – когда отдельные очаги патологии срастаются вместе, образуя язву, которая разрастается; 👉 узловатая – при этой форме в полости рта обнаруживается плотный белёсый узел; 👉 папиллярная – по внешнему виду напоминает бородавки и сопровождается отёком соседних тканей.
- В отличие от других видов онкологии, рак полости рта даёт о себе знать внешними проявлениями уже на ранней стадии развития.
- Существует множество симптомов и признаков, которые могут свидетельствовать о начале злокачественных процессов в ротовой полости.
- Давайте рассмотрим наиболее частые и типичные.1.
Появление на слизистой в полости рта маленьких белых язвочек. Это наиболее частый признак предракового состояния, которое называется лейкоплакия – когда на слизистой оболочке из клеток многослойного плоского эпителия формируются ороговелости, которые впоследствии перерождаются в злокачественные опухоли.
Такие белые язвочки можно спутать со стоматитом или грибковыми поражениями слизистой (типа кандидоза). Отличия в том, что в случае со стоматитом эти язвочки весьма болезненны и, как правило, проходят в течение недели. При онкологии они практически не беспокоят пациента и могут держаться месяцами. Кроме того, язвы при стоматите чаще всего возникают на внутренних сторонах губ, на щеках и на боковых поверхностях языка, в то время как лейкоплакия может возникать в любой части ротовой полости.
Если вы заметили у себя какие-либо белые язвочки или ранки в полости рта, которые не проходят в течение двух недель, это повод обратиться к врачу.2. Появление в полости рта красных язвочек и пятен. Такие образования врачи называют эритроплакией. Обычно такие язвочки также безболезненны и внешне напоминают проявление герпеса, воспаления дёсен или стоматита на ранней стадии.
Правда при стоматите красные язвочки со временем белеют, а при эритроплакии остаются красными и не проходят в течение нескольких недель. Что касается герпеса, то чаще всего он бывает на внешних сторонах губ. Эритроплакия всегда возникает во рту.3. Появление во рту других образований, которые не проходят в течение двух – трёх недель и увеличиваются в размерах (шишки, бугорки, огрубевшие участки слизистой и т.п.).4.
Ноющая боль во рту, не связанная с болезнями зубов, дёсен или инфекциями полости рта. Как правило, при онкологии такая боль не является резкой и сильной и не фокусируется в каком-то одном участке, а распространяется на всю ротовую полость. Нередко она сопровождается воспалением лимфоузлов на шее и голове, ниоткуда взявшимся онемением языка, горла, нёба (или, наоборот, повышением их чувствительности).
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани. Образование способно к инфильтративному или экзофитному росту. Болезнь в процессе развития дает как регионарные, так и отдаленные метастазы.
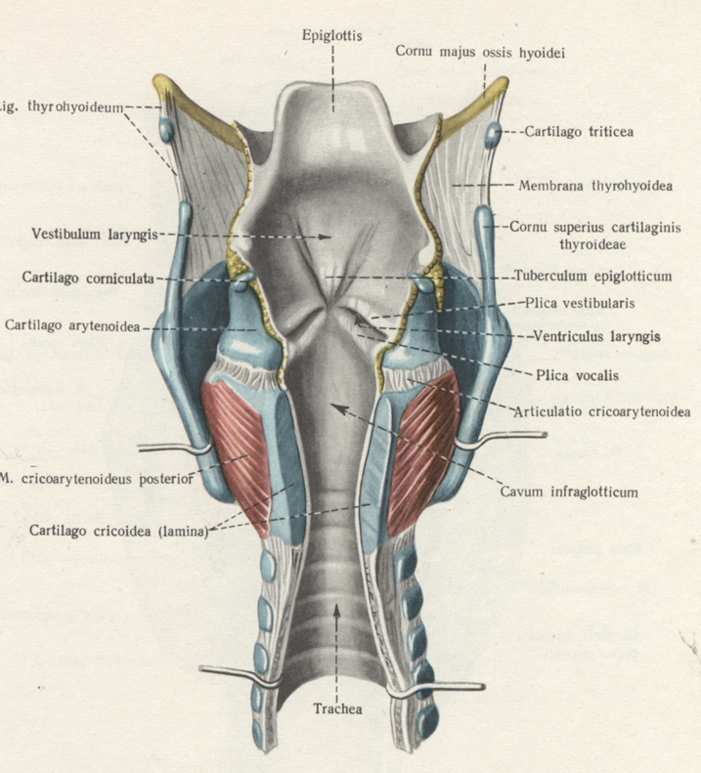
Эпидемиология
- По распространенности в мире злокачественные новообразования шеи и головы занимают 6-е место.
- Основные локализации из числа органов шеи и головы – гортань и гортаноглотка.
- В России по частоте заболеваемости рак гортани занимает 5-е место.
- Самая высокая заболеваемость – в Таиланде, Польше, штате Огайо (США), Италии, Франции, Испании.
- Более подвержены заболеванию мужчины – 1 к 10-ти.
- Чаще всего – в 95% случаев – среди злокачественных поражений гортани диагностируется плоскоклеточный рак.
- Среди всех злокачественных новообразований шеи и головы эта болезнь находится на 1-м месте.
- В общей структуре раковых патологий – 2,6%.
- На 100000 человек заболеваемость – 4-6.
- Низкая заболеваемость (то есть на 100000 человек – менее 2-х) отмечается в Японии, Норвегии, Швеции.
Предлагаем ознакомиться с визуализированной статистикой по США за 1992-2015 гг. График показывает смертность и число впервые диагностированных случаев.
Определение
Гортань – область горла, которая располагается между трахеей и корнем языка. В ее строении присутствуют голосовые связки, при вибрации которых формируется голос человека.
Чтобы дать определение распространенности процесса, нужно учитывать анатомию гортани. Она разделяется на 3 отдела по ряду особенностей: различия слизистой и подслизистого слоя, лимфо- и кровообращения и др. Рассмотрим основные отделы органа:
- Верхний, или вестибулярный. В него входят следующие структуры: черпало-надгортанные связки с гортанной стороны, морганиевы желудочки, ложные голосовые связки, надгортанник.
- Средний. Это область расположения истинных голосовых связок.
- Нижний, или подсвязочный.
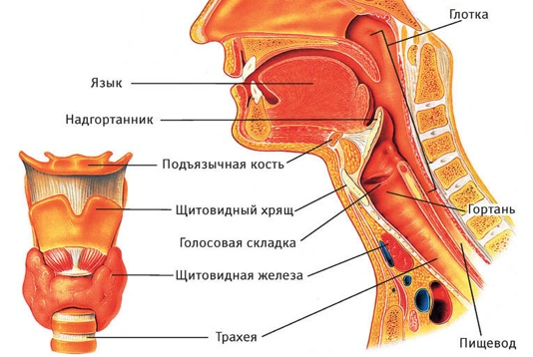
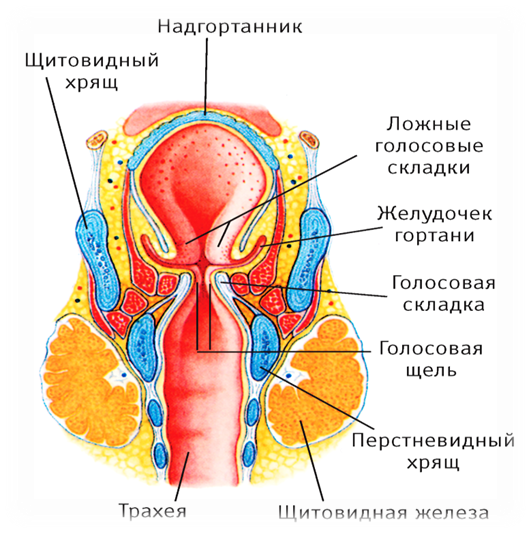
Этой градацией в значительной степени определяются различия в течении заболевания. Чаще всего поражается складочный и надскладочный отделы (50-70%), при этом заболеваемость по складочному отделу составляет 30-40% случаев, а по подскладочному – 3-5%. Самое злокачественное течение – если опухоль поражает вестибулярный отдел. В этом случае с частотой 40-60% развиваются метастазы. Самый благоприятный прогноз – если поражен складочный отдел. Метастазы при этом диагностируются в 5-12% случаев. При поражении новообразованием подскладочного отдела показатели – примерно такие же.
Особенности развития метастазов, в зависимости от локализации онкологии
Надскладочный отдел
Здесь присутствует хорошо развитая лимфатическая сеть, которая способствует тому, чтобы опухоль быстро распространялась по местной и регионарной локализации. В основном метастазы поражают верхнюю и среднюю группу лимфоузлов, находящихся в глубокой яремной цепи, – 50-60% случаев. Метастазы локализуются:
- в 57% случаев на стороне опухоли;
- в 9% – с двух сторон гортани;
- в 6,3% – контрлатерально, то есть на противоположной от новообразования стороне.
Голосовые складки
Благодаря малому лимфообращению, метастазы отмечаются здесь редко. В 5-12% случаев они обнаруживаются в средних глубоких яремных лимфоузлах.
Подскладочный отдел
Регионарные метастазы встречаются в 5-12% случаев. При этом в 20% случаев они развиваются в претрахеальных и предгортанных лимфоузлах. Лимфа двигается по направлению нижних глубоких яремных лимфоузлов, где тоже диагностируется метастазирование.
Отдаленные метастазы наиболее часто диагностируются в ребрах, легких, средостении.
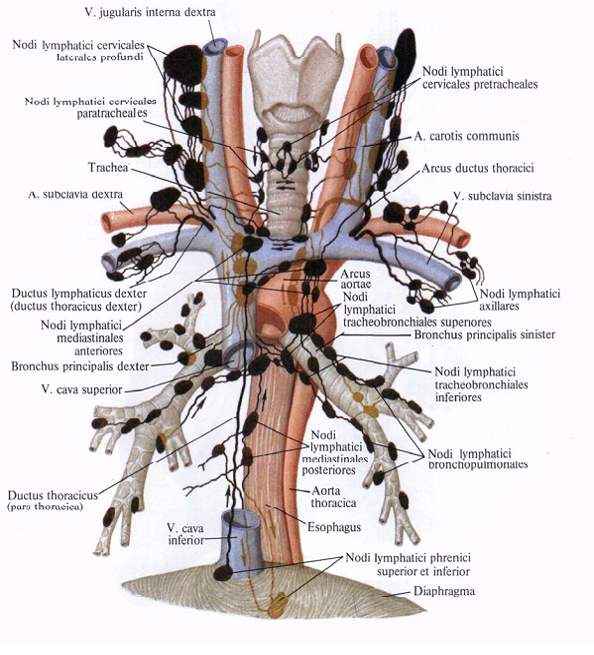
Предраковые заболевания
Рассмотрим патологии, которые предшествуют раку гортани:
- ларингит, которым человек болеет в хронической форме и много лет;
- особую роль в появлении этой патологии играют:
- чаще всего – папиллома, существующая длительное время, и лейкоплакия слизистой, выстилающей гортань;
- пахидермия;
- дискератозы;
- кистозные образования на гортанных желудочках;
- фиброма на широком основании;
- хронические воспаления, не поддающиеся лечению и обусловленные курением, алкоголизмом, сифилисом.
Ларингит
Ларингит
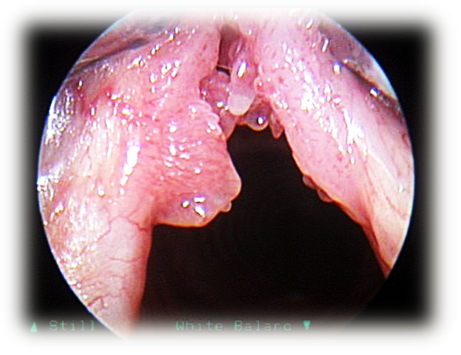
Папиллома
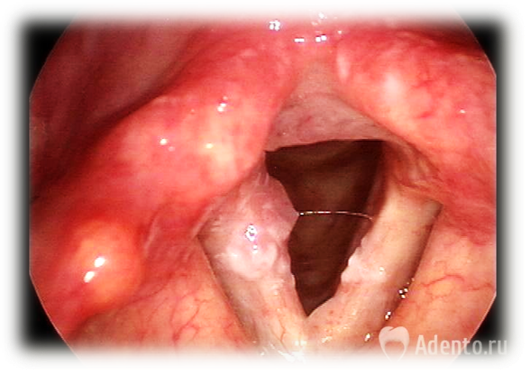
Папиллома
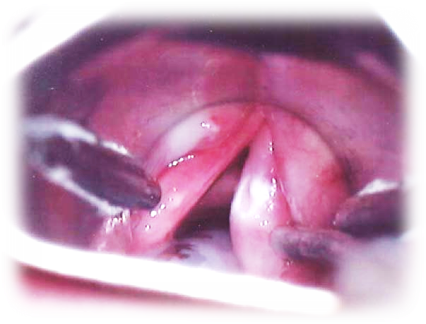
Лейкоплакия
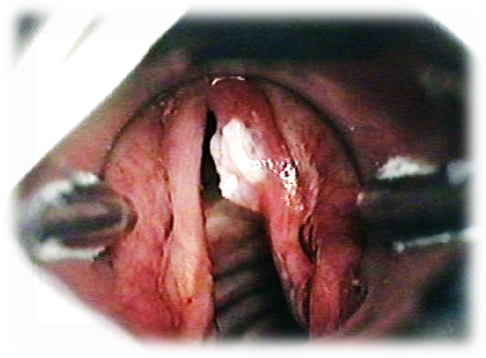
Лейкоплакия
Факторы риска
Важно понимать, что наличие перечисленных факторов не означает, что вы обязательно столкнетесь с раком, однако и их отсутствие не гарантирует того, что у вас нет онкологии.
Основные факторы, повышающие риск заболеть раком гортани:
- Алкоголь. Те, кто регулярно выпивают крепкие спиртные напитки, болеют раком полости рта в 6 раз чаще. Очень опасно сочетание курения и алкоголя.
- Курение. Чем выше у курильщика стаж и чем больше сигарет он выкуривает, тем выше риск заболеть. Вероятность появления рака повышает в том числе пассивное курение.
- Условия работы. К факторам риска относятся: труд в условиях высокой запыленности (особенно, если пыль содержит вредные химикаты, радиоактивные вещества, металлы), при контакте с изотопами и при высокой температуре.
- Вирус папилломы человека (ВПЧ). ВПЧ-позитивными считались новообразования с подтипами вируса ВПЧ18 и ВПЧ16.
- Неправильный рацион.

Подтверждение тому, что алкоголь и курение повышают риск развития заболевания найдено в исследованиях, которые посвящены изучению того, как ведет себя опухолевый ген-супрессор р53. В соответствии с этими исследованиями среди всех больных раком гортани в 42% была выявлена мутация этого гена. У тех, кто одновременно пьет и курит, мутация отмечалась в 58% случаев. У тех, кто курит, но не пьет, – в 33%. У непьющих и некурящих мутация происходила всего в 17% случаев. Кроме того, у некурящих и непьющих людей мутация р53 отмечалась на участке ДНК, который более характерен для эндогенных мутаций.
Стадии заболевания
Рассмотрим TNM клиническую классификацию. В соответствии с ней символ N обозначает, есть ли метастазы в регионарных лимфоузлах (л/у):
- NX – не хватает данных, чтобы оценить регионарные л/у;
- N0 – признаков метастазирования в регионарных лимфоузлах нет;
- N1 – отмечаются метастазы в одном л/у, расположенном на стороне поражения, имеющие размер до 3 см в наибольшем измерении;
- N2 – на стороне поражения отмечаются метастазы в одном л/у до 6 см в наибольшем измерении, либо метастазы до 6 см в наибольшем измерении присутствуют в нескольких л/у на стороне опухоли, либо метастазы до 6 см в наибольшем измерении располагаются в л/у с обеих сторон;
- N2а – на стороне поражения в одном л/у присутствуют метастазы до 6 см в наибольшем измерении;
- N2b – на стороне поражения в нескольких л/у присутствуют метастазы до 6 см в наибольшем измерении;
- N2c – с обеих сторон либо противоположно от опухоли в л/у располагаются метастазы до 6 см в наибольшем измерении;
- N3 – в л/у обнаруживаются метастазы более 6 см в наибольшем измерении. Л/у средней линии относят к узлам на стороне поражения.
Символ М показывает, есть ли отдаленные метастазы:
- МХ – нет данных, чтобы оценить отдаленные метастазы;
- М0 – не обнаружено признаков отдаленных метастазов;
- М1 – отмечается отдаленное метастазирование.
Классификация опухолей по символу Т с учетом локализации в гортани
| Надсвязочный отдел | Т1 | Опухоль находится только в надсвязочной части, голосовые связки подвижны |
| Т2 | Поражена слизистая нескольких анатомических областей связочной или надсвязочной части либо зона вне надсвязочной части (медиальная стенка грушевидного синуса, слизистая корня языка и др.) без фиксации гортани | |
| Т3 | Новообразование ограничивается гортанью с фиксацией голосовых связок и/или распространено на заднюю часть гортанного хряща, ткань в преднадгортанной области; эрозия щитовидного хряща минимальна | |
| Т4а | Опухоль поражает щитовидный хрящ и/или распространена на мягкие ткани вокруг гортани: пищевод, шею (наружные и глубокие мышцы), щитовидную железу, лентовидные мышцы, язык | |
| Т4b | Новообразование поражает средостение либо оболочку сонной артерии, а также предпозвоночную область | |
| Связочный отдел | Т1 | Новообразование ограничивается голосовыми связками, не нарушает их подвижность, в процесс могут быть вовлечены задняя и передняя комиссуры |
| Т1а | Новообразование ограничивается одной голосовой связкой | |
| Т1b | Поражены обе голосовые связки | |
| Т2 | Патология поражает под- и/или надсвязочную зоны, нарушает подвижность голосовых связок | |
| Т3 | Поражена только гортань с фиксацией голосовых связок и/или опухоль прорастает в надсвязочную область и/или провоцирует эрозию щитовидного хряща | |
| Т4а | Опухолью поражены ткани вокруг гортани (лентовидные мышцы, трахея, глубокие/наружные мышцы языка, шея, пищевод, лентовидные мышцы) или щитовидный хрящ | |
| Т4b | Новообразование проросло в средостение, предпозвоночное пространство или оболочку сонной артерии | |
| Подсвязочный отдел | Т1 | Новообразование ограничивается подсвязочной областью |
| Т2 | Опухоль поражает одну или две голосовые связки, подвижность – свободная или ограниченная | |
| Т3 | Новообразование не выходит за пределы гортани с фиксацией голосовых связок | |
| Т4а | Новообразование прорастает в щитовидный либо перстневидный хрящ и/или поражает ткани, расположенные вокруг гортани (щитовидная железа, шея, включая наружные/глубокие мышцы языка, трахея, лентовидные мышцы) | |
| Т4b | Опухоль распространяется на предпозвоночное пространство, оболочку сонной артерии либо средостение |
Таблица общей группировки заболевания по стадиям

Симптомы и клиническая картина
Клиническая картина заболевания различна, в зависимости от пораженной опухолью зоны. Рассмотрим каждую из них.
Рак вестибулярного отдела (отмечается в 60-65% случаев)
В течение первых нескольких месяцев пациенты ощущают:
- першение в горле;
- сухость;
- ощущение присутствия инородного тела.
Позднее присоединяется следующая симптоматика:
- нарушение глотания;
- утомляемость;
- глухой голос;
- боль при глотании;
- утренняя боль при глотании, а позднее – постоянная.
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита.
При поражении голосового отдела (встречается в 30-35% случаев)
Клиническая картина при поражении этой области следующая:
- слабость и охриплость голоса;
- быстрая утомляемость при голосовой нагрузке;
- позднее – трудности при дыхании, афония.
Подголосовой отдел
Для поражения этой зоны характерны следующие симптомы:
- учащающиеся приступы кашля, сопровождающиеся трудностями при дыхании.
Для опухоли характерен эндофитный вид роста, а также склонность прорастать вниз и к хрящевым структурам трахеи.
Методы диагностики
Сначала представим таблицу дифференциальной диагностики
| Форма болезни | Клиническая картина |
| Папиллома в области гортани | Обычно возникает на голосовых связках, реже поражает надгортанник, мелкобугристая, бледно-серая, у пациента проявляется осиплость голоса |
| Лейкоплакия | На голосовых связках обнаруживается пятно белого цвета и с неровной поверхностью, чаще всего оно находится сзади черпаловидных хрящевых структур, характеризуется нарушением фонации и кашлем |
| Фибромы голосового отростка контактной формы | Находятся в задних частях голосовых складок, на одной из них напоминает молоточек, на другой – наковальню, у пациента меняется голос |
| Фибромы гортани | Располагаются в передней трети голосовых связок, иногда имеют широкое основание и исходят из гортанного желудочка или вестибулярной связки |
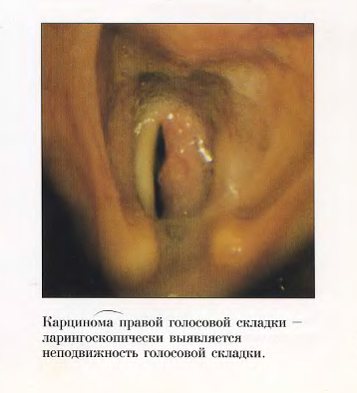
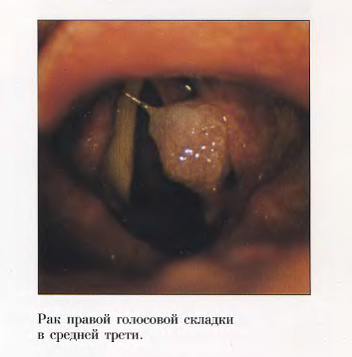
Диагностика этого заболевания включает физикальные и инструментальные методы обследования.
Физикальные:
- сбор анамнеза жизни и заболевания;
- осмотр и пальпация (прощупывание) лимфоузлов и гортани.
Инструментальные:
- ларингоскопия (непрямая);
- фиброларингоскопия, в ходе которой делается прицельная биопсия;
- УЗИ (выполнение пункции лимфоузлов под контролем УЗИ);
- Трепан биопсия ЛУ с последующим гистологическим исследованием биоматериала, имеющее решающее значение для постановки диагноза в онкологии.
Рассмотрим подробно методы диагностики, опишем их особенности.
Ларингоскопия
- Непрямая. С ее помощью определяют расположение и границы новообразования, формы его роста, цвет слизистой, ее целостность, размер просвета голосовой щели, уровень подвижности голосовых складок, а также наличие воспаления хрящей и надхрящницы гортани (хондроперихондрит).
- Фиброларингоскопия. Позволяет осмотреть отделы гортани, которые не видно при проведении прямой ларингоскопии (надгортанник, гортанные желудочки, переднюю комиссуру, подкладочный отдел). В ходе нее делается прицельная биопсия.
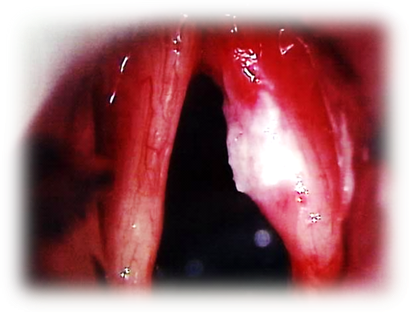
Ларингоскопия
Рентгенологические методики
Пациенту проводятся следующие обследования:
- МРТ/ КТ мягких тканей шеи с применением внутривенного контрастирования — обеспечивают данные о распространении патологического процесса по отделам гортани, а также дают информацию по регионарному лимфатическому коллектору;
- рентгенография органов грудной клетки либо КТ грудной и брюшной полостей с применением контраста.
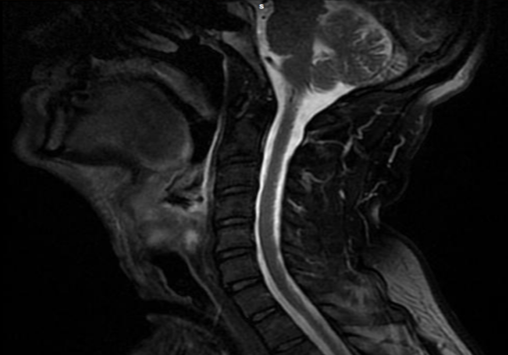
Рентгенологические методы исследования
Рентгенологические методы исследования
Гистологическое исследование
В соответствии с гистологическим строением в 98% случаев рак гортани представлен неороговевающим или ороговевающим плоскоклеточным эпителием. Реже диагностируется аденокарцинома. В крайне редких случаях (0,4%) – саркома.
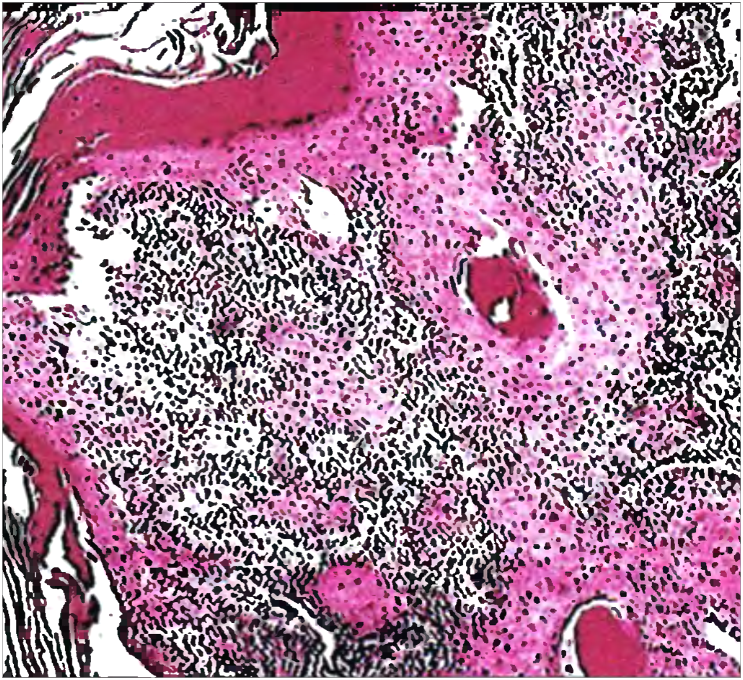
Плоскоклеточный высокодифференцированный рак
Методы лечения
Методика терапии выбирается с учетом очень многих факторов: стадия, расположение опухоли, форма ее роста, распространенность процесса, степень злокачественности. Самое важное предварительное исследование – биопсия с последующей гистологией, определяющая тип злокачественной ткани. КТ и фиброларингоскопия продемонстрировали высокую эффективность при диагностике поражения хрящей гортани и окологортанных пространств. Так, если эти структуры поражены, в комплекс терапии обязательно включается хирургическое вмешательство.
Основные методики:
- операция;
- лучевая терапия;
- химиотерапия;
- комбинация перечисленных методов.
Хирургическое вмешательство
Проводятся следующие виды операций:
- CO2- лазерные резекции;
- Ларингэктомия;
- Частичная резекция гортани
- Шейная лимфодиссекция
- Реконструктивно-пластические операции
Объем работы хирурга определяется месторасположением опухоли, ее распространенностью и радиочувствительностью.
Разновидности оперативных вмешательств:
- Хордэктомия. Представляет собой удаление одной голосовой связки. Показания к ней: поражение только одной голосовой связки без распространения процесса на голосовой отросток черпаловидного хряща и комиссуру, отсутствие иммобилизации голосовой складки.
- Гемиларингэктомия – резекция половины гортани.
- Переднебоковая (или диагональная) резекция гортани – остается 2/3 половины гортани. Показания: поражение опухолью половины гортани и переход через переднюю комиссуру.
- Передняя (или фронтальная) резекция гортани. Проводится иссечение передней комиссуры и расположенных в непосредственной близости участков голосовых связок.
- Горизонтальная резекция гортани. Иссекается пораженная часть, могут быть сохранены голосовые складки. Проводится при расположении новообразования в преддверии.
- Операция Крайля. Удаляется внутренняя яремная вена вместе с клетчаткой и лимфатическими узлами.
- Фасциально-футлярное иссечение лимфатических узлов и клетчатки шеи
- Ларингэктомия вместе с корнем языка и подъязычной костью.
Операцию Крайля и ФФИ ЛУ и клетчатки шеи (фасциально-футлярное иссечение лимфатических и клетчатки шеи) по показаниям проводят, если наблюдается недостаточная регрессия увеличенных лимфоузлов и возможность их оперирования после облучения 40 Гр, а также при первом этапе лечения
Наличие N1 и N2а подвижных л/у при отсутствии вовлечения в патологический процесс кивательной мышцы и яремной вены служит показанием к фасциально-футлярной лимфодиссекции.
Если в наличии N1, N2а, b, с вколоченные, неподвижные л/у, а в процесс также вовлечена кивательная мышца и внутренняя яремная вена, проводится операция Крайля.
Если регионарный метастаз на шее спаян с сосудами, пациенту дополнительно назначается ангиография и КТ шеи, потому что в этом случае возможно проведение операции Крайля с удалением артерии и ее пластическим замещением.
Если у пациента обнаруживаются единичные метастазы в печени и легких, нужно дообследование, чтобы решить вопрос о дальнейшей тактике ведения этого пациента
Лучевая терапия
Показаниями служат новообразования в среднем и вестибулярном отделах гортани.
Облучение может проводиться в качестве подготовки к операции (режим 40-45 Гр), а также радикально в лечебном режиме (70 Гр).
Согласно данным зарубежных и отечественных авторов, при I-II стадии рака гортани 70-80% пациентов может быть вылечено с использованием режима 70 Гр, а также 45-52% больных с III стадией.
Противопоказания к облучению на первом этапе:
- хондроперихондрит гортани;
- стеноз гортани (выраженный);
- поражение опухолью окружающих органов (трахеи, пищевода), а также ее распад;
- отдаленные метастазы;
- неподвижные конгломераты метастазов с врастанием в магистральные сосуды;
- поражение подскладочного отдела;
- общее тяжелое состояние пациента на фоне диабета, прогрессирующего туберкулеза, сердечно-сосудистых заболеваний.
 Некоторым ослабленным пациентам, включая людей с тяжелыми сопутствующими болезнями, проводится расщепленный курс облучения: сначала – доза 38-40 Гр, потом перерыв 1-2 недели, после стихания лучевых реакций и восстановления сил, а затем продолжение терапии до 70-74 Гр.
Некоторым ослабленным пациентам, включая людей с тяжелыми сопутствующими болезнями, проводится расщепленный курс облучения: сначала – доза 38-40 Гр, потом перерыв 1-2 недели, после стихания лучевых реакций и восстановления сил, а затем продолжение терапии до 70-74 Гр.
Если после проведения облучения 40 Гр эффект недостаточен и при этом пациент категорически отказывается от хирургической операции, лучевую терапию продолжают до лечебной дозы (70 Гр).
Когда опухоль распространена на переднюю комиссуру, преднадгортанное пространство, боковую стенку глотки, облучение неэффективно в качестве единственного метода лечения. Его дополняют химиотерапией, СВЧ-гипертермией и/или операцией.
Часто до начала лечения, при необходимости, пациенту формируют трахеостому из-за высокого риска удушья во время лечения. Во время лучевой терапии или химиотерапии вследствие отека, может возникнуть необратимое состояние, которое может повлечь за собой смерть пациента, без предварительной трахеоостомии. Также возникает необходимость установки гастростомы, которая может быть выполнена под эндоскопическим контролем и классическим открытым способом.
Если у больного присутствует трахеостома, назогастральный зонд или гастростома — это не является препятствием к облучению или к химиотерапии. Если новообразования распространены, то трахеостома может попадать в поле облучения.
Химиотерапия
Варианты применения системной химиотерапии:
- паллиативное лечение при метастазах и рецидивировании заболевания;
- в комбинации с облучением – органосохраняющее лечение опухолей, являющихся местнораспространенными;
- неоадъювантная терапия – дает возможность провести операцию и/или снизить объем вмешательства;
- при отказе пациента от операции или невозможности хирургического вмешательства, например при непереносимости наркоза, в пожилом возрасте, при соматических болезнях.
Основные используемые препараты: 5 Фторурацил, Цисплатин, Карбоплатин, Паклитаксел
Противопоказания к химиотерапии:
- перихондрит;
- стеноз гортани 2-3-й степени;
- поражение опухолью черпаловидного и щитовидного хрящей;
- язва желудка и 12-перстной кишки;
- заболевания почек, печени, сердечно-сосудистой системы в стадии декомпенсации;
- декомпенсированный сахарный диабет;
- беременность;
- открытая форма туберкулеза легких.
Особые указания по лечению
По данным исследований, при поражении надскладочного отдела и распространенности процесса до стадии Т1N0M0 лучше отдавать предпочтение облучению (процент излечения достигает 95%, сохраняется функция гортани). При T2N0M0 и аналогичной локализации показана органосохраняющая операция, потому что до 80% рецидивов после облучения связано с поражением именно этих гортанных структур.
Если поражен складочный отдел и регистрируется стадия Т1N0M0, терапию начинают с облучения. При таком способе процент излечения составляет 75-78%, с учетом чего нужно проводить первичную оценку эффективности терапии на дозе 40 Гр. Если отмечается регресс новообразования менее 70%, то возможно проведение хирургического вмешательства – хордэктомии. Когда новообразование распространено на переднюю комиссуру и вторую голосовую складку, проводят резекцию гортани, потому что в этом случае отдаленные результаты лучше, чем при облучении.
Химиотерапия не улучшает результаты лечения при стадии Т1-2N0M0.
При терапии местнораспространенной патологии в стадии Т3N0M0-T4N0M0 наибольшую эффективность показало применение комбинированной методики с разной последовательностью облучения и хирургического вмешательства, потому что в этом случае у 70-73% пациентов добиваются пятилетней выживаемости. Однако при этом проводится ларингэктомия, инвалидизирующая пациента.
Если у пациента есть противопоказания к операции, терапию начинают с облучения. Если рак распространен Т3-Т4, то возможности лучевой терапии ограничены. При этом если операции и возможны, они носят калечащий характер. Вариантом органосохраняющего лечения местнораспространенной патологии или гортаноглотки может быть сочетание индукционной химиотерапии по схеме PF («Цисплатин» и «5-фторурацил) с дальнейшим облучением при наличии ответа на терапию. Если его не наблюдается, проводят ларингэктомию.
Лечение метастазов в лимфоузлах шеи
Регионарные метастазы при раке гортани не препятствуют консервативной терапии, потому что новообразования этой локализации (N1-N2) часто поддаются химиотерапии и облучению. Поэтому лимфоузлы с обеих сторон нужно включать в зону облучения гортани. Если нужно облучать лимфоузлы нижних отделов шеи, показано применение прямого поля с блоком. Нижний край этого поля проходит на 1 см ниже нижней границы ключицы. В случае поражения надключичных лимфоузлов, необходимо облучать лимфоузлы верхнего средостения.
Когда присутствуют несмещаемые или ограниченно смещаемые метастазы, целесообразно начинать лечение с неоадъювантной полихимиотерапии и последующим облучением 40 Гр. Дальше тактика определяется эффективностью проведенного лечения. Если наблюдается значительная или полная регрессия метастазов, а также их неоперабельность после дозы 40 Гр, то облучение доводят до 60-70 Гр.
Стоит особо отметить, что сегодня, когда показатель качества жизни так же важен, как и онконадежность лечения, специалисты направляют свои усилия на разработку и усовершенствование консервативной терапии, включающей разные виды химиотерапии и облучения, а также на проведение органосохраняющих операций, позволяющих сохранить или восстановить основные функции гортани.
Прогноз выживаемости
Прогноз зависит от стадии заболевания, однако в целом он неблагоприятен. Это в значительной степени обуславливается большой долей больных с распространенными формами рака.
Согласно клиническим наблюдениям и данным литературы, запущенные формы онкологии гортаноглотки составляют больше 85% из всех впервые установленных случаев заболеваемости.
При применении современных способов комплексной терапии у 56% пациентов удается добиться пятилетней выживаемости.
Прогноз становится хуже при наличии метастазов: при раке гортаноглотки Т3-4N0-1М0 трехлетняя выживаемость составляет до 80%, а при стадии Т3-4N2-3М0 – до 40%.
Если в результате применения химиотерапии и облучения достигнута полная регрессия заболевания, нужно регулярно наблюдаться и обследоваться, чтобы при рецидиве своевременно сделать операцию.
Таблица процентов выживаемости, в зависимости от формы патологии и ее стадии
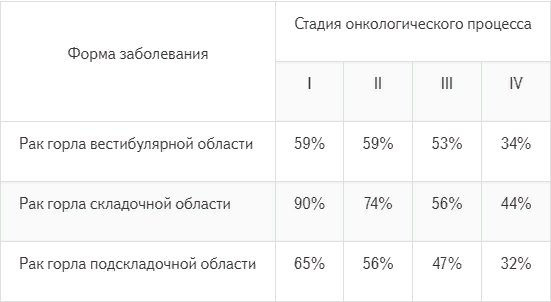
Для больных с III-IVb стадиями пятилетняя выживаемость составляет 48,2%, при ВПЧ+ и ВПЧ- (ОР=0,73, р<0,001) – 42,1%.
Реабилитация
Широко распространена логопедическая методика реабилитации, направленная на восстановление голосовой функции и достижение хорошего качества голоса. Достигнуть поставленных целей удается в 45-60% случаев.
После ларингэктомии:
Голос – социально важная функция, что не нуждается в доказательствах, поэтому вполне обоснованно пациенты стремятся ее сохранить или восстановить. У тех, кто перенес ларингэктомию, голосовая реабилитация проводится путем обучения так называемому пищеводному голосу, использования голосовых устройств или установки трахеопищеводного шунта вида Bloom-Singer.
Один из методов при реабилитации голоса у пациентов, которые перенесли полную резекцию гортани, является применение голософормирующих аппаратов разных конструкций. Это могут быть электрогортани, звукогенераторы.
Согласно мнению многих авторов, метод обучения пищеводной речи – наиболее физиологичен и малоинвазивен. В 62-91% случаев возможно сформировать псевдоголос, которого будет достаточно для общения.
Недостатки метода:
- пациенты трудно осваивают метод заглатывания воздушных масс в пищевод и выталкивания его при фонации;
- пищевод в качестве резервуара для воздуха имеет малый объем – 180-200 мл;
- спазм и гипертонус сжимательных элементов глотки.
Хирургическая методика восстановления голоса после проведенной ларингэктомии
Метод основан на формировании шунта между пищеводом и трахеей. Через него воздух из легких попадает в глотку и пищевод, провоцируя вибрацию глоточно-пищеводного элемента, который является генератором голоса.
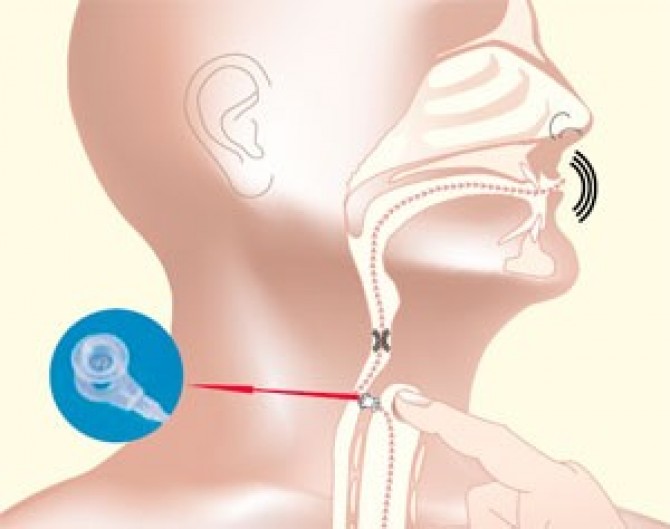
Помещенный в просвет шунта голосовой протез пропускает воздух из легких в пищевод и не допускает попадания пищи и жидкости в обратном направлении.
Хорошее качество голоса, благодаря этой методике, достигнуто у 93,3% пациентов. Однако авторы метода указывают, что в 7-30% случаев возможны осложнения: грибковое поражение протеза, излишний рост грануляций, смещение протеза, протекание протеза, которое может привести к аспирационной пневмонии у пациентов.
Исследования показывают, что у всех пациентов после органосохраняющих операций наблюдается нарушение функции глотания, потому что сообразно с типом вмешательства перестраивается весь механизм. Нарушения защитной функции более значительны после горизонтальной и сагиттальной резекции гортани. Чтобы предотвратить аспирацию пищи и слюны в послеоперационном периоде, используются разные способы обтурации (закупорки) гортани: начиная тампонадой по Микуличу (показана при сагиттальной операции) и заканчивая применением обтураторов и Т-образных трубок из силикона с закрытым верхним концом, вводящихся в сформированный дыхательный анастомоз. Эти меры направлены на предотвращение попадания пищи в дыхательные пути.
Аспирация слюны хронической формы часто влечет за собой пневмонию, поэтому в некоторых случаях показаны корригирующие хирургические вмешательства. Решение данной проблемы влияет на дальнейшую жизнь пациента, потому что постоянная аспирация может стать причиной необходимости проведения ларингэктомии.
Одна из самых сложных задач при проведении органосохраняющих операций – восстановление функции дыхания, потому что все разновидности резекции, за исключением экстирпации надгортанника, деформируют гортань и уменьшают ее размеры. В. О. Ольшанский приводит сравнительно более высокую цифру – у него получается деканюлировать 73,4% пациентов. Автор применял для восстановления просвета гортани эндопротез в форме трубки, состоящий из биологически совместимых полимерных материалов, пропитанных антисептическим составом.

