Обновлено: 22.05.2023
Distantia cristarum — расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения distantia spinarum пуговки тазомера передвигают с остей по наружному краю гребня подвздошных гостей до тех пор, пока не определят наибольшее расстояние; это расстояние и есть distantia cristarum; оно в среднем равняется 28—29 см
Distantia trochanterica — расстояние между большими вертелами бедренных костей Отыскивают наиболее выдающиеся точки больших вертелов и прижимают к ним пуговки тазомера. Этот размер равен 31—32 см
2.Прямой размер таза
Женшину укладывают на бок, нижележащую ногу сгибают в тазобедренном и коленном суставах вышележащую вытягивают. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится между остистым отростком V поясничного позвонка и началом среднего крестцового гребня (надкрестцовая ямка совпадает с верхним углом крестцового ромба).
Верхненаружный край симфиза определяется легко; для уточнения расположения надкрестцовой ямки скользят пальцами по остистым отросткам поясничных позвонков по направлению к крестцу; ямка легко определяется осязанием под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20—21 см
3.Истинная конъюгата. Диагональная конъюгата (conjugata diagonalis)
Наружная конъюгата имеет важное значение — по ее величине можно судить о размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгата равна 20 см, то истинная конъюгата равна 11 см; если наружная конъюгата имеет длину 18 см, то истинная равна 9 см и т.д.
Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате.
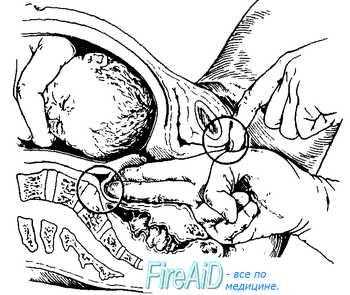
Рис 4.13а. Измерение диагональной конъюгаты.
Диагональной конъюгатой (conjugata diagonalis) называется расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики. II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхушке мыса, а ребром ладони упираются в нижний край симфиза (рис. 4.13, а,б). После этого II пальцем другой руки отмечают место соприкосновения исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают, и ассистент измеряет тазомером или сантиметровой лентой расстояние от верхушки III пальца до точки, соприкасающейся с нижним краем симфиза.
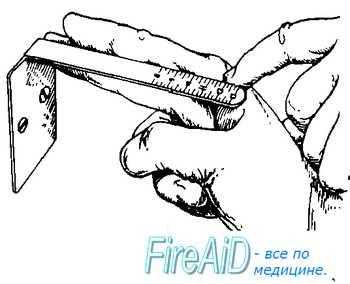
Рис 4.13б. Измерение диагональной конъюгаты.
– Диагональная конъюгата при нормальном тазе равняется в среднем 12,5—13 см Для определения истинной конъюгаты из размера диагональной конъюгаты вычитают 1,5—2 см.
Измерить диагональную конъюгату удается не всегда, потому что при нормальных размерах таза мыс не достигается или прощупывается с трудом.
Если концом вытянутого пальца мыса нельзя достигнуть, объем данного таза можно считать нормальным или близким к норме. Поперечные размеры таза и наружную конъюгату измеряют у всех без исключения беременных и рожениц.
Примечание
-при индексе Соловьёва более 15 см (кости толстые) от значения наружной конъюгаты отнимите 10 см, от значения диагональной конъюгаты отнимите 2см.
Измерение ромба Михаэлиса
Цель исследования: определение формы сужения таза.
Ресурсы: сантиметровая лента.
Алгоритм действия.
1. Предупредите беременную о предстоящем исследовании.
2. Попросите беременную раздеться.
3. Сядьте на стул со стороны спины беременной.
4. Произведите измерения вертикальной и горизонтальной диагоналей стерильной сантиметровой лентой:
· вертикальная диагональ – расстояние от верхнего угла ромба Михаэлиса (надкрестцовая ямка) до нижнего угла (верхушка крестца), в норме равно 11 см.
· горизонтальная диагональ – расстояние между боковыми углами ромба Михаэлиса (верхнезадние ости подвздошных костей), в норме равно 10-11 см.
5. Отметьте полученные результаты.
7. Запишите результаты измерения в медицинскую документацию.
Измерение диагональной конъюгаты
Цель исследования: определение степени сужения таза.
Ресурсы: гинекологическое кресло,индивидуальная пелёнка, сантиметровая лента или тазомер, одноразовые перчатки.
ИЗМЕРЕНИЕ НАРУЖНЫХ РАЗМЕРОВ ТАЗА
Зная размеры таза, можно предположить течение родов, возможные осложнения при них, вероятность самопроизвольных родов.
Показания: беременность, если женщина планирует ее продолжать.
Противопоказания: нет.
Подготовка инструментов:Тазомер, обработанный дезинфицирующим раствором.
Подготовка беременной:
1. Уложить беременную на кушетку на спину, подстелив индивидуальную подкладную пеленку.
2. Освободить живот от одежды.
Техника выполнения:
Обычно определяют 4 размера таза – три поперечных и один прямой. Сначала определяют поперечные размеры таза.
1. Ветви тазомера берутся в руки таким образом, чтобы большой и указательный пальцы держали пуговки. Шкала делений обращена кверху, к лицу исследуемого.
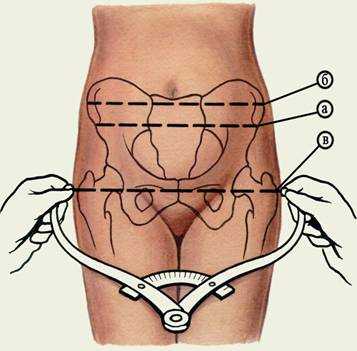
2. Указательными пальцами прощупывают пункты, расстояние между которыми измеряют, прижимают к ним пуговки раздвинутых ветвей тазомера и отмечают по шкале величину искомого размера:
а) Dist. spinarum расстояние между передне-верхними остями подвздошных костей. Пуговки тазомера прижимают к наружным краям передне-верхних остей. Это расстояние обычно равно 25 – 26 см.
б) Dist. cristarum – расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения пуговки с остей передвигают по наружному краю гребней подвздошных костей до тех пор, пока не определяют наибольшего расстояния. Оно обычно равно 28 – 29 см.
в) Dist. trochanterica – расстояние между большими ветлами бедренных костей. Женщина продолжает лежать на спине, ноги вытянуты и сдвинуты друг к другу. Отыскивают наиболее выделяющиеся точки больших вертелов и прижимают к ним пуговки тазомера. Это расстояние равно 30 – 31 см. У тучных женщин прощупыванию вертелов мешает подкожный жировой слой. В подобных случаях женщине предлагают поворачивать ступни внутрь и кнаружи, что облегчает нахождение вертелов.
3. Наружная конъюгата – прямой размер таза. Для измерения его женщину укладывают на бок, спиной к исследующему. Нижележащую ногу сгибают в тазобедренном и коленном суставах, вышележащую – вытягивают. Пуговку одной ветви тазомера устанавливают на верхненаружном крае симфиза, конец другой ветви прижимают к надкрестцовой ямке, которая находится между остистыми отростками у поясничного позвонка и началом среднего крестцового гребешка (надкрестцовая ямка совпадает с верхним углом ромба Михаэлиса).
Наружная конъюгата в норме равна 20 см. Зная размер наружной конъюгаты, можно вычислить размер истинной конъюгаты.
Возможные осложнения:нет.
Последующий уход:не требуется.
ИССЛЕДОВАНИЕ КРЕСТЦОВОГО РОМБА ( РОМБА МИХАЭЛИСА)
Цель манипуляции:
По размерам ромба судят о форме таза; по выраженности ромба – о телосложении женщины.
Показания: беременность, для решения вопроса о плане ведения родов, о методе родоразрешения.
Подготовка инструментов:Сантиметровая лента, обработанная 5% раствором хлорамина.
Манипуляция проводится в хорошо освещенном кабинете. Обнажить поясничную область, женщина должна стоять на ровной горизонтальной поверхности, без обуви, ноги вместе.
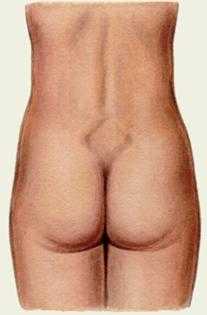
Крестцовый ромб представляет собой площадку на задней поверхности крестца: верхний угол составляет углубление между остистым отростком 5 поясничного позвонка и началом среднего крестцового гребня. Боковые углы соответствуют задневерхним остям подвздошной кости; нижний – верхушке крестца, сверху и снаружи ромб ограничивается выступами больших спинных мышц, снизу и снаружи – выступами ягодичных мышц. Сантиметровой лентой измеряется расстояние то верхнего угла ромба (на уровне 5 поясничного позвонка до нижнего угла – верхушки ромба крестца = 11 см (АА). Затем измеряется расстояние между боковыми углами (ВВ). При нормальном тазе ромб приближается к квадрату, стороны его равны (АВ=АВ). Ромб хорошо виден при осмотре. Если имеется изменение формы таза, меняется и форма ромба: при общеравномерносуженном тазе ромб вытянут в длину, при плоском тазе – ромб уплощен, при плоскорахитическом тазе – верхняя половина меньше нижней, при значительно деформации ромб имеет почти треугольную форму.
Измерение большого таза (пельвиометрия)
Цель – косвенная оценка малого таза и прогнозирование исхода родов.
Измерения производятся тазомером и сантиметровой лентой. Женщина лежит на спине на твердой кушетке. Врач стоит справа от пациентки.
Поперечные размеры таза:
– distania spinarum (рис. 5 № 1) – расстояние между передневерхними остями подвздошных костей (25-26 см). Для измерения этого размера пуговки тазомера прижимают к наружным краям передневсрхних остей подвздошных костей;
– distantia trochanterica (рис. 8 № 3) – расстояние между большими вертелами бедренных костей (31-32 см). Для измерения этого размера пуговки тазомера прижимают к большим вертелам бедренных костей.
Рис. 5. Измерение поперечных размеров таза
Conjugata externa (рис. 6) – прямой размер входа малого таза, расстояние от верхненаружнего края симфиза до надкрестцовой ямки (20-21 см).
Рис. 6. Измерение наружной конъюгаты 22
Измерения проводят в положении женщины ка левом боку, нижняя нога у женщины согнута, верхняя – вытянута, врач стоит справа от пациентки. Пуговки тазомера располагают в углублении под остистым отростком V поясничного позвонка и посередине верхнего края симфиза. Если от величины наружной конъюгаты вычесть 9,5-10 см, то получим величину истиной конъюгаты (c.vera).
Высота лона — расстояние от верхнего до нижнего края лонного сочленения (4-5 см).
Выход малого таза. Прямой размер – расстояние от нижнего края лонного сочленения до верхушки копчика (9,5 см), поперечный размер — расстояние между седалищными буграми (11 см).
Латеральная конъюгата – расстояние между передне-верхней и задне-верхней остями подвздошной кости одной стороны (15 см). Значение данного показателя: характеризует прямой размер входа в малый таз (- 4 см).
Лонно-креспщовый размер — расстояние от середины симфиза до места сочленения 2-го и 3-го крестцовых позвонков – точка, расположенная на 1 см ниже пересечения диагоналей ромба Михаэлиса (22 см). Значение данного показателя: уменьшение этого размера на 2-3 см сопровождается уменьшением прямого размера широкой части полости малого таза.
Для косвенной оценки малого таза и прогнозирования исхода родов дополнительно измеряют индекс Соловьева и ромб Михаэлиса.
Индекс Соловьева – окружность лучезапястного сустава. Значение данного показателя: характеризует толщину костей. При нормальной толщине костей окружность запястья равна 13,5-15,5 см. Величина индекса более 15,5 см свидетельствует об уменьшении емкости таза.
Крестцовый ромб (ромб Михаэлиса) – площадка ромбовидной формы на задней поверхности крестца. Значение данного показателя: оценка формы таза. При отклонении размеров и формы таза от нормы изменяются размеры и форма ромба Михаэлиса.
Границы ромба Михаэлиса:
– сверху и снаружи — выступы больших спинных мышц;
– снизу и снаружи – выступы ягодичных мышц;
– верхний угол – углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня;
– боковые углы – задне-верхние ости подвздошных костей;
– нижний – верхушка крестца.
Размеры ромба Михаэлиса:
1) поперечный размер измеряется между задне-верхними остями подвздошных костей (11 см);
2) вертикальный размер измеряется от верхнего угла ромба до нижнего его угла (11 см).
Вертикальная диагональ ромба характеризует истинную конъюгату.
Акушерское пособие во втором периоде родов (на муляже)
АКУШЕРСКОЕ ПОСОБИЕ ПРИ ГОЛОВНОМ ПРЕДЛЕЖАНИИ ПЛОДА («ЗАЩИТА ПРОМЕЖНОСТИ»)
Акушерское пособие при головном предлежании плода применяется при прорезывании головки плода.
Первый момент – профилактика преждевременного разгибания головки. При согнутом положении головка плода рождается малым косым размером — 32 см ткани родового канала минимально сдавливают ее, при этом меньше растягивают мышцы промежности.
– левую руку кладут на лонное сочленение и на прорезывающуюся головку плода;
– ладонной поверхностью плотно прижатых друг к другу пальцев левой руки бережно препятствуют разгибанию и быстрому продвижению головки до тех пор, пока подзатылочная ямка не подойдет под лонное сочленение и не образуется точка фиксации.
Второй момент – уменьшение напряжение тканей промежности путем «заимствования» мягких тканей из области половых губ, выполняется в паузах между схватками.
– правую руку располагают на промежности таким образом, чтобы ладонная поверхность четырех пальцев плотно прилегала к области левой половой губы, а максимально отведенный большой палец — к области правой половой губы;
– ладонью бережно придавливают ткани к прорезывающейся головке;
– надавливая на мягкие ткани больших половых губ кончиками пальцев, низводят их книзу, к промежности.
Третий момент – выведение головки плода, вне потуг, с целью уменьшения опасности разрыва промежности и травмы головки плода. Техника выполнения:
– после того, как головка установилась теменными буфами в половой щели, а подзатылочная ямка (точка фиксации) подошла под нижний край лонного сочленения, необходимо запретить выполнение потуг;
– роженице предлагают глубоко и часто дышать открытым ртом;
– обеими руками задерживают продвижение головки плода до окончания потуги;
– вне потуг правой рукой снимают ткани с лица плода соскальзывающими движениями;
– левой рукой осторожно поднимают головку плода кпереди, разгибая ее.
Если возникает угроза разрыва промежности (побледнение кожи, появление трещин), проводят ее рассечение — перинео- или эпизиотомию.
– после рождения головки плода осматривают область шеи на возможное обвитие пуповины;
– при наличии обвития осторожно снимают петлю пуповины с шеи через головку;
– при невозможности снять пуповину, особенно если пуповина натягивается и мешает продвижению плода, ее необходимо рассечь между двумя зажимами.
Чевертый момент – освобождение плечевого пояса и рождение туловища плода.
– родившаяся головка плода поворачивается лицом к левому или правому бедру матери (в зависимости от позиции).
– головку плода захватывают ладонями за височно-щечную область (концы пальцев не должны касаться шеи плода, чтобы не вызвать сдавление сосудов и нервов);
– осторожно оттягивают головку книзу до тех пор, пока треть переднего плечика не подойдет под нижний край лона.
– после этого головку плода захватывают левой рукой, приподнимая ее вверх;
– правой рукой снимают ткани промежности с заднего плечика;
– когда рождение плечевого пояса завершено, обеими руками осторожно обхватывают грудную клетку плода указательными пальцами обеих рук со стороны спинки, в области подмышечных впадин, и направляют туловище кверху.
Узкий таз
Узкий таз – акушерское понятие, подразумевающее уменьшение хотя бы одного из размеров женского таза по сравнению с нормой (анатомическое сужение) либо несоответствие размеров таза и плода (функциональное сужение), затрудняющее прохождение плода через костное основание родовых путей. Узкий таз в родах нередко способствует несвоевременному излитию вод, преждевременной отслойке плаценты, аномалиям родовой деятельности, кровотечениям, родовым травмам плода и матери, послеродовым инфекциям. Диагноз узкого таза ставится с помощью наружного осмотра беременной, измерения размеров таза и плода, влагалищного исследования, УЗИ, рентгенопельвиометрии. Ведение родов при узком тазе имеет свои особенности и нередко требует оперативного пособия.
Общие сведения
В акушерстве и гинекологии принято различать анатомически и функционально (клинически) узкий таз. Под анатомически узким тазом понимают уменьшение всех или одного из основных размеров таза (межостного, межвертельного, расстояния между дистальными точками гребней подвздошных костей, наружной конъюгаты) на 1,5-2 или более см. Функционально узким тазом считается несоответствие анатомических размеров таза матери головке плода, что создает препятствия, порой непреодолимые, для рождения ребенка. Т. о., даже нормальный по анатомическим размерам таз может являться функционально узким (при гидроцефалии, крупном плоде) либо, напротив, анатомически суженный таз может быть полноценным в функциональном плане (при недоношенном плоде или его гипотрофии). Анатомически узкий таз диагностируется у 1,0—7,7% женщин; функционально узкий – у 0,6—1,7% беременных.
Причины формирования узкого таза
Формирование анатомически узкого таза у женщины может быть обусловлено многочисленными причинами. В детском возрасте этому могут способствовать врожденные аномалии, ДЦП, недостаточное питание, заболевание рахитом, полиомиелитом. Мужской (андроидный) тип таза встречается при адреногенитальном синдроме (врожденной гиперплазии надпочечников), характеризующимся также другими признаками верилизации. Деформации таза могут быть обусловлены остеомаляцией, туберкулезом и опухолями костей, переломами костей таза, искривлением позвоночника (сколиоз, кифоз, переломы копчика), спондилолистезом, вывихом тазобедренного сустава.
В период пубертата большое влияние на формирование таза оказывает секреция эстрогенов и андрогенов. Эстрогены способствуют росту таза в поперечном размере и его окостенению, андрогены – росту таза и скелета в длину. Поэтому любое гормональное неблагополучие в период полового созревания, приводящее к нарушению соотношения эстрогенов и андрогенов (гипоэстрогения и гиперандрогения), может приводить к формированию узкого таза у девочек-подростков.
Формирование узкого таза тесно связано с подростковой акселерацией, приводящей к быстрому росту длины тела при замедленном увеличении поперечных размеров. На развитие костного скелета девушек оказывают влияние психоэмоциональные перегрузки, стрессы, усиленные спортивные занятия, прием гормонов.
Классификация узкого таза
В акушерской практике наибольшее значение имеет классификация узкого таза по степени сужения и форме. В соответствии с размером истинной конъюгаты выделяют сужение таза 4-х степеней:
- I степень характеризуется размерами истинной конъюгаты от 11 до 9 см
- II степень – от 8,9 до 7,5 см
- III степень – от 7,4 до 6,5 см
- IV степень — от 6 см и менее. Сегодня в акушерстве чаще приходится сталкиваться со «стертыми» формами узкого таза, т. е. I-II степенями сужения.
Среди наиболее частых форм анатомически узкого таза различают поперечносуженный (45,2%), плоский (простой – 13,6%, плоскорахитический – 6,5% и таз уменьшенной широкой частью полости – 21,8%), общеравномерносуженный (8,5%) типы. К редко встречающимся формам узкого таза (у 4,4% женщин) относятся остеомалятический, воронкообразный, кососуженный и кососмещенный таз, а также формы таза, суженные за счет экзостозов, костных опухолей, переломов костей со смещением и др.
Клиническая гинекология использует также морфорентгенологическую классификацию, основанную на результатах рентгенопельвиометри, согласно которой выделяют гинекоидную (нормальную женскую), андроидную, антропоидную, платипеллоидную формы и различные варианты смешанных форм таза. По размерам различают малый, большой и средний женский таз.
Диагностика узкого таза
В диагностике узкого таза уделяется внимание анамнезу беременной: особенностям развития в детстве и в пубертате, перенесенным болезням и травмам. Для распознавания узкого таза производится наружный осмотр, измерение размеров таза и плода, гинекологическое исследование, УЗИ, рентгенопельвиометрия.
Косвенными признаками, заставляющими думать о наличие узкого таза у женщины, могут служить рост ниже 160 см, укороченные пальцы стоп и кистей (размер обуви гипертрихоз, нарушения менструального цикла и др. При наружном осмотре у первородящих с узким тазом живот нередко имеет остроконечную форму, у повторнородящих наблюдается отвисание живота.
Проведение пельвиометрии позволяет судить о степени суженности таза. При этом обязательными для измерения являются:
1. Поперечные параметры:
2. Прямой размер – conjugata externa (норма – 20-21 см).
3. Размеры пояснично-крестцового ромба Михаэлиса (вертикальная диагональ – 11 см горизонтальная – 10-11 см).
4. Размеры лонного сочленения (норма 4 см).
Также может проводиться определение дополнительных размеров – боковых конъюгат, объема (окружности) таза, угла наклонения таза. На основании полученных размеров вычисляют истинную конъюгату – прямой размер входа в малый таз, являющийся основным критерием суждения о наличии узкого таза.
Рентгенопельвиометрия позволяет более точно определить истинные размеры малого таза с погрешностью 2 мм: плоскость входа, широкую части, узкую части. С помощью УЗИ определяется соразмерность плода и таза матери, предполагаемый вес плода, что чрезвычайно важно для оценки перспективы родов. Путем влагалищного исследования уточняется емкость таза, исключаются деформации (экзостозы, опухоли), определяется величина диагональной конъюгаты и т. д.
Осложнения беременности и родов при узком тазе
Течение беременности при узком тазе может быть неосложненным или сопровождаться угрозой прерывания на разных сроках, развитием гестоза и фетоплацентарной недостаточности. Наличие узкого таза у роженицы при условии средних размеров головки плода, ее хорошей способности к конфигурации и активной родовой деятельности может не нарушать течение родов. Однако роды при узком тазе часто имеют свои характерные осложнения.
Чаще всего наличие узкого таза сопровождается несвоевременным (преждевременным или ранним) излитием околоплодных вод. Несвоевременное вскрытие плодного пузыря и излитие вод нередко влечет за собой выпадение конечностей плода или петель пуповины. Выпавшие ножка или ручка ребенка создают дополнительные препятствия для изгнания плода, повышая риск родовых травм матери и новорожденного. Пережатие головкой выпавшей петли пуповины может привести к острой гипоксии и смерти плода.
Наличие узкого таза способствует неправильному положению (косому, поперечному) и предлежанию плода (тазовому, лобному или лицевому). При узком тазе больше вероятности преждевременной отслойки плаценты, развития слабости или дискоординации родовой деятельности, затяжного характера родов. Длительное течение родов и безводный промежуток обусловливают риски инфицирования с развитием послеродового эндометрита, метротромбофлебита.
При наличии узкого таза длительное стоянием головки плода в одной плоскости приводит к сдавливанию органов малого таза с последующим некрозом тканей и образованием свищей влагалища. При развитии чрезмерно сильной родовой деятельности повышается опасность разрыва промежности, вульвы и влагалища, матки. Нарушение биомеханизма родов нередко приводит к послеродовым кровотечениям и развитию лохиометры, обусловленным плохой сократимостью матки, задержке лохий.
Наличие у роженицы узкого таза практически всегда представляет угрозу для плода: ребенок может родиться в состоянии гипоксии или асфиксии, с нарушением мозгового кровообращения, черепно-спинальными травмами, что потребует в дальнейшем наблюдения невролога или нейрохирурга, проведения реанимационных, лечебных мероприятий и длительной реабилитации.
Тактика родов при узком тазе
Продолжительность гестации при узком тазе в среднем равняется 39 неделям. Обычно женщина госпитализируется в родильное отделение за 2 недели до срока родов. Абсолютными основаниями к проведению кесарева сечения служат III – IV ст. узкого таза, костные опухоли в малом тазу, резкая деформация таза, наличие травм таза в предыдущих родах. Показаниями к плановому оперативному родоразрешению также служит узкий таз I степени в сочетании с тазовым предлежанием, крупным плодом, переношенной беременностью, рубцом на матке, хронической гипоксией плода, отягощенным акушерско-гинекологическим анамнезом по сумме показаний.
При I-II ст. анатомически узкого таза в отсутствие отягощающих факторов роды ведутся выжидательно с тщательным контролем динамики, мониторингом кардиотокографии и фонокардиографии плода, профилактикой раннего разрыва плодного пузыря и гипоксии плода. Родостимуляция применяется осторожно. Хирургическое пособие показано в случае выявлении клинически узкого таза при угрозе осложнений для плода и роженицы.
Профилактика формирования узкого таза
Профилактика формирования анатомически узкого таза начинается в детском возрасте и включает в себя обеспечение растущей девочке полноценного питания, рационального режима отдыха и нагрузок, умеренной физической активности; предупреждение травм и деформаций костного скелета. При возникновении гормонального дисбаланса, влияющего на развитие костного таза, необходимо проведение своевременной корригирующей терапии.
Ведение беременности у женщин с узким тазом требует учета возможных рисков для матери и плода. Необходимо недопущение перенашивания беременности; осуществление дородовой госпитализации с целью дообследования, уточнения степени и формы сужения таза, выработки оптимальной тактики родов.
Читайте также:
- Болезнь Эбштейна. Анатомия и формы болезни Эбштейна
- Синдром Ниманна-Пика (Niemann-Pick)
- Рентген органов грудной клетки в задне-передней проекции: укладка, коллимация
- Закаливание свето-воздушными ваннами. Холодная воздушная ванна
- Болезнь минимальных изменений
До XVI века считалось, что кости таза во время родов расходятся, и плод рождается, упираясь ножками в дно матки. В 1543 году анатом Везалий доказал, что кости таза соединены неподвижно, и врачи обратили свое внимание на проблему узкого таза.
Несмотря на то, что в последнее время грубые деформации таза и высокие степени его сужения встречаются редко, проблема узкого таза не потеряла своей актуальности и сегодня — в связи с акселерацией и увеличением массы тела новорожденных.
Причины
Причинами сужения или деформации таза могут быть:
- врожденные аномалии таза,
- недостаточное питание в детском возрасте,
- болезни, перенесенные в детстве: рахит, полиомиелит и др.
- заболевания или повреждения костей и соединений таза: переломы, опухоли, туберкулез.
- деформации позвоночника (кифоз, сколиоз, деформация копчика).
- одним из факторов формирования поперечносуженного таза является акселерация, приводящая в период полового созревания к быстрому росту тела в длину при отставании роста поперечных размеров.
Виды
Анатомически узким считается таз, в котором хотя бы один из основных размеров (см. ниже) меньше нормального на 1,5-2 см и более.
Однако наибольшее значение имеют не размеры таза, а соотношение этих размеров с размерами головки плода. Если головка плода небольшая, то даже при некотором сужении таза несоответствия между ним и головкой рождающегося ребенка может и не быть, и роды совершаются естественным путем без всяких осложнений. В таких случаях анатомически суженный таз оказывается функционально достаточным.
Осложнения в родах могут возникать и при нормальных размерах таза — в тех случаях, когда головка плода больше, чем тазовое кольцо. В таких случаях продвижение головки по родовому каналу приостанавливается: таз практически оказывается узким, функционально недостаточным. Поэтому существует такое понятие, как клинически (или функционально) узкий таз. Клинически узкий таз — показание к кесареву сечению в родах.
Истинный анатомически узкий таз встречается у 5-7% женщин. Диагноз клинически узкого таза устанавливают только в родах по совокупности признаков, позволяющих выявить несоразмерность таза и головки. Этот вид патологии встречается в 1-2% всех родов.
Как измеряют малый таз?
В акушерстве исследование таза очень важно, так как его строение и размеры имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов.
Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение естественных родов, а порой представляют непреодолимые препятствия для них. Поэтому при постановке беременной на учет в женскую консультацию и при поступлении в роддом помимо других обследований обязательно проводят измерение наружных размеров таза. Зная форму и размеры таза, можно прогнозировать течение родов, возможные осложнения, принимать решение о допустимости самопроизвольных родов.
Исследование таза включает осмотр, ощупывание костей и определение размеров таза.
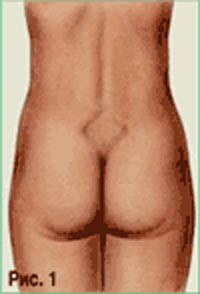
В положении стоя осматривают так называемый пояснично-крестцовый ромб, или ромб Михаэлиса (рис. 1). В норме вертикальный размер ромба в среднем равен 11 см, поперечный — 10 см. При нарушении строения малого таза пояснично-крестцовый ромб выражен нечетко, форма и размеры его изменены.
После ощупывания костей таза проводят его измерение с помощью тазомера (см. рис. 2а и б).
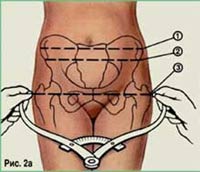
Основные размеры таза:
- Межостный размер. Расстояние между верхними передними подвздошными остями ([1] на рис. 2а) в норме равно 25-26 см.
- Расстояние между наиболее отдаленными точками подвздошных гребней ([2] на рис. 2а) — 28-29 см, между большими вертелами бедренных костей ([3] на рис. 2а) — 30-31 см.
- Наружная конъюгата — расстояние между надкрестцовой ямкой (верхний угол ромба Михаэлиса) и верхним краем лобкового симфиза (рис. 2б) — 20-21 см.
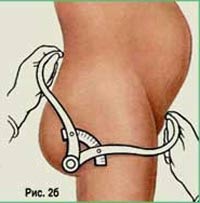
Первые два размера измеряют в положении женщины лежа на спине с вытянутыми и сдвинутыми вместе ногами; третий размер измеряется при сдвинутых и слегка согнутых ногах. Наружная конъюгата измеряется в положении женщины лежа на боку с согнутой в тазобедренном и коленном суставах нижележащей ногой и вытянутой вышележащей.
Некоторые размеры таза определяются во время влагалищного исследования.
При определении размеров таза необходимо учитывать толщину его костей, о ней судят по величине так называемого индекса Соловьева — длине окружности лучезапястного сустава. Средняя величина индекса 14 см.
Если индекс Соловьева больше 14 см, можно предположить, что кости таза массивные и размеры малого таза меньше ожидаемых. Если необходимо получить дополнительные данные о размерах таза, соответствии его величине головки плода, деформации костей и их соединений, проводят рентгенологическое исследование таза. Но оно производится только по строгим показаниям. О размерах таза и соответствии его величине головки можно судить и по результатам ультразвукового исследования.
Влияние узкого таза на течение беременности и родов
Неблагоприятное влияние суженного таза на течение беременности сказывается лишь в последние ее месяцы. Головка плода не опускается в малый таз, растущая матка поднимается вверх и значительно затрудняет дыхание. Поэтому в конце беременности рано появляется одышка, она более выражена, чем при беременности с нормальным тазом.
Кроме того, узкий таз нередко приводит к неправильному положению плода — поперечному или косому. У 25% рожениц с поперечным или косым положением плода обычно имеется в той или иной степени выраженное сужение таза. Тазовое предлежание плода у рожениц с суженным тазом встречается в три раза чаще, чем у рожениц с нормальным тазом.
Ведение беременности и родов при узком тазе
Беременные с узким тазом относятся к группе высокого риска в отношении развития осложнений, и в женской консультации должны находиться на специальном учете. Необходимо своевременное выявление аномалий положения плода и других осложнений. Важно точно определить срок родов, чтобы предупредить перенашивание беременности, которое при узком тазе особенно неблагоприятно. За 1-2 недели до родов беременным с узким тазом рекомендуется госпитализация в отделение патологии для уточнения диагноза и выбора рационального метода родоразрешения.
Течение родов при узком тазе зависит от степени сужения таза. При незначительном сужении, средних и малых размерах плода возможны роды через естественные родовые пути. Во время родов врач тщательно следит за функцией важнейших органов, характером родовых сил, состоянием плода и степенью соответствия головки плода и таза роженицы и при необходимости своевременно решает вопрос о кесаревом сечении.
Абсолютным показанием к кесареву сечению является:
- анатомически узкий таз III-IV степени сужения;
- наличие костных опухолей в малом тазе, препятствующих прохождению плода;
- резкие деформации таза в результате перенесенной травмы или заболеваний;
- разрывы лонного сочленения или другие повреждения таза, возникшие в ходе предыдущих родов.
Кроме того, показанием к кесареву сечению служит сочетание узкого таза с:
- крупными размерами плода,
- перенашиванием беременности,
- хронической гипоксией плода,
- тазовым предлежанием,
- аномалиями развития половых органов,
- рубцом на матке после кесарева сечения и других операций,
- указанием на наличие бесплодия в прошлом,
- возрастом первородящей старше 30 лет и т.д.
Кесарево сечение осуществляют в конце беременности до начала или с началом родовой деятельности.
Источники
- Chi P., Wang XJ. [Significance of the intact of the fascia propria in protection of pelvic plexus during total mesorectal excision]. // Zhonghua Wei Chang Wai Ke Za Zhi – 2021 – Vol24 – N4 – p.297-300; PMID:33878817
- Shih HS., Winstein CJ., Kulig K. Young adults with recurrent low back pain demonstrate altered trunk coordination during gait independent of pain status and attentional demands. // Exp Brain Res – 2021 – Vol – NNULL – p.; PMID:33871659
- Carannante F., Bianco G., Lauricella S., Mascianà G., Caricato M., Capolupo GT. TaTME approach as a rescue during a laparoscopic TME for high rectal cancer. A case report. // Int J Surg Case Rep – 2021 – Vol82 – NNULL – p.105870; PMID:33857768
- Baek SJ., Piozzi GN., Kim SH. Optimizing outcomes of colorectal cancer surgery with robotic platforms. // Surg Oncol – 2021 – Vol37 – NNULL – p.101559; PMID:33839441
- Shimizu J., Iba K., Emori M., Sasaki M., Yamashita T. Reconstruction Using Free Vascularized Fibular Grafts after Wide Resection of Humerus Chondrosarcoma in a Patient with Cleidocranial Dysplasia. // Case Rep Orthop – 2021 – Vol2021 – NNULL – p.2302879; PMID:33747589
- Del Gutiérrez Delgado MP., Mera Velasco S., Turiño Luque JD., González Poveda I., Ruiz López M., Santoyo Santoyo J. Outcomes of robotic-assisted vs conventional laparoscopic surgery among patients undergoing resection for rectal cancer: an observational single hospital study of 300 cases. // J Robot Surg – 2021 – Vol – NNULL – p.; PMID:33743145
- Flynn J., Larach JT., Kong JCH., Warrier SK., Heriot A. Robotic versus laparoscopic ventral mesh rectopexy: a systematic review and meta-analysis. // Int J Colorectal Dis – 2021 – Vol – NNULL – p.; PMID:33718972
- Ziati J., Souadka A., Benkabbou A., Boutayeb S., Ahmadi B., Amrani L., Mohsine R., Anass Majbar M. Transanal total mesorectal excision for patients with rectal cancer : a Systematic review and meta-analysis. // Gulf J Oncolog – 2021 – Vol1 – N35 – p.66-76; PMID:33716215
- Nasir I., Mureb A., Aliozo CC., Abunada MH., Parvaiz A. State of the art in robotic rectal surgery: marginal gains worth the pain? // Updates Surg – 2021 – Vol – NNULL – p.; PMID:33675509
- Jayasimha S., Nagasubramanian S., Jayanth E ST., Muthukrishna Pandian R., J C., Kumar S. Management of proximal migration of double-J stents after Anderson-Hynes pyeloplasty in children. // J Pediatr Urol – 2021 – Vol – NNULL – p.; PMID:33622628
Как
у мужчин, так и у женщин на спине легко
найти срединную линию, позвоночную
борозду, углубление околопозвонковой
мускулатуры, которая соответствует
линии остистых отростков. Эта борозда
прерывается внизу, в крестцовой области,
т.е. соответственно у крестца. Именно
тут рисуется ромб Михаэлиса (Micliaelis).
ограниченный четырьмя точками:
•
с каждой стороны от срединной линии по
крестцовой ямке:
•
вверху, нижний край позвоночной борозды;
•
внизу, вершина межъягодичной щели.
Нарисовав
этот ромб, в нем можно отметить большую
вертикальную ось. продолжающую позвоночную
борозду, и малую вертикальную ось,
перпендикулярную предыдущей и соединяющую
крестцовые ямки. Длина малой оси
постоянна, тогда как длина большой оси
варьирует, что приводит к изменению
формы ромба у различных людей.
9. Токсикоз первой половины беременности
Ранний
токсикоз при беременности проявляется
тошнотой, рвотой, слабостью. Если
рвота реже 5 раз в день, можно говорить
о легкой его степени и ее можно лечить
народными средствами.
Состояние
неважное, на еду глядеть не хочется,
часто мутит, подкатывает тошнота. Женщина
с жадностью хватается за кусочек
солененькой рыбы, жует ломтик лимона.
В народе часто при рвоте у беременных
прикладывают к подложечной области
живота разрезанный лимон – как отвлекающее
средство. Это на какое то время помогает.
Однако одним лимоном не обойтись.
Предусмотрительные люди заранее запасают
необходимые лекарственные средства, в
основном травы
Лечение токсикоза первой половины
беременности сложностей не вызывает,
но имеет свою специфику. Например,
проявление токсикозов в виде рвоты и
постоянной тошноты невозможно излечить
полностью. Для этого также не потребуется
больную госпитализировать в стационар,
если, конечно, рвота не приводит к
обезвоживанию и общему ослаблению
организма. Это более опасное состояние,
которое требует наблюдения врачей.
Лечение токсикоза допускает применение
для беременных снотворного, но только
в ночное время. Помимо того, что назначаются
комплексы общеукрепляющих витаминов,
беременные просто обязаны следить за
своим питанием внимательнее, чем
делали это до беременности.
10.Методы обследования гинекологических пациентов: анамнез, общее исследование.
Анемнез.
Большое
значение для постановки диагноза имеет
правильно проведенный опрос больной с
целью выяснения ее жалоб, сбора сведений
о предшествовавшей жизни и перенесенных
ранее заболеваниях (анамнез жизни),
а также сведений о развитии данного
заболевания (анамнез заболевания).
Опрос производится, по определенному
плану.
Паспортные данные. Особое
значение имеет возраст больной в связи
с анатомическими и функциональными
особенностями половых органов.
Одно и то же явление в разные периоды
жизни женщины может быть как нормой,
так и симптомом какого-либо заболевания.
Например, отсутствие менструаций
(аменорея) в детском и старческом возрасте
является нормой, а в детородном периоде
свидетельствует либо 0 беременности,
либо о патологическом состоянии. Обильные
бели в молодом возрасте чаще говорят о
наличии воспалительного процесса, а в
пожилом — о злокачественном новообразовании.
Жалобы. Жалобы, с которыми больная
обращается к врачу, являются субъективными
симптомами заболевания. Наиболее
часто гинекологические больные жалуются
на боли, бели, кровотечения н другие
расстройства менструальной функции,
бесплодие, нарушение деятельности
соседних органов. Больные также
могут предъявлять Жалобы, характерные
для заболеваний других органов и
систем.
боли — наиболее частая жалоба
при гинекологических заболеваниях.
Частой причиной болей являются
механические раздражения (растяжение,
сокращение, смещение) тканей.
Болевыми
ощущениями сопровождаются спастические
сокращения матки (при аборте, рождающейся
клизистой миоме метки), сокращении
ышч^нних груб (при трубной беременности).
Воли возникают при сд««л*мии играных
окончаний или сплетений опухолями, при
иифилмгратах воспалительного или
ону-холеного происхождении.
К смешению
тканей ш болтш отупшш’лм лриво лит рубим,
спайки. При беседе с больной недостаточно
выявить лишь факт наличии болей.
Необходимо уточнить их характер,
интенсивное?ь, локализацию и иррадиацию.
По характеру различают боли
схваткообразные, ноющие, колющие,
режущие, стреляющие, тянущие. Схваткообразные
боли свойственны заболеваниям,
сопровожающимся сокращениями мускулатуры
половых органов (аборт, трубимй
аборт, подслизистая миома матки). Ноющие
боли характерны для воспалительных
процессов, а ори нарастании интенсивности
воспаления, разрыве лиосяльпииксл они
могут стать режущими, даже «кинжальными».
Следует выяснить интенсивность
болевых ощущений, их продол деятельность.
Особенно интенсивны боли при разрыве
гнойника трубы или яичника, а также при
мет дегазировании раковой опухоли
половых органов.
Приступообразные
боли характерам для прерывании трубной
беременности. Постоянные боли типичны
ДЛЯ воспалительных процессов и
злокачественных опухолей.
Для
Диагностики заболевании важна докаливания
болей. Наиболее часто при инакологнческих
заболеваниях боли локализуются
внизу живота, в левой или правой
подвздошной области, крестце, а при
заболеваниях наружных половых
органов в месте поражении При
распространении воспалительного
процессе боли захватывают более обширные
зоны, а иногда становится разлитыми по
всему животу.
Для гинекологических
заболеваний характерна иррадиация боли
в крестец, бедро, подключичную область
(френикус-симптом).
Об остальных
жалобах (боли, кровотечения, бесплодие,
нарушение деятельности соседних органов)
будет сказано ниже, поскольку подробные
сведения о них можно получить при опроса
о соответствующих функциях: секреторной,
менструальной, половой, детородной
и др.
Общее
объективное исследование
Объективное
исследование начинают с общего осмотра.
При атом важно обратить внимание на
цвет кожи и слизистых оболочек (бледность,
цианоз, желтуха, пигментация), наличие
отеков, вынужденное положение, соответствие
общего внешнего вида возрасту больной,
избыточное или недостаточное оволосение,
рост и массу тела, конституциональные
особенности, ожирение или истощение.
Бледность кожных покровов характерна
для заболеваний, сопровождающихся
кровопотерей (миома, трубная беременность).
Истощение и землистый цвет лица типичны
для злокачественных новообразований.
Избыточное оволосение, ожирение
возможны при расстройствах менструальной
функции эндокринной этиологии.
Следует обратить внимание на патологические
высылания на коже, кровоизлияния.
Рост
и телосложение характеризуют конституцию
больной. У гинекологических больных
следует выделить инфантильный,
интерсексуальный и астенический типы,
наличие которых может быть связано с
нарушением полово/о развитии и половой
дифференоировки.
Инфантильный тип
характеризуется небольшим или, наоборот,
высоким ростом, недоразвитием молочных
желез и наружных половых органов,
слабым оволосением, узким тазом. При
инфантилизме имеется недоразвитие всей
половой системы, с чем бывают связаны
нарушения менструальной н детородной
функций.
Астенический тип характеризуется
высоким ростом, узкой грудной клеткой,
снижением мышечного тонуса, слабостью
соединительнотканной системы, в частности
связочного аппарата. Поэтому у таких
женщин часто наблюдается неправильное
положение матки (загибы, опушения),
болезненные менструации, запоры,
снижение трудоспособности.
Интерсексуальный
тип возникает при недостаточной половой
дифференпировкс, характеризуется мощным
телосложением, напоминающим мужское,
и избыточным оволосением по мужскому
типу в сочетании с гипоплазией
(недоразвитием) половых органов,
что проявляется бесплодием, нарушением
менструальной функции.
Исследование
молочных желез (осмотр, пальпация)
производится для выявления в них
патологических процессов. Это исследование
обязательно и при проведении
профилактических осмотров здоровых
женщин. Важно установить наличие и
характер отделяемого из сосков, связь
этого симптома с предшествующей
беременностью, нарушением менструального
никла и т. д. Сукровичная жидкость,
выделяющаяся из сосков, может
свидетельствовать об опухолевом процессе
в молочной железе. Такая больная нуждается
в дополнительном обследовании.
Исследуют
также область доступных лимфатических
узлов (паховые, подмышечные). Увеличение
их иногда может быть связано с
метастаэированием злокачественной
опухоли женских половых органов,
молочных желез.
При исследовании
органов дыхания, кровообращении,
пищеварения и мочевыделителыюй системы
производятся осмотр, перкуссия, пальпация,
аускультация. Обнаружение общих
ваболеваннй поможет уточнить этиологию
гинекологического заболевания.
Например, при туберкулезе легких или
другой его локализации можно заподозрить
туберкулез придатков матки. Изменение
частоты, напряжение пульса, снижение
артериального давления могут сопутствовать
гинекологическим эаболйванипм,
сопровождающимся острой кровопотерей,
шоком.
Исследование органон брюшной
полости нередко помогает выявить
Гинекологическое лаболевакие.
Сухость и обложенность языки могут быть
признаками интоксикации при воспалительных
процессах мрндщ кон матки. При осмотре
жнаотл обращают внимание на наличие
послеоперационных рубцов, величину и
форму живота, участив его в акта дыхании.
Увеличение минога возможно в результате
ожирении, метеоризма (при воспалении
брюшины, прерванной трубной беременности),
асцита (при опухолях). При асците жноот
бывает распластан («лягушачий живот»),
а при опухоли форма его овоидиаи,
шаровидной или неправильная в соответствии
с формой опухоли.
При поверхностной
пальпации живота устаивали-ввют
напряжение мыши брюшной стенки (при
воспалении придатков матки), разлитую
или локальную болезненность (при
воспалении придатков матки, пере-круто
ножки кисты, трубной беременности).
Положительный симптом Щетинна –
Ьлюмбергл характерен для распространении
воспаления придатков матки на брюшину,
а также наблюдается при мал итак крови
в брюшную полость при нарушенной трубной
беременности. При глубокой пальпации
опрс дел я ют наличие опухолей или
инфильтратов, их локализацию, величину,
консистенцию, подвижность и болр I>л•
лж>г) h Инфильтраты (воспелнтельные,
зло* качественные) обычно не имеют четких
границ, малоподвижны, Доброкачественные
опухоли и кисты четко контурируются,
иодоижны. Важно установить, откуда
исходит опухоль. Вели она развилась из
органов малого таза, нижний ее полюс
находится а малом тазу и недоступен
пальпации, а свободная кривизна опухоли
обращена кверху. У опухоли, исходящей
из верх* них отделов живота, нижний полюс
расположен выше лона, кривизна обращена
вниз, Поверхность опухоли может быть
гладкой (однокамерная опухоль яичники,
единичный узел миомы) или бугристой
(рок, мно-жветпеииая миома),
При
перкуссии живот устанавливают наличие
метеоризма (высокий тимпанит), жидкости
в брюшной полости с притуплением а
отлогих местах со смещением границ при
перемене положения тала. При обнаружении
опухоли или инфильтрата перкугорно
определяют ИХ границы. При опухолях или
Шиллепки тазовой клетчатки пальппюрные
и перкуторные границы должны совпадать,
а при воспалительных инфильтратах в
брюшиой полости пальпаторные границы
обычно шире перкуторных.
Аускультации
живота также имеет значение в диагностике
гинекологических заболеваний, особенно
при пропедении дифференциальной
диагностики опухоли и беременности
(выслушивается сердцебиение плода) При
нельвиоперитоннтах, перитонитах,
послеоперационном парезе кишечника
перистальтика кишечника тиши или
отсутствует. При завороте кишечника
возможна бурили перистальтика.
Исследование нервной системы
ограничивается определением адекватности
поведении больной, ориентированности
ее во времени и пространстве. Имеет
Значение наличие повышенной
рлядрпжнтельнисгн, плаксивости,
расстройств сна, что нередко сопутствует
гинекологическим заболеваниям,
особенно с хроническим течением. При
необходимости прибегают к консультации
невропатолога, который проводит
спс-цкельиое неврологическое исследование.
Каждый выявленный симптом должен
оцениваться в совокупности с остальными.
После общего объективного исследовании
больной делают заключение об общем ее
состоянии, ставит диагноз сопутствующего
эвболеоиния и уточняют предположительный
гинекологический диагноз.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
11.03.2015162 б12~$лентин Федорович Гутенев.doc
- #
- #
- #
- #
- #
- #
- #
Ромб Михаэлиса: где находится и что может подсказать акушеру

Не секрет, что некоторые внешние показатели могут отражать внутреннее состояние здоровья или указывать на его особенности. Так и с ромбом Михаэлиса, который измеряют у каждой будущей матери.
Рождение ребенка — очень ответственный процесс, поэтому обязательно следует наблюдать течение беременности у врача. Помимо множества регулярных анализов и осмотров, в это время важным является исследование таза. Дело в том, что его строение и размеры играют значительную, а иногда и вовсе решающую роль в исходе родов. Когда врач проводит осмотр, особое внимание он уделяет ромбу Михаэлиса, или крестцовому ромбу. Его геометрические показатели подсказывают специалисту о нюансах внутреннего строения таза.
Ромб Михаэлиса — это небольшая зона на задней поверхности крестца. Она действительно выглядит как ромб и формирует горизонтальную линию по ягодичным ямкам, а вертикальную от пятого поясничного позвонка до копчика).
Ромб Михаэлиса получил свое название по фамилии немецкого акушера 19 века.
Размер имеет значение
Наличие нормального размера и строения таза — одно из главных условий благополучного течения родов. Любые отклонения будут затруднять их, а некоторые, особенно слишком малый размер, представлять непреодолимое препятствие к естественному родоразрешению. Поэтому измерение таза имеет важное значение. Заблаговременно установив его размеры, можно будет впоследствии избежать осложнений и провести оперативное вмешательство.
Узкий таз грозит многими осложнениями. Среди возможных преждевременное отхождение вод, гипоксия плода, слабость родовой деятельности, различные родовые травмы как матери так и плода.

Обследование перед беременностью: 10 пунктов, которые должна знать будущая мама
Как измеряют таз
Большинство внутренних параметров нельзя измерить, поэтому здесь применяются наружные показатели и подсказки. Измерение таза производят специальным инструментом, напоминающим циркуль с закругленными концами, — тазомером (его еще называют акушерский циркуль). На нем есть специальная шкала с пуговками, расстояние между которыми позволяет получить тот или иной показатель. Этим циркулем можно измерить прямой и поперечный размер таза женщины.
Также, помимо основных показателей, врач исследует и форму ромба Михаэлиса. В зависимости от конституции человека его можно ясно разглядеть в нижней части спины. В противном случае врач может просто его прощупать, исходя из ориентиров — костных выступов поясничного позвонка, крестца и так называемых ямок Венеры. В норме ромб должен представлять собой геометрически правильную форму с тенденцией к квадрату. Вертикальная диагональ — 11см, горизонтальная — 10-11см.
Слишком маленькая верхушка ромба говорит о плоском, или плоскорахитическом тазе. Вытянутый, узкий ромб — признак общеравномерносуженного и поперечносуженного таза, а ромб неправильной формы указывает на кососуженный, асимметричный таз. Все эти отклонения могут нарушить нормальный процесс естественных родов.
Кстати, в области ромба Михаэлиса нередко образуются излишки жировых отложений, которые очень трудно поддаются коррекции. Эта зона относится к так называемым жировым ловушкам. Чтобы устранить лишний жир, можно обратиться, например, к инъекционным методикам (липолитикам).




Поделиться:
Автор:
Фото: Pexels.com/CC0; Fotodom/Shutterstock
10.03.2023
Когда болит голова при беременности: норма или повод для беспокойства

Почти каждая шестая беременная женщина сталкивается с головной болью. Иногда это – обычное явление, но в некоторых случаях стоит немедленно обратиться к врачу. Рассказываем про каждый по триместрам.
Головная боль может сопровождать женщину на протяжении всех сроков беременности. Головные боли в первом триместре не опасны – они возникают по естественным причинам. Но опасность головных болей во втором и третьем триместре очень велика – это может привести к антенатальной гибели плода (гибель плода во время вынашивания беременности) и к летальному исходу матери. Рассказываем, что делать, если у беременной болит голова и почему так происходит.
Первый триместр
В это время организм адаптируется к беременности, плод начинает развиваться. Поэтому все, что происходит с женщиной в это время, отражается и на ее здоровье, и на здоровье ребенка. В первые 3 месяца беременных часто сопровождает головная боль.
1. Повышение прогестерона и эстрогена
Беременность – это царство гормона прогестерона. Его выделяют яичники, а сам гормон способствует тому, чтобы процесс прогрессировал и проходил без осложнений. Если прогестерон и эстроген повышаются, происходит спазм сосудов. Повышение влияет на их тонус, а спазмирование «дарит» беременной головную боль. Сосуды сужаются – значит, доступ кислорода к головному мозгу либо ограничивается, либо прекращается полностью.
2. Повышенное эмоциональное напряжение
Беременные женщины часто испытывают состояние повышенной тревожности – их даже может сопровождать депрессия. Это также вызывает головные боли.
3. Нарушенный режим сна
Недосып или избыток сна тоже дают о себе знать. Норма сна – 8 часов, если получается спать меньше, возникает головную боль. Если спите по 5 часов в сутки или больше 10 часов – это одинаково плохо. Например, женщина по привычке ложится в 2 ночи, а просыпается утром – ей надо работать или заниматься первым ребенком.
Она прилично недосыпает – отсюда утомляемость. Люди не обращают внимания на такие мелочи, но именно эти мелочи и влияют на здоровье.
4. Остеохондроз
Проблемы с позвоночником, особенно в области шеи – верный путь к головной боли. Сосуды, которые питают мозг, сдавливаются остистыми отростками шейных позвонков – кровоток нарушается, а в мозг поступает меньше кислорода.
5. Мигрень
Это хронический болевой синдром, который может беспокоить женщину 4 часа подряд. В некоторых случаях боль сопровождается тошнотой и рвотой, и рвота часто приносит облегчение. Приступ боли может распространяться и на глаза.
6. Дефицит витаминов и микроэлементов
Это проявляется в усталости и утомляемости женщины. В том числе – в головных болях. Во время беременности организм тратит резервы в 2 раза больше, а значит, и получать должен в двойном объеме.
Метеозависимость с головными болями у беременной может быть проявлением дефицита микроэлементов и витаминов. Важно выявить его и восполнить их.
7. Нехватка кислорода
Головная боль начнется у любого человека, который находится в душном, непроветриваемом помещении. Замечали такое? То же самое испытывают беременные, только в квадрате. Если не открывать окна, в помещении образуются излишки углекислого газа. Этот раздражитель и вызывает головные боли.
Иногда нехватка кислорода объясняется нарушениями в режиме питания – женщина либо голодает, либо ест слишком много. Во время пресыщения кровь оттекает от головного мозга и полностью уходит на процессы пищеварения и переваривания пищи. Головная боль – следствие.
Как снять головную боль при беременности в первом триместре
- Запишитесь на лечебный массаж шейной зоны;
- Соблюдайте режима сна – отдыхайте и спите по 8 часов. Ложитесь не позже 23 часов, именно в это время шишковидная железа выделяет наибольшее количество мелатонина. Соблюдайте гигиену сна: спите с зашторенными окнами и выключите все гаджеты – свет мешает выработке мелатонина. Можно использовать маску для сна, если в комнате есть другие источники света;
- Сделайте самомассаж акупунктурных точек на теменной и затылочной областях;
- Гуляйте – чаще выходите на воздух и следите, чтобы у вас всегда был доступ к кислороду. На сетчатку глаз должен попадать солнечный свет – в организме сразу выделится дофамин и оксид азота. Первый устранит напряжение, второй отрегулирует тонус сосудов;
- Проветривайте квартиру – самый простой вариант, что можно сделать беременной при головной боли. Простое действие сработает – вы наполните помещение кислородом и уберете излишки СО2;
- Проконсультируйтесь у невролога – терапия, которую он назначит, решит проблему с мигренью. Гинеколог не допустит сопутствующих заболеваний (например, анемии), чтобы не обострять мигрень;
- Соблюдайте режим питания и правильный рацион – витамины мы получаем не из таблеток, а из пищи. Ешьте больше овощей и фруктов, питайтесь дробно, не голодайте, но и не переедайте. Избегайте полуфабрикатов – вы не знаете, что содержится в этих банках и упаковках. Производители не брезгуют вредными добавками и канцерогенами, которые провоцируют многие болезни.
Помните – чем меньше вы принимаете препараты в этот период, тем лучше. Таблетки от головной боли при беременности могут оказать токсичное влияние на малыша – вызвать пороки сердца и расщепление верхнего неба. В первые 3 месяца у малыша происходит закладка системы органов, поэтому не принимайте ничего без назначения врача.

Зуд кожи живота и другие проблемы при беременности: что с ними делать
Второй и третий триместры
В этот период головная боль представляет серьезную опасность и для женщины, и для будущего ребенка.
1. Гестоз
Состояние, которое сопровождается повышением артериального давления и отеками. Внутренняя выстилка сосудов – эндотелий – меняется, из-за чего страдают сосуды. Это приводит к спазмированию, отсюда повышенный риск высокого артериального давления.
Гестоз с высоким артериальным давлением может привести к кровоизлиянию в мозг. Риску подвергаются все важные центры дыхания и сердечно-сосудистой системы. Все они находятся в головном мозге – если эти центры будут травмированы, возможен даже летальный исход.
2. Преэклампсия
Тяжелая стадия гестоза. Головные боли – естественное последствие. Это опасное осложнение беременности – оно грозит кровоизлиянием в мозг и тяжелыми патологиями беременности.
3. Дефицит витаминов и минералов
Во время беременности организм расходует гораздо больше ресурсов – он вынужден тратить их и на мать, и на растущий организм ребенка. Поэтому беременные часто испытывают дефицит витаминов и минералов. Чем больше срок, тем сильнее проявляется дефицит.
Часто не хватает железа и ферритина – они несут кислород к головному мозгу. Если его мало, транспорт затрудняется и развивается гипоксия – недостаток кислорода. Начинаются головные боли и головокружения.
Методы лечения во втором и третьем триместре
В этот период главное – посещать акушера-гинеколога. Мы тщательно следим за недомоганиями пациентов – когда к нам приходит беременная женщина, мы спрашиваем, нет ли головной боли и все ли в порядке со зрением. Если нарушается зрение, мы проверяем женщину на наличие ишемического (слабо выраженного) инсульта. И лишь потом спрашиваем о шевелении плода – настолько важен гестоз у беременных.
1. Регулярно сдавайте анализы крови
В этот период в первую очередь исследуют уровень гемоглобина и железа. Что делать, если болит голова у беременной – выявить дефицит и восполнить его препаратами.
Если головная боль связана с повышением артериального давления и гестозом, беременной назначают лечение специальной схемой препаратов. Например, приемом гипотензивных препаратов, а также магния диаспорал в цитратной форме в качестве профилактики гестозов и судорог. Магний уменьшает стрессы, убирает тревожность и нормализует сон, благотворно влияет на психическое состояние.
2. Посетите остеопата
Идеальный вариант, что можно сделать при беременности от головной боли – в это время женщина ограничена в приеме лекарств (обезболивающие могут нанести вред плоду).
Этот специалист занимается нетрадиционной медициной, которая очень популярна у беременных. Он хорошо снимает не только головные боли, но и боли в области лонного сочленения – кроме остеопатии такую боль ничем не снимешь.
Со здоровой женщиной, которой хватает резервов, чтобы обеспечить и себя, и ребенка, ничего не произойдет. Но их не так много, многие планируют беременность уже с дефицитами и заболеваниями – не каждая правильно питается и соблюдает режим сна и отдыха. У многих при обследовании их показатели настолько далеки от нормы, что головная боль – это самое легкое последствие. Вместо того, чтобы думать, что выпить от головной боли при беременности на втором и третьем триместре, обратитесь к акушеру-гинекологу.
Не занимайтесь самолечением – вы не идете ко врачам, когда у вас простуда или нервный тик, но это не тот случай. Беременная женщина отвечает не только за себя, но и за ребенка. Лучший способ избавиться от головных болей, не допустить сопутствующих заболеваний и родить здорового малыша без патологий – вовремя обратиться к врачу.

Инна Джиджоева, акушер-гинеколог, врач ультразвуковой диагностики
Поделиться:
Автор: Редакция
22.05.2023
По имени Голландия: 27-летняя Айрленд Болдуин впервые стала мамой

Весной 2023 на свет появились сразу два суперзвездных малыша. Через месяц после Румер Уиллис, родившей первенца в апреле, в родильную палату отправилась дочь Алека Болдуина и Ким Бейсингер.
В начале беременности 27-летняя Айрленд Болдуин избавилась от своих длинных светлых волос, сделав стрижку и темное окрашивание. Ожидание встречи с первым ребенком проходило нелегко — прежде всего, для ментального состояния будущей мамы. Острые душевные переживания свойственны Айрленд, сколько она себя помнит. Болезненный развод родителей — Ким Бейсингер и Алека Болдуина, отсутствие внимания с их стороны, травля в школе, постоянные сравнения с красавицей-матерью делали свое дело — у девушки развился целый букет комплексов и фобий.
На этой благодатной почве «расцвели» и расстройства питания, и неприятие собственной внешности. Свою первую серьезную пластику она сделала в 26 лет.
«Красивой, как мама, я не буду»: дочь Ким Бейсингер избавилась от второго подбородка в 26 лет
Айрленд строила карьеру в модельном бизнесе, делала робкие шаги в кино, но зацепиться и утвердиться не удалось нигде, несмотря на протекцию влиятельных родителей. В итоге пришлось покинуть звездный Лос-Анджелес ради реальной жизни в городе Джэрхарт в штате Орегон.

Но нет худа без добра: карьера не задалась, зато в личной жизни наметились самые приятные перспективы. С начала 2022 года Айрленд Болдуин состоит в отношениях с популярным музыкантом RAC, урожденным Андре Алленом Анхосом. Она не раз говорила, что такого счастья не заслуживает — настолько он замечательный и заботливый. Плодом любви пары стал совместный ребенок, первенец для обоих. О беременности дочь Ким Бейсингер объявила в канун нового, 2023-го года в запрещенной сети. Там она регулярно публикует свои размышления, честно рассказывая о переживаниях и внутренней боли.
Так, Айрленд сразу заявила, что в душевном плане беременность для нее мучительна, что она не получает поддержки от близких (кроме возлюбленного, разумеется), а, наоборот, страдает от их эгоизма и нападок.
Айрленд уклончиво отвечала на вопросы поклонников, поддерживает ли ее родная мать. А вот отцу, Алеку Болдуину, было точно не до нее. Во-первых, судебный процесс по поводу непредумышленного убийства оператора Галины Хатчинс на съемочной площадке фильма «Ржавчина» выматывал актера. Во-вторых, незадолго до того, как Айрленд объявила о беременности, 64-летний мужчина стал отцом 7 по счету ребенка в своем нынешнем браке с Хиларией Болдуин.
Так что у Айрленд почти одновременно появился и собственный ребенок, и очередная сестра – Илария Каталина Ирена, которая всего на полгода старше.

18 мая 2023 года в той же запрещенной сети молодая мама выложила первое фото втроем, на котором позирует с любимым мужчиной и с новорожденной малышкой. Да, у нее девочка, что она объявила еще в процессе беременности. Тогда же красотка рассекретила заблаговременно выбранное имя наследницы. Ее решили назвать Холланд — в честь Голландии, продолжив тем самым аналогию с именем самой Айрленд, названной в честь Ирландии.
Как видно на фото, темный период молодая мать решила закончить сама, перекрасившись в более привычный и комплиментарный для себя блонд. Выглядит она уставшей, но счастливой, а вот молодой отец — так и вовсе сияет от радости, что теперь любимых женщин у него целых две (а еще 6 собак, которые живут у них дома).
Кстати, связывают родителей маленькой Холланд не только чувства, но и совместный бизнес. Они открыли в Джэрхарте кафе, превращающееся вечером в бар, и от души кормят и поят своих гостей. Свадьбы пока не случилось, но связь этих двоих скреплена в любом случае уже навсегда. Наши поздравления!

Поделиться:
Автор: Редакция
Фото:
Соцсети
20.05.2023
9 продуктов и напитков, опасных для беременных

В период беременности будущая мама должна правильно питаться, чтобы малыш получал все необходимые вещества. Но есть ряд продуктов, от которых стоит отказаться, чтобы обезопасить себя и будущего ребенка.
Миф о том, что беременной нужно питаться за двоих, уже давно развенчан. Сегодня диетологи рекомендуют полноценное, здоровое и разнообразное питание с максимум свежих, натуральных продуктов. Женщина должна употреблять ежедневную норму фруктов и овощей, сложных углеводов и белков.
Хотя малыш получает несомненную пользу из всех полезных питательных веществ, которые кушает мама, на будущего ребенка могут также повлиять вредные вещества, которые могут скрываться во вполне привычной пище.
Поэтому диетологи держаться подальше от продуктов, содержащих патогенные микроорганизмы иди химикаты, которые могут привести к инфекциям и отравлениям. Помимо потенциально вредных бактерий и химических веществ, также стоит ограничить потребление некоторых возбуждающих и раздражающих компонентов.
9 продуктов и напитков, которых следует избегать во время беременности
1. Алкоголь
С первых дней беременности алкоголь должен попасть под запрет. Хотя кажется, что кружечка пива или бокал шампанского не навредят, но это неверное мнение. Алкоголь для развивающегося ребенка – сильнейший яд. Он поступает в кровоток вашего ребенка в той же концентрации, что и ваш. Но у ребенка уходит вдвое больше времени, чтобы вывести продукты распада. Поэтому, что бы вы ни пили, ваш ребенок получает слишком много спирта.
Поэтому стоит категорически отказаться даже от небольших порций, включая коктейли и слабоалкогольные напитки. Замените их минеральной водой с соком лимона или мятой. Но не нужно беспокоиться, если за пару дней до того, как вы узнали, что беременны, была вечеринка с небольшим количеством горячительных напитков. В первые недели малыш надежнее сего защищен от токсинов и ядов, но больше рисковать не стоит.
2. Непастеризованные молочные продукты
Сегодня все молоко, которое продается в магазинах, проходит предварительную обработку. Питьевое молоко может быть пастеризованным или ультрапастеризованным. Поэтому можно пить его без опасений. Аналогично и с кефиром, йогуртами и сметаной. Но мягкие сыры, приготовленные из непастеризованного молока, — это другая история.
Они могут содержать листерии и другие патогенные микроорганизмы, так как не подвергаются тепловой обработке при приготовлении. Чтобы быть в безопасности, не употребляйте фету, бри, камамбер, козий сыр, сыры с голубыми прожилками и другие продукты, если не уверены, что они сделаны из пастеризованных продуктов (всегда проверяйте этикетку).
Безопасные альтернативы
- Твердые сорта сыров (швейцарский и чеддер);
- Термическая обработка мягких сыров до образования пузырьков.
3. Свежевыжатые соки
Важно быть осторожными со свежевыжатыми соками, особенно – в кафе и ресторанах. Они могут быть загрязнены патогенными микробами. Соки из коробок и бутылок проходят обработку и стерилизацию, но они не так полезны и нередко содержат слишком много сахара. Поэтому разбавляйте их водой на ½ или 2/3, ограничьте употребление до 200 мл в сутки.
4. Напитки с кофеином
Даже если вы не могли обойтись без ежедневной чашки кофе до того, как забеременели, сейчас самое время заменить, по крайней мере, две порции напитка с кофеином на другие.
Хотя пара маленьких чашек кофе в день не повредит на протяжении для всей беременности, употребление более 200 миллиграммов (мг) кофеина в день может повысить риск выкидыша. Более того, избыток кофеина может повлиять на способность организма усваивать железо (что может привести к анемии).
Помимо кофе, также стоит следить за потреблением газированных и энергетических напитков. В них содержится достаточно высокая доза кофеина.
Небольшой стаканчик в 150-120 мл не навредит, но не больше! И не забывайте обращать внимание на другие скрытые источники кофеина – шоколад, энергетические батончики, кофейное мороженое и йогурты, чтобы не допустить превышения предела в 200 мг.

Почему при беременности меняются вкусовые пристрастия и как правильно питаться
5. Сырые или обжаренные морепродукты
Многие женщины отмечают изменение вкусовых пристрастий во время беременности. Им начинают нравиться те блюда, которые ранее не входили в число фаворитов, например, морепродукты. Имейте в виду, что сырые или даже обжаренные, вареные морепродукты во время беременности запрещены. Риск попадания в организм бактерий и паразитов во время еды слишком высок.
Аналогичная ситуация – с суши и другими блюдами, содержащими сырую или маринованную рыбу. Продукты, которые не проходят длительную термическую обработку (варка, жарка на большом огне), опасны в плане заражения патогенными микробами.
Кроме того, для транспортировки и хранения рыбы и морепродуктов есть жесткие условия, и зачастую они не соблюдаются. Если вы не живете на побережье, и не имеете возможности кушать свежевыловленную рыбу, стоит дважды подумать, прежде чем употреблять морепродукты.
6. Сырое или недоваренное мясо
Беременность – это не время для употребления сырого фарша или стейка с кровью. Это правило также относится к домашней птице и свинине, любое мясо должно быть приготовлено до полной готовности, чтобы не оставалось крови.
Недоваренное мясо (и птица) может содержать бактерии: кишечную палочку, трихинеллу, сальмонеллу. Попадание их в организм может привести к серьезному пищевому отравлению. В ресторанах откажитесь от блюд с сырым мясом или стейков, а дома тщательно готовьте мясо, проверяя температуру в духовом шкафу или на сковороде.
7. Хот-доги и мясные деликатесы
Колбаса, ветчина, сосиски или блюда фастфуда могут вызывать у будущей мамы аппетит. Но во время беременности эти продукты и блюда – не самый здоровый вариант диеты. Будущая мама должна избегать тех продуктов, в которые добавлены нитраты и нитриты, химические вещества, используемые в консервации пищевых продуктов, которые (в больших количествах) вредны для развивающегося плода.
Блюда фастфуда тоже изобилуют консервантами, пищевой химией, углеводами и жирами.
В процессе приготовления или хранения они тоже могут быть заражены опасными бактериями, которые могут попасть в кровоток мамы и организм будущего ребенка. Изредка можно позволить себе небольшой кусочек колбасы или ветчины, но они должны быть свежими и качественными.
8. Сырые яйца
Немногие женщины употребляют сырые яйца в пищу целиком. Но многие продукты и блюда содержат яичные белки или желтки, не прошедшие термическую обработку. Это домашнее мороженое, сырое тесто, домашний майонез и некоторые десерты.
Откажитесь от яичных соусов (если вы не уверены, что они были приготовлены без яиц), и убедитесь, что омлеты, запеканки, глазунья или яичница для завтрака приготовлены полностью. Как и в случае с сырым мясом и птицей, при употреблении сырых яиц высок риск заражения сальмонеллезом.
При приготовлении блюд с этим продуктом убедитесь, что яйца, которые вы покупаете, хранятся в холодильнике и срок годности не истек.
9. Рыба с высоким содержанием ртути
Рыба содержит витамины, минералы и ненасыщенные жиры, полезные для ребенка и повышающие настроение будущей маме. Но когда речь заходит об употреблении рыбы во время беременности, важно помнить – некоторые сорта морской рыбы могут содержать слишком много солей ртути.
Стоит отказаться от мяса акулы, рыб-меч, королевской скумбрии, тунца – они лидеры по содержанию ртути. Также следует ограничить потребление дикого полосатого окуня и палтуса одной порцией в неделю.
Самые безопасные морепродукты для будущих мам – дикий лосось (свежий, замороженный или консервированный), минтай, треска, пресноводная форель, тилапия, креветки, сардины, анчоусы и морские гребешки. Старайтесь потреблять от двух до трех порций (по 100-120г) дважды в неделю , но убедитесь, что морепродукты хорошо приготовлены.

Поделиться:
Автор: Алена Парецкая
Фото:
Fotodom/Shutterstock
16.05.2023
Обезболивание в родах: безопасен ли «укол в спину»
По мере приближения родов каждая принимаеет важное решение: следует ли использовать обезболивающие во время схваток или не принимать анестезию? Рассказываем, безопасен ли «укол в спину».
Сегодня есть много вариантов обезболивания родов. У каждого метода есть плюсы и минусы, которые женщине следует обсудить со своим врачом. Выбор остается за будущей мамой, но стоит знать о безопасности спинальной анестезии и сравнить ее с другими методами.
Как справиться с болью без лекарств
Решение не использовать обезболивание не означает, что процесс родов должен быть невероятно болезненным. Сегодня есть много методик расслабления и обезболивания без препаратов.
Самая большая польза от родов без медикаментозного обезболивания – это отсутствие побочных эффектов от лекарств. Хотя многие беременные могут безопасно принимать обезболивающие во время родов, существует риск побочных эффектов как для мамы, так и для ребенка.
Кроме того, при рождении без анестезии собственные гормоны роженицы могут естественным образом способствовать стабильному прогрессу родов без какого-либо вмешательства. Выделяемые во время родов эндорфины могут облегчить боль и способствовать укреплению связи, запуска процесса кормления грудью после рождения ребенка.
Лекарства часто могут препятствовать высвобождению этого гормона. Обратной стороной немедикаментозных родов является то, что вы не знаете наверняка, насколько болезненным будет этот процесс (особенно для мам, рожающих первого малыша). В некоторых случаях боль может быть сильнее, чем ожидалось. В других случаях женщины отмечают, что роды более управляемые, чем они ожидали.
1. Дыхательные техники
Контроль дыхания помогает лучше осознавать ощущения в своем теле. Это помогает лучше контролировать схватки во время родов и предотвратить осложнения. Дыхание также может стать средством расслабления, которое помогает сохранять спокойствие, особенно при увеличении интенсивности родов.
Техники дыхания во время родов не так драматичны, как это часто изображают в фильмах и на телевидении. Главное – делать глубокие вдохи. Произнесение легких мантр или оттачивание образов с помощью мини-медитаций может дополнять дыхательные техники, чтобы сделать роды более комфортными. Гипноз — еще один жизнеспособный вариант, который помогает многим женщинам лучше справляться с родовой болью (но у нас он практически не практикуется).
Помимо дыхательных техник и легкой медитации, другие терапевтические методы могут помочь создать расслабляющую атмосферу с уменьшением боли. Используются ароматерапия, массажи, иглоукалывание или акупрессура, йога.
2. Физические вмешательства
- Чаще изменять положение, что может помочь отвлечься от боли, связанной с схватками;
- Можно сидеть или лежать, пружинить на мяче для родов, принимать ванну или душ, использовать лед или грелки на спину, ходить, покачиваться или танцевать.
Как родить без боли и страха: 7 полезных рекомендаций
Варианты анестезии для облегчения боли во время родов
Если женщина предпочитает практически гарантированное уменьшение боли во время родов, следует рассмотреть варианты медикаментозного обезболивания. Лучше всего заранее обсудить это со своим врачом или акушеркой. Также стоит узнать, подходят ли определенные лекарства, основываясь на состоянии здоровья.
Очевидное преимущество применения «укола в спину» — обезболивание. Хотя во время схваток женщина все еще может испытывать неприятные ощущения, большая часть процесса практически безболезненна.
- Сонливость;
- головные боли;
- тошнота;
- рвота;
- низкое кровяное давление;
- зуд кожи;
- затруднения при мочеиспускании;
- замедленный прогресс родов.
Кроме того, есть индивидуальная чувствительность к анестетикам, они могут не всегда эффективно работать. Обезболивающие могут передаваться ребенку, хотя это зависит от типа лекарства. Передача может вызвать побочные эффекты у ребенка, например, затрудненное дыхание после родов или проблемы грудного вскармливания. Обсудим и сравним наиболее распространенные формы обезболивающих средств при родах.
1. Эпидуральная анестезия
Это разновидность местной анестезии, которая проводится через нижнюю часть спины. Боль уменьшается ниже пояса как при вагинальных родах, так и при кесаревом сечении. Преимущество эпидуральной анестезии заключается в том, что при необходимости количество препарата может быть уменьшено или увеличено. Если женщина думает, что ей нужно больше обезболивания с помощью эпидуральной анестезии во время родов, ей нужно только сказать об этом врачу.
Обезболивание с помощью эпидуральной и спинальной анестезии не передается плоду через плаценту, в отличие от внутривенных анальгетиков и общих анестетиков. Обратной стороной эпидуральной анестезии является то, что после ее установки женщина будет прикован к больничной койке с онемевшими ногами на все время родов.
2. Спинальный блок
Спинальная блокада похожа на эпидуральную анестезию, но действие гораздо короче (всего час или чуть меньше).
Другие варианты: чем они хуже «укола в спину»
- Анальгетики. Они бывают в виде уколов или капельниц, воздействуют на все тело и с большей вероятностью повлияют на ребенка.
- Общая анестезия – вводится лекарство, которое полностью усыпляет. Обычно это не используется во время вагинальных родов или планового кесарева сечения. Он используется только в экстренных ситуациях, когда нужно быстрое родоразрешение;
- Транквилизаторы применяются для расслабления пациента во время сильного беспокойства. Из-за высокого риска побочных эффектов транквилизаторы обычно не рекомендуются, за исключением крайних случаев.
Решение за будущей мамой
Не стоит слушать страшилки, рассказываемые на сайтах и форумах. Постарайтесь придерживаться фактов, связанных со всеми вариантами, чтобы принять наиболее обоснованное решение. Также важно заранее обсудить свое решение с акушеркой или врачом.

Поделиться:
Автор: Алена Парецкая
19.04.2023
8 главных правил ухода за собой во время беременности

Беременность – прекрасное и незабываемое время в жизни женщины. Но это совершенно не означает, что все происходящие события приносят только радость и восторг. Изменения лица и тела, которые происходят в период вынашивания малыша, не всегда радуют будущую маму: возникают пигментация кожи, шелушение, могут появиться растяжки, лишний вес. Все эти изменения вполне нормальны, ведь женщина дает жизнь новому человеку, ей нужно много сил и питательных веществ, чтобы малыш ни в чем не нуждался.
Если сама мать не получает с пищей достаточно витаминов, питательных веществ или микроэлементов, ребенок забирает их из ее тела. Поэтому могут происходить изменения во внешности и самочувствии. За состоянием здоровья будущей мамы пристально следят врачи, они контролируют прием витаминов, корректируют диету, добавляют в рацион минеральные добавки. А вот уход за кожей лица и тела – это всецело забота самой женщины, но в период беременности обычные подходы уже не подойдут: необходимо вносить определенные коррективы в уходовые процедуры. Важно уделить внимание домашним и максимально безопасным средствам, которые помогут вам стать еще красивее, чувствовать себя увереннее и не переживать из-за изменений, происходящих с телом.
Баланс жидкости и увлажнение кожи
Во время беременности, с самых первых недель, нужно тщательно следить за балансом жидкости в организме. Именно от поступления воды зависит ваш внешний вид, состояние кожи и ее увлажнение. Хотя нам постоянно советуют пить больше жидкости, но не все из нас реализуют эти советы на практике: не каждая женщина может ежедневно выпивать достаточный объем воды.
Тем не менее, питьевая вода особенно необходима, когда вы беременны, чтобы поддерживать здоровье кожи, ее тонус, пополнять объем крови в сосудах и вынашивать здорового ребенка. Когда вы беременны, ребенку нужен достаточно большой объем околоплодной жидкости, в которой он плавает и развивается. Постоянное обновление околоплодных вод (каждые 4 часа они меняются полностью) в сочетании с возможной утренней тошнотой (и рвотой), увеличением объема крови, могут быстрее, чем обычно, приводить к обезвоживанию. Естественно, жидкость будет забираться у менее значимых для плода органов мамы – это кожа, мышцы, хрящи, внутренние органы. Важно знать – чем больше воды вы получаете, тем более увлажненной и эластичной будет ваша кожа. Избыток воды просто удалится с мочой.
Сухость кожи опасна. Она может провоцировать образование растяжек, шелушение, дерматит и стянутость, появление зуда и мелких морщинок на лице. Поэтому возьмите за правило пить воду часто, мелкими глотками, не менее 8-10 стаканов в день.
Изменения рациона: больше витаминов и антиоксидантов
Неизвестно, откуда взялся миф о том, что при беременности нужно есть за двоих. Малыш к моменту рождения весит всего 3-4 кг: энергии ему нужно на порядок меньше, чем взрослому. Поэтому нужно есть по аппетиту, но уделить внимание продуктам, которые сохраняют красоту и заботятся о здоровье лица и тела. Если вы при беременности получаете все необходимые вещества, вы буквально светитесь изнутри, лучше себя чувствуете и сохраняете активность для привычных дел.
Возвращаясь к основному вопросу: вам нужно добавлять около 340 дополнительных калорий в день во втором триместре и около 450 в третьем. Вы можете легко добавить их за счет свежих фруктов, орехов, молочных продуктов и вкусных десертов. Дополнительные перекусы между приемами пищи 2-3 раза в день помогут получить норму калорий и подпитают тело необходимыми веществами. Никакая строгая диета беременным не нужна: вы можете есть любые здоровые продукты и иногда побаловать себя даже «вредностями», но совсем немного. Главное, что вам нужно для сохранения красоты и здоровья, – достаточно животного белка, железа и ненасыщенных жиров. Получить их можно из мяса, рыбы, овощей, злаков и растительных масел. Кожа скажет вам спасибо.
Оставайтесь активными
Беременность – это не время для праздного лежания на диване. Во время вынашивания малыша важно быть активной. Это необходимо, чтобы сохранять здоровье, стройность и красоту, легче перенести роды и быстрее вернуться в форму после них. Посоветуйтесь с врачом, чтобы подобрать индивидуальный режим занятий: гимнастика, йога, плавание, ежедневные прогулки и фитнес для будущих мам крайне полезны, и они подходят практически всем. Поддержание тонуса мышц помогает бороться со слабостью, сонливостью и депрессией. Активность помогает в насыщении крови кислородом, а значит и ваша кожа получает его больше, сохраняя гладкость и шелковистость.
Больше спите
Говорят, что во время беременности женщины должны высыпаться, потому что когда появится ребенок, времени на сон будет гораздо меньше. Здоровый сон важен и для красоты, и для здоровья, но во второй половине беременности трудно хорошо выспаться, когда вы просыпаетесь несколько раз за ночь из-за энергичных толчков малыша, наполнения мочевого пузыря или большого живота. Бессонные ночи приводят к изменению цвета лица, появлению кругов под глазами и мелких морщинок.
Чтобы решить проблему со сном, ближе к середине беременности приобретите специальную подушку в форме подковы. Ее удобно расположить между ногами и под животом, чтобы сделать сон более комфортным, поскольку она снизит давление из-за постоянно растущего живота.

Зуд кожи живота и другие проблемы при беременности: что с ними делать
Увлажняйте кожу, чтобы уменьшить растяжки
Растяжки – самая распространенная жалоба беременных женщин. Они выглядят крайне не эстетично, появляются на животе, груди, бедрах, ягодицах и даже спине. По сути, это микро-разрывы волокон дермы, которые при заживлении образуют мелкие рубцы. Есть много способов, которыми вы можете воспользоваться, чтобы предотвратить или уменьшить образование растяжек. Один из них – использовать растительные масла, причем, как внутрь, так и снаружи. Добавьте в питание оливковое, льняное или подсолнечное масла. А для массажа проблемных мест полезны кокосовое, чистое масло ши или сладкого миндаля. Можно применять и любые другие масла, смешав их с кремом для тела или в чистом виде. Главное, чтобы не было аллергии: перед первым применением попробуйте масло на небольшом участке кожи на предплечье.
Вместо масел можно использовать любые увлажняющие кремы или лосьоны с пометкой: «для будущих мам» или «для ухода за чувствительной и склонной к аллергии кожи». Их применяют дважды в день, втирая легкими массажными движениями в зоны, где кожа наиболее сильно растягивается.
Измените свой уход за кожей
Во время беременности кожа, как и все тело, меняется: обычная косметика может вам уже не подходить. У части женщин под влиянием гормонов увеличивается сальность кожи; у других, наоборот, отмечается сухость. Нужно подбирать более деликатные средства ухода без отдушек и раздражающих веществ. Что касается химических соединений, которые могут негативно повлиять на кожу, держитесь подальше от парабенов, фталатов, формальдегида, толуола, дигидроксиацетона (ДГК), хлорида алюминия, салициловой и бета-гидрокси кислоты.
Вы должны учитывать, что ваша кожа намного более чувствительна, чем до беременности, поэтому важно использовать средства, которые ее не раздражают. Откажитесь от химических пилингов и агрессивных процедур в пользу ежедневного деликатного ухода. Использование средств для чувствительной кожи и натуральных продуктов может помочь сохранить вашу кожу более здоровой и красивой.
Делайте домашние маски
Во время беременности важно делать питательные и тонизирующие маски для лица. В вашем доме есть множество продуктов, которые можно комбинировать, чтобы подпитать и подтянуть кожу лица. Для сухой подойдут составы с натуральным йогуртом, овсянкой и медом. Для жирной полезен лимонный сок, мед, мякоть банана, клубника. Перед сном могут помочь маски с алоэ вера, витамином Е или миндальным маслом. Их можно добавлять в крем для лица или наносить как маску на 10-15 минут и потом смывать теплой водой. Также можно использовать тканевые маски для лица.
Выберите удобную одежду
Беременность прекрасна: чем увереннее вы себя чувствуете, тем лучше будете выглядеть. Сегодня есть множество магазинов, в которых реально подобать для себя удобную и элегантную одежду на любом сроке. Важно, чтобы платья, брюки или костюмы не давили, не врезались в кожу и не были слишком тугими, особенно в области живота и груди. Это провоцирует отеки и недомогание, а еще нарушает дыхание. Не менее важна и удобная обувь: высокие каблуки – не для вас, но и в мягких тапочках ноги могут тоже сильно уставать. Поэтому рекомендуем подобрать устойчивые туфли или ботинки на невысоком каблуке (не более 3-4 см).

Поделиться:
Автор: Алена Парецкая
Фото:
Fotodom/Shutterstock
14.04.2023
Актуальные статьи



Многозадачность — хорошо это или плохо?
Считаете, что многозадачность главный тренд дня и обязательно отмечаете это свое качество в резюме? Послушайте, что по этому поводу скажет эксперт и тогда точно будете знать, к чему стремиться.
вчера


