Обновлено: 15.05.2023
Сердце, окруженное перикардом, располагается в нижнем отделе переднего средостения и, за исключением основания, где оно соединено с большими сосудами, может свободно смещаться в полости перикарда.
Грудино-реберная (передняя) поверхность сердца обращена частично к грудине и реберным хрящам, частично к медиостинальной плевре. Грудинореберную поверхность составляют передние поверхности правого предсердия, правого ушка, верхней полой вены, легочного ствола, правого и левого желудочков, а также верхушка сердца и верхушка левого ушка.
Диафрагмальная (нижняя) поверхность сердца в верхних отделах обращена к пищеводу и грудной аорте, нижними отделами прилегает к диафрагме. Верхние отделы составляют задние поверхности преимущественно левого и отчасти правого предсердий, а нижние — нижние поверхности правого и левого желудочков и отчасти предсердий.
Нижний контур сердца, образованный правым желудочком, обращен к диафрагме, а левая легочная (боковая) поверхность образована левым желудочком и обращена к левому легкому. Основание сердца, образованное левым и отчасти правым предсердиями, обращено к позвоночному столбу, верхушка сердца, образованная левым желудочком, направлена кпереди и проецируется на переднюю поверхность грудной клетки в области левого пятого межреберья, на 1,5 см кнутри от линии, проведенной через середину левой ключицы,— левой сосковой (срединно-ключичной) линии, linea medioclavicularis sinistra.
Правый контур сердца образован обращенным в сторону правого легкого наружным, правым, краем правого предсердия и выше — верхней полой веной.
Левой границей сердца служит левый желудочек, обращенный к левому легкому, выше — левое ушко, а еще выше — легочный ствол.
Сердце располагается позади нижней половины грудины, а крупные сосуды (аорта и легочный ствол) — позади верхней ее половины.
По отношению к передней срединной линии, linea mediana anterior, сердце располагается асимметрично: почти 2/3 его лежит влево и около 1/3 — вправо от этой линии.
Продольная ось сердца, идущая от основания к верхушке, образует с сагиттальной и фронтальной плоскостями тела угол, достигающий 40°. Сама продольная ось сердца направляется сверху вниз, справа налево и сзади наперед. Сердце, кроме того, несколько повернуто вокруг своей оси справа налево, поэтому значительная часть правого сердца располагается больше кпереди, а большая часть левого сердца — кзади, вследствие чего передняя поверхность правого желудочка прилегает к грудной стенке ближе всех остальных частей сердца. Правый край сердца, служащий его нижней границей, достигает угла, образованного стенкой грудной клетки и диафрагмой правого реберно-диафрагмалъного синуса, recessus costodiaphragmatica dexter; левое предсердие из всех полостей сердца занимает наиболее заднее положение.
Вправо от срединной плоскости тела располагаются правое предсердие с обеими полыми венами, незначительная часть правого желудочка и левого предсердия; влево от нее — левый желудочек, большая часть правого желудочка с легочным стволом и большая часть левого предсердия с ушком; восходящая часть аорты занимает положение слева и справа от передней срединной линии.
Положение сердца и его отделов у человека меняется в зависимости от положения тела и дыхательных движений. Так, в положении на левом боку или при наклоне кпереди сердце прилегает к грудной стенке; в положении стоя сердце располагается ниже, чем в положении тела лежа, так, что толчок верхушки сердца несколько перемещается; при вдохе сердце отстоит дальше от грудной стенки, чем при выдохе.
Изменяется положение сердца в зависимости от фаз сердечной деятельности, возраста, пола и индивидуальных особенностей (высота стояния диафрагмы), от степени наполнения желудка, тонкой и толстой кишки.
Проекция границ сердца на переднюю стенку грудной клетки. Правам граница сердца имеет вид слегка выпуклой линии, отстоящей на 1,5—2,0 см от правого края грудины, спускается от верхнего края хряща III ребра до места соединения хряща V ребра с грудиной.
Нижняя граница сердца располагается на уровне нижнего края тела грудины и представляет собой слегка выпуклую книзу линию, идущую от места прикрепления хряща правого V ребра к грудине до точки, расположенной в пятом межреберье с левой стороны, на 1,5 см кнутри от левой сосковой (среднеключичной) линии.
Левая граница сердца от точки, лежащей в левом втором межреберье, на 2 см кнаружи от края грудины, проходит в виде выпуклой кнаружи линии косо вниз и влево до точки, расположенной в левом пятом межреберье на 1,5- 2,0 см кнутри от левой среднеключичной линии.
Левое ушко проецируется в левом втором межреберье отступя от края грудины; легочный ствол — на хряще II левого ребра у места его прикрепления к грудине.
Проекция сердца на позвоночный столб соответствует вверху уровню остистого отростка V грудного позвонка, внизу – уровню остистого отростка IX грудного позвонка.
Проекции предсердно-желудочковых отверстий и отверстий аорты и легочного ствола на переднюю стенку грудной клетки. Левое предсердно-желудочковое отверстие (основание левого предсердно-желудочкового клапана) располагается слева от грудины в третьем межреберье; тоны этого клапана выслушиваются на верхушке сердца.
Правое предсердно-желудочковое отверстие (основание правого предсердно-желудочкового клапана) находится позади правой половины грудины, на линии, проведенной от точки соединения с грудиной хряща левого III ребра до точки соединения с грудиной хряща правого VI ребра; тоны этого клапана выслушиваются справа на уровне хрящей V – VI ребер и прилегающего участка грудины.
Отверстие аорты (клапан аорты) лежит позади грудины, ближе к ее левому краю, на уровне третьего межреберья; тоны клапана аорты выслушиваются справа у края грудины во втором межреберье.
Отверстие легочного ствола (клапан легочного ствола) располагается на уровне прикрепления хряща левого III ребра к грудине; топы легочного ствола выслушиваются слева у края грудины во втором межреберье.
Анатомия: Топография сердца
Сердце находится в нижнем отделе переднего средостения в околосердечной сорочке между листками мёдиастинальной плевры. По отношению к средней линии тела сердце располагается несимметрично: около 2/3 сердца – слева от нее, а около 1/3 – справа. Продольная ось сердца (от середины основания к верхушке) идет косо сверху вниз, справа налево и сзади наперед. В полости перикарда сердце как бы подвешено на сосудах его корня. Поэтому основание сердца является наименее подвижной его частью, а верхушка может смещаться.
Положение сердца бывает различным: поперечное, косое или вертикальное. Вертикальное положение чаще встречается у людей с узкой и длинной грудной клеткой, поперечное – у лиц с широкой и короткой грудной клеткой и высоким стоянием купола диафрагмы.
У живого человека можно определить границы сердца методом перкуссии, а также путем рентгенографии. При этом на переднюю грудную стенку проецируется фронтальный силуэт сердца, соответствующий его передней поверхности и крупным сосудам. Различают правую, левую и нижнюю границы сердца (рис. 143).

Рис. 143. Проекция на переднюю поверхность грудной стенки сердца, створчатых и полулунных клапанов. 1 – проекция легочного ствола; 2 – проекция левого предсердно-желудочкового (двустворчатого) клапана; 3 – верхушка сердца; 4 – проекция правого предсердно-желудочкового (трехстворчатого) клапана; 5 – проекция полулунного клапана аорты. Стрелками показаны места выслушивания левого предсердно-желудочкового и аортального клапанов
Правая граница сердца, в верхней своей части соответствующая правой поверхности верхней полой вены, проходит от верхнего края II ребра у места прикрепления его к грудине до верхнего края III ребра на 1-1,5 см от правого края грудины. Нижняя часть правой границы соответствует краю правого предсердия и проходит от III до V ребра в виде дуги, отстоящей от правого края грудины на 1-2 см. На уровне V ребра правая граница переходит в нижнюю.
Нижняя граница образована краем правого и частично левого желудочков и идет косо вниз и влево, пересекая грудину над основанием мечевидного отростка, к VI межреберному промежутку слева и далее, пересекая хрящ VI ребра, достигает V межреберного промежутка на 1,5-2 см кнаружи от linea medioclavicularis.
Левая граница составляется дугой аорты, легочным стволом, левым сердечным ушком и левым желудочком. Она проходит от нижнего края I ребра у места прикрепления его к грудине слева до верхнего края II ребра на 1 см левее от края грудины (соответственно проекции дуги аорты), далее на уровне II межреберного промежутка на 2-2,5 см кнаружи от левого края грудины (соответственно легочному стволу). Продолжение этой же линии на уровне III ребра соответствует левому сердечному ушку, от нижнего края III ребра на 2-2,5 см влево от края грудины левая граница проходит выпуклой кнаружи дугой к V межреберному промежутку на 1,5-2 см кнаружи от linea medioclavicularis, соответствуя краю левого желудочка.
Устья аорты и легочного ствола и их клапаны проецируются на уровне III межреберного промежутка: аорты – позади левой половины грудины, а легочного ствола у левого ее края. Предсердно-желудочковые отверстия проецируются по линии, проводимой от места прикрепления V правого реберного хряща к грудине к месту прикрепления III левого хряща. Проекция правого предсердно-желудочкового отверстия занимает правую половину этой линии, левого – левую.
Сердце со всех сторон непосредственно прилежит к околосердечной сорочке и только через нее имеет отношение к окружающим его органам. Грудино-реберная поверхность сердца прилежит частично к грудине и хрящам левых II-V ребер. Передняя поверхность сердца большей частью соприкасается с медиастинальной плеврой и передними реберно-медиастинальными плевральными синусами. Нижняя, диафрагмальная, поверхность сердца прилежит к диафрагме. Задняя, медиастинальная, поверхность соприкасается с главными бронхами, пищеводом, нисходящей аортой и легочными артериями.
Топография сердца.
К системе кровообращения относятся сердце, кровеносные сосуды и довольно сложный нервный аппарат, регулирующий всю деятельность сердечно-сосудистой системы.
Сердце представляет собой основной мотор кровообращения, задачей которого является нагнетание крови по сосудам. Большое вспомогательное значение имеют артериальные и венозные сосуды мышечного типа, своими активными сокращениями способствующие дальнейшему продвижению крови по сосудам. В этом аспекте вся сосудистая система расценивается многими авторами как «периферическое сердце».
Морфологически и функционально сердце подразделяется на две половины: правую – венозное сердце и левую – артериальное сердце.
Голотопия. Сердце своей большей частью располагается в левой половине грудной клетки в пределах переднего средостения. С боков оно ограничено листками средостеночной плевры. Лишь приблизительно 1 /3 сердца располагается правее срединной линии и заходит в правую половину грудной клетки.
Форма. Сердце по своей форме приближается к уплощенному конусу. В нем различают основание сердца, basis cordis, закругленную книзу часть – верхушку сердца, apex cordis, и две поверхности: нижнюю, прилежащую к диафрагме – диафрагмальную поверхность, fades diaphragmatica, и передневерхнюю, расположенную позади грудины и ребер, грудино-реберную поверхность, fades sternocostalis.
Предсердия с внешней стороны отделены от желудочков поперечно-идущей венечной бороздой, sulcus coronarius, в которой залегает одноименный венозный синус, sinus coronarius cordis. Передней продольной бороздкой, sulcus longitudinalis anterior, левый желудочек отграничивается от правого. Сзади располагается соответствующая задняя борозда, sulcus longitudinalis posterior.
Вариации морфологии. Нормально функционирующее сердце в зависимости от своих размеров имеет четыре вариации формы:
1. Широкое и короткое сердце, у которого поперечный размер больше длинника.
2. Узкое и длинное сердце, у которого длина больше его поперечника.
3. Капельное сердце – длина сердца значительно больше его поперечника.
4. Обычная форма сердца, у которого длина приближается к поперечному размеру.
Размеры. Длина сердца от основания до его верхушки равна 12–13 см. Поперечник достигает 9–10 см. Переднезадний размер – 6–7 см.
Вес. Вес сердца у новорожденных равняется 23–27 г. У взрослых сердце в среднем весит: у мужчин – 297 г, у женщин 220 г (в возрасте от 20 до 30 лет).
Положение. Сердце расположено позади нижней половины грудной кости в пределах нижнего межплеврального поля, area interpleurica inferior.
В этой области, как уже указывалось, образуется различной величины треугольное пространство, не покрытое плеврой и известное под названием треугольника безопасности Войнича-Сяноженцкого.
Необходимо подчеркнуть, что положение сердца изменяется в зависимости от положения тела, дыхательных движений, фаз сердечной деятельности и возраста. При положении тела на левом боку сердце смещается влево, при этом верхушечный толчок перемещается кнаружи. При наклоне вперед сердце прилежит ближе к грудной стенке.
Позади верхней половины грудины располагаются крупные сосуды сердца.
Вариации положения. На основании рентгенологических исследований в настоящее время доказаны три основные вариации в положении сердца: вертикальное, горизонтальное и косое или диагональное. Эти вариации положения связаны с конституциональными особенностями организма. У широкотелых лиц чаще наблюдается горизонтальное положение сердца, у узкотелых сердце занимает вертикальное положение. У лиц промежуточной конституции сердце расположено в косом направлении.
Проекция сердца. На переднюю грудную стенку сердце проецируется следующим образом: верхняя граница проходит по хрящам III ребер. Нижняя граница идет несколько косо от места прикрепления хряща V ребра через основание мечевидного отростка к пятому межреберному промежутку левой стороны.
Правая граница, идя сверху вниз, начинается под верхним краем III ребра на 1,5–2 см. кнаружи от края грудной кости, затем продолжается несколько выпуклой линией до места прикрепления xpящa правого пятого ребра к грудине.
Левая граница идет выпуклой кнаружи линией вверху на 3–3,5 см кнаружи от края грудной кости, а внизу 1,5 см кнутри от среднеключичной линии.
Верхушечный толчок сердца ощущается в пятом левом межреберном промежутке.
Проекция сердечных отверстий. 1) Ostium venosum sinistrum – левое венозное отверстие – расположено слева в третьем мeжpeберном промежутке у самой грудины Работа двустворчатого клапана выслушивается на верхушке сердца.
2) Ostium venosum dextrum – правое венозное отверстие – проецируется в косом направлении позади нижней трети тела грудины. Звук от захлопывания трехстворчатого клапана выслушивается в четвертом межреберном промежутке справа у края грудины.
3) Ostium arteriosum sinistrum – левое артериальное или аортальное отверстие – лежит за грудиной на уровне хряща III ребра. Тоны аорты выслушиваются во втором межреберном промежутке справа у края грудины.
4) Ostium arteriosum dextrum – правое артериальное отверстие или отверстие легочной артерии – располагается также на уровне хряща III ребра, но левее – у левого края грудной кости. Тоны от захлопывания полулунных клапанов легочной артерии выслушиваются во втором межреберном промежутке слева у края грудины.
Сердце в своем положении укреплено. 1. Оно поддерживается снизу диафрагмой – это наблюдается в особенности при так называемом лежачем сердце.
2. Сердце «подвешено» на своих крупных сосудах – аорте, легочной артерии и верхней полой вене. Этот момент имеет преимущественное значение при так называемом висячем сердце.
3. Некоторое значение имеет равномерное давление на сердце со стороны легких, благодаря чему сердце несколько сдавливается с боков, что в некоторой степени препятствует опусканию его книзу.
Скелетотопия. Сердце расположено позади грудины и простирается от II до VI ребра. Отдельные его анатомические образования имеют следующую скелетотопию.
1) Auricula dextra – правое ушко – находится позади второго, межреберного промежутка справа близ самой грудины.
2) Atrium dextrum – правое предсердие – располагается вправо от linea mediana anterior между третьим пятым реберными хрящами, при этом 1 /3 его лежит за грудиной и 2 /3 – позади правых реберных хрящей.
3) Ventriculus dexter – правый желудочек – залегает между третьим реберным хрящом, и мечевидным отростком, причем правая 1 /3 его лежит за грудиной, а левые 2 /3 – позади левых реберных хрящей.
4) Auricula sinistra – левое ушко – расположено позади третьего левого реберного хряща у самой грудины.
5) Atrium sinistrum левое предсердие – направлено назад, почему на переднюю грудную стенку не проецируется. Уровень расположения левого предсердия соответствует второму реберному хрящу и второму межреберному промежутку слева.

Рис. 94. Органы грудной полости.
1 –. v. anonyma sinistra; 2 – a. carotis communis sinistra; 3 – n. vagus; 4 – v. subclavia; 5 – pericardium; 6 – cor; 7 – diaphragma.
6) Ventriculus sinister – левый желудочек – в виде узкой полоски проецируется на переднюю грудную стенку кнаружи от. грудины от второго межрёберного промежутка до хряща IV ребра слева.
Синтопия сердца. Сердце находится в следующих взаимоотношениях с окружающими органами (рис. 94, 95).
Спереди – оно в различной степени покрыто листками средостеночной плевры.
Чаще всего наружные отделы сердца с той и другой стороны прикрыты легкими, заполняющими передние реберно-средостеночные пазухи. Благодаря этому при ранении спереди самых наружных отделов сердца может быть повреждена и паренхима легкого. Если ранение соответствует краю грудины, обычно повреждается плевра, что влечет за собой развитие пневмоторакса. Наконец, если ранение соответствует «треугольнику безопасности», оно не сопровождается пневмотораксом.

Рис. 95. Органы грудной полости.
1 – a. carotis communis dextra; 2 – v. jugularis interims; 3 – v. jugularis externus; 4 – aorta ascendens; 5 – a. pulmonalis; 6 – v. cava superior; 7 – cor.
Таким образом, можно различать три продольные зоны по бокам от linea sternalis – наружную, в которой происходят ранения плевры, легких и сердца, среднюю, где повреждается плевра и сердце, и внутреннюю, где происходит ранение одного сердца.
Сзади соответственно расположению позвоночника к сердцу прилежат органы заднего средостения: пищевод с блуждающими нервами, грудная аорта, справа – непарная вена, слева – полунепарная вена и в непарно-аортальном желобке, sulcus azygoaortalis, – грудной проток, ductus thoracicus.
С боков к сердцу прилежат пристеночные листки средостеночной плевры, а за ними – легкие, покрытые висцеральной плеврой.
Сверху в сердце вступают или из него выходят крупные сосуды. В переднем отделе к нему прилежит также вилочковая железа, glandula thymus, у взрослых – ее остатки.

Рис. 96. Органы грудной полости.
1 – n. vagus; 2 – n. phrenicus; 3 – a. carotis; 4 – n. laryngeus inferior; S – v. anonyma sinistra; в – arcus aortae; 1 – pleura; 8 – pericardium; 9 – v. anonyma dextra; 10 – clavicula; 11 – n, vagus.
Внизу сердце расположено на переднем листе сухожильного центра диафрагмы folium anterius diaphragmatis (рис. 96).
Кровоснабжение. Система венечных артерий и венозные сосуды сердца формируют третий круг кровообращения у человека.
Благодаря почти полному отсутствию анастомозов с сосудами большого и малого кругов кровообращения артериосклеротические изменения сосудов сердца, например возрастного характера, ведут к весьма стойким и часто необратимым нарушениям питания сердечной мышцы.
Различают следующие сосуды сердца:
1. A. coronaria cordis dextra – правая венечная артерия сердца – начинается от соответствующей правой пазухи аорты, sinus aortae (Valsalvae), ложится в желобок между артериальным конусом, conus arteriosus, и правым ушком. Артерия идет в циркулярном направлении, залегая между правым предсердием и правым желудочком. На своем пути она встречается и анастомозирует с основным стволом левой венечной артерии.
На задней поверхности сердца от правой венечной артерии отходит задняя нисходящая ветвь, ramus descendens posterior, которая ложится в задний продольный желобок, sulcus longitudinalis posterior.

Рис. 97. Ветви венечных артерий. Сосуды всех порядков, за исключением
Строение сердца человека и особенности его работы. Пройдите обследование своего сердца в МЕДСИ
Сердце человека располагается в грудной клетке, ориентировочно в центре с небольшим смещением влево. Представляет собой полый мышечный орган. Снаружи окружено оболочкой – перикардом (околосердечной сумкой). Между сердцем и околосердечной сумкой находится жидкость, увлажняющая сердце и уменьшающая трение при его сокращениях.
Сердце разделено на четыре камеры: две правые – правое предсердие и правый желудочек, и две левые – левое предсердие и левый желудочек. В норме правая и левая половины сердца между собой не сообщаются. При врожденных пороках в межпредсердной и межжелудочковой перегородках могут сохраняться отверстия, через которые кровь попадает из одной половины сердца в другую. Предсердия и желудочки соединяются между собой отверстиями.
По краям отверстий располагаются створчатые клапаны сердца: справа – трехстворчатый, слева – двустворчатый, или митральный. Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении – из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении – из желудочков в аорту и легочную артерию.
Работа сердца включает две фазы: сокращение (систола) и расслабление (диастола). Сердечный цикл состоит из сокращения предсердий, сокращения желудочков и последующего расслабления предсердий и желудочков. Сокращение предсердий длится 0,1 сек, сокращение желудочков – 0,3 сек.
Во время диастолы: левое предсердие наполняется кровью, через митральное отверстие кровь перетекает в левый желудочек, во время сокращения левого желудочка кровь выталкивается через аортальный клапан, попадает в аорту и разноситься по всем органам. В органах происходит передача кислорода тканям организма, для их питания. Далее кровь по венам собирается в правое предсердие, через трикуспидальный клапан попадает в правый желудочек.
Во время систолы желудочков: венозная кровь выталкивается в легочную артерию и попадает в сосуды легких. В легких кровь оксигенируется, то есть насыщается кислородом. Насыщенная кислородом кровь через легочные вены собирается в левое предсердие.
Ритмичное, постоянное чередование фаз систолы и диастолы, необходимое для нормальной работы, обеспечивается возникновением и проведением электрического импульса по системе особых клеток – по узлам и волокнам проводящей системы сердца. Импульсы возникают вначале в самом верхнем, так называемом, синусовом узле, который располагается в правом предсердии, далее проходят ко второму, атрио-вентрикулярному узлу, а от него – по более тонким волокнам (ножкам пучка Гиса) – к мышце правого и левого желудочков, вызывая сокращение всей их мускулатуры.
Самому сердцу, как и любому другому органу для питания и нормальной деятельности требуется кислород. К сердечной мышце он доставляется по собственным сосудам сердца – коронарным. Иногда эти артерии называют венечными.
Коронарные сосуды отходят от основания аорты. Делятся на правую коронарную артерию и левую коронарную артерию. Левая коронарная артерия в свою очередь разделяется на переднюю межжелудочковую и огибающую артерии. Правая коронарная артерия кровоснабжает стенки правого предсердия и желудочка, заднюю часть межжелудочковой перегородки и заднюю стенку левого желудочка, синусовый и атриовентрикулярный узел. Левая коронарная артерия снабжает кровью переднюю часть межжелудочковой перегородки, переднюю и боковую стенки левого желудочка, левое предсердие.
Нормальная частота сердечных сокращений колеблется от 55 до 85 в мин. При нагрузке частота закономерно увеличивается. Определить частоту сердечных сокращений можно по пульсу.
Пульс – это колебания артериальной стенки, возникающие при каждом сокращении сердца.
Движение крови по сосудам зависит от создаваемого сердцем давления в момент выброса крови и сопротивления стенок сосудов току крови. Давление в аорте в момент сокращения желудочков сердца является максимальным, и называется систолическим. Во время расслабления в левом желудочке сохраняется остаточное давление, которое называется диастолическим. На величину кровяного давления влияют просвет кровеносных сосудов, вязкость крови, количество циркулирующей в сосудах крови. По мере удаления от сердца давление крови уменьшается и становится наименьшим в венах. Разность между высоким давлением крови в аорте и низким давлением в полых венах обеспечивает непрерывный ток крови по сосудам.
Строение и топография сердца. Границы сердца. Анатомия
Сердце является главным органом организма человека. Оно представляет собой мышечный орган, полый внутри и имеющий форму конуса. У новорожденных сердце весит около тридцати граммов, а у взрослого человека – около трехсот.
Топография сердца выглядит следующим образом: оно располагается в грудной полости, причем, третья его часть размещается с правой стороны средостения, а две трети – с левой. Основание органа направлено вверх и несколько кзади, а узкая часть, то есть верхушка, направляется вниз, влево и кпереди.

Границы органа
Границы сердца позволяют определить расположение органа. Их имеется несколько:
- Верхняя. Она соответствует хрящу третьего ребра.
- Нижняя. Эта граница соединяет правую сторону с верхушкой.
- Верхушка. Эта граница располагается в пятом межреберье, по направлению к левой среднеключичной прямой.
- Правая. Между третьим и пятым ребром, на пару сантиметров правее края грудины.
- Левая. Топография сердца на этой границе имеет свои особенности. Она соединяет верхушку с верхней границей, а сама проходит по левому желудочку, который обращен к левому легкому.
По топографии, сердце находится позади и чуть ниже половины грудины. Самые крупные сосуды размещены позади, в верхней части.
Изменения топографии
Топография и строение сердца у человека изменяются с возрастом. В детском возрасте орган делает два оборота вокруг своей оси. Изменяются границы сердца во время дыхания и в зависимости от положения тела. Так, у лежащего на левом боку и при наклонах, сердце подходит к грудной стенке. Когда же человек стоит, оно располагается ниже, чем когда тот лежит. Из-за этой особенности верхушечный толчок смещается. По анатомии, топография сердца изменяется и в результате дыхательных движений. Так, на вдохе, орган отходит дальше от груди, а на выдохе возвращается обратно.
Изменения функции, строения, топографии сердца наблюдается в разные фазы сердечной деятельности. Эти показатели зависят от пола, возраста, а также от индивидуальных особенностей организма: расположения органов пищеварения.
Строение сердца
Сердце имеет верхушку и основание. Последнее обращено вверх, направо и назад. Сзади основание образовано предсердиями, а спереди – легочным стволом и крупной артерией – аортой.
Верхушка органа обращена вниз, вперед и влево. По топографии сердца, она достигает пятого межреберья. Верхушка обычно располагается на расстоянии восьми сантиметров от средостения.

Стенки органа имеют несколько слоев:
- Эндокард.
- Миокард.
- Эпикард.
- Перикард.
Эндокардом выстлан орган изнутри. Эта ткань образует клапаны.
Миокард представляет собой сердечную мышцу, которая непроизвольно сокращается. Желудочки и предсердия так же состоят из мышц, причем у первых мускулатура развита сильнее. Поверхностный слой мышц предсердий состоит из продольных и циркулярных волокон. Они самостоятельны для каждого предсердия. А в желудочках имеются следующие слои мышечной ткани: глубокие, поверхностные и средний круговой. Из самого глубокого образуются мясистые перемычки и сосочковые мышцы.
Эпикард представляет собой эпителиальные клетки, покрывающие наружную поверхность и органа и ближайшие сосуды: аорту, вену, а также легочной ствол.
Перикард – это наружный листок околосердечной сумки. Между листками имеется щелевидное образование – перикардиальная полость.

Отверстия
Сердце имеет несколько отверстий, камер. В органе имеется продольная перегородка, которая разделяет его на две части: левую и правую. Вверху каждой части располагаются предсердия, а внизу – желудочки. Между предсердиями и желудочками имеются отверстия.
Первые из них имеют некоторое выпячивание, которое образует сердечное ушко. Стенки предсердий имеют различную толщину: левое развито сильнее, чем правое.
Внутри желудочков есть сосочковые мышцы. Причем в левом их три, а в правом – две.
В правое предсердие жидкость поступает из верхней и нижней половой вены, вен пазухи сердца. В левое ведет четыре легочные вены. Из правого желудочка отходит легочной ствол, а из левого – аорта.
Клапаны
В сердце есть трехстворчатый и двухстворчатый клапаны, которыми закрываются желудочно-предсердные отверстия. Отсутствие обратного тока крови и выворота стенок обеспечивается сухожильными нитями, проходящими от края створок к сосочковым мышцам.

Двустворчатый или митральный клапан закрывает левое желудочково-предсердное отверстие. Трехстворчатый – правое желудочково-предсердное отверстие.
Кроме того, в сердце имеются полулунные клапаны. Один закрывает отверстие аорты, а другой – легочного ствола. Дефекты клапанов определяются как порок сердца.
Круги кровообращения
В человеческом организме имеется несколько кругов кровообращения. Рассмотрим их:
- Большой круг (БКК) начинается от левого желудочка и оканчивается правым предсердием. По нему кровь течет по аорте, затем по артериям, которые расходятся на прекапилляры. После этого кровь попадает в капилляры, а оттуда к тканям и органам. В этих мелких сосудах происходит обмен питательными веществами между клетками тканей и кровью. После этого начинается обратный ток крови. Из капилляров она поступает в посткапилляры. Они образуют венулы, из которых венозная кровь попадает в вены. По ним она подходит к сердцу, где сосудистые русла сходятся в полые вены и входят в правое предсердие. Так происходит кровоснабжение всех органов и тканей.
- Малый круг (МКК) начинается от правого желудочка и оканчивается левым предсердием. Его началом служит легочной ствол, который разделяется на пару легочных артерий. По ним течет венозная кровь. Она заходит в легкие и обогащается кислородом, превращаясь в артериальную. Затем кровь собирается в легочные вены и вливается в левое предсердие. МКК предназначается для обогащения крови кислородом.
- Еще есть венечный круг. Он начинается от луковицы аорты и правой венечной артерии, проходит через капиллярную сетку сердца и возвращается по венулам и венечным венам сначала в венечный синус, а затем в правое предсердие. Этот круг снабжает питательными веществами сердце.

Сердце, как вы смогли убедиться, – сложный орган, имеющий собственный круг кровообращения. Его границы изменяются, а само сердце с возрастом меняет угол наклона, поворачиваясь вокруг своей оси дважды.
Читайте также:
- Трахеит: причины, симптомы и лечение
- Сиофор 500. Инструкция по применению для похудения, при сахарном диабете, поликистозе яичников. Как принимать таблетки, состав, побочные действия, аналоги. Противопоказания, отзывы врачей
- Анатомия и физиология тонкой кишки. Дивертикулит Меккеля
- Рентгенограмма, КТ, МРТ спондилоартропатии
- Операция пересадки яичника в полость матки. Лимфатическая система матки.
| Сердце | |
|---|---|
| лат. cor | |
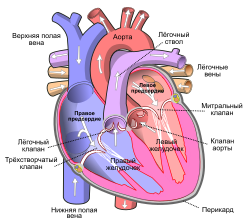 Сердце человека (схематичное изображение, фронтальный разрез) |
|
 Сердечный цикл — работа сердца |
|
| Система | Кровообращение |
| Кровоснабжение | Правая коронарная артерия, левая коронарная артерия |
| Венозный отток | большая вена сердца, средняя вена сердца, малая вена сердца, передние вены сердца, малые вены, задняя вена левого желудочка, косая вена левого предсердия |
| Иннервация |
|
| Лимфа | нижние трахеобронхиальные лимфоузлы, передние средостенные лимфоузлы. |
| Каталоги | |
|
|
Сердце человека (лат. cor, греч. ϰαρδία [kardia]) — это конусообразный полый мышечный орган, в который поступает кровь из впадающих в него венозных стволов и перекачивающий её в артерии, которые примыкают к сердцу. Полость сердца разделена на два предсердия и два желудочка. Левое предсердие и левый желудочек в совокупности образуют «артериальное сердце», названное так по типу проходящей через него крови, правый желудочек и правое предсердие объединяются в «венозное сердце», названное по тому же принципу. Сокращение сердца называется систолой, а расслабление — диастолой[B: 1].
Форма сердца не одинакова у разных людей. Она определяется возрастом, полом, телосложением, здоровьем и другими факторами. В упрощенных моделях описывается сферой, эллипсоидами, фигурами пересечения эллиптического параболоида и трёхосного эллипсоида. Мера вытянутости (фактор) формы есть отношение наибольших продольного и поперечного линейных размеров сердца. При гиперстеническом типе телосложения отношение близко к единице и астеническом — порядка 1,5. Длина сердца взрослого человека колеблется от 10 до 15 см (чаще 12—13 см), ширина в основании 8—11 см (чаще 9—10 см) и переднезадний размер 5—8,5 см (чаще 6,5—7 см). Масса сердца в среднем составляет у мужчин 332 г (от 274 до 385 г), у женщин — 253 г (от 203 до 302 г)[B: 2].
Анатомическое строение сердца[править | править код]
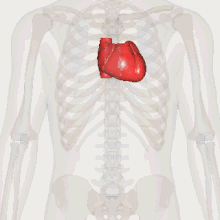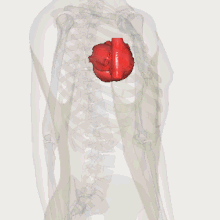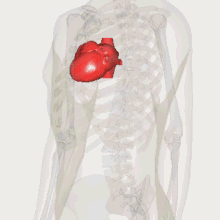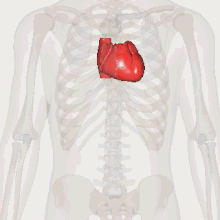
3D-рисунок антомической топографии сердца относительно скелета и грудной полости

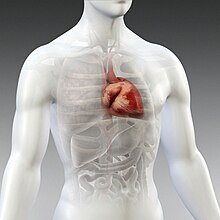
Рисунок антомической топографии сердца, аорты, плечеголовных стволов, верхней полой вены относительно грудины, рёбер и ключиц, проекция во фронтальной плоскости

Сердце находится в грудной клетке в средостенье (в зависимости от анатомической или клинической классификации разделения средостенья — в нижнем среднем либо переднем соответственно) и смещено нижним левым краем в левую сторону, в так называемой околосердечной сумке — перикарде, который отделяет сердце от других органов.
По отношению к средней линии тела сердце располагается несимметрично — около 2/3 слева от неё и около 1/3 — справа. В зависимости от направления проекции продольной оси (от середины его основания до верхушки) на переднюю грудную стенку различают поперечное, косое и вертикальное положение сердца. Вертикальное положение чаще встречается у людей с узкой и длинной грудной клеткой, поперечное — у лиц с широкой и короткой грудной клеткой[B: 3].
Сердце состоит из четырёх отдельных полостей, называемых камерами: левое предсердие, правое предсердие, левый желудочек, правый желудочек. Они разделены перегородками. В правое предсердие входят верхняя полая и нижняя полая вены, в левое предсердие — лёгочные вены. Из правого желудочка и левого желудочка выходят, соответственно, лёгочная артерия (лёгочный ствол) и восходящая аорта. Правый желудочек и левое предсердие замыкают малый круг кровообращения, левый желудочек и правое предсердие — большой круг. Сердце расположено в нижней части переднего средостения, большая часть его передней поверхности прикрыта лёгкими с впадающими участками полых и лёгочных вен, а также выходящими аортой и лёгочным стволом. В полости перикарда содержится небольшое количество серозной жидкости[B: 2][B: 4].
Стенка левого желудочка приблизительно в три раза толще, чем стенка правого желудочка, так как левый должен быть достаточно сильным, чтобы вытолкнуть кровь в большой круг кровообращения для всего организма (сопротивление потоку крови в большом круге кровообращения в несколько раз больше, а давление крови в несколько раз выше, чем в малом круге кровообращения).
Существует необходимость поддержания тока крови в одном направлении, в противном случае сердце могло бы наполниться той самой кровью, которая перед этим была отправлена в артерии. Ответственными за ток крови в одном направлении являются клапаны, которые в соответствующий момент открываются и закрываются, пропуская кровь или ставя ей заслон. Клапан между левым предсердием и левым желудочком называется митральный клапан или двустворчатый клапан, так как состоит из двух лепестков. Клапан между правым предсердием и правым желудочком носит название трёхстворчатый клапан — он состоит из трёх лепестков. В сердце находятся ещё аортальный и лёгочный клапаны. Они контролируют вытекание крови из обоих желудочков.
Кровоснабжение[править | править код]
Каждая клетка сердечной ткани должна иметь постоянное поступление кислорода и питательных веществ. Этот процесс обеспечивается собственным кровообращением сердца по системе его коронарных сосудов; его принято обозначать как «коронарное кровообращение». Название происходит от 2 артерий, которые, как венец, оплетают сердце. Коронарные артерии непосредственно отходят от аорты. Через коронарную систему проходит до 20 % вытолкнутой сердцем крови. Только такая мощная порция обогащенной кислородом крови обеспечивает непрерывную работу животворного насоса человеческого организма.
Иннервация[править | править код]
Сердце получает чувствительную, симпатическую и парасимпатическую иннервацию.
Симпатические волокна от правого и левого симпатических стволов, проходя в составе сердечных нервов, передают импульсы, которые ускоряют ритм сердца, расширяют просвет венечных артерий, а парасимпатические волокна проводят импульсы, которые замедляют сердечный ритм и сужают просвет венечных артерий. Чувствительные волокна от рецепторов стенок сердца и его сосудов идут в составе нервов к соответствующим центрам спинного и головного мозга.
Преганглионарные симпатические нервные волокна расположены между верхними 5-м и 6-м грудными сегментами спинного мозга и соединяются с нейронами второго порядка шейных симпатических узлов. В составе сердечных нервов эти волокна оканчиваются в сердце и крупных сосудах. Преганглионарные парасимпатические волокна начинаются в задних двигательных ядрах мозжечка и в составе ветвей блуждающего нерва достигают сердца и крупных сосудов. Здесь волокна образуют синапсы с нейронами второго порядка, расположенными в ганглиях внутри этих же образований[1].
Гистологическое строение сердца[править | править код]
Стенка сердца состоит из трёх слоёв — эпикарда, миокарда и эндокарда. Эпикард состоит из тонкой (не более 0,3—0,7 мм) пластинки соединительной ткани, эндокард состоит из эпителиальной ткани, а миокард образован поперечно-полосатой сердечной мышцей[en] (разновидность поперечно-полосатых мышц[en]).
Зрелая клетка миокарда (кардиомиоцит) имеет размер до 25 μm в диаметре и 100 μm в длину. Клетка имеет поперечно-полосатую исчерченность подобно клетке скелетной мышцы. Однако, в противоположность многоядерным скелетным миофибриллам, кардиомиоциты имеют одно или два ядра, расположенных в центре клетки. Вокруг каждого кардиомиоцита присутствует соединительная ткань, богатая сетью капилляров[1].
Миокард густо пронизан кровеносными сосудами и нервными волокнами, образующими несколько нервных сплетений. На каждый капилляр миокарда приходится примерно четыре нервных волокна[B: 5].
Мембрана миокардиальных клеток называется сарколеммой. Особый участок мембраны представлен вставочным диском — это отличительная характеристика ткани сердечной мышцы.
Вставочные диски через обычный микроскоп видны как темно окрашенные поперечные линии,
которые через неравномерные промежутки пересекают цепочки сердечных клеток. Диски представляют сложные мостики, соединяющие соседние волокна сердца, образуя структурную и электрическую непрерывную связь между клетками миокарда. Для обслуживания огромных метаболических потребностей сердца и обеспечения высокоэнергетическими фосфатами, миокардиальные
клетки снабжены изобилием митохондрий. Эти органеллы расположены между отдельными миофибриллами и занимают приблизительно 35 % объёма клетки[1].
-
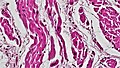
Гистологический микропрепарат мышечной ткани сердца. Оптическая микроскопия, ×200, окраска гематоксилин-эозином
-

Гистологический микропрепарат ткани сердца, волокна проводящей системы сердца. Оптическая микроскопия, ×150, окраска гематоксилин-эозином
Биофизический взгляд на строение сердца[править | править код]
С точки зрения кардиофизики, сердце представляет собой многокомпонентную полимерную неоднородную активную среду естественного происхождения. Тонкая организация структуры этой среды и обеспечивает её основные биологические функции.
Неоднородная структура сердца, лежащая в основе его тонкой организации, была многократно подтверждена сначала при помощи методов электрофизиологии, а затем и методами вычислительной биологии.
Автоволновые свойства сердечной ткани уже более чем полстолетия активно исследуются и российской, и мировой наукой.
Новый научный взгляд на этот биологический объект позволяет по-новому подойти к решению проблемы создания искусственного сердца: задача сводится к налаживанию базирующегося на современных нанотехнологиях производства искусственной полимерной активной среды с аналогичной автоволновой функцией[2][B: 6].
-

Схематичное отображение распространения возбуждения по проводящей системе сердца
-

-

Схематичное отображение мест формирования зубцов PQRST на ЭКГ
-

Схематичное отображение направлений мышечных волокон миокарда
-

Схематичное отображение поперечного среза миокарда желудочков при диастоле и систоле
Физиология сердечной деятельности[править | править код]
Сердечная деятельность[править | править код]
- Исторически принято[B: 1][B: 7] выделять следующие физиологические свойства сердечной ткани:
- Автоматия сердца — это способность сердца ритмически сокращаться под влиянием импульсов, зарождающихся в нём самом.
- Возбудимость сердца — это способность сердечной мышцы возбуждаться от различных раздражителей физической или химической природы, сопровождающееся изменениями физико-химических свойств ткани.
- Проводимость сердца — осуществляется в сердце электрическим путём вследствие образования потенциала действия в клетках пейс-мейкерах. Местом перехода возбуждения с одной клетки на другую, служат нексусы.
- Сократимость сердца — сила сокращения сердечной мышцы прямо пропорциональна начальной длине мышечных волокон.
- Рефрактерность миокарда — временное состояние невозбудимости тканей в течение потенциала действия. Различают три уровня рефрактерности: абсолютный, эффективный и относительный рефрактерный период. Рефрактерный период клеток предсердия короче, чем клеток миокарда желудочков, поэтому ритм предсердий может значительно превышать ритм желудочков при тахиаритмиях[1].
Явления автоматии, возбудимости и проводимости могут быть объединены понятием «автоволновая функция сердца»[2][B: 6].
Считается, что сердечная деятельность нацелена на обеспечение насосной функции сердца, то есть «основной физиологической функцией сердца является ритмическое нагнетание крови в сосудистую систему»[B: 8].
Кровообращение[править | править код]
Выполняя в системе кровообращения насосную функцию, сердце постоянно нагнетает кровь в артерии. Сердце человека — это своеобразный насос, который обеспечивает постоянное и непрерывное движение крови по сосудам в нужном направлении.
Двустворчатый и трёхстворчатый клапаны обеспечивают ток крови в одном направлении — из предсердий в желудочки.
Цикл работы сердца[править | править код]

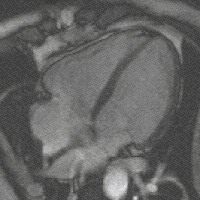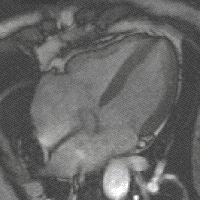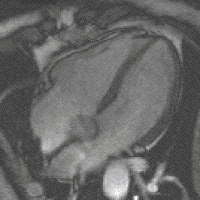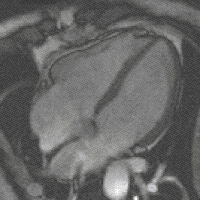
Цикл работы сердца (зацикленное отображение одного цикла сердца, созданного покадровым хронологическим складыванием изображений полученных при МРТ со смещением по времени) у 13-летней девочки
Здоровое сердце ритмично и без перерывов сжимается и разжимается. В одном цикле работы сердца различают три фазы:
- Наполненные кровью предсердия сокращаются. При этом кровь через открытые клапаны нагнетается в желудочки сердца (они в это время остаются в состоянии расслабления). Сокращение предсердий начинается с места впадения в него вен, поэтому устья их сжаты и попасть назад в вены кровь не может.
- Происходит сокращение желудочков с одновременным расслаблением предсердий. Трёхстворчатые и двустворчатые клапаны, отделяющие предсердия от желудочков, поднимаются, захлопываются и препятствуют возврату крови в предсердия, а аортальный и лёгочный клапаны открываются. Сокращение желудочков нагнетает кровь в аорту и лёгочную артерию.
- Пауза (диастола) короткий период отдыха этого органа. Во время паузы из вен кровь попадает в предсердия и частично стекает в желудочки. Когда начнётся новый цикл, оставшаяся в предсердиях кровь будет вытолкнута в желудочки — цикл повторится.
Один цикл работы сердца длится около 0,85 сек., из которых на время сокращения предсердий приходится только 0,11 сек., на время сокращения желудочков 0,32 сек., и самый длинный — период отдыха, продолжающийся 0,4 сек. Сердце взрослого человека, находящегося в покое, работает в системе около 70 циклов в минуту.
В норме сердечный цикл является упорядоченным процессом, в основе которого лежит проведение возбуждения в сердце. В норме электрический импульс возникает в синоатриальлном узле, расположенном у места впадения в правое предсердие верхней полой вены. Волна деполяризации быстро распространяется через правое и левое предсердия, достигая предсердно-желудочкового узла, где происходит её значительная задержка. Затем импульс быстро распространяется через пучок Гиса и проходит по правой и левой ножкам пучка Гиса. Они разветвляются на волокна Пуркинье, по которым импульс расходится к волокнам миокарда, вызывая их сокращение[1].
Автоматизм сердца[править | править код]

Схематическое изображение проводящей системы сердца (выделено синим цветом): (1) синусо-предсердный узел, (2) предсердно-желудочковый узел
Определённая часть сердечной мышцы специализируется на выдаче остальному сердцу управляющих сигналов в форме соответствующих импульсов автоволновой природы; эта специализированная часть сердца получила название Проводящая система сердца (ПСС). Именно она обеспечивает автоматизм сердца[B: 9][B: 10].
Автоматизм — способность сердца возбуждаться под влиянием импульсов, возникающих в кардиомиоцитах без внешних раздражителей. В физиологических условиях наивысшим автоматизмом в сердце обладает САУ, поэтому его называют автоматическим центром первого порядка.А.В. Ардашев и др., 2009 [3]
Синусно-предсердный узел, называемый водителем ритма 1-го порядка и расположенный на своде правого предсердия, является важной частью ПСС[B: 11]. Путём отправки регулярных автоволновых импульсов он управляет частотой сердечного цикла. Эти импульсы через пути проведения предсердий поступают в предсердно-желудочковый узел и дальше — в отдельные клетки рабочего миокарда, вызывая их сокращение.
Таким образом, ПСС при помощи координации сокращений предсердий и желудочков обеспечивает ритмичную работу сердца, то есть нормальную сердечную деятельность.
Сопряжение возбуждения и сокращения[править | править код]
Трансформация потенциала действия в сокращение кардиомиоцитов или процесс сопряжения возбуждения и сокращения. В его основе лежит переход химической энергии в виде макроэргических фосфатов в механическую энергию сокращений кардиомиоцитов. Существует несколько белков, ответственных за сокращение клеток миокарда. Два из них — актин и миозин — являются главными сократительными элементами. Два других — тропомиозин и тропонин — выполняют регуляторную функцию. Мышечное сокращение развивается вследствие связывания головок миозина с актиновыми филаментами и «сгибания» головок. В результате этого тонкие и толстые филаменты движутся друг вдоль друга за счет энергии АТФ. Первым этапом в этом процессе является активация головки миозина при гидролизе АТФ, после чего головка миозина связывается с актином, образуя поперечный мостик. Взаимодействие головки миозина с актином приводит к структурным изменениям в головке, вызывающим ее «сгибание» Это сгибательное движение вызывает смещение актинового филамента вдоль миозинового[4].
Регуляция работы сердца[править | править код]
«Способность сердца к адаптации обусловлена двумя типами регуляторных механизмов:
- Внутрисердечная регуляция (такая регуляция связана с особыми свойствами самого миокарда, благодаря чему она действует и в условиях изолированного сердца, т.е. с автоматией).
- Экстракардиальная регуляция, которую осуществляют эндокринные железы и вегетативная нервная система»[5].
Работа сердца регулируется при помощи миогенных, нервных и гуморальных механизмов.
Миогенный, или гемодинамический, механизм регуляции разделяют на: гетерометрический и гомеометрический[B: 12].
Внутрисердечная регуляция[править | править код]
В качестве примера внутрисердечной регуляции можно привести закон Франка — Старлинга, в результате действия которого ударный объем сердца увеличивается в ответ на увеличение объема крови в желудочках перед началом систолы (конечный диастолический объем), когда все остальные факторы остаются неизменными. Физиологическое значение этого механизма заключается в основном в поддержании равенства объёмов крови, проходящей через левый и правый желудочек. Косвенно этот механизм может влиять и на ЧСС.
Доказано, что концентрация Ca2+ внутри клетки является главным фактором, определяющим силу сердечного сокращения. Механизмы, которые способствуют повышению концентрации внутриклеточного кальция, увеличивают силу сокращения, в то время как факторы, снижающие концентрацию кальция — уменьшают силу сокращения[1].
Экстракардиальная регуляция[править | править код]
Нервная система регулирует частоту и силу сердечных сокращений: (симпатическая нервная система обуславливает усиление сокращений, парасимпатическая — ослабляет).
Расположенный в продолговатом мозге сосудодвигательный центр[en], являющийся частью вегетативной нервной системы, получает сигналы от различных рецепторов: проприорецепторов, барорецепторов и хеморецепторов, — а также стимулы от лимбической системы. В совокупности эти входные сигналы обычно позволяют сосудодвигательному центру достаточно точно регулировать работу сердца через процессы, известные как сердечные рефлексы[6].
Богатое снабжение афферентными волокнами блуждающего нерва передней и задней поверхности желудочков обусловливает формирование важных сердечных рефлексов, в то время как обилие эфферентных волокон блуждающего нерва, направленных к СА и АВ узлам, позволяет регулировать выработку и проведение электрического импульса[1].
В качестве примера можно привести барорефлекс (рефлекс Циона — Людвига): при повышении артериального давления увеличивается частота импульсации барорецепторов, а сосудодвигательный центр уменьшают симпатическую стимуляцию и увеличивают парасимпатическую стимуляцию, что приводит, в частности, и к уменьшению ЧСС; и, наоборот, по мере снижения давления скорость срабатывания барорецепторов уменьшается, и сосудодвигательный центр увеличивает симпатическую стимуляцию и снижает парасимпатическую, что приводит, в частности, и к увеличению ЧСС.
Существует аналогичный рефлекс, называемый предсердным рефлексом или рефлексом Бейнбриджа, в котором задействованы специализированные барорецепторы предсердий.
Воздействие эндокринной системы на сердце происходит при посредстве гормонов, которые могут усиливать или ослаблять силу сердечных сокращений, изменять их частоту. Основной эндокринной железой, регулирующей работу сердца, можно считать надпочечники: они выделяют гормоны адреналин и норадреналин, помимо них также ускоряют сердечные сокращения: серотонин, тироксин, Ca2+ действие которых на сердце соответствуют функциям симпатической нервной системы.
Эффект на работу сердца оказывают также ионы кальция и калия, а также эндорфины и множество иных биологически активных веществ. Однако существуют вещества способствующие замедлению работы сердца: ацетилхолин, брадикинин, K+.
Инструментальные методы диагностики работы сердца[править | править код]
Ультразвуковое исследование сердца[править | править код]
Достаточно информативным методом визуализации структуры, физиологических процессов, патологий, и гемодинамики (допплерэхокардиография[en]) является ультразвуковое исследование сердца.
В отличие от методов, основанных на рентген технологии, не имеет лучевой нагрузки. К достоинствам метода можно также отнести быстроту исследования, безопасность, доступность.
Электрические явления[править | править код]
Работа сердца (как и любой мышцы) сопровождается электрическими явлениями, которые вызывают появление электромагнитного поля вокруг работающего органа. Электрическую активность сердца можно зарегистрировать при помощи различных методов электрокардиографии, дающей картину изменений во времени разности потенциалов на поверхности тела человека, либо электрофизиологического исследования миокарда, позволяющее проследить пути распространения волн возбуждения непосредственно на эндокарде. Эти методы играют важную роль в диагностике инфаркта и других заболеваний сердечно-сосудистой системы.
Акустические явления[править | править код]
Аускультативно у сердца в норме можно услышать тоны сердца и, шумы[en] при некоторых его патологиях.
Акустические явления, называемые тонами сердца, можно услышать, прикладывая к грудной клетке ухо или стетоскоп. Каждый сердечный цикл в норме разделяют на 4 тона. Ухом при каждом сокращении слышны первые 2. Более долгий и низкий связан с закрытием дву- и трёхстворчатого клапанов, более короткий и высокий — это закрываются клапаны аорты и лёгочной артерии. Между одним и вторым тоном идёт фаза сокращения желудочков.
Механическая активность[править | править код]
Сердечные сокращения сопровождаются рядом механических проявлений, регистрируя которые, также можно получить представление о динамике сокращения сердца. Например, в пятом межреберье слева, на 1 см внутри от среднеключичной линии, в момент сокращения сердца ощущается верхушечный толчок. В период диастолы сердце напоминает эллипсоид, ось которого направлена сверху вниз и справа налево. При сокращении желудочков форма сердца приближается к шару, при этом продольный диаметр сердца уменьшается, а поперечный возрастает. Уплотненный миокард левого желудочка касается внутренней поверхности грудной стенки. Одновременно опущенная к диафрагме при диастоле верхушка сердца в момент систолы приподнимается и ударяется о переднюю стенку грудной клетки. Все это и вызывает появление верхушечного толчка[B: 8].
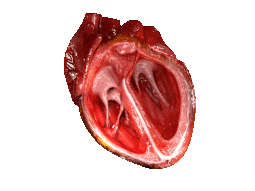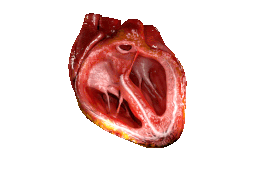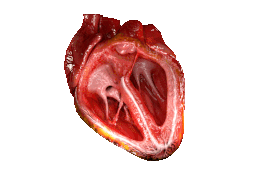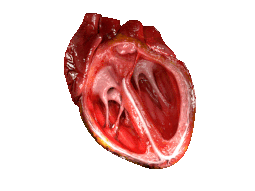
Для анализа механической активности сердца используют ряд специальных методов.
Кинетокардиография[прим. 1] — метод регистрации низкочастотных вибраций грудной клетки, обусловленных механической деятельностью сердца; позволяет изучить фазовую структуру цикла левого и правого желудочков сердца одновременно.
Электрокимография — метод электрической регистрации движения контура сердечной тени на экране рентгеновского аппарата[B: 13]. К экрану у краев контура сердца прикладывают фотоэлемент, соединенный с осциллографом. При движениях сердца изменяется освещенность фотоэлемента, что регистрируется осциллографом в виде кривой. Получаются кривые сокращения и расслабления сердца.
Баллистокардиография — метод, основанный на том, что изгнание крови из желудочков и её движение в крупных сосудах вызывают колебания всего тела, зависящие от явлений реактивной отдачи, подобных тем, которые наблюдаются при выстреле из пушки (название методики «баллистокардиография» происходит от слова «баллиста» — метательный снаряд). Кривые смещений тела, записываемые баллистокардиографом и зависящие от работы сердца, имеют в норме характерный вид. Для их регистрации существует несколько различных способов и приборов. Основоположником баллистокардиографии в Советском Союзе считается академик В. В. Парин[A: 1].
Динамокардиография — метод, основан на том, что движения сердца в грудной клетке и перемещение крови из сердца в сосуды сопровождаются смещением центра тяжести грудной клетки по отношению к той поверхности, на которой лежит человек.[B: 13] Обследуемый лежит на специальном столе, на котором смонтировано особое устройство с датчиками — преобразователями механических величин в электрические колебания. Устройство находится под грудной клеткой исследуемого. Смещения центра тяжести регистрируются осциллографом в виде кривых. На динамокардиограмме отмечаются все фазы сердечного цикла: систола предсердий, периоды напряжения желудочков и изгнания из них крови, протодиастолический период, периоды расслабления и наполнения желудочков кровью.
Фонокардиография — метод регистрации тонов сердца на фонокардиограмме. Если в левой половине грудной клетки на уровне IV—V ребра обследуемого приложить чувствительный микрофон, соединенный с усилителем и осциллографом, то возможно зарегистрировать на фотобумаге тоны сердца в виде кривых. Этот метод используется для диагностики поражений клапанов сердца[B: 13].
См. также[править | править код]
- Кардиология
- Биофизика сердца
- Векторкардиография[en]
- Сердечно-сосудистая система
- Кровообращение
- Пульс
- Периферическое сердце
- Овальное окно
- Заболевания сердца
- Врождённые пороки сердца
- Катетеризация сердца[en]
- Непрямой массаж сердца
- Дефибриллятор
- Искусственное сердце
- Искусственный водитель ритма
- Пересадка сердца
- Символ сердца
Примечания[править | править код]
- Комментарии
- ↑ См. также Исследование механической активности сердца
- Источники
- ↑ 1 2 3 4 5 6 7 Лилли, 2003, Глава 1. Основы строения и функции сердца, с. 1—32.
- ↑ 1 2 Ардашев, 2009, Базовые механизмы аритмий сердца, с. 45—74.
- ↑ Ардашев, 2009, Анатомия и физиология проводящей системы сердца, с. 35—41.
- ↑ Лилли, 2003, Нормальный процесс распространения возбуждения в сердце, с. 101—105.
- ↑ Шмидт, 2005, § 19.5. Приспособление сердечной деятельности к различным нагрузкам, с. 485.
- ↑ Betts, 2013, § 19.4 Cardiac Physiology, с. 865—876.
- ↑ 1 2 Дудель Й., Рюэгг Й., Шмидт Р. и др. Физиология человека: в 3-х томах. Пер. с англ = Human Physiology / под ред. Р. Шмидта и Г. Тевса. — 3. — М.: Мир, 2010. — Т. 1. — 323 с илл. с. — 1000 экз. — ISBN 978-5-03-003834-6.
- ↑ 1 2 Привес М. Г., Лысенков Н. К., Бушкович В. И. Анатомия человека. — 11-е переработанное и дополненное. — М.: Медицина, 1985.
- ↑ Betts J. G., Desaix P. , Johnson E. W., Johnson J. E., Korol O., Kruse D., Poe B., Wise J., Womble M. D., Young K. A. Anatomy and Physiology (англ.). — OpenStax, 2013. — 1410 p. — ISBN 978-1-947172-04-3.
- ↑ Патофизиология заболеваний сердечно-сосудистой системы / под ред. Л. Лилли; Пер. с англ.. — М.: БИНОМ, 2003. — 598 с. — 3000 экз. — ISBN 5-94774-080-X.
- ↑ Гистология / под ред. Ю. И. Афанасьева, Н. А. Юриной. — М.: Медицина, 1998. — 15 000 экз.
- ↑ 1 2 Tachycardia as “Shadow Play” // Tachycardia / Takumi Yamada, editor. — Croatia: InTech, 2012. — P. 97—122. — 202 p. — ISBN 978-953-51-0413-1.
- ↑ Дудель Й., Рюэгг Й., Шмидт Р. и др. Физиология человека: в 3-х томах. Пер. с англ = Human Physiology / Под ред. Р. Шмидта, Г. Тевса. — 3-е изд.. — М.: Мир, 2005. — Т. 2. — 314 с. — 1000 экз. — ISBN 5-03-003576-1.
- ↑ 1 2 Физиология человека / под ред. В. М. Покровского и Г. Ф. Коротько. — 3. — М.: Медицина, 2007. — 656 с. — (Учебная литература для студентов медицинских вузов). — 10 000 экз. — ISBN 5-225-04729-7.
- ↑ Фундаментальная и клиническая физиология / под ред. А. Камкина, А. Каменского. — М.: Academia, 2004. — 1072 с. — ISBN 5-7695-1675-5.
- ↑ Клиническая аритмология / Под ред. проф. А. В. Ардашева. — М.: МЕДПРАКТИКА-М, 2009. — 1220 с. — ISBN 978-5-98803-198-7.
- ↑ Бабский Е. Б. Физиология человека. — 2-е изд. — М.: Медицина, 1972. — С. 69.
- ↑ Судаков К. В. Нормальная физиология. — М.: Медицинское информационное агентство, 2006. — С. 329. — 920 с. — ISBN 5-89481-294-1.
- ↑ 1 2 3 Косицкий Г. И. Физиология человека. — 3-е изд. — М.: Медицина, 1985. — С. 256.
- ↑ К Юбилею Романа Марковича Баевского // Клиническая информатика и телемедицина. — 2013. — Т. 9, № 10. — С. 160—161.
Ссылки[править | править код]
- Анатомия и Физиология Сердца
 Заболевания сердечно-сосудистой системы лидируют среди прочих причин смерти. Ранняя диагностика этих патологий и своевременное начало лечения способны спасти человеку жизнь, продлить ее и повысить качество. Симптомы болезней сердца многочисленны. Одним из самых ранних выступает боль. В случае если болит сердце – такой симптом называется кардиалгией.
Заболевания сердечно-сосудистой системы лидируют среди прочих причин смерти. Ранняя диагностика этих патологий и своевременное начало лечения способны спасти человеку жизнь, продлить ее и повысить качество. Симптомы болезней сердца многочисленны. Одним из самых ранних выступает боль. В случае если болит сердце – такой симптом называется кардиалгией.
Как болит сердце?
Сердце расположено в грудной клетке, а если точнее, то в переднем средостении. Орган размещается центрально, однако из-за направленности его оси справа налево, принято говорить о левосторонней локализации. Сердечные боли преимущественно возникают в центральной части за грудиной, но могут иррадиировать в левую сторону верхней части туловища.
Единой характеристики кардиалгии не существует. Локализация и интенсивность болей могут отличаться у разных пациентов в силу индивидуального болевого порога, количества рецепторов определенных типов, наличия сопутствующих заболеваний. Однако общие параметры сердечной боли хорошо известны и на них ориентируются врачи при первичной диагностике заболеваний (перед назначением обследования).
Локализация боли
Кардиалгия обычно локализуется ближе к центральной и передней части груди с небольшим смещением влево. Боль может быть как точечной, так и возникать сразу в нескольких местах. Это зависит от особенностей топографии сердца и нервных окончаний у конкретного пациента. В случае аномального (зеркального) расположения органа боли будут локализоваться за грудиной со смещением вправо.
Иррадиация
Сердечные боли, локализованные в грудной клетке, часто отдают в другие части тела, например, в спину, лопатку, ключицу, плечо, шею, нижнюю челюсть.
Обычно кардиалгия иррадиирует в левую сторону. Однако возможна центральная локализация (боль ощущается в центре спины, распространяется по типу галстука, захватывая грудь, шею, челюсть, ощущается по внутренней стороне обеих рук, под грудью). В редких случаях боли могут определяться в правой половине грудной клетки.
Распространенность
Для ишемических и кардионеврологичсеких нарушений характерна концентрированность боли в одной или нескольких точках. Воспалительные процессы могут проявляться разлитыми и обширными болезненными ощущениями.
Характер болезненных ощущений
Боли в груди могут иметь колющий, режущий, ноющий, жгучий характер. Однако особенности дискомфорта нельзя расценивать в качестве специфического признака болезни сердца, поскольку аналогичные ощущения могут возникать при патологиях дыхательной или опорно-двигательной системы. Характер боли важен для кардиолога при составлении плана обследования пациента.
Продолжительность болей
Для ишемических болей характерны кратковременность и периодичность. Острые состояния могут провоцировать продолжительные боли от 30 минут до нескольких суток. Слабые, ноющие, постоянные боли сопровождают вялотекущие патологические процессы воспалительного, дистрофического, опухолевого характера.
Провокаторы болей
При сердечных патологиях прослеживается связь между воздействием внешних факторов и возникновением болевого синдрома. Симптомом больного сердца может быть дискомфорт в грудной клетке после физических нагрузок, стресса, чрезмерного напряжения.
Классическая клиника кардиалгии
 Боль в загрудинном пространстве не всегда связана с патологией кардиологического профиля. Чтобы вовремя распознать первые признаки болезни сердца, следует ориентироваться на наиболее распространенные симптомы. Их сочетание считается типичным, то есть выявляется у большинства пациентов, у которых диагностировано сердечно-сосудистое заболевание. Признаком больного сердца является сочетание следующих параметров боли в груди:
Боль в загрудинном пространстве не всегда связана с патологией кардиологического профиля. Чтобы вовремя распознать первые признаки болезни сердца, следует ориентироваться на наиболее распространенные симптомы. Их сочетание считается типичным, то есть выявляется у большинства пациентов, у которых диагностировано сердечно-сосудистое заболевание. Признаком больного сердца является сочетание следующих параметров боли в груди:
- проявляется вовремя/после физической нагрузки или стрессовой ситуации;
- носит острый колющий, жгучий, режущий или давящий характер;
- сопровождается тревожностью, страхом, паникой, одышкой, головокружением;
- не ослабевает при изменении положения тела в пространстве;
- сопровождается сбоями сердечного ритма или нестабильностью артериального давления;
- локализуется за грудиной, смещена влево, иррадиирует в левую сторону туловища;
- купируется коронарорасширяющими средствами (нитроглицерин).
Особенности кардиалгии при различных заболеваниях
Болевой синдром может иметь некоторые особенности при различных патологических изменениях в сердце. Они позволяют не только вовремя распознать боль в сердце, но также предположить ее причину и предпринять нужные меры.
Инфаркт миокарда
Нарушения кровоснабжения сердечной мышцы могут привести к ее некрозу, то есть инфаркту миокарда. Проявлениями этого острого состояния являются:
- боль в груди, отдающая в левую руку, лопатку, область шеи, челюсть;
- острый жгучий характер ощущений;
- продолжительность болевого приступа более 30 минут;
- дополнительные симптомы (паника, тошнота, потливость, одышка);
- устойчивость к нитроглицерину.
В такой ситуации необходимо вызывать карету скорой помощи. Для стабилизации состояния пациента есть всего лишь 1-2 часа.
Стенокардия
Ишемические процессы сопровождаются интенсивной болью давящего характера, которая возникает после напряжения и сохраняется на протяжении 30 минут. Характерным признаком является быстрое исчезновение боли после приема нитроглицерина. Боль при стенокардии возникает и в покое.
Миокардит
Боли, вызванные воспалением сердечной мышцы, на начальных этапах проявляются периодическими ноющими ощущениями. По мере распространения воспалительного процесса приобретают постоянный, разлитой характер. Болевой синдром не купируется нитроглицерином.
Поражение клапанов
Боль может иметь различную локализацию в зависимости от степени и масштабов повреждения клапанного аппарата. Обычно тупая, ноющая, периодическая, сопровождается нарушениями сердечного ритма и давления, одышкой.
Кардиомиопатия
Нарушения трофики сердечной мышцы могут привести к органическим изменениям и дисфункции. Патология проявляется тянущими, сжимающими, ноющими болями без четкой локализации. Синдром не всегда купируется нитроглицерином.
Тромбоз легочной артерии
Тромбоэмболия легочной артерии или ее ветвей проявляется интенсивными колющими болями по левую сторону. Дискомфорт сопровождается нарушениями дыхания, снижением артериального давления, сердцебиением, возможно повышение температуры. Синдром устойчив к приему нитроглицерина.
Как отличить сердечную боль от невралгии?
Наиболее часто сердечную боль путают с проявлениями невралгии. Клиникой сердечной патологии может проявляться поражение межреберного нерва в результате развития остеохондроза грудного отдела позвоночника. Признаки нейропатической боли, следующие:
- четкая локализация;
- концентрированность неприятных ощущений;
- ноющий, колющий, стреляющий характер;
- длительность на протяжении нескольких дней;
- интенсивность, независящая от времени суток;
- усиление при ходьбе, скручивании, кашле, чихании, пальпации межреберных промежутков;
- отсутствие эффективности от нитроглицерина;
- необходимость поверхностно дышать;
- частая связь с переохлаждением;
- сопутствующие нарушения чувствительности кожи;
- уменьшение двигательной активности со стороны поражения.
Отличить невралгию и кардиалгию и понять, что болит именно сердце, можно по следующим признакам:
- трудности с определением локализации дискомфорта;
- жгучий или давящий характер;
- исчезновение или усиление боли, спустя некоторое время;
- отсутствие динамики при кашле, дыхании, движениях;
- эффективность купирования нитроглицерином (за исключением острой боли при инфаркте миокарда).
Чем отличаются боли в сердце от болей в желудке?
 Сердце и желудок расположены близко, имеют смежную иннервацию, поэтому кардиалгию всегда дифференцируют с желудочными болями. На заболевание органа пищеварения указывают следующие признаки:
Сердце и желудок расположены близко, имеют смежную иннервацию, поэтому кардиалгию всегда дифференцируют с желудочными болями. На заболевание органа пищеварения указывают следующие признаки:
- локализация в верхней части живота, в зоне мечевидного отростка грудины;
- наличие связи с приемом пищи (иногда такой связи может не быть);
- облегчение состояния при приеме антацидных препаратов;
- наличие сопутствующей диспепсии (тошнота, тяжесть, метеоризм и пр.)
Путаница может возникнуть при наличии у пациента особенностей анатомии органов. Понять, что болит сердце, а не желудок, можно по специфическим признакам (миграция болей, чувствительность к нитроглицерину, нарушения кардиального ритма).
Когда нужно обратиться к врачу?
В случае, если боли в левой части груди беспокоят слабо, периодически, не ограничивают активность и не сопровождаются другими внешними признаками болезни сердца (одышка, аритмия, повышение артериального давления) стоит в плановом режиме посетить врача и исключить связь болевого синдрома с сердечно-сосудистой патологией. Промедление недопустимо в следующих ситуациях:
- характерная для инфаркта локализация и иррадиация болей;
- быстрое нарастание болевого синдрома;
- продолжительность неприятных ощущений более 30 минут;
- изменение характера боли на режущий, невыносимый;
- повторное возникновение;
- сопутствующие перепады артериального давления или обмороки.
Такие симптомы могут свидетельствовать об острой проблеме, поэтому следует незамедлительно вызывать скорую помощь.
Чем лечить боли в сердце?
В качестве экстренной помощи может использоваться сосудорасширяющее средство нитроглицерин (в форме таблеток или спрея) под контролем АД (обязательный контроль артериального давления). При применении этого препарата попутно отслеживают изменения болевого синдрома. Если приступ боли связан с нагрузкой или стрессовой ситуацией, допускается применение седативных средств. Другие препараты назначает врач после детального обследования пациента и постановки диагноза.
Профилактика сердечных болей
Предотвращать нужно не боль, а состояния, которые она сопровождает. Превентивные меры относительно заболеваний сердечно-сосудистой системы включают:
- отказ от вредных привычек;
- рационализацию режима дня, труда/отдыха;
- здоровое питание;
- умеренную физическую активность;
- контроль массы тела;
- своевременное лечение других заболеваний;
- повышение стрессоустойчивости.
К другим простым способам сохранить здоровье сердца относят положительные эмоции, наличие увлечений и оптимистический настрой.
В клинике «МедПросвет» можно получить консультацию квалифицированного кардиолога и пройти комплексное обследование для оценки состояния здоровья сердца.
«Не навредить»: как не перепутать боль в сердце и межреберную невралгию

Запишитесь на прием бесплатно
Запишитесь на прием бесплатно

Боль в груди всегда пугает. Жгучая, колющая, режущая, она доводит до паники. Человек думает, что болит сердце – и пьет таблетки, пытаясь как можно скорее унять дискомфорт. Но в груди есть не только сердце. Похожие симптомы вызывает межреберная невралгия – неприятное, но не смертельное заболевание. Пить таблетки при ней не нужно – можно только навредить.
Бывает и по-другому: жжение и боль за грудиной списывают на банальный остеохондроз и межреберную невралгию. Не обращаются к врачу, не начинают лечение – и пропускают инфаркт миокарда. Пока человек бодро игнорирует боль в груди, клетки сердца разрушаются. Они гибнут через 20-40 минут после прекращения кровотока, а значит, помощь должна быть оказана как можно скорее.
Сердечная боль и симптомы межреберной невралгии похожи, но знать их отличия нужно. Лечатся эти состояния по-разному, и методы оказания первой помощи различны. Как отличить боль в сердце от межреберной невралгии, рассказали в статье.
Пять вопросов при боли в груди
При боли в груди задайте пять вопросов. Они помогут сориентироваться в симптомах и определиться с дальнейшей тактикой.
1. Где болит?
Коронарная боль (вызванная повреждением сосудов сердца – например, при стенокардии и инфаркте миокарда) появляется по центру за грудиной или чуть левее. Она отдает в левое плечо, левую руку и шею, реже уходит на правую сторону, распространяется в верхнюю часть живота или ощущается между лопатками. Обычно человек не может точно показать, где болит.
Иллюстрация показывает, где болит при стенокардии и инфаркте.
При межреберной невралгии боль ощущается по ходу нерва. Обычно она точечная – человек может четко показать, где болит. Локализуется чаще слева в груди – как раз там, где мы обычно ищем сердце. Реже межреберная невралгия проявляется болью в правой половине грудной клетки, между лопатками.
2. Как болит?
Сердечная боль вызвана нарушением кровотока в миокарде. Она:
- умеренная или сильная;
- жгучая, давящая, сжимающая, реже – тупая и ноющая.
При стенокардии человек пытается описать боль, прикладывая сжатый кулак к груди.
Боль при межреберной невралгии связана с ущемлением нервов или спазмом мышц. Она:
- сильная и очень сильная;
- жгущая, колющая, простреливающая.
3. Что провоцирует?
Боль в сердце возникает:
- после физической нагрузки;
- при стрессе;
- при переедании;
- при выходе из тепла в холод;
- на фоне высокого артериального давления.
В этих ситуациях повышается потребность миокарда в кислороде. Но артерии сужены, кислород не проходит, клетки страдают – и появляется боль. При исходной патологии сердца боль возникает и в состоянии покоя.
Боль при межреберной невралгии может быть спровоцирована кашлем, чиханьем, подъемом тяжестей, неудобным положением тела. Она усиливается при вдохе и движении.
4. Сколько длится?
Сердечная боль при стенокардии длится 1-5 минут, стихает самостоятельно или после таблетки нитроглицерина. При инфаркте нитроглицерин не помогает, боль сохраняется до 15 минут и дольше.
Межреберная невралгия обычно сопровождается кратковременной болью – от нескольких секунд до минуты. Стихает при перемене положения тела, после приема нестероидных противовоспалительных средств.
5. Что еще беспокоит?
Боль в сердце сопровождается такими симптомами:
- бледность;
- одышка;
- холодный пот;
- нехватка воздуха;
- учащенное сердцебиение;
- чувство страха;
- иногда – тошнота и рвота.
При межреберной невралгии часто появляется чувство онемения в руках, жжение, непроизвольное подергивание мышц.
На практике отличить сердечную боль от межреберной невралгии по одним лишь симптомам сложно. Нужно дополнительное обследование – ЭКГ, УЗИ сердца, рентгенография. Если в течение 15 минут боль в груди не стихает – вызывайте скорую помощь. Но даже если боль ушла самостоятельно, стоит обратиться к врачу – исключить состояния, опасные для жизни.
Автор статьи:
Лисина Елена Аркадьевна

Стаж: 26 лет
Принимает в клинике:
Клиника на Московской
Рейтинг:
| Оценили профессионализм: | 578 пациентов |
| Оценили внимательность: | 692 пациентов |
| Оценили результативность: | 783 пациентов |
Наши специалисты
В «Мастерской Здоровья» работают врачи высшей, первой и второй категории. У наших специалистов от 5 до 40 лет опыта лечения болезней позвоночника и суставов. Врач составляет курс лечения, учитывая профессию и образ жизни пациента, перенесённые травмы и операции. Ортопеды и неврологи клиники регулярно проходят курсы повышения квалификации и изучают профессиональную литературу.
-

Беляев Евгений Михайлович
Стаж — 31 год
-

Асадуллаева Патимат Мурадовна
Стаж — 16 лет
-

Россова Маргарита Юрьевна
Стаж — 25 лет
-

Хиславская Елена Владимировна
Стаж — 38 лет
-

Баратов Валерий Владимирович
Стаж — 30 лет
-

Петров Олег Витальевич
Стаж — 26 лет
-

Цемерова Елена Александровна
Стаж — 28 лет
-

Панфилова Надежда Иововна
Стаж — 37 лет
-

Добрыдень Ольга Анатольевна
Стаж — 22 года
-

Кондратовский Феликс Сергеевич
Стаж — 14 лет
-

Новикова Олеся Евгеньевна
Стаж — 13 лет
-

Мишкова Светлана Евгеньевна
Стаж — 25 лет
-

Пронькин Сергей Иванович
Стаж — 38 лет
-

Морозов Виталий Аркадьевич
Стаж — 32 года
-

Пчелинцев Вадим Евгеньевич
Стаж — 10 лет
-
128
врачей работают в наших клиниках
-
22
года — средний стаж наших врачей
5 этапов лечения в “Мастерской Здоровья”
-

Консультация по телефону
Медицинский консультант расспросит о симптомах, подберет подходящего врача, расскажет про стоимость процедур и запишет на первичный приём.
-

Онлайн-консультация врача
Нужна консультация невролога, ортопеда или ревматолога, но нет возможности приехать в клинику? Врачи “Мастерской Здоровья” готовы провести консультацию онлайн.
Записаться на приём
30–40 минут
1000 руб.
-
Прием невролога или ортопеда
от 30 до 40 минут
Бесплатно*
Полноценный осмотр невролога или ортопеда, на котором врач соберет анамнез, изучит результаты исследования или назначит диагностику, и поставит предварительный диагноз.
*Условия оказания бесплатной консультации уточняйте у консультантов клиник или по тел. +7 (812) 421-70-36
Записаться на приём
от 30 до 40 минут
Бесплатно*
-
Диагностика и лечение в один день
Для быстрого достижения результата и организации максимальной безопасности пациента мы проводим диагностику и назначаем процедуры комплексно. Пациент в один день может пройти несколько процедур из курса лечения.
Записаться на приём
3-4 часа
от 470 руб.
-
Снимем острую боль
После обследования врач проведет процедуры по снятию острой боли. Вы почувствуете значительное облегчение в день обращения в клинику.
Записаться на приём
30 минут
от 680 руб.

Огромные слова благодарности Пронькину Сергею Ивановичу за отличные результаты лечения, внимательное и доброжелательное отношение, просветительские беседы во время лечения и объяснение причин возникновения болей в суставах. Профессионал высокого уровня! Отдельное спасибо дружной команде администраторов за четкую работу и внимание!
Алла Борисовна Павленко, 70 лет
От всей души благодарю докторов этой клиники за проведенное лечение, которое вернуло мне здоровье. Внимание и забота о пациенте докторов Баратова В.В. , Морозова В.А., Губернаторова С.Н., доктора ЛФК Елены Валентиновны, безусловный профессионализм которых как ни что иное способствует скорейшему выздоровлению, результат которого ощущаю. Рекомендую всем, кто нуждается в лечении, но еще не посетил эту клинику. Отдельное спасибо медицинским сестрам за высочайшую квалификацию и душевное тепло. Нельзя не отметить и отличную работу сотрудников ресепшен, всегда приветливых и готовых помочь, а также тех, кто заботится о чистоте и порядке. Спасибо большое!
Людмила
Хочу сказать большое спасибо доктору Корешковой Марине Кимовне.Профессионал в своем деле , очень позитивная и внимательная.Такое ощущение, что видит тебя насквозь! У меня грыжа в шейном отделе и сильно немела рука. Марина Кимовна подобрала мне курс лечения. Значительно легче стало уже после первой процедуры. Хорошая клиника, внимательный персонал. Благодарю всех, кто меня лечил. КЛИНИКУ РЕКОМЕНДУЮ.
Елена Цуканова
Проходила курс рефлексотерапии у Морозова Виталия Аркадьевича. Огромное спасибо. Высококвалифицированный специалист, внимательный к пациенту,приятный в общении. О клинике осталось хорошее впечатление.
Галинп
Хочу поблагодарить невролога клиники на Московской, Татьяну Ивановну Лобанову за внимательное отношение и избавление от сильной боли и отёков в первый день обращения после нескольких назначенных процедур, а также медсестер , которые мастерски ставят капельницу и внимательны к пациентам и весь персонал, с которым мы общались оставил только приятное впечатление(включая телефон.диспетчера). Надеюсь закрепить результат небольшим курсом терапии
Татьяна Викторовна Генералова
Хочу выразить благодарность врачам физиотерапевтам Мишковой С.Е. и Хабиб Б.М. за чуткое отношение к моему состоянию, когда на первых процедурах невозможно было дотронуться до больного плеча.
Кочкина С.А.
Хочу выразить благодарность врачу-неврологу Баратову Валерию Владимировичу.
Это уникальный доктор и замечательный психотерапевт. После консультации появилось желание жить дальше, т.к. были намечены способы лечения моей постоянной головной боли в течение 2-х лет. И я стала чувствовать себя намного лучше, уверенней. Спасибо Валерию Владимировичу и всему коллективу «Мастерской Здоровья»!
Востьянова Екатерина Михайловна
Выражаю благодарность доктору Пчелинцеву Вадиму Евгеньевичу, чуткому, доброму, внимательному человеку и хорошему специалисту.
Меня мучили разные болезни в спине, коленях, бедре, лечение мое мне не помогало. Я случайно зашла в «Мастерскую Здоровья» и попала на прием к Вадиму Евгеньевичу, он почти сразу определил мою болячку (и МРТ подтвердило это), назначил мне лечение и сказал, что нужна операция. Я не хотела делать операцию, но, подумав, решилась.
Мне сделали в больнице эндопротезирование левого бедра, боли исчезли, и через 2 месяца я хожу нормально, только нужно осторожно и не носить тяжести какое-то время.
И это благодаря правильному диагнозу Вадима Евгеньевича.
Спасибо, доктор.
Ильина Валентина Павловна
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Потапова Ольга
Мной, в период ноября-декабря 2020 года были получены сеансы массажа у Даниила Ветрова. Работой данного мастера я остался очень доволен: все мышечные триггеры спины и шеи были успешно им сняты. Профессиональный и ответственный подход в работе. Рекомендую данного специалиста.
Валдерс (клиника на Московской)
Большое спасибо Сергею Олеговичу за высокий профессионализм и внимательное человеческое отношение к пациенту.
Александр Иванович Мажуга (клиника на Полюстровском пр.)
От всего сердца хочу поблагодарить врача Чукаева Александра Владимировича за чуткое отношение к пациентам.К пациентам он относится не формально,а как человек искренне давший клятву Гиппократа.Спасибо большое за высочайший профессионализм и внимательное отношение к людям.Желаю Вам всех благ.здоровья.Берегите себя.
Десфонтейнес Любовь Ивановна
Хочу сказать большое спасибо Лисиной Елене Аркадьевне. Пришла на прием с болями в пояснице и онемевшей левой ногой, превратившейся в недееспособный болезненный волочащийся придаток. До этого 2 месяца лечилась в других клиниках без результатов. Елена Аркадьевна внимательно выслушала, осмотрела, поддержала морально и назначила курс лечения. На процедуры ходила 3,5 недели. Улучшения начались с первых сеансов, а уже через месяц я жила полноценной жизнью, спускалась-поднималась по лестницам, наклонялась, приседала. В общем начала делать все, что до визита в клинику мне было болезненно и практически недоступно.
Татьяна (пациентка Лисиной Е.А.)
Хочу поблагодарить мануального терапевта Чернова А. за отличную работу. Уже после первой процедуры боли как рукой сняло.
Владимир, пациент клиники на Полюстровском пр.
Попала на приём к Баратову Валерию Владимировичу после нескольких месяцев мучительных и бесполезных исследований в Финляндии. Он меня буквально спас, врач от бога и очень внимательный. Поставил правильный диагноз за минуту
Анна, пациентка Баратова В.В.
Губернаторов Сергей Николаевич – отличный специалист! После первого сеанса знает о проблемах тела пациента больше, чем он сам. Эффективность массажа и положительные изменения чувствуются уже после первого посещения. Не просто хорошо выполняет свою работу, а стремится добиться РЕЗУЛЬТАТА. Не случайный человек в своей профессии, а Целитель с положительной энергетикой и волшебными руками. В общении – тактичный, внимательный и психологически комфортный. Большое спасибо!
Дмитриева Людмила, клиника на Академической
Благодарю за профессиональное проведенное лечение и доброе отношение специалистов: Рахматова Толмаса Тураевича и Жартанова Олега Алексеевича. Троснова И. С.
Троснова И.С.
Прекрасный массажист. Этим все сказано.
Липкина Мария Ивановна
Мы благодарны доктору Лисиной Е.А. за грамотный и профессиональный подход к лечению. А так же благодарим массажиста Ветрова Д.Е. и рефлексотерапевта Яна В.Ю. После проведения ими процедур наше состояние улучшилось. 06.07.2020г.
Людмила Ивановна Литвинова
Хочу выразить свою благодарность всей команде врачей, которые обеспечивали мне комплексное лечение: Егорову Владимиру Леонидовичу, Беляеву Евгению Михайловичу, Жартанову Олегу Алексеевичу, Перовой Елене Валентиновне. Особое и отдельное огромное спасибо врачам- волшебникам Стрельникову Дмитрию Павловичу и Рахматову Толмасу Тураевичу. Спасибо за неравнодушие, высокий профессионализм и внимательность.
Юлия, пациентка клиники на Полюстровском проспекте
Запишитесь на прием сегодня
Лекция для врачей “Строение кровеносных сосудов. Функциональные различия. Анатомия”. Авторы лекции для врачей А. Е. Хомутов, Е. В. Крылова, С. В. Копылова
Сердце – (лат. cor) – полый мышечный орган, нагнетающий кровь в артерии и принимающий венозную кровь. Это орган, по мнению Аристотеля, «вмещающий душу», а В. Даль обозначал его как «грудное чрево», «нутро» и даже «нутровую середину». Напоминает самостоятельное живое существо, своего рода «организм в организме». У сердца имеется собственный «скелет», особым образом устроенная мышечная система, персональная система кровообращения, аппарат саморегуляции, сердце функционирует и как железа внутренней секреции: вырабатываемый им гормон регулирует артериальное давление. Полость сердца разделяется на правую и левую половины сплошной перегородкой. В каждой половине различают соответствующие предсердие (atrium) и желудочек (ventriculus).
Топография сердца
Располагается сердце в грудной полости в средостении, эксцентрично, на 2/3 оно смещено влево от срединной плоскости (рис. 5). С боков и частично спереди большая часть сердца прикрыта легкими, а передняя часть прилежит к грудине и к реберным хрящам. Верхняя граница сердца располагается на уровне III реберных хрящей, нижняя граница – на уровне V межреберья, на 1-1,5 см кнутри от среднеключичной линии. Левая граница проходит от места соединения реберного хряща с костной частью III левого ребра до места проекции верхушки, правая граница проходит на 2-3 см кнаружи от правого края грудины до между III и V ребрами. Формой сердце напоминает конус, с широким основанием (basis cordis) и верхушкой (apex cordis), обращенной вниз, вперед и влево. От левого края основания сердца к вырезке верхушки проходит передняя межжелудочковая борозда, заполненная коронарными артерией, веной и жировой клетчаткой. На нижней поверхности сердца, обращенной к диафрагме, различают заднюю межжелудочковую борозду, смыкающуюся с передней межжелудочковой бороздой. В ней также расположены артерия, вена и жировая клетчатка. На границе предсердий и желудочков поперечно проходит венечная борозда, в которой расположен венечный коронарный синус (sinus coronarius). Масса сердца составляет около 250 г – у женщин, и 300 г – у мужчин. Может достигать 350-400 г при функциональной гипертрофии у спортсменов. В последние годы «сердце спортсмена» рассматривается кардиологами как потенциально больное.
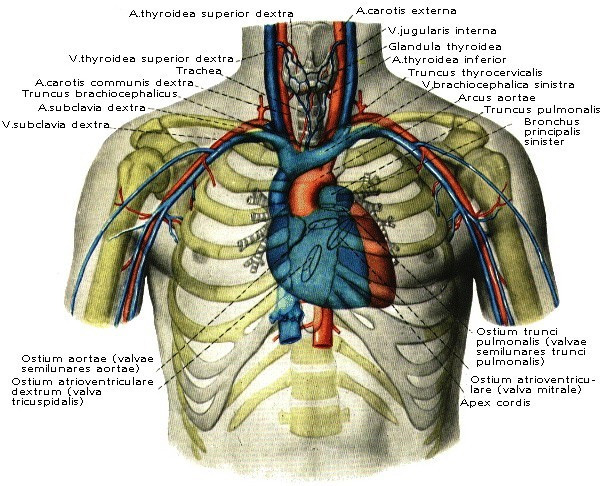
Рис. 5 Топографическая проекция сердца на переднюю стенку грудной клетки
Строение стенки сердца. Клапанный аппарат. Коронарные сосуды
Снаружи сердце окружено серозной оболочкой, состоящей из 2 листков. Висцеральный листок – эпикард – у основания крупных сосудов переходит в париетальный листок – перикард – состоящий из фиброзной соединительной ткани. Полость, образующаяся между ними, не содержит воздуха, заполнена несколькими мл серозной жидкости, и выполняет амортизирующие, защитные и ограничительные функции.
Сердце разделено перегородкой на 2 не сообщающиеся половины, получающие кровь от разных отделов сосудистой системы. Перегородка между правым и левым сердцем имеет отверстие – овальное окно – лишь во время внутриутробного развития. Это отверстие полностью зарастает к моменту рождения, в результате чего кровь из разных половин сердца не смешивается. Если к появлению ребенка на свет это сообщение сохраняется, то мы говорим о врожденном пороке сердечной перегородки. Каждая половина сердца, в свою очередь, разделена на atrium – предсердие и ventriculus – желудочек – перегородкой с отверстием. Это отверстие называется атриовентрикулярным. Снаружи эта перегородка видна в виде венечной борозды. Стенки полостей сердца образованы мышцами, которые прочно фиксируются на фиброзных кольцах (рис. 6).
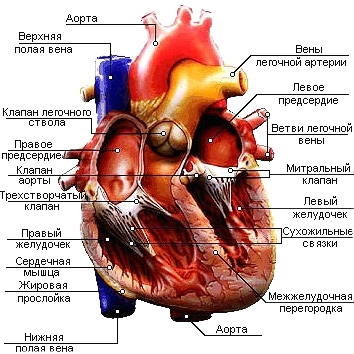
Рис 6. Схема строения камер сердца
Плотная фиброзная соединительная ткань формирует “скелет” сердца. Из нее образуются 3 кольца (anulus), центральное фиброзное тело, соединяющее эти кольца между собой, перепончатая перегородка и 2 фиброзных треугольника (trigonum). К этим структурам крепятся мышечные волокна, створки клапанов, от одного из колец начинается аорта, а посредством 2-х других соединяются камеры сердца (рис. 7).
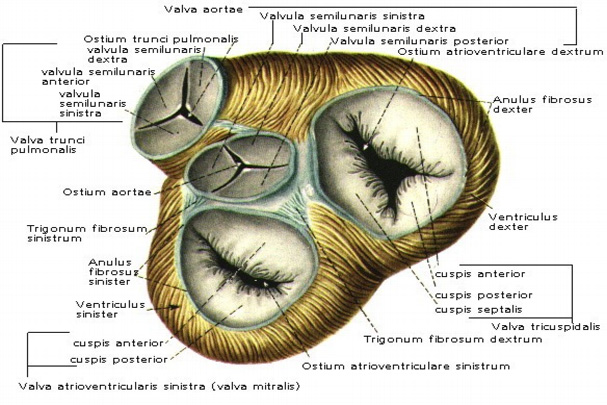
Рис. 7 Клапанный аппарат сердца
От фиброзного скелета начинаются несколько разнонаправленных слоев сердечной мышцы – миокард. Сердечная мышца сочетает в себе признаки 2 других вариантов мышечной ткани. От скелетной мышечной ткани – поперечнополосатую исчерченность, а, следовательно, и механику сокращения. От гладкой мышечной ткани – клеточную структуру и бессознательные сокращения. Кардиомиоциты имеют отростки, благодаря которым образуется единая система, волокна которой переплетаются, переходя одно в другое. А за счет особых участков контактов между отростками кардиомиоцитов – вставочных дисков – осуществляется мгновенный охват возбуждением всего массива сердечной мышцы и ответ в виде сокращения всего за 0,4с.
Возвратимся к макростроению миокарда. Мышечная стенка предсердий значительно тоньше, чем у желудочков. В ней 2 слоя мышечных волокон: 1-й слой поверхностный, общий для обоих предсердий; 2-й слой глубокий, раздельный.
В желудочках 3 слоя волокон. И их расположение относительно друг друга представляет собой настоящую конструкторскую удачу. Пучки поверхностного слоя от фиброзных колец направляются косо вниз, к верхушке сердца, сворачиваются там, наподобие улитки, погружаются вглубь стенки и поднимаются обратно, вверх от верхушки в виде глубокого слоя, в котором ход волокон перпендикулярен поверхностному слою. Средний мышечный пласт залегает между ними и является раздельным для каждого из желудочков. Он образует перегородку сердца (рис. 8).
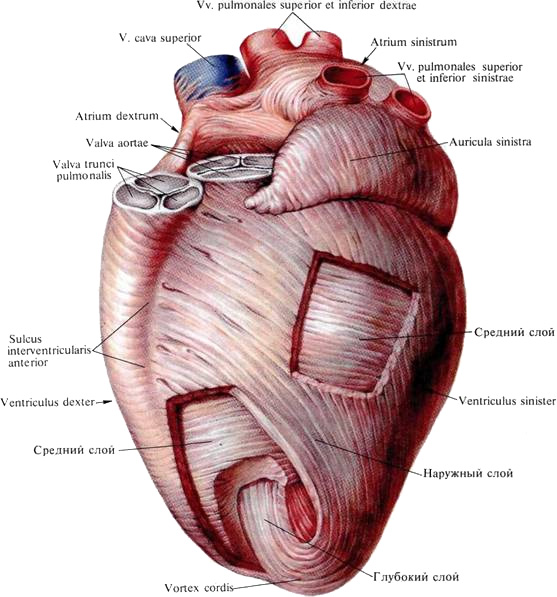
Рис. 8 Строение миокарда
От глубокого мышечного слоя в полости желудочков отходят мясистые перекладины и сосочковые мышцы – они прикрепляются к створкам клапанов.
Внутренняя оболочка сердца называется эндокардом и образована эластичной соединительной тканью и вариантом плоского эпителия – эндотелия. Эта оболочка имеет очень гладкую поверхность, так как из-за небольшого дефекта, шероховатости поверхности может быть спонтанно запущен каскад цепных реакций свертывания крови. Эндокард образует створки всех 4 клапанов сердца (рис. 9).
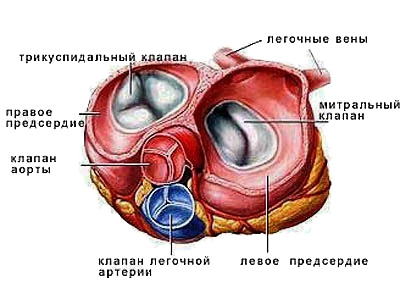
Рис. 9 Клапаны сердца
Сердце обладает собственной системой кровоснабжения. Клиницисты, кардиологи говорят, что в человеческом организме три круга кровообращения, добавляя к уже известным коронарный или венечный круг (рис. 10). Артерии коронарного круга начинаются у основания аорты, их две: правая и левая. На верхушке сердца происходит слияние этих артерий. Явление, при котором один сосуд непосредственно переходит в другой, называется анастомозом. Затем кровь собирается в вены коронарного круга. Их больше, чем артерий. Наиболее крупные вены впадают в коронарный синус, который специальным отверстием открывается в правое предсердие. Коротко венечный круг можно представить так: аорта ⇒ правая и левая коронарные артерии ⇒ их мелкие ветви ⇒ капилляры ⇒ мелкие вены ⇒ крупные вены ⇒ коронарный синус ⇒ правое предсердие. Особенностью сердечной гемоциркуляции является почти полное прекращение движения крови по сосудам в момент сокращения, так как в это время коронарные артерии и, тем более, вены сдавливаются со всех сторон массивом миокарда, и кровоток замирает. В момент расслабления миокарда кровоток восстанавливается.
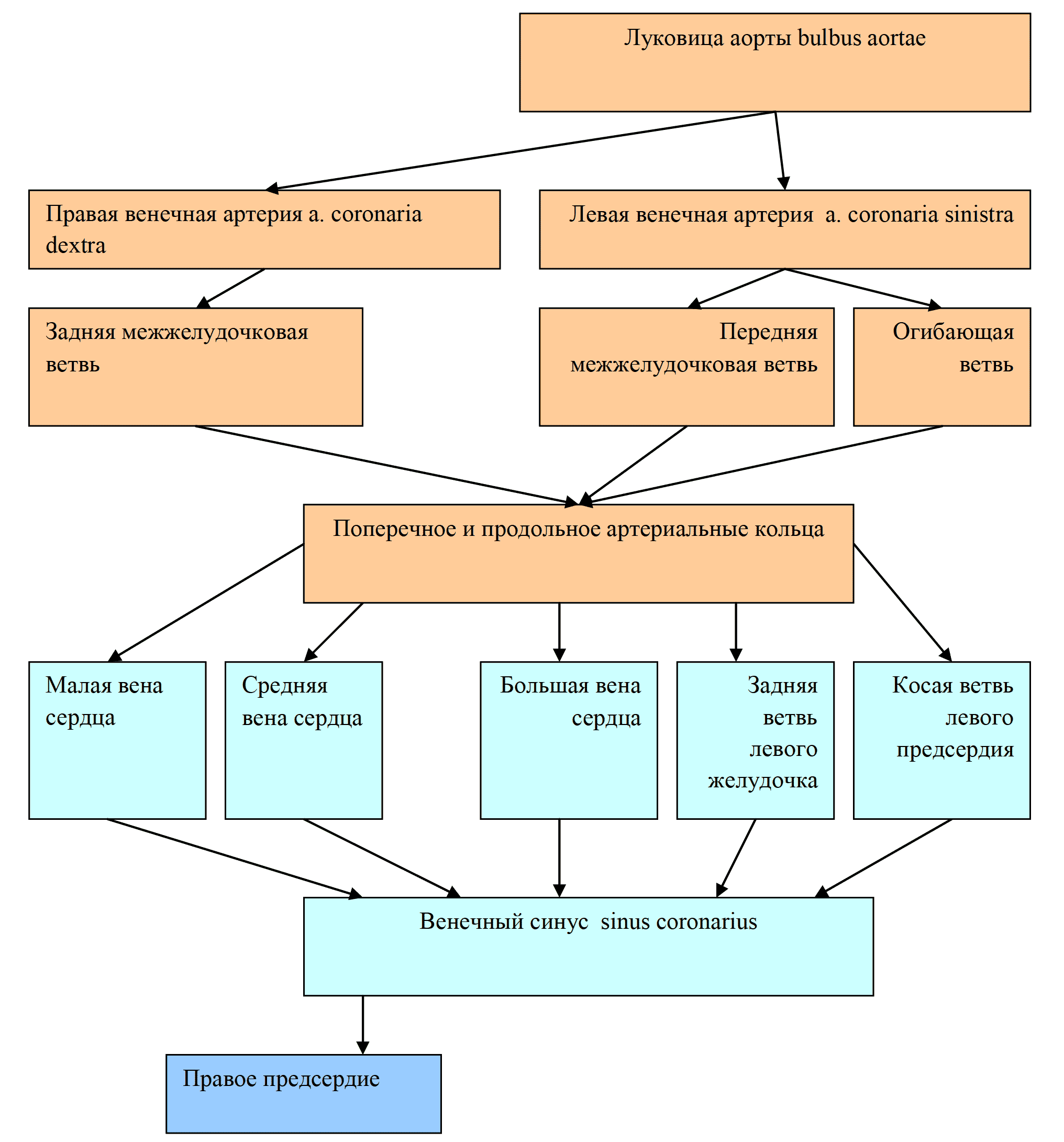
Рис. 10 Схема коронарных сосудов
1. Правое предсердие. В нем имеются 4 отверстия. Три из них приносят кровь к предсердию – это 2 отверстия верхней и нижней полых вен и одно – коронарного синуса. Отверстия коронарного синуса и нижней полой вены иногда сохраняют тонкие мембранные перепонки – Евстахиеву.
В течение внутриутробной жизни эти заслонки устремляют поток крови в нужном направлении, к овальному отверстию, сообщающему левое предсердие с правым. Дело в том, что у плода малый круг кровообращения не функционирует, так как легкие не дышат, значит, нет смысла отдавать кровь из правого предсердия в правый желудочек. 4-е отверстие в правом предсердии – атриовентрикулярное, снабжено 3-створчатым клапаном и пропускает кровь в правый желудочек.
- Правый желудочек. Обладает, по сравнению с предсердием, более толстой мышечной стенкой. Выходной отдел из него снабжен тремя полулунными клапанами. Кровь из него направляется в легочный ствол. В этой половине сердца кровь – венозная.
- Левое предсердие. Имеет 5 отверстий: на верхней стенке находятся 4 отверстия легочных вен, приносящих оксигенированную кровь из малого круга кровообращения. На дне предсердия находится атриовентрикулярное отверстие с двустворчатым клапаном – митральным.
- Левый желудочек. Характерной особенностью его является очень толстая стенка – 1,2см, по сравнению с 0,3см у правого желудочка. Поступившая из предсердия кровь через выходной отдел поступает в аорту через отверстие с тремя полулунными клапанами.
Проводящая система сердца. Сердечный цикл
Один из самых удивительных пунктов в строении сердца – его проводящая система. В 40-е гг. XIX века чешским естествоиспытателем и физиологом Яном Пуркинье в сердце были обнаружены и описаны удивительные клетки-«гибриды», а имя ученого впоследствии присвоили этим клеткам. Эти кардиомиоциты способны самостоятельно, без внешней помощи со стороны нервной системы, генерировать потенциалы действия (ПД), то есть, создавать электрические сигналы. Клетки Пуркинье не разбросаны беспорядочно по всему миокарду. Они образуют 3 скопления – узлы автоматии (рис. 11).
Синоатриальный узел – у. Киса-Флека (A. Keith, 1866 – 1955гг., англ. анатом; M.W. Flack, 1882 – 1931гг., англ. физиолог) – расположен под эпикардом под верхней полой веной и связан с мускулатурой предсердий. Это наиболее важный узел (nodus sinoatrialis), водитель ритма (англ. – pacemaker) 1-го порядка. Генерирует 60-80 имп/мин.
Второй узел – атриовентрикулярный (nodus atrioventricularis), у. Ашоффа-Тавары – расположен в стенке между правыми предсердием и желудочком. В случае блокады проведения выполняет роль пейсмекера. Генерирует 40-50 имп/мин.
Третье скопление – пучок Гиса (truncus, fasciculus atrioventricularis) – расположен в межжелудочковой перегородке, распадается на 2 части, ножки п. Гиса. Они ветвятся в обоих желудочках, образуя волокна Пуркинье. Пучок Гиса генерирует 30 имп/мин, волокна Пуркинье – 20 имп/мин.
В норме роль 2 и 3 узлов автоматии сводится к проведению импульсов по всему массиву миокарда.
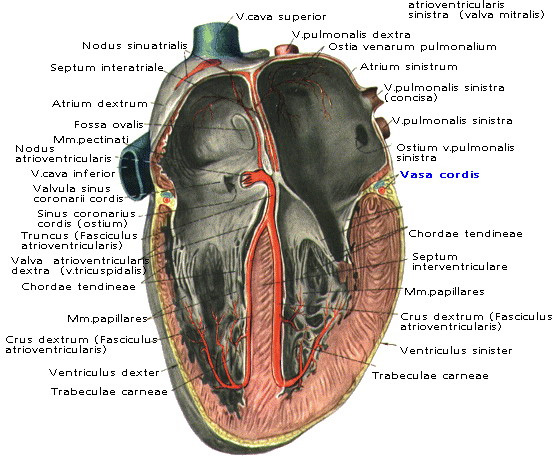
Рис. 11 Узлы автоматии сердца
Работа сердца
Нагнетательная функция сердца основана на чередовании систолы и диастолы желудочков (от греч. systello и diastello, соответственно, стягивание и расширение) (табл. 2). В момент систолы из желудочков выбрасывается 60-80мл крови. Это систолический или ударный объем. В зависимости от кислородного режима и эмоционального состояния сердце меняет свою деятельность в широких пределах. В покое у стандартного здорового человека массой около 70кг систолический объем составляет 65-70мл, ЧСС = 70 уд/мин, таким образом, минутный объем кровообращения составляет около 5л, а при тяжелой физической нагрузке он может возрастать до 30л.
Итак, сердечный цикл начинается с того, что кровь по венам притекает к сердцу. Из полых вен венозная кровь попадает в правое предсердие, а легочные вены приносят артериальную кровь в левое. Оба предсердия постепенно заполняются прибывающей кровью, одна часть которой в них задерживается, а другая понемногу перетекает в желудочки через открытые атриовентрикулярные отверстия. Но вот стенки предсердий напрягаются, их тонус начинает стремительно расти, кольцевые пучки миокарда смыкают отверстия легочных и полых вен, и в результате происходит сокращение миокарда – систола предсердий. При этом вся кровь из них энергично выжимается в соответствующие желудочки, стенки которых в этот момент расслаблены. Эта фаза продолжается 0,1с, причем систола предсердий как бы наслаивается на последние мгновения диастолы желудочков.
Вторая фаза – систола желудочков – следует непосредственно за первой, начинаясь с периода напряжения миокарда. Это продолжается в среднем 0,08с: за 0,05с возбуждение охватывает всю желудочковую мышцу, тонизируя ее, но еще не приводя к возрастанию давления в камерах сердца, а за 0,03с в полостях желудочков происходит быстрое увеличение давления, достигающее значительных величин. При этом кровь не может устремиться обратно, в предсердия, так как вместе со всем миокардом желудочков напрягаются мясистые перекладины и сосочковые мышцы, натягивая сухожильные нити створок клапанов в отверстии, и не позволяя им «выпадать» в предсердия.
После достижения максимальной степени напряжения начинается период сокращения всего миокарда желудочков, длящийся 0,25с, то есть, совершается систола желудочков. За половину этого времени лавинообразное нарастание давления до 200мм рт. ст. в левом и до 60мм рт. ст. в правом желудочках приводит к энергичному выжиманию большей части крови в отверстия, соответственно, аорты и легочного ствола, прижав их клапаны к их же стенкам. Остаток крови выбрасывается из сердца за остальное время под меньшим давлением, причем предсердия уже расслаблены и начали принимать кровь из вен, то есть, систола желудочков наслаивается на диастолу предсердий.
Дальше миокард желудочков расслабляется, вступая на 0,47с в свою диастолу. Учитывая, что она накладывается на предшествующую диастолу предсердий, говорят об общей диастолической паузе. Полулунные створки аортального и легочного клапанов самою же кровью отодвигаются от стенок сосудов, смыкаются и полностью перекрывают просвет артерии. Это занимает около 0,04с. Следующие 0,08с миокард отдыхает, створки митрального и трехстворчатого клапанов закрыты, но, когда в желудочках давление становится ниже, чем в предсердиях, клапаны открываются. Весь объем крови, который успел накопиться в предсердиях, за 0,08с перетекает в соответствующий желудочек. Кровь из полых и легочных вен еще 0,17с медленно заполняет правое и левое предсердия. Сердце на пороге нового цикла (рис. 9).
Итак, время систол сердца составляет 0,43с, а диастол – 0,47с. Учитывая наслоение первых 2 фаз цикла одна на другую, в среднем, продолжительность сердечного цикла – 0,8с.
Таблица 2. Сердечный цикл

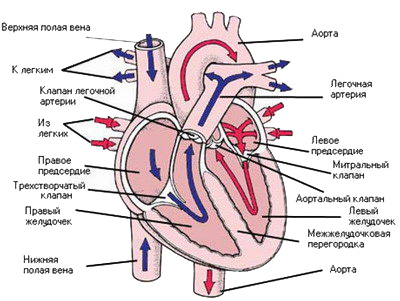
Рис. 12 Движение крови в сердце
Малый круг кровообращения
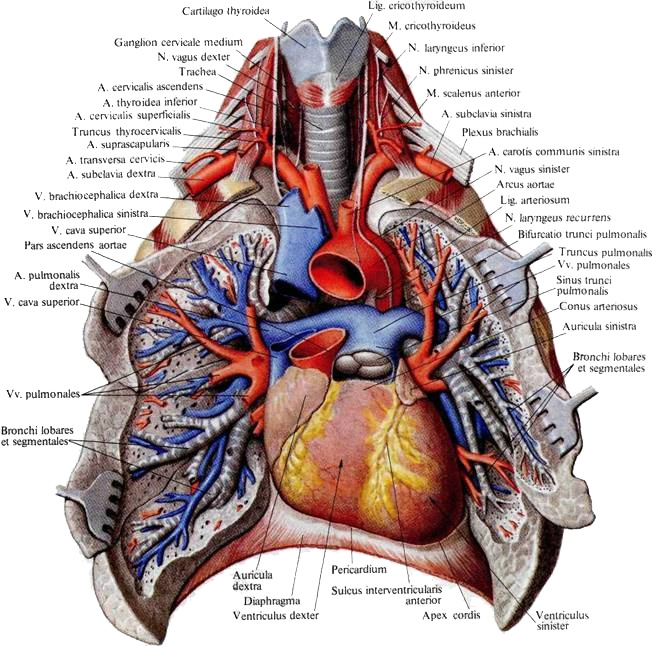
Рис. 13 Сосуды малого круга кровообращения
Большой и малый круги кровообращения образуются выходящими из сердца сосудами и представляют собой замкнутые круги.
Малый круг кровообращения (рис. 13) включает в себя легочный ствол (truncus pulmonalis) (рис. 13, 14) и две пары легочных вен (vv. pulmonales). Он начинается в правом желудочке легочным стволом, который затем разветвляется на 2 легочные артерии — правую и левую. Артерии несут легочным альвеолам венозную кровь. Обогащаясь кислородом в легких, кровь возвращается по легочным венам в левое предсердие, а оттуда поступает в левый желудочек. Выходящие из ворот легких, вены, как правило по две из каждого легкого несут обогащенную кислородом кровь. Выделяют правые и левые легочные вены, среди которых различают нижнюю легочную вену (v. pulmonalis inferior) и верхнюю легочную вену (v. pulmonalis superior).
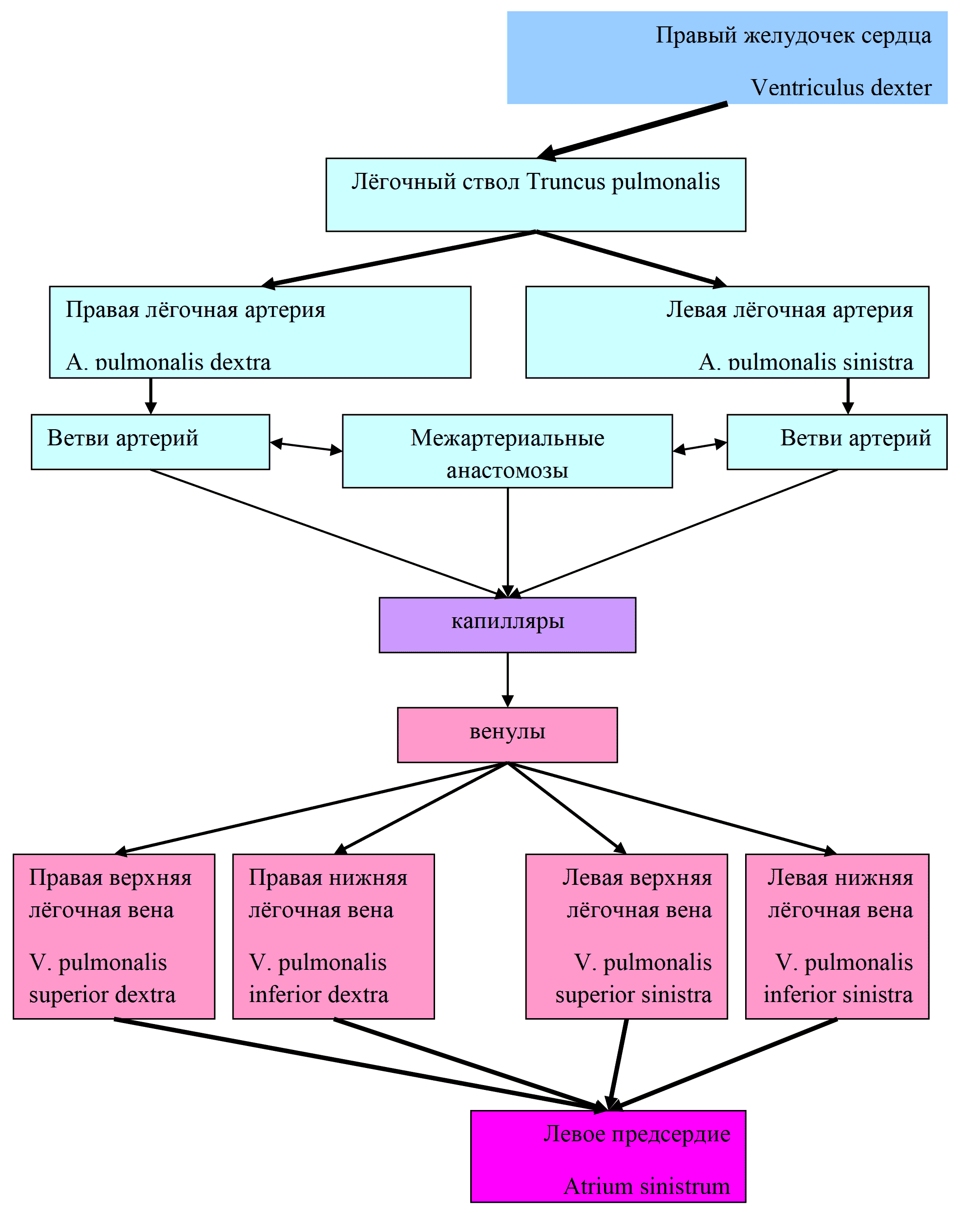
Рис. 14 Схема сосудов малого круга кровообращения
Артерии большого круга
Артерии дуги аорты
Аорта (aorta) – крупный непарный сосуд, с которого начинается система большого круга кровообращения. Это артерия эластического типа. Аорта начинается от устья полулунного клапана левого желудочка, доходит до уровня LIV и подразделяется на восходящую аорту, дугу и нисходящую аорту. От дуги аорты отходят три крупные артерии, питающие кровью органы головы, шеи и верхней конечности (рис. 15).
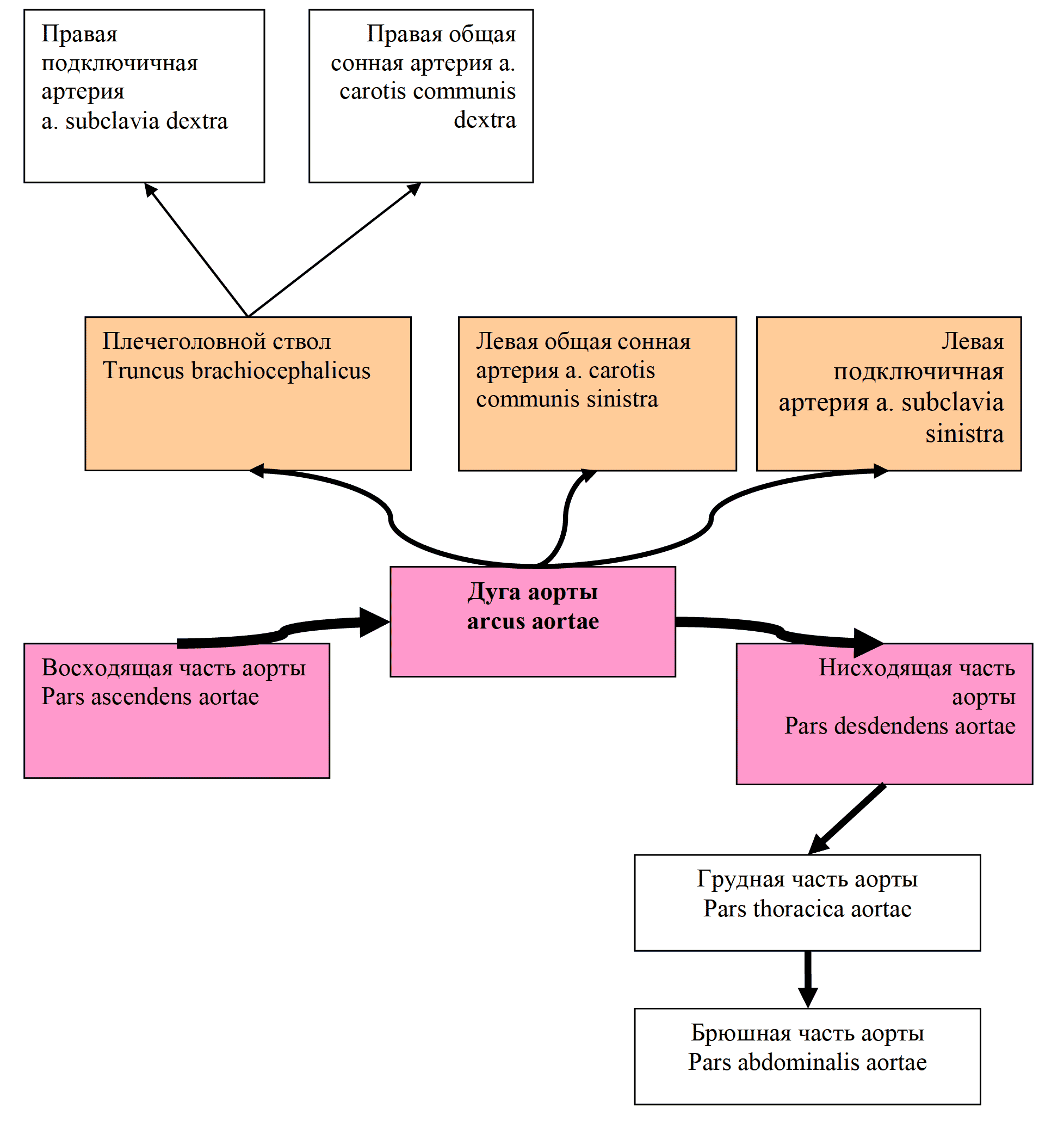
Рис. 15 Артерии дуги аорты
Ветви дуги аорты
1. Общая сонная артерия (a. carotis communis) справа отходит от плечеголовного ствола, а слева – от дуги аорты. Длина правой артерии 6-12см, левая на 23см длиннее. На уровне верхнего края щитовидного хряща делится на наружную и внутреннюю сонные артерии (рис. 16).
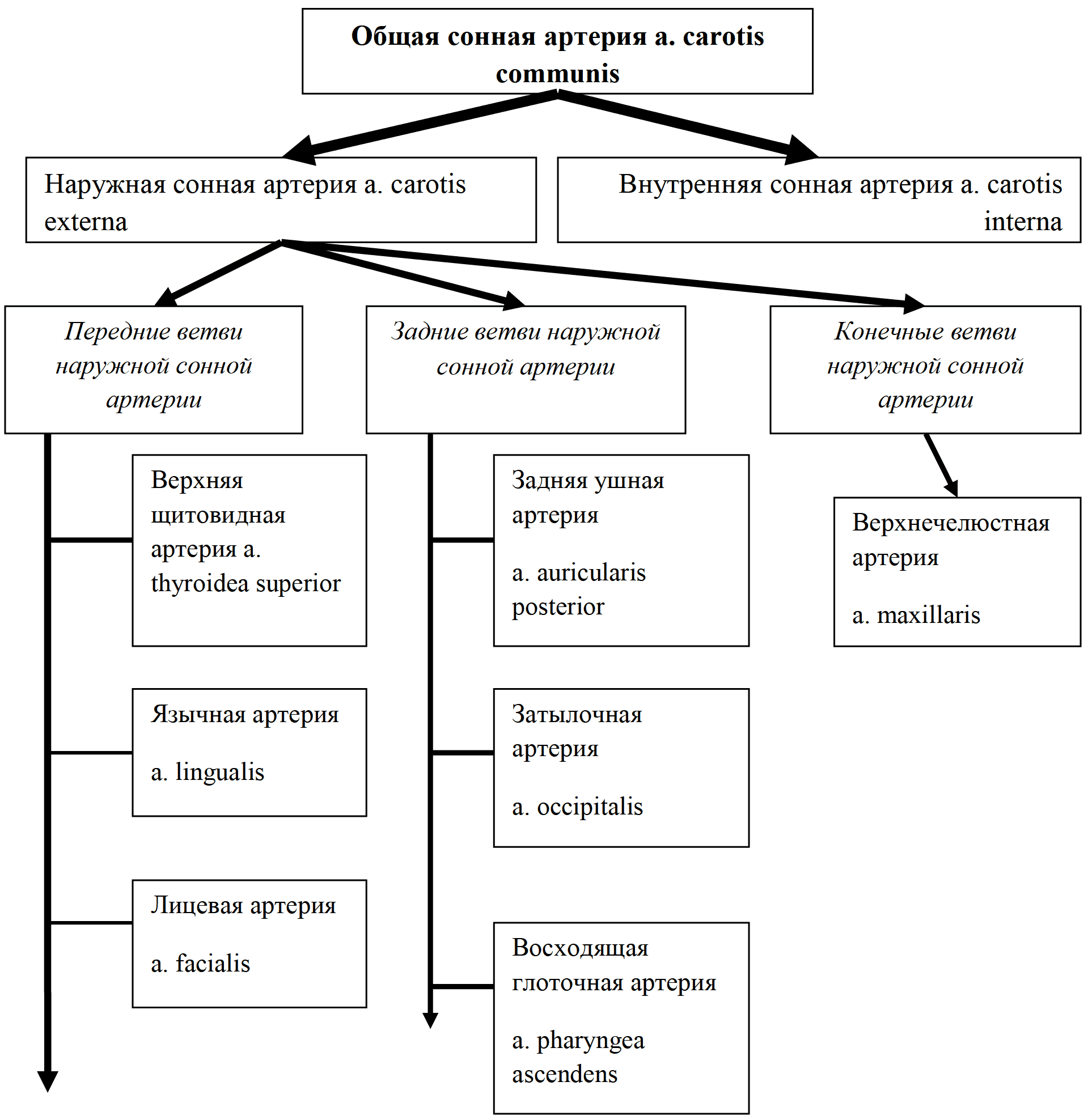
Рис. 16 Система наружной сонной артерии
Внутренняя сонная артерия (a. carotis interna) входит в основание черепа через одноименный канал височной кости и делится на концевые ветви – переднюю и среднюю мозговые артерии (рис. 17). Головной мозг получает питание от двух сонных и двух позвоночных артерий, отходящих от подключичных. Внутренние сонные артерии проникают в полость черепа через каналы сонной артерии и делятся на основании черепа у наружного угла зрительного перекреста на два крупных мозговых сосуда: переднюю мозговую и среднюю мозговую артерию. Обе передние мозговые артерии от правой и левой сонных артерий соединяются поперечным сосудом – передней соединительной артерией. Средняя мозговая артерия – самая крупная среди ветвей сонной артерии — питает центральные узлы полушария и всю боковую поверхность полушария мозга, отвечающую за движение, чувствительность и речь. Позвоночные (вертебральные) артерии поднимаются к основанию черепа через отверстия в поперечных отростках шести верхних шейных позвонков и проникают в полость черепа через большое затылочное отверстие. Вступив в полость черепа, позвоночные артерии сливаются и образуют непарную основную артерию (базилярную от “basis – основа”). Основная артерия делится на две парные задние мозговые артерии. Эта система называется вертебро-базилярной. Задние мозговые артерии через две соединительных артерии образуют связи со средней и передней мозговой артерией, формируя артериальный Виллизиев круг (рис. 17), который служит для компенсации кровотока при нарушении проходимости одной из четырех артерий шеи за счет перетоков из других сосудистых бассейнов. Назван в честь английского врача Томаса Виллиса.
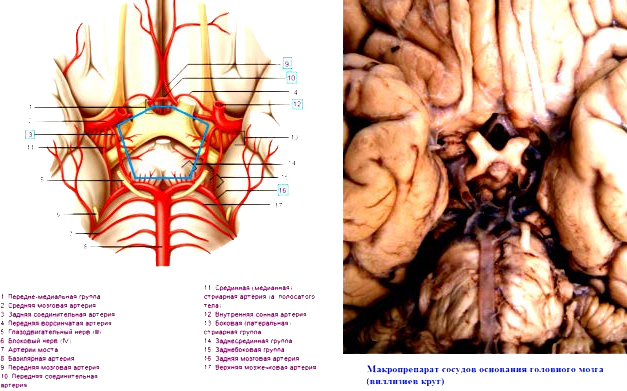
Рис 17. Артерии основания головного мозга
Передняя соединительная артерия
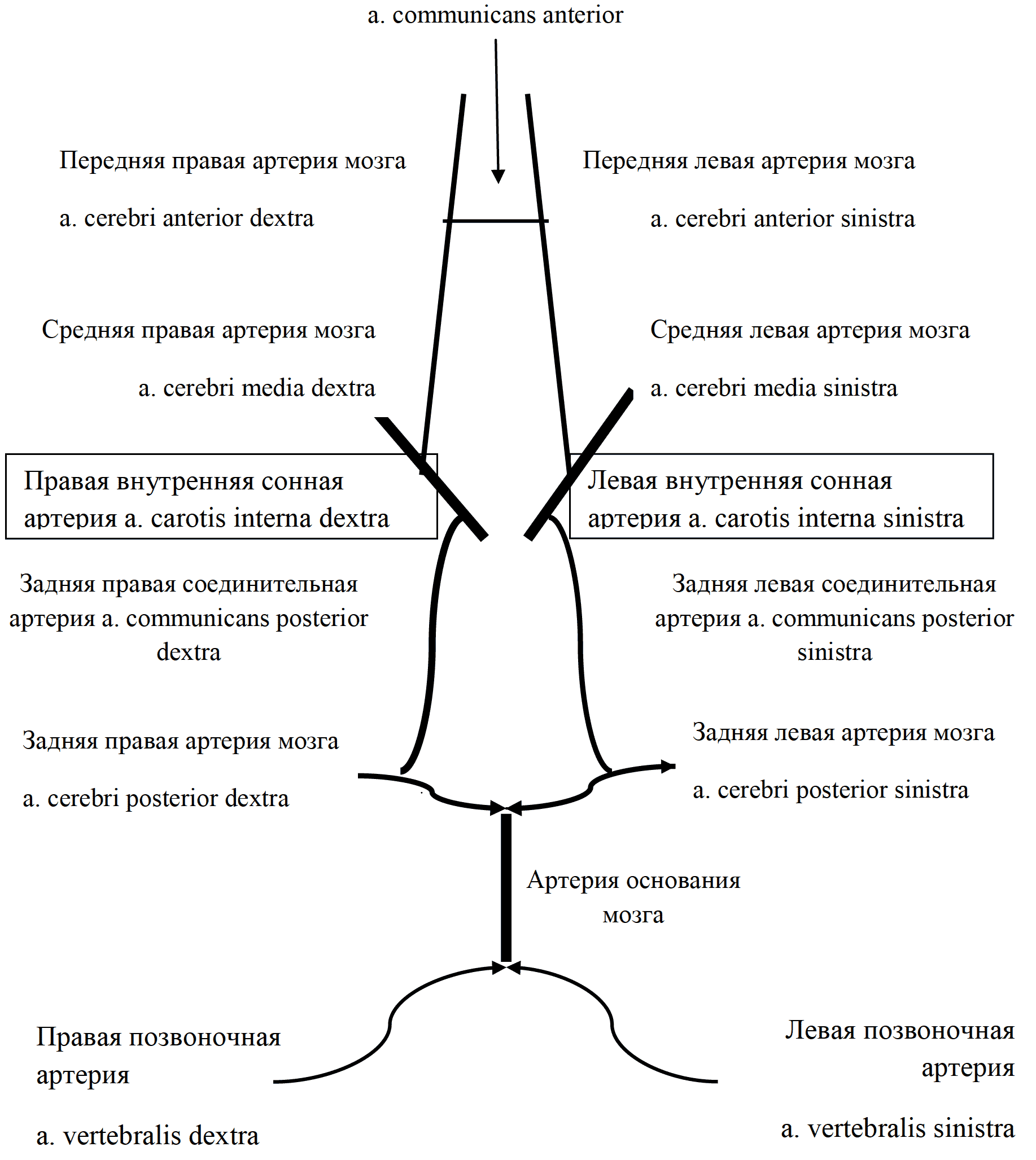
2. Подключичная артерия (a. subclavia) справа начинается от плечеголовного ствола, а слева от дуги аорты и дает ряд ветвей. На шее лежит поверхностно и может служить для введения фармакологических средств и остановки кровотечения. Одна из ветвей – позвоночная артерия, входящая в систему Виллизиева круга. Остальные ветви позвоночной а. питают собственные мышцы груди и шеи (рис. 19, 20).
Подкрыльцовая артерия (a. axillaris) продолжается в плечевую артерию (a. brachialis) (рис. 20, 21), которая огибает плечевую кость, питает мышцы плеча и отдает ветви, спускающиеся к локтевому суставу. В области этого сустава формируется богатая сеть артериальных коллатералей. На ладони располагаются 2 артериальные дуги – поверхностная и глубокая, помимо которых на кисти образуются ладонная и тыльная запястные сети, образующие многочисленные анастомозы и продолжающиеся в артерии пальцев. Собственные артерии пальцев находятся на обращенных друг к другу защищенных поверхностях, что можно считать приспособлением кисти к манипуляциям и защитным механизмом.
Рис. 19 Схема артерий верхней конечности
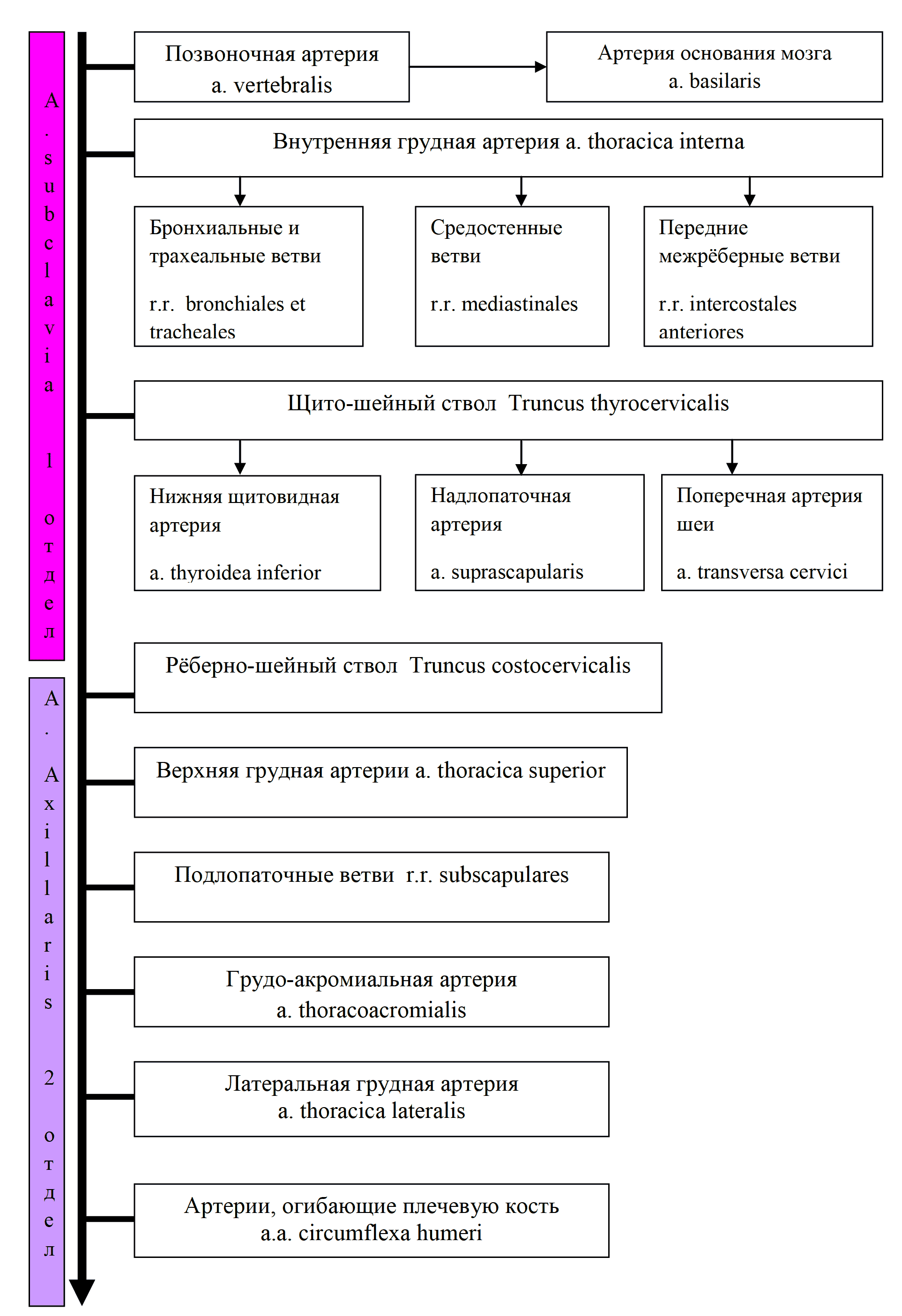
Рис. 20 Система подключичной артерии
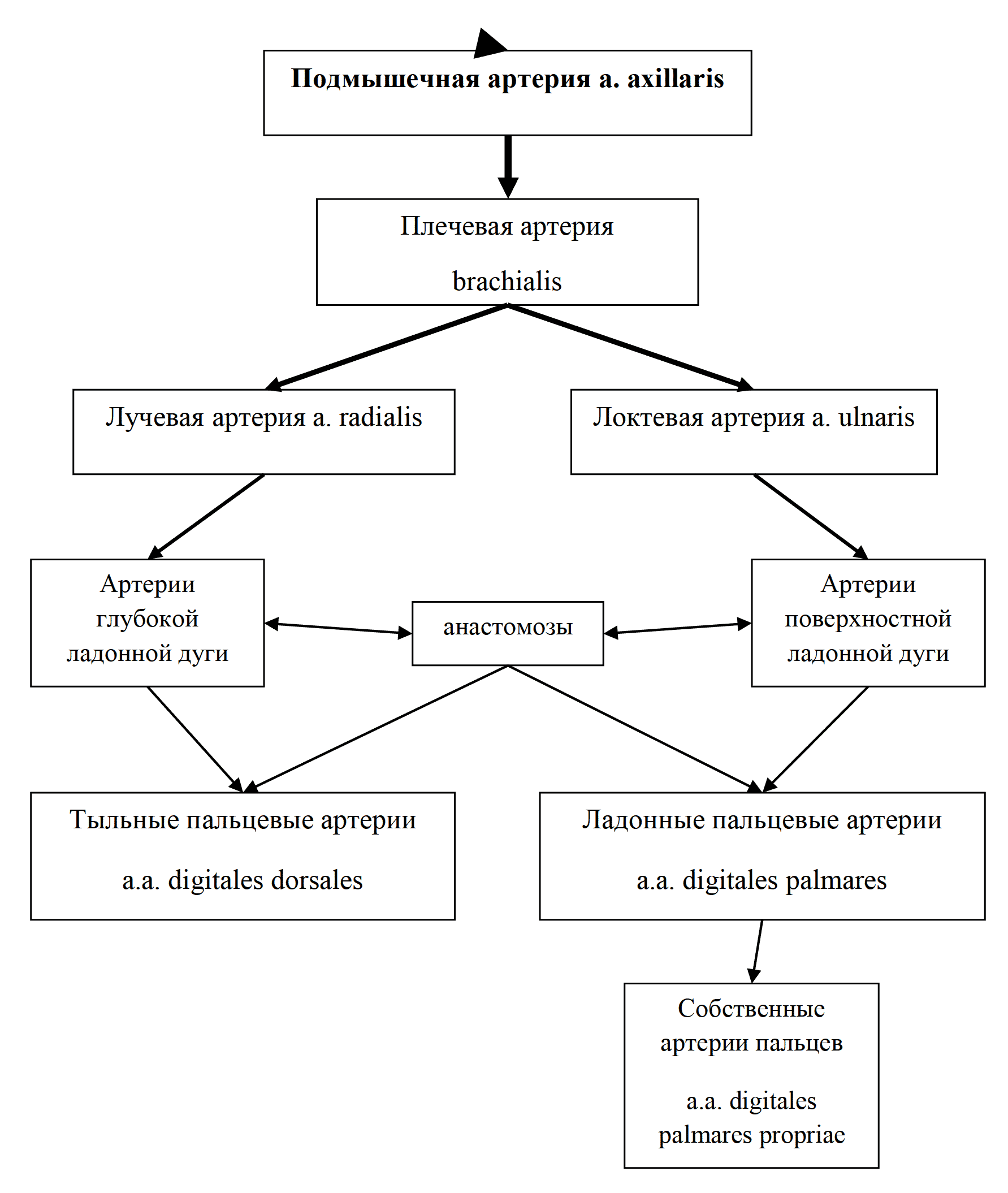
Рис. 21 Система подключичной артерии – артерии руки
Ветви грудной и брюшной аорты
Грудная аорта (aorta thoracalis) располагается в заднем средостении и прилегает к позвоночнику. Дает пристеночные (париетальные) и внутренностные (висцеральные) ветви (рис. 22, 23).
Рис. 22 Грудная аорта
Брюшная аорта (aorta abdominalis) является продолжением грудной, начинается на уровне sub>XII и доходит до уровня LIV-LV. Ветви брюшной аорты также делятся на пристеночные и внутренностные (рис. 24). Пристеночные ветви – парные, снабжающие мышцы и кожу спины и живота. Внутренностные ветви снабжают соответствующие органы брюшной полости и являются как парными, так и непарными. Для верхней и нижней брыжеечных артерий характерен рассыпной тип ветвления сосудов.
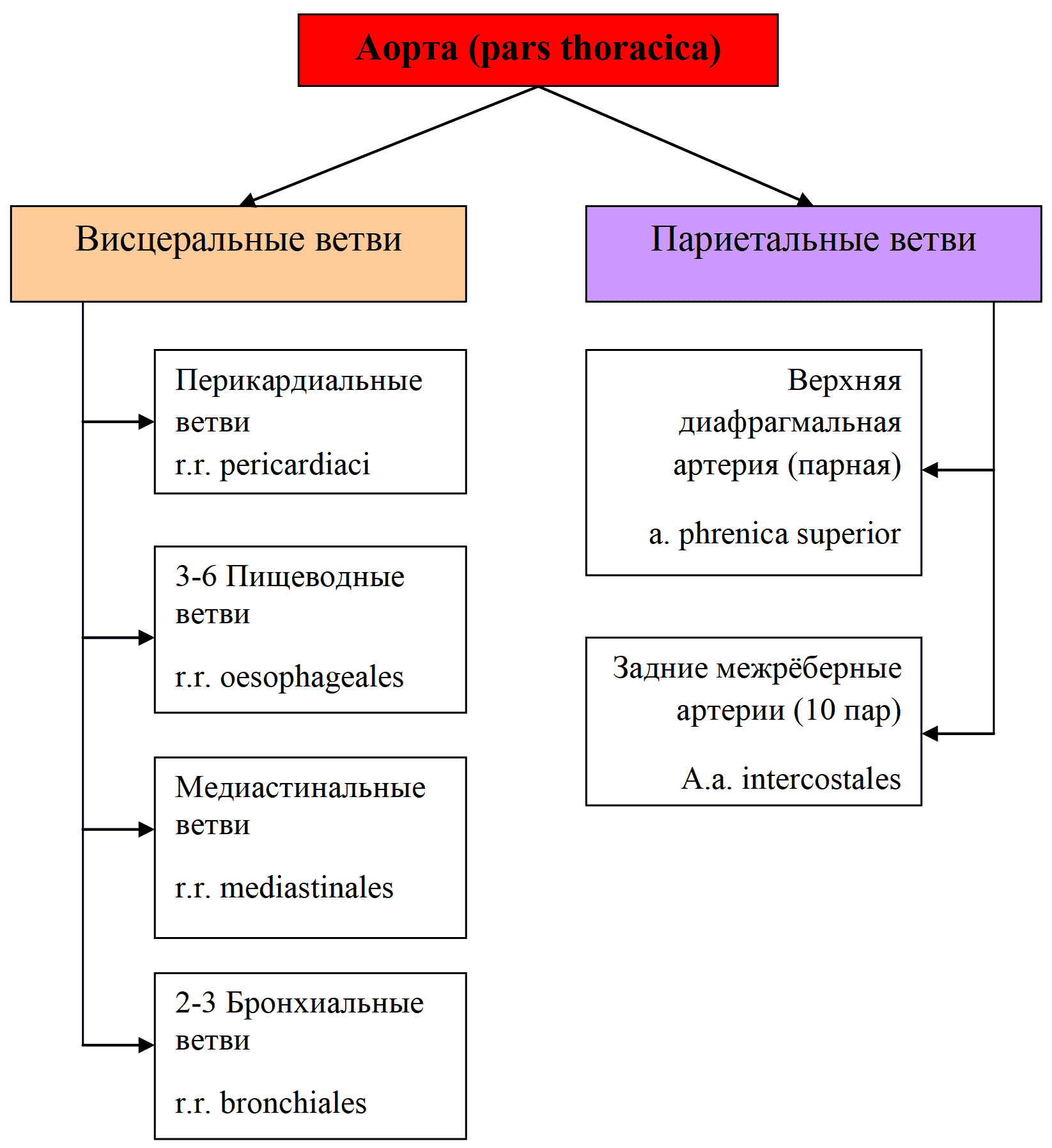
Рис. 23 Сосуды грудной аорты
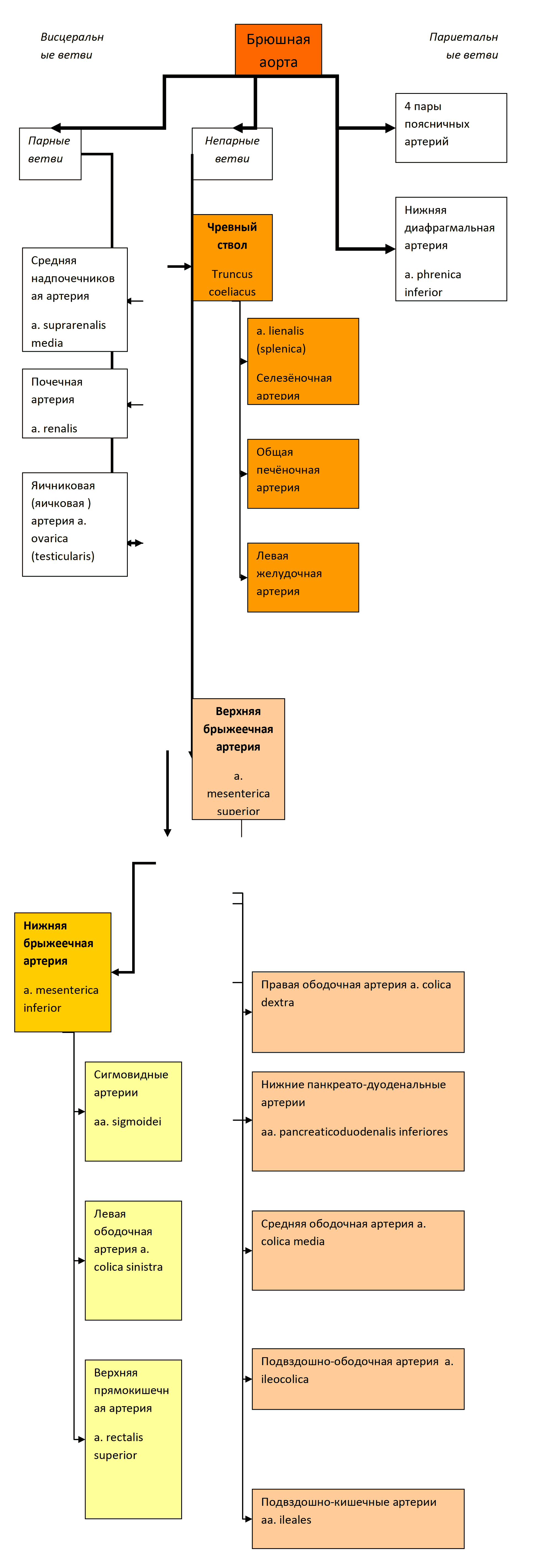
Рис. 24 Сосуды брюшной аорты
Особенности кровоснабжения почек
Начавшаяся от аорты почечная артерия (a. renalis) делится на главные внутрипочечные ветви, от которых отходят междолевые артерии, анастомозирующие друг с другом с образованием дуговых артерий, окружающих почечные пирамиды. От них в корковое вещество почки отправляются многочисленные междольковые веточки, от которых под прямым углом берут начало приносящие артериолы. Венозная система почки представлена в обратном порядке. Междольковые вены коры впадают в дуговые вены, те собираются в междолевые вены, образующие в своей совокупности почечную вену, отдающую кровь непосредственно в нижнюю полую вену.
Основной интерес представляет собой процесс фильтрации крови в почках, который осуществляется в структурно-функциональных единицах – нефронах. В нефронах требующая очистки плазма крови проникает в капсулу сосудистого клубочка, а из системы почечных канальцев вода возвращается обратно в кровяное русло, ненужные вещества уходят в собирательные трубочки, образуя в конечном итоге мочу. Начало процесса фильтрации плазмы – в приносящих артериолах, которые отходят от дуговых артерий под прямым углом. В артериях поток крови по законам гидравлики распределяется следующим образом: форменные элементы в большинстве своем расположены в центре потока, а плазма в основном по периферии. При этом ветвление артерии не вносит какого-то существенного изменения в этот порядок, так как веточка отходит полого и поток успевает равномерно распределиться. В почках же, при ветвлении артерий под прямым углом, она заполняется плазмой больше, чем форменными элементами.
Во-вторых, приносящая артериола клубочка толще выносящей (рис. 25), что неминуемо приводит к повышению давления в клубочке. Под действием высокого давления кровь начинает фильтроваться. Поры в эндотелии капилляров задерживают лишь крупные структуры – клетки крови, молекулы с М>400000. Через фильтр свободно проникают вода, электролиты, аминокислоты, глюкоза, мочевина, витамины, элементы буферных систем и т.п. Всё это называется первичной мочой.
Рис. 25 «Чудесная артериальная сеть» в нефроне
1 – капилляры клубочка; 2 – капсула клубочка; 3 – выносящая артериола; 4 – приносящая артериола; 5 – проксимальный извитой каналец; 6 – петля Генле; 7 – собирательная трубочка. Выше мы подчеркивали принцип строения микроциркуляторного русла в сосудистой системе: артерия ⇒ капилляр ⇒ вена. Почка нам демонстрирует «чудесную сеть» – артериальную, rete mirabile arteriosum. Больше нигде в организме не встречается последовательность: артерия ⇒ капилляр ⇒ артерия. Выносящая артериола разбивается на капилляры повторно, на этот раз как обычно – артерия ⇒ капилляр ⇒ вена. Оплетая канальцы и петлю Генле, капилляры обеспечивают газообмен и собираются в междольковую вену. Через сосудистую систему почек за одну минуту протекает более 1 л крови, то есть, около 700мл плазмы, из которых фильтруется 120мл/мин. В сутки это составляет более 170л первичной мочи. Из 170-180л первичной мочи наружу выводится лишь 11,5л/сут вторичной мочи. 99% с лишним фильтрата реабсорбируется в проксимальных извитых канальцах, петлях, дистальных канальцах и собирательных трубочках.
Система общей подвздошной артерии
Концевыми ветвями брюшной аорты являются общие подвздошные артерии (a. iliaca communis dextra и a. iliaca communis sinistra). На уровне крестцово-подвздошного сустава каждая из них делится на наружную и внутреннюю подвздошную артерию (a. iliaca interna и a. iliaca externa). Внутренняя подвздошная артерия питает стенки малого таза, передней брюшной стенки, ягодичные мышцы и тазобедренный сустав, также дает ряд внутренностных ветвей к органам малого таза (рис. 26). Наружная подвздошная артерия питает мышцы живота и таза, а также нижней конечности (рис. 27). Здесь, как и на верхней конечности, развито коллатеральное кровообращение. Артериальные сети хорошо выражены вокруг коленного сустава, лодыжки и стопы. Хорошо развиты сосуды, питающие ягодичные мышцы, также малоберцовая, передняя и задняя большеберцовые артерии, вместо одной общей артерии голени у приматов. Это приспособление к изменениям опорно-двигательного аппарата в связи с прямохождением.
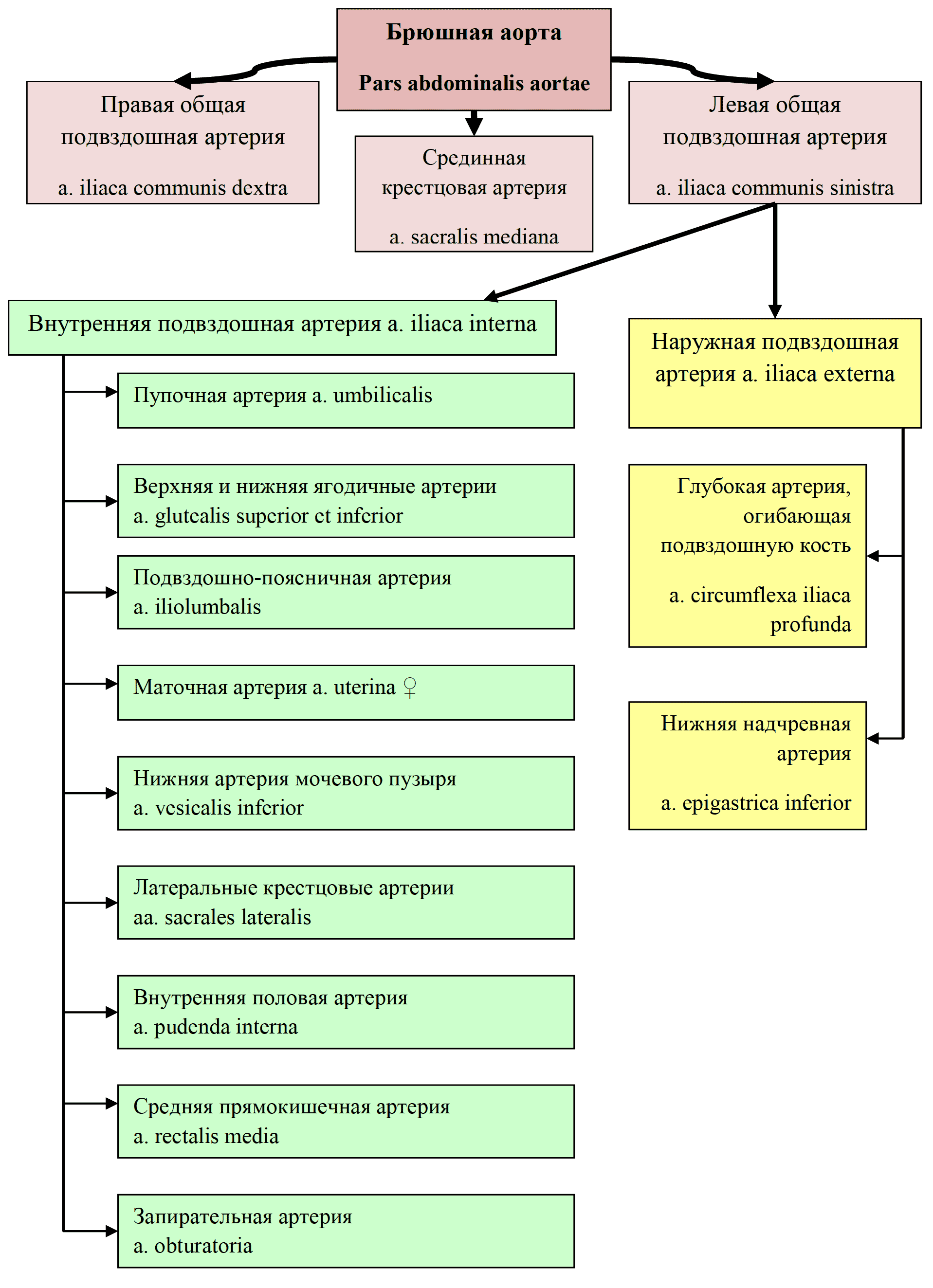
Рис. 26 Артерии внутренней подвздошной артерии
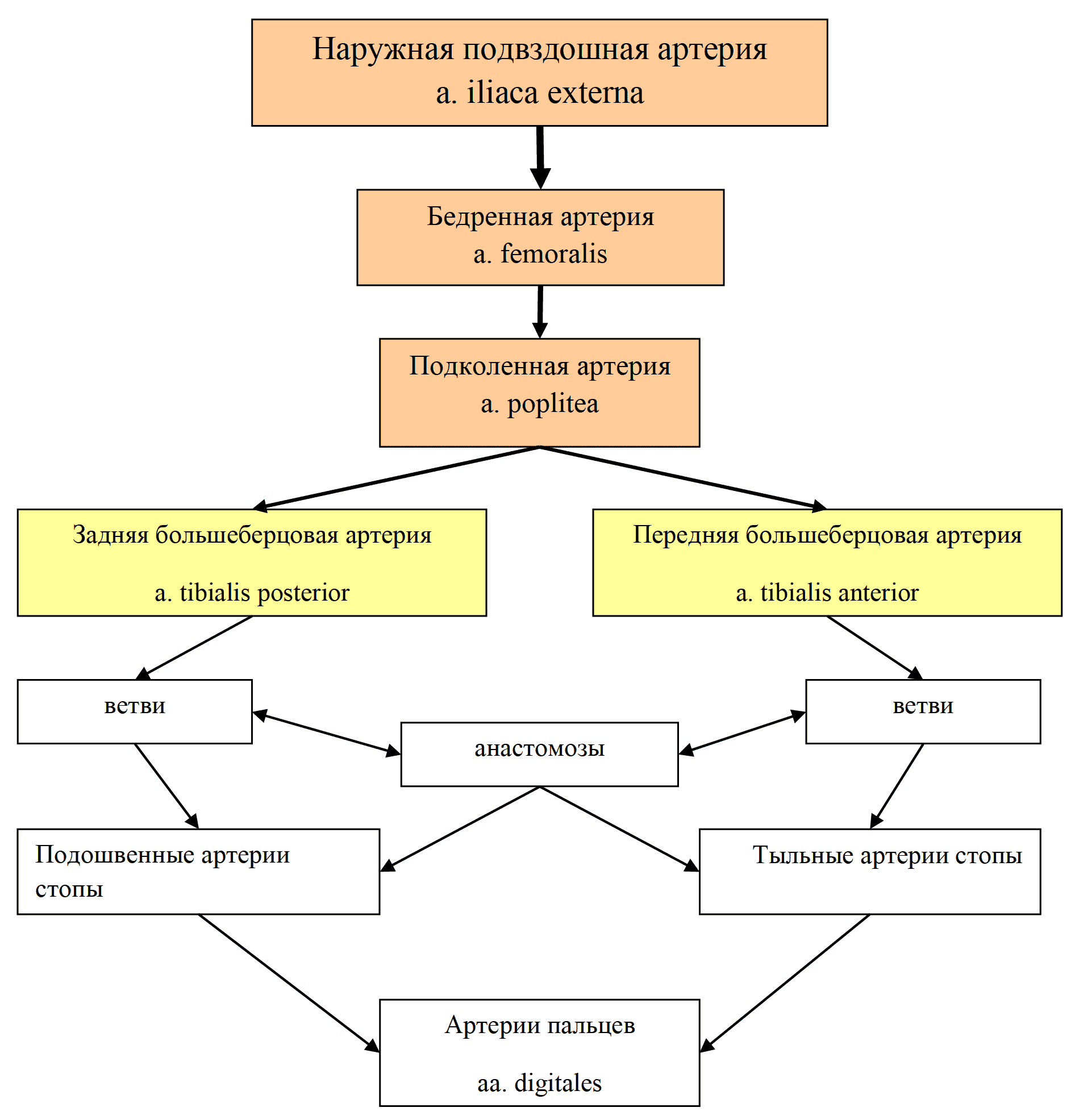
Рис. 27 Артерии наружной подвздошной артерии
Вены большого круга кровообращения
Система верхней полой вены
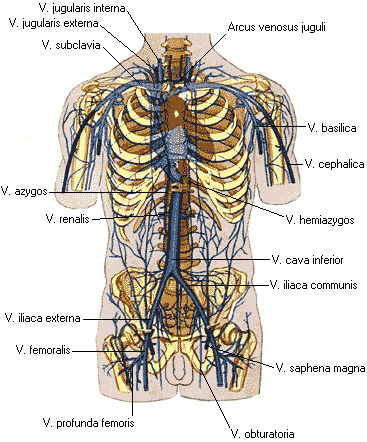
Рис. 28 Схема вен большого круга кровообращения
Верхняя полая вена (v. cava superior) отводит кровь от головы, шеи, верхних конечностей и стенки грудной полости. Она образуется из слияния 2 плечеголовных вен (vv. brachiocephalica), а вблизи сердца в неё впадает непарная вена (v. azygos), а также вены перикарда (рис. 29, 30). Непарная вена начинается в брюшной полости, проходит по по правой стороне тел позвонков и принимает вены от органов средостения, позвоночных сплетений и стенок грудной полости (рис. 29). Полунепарная вена (v. hemiazygos) лежит в грудной полости слева от аорты и в основном повторяет ход непарной вены, принимая аналогичные левые вены от органов и стенок грудной полости. На уровне sub>VIII полунепарная вена впадает в непарную вену, пересекая позвоночник (рис. 30).
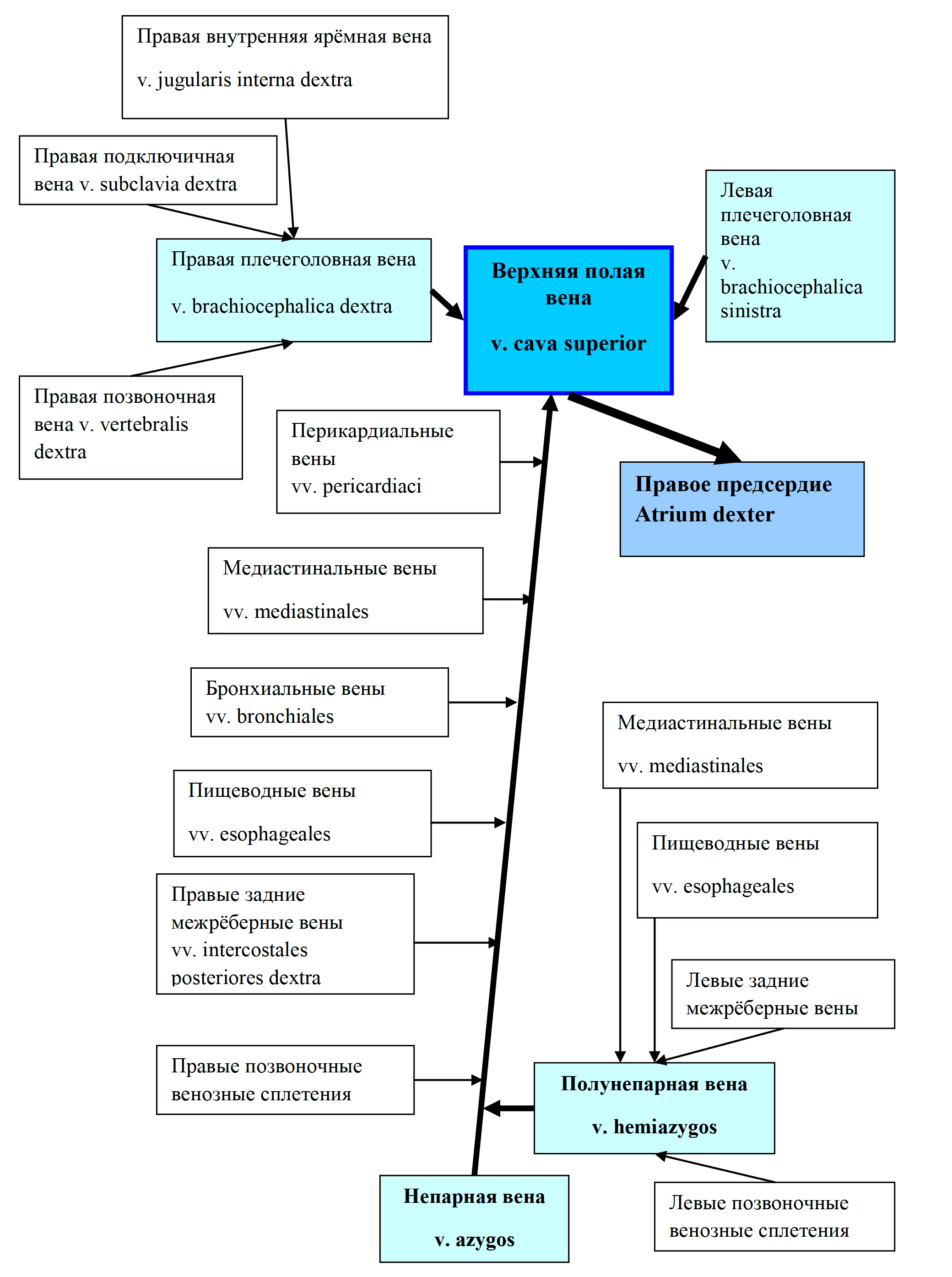
Рис. 28 Схема вен большого круга кровообращения
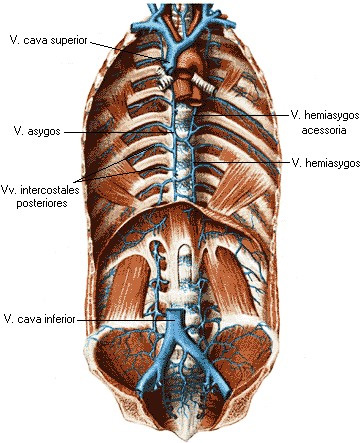
Рис. 30 Топография непарной и полунепарной вен
Плечеголовные вены образуются путем слияния соответствующих подключичной и внутренней яремной вен. Правая плечеголовная вена длиной 2-3см, левая – в 2 раза длиннее (рис. 31). Наиболее значительными притоками плечеголовных вен являются щитовидные, средостенные, позвоночные и глубокие вены шеи и головы.
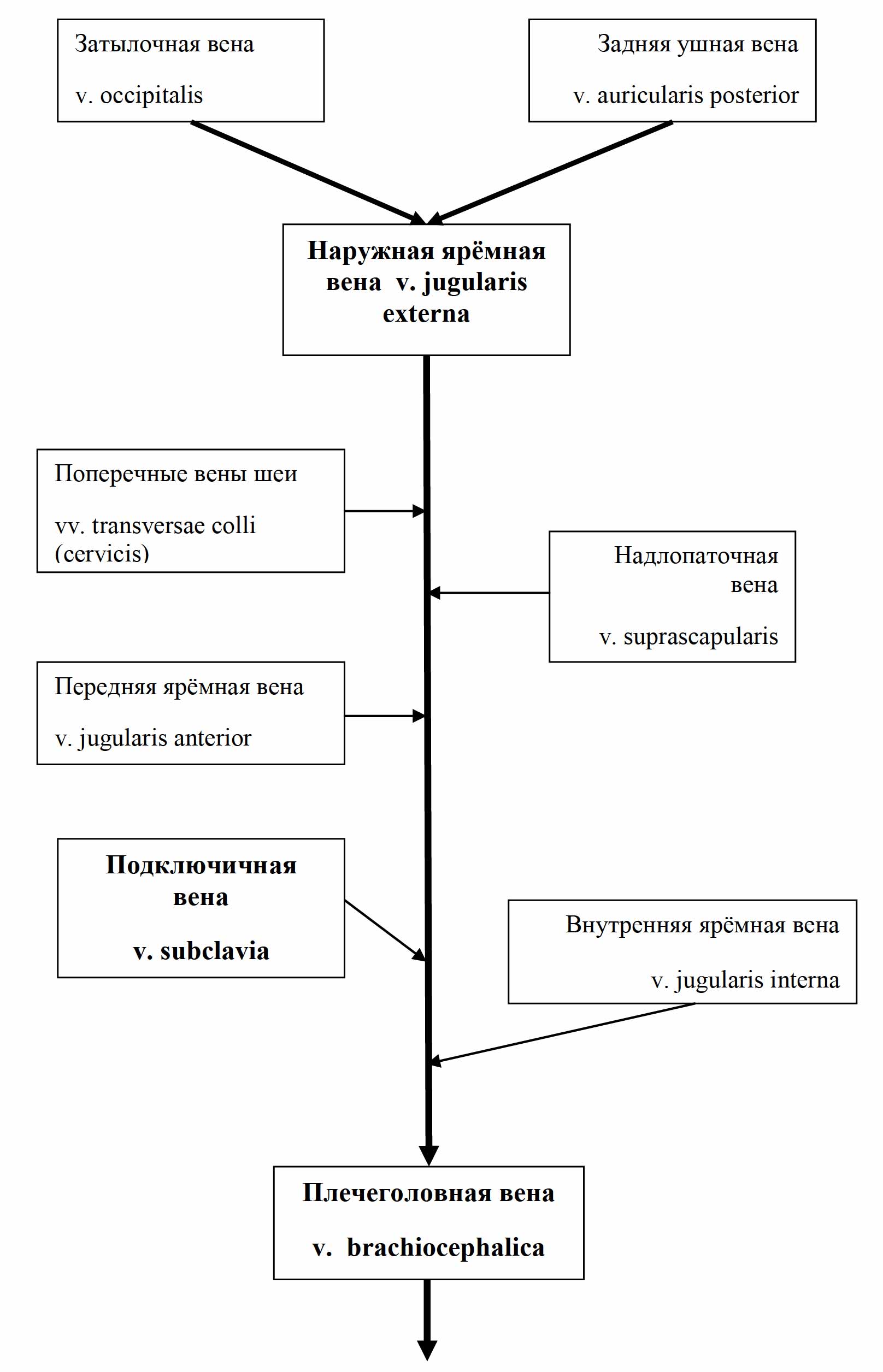
Рис. 31 Система вен плечеголовной вены
Внутренняя яремная вена (v. jugularis interna) собирает кровь от областей головы и шеи, снабжаемых общей сонной артерией, поэтому она спускается вдоль шеи в одном сосудисто-нервном пучке с сонной артерией и блуждающим нервом (рис. 32).
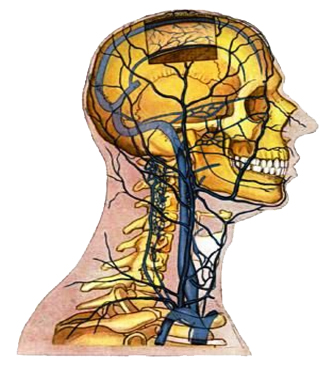
Рис. 32 Топография сосудов внутренней яремной вены
В частности, в v. jugularis interna поступает кровь из пазух (синусов) твёрдой мозговой оболочки, в которые, в свою очередь, поступает кровь от вен головного мозга (рис. 33, 34).
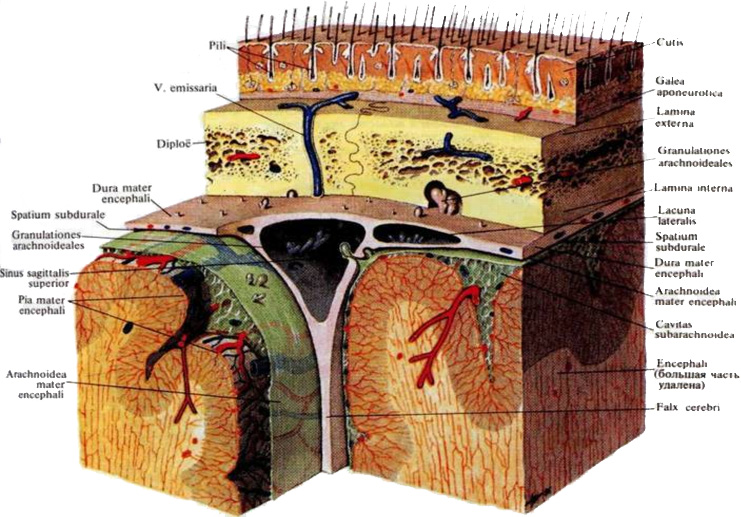
Рис. 33 Строение синуса твердой оболочки мозга
Венозные синусы являются выпячиваниями твердой оболочки мозга, поэтому их стенки состоят из волокнистой соединительной ткани, не имеют мышечных элементов, и не спадаются, а просвет синуса зияет. Эндотелий синусов не имеет клапанов.
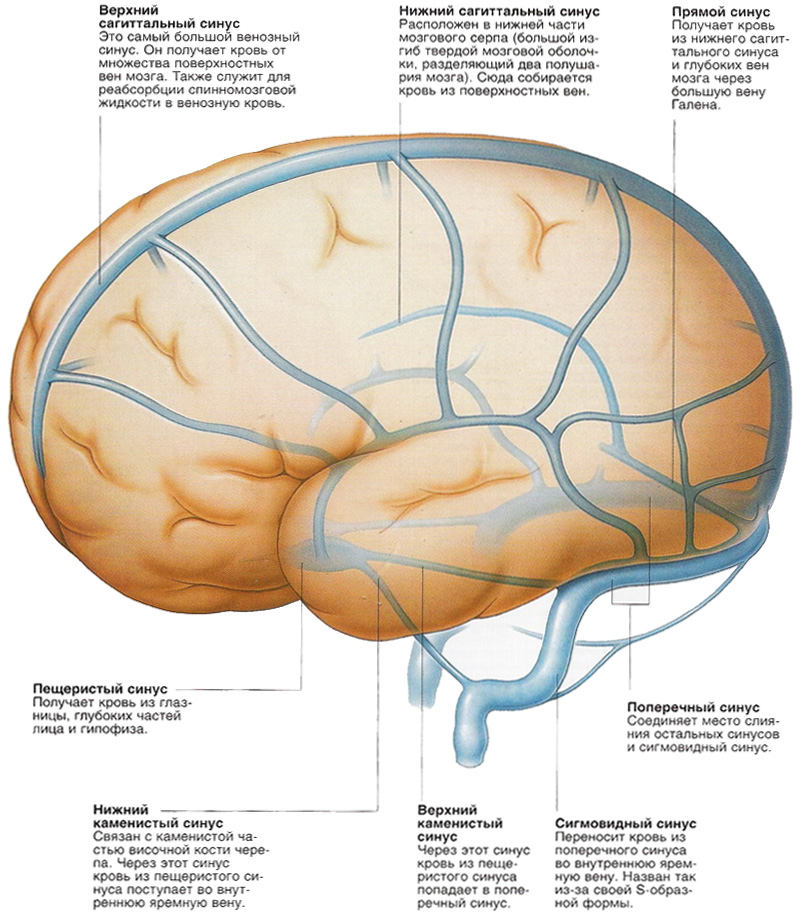
Рис. 34 Топография венозных синусов мозга
Кроме того, в полости черепа во внутреннюю яремную вену впадают вены от глазницы, внутреннего уха и костей свода черепа. Самыми крупными являются лицевая вена (v. facialis) и занижнечелюстная вена (v. retromandibularis). В области шеи в v. jugularis interna впадают притоки от глотки, языка и щитовидной железы (рис. 35).
Вторым по значимости притоком плечеголовной вены является подключичная вена (v. subclavia), собирающая кровь от верхней конечности (рис. 36). Вены верхней конечности многочисленны и среди них различают поверхностные и глубокие. Поверхностные вены собирают кровь от кожи и подкожной клетчатки и обеспечивают терморегуляцию конечности, имеющей большую поверхность при незначительном объеме. Глубокие вены собирают кровь от мышц, костей и суставов, имеют клапаны и анастомозируют друг с другом.
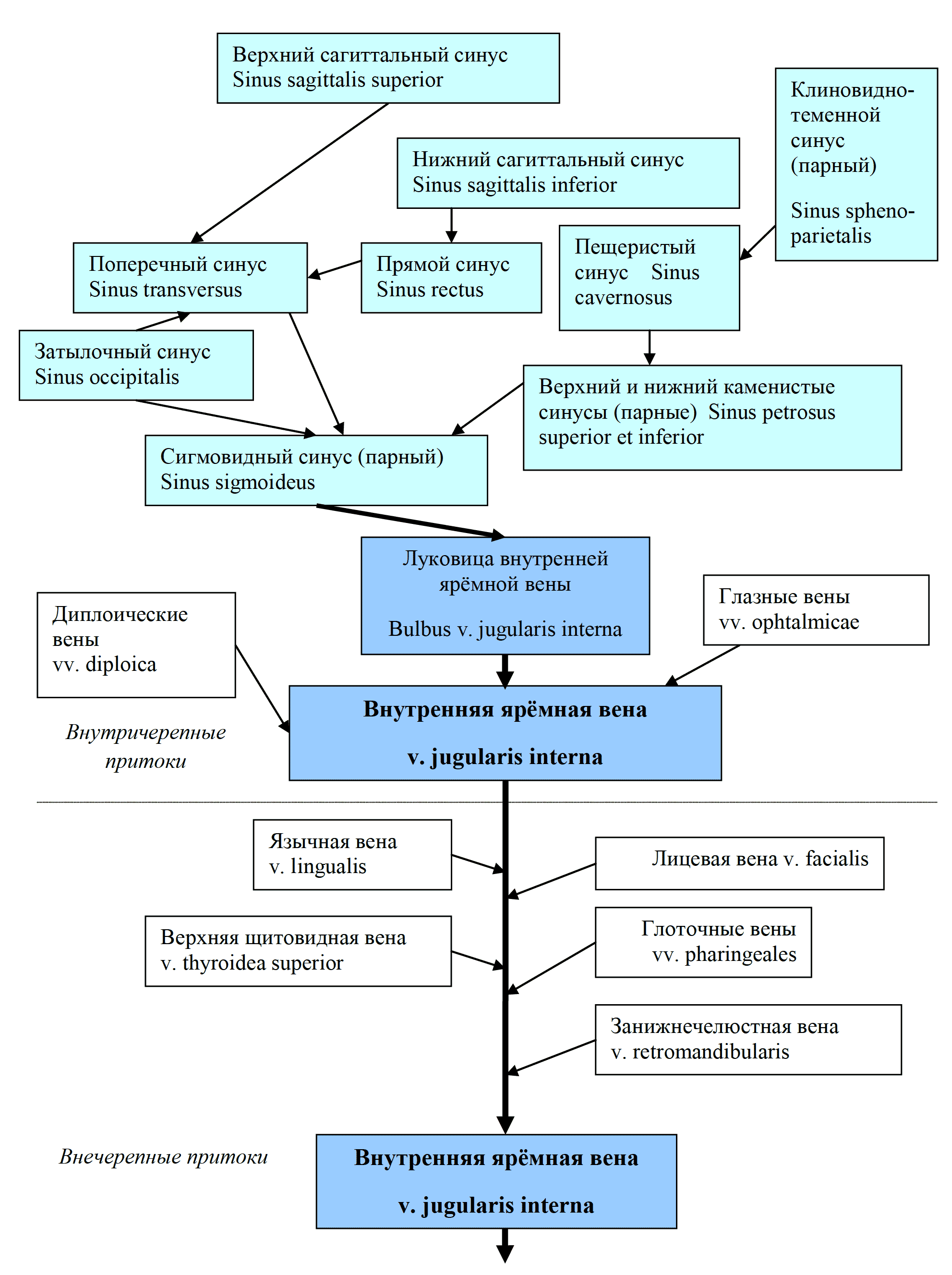
Рис. 35 Схема притоков внутренней яремной вены
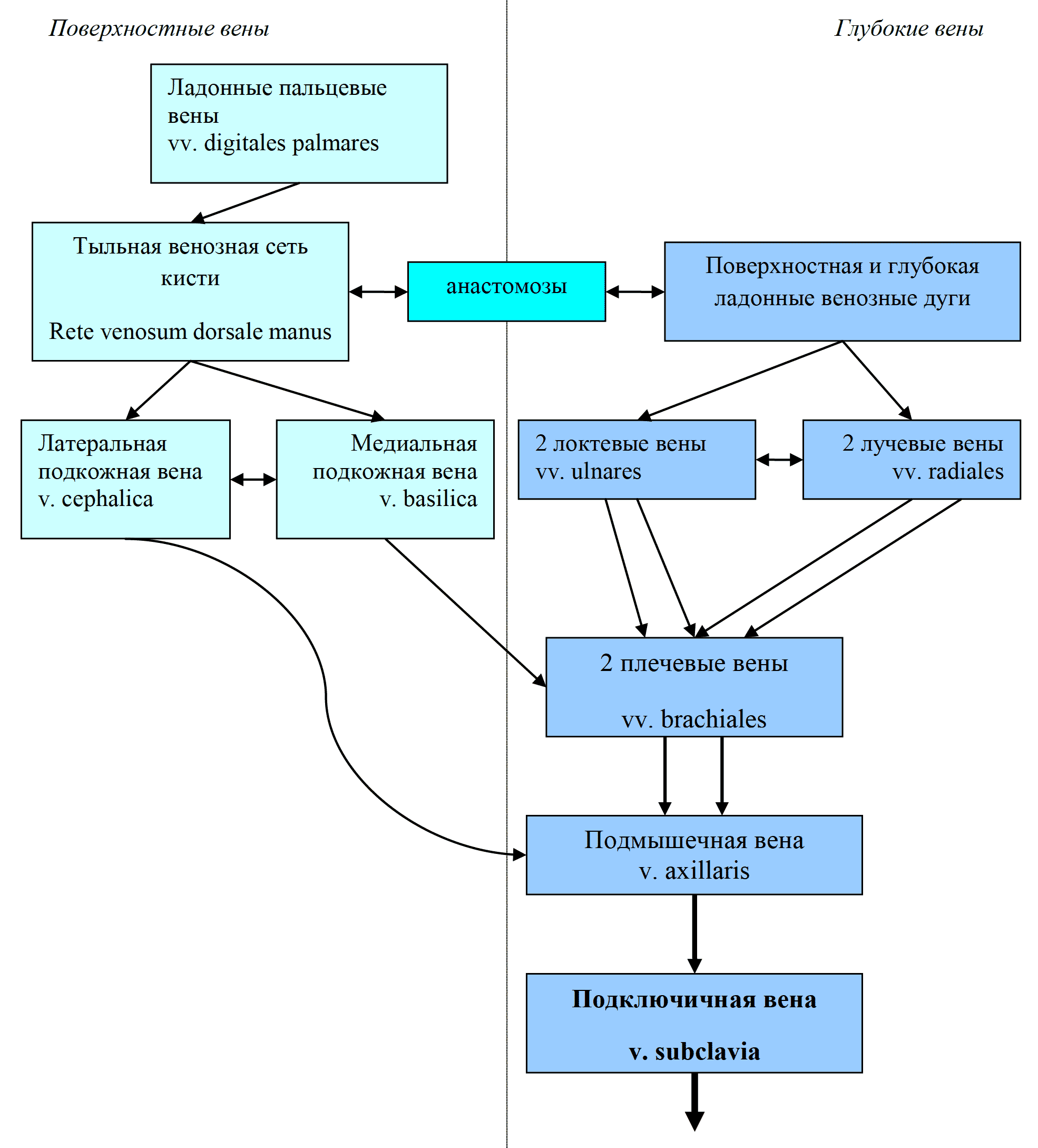
Рис. 36 Схема вен верхней конечности (система подключичной вены)
Система нижней полой вены
Нижняя полая вена (v. cava inferior) начинается на уровне LV из слияния правой и левой общих подвздошных вен (vv. iliaca communis dextra et sinistra). V. cava inferior проходит позади печени, затем через отверстие в сухожильном центре диафрагмы проникает в средостение и в перикард, и открывается в правое предсердие (рис. 31). В нижнюю полую вену впадают парные притоки от стенок тела (париетальные), внутренностей (висцеральные) и конечностей – v. iliaca communis dextra и v. iliaca communis sinistra (рис. 37).
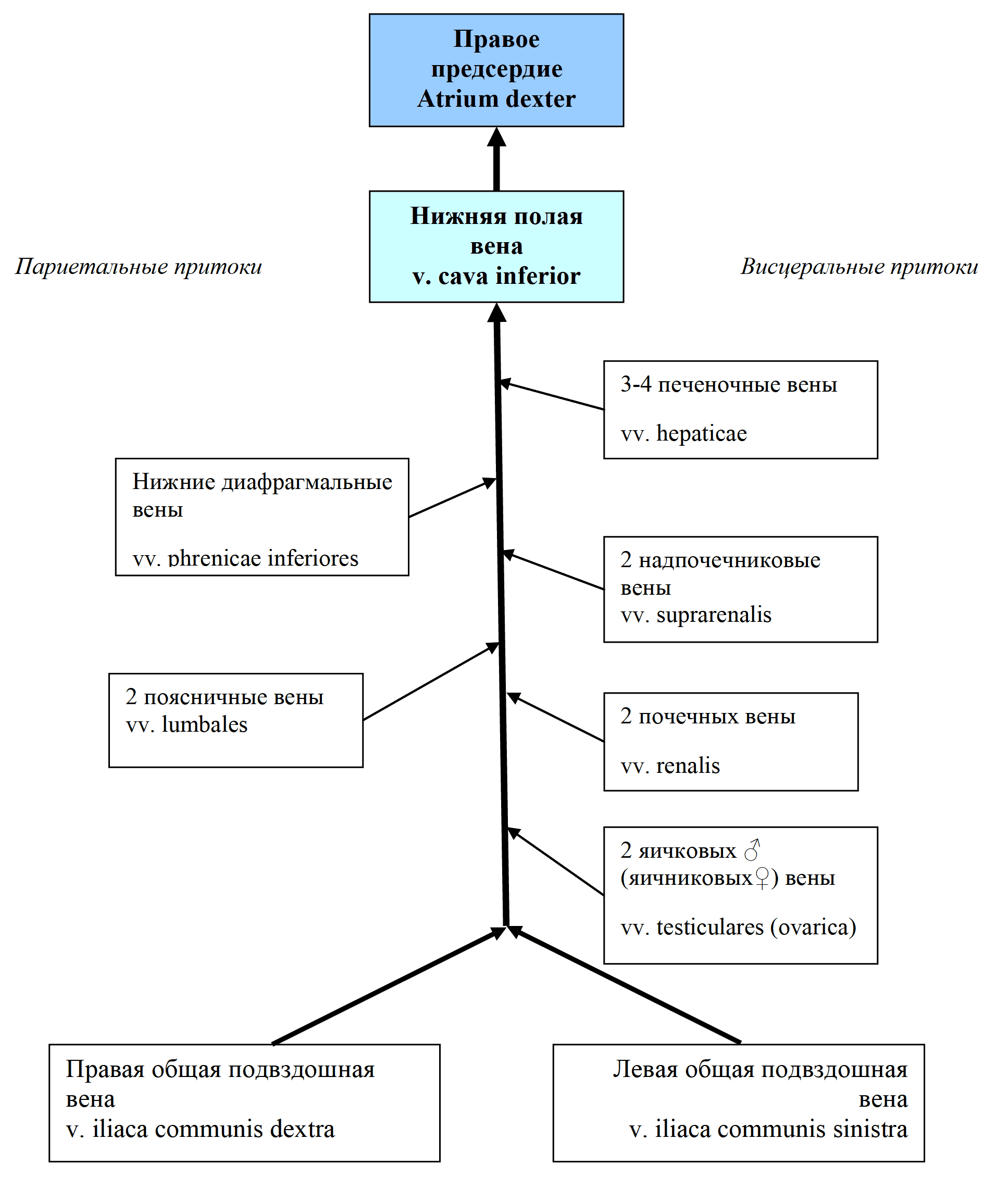
Рис. 37 Система нижней полой вены
Общая подвздошная вена v. iliaca communis – образуется на уровне крестцовоподвздошного сустава при слиянии наружной (v. iliaca externa) и внутренней (v. iliaca interna) подвздошных вен (рис. 38). На уровне LIV – LV правая и левая общие подвздошные вены сливаются, образуя нижнюю полую вену. Внутренняя подвздошная вена имеет висцеральные и париетальные притоки. Париетальные притоки имеют клапаны, сопровождают одноименные артерии (за исключением пупочной вены). Висцеральные притоки, за исключением вен мочевого пузыря, клапанов не имеют и начинаются от венозных сплетений органов малого таза.
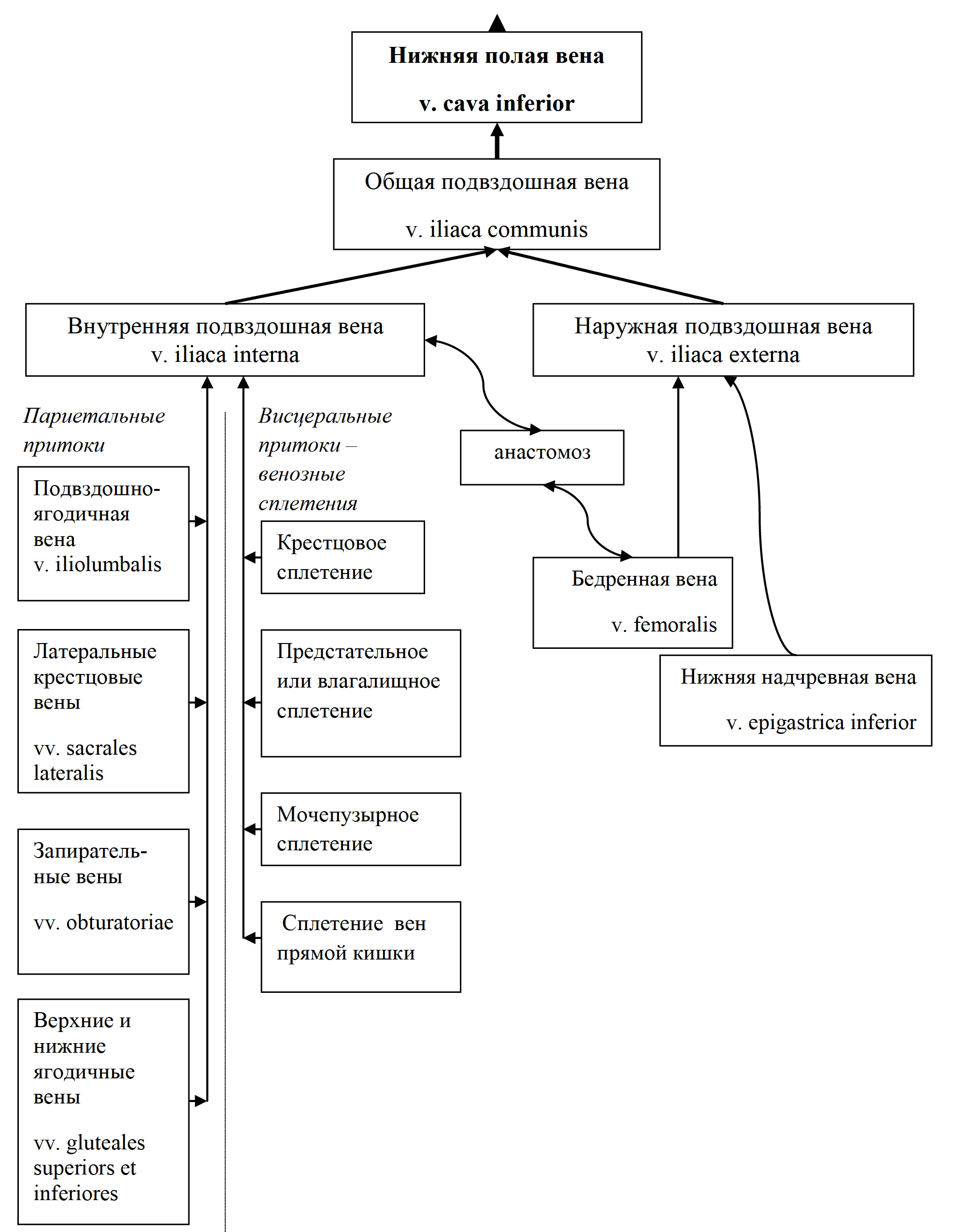
Рис. 38 Система общей подвздошной вены
Система воротной вены печени. Особенности кровотока в печени
В печень поступает не только артериальная кровь по соответствующим артериям, но и венозная, которая собирается от органов пищеварительного тракта в особую систему вен (рис. 39) – систему воротной вены печени. Это самая крупная висцеральная вена – длина ее 5-6 см, диаметр 11-18 мм, которая формируется из вен непарных органов брюшной полости: 1) вен желудка – vv. gastricaе, 2) верхней брыжеечной в. – vena mesenterica superior, 3) нижней брыжеечной в. – vena mesenterica inferior и 4) vena splenica – селезеночной вены. Эти сосуды, соединяясь, образуют ствол воротной вены (truncus venae portae), лежащий сзади головки поджелудочной железы.
Войдя в ворота печени, воротная вена делится на правую и левую ветви (рис. 39, 40), каждая из которых, в свою очередь, распадается сначала на сегментарные, затем междольковые вены. Внутрь долек они отдают широкие капилляры – синусоиды – впадающие в центральную вену. В печеночные дольки впадают также и артериальные веточки от междольковых артерий. По ним течет чистая, оксигенированная кровь для питания самих печеночных клеток. По венам же – кровь, несущая от кишечного тракта, кроме аминокислот, моносахаридов, витаминов, множество веществ, не нужных и вредных для организма: алкоголь, медикаменты, продукты гниения белка, аммиак, билирубин и т.п. И прямо у входа в печеночную дольку венозные и артериальные сосуды сливаются, образуя синусоиды. Они тоже анастомозируют, равномерно распределяя смешанную артериально-венозную кровь между клетками печени. Таким образом, назначение синусоидальной крови тоже смешанное. С одной стороны, кислорода и органических молекул в ней достаточно для нужд гепатоцитов, с другой, проходя через дольку, она освобождается от веществ, в дальнейшей циркуляции которых по организму нет необходимости. Совершив и то, и другое, уже окончательно венозная кровь оттекает в центральную вену дольки. Из печени кровь по 3-4 печеночным венам следует в нижнюю полую вену.
Интересная особенность. Мы привыкли к общей схеме микроциркуляции: артерия ⇒ капилляр ⇒ вена. На этот раз: вена ⇒ капилляр ⇒ вена. Эта необычная ситуация получила название rete mirabile venosum – «чудесная венозная сеть».
За каждую минуту к печеночной дольке доставляется 1200 мл венозной крови и 300 мл артериальной. Ток крови через печень осуществляется медленней, чем через другие органы. Благодаря очень малой скорости кровь успевает очиститься от вредных веществ, всосавшихся в ЖКТ. В местах впадения синусоидов в центральные вены имеются сфинктеры с рецепторами, которые контролируют качество очистки крови. Если достаточного обезвреживания не произошло, они пережимают выход из синусоидов и, задерживая кровь в дольке, продлевают ее дезинтоксикацию.
Рис. 39 Схема сосудов воротной вены печени
1. Нижняя полая в.; 2. В.в. пищевода; 3. Печёночная в.; 4. Воротная вена; 5. Селезёночная в.; 6. Нижняя брыжеечная в.; 7. Верхняя брыжеечная в.; 8. Правая общая подвздошная в.; 9.
Левая наружная подвздошная в.; 10. Левая внутренняя подвздошная в.;11. В.в.прямой кишки.
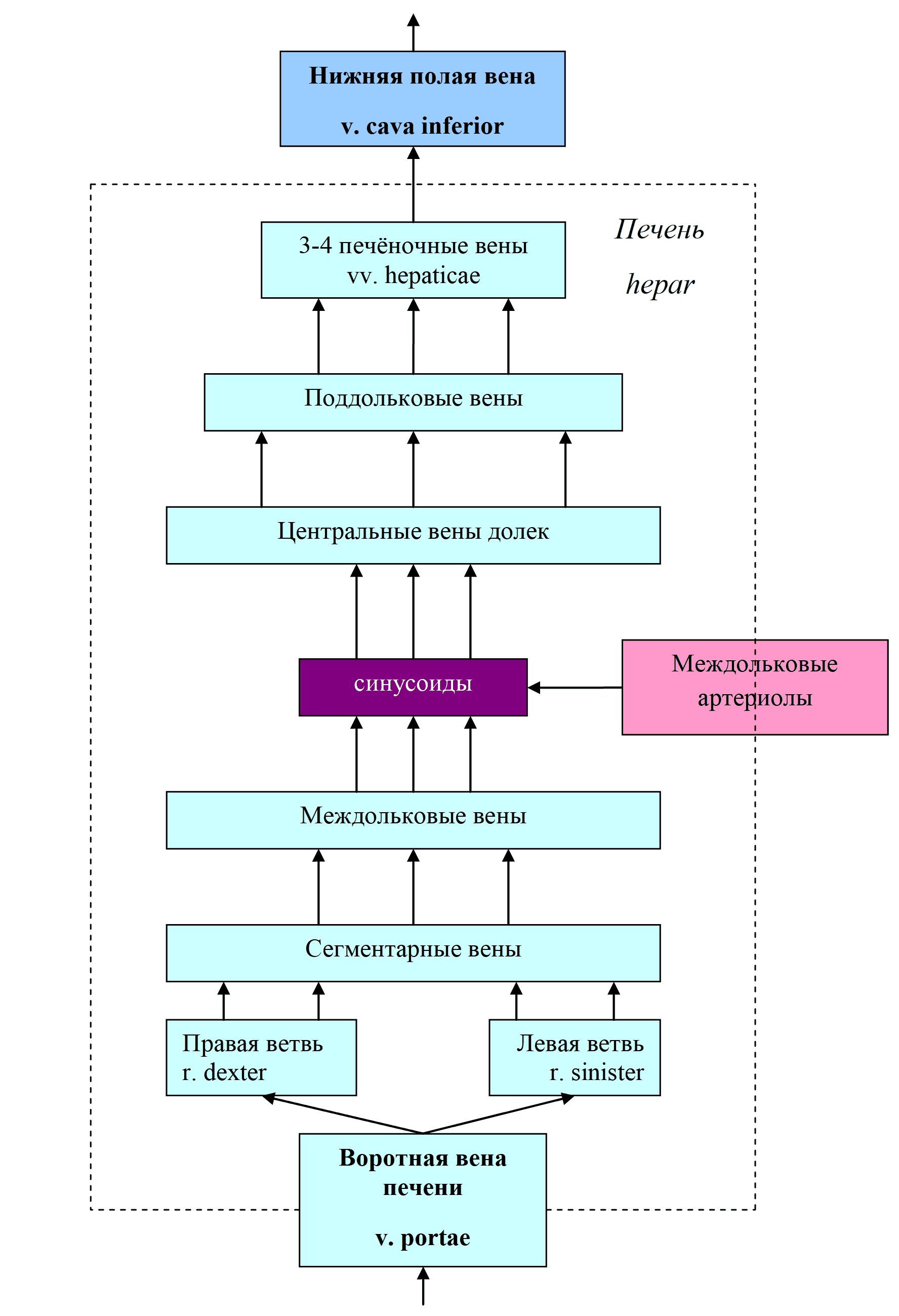
Рис. 40 Схема кровотока в печеночном ацинусе
Система общей подвздошной вены
V. iliaca communis – общая подвздошная в. – парная, начинается на уровне крестцово-подвздошного сустава при слиянии наружной и внутренней подвздошных вен. Не имеет клапанов. При слиянии правой и левой общих подвздошных вв. формируется v. cava inferior (рис. 41). Внутренняя подвздошная в. – v. iliaca interna – залегает позади одноименной артерии и собирает кровь от внутренностей и стенок таза. Эти вены образуют вокруг органов обильные сплетения – геморроидальное сплетение прямой кишки, сплетение позади симфиза, принимающее кровь от половых органов, сплетение мочевого пузыря, а у женщин еще сплетения в окружности матки и влагалища.
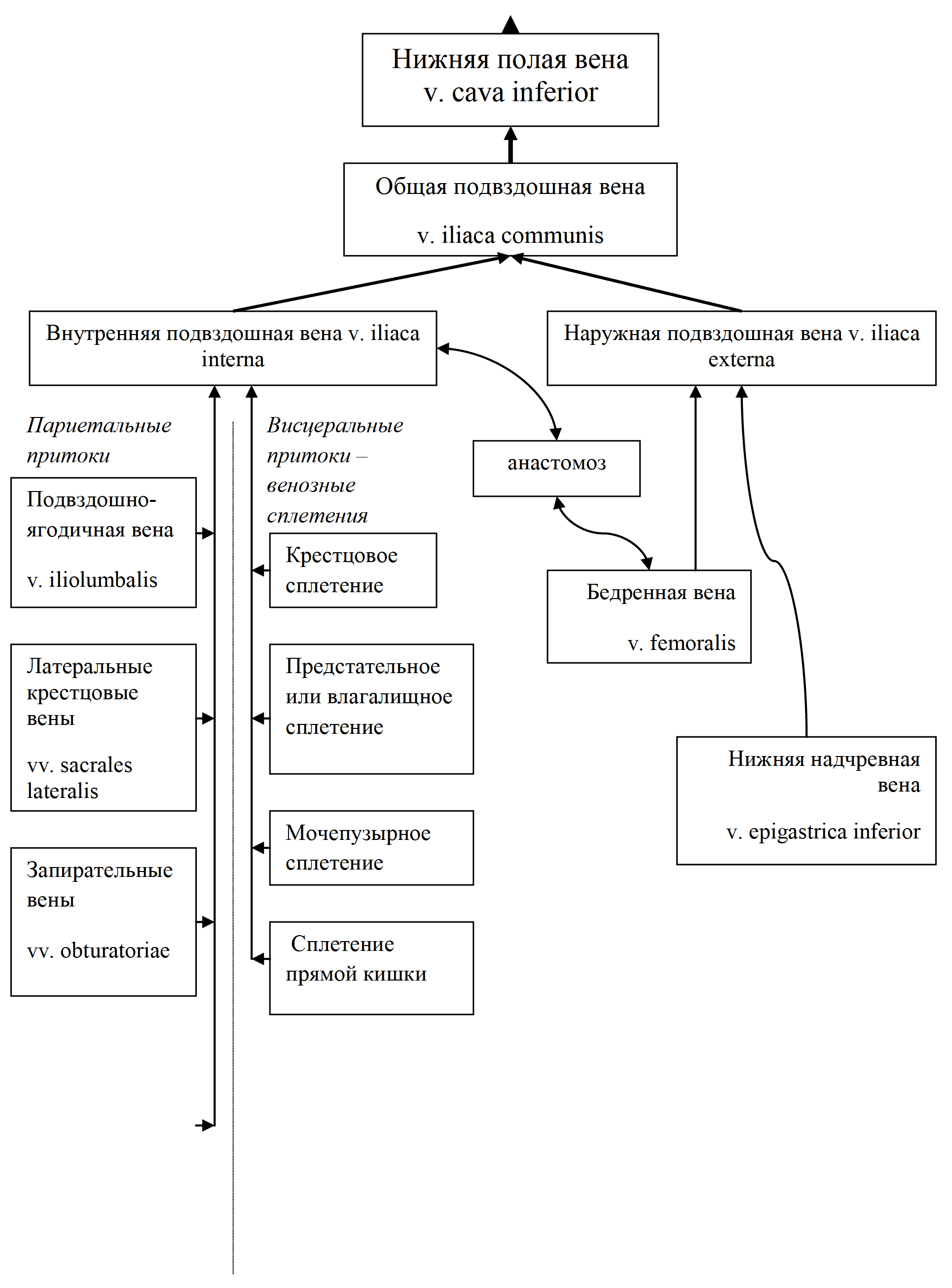
Рис. 41 Система общей подвздошной вены
Вены, собирающие кровь от нижней конечности, формируют систему наружной подвздошной вены (v. iliaca externa). Эта вена не имеет клапанов и следует вверх рядом с одноименной артерией. Образует анастомозы с подвздошно-поясничной веной – притоком внутренней подвздошной вены (рис. 42).
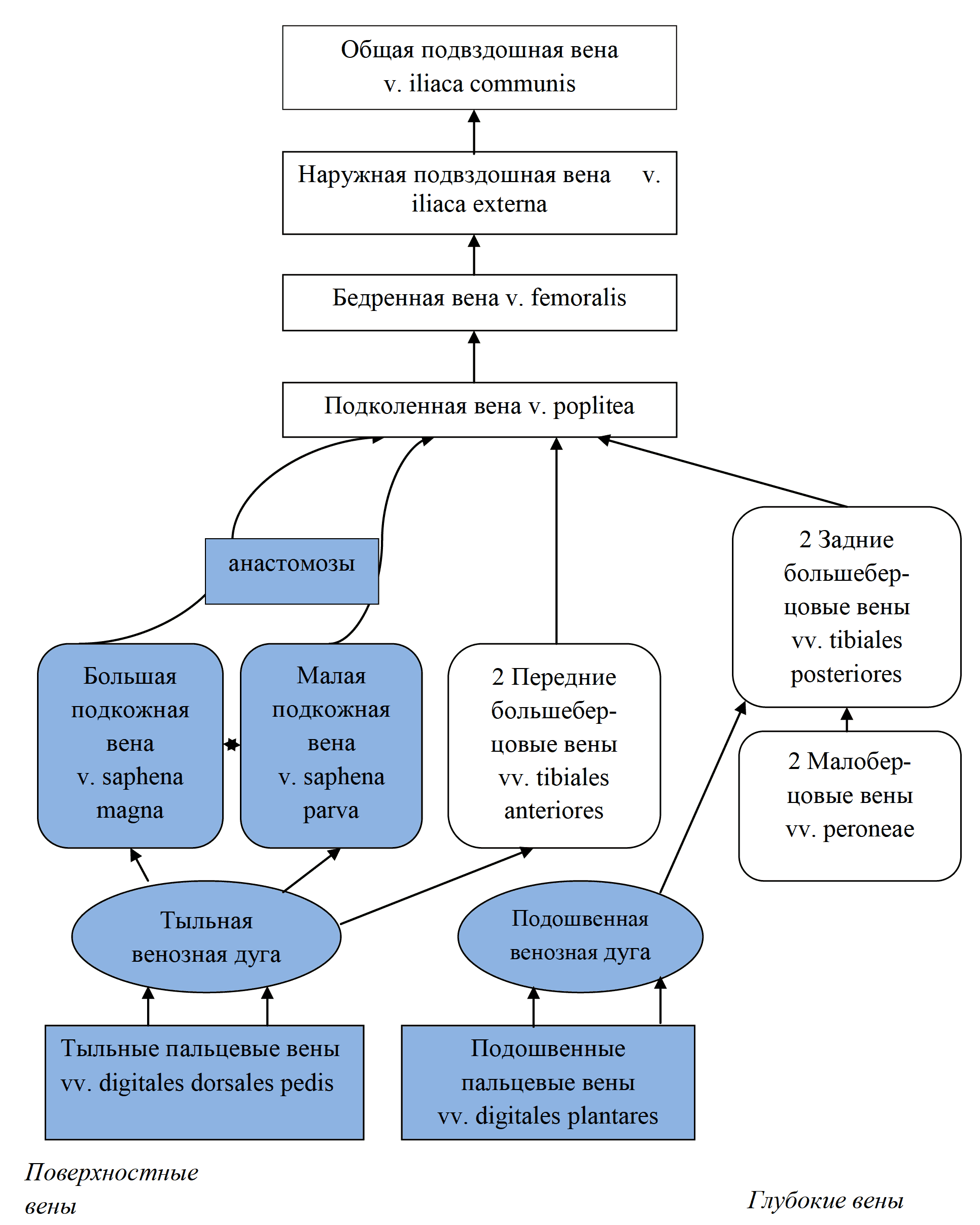
Рис. 42 Вены нижней конечности
Вены нижней конечности, как и вены верхней конечности, делятся на поверхностные и глубокие. Поверхностные вены залегают в подкожной клетчатке. Наиболее крупными из них являются малая и большая подкожные (скрытые) вены (v. saphena parva) и (v. saphena magna). Между этими венами имеются анастомозы. Глубокие вены повторяют разветвления артерий, следуют попарно и сливаются в бедренную вену.
