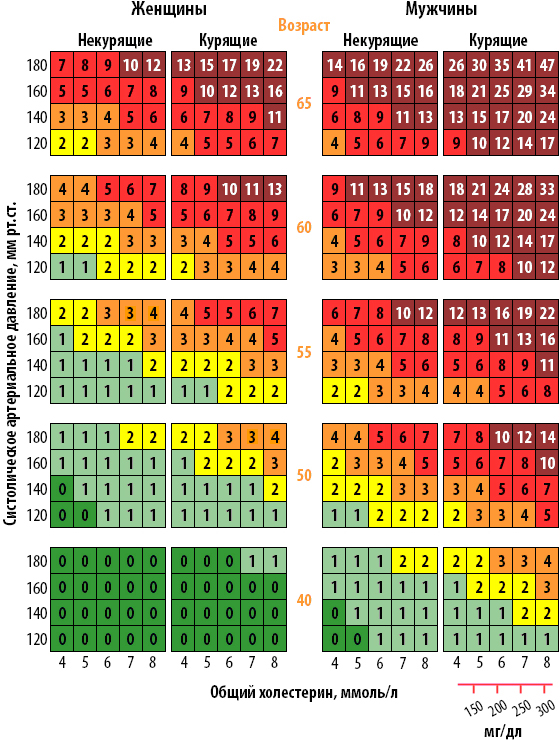
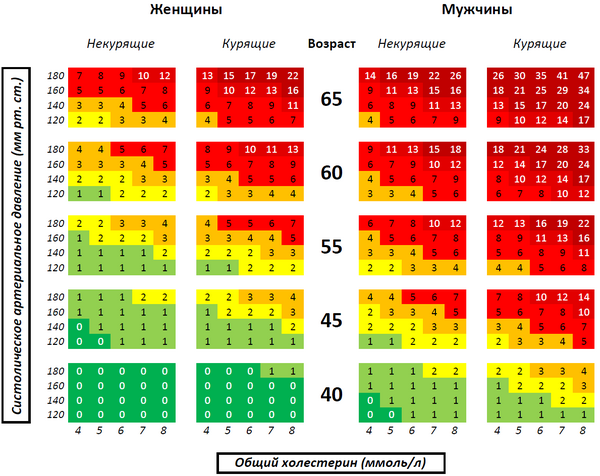
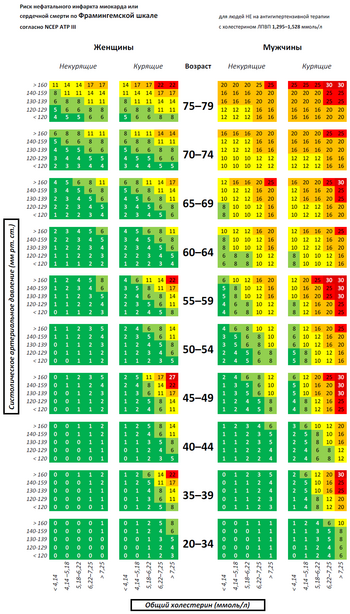
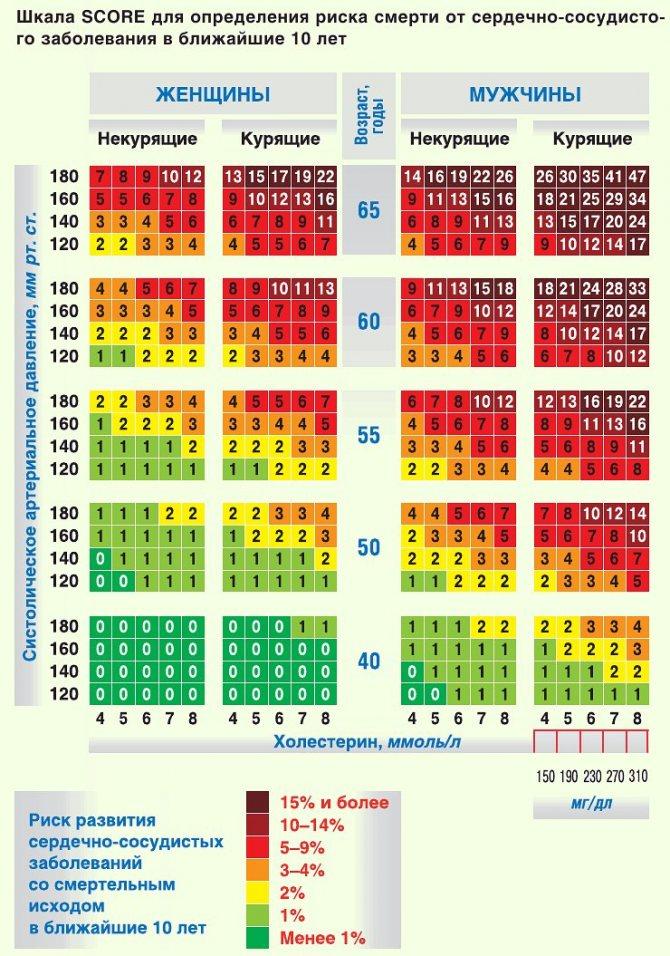
Для оценки суммарного риска сердечно-сосудистых заболеваний (ССЗ) используются специальные шкалы. В Европе наибольшую распространенность получила модель SCORE (Systematic COronary Risk Evaluation), позволяющая оценить вероятность наступления фатального сердечно-сосудистого события в ближайшие 10 лет (в процентах) (таблица 1).
Шкала SСORE для определения риска смерти от сердечно-сосудистого заболевания в ближайшие 10 лет в странах с высоким и очень высоким сердечно-сосудистым риском (включая Россию)
Правила оценки риска по шкале SCORE:
- Оценку сердечно-сосудистого риска по шкале SCORE необходимо проводить всем лицам старше 40 лет. Исключение составляют пациенты, которые автоматически входят в группы высокого и очень высокого риска.
- Лица высокого и очень высокого риска требуют незамедлительной коррекции факторов риска, включая раннее начало медикаментозной терапии.
- У молодых людей (<40 лет) следует использовать шкалу не абсолютного, а относительного риска. Цифры, указанные в данной шкале, показывают, во сколько раз изменится относительная вероятность перенести фатальное ССЗ под действием факторов риска (либо их коррекции).
- При расчете риска следует использовать фактический (т. е. измеренный) уровень АД.
Группы риска по вероятности наступления сердечно-сосудистых заболеваний
|
Очень высокий риск |
Лица со следующей патологией:
SCORE ≥10%. |
|
Высокий риск |
Лица со следующей патологией:
SCORE ≥5%, но <10%. |
|
Умеренный риск |
SCORE ≥1%, но менее<5% (большинство людей среднего возраста). |
|
Низкий риск |
SCORE <1%. |
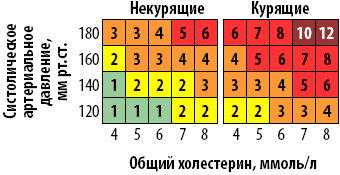
Шкала определения относительного риска, используемая для молодых людей (<40 лет)
Факторы, увеличивающие риск сердечно-сосудистых заболеваний независимо от показателей SCORE
Шкала SCORE служит инструментом первичного скрининга, однако следует помнить, что она учитывает лишь 5 факторов риска, в то время как их список значительно больше. К факторам, увеличивающим риск ССЗ независимо от показателей SCORE, относятся:
- ожирение (и особенно — абдоминальный тип);
- сахарный диабет, нарушенная толерантность к глюкозе, нарушенная гликемия натощак;
- недостаточная физическая активность;
- психологический стресс;
- семейный анамнез ранней заболеваемости ССЗ (т. е. <55 лет для мужчин и <60 лет для женщин);
- аутоиммунные и воспалительные заболевания;
- тяжелые психиатрические заболевания;
- лечение по поводу ВИЧ-инфекции;
- фибрилляция предсердий;
- гипертрофия миокарда левого желудочка;
- хроническая болезнь почек;
- синдром обструктивного апноэ сна.
Т. о. выбор лечебной тактики должен учитывать не только риск, рассчитанный по шкале SCORE, но и перечисленные выше обстоятельства, наличие которых может существенно ухудшать прогноз пациента (особенно у лиц из группы низкого и умеренного риска).
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 2 июня 2014 года; проверки требуют 8 правок.
Европейская шкала для расчёта риска смерти от сердечно-сосудистого заболевания в ближайшие 10 лет «SCORE». Версия для европейских стран высокого риска (к которым относится и Россия). Как следует из шкалы риск умереть от сердечно-сосудистого заболевания у курящего мужчины 65-ти лет со средним систолическим артериальным давлением около 180 мм рт.ст. и общим холестерином 8 ммоль/л в ближайшие 10 лет составляет 47 %.
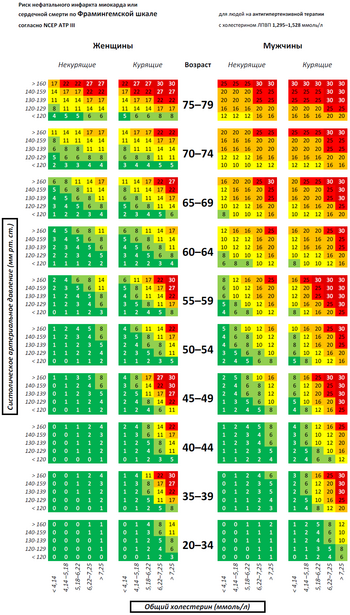
Фрамингемская шкала для расчёта риска нефатального инфаркта миокарда или сердечной смерти в ближайшие 10 лет у людей с холестерином ЛПВП 1,3-1,53 ммоль/л и принимающих лекарства, снижающие артериальное давление, (согласно NCEP ATP 3 от 2002 года). У людей с другими уровнями холестерина ЛПВП и не принимающих лекарства, снижающие артериальное давление, риск должен рассчитываться по другим соответствующим таблицам.
Фрамингемская шкала для расчёта риска нефатального инфаркта миокарда или сердечной смерти в ближайшие 10 лет у людей с холестерином ЛПВП 1,3-1,53 ммоль/л и непринимающих лекарств, снижающих артериальное давление, (согласно NCEP ATP 3 от 2002 года). У людей с другими уровнями холестерина ЛПВП и при оценке риска на фоне приёма лекарств, снижающих артериальное давление, риск должен рассчитываться по другим соответствующим таблицам.
Сердечно-сосудистый риск — это вероятность развития того или иного неблагоприятного события со стороны сердечно-сосудистой системы (включая смерть от сердечно-сосудистого заболевания или осложнения) в течение определённого периода времени[1] (например, в течение ближайших 10 лет).
По тому, какие сердечно-сосудистые события учитываются в том или ином сердечно-сосудистом риске, можно выделить следующие группы рисков:
| группа риска | риск сердечной смерти | риск нефатального инфаркта миокарда | риск «мягких» проявлений ИБС | риск несердечной сосудистой смерти | риск нефатальных несердечных манифестаций атеросклероза |
|---|---|---|---|---|---|
| риск сердечной смерти | ν | ||||
| риск сердечно-сосудистой смерти | ν | ν | |||
| «жёсткий» («hard») риск ИБС | ν | ν | |||
| глобальный риск ИБС | ν | ν | ν | ||
| глобальный сердечно-сосудистый риск | ν | ν | ν | ν | ν |
ИБС — ишемическая болезнь сердца
Соотношение этих рисков между собой в разных возрастных группах и у разных полов отличается. Поэтому при переводе, к примеру, глобального сердечного риска в «жёсткий» сердечный риск существуют специальные таблицы (уникальные для разных полов), в частности из Wilson 1998[2].
Примерами сердечно-сосудистого риска являются:
- риск нефатального инфаркта миокарда или смерти от сердечного заболевания в ближайшие 10 лет по Фрамингемской шкале[2]
- риск смерти от сердечно-сосудистого заболевания в ближайшие 10 лет по европейской шкале SCORE[3]
История[править | править код]
Учитывать абсолютный сердечно-сосудистый риск при выборе «агрессивности» профилактических вмешательств было впервые официально предложено в 1988 году в 1-м отчёте[4] Экспертной группы по лечению взрослых (ATP I) Национальной обучающей программы по холестерину США (NCEP). Впоследствии этот подход был подтверждён во 2-м[5] и 3-м отчёте[6] NCEP ATP и на 27-й конференции в Вифезде[7].
Практическое применение[править | править код]
Оценка сердечно-сосудистого риска рекомендована как практический инструмент определения оптимальной степени вмешательства для коррекции риска у конкретного человека[1][6].
Основными двумя предпосылками для использования сердечно-сосудистого риска во врачебной практике и здравоохранении являются:
- ограниченность экономических ресурсов и необходимость их использовать наиболее эффективно[8][9]
- необходимость сбалансировать пользу и возможный вред от профилактических вмешательств[9]
Градация риска[править | править код]
Согласно 3-му отчёту NCEP ATP[6] выделяют следующие степени риска:
| Риск | «Жёсткий» сердечный риск в ближайшие 10 лет | Оптимальный уровень холестерина ЛПНП |
|---|---|---|
| Высокий | >20 % | < 2,59 ммоль/л |
| Средний | 10-20 % | < 3,37 ммоль/л |
| Низкий | <10 % | < 4,14 ммоль/л |
Следующие заболевания автоматически переводят человека в группу высокого риска[6]:
- Перенесённый в прошлом инфаркт миокарда
- Стенокардия напряжения
- Перенесённая в прошлом транзиторная ишемическая атака или ишемический инсульт, связанные с бассейном сонной артерии
- Стеноз сонной артерии > 50 %
- Аневризма брюшного отдела аорты
- Перемежающаяся хромота и другой манифестированный периферический атеросклероз
- Сахарный диабет (1-го или 2-го типа)
Все перечисленные состояния, кроме первых двух, называются эквивалентами ишемической болезни сердца, потому что «жёсткий» сердечный риск при них как правило превышает 20 %[6]. А первые два являются проявлениями ишемической болезни сердца.
Шкалы[править | править код]
Фрамингемская шкала[править | править код]
Разработана на основании обширного эпидемиологического исследования, проводившегося на протяжении более 12 лет в небольшом городке Фрамингем около Бостона (штат Массачусетс, США). Хотя эта шкала разрабатывалась для американской популяции, была продемонстрирована[10] её применимость в Европе и некоторых других популяциях после соответствующей калибровки. Первая рабочая группа Европейского общества кардиологии, Европейского общества атеросклероза и Европейского общества артериальной гипертензии в 1994 году положила Фрамингемскую шкалу в основу расчёта риска сердечно-сосудистых событий в своих рекомендациях по профилактике ишемической болезни сердца[8]. Эта же шкала использовалась и в рекомендациях второй европейской рабочей группы в 1998 году[11] и в 3-м отчёте NCEP ATP 2002 года. Рекомендации последнего действуют в США по настоящее время[6]. Важно обратить внимание на то, что если в американских рекомендациях (3-м отчёте NCEP ATP) для определения высокого риска использовалась граница 20 % в ближайшие 10 лет по жёсткому сердечному риску, то в европейских рекомендациях до 2003 года та же граница (20 % в ближайшие 10 лет) использовалась по отношению к глобальному сердечно-сосудистому риску.
Шкала SCORE[править | править код]
В Европе в 2003 году на основании 12 когортных исследований и данных по 205178 пациентам была создана шкала SCORE[3]. Она заменила Фрамингемскую шкалу в рекомендациях[12] 3-й Европейской рабочей группы по профилактике сердечно-сосудистых заболеваний в 2003 году, и её интерпретация была скорректирована в рекомендациях 4-й Европейской рабочей группы в 2007 году[1]. В частности на основании данных когортного исследования проекта MONICA было изменено примерное соотношение между десятилетним риском сердечно-сосудистой смерти и глобальным сердечно-сосудистым риском. Если в рекомендациях 2003 года понятие высокого риска сердечно-сосудистой смерти (>5 % в ближайшие 10 лет) было соотнесено с глобальным риском сердечно-сосудистого события >20 % (в ближайшие 10 лет), то в рекомендациях 2007 года 5 % риск смерти уже приравнивался к 10%-му глобальному риску. Тем не менее понятие высокого риска (как и в рекомендациях от 2003 года определённое по риску смерти >5 % в ближайшие 10 лет) продолжало служить критерием для достижения целевого уровня холестерина ЛПНП («плохого холестерина») <2,5 ммоль/л. Это событие значимо отдалило в 2007 году европейские рекомендации от рекомендаций американских, где показанием для столь значимого снижения холестерина с 2002 года остаётся риск нефатального инфаркта миокарда или сердечной смерти >20 %[13].
Примеры[править | править код]
- Пример № 1.
- Для уменьшения сердечно-сосудистого риска и риска онкологических заболеваний у некого господина Х имеется 100 у.е. По специальной шкале был рассчитан риск смерти от сердечно-сосудистого заболевания у господина Х в ближайшие 10 лет. Он составил 8 %. А риск умереть от онкологического заболевания был оценён на 4 %. В наличии имеются два эффективных профилактических вмешательства. Вмешательство А уменьшает риск смерти от сердечно-сосудистого события на 25 % относительно имеющегося абсолютного риска. Вмешательство Б уменьшает риск смерти от онкологического заболевания на 75 % относительно имеющегося абсолютного риска. Каждое вмешательство стоит 100 у.е. Из-за ограниченности средств господин X должен выбрать одно из этих вмешательств. Если он выберет вмешательство А, он снизит риск смерти от сердечно-сосудистого заболевания на четверть от того риска, который у него был, то есть на 2 %. Если он выберет вмешательство Б, то снизит риск смерти от онкологического заболевания на три четверти от того риска, который у него был в начале, то есть на 3 %. Эта оценка показывает, что инвестиция во вмешательство Б является более эффективной, чем во вмешательство А. На данном примере видно, что оценка сердечно-сосудистого риска у данного конкретного человека позволила выбрать оптимальный способ профилактики. Хотя существует известный и эффективный способ профилактики смерти от сердечно-сосудистых заболеваний, у господина Х вложение ограниченных ресурсов в этот метод не является наиболее эффективным в профилактике смерти от любой причины.
- Пример № 2.
- В продаже имеется эффективное лекарство, которое препятствует свёртыванию крови и поэтому уменьшает риск образования тромбов и при постоянном приёме снижает риск нефатального инфаркта миокарда и сердечной смерти на 40 % относительно имеющегося риска. Но при этом данное лекарство даёт абсолютное увеличение риска тяжёлого кровотечения из желудочно-кишечного тракта и смерти от этого кровотечения на 5 % в ближайшие 10 лет. По Фрамингемской шкале риск нефатального инфаркта миокарда или сердечной смерти в ближайшие 10 лет у господин Y составил 10 %, а у господина Z — 20 %. Таким образом, данное лекарство может снизить риск у господина Y на 4 % и у господина Z на 8 %. Риск кровотечения и смерти от кровотечения у обоих возрастёт на 5 %. У господина Y вероятность развития тяжёлого осложнения от приёма лекарства больше снижения сердечно-сосудистого риска, а у господина Z — меньше. Поэтому господин Y от данного лекарства получит больше вреда, чем пользы, а у господина Z это лекарство окажется оптимальным способом профилактики.
Примечания[править | править код]
- ↑ 1 2 3 Graham I., et al. European guidelines on cardiovascular disease prevention in clinical practice: full text. Fourth Joint Task Force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice (англ.) // Eur J Cardiovasc Prev Rehabil : journal. — 2007. — September (vol. 14, no. Suppl 2). — P. S1—113. — PMID 17726407. Архивировано 11 мая 2012 года.
- ↑ 1 2 Wilson P. W., et al. Prediction of coronary heart disease using risk factor categories (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 1998. — May (vol. 97, no. 18). — P. 1837—1847. — PMID 9603539.
- ↑ 1 2 Conroy R. M., et al. SCORE project group. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project (англ.) // Eur Heart J (англ.) (рус. : journal. — 2003. — June (vol. 24, no. 11). — P. 987—1003. — PMID 12788299.
- ↑ Report of the National Cholesterol Education Program Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. The Expert Panel (англ.) // JAMA : journal. — 1988. — January (vol. 148, no. 1). — P. 36—69. — PMID 3422148.
- ↑ National Cholesterol Education Program. Second Report of the Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel II) (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 1994. — March (vol. 89, no. 3). — P. 1333—1445. — PMID 8124825.
- ↑ 1 2 3 4 5 6 National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 2002. — December (vol. 106, no. 25). — P. 3143—3421. — PMID 12485966. Архивировано 4 октября 2014 года.
- ↑ 27th Bethesda Conference. Matching the Intensity of Risk Factor Management with the Hazard for Coronary Disease Events. September 14-15, 1995 (англ.) // J Am Coll Cardiol (англ.) (рус. : journal. — 1996. — April (vol. 27, no. 5). — P. 957—1047. — PMID 8609361. Архивировано 9 июля 2008 года.
- ↑ 1 2 Pyörälä K., et al. Prevention of coronary heart disease in clinical practice. Recommendations of the Task Force of the European Society of Cardiology, European Atherosclerosis Society and European Society of Hypertension (англ.) // Eur Heart J (англ.) (рус. : journal. — 1994. — October (vol. 15, no. 10). — P. 1300—1331. — PMID 7821306.
- ↑ 1 2 Grundy S. M., et al. Prevention Conference V: Beyond secondary prevention: identifying the high-risk patient for primary prevention: medical office assessment: Writing Group I (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 2000. — January (vol. 101, no. 1). — P. E3—E11. — PMID 10618316.
- ↑ D’Agostino RB Sr, et al. General cardiovascular risk profile for use in primary care: the Framingham Heart Study (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 2008. — February (vol. 117, no. 6). — P. 743—753. — PMID 18212285.
- ↑ Prevention of coronary heart disease in clinical practice. Recommendations of the Second Joint Task Force of European and other Societies on coronary prevention (англ.) // Eur Heart J (англ.) (рус. : journal. — 1998. — October (vol. 19, no. 10). — P. 1434—1503. — PMID 9820987.
- ↑ De Backer G., et al. European Society of Cardiology Committee for Practice Guidelines. European guidelines on cardiovascular disease prevention in clinical practice: third joint task force of European and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of eight societies and by invited experts) (англ.) // Eur J Cardiovasc Prev Rehabil : journal. — 2003. — August (vol. 10, no. 4). — P. S1—S10. — PMID 14555889. Архивировано 10 октября 2012 года.
- ↑ Grundy S. M., et al. National Heart, Lung, and Blood Institute; American College of Cardiology Foundation; American Heart Association. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines (англ.) // Circulation (англ.) (рус. : journal. — Lippincott Williams & Wilkins (англ.) (рус., 2004. — July (vol. 110, no. 2). — P. 227—239. — PMID 15249516.
Ссылки[править | править код]
- Инструмент создания индивидуальных карт пациентов с автоматическим расчётом риска на сайте Европейского общества кардиологии на русском языке (требуется регистрация на сайте)
- Интерактивный инструмент расчёта риска нефатального инфаркта миокарда или сердечной смерти по Фрамингемской шкале на английском языке (в калькуляторе холестерин следует вводить в мг/дл; для пересчёта принятых в России единиц измерения ммоль/л в мг/дл необходимо первые поделить на коэффициент 0,0259
Оценка риска ССЗ.
Статьи
Всероссийское научное общество кардиологов. Москва 2011
Предыдущий раздел | Содержание | Следующий раздел
3. Оценка риска ССЗ
Известно, что модификация ФР приносит, прежде всего, пользу лицам с высоким исходным риском. Тем не менее, на популяционном уровне большинство смертей приходится на группы с низким и невысоким кардиоваскулярным риском, так как они гораздо более многочисленны (так называемый парадокс Роуза) [13]. Следовательно, наряду с профилактическими вмешательствами в группах высокого риска необходимы мероприятия по коррекции ФР ССЗ в общей популяции (Приложение 1 и 2).
Оценка общего (суммарного) кардиоваскулярного риска имеет ключевое значение для выбора профилактической стратегии и конкретных вмешательств у пациентов, которые, как правило, имеют сочетание нескольких ФР.
3.1. Приоритетные группы пациентов для профилактики ССЗ
С практической и экономической точек зрения целесообразно выделить приоритетные группы пациентов, на которых в первую очередь должны концентрироваться усилия [17, 24]:
Приоритетные группы пациентов для кардиоваскулярной профилактики:
1. Пациенты с уже диагностированными ССЗ атеросклеротического генеза.
2. Пациенты, у которых в настоящее время отсутствуют симптомы ССЗ, но имеется высокий риск их развития. Возможные варианты:
2.1. Имеются множественные ФР, дающие высокий суммарный кардиоваскулярный риск (риск смерти от сердечно-сосудистых причин в течение 10 лет >5 % по шкале SCORE);
2.2. СД II и I типа при наличии микроальбуминурии;
2.3. Очень высокий уровень одного ФР, особенно в сочетании с поражением органов-мишеней;
2.4. Хроническая болезнь почек (ХБП).
3. Близкие родственники пациентов с преждевременным развитием атеросклеротических заболеваний (в возрасте 3.2. Оценка суммарного риска
Суммарный кардиоваскулярный (сердечно-сосудистый) риск – это вероятность развития связанного с атеросклерозом кардиоваскулярного события в течение определенного периода времени. Его следует рассчитывать обязательно, так как легко ошибиться, если исходить из уровней отдельных ФР. Так, из таблицы 1 видно, что у пациента с уровнем общего ХС 8 ммоль/л без других ФР суммарный риск может быть в 10 раз ниже, чем у курящего и имеющего повышенное АД пациента с уровнем ОХС 5 ммоль/л, и, напротив, суммарный риск может быть высоким при, казалось бы, незначительно повышенных уровнях нескольких ФР.
Таблица 1. Эффект влияния разных комбинаций ФР на величину суммарного кардиоваскулярного риска (на основании шкалы SCORE)
| Пол | Возраст, годы | ОХС, ммоль/л | САД, мм рт. ст. | Курение | Риск SCORE (%) |
| Женщины | 60 | 8 | 120 | Нет | 2 |
| Женщины | 60 | 7 | 140 | Да | 5 |
| Мужчины | 60 | 6 | 160 | Нет | 8 |
| Мужчины | 60 | 5 | 180 | Да | 21 |
| Примечание: ОХС – общий холестерин, САД – систолическое АД. |
Методика оценки суммарного риска:
1. Существуют категории пациентов, у которых оценка суммарного риска очень проста.
Все пациенты с:
- диагностированными ССЗ атеросклеротического генеза,
- СД II и I типа при наличии микроальбуминурии,
- очень высокими уровнями отдельных ФР,
- ХБП,
имеют ОЧЕНЬ ВЫСОКИЙ и ВЫСОКИЙ кардиоваскулярный риск и нуждаются в активных мероприятиях по снижению уровней всех ФР (таблица 2).
Таблица 2. Степени кардиоваскулярного риска
| ОЧЕНЬ ВЫСОКИЙ РИСК |
| Доказанный атеросклероз любой локализации (коронарография, МСКТ и др., перенесенные ИМ, ТЛБА, АКШ, МИ, периферический атеросклероз) |
| СД II и I типа с поражением органов-мишеней (микроальбуминурией) |
| ХБП (СКФ < 60 мл/мин/1,73м2) |
| Риск SCORE > 10 % |
| ВЫСОКИЙ РИСК |
| Значительно повышенные уровни отдельных ФР, например гипертония высокой степени тяжести или семейная дислипидемия |
| Риск SCORE > 5 % и < 10 % |
| УМЕРЕННЫЙ РИСК |
| Риск SCORE > 1 % и < 5 % |
| НИЗКИЙ РИСК |
| Риск SCORE < 1 % |
Примечание: МСКТ – мультиспиральная компьютерная томография, ИМ – инфаркт миокарда, ТЛБА – транслюминальная баллонная ангиопластика, АКШ – аортокоронарное шунтирование, МИ – мозговой инсульт, СКФ – скорость клубочковой фильтрации, ХБП – хроническая болезнь почек.
2. Во всех остальных случаях суммарный кардиоваскулярный риск следует оценивать с помощью специальных калькуляторов риска (в странах Европейского региона, в том числе и в России, это шкала риска SCORE).
Калькуляторы риска разрабатываются и валидизируются на основании результатов эпидемиологических исследований, поэтому они в достаточной мере специфичны для участвовавших в этих исследованиях популяций [25, 26]. Этим обусловлено преимущественное использование разных калькуляторов риска в разных странах: например, калькулятор риска, разработанный на основе результатов Фремингемского исследования [27, 28], наиболее популярен в США, калькулятор PROCAM [29] (на основе одноименного исследования, проведенного в городе Мюнстер) – в Германии, калькулятор FINRISK [30] – в Финляндии.
С 2003 года в Европе рекомендуется пользоваться системой оценки риска SCORE [31], разработанной на основании результатов когортных исследований проведенных в 12 европейских странах, включая Россию, с участием 205 178 пациентов, из которых 7 934 умерли от ССЗ в течение периода наблюдения. Разработаны 2 модификации шкалы SCORE: для стран с низким и высоким риском ССЗ. В России следует пользоваться шкалой SCORE для стран с высоким риском ССЗ. Шкала SCORE является надежным инструментом скрининга для выявления лиц с повышенным риском развития ССО.
Шкала риска SCORE имеет ряд отличий от других калькуляторов риска:
- Шкала риска SCORE оценивает риск любых фатальных осложнений атеросклероза, будь то смерть от ИБС, МИ или разрыва аневризмы аорты, а не только риск смерти от ИБС, как многие другие калькуляторы риска. Шкала SCORE оценивает риск всех фатальных кардиоваскулярных осложнений.
- Шкала риска SCORE оценивает риск именно смерти от ССЗ, а не риск любых осложнений (включая фатальные и нефатальные). Шкала оценки риска фатальных осложнений имеет преимущества в сравнении с калькуляторами риска фатальных и нефатальных осложнений, поскольку статистика нефатальных осложнений зависит от принятых определений и качества диагностики, и, следовательно, менее точна, чем статистика смертности. Кроме того, такой подход позволяет легко перекалибровать калькулятор риска при значительном изменении уровня смертности в регионе. Разумеется, тут есть и свои минусы, так как врачи, несомненно, предпочли бы иметь дело с суммарным риском фатальных и нефатальных событий.
- Анализ данных когортных исследований, послуживших основанием для создания шкалы SCORE, показывает, что риск фатальных+нефатальных событий у мужчин примерно в 3 раза выше, чем риск только фатальных событий. То есть 5 % риск фатальных событий по шкале SCORE соответствует 15 % риску фатальных+нефатальных событий. Этот коэффициент пересчета риска несколько выше у женщин (он равен 4) и ниже у пожилых лиц.
- Классические версии шкал SCORE не учитывают уровень ХС-ЛВП, глюкозы, наличие избыточной МТ, АО. В настоящее время ведется интенсивная работа по оценке возможности и целесообразности включения в шкалу этих показателей. Возможно, это улучшит предсказательную ценность шкалы [32]. Уже созданы шкалы SCORE, учитывающие холестерин липопротеиды высокой плотности (ХС-ЛВП) для мужчин и женщин, электронные версии которых можно найти на www. heartscore.org. Включение уровня триглицеридов (ТГ) в шкалу в настоящее время не признано целесообразным.
- Также не учитываются “новые” ФР (С-реактивный белок, гомоцистеин и т. д.), что с одной стороны, связано со сложностью включения многочисленных показателей в бумажную версию шкал, с другой – их относительно скромным вкладом в суммарный кардиоваскулярный риск.
- Известно, что в молодом возрасте абсолютный риск смерти от ССЗ в течение ближайших 10 лет очень низок, даже при наличии множественных ФР, что может дезориентировать как врачей, так и пациентов. В этой связи в дополнение к шкале SCORE, которая измеряет абсолютный риск, создана шкала относительного риска, которая демонстрирует, что у молодых лиц коррекция ФР позволяет: 1) существенно снизить относительный риск; 2) снизить неизбежное повышение абсолютного риска с возрастом.
В целом, можно выделить следующие преимущества шкал SCORE:
- Наглядный дизайн и легкость применения
- Учет многофакторной этиологии ССЗ
- Расчет риска смерти от всех ССЗ, а не только ИБС
- Объективизация понятия кардиоваскулярного риска
- Унификация понятия о риске для врачей из разных стран
- Наглядная демонстрация повышения риска с возрастом
- Возможность адаптации к реальной клинической ситуации: если не удается достичь целевого значения одного из ФР, можно снизить суммарный риск путем воздействия на другие ФР
- Демонстрация возможности высокого относительного риска при низком абсолютном (для лиц молодого возраста – шкала относительного риска).
Эта шкала измеряет относительный, а не абсолютный риск. Риск относителен 1 – (самая нижняя крайняя левая ячейка). Человек с уровнями ФР, соответствующими самой верхней правой ячейке имеет в 12 раз более высокий риск.
Технология использования шкал SCORE.
- РФ относится к странам с высоким риском ССЗ. Используйте версию шкал для стран высокого риска ССЗ (рисунок 1).
- Выберите столбец, соответствующий полу и статусу курения пациента.
- Цифра в ячейке соответствует 10-летнему суммарному риску смерти от ССЗ. Риск менее 1 % считается низким, в пределах > 1 до 5 % – повышенным, в пределах > 5 до 10 % -высоким, >10 % – очень высоким.
- Если Вы имеете дело с молодым пациентом с низким суммарным риском, воспользуйтесь дополнительно шкалой относительного риска (рисунок 2). Шкала относительного риска не экстраполируется на возраст и пол пациента, в остальном технология ее использования аналогична таковой для основной шкалы SCORE: найдите ячейку, соответствующую статусу курения, уровням ОХС и САД.
Рис. 1. Шкала SCORE: 10-летний риск смерти от ССЗ в популяциях с высоким риском, рассчитанный на основании возраста, пола, курения, САД и ОХС. Чтобы перевести риск фатальных событий в риск фатальных+нефатальных кардиоваскулярных событий, нужно риск по SCORE умножить на 3 у мужчин и на 4 у женщин (несколько ниже у пожилых лиц). Шкала не предназначена для лиц с доказанными ССЗ атеросклеротического генеза, СД II и I типа, ХБП и лиц с очень высокими уровнями отдельных Ф Р, у них суммарный риск автоматически считается ОЧЕНЬ ВЫСОКИМ и ВЫСОКИМ и требует интенсивной коррекции.
| с и с т о л и ч е с к о е А м р с |
ЖЕНЩИНЫ | возраст | МУЖЧИНЫ | ||||||||||||||||||||
| некурящие | курящие | некурящие | курящие | ||||||||||||||||||||
| 180 | 7 | 8 | 9 | 10 | 12 | 13 | 15 | 17 | 19 | 22 | 65 | 14 | 16 | 19 | 22 | 26 | 26 | 30 | 35 | 41 | 47 | ||
| 160 | 5 | 5 | 6 | 7 | 8 | 9 | 10 | 12 | 13 | 16 | 9 | 11 | 13 | 15 | 16 | 18 | 21 | 25 | 29 | 34 | |||
| 140 | 3 | 3 | 4 | 5 | 6 | 6 | 7 | 8 | 9 | 11 | 6 | 8 | 9 | 10 | 13 | 13 | 15 | 17 | 20 | 24 | |||
| 120 | 2 | 2 | 3 | 3 | 4 | 4 | 5 | 5 | 6 | 7 | 4 | 5 | 6 | 7 | 9 | 9 | 10 | 12 | 14 | 17 | |||
| 180 | 4 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 13 | 60 | 9 | 11 | 13 | 15 | 18 | 18 | 21 | 24 | 28 | 33 | ||
| 160 | 3 | 3 | 3 | 4 | 5 | 5 | 6 | 7 | 8 | 9 | 6 | 7 | 9 | 10 | 12 | 12 | 14 | 17 | 20 | 24 | |||
| 140 | 2 | 2 | 2 | 3 | 3 | 3 | 4 | 5 | 5 | 6 | 4 | 5 | 6 | 7 | 9 | 8 | 10 | 12 | 14 | 17 | |||
| 120 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | 4 | 3 | 3 | 4 | 5 | 6 | 6 | 7 | 8 | 10 | 12 | |||
| 180 | 2 | 2 | 3 | 3 | 4 | 4 | 5 | 5 | 6 | 7 | 55 | 6 | 7 | 8 | 10 | 12 | 12 | 13 | 16 | 19 | 22 | ||
| 160 | 1 | 2 | 2 | 2 | 3 | 3 | 3 | 4 | 4 | 5 | 4 | 5 | 6 | 7 | 8 | 8 | 9 | 11 | 13 | 16 | |||
| 140 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 3 | 3 | 4 | 5 | 6 | 5 | 6 | 8 | 9 | 11 | |||
| 120 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | 4 | 4 | 5 | 6 | 8 | |||
| 180 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | 50 | 4 | 4 | 5 | 6 | 7 | 7 | 8 | 10 | 12 | 14 | ||
| 160 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 3 | 2 | 3 | 3 | 4 | 5 | 5 | 6 | 7 | 8 | 10 | |||
| 140 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 3 | 4 | 5 | 6 | 7 | |||
| 120 | 0 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | 5 | |||
| 180 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 40 | 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | ||
| 160 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | 2 | 3 | |||
| 140 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 2 | 2 | |||
| 120 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | 1 | |||
| 4 | 5 | 6 | 7 | 8 | 4 | 5 | 6 | 7 | 8 | 4 | 5 | 6 | 7 | 8 | 4 | 5 | 6 | 7 | 8 | ||||
|
холестерин (ммоль/л) |
150 | 200 |
250 |
300 |
|||||||||||||||||||
| мг/дл |
| SCORE | |||||||
| <1% | 1% | 2% | 3-4% | 5-9% | 10-14% | 15% и выше |
Рис. 2. Шкала относительного риска.
| Некурящие | Курящие | ||||||||||
| С и с т о л и ч е с к о е |
А (м р с |
3 | 3 | 4 | 5 | 6 | 6 | 7 | 8 | 10 | 12 |
| 2 | 3 | 3 | 4 | 4 | 4 | 5 | 6 | 7 | 8 | ||
| 1 | 2 | 2 | 2 | 3 | 3 | 3 | 4 | 5 | 6 | ||
| 1 | 1 | 1 | 2 | 2 | 2 | 2 | 3 | 3 | 4 | ||
| 4 | 5 | 6 | 7 | 8 | 4 | 5 | 6 | 7 | 8 | ||
| Общий ХС (ммоль/л) |
Оценка риска с помощью SCORE: что еще следует иметь в виду:
- Шкалы SCORE не заменяют знаний и клинического опыта врача. Так, многие пожилые люди, особенно мужчины, имеют повышенный уровень риска по SCORE в силу возраста и пола. Это не должно вести к избыточной фармакотерапии.
- В тех случаях, когда в стране наблюдается снижение смертности от ССЗ, риск у конкретного пациента может быть завышен, если же смертность увеличивается, то риск окажется заниженным. Это недостаток всех калькуляторов риска, ситуация требует перекалибровки калькулятора.
- В любом возрасте у женщин риск ниже, чем у мужчин. Это не должно вводить в заблуждение, так как в конечном итоге от ССЗ умирает больше женщин, чем мужчин. При внимательном взгляде на таблицу ясно, что риск у женщин начинает повышаться примерно на 10 лет позже.
- Реальный риск может превышать расчетный в некоторых ситуациях:
- Малоподвижный ОЖ и ожирение, особенно центральное.
- Преждевременное (в возрасте до 45 лет у мужчин или до 55 лет у женщин) развитие ССЗ у ближайших родственников.
- Неблагоприятные социальные условия, социальная изоляция, стресс, тревожные и депрессивные состояния.
- СД (наличие СД повышает риск в 5 раз у женщин и в 3 раза у мужчин). Выше говорилось, что большинство пациентов с СД имеют очень высокий и высокий риск и должны рассматриваться как приоритетная группа профилактики.
- Низкий уровень ХС-ЛВП и высокий уровень ТГ.
- Признаки доклинического атеросклероза у бессимптомных пациентов.
Сформулированные в этом разделе приоритеты для профилактики основаны на том факте, что профилактические меры позволяют быстро оценить эффект при высоком суммарном риске, хотя этот факт не отменяет необходимости профилактических мероприятий, направленных на снижение ФР и оздоровление ОЖ в общей популяции. Оценка суммарного кардиоваскулярного риска является ключевым положением настоящих рекомендаций, так как уровнем суммарного риска определяется выбор профилактической стратегии и конкретных вмешательств.
3.3. Основные цели кардиоваскулярной профилактики в клинической практике
1. Помочь лицам с низким риском ССЗ продлить это состояние на долгие годы и помочь лицам с высоким суммарным риском ССЗ уменьшить его (Приложение 1 и 2).
2. Лицам с низким (1 % и
- не курить,
- соблюдать принципы здорового питания,
- физическая активность: 30 мин умеренной физической нагрузки в день,
- индекс массы тела АД ОХС ХС-ЛНП глюкоза в крови 3. Достичь более жесткого контроля следующих ФР у лиц с ВЫСОКИМ кардиоваскулярным риском (5–10 % по шкале SCORE или значительно повышенными уровнями отдельных ФР, например, семейной гиперхолестеринемией или АГ высокой степени тяжести):
- АД ОХС ХС-ЛНП уровень глюкозы в крови натощак 4. Достичь максимально жесткого контроля следующих ФР у лиц с ОЧЕНЬ ВЫСОКИМ кардиоваскулярным риском (у больных с установленным диагнозом атеросклероза любой локализации; СД II и I типа с микроальбуминурией; хронической болезнью почек; суммарным риском > 10 % по шкале SCORE):
- АД ХС-ЛНП уровень глюкозы в крови натощак 5. Проводить лекарственную терапию, улучшающую прогноз, у больных с установленным диагнозом ССЗ атеросклеротического генеза и других категорий пациентов с ОЧЕНЬ ВЫСОКИМ и ВЫСОКИМ кардиоваскулярным риском. Достижение целевых уровней ФР является крайне важным у лиц с уже имеющимися ССЗ, особенно у пациентов с осложнениями ССЗ – перенесенным ИМ, МИ, пациентов с хронической сердечной недостаточностью (ХСН). У них отказ от курения, соблюдение принципов здорового питания, увеличение ФА, достижение надлежащей М Т, целевых уровней АД и липидов являются показателями эффективности вторичной профилактики. Предыдущий раздел | Содержание | Следующий раздел
- АД ОХС ХС-ЛНП уровень глюкозы в крови натощак 4. Достичь максимально жесткого контроля следующих ФР у лиц с ОЧЕНЬ ВЫСОКИМ кардиоваскулярным риском (у больных с установленным диагнозом атеросклероза любой локализации; СД II и I типа с микроальбуминурией; хронической болезнью почек; суммарным риском > 10 % по шкале SCORE):
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Полный текст статьи:
Сердечно-сосудистые заболевания — одна из основных причин смертности. Исследователи изучают развитие заболеваний сердца и сосудов много лет, однако до сих пор не удалось обнаружить точные причины их развития. Говорить можно лишь о факторах риска и о предрасположенности. Как бы то ни было следить за состоянием сердечно-сосудистой системы необходимо, и регулярные обследования — лишь один из обязательных шагов на этом пути.
Сердечно-сосудистые заболеваний, как и многие другие болезни, постепенно “молодеют”. Если раньше люди начинали задумываться о состоянии своих сердца и сосудов в лучшем случае после 50 лет, то теперь врачи рекомендуют проходить регулярные обследования уже после 40-45 лет, хотя минимального возраста здесь нет. С пороками сердца можно уже родиться.
Как мы сказали, причины развития сердечно-сосудистых заболеваний до сих пор не установлены. Врачам приходится оценивать имеющиеся факторы риска и их возможное влияние друг на друга. Получается, довольно сложная схема, особенно если учесть количество пациентов, проходящих через одного врача. Чтобы врачи не превращались из медков в математиков, была придумана методика, позволяющая произвести оценку рисков с использованием специальной шкалы SCORE. Её используют как в европейских странах, так и в России.
Определение суммарного сердечно-сосудистого риска по шкале SCORE
Шкала SCORE (аббревиатура от Systematic COronary Risk Evaluation) даёт возможность врачу быстро оценить риск смерти человека от заболеваний сердца и сосудов в ближайшие 10 лет. Шкала довольно наглядна, поэтому разобраться в ней несложно. Она подходит для оценки рисков у людей от 40 лет и старше.
Для получения итогового балла нужно знать несколько базовых характеристик: пол и возраст человека, уровень общего холестерина и систолического артериального давления, а также учесть, курит ли человек. Учёт всех перечисленных факторов позволяет более-менее точно оценить риск смерти человека от сердечно-сосудистых заболеваний в ближайшие 10 лет. Итоговый результат выражается в процентах.
Как пользоваться шкалой SCORE?
Шкала SCORE разделена на несколько частей в зависимости от учитываемых базовых параметров: пола, возраста, общего холестерина, систолического артериального давления и курения. Алгоритм следующий:
- Выберите подходящую по полу сторону шкалы, в левая сторона шкалы рассчитана на женщин, а правая — на мужчин.
- Далее выберите блок, подходящий вашему возрасту. В шкале есть данные для людей от 40 до 65 лет, поскольку они входят в группу риска.
- Третий параметр — курение. Для курящих и некурящих предусмотрены отдельные столбцы. Интенсивность курения здесь не учитывается, но рекомендуем быть честными с самими собой.
- Теперь в вашем распоряжении остаётся область из четырёх строк и пяти столбцов. Строки соответствуют уровню систолического артериального давления, а столбцы — уровню общего холестерина. Остаётся только найти ячейку на пересечении этих данных, она и будет соответствовать суммарному сердечно-сосудистому риску.
К шкале прилагается также расшифровка, плюс ячейки дополнительно окрашены в один из семи цветов от зелёного до бордового. Как можно догадаться, зелёный цвет символизирует наименьшую степень риска, а бордовый — наибольшую.
Ограничения для использования шкалы SCORE
Конечно, предложенная шкала не идеальна. Во-первых, по ней не получится рассчитать риски для людей моложе 40 лет. Считается, что для них достаточно будет шкалы относительного риска, поскольку сердечно-сосудистая система в этом возрасте обычно находится ещё в хорошем состоянии.
В шкале относительного риска учтены только три дополнительных фактора: уровень общего холестерина, верхнее артериальное давление и курение. Конечно, факторов, влияющих на развитие сердечно-сосудистых заболеваний, можно назвать гораздо больше, и это тоже недостаток обеих шкал. Однако нужно понимать, что увеличение числа учитываемых параметров усложняет систему расчёта, поэтому чем-то приходится жертвовать. Шкала относительного риска позволяет определить, насколько полученный показатель риска выше минимального.
Минимальный риск развития сердечно-сосудистых заболеваний будет у людей с давлением не выше 120/80 мм.рт.ст. и уровнем общего холестерина не больше 4 ммоль/л. При этом они не должны курить.
Ещё одним ограничением использование шкалы SCORE является наличие у человека некоторых заболеваний и факторов:
- сердечно-сосудистых заболеваний, связанных с атеросклерозом;
- сахарного диабета обоих типов;
- хронической болезни почек;
- высокого артериального давления;
- высокого общего холестерина.
Наличие перечисленных заболеваний само по себе говорит о том, что риск развития на их фоне сердечно-сосудистых заболеваний высокий или даже очень высокий, поэтому применять шкалу SCORE просто бессмысленно. Людям с повышенным сердечно-сосудистым риском нужно разработать программу, направленную на снижение всех факторов риска. Это лучше делать совместно с врачом.
Кардиолог Погосова объяснила, какие анализы нужно сдать для прогноза болезней сердца
Что такое шкала SCORE и как ей пользоваться? Как обследуются сонные и коронарные артерии? Для чего нужен лодыжечно-плечевой индекс (ЛПИ)? Сколько требуется физической активности в день, чтобы уберечь себя от болезней сердца и сосудов, в интервью «Газете.Ru» рассказала профессор, заместитель генерального директора по научной работе и профилактической кардиологии ФГБУ «НМИЦ кардиологии» им. Е.И. Чазова Минздрава РФ Нана Погосова.
— До сих пор сердечно-сосудистые заболевания остаются первой причиной смертности у нас в стране. Это значит, что уже в 40-50 лет надо бы уже понимать свой индивидуальный риск развития таких заболеваний. Какие методы могут помочь это понять?
— Прежде всего, это шкала SCORE — калькулятор расчета риска. Это общеевропейский рискометр, но в его создании участвовали и российские специалисты. Кроме того, он опирается в том числе на данные российских пациентов, поэтому он хорошо работает в нашей стране.
Для расчета риска по шкале SCORE нужно знать несколько показателей. Так, нужно знать свой уровень систолического артериального давления и уровень общего холестерина. Также шкала SCORE учитывает факт курения либо не курения человека, возраст и пол.
Начиная с 2021 года появилась новая модификация этой шкалы – шкала SCORE2. Это более продвинутый калькулятор риска. Там вместо общего холестерина учитывается уровень атерогенного холестерина. Это тот «плохой» холестерин, который способствует развитию атеросклеротических сердечно-сосудистых заболеваний. Но этот усовершенствованный калькулятор риска гораздо труднее применять в широкой практике, особенно при массовых обследованиях. Дело в том, что анализ, который позволяет определить атерогенный холестерин, несколько более сложный и дорогостоящий, чем анализ на общий холестерин.
Поэтому у нас принята такая поэтапная проверка: сначала делается наиболее простой общий скрининг с применением классической шкалы SCORE, а потом, если необходимо, уже уточняется уровень риска с помощью продвинутой шкалы SCORE2.
— Шкала SCORE — это зелено-красная табличка. Слева идут цифры 120, 140, 160, 180 — это давление, правильно? Снизу идет общий холестерин?
— Да. Во-первых, в этой шкале есть левая и правая сторона. Левая относится к женщинам, а правая – мужчинам. Кроме того, каждая из половин – левая и правая – подразделяется еще на 2 столбца в зависимости от статуса курения — это курящие люди и некурящие. Когда вы определились со столбцом, вы должны смотреть только на него. Теперь нужно найти ваш возраст и пересечение уровня систолического («верхнего») артериального давления и уровня общего холестерина, который виден снизу. На пересечении этих показателей вы найдете квадратик с цифрой, показывающей ваш риск в процентах.
— При каком риске стоит беспокоиться?
— Если вы получили процент ниже пяти, значит вы в зоне относительного благополучия. Если ваш риск 5% и выше, то уже стоит беспокоиться. А если он 10% и более, то это уже серьезный звоночек. Это значит, что вы имеете очень высокий риск развития фатальных сердечно-сосудистых осложнений в течение 10 лет.
— Если мы видим на пересечении цифру 5, что мы должны делать?
— В этом случае уже есть смысл сделать более продвинутый анализ крови на показатели липидов. Он называется анализ на липидный спектр крови. Этот анализ покажет все фракции холестерина, как способствующие развитию атеросклероза – их называют атерогенные, — так и препятствующие развитию атеросклероза — это так называемые липопротеиды высокой плотности или «хороший» холестерин. А еще увидим такую липидную фракцию, как триглицериды.
— Что это такое?
— Это тоже разновидность липидов. И по соотношению перечисленных показателей, по их уровням, врач определит, действительно ли есть опасность развития сердечно-сосудистых осложнений, насколько она велика, в чем она заключается.
Все это надо будет соотнести с показателями несколько раз измеренного артериального давления, а также глюкозы в крови, а может быть и гликированного гемоглобина.
— То есть эти анализы тоже надо будет сделать?
— Обязательно. Сахарный диабет может очень долго протекать молчаливо, при этом сильно повышая риск сердечно-сосудистых заболеваний. А в случаях, когда присутствует и ожирение, ситуация еще усугубляется. Если выявляется такое сочетание, необходимы активные профилактические мероприятия, чтобы избежать инсульта и инфаркта миокарда.
— Шкала SCORE дает расчет только до 65 лет. А что же дальше?
— Считается, что абсолютное большинство людей в возрасте 65+ уже имеет повышенный сердечно-сосудистый риск. Возраст — это очень мощный фактор риска развития сердечно-сосудистых заболеваний.
Меняется сосудистая стенка, сосуды становятся более жесткими. Это способствует повышению артериального давления, повышению вероятности развития атеросклероза.
Впрочем, существует и шкала SCORE2, которая как раз охватывает больший возрастной диапазон. Но если вы на нее посмотрите, то увидите, что в старших возрастных группах она практически вся красная, — то есть у всех повышенный риск. Просто в шкале приведена градация риска, — уровень риска отличается в зависимости от показателей, о которых мы уже говорили.
— А существуют ли люди, у которых есть только хороший холестерин, а плохого нет?
— Нет, конечно.
Вообще, холестерин — это нужная вещь. Поэтому мысль о том, что «давайте полностью откажемся от жиров», крайне вредная.
Жир — это самый лучший источник энергии, а холестерин – это строительный материал для клеток организма, для синтеза в организме витамина D, а также многих гормонов. Холестерин в организме вырабатывается в печени, а циркулирует по организму в крови в виде таких комплексов жира с белком. Холестерин высокой плотности — это чистильщик сосудов. Он движется по сосудам, захватывает «плохой» холестерин и транспортирует его обратно в печень, где он разрушается. Поэтому люди, у которых очень высокие показатели «хорошего» холестерина, долго могут справляться с «плохим» холестерином именно за счет активной работы липопротеидов высокой плотности.
— То есть «хороший» холестерин сражается с «плохим»?
— По сути, да.
— А можно ли повысить только «хороший» холестерин?
— Можно.
Есть разные методы повышения «хорошего» холестерина. Один из самых безвредных и даже полезных для здоровья — это физическая активность.
Еще один механизм повышения уровня «хорошего» холестерина — соблюдение особого режима питания, который принято называть «средиземноморским». Я говорю не про диету, а именно про питание.
Если регулярно потреблять большое количество овощей, фруктов, клетчатки и оливкового масла, вообще продуктов, содержащих большое количество омега-3, омега-6 полиненасыщенных жирных кислот, то у вас повысится «хороший» холестерин и при этом снизится «плохой».
— Можно ли назвать нормы физической активности для возраста 40-45-50-55-60-65?
— Есть данные о том, что даже десятиминутная физическая нагрузка в день продлевает жизнь. То есть не надо гнаться за очень большими нагрузками. Вообще все выбивающиеся величины, они плохи для организма. Как чрезмерная нагрузка, так и ее полное отсутствие.
То есть, если человек в течение хотя бы получаса в день занимается либо зарядкой, либо ходит активно, либо танцует, либо выполняет какую-то работу в саду, ездит на велосипеде, плавает и так далее, то он несомненно приносит пользу своему здоровью.
— Как обследуются сонная и коронарная артерии?
— Сонные артерии обследуется достаточно легко и безболезненно. Потому что они находятся близко к поверхности шеи и их состояние можно изучить при помощи ультразвукового метода. Это, во-первых, достаточно дешевый метод обследования, во-вторых, он неинвазивный.
Ультразвуковой датчик просто движется по поверхности кожи человека, и на экране появляется изображение, которое четко показывает наличие либо отсутствие атеросклеротических изменений в сонных артериях. Можно увидеть как бляшки, так и их зарождение.
Что касается коронарных артерий, то здесь все сложнее.
— С помощью УЗИ это уже сделать нельзя?
— Нет. Сердце находится в глубине грудной клетки, и тут ультразвуком сосуды посмотреть невозможно, потому что мешают мышцы, ребра. Впрочем, можно сделать мультиспиральную компьютерную томографию. И там есть такой показатель — коронарный кальций. Если он повышен, то с высокой долей вероятности можно сказать, что у человека имеется выраженный атеросклероз в сосудах сердца.
— О чем это говорит?
— О высоком риске развития сердечно-сосудистых осложнений. Но это все-таки вероятность, так как таким методом бляшки мы увидеть непосредственно не можем. Для того чтобы их увидеть, нужно сделать коронарографию. Выполняется прокол вены для введения специального катетера — тоненькой трубочки, которая продвигается к сердцу. Ход продвижения контролируется врачом с помощью специального оборудования.
Кроме того, вводится контрастное вещество. Это позволяет визуализировать сосуды сердца.
На рентген-аппарате, благодаря введению контрастного вещества, формируется картина сосудов, и врач может в деталях увидеть место сужения, протяженность этого сужения, судить о степени выраженности патологии. Процедура выполняется под местным наркозом. Это исследование все-таки инвазивное, хотя и малоинвазивное.
— В каком случае измеряют показатели плече-лодыжечного индекса?
— Это показатель, который используется для оценки состояния периферических артерий, — они кровоснабжают наши ноги, руки, голову.
Поскольку атеросклероз — это системное заболевание, оно затрагивает всю сосудистую систему организма. Обычно большее внимание уделяется коронарным артериям – сосудам сердца. Ведь сердца – это основной мотор организма. Но атеросклероз достаточно часто затрагивает и периферию, например, сосуды нижних конечностей. И об этом люди знают очень мало, да и врачи зачастую забывают акцентировать на этом свое внимание.
— Как это можно определить самому признаки периферического атеросклероза?
— Вначале появляются такие неспецифические признаки как похолодание ног и стоп, сухость и шелушение кожи, потом постепенно появляются мышечные боли в ногах. Позже возникают затруднения при ходьбе, человек начинает хромать. Называется это синдромом перемежающей хромоты. Вроде бы и ногу не сломал, не падал, а хромает. Это происходит по причине выраженного атеросклероза именно в артериях нижних конечностей.
Плече-лодыжечный индекс — это показатель, который отражает состояние кровотока в ногах. Определяется он путем оценки соотношения систолического давления на ногах, немного выше голеностопного сустава, к уровню давления на руках в области плеча. В норме он колеблется от 0,9 до 1,3. Если он ниже 0,9 – это высокая вероятность периферического атеросклероза. Если этот показатель 0,5 и ниже – это очень плохо. Значит, жизнеспособность конечности находится под огромной угрозой, и могут появиться незаживающие язвы на ногах, развиться гангрена, вплоть до ампутации конечности.
— Допустим, удалось высчитать свой индивидуальный риск. И даже есть на руках диагноз, но хочется получить «второе мнение». Ваш НМИЦ кардиологии принимает участие во Всероссийском проекте «Облако здоровья», в рамках которого любой россиянин из любой точки страны может обратиться к вашим специалистам и получить это «второе мнение». Как это сделать?
— Это сделать достаточно просто через сайт проекта. Там представлены все участвующие в проекте Центры и специалисты. Можно обратиться к нашим специалистам, отправить свой вопрос, приложить свои медицинские документы, и вам обязательно ответят.
— Сейчас в нашей стране растет или падает смертность от сердечно-сосудистых заболеваний?
— С 2003 года у нас фактически снижалась та сердечно-сосудистая сверхсмертность, которая была следствием печально известных 90-х годов. И так продолжалось вплоть до 2019 года.
А в 2020 году началась пандемия COVID-19, которая сопровождалась повышением смертности от сердечно-сосудистых заболеваний на 13%. И это было, конечно, очень тяжело и очень грустно видеть, поскольку столько усилий было потрачено на снижение смертности. Вместе с тем в 2021-2022 годах, благодаря необычайной концентрации усилий врачей и огромным финансовым затратам государства по переоснащению медицинских организаций и обеспечению пациентов наиболее высокого риска осложнений самыми современными лекарственными препаратами, удалось эту негативную тенденцию побороть. И в 2022 году сердечно-сосудистая смертность у нас существенно снизилась до уровня ниже 2019 года. Более того, она оказалась самой низкой за последние 30 лет.
Источник: https://www.gazeta.ru