Минутный объем
крови (МОК) или сердечный выброс –
количество крови выбрасываемое
(перекачиваемое) сердцем за одну минуту,
что в покое составляет 4 – 5 литров, но
эта величина резко возрастает при
нагрузках. МОК может возрастать как за
счет увеличения количества крови
выбрасываемой сердцем за одно сокращение
(систолический или ударный объем), так
и за счет увеличения ЧСС , поэтому
является важным функциональным
показателем сердца, характеризующим
его тренированность и функциональные
возможности.
Зная величину
систолического (САД), диастолического
(ДАД) и пульсового (ПД) давления крови,
частоту сердечных сокращений (ЧСС),
можно по формулам рассчитать величину
систолического (в мл) и минутного (в л)
объемов крови у человека.
I.Широкое
применение получила формула Старра:
СО = [(101+ 0,5 ПД) – (0,6 ДД) ] – 0,6 А,
где СО – систолический
объем; ПД – пульсовое давление; ДАД –
диастолическое давление; А – возраст.
Для расчета
минутного объема крови величину СО
умножьте на число сокращений сердца в
1 мин:
МОК=СО х ЧСС.
II.
Кроме того, минутный объем крови можно
рассчитатьисходя
из величин АД и ЧСС.
Схема расчета:
а)
Амплитуда АД = САД
– ДАД;
б)
АДcр
– (САД+ДАД)/2;
в) АДред = амплитуда
АД/АДср х 100;
г)
МОК
= АДред х ЧСС,
где АДср – среднее
АД; АДред – редуцированное АД.
О с н а щ е н и е:
тонометр, фонендоскоп, секундомер.
Исследование проводят на человеке.
С о д е р ж а н и е
р а б о т ы. Используя полученные вами
данные при определении артериального
давления, рассчитайте величину СО и
МОК разными способами в покое, и после
выполнения физической нагрузки.
Оформление
протокола.
-
Рассчитайте
величины систолического и минутного
объемов разными способами в покое и
сразу после выполнения физической
нагрузки. Сравните полученные результаты.
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
-
Оцените величины
прироста систолического и минутного
объемов крови и ЧСС.
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
-
Сделайте вывод
о том, за счет каких механизмов
обеспечивается повышенный кровоток.
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
-
Сделайте вывод
о функциональном состоянии системы
кровообращения.
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
——————————————————————————————————————————————–
ТЕМА: ФИЗИОЛОГИЯ
ДЫХАНИЯ
Задание 1.Дайте определение следующим понятиям:
Дыхание –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Тканевое дыхание
–
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Дыхательный центр
–
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Спирометрия –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Максимальная
вентиляция легких –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Кислородная емкость
крови –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Гипоксия –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Альвеолярный
воздух –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Парциальное
давление кислорода–
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Коэффициент
вентиляции легких –
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
————————————————————————————————————————————————-
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Содержание:
- Физиологические особенности сердечных сокращений
- МОК и спорт
- Как определить показатели систолической функции сердца?
+ Вопросы и ответы специалиста
© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Сердце — один из главных «тружеников» нашего организма. Ни на минуту не останавливаясь в течение жизни, оно перекачивает гигантское количество крови, обеспечивая питанием все органы и ткани тела. Важнейшими характеристиками эффективности кровотока являются минутный и ударный объем сердца, величины которых определяются множеством факторов как со стороны самого сердца, так и регулирующих его работу систем.
Минутный объем крови (МОК) — величина, характеризующая количество крови, которое отправляет миокард в кровеносную систему в течение минуты. Он измеряется в литрах в минуту и равняется примерно 4-6 литрам в состоянии покоя при горизонтальном положении тела. Это значит, что всю кровь, содержащуюся в сосудах тела, сердце способно перекачать за минуту.
Ударный объем сердца
Ударный объем (УО) — это тот объем крови, который сердце выталкивает в сосуды за одно свое сокращение. В состоянии покоя у среднестатистического человека он составляет около 50-70 мл. Этот показатель напрямую связан с состоянием сердечной мышцы и ее способностью сокращаться с достаточной силой. Увеличение ударного объема происходит при возрастании пульса (до 90 и более мл). У спортсменов эта цифра намного выше, чем у нетренированных лиц даже при условии примерно одинаковой частоты сердечных сокращений.
Объем крови, который миокард может выбросить в магистральные сосуды, не постоянен. Он определяется запросами органов в конкретных условиях. Так, при интенсивной физической нагрузке, волнении, в состоянии сна органы потребляют разное количество крови. Отличаются и влияния на сократимость миокарда со стороны нервной и эндокринной систем.
При повышении частоты сокращений сердца, возрастает сила, с которой миокард выталкивает кровь, и объем жидкости, попадающей в сосуды, благодаря значительному функциональному резерву органа. Резервные возможности сердца довольно высоки: у нетренированных людей при нагрузке сердечный выброс в минуту достигает 400%, то есть минутный объем выбрасываемой сердцем крови возрастает до 4 раз, у спортсменов этот показатель и того выше, у них минутный объем увеличивается в 5-7 раз и достигает 40 литров в минуту.
Физиологические особенности сердечных сокращений
Объем крови, перекачиваемый сердцем в минуту (МОК), определяется несколькими составляющими:
- Ударным объемом сердца;
- Частотой сокращений в минуту;
- Объемом возвращенной по венам крови (венозный возврат).
К концу периода расслабления миокарда (диастола) в полостях сердца накапливается определенный объем жидкости, но не вся она потом попадает в системный кровоток. Только часть ее уходит в сосуды и составляет ударный объем, который по количеству не превышает половины всей крови, поступившей в камеру сердца при ее расслаблении.
Оставшаяся в полости сердца кровь (примерно половина или 2/3) — это резервный объем, необходимый органу в тех случаях, когда потребности в крови возрастают (при физической нагрузке, эмоциональном напряжении), а также небольшое количество остаточной крови. За счет резервного объема при возрастании частоты пульса увеличивается и МОК.
Имеющаяся в сердце после систолы (сокращения) кровь называется конечно-диастолическим объемом, но и она не может быть полностью эвакуирована. После выброса резервного объема крови в полости сердца все равно останется какое-то количество жидкости, которое не будет вытолкнуто оттуда даже при максимальной работе миокарда — остаточный объем сердца.
Сердечный цикл; ударный, конечный систолический и конечный диастолический объемы сердца
Таким образом, всю кровь сердце при сокращении не выбрасывает в системный кровоток. Сначала из него выталкивается ударный объем, при необходимости — резервный, а после этого остается остаточный. Соотношение этих показателей указывает на интенсивность работы сердечной мышцы, силу сокращений и эффективность систолы, а также на способность сердца обеспечить гемодинамику в конкретных условиях.
МОК и спорт
Основной причиной изменения минутного объема кровообращения в здоровом организме считают физические нагрузки. Это могут быть занятия в тренажерном зале, пробежка, быстрая ходьба и т. д. Другим условием физиологического возрастания минутного объема можно считать волнение и эмоции, особенно, у тех, кто остро воспринимает любую жизненную ситуацию, реагируя на это учащением пульса.
При выполнении интенсивных спортивных упражнений ударный объем увеличивается, но не до бесконечности. Когда нагрузка достигла приблизительно половины от максимально возможной, ударный объем стабилизируется и принимает относительно постоянное значение. Такое изменение выброса сердца связывают с тем, что при ускорении пульса укорачивается диастола, а значит, камеры сердца не будут заполняться максимально возможным количеством крови, поэтому показатель ударного объема рано или поздно перестанет нарастать.
С другой стороны, работающие мышцы потребляют большое количество крови, которая не возвращается в момент спортивных занятий обратно к сердцу, уменьшая, таким образом, венозный возврат и степень заполнения камер сердца кровью.
Главным механизмом, определяющим норму ударного объема, считается растяжимость миокарда желудочков. Чем значительнее растянулся желудочек, тем больше крови в него поступит и тем выше будет сила, с которой он ее отправит в магистральные сосуды. При увеличении интенсивности нагрузки на уровень ударного объема в большей степени, чем растяжимость, влияет сократимость кардиомиоцитов — второй механизм, регулирующий значение ударного объема. Без хорошей сократимости даже максимально заполненный желудочек не сможет увеличить свой ударный объем.
Следует отметить, что при патологии миокарда механизмы, регулирующие МОК, приобретают несколько иное значение. К примеру, перерастяжение стенок сердца в условиях декомпенсированной сердечной недостаточности, миокардиодистрофии, при миокардитах и других заболеваниях не вызовет увеличения ударного и минутного объемов, так как миокард не имеет достаточной для этого силы, в результате систолическая функция снизится.
В период спортивной тренировки возрастает и ударный, и минутный объемы, но лишь влияния симпатической иннервации для этого мало. Повысить МОК помогает параллельно увеличивающийся венозный возврат за счет активных и глубоких вдохов, насосного действия сокращающихся скелетных мышц, повышения тонуса вен и кровотока по артериям мышц.
Возросший объем крови при физической работе помогает обеспечить питанием очень нуждающийся в этом миокард, доставить кровь к работающим мышцам, а также кожным покровам для правильной терморегуляции.
По мере усиления нагрузки увеличивается доставка крови к коронарным артериям, поэтому прежде чем приступить к тренировкам на выносливость, следует провести разминку и разогрев мышц. У здоровых людей пренебрежение этим моментом может пройти незаметно, а при патологии сердечной мышцы возможны ишемические изменения, сопровождающиеся болью в сердце и характерными электрокардиографическими признаками (депрессия сегмента ST).
Как определить показатели систолической функции сердца?
Величины систолической функции миокарда вычисляются по различным формулам, с помощью которых специалист судит о работе сердца с учетом частоты его сокращений.
Рассчитать минутный объем сердца можно исходя из ударного объема и частоты сокращений миокарда в минуту, умножив первую цифру на вторую. Соответственно, УО будет равняться частному МОК к частоте пульса.
фракция выброса сердца
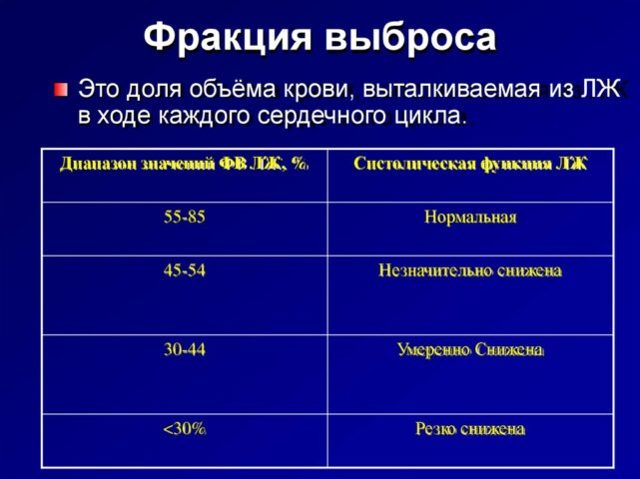
Систолический объем сердца, отнесенный к площади поверхности тела (м²), будет составлять сердечный индекс. Площадь поверхности тела вычисляется по специальным таблицам либо формуле. Помимо сердечного индекса, МОК и ударного объема, важнейшей характеристикой работы миокарда считается фракция выброса, которая показывает, какой процент конечно-диастолической крови уходит из сердца при систоле. Ее рассчитывают, поделив ударный объем на конечно-диастолический и умножив на 100%.
Вычисляя указанные характеристики, врач должен принять во внимание все факторы, способные изменить каждый показатель.
На конечно-диастолический объем и заполнение сердца кровью оказывают влияние:
- Количество циркулирующей крови;
- Масса крови, попадающей в правое предсердие из вен большого круга;
- Частота сокращений предсердий и желудочков и синхронность их работы;
- Длительность периода расслабления миокарда (диастолы).
Повышению минутного и ударного объема способствуют:
- Увеличение количества циркулирующей крови при задержке воды и натрия (не спровоцированных сердечной патологией);
- Горизонтальное положение тела, когда закономерно увеличивается венозный возврат к правым частям сердца;
- Физическая нагрузка и сокращение мышц;
- Психо-эмоциональное напряжение, стресс, сильное волнение (за счет возрастания пульса и усиления сократимости венозных сосудов).
Снижение сердечного выброса сопровождает:
- Кровопотерю, шоки, обезвоживание;
- Вертикальное положение тела;
- Возрастание давления в грудной полости (обструктивные болезни легких, пневмоторакс, сильный сухой кашель) или сердечной сумке (перикардиты, скопление жидкости);
- Гиподинамию;
- Обмороки, коллапс, прием препаратов, вызывающих резкое падение давления и расширение вен;
- Некоторые виды аритмий, когда камеры сердца сокращаются не синхронно и недостаточно заполняются кровью в диастолу (фибрилляция предсердий), выраженная тахикардия, когда сердце не успевает заполниться необходимым объемом крови;
- Патологию миокарда (кардиосклероз, инфаркт, воспалительные изменения, миокардиодистрофии, дилатационная кардиомиопатия и др.).
На показатель ударного объема левого желудочка оказывает влияние тонус вегетативной нервной системы, частота пульса, состояние сердечной мышцы. Такие частые патологические состояния, как инфаркт миокарда, кардиосклероз, дилатация сердечной мышцы при декомпенсированной недостаточности органа способствуют снижению сократимости кардиомиоцитов, поэтому сердечный выброс вполне закономерно будет снижаться.
Прием лекарственных препаратов тоже определяет показатели функции сердца. Адреналин, норадреналин, сердечные гликозиды повышают сократимость миокарда и увеличивают МОК, тогда как бета-адреноблокаторы, барбитураты, некоторые противоаритмические средства снижают сердечный выброс.
Таким образом, на показатели минутного и УО влияют множество факторов, начиная от положения тела в пространстве, физической активности, эмоций и заканчивая самой разной патологией сердца и сосудов. При оценке систолической функции врач опирается на общее состояние, возраст, пол обследуемого, наличие или отсутствие структурных изменений миокарда, аритмий и др. Только комплексный подход может помочь правильно оценить эффективность работы сердца и создать такие условия, при которых оно будет сокращаться в оптимальном режиме.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
2.3. Методы исследования эндокринного и вегетативного статуса испытуемых
Методики определения концентрации гормонов
Комплексный характер наших исследований обеспечивался определением концентраций гормонов стресс-группы (АКТГ, альдостерон, кортизол), а также позволяющих контролировать функциональное состояние внутренних органов (инсулин, гастрин), эндокринных желез (щитовидная железа, паращитовидная), а также оценивать активность репаративного процесса (остеокальцин, циклические нуклеотиды, соматотропин).
Содержание гормонов в крови (АКТГ, кальцитонин, паратирин, альдостерон, кортизол, соматотропин), а также остеокальцина и соматотропина, инсулина определяли методом радиоиммунологического анализа с использованием наборов реагентов фирмы «Cea Ire Sorin bio international» (Франция), цАМФ и цГМФ – наборами фирмы «Amersham» (Англия). Подсчет величины активности и расчет концентрации гормонов проводился на гамма- и бета-счетчика фирмы «Tracor Europa» (Голландия).
Концентрацию катехоламинов – адреналина (А) и норадреналина (НА) определяли спектрофотометрическими методами на анализаторе фирмы Eppendorf «EPАK 6140», используя стандартные наборы реактивов фирмы Raichem. Определяли их коэффициенты – НА/А.
Определяли концентрацию циклических нуклеотидов (цАМФ и цГМФ) – радиоконкурентным методом и устанавливали отношение цАМФ/цГМФ.
Методики изучения вегетативных функций
Для оценки вегетативных функций использовали комплекс традиционных показателей – частоту сердечных сокращений (ЧСС), частоту дыхательных движений (ЧДД), систолическое (САД) и диастолическое (ДАД) артериальное давление, на основе измерения которых рассчитывали различные коэффициенты и индексы внутри- и межсистемных рассогласований.
Измерение артериального давления проводили в положении сидя по методу Короткова с использованием сфигмоманометра. Определяли максимальное (систолическое) и минимальное (диастолическое) артериальное давление (САД и ДАД).
Артериальное давление (АД) и частоту сердечных сокращений (ЧСС) измеряли с помощью аппарата для измерения этих показателей UA-707 фирмы «AD Company Limited» (Japan). Частоту дыхательных движений (ЧДД) определяли путем наблюдения за движениями грудной клетки испытуемого.
Среднее динамическое давление (СДД) рассчитывали по формуле Вецлера и Богера:
СДД = 0,42·САД + 0,58·ДАД.
Этот показатель является одной из интегральных результирующих кровообращения.
Ударный объем (УО) определяли по формуле Старра-Акуель (1997), основываясь на том, что этот параметр детерминирован пульсовым давлением и возрастом:
УО = 100 + 0,5·САД – 1,1·ДАД – 0,6·Возраст + ППСА,
где ППСА – площадь поперечного сечения аорты (находили по номограмме Н.Н. Савицкого).
Отсюда определяли минутный объем кровообращения (МОК):
МОК = УО·ЧСС.
Этот показатель сравнивали с должным минутным объемом кровообращения (ДМОК):
ДМОК = ДОО/281,
где ДОО – должный основной обмен, который, в свою очередь, находили по формулам Гарриса и Бенедикта:
ДОО = 9,56·Вес +1,85·Рост + 4,67·Возраст + 65,09/для женщин/.
Коэффициент Хильденбранта (КХ) рассчитывали по формуле:
КХ = ЧСС/ЧДД.
Этот коэффициент указывает на сбалансированность взаимодействий сердечно-сосудистой и дыхательной систем (чем он выше, тем больше дисрегуляция).
Двойное произведение (ДП) определяли по формуле:
ДП = ЧСС·САД/100.
Чем выше этот показатель, тем большую работу производит сердечная мышца (В. Robinson, 1967). Его снижение может свидетельствовать, например, о начале развития коронарной патологии.
Индекс Аллговера (ИА) рассчитывался по формуле:
ИА = ЧСС/САД.
Этот индекс в обратной величине выражает уменьшение систолического выброса, главного прогностического показателя кровообращения.
Для оценки влияний вегетативной нервной системы мы использовали определение вегетативного индекса Кердо (ВИК) по формуле:
ВИК = (1 – ДАД/ЧСС)·100.
Количество единиц со знаком (–) означает преобладание ваготонии, а со знаком (+) симпатикотонии. При равновесии в состоянии вегетативной нервной системы этот показатель равен нулю. Положительный индекс Кердо свидетельствует об усилении процессов катаболизма, характерного для напряжённого функционирования и расходования резервов организма, отрицательный – о более благоприятном, анаболическом варианте метаболизма и экономном режиме функционирования. Этот показатель отражает степень приспособления организма к окружающим условиям, при котором отклонение от нулевой линии рассматривается как признак нарушения адаптационных механизмов.
Коэффициент выносливости (КВ) рассчитывали по формуле А. Квааса:
КВ = ЧСС/САД – ДАД.
Принято считать, что увеличение данного показателя свидетельствует об ослаблении, а снижение указывает на увеличение функциональных возможностей сердечно-сосудистой системы.
Коэффициент экономичности кровообращения (КЭК) определяли по формуле:
КЭК = (САД – ДАД)·ЧСС.
Этот параметр характеризует затраты организма на передвижение крови в сосудистом русле. Принято считать, что чем он больше, тем экономичнее происходит расходование резервов сердечно-сосудистой системы.
Перечисленные индексы и коэффициенты могут указывать на перенапряжение регуляторных систем.
Систолический (S) минутный (M) объем кровообращения рассчитывается по формуле Лилиенистранда и Цандера:
S = (Pd/P)·100,
где Pd – пульсовое давление, оно находится по формуле:
САД – ДАД;
P – среднее давление, оно вычисляется так:
(САД + ДАД)/2.
Среднее давление Pcр можно также рассчитать по формуле (Б. Фолков и др., 1976):
Pcр = ДАД + (САД – ДАД)/3.
Для количественной оценки систолической функции сердца одновременно использовали нескольких методик: с помощью аппарата UA-707 фирмы «AD Company Limited» (Япония) измеряли систолическое и диастолическое артериальное давление (САД и ДАД) и частоту сердечных сокращений (ЧСС). Частоту дыхательных движений (ЧДД) определяли путем наблюдения. На основании этих данных производили расчеты коэффициентов и индексов, характеризующих системное кровообращение. Среднее динамическое давление (СДД) рассчитывали по формуле Вецлера и Богера:
СДД = 0,42·САД + 0,58·ДАД.
Этот показатель является одной из интегральных результирующих кровообращения, его изменения имеют важное диагностическое и прогностическое значение. Ударный объем сердца (УОС) определяли по формуле Старра-Акуель (1997), основываясь на том, что она детерминирована пульсовым давлением и возрастом:
УОС = 100 + 0,5·САД – 1,1·ДАД – 0,6·возраст + ППСА,
где ППСА – площадь поперечного сечения аорты (находили по номограмме Н.Н. Савицкого). Вычисляли минутный объем кровообращения (МОК):
МОК = УОС·ЧСС.
Этот показатель сравнивали с должным минутным объемом кровообращения (ДМОК):
ДМОК = ДОО/281,
где ДОО – должный основной обмен, который, в свою очередь, находили по формулам Гарриса и Бенедикта:
ДОО = 9,56·Вес + 1,85·Рост + 4,67·Возраст + 65,09/для женщин/.
- 26-07-2019
- 0 Просмотров
- 0 Рейтинг
Сердечный выброс – одна из важнейших характеристик, позволяющих контролировать состояние сердечно-сосудистой системы. Под этим понятием подразумевается объем крови, нагнетаемый сердцем в сосуды за определенный интервал, измеряемый временным промежутком или сократительными движениями сердечной мышцы.
Объем крови, выталкиваемой сердцем в систему сосудов, определяется как минутный (МОК) и систолический, он же ударный (УО).
Минутный объем крови
Для определения МОК подсчитывается количество крови, прошедшей через одно из предсердий за 1 минуту. Характеристика измеряется в литрах или миллилитрах.
Учитывая индивидуальность человеческого организма, а также разницу в физических данных, специалистами было введено понятие сердечный индекс (СИ).
Эта величина высчитывается отношением МОК к общей площади поверхности тела, которая измеряется в квадратных метрах. Единица измерения СИ – л/мин. м².
При транспортировке кислорода по замкнутой системе кровообращение играет роль своеобразного ограничителя. Наибольший показатель минутного объема кровообращения, получаемый во время максимального мышечного напряжения, при сравнении с показателем, зафиксированным в обычных условиях, позволяет определить функциональный резерв сердечно-сосудистой системы и конкретно – сердца по гемодинамике.
Если человек здоров, гемодинамический резерв варьируется от 300 до 400%. Цифры информируют, что без опасения для состояния организма возможно трехкратное – четырехкратное повышение МОК, который наблюдается в состоянии покоя. У людей, систематически занимающихся спортом и хорошо развитых физически, этот показатель может превышать 700%.
При нахождении тела в горизонтальном положении и при этом исключена какая-либо физическая активность, МОК находится в диапазоне от 4 до 5,5(6) л/мин. Нормальный СИ при тех же условиях не покидает пределов 2–4 л/мин. м².
Количество крови, заполняющей кровеносную систему нормального человека, равно 5–6 л. Для завершения полного кругооборота достаточно одной минуты. При тяжелой физической работе, увеличенных спортивных нагрузках показатель МОК обычного человека повышается до 30 л/мин, а у профессиональных спортсменов еще больше – до 40.
Кроме физического состояния, показатели МОК в значительной мере зависят от:
- систолического объема крови;
- частоты сердцебиения;
- функциональности и состояния венозной системы, по которой кровь возвращается в сердце.
Систолический объем крови
Под систолическим объемом крови подразумевается количество крови, выталкиваемое желудочками в магистральные сосуды в промежуток одного сокращения сердца. На основе этого показателя делается вывод о силе и эффективности работы сердечной мышцы. Кроме систолического, эта характеристика часто называется ударным объемом или ОУ.
В состоянии покоя и при отсутствии физических нагрузок за одно сокращение сердца к диастоле выталкивается 0,3–0,5 объема крови, заполняющей его камеру. Оставшаяся кровь является резервом, использование которого возможно в случае резкого повышения физической, эмоциональной или другой активности.
Оставшаяся в камере, кровь становится главным детерминантом, определяющим функциональный запас сердца. Чем больше резервный объем, тем большее количество крови может подаваться в кровеносную систему по мере необходимости.
Когда аппарат кровообращения начинает подстраиваться под определенные условия, систолический объем подвергается изменению. В процессе саморегуляции активное участие принимают экстракардиальные нервные механизмы. При этом основное воздействие оказывается на миокард, а точнее, на силу его сокращения. Снижение мощности сокращений миокарда влечет уменьшение систолического объема.
Для среднестатистического человека, тело которого находится в горизонтальном положении и не испытывает физического напряжения, нормально, если ОУ варьируется в пределах 70–100 мл.
Факторы, влияющие на МОК
Сердечный выброс – непостоянная величина, и факторов его изменения довольно много. Один из них – пульс, выражающийся частотой сердечных сокращений. В состоянии покоя и горизонтальном положении тела его средний показатель равен 60–80 ударам за минуту. Изменение пульса происходит под действием хронотропных влияний, а на силу действуют инотропные.
Повышение пульса ведет к увеличению минутного объема крови. Эти изменения играют важную роль в процессе ускоренной адаптации МОК к соответствующей ситуации.
Когда на организм оказывается экстремальное воздействие, наблюдается увеличение сердечного ритма в 3 и более раз по сравнению с нормальным. Сердечный ритм изменяется под хронотропным влиянием, которое оказывают симпатические и блуждающие нервы на синоатриальный узел сердца.
Параллельно с хронотропными изменениями сердечной деятельности на миокард могут оказываться инотропные влияния.
Системная гемодинамика также определяется работой сердца. Для вычисления этого показателя необходимо перемножить данные среднего давления и массы крови, которая нагнетается в аорту за определенный временной интервал. Результат информирует о том, как функционирует левый желудочек. Чтобы установить работу правого желудочка, достаточно полученную величину уменьшить в 4 раза.
Сниженный сердечный выброс
Наиболее частыми причинами низкого сердечного выброса становится нарушения основных функций сердца. К ним относятся:
- поврежденный миокард;
- закупоренные коронарные сосуды;
- ненормально работающие клапаны сердца;
- тампонада сердца;
- нарушенные метаболические процессы, происходящие в сердечной мышце.
Основная причина, ведущая к уменьшению сердечного выброса, кроется в недостаточном количестве поступления венозной крови к сердцу. Этот фактор отрицательно сказывается на МОК. Процесс обусловлен:
- уменьшением количества крови, задействованной в циркуляции;
- снижением массы тканей;
- закупоркой крупных вен и расширением обыкновенных.
Снижение количества циркулирующей крови способствует уменьшению МОК до критического порога. В сосудистой системе начинает ощущаться недостача крови, что отражается на ее возвращаемом количестве к сердцу.
При обмороках, вызванных нарушениями в нервной системе, мелкие артерии подвергаются расширению, а вены увеличиваются. Результатом становится понижение давление и, как следствие, недостаточный объем крови, поступающий в сердце.
Если сосуды, подающие кровь к сердцу, подвергаются изменениям, возможно их частичное перекрытие. Это сразу отражается на периферийных сосудах, которые не участвуют в поставке крови к сердцу. В результате уменьшенное количество крови, направляемой к сердцу, вызывает синдром малого сердечного выброса. Его основные симптомы выражаются:
- падением артериального давления;
- пониженным пульсом;
- тахикардией.
Данный процесс сопровождается внешними факторами: холодным потом, малым объемом мочеиспускания и изменением цвета кожных покровов (бледность, посинение).
Окончательный диагноз ставится опытным кардиологом после тщательного изучения результатов анализов.
Повышенный сердечный выброс
Уровень сердечного выброса зависит не только от физических нагрузок, но и от психоэмоционального состояния человека. Работа нервной системы может снижать и увеличивать показатель МОК.
Спортивные занятия сопровождаются увеличением артериального давления. Ускорение метаболизма сокращает скелетные мышцы и расширяет артериолы.
Этот фактор позволяет в необходимой мере поставлять в мышцы кислород. Нагрузки приводят к сужению крупных вен, учащению пульса и увеличению силы сокращений сердечной мышцы.
Повышенное давление становится причиной мощного притока крови к скелетным мышцам.
Повышенный сердечный выброс чаще всего наблюдается в следующих случаях:
- артериовенозной фистуле;
- тиреотоксикозе;
- анемии;
- недостатке витамина B.
При артериовенозной фистуле артерия напрямую соединяется с веной. Данное явление носит название свища и представляется двумя видами. Врожденная артериовенозная фистула сопровождается доброкачественными образованиями на кожном покрове и может находиться на любом органе. В таком варианте она выражена эмбриональными свищами, не дошедшими до стадий вен или артерий.
Прострелы в правый висок
Приобретенная артериовенозная фистула образуется под действием внешнего влияния. Она создается, если возникла необходимость в гемодиализе. Нередко свищ становится результатом катетеризации, а также последствием хирургического вмешательства. Такая фистула иногда сопутствует проникающим ранениям.
Большая фистула провоцирует увеличенный сердечный выброс. Когда она принимает хроническую форму, возможна сердечная недостаточность, при которой МОК достигает критически высоких показателей.
Для тиреотоксикоза характерен учащенный пульс и повышенное артериальное давление. Параллельно с этим происходят не только количественные изменения крови, но и качественные. Повышению уровня тираксина способствует ненормальный уровень эритропатина и, как следствие, пониженная эритроцитарная масса. Результат – увеличенный сердечный выброс.
При анемии снижается вязкость крови и у сердца появляется возможность перекачивать ее в больших количествах. Это ведет к ускоренному кровотоку и учащенному сердцебиению. Ткани получают больше кислорода, соответственно, увеличивается сердечный выброс и МОК.
Витамин B1 участвует в кровеобразовании и благотворно сказывается на микроциркуляции крови. Его действие заметно сказывается на работе сердечных мышц.
Недостача этого витамина способствует развитию болезни бери-бери, одним из симптомов которой является нарушенная скорость кровотока. При активном метаболизме ткани прекращают поглощать необходимые им питательные вещества.
Организм компенсирует этот процесс расширением переферических сосудов. При таких условиях сердечный выброс и венозный возврат могут превысить норму в два и более раз.
Фракция и диагностика сердечного выброса
Понятие фракция выброса введено в медицину с целью определения производительности сердечных мышц в момент сокращения. Она позволяет определить, сколько крови было вытолкнуто из сердца в сосуды. Для единицы измерения выбран процентный показатель.
В качестве объекта наблюдения выбирается левый желудочек. Его непосредственная связь с большим кругом кровообращения позволяет точно определить сердечную недостаточность и выявить патологию.
Фракция выброса назначается в следующих случаях:
- при постоянных жалобах на работу сердца;
- болях в грудной клетке;
- одышке;
- частом головокружении и обмороках;
- низкой работоспособности, быстрой утомляемости;
- отечности ног.
Первоначальный анализ производится при помощи ЭКГ и ультразвуковой аппаратуры.
Норма фракции
Во время каждого систолического состояния сердце человека, не испытывающего повышенных физических и психоэмоциональных нагрузок, выбрасывает в сосуды до 50% крови. Если этот показатель заметно начинает снижаться, наблюдается недостаточность, которая свидетельствует о развитии ишемии, порока сердца, патологий миокарда и пр.
За норму фракции выброса принят показатель 55–70%. Его падение до 45% и ниже становится критическим. Для предупреждения негативных последствий такого снижения, особенно после 40 лет, необходимо ежегодное посещение кардиолога.
- Если пациент уже имеет патологии сердечно-сосудистой системы, то в таком случае появляется необходимость определения индивидуального минимального порога.
- После проведения исследования и сравнения полученных данных с нормой врачом ставится диагноз и назначается соответствующая терапия.
- УЗИ не позволяет раскрыть полную картину патологии и, поскольку врач больше заинтересован в выявлении причины данного недуга, чаще всего приходится прибегать к дополнительным исследованиям.
Лечение низкого уровня фракции
Низкому уровню сердечного выброса обычно сопутствует общее недомогание. Для нормализации здоровья больному прописывается амбулаторное лечение. В этот период производится постоянный контроль работы сердечно-сосудистой системы, а сама терапия подразумевает прием медикаментозных препаратов.
В особо критических случаях возможно проведение хирургической операции. Этой процедуре предшествует выявление у пациента тяжелого порока или серьезные нарушения клапанного аппарата.
Самостоятельное лечение и профилактика низкой фракции выброса
Чтобы нормализовать фракцию выброса, необходимо:
- Ввести контроль над принимаемыми жидкостями, уменьшить их объем до 1,5–2 л в сутки.
- Отказаться от соленых и острых блюд.
- Перейти на диетические продукты.
- Снизить физические нагрузки.
В качестве профилактических мер, позволяющих избежать отклонения от нормы фракции сердечного выброса, выступают:
- отказ от вредных привычек;
- поддержание режима дня;
- употребление железосодержащей пищи;
- зарядка и легкая гимнастика.
При малейших сбоях в работе сердца или даже подозрении на эти проявления необходимо незамедлительно показаться кардиологу. Своевременное выявление патологии значительно упрощает и ускоряет ее устранение.
Заболевания сердечно-сосудистой системы были и остаются первопричиной смертности во многих странах мира. Ежегодно от кардиологических патологий умирает 17,5 миллиона человек. В данной статье рассмотрим, что демонстрирует ФВ сердца, каковы нормы этого показателя, как ее рассчитывать, в каких случаях не стоит беспокоиться, а в каких следует обратиться к врачу.
Фракция выброса сердца (ФВ) – это отображение качества его работы. Другими словами, это критерий, отображающий объем крови, выталкиваемой левым желудочком в момент его сокращения в просвет аорты.
Этот объем должен соответствовать определенным нормам: его не должно быть слишком много или слишком мало.
Впервые с этим термином пациенты встречаются на приеме у кардиолога, а именно во время прохождения ультразвукового обследования или ЭКГ.
Методы расчета ФВ
Работоспособность сердца исчисляют в процентах. Показательным будет пример: если в левом и правом желудочках до сокращения содержалось 100 мл крови, а после сокращения осталось лишь 30, то ФВ будет равна 70%.
Правильное измерение этого параметра проводится по левому желудочку.
Если врач получает результат замера ФВ ниже нормы, есть риск наличия у пациента сердечной недостаточности, поэтому следует контролировать данный коэффициент.
Как рассчитать минимальную и максимальную норму? В медицине экспертами применяется два возможных способа: формула Тейхольца и формула Симпсона. Данные, получаемые этими двумя расчетами, могут разниться ориентировочно на 10%. Расчет производит особая программа, которая машинально вычисляет результат, обусловленный конечными показателями систолического и диастолического объема ЛЖ.
Таблица значений ФВ
Проводя диагностику на модернизированных аппаратах УЗИ, специалисты охотнее прибегают к методу Симпсона, так как он является более достоверным. Однако в менее современных клиниках и больницах чаще используют метод Тейхольца, за неимением новых аппаратов УЗИ.
Показатель ФВ должен колебаться в пределах 50-60%. Минимальная норма по Тейхольцу и Симпсону также разнится на 10% – норма по первому составляет 45%, по последнему – 55%.
Установленная норма
Декретированная норма ФВ составляет 55-70%. Даже в состоянии полного покоя левый желудочек должен выталкивать более 50% крови, находящейся в полости.
Во время занятия спортом этот критерий растет: при повышении пульса норма держится в районе 80-85%.
Выше уровень ФВ подняться не может, практически это нереально – миокард не может вытолкнуть всю кровь из желудочка. Это бы привело к остановке сердца.
Показатели приемлемых данных для детей
У младшей возрастной категории границы нормы могут быть немного выше, чем у взрослых. В частности у новорожденных детей вплоть до подросткового возраста ФВ составляет минимум 60%, в среднем – 60-80%.
В процессе роста данный критерий принимает нормальные границы.
Однако если у ребенка наблюдается повышение данного параметра, и с возрастом он не уменьшается, следует обратиться к врачу для дальнейшего диагностирования возможного заболевания.
Ниже представлена таблица, в которой видно, какие размеры сосудов сердца и какой индекс ФВ являются нормальными.
0-1 месяц
7-13
8-23
2-13
9-16
120-160
48-56
2.8-4.0
71-81
1-3
Отчего шум в ушах и в голове
10-15
10-26
2-13
10-20
123-170
52-62
3.8-6.2
70-80
3-6
11-16
11-29
2-14
12-22
122-152
61-40
6.0-8.0
71-80
6-12
11-17
12-32
3-14
13-24
112-145
66-76
8.0-10.5
72-80
1-3
Выброс крови из сердца — О здоровье
- Синдром малого сердечного выброса – опасное для жизни человека патологическое состояние, возникающее при нарушении работы миокарда и клапанов.
- Это заболевание приводит к недостаточному кровоснабжению жизненно важных органов – головного мозга, легких, почек.
- Подобные изменения сопровождаются формированием характерных симптомов: снижение артериального давления, учащение пульса, одышка, а также поражения нервной системы, включающие в себя головокружение, обмороки, психические отклонения.
- Во многих случаях пациентам требуется неотложная медицинская помощь, поскольку распространенным осложнением снижения сердечного выброса является отек легких, способный приводить к смерти.
В ряде случаев необходимо хирургическое вмешательство, особенно если патология связана с врожденными аномалиями развития клапанного аппарата. Прогноз при заболевании осторожный.
Исход зависит от причины недуга, а также своевременности оказания медицинской помощи.
Клинические признаки синдрома малого сердечного выброса
Симптомы поражения связаны с недостаточным питанием органов и гипоксией. Проявления патологии включают в себя:
- Снижение количества перекачиваемой жидкости, то есть уменьшение сердечного выброса. Этот показатель рассчитывается врачом, исходя из характеристик сокращения миокарда, путем умножения ритма на ударный объем.
- Пациенты с патологией страдают от выраженного снижения артериального давления. Оно проявляется общим недомоганием, плохой переносимостью физических нагрузок, частыми головокружениями, а также обмороками. У детей при синдроме малого сердечного выброса отмечается гипотензия, проявляющаяся отставанием в развитии, отказом от еды, плаксивостью. Данный симптом сочетается с учащенным и «нитевидным» пульсом.
- Из-за снижения работоспособности миокарда происходит уменьшение концентрации кислорода в крови. Подобный каскад реакций приводит к нарушению работы многих органов, что особенно заметно у маленьких пациентов. Ребенок с низким сердечным выбросом подвержен высокому риску развития дыхательной недостаточности и отеку легких. Подобные симптомы диагностируются и у взрослых.
- Головной мозг очень чувствителен к концентрации кислорода. Поэтому при малом сердечном выбросе человек страдает от психических нарушений, проявляющихся снижением способности к концентрации внимания, заторможенностью. Распространенными жалобами являются также головокружение, мигрени и обмороки.
- Страдают от уменьшения объема перекачиваемой крови и почки. Болезнь приводит к снижению суточного диуреза – олигурии. Подобная проблема в дальнейшем перерастает в недостаточность функции нефронов.
Причины развития патологии
Синдром низкого сердечного выброса возникает вследствие воздействия различных факторов. Их принято делить на несколько групп:
- Нарушение функции миокарда. Подобная проблема возникает из-за ишемических изменений в мышце, а также может быть результатом воспалительных процессов.
- Несостоятельность сердечных клапанов. Данная причина заболевания часто диагностируется у детей, поскольку во многих случаях является врожденной проблемой.
- Тампонада, возникающая вследствие скопления жидкости в перикарде. Подобное состояние формируется как при острых процессах, например, после травматических повреждений сердечной сумки, так и при хроническом воспалении, поражающем серозные листки.
- Нарушение функции коронарных сосудов. Распространенной причиной развития ишемических процессов в миокарде является тромбоэмболия артерий, питающих мышцу.
- Приводить к формированию низкого сердечного выброса способны не только заболевания сердца. Ряд проблем, затрагивающих дыхательную систему, также провоцирует развитие недуга. Например, легочная гипертензия, возникающая на фоне хронического воспаления или эмфиземы, способна вызывать гемодинамические нарушения.
Патофизиология возникновения заболевания многогранна. Изменение функции сердца происходит по различным причинам. Медики выделяют несколько вариантов гемодинамических нарушений.
- В ряде случаев уменьшение объема перекачиваемой крови возникает на фоне дисфункции правого желудочка, однако чаще изменяется нормальная работа левых камер.
- Клиническая картина во многом определяется и тем, в какую фазу сердечного сокращения формируется проблема, – систолическую или диастолическую.
Распространены комплексные нарушения, сопровождающиеся более интенсивными клиническими признаками. Желудочковая дисфункция усугубляется при повышении преднагрузки, то есть силы, воздействующей на миокард перед его сокращением. Подобный каскад реакций формируется как при увеличении давления, так и объема поступающей к кардиальным структурам крови.
Патологические изменения могут возникать и в сосудах туловища, что также приводит к усугублению проблемы.
В таких случаях говорят о повышении постнагрузки, связанной с увеличением сопротивляемости артерий и вен.
Такие изменения зачастую формируются на фоне хронических поражений легких, а также на более поздних стадиях сердечной недостаточности, сопровождающейся формированием периферических отеков.
Диагностические исследования
Для подтверждения наличия проблемы потребуется обратиться к врачу. При этом синдром малого сердечного выброса зачастую предполагает необходимость неотложной помощи, поскольку может привести к гибели пациента. Для выявления заболевания проводится комплексное кардиологическое обследование.
Диагностика начинается с осмотра и аускультации области сердца, сбора анамнеза. Для определения этиологии проблемы потребуется осуществление ЭХО, а также ЭКГ. В ходе проведения исследований врачи выявляют патологии клапанов, коронарных сосудов и проводящей системы.
С целью оценки функции других органов используется рентген, анализы крови, а также УЗИ брюшной полости.
Ключевым критерием для постановки диагноза является расчет показателя сердечного выброса. Для этого первоначально потребуется определить ритм работы органа, площадь левого желудочка и его выносящего тракта. Из полученных величин узнают ударный объем. Этот показатель умножают на сердечный ритм и получают количество крови, перекачиваемое кардиальными структурами за минуту.
Эффективные методы лечения
Большинство пациентов с заболеванием нуждается в интенсивной терапии в условиях стационара. Это связано с высоким риском формирования опасных для жизни осложнений.
Лечение синдрома малого сердечного выброса предполагает как воздействие на причину его формирования, так и использование поддерживающих средств, направленных на предупреждение развития угрожающих последствий.
В ряде случаев пациентам требуется хирургическое вмешательство, что особенно актуально для детей, у которых зачастую диагностируются врожденные пороки развития клапанного аппарата. При легком течении заболевания возможно лечение в домашних условиях при помощи народных средств. Однако использовать нетрадиционные методы рекомендуется только после консультации с врачом.
Обзор препаратов
Медикаментозная поддержка направлена на усиление работы миокарда, нормализацию тонуса сосудов и восстановление реологических свойств крови. Для этого используются следующие средства:
- Для увеличения сердечного выброса применяются такие препараты, как «Допамин» и «Добутамин». Они оказывают положительный инотропный эффект, что способствует восстановлению нормального кровообращения. Медикаменты обладают также умеренным мочегонным действием за счет того, что увеличивают перфузию в почках.
- При уменьшении центрального венозного давления потребуется инфузионная терапия. Выбор раствора осуществляется после получения результатов анализов крови. Используются как кристаллоиды, например, «Натрия хлорид» и «Глюкоза», так и коллоиды, такие как «Реополиглюкин».
- Сердечные гликозиды, к которым относится «Дигоксин» и «Строфантин», способствуют повышению сократительной способности миокарда.
- Если формирование заболевания обусловлено тромбоэмболией коронарных сосудов, потребуется осуществление фибринолитической терапии. Она предполагает применение таких медикаментов, как «Стрептокиназа» и «Гепарин».
Народные рецепты
Лечение в домашних условиях возможно при незначительной выраженности симптомов заболевания.
- Березовые почки известны своим мочегонным действием. Они помогают восстановить нормальный диурез и предупредить развитие отеков. Потребуется половина столовой ложки ингредиента, которую заливают стаканом кипятка и томят на водяной бане 15 минут. После этого раствор настаивают 1–2 часа и остужают. Готовое лекарство принимают в течение дня в три приема.
- Ландыш содержит в себе вещества, относящиеся к группе сердечных гликозидов. Таким образом, растение может быть использовано для усиления работы миокарда. Для приготовления лекарства потребуются сушеные цветки и листья. Ими заполняют полулитровую стеклянную банку на три четверти объема и заливают емкость медицинским спиртом до краев. Смесь настаивают в течение двух недель, после чего принимают по 20 капель средства три раза в день до еды, предварительно растворив его в небольшом количестве воды.
- Трава зверобоя широко используется для лечения сердечной недостаточности. Потребуется три столовые ложки ингредиента залить 500 мл кипятка и настаивать в течение часа. Готовое средство процедить и принимать по столовой ложке два раза в день.
Рекомендации по профилактике
Предупреждение развития патологии сводится к соблюдению принципов здорового образа жизни. Сбалансированное питание, направленное на контроль веса, поможет предотвратить развитие атеросклероза сосудов, который провоцирует возникновение проблем.
Важен и отказ от вредных привычек. Положительный эффект имеют регулярные умеренные физические нагрузки. При возникновении симптомов сбоев в работе сердца требуется обратиться за медицинской помощью.
Своевременное лечение позволяет предотвратить опасные для жизни осложнения.
Отзывы
Татьяна, 28 лет, г. Воронеж
Сын появился на свет с врожденным пороком сердца. Из-за этого он сильно отставал в развитии, почти ничего не ел. Малыша поместили в детскую реанимацию. Врачи настояли на проведении операции, поскольку у ребенка был выражен синдром малого сердечного выброса. После лечения сын стал идти на поправку. Сейчас продолжаем терапию дома.
Максим, 35 лет, г. Астрахань
После инфаркта у отца развился синдром малого сердечного выброса. Сначала он лечился в стационаре, где ставили уколы и капельницы. Домой отпустили с целым списком препаратов. Мы даже купили папе кислородную подушку, чтобы справляться с гипоксией. Сейчас отец чувствует себя лучше. Врачи говорят, что лечение будет долгим.
(1 5,00
Сердечный выброс норма
Из этой статьи вы узнаете о фракции выброса сердца: нормы показателя, как он вычисляется и что показывает. Когда отклонение фракции выброса (сокращенно ФВ) представляет опасность, почему появляется патологическое изменение.
Оглавление:
Симптомы выхода показателя за нормальные границы, принципы лечения и прогноз.
Фракцией выброса (ФВ) называют отношение ударного объема (крови, которая поступает в аорту за одно сокращение сердечной мышцы) к конечно-диастолическому объему желудочка (кровь, которая накапливается в полости за период расслабления, или диастолы, миокарда). Полученную величину умножают на 100 % и получают конечное значение. То есть это процентное количество крови, которое выталкивает желудочек в процессе систолы, от общего объема содержащейся в нем жидкости.
Показатель рассчитывает компьютер в ходе проведения ультрасонографического исследования сердечных камер (эхокардиография или УЗИ). Он используется только для левого желудочка и напрямую отражает его способность выполнять свою функцию, то есть обеспечивать адекватный кровоток во всем организме.
В условиях физиологического покоя нормальным значением ФВ считают 50–75 %, при физических нагрузках у здоровых людей она возрастает до 80–85 %. Дальнейшего прироста нет, так как миокард не может выбросить всю кровь из полости желудочка, что приведет к остановке сердца.
В медицинском плане оценивают только уменьшение показателя – это один из основных критериев развития снижения работоспособности сердца, признак сократительной недостаточности миокарда. Об этом говорит значение ФВ ниже 45 %.
Такая недостаточность представляет большую опасность для жизни – малое поступление крови к органам нарушает их работу, что заканчивается полиорганной дисфункцией и в итоге приводит к гибели пациента.
Учитывая, что причиной снижения объема выброса левого желудочка является его систолическая недостаточность (как исход многих хронических патологий сердца и сосудов), полностью вылечить это состояние невозможно. Проводится лечение, поддерживающее миокард и направленное на стабилизацию состояния на одном уровне.
Наблюдением и подбором терапии для пациентов с низкой фракцией выброса занимаются кардиологи и терапевты. При определенных условиях может требоваться помощь сосудистого или эндоваскулярного хирурга.
Особенности показателя
- Фракция выброса не зависит от пола человека.
- С возрастом отмечают физиологическое снижение показателя.
- Низкая ФВ может быть индивидуальной нормой, но значение менее 45 % всегда считают патологическим.
- Повышение значения есть у всех здоровых людей при росте частоты сердцебиения и уровня артериального давления.
- Нормой показателя при проведении измерения путем радионуклеидной ангиографии считают 45–65 %.
- Для измерения используют формулы Симпсона или Тейхольца, нормальные значения в зависимости от используемого метода колеблются до 10 %.
- Критический уровень снижения 35 и менее % – признак необратимых изменений в тканях миокарда.
- Для детей в первые годы жизни характерны более высокие нормы в 60–80 %.
- Показатель используют для определения прогноза любого сердечно-сосудистого заболевания у пациентов.
Причины снижения показателя
На начальных этапах любой болезни фракция выброса остается нормальной за счет развития в миокарде процессов приспособления (утолщение мышечного слоя, усиление работы, перестройка мелких кровеносных сосудов). По мере прогрессирования заболевания возможности сердца исчерпывают себя, возникает нарушение сократительной способности мышечных волокон, и объем выбрасываемой крови снижается.
- К таким нарушениям приводят все влияния и заболевания, оказывающие негативное действие на миокард.
- Острый инфаркт миокарда
- Рубцовые изменения сердечной ткани (кардиосклероз)
- Безболевая форма ишемии
- Тахи- и брадиаритмии
- Аневризма стенки желудочка
- Эндокардит (изменения на внутренней оболочке)
- Перикардит (болезнь сердечной сумки)
- Врожденные нарушения нормального строения или пороки (нарушение правильного расположения, значительное уменьшение просвета аорты, патологическое соединение между крупными сосудами)
- Аневризма любого отдела аорты
- Аортоартериит (поражение клетками собственного иммунитета стенок аорты и ее ветвей)
- Тромбоэмболии сосудов легких
- Сахарный диабет и нарушение усвоения глюкозы
- Гормоноактивные опухоли надпочечников, поджелудочной железы (феохромоцитома, карциноид)
- Стимулирующие наркотические препараты
Симптомы снижения показателя
Низкая фракция выброса – один из основных критериев нарушения работы сердца, поэтому пациенты вынуждены значительно ограничивать свою трудовую и физическую активность. Зачастую даже простые дела по дому вызывают ухудшение состояния, которое заставляет большую часть времени проводить сидя или лежа в кровати.
Проявления снижения показателя распределены по частоте возникновения от самых частых к более редким:
- значительная потеря сил и усталость от привычных нагрузок;
- нарушение дыхания по типу увеличения частоты, вплоть до приступов удушья;
- проблемы с дыханием усиливаются в положении лежа;
- коллаптоидные состояния и потеря сознания;
- изменения зрения (потемнение в глазах, «мушки»);
- болевой синдром в проекции сердца различной интенсивности;
- учащение числа сокращений сердца;
- отечность голеней и стоп;
- накопление жидкости в грудной клетке и животе;
- постепенное увеличение в размере печени;
- прогрессивное снижение веса;
- эпизоды нарушения координации и походки;
- периодическое снижение чувствительности и активной подвижности в конечностях;
- дискомфорт, умеренный болевой синдром в проекции живота;
- неустойчивый стул;
- приступы тошноты;
- рвота с примесью крови;
- кровь в кале.
Лечение при снижении показателя
Фракция выброса менее 45 % – следствие изменения функциональности сердечной мышцы на фоне прогрессирования основного заболевания-причины.
Снижение показателя – признак необратимых изменений в тканях миокарда, и о возможности полного излечения речи уже не идет.
Все лечебные мероприятия направлены на стабилизацию патологических изменений на их ранней стадии и улучшение качества жизни пациента – на поздней.
Комплекс лечения включает:
- проведение коррекции основного патологического процесса;
- терапию недостаточности левого желудочка.
Данная статья посвящена непосредственно ФВ левого желудочка и видам ее нарушения, поэтому далее речь пойдет только об этой части лечения.
Лекарственная коррекция
Основные препараты
- Улучшение питания сердечной ткани
- Повышение устойчивости миокарда к нагрузке
- Достоверное повышение работоспособность сердечной мышцы
- Урежение частоты сердцебиения
- Уменьшение процессов естественной гибели клеток сердца в условиях повышенной работы
- Повышение количества зон с активным сокращением в миокарде
- Выведение лишней жидкости и снижение нагрузки на миокард
- Снижение объемной нагрузки на миокард
- Повышение проводимости в условиях нарушенной функции миокарда
Дополнительные средства
Защита сосудов в условиях измененного кровотока
Профилактика образования сгустков на фоне венозного застоя
Вспомогательные препараты
Улучшение кровотока в сердечных сосудах
Хирургическая коррекция
- Установка электрокардиостимуляторов или кардиовектор-дефибрилляторов при жизнеугрожающих нарушениях сердечного ритма.
- Ресинхронизирующая терапия – стимуляция сокращения желудочков и предсердий в разном ритме (замедление сокращения желудочков путем создания искусственной блокады сердца).
Немедикаментозная коррекция
- Нормализация питания в соответствии с потребностями организма для стабилизации нормального веса.
- Дозированная, но обязательная физическая активность.
- Нормализация режима работы-отдыха.
- Психотерапевтическая помощь.
- Физио- и рефлексотерапия.
Прогноз
- Если фракция выброса левого желудочка снижается, находясь в промежутке 40–45 %, риск возникновения летального исхода на фоне остановки сердца составляет около 10–15 %.
- Снижение до уровня 35–40 % повышает этот риск до 20–25 %.
- Дальнейшее уменьшение показателя в геометрической прогрессии ухудшает прогноз для выживания пациента.
Полного излечения от патологии нет, но вовремя начатая терапия позволяет продлить жизнь и сохранить относительно удовлетворительное ее качество.
Лечение сердца и сосудов © 2016 | Карта сайта | Контакты | Политика по персональным данным | Пользовательское соглашение | При цитировании документа ссылка на сайт с указанием источника обязательна.
Источник: http://okardio.com/ostalnoe/frakciya-vybrosa-serdca-647.html
Фракция выброса – какова норма?
Понятие «фракция выброса» вызывает интерес не только у специалистов. Любой человек, который проходит обследование или лечение по поводу болезней сердца и сосудов, может столкнуться с таким понятием, как фракция выброса.
Чаще всего этот термин пациент слышит впервые, проходя ультразвуковое обследование сердца — динамическую эхографию или рентгеноконтрастное обследование. В России ежедневно визуализирующее обследование требуется тысячам людей. Чаще проводится ультразвуковое исследование сердечной мышцы.
Именно после такого обследования перед больным встает вопрос: фракция выброса — какова норма? Наиболее точную информацию вы сможете получить у своего лечащего врача. В этой статье мы тоже постараемся дать ответ на этот вопрос.
Заболевания сердца в нашей стране
Заболевания сердечно-сосудистой системы в цивилизованных странах являются первой причиной смерти большинства населения. В России ишемическая болезнь сердца и другие заболевания кровеносной системы распространены крайне широко. После 40 лет риск заболеть становится особенно высок.
Факторами риска сердечно-сосудистых проблем являются мужской пол, курение, малоподвижный образ жизни, нарушения углеводного обмена, высокий холестерин, повышение артериального давления и некоторые другие.
В том случае, если у вас есть несколько факторов риска или жалобы со стороны сердечно-сосудистой системы, то стоит для обследования обратиться за медицинской помощью к врачу общей практики или кардиологу.
С помощью специального оборудования врач определит размер фракции левожелудочкового выброса и другие параметры, а, значит, и наличие сердечной недостаточности.
Какие обследования может назначить кардиолог
Врача могут насторожить жалобы пациента на боли в области сердца, боли за грудиной, перебои в работе сердца, учащенное сердцебиение, одышку при физической нагрузке, головокружение, обморочные состояния, отеки на ногах, утомляемость, снижение работоспособности, слабость. Первыми исследованиями обычно становятся электрокардиограмма и биохимический анализ крови. Далее могут быть проведены холтеровское мониторирование электрокардиограммы, велоэргометрия и ультразвуковое исследование сердца.
Какие исследования покажут фракцию выброса
Ультразвуковое исследование сердца, а также рентгеноконтрастная или изотопная вентрикулография помогут получить информацию о фракции выброса левого и правого желудочков. Ультразвуковое обследование является наиболее дешевым, безопасным и необременительным для пациента. Даже самые простые ультразвуковые аппараты способны дать представление о фракции сердечного выброса.
Фракция выброса сердца
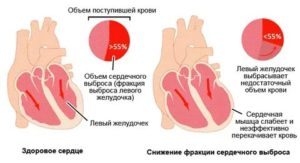
Фракция выброса – это показатель, определяющий, какую эффективную работу выполняет сердце с каждым ударом. Фракцией выброса принято называть процент от объема крови, выбрасываемой в сосуды из желудочка сердца во время каждого сокращения. Если в желудочке было 100 мл крови, а после сокращения сердца 60 мл попало в аорту, то можно сказать, что фракция выброса составила 60%.
Когда вы слышите термин «фракция выброса», то речь обычно идет о функции левого желудочка сердца. Кровь из левого желудочка попадает в большой круг кровообращения. Именно левожелудочковая недостаточность приводит к развитию клинической картины сердечной недостаточности чаще всего. Фракцию выброса правого желудочка тоже вполне можно оценить при ультразвуковом исследовании сердца.
Фракция выброса – какова норма?
Здоровое сердце даже в покое с каждым ударом выбрасывает в сосуды более половины крови из левого желудочка. Если этот показатель значительно меньше, то речь идет о сердечной недостаточности. К этому состоянию могут привести ишемия миокарда, кардиомиопатия, пороки сердца и другие заболевания.
Итак, норма фракции выброса левого желудочка составляет 55-70%. Значение 40-55% указывает на то, что фракция выброса ниже нормы. Показатель менее 40% говорит о наличии сердечной недостаточности.
При снижении фракции левожелудочкового выброса менее 35% у больного существует высокий риск возникновения опасных для жизни перебоев в работе сердца.
Низкая фракция выброса
Теперь, когда вы знаете нормативы фракции выброса, вы можете оценить, как работает ваше сердце. Если фракция сердечного выброса левого желудочка по эхокардиографии окажется ниже нормы, вам надо будет немедленно посетить врача.
Для кардиолога важно не только узнать, что сердечная недостаточность существует, но и выяснить причину этого состояния. Поэтому после ультразвукового исследования могут быть проведены и другие виды диагностики. Низкая фракция выброса может стать предрасполагающим фактором для плохого самочувствия, отеков и одышки.
В настоящее время в арсенале кардиолога имеются средства лечения заболеваний, ставших причиной низкой фракции выброса. Главным считается постоянное амбулаторное наблюдение пациента.
Во многих городах организованы специализированные кардиологические диспансеры для бесплатного динамического наблюдения больных с сердечной недостаточностью. Кардиолог может назначить консервативное лечение таблетками или хирургические манипуляции.
Методы лечения низкой фракции выброса сердца
Если причиной низкой фракции выброса сердца стала сердечная недостаточность, то потребуется соответствующее лечение. Больному рекомендуется ограничение жидкости в питании, составляющее менее 2 литров в день. Также пациенту придется отказаться от использования поваренной соли в пищу.
Кардиолог может назначить лекарственные средства: мочегонные препараты, дигоксин, ингибиторы АПФ или бета-адреноблокаторы. Мочегонные лекарства несколько уменьшают объем циркулирующей крови, а значит, и объем работы для сердца.
Другие препараты уменьшают потребность сердечной мышцы в кислороде, делают ее функцию более результативной, но менее затратной.
Все большую роль играет хирургическое лечение сниженной фракции сердечного выброса. Разработаны операции для восстановления кровотока в коронарных сосудах при ишемической болезни сердца. Также используется хирургия для лечения тяжелых пороков клапанного аппарата сердца.
По показаниям могут устанавливаться искусственные водители ритма сердца, предотвращающие аритмию у больного и устраняющие фибрилляцию. Вмешательства на сердце — это длительные тяжелые операции, требующие крайне высокой квалификации от хирурга и анестезиолога.
Поэтому такие операции обычно выполняются только в специализированных центрах в больших городах.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
На операции: увеличены правые отдела сердца. Отведена септальная створка до ФК ТК.
При ревизии МЖП- выявлен субаортальный ДМЖП 8*7 мм. ДМЖП закрыт заплатой «Кемпериплас»,
фиксированным непрерывно-обвивным швом. Ушивание ООО.
При ревизии клапана ЛА-клапан двустворчатый, створки спаяны по комиссурам.
Выполнена открытая комиссуротомия клапана ЛА.
Контрольное обследование 05.09.11 показало В зоне заплаты МЖП три дефекта по 0,1 см, сброс в ПЖ (р 65мм.рт.ст)
Перикард-б/о. Плевральные полости-б/о. ТК- регургитация 2 степени(р9 мм.рт.ст, за счет составляющей из ЛЖ).
Сократительная способность миокарда удовлетворительная.