Данная статья является началом серии статей, где мы хотели бы наглядно представить причины мышечной или миофасциальной болей в различных частях тела, где мы попытаемся детально описать зоны локальной и отраженной боли при вовлечении отдельных мышц. Так, в настоящей статье, речь пойдет о мышечных болях в голове и шее.
Карты триггерных точек
Детренированность мышц, в сочетании с их острой и/или хронической перегрузкой, приводящие к их патологической напряженности в большинстве случаев являются причинами острых и хронических мышечных болей.
Выполнение упражнений, направленных на растяжение и тренировку мышц, указанных для каждой конкретной мышцы в нашей статье помогут Вам уменьшить боль, не прибегая к приему обезболивающих препаратов и/или миорелаксантов (препаратов уменьшающих мышечное напряжение), а главное поможет Вам самостоятельно осуществлять терапию собственной боли.
Крайне важным моментом считается растягивание Ваших напряженных мышц, что делает их более эластичными, способными максимально расслабляться и сокращаться, а также их тренировка, которая сделает мышцы более устойчивыми к потенциальным перегрузкам или повреждениям.
В статьях будут приняты следующие обозначения:
X = месторасположение триггерной точки (ТТ);
![]() = область распространения отраженной боли.
= область распространения отраженной боли.
Голова
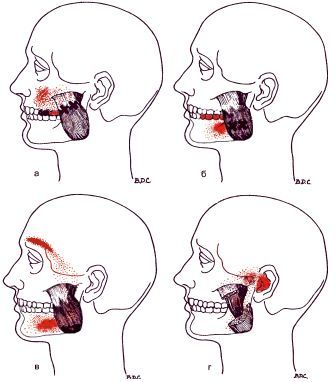
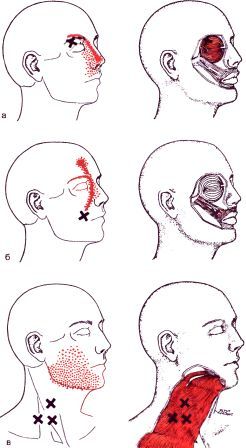
Жевательная мышца (m.masseter)
Височная (m.temporalis)
Медиальная крыловидная (m.pterygoideus medialis/lateralis)
Латеральная крыловидная
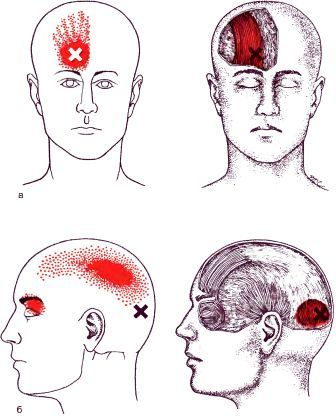
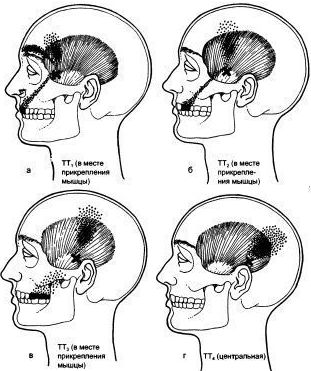
Затылочно-лобная* (m.occipitofrontalis)
Лицевые мышцы**
*а – правое лобное брюшко; б – левое затылочное брюшко.
**а – глазничная часть правой круговой мышцы глаза; б – правая большая скуловая мышца; в – правая подкожная мышца шеи.
Шея
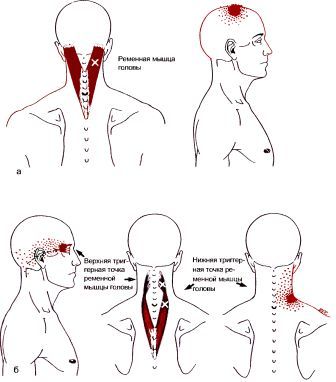
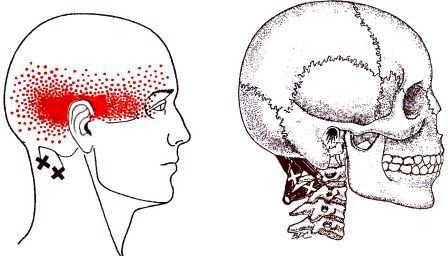
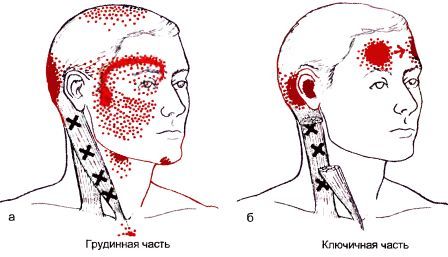
Ременные мышцы головы и шеи (m.splenius capitis et cervicis)
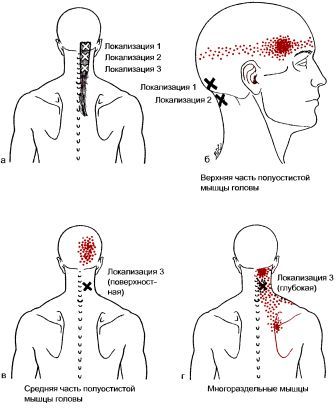
Задние мышцы шеи
Подзатылочная мышца (m.suboccipitalis)
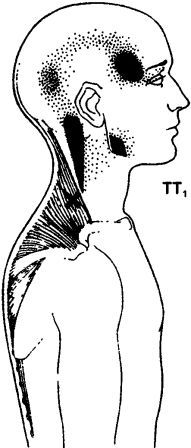
Трапециевидная мышца (m.trapezius) варианты расположения ТТ
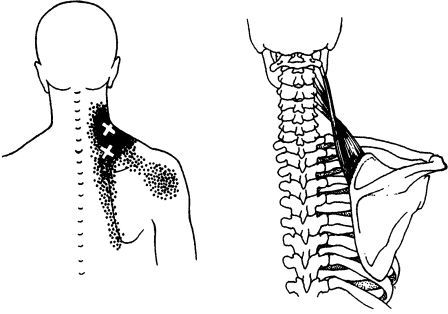
Мышца поднимающая лопатку (m.levator scapulae)
Грудино-ключично-сосцевидная (m.sternocleidomastoideus)
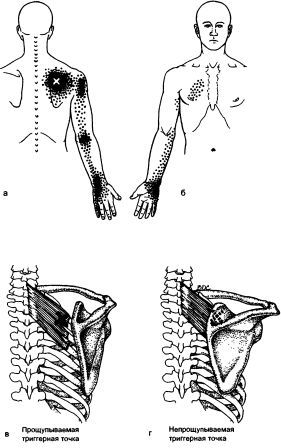
Задняя верхняя зубчатая (m.serratus post. sup.)
Лестничные мышцы (m.scaleni)
Если Вы живете не в Калуге, Вы можете записаться на онлайн-консультацию по WhatsApp: +7 (961)123-69-68.
Для проведения курсового лечения, курса реабилитации для иногородних пациентов у нас предусмотрено недорогое проживание в апартаментах. Для проведения хирургических операций мы предлагаем размещение в круглосуточном стационаре.

Турчик Руслан Николаевич
Ведущий эндокринолог. Главный врач. Ведущий терапевт. Физиотерапевт. Врач высшей категории
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
Дополнительное образование:
-
интернатура по специальности «Терапия» – 1998 – 1999гг.
-
клиническая ординатура по специальности «Терапия» – 2000-2002гг.
-
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
Повышение квалификации:
-
«Психолого-педагогический блок», 2000 – 2001 гг.
- повышение квалификации по эндокринологии – в 1999, 2005, 2008, 2009, 2014гг.
-
повышение квалификации по терапии – в 2008, 2013гг.
-
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
-
профессиональная переподготовка по программе «Эндокринология» – в 2011 – 2012гг.
-
профессиональная переподготовка по программе «Организация здравоохранения и общественное здоровье» – 2012 – 2013гг.
Наличие сертификатов специалиста:
-
«Эндокринология»
-
«Терапия»
-
«Организация здравоохранения и общественное здоровье»

Городнов Андрей Владимирович
Ведущий нейрохирург. Вертебролог. руководитель клиники. Врач высшей категории
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
Дополнительное образование:
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.





.jpeg)


Дончак Виктория Юрьевна
Травматолог- ортопед. Врач-подолог
Высшее образование: Луганский государственный медицинский университет имени Святителя Луки 2012-2018, Ростовский государственный медицинский университет.
Интернатура по специальности «Травматология-ортопедия» в Луганском государственном медицинском университете имени Святителя Луки, 2018-2019 гг.
Второе высшее образование: Луганский национальный университет имени Тараса Шевченко, 2014-2018 гг.
Работала травматологом-ортопедом ГБУЗ КО «КГБ 5» г. Калуга с 2018 по 2022 год.
Дополнительное образование:
Повышение квалификации:
- 01.02.2021-06.02.2021 «Терапия болевых синдромов в травматологии и ортопедии»
- 08.02.2021-13.02.2021 «Внутрисуставные инъекции»
- 15.02.2021-20.02.2021 «Лечение остеоартроза коленного сустава»
- 08.11.2021-13.11.2021 «Электрокорпоральная ударно-волновая терапия в травматологии и ортопедии»



Кашаева Татьяна Викторовна
алголог, физиотерапевт, ревматолог, анестезиолог-реаниматолог. Врач 1 категории
В 2008 г. окончила Федеральное Государственное бюджетное образовательное учреждение высшего образования «Курский Государственный Медицинский Университет» Министерства здравоохранения Российской Федерации.
2016 г. Профессиональная Переподготовка по специальности „Анестезиология-Реаниматология» на базе ФГБОУ ВО «Ярославский Государственный Медицинский Университет» Министерства здравоохранения Российской Федерации.
Дополнительное образование:
29.05.21г. – Межрегиональная научно-практическая конференция «Актуальные вопросы лечения боли», г.Калуга
30.07.21-01.08.21г.
Повышение квалификации в Негосударственном образовательном частном учреждении дополнительного профессионального образования «Высшая медицинская школа» по дополнительной программе: Интервенционное лечение боли: поясничный отдел позвоночника, крупные суставы. г. Москва
4.09.2021г. Нейроанатомическая Ассамблея «Боль в спине: междисциплинарная проблема» г.Москва.
9.09.21-10.09.21г. Региональная Практическая Школа Алгологии « Интервенционные методы лечения аксиальной и головной боли», г.Владивосток
17.09.21-18.09.21г. V Международный Конгресс Ассоциации Ревмоортопедов, г. Москва



.jpeg)


Попков Станислав Витальевич
Дерматолог
Окончил в 2007 г. Южно-Казахстанскую государственную медицинскую Академию по специальности: “Лечебное дело”.
В 2009 г. окончил РязГМУ им. академика И.П Павлова
Факультет: Интернатура, Специальность: Врач-дерматовенеролог
Дополнительное образование:
2016 г. – Факультет: По дополнительной профессиональной программе профессиональной
переподготовки Специальность: “Косметология” (в обьеме 576 часов).
Первый Московский государственный медицинский университет им. И. М. Сеченова, Москва.
2016г. -Факультет: По дополнительной профессиональной программе Специальность:
“Деструктивные методы лечения в дерматовенерологии и косметологии” (в обьеме
36 часов). ФГБОУ ДПО РМАНПО МИНЗДРАВА РОССИИ
2012г. – Факультет: По тематическим курсам повышения квалификации врачей
Специальность: “Дерматоскопия как современный метод визуальной диагностики
заболеваний кожи. (в обьеме 72 часа).
ФГБОУ ВПО “Тульский государственный университет”

Фёдоров Андрей Валерьевич
Кистевой хирург
Окончил Ярославскую государственную медицинскую академию в 2012году по специальности “Лечебное дело”.
В 2013 году окончил интернатуру на кафедре травматологии, ортопедии и военно-
полевой хирургии по специальности “Травматология и ортопедия” и с 2013 года осуществляет регулярные дежурства в 8 отделении микрохирургии, реконструктивно-пластической хирургии и хирургии кисти ГАУЗ ЯО КБ СМП им. Н.В. Соловьева.

Воронцов Михаил Эдуардович
Психотерапевт. Сомнолог
Рязанский государственный медицинский университет им. И. П. Павлова, г. Рязань
Закончил в 2016 г., специальность «Лечебное дело»
В 2017 г. проходил интернатуру по Психиатрии в Рязани.
Дополнительное образование:
2018 г. – ФДПО по специальности «Психотерапия».
В 2019 г. – 101-й курс трансактного анализа.

Сластинин Владимир Викторович
Врач ортопед-травматолог
Дополнительное образование:
Ежегодно стажируется в лучших западных университетских клиниках. Является автором и соавтором более 25 научных публикаций, в том числе патентов. Регулярно посещает конференции и семинары, посвящённые современным подходам к лечению патологии крупных суставов.
Область научных и практических интересов сконцентрирована, главным образом, на артроскопии и различных методах малоинвазивного лечения при повреждениях и заболеваниях суставов.

Крендиков Валентин Викторович
Ведущий травматолог- ортопед. Врач 2 категории
Окончил Ярославскую Государственную Медицинскую Академию в 2009 г.
Проходил ординатуру по специальности травматология ортопедия на базе кафедры травматология-ортопедия ЯГМА под руководством профессора Ключевского Вячеслава Васильевича с 2009 по 2011 гг.
Проходил заочную аспирантуру на базе кафедры травматология-ортопедия ЯГМА под руководством профессора Ключевского Вячеслава Васильевича с 2011 по 2015 гг.
Работал травматологом в отделении множественной и сочетанной травмы в клинической больнице скорой медицинской помощи им. Н.В. Соловьева г. Ярославль с 2011 г.
С марта 2020 года работает в Калужской Клинике Боли.
Дополнительное образование:
2015 г. сертификационный цикл по специальности травматология ортопедия на базе ЯГМУ, кафедра травматологии, ортопедии и ВПХ.
2016 г. повышение квалификации по профессиональной программе «Организация оказания медицинской помощи пострадавшим с сочетанными и комбинированными поражениями» на базе Российской медицинской академии последипломного образования г. Москва
2018 г. повышение квалификации «Подходы в лечении переломов костей таза и вертлужной впадины» г. ГрацАвстрия
2018 г. Организовал обучающий курс на базе отделения множественной и сочетанной травмы в клинической больнице скорой медицинской помощи им. Н.В. Соловьева по теме «лечение переломов костей таза». За время работы курс прослушали 16 курсантов из разных регионов России.
Выступал как докладчик на всероссийских конференциях с международным участием «Травма 2018», «Евразийский ортопедический форум 2019» с докладом «Лечение низкоэнергетических переломов костей таза у пациентов пожилого и старческого возраста».

Алешина Елена Сергеевна
Кардиолог. Врач функциональной диагностики
В 2013 году окончила Смоленскую государственную медицинскую академию.
2013-2014 гг. интернатура по терапии.
С 2014 г. работала терапевтом в КБСМП г. Смоленска.
В 2014 г. профессиональная переподготовка по специальности “Функциональная диагностика”.
В 2015 г. профессиональная переподготовка по специальности “Кардиология”.
Дополнительное образование:
В 2014 г. профессиональная переподготовка по специальности “Функциональная диагностика”.
В 2015 г. профессиональная переподготовка по специальности “Кардиология”.

Моисеева Елена Анатольевна
Акушер-гинеколог. Врач высшей категории
В 2000 году с отличием окончила Смоленскую Государственную Медицинскую Академию, по специальности «Лечебное дело».
2000-2001 – интернатура на базе Калужской областной больницы, по окончании присвоено звание акушер-гинеколог
В 2013 году присвоена высшая категория врача по специальности “Гинекология”.
Дополнительное образование:
2002 – СГГУ, «Эндоскопия в гинекологии»
2002 –ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И.Кулакова” Министерства здравоохранения РФ, г. Москва «Заболевания шейки матки и влагалища»
2006 – Смоленская государственная медицинская академия, повышение квалификации «Акушерство и гинекология»
2011 – Смоленская государственная медицинская академия, повышение квалификации « Акушерство и гинекология»
2012- НГМУ « Репродуктивное здоровье девочек и подростков»
2014 – обучение в США Пенсильвания, г. Питтсбург по программе «Open world» в клинике «Magee womens hospital»
2014 – Швейцарская клиника г. Москва « Преодоление технических трудностей при эндоскопических вмешательствах»
2015 – г. Москва « Лечение пролапса гениталий с помощью урогинекологического пессария»
2015 – г. Москва « Медикаментозный аборт»
2016 – НГМУ, повышение квалификации «Акушерство и гинекология»
2017 – СГМУ «Гинекологическая эндокринология»

Убогий Андрей Юрьевич
Уролог. Врач высшей категории
С отличием окончил Смоленский государственный медицинский институт по специальности “Лечебное дело” в 1986г.

Сидоров Игорь Николаевич
Травматолог- ортопед. Врач высшей категории
Окончил в 2008 году Тверскую государственную медицинскую академию по специальности “Лечебное дело”.
В 2009г интернатура по специальности “Травматология”
2009-2011 ординатура по специальности “Травматология и ортопедия”.
2011-2013 Работал травматологом-ортопедом в Калужская областной клинической больнице скорой медицинской помощи им. К. Н. Шевченко.

Солдатова Ирина Викторовна
Анестезиолог. Алголог. Врач высшей категории
В 2004 году с отличием окончила Смоленскую государственную медицинскую академию.
2004-2006гг. – ординатура по анестезиологии и реаниматологии (СГМА).
С 2006г по 2015г. работала в Калужской областной больнице.
Гараничев Денис Леонидович
Челюстно-лицевой хирург. Врач высшей категории
Окончил в 2011 году Ярославскую государственную медицинскую академию по специальности “Лечебное дело”.
Прошел ординатуру по специальности “Челюстно-лицевая хирургия” в Ярославской государственной медицинской академии в 2013 году.
Прошел обучение в 2016 году в Первом московском государственном медицинском университете им. И.М. Сеченова по специальности “Эстетическая хирургия головы и шеи”.
Дальнейшее обучение по специальности «Челюстно-лицевая хирургия» в “Российской медицинской академии непрерывного медицинского образования Министерства здравоохранения Российской Федерации”.
Показать всех врачей >>
- »
- »
Триггерные точки. Симптомы, причины, лечение.
Самый эффективный и доступный метод лечения триггерных точек –
это глубокий поглаживающий массаж. Узнайте как его нужно проводить!
Триггерные точки, что это такое?
Для упрощения понимания – триггерная точка – это пучок слипшихся волокон в мышце, в которых происходят застойные явления, которые и вызывают боль. Также характерной особенностью триггерных точек является боль на растяжение. Триггерные точки в мышцах – это патология, причем патология невоспалительного характера, поэтому противовоспалительные препараты и не помогают.
Триггеры могут сформироваться в любой скелетной мышце и могут существовать годами. Несмотря на то, что организм имеет свойство самостоятельно себя исцелять, триггерные точки не часто проходят самостоятельно, а просто переходят в латентную форму, то есть перестают излучать боль, но продолжают существовать.
Триггерная точка мышце – это самая распространенная патология в мире вообще. Странно, что мы про это практически ничего не слыша раньше.
На рисунке схематически изображена мышца и в центре мышцы сформировавшаяся триггерная точка.

Травма и Триггерные точки.
Одним (но не самым популярным) из механизмов появления триггерных точек в мышцах является механическое повреждение тканей (травма). Это может быть растяжение или надрыв мышцы или сухожилия, раздавливание мышцы, перелом, ушиб и так далее. После механического повреждения начинается процесс воспаления и, как правило, обездвиживание сегмента. Оба этих фактора способствуют появлению триггерных точек в мышцах.
Посмотрите видео о том, как триггеры становятся самым частым осложнением после травмы и обычно доставляют еще больше страданий (симптомов) пациентам.
Однако, самой частой причиной формирования и активации миофасциальных триггеров является мышечная перегрузка, как хроническая, так и разовая.
триггерные точки – осложнение после травмы
Триггерные точки и причины их появления
Чтобы не перегружать посетителя сайта вопросами появления триггерных точек, обозначим наиболее частые причины формирования триггерных точек в мышцах. Этот список не исчерпывающий, но показывает самые частые причины образования этой патологии.
Самая частая причина – мышечное перенапряжение (мышечная перегрузка), как разовая, так и хроническая. Разовая перегрузка мышц – это такие неловкие движения, как попытка поднять тяжелый чемодан или снятие аккумулятора с машины. Часто людей “прихватывает” при таком неловком движении.
К хронической перегрузке можно отнести длительное положение сидя. Мышцы хронически перегружаются, чтобы поддерживать вертикальное положение туловища. Часто страдает не только поясница, но и шея и грудной отдел.
Неловкие и нетипичные резкие движения. Люди могут получить триггеры в мышцах когда подскальзываются и пытаются удержать равновесие. В общем любое нестандартное движение.
Длительное нахождение в неудобной позе. Этой категории подвержены парикмахеры, кто постоянно держит поднятые руки.
Длительное нахождение мышц в укороченном состоянии. Мышцы привыкают к укороченному состоянию и остаются в этом положении. Очень сильно подвержены формированию триггеров мышцы задней поверхности бедра при длительном сидении (также комбинируется с пережатием мышц). Стоит обратить внимание на вашу позу во время сна или чтения лежа.
Длительное пережатие мышц одеждой или та же поза сидя. При пережатии мышц следует замедление кровообращения, что способствует формированию триггеров.
Первичная травма: часто триггерные точки появляются в мышцах после травмы в виде осложнения. Это может быть осложнение после ушиба, перелома, надрыва сухожилий, вывиха и так далее.
ВАЖНО: Следует отличать процессы формирования триггреных точек и процессы их активации!

Симптомы триггерных точек
Симптомов триггерных точек достаточно много, вот некоторые из них.
Во-первых триггерные точки излучают боль. Боль может быть либо постоянная, это когда триггерная точка в активном состоянии, либо боль может утихнуть, под действием защитных механизмов нашего организма.
Во-вторых ограничение подвижности, так как мышца не может полностью растянуться, в виду слипшихся волокон. Люди ошибочно говорят, что у них короткие связки, тугие мышцы и так далее. На самом деле это именно патология и именно триггеры не дают мышцам полностью растянуться до анатомически здоровой длины. Это в свою очередь ведет к изменению двигательного стереотипа. Так как если мышцу с триггером пытаться тянуть, то это ведет к болевому синдрому и человек все менее охотно выполняет те действия, которые ведут к боли, так и формируется нарушение двигательного стереотипа.
Длительность существования триггерных точек:
Триггерные точки в мышцах могут существовать длительное время, то есть многие месяцы и даже десятилетия. Важно понимать, что триггерные точки могут переходить из активного состояние в латентное, то есть перестают излучать боль, но продолжают существовать и могут в любой момент перейти в активное состояние под действием провоцирующих факторов. Триггер в переводе с английского – курок, спусковой механизм. Это подразумевает, что какое-либо внешнее воздействие может активировать боль из триггерных точек. Как правило триггерные точки не расформировываются самостоятельно, то есть не излечиваются, а просто находятся в “спящем режиме”.

Лечение триггерных точек ударно-волновой терапией
Одним из результативных методов лечения миофасциальных триггерных точек является фокусная (фокусированная) ударно-волновая терапия.
УВТ – это физиотерапевтический метод, в основе которого лежит воздействие ультразвуковой ударной волной на заинтересованную область (область триггерной точки). Основными свойствами УВТ являются:
- Высокое давление волны (измеряется в bar)
- фаза разряжения (сначала идет сжатие, потом создается отрицательное давление)
- Высокая скорость ударного импульса.
Посмотрите видео с полной процедурой лечения триггерных точек лопаточной и плечевой области.
Лечение триггерных точек на УВТ
Феномен триггерных точек – зона отраженной боли
Одним из феноменов триггерных точек является отраженная боль. Боль может возникнуть не только в месте самого тяжа в мышце, но и на отдаленной от него территории. допустим, триггер в четырехглавой мышце бедра может давать отраженную боль в колено и врачи будут искать причину боли именно в колене, хотя источник боли находится вдали сантиметров на 30 от места боли.
Человеку может быть поставлен туннельный синдром запястья, а боль иррадиирует из триггерной точки в предплечье или даже плече.
Триггеры в поясничной мышце, которая находится глубоко в животе, могут давать отраженную боль в промежность и заболевшие попадут к урологу или гинекологу, которые не смогут найти истинных причин болей. Отсюда неправильно поставленные диагнозы и нерезультативное лечение.
Феномен отраженной боли до конца не описан, но считается, что болевые ощущения могут передаваться по фасциям.
Эту историю я слышал от врача мануального терапевта, поэтому не претендую на ее достоверность, но она очень похожа на правду. Одними из первых что-то неладное с болью заподозрили стоматологи. Люди обращались к ним с предположительно зубной болью. После того, как стоматолог сначала пытался лечить зубы, потом полностью их удалял, боли оставались. То есть вырвали все зубы, а “зубная” боль все равно осталась. Боль в таком случае была именно миофасциальная и отдавала в челюсть.
Также в зоне отраженной боли от одной триггерной точки, могут сформироваться новые триггеры.


Диагностика триггерных точек
Один из самых частых вопросов, которые мне задают – это как диагностировать триггерные точки в мышцах? Отвечаю – самый простой и верный способ – это пальпация – то есть взять и нащупать триггеры пальцами. Не все триггеры получится нащупать быстро, а некоторые и не получится найти вовсе, но это (как в анекдоте) не значит, что их нет. Даже самые опытные специалисты, кто привык пальпировать пациентов, находят триггерные точки, хотя это не сложно, особенно учитывая, что их бывают десятки у одного вроде бы и вполне здорового человека.
Существуют однако и более точные методы диагностики, такие как УЗИ (про этот метод диагностики рассмотрим позже), диагностика тепловизором. На поверхности кожи, под которой есть триггерные точки, температура тела то ли выше, то ли ниже (это надо уточнить,) но точно отличается, от условно здоровой. Однако этот метод не является более точным, скорее наоборот.
Самый простой и верный способ нахождения и определения триггерных точек – это глубокая пальпация.
Триггерные точки – степени тяжести
Итак мы разобрались, что такое триггерные точки в мышцах. И так же мы заметили, триггер триггеру рознь. Этот параграф написан на основе заимствованной информации и по наблюдениям специалистов, с кем мне довелось общаться, и по опыту проведенных осмотров и сеансов массажа.
Бывают такие случаи, причем они не редкие, особенно на пояснице. Осматриваем и пальпируем поясницу, а там не то что триггерные точки, там вся мышечная ткань совершенно неэластичная, как твердый пенопласт и взять, найти и отдельные триггерные точки, которые будут прямо точками, как описывают все учебники, просто не получается. Часто на пояснице бывает сплошная пораженная триггерами мышечная ткань, почти без признаков здоровой ткани. Причем бывает что слой кожи достаточно мобилен относительно мышц, то есть скользит по мышцам, но сами мышцы в тяжелом состоянии.
Тем не менее миофасциальные триггерные точки можно условно разделить на 4 категории по степени тяжести. Степень тяжести определяет какое количество сеансов потребуется для мышцы, чтобы ее полностью восстановить. Причем по мере проведения лечения состояние мышц будет постепенно улучшаться, и мышцы будут переходить от более тяжелой стадии к легкой и до полного выздоровления. Особенно хорошо Вы это осознаете, когда будете проводить сеансы массажа и сможете почувствовать это на себе.
Обычно степень тяжести зависит от давности существования триггеров и от степени нагрузки на мышцу при ежедневной активности. Поясница, так как мы сидим и держим тело этой группой мышц; шея, так как часто сидим вытянув голову вперед и мышцы шеи перенапряжены; ягодицы, так мы сидим именно на них и там имеет место ишемия мышечной ткани, что ведет к формированию триггеров.


4 степени тяжести триггерных точек
Третья степень тяжести ТТ – тяжелая
При глубоком разминании (воздействии на триггер) пораженной мышцы присутствует как локальная сильная боль, так и иррадиирующая боль, то есть отраженная боль в другое место. Обычно это проявляется так, допустим:
при массаже шеи сзади стреляет в затылок
при массаже шеи спереди стреляет в ухо или глаз
из под лопатки стреляет в локоть
от плеча стреляет в руку
из поясницы стреляет в ягодицу или низ живота
из ягодицы стреляет вплоть до пятки
от передней поверхности бедра стреляет в колено
Это не полный список, но суть Вы должны понять.
Ничего страшно в отраженной боли нет, это может быть либо первичный триггер, либо существующий долгое время, хоть десятилетия. На такую мышцу вероятнее всего потребуется около 4-10 сеансов, чтобы вылечить эту мышцу и вернуть ей ее функцию. Бывает что когда массаж только начинается – триггер не сильно реагирует первые секунд 10-30, то есть не больно, но потом боль нарастает – это критерий того, что мышца не здорова.
Третья степень тяжести триггеров встречается часто, практически у каждого, просто их намного меньше, чем триггеров второй степени тяжести.
Вторая степень тяжести триггерной точки – средняя.
При глубоком и сильном разминании триггера появляется сильная боль, но уже только локально. Боль может немного растекаться за пределы точки и массируемой мышцы, но локализована в одном месте. Это самая распространенная степень тяжести. Как правило все латентные и активные триггеры имеют эту степень тяжести. На мышцы с такими тяжами ориентировочно потребуется 2-6 сеансов хорошего массажа. Хорошо поддаваться пассивному растяжению на пост-изометрической релаксации мышцы уже могут после 2-3 процедур. Опять, спешить не надо, вылечивание мышц занимает время, будьте к этому готовы.
Первая степень тяжести – легкая
При глубоком разминании триггерных точек первой степени тяжести чувствуется умеренно-сильная боль в зоне разминания. Достаточно часто хватает одного-двух сеансов массажа и пост-изометрической релаксации, для полной ликвидации триггеров и полного выздоровления мышцы через несколько дней после процедур. Как правило такие триггеры существовали недолго.
У среднестатистического пациента с болью в спине (шее, ягодицах, ногах) практически всегда встречаются триггерные точки первых трех степеней тяжести. Страшного в этом нет ничего, просто каким-то мышечным тяжам нужно будет уделить больше времени терапии.
Четвертая, самая тяжелая – миофиброз

Виды триггерных точек
Первичная (ключева) триггерная тачка
Ключевая триггерная точка – точка ответственная за формирование или активацию других (сателлитных) триггерных точек. То есть сначала формируется триггер в какой-то мышце, допустим от хронических перегрузок этой мышцы, а потом формируются еще триггеры в других мышцах в зоне отраженной боли от первичного триггера. Часто при инактивации первичной триггерной точки инактивируются и вторичные, и наоборот – несмотря на проведения лечения вторичных триггеры, они появляются снова.
Вторичная (сателлитная) триггерная точка
Это триггерная точка, которая сформировалась или была активирована под действием первичной триггерной точки. Как мы писали ранее, иногда инактивация первичной триггерной точки может привести к инактивации вторичного триггера. В общем, вторичные триггеры зависят и формируются от так называемых главных. Суть именно в этом.
Профилактика триггерных точек
К профилактическим мерам по формированию и активации триггерных точек мы рекомендуем хотя бы изредка проводить ЛФК, направленное на растяжение “зыбитых и уставших” мышц. То что мы называем “забитостью” – на самом деле является патологией. И превентивной мероя – является растягивание мышц.
Важно вернуть анатомический объем движения этим мышцам. Для этого следует выбрать “мышцы-мишени”, которые наиболее подвержены перенапряжению именно в вашем случае. Это могут быть мышцы поясничного отдела, ввиду того, что мы много сидим. А могут быть и мышцы шейно-воротинковой зоны.

Самомассаж триггерных точек
Для проведения превентивных мер от формирования триггерных точек – можно проводить самомассаж. Для этого потребуются спортивные роллы (миофасциальные роллы, мячи и т.д.) которые можно купить в спортивных магазинах.
Прокатывания следует проводить:
Долго (минимум по 15-20 мин на одну область)
Сильно (то есть с большим нажатием и усилием)
Интенсивно (можно использовать несколько приемов: первыфй – нажать и подержать, второй – нажать и разминать, третий – раскатывать)
Глубоко, воздействие идет именно на мышцы, а не на коже. Со временем (последующие процедуры) верхние слои мышц начнут мягчеть и будут пускать вас к более глубоким слоям мышц.
Важно – не торопитесь и наберитесь терпения, на восстановление от хронических триггерных точек могут уйти недели и месяцы.
Проводите раскатывания болезненных зон по 2-4 зоны в неделю и по мере восстановления зоны, чтобы не оставалось болей от предыдущего сеанса.

«У меня голова болит, сказали, это от шеи. Остеохондроз на рентгене…».
(Из жалоб на приёме).
Головная боль при патологии мышц шеи
Головная боль при шейном остеохондрозе – довольно распостранённое явление. Существует термин –“цервикогенная головная боль”, который предполагает инициирующую роль патологии шейного отдела позвоночника в происхождении болевых ощущений в области головы, которые могут как провоцироваться, так и уменьшаться, или проходить, частично или полностью, под влиянием воздействий на шейный отдел позвоночника (движения, манипуляции, инъекции “сухой” иглой или введение анестетиков).
Остеохондроз – это совокупность дегенеративных изменений шейного отдела позвоночника и реакции организма на них. Они развиваются в течение длительного времени.
На различных этапах патологического процесса ведущую роль в развитии болевого синдрома играют различные факторы: грыжи и протрузии межпозвоночных дисков, с последующим сдавлением нервных корешков или спинного мозга, сужение позвоночного канала и/или межпозвоночных отверстий, нестабильность позвонков, приводящая к избыточному смещению относительно друг друга при движении, патология межпозвонковых (фасеточных) суставов, связок и мышц.
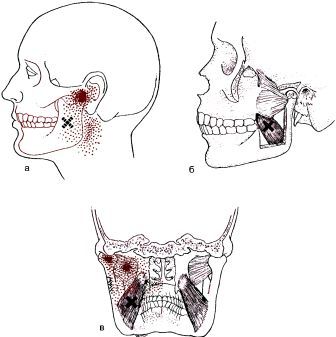
Именно о головной боли, связанной с патологией мышц и пойдёт речь в данной статье. Ввиду обширности темы, в качестве примера рассмотрим головную боль при миофасциальном синдроме ременной мышцы шеи.
Под термином миофасциальный болевой синдром (МФБС) подразумевается комплекс двигательных, чувствительных и вегетативных симптомов, вызываемых активацией миофасциальных триггерных точек. Последние представляют собой раздражённый участок скелетной мышцы с расположенным в нём сверхчувствительным, определяемым на ощупь, узлом, расположенным в уплотнённом мышечном пучке. Обязательным является наличие отражённого феномена, т.е. боль, мышечные спазмы, сужение или расширение сосудов, появление которых связано с триггерной точкой, но проявляющихся на некотором расстоянии от неё, и имеющие строго определённую локализацию, редко совпадающую с проекцией периферического нерва или сегмента дерматома. Различают активные и латентные (неактивные, скрытые) точки. Воздействие на активную триггерную точку усиливает характерные, имеющиеся у больного жалобы, тогда как наличие латентной проявляется локальным мышечным напряжением, тугоподвижностью, повышенной утомляемостью, ощущением онемения.
При наличии МФБС ременной мышцы шеи, больные обычно предъявляют жалобы на одностороннюю боль в шее, голове и глазу, снижение остроты, нечёткость зрения, светобоязнь, отек, преимущественно окологлазничной области, скованность в шейном отделе. Причём, боль распространяется из затылочной области в глазницу, проходя через череп, как бы, насквозь. Триггерная (болевая, запускающая) точка находится чуть выше середины шеи, примерно на расстоянии ширины двух-двух с половиной пальцев от средней линии.
К факторам, способствующим возникновению болей относятся: работа за столом, во время которой, голова постоянно повёрнута в одну сторону, сон на неудобной подушке, нарушения осанки, такие как, сколиоз, сутулость, физическая работа на сквозняке, и т.п.
Чем лечить?
Основными способами лечения являются: обязательное устранение провоцирующих факторов, мануальная терапия, массаж, лечебная физкультура, рефлексотерапия, физиотерапия (лазер, ультразвук), обкалывание лечебными смесями.
Способ и комбинация методов лечения определяется лечащим врачом, после того, как установлен окончательный диагноз. Учитываются показания и противопоказания
Упражнения для самостоятельного выполнения даются, как правило, только после того, как острая боль снята. Врач должен быть уверен в том, что пациент усвоил порядок их выполнения.
Автор – врач-невролог, мануальный терапевт Дмитрий Геннадьевич Цыро.
Напряжение мышц плечевого пояса и шеи часто бывает причиной головных болей, усталости и дискомфортного ощущения в мышцах, болей различного характера.
Хотя боль в плечевом поясе может быть и без напряжения мышц. Казалось бы при пальпации мышцы мягкие, однако, в них также есть триггерные точки, большие уплотнения, вызывающие усталость и боль.
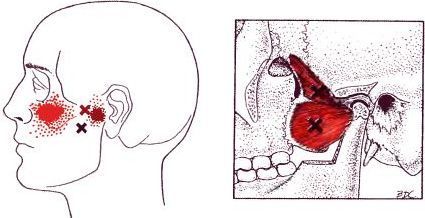
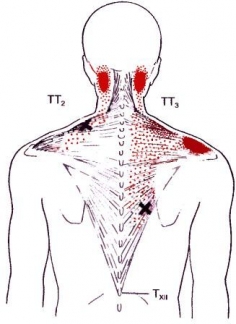
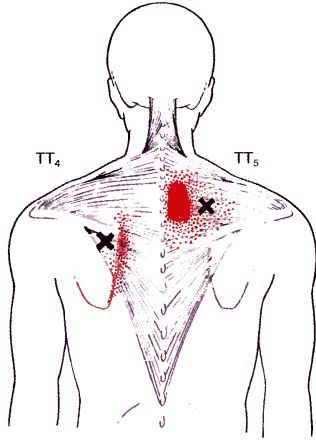
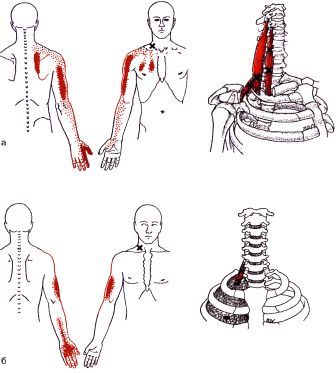
В данном случае следует пальпировать и инактивировать в первую очередь точки 6 и 2 (показаны на рис.5). Они располагаются в углу сверху надплечья у плечевого сустава и в середине поверхности надплечья, либо чуть кзади, либо кпереди.
Представляют собой такие триггерные точки довольно большие мышечные уплотненные массы как жилы, которые довольно хорошо поддаются инактивации. При этом часто болезненны. Чаще бывает ощущение рези изнутри.
После инактивации таких триггерных точек часто после процедуры болят мышцы до нескольких дней. Если напряжение мышц не ушло, следует проработать выше и ниже лежащие зоны.
Шея, кранио-вертебральный отдел могут приводить к спазму мышцы плечевого пояса. После инактивации триггерных точек в мышцах шеи и затылка уходит напряжение в мышцах плечевого пояса
После инактивации указанных триггерных точек расслабляются мышцы
спазмированные верхней части плечевого пояса, надплечий и шеи.
Может сохраняться напряжение нижней части мышц между лопаток. В этом случае следует искать триггерные точки, удерживающие спазм в мышцах, в области между лопаток от их крыльев до позвоночника и в паравертебральной области вдоль позвоночника. Это точки 7, 4, 5, 3 показанные на рис.5 и ближе к позвоночнику.
Данные точки также часто бывают при их инактивации болезненны.
Могут давать ощущения зуда. У одной пациентки, страдающей хроническим бронхитом и заболеванием желудка и кишечника триггерные точки между нижней частью лопатки и позвоночником с левой стороны давали ощущения зуда, что она связывала с корешковым синдромом. После инактивации этих триггерных точек зуд стал меньше.
Часто напряжение мышц плечевого пояса вызывают триггерные точки в мышцах поднимающей лопатку, отчего болезненно и поднятие руки, и в надлопаточной мышце. В этом случае следует инактивировать триггерные точки в мышцах над лопаткой и области дельтовидной мышцы, плечевого сустава и внутренней стороны плеча.
При успешной инактивации этих триггерных точек боль проходит, снимается мышечный спазм, рука поднимается легче и увеличивается амплитуда движения. Проходят дискомфортные и болезненные ощущения в плечах и между лопаток.
Также примерно в этой области верхняя точка в области перехода плеч в шею может давать боль при поворотах головы при прострелах и обострения. Применяется в комплексе ДЭНС-терапия с частотой 77 Гц, при болях 20 Гц, рефлекторное воздействие на зоны по системе Су-Джок.
Если спазм мышц не проходит и остается напряженной одна порция мышц и инактивация триггерных точек не приводит к успеху, следует поискать триггерные точки в паравертебральных мышцах. Вдоль позвоночника у самых позвонков часто располагаются мелкие триггерные точки, которые и вызывают спазм отдельной группы или порции мышцы.#нацпроектдемография89
Дата публикации 28 января 2021Обновлено 19 мая 2023
Определение болезни. Причины заболевания
Миофасциальный синдром — это болезненное состояние, для которого характерна боль в любой части тела и болезненные мышечные напряжения с локальными уплотнениями — триггерными точками. Источником такой боли становятся мышцы и фасции — соединительная ткань, покрывающая мышцы.
Миофасциальный синдром — распространённая патология. Она встречается у 3-13 % населения США, т. е. у 21-93 % американцев с хронической скелетно-мышечной болью [27].
Миофасциальная боль — одно из проявлений миофасциального синдрома. Она развивается при хронической скелетно-мышечной боли и может возникать в любых скелетных мышцах.
Такая боль является причиной частых обращений к ревматологам, неврологам, ортопедам, гнатологам и другим врачам, специализирующихся на лечении боли. Однако диагноз часто пропускают, так как миофасциальная боль — малоизученный феномен [1].
Триггерные точки, как и миофасциальная боль, могут располагаться в любой мышце. Их появление не зависит от расы и пола, однако с возрастом риск образования увеличивается.
Вероятность возникновения триггерных точек также зависит от уровня физической активности. Люди, которые ведут малоподвижный образ жизни, более склонны к появлению триггерных точек чем те, кто ежедневно энергично тренируются. Это связано с состоянием мышечной ткани: у активных людей мышцы лучше кровоснабжаются, в них быстрее протекают все биохимические реакции.
Развитию миофасциальной боли способствуют многие факторы:
- перегрузка нетренированных мышц — часто такое происходит во время работы на даче;
- резкие движения;
- чрезмерные физические нагрузки;
- болезни внутренних органов, например гепатит и пиелонефрит;
- эмоциональный стресс.
Боль в поражённых внутренних органах и суставах приводит к защитному напряжению мышц. Это позволяет разгрузить сустав и создать мышечный корсет вокруг внутреннего органа. Например, при некоторых болезнях желудка тонус сгибателей шеи снижается, а тонус разгибателей повышается. Это приводит к боли в области затылка.
Эмоциональный стресс также сопровождается мышечным напряжением, чем может активировать триггерные точки. При этом мышцы могут оставаться в спазмированном состоянии даже после прекращения стресса.
Другими причинами миофасциального синдрома могут стать длительное статическое напряжение мышц и стереотипные движения, особенно в условиях низкой температуры. К таким факторам относят частые повороты и наклоны туловища, однообразный тяжёлый физический труд, длительную сидячую работу в офисе или долгие поездки за рулём.
Спровоцировать появление триггерных точек может сдавление мышц ремнями, лямками рюкзака, узкими бретельками, тугими джинсами или тяжёлой шубой.
Ещё одна причина — длительная неподвижность мышцы, например сон в одной и той же позе или ношение гипса после перелома.
Свой вклад в формирование миофасциального синдрома также вносят:
- разная длина ног;
- асимметрия скелета;
- нарушения осанки;
- плоскостопие;
- аномалия строения грудной клетки и таза;
- анемия;
- низкий уровень кальция, калия, железа и витаминов С, В1, В6 и В12;
- дефицит витамина D;
- хронические инфекции, например цистит;
- недосыпание;
- радикулопатия;
- депрессия;
- гипотиреоз;
- гипогликемия;
- гиперурикемия — повышенный уровень мочевой кислоты в крови [1][4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы миофасциального синдрома
Классическими признаками миофасциальной боли являются:
- появление триггерных точек, которые вызывают отражённую (иррадиирующую) боль в конкретных зонах, характерных для каждой мышцы;
- скованность и ограниченность движений в той части тела, где возникла миофасциальная боль;
- видимые на глаз или ощутимые при пальпации ответные подёргивания мышц.
Пациенты с миофасциальной болью обычно жалуются на местные ноющие и плохо локализуемые боли в мышцах и суставах, которые часто не дают им уснуть. Боль может быть очень сильной и отдавать в конечность. Такое состояние пациенты часто трактуют, как ущемление нерва.
Миофасциальная боль может вызывать напряжение, мышечную слабость, треск и щелчки в суставах, а также вегетативные явления, например потливость, ощущение “ползания мурашек” и изменения температуры кожи.
Спазмированная мышца, сдавившая проходящий рядом кровеносный/лимфатический сосуд или нерв, может вызвать дополнительные симптомы, такие как онемение и отёк части тела. При спазмировании мышц шеи может возникнуть головокружение, заложенность и шум в ухе.
Согласно наблюдениям, чаще спазм возникает в мышце, поднимающей лопатку, грушевидной, трапециевидной, лестничной мышцах и квадратной мышце поясницы.
Свыше 70 % триггерных точек соответствуют акупунктурным точкам, которые используются для лечения боли [2]. При этом в каждой мышце может быть минимум одна триггерная точка.
Каждой точке характерны свои зоны иррадиации. Например:
- при появлении триггерной точки в височной мышце боль распространяется в различные части головы и даже зубы;
- при триггерной точке в верхней части спины — в область шеи, виска, нижнюю челюсть и руку;
- при точке в нижней части спины — в поясницу, ягодицы, бёдра и копчик;
- при точке в области шеи — в лопатку, затылок, лоб, темя и уши;
- при точке в области живота — в бок, поясницу и бёдра [10].
Активные триггерные точки являются непосредственным источником боли. После их стимуляции боль распространяется в отдалённые, но строго определённые зоны, как на картинках выше.
Латентные триггерные точки вызывают скованность и ограничение движений в мышце, но не являются источником боли [3]. Они болят только при пальпации. Их активация чаще происходит из-за стресса, постоянного мышечного напряжения и нарушения осанки. Появляются такие точки в ответ на первично-активные триггерные точки и обычно исчезают после того, как активная точка была инактивирована.
Уплотнение участка мышцы может предшествовать формированию триггерной точки, поэтому его появление не всегда сопровождается болью.
Патогенез миофасциального синдрома
Патофизиология миофасциальной боли не совсем понятна. Считается, что в основе этой патологии лежит нарушение сократимости мышц и уменьшение их способности к расслаблению.
Согласно теории ишемического спазма мышцы, развитие миофасциального синдрома начинается с острой или хронической перегрузки мышцы [38]. Эта перегрузка запускает каскад патологических изменений:
- нарушается кровоток;
- повреждаются ткани;
- накапливаются воспалительные вещества;
- раздражаются болевые рецепторы;
- возникает боль;
- усиливается спазм мышцы.
Длительный спазм приводит к рубцеванию мышцы и формированию триггерных точек. Мышца становиться менее растяжимой, что ведёт к ограничению движений.
Поражение может локализоваться как в пределах нескольких миофибрилл — микроструктурной части мышцы, так и в мышечных группах.
Один из показателей изменения тонуса мышц — наличие локальных уплотнений. Они могут образоваться в вялой (гипотоничной) мышце в виде малоактивных образований или как триггерный феномен в виде уплотнённого участка мышцы с выраженной местной и отражённой болью и локальным судорожным ответом.
Как показало исследование 2008 года, в мышечной ткани вокруг активных триггерных точек повышена концентрации веществ, связанных с болью: медиаторов воспаления, нейропептидов, цитокинов и катехоламинов. Вокруг неактивных триггерных точек концентрация этих соединений была меньше по сравнению с активной точкой, но больше, чем у обследуемых без миофасциального синдрома [6].
Согласно другому исследованию, несколько лоскутов в области триггерных точек тесно связаны с нервными волокнами и моторными концевыми пластинами позвонков. Вероятно, напряжение мышц при миофасциальном синдроме может быть связано с дисфункцией этих моторных концевых пластин и повышенной чувствительностью восходящих нервных волокон и нейронов задних рогов спинного мозга [7].
Благодаря ещё одному исследованию, проведённому в Испании в 2011 году, у женщин была обнаружена связь между количеством активных триггерных точек и интенсивностью спонтанной боли [8]. Взаимосвязь была прямо пропорциональной: чем больше было точек, тем сильнее выражалась боль.
Классификация и стадии развития миофасциального синдрома
В Международной классификации болезней (МКБ-10) нет отдельного кода для миофасциального синдрома. Он относится сразу к нескольким рубрикам:
- М79.9 — “Другие болезни мягких тканей, не классифицированные в других рубриках”;
- М79.1 — “Миалгия”, т. е. боль в мышцах;
- М72.5 — “Фасциит, не классифицированный в других рубриках”, т. е. воспаление ткани, покрывающей мышцы;
- М62.9 — “Неуточнённые нарушения мышц” [39].
Сам синдром подразделяют на первичный и вторичный [9].
Первичный синдром связан с первоначальной дисфункцией мышцы, например перерастяжением, повторной микротравмой, переохлаждением мышцы и работой за компьютером в неправильной позе.
Вторичный синдром развивается на фоне патологий позвоночника и других соматических заболеваний. К таким причинам относят остеоартроз, сколиоз, разную длину ног, ревматоидный артрит, гипотиреоз, хронические инфекции, например кандидоз, и др. [3].
Течение миофасциальной боли разделяют на три фазы:
- I фаза — острая боль: постоянные мучительные боли, есть активные триггерные точки;
- II фаза — подострая боль: болезненные ощущения возникают только при движении;
- III фаза — хроническая боль: чувство дискомфорта и умеренные мышечные нарушения, есть латентные триггерные точки, которые активируются под воздействием негативных факторов [5].
Острая миофасциальная боль развивается в ответ на определённое событие или травму, например после быстрого неловкого движения. Хроническая боль может возникать в результате плохой осанки или чрезмерной мышечной нагрузки [4].
Осложнения миофасциального синдрома
Триггерные точки могут возникать в результате соматических заболеваний [3]. Боль в поражённом органе приводит к защитному напряжению рядом расположенных мышц:
- при язве желудка или заболевании почек триггерные точки формируются в мышцах позвоночного столба;
- гинекологическая патология может привести к появлению триггерных точек в мышцах тазового дна и хронических болей внизу живота и спины;
- при ишемической болезни сердца триггерные точки обычно формируются слева в лестничных, большой грудной, подключичной и трапециевидной мышцах.
Появление таких триггерных точек затрудняет диагностику изначальной патологии, так как они изменяют “классическую” клиническую картину болезни. Миофасциальная боль может замаскировать течение таких серьёзных состояний, как аппендицит или инфаркт миокарда.
Лечение триггерных точек временно облегчает боль, иррадиирующую из внутренних органов. Без лечения миофасциальный синдром может усугубить симптомы остеохондроза, сколиоза или другого основного заболевания, тем самым формируя порочный круг.
В качестве осложнений также можно отметить сдавление сосудов и нервов спазмированной мышцей. Это состояние приводит к радикулиту и вазомоторным нарушениям: приливам, повышенной потливости и побледнению кожи.
Диагностика миофасциального синдрома
Диагностировать миофасциальный синдром сложно из-за малоизученности патогенеза, обилия симптомов и возможного сочетания с другими болезнями. У этой патологии нет стандартизированных методов диагностики [9]. Поэтому поставить точный диагноз может только опытный специалист.
Эталонным источником по диагностике и лечению миофасциального синдрома считается книга Дж. Г. Тревелла и Д. Г. Симонса “Руководство по триггерным точкам” [10]. Авторы выделили две группы диагностических критериев миофасциального синдрома.
“Большие” критерии:
- жалобы на локальную или отражённую боль;
- уплотнение в мышце, обнаруженное при пальпации;
- повышенная чувствительность в пределах уплотнения;
- характерные зоны отражённой боли или нарушения чувствительности;
- скованность и ограниченность движений в области мышцы с триггерными точками.
“Малые” критерии:
- возобновление боли или нарушений чувствительности при стимуляции триггерных точек;
- локальные судорожные подёргивания в ответ на пальпацию или пункцию (прокол) триггерных точек;
- уменьшение боли после растяжения мышцы, поверхностного охлаждения или введения анестетика в триггерные точки [10][11].
Чтобы поставить диагноз “миофасциальный синдром”, необходимо выявить у пациента пять больших критериев и один из трёх малых.
Физикальное обследование
Поиск триггерных точек — наиболее важная часть осмотра при подозрении на миофасциальный синдром. Как правило, они находятся в определённых участках мышц. При давлении на такие точки пациент подпрыгивает или вздрагивает от боли и дискомфорта. Причём боль возникает в характерной для каждой мышцы области.
Пальпируя мышцу перпендикулярно мышечным волокнам, можно обнаружить узел или тугой тяж — веревкообразное утолщение. Это и есть триггерная точка. Пальпация данной зоны очень болезненна.
В области активных и латентных триггерных точек пальпируемой мышцы могут отмечаться подёргивания, местные вегетативные реакции и сенсорные нарушения, такие как парестезии и дизестезии.
Парестезии — это ощущения, которые возникают без каких-либо раздражителей, например ползание мурашек.
Дизестезии — это ощущения, которые не соответствуют силе раздражителя. В таких случаях лёгкое прикосновение к коже может вызывать неприятные ощущения или даже сильную боль.
Часто сенсорные нарушения соответствуют зоне распространения боли.
Лабораторные исследования
Лабораторных тестов, выявляющих миофасциальный синдром, не существует. Однако они полезны в поиске предрасполагающих факторов, таких как гипотиреоз, гипогликемия и дефицит витаминов.
Перечень анализов включает общий анализ крови, скорость оседания эритроцитов (СОЭ), биохимический профиль и определение уровня витаминов C, B1, B6, B12 и фолиевой кислоты. На причину миофасциальной боли могут указать любые отклонения в результатах данных тестов.
Анализ на тиреотропин, или тиреотропный гормон (ТТГ), может быть полезным при наличии клинических признаков заболевания щитовидной железы. Допустимые значения тиреотропина для взрослых составляют 0,3-4,2 мкме/мл.
Дополнительные методы исследования
Инфракрасная или жидкокристаллическая термография позволяют визуализировать усиление кровотока, которое иногда отмечается в триггерных точках. Но данные методики применяются редко, так как они не являются стандартизированными.
МРТ, КТ и УЗИ назначают для исключения органической патологии, которая может быть источником боли. Однако исследование, проведённое канадскими учёными, показало, что ультразвуковой анализ текстуры мышц можно использовать при диагностике миофасциальной боли. Этот метод позволяет отличить здоровые ткани трапециевидных мышц от поражённых [12].
Дифференциальная диагностика
В ходе обследования важно исключить другие причины боли: фибромиалгию, радикулопатию, дискогенную боль, спондилогенную боль, заболевания суставов (артрозы, артриты) и болезни внутренних органов.
Лечение миофасциального синдрома
В лечении миофасциальной боли применяют комплексный подход. Он предполагает устранение патологического мышечного напряжения и триггерных точек.
При первичном синдроме проводится местное воздействие на поражённые структуры:
- покой и влажное горячее обёртывание поражённой мышцы;
- аппликация противовоспалительных гелей и мазей на область триггерных точек;
- ишемическая компрессия (сдавливание) триггерных точек;
- постизометрическая релаксация — расслабление мышц после их волевого напряжения;
- растяжение мышц при помощи упражнений, мягких миорелаксических техник и расслабляющего массажа;
- использование пластырей с лидокаином (местной анестезией);
- инъекции в триггерные точки.
При вторичном синдроме на первый план выходит лечение основного заболевания.
К медикаментозным методам лечения миофасциальной боли относят:
- НПВП — нестероидные противовоспалительные препараты;
- мышечные релаксанты;
- трициклические антидепрессанты.
НПВП снимают боль, воспаление и понижают температуру тела. Механизм их действия основан на подавлении активности веществ, которые участвуют в каскаде воспалительных реакций.
При выраженном болевом синдроме назначают низкие дозы трициклических антидепрессантов. Они уменьшают мышечную боль и обладают седативным эффектом.
Ишемическая компрессия триггерных точек направлена на прекращение или значительное снижение мышечного напряжения и уменьшение боли. Триггерная точка сдавливается кончиками пальцев и удерживается 60-90 секунд с постепенным увеличением силы давления.
Одновременно со сдавливанием триггерной точки производится растяжение поражённой мышцы. Это позволяет сократить время процедуры: чем больше мышца растягивается, тем сильнее она расслабляется, снимается гипертонус, быстрее происходит обезболивание.
Инъекции в триггерные точки иногда выполняются с бупивакаином, этидокаином, лидокаином, физиологическим раствором или водой для инъекций в сочетании с пассивным растяжением мышцы и/или распылением хладагента над триггерной точкой и зоной отражённой боли [13][14][15][16][17]. Всё это делается для местного обезболивания. В некоторых случаях проводится “сухая” пункция — укол в триггерною точку без введения какого-либо вещества [16][17].
Ботулотоксин типа А, вводимый в триггерные точки, уменьшает мышечный спазм на 3-6 месяцев [18][19][20][21][22][23]. Он подавляет высвобождение нейромедиатора ацетилхолина, который осуществляет нервно-мышечную передачу.
Эффективность инъекционной терапии ботулотоксином типа A в сочетании с физиотерапией была подтверждена ретроспективным исследованием испанских учёных. В ходе эксперимента были изучены медицинские карты 301 пациента с синдромом постоянной миофасциальной боли. Учёные установили, что через 6 месяцев в результате такого комбинированного лечения болевой синдром снизился у 58,1 % пациентов, в том числе у 82,9 % пациентов с синдромом первичной миофасциальной боли и у 54,9 % пациентов с вторичным синдром [23].
Осложнения, связанные с инъекциями в триггерные точки, встречаются редко и зависят от области инъекции. Они включают боль в месте инъекции, кровотечение, кровоподтёки, образование внутримышечной гематомы, присоединение инфекции, повреждение нервных или сосудистых стволов.
Местная терапия в виде пластыря с анестетиком облегчает миофасциальную боль и не вызывает дискомфорт, в отличие от инъекционных методик. Такой вывод сделали учёные из Италии в ходе рандомизированного контролируемого исследования [24].
Пациенты, принимавшие участие в эксперименте, были разделены на три группы по 20 человек: первую группу лечили в течение 4-х дней с помощью лидокаинового пластыря, приклеенного на триггерную точку; второй группе назначался пластырь с плацебо; а третья группа получала инъекции 0,5 % гидрохлорида бупивакаина.
Исследователи обнаружили, что в первой и третьей группах значительно уменьшились субъективные симптомы и увеличился порог болевой чувствительности. Причём эффективность терапии оказалась выше у пациентов третьей группы, которая получала инъекции анестетика, но они испытывали больший дискомфорт от проводимого лечения, чем пациенты из первой группы.
Пластырь используют только один раз в сутки. Его приклеивают на сухую неповреждённую кожу в области боли не больше чем на полдня, после чего делают перерыв не менее 12 часов. Перед приклеиванием пластыря волосы на коже нужно состричь ножницами, не сбривать.
Одновременно можно использовать не больше трёх пластырей. Если потребуется, пластырь можно разрезать на части, но только перед удалением защитной плёнки. Повторно использовать снятый пластырь не следует.
Важно регулярно оценивать эффективность такой местной терапии. Это позволит определить оптимальное количество пластырей, которые можно использовать одновременно, чтобы покрыть область боли или увеличить время между аппликациями.
Через 2-4 недели от начала лечения эффективность аппликаций нужно оценить повторно. Если за это время ответ на терапию был недостаточным или терапевтический эффект определяется только защитными свойствами пластыря, лечение следует прекратить.
Другими эффективными процедурами, уменьшающими боль, согласно исследованиям, можно считать фонофорез [25][26], массаж и физические упражнения [34], растяжки (работа с инструктором), ультразвук [30], электроакупунктуру, электрическую стимуляцию нерва [28][29], сочетание вышеперечисленных методик [25] и ЭМГ-БОС — биологическую обратную связь по электромиограмме [32].
В систематическом обзоре канадских учёных высказано предположение, что электроакупунктура более эффективна, чем чрескожная электрическая стимуляция нервов [33]. При электроакупунктуре в триггерную точку вводится игла, на которую подаётся электрический ток. При чрескожной электростимуляции электроды, через которые подаётся ток, накладываются на кожу, не повреждая её.
Иглоукалывание и мануальная терапия также могут быть эффективны [31][35][36]. Но, как и любой другой немедикаментозный метод лечения, они воздействуют на каждого пациента с разной эффективностью.
Исследование, проведённое учёными из Тайвани, показало, что программа самомассажа и регулярное выполнение лечебной физкультуры в домашних условиях улучшает результаты лечения миофасциальной боли и значительно повышает порог болевой чувствительности при давлении на триггерные точки [34].
В лечебный комплекс должны быть включены упражнения по перестройке неоптимального двигательного стереотипа. Они корректируют позы и движения, выполняемые в быту и во время работы.
В университете штата Мичиган проводилось изучение различных методик массажа и мануальной терапии, в результате которого был разработан специальный метод воздействия на миофасциальные структуры — “миофасциальный релиз“. Данная техника предполагает самостоятельное выполнение упражнений, без помощи врача или массажиста, что даёт возможность регулировать степень нажатия на мышцы и их растяжение, руководствуясь своими ощущениями.
Миофасциальный релиз можно выполнять с помощью различных инструментов: пенопластовых и ручных роликов, латексных шариков или других вспомогательных устройств. Они позволяют снять излишнее напряжение в триггерных точках, расслабить мышцы и связочный аппарат путём воздействия на фасцию. В результате наступает полное расслабление одной или группы мышц.
Механизмы, лежащие в основе миофасциального релиза, изучены недостаточно. Исследования, пытающиеся проиллюстрировать эффективность данной техники, часто плохо спланированы и не дают ответа на вопросы о том, как долго должна проводиться эта процедура, какой должна быть сила давления на поражённую мышцу и какое приспособление лучше подходит для упражнений.
Программа реабилитации предполагает использование ортезов: корсетов, бандажей, специальной обуви, стелек и пр. Ортопедические стельки, специальная ортопедическая обувь и подпяточники, к примеру, могут быть полезны для коррекции длины ног.
Прогноз. Профилактика
Миофасциальный синдром — не опасное для жизни состояние, но оно может значительно снизить качество жизни и стать основной причиной временной нетрудоспособности.
Вероятность развития синдрома увеличивается с возрастом и зависит от уровня физической активности [9]. Поэтому основной профилактикой является регулярная, умеренная физическая нагрузка. Она позволяет избежать развития миофасциального синдрома, остеохондроза, сколиоза и других заболеваний.
Всем людям, старше 18 лет, Всемирная организация здравоохранения рекомендует:
- 2,5-5 часов в неделю заниматься умеренной аэробной активностью — скандинавской ходьбой, пешими прогулками, утренней зарядкой;
- 1,5-2,5 часа в неделю заниматься интенсивной аэробной активностью — бегать, заниматься спортом;
- не меньше двух раз в неделю делать упражнения на развитие мышечной силы;
- как можно меньше времени проводить сидя или лёжа [37].
Если мышцы будут крепкими, упругими, эластичными, с хорошим кровоснабжением, то в условиях перегрузок они либо не пострадают, либо пострадают минимально и быстро восстановятся.
Помимо ведения активного образа жизни важно избегать провоцирующих факторов и не заниматься самолечением при появлении боли, независимо от её локализации.






