Дата публикации 14 мая 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
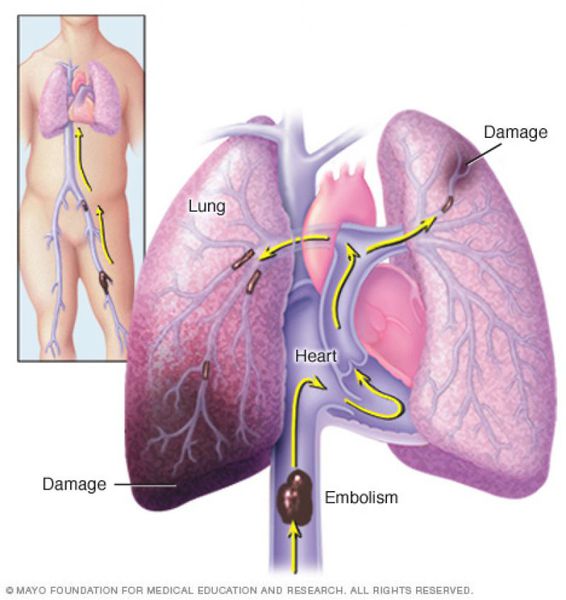
Тромбоэмболия лёгочной артерии (ТЭЛА) — это закупорка лёгочных артерий тромбами различной природы, чаще всего образующихся в крупных венах нижних конечностей или малого таза.
Факторами риска тромбоэмболии лёгочной артерии являются патологические состояния, при которых имеется нарушенный возврат венозной крови, повреждение эндотелия или эндотелиальная дисфункция и гиперкоагуляционные нарушения.
В результате тромбоэмболии лёгочных артерий прекращается кровоснабжение лёгочной ткани, развивается некроз (отмирание тканей), возникает инфаркт-пневмония, дыхательная недостаточность. Увеличивается нагрузка на правые отделы сердца, развивается правожелудочковая недостаточность кровообращения: цианоз (посинение кожи), отёки на нижних конечностях, асцит (скопление жидкости в брюшной полости). Заболевание может развиваться остро или постепенно, в течение нескольких часов или дней. В тяжёлых случаях развитие ТЭЛА происходит стремительно и может привести к резкому ухудшению состояния и гибели больного.
Каждый год от ТЭЛА умирает 0,1% населения земного шара. По частоте смертельных исходов заболевание уступает только ИБС (ишемической болезни сердца) и инсульту. Больных ТЭЛА умирает больше, чем больных СПИДом, раком молочной, предстательной желез и пострадавших в дорожно-траспортных проишествиях вместе взятых. Большинству больным (90%), умершим от ТЭЛА, вовремя не был установлен правильный диагноз, и не было проведено необходимое лечение. ТЭЛА часто возникает там, где её не ожидают — у больных некардиологическими заболеваниями (травмы, роды), осложняя их течение. Смертность при ТЭЛА достигает 30%. При своевременном оптимальном лечении смертность может быть снижена до 2-8%.[2]
Симптомы ТЭЛА зависят от величины тромбов, внезапности или постепенного появления симптомов, длительности заболевания. Течение может быть очень разным — от бессимптомного до быстро прогрессирующего, вплоть до внезапной смерти.
ТЭЛА — болезнь-призрак, которая носит маски других заболеваний сердца или лёгких. Клиника может быть инфарктоподобная, напоминать бронхиальную астму, острую пневмонию. Иногда первым проявлением болезни является правожелудочковая недостаточность кровообращения. Главное отличие — внезапное начало при отсутствии других видимых причин нарастания одышки.
Этиология
ТЭЛА развивается, как правило, в результате тромбоза глубоких вен, который развивается обычно за 3-5 дней до начала заболевания, особенно при отсутствии антикоагулянтной терапии.
Факторы риска тромбоэмболии лёгочной артерии

При диагностике учитывают наличие факторов риска тромбоэмболии. Наиболее значимые из них: перелом шейки бедра или конечности, протезирование бедренного или коленного сустава, большая операция, травма или поражение мозга.
К опасным (но не столь сильно) факторам относят: артроскопию коленного сустава, центральный венозный катетер, химиотерапию, хроническую сердечную недостаточность, гормонзаместительную терапию, злокачественные опухоли, пероральные контрацептивы, инсульт, беременность, роды, послеродовой период, тромбофилию. При злокачественных новообразованиях частота венозной тромбоэмболии составляет 15% и является второй по значимости причиной смерти этой группы больных. Химиотерапевтическое лечение увеличивает риск венозной тромбоэмболии на 47%. Ничем не спровоцированная венозная тромбоэмболия может быть ранним проявлением злокачественного новообразования, которое диагностируется в течение года у 10% пациентов эпизода ТЭЛА.[2]
К наиболее безопасным, но всё же имеющим риск, факторам относят все состояния, сопряжённые с длительной иммобилизацией (неподвижностью) — длительный (более трёх суток) постельный режим, авиаперелёты, пожилой возраст, варикозное расширение вен, лапароскопические вмешательства.[3]
Некоторые факторы риска — общие с тромбозами артериального русла. Это те же факторы риска осложнений атеросклероза и гипертонической болезни: курение, ожирение, малоподвижный образ жизни, а также сахарный диабет, гиперхолестеринемия, психологический стресс, низкий уровень употребления овощей, фруктов, рыбы, низкий уровень физической активности.
Чем больше возраст больного, тем более вероятно развитие заболевания.
Наконец, сегодня доказано существование генетической предрасположенности к ТЭЛА. Гетерозиготная форма полиморфизма V фактора увеличивает риск исходных венозных тромбоэмболий в три раза, а гомозиготная форма — в 15-20 раз.
К наиболее значимым факторам риска, способствующим развитию агрессивной тромбофилии, относятся антифосфолипидный синдром с повышением антикардиолипиновых антител и дефицит естественных антикоагулянтов: протеина С, протеина S и антитромбина III.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы тромбоэмболии легочной артерии
Симптомы заболевания разнообразны. Не существует ни одного симптома, при наличии которого можно было точно сказать, поставить диагноз ТЭЛА.
К признакам ТЭЛА относятся загрудинные инфарктоподобные боли, одышка, кашель, кровохарканье, артериальная гипотония, цианоз, синкопальные состояния (обмороки), что также может встречаться и при других различных заболеваниях.
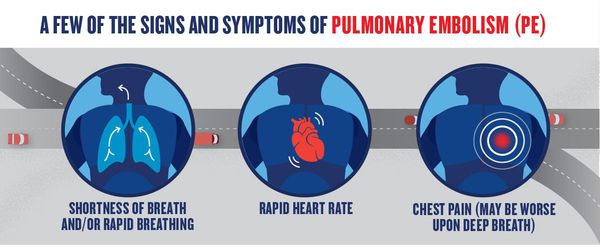
Часто диагноз ставится после исключения острого инфаркта миокарда. Характерной особенностью одышки при ТЭЛА является возникновение её без связи с внешними причинами. Например, больной отмечает, что не может подняться на второй этаж, хотя накануне делал это без усилий. При поражении мелких ветвей лёгочной артерии симптоматика в самом начале может быть стёртой, неспецифичной. Лишь на 3-5 день появляются признаки инфаркта лёгкого: боли в грудной клетке; кашель; кровохарканье; появление плеврального выпота (скопление жидкости во внутренней полости тела). Лихорадочный синдром наблюдается в период от 2 до 12 дней.
Полный комплекс симптомов встречается лишь у каждого седьмого больного, однако 1-2 признака встречаются у всех пациентов. При поражении мелких ветвей лёгочной артерии диагноз, как правило, выставляется лишь на этапе образования инфаркта лёгкого, то есть через 3-5 суток. Иногда больные с хронической ТЭЛА длительное время наблюдаются у пульмонолога, в то время как своевременная диагностика и лечение позволяют уменьшить одышку, улучшить качество жизни и прогноз.
Поэтому с целью минимизации затрат на диагностику разработаны шкалы для определения вероятности заболевания. Эти шкалы считаются практически равноценными, но Женевская модель оказалась более приемлемой для амбулаторных пациентов, а шкала P.S.Wells — для стационарных. Они очень просты в использовании, включают в себя как основные причины (тромбоз глубоких вен, новообразования в анамнезе), так и клинические симптомы.
Параллельно с диагностикой ТЭЛА врач должен определить источник тромбоза, и это довольно трудная задача, так как образование тромбов в венах нижних конечностей часто протекает бессимптомно.
Патогенез тромбоэмболии легочной артерии
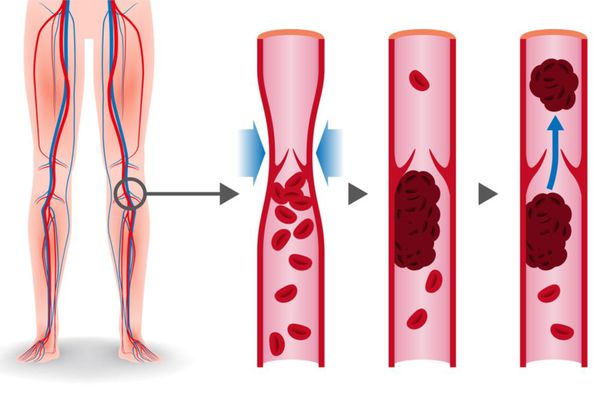
В основе патогенеза лежит механизм венозного тромбоза. Тромбы в венах образуются вследствие снижения скорости венозного кровотока из-за выключения пассивного сокращения венозной стенки при отсутствии мышечных сокращений, варикозном расширении вен, сдавлении их объёмными образованиями. На сегодняшний день врачи не могут поставить диагноз расширение вен малого таза (у 40% больных). Венозный тромбоз может развиваться при:
- нарушении свертывающей системы крови — патологическом или ятрогенном (полученном в результате лечения, а именно при приёме ГПЗТ);
- повреждении сосудистой стенки вследствие травм, оперативных вмешательств, тромбофлебита, поражения её вирусами, свободными радикалами при гипоксии, ядами.
Тромбы могут быть обнаружены с помощью ультразвука. Опасными являются те, которые прикреплены к стенке сосуда и двигаются в просвете. Они могут оторваться и с током крови переместиться в лёгочную артерию.[1]
Гемодинамические последствия тромбоза проявляются при поражении свыше 30-50% объёма лёгочного русла. Эмболизация сосудов лёгких приводит к повышению сопротивления в сосудах малого круга кровообращения, повышению нагрузки на правый желудочек, формированию острой правожелудочковой недостаточности. Однако тяжесть поражения сосудистого русла определяется не только и не столько объёмом тромбоза артерий, сколько гиперактивацией нейрогуморальных систем, повышенным выбросом серотонина, тромбоксана, гистамина, что приводит к вазоконстрикции (сужению просвета кровеносных сосудов) и резкому повышению давления в лёгочной артерии. Страдает перенос кислорода, появляется гиперкапния (увеличивается уровень содержания углекислого газа в крови). Правый желудочек дилятируется (расширяется), возникает трикуспидальная недостаточность, нарушение коронарного кровотока. Снижается сердечный выброс, что приводит к уменьшению наполнения левого желудочка с развитием его диастолической дисфункции. Развивающаяся при этом системная гипотензия (снижение артериального давления) может сопровождаться обмороком, коллапсом, кардиогенным шоком, вплоть до клинической смерти.
Возможная временная стабилизация артериального давления создает иллюзию гемодинамической стабильности пациента. Однако через 24-48 часов развивается вторая волна падения артериального давления, причиной которой являются повторные тромбоэмболии, продолжающийся тромбоз вследствие недостаточной антикоагулянтной терапии. Системная гипоксия и недостаточность коронарной перфузии (прохождения крови) обусловливают возникновение порочного круга, приводящего к прогрессированию правожелудочковой недостаточности кровообращения.
Эмболы небольшого размера не ухудшают общего состояния, могут проявляться кровохарканьем, ограниченными инфаркт-пневмониями.[5]
Классификация и стадии развития тромбоэмболии легочной артерии
Существует несколько классификаций ТЭЛА: по остроте процесса, по объёму поражённого русла и по скорости развития, но все они сложны при клиническом применении.
По объёму поражённого сосудистого русла различают следующие виды ТЭЛА:
- Массивная — эмбол локализуется в основном стволе или главных ветвях лёгочной артерии; поражается 50-75% русла. Состояние больного — крайне тяжёлое, наблюдается тахикардия и снижение артериального давления. Происходит развитие кардиогенного шока, острой правожелудочковой недостаточности, характеризуется высокой летальностью.
- Эмболия долевых или сегментарных ветвей лёгочной артерии — 25-50% поражённого русла. Имеются все симптомы заболевания, но артериальное давление не снижено.
- Эмболия мелких ветвей лёгочной артерии — до 25% пораженного русла. В большинстве случаев бывает двусторонней и, чаще всего, малосимптомной, а также повторной или рецидивирующей.
Клиническое течение ТЭЛА бывает острейшим («молниеносным»), острым, подострым (затяжным) и хроническим рецидивирующим. Как правило, скорость течения заболевания связана с объёмом тромбирования ветвей лёгочных артерий.
По степени тяжести выделяют тяжёлую (регистрируется у 16-35%), среднетяжёлую (у 45-57%) и лёгкую форму (у 15-27%) развития заболевания.
Большее значение для определения прогноза больных с ТЭЛА имеет стратификация риска по современным шкалам (PESI, sPESI), включающий 11 клинических показателей. На основании этого индекса пациент относится к одному из пяти классов (I-V), в которых 30-дневная летальность варьирует от 1 до 25%.
Осложнения тромбоэмболии легочной артерии
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При постепенном развитии возникает хроническая тромбоэмболическая лёгочная гипертензия, прогрессирующая правожелудочковая недостаточность кровообращения.
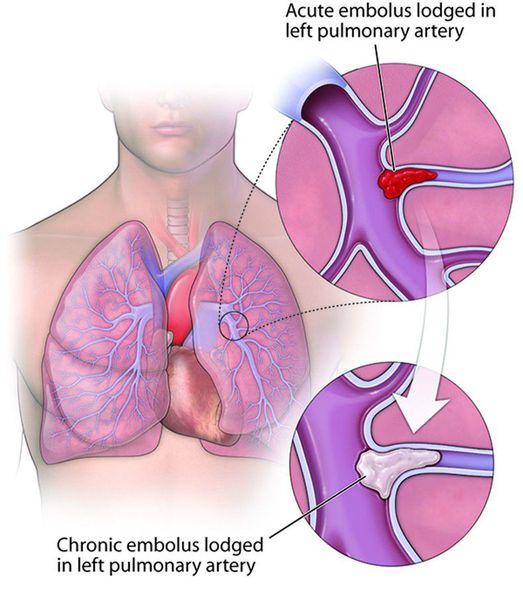
Хроническая тромбоэмболическая лёгочная гипертензия (ХТЭЛГ) — форма заболевания, при которой происходит тромботическая обструкция мелких и средних ветвей лёгочной артерии, вследствие чего повышается давление в лёгочной артерии и увеличивается нагрузка на правые отделы сердца (предсердие и желудочек).
ХТЭЛГ — уникальная форма заболевания, потому что может быть потенциально излечима хирургическими и терапевтическими методами. Диагноз устанавливается на основании данных катетеризации лёгочной артерии: повышения давления в лёгочной артерии выше 25 мм рт. ст., повышения лёгочного сосудистого сопротивления выше 2 ЕД Вуда, выявления эмболов в лёгочных артериях на фоне продолжительной антикоагулянтной терапии более 3-5 месяцев.
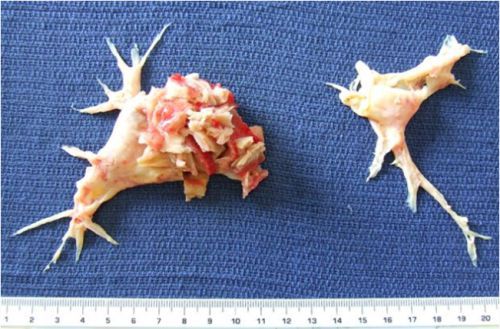
Тяжёлым осложнением ХТЭЛГ является прогрессирующая правожелудочковая недостаточность кровообращения. Характерным является слабость, сердцебиение, снижение переносимости нагрузок, появление отёков на нижних конечностях, накопление жидкости в брюшной полости (асцит), грудной клетке (гидроторакс), сердечной сумке (гидроперикард). При этом одышка в горизонтальном положении отсутствует, застоя крови в лёгких нет. Часто именно с такими симптомами пациент впервые попадает к кардиологу. Данные о других причинах болезни отсутствуют. Длительная декомпенсация кровообращения вызывает дистрофию внутренних органов, белковое голодание, снижение массы тела. Прогноз чаще всего неблагоприятный, возможна временная стабилизация состояния на фоне медикаментозной терапии, но резервы сердца быстро исчерпываются, отёки прогрессируют, продолжительность жизни редко превышает 2 года.
Диагностика тромбоэмболии легочной артерии
Методы диагностики ТЭЛА, применяемые к конкретным больным, зависят прежде всего от определения вероятности заболевания, тяжести состояния пациента и возможностей лечебных учреждений.
Диагностический алгоритм представлен в исследовании PIOPED II (the Prospective Investigation of Pulmonary Embolism Diagnosis) 2014 года, а также в рекомендациях ESC по диагностике и лечению острой легочной эмболии, разработанные в сотрудничестве с Европейским респираторным обществом (ERS) в 2019 году [1][8].
Для диагностики ТЭЛА используется следующий алгоритм:
- Оценка клинической вероятности (предтестовой вероятности).
- Определение уровня D-димера (с учётом пороговых значений, скорректированных по возрасту и по уровню клинической вероятности ТЭЛА).
- Компьютерная томография лёгочной артерии с контрастным усилением.
- Сцинтиграфия лёгких — исследование лёгочного кровотока, при котором в организм вводится небольшое количество радиоактивного вещества, после чего при помощи гамма-камеры визуализируется процесс распределения этого вещества в органах и тканях.
- Ангиопульмонография — инвазивное исследование лёгочного кровообращения, выполняемое путём введения рентгеноконтрастного вещества в лёгочные артерии.
- Магнито-резонансная томография.
- Эхокардиография (прикроватная при условии высокой вероятности ТЭЛА).
- Компрессионное ультразвуковое исследование вен.
Оценка клинической вероятности
При оценке вероятности ТЭЛА учитывают следующие факторы: операция или перелом в предшествующий месяц, злокачественная опухоль, возраст старше 65 лет, кровохарканье, боль в нижней конечности с одной стороны, высокая частота сердечных сокращений.
Анализы для диагностики ТЭЛА
Метод определения D-димера доказал свою высокую значимость при подозрении на ТЭЛА. Однако тест не является абсолютно специфичным, так как повышенные результаты встречаются и при отсутствии тромбоза, например, у беременных, пожилых людей, при фибрилляции предсердий, злокачественных новообразованиях. Поэтому пациентам с высокой вероятностью заболевания это исследование не показано. Однако при низкой вероятности тест достаточно информативен для исключения тромбообразования в сосудистом русле.
В случаях подозрения и при доказанности ТЭЛА дополнительными лабораторными исследованиями являются сердечные маркеры:
- уровень тропонина (повышается при ишемии чаще правого, но иногда — левого желудочка сердца);
- H-FABP — сердечный белок, связывающий жирные кислоты, даёт дополнительную прогностическую информацию при острой лёгочной эмболии;
- уровень натрийдиуретического пептида (BNP) и pro-BNP — повышаются при дисфункции правого желудочка или ТЭЛА.
Компьютерная томография
Компьютерная томография грудной клетки с контрастированием сосудов — высокодоказательный метод диагностики тромбоэмболии лёгочной артерии. Позволяет визуализировать как крупные, так и мелкие ветви лёгочной артерии.
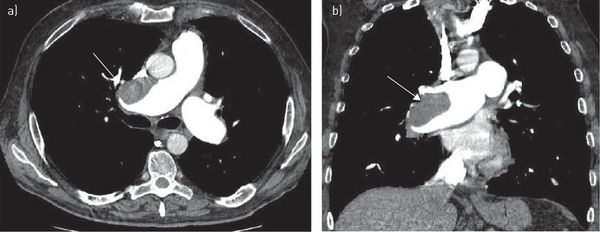
При невозможности выполнения КТ грудной клетки (беременность, непереносимость йодсодержащих контрастных веществ и т.д.) возможно выполнение планарной вентиляционно-перфузионной (V/Q) сцинтиграфии лёгких. Этот метод может быть рекомендован многим категориям больных, однако на сегодняшний день он остаётся малодоступным.
Зондирование правых отделов сердца и ангиопульмонография является наиболее информативным в настоящее время методом. С его помощью можно точно определить как факт эмболии, так и объём поражения.[6]
К сожалению, не все клиники оснащены изотопными и ангиографическими лабораториями. Но выполнение скрининговых методик при первичном обращении пациента — ЭКГ, обзорная рентгенография грудной клетки, УЗИ сердца, УЗДГ вен нижних конечностей — позволяет направить больного на МСКТ (многосрезовую спиральную компьютерную томографию) и дальнейшее обследование.
ЭКГ при ТЭЛА
На первом месте по своей диагностической значимости среди инструментальных методов обследования находится электрокардиография, которая должна выполняться всем пациентам. Патологические изменения на ЭКГ — остро возникшая перегрузка правого предсердия и желудочка, сложные нарушения ритма, признаки недостаточности коронарного кровотока — позволяют заподозрить заболевание и выбрать правильную тактику, определяя тяжесть прогноза.
Оценка размеров и функции правого желудочка, степени трикуспидальной недостаточности по ЭХОКГ позволяет получить важную информацию о состоянии кровотока, давлении в лёгочной артерии, исключает другие причины тяжёлого состояния пациента, такие как тампонада перикарда, диссекцию (рассечение) аорты и другие. Однако это не всегда выполнимо в связи с узким ультразвуковым окном, ожирением пациента, невозможностью организовать круглосуточную службу УЗИ, часто с отсутствием чрезпищеводного датчика.
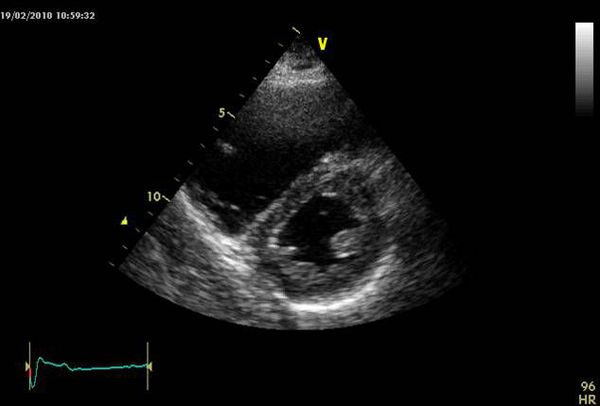
УЗИ при ТЭЛА
Для определения тромбоза глубоких вен высокую чувствительность и специфичность имеет УЗИ вен нижних конечностей, которое для скрининга может проводиться в четырёх точках: паховых и подколенных областях с обеих сторон. Увеличение зоны исследования повышает диагностическую ценность метода.
Лечение тромбоэмболии легочной артерии
Основная цель лечения при тромбоэмболии лёгочной артерии — сохранение жизни больного и профилактика формирования хронической лёгочной гипертензии. В первую очередь для этого необходимо остановить процесс тромбообразования в лёгочной артерии, который, как уже говорилось выше, происходит не одномоментно, а в течение нескольких часов или дней.
Методы лечения ТЭЛА в острую фазу:
- применение лекарственных препаратов — медикаментозное лечение правожелудочковой сердечной недостаточности;
- поддержка жизнеобеспечения — кислородотерапия и ИВЛ;
- механическая поддержка кровообращения и экстракорпоральную мембранную оксигенацию (насыщение крови кислородом);
- антикоагулянтная терапия — применение инъекционных антикоагулянтов (препаратов, препятствующими образование венозных тромбов) и лечение новыми антикоагулянтами (НОАК) (таблетированными, а не инъекционными препаратами);
- приём АВК (пероральных антагонистов витамина K);
- системный тромболизис;
- чрескожная катетерная терапия;
- использованием компрессионного ортопедического белья “на всю ногу”.
Подбор схем приёма препаратов при системном тромболизисе проводит врач, они могут отличаться в зависимости от состояния пациента.
Хирургические процедуры
Для лечения ТЭЛА высокого риска при массивном тромбозе показано восстановление проходимости закупоренных артерий — хирургическая тромбэктомия, так как это приводит к нормализации гемодинамики.
Для определения стратегии лечения и риска смерти в настоящее время предпочтительными шкалами в ранний период ТЭЛА являются шкалы PESI и sPESI, но только при лечении ТЭЛА низкого риска и у пациентов со стабильной гемодинамикой.
| Параметры | Оригинальный PESI | Упрощённый sPESI |
|---|---|---|
| Возраст, лет | Возраст в годах | 1 (если > 80 лет) |
| Мужской пол | +10 | — |
| Злокачественные новообразования | +30 | 1 |
| Хроническая сердечная недостаточность | +10 | 1 |
| Хронические заболевания лёгких | +10 | — |
| ЧСС ≥ 110 в минуту | +20 | 1 |
| Систолическое АД < 110 мм рт. ст. | +30 | 1 |
| Частота дыхания > 30 в минуту | +20 | — |
| Температура < 36 °C (96,8 °F) | +20 | — |
| Нарушение сознания | +60 | — |
| Сатурация кислорода < 90% | +20 | 1 |
| Уровни риска 30-дневной летальности | ||
| Класс I (≤ 65 баллов) Очень низкий 0-1,6% |
0 баллов – риск 1% (доверительный интервал 0-2,1%) |
|
| Класс II (66-85 баллов) Низкий риск 1,7-3,5% |
||
| Класс III (86-105 баллов) Умеренный риск 3,2-7,1% |
≥ 1 баллу – риск 10,9% (доверительный интервал 8,5-13,2%) |
|
| Класс IV (106-125 баллов) Высокий риск 4,0-11,4% |
||
| Класс V (> 126 баллов) Очень высокий риск 10,0-24,5% |
||
| Примечание: ЧСС — частота сердечных сокращений, АД — артериальное давление. |
Для улучшения насосной функции правого желудочка назначают добутамин (допмин), периферические вазодилятаторы, уменьшающие нагрузку на сердце. Их лучше вводить ингаляционно.
Тромболитическая терапия
Тромболитическая терапия оказывает свой эффект у 92 % больных, что проявляется улучшением основных гемодинамических показателей. Поскольку она радикально улучшает прогноз заболевания, противопоказаний к ней меньше, чем при остром инфаркте миокарда. Однако тромболизис целесообразно проводить в течение двух суток после начала тромбоза, в дальнейшем его эффективность снижается, а геморрагические осложнения остаются на прежнем уровне. Пациентам низкого риска тромболизис не показан.
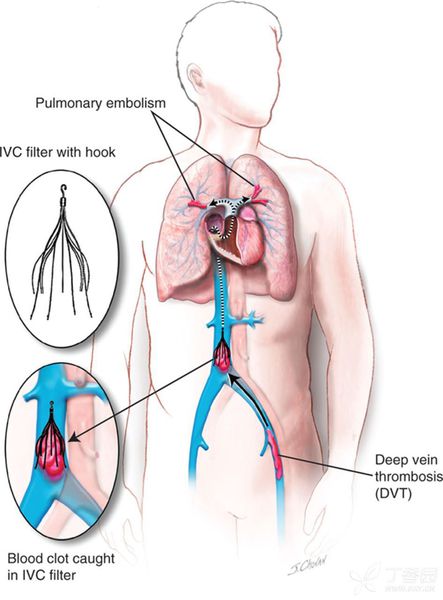
Имплантация венозных фильтров производится в случаях невозможности назначения антикоагулянтов, а также неэффективности обычных доз этих препаратов. Имплантация фильтра, улавливающего тромбы из периферических вен, производится в нижнюю полую вену на уровне впадения в неё почечных вен, в некоторых случаях — выше.
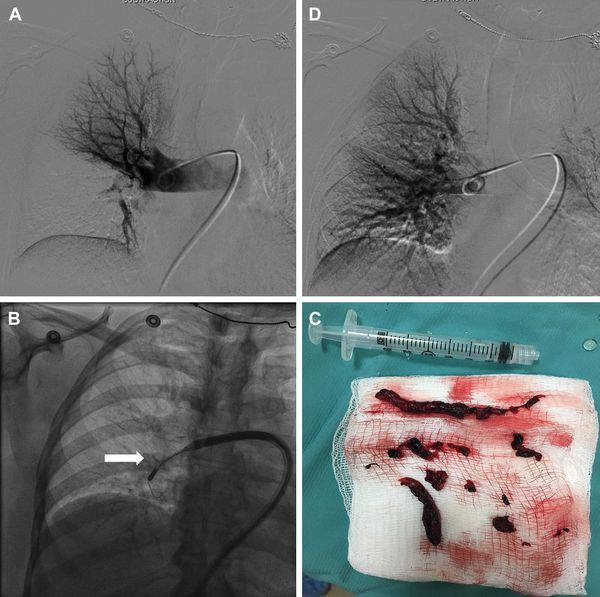
У пациентов с противопоказаниями к системному фибринолизу может быть применена методика чрескатетерной фрагментации тромба с последующей аспирацией (вентиляцией) содержимого. Пациентам с центральными тромбами в лёгочной артерии рекомендуется хирургическая эмболэктомия в случае рефрактерного кардиогенного шока к проводимой терапии, при наличии противопоказаний к фибринолитической терапии или её неэффективности.
Кава-фильтр свободно пропускает кровь, но улавливает тромбы в лёгочной артерии.

Продолжительность антикоагулянтной терапии
Длительность антикоагулянтной терапии у больных с острым венозным тромбозом составляет не менее трёх месяцев. Однако важно помнить, что длительность антикоагулянтной терапии определяется лечащим врачом после уточнения состояния здоровья конкретного пациента.
Начальная антикоагулянтная терапия
Лечение должно начинаться с внутривенного введения нефракционированного гепарина до увеличения активированного частичного тромбопластинового времени в 1,5-2 раза по сравнению с исходными значениями.
Поддерживающая антикоагулянтная терапия
При стабилизации состояния возможен переход на подкожные инъекции низкомолекулярного гепарина с одновременным назначением варфарина до достижения целевого МНО (международного нормализованного отношения), равного 2,0-3,0. В настоящее время более часто используются новые оральные антикоагулянты (прадакса, ксарелто, эликвис)[7].
Системная тромболитическая терапия
В ряде случаев антикоагулянтная терапия проводится более трёх месяцев, иногда — неопределённо долго. К таким случаям относятся пациенты с повторными эпизодами тромбоэмболии, тромбозом проксимальных вен, дисфункцией правого желудочка, антифосфолипидным синдромом, волчаночным антикоагуянтом. При этом новые оральные антикоагулянты эффективнее и безопаснее антагонистов витамина К.
Диета при ТЭЛА
При ТЭЛА необходимо исключить острую, жирную пищу, еду с высоким содержанием глюкозы, а также значительно ограничить продукты с высоким содержанием витамина К, стимулирующего свёртывающую систему (зелень, крапиву, белокачанную и цветную капусту, отруби, злаковые, броколли, оливковое масло, молоко, творог).
Беременность
Частота ТЭЛА у беременных варьирует от 0,3 до 1 случая на 1000 родов. Диагностика сложна, так как жалобы на одышку могут быть связаны с физиологическими изменениями в организме женщины. Ионизирующее облучение противопоказано в связи с его негативным влиянием на плод, а уровень D-димера может быть повышенным у 50% здоровых беременных. Нормальный уровень D-димера позволяет исключить тромбоэмболию лёгочной артерии, при повышении — направить на дополнительные исследования: УЗИ вен нижних конечностей. Положительные результаты исследования позволяют без проведения рентгенографии грудной клетки назначить антикоагулянты, при отрицательных результатах показаны КТ грудной клетки либо перфузионная сцинтиграфия лёгких.
Для лечения ТЭЛА у беременных используются низкомолекулярные гепарины. Они не проникают через плаценту, не вызывают нарушения развития плода. Их назначают длительным курсом (до трёх месяцев), вплоть до родов. Антагонисты витамина К проникают через плаценту, вызывая пороки развития при назначении в первом триместре и кровотечения у плода в третьем триместре беременности. Возможно осторожное применения во втором триместре беременности (по аналогии с ведением женщин с механическими протезами клапанов сердца). Новые оральные антикоагулянты беременным противопоказаны.
Антикоагулянтную терапию следует продолжать три месяца после родов. Здесь можно применять варфарин, так как он не проникает в грудное молоко.
ТЭЛА у детей
У детей, как правило, венозные тромбозы возникают при онкогематологических заболеваниях, являясь иногда их проявлением или осложнением.
Прогноз. Профилактика
Оценка риска лёгочной тромбоэмболии
Существуют постоянные факторы (на которые нельзя повлиять) и ситуационные (можно повлиять).
К постоянным факторам риска относятся генетическая предрасположенность (наследственность) и заболевания, при которых могут возникать венозные тромбозы с лёгочной эмболией. К изменяемым факторам относятся особенности образа жизни, например курение.
Профилактика острой венозной тромбоэмболии включает:
- максимальное сокращение длительности постельного режима при нахождении в стационаре при любых заболеваниях;
- модификацию образа жизни (отказ от курения, прогулки и плавание при малоподвижном образе жизни);
- применение в послеоперационном периоде компрессионного белья на «всю ногу», антикоагулянтной (препятствующей образованию тромбов в венах) терапии;
- систематическое ультразвуковое обследование вен нижних конечностей при использованием гормональной заместительной терапии у женщин, при наличии онкологических заболеваний, при малоподвижном образе жизни и при генетически обусловленных факторов тромбоэмболии.
Кроме того людям из группы риска в плановом порядке назначают антикоагулянты для профилактики образования тромбов. К такой группе риска относятся:
- люди, старше 40 лет;
- пациенты, страдающие злокачественными опухолями;
- лежачие больные;
- люди, ранее перенесшие эпизоды тромбоза в послеоперационном периоде после хирургического вмешательства на коленном, тазобедренном суставе и др.
Противоэмболические чулки рекомендуются при большинстве хирургических вмешательств, требующих иммобилизации (нахождения в состоянии покоя).

При длительных перелётах необходимо обеспечить питьевой режим, вставать и ходить каждые 1,5 часа.
При уже имеющемся венозном тромбозе может быть проведена и хирургическая профилактика методами:
- имплантации фильтра в нижнюю полую вену;
- эндоваскулярной катетерной тромбэктомии (удаление тромба из вены с помощью введенного в него катетера);
- перевязки большой подкожной или бедренной вен — основных источников тромбов.
Схемы лечения для профилактики легочной тромбоэмболии
Для профилактики ТЭЛА применяются новые антикоагулянтные препараты, длительность приёма которых зависит от конкретной ситуации, иногда предполагается пожизненное назначение. Это дабигатран (“Прадакса”), ривароксабан (“Ксарелто”) и апиксабан (“Эликвис”).
Устройства для профилактики легочной тромбоэмболии
Для профилактики лёгочной эмболии используются кава-фильтры — устройства, устанавливаемые, в том числе, в нижнюю полую вену, как барьеры на пути движения вероятных тромбов.
Тромбоэмболия легочных артерий: диагностика, лечение и профилактика
29 января 2019117,4 тыс.
А.И.Кириенко, А.А.Матюшенко, В.В.Андрияшкин, Д.А.Чуриков
Российский государственный медицинский университет, ГКБ №1 им Н.И.Пирогова, Москва
Тромбоэмболия легочных артерий (ТЭЛА) по праву считается одним из тяжелейших и катастрофически протекающих острых сосудистых заболеваний, сопровождающихся высокой летальностью. С легочной эмболией неизбежно сталкиваются представители как хирургических, так и терапевтических специальностей, поскольку она может возникнуть в самых различных клинических ситуациях.
По данным Американской медицинской ассоциации, ежегодно в Соединенных Штатах отмечается до 650 тыс. случаев ТЭЛА, 35/6 из которых заканчиваются смертью больного. Вместе с тем даже массивное эмболическое поражение легочных артерий прижизненно не диагностируется у 40-70% пациентов.
Видимо, с этим связаны врачебные мифы, существование которых в наши дни не поддается рациональному объяснению. До сих пор бытует отношение к ТЭЛА как к фатальной неизбежности, предотвратить которую не представляется возможным. Полагают также, что она в большинстве случаев заканчивается молниеносной смертью больного.
Подобное отношение ставит врача в позицию стороннего наблюдателя, от которого мало что зависит. Вместе с тем опыт, которым располагают авторы (обследование и лечение более 3000 больных с ТЭЛА, 580 из которых проведена тромболитическая терапия, 80-эмболэктомия из легочных артерий), позволяет утверждать, что в настоящее время существуют реальные возможности предотвращения и лечения этого распространенного и опасного заболевания.
Этиология и патогенез
У подавляющего числа больных (более 90%) источником ТЭЛА является тромбоз в системе нижней полой вены (HIIB). Чаще всего он локализуется в глубоких венах нижних конечностей и магистральных венах таза. При бластоматозпом поражении почек возможен тромбоз почечных вен, распространяющийся на НПВ. Встречается и тромботическое поражение печеночных вен.
Иногда к тромбоэмболии может приводить тромбоз правого предсердия, который развивается на фоне мерцательной аритмии и дилатационпой кардиомиопатии. Эмболизация легочного сосудистого русла возможна также при эндокардите трехстворчатого клапана и эндокардиальнй электрокардиостимуляции, осложненной тромбозом правых отделов сердца. Крайне редко легочной эмболией осложняется тромбоз в бассейне верхней полой вены.
Наибольшему риску развития венозного тромбоза и, соответственно, ТЭЛА подвержены больные с онкологическими заболеваниями, травматическими повреждениями, недостаточностью кровообращения, ожирением, вынужденные по различным причинам длительно соблюдать постельный режим. ТЭЛА является настоящим «бичом» послеоперационного и послеродового периодов, становясь доминирующей причиной смерти, особенно заметной па фоне снижения общей летальности, зависящей от инфекционных и других осложнений.
Какой тромбоз чаще осложняется эмболией? Обычно ТЭЛА возникает при флотирующих (плавающих) тромбах, которые свободно располагаются в просвете сосуда и имеют единственную точку фиксации в дистальном своем отделе. Потоком крови такой тромб легко может быть смыт и принесен в малый круг кровообращения.
Окклюзивное тромботическое поражение, при котором тромбы плотно спаяны со стенкой вены на значительном протяжении, не сопровождается развитием эмболии. Принципиально, тромбоз любой локализации может обусловить тромбоэмболию, между тем источником массивной ТЭЛА, под которой понимают эмболическое поражение легочного ствола и/или главных легочных артерий, в 65% случаев является тромбоз илиокавального сегмента, в 35% — подколетю-бедренного.
Для легочной эмболии характерно двустороннее поражение за счет фрагментации тромбов, происходящей в правых отделах сердца. При этом даже полная эмболическая обструкция легочных артерий далеко не всегда приводит к формированию инфаркта легкого.
В условиях кровоснабжения легкого из двух кругов кровообращения тромбоэмболия вызывает инфаркт легочной паренхимы только у 1 из 10 больных. Шунтирование артериальной крови из бронхиальных ветвей поддерживает кровоток в периферическом васкулярном русле, что препятствует распространению вторичного тромбоза и некрозу легочной ткани.
Основным гемодинамическим последствием ТЭЛА является развитие гипертензии малого круга кровообращения. Непосредственной причиной ее возникновения выступает увеличение сопротивления сосудистого русла легких, т.е. возрастание постнагрузки, которая препятствует полноценному опорожнению правого желудочка от крови во время систолы и «требует» от пего не свойственной ему в норме функциональной активности.
У больных с неизмененным преэмболическим статусом кровообращения пороговым уровнем, превышение которого инициирует развитие легочной гипертензии, является окклюзия 50% легочной циркуляции. Дальнейшее увеличение распространенности эмболической обструкции ведет к повышению давления в легочном стволе и правых отделах сердца, снижению сердечного выброса и напряжения кислорода в артериальной крови.
Максимальная величина систолического давления в малом круге кровообращения в острой стадии ТЭЛА у пациентов без исходных нарушений со стороны сердечно-сосудистой системы никогда не превышает 70 мм рт. ст. Не гипертрофированный правый желудочек из-за ограниченных резервных возможностей не может обеспечить более выраженной гипертензии. Превышение этого уровня указывает на длительный характер эмболической окклюзии или наличие сопутствующей сердечно-легочной патологии.
Снижение легочного кровотока более чем на 75% представляет собой критический уровень эмболической обструкции, поскольку приводит к депрессии сердечной деятельности. Прогрессирующее падение сердечного выброса, несмотря на централизацию кровообращения, приводит к системной гипотепзии, шоку и асистолии.
Таким образом, механическая обструкция легочного артериального русла является ведущим фактором в ге-незе гемодинамических расстройств и развитии депрессии сердечной деятельности при ТЭЛА. Эта закономерность определяет тактику врача при массивной эмболии, наличие которой диктует необходимость проведения интенсивных мероприятий, направленных на дезобструкцию сосудистого русла легких.
Диагностика
При обследовании больного с подозрением на ТЭЛА врач должен решить следующие задачи:
- Подтвердить наличие легочной эмболии, поскольку методы лечения этого заболевания достаточно агрессивны и не должны применяться без строгих объективных оснований.
- Оценить объем эмболического поражения легочного сосудистого русла и выраженность гемодинамических расстройств в малом и большом кругах кровообращения.
- Определить локализацию тромбоэмболов, особенно, если речь идет о возможном хирургическом вмешательстве.
- Установить источник эмболизации, что чрезвычайно важно для выбора метода предотвращения рецидива эмболии.
Клинические проявления ТЭЛА не специфичны, тем не менее, именно они позволяют заподозрить это заболевание и ориентировочно судить об объеме эмболического поражения.
Окклюзия крупных легочных артерий сопровождается признаками острой сердечно-легочной недостаточности. «Классический» синдром массивного поражения легочного русла включает в себя: внезапный коллапс, появление болей за грудиной, одышку, цианоз лица и верхней половины туловища, набухание и пульсацию шейных вен.
Между тем гораздо чаще (в 60% случаев) при массивной эмболии наблюдается бледность кожных покровов, являющаяся следствием спазма периферических сосудов в ответ на внезапное снижение сердечного выброса. Помимо тахикардии и тахипноэ для тромбоэмболии главных легочных артерий характерен акцент II тона на легочной артерии, который начинает регистрироваться при систолическом давлении в малом круге выше 50 мм рт. ст.
А — Тромбоэмболия крупных ветвей легочной артерии. На фотографии виден массивный тромб в месте бифуркации общего ствола легочной артерии.
Б — Трмобоэмболия средних и мелких ветвей легочной артерии. На фотографии показан геморрагический инфаркт легкого характерной клиновидной формы.
В — Тромбоэмболичес-кая артериопатия. На фотографии изображен микропрепарат мелкой ветви легочной артерии. Виден эксцентричный фиброз интимы.
Рис. 1. Патогенез легочной тромбоэмболии. Тромбоз в системе НПВ приводит к эмболизации сосудистого русла легких. В зависимости от калибра эмболизированного сосуда возможно развитие трех синдромов.
А — тромбоэмболия крупных ветвей легочной артерии. Возможно развитие внезапной смерти или острого легочного сердца. Острое легочное сердце проявляется: внезапной одышкой, цианозом, правожелудочковой недостаточностью, артериальной гипотонией. В тяжелых случаях шоком и остановкой кровообращения.
Б — Тромбоэмболия долевых и сегментарных артерий может привести к развитию инфаркта легкого. Синдром инфаркта легкого включает: плевральные боли, одышку, редко кровохарканье. Чаще инфаркт легкого наблюдается при левожелудочковой недостаточности из-за низкого коллатерального кровотока по бронхиальным артериям.
В — Множественная тромбоэмболия мелких ветвей легочной артерии, чаще рецидивирующая, может привести к развитию хронической легочной гипертензии, морфологическим субстратом которой является тромботическая артериопатия мелких ветвей легочной артерии. Синдром хронической легочной гипертензии проявляется: одышкой, набуханием шейных вен, гепатомегалией, асцитом, отеком ног.
Эмболия периферических (долевых, сегментарных и субсегментарных) ветвей легочных артерий, как правило, проявляется легочно-плевральным синдромом, для которого характерны боли в грудной клетке, усиливающиеся при дыхании, сухие и влажные хрипы, кашель, плевральный выпот, гипертермия. Кровохарканье встречается не более чем в 30% случаев и гораздо специфичнее для туберкулеза или рака легкого.
Следует особо подчеркнуть, что все эти симптомы появляются через несколько суток с момента эмболии, после развития инфарктной пневмонии. Если учесть, что инфаркт легкого возникают далеко не в каждом случае ТЭЛА, то становится объяснимой высокая частота субклинических, трудно диагностируемых форм заболевания.
Появление признаков острой сердечно-легочной недостаточности или инфарктной пневмонии у пациентов с тромботическим поражением глубоких вен нижних конечностей любой врач, не задумываясь, свяжет с ТЭЛА Проблема в том, что в половине случаев в момент развития эмболии венозный тромбоз протекает бессимптомно. Кроме того, симптоматика, похожая на ТЭЛА, может объясняться наличием других заболеваний.
Вот почему необходимо применение инструментальных методов исследования. Наиболее доступными и широко распространенными из них являются электрокардиография и обзорная рентгенография грудной клетки.
Электрокардиография в большинстве случаев помогает заподозрить массивную ТЭЛА Возникновение признаков острого легочного сердца: синдром Me Ginn-White (S1Q3 T3), смещение переходной зоны (глубокий SV5-6 в сочетании с отрицательными TV1-4) обусловлено повышением уровня давления в малом круге кровообращения свыше 50,0 мм рт. ст.
Трудности трактовки ЭКГ-изменений возникают у пациентов пожилого возраста с органическими поражениями коронарных артерий. Порой даже опытные кардиологи остро возникшие ЭКГ-симптомы, обусловленные ТЭЛА, связывают с проявлениями инфаркта задней стенки левого желудочка. Вместе с тем отсутствие ЭКГ-проявлений не исключает наличие ТЭЛА.
Обзорная рентгенография грудной клетки позволяет исключить другую, нежели эмболия, патологию легких, сходную с ней по симптоматике. Дилатация правых отделов сердца с расширением путей венозного притока, высокое стояние диафрагмы на стороне окклюзии и обеднение легочного сосудистого рисунка указывают на массивный характер эмболического поражения. К сожалению, почти у трети больных рентгенографические признаки эмболии вообще отсутствуют.
«Классическая» треугольная тень легочного инфаркта выявляется крайне редко (менее 2%), гораздо чаще она обладает большим полиморфизмом.
Более информативны ультразвуковые и радионуклидные методы исследования.
Эхокардиография позволяет обнаружить возникновение острого легочного сердца, исключить патологию клапанного аппарата и миокарда левого желудочка. Сее помощью можно определить выраженность гипер-тензии малого круга кровообращения, оценить структурное и функциональное состояние правого желудочка, обнаружить тромбоэмболы в полостях сердца и в главных легочных артериях, визуализировать открытое овальное окно, которое может влиять на выраженность гемодинамических расстройств и являться причиной парадоксальной эмболии.
Вместе с тем отрицательный результат эхокардиографии ни в коей мере не исключает диагноза легочной эмболии.
Ультразвуковое ангиосканирование вен нижних конечностей дает возможность обнаружить источник эмболизации. При этом удается получить исчерпывающую информацию о локализации, протяженности и характере тромботической окклюзии, наличии или отсутствии угрозы повторной эмболии. Трудности возникают при визуализации илиокавального сегмента, которой может препятствовать кишечный газ.
Перфузионное сканирование легких, выполняемое после внутривенного введения макросфер альбумина, меченных 997с, признается наиболее адекватным методом скрининга ТЭЛА. При стабильном состоянии пациента именно этот метод должен «идти впереди» остальных инструментальных исследований. Отсутствие нарушений легочного кровотока на сцинтиграммах, выполненных как минимум в двух проекциях (передней и задней) полностью исключает диагноз тромбоэмболии.
Вместе с тем наличие дефектов перфузии трактуется неоднозначно. Высоковероятным критерием эмболии является сегментарное отсутствие кровотока в легких, не сопровождающееся изменениями па обзорной рентгенограмме грудной клетки.
Если нет строгой сегмен-тарности и множественности перфузионных дефектов на сцинтиграммах, диагноз ТЭЛА маловероятен (нарушения могут быть обусловлены бактериальной пневмонией, ателектазом, опухолью, туберкулезом и другими причинами), но не исключен, что требует ангиографи-ческой верификации.
Комплексное рентгеноконтрастное исследование, включающее зондирование правых отделов сердца, ан-гиопульмонографию и ретроградную илиокавогра-фию, остается «золотым стандартом» и позволяет однозначно решить все диагностические проблемы при подозрении на ТЭЛА. Ангиография абсолютно показана во всех случаях, когда не исключается массивное эмболическое поражение сосудов легких (в том числе при сомнительных данных сканирования) и решается вопрос о выборе метода лечения.
Выполнять рентгеноконтрастное исследование, если позволяет состояние больного, лучше на заключительном этапе диагностики, после тщательного анализа информации, полученной с помощью неинвазивных методов.
Если действия врача лимитированы во времени ухудшающейся клинической и гемодинамической ситуацией, следует сразу же прибегнуть к наиболее достоверной ангиографичес-кой диагностике. К сожалению, выполнение экстренной ангиографии пока что возможно лишь в специализированных центрах сосудистой хирургии.
Лечение
Целью лечения больного с ТЭЛА является предотвращение гибели пациента в острой стадии заболевания и развития хронического легочного сердца в отдаленном периоде. В задачи лечения входят: 1) нормализация ге-модинамики; 2) восстановление проходимости легочных артерий; 3) предотвращение рецидива заболевания.
Антикоагулянтная терапия
Тяжесть клинических проявлений ТЭЛА и ее прогноз непосредственно зависят от объема эмболического поражения легочного сосудистого русла и выраженности гемодинамических расстройств в малом и большом кругах кровообращения. При небольшом объеме васку-лярной обструкции и незначительных нарушениях ге-модинамики, т.е. большинству больных с эмболией долевых и сегментарных ветвей, достаточно адекватной антикоагулянтной терапии.
Антикоагулянты позволяют предотвратить вторичное тромбообразование в легочном сосудистом русле и прогрессировапие венозного тромбоза — источника эмболии. Малый круг кровообращения обладает большими компенсаторными возможностями, велика вероятность спонтанного лизиса небольших тромбоэмболов в результате активизации собственных фибриполитических механизмов.
Целесообразно широкое использование низкомолекулярных гепаринов (дальтепарин натрий, надропа-рин натрий, эиоксапарин натрий), которые в сравнении с обычным нефракционированным гепарипом легче дозируются, реже дают геморрагические осложнения, меньше влияют на функцию тромбоцитов.
Они обладают более продолжительным действием и высокой биодоступностью при подкожном введении, поэтому пизкомолекулярные гепарины в лечебных целях вводят 2 раза в сутки под кожу живота. Их использование не требует частого лабораторного контроля состояния системы гемостаза.
Длительность гепаринотерапии 5-10 дней. Перед снижением дозы гепарина назначают непрямые антикоагулянты, которые, после подбора адекватной дозы, больной должен принимать не менее 6 мес для предотвращения рецидива флеботромбоза и ТЭЛА.
Тромболитическая терапия
Использование тромболитиков при периферической локализации эмболической окклюзии в большинстве случаев не оправдано по соотношению риск/польза. Величина легочного артериального давления у них не приближается к опасному уровню, благоприятный исход обычно не вызывает сомнений. В то же время риск геморрагических и аллергических осложнений чрезвычайно велик, а стоимость тромболитических препаратов достаточно высока.
При массивной ТЭЛА в большинстве клинических ситуаций тромболитическая терапия показана. Она абсолютно необходима больным с тяжелыми нарушениями перфузии легких, сопровождающихся значительной гипертензией в системе легочной циркуляции (более 50 мм рт. ст.).
Тромболитическая терапия оправдана и в тех случаях, когда объем поражения сравнительно невелик, но легочная гипертензия выражена. Такое несоответствие может быть обусловлено предшествующей сердечно-легочной патологией и возрастными особенностями, что приводит к ограничению адаптационных возможностей организма.
В клинической практике чаще всего используют препараты стрептокиназы, несмотря на частое возникновение тяжелых аллергических реакций. Ее назначают в дозе 100 000 ЕД в 1 ч. Продолжительность лечебного тромболизиса обычно составляет 2-3 сут. Под влиянием стрептокиназы происходит достоверное ускорение процесса восстановления легочного кровотока, что уменьшает время опасной гемодинамической перегрузки правого желудочка.
Вместе с тем в настоящее время отсутствуют строгие доказательства снижения летальности у больных с массивной ТЭЛА при проведении тромболитической терапии, хотя ряд наших наблюдений свидетельствует о жизнеспасающем действии активаторов эндогенного фибринолиза.
Урокиназа лишена аптигенных свойств, но применяется нечасто из-за высокой стоимости. Большие надежды клиницисты возлагали на использование тканевого активатора плазминогена, полученного с помощью методов генной инженерии (алътеплаза).
Полагали, что эти препараты смогут лизировать тромбоэмболы даже с явлениями организации без риска геморрагических осложнений, достаточно частых при терапии стрептокиназой. К сожалению, ожидания в полной мере не оправдались. Указанным препаратам свойственно достаточно узкое «терапевтическое окно». Рекомендуемые дозы часто бывают недостаточно эффективны, но их увеличение чревато значительным возрастанием числа геморрагических осложнений.
Современные тромболитические средства могут вводиться в общий кровоток как через центральные, так и через периферические вены. При окклюзивных формах поражения легочных артерий во время ангиогра-фического исследования целесообразно предварительно провести туннелизацию и разрушение эмбола специальным катетером, а препарат инъецировать непосредственно в толщу тромбоэмбола.
Применение тромболитиков высокоэффективно (полный и частичный лизис наблюдается у 90% больных), но небезопасно, так как приводит к выраженной кровоточивости и чревато геморрагическими осложнениями. В связи с этим проведение тромболизиса противопоказано в ближайшем послеоперационном, послеродовом или посттравматическом периодах (первые 10 сут). После завершения курса тромболитической терапии проводят лечение антикоагулянтами по обычной схеме.
Хирургическое лечение
Прогрессирующее ухудшение состояния больных с массивной ТЭЛА может потребовать экстренного хирургического вмешательства. Эмболэктомия показана больным с тромбоэмболией легочного ствола или обеих главных его ветвей при крайне тяжелой степени нарушения перфузии легких, сопровождающейся резко выраженными гемодинамическими расстройствами.
К таковым относят стойкую системную гипотензию, ре-фрактерную к введению вазопрессоров, или уровень систолического давления в правом желудочке выше 60 мм рт. ст. при высоких цифрах конечного диастоличес-кого давления. В таких условиях у пациента очень мало шансов выжить даже при проведении тромболитической терапии. Риск операции оправдан в первую очередь у лиц молодого возраста.
В настоящее время используются три различные методики эмболэктомии из легочных артерий. Эмболэктомия в условиях временной окклюзии полых вен не требует сложного технического обеспечения, и ее может в случае экстренной необходимости успешно выполнить опытный хирург общего профиля. Одним из наиболее опасных этапов подобного вмешательства является вводный наркоз, когда может наступить бради-кардия, гипотензия и асистолия.
Усугубление гемодина-мических расстройств связано с тем, что резко дилати-рованные правые отделы сердца чрезвычайно чувствительны к значительным колебаниям внутриплеврально-го давления, которые возникают во время искусственной вентиляции легких.
Все манипуляции по удалению эмболов после пережатия полых вен должны продолжаться не более 3 мин, так как этот интервал является критическим для больных, операцию которым проводят в условиях тяжелой исходной гипоксии. К сожалению, подобная операция сопровождается очень высокой летальностью (до 90%).
Оптимальным является выполнение эмболэктомии в условиях искусственного кровообращения, используя чрезстернальный доступ. Вспомогательную веноарте-риальную перфузию следует начать на первом этапе оперативного вмешательства (до вводного наркоза!) путем канюляции бедренных сосудов. Искусственное кровообращение позволяет в значительной степени обезопасить проведение эмболэктомии у больных с тяжелейшими гемодинамическими расстройствами.
Все же летальность после подобных вмешательств достигает 50%. Если помнить о том, что каждому второму из безнадежных больных удается сохранить жизнь, такой результат нельзя назвать неудовлетворительным. По относительным показаниям при одностороннем поражении возможно проведение хирургической дез-обструкции сосудистого русла из бокового торакотомного доступа, в условиях пережатия соответствующей легочной артерии.
Профилактика
Наиболее целесообразна первичная профилактика ТЭЛА, представляющая собой комплекс мер по предотвращению венозного тромбоза в системе НПВ. Неспецифические (физические) меры применимы у всех без исключения стационарных больных. Они заключаются в эластической компрессии нижних конечностей, сокращении продолжительности постельного режима, максимально ранней активизации пациентов. У лиц, вынужденных длительное время пребывать в постели, целесообразно использование простейших тренажеров, имитирующих ходьбу, лечебной гимнастики, а также прерывистой пневмокомпрессии нижних конечностей. Подобной профилактикой должны заниматься врачи всех специальностей.
Фармакологический подход к предотвращению венозного тромбоза подразумевает применение антикоагулянтов в тех ситуациях, когда развитие тромбоэмбо-лических осложнений наиболее вероятно. С этой целью оптимально использование низкомолекулярных гепа-ринов. Наш опыт показывает, что профилактическое применение эноксапарина натрия в дозе 40 мг 1 раз в сутки у больных с высоким риском послеоперационного венозного тромбоза в 2 раза эффективнее нефракционированного гепарина.
Несмотря на большую стоимость этого препарата, с учетом расходов на лечение возникших тромбозов доказана экономическая эффективность клексана. Дополнительные затраты на лечение венозных тромбоэмболических осложнений составляют 5028 долларов США на 100 больных без фармакологической профилактики, 2328 — при использовании обычного гепарина и 1062 — эноксапарина натрия.
Вторичная профилактика ТЭЛА осуществляется при развившемся флеботромбозе или легочной эмболии. Она является неотъемлемым компонентом лечения ТЭЛА, так как часто больные погибают от рецидива заболевания. С этой целью назначают прямые антикоагулянты в лечебных дозах. Однако они лишь препятствуют распространению тромбоза и не в силах предотвратить отрыв уже сформировавшегося флотирующего тромба. В таких случаях приходиться прибегать к хирургическим способам профилактики ТЭЛА.
Оптимальным методом является непрямая трансвенозная имплантация кава-фильтров различной конструкции непосредственно ниже устьев почечных вен. В зависимости от клинической ситуации с этой же целью возможно выполнение пликации НПВ механическим швом, тромбэктомии, перевязки магистральных вен. Подобные операции при условии адекватной диагностики осуществимы в условиях общехирургических стационаров.
Широкое и повсеместное внедрение мер первичной профилактики венозных тромбозов представляется нам тем стратегическим направлением, движение по которому позволит помочь несоизмеримо большему числу пациентов, сделает легочную эмболию редким, контролируемым заболеванием, сохранит значительные материальные средства, жизнь и здоровье многих людей.
Общая информация
Тромбоэмболия легочной артерии (ТЭЛА, легочная эмболия) — это закупорка одной или более легочных артерий тромбами любого происхождения, чаще всего образующихся в крупных венах ног или малого таза.
Факторами риска ТЭЛА являются патологические состояния, при которых имеется нарушенный возврат венозной крови, повреждение эндотелия сосудов или эндотелиальная дисфункция и гиперкоагуляционные нарушения.
Симптомы тромбоэмболии легочной артерии неспецифичны и включают в себя затрудненное дыхание, плевритическую боль, в более тяжелых случаях – головокружение, предобморочное состояние, синкопе, остановку сердца и дыхания. Симптомы ТЭЛА также неспецифичны и включают учащённое поверхностное дыхание, увеличение частоты сердечных сокращений, в более тяжелых случаях — снижение артериального давления (артериальную гипотензию).
Диагностика легочной эмболии осуществляется с использованием КТ-ангиографии, вентиляционно-перфузионной сцинтиграфии легких, иногда легочной артериографии.
Лечение тромбоэмболии легочной артерии проводится антикоагулянтами, иногда используют тромболитики или удаляют тромб хирургическим путем. В случаях, когда противопоказана лечение антикоагулянтами, в просвет нижней полой вены устанавливают кавальный фильтр (кава-фильтр).
Профилактические меры включают использование антикоагулянтов и/или механических компрессионных устройств, применяемых на голенях стационарных пациентов.
Симптомы тромбоэмболии легочной артерии

Легочная артерия играет важнейшую роль в доставке крови в легкие для пополнения кислородом, поэтому затруднение кровотока в этом кровеносном сосуде влияет на легкие и сердце и вызывает симптомы низкого содержания кислорода в остальной части тела.
В наиболее распространенных случаях наблюдаются следующие симптомы легочной эмболии:
- одышка, которая начинается внезапно, обычно в течение нескольких секунд после ТЭЛА;
- внезапная, сильная боль в груди;
- кашель;
- кашель с кровью;
- плевритная боль в груди, которая усиливается при вдохе;
- хрипы и свисты в легких (груди);
- низкое кровяное давление
- учащенное сердцебиение (тахикардия)
- учащенное дыхание (одышка);
- синий или бледный вид губ и пальцев (цианоз);
- сердечные аритмии (нарушения сердечного ритма), такие как мерцательная аритмия, и связанные с ними симптомы или серьезные последствия (например, спутанность сознания, потеря сознания);
- признаки или симптомы тромбоза глубоких вен в одной или обеих ногах.
Тяжесть тромбоэмболии легочной артерии обычно определяется размером обструкции. Если легочная эмболия является обширной, случай часто описывается как массивная ТЭЛА. Это может вызвать значительную закупорку легочной артерии, что приводит к серьезным сердечно-сосудистым расстройствам, опасному падению кровяного давления и серьезному падению содержания кислорода в крови или кислородному голоданию, которое влияет на головной мозг и остальную часть тела.
Меньшая легочная эмболия вызывает менее значимые симптомы, но все еще является неотложной медицинской ситуацией, которая может привести к летальному исходу, если ее не лечить. Меньшие сгустки крови обычно блокируют одну из более мелких ветвей легочной артерии и могут полностью закрывать небольшой легочный сосуд, что в конечном итоге приводит к легочному инфаркту, гибели части легочной ткани.
Причины тромбоэмболии легочной артерии

Сгустки крови, называемые тромбоэмболиями, которые провоцируют возникновение ТЭЛА, обычно возникают в результате тромбоза в глубоких венах (ТГВ) паха или бедер.
Тромбоз глубоких вен и эмболия легких.
По оценкам, у около 50 процентов людей с нелеченным ТГВ возникает легочная эмболия.
Эмболия легких обычно возникает в результате тромбоза глубоких вен, который может иметь различные причины. Если тромб (сгусток крови), образовавшийся в большой вене, разрывается (эмболизируется), проходит через правую часть сердца и оседает в легочной системе, он становится эмболой в легочной артерии.
Эмболия легочной артерии и тромбоз глубоких вен настолько тесно связаны между собой, что, если врач ставит диагноз или подозревает одно из этих состояний, он немедленно ищет доказательства наличия другого состояния.
Редкие причины.
Редко, болезни или состояние, отличительные от тромбоза глубоких вен, могут вызвать легочную эмболию, которая в свою очередь может вызвать тяжелые состояния или смерть. Однако это бывает и они включают в себя:
- Жировую эмболию. При повреждении или манипулировании жировой тканью может возникнуть жировая эмболия, в результате чего жировые клетки попадают в кровообращение, где потом могут попасть в легочную циркуляцию. Наиболее частой причиной жировой эмболии является перелом таза или длинных костей, в костном мозге которых содержится большое количество жира.
- Воздушную эмболию. Если воздух попадает в кровообращение, он может закрыть легочную артерию или другую артерию. Парадоксальная воздушная эмболия может быть результатом почти любого типа хирургического вмешательства или возникнуть у дайверов, которые поднимаются с глубин слишком быстро.
- Эмболию околоплодными водами. Редко, амниотическая жидкость может попасть в кровообращение во время сложных родов и вызвать острую легочную эмболию. Это событие, к счастью, очень необычное, чрезвычайно опасно для жизни.
- Эмболию раковыми клетками. Если раковые клетки попадают в кровообращение в большом количестве, они могут закупорить легочные сосуды. Это осложнение рака обычно наблюдается только у людей с почти терминальной стадией заболевания.
Факторы риска
Поскольку легочная эмболия почти всегда является результатом тромбоза глубоких вен, факторы риска для этих двух состояний практически идентичны.
К ним относятся факторы риска, связанные с образом жизни человека, в том числе:
- Нет физической активности. Обычно сидячий образ жизни способствует развитию венозной недостаточности, которая предрасполагает к образованию тромбов в главных венах.
- Избыточный вес. Слишком большой вес также способствует накоплению крови в венах нижних конечностей.
- Курение. Курение вызывает воспаление в кровеносных сосудах, что может привести к избыточной свертываемости. На самом деле, курение является особенно мощным фактором риска нарушения свертываемости крови.
В дополнение к этим хроническим факторам риска, связанным с образом жизни, существуют и другие состояния, которые могут значительно увеличить риск тромбоэмболии легочной артерии. Некоторые из этих рисков носят временный или ситуативный характер; другие создают более хронический, долгосрочный риск легочной эмболии:
- недавняя операция, госпитализация или травма, приводящая к длительной иммобилизации;
- длительные поездки, которые приводят к длительному сидению;
- травма, вызывающая повреждение тканей, что может привести к образованию тромбов;
- беременность;
- лекарственные препараты, особенно противозачаточные таблетки, заместительная гормональная терапия, добавки тестостерона, тамоксифен и антидепрессанты;
- хроническая болезнь печени;
- хроническое заболевание почек;
- сердечно-сосудистое заболевание, особенно сердечная недостаточность;
- наличие в прошлом тромбоза глубоких вен или тромбоэмболии легочной артерии;
- определенные генетические условия, они могут сделать кровь гиперкоагуляционной (склонной к свертыванию).
Любой с любым из этих условий должен приложить все усилия, чтобы уменьшить факторы риска, чтобы снизить вероятность развития венозного тромбоза и тромбоэмболии. Важно много заниматься спортом, держать вес под контролем и не курить.
Диагностика

Диагностика ТЭЛА начинается с клинической оценки врача, а затем может включать специализированные анализы, которые могут подтвердить или исключить диагноз.
Клиническая оценка.
Первым шагом в диагностике ТЭЛА является оценка врача того, высока или низка вероятность того, что у человека возможно ТЭЛА. Врач делает эту оценку, выполняя тщательный медицинский анамнез, оценивая факторы риска развития тромбоза в глубоких венах (ТГВ), проводит физическое обследование, измеряет концентрацию кислорода в крови и, возможно, проводит ультразвуковое исследование для выявления ТГВ.
Неинвазивные тесты
После клинической оценки врача могут потребоваться специальные анализы, такие как анализы крови или визуализационные исследования.
- Анализ на D-димер. Если считается, что вероятность тромбоэмболии низкая, врач может назначить анализ на D-димер. Анализ на D-димер — анализ крови, который измеряет наличие аномального уровня свертывающей активности в крови, что ожидается, если у человека ТГВ или ТЭЛА. Если клиническая вероятность ТЭЛА низкая и анализ на D-димер отрицателен, ТЭЛА можно исключить, и врач приступит к рассмотрению других возможных причин симптомов.
Если вероятность ТЭЛА оценивается как высокая, или если анализ на D-димер положительный, то обычно выполняется либо сканирование V/Q (сканирование вентиляции/ перфузии), либо компьютерная томография (КТ) грудной клетки.
- V/Q-сканирование: V/Q-сканирование — сканирование легких, при котором используется радиоактивный краситель, введенный в вену, для оценки потока крови в ткани легких. Если легочная артерия частично заблокирована эмболой, в соответствующую часть легочной ткани будет поступать меньшее количество радиоактивного красителя, что можно будет на экране.
- Компьютерная томография (КТ): КТ — неинвазивная компьютеризированная рентгеновская процедура, который позволяет врачу визуализировать легочные артерии, чтобы увидеть, нет ли обструкции, вызванной эмболией.
- Легочная ангиограмма: Легочная ангиограмма долгое время считалась золотым стандартом для выявления ТЭЛА. Если диагноз будет неясен после проведения вышеописанных тестов, врач может заказать легочную ангиографию.
Лечение тромбоэмболии легочной артерии

Как только диагноз легочной эмболии подтвержден, терапия начинается немедленно. Если есть очень высокая вероятность легочной эмболии, медицинская терапия может быть начата даже до подтверждения диагноза.
Растворители крови — антикоагулянты.
Основным средством лечения тромбоэмболии легочной артерии является использование антикоагулянтных препаратов, разжижающих кровь, для предотвращения дальнейшего свертывания крови.
Разжижители крови, обычно используемые для лечения ТЭЛА, представляют собой либо внутривенный гепарин, либо производное гепарина, которое можно вводить подкожной инъекцией, например Арикстра или Фондапаринукс.
Семейство препаратов гепарина обеспечивает немедленный антикоагулянтный эффект и помогает предотвратить дальнейшее образование тромбов.
Тромболитическая терапия.
Когда ТЭЛА тяжелой формы и вызывает сердечно-сосудистую нестабильность, антикоагулянтная терапия часто оказывается недостаточной. В этих ситуациях применяются мощные разрушающие сгусток агенты, называемые тромболитиками. Эти лекарственные препараты, включают фибринолитические агенты, такие как стрептокиназа, предназначеные для растворения сгустка крови, который закупоривает легочную артерию.
Тромболитическая терапия несет значительно больший риск, чем терапия антикоагулянтами, включая высокий риск серьезных осложнений. Если тромбоэмболия легочной артерии достаточно серьезна и опасна для жизни, потенциальная польза от этого лечения может перевесить побочные эффекты препаратов этой группы.
Хирургия.
Хирургия — метод, который может непосредственно удалить тромб. Наиболее распространенная хирургическая процедура, называемая хирургическая эмболэктомия, является довольно рискованной и не всегда эффективной, поэтому она предназначена для людей, которые имеют очень низкий шанс выживания без операции.
Профилактика
Предотвращение тромбоэмболии легочной артерии — это предотвращение тромбоза глубоких вен; потребность в ней зависит от рисков пациента, включающих:
- тип и продолжительность хирургического вмешательства;
- сопутствующие заболевания, включая раковые болезни и гиперкоагуляционные нарушения;
- наличие центрального венозного катетера;
- ТГВ или ТЭЛА в анамнезе.
Пациенты, прикованные к постели, и пациенты, подлежащие хирургическим, особенно, ортопедическим, операциям, имеют преимущество, и большинство таких пациентов можно выявить до того, как сформируется тромб. Профилактические рекомендации включают назначение нефракционированного гепарина в малых дозах, низкомолекулярных гепаринов, варфарина, фондапаринукса, пероральных антикоагулянтов (ривароксабана, апиксабана, дабигатрана), использование компрессионных приборов или эластических компрессионных чулков.
Выбор препарата или устройства зависит от различных факторов, в том числе от популяции пациентов, предполагаемого риска, противопоказаний (таких, как риск кровотечений), относительных затрат и от простоты использования.
Здоровые люди, которые просто хотят предостеречь себя от данного заболевания нужно проходить постоянную диагностику (1 раз каждые 6 месяцев), заниматься физическими упражнениями, держать вес под контролем и обязательно не курить.
Прогноз для жизни
Вероятность смерти от тромбоэмболии легочной артерии очень низкая, но массивная легочная эмболия может вызвать внезапную смерть. Большинство случаев летальных исходов происходят до того, как заболевание диагностируется, обычно в течение нескольких часов после эмболии. Важные факторы в определении прогноза жизни включают:
- размер окклюзии;
- размер закупоренных легочных артерий;
- количество закупоренных легочных артерий;
- влияние состояния на способность сердца перекачивать кровь;
- общее состояние здоровья человека.
Любой, у кого серьезная проблема с сердцем или легкими, подвержен повышенному риску смерти от легочной эмболии. Человек с нормальной функцией легких и сердца обычно выживает, если окклюзия не блокирует половину или более легочных артерий.
Тромбоэмболия легочной артерии (ТЭЛА)
Тромбоэмболия легочной артерии – окклюзия легочной артерии или ее ветвей тромботическими массами, приводящая к жизнеугрожающим нарушениям легочной и системной гемодинамики. Классическими признаками ТЭЛА служат боли за грудиной, удушье, цианоз лица и шеи, коллапс, тахикардия. Для подтверждения диагноза тромбоэмболии легочной артерии и дифференциальной диагностики с другими схожими по симптоматике состояниями проводится ЭКГ, рентгенография легких, ЭхоКГ, сцинтиграфия легких, ангиопульмонография. Лечение ТЭЛА предполагает проведение тромболитической и инфузионной терапии, ингаляций кислорода; при неэффективности – тромбоэмболэктомии из легочной артерии.
Общие сведения
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная закупорка ветвей или ствола легочной артерии тромбом (эмболом), образовавшимся в правом желудочке или предсердии сердца, венозном русле большого круга кровообращения и принесенным с током крови. В результате ТЭЛА прекращается кровоснабжение легочной ткани. Развитие ТЭЛА происходит часто стремительно и может привести к гибели больного.
От ТЭЛА умирает 0,1% населения земного шара ежегодно. Около 90% больным, умершим от ТЭЛА, во время не был установлен правильный диагноз, и не было проведено необходимое лечение. Среди причин смерти населения от сердечно-сосудистой заболеваний ТЭЛА стоит на третьем месте после ИБС и инсульта. ТЭЛА может приводить к летальному исходу при некардиологической патологии, возникая после операций, полученных травм, родов. При своевременном оптимальном лечении ТЭЛА наблюдается высокий показатель снижения уровня смертности до 2 – 8%.
Тромбоэмболия легочной артерии
Причины ТЭЛА
Наиболее частыми причинами развития ТЭЛА служат:
- тромбоз глубоких вен (ТГВ) голени (в 70 – 90% случаев), часто сопровождающийся тромбофлебитом. Может иметь место тромбоз одновременно глубоких и поверхностных вен голени
- тромбоз нижней полой вены и ее притоков
- сердечно-сосудистые заболевания, предрасполагающие к появлению тромбов и эмболий в легочной артерии (ИБС, активная фаза ревматизма с наличием митрального стеноза и мерцательной аритмии, гипертоническая болезнь, инфекционный эндокардит, кардиомиопатии и неревматические миокардиты)
- септический генерализованный процесс
- онкологические заболевания (чаще рак поджелудочной железы, желудка, легких)
- тромбофилия (повышенное внутрисосудистое тромбообразование при нарушении системы регуляции гемостаза)
- антифосфолипидный синдром — образование антител к фосфолипидам тромбоцитов, клеток эндотелия и нервной ткани (аутоиммунные реакции); проявляется повышенной склонностью к тромбозам различных локализаций.
Факторы риска
Факторы риска тромбозов вен и ТЭЛА – это:
- длительное состояние обездвиженности (постельный режим, частые и продолжительные авиаперелеты, поездки, парез конечностей), хроническая сердечно-сосудистая и дыхательная недостаточность, сопровождаются замедлением тока крови и венозным застоем.
- прием большого количества диуретиков (массовая потеря воды приводит к дегидратации, повышению гематокрита и вязкости крови);
- злокачественные новообразования – некоторые виды гемобластозов, истинная полицитемия (большое содержание в крови эритроцитов и тромбоцитов приводит к их гиперагрегации и образованию тромбов);
- длительный прием некоторых лекарственных препаратов (оральные контрацептивы, заместительная гормональная терапия) повышает свертываемость крови;
- варикозная болезнь (при варикозном расширении вен нижних конечностей создаются условия для застоя венозной крови и образования тромбов);
- нарушения обмена веществ, гемостаза (гиперлипидпротеинемия, ожирение, сахарный диабет, тромбофилия);
- хирургические операции и внутрисосудистые инвазивные процедуры (например, центральный катетер в крупной вене);
- артериальная гипертензия, застойная сердечная недостаточность, инсульты, инфаркты;
- травмы спинного мозга, переломы крупных костей;
- химиотерапия;
- беременность, роды, послеродовый период;
- курение, пожилой возраст и др.
Классификация
В зависимости от локализации тромбоэмболического процесса различают следующие варианты ТЭЛА:
- массивная (тромб локализуется в главном стволе или основных ветвях легочной артерии)
- эмболия сегментарных или долевых ветвей легочной артерии
- эмболия мелких ветвей легочной артерии (чаще двусторонняя)
В зависимости от объема отключенного артериального кровотока при ТЭЛА выделяют формы:
- малую (поражены менее 25% легочных сосудов) – сопровождается одышкой, правый желудочек функционирует нормально
- субмассивную (субмаксимальную – объем пораженных сосудов легких от 30 до 50%), при которой у пациента отмечается одышка, нормальное артериальное давление, правожелудочковая недостаточность мало выражена
- массивную (объем отключенного легочного кровотока более 50%) – наблюдается потеря сознания, гипотония, тахикардия, кардиогенный шок, легочная гипертензия, острая правожелудочковая недостаточность
- смертельную (объем отключенного кровотока в легких более 75%).
ТЭЛА может протекать в тяжелой, среднетяжелой или легкой форме.
Клиническое течение ТЭЛА может быть:
- острейшим (молниеносным), когда наблюдается моментальная и полная закупорка тромбом главного ствола или обеих основных ветвей легочной артерии. Развивается острая дыхательная недостаточность, остановка дыхания, коллапс, фибрилляция желудочков. Летальный исход наступает за несколько минут, инфаркт легких не успевает развиться.
- острым, при котором отмечается быстро нарастающая обтурация основных ветвей легочной артерии и части долевых или сегментарных. Начинается внезапно, бурно прогрессирует, развиваются симптомы дыхательной, сердечной и церебральной недостаточности. Продолжается максимально 3 – 5 дней, осложняется развитием инфаркта легких.
- подострым (затяжным) с тромбозом крупных и средних ветвей легочной артерии и развитием множественных инфарктов легких. Продолжается несколько недель, медленно прогрессирует, сопровождаясь нарастанием дыхательной и правожелудочковой недостаточности. Могут возникать повторные тромбоэмболии с обострением симптомов, при которых нередко наступает смертельный исход.
- хроническим (рецидивирующим), сопровождающимся рецидивирующими тромбозами долевых, сегментарных ветвей легочной артерии. Проявляется повторными инфарктами легких или повторными плевритами (чаще двусторонними), а также постепенно нарастающей гипертензией малого круга кровообращения и развитием правожелудочковой недостаточности. Часто развивается в послеоперационном периоде, на фоне уже имеющихся онкологических заболеваний, сердечно-сосудистых патологий.
Симптомы ТЭЛА
Симптоматика ТЭЛА зависит от количества и размера тромбированных легочных артерий, скорости развития тромбоэмболии, степени возникших нарушений кровоснабжения легочной ткани, исходного состояния пациента. При ТЭЛА наблюдается широкий диапазон клинических состояний: от практически бессимптомного течения до внезапной смерти.
Клинические проявления ТЭЛА неспецифические, они могут наблюдаться при других легочных и сердечно-сосудистых заболеваниях, их главным отличием служит резкое, внезапное начало при отсутствии других видимых причин данного состояния (сердечно-сосудистой недостаточности, инфаркта миокарда, пневмонии и др.). Для ТЭЛА в классическом варианте характерен ряд синдромов:
1. Сердечно – сосудистый:
- острая сосудистая недостаточность. Отмечается падение артериального давления (коллапс, циркуляторный шок), тахикардия. Частота сердечных сокращений может достигать более 100 уд. в минуту.
- острая коронарная недостаточность (у 15-25% больных). Проявляется внезапными сильными болями за грудиной различного характера, продолжительностью от нескольких минут до нескольких часов, мерцательной аритмией, экстрасистолией.
- острое легочное сердце. Обусловлено массивной или субмассивной ТЭЛА; проявляется тахикардией, набуханием (пульсацией) шейных вен, положительным венным пульсом. Отеки при остром легочном сердце не развиваются.
- острая цереброваскулярная недостаточность. Возникают общемозговые или очаговые нарушения, церебральная гипоксия, при тяжелой форме – отек мозга, мозговые кровоизлияния. Проявляется головокружением, шумом в ушах, глубоким обмороком с судорогами, рвотой, брадикардией или коматозным состоянием. Могут наблюдаться психомоторное возбуждение, гемипарезы, полиневриты, менингиальные симптомы.
2. Легочно-плевральный:
- острая дыхательная недостаточность проявляется одышкой (от ощущения нехватки воздуха до очень выраженных проявлений). Число дыханий более 30-40 в минуту, отмечается цианоз, кожные покровы пепельно-серые, бледные.
- умеренный бронхоспастический синдром сопровождается сухими свистящими хрипами.
- инфаркт легкого, инфарктная пневмония развивается на 1 – 3 сутки после ТЭЛА. Появляются жалобы на одышку, кашель, боли в грудной клетке со стороны поражения, усиливающиеся при дыхании; кровохарканье, повышение температуры тела. Становятся слышны мелкопузырчатые влажные хрипы, шум трения плевры. У пациентов с тяжелой сердечной недостаточностью наблюдаются значительные выпоты в плевральную полость.
3. Лихорадочный синдром – субфебрильная, фебрильная температура тела. Связан с воспалительными процессами в легких и плевре. Длительность лихорадки составляет от 2 до 12 дней.
4. Абдоминальный синдром обусловлен острым, болезненным набуханием печени (в сочетании с парезом кишечника, раздражением брюшины, икотой). Проявляется острой болью в правом подреберье, отрыжкой, рвотой.
5. Иммунологический синдром (пульмонит, рецидивирующий плеврит, уртикароподобная сыпь на коже, эозинофилия, появление в крови циркулирующих иммунных комплексов) развивается на 2-3 неделе заболевания.
Осложнения
Острая ТЭЛА может служить причиной остановки сердца и внезапной смерти. При срабатывании компенсаторных механизмов пациент сразу не погибает, но при отсутствии лечения очень быстро прогрессируют вторичные гемодинамические нарушения. Имеющиеся у пациента кардиоваскулярные заболевания значительно снижают компенсаторные возможности сердечно-сосудистой системы и ухудшают прогноз.
Диагностика
В диагностике ТЭЛА главная задача – установить местонахождение тромбов в легочных сосудах, оценить степень поражения и выраженность нарушений гемодинамики, выявить источник тромбоэмболии для предупреждения рецидивов.
Сложность диагностики ТЭЛА диктует необходимость нахождения таких пациентов в специально оборудованных сосудистых отделениях, владеющих максимально широкими возможностями для проведения специальных исследований и лечения. Всем пациентам с подозрением на ТЭЛА проводят следующие обследования:
- тщательный сбор анамнеза, оценку факторов риска ТГВ/ТЭЛА и клинической симптоматики
- общий и биохимический анализы крови, мочи, исследование газового состава крови, коагулограмму и исследование Д-димера в плазме крови (метод диагностики венозных тромбов)
- ЭКГ в динамике (для исключения инфаркта миокарда, перикардита, сердечной недостаточности)
- рентгенографию легких (для исключения пневмоторакса, первичной пневмонии, опухолей, переломов ребер, плеврита)
- эхокардиографию (для выявления повышенного давления в легочной артерии, перегрузок правых отделов сердца, тромбов в полостях сердца)
- сцинтиграфию легких (нарушение перфузии крови через легочную ткань говорит об уменьшении или отсутствии кровотока вследствие ТЭЛА)
- ангиопульмонографию (для точного определения локализации и размеров тромба)
- УЗДГ вен нижних конечностей, контрастную флебографию (для выявления источника тромбоэмболии)

КТ-ангиография легочных артерий. Протяженный пристеночный тромб в просвете основного ствола левой легочной артерии
Лечение ТЭЛА
Пациентов с тромбоэмболией помещают в реанимационное отделение. В неотложном состоянии пациенту проводятся реанимационные мероприятия в полном объеме. Дальнейшее лечение ТЭЛА направлено на нормализацию легочного кровообращения, профилактику хронической легочной гипертензии.
С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима. Для поддержания оксигенации проводится постоянная ингаляция кислорода. Осуществляется массивная инфузионная терапия для снижения вязкости крови и поддержания АД.
В раннем периоде показано назначение тромболитической терапии с целью максимально быстрого растворения тромба и восстановления кровотока в легочной артерии. В дальнейшем для предупреждения рецидивов ТЭЛА проводится гепаринотерапия. При явлениях инфаркт-пневмонии назначается антибактериальная терапия.
В случаях развития массивной ТЭЛА и неэффективности тромболизиса сосудистыми хирургами проводится хирургическая тромбоэмболэктомия (удаление тромба). Как альтернативу эмболэктомии используют катетерную фрагментацию тромбоэмбола. При рецидивирующих ТЭЛА практикуется постановка специального фильтра в ветви легочной артерии, нижнюю полую вену.
Прогноз и профилактика
При раннем оказании полного объема помощи пациентам прогноз для жизни благоприятный. При выраженных сердечно-сосудистых и дыхательных нарушениях на фоне обширной ТЭЛА летальность превышает 30%. Половина рецидивов ТЭЛА развивается у пациентов, не получавших антикоагулянты. Своевременная, правильно проведенная антикоагулянтная терапия вдвое снижает риск рецидивов ТЭЛА. Для предупреждения тромбоэмболии необходимы ранняя диагностика и лечение тромбофлебита, назначение непрямых антикоагулянтов пациентам из групп риска.
Тромбоэмболия легочной артерии – лечение в Москве
Что такое ТЭЛА
Тромбоэмболия легочной артерии (ТЭЛА) – это жизнеугрожающее состояние, при котором тромбы закупоривают просвет легочной артерии, вызывая острое нарушение легочного кровообращения. Эти тромбы обычно образуются в венах нижних конечностей.
ТЭЛА – не самостоятельное заболевание; этот синдром представляет собой осложнение тромбоза вен (примерно 80% всех наблюдений), а также ревматизма, миокардита, ишемической болезни сердца и других патологий, затрагивающих сердечно-сосудистую систему.
Согласно статистике, ТЭЛА является одной из наиболее распространенных причин смерти – в среднем 1 человек из 10 умирает именно от закупорки легочной артерии. Своевременно поставленный диагноз снижает вероятность летального исхода до 10%, однако сложность ситуации в том, что определить предпосылки к развитию этого состояния довольно трудно.
Рисунок 1. Упрощенный механизм ТЭЛА. Источник: medicalstocks / Depositphotos
Дело в том, что наиболее достоверные диагностические методы требуют не только больших финансовых затрат, но и занимают много времени, а тромбоэмболия легочной артерии зачастую развивается стремительно. Это одна из главных причин высокой смертности при развитии данного состояния.
Причины ТЭЛА
Существует сразу несколько предпосылок и причин образования тромбов и их последующего попадания в просвет легочной артерии.
Застой крови в венах
Венозный застой в большинстве случаев возникает как следствие целого ряда болезней. Вот наиболее распространенные причины, провоцирующие это явление:
- Ожирение. Чем больше у человека лишний вес, тем больше нагрузка на сердце. Механизм прост: жировая ткань тоже нуждается в поступлении кислорода, поэтому перекачать кровь через весь массив жировой клетчатки – достаточно тяжелая задача для сердечной мышцы. В результате и образуется венозный застой – функциональные способности миокарда изначально не рассчитаны на такие перегрузки.
- Механические нарушение оттока крови. Причиной может стать сдавливание сосудов доброкачественными и злокачественными новообразованиями, обломками костей (при переломах), а также увеличивающейся в период беременности маткой.
- Сахарный диабет. При этом заболевании нарушается жировой обмен, что приводит к избыточному поступлению холестерина в кровоток. В результате на внутренних стенках сосудов формируются атеросклеротические бляшки, которые сужают их просвет.
- Сердечная недостаточность. Ухудшение функционального состояния сердца также приводит к венозному застою. Мышцы сердца не справляются со своей основной задачей – распределением по организму необходимых объемов крови.
- Курение. Никотин вызывает спазм сосудов, из-за чего повышается артериальное давление, образуется венозный застой и усиливается образование тромбов.
- Варикозное расширение вен. Чаще всего эта болезнь затрагивает нижние конечности. Застой крови образуется из-за ухудшения пропускной способности вен.
Недостаток движения
У пациентов, длительно пребывающих в обездвиженном состоянии, помимо венозного застоя возникают различные функциональные нарушения работы сердца. Более того, повышается риск тромбообразования, что является фактором риска закупорки просвета легочной артерии. Как правило, в обездвиженном состоянии вынуждены пребывать пациенты в послеоперационном периоде, а также при многих заболеваниях, предполагающих строгое соблюдение постельного режима.
Склонность к повышенной коагуляции
Коагуляция – это жизненно-важный защитный механизм, благодаря которому кровь сгущается, образуя тромбы и тем самым препятствуя развитию кровотечений. Без этого защитного механизма любой порез или рана могли бы стать фатальными. Однако повышенная коагуляция тоже опасна для здоровья (а в ряде случаев – и для жизни), поскольку усиленное тромбообразование ухудшает кровоток и создает предпосылки для закупорки просвета крупных сосудов.
Наиболее распространенные причины усиленной свертываемости крови:
- прием гормональных препаратов и оральных контрацептивов;
- беременность;
- злокачественные новообразования;
- наследственность.
Повышение вязкости крови — это еще один фактор риска развития тромбов. Кровь сгущается по ряду причин:
- прием мочегонных препаратов;
- обезвоживание при отравлениях или инфекционных заболеваниях;
- повышенное содержание эритроцитов в крови.
Химиотерапия
При прохождении курса химиотерапии у онкологических больных усиливается свертываемость крови примерно на 50%, и если вовремя не пропить курс антикоагулянтов (препаратов, разжижающих кровь), повышается риск тромбоэмболии легочной артерии.
С возрастом риск развития тромбоэмболии повышается.
Если говорить о группах риска, то сюда относятся:
- беременные;
- пожилые люди (старше 60 лет);
- больные в послеоперационном периоде;
- женщины, использующие оральные контрацептивы;
- пациенты с сердечной, дыхательной недостаточностью,
- ожирением, тромбофлебитом и нарушениями свертываемости крови;
- курящие люди.
Отдельно следует выделить пациентов, перенесших инсульт или инфаркт. Согласно статистике, в среднем 30% таких больных сталкиваются с осложнением в виде ТЭЛА
Классификация
Источник: Thirdman: Pexels
В современной клинической практике принято использовать сразу несколько классификации ТЭЛА. Для удобства мы представим их в таблице № 1:
|
Критерий |
Вид |
Проявления |
|
По вариантам развития |
Острая |
Внезапное начало, боли в загрудинной области, одышка, падение артериального давления |
|
Подострая |
Постепенно развивающиеся признаки дыхательной и сердечной недостаточности, кровохаркание, признаки инфаркта легкого |
|
|
Рецидивирующая |
Повторяющиеся случаи ТЭЛА |
|
|
По степени закупорки (окклюзии) сосуда |
Небольшая |
Окклюзия менее 30% общего сечения сосуда. У пациента одышка, учащение дыхания и головокружение |
|
Умеренная |
Окклюзия достигает 50%. Резкое снижение артериального давления, боли за грудиной, слабость, кровохаркание. |
|
|
Массивная |
Окклюзия в пределах 70%. К перечисленным симптомам присоединяется умеренный цианоз (синюшность кожи), отечность и набухание шейных вен |
|
|
Сверхмассивная |
Окклюзия превышает 70%. Потеря сознания, выраженный цианоз, судороги, остановка дыхания. |
|
|
По развитию осложнений |
«Инфарктная пневмония» |
Инфаркт легкого: выраженная одышка, учащенное сердцебиение, кровохаркание, боли в грудной клетке. Возникает при эмболии крупных ответвлений легочной артерии. |
|
«Острое легочное сердце» |
Возникает при эмболии мелких ветвей легочной артерии. Отмечается кардиогенный шок, внезапно развивающаяся одышка, загрудинные боли. |
|
|
«Немотивированная одышка» |
Рецидивирующая эмболия мелких ветвей легочной артерии. Одышка развивается внезапно, и так же внезапно проходит. Снижение артериального давления, боли за грудиной. |
Таблица 1. Классификация ТЭЛА
Некоторые специалисты используют также классификацию по локализации тромба:
ТЭЛА сегментарных артерий.
ТЭЛА долевых и промежуточных артерий.
ТЭЛА главных легочных артерий и легочного ствола.
Следует отметить, что единства мнений относительно состоятельности критериев существующих классификаций у специалистов не наблюдается. Например, применяемая во всем мире классификация по степени окклюзии в последние годы все чаще подвергается критике. Это связано с тем, что такие определения, как «небольшая», «умеренная», «массивная» и «сверхмассивная» современным специалистам представляются «недостаточно информативными и вводящими в заблуждение». В 2019 году Европейское Кардиологическое сообщество (European Society of Cardiology) предложило единую классификацию по степени риска:
ТЭЛА низкого риска
ТЭЛА средне-низкого риска
ТЭЛА средне-высокого риска
ТЭЛА высокого риска
Симптомы ТЭЛА
У тромбоэмболии легочной артерии нет специфических клинических проявлений – все они могут возникать при легочных или сердечно-сосудистых патологиях. Как правило, при ТЭЛА возникают следующие симптомы:
- одышка;
- цианоз;
- быстрая утомляемость;
- головокружение;
- шум в ушах;
- обморок;
- боли в грудной клетке;
- отеки нижних конечностей;
- кровохаркание;
- кашель.
В некоторых случаях возможны нетипичные проявления:
- повышение температуры тела (лихорадочный синдром);
- рвота, икота и боль в правом подреберье (абдоминальный синдром);
- высыпания на коже (иммунологический синдром).
Перечисленные симптомы далеко не всегда встречаются в полном объеме у отдельно взятого пациента. Чаще всего клиническая картина ограничивается двумя-тремя симптомами, например одышкой и болью в груди.
Когда обратиться к врачу?
Для людей, состоящих в группе риска, возникновение даже одного из перечисленных симптомов должно стать поводом для обращения за медицинской помощью, и особенно должно настораживать появление внезапной одышки. В этом случае следует вызвать скорую помощь, подробно описав диспетчеру суть проблемы.
Осложнения
Источник: Wirestock / Depositphotos
Наиболее опасна острая ТЭЛА – она может привести к инфаркту легкого или остановке сердца, что приводит к внезапному летальному исходу. В случае постепенного развития возникает закупорка просвета мелких и средних ветвей легочной артерии – это усиливает давление в легочной артерии и увеличивает нагрузку на правое предсердие и желудочек. В медицине это состояние называется хронической тромбоэмболической легочной гипертензией (ХТЭГЛ).
Характерные клинические проявления ХТЭЛГ – слабость, быстрая утомляемость и выраженная одышка даже при незначительной физической нагрузке. Особую опасность ХТЭЛГ представляет для людей, страдающих заболеваниями сердечно-сосудистой системы, поскольку ослабленные компенсаторные механизмы усугубляют течение болезни.
Диагностика
Список диагностических методов, применяемых при ТЭЛА, достаточно обширен, а их выбор зависит от степени вероятности тромбоэмболии легочной артерии и общего состояния пациента. Наиболее распространенные критерии оценки клинической вероятности ТЭЛА:
- переломы или операции, перенесенные в течение предыдущих 3-4 недель;
- наличие злокачественных опухолей;
- резкое снижение артериального давления (от 90/50 мм. рт. ст.);
- кровохаркание;
- повышение частоты сердечных сокращений;
- односторонняя боль в нижней конечности;
- возраст более 65 лет.
Эти критерии также называются клиническими маркерами.
Важно исключить заболевания сердца и легких, при которых могут возникать симптомы, сходные с ТЭЛА. Для этого назначаются отдельные диагностические исследования. При диагностике тромбоэмболии легочной артерии применяют следующие методы:
- Сбор жалоб и оценка общего состояния пациента для определения вероятности ТЭЛА.
- Анализы мочи и крови (биохимический и общий).
- Коагулограмма – оценка показателей свертываемости крови.
- Определение D-димера в крови. Это исследование определяет интенсивность образования и разрушения сгустков фибрина. D-димер – это показатель, помогающий определить интенсивность разрушения фибрина. При тромбозе вен и артерий, обусловленном усилением тромбообразования, он будет повышен.
- Сцинтиграфия – метод двухмерной визуализации с использованием радиоактивных изотопов для исследования кровотока в легких. Визуализация основана на определении излучения изотопов, внедренных в организм обследуемого.
- ЭКГ в динамике. Проводится для исключения инфаркта миокарда и других заболеваний сердечно-сосудистой системы
- Рентген легких. Это исследование необходимо для того, чтобы исключить перелом ребер, скопление воздуха в плевральной полости и пневмонию.
- Ангиопульмонография. Чтобы определить размеры и локализацию тромба, в легочные артерии вводят контрастное вещество.
- Ультразвуковое исследование вен нижних конечностей.
- МРТ – трехмерная визуализация помогает определить место окклюзии артерии, если таковая имеет место. Применяется нечасто из-за высокой себестоимости. Как правило, пациента направляют на МРТ, если ЭКГ или УЗИ укрепили врача в подозрениях относительно возможной тромбоэмболии.
Лечение ТЭЛА
Как правило, лечение осуществляется в отделении интенсивной терапии. Причем направляют туда не только пациентов с острой формой ТЭЛА, но и тех, чей диагноз еще окончательно не подтвержден: это делается с учетом высокого риска внезапного начала болезни и стремительного развития жизнеугрожающих осложнений.
Лечение пациентов высокого риска
Чтобы не допустить продолжения образования тромба (у разных пациентов этот процесс занимает от нескольких часов до нескольких дней), необходимо как можно быстрее начать использование быстродействующих прямых антикоагулянтов (гепарин натрия, надропарин кальция).
Поскольку системная гипотензия усугубляет правожелудочковую недостаточность, необходимо применение кардиотонических средств с вазопрессорным действием (допамин, добутамин) — чтобы повысить давление, за счет сосудосуживающего эффекта.
Также проводится тромболитическая терапия (стрептокиназа, урокиназа, альтеплаза). При наличии противопоказаний к тромболизису (ишемический и геморрагический инсульт, кровотечения, опухоль мозга) рекомендуется проведение чрескожной катетерной эмболэктомии. Это малоинвазивная хирургическая манипуляция, в ходе которой тромб вырезается из сосудов при помощи катетера.
Лечение пациентов невысокого риска
Для этой группы пациентов тромболизис не рекомендован – предпочтительным вариантом считается антикоагулянтная терапия (фондапаринукс натрия или гепарин натрия).
Средняя продолжительность курса антикоагулянтной терапии составляет 2-3 месяца. Точные сроки определяет лечащий врач, исходя из общего состояния пациента и гемодинамических показателей.
Пациентам также рекомендуется ношение компрессионного ортопедического белья и пероральный прием антагонистов витамина К (варфарин, аценокумарол).
При беременности применяется низкомолекулярный гепарин, который не проходит через плацентарный барьер, не причиняет вреда плоду и практически не выделяется с грудным молоком. Что касается варфарина, то специалисты сходятся во мнении, что этот препарат для беременных женщин противопоказан, поскольку оказывает негативное влияние на развитие центральной нервной системы будущего ребенка.
Прогноз и профилактика
Источник: Mark Stebnicki: Pexels
При своевременном выявлении патологии и назначении комплексной терапии прогноз благоприятный. Однако существует сразу несколько факторов риска:
- преклонный возраст;
- постельный режим;
- наличие опухолевых новообразований;
- случаи тромбоза в анамнезе.
Все эти факторы ухудшают прогноз выживаемости. При заболеваниях сердечно-сосудистой и дыхательной системы примерно треть всех случаев ТЭЛА заканчиваются летально.
Профилактические мероприятия:
- регулярное ультразвуковое исследование вен нижних конечностей;
- отказ от вредных привычек (особенно важно отказаться от курения);
- максимальное сокращение вынужденного постельного режима при различных заболеваниях и послеоперационном периоде;
- ношение компрессионного белья.
Отдельно следует коснуться вопросов питания. Важно свести к минимуму употребление продуктов, богатых витамином К, поскольку он увеличивает свертываемость крови. Сюда относятся молоко и творог, брокколи, цветная и белокачанная капуста, отруби, оливковое масло. Также необходимо уменьшить количество жирной и острой пищи в своем рационе. Рекомендуется отказаться и от продуктов с высоким гликемическим индексом – проще говоря, сладости тоже стоит значительно ограничить.
Следует избегать малоподвижного образа жизни. Подойдет любой вид физической активности: ходьба (не менее получаса в день), бег, плавание, умеренные силовые нагрузки (гантели, тренажеры). При длительных перелетах или переездах важно употреблять не менее 1,5 литров жидкости в день и обеспечить минимальный уровень физической активности: достаточно будет примерно раз в полтора часа просто встать и пройтись в течение хотя бы нескольких минут.
Заключение
Тромбоэмболия легочной артерии – это опасное для жизни состояние, при котором происходит частичная или полная закупорка просвета сосуда тромбом. Примерно 10% пациентов, перенесших ТЭЛА, погибает в течение нескольких часов. В течение последующих 3 лет после эпизода массивной тромбоэмболии погибает еще 35% пациентов.
Наиболее распространенные признаки ТЭЛА – внезапно возникающая одышка, резкое падение давления, отек нижних конечностей и боли в груди. В группу риска входят люди старше 60 лет, пациенты в послеоперационном периоде, беременные, а также пациенты с заболеваниями сердечно-сосудистой системы и органов дыхания.
