Дата публикации 27 декабря 2019Обновлено 3 апреля 2023
Определение болезни. Причины заболевания
Тромбоз вен — это формирование кровяных сгустков (тромбов) внутри просвета вены. Наиболее часто венозный тромбоз развивается в сосудах нижних конечностей, однако он также может возникнуть в любых других участках тела, например венах верхних конечностей, шеи, грудной клетки и др [15].
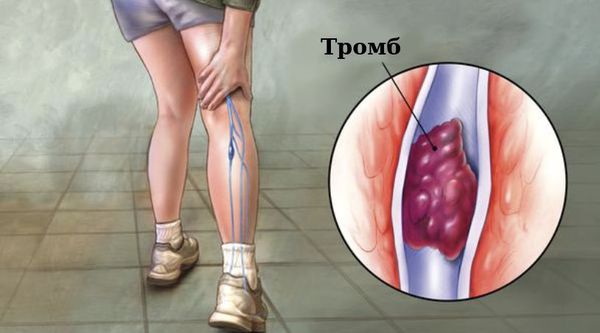
Тромбы могут возникнуть в системе поверхностных вен и в глубокой венозной системе [15]. В подавляющем большинстве случаев тромбозы локализуются в поверхностных венах. Тромбоз глубоких вен (ТГВ) нижних конечностей развивается в 5–10 % случаев [20].
Частота острых венозных тромбозов достигает 160 случаев на 100 000 населения [21]. При этом высок риск возникновения грозного осложнения — тромбоэмболии лёгочной артерии (ТЭЛА). Несмертельная ТЭЛА встречается в 20 случаях на 100 000 населения, а смертельная — в 50 случаях [24].
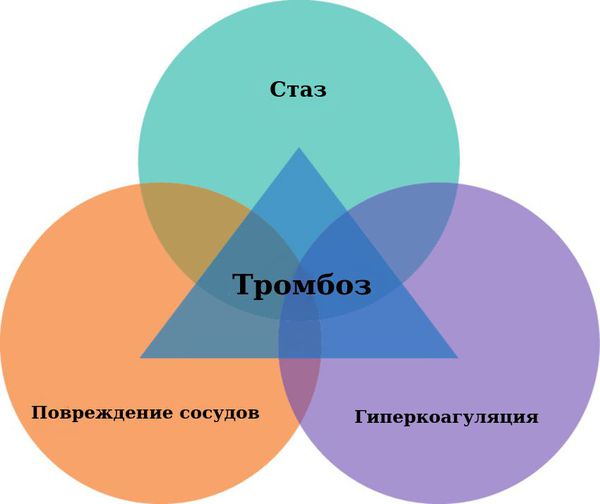
Существует три основных причины развития тромбоза вен (так называемая “триада Вирхова”) [12][11]:
- Гиперкоагуляция — повышенная активность свёртывающий системы крови (наследственная предрасположенность, генетические дефекты, аутоиммунные заболевания).
- Нарушение сосудистой стенки. В норме внутренняя поверхность кровеносного сосуда (эндотелий) гладкая. Патологические изменения делают эндотелий шершавым. Тромбоциты, свободно движущиеся вместе с током крови, цепляются за шершавую поверхность поражённого эндотелия и в этом месте образуется тромб.
- Нарушение кровотока (стаз — застой крови). Кровоток — один из основных механизмов, препятствующих образованию тромбов, поскольку скорость кровотока не позволяет тромбоцитам скапливаться в определённом месте. Следовательно, снижение скорости кровотока способствует образованию тромбов.
Провоцирующие факторы для развития венозного тромбоза [12]:
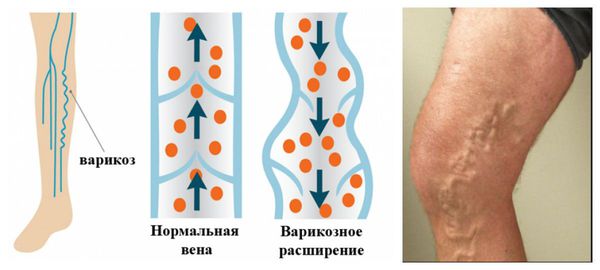
- Аномальное строение вен.
- Варикозное расширение вен.
- Избыточная масса тела. Ожирение различных стадий приводит к венозному застою в нижних конечностях, провоцируя тромбообразование.
- Длительный постельный режим.
- Онкологические заболевания.
- Беременность.
- Инфекции.
- Травмы и хирургические вмешательства.
- Приём препаратов, увеличивающих свёртываемость крови.
- Курение. При курении выделяется более 300 различных канцерогенных и токсичных веществ, которые через альвеолы лёгких попадают в системный кровоток и вызывают повреждение сосудистой стенки.
Если у человека имеется варикозная болезнь нижних конечностей, достаточно небольшого пускового механизма (“триггера”) — сгущение крови, инфекции различной природы, стрессовые факторы и физическая нагрузка, травмы, хирургические вмешательства — чтобы в венозной системе образовался тромб. При варикозе нижних конечностей расширяется диаметр вен ввиду клапанной недостаточности, что приводит к замедлению тока течения крови. Из-за того, что венозная стенка становится извитой, ток течения крови меняется с ламинарного (плавного) на турбулентный (вихревой). Изменение скорости кровотока является одной из причин формирования тромбов.
Кроме того, риск венозных тромбозов увеличивается в два раза при поездках и перелётах свыше четырёх часов. Нельзя забывать, что риск не снижается сразу же после окончания поездки, склонность к возможным тромбозам сохраняется в течение четырёх недель [18]. Вообще, малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Все вышеперечисленные факторы нарушают баланс системы гемостаза, которая с одной стороны поддерживает кровь в жидком состоянии, а с другой — образует тромбы в местах повреждения кровеносных сосудов, чтобы остановить кровотечение, а затем растворяет тромбы, которые выполнили свою функцию. Тромбоз является результатом нарушения в этой системе.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы тромбоза вены
Венозные тромбоэмболические осложнения очень опасны, поэтому важно знать первые признаки тромбоза поверхностных и глубоких вен [11].
Клинические признаки тромбоза поверхностных вен:
- жгучая, пульсирующая боль по ходу тромбированных вен, ограничивающая движения конечности;
- полоса покраснения (гиперемии) в проекции поражённой вены;
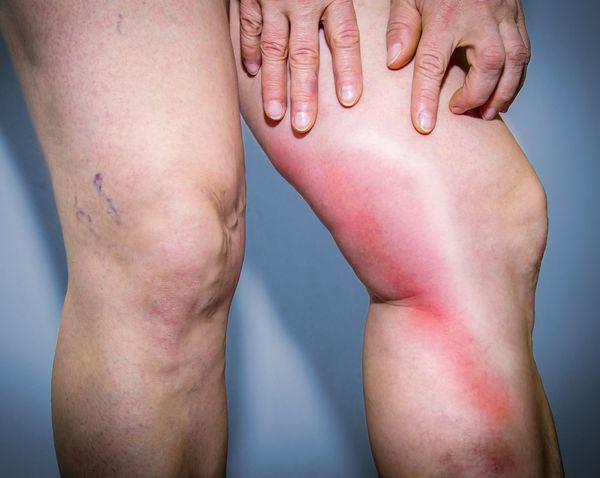
- при надавливании пальцем ощущается шнуровидный, плотный, болезненный тяж;
- местное повышение температуры;
- повышенная чувствительность (гиперестезия) кожных покровов;
- в ряде случаев отмечаются повышение температуры тела до 38 °C, недомогание, озноб.
Клинические признаки тромбоза глубоких вен:
- выраженная отёчность ниже места закупорки сосуда;
- изменение цвета кожи до синюшно-багрового из-за нарушения тока крови, нередко по всей конечности;
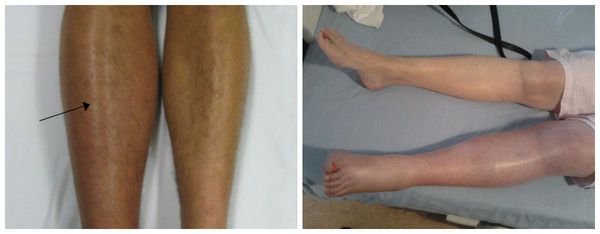
- распирающая боль, усиливающаяся при нагрузке;
- локальное повышение температуры;
- общая слабость, недомогание.
Патогенез тромбоза вены
Несмотря на боязнь пациентов такого явления, как тромбоз, стоит понимать, что это физиологический процесс, особый защитный ответ тканей организма на какое-либо воздействие. Ведь без формирования кровяного сгустка невозможно было бы остановить даже самое незначительное кровотечение, а также добиться заживления ран.
В организме каждого человека сосуществуют системы свёртывания крови, которые вызывают тромбоз, и системы противосвёртывания крови, которые препятствуют формированию сгустка. В норме между ними соблюдается баланс. Однако избыточная работа свёртывающей системы, либо недостаточная производительность противосвёртывающей системы, приводят к нарушению равновесия и образованию тромбов.
Чтобы понять механизм формирования сгустков, необходимо разобраться, как устроена кровеносная система человека. Как и у всех теплокровных животных, она делится на два отдела — артериальный и венозный. Задача артерий — доставить оксигенированную кровь (насыщенную кислородом) в органы и ткани. Цель венозного отдела — собрать кровь от органов и тканей и доставить её к сердцу. Движение крови по артериям и венам происходит из-за разности давления между артериальной и венозной системами. В результате сокращения сердечной мышцы в артериях возникает положительное давление, а благодаря присасывающему действию правых отделов сердца в венозной системе в норме создаётся отрицательное давление. Также движению крови по венам способствует сокращение скелетной мускулатуры и диафрагмы во время акта дыхания.
В стенке вены имеются специфические образования, которые называются полулунными клапанами. Цель их существования заключается в препятствии так называемого рефлюкса крови. Венозный рефлюкс — это течение крови не в сторону сердца, а в обратную — от сердца к периферии. Подобное явление наблюдается при функциональных повреждениях клапанного аппарата стенок вен или при полном разрушении клапанов вследствие ряда патологических процессов [12].
К таким процессам относится варикозная болезнь, которая встречается наиболее часто. При данной патологии нарушается стенка вены ввиду поломки генетического механизма. Такое состояние может передаваться по наследству. На ионном уровне нарушается электрический потенциал венозной стенки. Это приводит к тому, что тромбоциты (клетки крови) вместо того, чтобы отталкиваться от сосудистой стенки, начинают к ней прилипать, а затем цепляться друг за друга, образуя “тромбоцитарную пробку”. [11].
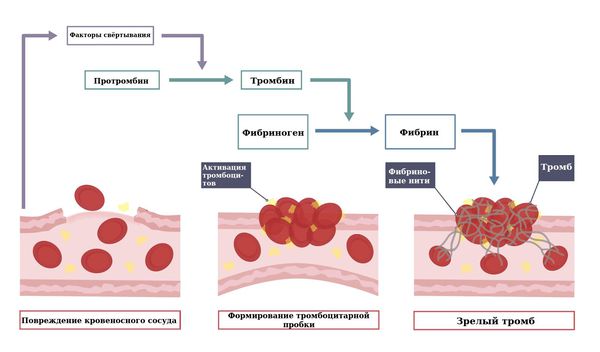
Это запускает процесс свёртывании крови, который состоит из трёх этапов.
- Сначала в месте повреждения кровеносного сосуда образуется один из факторов свёртывания крови (тромбопластин). Он запускает цепочку реакций свёртывания, в результате чего из протромбина (предшественника тромбина) образуется тромбин (фермент, вызывающий тромбоз). Нужно отметить, что факторы свёртывания всегда есть в крови, но в нормальном состоянии они не активны, “пробуждаются” лишь в присутствии тромбопластина.
- Образовавшийся тромбин действует на белок фибриноген. В норме этот белок растворимый, но под действием тромбина становится нерастворимым и получает название фибрин. Его нити пронизывают “тромбоцитарную пробку”, делая её более прочной.
- В нити фибрина попадают тромбоциты и другие форменные элементы крови, кровяной сгусток спрессовывается и образуется зрелый тромб, который закрывает дефект сосудистой стенки [23].
Классификация и стадии развития тромбоза вены
Как уже было отмечено, тромбозы могут развиваться в системе поверхностных вен и в глубокой венозной системе.
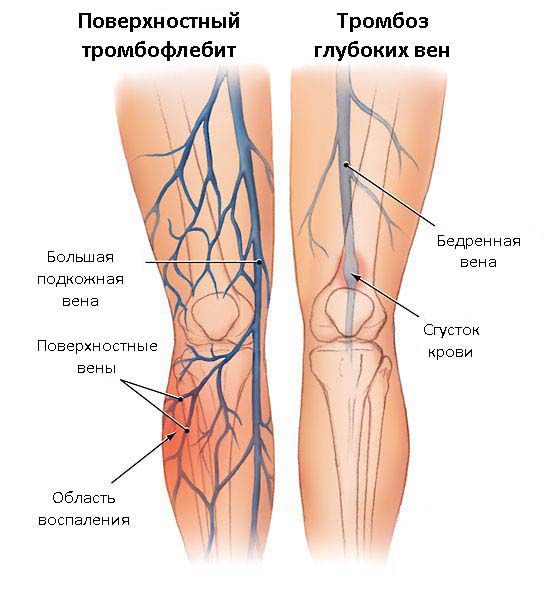
Тромбоз поверхностных вен может локализоваться как в нижних, так и в верхних конечностях.
- Тромбоз нижних конечностей чаще всего возникает как осложнение варикозной болезни.
- Тромбоз поверхностных вен верхних конечностей, как правило, развивается при внутривенных инъекциях как медицинского, так и немедицинского характера (введении наркотических препаратов).
Тромбоз глубоких вен:
- ТГВ нижних конечностей может возникать идиопатически (спонтанно). Однако чаще развивается при тяжёлых соматических заболеваниях (онкология, терминальная сердечная недостаточность), а также в результате травм и переломов нижних конечностей.
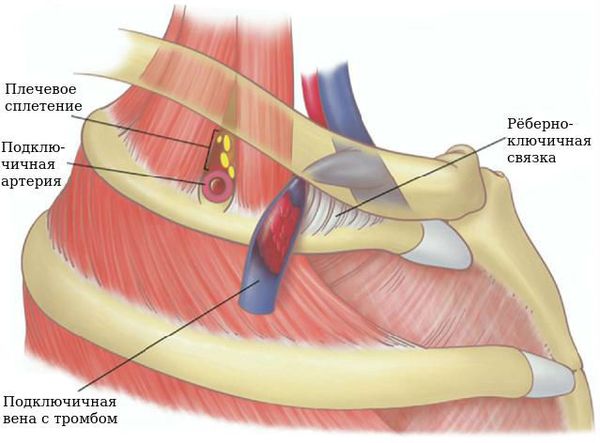
- Тромбоз глубоких вен верхних конечностей возникает после тяжёлых физических нагрузок. Например, синдром Педжета — Шрёттера (острый тромбоз глубоких вен плеча: подключичной или подмышечной) называют “болезнью лесорубов”. В настоящее время этот синдром бывает после катетеризации подключичной вены для проведения медицинских вмешательств, после операций по поводу онкологических заболеваний молочных желёз, химио- и лучевой терапии.
Осложнения тромбоза вены
Особую опасность представляют не полностью прикреплённые и свободно расположенные в просвете сосуда сгустки. Они носят название флотирующие тромбы. Именно флотирующие тромбы чаще всего “отрываются” и мигрируют с током крови к сердцу.
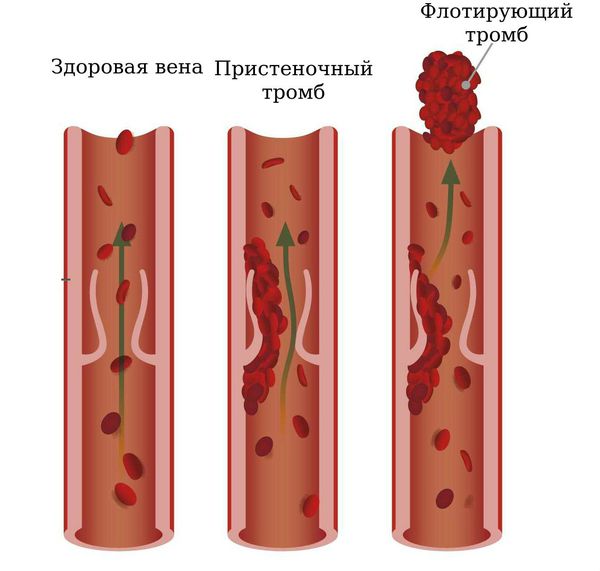
Грозным осложнением венозного тромбоза является тромбоэмболия лёгочной артерии — это закупорка крупных или мелких ветвей лёгочной артерии, которая несёт венозную кровь к лёгким. Вследствие этого кровоток в лёгких затрудняется, у пациента развивается резкая одышка, появляются боли в сердце, головокружение, вплоть до потери сознания [13][14].
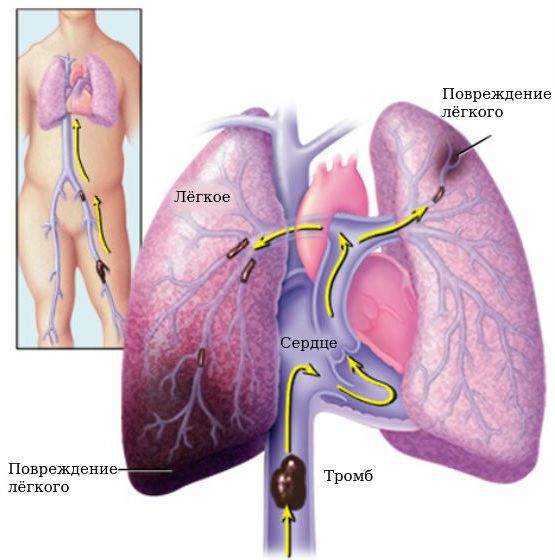
По данным В.С. Савельева [21], в 1999 г. в России было зарегистрировано 240 000 случаев тромбоза глубоких вен и 100 000 ТЭЛА. При этом частота развития осложнений увеличивается с возрастом: у детей частота развития венозной тромбоэмболии составляет 5:100 000 человек, а в возрасте 80 лет и старше — 400:100 000 [22]. Не получая адекватного лечения, многие больные умирают в первые часы от начала тромбоэмболии лёгочной артерии.
По данным Всемирной организации здравоохранения, повышению риска различных венозных тромбоэмболических осложнений, в том числе тромбоза глубоких вен и тромбоэмболии лёгочной артерии, способствует ряд факторов. Основные из них — ожирение, использование оральных контрацептивов (увеличивает риск в 25 раз), наследственные заболевания крови со склонностью к повышенной свёртываемости (коагулопатии), малоподвижный образ жизни, а также слишком высокий (более 190 см) или слишком низкий рост (менее 160 см) [18].
Ещё одним осложнением является посттромбофлебитический синдром [1][2]. Это серьёзная патология с хроническим течением, которая может возникнуть у больных, перенёсших тромбоз глубоких вен, она проявляется выраженными отёками, трофическими нарушениями кожного покрова и вторичным варикозным расширением вен.
Диагностика тромбоза вены
Диагностика венозных тромбозов складывается из целого ряда мероприятий. Министерством здравоохранения России утверждены стандарты оказания медицинской помощи при развитии разных жизнеугрожающих состояний [1][2][3][4][5][6][7][8][9][10]. В стандарты и клинические рекомендации включены следующие виды исследований:
- Осмотр специалистом или группой специалистов.
- Лабораторные методы исследования:
- определение основных групп крови, резус фактора;
- коагулограмма (ориентировочное исследование системы гемостаза);
- определение D-димера плазмы — помогает подтвердить процесс тромбообразования в организме, однако не указывает локализацию процесса или его распространённость;
- общий (клинический) анализ крови развёрнутый — выявляет умеренно выраженные признаки воспаления;
- анализ крови биохимический общетерапевтический;
- анализ мочи общий;
- проведение реакции Вассермана (анализ на сифилис);
- определение антигена к вирусу гепатита B (Hepatitis B virus);
- определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV1 );
- определение антигена вируса гепатита C (Hepatitis C virus).
- Инструментальные методы исследования:
- дуплексное сканирование сосудов (артерий и вен) нижних конечностей — это метод обследования, который сочетает в себе обычное ультразвуковое исследование и допплерографию (“дуплекс” – двойной). Обычный режим позволяет увидеть анатомию вены (состояние стенок и просвета, проходимость сосуда) и определить наличие сгустков крови, характер тромба и даже примерный его “возраст”. Допплеровский режим помогает определить скорость и направление кровотока.
- ультразвуковое триплексное сканирование проводится тем же аппаратом, что и обычное и дуплексное, только работает этот аппарат в трёх режима. К первым двум добавляется цветовой допплер, с помощью которого можно провести более точную оценку проходимости сосудов в цветовом режиме.

- ультразвуковое исследование органов брюшной полости (комплексное) — проводится с целью исключения онкологических заболеваний, которые могут быть одной из причин тромбообразования;
- регистрация электрокардиограммы;
- рентгенография лёгких — назначается при подозрении на тромбоэмболию лёгочной артерии.
Кроме того, при необходимости пациенту могут быть выполнены:
- эзофагогастродуоденоскопия — эндоскопическое исследование органов желудочно-кишечного тракта (пищевода, желудка, двенадцатиперстной кишки) на предмет наличия различных заболеваний, в том числе онкологических;
- толстокишечная эндоскопия;
- магнитно-резонансная томография брюшной полости с внутривенным контрастированием;
- брюшная аортография;
- флебография верхней и нижней полой вены;
- флебография нижней и верхней конечности ретроградная;
- обзорный снимок брюшной полости и органов малого таза;
- компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием.
Лечение тромбоза вены
Тактика лечения тромбозов поверхностных и глубоких вен отличаются друг от друга.
Поверхностные тромбофлебиты чаще всего лечатся амбулаторно под наблюдением врача-хирурга или сердечно-сосудистого хирурга. Обычно назначается антиагрегантная терапия, препятствующая тромбообразованию (препараты ацетилсалициловой кислоты и др.), нестероидные противовоспалительные средства (при выраженном болевом синдроме).
Особое значение имеет местное лечение. Наиболее популярны мази и гели на гепариновой основе, также используются полуспиртовые компрессы. Гепарин оказывает местное антикоагулянтное противовоспалительное действие, а также улучшает микроциркуляцию. Механизм действия полуспиртовых компрессов основан на противоотёчном действии спирта и его антисептических свойствах. Важную роль в благоприятном исходе лечения поверхностных тромбозов вен нижних конечностей играет компрессионный трикотаж. Благодаря умеренной эластической компрессии создаётся каркас вокруг конечности, который стабилизирует венозные стенки, предотвращая повышенное растяжение. Кроме того, снижается риск отрыва тромба и миграции его в сердце и лёгкие, так как он становится фиксированным к стенке сосуда.
При невозможности обеспечения амбулаторного медицинского наблюдения больной должен быть госпитализирован в стационар [15].
Тромбоз глубоких вен требует более серьёзных подходов к лечению. В обязательном порядке проводится антикоагулянтная терапия, что значительно уменьшает риск тромбоэмболии лёгочной артерии. Надо помнить, что своевременное и адекватное назначение антикоагулянтов позволяет минимизировать последствия тромбоза и в значительной мере уменьшить тяжесть посттромбофлебитического синдрома [1][2].
Современные антикоагулянты делятся на две группы: прямые и непрямые. К прямым относят гепарин и его низкомолекулярные аналоги. Прямые антикоагулянты назначают в остром периоде тромбоза глубоких вен нижних конечностей. Продолжительность применения около двух недель в зависимости от конкретной клинической ситуации и общего состояния пациента.
Непрямые антикоагулянты действуют опосредованно и применяются в течение длительного периода времени (4 месяца и более). Механизм действия непрямых антикоагулянтов состоит в блокировании синтеза факторов свёртывания крови в печени, а также ряда биохимических реакций. Эта группа препаратов совершенно безопасна. Ряд пациентов с сердечно-сосудистой патологией их принимает пожизненно. Однако приём некоторых препаратов обязательно сопровождается лабораторным контролем показателей свёртывающей системы крови (международное нормализованное отношение — МНО, протромбиновый индекс — ПТИ, фибриноген и др.).
Современная медицина и фармакология имеет в своём арсенале такие препараты, которые и не требуют лабораторного контроля. Их дозировка рассчитывается на килограмм массы тела пациента. Важно! Приём антикоагулянтов производится под обязательным контролем лечащего врача.
Главным риском антикоагулятной терапии являются желудочно-кишечные кровотечения. Пациенты должны следить за состоянием желудочно-кишечного тракта: проводить своевременную лекарственную терапию язвенной болезни желудка и хронического гастрита, а также при необходимости проходить фиброгастроскопию (только по назначению врача).
При появлении признаков желудочно-кишечных кровотечений (чёрный стул, рвота “кофейной гущей”) необходимо немедленно обратиться за медицинской помощью в хирургический стационар.
Несмотря на то, что ряд тромбозов глубоких вен в зависимости от локализации сгустков возможно лечить амбулаторно, в обязательном порядке госпитализируются группы пациентов, имеющие:
- признаки тромбоэмболии лёгочной артерии (одышка, боль в груди, кашель, иногда с кровохарканьем, падение артериального давления, частый пульс, синюшность кожных покровов);
- подвздошно-бедренный (илиофеморальный) и более обширные тромбозы;
- тромбозы верхней и нижней полой вены;
- первичная локализация тромбофлебита на бедре при поражении большой подкожной вены;
- первичная локализация тромбофлебита в верхней трети голени при поражении малой подкожной вены;
- восходящий тромбофлебит — поверхностный тромбофлебит, распространяющийся на вышеуказанные сегменты, несмотря на проводимую адекватную терапию;
- флотирующий тромб в системе поверхностных или глубоких вен, выявленный при ультразвуковом дуплексном сканировании на догоспитальном этапе.
Хирургическое лечение венозного тромбоза зависит от места расположения тромба.
При тромбофлебите поверхностных подкожных вен выше коленного сустава необходимо ставить вопрос о проведении операции Троянова — перевязки большой подкожной вены для предотвращения распространения тромба в систему глубоких вен.
При тромбозах глубоких вен хирургические подходы могут быть следующими:
- тромбэктомия из глубоких вен — хирургическое удаление кровяного сгустка;
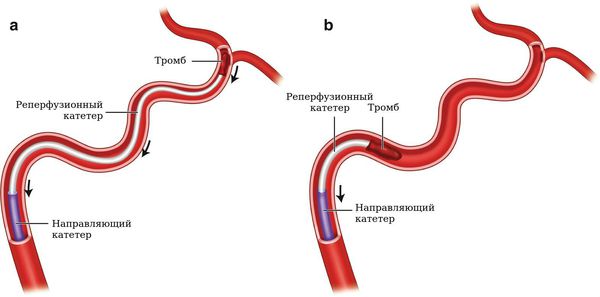
- тромболизис — введение специальных препаратов в сосудистое русло, которые растворяют тромбы;
- постановка кава-фильтров (ловушки для тромбов);
- сочетание этих методов.
Реабилитация пациентов, перенёсших венозный тромбоз, всегда комплексная. Она направлена на профилактику рецидива заболевания и включает:
- предотвращение действия провоцирующих факторов;
- активный двигательный режим;
- контроль массы тела;
- приём фармацевтических препаратов;
- ношение эластического трикотажа;
- пневмомассаж конечностей;
- физиотерапевтическое и санаторно-курортное лечение.
Прогноз. Профилактика
Прогноз при тромбозе глубоких вен, а также флеботромбозе подколенной вены и вен голени благоприятный, если не произошло отрыва тромба. Если тромб оторвался, вероятность летального исхода от тромбоэмболии высока. Прогноз при флеботромбозе в нижней полой вене неблагоприятен.
Профилактика венозного тромбоза делится на два основных вида: первичная профилактика заболевания и вторичная профилактика — после ранее возникшего тромбоза.
Первичной профилактике венозного тромбоза необходимо уделять особое внимание. С повышением возраста человека количество воды в организме постепенно снижается. Это приводит к сгущению крови, что может способствовать появлению кровяных сгустков. Поэтому достаточное потребление жидкости, в первую очередь чистой питьевой воды, является одним из основных моментов первичной профилактики у лиц старше трудоспособного возраста.
Отказ от курения является краеугольным камнем в предотвращении ряда сердечно-сосудистых заболеваний, в том числе тромбоза вен. То же самое касается алкоголя. Его вредные продукты распада также приводят к дефектам в стенке сосуда и формированию сгустка.
В случае длительных авиаперелётов или путешествий в автомобиле желательно один раз в час выполнять гимнастику. Малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Наиболее физиологичной нагрузкой для человека любого возраста является обычная ходьба со скоростью 4-5 километров в час по ровной поверхности 5 километров в день. Это отличная профилактика тромбообразования в венах нижних конечностей, гипертонической болезни, инфаркта миокарда и других сердечно-сосудистых патологий [19].
Также для профилактики тромбоза артерий ног рекомендуется спать ночью по 7—8 часов: если человек спит меньше пяти часов, то вероятность развития заболевания периферических артерий повышается на 74 %. При этом сон больше восьми часов также повышает риск на 24 % [25].
Но самое важное, о чём должны помнить пациенты — при первых признаках недомогания необходимо обратиться к специалисту, а не заниматься самолечением. Последствия могут быть непредсказуемыми.
Несмотря на то, что в большинстве стран мира предприняты различные меры по широкому информированию населения о причинах возникновения, рисках и мерах профилактики венозных тромбозов, эта проблема остается крайне актуальной по сей день.
Тромбоз — опасное состояние, которое требует быстрой оценки ситуации и обращения к врачу. В свете данных о некоторых вакцинах от COVID-19 обсуждение угрозы тромбозов приобрело особенную остроту.
MedAboutMe разбирался, как проявляет себя тромбоз на ранних стадиях и надо ли бояться вакцинироваться?
Тромбоз глубоких вен и тромбофлебит

Тромбоз – это состояние, когда тромб (сгусток крови) закупоривает кровеносный сосуд, тем самым перекрывая доступ кислорода и питательных веществ в тканях, которые лежат «ниже по течению». Кровь будет пробиваться через окрестных сосуды, а в месте тромба будет развиваться застой крови. Тромбы в артериях образуются реже, чем в венах. Это объясняется тем, что скорость кровотока в артериях существенно выше, чем в венах.
Нередко возникает путаница в терминологии, когда приравниваются понятия «тромбоз» и «тромбофлебит». Уточним, что во втором случае часть термина «-флебит» говорит о воспалении стенок венозных сосудов (что чаще всего наблюдается при варикозе). Это повышает риск образования тромбов. При тромбофлебите чаще всего поражаются поверхностные – подкожные вены и их притоки, глубокие вены поражаются в не более чем 10% всех случаев этого заболевания.
При тромбозе глубоких вен (ТГВ), как правило, воспаления стенок не происходит. Тромб формируется при повышении свертываемости крови и замедления кровотока (из-за варикоза, сидячего образа жизни, различных заболеваний). Чаще это происходит, как следует из названия, в глубоко расположенных венах.

Триадой Вирхова называют сочетание трех условий, при которых происходит образование тромбов: поражение сосуда (варикоз, травма), застой крови (сидячий образ жизни и др.) и нарушения свертывания крови. Для тромбоза необходимо выполнение, как минимум, одного из этих условий.
Самая опасная для пациента ситуация возникает при образовании так называемого флотирующего тромба – сгустка крови, меньшая часть которого прикреплена к стенке сосуда, а большая – плавает в его просвете. Такой сгусток в любой момент может оторваться и закупорить сосуд меньшего диаметра. Если он перекроет легочную артерию, то с 6,2%-ной вероятностью человек умрет из-за тромбоэмболии легочной артерии (ТЭЛА).
В менее острой ситуации на фоне тромбоза вен нижних конечностей у 35-70% пациентов разовьется хроническая венозная недостаточность, посттромбофлебитический синдром и инвалидность.

Статистика по ТГВ и ТЭЛА нерадостная. По данным, которые озвучивают российские ученые из НМХЦ им. Н.И. Пирогова, ТГВ диагностируют у 22-25% пациентов, перенесших инфаркт миокарда, у 42-56% больных, у которых было выявлено острое нарушение мозгового кровообращения, а также у 9% пожилых пациентов из возрастной категории 65+.
Риск развития ТГВ значительно увеличивается при проведении хирургических операций. Как осложнение, ТГВ развивается у 25-28% пациентов, которым делали операцию на брюшной полости, у каждой пятой больной, оперированной по поводу гинекологических нарушений, а также у каждого четвертого урологического пациента.
У пожилых больных с переломами тазобедренной кости вероятность ТГВ достигает 45-59%.
Как распознать первые признаки тромбоза глубоких вен?
Чаще всего тромбы в глубоких венах образуются в синусах камбаловидной и икроножной мышц, где кровь течет медленнее всего. Так называемые пристеночные тромбы лишь частично перекрывают просвет сосуда, а закупоривающие полностью останавливают кровоток. При этом развиваются следующие симптомы:
- Тяжесть в ногах, боль и судороги
Застой крови и гипоксия тканей вызывают ощутимую тяжесть в ноге и неинтенсивную тупую, иногда пульсирующую или схваткообразную боль, разливающуюся по ходу вен. Боль усиливается при нажатии на икроножную мышцу. Обычно поражается только одна нога. Боль также усиливается при ходьбе и при движении в области голеностопного сустава. Нередко развиваются судороги мышц в пораженной ноге. На боль жалуется каждый второй пациент с ТГВ.
- Отек
Пораженная нога начинает увеличиваться в размерах, отекая буквально на глазах. Отек начинается примерно от голени. Этот признак развивается у 70% пациентов.
- Повышение температуры
Температура тканей в области отека повышается.
- Изменение цвета кожи
Из-за застоя крови перед закупоренным участком цвет кожи пораженной ноги становится синеватым, приобретает даже фиолетовый оттенок. Иногда на фоне роста температуры кожа краснеет. Из-за отека кожа натягивается и выглядит блестящей.

Существуют тесты, с помощью которых врачи оценивают вероятность тромбоза глубоких вен.
- Тест Хоманса
Человек ложится на спину и сгибает ноги в коленях. Врач сгибает стопу в голеностопе в тыльном направлении. Ощущение резкой или тянущей боли в икроножных мышцах говорит о том, что скорее всего у пациента тромбоз глубоких вен, а боль вызвана сдавливанием пораженных вен мышцами. Этот тест срабатывает в первые 2-5 суток заболевания.
- Тест Пратта
Пациент ложится на спину, сгибает пораженную ногу в колене, обхватывает икроножную мышцу обеими руками и сдавливает подколенную вену в области голени. Боль говорит о тромбозе глубоких вен.
- Тест Мейера
Икроножную мышцу пациента следует придавить ладонью по направлению к костям голени. Боль – признак ТГВ.
- Тест Лувальлубри
Пациента просят покашлять. При сокращении мышц пресса давление крови распространяется до того участка ноги, где находится тромб, вызывая боль.
Тромбоз глубоких вен верхних конечностей тоже встречается, но существенно реже. Среди возможных симптомов:
- Боль в шее и в плече, которая может разливаться до предплечья.
- Отек пораженной конечностей, иногда только кисти.
- Слабость в пораженной руке.
- Голубоватый цвет кожи пораженной руки.
Диагностика и лечение тромбоза глубоких вен
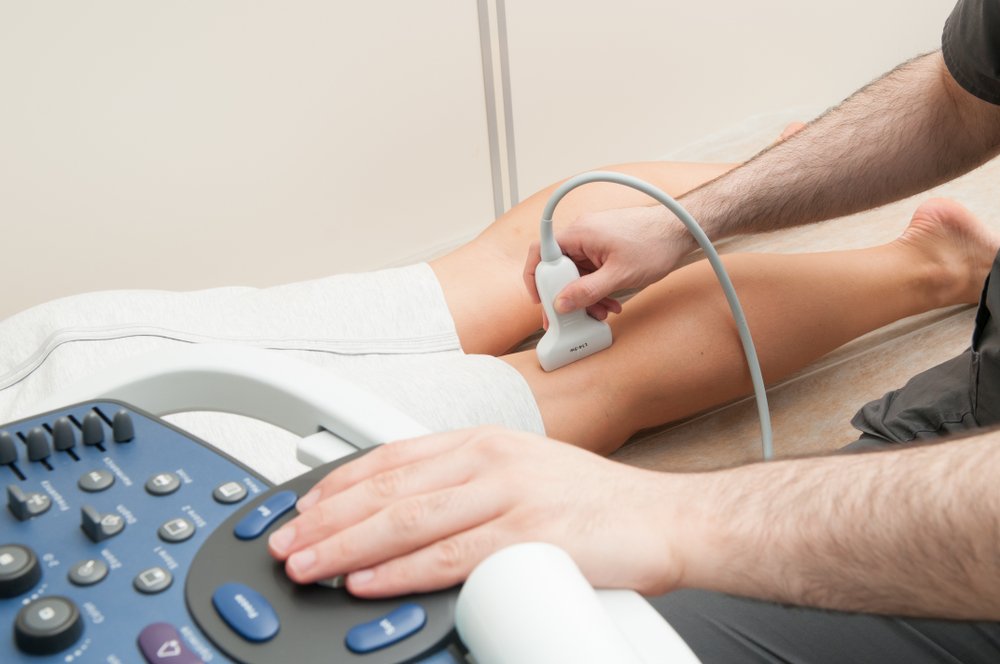
Конечно, сегодня врачи ставят диагноз не только на основание результатов осмотра пациентов и проведения простейших тестов. Окончательный диагноз ставится по результатам анализа крови и УЗИ.
Перечисленные выше признаки — повод немедленно обратиться к врачу. Но если при этом наблюдаются одышка, тахикардия, головокружение, боль в груди, усиливающаяся при вдохе — следует вызывать скорую, так как речь идет об угрозе ТЭЛА.
ТГВ лечат назначением препаратов, разжижающих кровь. Важно понимать, что при ТГВ человеку лучше находиться в больнице под присмотром врачей, так как ТЭЛА – это жизнеугрожающее состояние, можно просто не успеть дождаться приезда скорой.
Прием антикоагулянтов тоже должен производиться только по назначению врача. Это довольно опасные препараты, среди побочных эффектов у них внутренние кровотечения. Поэтому самостоятельный их прием категорически не рекомендуется.
Пациентам с ТГВ также обычно прописывают ношение компрессионных чулков. В экстренных случаях возможно проведение хирургической операции по удалению тромбов.

Сегодня известно, что при введении вакцины от COVID-19 от компании AstraZeneca незначительно повышается риск образования тромбов в венах головного мозга или брюшной полости. Этот риск оценивается в 1,6 случая на 100 тысяч доз вакцины.
Сам факт увеличения вероятности образования тромбов при вакцинации от COVID-19 вызвал у множества людей страх перед прививками. В том числе и у россиян – ведь вакцины «Спутник» относятся к той же группе аденовирусных векторных вакцин, что и препарат AstraZeneca.
Исследования показали, что образование тромбов при вакцинации – проявление тромбоза с синдромом тромбоцитопении (TTS). В июне 2021 года группа ученых из Великобритании и Нидерландов опубликовала в журнале The New England Journal of Medicine статью, в которой утверждает, что механизм развития TTS отличен от традиционных механизмов образования тромбов, поэтому вакцина безопасна для населения.
Тем не менее есть отдельные категории граждан, кому рекомендовано заменить аденовирусную векторную вакцину на препарат из другой группы вакцин («КовиВак» в России или препарат Pfizer и другие вакцины за рубежом). К данным категориям населения относятся:
- Пациенты, имеющие в анамнезе эпизод гепарин-индуцированной тромбоцитопении.
- Пациенты, у которых уже были тромбоз вен органов брюшной полости и тромбоз венозных синусов головного мозга.
- Пациенты с аутоиммунным заболеванием под названием «антифосфолипидный синдром».
При этом люди, у которых уже были ТЭЛА, ТГВ, инфаркт миокарда или инсульт, не входят в группу повышенного риска развития TTS при вакцинации препаратом AstraZeneca. Но многие из них входят в группу риска развития тяжелых форм COVID-19, так что отказываться от вакцинации им не следует.
Pathologic Antibodies to Platelet Factor 4 after ChAdOx1 nCoV-19 Vaccination. / Scully M, et al. // N Engl J Med. – 2021 Jun 10 – 384(23)
Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение / Гивировская Н.Е. , Михальский В.В. // РМЖ – 2009 – №25
Диагностика и лечение тромбоза глубоких вен / Шевченко Ю.Л. и др. // Альманах клинической медицины – 2006
Содержание
- 1 Что такое тромбоз?
- 2 Причины возникновения тромбоза
- 3 Симптомы возникновения тромба в нижних конечностях
- 4 Признаки тромбоза
- 5 Диагностирование тромбоза
- 6 Лечение
Эволюция предусмотрела практически все механизмы в организме человека, отвечающие за поддержание жизнедеятельности всей системы в целом. Однако некоторые из этих функций, при определенных сбоях в работе, могут принести массу неприятных последствий для человека. К таким механизмам относится тромбоз, необходимый для остановки крови в случае повреждения стенки сосуда.
Что такое тромбоз?
Тромбофилия относится к опасным состояниям организма, которые могут стать угрозой для жизни человека. Тромб в вене может частично или полностью перекрыть ее, помешав при этом движению жизненно необходимому кровотоку. Однако не только этим опасен тромбоз: оторвавшись от места возникновения тромб, вместе с кровотоком, может попасть в легкие, затруднив при этом процесс дыхания. В иных случаях он попадает в сердце, провоцируя инфарктное и предынфарктное состояние. Тромб, попавший в мозг может стать причиной возникновения инсульта. Таким образом тромбы, путешествующие по организму вместе с кровотоком, могут привести к параличу или внезапной смерти.
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
![]()
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
Причины возникновения тромбоза
Прежде чем начать лечения тромбоза, необходимо выявить первоначальные причины. Для этого врач назначает разнообразные исследования организма больного. Тромб, причины для которого часто кроятся в проблемах с кровотоком, чаще всего бывает в нижних конечностях. Его провоцирует застой крови в ногах, вызванный рядом негативных факторов:
- избыточная масса тела пациента;
- высокий или низкий рост;
- заболевания крови (чаще всего излишняя свертываемость);
- генетическая предрасположенность к тромбозу;
- недостаточная физическая нагрузка на мышцы ног в течение дня;
- беременность;
- наличие вредных привычек.
Чаще всего тромб возникает у обездвиженных больных, вынужденных все время проводить в лежачем положении. Кроме того, ученые провели исследование, которое выявило связь между частыми авиаперелетами и тромбозом. Половая принадлежность также имеет значение: именно женщины чаще всего подвержены тромбозу ног как последствие перенесенной беременности.
Симптомы возникновения тромба в нижних конечностях
![]()
Из-за глубокого расположения вен в бедре и голени, первые симптомы тромба могут остаться незамеченными. Его невозможно заметить невооруженным взглядом. Однако при этом можно обратить свое внимание на некоторые признаки, которые могут свидетельствовать о раннем возникновении тромбоза. Обычно это:
- болезненные ощущения и повышение чувствительности в районе поврежденного сосуда;
- приобретенная скованность движений;
- чувство тяжести в мышцах. При этом может ощущаться некоторое давление в области голеностопа или икроножной мышцы.
ВАЖНО. Наличие хотя бы одного из вышеперечисленных симптомов является достаточным основанием для посещения врача.
Дальнейшее развитие болезни делает признаки тромба более очевидными:
- кожа на поврежденных участках тела приобретает нездоровый оттенок;
- появляется отёчность в районе стоп;
- вены становятся значительно крупнее, их хорошо видно под кожей;
- в местах расширения и увеличения вен повышается температура кожных покровов.
Признаки тромбоза
![]()
Разумеется, точный диагноз может поставить только врач. Однако и до профессионального обследования можно предположить наличие тромба в конечностях и иных частях тела:
- отечность. Отек чаще всего возникает в месте закупорки сосуда, и постепенно перемещается на всю конечность. Если проблема появилась только на одной руке или ноге, именно там может быть тромб;
- возникновение судорог. Регулярные судороги могут свидетельствовать о возникающем тромбоците;
- внезапные болевые ощущения в конечности;
- изменение цвета кожных покровов;
- изменение температуры кожи в месте возникновения тромба.
Наличия одного или нескольких признаков будет достаточно для обращения к лечащему врачу. Ни в коем случае не стоит заниматься самолечением: народная медицина и недостоверные рецепты из открытых источников не принесут облегчения, а могут лишь навредить. Тромбоз — это опасное заболевание, лечение которого необходимо доверить исключительно квалифицированным специалистам.
Диагностирование тромбоза
![]()
Нередко очагом возникновения тромбоза являются именно сосуды ног. Диагностирование острого тромбоза может произойти уже при сборе анамнеза. Квалифицированный врач может обнаружить сгусток крови в венах при следующих жалобах пациента:
- чувстве тяжести, острой боли в ногах;
- чаще всего только на одной конечности больного есть отёчность;
- кожа над тромбом имеет глянцевый блеск, приобретает нездоровую синеву.
После сбора анамнеза врач приступает к диагностике заболевания с помощью лабораторно-инструментальных методов. А именно:
- отправляет пациента на сдачу анализа крови;
- назначает ультразвуковое дуплексное сканирование;
- совершает рентгеноконтрастное изучение всей венозной системы больного.
Если тромбоз локализован непосредственно в нижних конечностях пациента, ему назначаются функциональные пробы.
Современная медицина использует в своей работе новаторские технологии и разработки, за счет чего диагностика тех или иных заболеваний стала значительно проще.
Лечение
![]()
Избавление от кровяных тромбов обычно осуществляется с помощью медикаментозных препаратов, направленных на разжижение крови. Весь процесс терапии занимает минимум 3 месяца, а в некоторых, более сложных случаях, может продолжаться до 6 месяцев. Острый или запущенный тромбоз требует использования сильных препаратов, из-за чего больному может быть назначена тромболитическая терапия.
Лечение тромбоза происходит двумя этапами: сначала врач оказывает срочную помощь при остром течение болезни, а после назначает длительное лечение, направленное на поддержание нормального состава крови и количества тромбоцитов в ней.
Задачей экстренного лечения острого тромбоза является предотвращение быстрого увеличения в размерах уже имеющейся закупорки тромба, его отрыва от сосуда и возникновение тромбоэболии. По сути, врачи нивелируют вероятный летальный исход пациента в случаях попадания оторванного тромба в легкие, мозг или сердце. Длительное лечение направлено на выполнение профилактических мер по избавлению от повторных случаев тромбоза и коррекцию имеющихся симптомов. Пациента избавляют от боли в конечностях, снимают имеющиеся оттеки.
Поверхностный тромбоз лечится куда проще, так как он не требует использования медикаментозного лечения. В частности, больному назначаются препараты, уменьшающие воспалительные процессы на пораженных участках тела.
Тромбоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Тромбоз – образование плотных сгустков крови (тромбов) в просвете сосуда, замедляющее или вовсе останавливающее нормальное течение крови по кровеносной системе. По своей сути образование тромба – нормальная защитная реакция организма, предназначенная для остановки кровотечения, препятствующая избыточной кровопотере в местах повреждений сосудистой стенки. В нашей крови существуют две системы, представленные различными биохимическими элементами, – свертывающая и противосвертывающая. Обычно они находятся в балансе, поэтому тромбы, которые образуются в организме, растворяются и не представляют опасности.
Причины появления тромбоза
Общие факторы тромбообразования: нарушение равновесия между свертывающей и противосвертывающей системами крови; изменения реологических свойств крови (прежде всего, ее вязкости).
Местные факторы: нарушение целостности сосудистой стенки, характер и нарушение кровотока (стаз – застой крови; турбулентность – хаотические колебания скорости кровотока и давления крови).
Тромбоциты – клетки, ответственные за свертывание крови. Именно они «заклеивают» ссадины и ранки, препятствуя кровопотере. Повреждение сосудистой стенки влечет замедление кровотока, накапливание и уплотнение тромбоцитов вокруг повреждения. При этом растворимый белок крови фибриноген превращается в нерастворимый – фибрин. Он образует сетку из нитей и, как паутиной, крепит всю конструкцию тромба к стенке сосуда. На поверхность тромба продолжают налипать тромбоциты и другие форменные элементы крови. Все тромбы состоят из агрегированных тромбоцитов, фибрина и клеток крови (эритроцитов, лейкоцитов), но соотношение этих компонентов различается в артериях и венах.
Факторы, способствующие развитию тромбозов:
- нарушение взаимодействия сосудистой стенки с тромбоцитами;
- дефицит антитромбина;
- снижение концентрации в крови протеинов C или S;
- повышение активности факторов свертывания крови;
- аномалии факторов фибринолиза (растворения тромбов);
- избыток гомоцистеина в крови (гипергомоцистеинемия);
- антифосфолипидный синдром (аутоиммунное заболевание);
- опухолевые заболевания;
- влияние некоторых лекарственных средств;
- ДВС-синдром – острое состояние, которое развивается при многих тяжелых заболеваниях, после операций, при осложнениях беременности;
- наследственные тромбофилии.
Артериальные тромбозы начинаются с образования атеросклеротической бляшки, которая сужает просвет в артерии и приводит к дефициту кровообращения. Когда поверхность бляшки травмируется, в месте надрыва скапливаются тромбоциты, которые взаимодействуют с тканевым фактором Виллебранда и образуют тромбы.
Еще одна распространенная причина артериального тромбоза – фибрилляция предсердий, приводящая к нарушению кровотока.
Венозные тромбозы формируются при повышении вязкости крови или как реакция на воспаление сосудистой стенки. Причин у этого процесса много, но есть и основные – нарушение структуры сосуда во время операции, травмы, лучевой и химиотерапии; замедление скорости кровотока; повышенная свертываемость крови. Кроме того, имеется целый ряд генетических мутаций, которые могут создавать предрасположенность к венозному тромбозу.
В венозных сосудах плохо развита мышечная стенка, и движение крови происходит медленно. Наиболее уязвимы сосуды нижней полой вены – короткого широкого сосуда, через который проходит 70% всей венозной крови. Образовавшийся тромб перекрывает кровоток и затрудняет подъем венозной крови от ног к легким и сердцу.
У венозного тромбоза есть две разновидности: тромбоз глубоких вен и тромбоз поверхностных вен (тромбофлебит – подробнее о тромбофлебите читайте
здесь
). Почти 90% случаев венозного тромбоза глубоких вен приходится на вены нижних конечностей и таза. Тромбоз поверхностных вен поражает нижние или верхние конечности, вены грудной клетки или молочной железы (болезнь Мондора). У больных тромбозом поверхностных вен выше колена повышен риск тромбоза глубоких вен. Тромбоз верхних конечностей часто является результатом повреждения эндотелия при катетеризации центральных вен или инъекционном введении препаратов.
Классификация заболевания
Тромбозы подразделяются на артериальные, артериолярные, микроциркуляторные (капиллярное русло), венозные, смешанные (поражение различных типов сосудов).
В зависимости от локализации можно выделить виды патологического процесса:
Артериальный тромбоз (атеротромбоз):
- коронарных артерий сердца;
- легочной артерии;
- артерий нижних конечностей ног;
- печеночной артерии;
- артерий головного мозга;
- мезентериальных сосудов кишечника.
- бедренной артерии и других.
Венозный тромбоз (флеботромбоз):
- вен нижних конечностей;
- воротной, печеночной, нижней полой вены;
- вен сетчатки глаза.
- церебрального венозного синуса, кавернозного синуса, яремных вен;
- подмышечных и подключичных вен;
- почечных вен;
- наружных геморроидальных сплетений;
- бедренной и подвздошной вен;
- вен яичников.
Болезнь может протекать в острой и хронической форме.
Морфологическая классификация тромбов:
- Белый тромб – состоит из тромбоцитов, фибрина и лейкоцитов, образуется медленно при быстром кровотоке, как правило, в артериях.
- Красный тромб – в его состав входят тромбоциты, фибрин и эритроциты, возникает быстро в сосудах с медленным током крови, поэтому обычно наблюдается в венах.
- Смешанный тромб – встречается в любых отделах кровеносного русла, включая полости сердца и аневризмы.
- Гиалиновые тромбы – обычно множественные и формируются только в сосудах микроциркуляторного русла (при шоке, ожоговой болезни, тяжелых травмах, обезвоживании организма, тяжелой интоксикации и т.п.).
В зависимости от связи тромба с венозной стенкой различают следующие типы тромбоза:
- окклюзивный – полностью перекрывает кровоток;
- пристеночный – закреплен на стенке сосуда и частично перекрывает кровоток;
- флотирующий – плохо прикреплен к стенке сосуда, колышется в токе крови.
- эмбол – сгусток, который свободно циркулирует по всему кровеносному руслу.
Симптомы тромбоза
В зависимости от локализации тромба симптомы тромбоза различны.
Артериальный тромбоз:
- Резкая непроходящая боль, онемение, побледнение и похолодание кожи в области образования тромба.
- Парестезии (жжение, покалывание, мурашки) в руке или ноге в зависимости от расположения тромба, в результате чего пораженная конечность теряет чувствительность и пульсацию.
- Судороги в икроножных мышцах, перемежающая хромота.
- Парез (ослабление мышечной силы) или паралич с уменьшением активных движений вплоть до их полного отсутствия.
- Головокружение, расстройство речи (при перекрытии мозговых артерий).
Тромбоз поверхностных вен:
- Тянущая, жгучая боль по ходу тромбированных вен.
- Уплотнения по ходу пораженных поверхностных вен.
- Горячая на ощупь кожа в месте уплотнения.
- Покраснение кожи в области тромбоза.
- Повышенная чувствительность кожного покрова в месте образования тромба.
- Ограничение движений.
- Расширение мелких подкожных вен.
Тромбоз глубоких вен:
- Выраженный отек всей конечности либо ее части ниже места закупорки сосуда тромбом.
- Распирающая боль в месте расположения тромба.
- Изменение цвета кожи в месте поражения – от бледного до синюшно-багрового.
- Локальной повышение температуры в области пораженной конечности.
- Набухание и выпирание поверхностных вен.
Тромбоз сетчатки глаза проявляется потерей зрения; брюшной аорты – болями в животе, рвотой, присоединяются симптомы перитонита; почечных артерий – болями в пояснице, появлением крови в моче, рвотой, задержкой стула.
Острый тромбоз может дополнительно сопровождаться резким повышением температуры тела, недомоганием, ознобом.
Диагностика тромбоза
С целью подтверждения тромбоза проводят ряд лабораторных и инструментальных исследований:
- оценка показателей системы свертывания крови;
Расширенное исследование генов системы гемостаза (с описанием результатов врачом- генетиком)
Расширенное исследование генов системы гемостаза: F2, F5, MTHFR, MTR, MTRR, F13, FGB, ITGA2, ITGВ3, F7, PAI-1
Комплексное исследование генетических факторов риска развития нарушений в…
Тромбозы: расширенная панель
Генетические факторы риска тромбоза и повышения уровня гомоцистеина. Анализ наличия полиморфизмов в генах протромбина, фактора Лейдена и ферментов реакций фолат�…
Гипергомоцистеинемия
Генетические факторы риска нарушения фолатного цикла. Анализ наличия полиморфизмов в генах ферментов реакций фолатного цикла.
MTHFR (7211 и 7571), MTRR (7591), MTR (7581).
Тромбоцитарный рецептор фибриногена
Генетический фактор риска тромбоза. Анализ наличия полиморфизма в гене тромбоцитарного рецептора фибриногена (beta 3-интегрина). ITGB3 (7201 и 7201 A-IT)
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
…
Протеин S свободный (Protein S)
Синонимы: Анализ крови на свободный S протеин; Свободный протеин S.
ПрS; Protein S, Free; Free protein S; fPS.
Краткая характеристика определяемого вещества Протеин S своб�…
Протеин C, % активности (Protein C, % Activity)
Синонимы: Анализ крови на протеин С; Активность протеина C (%); ПС (% активности). Protein C; PC; Coagulation protein С; Protein C (% Activity).
Краткая характеристика определяемого веще�…
К каким врачам обращаться
Диагностика и назначение лечения пациенту с тромбозом находятся в компетенции врача-флеболога. Нередко к работе привлекаются
кардиолог
, сосудистый хирург, хирург общего профиля, окулист,
акушер-гинеколог
и прочие врачи с учетом локализации тромба и состояния организма пациента.
Лечение тромбоза
Терапия поверхностных тромбофлебитов заключается в назначении антиагрегантнтов, препятствующих тромбообразованию, нестероидных противовоспалительных средств (при выраженном болевом синдроме). Используют мази и гели на гепариновой основе, рекомендуют накладывать на пораженный участок полуспиртовые компрессы.
При острых тромбозах любой локализации назначают тромболитические препараты фибринолизина, стрептокиназы, урокиназы и стрептодеказы, которые могут растворить тромб.
Перспективным методом удаления тромбов является малоинвазивная эндоваскулярная методика тромболизиса, когда прямо к тромбу подводят катетер, через который вводят специальное лекарственное средство. После манипуляции в течение нескольких дней тромб может рассосаться. Однако подобная операция имеет ряд противопоказаний.
Альтернативным методом удаления тромбов является тромбэктомия (извлечение тромба специальным инструментом через небольшой надрез).
В некоторых случаях для устранения основной причины тромбоза приходится дополнительно прибегать имплантации венозного стента для расширения сосуда. Чтобы предупредить смещение и перекрытие просвета сосудов, ведущих к жизненно важным органам, в вену устанавливают кава-фильтр (ловушку для тромбов).
При атеросклеротическом поражении артерий проводят операции по созданию обходного пути кровотока (шунтирование).
Антитромбоцитарные препараты используют при артериальных тромбозах, в то время как антикоагулянты (прямые и непрямые) в основном применяют при венозной патологии. Для снятия симптомов назначают анальгетики и спазмолитики.
Осложнения
Венозные и артериальные тромбозы становятся причиной четверти всех смертей в мире.
Наиболее частыми последствиями артериальных тромбозов считаются инфаркты миокарда, ишемические инсульты, ишемические повреждения органов брюшной полости и забрюшинного пространства, ишемия нижних конечностей, приводящая к гангрене.
Поверхностные венозные тромбы редко вызывают серьезные осложнения и эмболии. Основным и нередко жизнеугрожающим последствием флеботромбоза является тромбоэмболия легочной артерии, при этом источник образования эмбола не всегда очевиден. (
Подробнее о тромбоэмболии легочной артерии
). К частым осложнениям тромбоза глубоких вен можно отнести хроническую венозную недостаточность и постфлебитический синдром.
Осложнением гепаринотерапии является гепарин-индуцированная тромбоцитопения.
Профилактика тромбозов
Механизмы профилактики повреждений эндотелия различны.
Для артерий – это предупреждение и лечение атеросклероза (коррекция дислипидемии, гипергликемии, избыточной массы тела, контроль артериального давления, отказ от курения, ежедневные аэробные физические нагрузки).
Для вен – устранение факторов повышения давления и улучшение венозного тонуса (в том числе с помощью использования компрессионного трикотажа). В случае длительных авиаперелетов или поездок в автомобиле желательно выполнять гимнастику для ног. Малоподвижный образ жизни, отсутствие физической активности способствуют появлению тромбов в венах нижних конечностей.
Для профилактики тромбоза нужно составить диету таким образом, чтобы нормализовать баланс липидов и углеводов, отрегулировать количество соли и добавить в рацион витамины С, Е, А (ретинол), В3 (рутин), биофлавоноиды (кверцетин, гесперидин), которые улучшают обмен веществ, укрепляют и восстанавливают стенку сосудов.
Важно соблюдать питьевой режим! Суточная норма чистой питьевой воды для взрослого человека составляет от 1,5 до 2,5 л в сутки. Это то количество воды, которое желательно выпивать помимо чая, кофе, соков и других напитков.
Источники:
- Клинические рекомендации «Флебит и тромбофлебит поверхностных сосудов». Разраб.: Ассоциация флебологов России, Ассоциация сердечно-сосудистых хирургов России, Российское общество хирургов, Российское общество ангиологов и сосудистых хирургов. – 2021
- Клиническая флебология / Под редакцией Ю.Л. Шевченко, Ю.М. Стойко. — М.: ДПК Пресс, 2016. – 256 с.
- Мазайшвили К.В., Акимов С.С. Ультразвуковое исследование вен нижних конечностей: анатомия, рефлюксы, Тромбозы и хирургические подходы. Медпрактика. – М, 2022. — 116 с.
- Васильев С.А., Виноградов В.Л., Смирнов А.Н. и др. Тромбозы и тромбофилии: классификация, диагностика, лечение, профилактика // РМЖ. Медицинское обозрение. 2013;21(17):896.
- Власов Т.Д., Яшин С.М. Артериальные и венозные тромбозы. Всегда ли применима триада Вирхова? // Регионарное кровообращение и микроциркуляция. 2022;21(1):78–86.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
6011
14 Мая
-
6014
14 Мая
-
5999
14 Мая
Похожие статьи
Кардиосклероз
Кардиосклероз: причины появления, симптомы, диагностика и способы лечения.
Болезнь Паркинсона
Болезнь Паркинсона: причины появления, симптомы, диагностика и способы лечения.
Вы сейчас находитесь:
Тромбоз глубоких вен нижних конечностей: симптомы и лечение
Тромбоз глубоких вен нижних конечностей: симптомы и лечение
Тромбоз глубоких вен – это остро возникающее патологическое состояние, при котором в просвете сосуда образуется сгусток крови (тромб), приводящий к нарушению кровообращения и трофики на этом участке. Наиболее часто болезнь поражает нижние конечности. Клиническая картина тромбоза глубоких вен нижних конечностей может включать такие симптомы, как боль, отеки, изменение цвета и локальное повышение температуры пораженной конечности.
По частоте встречаемости тромбоз глубоких вен бедра и голени приходится примерно на 1 взрослого из 1,000. На лечение данной патологии система здравоохранения Российской Федерации тратит 1,8 млн. рублей каждый год.
Заболевание в половине случаев протекает бессимптомно, в результате чего могут возникнуть смертельные осложнения, заканчивающиеся летальным исходом. Самыми значимыми являются следующие два осложнения: тромбоэмболия легочной артерии и посттромботический синдром. Как правило, тромбоз глубоких вен голени реже становится причиной образования массивного эмбола.
В Юсуповской больнице каждый пациент может пройти полный флебологический Check-up и получить консультацию от грамотных специалистов касательно дальнейшей тактики лечения тромбоза глубоких вен нижних конечностей.
Записаться на консультацию
Причины тромбоза глубоких вен нижних конечностей
Тромбоз глубоких вен – заболевание полиэтиологическое. Провоцирующим фактором может служить любое патологическое изменение в организме человека, влияющее на нормальное кровообращение. В механизме развития данной патологии лежат три основных компонента тромбообразования, так называемая триада Вирхова: повреждение сосудистой стенки (эндотелия), изменение реологических свойств крови (гиперкоагуляция) и замедление кровотока (стаз). Среди основных причин тромбоза глубоких вен нижних конечностей выделяют следующие:
- Врожденные аномалии: приобретенная или врожденная недостаточность венозных клапанов, наличие свищей между венами и артериями, недоразвитие мышечной или эластичной оболочки стенки вен;
- Гормональные нарушения: постоянный прием комбинированных оральных контрацептивов, гормональная перестройка организма во время беременности, нарушение нормальной функции половых желез;
- Онкологические заболевания: химиотерапия с одной стороны влияет на физиологические свойства крови, а с другой – повреждает эндотелий, приводя к формированию тромба;
- Ожирение: жировая ткань – огромный источник эстрогенов, которые, в свою очередь, активируют фибриноген и протромбин, играющие первоначальную роль в активации системы свертывания;
- Инфекционный процесс: бактерии способны вырабатывать активные вещества, разрушающие внутреннюю стенку сосудов и делающие кровь более вязкой;
- Хирургические вмешательства: в результате механического повреждения стенки сосудов в кровь попадает большое количество тканевого тромбопластина – одного из факторов тромбообразования;
- Переломы;
- Инсульты: в постинсультном периоде нарушается иннервация как мышечной ткани, так и сосудистой стенки. В результате кровь застаивается в венах, так как мышцы не способны двигать кровь по венозному руслу.
- Заболевания сердечно-сосудистой системы: сердечная недостаточность (инфаркт, врожденные патологии), постоянная форма фибрилляции предсердий приводят к возникновению застоя крови и образованию тромба.
Что касается детского возраста, то пусковым фактором формирования тромба может послужить наличие центральных венозных катетеров, в том числе бедренного. Однако, согласно исследованиям, частота развития тромбоза глубоких вен с возрастом увеличивается. К факторам риска тромбообразования можно отнести:
|
«сидячая» или «стоячая» работа |
Многочасовые поездки или перелеты |
|
Курение |
Старение (возраст более 40 лет) |
|
Наличие расширения вен |
Нефротический синдром |
Виды тромбоза глубоких вен
Существует много классификаций тромбоза глубоких вен нижних конечностей (код по МКБ -10 I80) в зависимости от:
- источника тромба (застойный, воспалительный, гомеостатический);
- по очагу развития (тромбоз голени, бедра, малого таза);
- по форме течения (хронический и острый).
Но наиболее информативным и важным во многих аспектах, в том числе постановке диагноза и определении дальнейшей тактики лечения, является разделение тромбоза глубоких вен нижних конечностей (см. код по МКБ-10) на окклюзивный и неокклюзивный вид.
Окклюзивный тромбоз глубоких вен нижних конечностей представляет собой тромб, полностью перекрывающий просвет сосуда и препятствующий току крови по нему. Как правило, такие тромбы являются следствием развития пристеночного тромбоза. В основном он образуется в мелких сосудах венозного русла, а рост его обеспечивается за счет наслоения сгустков крови на уже имеющийся тромб.
Неокклюзивный тромбоз глубоких вен нижних конечностей – самый опасный вид тромбоза. В просвете сосуда находится флотирующий пристеночный тромб, который в любой момент может оторваться и пойти дальше вверх по кровотоку, приводя к развитию тромбоэмболии легочной артерии (ТЭЛА).
Для клинической картины тромбоза глубоких вен нижних конечностей наиболее характерными являются симптомы: боль, отек, покраснение, болезненность, уплотнение мышц, локальное повышение температуры. Несмотря на это, не все пациенты обращаются к доктору с классическими признаками тромбоза глубоких вен. У многих больных течение данной патологии проходит бессимптомно. Только изменение в лабораторных показателях, а именно в коагулограмме (повышение уровня фибриногена) позволит врачу-флебологу заподозрить нарушение в системе свертывания крови.
Следуя анатомическим ориентирам, это заболевание делят на следующие формы:
- Тромбоз глубоких вен голени. Имеет нечеткую клиническую картину. Болезненность возникает только при движении икроножных мышц. Изредка появляется синюшность, пастозность и повышение температуры;
- Тромбоз бедренных вен. Выраженный болевой синдром и пастозность. Бледность, как результат сдавления капилляров отечными тканями. Такое явление называется белая флегмазия, которая чаще всего принимается за артериальную недостаточность. Если процесс захватывает всю систему подвздошных вен, то он проявляется цианозом и сильной болью (синяя флегмазия);
- Тромбоз паховой области. В результате нарушения оттока лимфы, возникает боль при пальпации, отечность, воспаление паховых лимфатических узлов;
- Тромбоз вен малого таза. Дискомфорт или боль внизу живота, скованность походки. Нарушение работы органов малого таза, набухание поверхностных вен, локальная гипертермия.
Острый тромбоз глубоких вен нижних конечностей относится к экстренным ситуациям, требующим неотлагательной квалифицированной медицинской помощи. На начальной стадии заболевание вообще никак себя не проявляет. Признаки тромбоза минимальные, поэтому пациент не придает особого значения локальным изменениям в конечности. В связи с этим, на ранних стадиях развития данное заболевание почти не удается диагностировать.
В большинстве случаев пациенты обращаются в период обострения тромбоза глубоких вен. Это состояние проявляется следующими характерными симптомами:
- Внезапностью возникновения;
- Пациент ощущает резкую боль в ногах;
- Выраженная отечность нижних конечностей;
- Появляется скованность при ходьбе;
- Повышение температуры;
- Синюшность кожи в области тромбоза;
- Развитие гангрены на поздних запущенных стадиях.
С целью лечения острого тромбоза вен применяют гепарин в течение 7 – 10 дней, нестероидные противовоспалительные препараты (аспирин, диклофенака). Если по истечению сроков медикаментозной терапии тромб ликвидировать не удалось, прибегают к хирургической коррекции этой патологии. Одним из качественных методов лечения острого тромбоза является постановка кава-фильтра. Данный девайс представляет собой ловушку для тромбов в виде зонтика.
Как определить тромбоз глубоких вен
Учитывая высокий риск развития осложнений в виде ТЭЛА, легочной гипертензии и посттромботический синдром, в случае подозрения на тромбоз глубоких вен необходимо срочно обратиться за квалифицированной медицинской помощью. Юсуповская больница гарантирует всем пациентам своевременную и качественную диагностику на современной аппаратуре экспертного класса. Врачи клиники, обладая глубокими познаниями в области ангиологии и флебологии, с легкостью поставят правильный диагноз и подберут эффективную тактику лечения.
Для постановки точного диагноза требуется сочетание нескольких факторов, а именно:
|
Клинической оценки вероятности тромбоза. На данный момент, с этой целью используют шкалу Уэллса |
Результаты клинико-лабораторных тестов – определение уровня D – димера, диагностика состояния свертывающей системы крови (коагулограмма) |
|
Данные инструментальных методов исследования: допплерография вен, флебография, МРТ, импедансная плетизмография |
Функциональные пробы |
При объективном осмотре пациента на предмет наличия тромбоза глубоких вен нижних конечностей, опираясь на статус локалис и результаты функциональных проб, грамотный врач-флеболог может установить наличие тромба, даже без специального диагностического оборудования. Среди самых достоверных проб, используемых на сегодняшний день в флебологии, можно отметить следующие:
- Маршевая проба – пациента просят ходить в течение нескольких минут, обвязав эластичным бинтом ногу от пальцев до паховой области. Если после этой небольшой прогулки у больного появляется распирающая боль в голени и визуализируются расширенные подкожные вены, то диагноз тромбоза подтверждается;
- Симптом Ловенберга – врач накладывает манжетку от давления выше колена и нагнетает в нее давление. Болезненные ощущения появляются при величине давления 80 – 100 мм.рт.ст, что соответствует признаку закупорки вены;
- Проба Хоманса – больной лежит на спине, ноги, при этом, в коленях полусогнуты. Признаки тромбоза (бледность и резкая боль в икроножной области) появляются при сгибании стопы;
- Проба Мейо-Пратта – после предварительного массажа (с целью опустошения поверхностных вен) на верхнюю треть бедра накладываю жгут. Пациента просят походить в таком состоянии в течение 35 – 40 минут. Чувство распирания и появление боли говорят о тромбозе глубоких вен нижних конечностей;
- Проба Броди-Троянова-Тренделенбурга – больной лежит на спине с приподнятой вверх ногой. Затем на середину жгута накладывают резиновый жгут и просят быстро принять вертикальное положение. Быстрое наполнение вен ниже жгута говорит о нарушении работы вен;
- Проба Гаккенбруха – врач пережимает место впадения подкожной вены в бедренную вену. После чего просит пациента покашлять и толчок, который он ощущает под пальцами, создает отраженная волна от тромба.
D-димер – это продукт распада фибрина, который образуется в результате активации процессов фибринолиза (растворение сгустков крови). Несмотря на то, что он является лучшим биомаркером для ранней диагностики тромбоза, анализ D-димер имеет высокую вероятность дать ложноположительный результат. Допплерография – один из достоверных метод диагностики наличия тромба. В процессе исследования доктор получает полноценную картину движения крови по сосудам. Флебография – введение в вену абсолютно безвредного контрастного вещества, благодаря чему ход сосуда хорошо прослеживается на рентгенологических снимках, а тромб описывают как округлое образование рядом в просвете сосуда. Импедансная плетизмография – определение импеданса между двумя электродами, расположенными на голени. Раздутая манжетка, находящаяся на средней трети икроножной области, препятствует оттоку венозной крови, тем самым вызывая быстрое изменение сопротивления. Этот метод является безопасным и неинвазивным. Магнитно-резонансная томография (МРТ) – наиболее точный метод диагностики тромбоза глубоких вен нижних конечностей. Обладает высокой чувствительностью и специфичностью. К его помощи прибегают в тех случаях, когда по определенным причинам флебография противопоказана. Юсуповская больница обладает огромным преимуществом в сравнении с другими клиниками Москвы, благодаря наличию мощной диагностической базе. Пациенты отмечают профессионализм докторов в работе, что сказывается на удовлетворительных результатах.
Остались вопросы? Мы вам перезвоним

Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Перезвоните мне
Лечение тромбоза глубоких вен
Цель лечения тромбоза глубоких вен нижних конечностей заключается в предотвращении дальнейшего роста тромба и развития смертельных осложнений. На современном этапе существует два подхода к терапии тромбоза: медикаментозная и хирургическая коррекция. После установки диагноза тромбоз глубоких вен нижних конечностей (включая симптомы и данные исследования) разрабатывается дальнейшая тактика лечения.
У пациентов с большой вероятностью тромбоза глубоких вен лечение антикоагулянтами, противовоспалительными препаратами и фибринолитиками необходимо начинать незамедлительно. Данные группы препаратов улучшают реологические свойства крови (уменьшают ее вязкость), чтобы замедлить процесс роста тромба и не допустить его отрыва. Медикаментозное лечение включает в себя:
- Прямые антикоагулянты (гепарин) – снижает активность тромбина в крови и способствует выработке антитромбина ІІІ. В начале лечения применяется внутривенно по 5000 ЕД, затем доза уменьшается до 3000 – 4000 ЕД/сутки и вводится подкожно. Современная медицина разработала низкомолекулярные гепарины (клексан, фраксипарин). Они реже вызывают кровотечение и лучше усваиваются организмом;
- Непрямые антикоагулянты (варфарин) – подавляют образование протромбина, из которого формируется тромбин. Дозы препарата подбираются индивидуально и только врачом. В течение курса необходим постоянный мониторинг состояния коагулограммы;
- Тромболитики (стрептокиназа, урокиназа) – растворяют тромб полностью и угнетают действие компонентов свертывающей системы крови. Препарат вводят внутривенно. Начальная доза составляет 500.000 КИЕ. По мере ее увеличения растет риск развития спонтанного кровотечения в паренхиматозные органы;
- Неспецифические противовоспалительные средства (аспирин) – тормозят способность тромбоцитов к склеиванию. Применяется по 1 таблетки после еды. Препараты удобные в использовании.
Также, неотъемлемой частью терапии является использование мази при тромбозе глубоких вен нижних конечностей и применение эластичных бинтов для избавления от отеков и улучшения венозного оттока.
Когда традиционная медикаментозная терапия неэффективна и появились высокие риски развития осложнений (тромбофлебит, распространение тромба вверх по глубоким венам, флотирующий тромб) всем пациентам показано хирургическое лечение:
- Операция Троянова-Тренделенбурга – цель ее заключается в накладывании металлической скрепки или установлении специального зажима на сосуд. Тем самым, кровь в дальнейшем будет проходить через другие внутренние анастомозы (сосудистые мостики), при этом препятствуя тромбу распространяться дальше на бедренную вену;
- Кава-фильтр – это так называемый фильтр-ловушка, имеющий вид каркаса зонтика. Он задерживает тромбы, не давая им попасть в легочную артерию, мозг, сердце и легкие. Существенным недостатком его является полного перекрытия кровотока, при попадании большого тромба в его сети;
- Тромбэктомия – удаление тромба из вены с помощью специального тонкого катетера. Операция выполняется в первую неделю после образования тромба. Недостаток: повторное образование тромба на том же месте в результате механического повреждения стенки сосуда.
Врачи Юсуповской больницы опираясь на многолетний стаж работы и международные заслуги в области флебологии достигли больших успехов в диагностики данной патологии и знают, как эффективно лечить тромбоз глубоких вен нижних конечностей. Работая на первоклассном медицинском оборудовании экспертного класса, наши доктора подберут вам индивидуальный план лечения и сэкономят ваше драгоценное время, так как все процедуры займут пару часов.
Диета при тромбозе глубоких вен нижних конечностей направлена на улучшение реологических свойств крови и укрепление сосудистой стенки. В Юсуповской больнице врачи-флебологи параллельно с диетологами разработали целый ряд рекомендация по питанию для пациентов, страдающих тромбозов глубоких вен.
Диета при тромбозе глубоких вен включает употребление:
- Большого количества растительной клетчатки;
- Минимум 2-2,5 литров воды;
- Продуктов, богатых антиоксидантами: витамин С (шиповник, сладкий перец, белокочанная капуста, петрушка), витамин Е (горох, фасоль, оливковое масло, брокколи), бета-каротин (морковь, щавель, ананас);
- Продуктов, укрепляющих стенку сосудов и устраняющих застой крови (ежевика, шпинат, абрикос, клубника, помидоры, грецкие орехи);
- Морепродуктов и говяжьей печени – богата на медь, участвующую в синтезе эластина.
- Имбиря, клюквы, черники, чеснока – особо полезны для разжижения крови.
Продукты, которые следует ограничить:
- Алкоголь;
- Кофе, шоколад;
- Чипсы, жареную картошку, майонез;
- Кондитерские изделия;
- Жирные сыры, сметану, колбасу, сосиски.
Профилактика тромбоза глубоких вен нижних конечностей должна проводиться у пациентов, находящихся в группе риска по развитию ТЭЛА. Наибольшее внимание тромбопрофилактике уделяют в хирургии, но постепенно ее необходимость возникает в терапевтической практике.
Для пациентов, входящих в группу риска, самая простая и эффективная профилактика тромбоза заключается в возвышенном положении нижних конечностей. Оно способствует значительному увеличению кровотока и уменьшением диаметра глубоких вен. Следующим этапом тромбопрофилактики является ношение компрессионных трикотажных изделий – довольно простой и безопасный метод механической профилактики. Чулки создают давление на лодыжке, на голени и колене, улучшая венозный отток. Они противопоказаны у людей с тяжелыми заболеваниями периферических сосудов. Чрезмерное сдавление может привести к некрозу ткани. Помимо, чулок существует специальная однокамерная система. Она обеспечивает временную компрессию всей голени. Обычно для сжатия голени используют давление 40-60 мм. рт.ст. Это повышает скорость венозного возврата и улучшает фибринолитическую активность. Не исключен эффект ингибирования тканевого фактора системы свертывания крови. Другие методы механической профилактики тромбоза глубоких вен нижних конечностей включают: ежедневную ходьбу и упражнение с разгибанием ног.
Наряду с механической профилактикой широко используется медикаментозная терапия с помощью различных лекарственных препаратов. На сегодняшний день свою эффективность доказали такие препараты как:
- Низкомолекулярный гепарин (НМГ). При его применении имеет место менее низкая вероятность развития кровотечения и гепарин-индуцированной тромбоцитопении, чем при использовании нефракционированного гепарина;
- Нефракционированный гепарин (НФГ)– ингибирует основной фермент свертывающей системы крови – тромбин. Его использование чревато развитием спонтанного кровотечения и гепарин-индуцированного остеопороза и тромбоцитопении;
Основным противопоказанием для применения НМГ и НФГ является постоянное, неконтролируемое кровотечение.
- Антагонисты витамина К (варфарин) – его прием с целью тромбопрофилактики можно начинать до операции и в послеоперационном периоде. Противопоказано использование при предродовой профилактике тромбозов, так как он способен проникать через плаценту и оказывать тератогенное действие на плод;
- Монотерапия ацетилсалициловой кислотой, согласно исследованиям, показала наименьшую эффективность, чем другие средства профилактики;
- Дабигатран – препарат нового поколения, пероральный ингибитор тромбина. Препарат быстро всасывается в ЖКТ, обладает хорошей биодоступностью и не требует мониторинга показателей системы свертывания крови;
- Фондапаринкус – непрямой селективный ингибитор фактора Ха. Также не требует постоянного лабораторного мониторинга показателей коагулограммы.
Как долго будет идти тромбопрофилактика, зависит от уровня риска развития тромбоза глубоких вен нижних конечностей.
Лечение тромбоза глубоких вен в Москве
На данном этапе лечением тромбозов глубоких вен нижних конечностей занимается Москве много государственных учреждений, но только в Юсуповской больнице пациенты смогут пройти полное комплексную диагностику и амбулаторно-клиническое лечение. В клинике работают врачи-флебологи специализирующиеся на тромбозе глубоких вен, занимающиеся научными исследованиями и разрабатывающие новые подходы в лечении этого заболевания. Благодаря международному сотрудничеству с большими европейскими и американскими центрами, больница получила возможность использовать самые эффективные и качественные препараты для лечения и профилактики тромбозов.
Двери Юсуповской больницы открыты круглосуточно. Здесь не отказывают никому и помогают самым тяжелым пациентам. Клиника предлагает всем желающим пройти флебологический Check-up, получить консультацию от докторов высшей категории. Стоимость комплексной программы входит полный пакет услуг: ежедневные осмотры, круглосуточная консультация, медикаментозное и хирургическое лечение, в некоторых случаях, даже, реабилитационные мероприятия. Больница гарантирует все пациентам осмотр не только одного узкого специалиста, но и целой плеяды грамотных экспертов: терапевта, кардиолога, хирурга, эндокринолога, диетолога, невролога и т.д. С целью психологической поддержки на базе клиники консультирует врач-психотерапевт. Лечение тромбоза глубоких вен нижних конечностей в Юсуповской больнице соответствует цене от 40.000-60.000 рублей.

Врач-невролог, ведущий специалист отделения неврологии
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- “Диагностика”. — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
Профильные специалисты
Консультация заведующего отделением неврологии, первичная 6 050 руб.
Консультация заведующего отделением неврологии, повторная 5 170 руб.
Консультация ведущего специалиста отделения неврологии, первичная 5 500 руб.
Консультация ведущего специалиста отделения неврологии, повторная 4 620 руб.
Вы сейчас находитесь:
Тромбоз глубоких вен нижних конечностей: симптомы и лечение
