Дата публикации 1 июля 2020Обновлено 30 июня 2021
Определение болезни. Причины заболевания
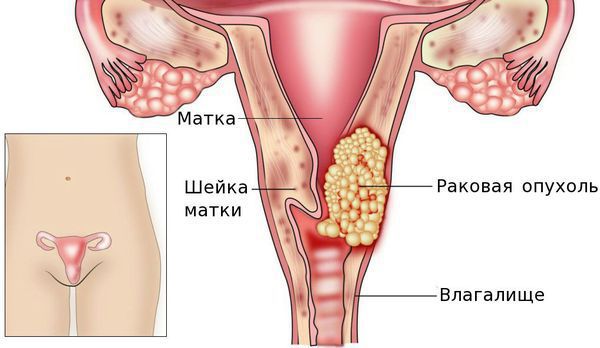
Рак шейки матки — это онкологическое заболевание, которое поражает слизистую оболочку шейки матки.
Заболевание чаще всего протекает без симптомов. Они появляются только при развитии осложнений.
В этих случаях к признакам рака шейки матки относятся: кровянистые выделения из половых путей, хронические боли малого таза и поясницы, нарушение менструального цикла, мочеиспускания и дефекации.
Распространённость рака шейки матки
Согласно статистике, рак шейки матки по распространённости занимает пятое место в популяции и четвёртое место — среди женщин. Ежегодно выявляется около 600 000 новых случаев и регистрируется около 300 000 смертей от рака шейки матки [9]. В России ежегодно выявляется около 20 000 случаев, смертность от заболевания в возрасте от 15 до 39 лет составляет 21,1 % [1].
Анатомия матки:
Факторы риска
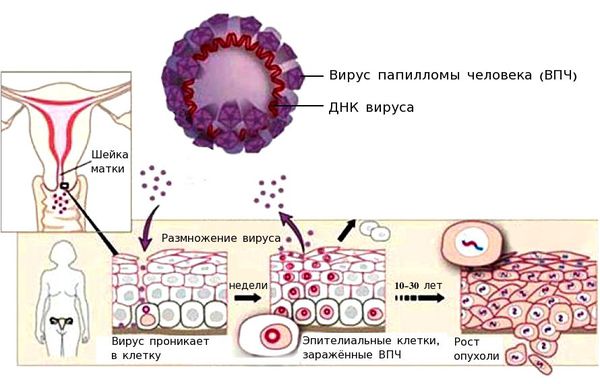
Возникновение рака шейки матки носит спорадический характер. Это значит, что данная патология не имеет наследственной природы, а возникает под влиянием факторов внешней среды. Основной причиной развития рака шейки матки является вирус папилломы человека.
В большинстве случаев выявляют ВПЧ 16 и 18 типа. Инфицированность ВПЧ в популяции, по данным различных исследований, составляет от 80 до 95 % [8]. Важно понимать, что решающее значение имеет не факт выявления папилломавирусной инфекции, а длительность её нахождения в организме.
Онкологическому заболеванию предшествует возникновение предраковых заболеваний, называемых интраэпителиальной неоплазией или дисплазией шейки матки. Это предраковое заболевание, которое без лечения часто переходит в рак. Развитие онкопатологии от стадии дисплазии до рака занимает 7–10 лет. В течение этого периода заболевание клинически никак себя не проявляет
Дисплазия шейки матки успешно диагностируется. Лечение чаще всего несложное, органосохраняющее, не нарушающее репродуктивную функцию и в большинстве случаев гарантирующее полное выздоровление. Поэтому возникновение рака является апофеозом упущенных возможностей, что делает отсутствие своевременного скрининга дисплазии и рака шейки матки актуальной проблемой для современной медицины и общества.
К факторам риска развития рака шейки матки относят:
- раннее начало половой жизни;
- частую смену половых партнеров;
- отказ от барьерного метода контрацепции;
- использование оральных контрацептивов;
- курение;
- наличие инфекций, передающихся половым путем;
- приём иммуносупрессивной терапии при аутоиммунных заболеваниях и лечении онкологических заболеваний других локализаций [2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рака шейки матки
Заболевание чаще всего протекает без симптомов. Клиническая картина проявляется только в случае возникновения осложнений, которые выражаются следующими симптомами:
- кровянистые выделения из половых путей после полового контакта или гинекологического осмотра;
- кровянистые выделения из половых путей в период постменопаузы;
- межменструальные кровянистые выделения из половых путей;
- изменение характера менструальных выделений;
- обильные кровотечения, которые сложно остановить;
- выделения из половых путей с гнилостным запахом;
- хронические боли малого таза и поясницы;
- нарушение мочеиспускания и дефекации;
- отёки ног [1][2].
Патогенез рака шейки матки
Вирус папилломы человека проникает внутрь эпителиальной клетки, встраивается в её геном и начинает использовать её ресурсы для того, чтобы синтезировать свои белки и размножаться. При этом ВПЧ может повредить участки генов, которые отвечают за апоптоз (запрограммированную гибель клетки). При длительном пребывании вируса в организме риск повреждения участков генов и возникновения мутаций растёт. Мутации могут приводить к бесконтрольному делению клетки.
Раковым клеткам свойственен инвазивный рост, способность проникать в лимфатические и кровеносные сосуды и метастазировать — образовывать вторичные очаги опухолевого роста в других тканях.
Классификация и стадии развития рака шейки матки
Гистологически (по структуре тканей) выделяют следующие типы рака шейки матки:
- плоскоклетоный рак, возникающий из клеток эпителия цервикального канала и экзоцервикса (внешней части шейки матки, которая доступна для осмотра в зеркалах), доля его составляет около 70-80 % от всех случаев;
- аденокарцинома или железистый рак, возникающий из эпителия желёз шейки матки, составляет около 10-20 % от всех случаев;
- низкодифференцированный рак — 10 % всех случаев;
- другие гистологические типы злокачественных опухолей — менее 1 % (стекловидноклеточный рак, нейроэндокринные опухоли, аденобазальный рак и др.) [1][2][3].
Как и для любого другого злокачественного заболевания, для рака шейки матки разработана классификация TMN — международная классификация стадий злокачественных новообразований. С её помощью определяют распространённость опухолевого процесса.
Выделяют клиническую стадию и патоморфологическую. Клиническую стадию выставляют до начала лечения на основании данных осмотра, пальпации, кольпоскопии, биопсии шейки матки, выскабливания цервикального канала, урографии, цистоскопии, ректороманоскопии, компьютерной томографии грудной клетки, данных УЗИ, КТ и МРТ малого таза. От клинического стадирования зависит тактика лечения.
Патоморфологическое стадирование проводят после оперативного вмешательства на основании гистологического исследования, оно является наиболее точным и определяет дальнейшую тактику лечения и прогноз заболевания.
Также в клинической практике для определения стадии онкологического процесса используется классификация FIGO. Ниже представлена классификация по стадиям развития рака шейки матки (по FIGO, 2009 г.) и по распространённости опухолевого процесса (TMN, 2010 г.):
- Тх — недостаточно данных для оценки распространённости опухоли.
- Tis — рак на месте, это значит, что опухолевый процесс не проник через базальную мембрану, многие специалисты приравнивают к данной стадии дисплазию шейки матки тяжёлой степени (CIN III). По FIGO стадия 0.
- Т1 — распространение опухолевого процесса в пределах шейки матки. Стадия по FIGO 1.
- Т1а — инвазивная опухоль, не визуализируется, определяется только при гистологическом исследовании. Стадия по FIGO 1а.
- Т1а1 — инвазия в строму шейки не превышает 3 мм в глубину, горизонтальное распространение не более 7 мм. Стадия по FIGO 1а1.
- Т1а2 — инвазия в строму шейки от 3 до 5 мм, горизонтальное распространение не более 7 мм. Стадия по FIGO 1а2.
- T1b — клинически определяемое поражение большего размера, чем Т1а и Т1а2, то есть глубина инвазии более 5 мм или горизонтальное распространение более 7 мм. Стадия по FIGO 1b.
- T1b1 — опухоль менее 4 см. Стадия по FIGO 1b1.
- T1b2 — опухоль более 4 см. Стадия по FIGO 1b1.
- Т2 — распространение опухоли за пределы шейки матки, но без вовлечения параметрия (клетчатки, окружающей матку ). Стадия по FIGO 2.
- T2a — опухоль менее 4 см. Стадия по FIGO 2a.
- T2b — опухоль более 4 см. Стадия по FIGO 2b.
- Т3 — распространённость опухолевого процесса за пределы шейки матки с вовлечением стенок малого таза и нижней трети влагалища, а также случаи, сопровождаемые гидронефрозом (расширением почечных лоханок и чашечек, приводящих к нарушению функции почек). Стадия по FIGO 3.
- Т3а — опухоль, поражающая нижнюю треть влагалища. Стадия по FIGO 3a.
- T3b — опухоль, которая поражает стенку таза и/или приводит к гидронефрозу и нефункционирующей почке. Стадия по FIGO 3b.
- Т4 — опухоль, прорастающая в мочевой пузырь и прямую кишку. Стадия по FIGO 4а.
- MX — данных для оценки наличия отдалённых метастазов недостаточно.
- M1 — наличие отдалённых метастазов. Стадия по FIGO 4b.
- NX — данных для оценки распространённости опухолевого процесса в лимфатической системе недостаточно.
- N0 — нет признаков вовлечения регионарных лимфатических узлов (группа лимфоузлов, к которым идут лимфатические сосуды от поражённых органов).
- N1 — метастазы в регионарных лимфатических узлах [1][2].
Осложнения рака шейки матки
Осложнениями рака шейки матки являются:
- болевой синдром;
- синдром сдавления органов малого таза;
- кровотечения.
Болевой синдром появляется на поздних стадиях болезни, когда опухоль прорастает в тазовые нервные сплетения, тазовую брюшину и сдавливает соседние органы. Как правило, боли характеризуются как постоянные, ноющие и зачастую плохо поддающиеся терапии.
Синдром сдавления органов малого таза заключается в нарушении работы мочевыводящей системы и прямой кишки. Опухоль может приводить к ухудшению проходимости мочеточников, что приводит к гидронефрозу и нарушению функций почек. При сдавлении мочевого пузыря возникают боли внизу живота при мочеиспускании и учащаются позывы к мочеиспусканию. Нарушение функции прямой кишки проявляется болью при дефекации, изменениями формы стула и запорами. Сдавление вен и лимфатических сосудов может приводить к отёкам нижних конечностей.
Кровянистые выделения из половых путей могут появиться и на ранних стадиях. На поздних стадиях кровотечения становятся обильными, сложно купируются и часто становятся причиной смерти больных с раком шейки матки.
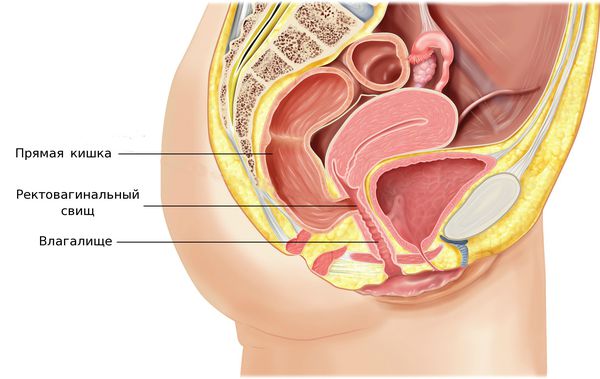
На поздних стадиях возможно формирование свищей между влагалищем и мочевым пузырем или влагалищем и прямой кишкой, которые проявляются в виде выделения мочи или каловых масс из половых путей [1][2][6].
Диагностика рака шейки матки
К какому врачу обратиться
Если появились симптомы, характерные для рака шейки матки, то нужно немедленно обратиться к гинекологу.
Диагноз “Рак шейки матки” ставят только на основании гистологического исследования ткани. Как правило, этому предшествуют:
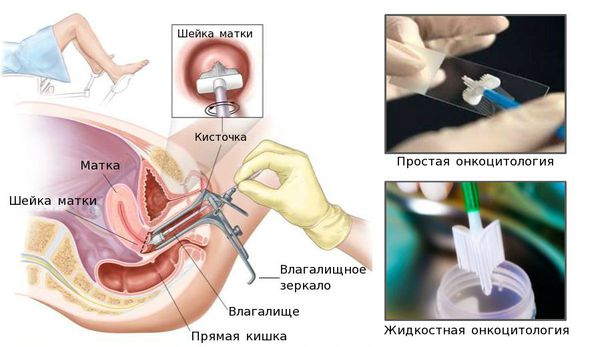
- взятие мазка на простую или жидкостную онкоцитологию (ПАП-тест, тест Папаниколау);
- анализ на вирус папилломы человека, проводимый методом ПЦР;
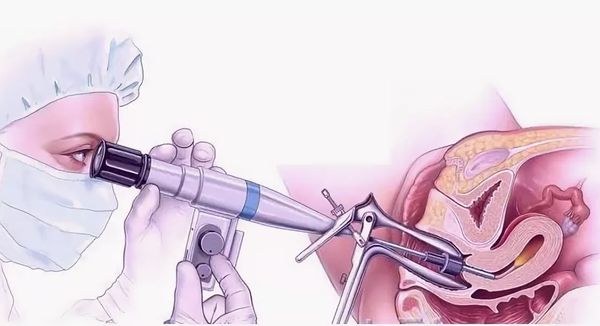
- гинекологический осмотр с кольпоскопией, или расширенная кольпоскопия (обычная “кольпоскопия” означает просто осмотр влагалища и шейки матки, а окраска йодом и уксусом — это уже расширенная кольпоскопия, сейчас под термином “кольпоскопия” всегда подразумевают “расширенную кольпоскопию”);
- биопсия шейки матки и/или выскабливание цервикального канала.
Скрининг
В России под скринингом рака шейки матки понимается мазок на онкоцитологию (тест Папаниколау, ПАП-тест). В возрасте от 21 до 65 лет его нужно делать раз в 3 года. Исследование выявляет дисплазию шейки матки — предраковое состояние, которое хорошо лечится.
Далее для определения стадии рака шейки матки, оценки распространённости опухоли и выбора оптимальной тактики лечения проводятся:
- УЗИ органов малого таза, брюшной полости, забрюшинного пространства;
- рентгенограмма органов грудной клетки;
- определение уровня онкомаркера SCC в сыворотке крови (при плоскоклеточном раке);
- МРТ малого таза с внутривенным контрастированием;
- КТ малого таза, брюшной полости, забрюшинного пространства.
В качестве дополнительных методов исследования используются:
- гистероскопия — эндоскопическое исследование полости матки и цервикального канала;
- цистоскопия — эндоскопическое исследование мочевого пузыря и уретры, рекомендовано выполнять при наличии жалоб, а также при распространении опухоли на переднюю стенку влагалища и при опухоли более 4 см;
- ректороманоскопия — эндоскопическое исследование прямой и сигмовидной кишки, проводят при наличии жалоб, при распространении опухоли на заднюю стенку влагалища, при опухоли более 4 см;
- экскреторная урография — рентгенологическое исследование, при котором контрастируются мочевыводящие пути (лоханки почек, мочеточники, мочевой пузырь, уретра);
- сцинтиграфия костей — рентгенологический метод, направленный на выявление метастазов в костях, выполняется при наличии жалоб;
- лапароскопия с лимфаденэктомией — оперативное вмешательство, направленное на взятие эксцизинной биопсии (орган удаляется целиком) лимфатических узлов для определения метастазов;
- ПЭТ-КТ — рентгенологическое исследование, направленное на выявление отдалённых метастазов и поражения лимфатических узлов, чаще используется для оценки эффективности терапии;
- МРТ головного мозга для определения метастазов в головном мозге, выполняется при наличии жалоб [1][2][6].
Лечение рака шейки матки
Объём лечебных мероприятий зависит от степени распространённости опухоли и стадии заболевания.
Хирургическое лечение
Гарантировать полное излечение может только хирургический метод. Когда радикальное лечение невозможно, применяют лучевую и химиотерапию.
Возможные виды хирургического вмешательства:
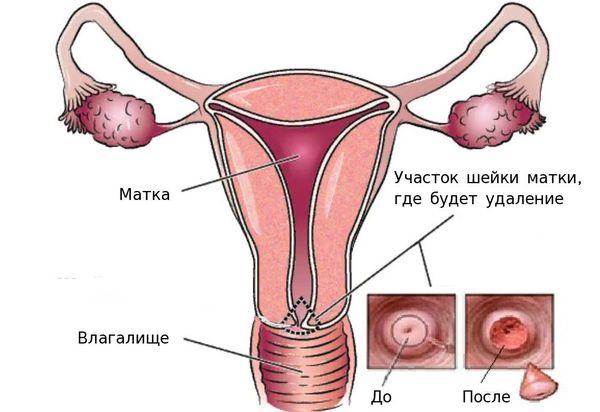
- конизация шейки матки — удаление части шейки матки в виде конуса, основание которого приходится на наружный зев, в пределах здоровой ткани;
- операция I типа — удаление матки с шейкой;
- операция II типа — удаление матки с шейкой, частью связок и региональных лимфатических узлов;
- операция III типа — удаление матки с шейкой, связками матки, лимфатическими узлами и верхней третью влагалища;
- трахелэктомия — удаление шейки матки с клетчаткой, верхней третью влагалища, регионарными лимфатическими узлами с наложением анастомоза (сообщения) между телом матки и влагалищем; целью такого рода вмешательства является попытка сохранить способность женщины к вынашиванию плода.
Лучевая терапия
Опухолевые клетки уничтожают с помощью высокоэнергетических рентгеновских лучей.
В зависимости от стадии рака лучевая терапия используется в двух направлениях:
- Как часть основного лечения. Для некоторых стадий лучевая терапия назначается как самостоятельный метод или как дополнение к хирургическому лечению. В большинстве случаев лучевая и химиотерапия проводятся вместе. Такой метод называется химиолучевым лечением и является предпочтительным, так как химиопрепараты усиливают действие облучения.
- Для лечения рака шейки матки на поздних стадиях (с метастазами) или при рецидиве опухоли.
Чаще всего применяют:
- Дистанционную лучевую терапию (ДЛТ, наружное облучение) — основной метод лечения рака шейки матки у пациенток, которые не перенесут химиолучевую терапию и операцию или отказались от неё. Лучевой аппарат не контактируют с телом, процедура безболезненна. Один сеанс длится всего несколько минут, однако подготовка занимает больше времени. Количество сеансов определяет врач-радиолог в зависимости от стадии заболевания, гистологического типа опухоли, а также факторов риска. Химиолучевая терапия наиболее часто выполняется с Цисплатином. Она занимает около пяти недель и проводится пять дней в неделю. Химиотерапия назначается одновременно с лучевой терапией, её частота зависит от конкретного препарата, например Цисплатин вводят один раз в неделю.
- Брахитерапия (внтуреннее облучение с влагалищным аппликатором). Радиоактивный элемент находится в специальном тубусе, который устанавливают во влагалище. Брахитерапия занимает существенно меньше времени, чем дистанционная лучевая терапия.
Осложнения лучевой терапии
При облучении органов малого таза лучевая терапия неизбежно воздействует на мочевой пузырь, прямую кишку, влагалище, яичники, меняя структуру здоровых тканей.
Наиболее часто возникают следующие осложнения:
- Лучевой цистит — сопровождается учащённым, иногда болезненным мочеиспусканием.
- Лучевой ректит — проявляется учащённым, жидким или кашицеобразным стулом, иногда с примесью крови.
- Нарушение менструального цикла — почти неизбежно возникает после нескольких сеансов облучения из-за необратимой гибели яичников.
- Боль и зуд в промежностии/или влагалище — появляется из-за истончения слизистой и кожи при лучевом воздействии. Эти осложнения затрудняют половую жизнь.
- Стеноз влагалища или прямой кишки — возникает из-за хронического воспаления (без профилактических мер) и дистрофических изменений при лечении. Может потребоваться хирургическое вмешательство.
Курение повышает риск побочных эффектов лучевой терапии и снижает её эффективность.
Химиотерапия при раке шейки матки
При химиотерапии препараты вводятся внутривенно или принимаются в таблетках. Не все пациентки со злокачественными опухолями шейки матки нуждаются в химиотерапии.
Она может быть рекомендована:
- как часть основного лечения (см. выше);
- как самостоятельный метод при рецидиве.
Основные лекарства: Цисплатин, Карбоплатин, Паклитаксел (Таксол), Топотекан — могут использоваться самостоятельно или в комбинации. Бевацизумаб (Авастин) — таргетный препарат, часто эффективно дополняет химиотерапию.
Лечение проводят циклами, которые сменяются периодами восстановления. Промежуток между капельницами обычно составляет 21 день [11].
Фотодинамическая терапия (ФДТ)
Эффективность ФДТ при лечении дисплазии и рака шейки матки — спорный вопрос, единого мнения у врачей о нём нет.
Можно выделить несколько проблем:
- Метод не стандартизирован, а значит и нет убедительных доказательств его эффективности.
- Не изучено, как ФДТ влияет на смежные органы, и нет данных об отдалённых последствиях.
- Отсутствует гистологическая верификация. Если операция подразумевает не только лечение, но и диагностику (стадирование), то при ФДТ определить точную стадию невозможно. Особенно эта проблема актуальна для лечения дисплазии тяжёлой степени, поскольку именно эту нишу активно пытаются занять сторонники ФДТ.
Лечение рака шейки матки в зависимости от стадий
Рак на месте или дисплазия тяжёлой степени (CIN III) — конизация шейки матки с возможным выскабливанием цервикального канала. Далее производится оценка краёв резекции, в случае отсутствия в них раковых клеток лечение считается достаточным.
Т1а, микроинвазивная карцинома — конизация шейки матки с выскабливанием цервикального канала с последующей гистологической оценкой краёв резекции [1][2].
Т1а1 — конизация шейки матки с выскабливанием цервикального канала с последующей гистологической оценкой краев резекции. При наличии сопутствующей гинекологической патологии (миома матки, аденомиоз, и др.) и при отсутствии необходимости сохранения фертильности проводят операцию первого типа (удаление матки). При наличии “положительного” края резекции конизацию шейки матки проводят повторно. При отсутствии возможности реконизации, пациентка ведётся как Т1В1 [1][2].
Т1а2 — модифицированное расширенное удаления матки (операция второго типа). При наличии противопоказаний к оперативному вмешательству возможно применение лучевой терапии. Для сохранения фертильности выполняют широкую конизацию шейки матки с лимфоадэнэктомией (лапароскопическим или влагалищным доступом) или трахелэктомию [1][2].
T1b1, T1b2 — расширенная экстирпация матки (операция третьего типа). В качестве альтернативного метода лечения может быть рассмотрена лучевая терапия с сохранением органа. Для сохранения фертильности может быть выполнена трахелэктомия. Далее оценивается риск развития рака: при высоком и промежуточном риске после операции проводится химиолучевая терапия [1][2].
T2a, T2b — возможны следующие варианты лечения:
- расширенная экстирпация матки (операция третьего типа);
- химиолучевое лечение;
- химиотерапия с последующей расширенной экстирпацией матки [1][2].
IIB-IVB — проводят химиолучевую терапию. При отсутствии поражения стенки таза одним из вариантов лечения является экзентерация малого таза (удаление мочевого пузыря, прямой кишки, матки с шейкой и придатками), особенно при наличии свищей. При наличии асимметричного отёка нижней конечности, болей в ноге, блокирования оттока мочи в мочеточнике, поражения стенки малого таза пациентке может быть предложена лишь паллиативная помощь (направленная не на излечение, а на облегчение симптомов)[1][2].
Реабилитация
Реабилитация зависит от того, как женщина перенесла химио- или лучевую терапию, и часто сводится к устранению осложнений. После завершения лечения пациенткам можно порекомендовать правильно питаться, принимать витамины, вести в меру активный образ жизни и посетить психолога.
Онкологический диагноз во многих случаях не является приговором. Ограничений после лечения не так уж и много, пациенткам можно и нужно вести здоровую и полноценную жизнь.
Прогноз. Профилактика
Прогноз при раке шейки матки зависит от стадии заболевания. В онкологии принято оценивать пятилетнюю выживаемость:
- при I стадии она составляет 88,8 %
- при II стадии — 74 %;
- при III стадии — 51,4 %;
- при IV стадии — 7,8 % [10].
Профилактика направлена на выявление проблемы на стадии предракового заболевания, когда возможно полное излечение и низкий риск рецидивирования.
Для этого рекомендовано проходить следующие обследования:
- мазок на онкоцитологию (пап-тест) — один раз в год;
- кольпоскопия — также один раз в год (в любой день, кроме дней менструации);
- ПЦР-диагностика на ВПЧ — при каждой смене полового партнера или один раз в пять лет.
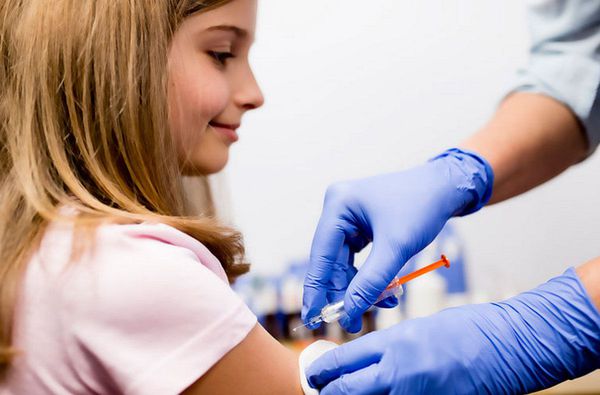
Предотвращает ли прививка от ВПЧ рак шейки матки
К методам специфической профилактики относится вакцинирование против ВПЧ детей в возрасте от 12 до 14 лет до начала половой жизни. Делать вакцину взрослым нецелесообразно, так как при начале половой жизни каждый взрослый сталкивается в ВПЧ с вероятностью в 87-97 %.
Разработаны различные типы вакцин, отличающиеся друг от друга количеством штаммов, от которых они защищают. На данный момент максимально эффективная вакцина действует против 6, 11, 16, 31, 33, 45, 52, 58 типов ВПЧ. Препарат вводится в дельтовидную мышцу три раза с интервалом в два месяца, а затем повторно через шесть месяцев. Однако, необходимо помнить, что вакцинация снижает риски возникновения рака шейки матки, но не является полной альтернативой скринингу.
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала “ПроБолезни”.
Онкозаболевания шеечной зоны матки очень распространены. На них приходится 15% случаев «женских» злокачественных образований.
Хотя болезнь достаточно легко выявляется, многие больные игнорируют первые симптомы рака шейки и обращаются к врачу очень поздно, когда вылечить онкологию крайне сложно. Чтобы этого не произошло, нужно знать основные проявления этого заболевания и при их появлении как можно быстрее записаться на прием к гинекологу или онкологу.
Как и почему возникает рак шейки матки
При этом заболевании происходит злокачественное перерождение тканей шеечной слизистой. Онкологический процесс практически никогда не возникает на здоровой шейке – ему предшествуют различные патологии:
- Дисплазия – поражение слизистой в виде светлых пятен. Этот симптом вызван инфицированием папилломавирусом (ВПЧ).
- Эрозия (дистопия) – патология, при которой плоский шеечный эпителий замещается цилиндрическим, который в норме должен находиться в цервикальном канале, соединяющем маточную полость и половые пути. В результате происходит воспаление тканей, которое провоцирует рак шейки матки.
- Лейкоплакия и эритроплакия – предраковые поражения, при которых на шеечной слизистой образуются пятна белого или красного цвета. Часто встречаются в предклимактерическом и климактерическом возрасте.
- Кондиломы – генитальные бородавки – наросты, вызываемые папилломавирусом.
Вовремя проводя лечение этих заболеваний, можно избежать развития онкологического перерождения тканей.
Существует два вида злокачественных новообразований шейки матки:
- Плоскоклеточная форма, которая развивается из плоского эпителия, покрывающего наружную шеечную поверхность.
- Аденокарцинома – железистая злокачественная опухоль, развивающаяся из тканей цервикального канала.
Симптомы обоих типов рака шейки матки практически не различаются.
Оба этих варианта имеют несколько степеней злокачественности. Чем менее зрелые клетки содержит раковый очаг, тем агрессивнее протекает онкология.
Как проявляется рак шейки матки на нулевой стадии – карциномы in situ
На этом этапе опухолевый очаг еще не перешел за пределы эпителия, поэтому его обнаружение и лечение дает практически 100% положительный результат. Однако из-за отсутствия явных симптомов больные ранней стадией рака шейки матки к врачу обращаются крайне редко.
Распознать начавшееся злокачественное перерождение можно только с помощью анализов. Для этого берётся мазок с шеечной поверхности и цервикального канала. Диагноз подтверждается с помощью биопсии – взятия образца ткани с пораженного участка на клеточный анализ.
Симптомы нулевой стадии онкологического перерождения – карциномы in situ – напоминают проявления патологических процессов, на фоне которых развилась онкология:
- Кровянистые, обильные слизистые выделения из половых путей – частый симптом шеечных онкопатологий. При наличии сопутствующей вагинальной инфекции они могут иметь отталкивающий неприятный запах и гнойные примеси.
- Кровотечения после интимных контактов и мажущие выделения после физического напряжения.
- Боли внизу живота, усиливающиеся при физической нагрузке, перед критическими днями и после интимной близости.
Однако все эти проявления могут наблюдаться и при других гинекологических патологиях, поэтому диагностировать болезнь можно только после обследования.
Карцинома in situ может развиваться бессимптомно или иметь только некоторые признаки, характерные для онкопатологии. Поэтому женщинам нужно наблюдаться у врача-гинеколога и сдавать анализы даже при отсутствии жалоб.
Симптомы I стадии рака
В этот период зона злокачественного перерождения выходит за пределы слизистой, но ограничивается шейкой матки и не переходит на её тело. Злокачественный процесс распространяется в глубину примерно на 7 мм и постепенно «расползается» в ширину от 3 мм до 4 см.
На 1 стадии рака шейки матки уже появляются типичные онкологические симптомы:
- Кровотечения разной интенсивности, возникающие после половых контактов, физической нагрузки и даже без объективных причин. Это ведущий клинический симптом. Выделение крови обусловлено разрушением новообразованием кровеносных сосудов.
- Дискомфорт при интимных контактах, проявляющийся в виде неприятных тянущих ощущений внизу живота. Развитие рака часто сопровождается воспалением шейки – цервицитом – и цервикального канала – эндоцервицитом, что и вызывает боль.
- Изменение характера менструаций, которые могут стать более длительными, обильными или потерять регулярность.
- Обильные слизистые или водянистые выделения, вызванные разрушением раком шейки матки лимфатических капилляров.
Во время гинекологического осмотра видна изменённая шеечная поверхность с наростами или изъязвлением. Иногда онкологический очаг развивается в цервикальном канале, проходящем внутри шеечных тканей. Однако современная медицинская техника обнаруживает опухолевые участки и этой локализации.
В самом начале, пока новообразование небольшое, женщину можно вылечить даже без проведения сложной радикальной операции. В наше время существуют методы, позволяющие сохранить половую и детородную функцию. Однако с распространением рака шейки матки появляются метастазы в лимфоузлы. При переходе с I стадии во II поражение лимфатической системы наблюдается в 15-18% случаев, что значительно усложняет лечение.
Симптомы II стадии рака
На этом этапе новообразование прорастает за пределы шеечных тканей и проникает в маточное тело, но не доходит до стенок таза.
У больной:
- Происходит усиление кровотечений – основного симптома прорастающего (инвазивного) рака шейки 2 стадии. Иногда выделение крови может стать постоянным.
- Усиливается лимфорея – выделение лимфы из половых путей, вызванное разрушением сосудов. Поражение лимфатической системы приводит к отекам ног и наружных половых органов. Прощупываются увеличенные паховые лимфоузлы, пораженные метастазами.
Во время осмотра врач видит крупный злокачественный очаг, захвативший все шеечное пространство. На УЗИ обнаруживаются изменения маточных тканей и поражение лимфатической системы.
На этом этапе лечить онкопатологию крайне тяжело – приходится проводить серьезные операции, удаляя матку вместе с лимфоузлами. В дальнейшем больной проводится химио- и лучевая терапия.
Симптомы III стадии рака
На этом этапе развития опухоль прорастает в окружающие околоматочные ткани. Проявления ракового процесса усиливаются:
- Злокачественный очаг на шейке подвергается распаду. Нарастают симптомы интоксикации – новообразование шейки матки отравляет организм токсическими веществами.
- Возникает сильная боль. На 3 стадии рака усиливаются болевые проявления – еще один симптом онкологии. Боль может отдавать в прямую кишку, промежность, бедра, поясницу, крестец. Особенно сильная болезненность наблюдаются при сдавлении новообразованием нервных сплетений в малом тазу.
- Давление новообразования на мочевой пузырь и мочеточники приводит к задержке мочи. Иногда выделение урины полностью прекращается или моча отходит часто очень малыми порциями. Развитие воспалительного процесса в мочевом пузыре делает мочеиспускание болезненным. Нарушение оттока мочи от почек приводит к усилению отёков.
- Злокачественный узел очень часто сдавливает кишечник и прорастает в прямую кишку. Это приводит к нарушению дефекации. Женщина страдает от запоров, в кале появляется кровь.
- Присоединяется типичная симптоматика, характерная для онкологии – слабость, разбитость, повышение температуры, похудение, снижение аппетита.
На этом этапе болезни помочь женщине крайне сложно, поскольку болезнь уже поразила весь организм.
Симптомы IV стадии рака
Опухоль уже проросла в органы малого таза. Имеются метастазы в лимфоузлы и отдаленные органы. Наблюдаются нарушения работы печени, мочевого пузыря, легких. Возникают сильные головные боли, связанные с метастазами в головной мозг.
Онкологическое образование подвергается массивному распаду. Появляются обильные гнойные выделения с неприятным запахом цвета мясных помоев. Нарастают лихорадка и истощение (кахексия). Возникают влагалищно-кишечные и влагалищно-мочепузырные свищи.
На 4-й стадии рака возможно только паллиативное лечение, направленное не устранение симптомов, интоксикации и болей. Больные погибают от присоединившейся инфекции, интоксикации и многочисленных метастаз, нарушающих работу органов.
К счастью, большинство онкопатологий этой области развивается достаточно медленно. Поэтому у женщины есть время определить болезнь и вылечить её. Для этого нужно регулярно посещать врача даже при отсутствии подозрений на симптомы рака, проходить кольпоскопию – осмотр шейки матки с помощью прибора-кольпоскопа – и делать УЗИ.
В Университетской клинике можно пройти лечение различных предраковых состояний с помощью щадящих методов, избежав развития опасной болезни.
- Симптомы и проявления
- Причины возникновения
- Разновидности рака шейки матки
- Распространение в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз
- Цены на лечение рака шейки матки
Рак шейки матки представляет собой чрезвычайно опасное злокачественное онкологическое заболевание, сокращающее жизнь пациенток в среднем на 24–30 лет.
Симптомы и проявления
На ранних стадиях рака шейки матки и при предраковых изменениях женщину ничего не беспокоит. Обычно возникновение симптомов говорит о том, что опухоль уже проросла в соседние органы.
Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях:
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
К сожалению, на начальных стадиях распространения злокачественной опухоли инвазивный рак может протекать бессимптомно, особенно если женщина не ведет половой жизни. Такие проявления, как выделения из влагалища, нарушения месячных и вагинальные кровотечения, обычно свидетельствуют о том, что опухоль распространилась только в пределах матки. Частые мочеиспускания, уменьшение объема мочеиспусканий, подтекание мочи и кала, сильные боли в животе и спине, потеря веса и одышка свидетельствуют о том, что инвазивный рак распространился на соседние органы или метастазировал.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
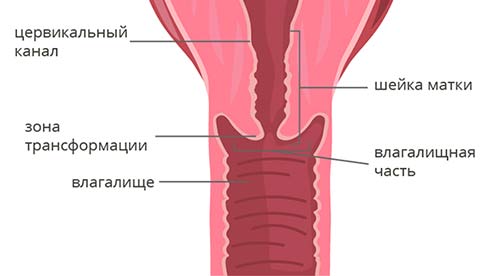
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия.
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием.
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
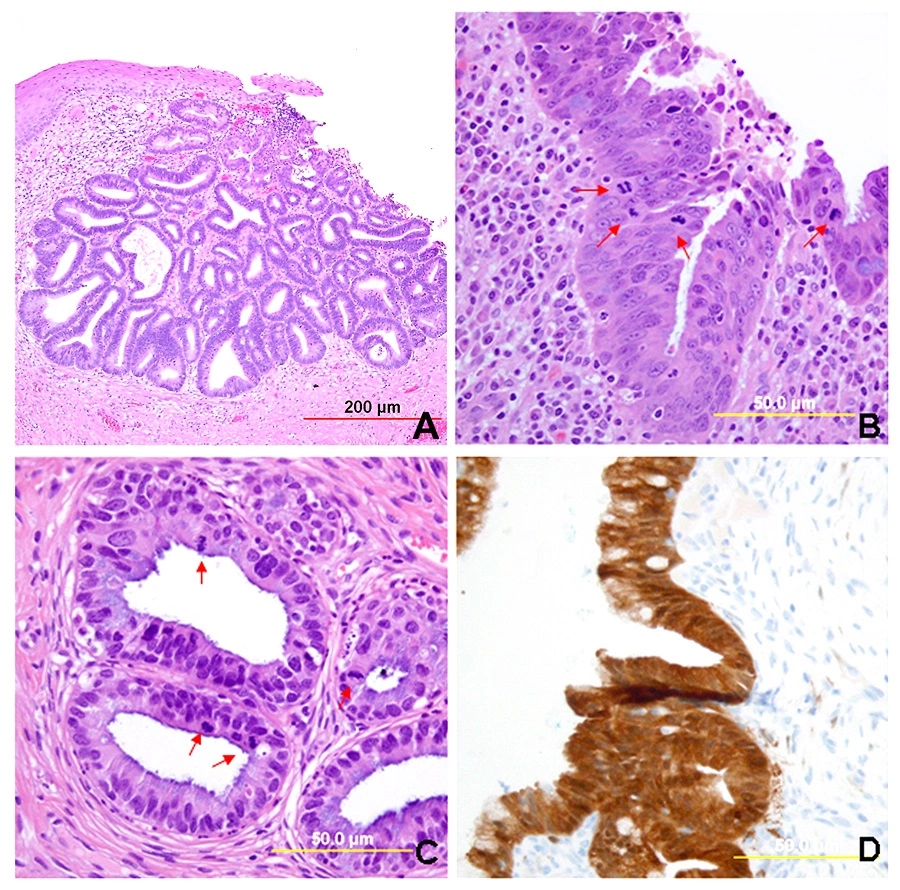
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак – это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма – это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Инвазивным раком шейки матки называются злокачественные опухоли, которые распространяются за пределы места своей изначальной локализации, вторгаются в окружающие ткани. Фактически это синоним диагноза «рак шейки матки», так как он включает все стадии заболевания, кроме 0. В большинстве случаев его развитие связано с инфекцией, вызываемой вирусами папилломы человека: по некоторым данным эти возбудители обнаруживаются в 99,7% злокачественных опухолях.
На гистологическом уровне в 70% случаев инвазивная форма рака шейки матки представлена плоскоклеточными карциномами. В 25% случаев встречаются аденокарциномы.
Способность к инвазивному росту – вторжению в окружающие ткани – является одной из характерных особенностей, отличающих злокачественные новообразования от доброкачественных. Именно после того, как опухоль значительно распространяется за пределы изначального места своего возникновения, женщину начинают беспокоить симптомы. Выявить заболевание на самых ранних стадиях и своевременно начать лечение помогают скрининговые исследования, поэтому их регулярно нужно проходить всем женщинам, начавшим половую жизнь.
Распространение в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.
Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Инвазивные опухоли успешно поддаются лечению, если они диагностированы на ранних стадиях. Иногда женщина сама обращается к врачу из-за симптомов, а в случае бессимптомного течения патологические изменения обнаруживаются во время скрининга. Окончательный диагноз всегда устанавливается с помощью биопсии, процедуры, во время которой врач получает образец ткани злокачественной опухоли, и затем его изучают в лаборатории под микроскопом.
Анализы на вирус папилломы человека
Проведение ПЦР-анализа на наличие вируса папилломы человека может лишь выявить наличие в организме соответствующего вируса. Для определения его способности провоцировать развитие рака шейки матки (онкогенности) и степени активности вируса в организме требуются дополнительные исследования, также проводимые методом ПЦР.
Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Гинекологический осмотр с кольпоскопией
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Цитологический мазок (ПАП-тест, тест Папаниколау)
Классический метод цитологического исследования шейки матки, или ПАП-тест, предполагает осторожное «соскабливание» материала особым шпателем с поверхности органа и «размазывание» его по предметному стеклу. Данный метод был разработан в начале прошлого века, в 1923 году. Для своего времени ПАП-тест демонстрировал прекрасные результаты, однако годы использования выявили ряд недостатков метода. Избирательность захвата клеток и неравномерное их распределение по стеклу могут существенно исказить результаты цитологического анализа. Таким образом, чувствительность метода составляет всего 85–95%, причем на ранних стадиях заболевания, характеризующихся небольшим количеством раковых клеток, данный показатель может быть даже ниже.
Метод жидкостной цитологии
Метод жидкостной цитологии предполагает использование специальной «щеточки», позволяющей получить материал для исследования со всей поверхности шейки матки, а не с отдельных ее фрагментов, как это происходит во время ПАП-теста.
Затем материал со «щеточки» переходит в специальный раствор, проходит обработку в особом аппарате и лишь после этого равномерно наносится на предметное стекло. Все это повышает чувствительность метода практически до 100% и исключает вероятность возникновения ошибок, характерных для ПАП-теста.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При инвазивном раке одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Для борьбы с инвазивными опухолями применяются хирургические вмешательства, химиотерапия и лучевая терапия, нередко эти методы комбинируются. Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при инвазивном раке значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.
При 4-й стадии (переход рака на мочевой пузырь, прямую кишку или отдаленное метастазирование) применяют лишь паллиативное облучение. У пациентов на поздних стадиях рака шейки матки с метастазами лечение носит паллиативный характер, возможно применение химиотерапевтического лечения. В большинстве случаев схема химиотерапии предусматривает применение одного из препаратов платины (карбоплатин или цисплатин) в сочетании с гемцитабином (Гемзар), паклитакселом (Таксол) или топотеканом.
Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи сети клиник «Евроонко» знают, как помочь.
Цены на лечение рака шейки матки
- Консультация онколога — 5 100 руб.
- Консультация химиотерапевта — 6 900 руб.
- Конизация шейки матки — 42 900 руб.
- Влагалищная экстирпация матки — 254 600 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 24 700 руб.
Список литературы:
- https://www.cancer.gov
- https://www.ncbi.nlm.nih.gov
- https://www.uptodate.com
- https://www.medicinenet.com
В этой статье мы собрали ключевые факты про рак шейки матки. Без предисловий и отступлений – только самое главное! Подготовить материал нам помогли акушеры-гинекологи клиники “ДАВИНЧИ”.
Факт 1. Рак шейки матки имеет спорадический (случайный) характер и не передается по наследству.
Факт 2. Вирус папилломы человека является главной причиной развития рака шейки матки. У российских женщин чаще всего выявляется ВПЧ 16 и 18 типов.
Факт 3. Рак шейки матки занимает 5 место по распространенности среди женщин. Он выявляется у 5.2% онкобольных.
Факт 4. Из 100 тыс. женщин у 22 выявляется рак шейки матки.
Факт 5. Пик заболеваемости раком шейки матки приходится на возраст 40-49 лет.
Факт 6. У 70-80% пациенток выявляется плоскоклеточный рак. У 10-20% больных выявляется аденокарцинома.
Факт 7. Врач устанавливает диагноз только после паталого-анатомического исследования биопсийного материала. УЗИ и осмотр в гинекологическом кресле позволяют только заподозрить рак, подтвердить или опровергнуть диагноз они не могут. Цитологического исследования также недостаточно для подтверждения диагноза.
Факт 8. На ранних стадиях рак шейки матки может протекать бессимптомно. Некоторые женщины замечают обильные водянистые бели и контактные кровянистые выделения. В дальнейшем к ним могут присоединиться ациклические кровянистые выделения и боли внизу живота.
Факт 9. При подозрении на рак шейки матки рекомендуется сдать анализ на онкомаркер SCC – антиген плоскоклеточного рака. Это помогает уточнить диагноз и определиться с дальнейшей тактикой.
Факт 10. Чтобы выявить наиболее информативный участок для забора биопсии проводят расширенную кольпоскопию. Взятый биоматериал направляют на паталого-анатомическое исследование.
Факт 11. Всем пациенткам с подозрением на рак шейки матки и с подтвержденным диагнозом необходимо сделать УЗИ органов малого таза, брюшной полости и лимфоузлов (пахово-бедренных, забрюшинных, подвздошных, парааортальных, надключичных). Это помогает узнать, как далеко распространился опухолевый процесс.
Факт 12. МРТ обладает более высокой информативностию в отношении рака шейки матки, чем КТ. МРТ позволяет оценить глубину инвазии раковых клеток, выявить их переход на смежные органы. И КТ, и МРТ проводят с внутривенным контрастированием.
Факт 13. МРТ и КТ одинаково информативны в отношении метастазов в лимфатических узлах.
Факт 14. При размере опухоли более 4 см и наличии жалоб проводят ректороманоскопию с целью выявления инвазии опухоли в прямую кишку. С целью выявления инвазии в мочевой пузырь проводят цистоскопию.
Факт 15. Метод лечения рака шейки матки всегда подбирается индивидуально с учетом распространенности процесса и тяжести сопутствующих заболеваний. Основными критериями являются эффективность и безопасность метода для конкретного пациента.
Факт 16. Пациенткам, заинтересованным в сохранении репродуктивной функции, лечение по возможности проводят без удаления матки.
Факт 17. Молодым пациенткам в возрасте до 45 лет по возможности сохраняют функцию яичников, выполняя их транспозицию.
Факт 18. При наличии метастазов проводят удаление лимфатических узлов, расположенных вдоль брюшной аорты.
Факт 19. В дополнение к основному (хирургическому) методу лечения может проводиться химиолучевая терапия. Она показана пациенткам с высоким риском прогрессирования опухоли.
Факт 20. В ряде случаев химиотерапия может проводиться до хирургического лечения. Это позволяет уменьшить объем опухоли, снизить риск метастазирования, а также отказаться от лучевой терапии после операции.
Факт 21. После лечения пациенткам нужно проходить осмотр и выполнять цитологическое исследование мазков каждые 3 месяца в течение первых 2 лет, затем каждые 6 месяцев в течение еще 2 лет, далее – 1 раз в год.
Факт 22. Такие заболевания как сахарный диабет, ожирение, гипертония ухудшают состояние больных раком шейки матки и ограничивают выбор лечебных методов.
Факт 23. К сожалению, иногда рак шейки матки выявляется во время беременности. В такой непростой ситуации учитывается желание женщины сохранить беременность, и лечение в таком случае проводят через 4-8 недель после родов.
Факт 24. Органосохраняющим методом лечения является конизация шейки матки, которая подразумевает иссечение наружной поверхности шейки матки и участка цервикального канала.
>>> Подробнее об обследовании и лечении
>>> Цены на диагностические и лечебные процедуры
В комментариях к этой статье мы просим женщин поделиться своими историями. Расскажите о том, как вы прошли через диагностические и лечебные процедуры. Это очень важно для тех, кто сейчас борется с онкологией.
Имеются противопоказания. Необходима консультация специалиста.
Содержание статьи:
- Статистика заболеваемости РШМ
- Причины и факторы риска
- Ранние и поздние признаки рака шейки матки
- Гистологическая классификация рака шейки матки
- Стадирование РШМ
- Метастазы при раке шейки матки
- Диагностика РШМ
- Методы лечения рака шейки матки
- Хирургическое лечение
- Лучевая терапия
- Химиотерапия
- Таргетная терапия
- Иммунотерапия
- Фотодинамическая терапия
- Прогнозы при РШМ
- Профилактика
Шейка – нижняя часть матки, основного органа репродуктивной системы женщины. Стенки шейки матки образованы мышечной и соединительной тканью. Ее длина около 3 см, ширина – примерно 2,5 см.
Верхняя часть шейки открывается в матку (внутренний зев), нижняя – во влагалище (наружный зев). Внутри шейки проходит цервикальный канал, который соединяет полость матки с просветом влагалища. Форма шейки матки и цервикального канала разная у нерожавших, рожавших и женщин в постменопаузальном периоде.
Шейка матки имеет влагалищную и надвлагалищную часть. Внутренняя поверхность влагалищной части выстлана многослойным плоским эпителием (экзоцервикс), который заканчивается у наружного зева. Внутренняя часть цервикального канала покрыта однослойным железистым эпителием (эндоцервикс). Клетки цервикального канала вырабатывают слизь, которая защищает от проникновения инфекций и сперматозоидов в определенные дни менструального цикла. В норме цервикальный канал сомкнут, во время менструации он приоткрывается, чтобы не препятствовать выделениям. Состояние эпителия шейки матки имеет важное значение в диагностике предраковых состояний и онкологических заболеваний.
Рак шейки матки (РШМ) – злокачественная опухоль слизистой оболочки влагалищной порции и/или цервикального канала.
Ежегодно в России диагностируют 16,5 тысяч новых случаев РШМ. В структуре онкозаболеваний среди женщин он занимает пятое место. За последние 15 лет прирост количества заболевших на 100 тысяч населения увеличился почти на 25 %.
На ранних стадиях заболевание выявляют у 65 % пациенток. Чаще болеют женщины среднего возраста. Максимальная заболеваемость в возрастной группе 30-34 года – 24 %. Средний возраст пациенток с раком шейки матки – 54 года с тенденцией к «омоложению».
РШМ – одна из самых частых причин женской смертности от онкологических патологий. Летальность на 1-м году после постановки диагноза – 15 %. Максимальная смертность – в возрастной группе 30-39 лет (25 %). При раннем выявлении в 92 % случаев прогноз благоприятный.
Перед выявлением злокачественной опухоли у женщины нередко диагностируют фоновые заболевания шейки матки и/или предраковые состояния.
Фоновые заболевания характеризуются нормоплазией клеток эпителия – они правильно делятся, созревают, дифференцируются и отторгаются, без патологических изменений. Выделяют три группы доброкачественных фоновых заболеваний:
- дисгормональные – эндометриоз, полипы, эктопия;
- воспалительные – псевдо- и истинная эрозия шейки матки, цервицит;
- посттравматические – разрывы, рубцы на шейке матки, эктропион.
Для предраковых состояний характерна дисплазия эпителия – гиперпластическая трансформация, пролиферация, нарушение дифференцировки, созревания и эксфолиации. Эти изменения происходят в пределах базальной мембраны, что отличает их от злокачественных опухолей. К предраковым состояниям, различающимся морфологической картиной изменений, относятся:
- собственно дисплазия, которая разделяется на три степени легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) в зависимости от глубины поражения эпителия;
- лейкоплакия с атипией;
- эритроплакия;
- аденоматоз.
Причины и факторы риска развития рака шейки матки
Папилломавирус человека (ВПЧ) – один из основных факторов развития рака шейки матки (РШМ). Среди всех ВПЧ-ассоциированных злокачественных опухолей на долю РШМ приходится 69,1 %.
В природе существует множество папилломавирусов. В настоящее время выделен и описан геном более 200 вирусов. Из них свыше 120 вызывают заболевания только у человека. Все ВПЧ подразделяют на 5 родов. Инфицирование слизистой оболочки ротовой полости и аногенитальной зоны происходит преимущественно вирусами, относящимися к роду, обозначаемому греческой буквой α. ВПЧ этого рода также характеризуются высоким онкогенным риском.
По степени онкогенности ВПЧ делятся на две группы: высокого и низкого онкологического риска. Некоторые классификации также выделяют группу среднего риска. 16-й и 18-й тип ВПЧ, которые вызывают около 71 % случаев инвазивного рака шейки матки, относятся именно к группе высокого риска.
Роли ВПЧ в развитии рака шейки матки уделяется пристальное внимание, так как ВПЧ-инфекция является одним из самых распространенных заболеваний, передаваемых половым путем. Носителями вируса является большая часть населения планеты, ведущего половую жизнь, а молодые женщины, наряду с подростками, входят в основную группу риска. В возрасте от 15 до 30 лет около 18-20 % женщин являются носителями вируса. После 30 лет частота инфицирования ВПЧ снижается до 8,6-9,9 %, при этом увеличивается частота выявления дисплазий и рака шейки матки, часто ассоциированных с ВПЧ. Дисплазия, вызванная ВПЧ, приводит к развитию рака не во всех случаях, риск повышается при средней и тяжелой степени. Латентный период между заражением онкогенным ВПЧ и развитием РШМ может длиться от 5 до 30 лет.
Также к факторам риска относят:
- смену половых партнеров чаще 2-3 раз в год;
- начало половой жизни до 16 лет;
- курение;
- дефицит иммунитета, вызванный приемом иммуносупрессоров либо ВИЧ;
- ЗППП;
- лишний вес;
- 3 и больше доношенных беременности;
- первую доношенную беременность до 17 лет;
- прием пероральных контрацептивов больше 5 лет;
- наследственную предрасположенность.
По данным ВОЗ, у женщин, имевших в жизни больше 10 партнеров, вероятность заболеть РШМ в 3 раза выше.
Клинические симптомы рака шейки матки
На начальных стадиях онкопроцесс протекает бессимптомно и может быть обнаружен только при расширенном гинекологическом осмотре. Признаки того, что опухоль проросла через верхний слой слизистой в подлежащие ткани:
- кровянистые выделения или влагалищные кровотечения – контактные (после полового акта) и спонтанные;
- выделения из влагалища прозрачные или желтоватые (лейкорея);
- продолжительные, обильные и болезненные менструации;
- вагинальные кровотечения в менопаузе;
- боль при половом акте;
- болезненные мочеиспускания;
- боль в области влагалища и в малом тазу Источник:
Dizon DS, Mackay HJ, Thomas GM, Werner TL, Kohn EC, Hess D, Rose PG, Covens AL State of the science in cervical cancer: where we are today and where we need to go // Cancer. 2014 Aug 1 ; 120 (15) : 2282 – 8. doi: 10.1002/cncr.28722. Epub 2014 Apr 15 .
Из общих симптомов возможны резкая потеря веса, утомляемость, частые мочеиспускания, температура 37-37,5 С, отек одной или обеих ног. При обнаружении у себя перечисленных признаков рака шейки матки обратитесь к врачу-гинекологу.
Виды рака шейки матки
Гистологически различают 2 основные группы РШМ – плоскоклеточный рак и аденокарциному. В каждую из них входят разных типа опухолей.
- Плоскоклеточный рак, развившийся из клеток плоского эпителия околовагинальной зоны, диагностируют у 8 из 10 пациенток с РШМ. Его наиболее распространенные типы:
- Высокодифференцированный, или ороговевающий. Прогноз благоприятен при условии раннего выявления.
- Дифференцированный, или неороговевающий. Один из самых распространенных и опасных. Симптоматика достаточно ярко выражена.
- Низкодифференцированный – наиболее агрессивный.
- Базалоидного типа. Диагностируется у 15 % пациенток, сложно лечится при запущенном состоянии.
- Бородавчатый, или кондиломатозный. Успешно лечится при раннем выявлении.
- Сосочковый, или папиллярный. Характеризуется повышенной аномальностью онкологических клеток.
- Аденокарционома поражает внутренний слой шейки матки и прорастает глубоко в слизистые. На ранних стадиях протекает бессимптомно, трудно диагностируется.
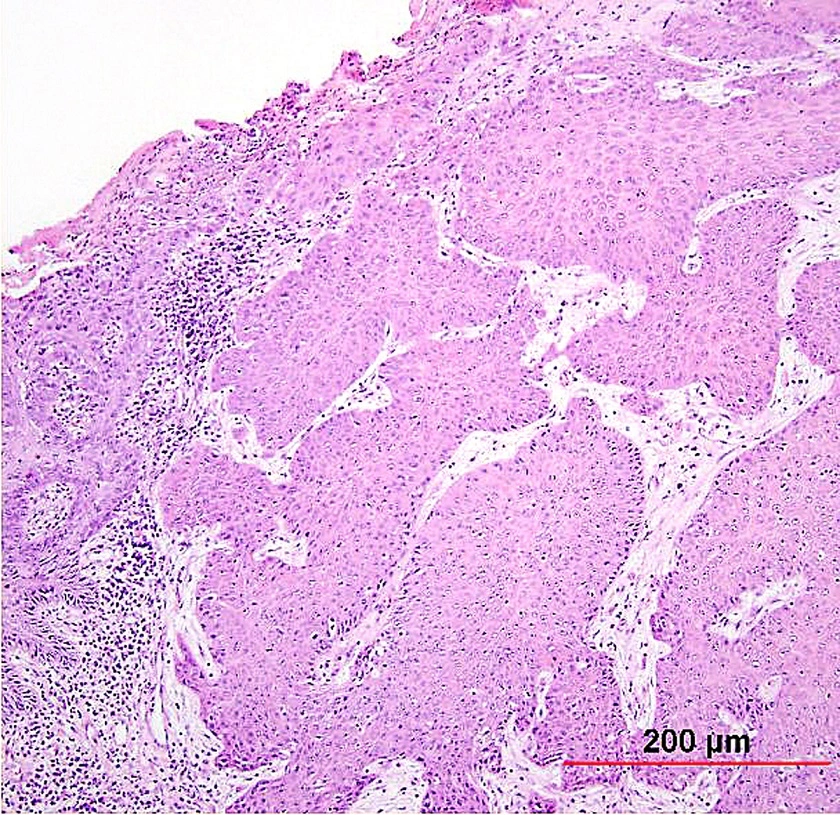
Плоскоклеточный рак шейки матки неороговевающего типа
Типы аденокарцином шейки матки:
- Эндофитные – опухоль развивается в перешейке, а ткани наружного отдела зева становятся вогнутыми и рыхлыми. Сложно диагностируется и трудно лечится.
- Экзофитные – новообразования с невысокой степенью злокачественности. Возникают во влагалищном отделе. Легко диагностируются при гинекологической пальпации. Благодаря раннему выявлению хорошо лечатся.
- Смешанные – с признаками обоих видов. Такие опухоли диагностируют реже всего.
Эндоцервикальная аденокарцинома in situ. В основании опухоли злокачественные клетки замещают нормальные эндоцервикальные клетки
Крайне редко диагностируют рак шейки матки 3 группы – саркомы. Это наиболее злокачественный тип РШМ. Бессимптомно протекают на 1 и 2 стадии. Поздно диагностируются и трудно поддаются лечению.
Стадии рака шейки матки
Стадирование РШМ необходимо для определения лечебной тактики. Стадии устанавливают по клиническим признакам распространенности онкологического процесса. Для этого используют классификации рака шейки маткиFIGO и TNM 2009 года:
- На 0 стадии на поверхности шейки матки обнаруживают единичные предраковые клетки.
- На 1 стадии опухоль локализована в шейке, может прорастать в матку и близлежащие лимфоузлы. РШМ на 1-й стадии выявляют в 47 % случаев.
- На 2 стадии РШМ распространяется за пределы матки и на верхнюю часть влагалища. В опухолевый процесс не вовлечены стенка таза и нижняя треть влагалища. На этой стадии выявляют 28 % РШМ.
- На 3 стадии опухоль поражает нижнюю треть влагалища и стенки таза, может блокировать мочеточники. На этой стадии выявляют 21 % всех случеав РШМ.
- На 4 стадии рак поражает мочевой пузырь или прямую кишку, другие отдаленные органы. На этой стадии выявляют 4 % всех случаев заболевания.
У каждой стадии есть несколько подстадий – А 1, А 2, В 1 и т. д. Их используют врачи при постановке точного диагноза.
Куда дает метастазы рак шейки матки
Злокачественная опухоль может распространяться прямым путем – прорастая окружающие ткани и органы, давать лимфогенные (по лимфатическим путям) и гематогенные (по кровеносным сосудам) метастазы. Прямое распространение и лимфогенный путь при раке шейки матки встречаются чаще, чем метастазирование с током крови.
Прямым путем чаще всего РШМ распространяется на влагалище (в большинстве случаев – на своды и верхнюю треть), тело матки, мочевой пузырь и мочеточники, прямую кишку.
Лимфогенные метастазы при раке шейки матки первыми обнаруживаются в регионарных парацервикальных и параметральных лимфоузлах, затем во внутренних, запирательных и наружных подвздошных лимфатических узлах. Впоследствии возможно распространение на общие подвздошные, парааортальные лимфоузлы, в отдаленном периоде – в надключичные узлы через грудной проток.
Отдаленные гематогенные метастазы рака шейки матки выявляются в печени (примерно в половине случаев от всех гематогенных метастазов), легких, гораздо реже – в костях.
Методы диагностики РШМ
Чтобы выявить рак шейки матки на бессимптомных стадиях, необходимо проходить регулярные осмотры у гинеколога дважды в год. Если женщина обращается с типичными для патологии жалобами, ей назначают внеплановый гинекологический осмотр.
В ходе него выполняют:
- кольпоскопию – аппаратный осмотр слизистой шейки матки под увеличением;
- биопсию с последующим цитологическим анализом образца слизистой (это основной метод диагностики рака шейки матки) Источник:
В.А. Крутова, Д.В. Бурцев Рак шейки матки: современная диагностика // Главный врач Юга России, 2013, № 5 (36) .
Кроме этого, врач может назначить:
- ПЦР-анализ на наличие в организме ВПЧ;
- анализ крови на ИППП.
Для подтверждения рака шейки матки, определения размера опухоли, выявления метастазов,исследования шеечного эпителия проводят:
- УЗИ-цервикометрию;
- оптическую когерентную томографию;
- флуоресцентную спектроскопию;
- МРТ слизистой шейки матки;
- КТ, ПЭТ КТ;
- анализ на опухолевый маркер SCC.
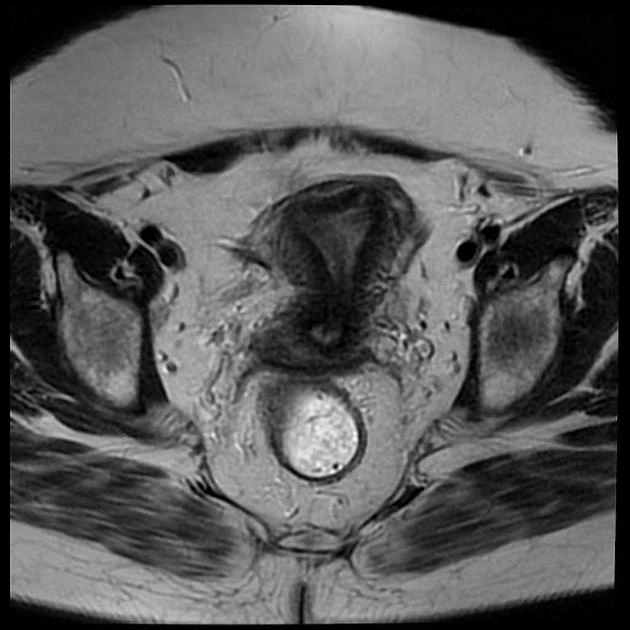
МРТ признаки рака шейки матки. Источник: radiopaedia.org
Методы Лечения рака шейки матки
При лечении рака шейки матки используют хирургические методы, лучевую и химиотерапию, а также их комбинации.
Хирургическое лечение
На 1 А стадии без признаков сосудистой инвазии показана конизация шейки матки – иссечение клиновидного лоскута с опухолью и окружающими здоровыми тканями. При сосудистой инвазии меньше 1 см, размере опухоли меньше 2 см и невовлеченных лимфоузлах показана трахелэктомия – ампутация шейки матки с сохранением по желанию пациентки детородной функции (остаются матка с придатками). На 1 В и 2 А стадии показана радикальная гистерэктомия с тазовой лимфодиссекцией – хирургическое иссечение матки с шейкой, придатками и регионарными лимфоузлами.
Дополнительно к хирургическому лечению назначают лучевую либо химиолучевую терапию – дистанционную либо внутриполостную. С ее помощью снижают риск рецидива. При распространении рака за пределы матки хирургическое лечение противопоказано. Стандартная терапевтическая схема для таких больных включает лучевую и химиотерапию. Разовые и суммарные дозы, периодичность сеансов определяют на основании индивидуальной клинической картины.
Лучевая терапия
Лучевая терапия – дифференцированноегамма-лучевое воздействие на первичный опухолевый очаг и зоны регионарного метастазирования. Эффективна на всех стадиях РШМ. Проводится с помощью брахиотерапевтических аппаратов в качестве основного метода лечения неоперабельного рака шейки матки,нередко в комплексе с химиотерапией. Химиолучевая терапия повышает общую выживаемость на 3-10 %.
Химиотерапия
Химиотерапию применяют как дополнительный метод лечения на ранних и средних стадиях, а также как основной при рецидивирующем и метастатическом РШМ с поражением отдаленных лимфоузлов и внутренних органов.Она облегчает течение болезни и замедляет ее прогрессирование, снижает риск развития метастазов и рецидивов. Существует 50 препаратов-цитостатиков, обладающих специфической активностью в отношении РШМ.
На 4 стадии рака шейки матки показана лучевая и паллиативная терапия для максимального улучшения качества жизни больного.
Развивающиеся направления лечения РШМ – иммунотерапия и фотодинамическая терапия.
Таргетная терапия
Совместно с традиционными методами лечения или в качестве альтернативы им, когда операция, химио- или лучевая терапия по каким-либо причинам противопоказаны, применяется таргетная терапия. Это воздействие лекарственных средств непосредственно на клетки опухоли либо ее окружение. Например, ингибиторы ангиогенеза, применяемые для таргетной терапии рака шейки матки, блокируют образование новых кровеносных сосудов, питающих опухоль. Как следствие, ее рост замедляется или приостанавливается. Кроме того, используются препараты, подавляющие сигнал к делению клеток злокачественного новообразования. Таргетная терапия может применяться при метастатических формах РШМ.
Иммунотерапия
Теоретически опухолевые клетки являются незнакомыми, чужеродными для организма. Иммунная система должна их распознавать и уничтожать, как это происходит в случае с бактериями, вирусами, грибками. Часто так и случается, и далеко не все видоизменившиеся клетки образуют раковую опухоль. Но иногда клетки злокачественного образования вырабатывают защиту от иммунитета. Они делают это разными способами: самостоятельно синтезируют вещества, подавляющие иммунную систему, или создают соответствующее микроокружение опухоли, которое также угнетает иммунитет.
Принцип действия иммунотерапии – активация собственной иммунной системы организма, чтобы она могла атаковать клетки опухоли. Существуют различные виды иммунотерапии. В лечении рака шейки матки в основном применяются ингибиторы иммунных контрольных точек (ИИКТ). Контрольные точки – это вещества, которые в нормальной ситуации подавляют работу иммунитета настолько, сколько нужно для защиты здоровых тканей. Клетки злокачественной опухоли обладают свойством маскироваться под здоровую ткань с помощью контрольных точек. ИИКТ снимают этот блок, в результате иммунная система может бороться с раком.
Иммунотерапия в целом, и ИИКТ в частности, пока является экспериментальным методом. Врач может предложить сочетание иммунотерапии с лучевой или химиотерапией при неоперабельном или рецидивирующем РШМ. Предварительно доктор оценивает состояние организма пациента, обращая особое внимание на наличие сопутствующих аутоиммунных и инфекционных патологий, которые могут отрицательно повлиять на результаты лечения.
Фотодинамическая терапия
Фотодинамическая терапия рака шейки матки – разновидность фотохимиотерапии. В организм пациентки вводятся фотосенсибилизаторы – светочувствительные вещества. После этого область, пораженную злокачественным процессом, облучают специальным лазером, генерирующим волны определенной длины.
Повреждающее действие фотодинамической терапии на опухолевые клетки основано на образование внутри них молекул активного кислорода, которые разрушают клеточную стенку и молекулярные связи, вызывая гибель клетки. Кроме того, при фотодинамической терапии повреждаются сосуды, питающие опухоль. Из-за недостатка кислорода и питательных веществ опухолевый очаг погибает.
Фотодинамическая терапия эффективна при предраковых состояниях, ранних стадиях рака шейки матки, неинвазивном процессе. В большинстве случаев фотодинамическая терапия используется в качестве альтернативного метода лечения.
Прогноз выживаемости при РШМ
- Средняя пятилетняя выживаемость при выявлении рака шейки матки на бессимптомном этапе – 100 %.
- При выявлении на 1-й стадии средняя пятилетняя выживаемость пациенток – 87 %.
- При выявлении на 2-й стадии средняя пятилетняя выживаемость – 70 %.
- При выявлении на 3-й стадии пятилетняя выживаемость в среднем 43 %.
- При выявлении на 4-й стадии средняя пятилетняя выживаемость – 7 %.
На прогноз влияют индивидуальные особенности пациента. Чем раньше выявлен РШМ, тем меньше риск рецидива.
Современные методики лечения рака шейки матки позволяют не допускать осложнений со стороны мочевыделительной системы и кишечника, что обеспечивает хорошее качество жизни после терапии. Пациенткам после курса рекомендована психологическая коррекция.
Меры профилактики
Существует два действенных способа профилактики РШМ. Один из них – профилактические осмотры у гинеколога не реже 2 раз в год. В рамках скрининга выполняют цитологическое исследование мазка из шейки матки по Папаниколау Источник:
Origoni M, Prendiville W, Paraskevaidis E Cervical Cancer Prevention: New Frontiers of Diagnostic Strategies // Biomed Res Int . 2015;2015:250917. doi: 10.1155/2015/250917. Epub 2015 Jun 10 .
Если в результатах анализа выявлены нарушения, пациентке показана дальнейшая диагностика, наблюдение либо лечение. Кроме этого, для профилактики инфицирования ВПЧ 16 и 18 показана вакцинация девочек-подростков и женщин в возрасте от 9 до 45 лет.
Источники:
- Кедрова А.Г. Иммунотерапия у больных раком шейки матки / А.Г. Кедрова // Опухоли женской репродуктивной системы. – 2020. – Т. 16. – № 2. – С. 72-77.
- Кравец О.А. Результаты лучевой терапии рака шейки матки / О.А. Кравец, Л.А. Марьина, М.И. Нечушкин // Вестник РОНЦ им. Н. Н. Блохина РАМН. – 2010. – Т. 21. – № 1. – С. 58-63.
- Крутова В.А. Рак шейки матки: современная диагностика / В.А. Крутова, Д.В. Бурцев // Главный врач Юга России. – 2013. – № 5 (36).
- Лещева М.Ю. Актуальные аспекты этиологии и профилактики рака шейки матки / М.Ю. Лещева, Е.Ф. Астапенко, Н.В. Габбасова // Опухоли женской репродуктивной системы. – 2022. – Т. 18. – № 1. – С. 97-102.
- Мейскенс Ф. младший Курение и риск рака шейки матки / Ф. Мейскенс младший // Вестник РОНЦ им. Н. Н. Блохина РАМН. – 2006. – Т. 17. – № 2. – С. 35.
- Оводенко Д.Л. Возможности современной химиотерапии в лечении больных местнораспространенным раком шейки матки / Д.Л. Оводенко [и др.] // Акушерство и гинекология: Новости. Мнения. Обучения. – 2018. – № 1. – С. 51-57.
- Оводенко Д.Л. Современные методы лечения больных местнораспространенным раком шейки матки / Д.Л. Оводенко [и др.] // Акушерство и гинекология: Новости. Мнения. Обучения. – 2019. – Т. 7. – № 1. – С. 68-74.
- Оводенко Д.Л. Хирургия инвазивного рака шейки матки / Д.Л. Оводенко [и др.] // Акушерство и гинекология: Новости. Мнения. Обучения. – 2019. – Т. 7. – № 1. – С. 61-67.
- Ящук А.Г. ВПЧ-ассоциированые заболевания шейки матки. Обзор диагностических мероприятий и лечебной коррекции / А.Г. Ящук, Р.М. Зайнуллина, Г.З. Лялина // Медицинский вестник Башкортостана. – 2020. – Т. 15. – № 6 (90). – С. 127-132.
Информация проверена экспертом
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.