Рак желудка — это злокачественная опухоль, которая развивается из клеток слизистой оболочки желудка. В России он занимает пятое место по распространенности среди всех видов рака и третье место в структуре смертности. Опухоль может возникнуть в любой части желудка и распространиться в другие органы, чаще всего в пищевод, печень и легкие. Заболевание наиболее распространено среди людей старше 40 лет, мужчины болеют в 1,3 раза чаще женщин. Основной метод лечения – хирургический.
- Причины рака желудка
- Классификация рака желудка: каким он бывает?
- Симптомы: как проявляется рак желудка?
- Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
- Какие методы диагностики может назначить врач?
- Современные принципы лечения рака желудка
- Какой прогноз при раке желудка?
- Цены на лечение рака желудка на 1-4 стадиях
Причины рака желудка
Точные причины рака желудка неизвестны. В слизистой оболочке органа возникают мутации ДНК, и получаются «неправильные» клетки, которые могут приобрести способность к неконтролируемому росту. Почему это происходит — не совсем понятно. Зато хорошо изучены факторы риска — условия, которые повышают риск рака желудка.
Наследственность и рак желудка
Некоторые люди носят в себе «бомбу замедленного действия», спрятанную в генах. Иногда даже не одну. Это подтверждается некоторыми фактами:
- Если у близкого родственника (родители, братья, сестры, дети) человека диагностирован рак желудка, его риски повышены примерно на 20%.
- Мужчины болеют чаще, чем женщины. Сложно сказать, с чем конкретно это связано, но можно предположить, что замешана разница между мужскими и женскими генами.
- Японцы, которые мигрировали в США, болеют раком желудка реже соотечественников, но чаще, чем «коренные» американцы. Это говорит о том, что дело не только в характере питания, но и в наследственности. Главный подозреваемый — ген под названием RNF43.
- Карцинома — самый распространенный тип рака желудка — чаще встречается у людей с группой крови A (II), которую они, конечно же, получили вместе с генами.
- Риски повышены при некоторых наследственных заболеваниях: злокачественной анемии (в 3-6 раз), гипогаммаглобулинемии, неполипозном раке толстой кишки.
- Заболеваемость раком желудка повышается после 70 лет: считается, что это происходит из-за того, что с возрастом в клетках тела накапливаются нежелательные мутации.
Рак желудка и характер питания
Роль питания в возникновении злокачественных опухолей желудка изучена хорошо. Риски повышает большое количество соли, крахмала, нитратов, некоторых углеводов. Чаще болеют люди, которые едят много соленых, копченых, маринованных продуктов, мало овощей и фруктов.
Рак желудка и вредные привычки
Курение повышает риск рака желудка примерно вдвое. Ученые в Великобритании считают, что примерно каждый пятый случай связан именно с курением. Когда человек вдыхает табачный дым, часть его попадает в желудок, и содержащиеся в нем вредные вещества повреждают клетки слизистой оболочки. Риски тем выше, чем больше стаж курильщика и ежедневное количество сигарет.
Научные исследования показывают, что употребление алкоголя также повышает риск развития рака желудка. Например, в 2018 году ученые проведи мета-анализ исследований, выполненных с 1995 по 2015 год, и обнаружили, что у людей, регулярно употребляющих спиртное, риск развития злокачественных опухолей в желудке в 1,39 раза выше, чем у непьющих.
Европейское проспективное исследование рака (EPIC Study) показало, что алкоголь стал причиной 57 600 случаев рака верхних отделов пищеварительного тракта, толстой кишки и печени у мужчин и 21 500 случаев у женщин, включенных в это исследование. Среди этих пациентов 57% мужчин регулярно употребляли более двух алкогольных напитков в день, а среди женщин 80% употребляли более одного алкогольного напитка в день. «Один напиток» (standart drink) — это такое количество спиртного в любом виде, которое содержит 14 граммов чистого этилового спирта. Это примерно 350 мл пива (5%), 150 мл вина (12%) или 40–50 мл крепких напитков (40%).
Хеликобактер пилори (H. Pylori) и рак желудка
H. Pylori — бактерия, которая способна вызывать язвенную болезнь и хронический атрофический гастрит. В настоящее время она считается важным фактором развития рака желудка. При хеликобактерной инфекции вероятность возникновения злокачественной опухоли в желудке повышается в 4 раза. В половине удаленных опухолей обнаруживают этого возбудителя.
Другие факторы риска
- Язвенная болезнь. Данные исследований по этому поводу противоречивы. Если язва находится в теле желудка, риск рака повышается почти в 2 раза. При язве нижнего отдела риски, видимо, не повышаются.
- Аденоматозные полипы слизистой оболочки.
- Кишечная метаплазия слизистой желудка – состояние, при котором клетки слизистой оболочки органа изменяются и становятся похожими на те, что выстилают кишку. Метаплазия может со временем трансформировать в дисплазию, которая является предраковым состоянием. Следующим этапом станет формирование злокачественной опухоли. Риск озлокачествления в целом не высок, но выше, чем в случае с неизмененной слизистой оболочкой.
- Семейный аденоматозный полипоз – заболевание, вызванное мутацией в гене APC и приводящее к возникновению множества полипов в желудке, кишечнике. При этом незначительно повышается риск рака.
- Перенесенные на желудке операции повышают риск рака в 2,5 раза. Это происходит из-за того, что желудок производит меньше соляной кислоты, и в нем активнее размножаются бактерии, продуцирующие нитриты, происходит обратный заброс желчи из тонкой кишки. Обычно злокачественные опухоли возникают спустя 10-15 лет после хирургического вмешательства.
- Социальное и материальное положение: риск увеличивается при низком уровне доходов, проживании в перенаселенной квартире, без удобств, в неблагоприятном районе.
- Другие онкологические заболевания: рак пищевода, простаты, мочевого пузыря, молочных желез, яичников, яичек.
- Болезнь Менетрие (гипертрофическая гастропатия) характеризуется разрастанием слизистой оболочки желудка, появлением в ней складок и снижением продукции соляной кислоты. Патология встречается редко, поэтому неизвестно, как часто она приводит к раку желудка.
- В группе повышенного риска работники угольной, металлургической и резиновой промышленности.
- Иммунодефицит повышает вероятность развития рака, лимфомы желудка.
Классификация рака желудка: каким он бывает?
Злокачественные опухоли желудка, согласно Международной гистологической классификации ВОЗ, делят на 11 типов, в зависимости от того, из каких клеток они происходят. Преобладает рак из железистых клеток, которые выстилают слизистую оболочку и вырабатывают слизь — аденокарцинома. Он составляет 90-95% всех случаев. Также встречаются опухоли из иммунных (лимфома), гормонпродуцирующих (карциноид) клеток, из нервной ткани.
Одна из старейших классификаций делит злокачественные опухоли желудка на 3 типа:
- Кишечный. Как следует из названия, в окружении опухоли имеется кишечная метаплазия, то есть слизистая оболочка желудка становится похожа на слизистую кишечника. Этот тип рака чаще встречается у пожилых людей, отличается более благоприятным прогнозом. Это типично «японский» тип рака.
- Диффузный. Опухолевые клетки расползаются по стенке желудка, они окружены нормальной слизистой оболочкой.
- Смешанный.
Аденокарцинома желудка
Стадии рака желудка
Рак желудка делят на ранний (начальный) и распространенный. При раннем опухоль не прорастает глубже слизистой оболочки и подслизистой основы. Такие опухоли проще удалить (в том числе эндоскопическим путем), при них лучше прогноз. Также используют классификацию TNM, которая учитывает размеры и прорастание в разные ткани первичной опухоли (T), метастазы в регионарных (близлежащих) лимфатических узлах (N), отдаленные метастазы (M).
Классификация в зависимости от состояния первичной опухоли (T):
- Tx – первичную опухоль невозможно оценить;
- T0 – первичная опухоль не обнаруживается;
- T1 – тяжелая дисплазия клеток слизистой оболочки, опухоль находится в поверхностном слое слизистой оболочки (“рак на месте”);
- T2 – опухоль проросла в мышечный слой стенки органа;
- T3 – рак достиг серозной (наружной) оболочки желудка, но не пророс в нее;
- T4 – опухоль проросла в серозную оболочку (T4a), в соседние структуры (T4b).
Классификация в зависимости от наличия поражения в регионарных лимфатических узлах:
- Nx – невозможно оценить метастазы в лимфатических узлах;
- N0 – метастазы в регионарных лимфоузлах не обнаружены;
- N1 – поражены 1-2 лимфоузла;
- N2 – опухолевые клетки распространились в 3-6 лимфоузлов;
- N3 – метастазы в 7-15 (N3a) или в 16 и более (N3b) лимфоузлах.
Классификация в зависимости от наличия отдаленных метастазов:
- M0 – отдаленные метастазы не обнаружены;
- M1 – обнаружены отдаленные метастазы.
Аденокарциному делят на 4 стадии:
- I стадия (T1M0N0 – стадия Ia; T1N1M0, T2N0M0 – стадия Ib). Опухоль находится в пределах слизистой оболочки и подслизистой основы, не прорастает вглубь стенки желудка. Иногда раковые клетки обнаруживают в близлежащих лимфатических узлах.
- II стадия (T1N2M0, T2N1M0, T3N0M0 – стадия IIa; T1N3aM0, T2N2M0, T3N1M0, T4aN0M0 – стадия IIb). Опухоль прорастает в мышечный слой стенки желудка и распространяется в лимфатические узлы.
- III стадия (T2N3aN0, T3N2M0, T4aN1M0, T4aN2M0 – стадия IIIa; T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0 – стадия IIIb; T3N3bM0, T4aN3bM0, T4bN3aM0 – стадия IIIc). Рак пророс через всю стенку желудка и, возможно, распространился на соседние органы, успел сильнее поразить близлежащие лимфатические узлы.
- IV стадия (любые T и N, M1). Есть отдаленные метастазы.
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Симптомы: как проявляется рак желудка?
Первые проявления рака желудка называются «малыми признаками»:
- Необъяснимая слабость и повышенная утомляемость.
- Плохой аппетит в течение длительного времени.
- Снижение работоспособности.
- Потеря веса без видимых причин.
- «Желудочный дискомфорт»: неприятные ощущения, боли в верхней части живота после приемов пищи.
- Изменение пищевых предпочтений, отвращение к пище, которая раньше нравилась.
- Чувство переполненности, распирания в животе.
Зачастую на ранних стадиях рак желудка либо не имеет симптомов вообще, либо маскируется под другие заболевания. Ухудшение аппетита и боли под ложечкой редко заставляют сразу же подозревать онкозаболевание. Обычно человек ограничивается диетой и препаратами для улучшения пищеварения. Если у пациента уже имеется хроническое заболевание желудка, то он может воспринять симптомы рака как признаки обострения.
В дальнейшем нарастают более яркие, «кричащие» признаки. Они зависят от того, в какой части органа находится опухоль:
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Со временем в опухоли начинаются процессы изъязвления и распада, развивается желудочное кровотечение. Проявляется оно в виде черного дегтеобразного стула, рвоты, которая выглядит как «кофейная гуща» или содержит примеси алой крови. Если человек теряет много крови, он становится бледным, возникает слабость, головокружение. У некоторых людей рак диагностируется, когда их приводят в клинику в таком состоянии на машине «Скорой помощи».
Некоторые пациенты со злокачественными опухолями желудка и других органов жалуются на горечь во рту или ощущение металлического привкуса. На самом деле эти симптомы чаще всего связаны не с онкозаболеванием, а являются побочным эффектом лечения. Например, к горечи во рту могут привести некоторые химиопрепараты.
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В клиниках «Евроонко» существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.
Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.
Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака – Япония, во многом за счет характера питания.
В клиниках «Евроонко» применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
Цены на лечение рака желудка на 1-4 стадиях
- Консультация онколога — 5 100 руб.
- Лечение рака желудка — от 60000 руб.
- Проведение внутриплевральной химиотерапии (инфузия, без стоимости лекарственных препаратов) — 31 400 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 24 700 руб.
Рак желудка (код по МКБ 10–С 16), или злокачественная опухоль желудка, является крайне тяжелым заболеванием, обнаружить которое на ранних стадиях весьма нелегко. Болевые ощущения в области желудка, тошноту люди зачастую принимают за симптомы гастрита или язвенной болезни, не предполагая, что в их организме появилось злокачественное новообразование. В некоторых случаях рак желудка (МКБ 10–С 16) начинается без симптомов. Таким образом, опухоль желудка продолжает расти, нарушать функции и разрушать орган, в котором она локализована, а также распространяться по всему организму.
При позднем обнаружении патологии происходит внедрение опухолевых клеток в соседние ткани и органы, что значительно ухудшает прогноз. Поэтому так важна ранняя диагностика рака желудка, как, впрочем, и всех других онкологических патологий.
Анатомия желудка человека
Желудок расположен в верхней части ЖКТ, между пищеводом и двенадцатиперстной кишкой. Переваривание и перетирание пищи, поступающей из пищевода, обеспечивается благодаря мощному мышечному слою желудка. Растворение питательных веществ до более простых элементов, далее легко всасываемых в кишечнике, происходит с помощью соляной кислоты и пепсину, выделяемым из внутренней слизистой оболочки органа.
Анатомически желудок состоит из четырех частей:
- кардиальной, примыкающей к пищеводу
- пилорической – примыкающей к 12-перстной кишке
- антральной – между пилорической и кардиальной частью
- фундальной – вверху и слева от кардиальной части.
Аналогичную слизистую оболочку имеют и тело, и дно желудка.
Гистология желудка предполагает разделение органа на четыре слоя: слизистый, подслизистый, серозный и мышечный. Гистологическое исследование направлено на максимально раннее обнаружение опухолевого процесса в любом из отделов желудка.
Чаще всего патологические процессы развиваются в кардиальном отделе желудка (переход пищевода в желудок). Гистология помогает с точностью выявить наличие раковых клеток в этом отделе на самых ранних стадиях развития.
Мнение эксперта
Автор: Алексей Андреевич Моисеев
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Согласно статистическим данным, предоставленным агентством по изучению онкологических заболеваний, рак желудка входит в пятерку наиболее распространенных патологий. Каждый год регистрируются новые случаи заболевания. Высокий процент летального исхода обусловлен поздним обращением к врачу. Рак желудка продолжительное время протекает в бессимптомной форме. Клинические проявления характерны для поздних стадий опухоли.
Неутешительны следующие статистические данные. Рак желудка на 3–4 стадии диагностируется у 60–70 % впервые обратившихся. Опухоль характеризуется агрессивным течением, стремительным прогрессированием. Злокачественное онкологическое образование в 30–40 % случаев диагностируется у мужчин, в 20 % — у женщин. В Юсуповской больнице врачи-онкологи выявляют рак желудка на любом этапе развития.
Терапия проводится согласно установленной стадии заболевания. Прогноз зависит от степени развития рака, наличия осложнений и сопутствующих патологий. В связи с тем, что диагностика чаще всего осуществляется на поздних стадиях, прогноз считается неблагоприятным. При появлении первых патологических признаков врачи рекомендуют обращаться за помощью. Рак желудка — опасное заболевание, которое требует незамедлительного лечения.
Причины возникновения
Точный перечень причин, вызывающих рак желудка, на сегодняшний день не существует. Имеется только ряд предположений о наиболее вероятных факторах, провоцирующих рак желудка. Однако, как правило, любой из «стимуляторов» болезни действует не поодиночке, а в комплексе с другими возможными факторами:
- инфекция Helicobacter Pylori – является патологическим микроорганизмом, способным противостоять такому агрессивному фактору, как соляная кислота. Защитная оболочка, созданная палочкой Helicobacter Pylori вокруг самой себя, предотвращает губительно действие соляной кислоты. Вследствие длительного пребывания в желудке данного микроорганизма нарушаются строение и функция слизистой оболочки желудка, патологический процесс приобретает злокачественный характер
- генетический фактор – согласно современным исследованиям, у людей, в семьях которых имеются случаи заболевания, гораздо выше вероятность развития рака желудка. Наследственность в этом случае является одним из важнейших факторов риска
- токсические, химические факторы (проникновение нитратов и нитритов) – имеется предположение, что различные токсические вещества, попадая на слизистую оболочку желудка, могут стать причиной появления патологических опухолевидных клеток. Благодаря своей химической активности, нитраты и нитриты нарушают целостность клеток слизистой оболочки, проникают в их структуру и могут стать причиной их перерождения в злокачественные. В организм человека данные вещества попадают преимущественно с пищей, конкретнее – с овощами, имеющими повышенное содержание вредных химических веществ. В свою очередь, в овощи нитраты или нитриты попадают вследствие низкой культуры земледелия, когда используется слишком большое количество азотных удобрений. Кроме того, достаточно большое количество солей азотистой или азотной кислоты содержат копченые и вяленые продукты, пиво, сыр, табак, косметика. Поэтому рак желудка может быть спровоцирован даже неумеренным использованием косметических средств
- прием лекарственных средств – длительное лечение некоторыми медикаментозными средствами, например, нестероидными противовоспалительными и антибактериальными препаратами, кортикостероидами, может привести к развитию побочных эффектов, одним из которых является язва желудка. В свою очередь, язва при отсутствии адекватной терапии может перерасти в рак желудка
- ионизирующее излучение (радиация) – влияние радиоактивных лучей (в малых дозах) на облучающиеся клетки может быть, как благоприятным, так и негативным. В результате подобного воздействия может нарушаться внутреннее строение генетического аппарата клеток и появиться раковое перерождение и дальнейшее развитие опухолевидного образования
- хроническое злоупотребление алкоголем и курение – эти вредные привычки являются общеизвестными факторами, провоцирующими всевозможные осложнения. Особенно это касается спиртных напитков, содержащих не только нитриты и нитраты, но и этиловый спирт. Пагубное воздействие этилового спирта, как и табачного дыма, приводит к развитию острых эрозивных процессов на внутренних стенках желудка, имеющих тенденцию к озлокачествлению. Кроме того, проходя через печень, этиловый спирт вызывает образование токсичных соединений, негативно воздействующих на весь организм в целом
- алиментарный фактор – рак желудка чаще развивается у людей с неправильным рационом питания: часто употребляющих жирную и жареную пищу, не знающих меры в еде, имеющих привычку ложиться спать, плотно поужинав непосредственно перед сном.
Помимо воздействия вышеперечисленных предрасполагающих факторов, возникновение рака желудка может быть связано с некоторыми конкретными заболеваниями, которые приводят к изменению нормального строения внутренней стенки желудка, появлению и развитию на ней злокачественных клеток. Согласно статистическим данным, рак желудка нередко возникает у лиц, страдающих следующими патологии:
- витаминозависимой В-12 дефицитной анемией – анемия данного вида называется еще пернициозной или злокачественной, она характеризуется недостаточным синтезом красных кровяных телец – эритроцитов, в которые включены молекулы гемоглобина. Витамин В-12 принимает участие в кроветворении, а кроме того, в образовании всех клеток организма, особенно интенсивно размножающихся. При недостаточном поступлении витамина В-12 с пищей в слизистом слое желудка постепенно снижается обмен. В итоге происходит отмирание нормальных клеток и образование на их месте раковых;
- атрофическим хроническим гастритом – в результате постепенного угасания функции слизистой оболочки желудка возникают атрофические процессы (клетки отмирают). Данное заболевание проявляется ощущением переполненного желудка, отрыжкой, имеющей тухлый запах съеденной накануне пищи;
- аденомой желудка – доброкачественным процессом, при котором разрастаются железистые клетки (с выделением слизи, ферментов для пищеварения), образуя полипы. Наличие полипозных образований длительное время может оставаться незамеченным, однако вследствие постоянного прохождения пищи через желудок нарушенная структура клеток может подвергаться дополнительной травматизации, вследствие чего процесс приобретает злокачественный характер, происходит развитие раковой опухоли;
- болезнью Менетрие – развитие в желудке злокачественного процесса в данном случае обусловлено патологическим разрастанием и увеличением размеров ворсинок слизистой оболочки желудка;
- хронической язвой желудка – несвоевременная диагностика и отсутствие лечения данной патологии может привести к увеличению язв на внутренней поверхности желудка, нарушению нормального строения слизистой оболочки и озлокачествлению патологического процесса.
Классификация
Согласно гистологической классификации рака желудка существуют следующие виды заболевания:
- аденокарцинома желудка (аденокарцинома желудка)
- муцинозная аденокарцинома
- тубулярная аденокарцинома
- папиллярная аденокарцинома
- воспалительная миофибробластическая опухоль желудка
- перстневидноклеточный рак желудка (перстневидный рак желудка)
- аденоплоскоклеточный рак
- недифференцированный рак желудка
- плоскоклеточный рак желудка
- мелкоклеточный рак желудка
- саркома желудка
- лимфома желудка
- карцинома желудка
- низкодифференцированный рак желудка.
Самая агрессивная форма рака желудка из вышеперечисленных – перстневидный рак желудка.
Аденокарцинома желудка является наиболее распространенной формой рака желудка, которая происходит из клеток железистого эпителия. На ранних стадиях заболевание может протекать бессимптомно. По мере развития злокачественной опухоли аденокарцинома желудка проявляться болями в области эпигастрия, потерей аппетита, тошнотой, отрыжкой, потерей веса, слабостью, апатией.
Диагностика аденокарциномы желудка проводится с помощью следующих исследований: ЭГДС с биопсией, рентгенографии желудка, онкомаркеров. Единственный радикальный метод лечения аденокарциномы – хирургический. Проводится операция по удалению опухоли. Лучевую и химиотерапию назначают в качестве дополнительных методик либо при наличии у пациента противопоказаний к проведению хирургического лечения.
Аденокарцинома желудка, в свою очередь, подразделяется на следующие виды:
- язва-рак – новообразование блюдцевидной формы, имеющая изъязвление в центральной части;
- скирр желудка – при распространении патологического процесса на большую часть желудка и проникновении его внутрь стенки органа;
- псевдоявзенный рак – опухоль, длительное время проявляющаяся симптомами язвы желудка;
- полипоидный рак – опухолевое образование, имеющее четкие границы, визуально напоминает полип;
- тубулярная аденокарцинома – опухоль, которую составляют клетки цилиндрического или кубического эпителия;
- слизистая аденокарцинома – новообразование, состоящая из слизепродуцирующих (муцинозных) клеток.
Согласно гистологической классификации, в основе которой лежит степень дифференцировки злокачественных клеток, аденокарцинома имеет следующие формы:
- недифференцированная аденокарцинома;
- аденокарцинома желудка низкодифференцированная (низкодефферентная аденокарцинома желудка);
- умеренно дифференцированная аденокарцинома желудка;
- высокодифференцированная аденома желудка.
Одной из достаточно редко встречаемых форма рака желудка является нейроэндокринная опухоль желудка.
В зависимости от локализации патологического процесса известно несколько видов рака желудка, например:
- рак антрального отдела желудка;
- кардиоэзофагеальный рак желудка с переходом на пищевод;
- рак пищевода и желудка;
- подслизистый рак желудка и т.д.
Однако, несмотря на огромное количество разновидностей рака желудка, основной задачей врач-онколога Юсуповской больницы является точное определение стадии онкопатологии, благодаря чему подбирается наиболее эффективная тактика лечения больного: облучение, химиотерапия или хирургическое вмешательство, чаще всего с удалением лимфоузлов (учитывая лимфогенное распространение злокачественных клеток). Лимфодиссекция при раке желудка – превентивная мера, позволяющая предупредить развитие рецидивов заболевания в дальнейшем.
Стадии
Независимо от расположения любое новообразование имеет четыре стадии развития. Каждая стадия рака желудка отличается размерами опухоли, количеством пораженных лимфатических узлов, наличием или отсутствием вторичных очагов злокачественных клеток (метастазов), которые распространяются по организму через кровеносные или лимфатические сосуды.
Наиболее распространенной и информативной с точки зрения точной диагностики является классификация по системе ТНМ. Стадии рака желудка по ТНМ дифференцируются по глубине прорастания опухоли, распространенностью на лимфатические узлы и наличию/отсутствию метастазов.
В предложенной ниже клинической классификации рака желудка описаны не только четыре основные стадии, но и подстадии, позволяющие описать каждый опухолевый процесс более точно.
| Стадия | Характеристика новообразования | Изменения в регионарных (местных) лимфоузлах | Наличие отдаленных метастазов |
| 0 |
Преинвазивный рак – опухоль, для которой характерно отсутствие прорастания злокачественных клеток в собственную слизистую оболочку. Опухоль имеет малые размеры, какие-либо клинические проявления отсутствуют (протекает бессимптомно). Преинвазивный рак обнаруживается случайно при проведении рентгенологического или эндоскопического исследования желудка |
Отсутствие метастазов в регионарных лимфоузлах | Отсутствие метастазов в отдаленных тканях и органах |
| Первая стадия: I А |
На данной стадии происходит прорастание раковой опухоли в собственную слизистую оболочку желудка либо её мышечную пластинку. Опухоль характеризуется относительно небольшими размерами (в среднем, до двух сантиметров). |
Отсутствие регионарных метастазов |
Отсутствие отдаленных метастазов |
| Первая стадия: I В |
Отмечается прорастание опухоли не только в собственную слизистую, но и в мышечную оболочку. Размеры опухолевого образования, как правило, не превышают двух сантиметров. |
Раковыми клетками в отдельных случаях поражаются близлежащие лимфоузлы, расположенные по наружному и внутреннему краю желудка (внутренняя или внешняя кривизна), а также в зоне концевого отдела желудка, отделяющего орган от 12-перстной кишки (пилорус). Чаще всего наблюдается поражение одного или двух близлежащих лимфоузлов (визуально их размеры увеличены). |
Отсутствие отдаленных метастазов |
| Вторая стадия: II А |
Вторая стадия рака желудка характеризуется прорастанием раковой опухоли в слизистую или мышечную оболочку, иногда с поражением подсерозной оболочки. Размеры опухоли на данной стадии составляют от 3,5 до 4 см. |
Поражение нескольких регионарных лимфоузлов (от 1 до 6) |
Отсутствие отдаленных метастазов |
| Вторая стадия: II В |
Рак желудка (2 стадия В) характеризуется прорастанием злокачественной опухоли в слизистую или мышечную оболочку. Кроме того, опухолевое образование может прорастать в серозную оболочку желудка. Рак желудка 2 степени отличается небольшими размерами, как правило, 2-5 см. |
Поражаются три-семь регионарных лимфоузлов |
Отсутствие отдаленных метастазов |
| Третья стадия: III А |
Отмечается поражение, как минимум, слизистой и мышечной оболочки желудочной стенки. Зачастую прорастание опухоли обнаруживается в подсерозном и серозном слое. Опухоль достигает более внушительных размеров – от 5 до 6 см. | Рак желудка (3 стадия А) проявляется поражением одного-семи и более лимфатических узлов. |
Отсутствие отдаленных метастазов |
| Третья стадия: III В |
Происходит поражение не только всех слоев желудка, но и соседних тканей. Размеры новообразования достигают от 7 до 10 см. |
Отмечается поражение 3-7 и более лимфоузлов. | Отсутствие отдаленных метастазов |
| Третья стадия: III C |
Новообразование чаще всего поражает соседние органы. Размеры опухоли могут варьироваться, но, как правило, достигают семь и более сантиметров. |
Диагностируется поражение семи и более регионарных лимфоузлов. | Отсутствие отдаленных метастазов |
| Четвертая стадия: Четвертая стадия: IV |
Собственно, рак желудка. 4 стадия данного заболевания характеризуется любыми размерами и локализацией. Основной отличительной чертой рака желудка 4 степени является наличие метастатических процессов в других тканях и органах и развитие в них вторичных злокачественных новообразований. |
Четвертая стадия рака желудка характеризуется поражением более семи лимфоузлов. |
Обнаружение отдаленных метастазов в серозной оболочке, покрывающей внутреннюю стенку брюшной полости и находящиеся в ней органы, по ходу левой и правой желудочной артерии, в лимфоузлах сальника и селезенки, в легких, печени, почках, сердце, костях, головном мозге и др. |
Симптомы, первые признаки
Довольно редко диагностируется начальная стадия рака желудка. Симптомы, достоверно свидетельствующие о злокачественной опухоли, у рака желудка практически отсутствуют.
Данной онкопатологии свойственна разнообразная и многочисленная клиническая картина. Первые признаки рака желудка зачастую долго остаются незамеченными. Симптомы рака желудка у женщин и мужчин зависят от локализации опухоли, её размеров, а на поздних, развернутых стадиях и от наличия метастазов в тех или иных органах. Важно обнаружить первые признаки рака желудка на ранней стадии. У женщин, опухоли, обнаруженные на запущенных стадиях, могут осложняться развитием метастаза Крукенберга – одной из самых агрессивных опухолей.
Выделяют ряд общих признаков, которые характеризуют любой патологический процесс, связанный с развитием доброкачественной или злокачественной опухоли. Кроме того, рак желудка может проявляться и местными симптомами, которые связаны с тем, что опухоль прорастает в стенки желудка, сдавливает окружающие ткани, нарушает эвакуацию содержимого желудка и другие функции смежных органов.
Общие симптомы злокачественного процесса
Рак любой локализации характеризуется определенными общими признаками, косвенно сигнализирующими о наличии в организме опухолевидного образования. Настороженность должны вызывать следующие ранние признаки рака желудка и других онкопатологий:
- резкое похудение;
- постоянная усталость;
- анемичных цвет кожных покровов;
- повышение утомляемости.
Появление данных симптомов присуще любому онкологическому заболеванию, поэтому для диагностики рака желудка, если отсутствуют другие клинические симптомы какой-либо патологии, врач-онкологи используют комплекс симптомов, так называемый синдром малых признаков, свидетельствующих о нарушении деятельности желудочно-кишечного тракта.
Синдром малых признаков
К синдрому малых признаков относят следующие симптомы:
- метеоризм (вздутие живота) после еды;
- постоянный дискомфорт в верхнем отделе живота;
- беспричинную потерю аппетита, вследствие чего резко снижается вес;
- тошноту, сопровождаемую легким слюнотечением;
- изжогу – симптом, возникающий при локализации новообразования в верхнем отделе желудка;
- апатию, быструю утомляемость, ухудшение самочувствия.
Местные симптомы на ранних стадиях
Появление местных симптомов наблюдается у пациентов с опухолью, локализованной в антральном отделе желудка (в месте, где орган соединяется с двенадцатиперстной кишкой). У больных возникает ощущение тяжести в области живота. Вследствие затруднения прохождения пищи в следующий отдел ЖКТ и ее застоя в антральном отделе, пациенты отмечают появление отрыжки воздухом, нередко с гнилостным запахом.
При раковых опухолях с локализацией в кардии (начальный отдел желудка) у больных затруднено глотание (дисфагия), что обусловлено отсутствием прохождения первоначального объема пищи далее по желудку, в результате чего из пищевода не могут свободно поступать новые порции пищи.
Раздражение блуждающих нервов, расположенных около слизистой оболочки желудка в кардиальном отделе, сопровождается повышением слюнотечения.
Симптомы на ранней стадии
Клинические проявления онкопатологии напрямую зависят от стадии патологического процесса. Ввиду небольшой выраженности, первые симптомы рака желудка на ранней стадии у мужчин и женщин часто остаются незамеченными. Для первой стадии характерно бессимптомное течение либо наличие незначительных симптомов:
- усталость
- депрессивное состояние
- периодическое повышение температуры тела
- отвращение к белковым продуктам
- беспричинная слабость.
Симптомы и проявление заболевания на второй стадии
Рак желудка на второй стадии может проявляться следующими симптомами:
- нарушением стула
- отрыжкой с гнилостным запахом
- снижением массы тела
- повышенным газообразованием
- тошнотой, рвотой, приносящей облегчение только на короткий период времени
- изжогой и жжением в области пищевода
- дискомфортом и болевыми ощущениями в желудке.
Симптомы и признаки болезни на третьей стадии
На третьей стадии злокачественного процесса к вышеописанным признакам присоединяются следующие симптомы:
- усиливаются проявления заболевания предыдущей стадии
- возникает железодефицитная анемия
- появляется отрыжка с неприятным запахом (напоминающей запах тухлых яиц)
- обильная рвота, иногда с кровянистыми примесями
- постоянное чувство переполненного желудка
- употребляя небольшие порции пищи, больной быстро насыщается
- усиливается интенсивность болевых ощущений
- быстрая утомляемость, упадок сил (общие признаки раковых интоксикаций).
Проявления рак желудка на четвертой стадии
Рак желудка четвертой стадии проявляется следующими симптомами:
- усилением симптомов третьей стадии;
- сильными болями, купировать которые удается лишь на короткий период времени, применяя наркотические анальгетики;
- крайним истощением организма (кахексией), в результате чего прием пищи возможен только с помощью зонда.
Рак желудка четвертой стадии характеризуется также развитием метастазов (вторичных очагов роста злокачественной опухоли) в различных органах и системах организма человека.
Симптомы у женщин
Первые симптомы рака желудка у женщин – это быстрое чувство пресыщения, изжога, диспепсические явления, снижение трудоспособности, тяжесть в подложечной области, отрыжка. Рак желудка у женщин наиболее часто встречается после 40 лет, процент заболевших возрастает после 60 лет. Причины развития рака желудка у женщин аналогичны причинам развития рака у мужчин.
Симптомы у мужчин
Первые признаки рака желудка на ранней стадии редко остаются замеченными мужчиной. Когда происходит рост опухоли, она оказывает сильное негативное влияние на организм, проявляется яркими симптомами, боль и сильный дискомфорт заставляют мужчину обратиться за помощью к врачу. Часто обращение происходит поздно, когда помочь в лечении запущенного онкологического заболевания врачи уже не могут и оказывают только паллиативную помощь, которая облегчает страдания больного.
Метастазы
Известны несколько видов метастазов при раке желудка:
- метастаз Вирхова – опухолью поражается левый надключичный лимфоузел. Данный вид метастаза характерен не только для рака желудка, но и для других опухолей брюшной полости. Метастаз Вирхова распространяется лимфогенным путем;
- метастаз Крукенберга – его возникновение свойственно исключительно для женщин, так как поражается один либо оба яичника. Может встречаться как при раке желудка, так и при онкологических патологиях другой локализации, к примеру, при раке молочных желез. Отличается быстрым прогрессированием, агрессивным ростом;
- метастаз сестры Мэри Джозеф – опухоль поражает пупок. Чаще всего встречается при раке желудка, но может развиваться и при других видах рака любой локализации, в том числе и гинекологической сферы. Метастаз сестры Мэри Джозеф встречается даже при опухолях дыхательной системы;
- метастаз Айриша – поражается левый подмышечный лимфатический узел. Механизм распространения подобен метастазу Вирхова;
- метастаз Шницлера – поражение Дугласова пространства у женщин и мочепузырно-прямокишечного кармана у мужчин. Распространяется преимущественно контактным путем (нижняя точка брюшной полости). Согласно другой теории поражаются параректальные лимфатические узлы.
Ввиду бессимптомного течения и маловыраженных симптомов на ранних стадиях довольно редко диагностируют рак желудка. Первые симптомы и проявление заболевания должны вызывать онконастороженность, особенно если их появление происходит без видимых причин.
Диагностика
Специалисты по диагностике Юсуповской больницы ставят перед собой следующие задачи:
- установить точный диагноз;
- выяснить распространенность ракового процесса (имеются ли метастазы в лимфоузлы или другие органы), так как как выявить рак желудка для назначения адекватного лечения недостаточно, необходимо также определить наличие вторичных опухолей;
- определить степень разрастания самого первичного злокачественного образования.
Диагностика в Юсуповской больнице проводится с применением всех необходимых передовых методов, которые позволяют достоверно подтвердить наличие или отсутствие опухолевого процесса:
- эзофагогастродуоденоскопия (ЭГДС) – для выявления дефекта слизистого слоя желудка, забора биоптата для гистологии. Для проведения биопсии используется внутривенная анестезия, благодаря чему метод является безболезненным, а у специалистов имеется возможность выполнения качественного и подробного исследования;
- эндоскопическое УЗИ – для точного определения с помощью ультразвукового датчика глубины прорастания опухолевого процесса в стенки желудка и близлежащие органы, состояния лимфатических узлов, расположенных возле желудка и, при необходимости, забора из них биоматериала для последующего гистологического исследования. Для проведения данного исследования используется полное анестезиологическое пособие, что обеспечивает пациенту максимальный комфорт и безболезненность процедуры. Кроме того, эндоскопическое ультразвуковое исследование позволяет определить, является ли опухоль операбельной. К примеру, при опухоли небольших размеров, однако проросшей в крупные сосуды хирургическое вмешательство противопоказано;
- гастроскопия – внутренний осмотр полости желудка с одновременным забором биоптата (образца клеток) для гистологического исследования. Тонкую гибкую трубку – гастроскоп вводят в желудок через ротовую полость, при необходимости предварительно обезболив глотку пациента. При локализации опухоли под слизистым слоем желудка проведение биопсии затруднено. В подобных ситуациях рак желудка на гастроскопии определяется по внешнему виду желудочной стенки;
- КТ (компьютерная томография) органов брюшной и грудной полости с внутривенным контрастированием – для выявления регионарных и отдаленных метастазов, а также степени распространенности злокачественного процесса;
- ПЭТ-КТ – исследование может проводится, если у пациента отсутствуют отдаленные метастазы;
- рентгенологическое исследование – очень важное исследование, используемое при подозрении на рак желудка. Рентген позволяет выявить дефект в слизистом слое желудка, образование которого обусловлено разрушающим действием злокачественного процесса;
- лапароскопическое исследование – для определения распространения опухоли по брюшной полости. Лапароскопия желудка при раке позволяет уточнить глубину поражения стенок органа, а также выявить метастазы в брюшине и близлежащих органах;
- анализ крови – при раке желудка довольно информативными лабораторными исследованиями являются общий и биохимический анализ крови. При раке желудка назначаются также анализы на группу крови, резус-фактор, анализы крови на гепатит В и С, проба на сифилис, коагулограмма – данные показатели крови при раке желудка необходимы при планировании оперативного вмешательства;
- анализы крови на онкомаркеры на рак желудка и кишечника СА 19-9 и СЕА. Онкомаркеры желудка позволяют врачу расшифровать и более точно установить диагноз. Для того, чтобы определить точное количество онкомаркеров в крови, используется венозная кровь пациента.
Все лабораторные и инструментальные диагностические исследования в условиях Юсуповской больницы выполняются в соответствии с мировыми стандартами онкологии. Наши специалисты знают, как определить рак желудка в кратчайшие сроки, как диагностировать рак желудка максимально точно и как распознать рак желудка на начальных стадиях, имеющих наиболее благоприятный прогноз лечения. Обнаружить раковый процесс и предраковые состояния помогает скрининг рака желудка, выполнять который рекомендуется не реже одного раза в год.
Лечение
Специалисты клиники онкологии Юсуповской больницы являются настоящими экспертами в лечении различных видов рака желудка.
Подбирая наиболее эффективную методику, как лечить рак желудка, врачи-онкологи Юсуповской больницы принимают во внимание многие факторы: размеры опухолевого образования, вовлечение в патологический процесс других тканей и органов, лимфоузлов. Важно также учитывать сопутствующие заболевания (тяжелые патологии сердечно-сосудистой, дыхательной системы, заболевания почек).
С учетом всех этих факторов для пациентов клиники онкологии Юсуповской больницы разрабатывается индивидуальные схемы лечения с применением хирургического вмешательства, радиотерапии или химиотерапии.
Хирургическое лечение
Наиболее распространенным методом лечения рака желудка является оперативное вмешательство. Операция может быть радикальной, направленной на полное излечение либо паллиативной – воздействующей непосредственно на само злокачественное новообразование и метастазы.
Радикальное хирургическое вмешательство имеет своей целью удаление опухоли и предотвращение её распространения дальше по организму. В зависимости от распространения злокачественного процесса и локализации опухоли выполняют субтотальную гастрэктомию (удаление части желудка) либо тотальную гастрэктомию (полное удаление желудка). При раке желудка хирурги-онкологи, прежде всего, выявляют степень поражения стенки органа, в соответствии с чем определяют необходимый объем оперативного вмешательства.
В случаях, когда опухоль прорастает в прилегающие к желудку органы (распространяется контактным путем) выполняют комбинированную гастрэктомию – частичное удаление пораженных смежных органов и удаление желудка. При раке срок жизни после проведенного хирургического лечения значительно увеличивается.
При локализации опухоли в нижнем отделе, граничащем с двенадцатиперстной кишкой, пациенту может быть предложено хирургическое вмешательство по удалению части желудка (так называемая резекция желудка при раке) с последующим восстановлением непрерывности пищеварительного тракта.
В ходе любого хирургического вмешательства при раке желудка обязательно удаляют близлежащие лимфатические узлы, которые потенциально могут содержать раковые клетки.
Лечение рака желудка проводится с помощью эндоскопических технологий. Перед операцией проводятся эндоскопические исследования – эндосонография, РКТ, хромоэндоскопия и исследования с помощью других энлоскопических методов. Для удаления злокачественной опухоли желудка применяют метод эндоскопической резекции слизистой с диссекцией подслизистого слоя, эндоскопическую резекцию слизистой (EMR). Подготовка к эндоскопической операции проходит так же как подготовка к открытой операции. Оперативный доступ при раке желудка зависит от степени распространения злокачественной опухоли на пищевод, физического состояния больного.
Если рак желудка развивается без перехода опухоли на дистальный отдел пищевода и не вовлекается в процесс розетка кардии, хирургическое вмешательство проводят из серединного лапаротомического доступа. При тотальном раке желудка, поражении пищевода операция проводится из абдоминально-медиастинального доступа. Тораколапаротомный доступ используют при ограниченном поражении желудка опухолью с вовлечением розетки кардии, переходом на дистальный отдел пищевода. В этом случае может применяться широкая диафрагмотомия из лапароскопического доступа.
Дистальная субтотальная резекция проводится при раке антрального отдела желудка, при условии отсутствия опухоли in situ в других отделах желудка, при отсутствии тяжелой дисплазии. Проксимальная субтотальная резекция желудка проводится при небольших злокачественных опухолях (смешанной и экзофитной формы) верхней трети желудка, при поражении кардиоэзофагеального перехода.
Проведение паллиативных операций обеспечивает компенсацию наиболее тяжелых проявлений опухоли, однако не полное устранение заболевания. Паллиативное лечение рака желудка проводится при поздних, запущенных стадиях злокачественного процесса.
Специалисты клиники онкологии Юсуповской больницы, имеющие научные звания и высочайшую квалификацию, отдают предпочтение малотравматичным лапароскопическим операциям, для выполнения которых необходимы камера и специализированные хирургические инструменты, которые вводятся в проколы небольших размеров (от 5 до 10мм) в брюшной полости. Лапароскопическая операция по удалению желудка при раке – очень эффективный метод, имеющий определенные преимущества: значительно уменьшаются послеоперационные боли, реабилитация и возвращение пациентов к полноценной жизни происходит в более короткие сроки.
Химиотерапия
Химиотерапия при раке желудка может применяться в качестве самостоятельного метода, или сочетаться с хирургическим лечением и радиотерапией.
Химиотерапевтические препараты для лечения рака желудка могут использоваться в процессе подготовки к хирургическому вмешательству, способствуя уменьшению размеров опухолевого образования (проведение неоадъювантной химиотерапии) либо в послеоперационный период в качестве средства, помогающего уничтожить все оставшиеся раковые клетки.
Кроме того, химиотерапия в таблетках при раке желудка может применяться для уменьшения болевого синдрома у больных с неоперабельной формой рака. Неоперабельный рак требует использования современных химиотерапевтических и таргетных препаратов.
Радиотерапия
Чаще всего радиотерапия является компонентом комплексного лечения рака желудка, который сочетают с хирургическими и химиотерапевтическими методами лечения. Радиологический метод лечения рака желудка помогает улучшить результаты хирургического вмешательства.
Излечим ли рак желудка?
Рак желудка излечим только в случаях отсутствия метастазов (пока злокачественный процесс не начал распространяться на смежные и отдаленные органы и ткани). Чтобы прогнозировать, можно ли вылечить рак желудка в каждом конкретном случае, специалисты оценивают размеры злокачественного новообразования, вид опухоли, количество пораженных лимфоузлов, возраст больного и общее состояние его здоровья.
Наиболее благоприятный прогноз имеют раковые опухоли, обнаруженные на начальных (первой и второй) стадиях развития, так как вылечить рак желудка гораздо легче, пока произошло поражение только слизистого и мышечного слоя стенок желудка, опухоль имеет небольшие размеры, а отдаленные метастазы отсутствуют. Однако на этих стадиях рак желудка протекает чаще всего бессимптомно, что затрудняет её своевременное обнаружение. Значительно сложнее поддается лечению третья стадия рака желудка. Хирургия в этом случае, как правило, бессильна.
Самый неблагоприятный прогноз наблюдается при выявлении злокачественной опухоли на четвертой стадии развития. Процент пятилетней выживаемости в данных случаях не превышает 5%.
Качественную диагностику и эффективное лечение рака желудка и других онкопатологий предлагает клиника онкологии Юсуповской больницы. Благодаря ультрасовременному диагностическому оборудованию клиники и многолетнему опыту наших высококвалифицированных специалистов обеспечиваются максимально точные результаты исследований и выбор наиболее эффективной тактики лечения рака желудка на любой стадии.
Прогноз
У больных с диагнозом «рак желудка» прогнозы выживаемости малоблагоприятны. Эффективность лечения зависит от интенсивности роста опухоли и степени её прорастания в стенки желудка. Немаловажное значение имеет также наличие/отсутствие метастазов в регионарных лимфатических узлах, а также в отдаленных органах и тканях. Важен и возраста больного, у которого диагностирован рак желудка. Прогноз более благоприятен у пациентов молодого возраста, чем у более старшего поколения. Вероятность полного излечения гораздо выше в случае раннего обнаружения рака желудка. Намного хуже лечиться рак желудка с метастазами, сколько живут больные с онкопатологией поздних стадий – зависит от вышеперечисленных факторов и профессионализма лечащего врача.
| Стадия рака желудка | Прогноз выживаемости |
| Первая стадия Опухоль поражает слизистый и подслизистый слой желудка, поражены регионарные лимфоузлы, отдаленные метастазы отсутствуют. |
Сколько живут с раком желудка 1 стадии? Пятилетняя выживаемость больных – 65-80%, шанс полностью выздороветь имеет 70% пациентов. |
| Вторая стадия Прорастание опухоли в более глубокие слои. Увеличены несколько местных лимфоузлов, отдаленные метастазы отсутствуют. |
Сколько живут с раком желудка 2 стадии?
Пятилетняя выживаемость больных – от 50 до 60%. |
| Третья стадия
Прорастание опухоли во все слои органа Увеличены несколько местных лимфоузлов, отдаленные метастазы отсутствуют |
Рак желудка 3 стадии – прогноз выживаемости Пятилетняя выживаемость от 15 до 40% больных с диагнозом рак желудка 3 стадия. Сколько живут после операции – зависит от мастерства хирурга, общего состояния организма и многих других факторов. |
| Четвертая стадия Поражение злокачественной опухолью не только самого желудка, но и распространение её в другие органы. |
Онкология желудка 4 стадия: сроки жизни Наихудший прогноз имеет рак желудка 4 стадия. Сколько живут больные с данной стадией заболевания – зависит от скорости распространения опухоли, в среднем пятилетняя выживаемость составляет от 3 до 5%. |
Прогноз выживаемости зависит и от формы рака желудка:
| Аденокарцинома (карцинома) желудка: что это такое и сколько проживет человек? | Аденокарцинома – это злокачественная опухоль, которая развивается из тканей эпителия желудка. Прогноз выживаемости зависит от стадии онкопатологии. При обнаружении опухоли на начальных стадиях выживаемость составляет 85%, на второй – 55%, третьей – на 40%. |
| Лимфома желудка: что это такое и сколько проживет человек? | Лимфома желудка – это злокачественная опухоль, которая развивается из лимфоидных клеток стенок желудка. Прогноз зависит от разновидности опухоли, возраста больного, состояния его иммунной системы. Наилучший прогноз у больных с начальными стадиями заболевания. Однако интенсивная терапия может увеличить срок жизни на 5 лет больным даже с запущенной стадией патологии. |
Ввиду своей быстротечности и агрессивности перстневидноклеточный рак желудка имеет худший прогноз, чем некоторые другие виды.
Если диагностирована аденома желудка – прогноз определяется гистологическими характеристиками. Хуже всего поддается лечению низкодифференцированная аденокарцинома желудка: сколько с ней живут зависит от стадии процесса, например, запущенная аденокарцинома желудка (4 стадия) имеет весьма неутешительный прогноз.
Как выбрать врача-онколога?
Диагностикой и лечением онкопатологий в клинике онкологии Юсуповской больницы занимается квалифицированный врач-онколог. Рак желудка является одной из ведущих специализаций клиники. Качественно проведенные диагностические исследования – первый шаг к успешному излечению, их назначает и интерпретирует опытный врач-онколог. Заболел раком пациент или нет – решает консилиум врачей с многолетним опытом работы на основании результатов обследований, проведенных на новейшем оборудовании, которым оснащена Юсуповская больница.
Клиника онкологии Юсуповской больницы предлагает услуги по достоверной диагностике онкологических заболеваний, успешному проведению органосохраняющих операций, лечению рака с применением химиопрепаратов последнего поколения и радиотерапии с использованием ультрасовременной медицинской аппаратуры.
Для каждого пациента Юсуповской больницы подбирается максимально эффективная индивидуальная схема лечения, которую разрабатывает команда специалистов: терапевт-гастроэнтеролог, онколог, хирург-онколог. Рак желудка – не приговор, современные методики лечения позволяют побороть этот недуг, добиться полного излечения и длительной ремиссии.
Записаться на прием к врачу-онкологу, получить информацию о стоимости медицинских услуг можно по телефону Юсуповской больницы, либо онлайн на сайте.
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Третьякова Ю.И.
1
Патрикеева М.С.
1
Меньшикова Н.С.
1
1 ФГБОУ ВО Пермский государственный медицинский университет им. ак. Е.А. Вагнера Минздрава России
В статье представлен клинический случай с описанием пациента 28 лет с агрессивным течением перстневидно-клеточного рака желудка, диагностированного на последней стадии. Из анамнеза известно, что в течение 2,5 месяцев больной наблюдался с диагнозом «гастропатия, индуцированная нестероидными противовоспалительными препаратами (НПВП), с назначением ингибиторов протонной помпы». В связи с ухудшением состояния и неэффективностью терапии пациент был госпитализирован в гастроэнтерологическое отделение клиники. На рентгенографии желудка были выявлены признаки инфильтративных изменений стенок желудка и канцероматоз брюшины. По данным фиброгастроскопии – слизистая желудка ярко гиперемирована, плотная при инструментальной пальпации. По результатам патогистологического исследования выявлен недифференцированный аденогенный рак с образованием перстневидных клеток. Больному проведен один курс полихимиотерапии в краевом онкодиспансере без положительного эффекта. Пациент скончался в связи с прогрессированием основного заболевания и развитием полиорганной недостаточности. Был поставлен заключительный патологоанатомический диагноз: Злокачественное новообразование желудка: низкодифференцированная аденогенная карцинорма G3-4 (перстневидно-клеточный вариант – гистологически) с метастазами в парааортальные, периэзофагальные лимфоузлы, легкие, надпочечники; канцероматоз плевральных полостей и брюшины рТ4N3M1b. В заключение статьи даны рекомендации по мерам профилактики онкологических заболеваний.
клинический случай
рак желудка
поздняя диагностика
перстневидно-клеточный рак
онкология.
1. Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2018. 250 с.
2. Абдуллаев А.Г., Аллахвердиев А.К., Бесова Н.С., Бяхов М.Ю., Горбунова В.А., Давыдов М.И., Давыдов М.М., Ибраев М.А., Карселадзе А.И., Кувшинов Ю.П., Малихова О.А., Неред С.Н., Стилиди И.С., Трякин А.А. Клинические рекомендации по диагностике и лечению больных раком желудка. Ассоциация онкологов России, 2017. 40 с.
3. Денисов И.Н., Артемьева Е.Г., Маленкова В.Ю., Бусалаева Е.И. Рак желудка. Руководство для врачей общей практики (семейных врачей). Ассоциации врачей общей практики РФ, 2015. 14 с.
4. Белковец А.В., Курилович С.А., Решетников О.В. Наследственный рак желудка (научный обзор) // Международный журнал прикладных и фундаментальных исследований. 2016. № 1-4. С. 516-522.
5. Джемал А., Паоло В., Брей Ф., Торре Л., Форман Д. Атлас современной онкологии. Издание второе. Американское онкологическое общество, 250 Williams Street, Atlanta, Georgia 30303 USA (США), 2014. 136 с.
6. Бойкова С.П., Зайратьянц О.В., Зотова Л.А. Патологическая анатомия: атлас: учеб. пособие для студентов медицинских вузов и последипломного образования. М.: “ГЭОТАР-Медиа”, 2014. 961 с.
7. Рыбакова Д.В., Давыдов М.М., Казанцев А.П., Керимов П.А., Матинян Н.В. Рак желудка у пациента 16 лет: описание клинического случая // Онкопедиатрия. 2017. Т. 2. №4. С.147–151.
8. Вашакмадзе Л.А., Филоненко Е.В., Бутенко А.В., Кириллов Н.В., Хомяков В.М. Отдаленные результаты хирургического лечения больных местнораспространенным и диссеминированным раком желудка в сочетании с интраоперационной фотодинамической терапией. // Фотодинамическая терапия и фотодиагностика. 2013. Т. 1. №2. С.3-10.
9. Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2017 году. М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2018. 236 с.
10. Бойцов С.А., Чучалин А.Г., Арутюнов В.Г. Биличенко Т.Н., Бубнова М.Г., Ипатов П.В., Калинина А.М., Карпин А.Д., Марцевич С.Ю., Оганов Р.Г., Погосова Н.В., Старинский В.В., Стаховская Л.В., Ткачева О.Н., Чиссов В.И., Шальнова С.А., Шестакова М.В. Профилактика хронических неинфекционных заболеваний. Клинические рекомендации. Москва. 2013. 136 с.
Смертность от онкологических заболеваний занимает второе место после болезней сердечно-сосудистой системы. В 2017 г. в России выявлено почти 541 тыс. онкобольных, а умерло 290,7 тыс., что составило 15,9% в общей структуре смертности [1, с. 3].
В последние годы отмечается тенденция к снижению заболеваемости раком желудка (РЖ), тем не менее в структуре заболеваемости злокачественными новообразованиями населения России РЖ занимает 4-е место у мужчин (7,6%) и 5-е место у женщин (4,7%) [1, с. 9, 10]. Пик заболеваемости приходится на возраст старше 50 лет. Злокачественные новообразования желудка занимают вторую позицию в структуре смертности у мужчин и женщин. Ежегодно в РФ регистрируют около 36 тыс. новых случаев РЖ, и более 34 тыс. больных умирает от этого заболевания. Этиология заболевания до конца не выяснена [2, с. 6].
Имеется связь возникновения патологии с определенными факторами риска. Их можно разделить на немодифицируемые: пол (мужчины страдают чаще), возраст (по мере увеличения возраста увеличивается частота возникновения РЖ), генетическая предрасположенность (5–10% пациентов, страдающих РЖ, имеют отягощенный семейный анамнез); и модифицируемые: инфекция Helicobacter Pylori (HP), характер рациона, ожирение, курение, алкоголь, профессиональная деятельности [3, с. 4-6].
В настоящее время установлено, что почти 90% случаев РЖ в мире обусловлено инфицированием бактерией HP. При этом средства лечения HP-инфекции существуют, но широко не применяются из-за недостатка подтвержденных данных эффективности в профилактике рака желудка и высокой стоимости [5, с. 22]. К возникновению РЖ могут привести фоновые заболевания: хронический атрофический гиперпластический гастрит, аденоматозные полипы, пернициозная анемия, состояния после резекции желудка, болезнь Менетрие [2, с. 6]. Различают три гистологических типа РЖ (по Lauren, 1965 г.): кишечный, диффузный, смешанный. При диффузном раке опухоль представлена слабоорганизованными группами или одиночными клетками с большим содержанием муцина (перстневидные клетки). Для данного типа характерен диффузный инфильтративный рост [2, с. 7].
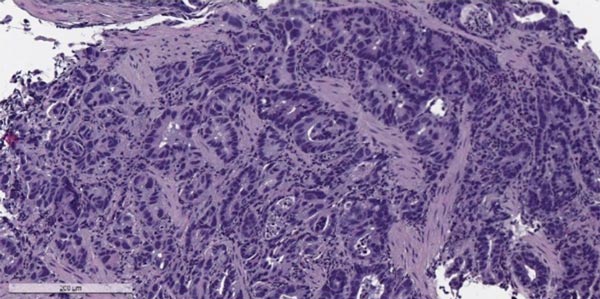
Перстневидно-клеточный рак желудка содержит не менее половины клеток с признаками внутриклеточного образования слизи. Скапливающаяся в цитоплазме слизь сдвигает ядро к периферии, и клетка приобретает сходство с перстнем [6, с. 589]. Согласно результатам клинических наблюдений неблагоприятный прогноз при диффузном раке желудка связывают с низкой выявляемостью на ранних стадиях, быстрым течением, более злокачественным потенциалом опухолевых клеток и ранним метастазированием [7].
Приводим случай летального исхода пациента с перстневидно-клеточным раком желудка, диагностированным на последней стадии.
Клиническое наблюдение. Пациент В., 28 лет, поступил в гастроэнтерологическое отделение клинической медико-санитарной части г. Перми 14.11.2017 г. с жалобами на постоянные боли в области правого фланка живота, преимущественно в нижней части; интенсивные боли в правом подреберье и правом боку при глубоком дыхании; тошноту, рвоту желчью, вздутие живота, Также пациента беспокоили отсутствие аппетита, отвращение к пище, жидкий стул 2–3 раза в сутки без примесей. Отмечались выраженная общая слабость, повышение температуры тела до 37,4°С. За 1 месяц больной похудел на 13 кг.
Анамнез. В начале сентября 2017 г. больной получал терапию антибактериальными и нестероидными противовоспалительными препаратами (НПВП) по назначению стоматолога (после экстракции зуба) в течение 7 дней. В начале октября 2017 г. были вновь назначены антибактериальная терапия и НПВП по поводу гайморита. На фоне приема препаратов появились боли в эпигастрии, изжога, неустойчивый стул. Больной обратился в поликлинику по месту жительства, где обследовался у участкового терапевта. 7 октября 2017 г. выполнена фиброгастродуоденоскопия (ФГДС), на которой выявлены множественные язвы желудка (6 дефектов), язва двенадцатиперстной кишки (ДПК) в стадии эпителизации, застойная гастропатия, дуоденогастральный рефлюкс. Уровень антител к HP составил 1,44. Получал терапию ингибиторами протонной помпы (ИПП), антацидами без эффекта – сохранялись тошнота и абдоминальный болевой синдром с локализацией в эпигастрии.
Участковым терапевтом дано направление на экстренную госпитализацию в терапевтическое отделение городской больницы с диагнозом: Множественные язвы желудка и язва луковицы ДПК, ассоциированные с HP. Гастринома? Синдром Золлингера–Эллиссона?, где больной находился с 12.10.2017 г. по 24.10.17 г. При обследовании в общем анализе крови (ОАК) от 13.10.2017 г.: гемоглобин – 157 г/л; умеренное повышение лейкоцитов до 11х109/л; ускоренная скорость оседания эритроцитов (СОЭ) – 40 мм/час. В биохимическом анализе крови от 13.10.2017 г. общий белок, амилаза, холестерин, печеночные тесты, электролиты крови в пределах нормальных значений. На ультразвуковом исследовании органов брюшной полости (УЗИ) от 13.10.2017 г. выявлены признаки диффузных изменений видимых участков поджелудочной железы. Кал на скрытую кровь – слабоположительный.
23.10.2017 г. выполнена повторная ФГДС: слизистая желудка диффузно гиперемирована с выраженным отеком, утолщена, сосудистый рисунок смазан. Слизистая оболочка в области привратника отечна, гиперемирована. По всем стенкам множественные точечные лимфоидные высыпания. Заключение: Диффузный катаральный гастрит выраженной степени активности. Дуоденогастральный рефлюкс. Диффузный катаральный бульбит выраженной степени активности. Косвенные признаки панкреатита. Гистологическое исследование не проводилось.
В стационаре по результатам обследований был поставлен диагноз: Язвенная болезнь желудка, луковицы ДПК. Множественные острые язвы желудка в активной стадии. НПВП-ассоциированная гастропатия. Язва луковицы ДПК в стадии эпителизации. Больной получал терапию спазмолитиками, ИПП 40 мг в сутки, антацидами.
На фоне лечения отмечалась положительная клиническая и эндоскопическая динамика в виде уменьшения болевого синдрома и эпителизации язвенных дефектов. Пациент был выписан из стационара с рекомендациями продолжить прием ИПП в дозе 40 мг в сутки и явиться на прием к участковому терапевту.
После выписки боли в эпигастрии усилились, появилась острая боль справа в боку в области ребер. Участковый терапевт назначил прием прокинетика, антацидных препаратов, НПВП внутримышечно (в/м) № 3. 4.11.2017 г. у пациента внезапно возникла острая боль в области верхнего левого фланка живота и межреберьях, связанная с дыханием. Больной обратился в приемное отделение клинической больницы, где был поставлен диагноз: Межреберная невралгия. Проведена терапия НПВП в/м, и больной был отпущен домой под наблюдение невролога и терапевта с рекомендациями приема НПВП. Далее по назначению гастроэнтеролога поликлиники принимал висмута трикалия дицитрат, спазмолитики, даларгин без эффекта – сохранялись абдоминальный болевой синдром, неустойчивый стул; также появились выраженное вздутие живота, рвота, отвращение к пище, прогрессирующее похудание. 13.11.2017 г. выполнена ректороманоскопия: стенка прямой кишки с трудом расправлялась воздухом, с эрозиями, утолщенными складками, сосудистый рисунок смазан. Заключение: эрозивно-катаральный проктосигмоидит.
14.11.2017 г. пациент был экстренно госпитализирован в гастроэнтерологическое отделение клиники для дальнейшего обследования и лечения.
Из анамнеза жизни известно, что пациент рос и развивался соответственно возрасту. Курил в течение 8 лет по 10 сигарет в день. Профессиональных вредностей не было. Со слов больного, ранее лечился по поводу мочекаменной болезни. Наследственность по заболеваниям органов пищеварения не отягощена.
При физическом исследовании обращала на себя внимание бледность кожных покровов с сероватым оттенком. Кожа чистая, отеков не отмечалось. Пульс – 92 удара в минуту, ритмичный. Тоны сердца ясные, ритм правильный. Дополнительные шумы не выслушивались. Дыхание везикулярное, ослаблено в нижних отделах, хрипы не выслушивались. Перкуторный звук несколько притуплен в нижних отделах легких. ЧДД – 16 в минуту.
Язык обложен бело-желтым налетом у корня, влажный. Живот плотный, увеличен за счет вздутия и асцита; пальпация резко болезненная в эпигастрии, в области правого фланка живота, по ходу толстой кишки. Ординаты Курлова 10х8х7 см. Стул оформленный, чередующийся с кашицеобразным, без патологических примесей, 1–2 раза в сутки. Со стороны почек и мочевого пузыря без видимой патологии.
Результаты лабораторно-инструментальных исследований представлены ниже.
ОАК: эритроциты 4,7х109/л, гемоглобин 140 г/л, среднее содержание гемоглобина (ССГ) 29%, тромбоциты 307х109/л, лейкоциты 8,4х/л, палочкоядерные нейтрофилы 7%, сегментоядерные нейтрофилы 75%, лимфоциты 15%, моноциты 3%, повышение СОЭ до 43 мм/час.
ОАМ: цвет – желтый, мутная, pH 6,0, умеренная протеинурия 0,39 г/л, лейкоциты 4–6 в поле зрения (п/з), эритроциты 0–1 в п/з, эпителий 2–3 в п/з, слизь +.
Биохимический анализ крови от 15.11.2017 г.: глюкоза 4,8 ммоль/л, Ca 2,29 ммоль/л, AСТ/АЛТ 16/18 Ед/л, ГГТП 84 Ед/л, ЩФ 285 Ед/л, общий белок 54 г/л, альбумины 27 г/л, билирубин общий 12 мкмоль/л, прямой 4,1 мкмоль/л, холестерин общий 3,7 мкмоль/л, калий 4,5 ммоль/л, натрий 134 ммоль/л, креатинин 51 ммоль/л, резкое повышение С-реактивного белка (СРБ) 105 мг/л, снижение железа сыворотки до 4,5 мкмоль/л, повышение общей железосвязывающей способности сыворотки до 75, незначительное повышение прокальцитонина до 0,2 нг/мл. При форезе белков выявлены снижение альбумина до 37,95% и повышение α1-глобулинов до 8,77%, α2-глобулинов до 13,28%, β-глобулинов до 18,5 3%, γ-глобулин 21,47%.
Коагулограмма от 15.11.2017 г.: протромбиновое время 14,9 секунд (11–15 секунд), тромбиновое время – 17,2 секунд, активированное частичное протромбиновое время – 28 секунд (24–35 секунд), резкое повышение фибриногена до 9,56 г/л.
Копрограмма от 16.11.2017 г.: консистенция жидкая, цвет темно-коричневый, переваренные мышечные волокна 0–1–2 в п/з, неизмененные мышечные волокна 0–1 в п/з, форменные элементы крови 0–1 в п/з, лейкоциты 10–20 в п/з, эпителий плоский – единичный в п/з, нейтральных жиров нет, жирных кислот нет, крахмал внеклеточно скудно, йодная флора +, детрит +++.
ФГДС от 14.11.2017 г.: складки желудка гипертрофированные, отечные. Слизистая желудка ярко гиперемирована, плотная при инструментальной пальпации, ранимая при контакте с линейными рубцами неправильной формы. Луковица ДПК деформирована, рыхлая с увеличенными эрозированными фолликулами, на верхушках – фибрин. Заключение: Болезнь Крона? Дуоденогастральный рефлюкс. Косвенные признаки панкреатита. Выполнена биопсия.
Результаты патогистологического исследования слизистой желудка (20.11.2017 г.): в слизистой оболочке пилородуоденальной области очаговое скопление крупных клеток округлой и овальной формы, со светлой слизьсодержащей цитоплазмой, периферически расположенными уплощенными ядрами, единичные клетки с гиперхромными ядрами, скудной цитоплазмой. Диагноз: недифференцированный аденогенный рак с образованием перстневидных клеток.
16.11.2017 г. выполнена КТ органов брюшной полости. Выявлен выпот в реберно-диафрагмальные синусы с обеих сторон. Желудок в области тела и антрального отдела с неравномерно утолщенными стенками до 0,8 см. Большой сальник в области эпигастрия уплотнен, с узловыми образованиями. В брюшной полости большое количество свободного выпота. Заключение: Признаки двустороннего гидроторакса, инфильтративных изменений стенок желудка. Большой сальник в эпигастральной области уплотнен с узловыми образованиями (канцероматоз брюшины). Асцит. Аденопатия гепатодуоденальных лимфатических узлов.
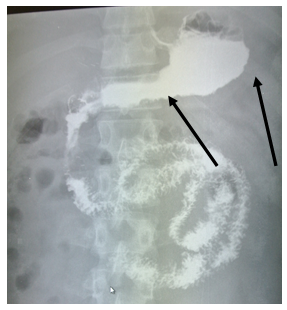
На рентгеноскопии пищевода, желудка, ДПК с бариевой взвесью диагностировано стойкое сужение просвета тела, синуса, выходного отдела желудка (рис. 1) с неровными фестончатыми контурами, атипичным рельефом слизистой (рис. 2). Заключение: Рентгенологические признаки инфильтративного поражения желудка.
Рис. 1. Рентгенологическое исследование желудка пациента В., 28 лет: сужение просвета тела, синуса, выходного отдела желудка
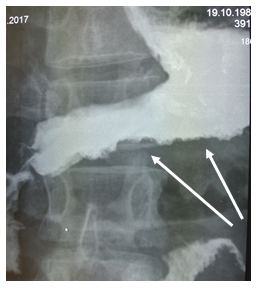
Рис. 2. Рентгенологическое исследование желудка пациента В., 28 лет: неровность и фестончатость контуров, атипичный рельеф слизистой
В условиях стационара проводилась инфузионная, антибактериальная, спазмолитическая, обезболивающая терапия. Амитриптилин 6,25–12,5 мг на ночь. Больной выписан из отделения 22.11.2017 г. с диагнозом:
Основной: Недифференцированный аденогенный рак выходного отдела желудка IV ст. Сопутствующий: Эрозивно-катаральный проктосигмоидит.
Осложнения: Канцероматоз брюшины. Аденопатия гепатодуоденальных лимфоузлов. Асцит. Двусторонний гидроторакс. Дефицит железа.
Пациенту выдано направление в онкологический диспансер. Даны рекомендации приема Амитриптилина 25 мг на ночь; Прегабалина 75 мг 1 раз в день; Нейробиона по 1 табл. 3 раза в день.
С 23.11.2017 г. по 30.11.2017 г. пациент находился в краевом онкологическом диспансере, где был подтвержден диагноз: Злокачественное новообразование желудка (ЗНО) IV ст. Т4NxMx».
Проведен 1 курс полихимиотерапии (ПХТ). После выписки, несмотря на проводимое лечение, состояние пациента прогрессивно ухудшалось. 18.12.2017 г. проведена эвакуация 10 литров асцитической жидкости в условиях стационара. 20.12.2017 г. – консультативный прием в онкологическом диспансере. Диагноз: Злокачественное новообразование желудка IV ст. Т4NxMx. Тотальное поражение. Канцероматоз брюшины. Прогрессирование. Кахексия. Асцит. Было рекомендовано продолжить симптоматическую терапию по месту жительства, а также попытка проведения гастростомии. Учитывая тяжесть состояния, ПХТ не показана.
22.12.2017 г. больной отметил появление одышки. На следующий день самостоятельно обратился в приемное отделение краевой больницы и был госпитализирован в отделение торакальной хирургии. На КТ органов грудной клетки (23.12.2017 г.) выявлен двусторонний гидроторакс. По легочным полям определялись очаги уплотнения по типу «матового стекла».
23.12.2017 г. и 25.12.2017 г. – плевральная пункция – эвакуирован 1 л серозно-геморрагического отделяемого. 26.12.2017 г. состояние больного тяжелое, с отрицательной динамикой. Появились рвота темной кровью, боли в эпигастрии, слабость, сухость во рту. На ФГДС – кровотечение интрагеморрагическое. Эрозивный эзофагит. Гемостаз системой EndoClot.
27.12.2017 г. состояние было крайне тяжелым. Сохранялась рвота темной кровью. Пациент переведен в ОРИТ, где проводилась инфузионная терапия, получал Метоклопрамид, Трамадол, Кетопрофен, Верошпирон, Транексам, Нексиум. При обследовании нарастала тромбоцитопения – 11569-41-19х109л, показатели очищения: мочевина 20,01 ммоль/л; креатинин 140,9 ммоль/л; гипопротеинемия 46,4 г/л.
27.12.2017 г. в 22:15 – асистолия. Реанимационные мероприятия в полном объеме – без эффекта.
27.12.2017 г. в 22:45 констатирована биологическая смерть. Труп В., 28 лет, был направлен на патологоанатомическое исследование с диагнозом: Перстневидноклеточный рак желудка с переходом на нижнюю треть пищевода T4NхM1. Канцероматоз плевры. Метастатическое поражение легких. Двусторонний экссудативный плеврит. Асцит. Осложнения: Кахексия. Желудочно-кишечное кровотечение. Геморрагический шок. Синдром полиорганной недостаточности.
Патологоанатомический диагноз:
Основное заболевание: Злокачественное новообразование желудка: низкодифференцированная аденогенная карцинорма G3-4 (перстневидно-клеточный вариант – гистологически) с метастазами в парааортальные, периэзофагальные лимфоузлы, легкие, надпочечники; канцероматоз плевральных полостей и брюшины рТ4N3M1b.
Осложнение основного заболевания: Отек головного мозга. Двусторонний гидроторакс (1200/1200 мл). Асцит 3500 мл. Кахексия. Венозное полнокровие и паренхиматозная дистрофия миокарда, печени, почек.
Сопутствующие заболевания: Хронический пиелонефрит, ремиссия.
Обсуждение. В структуре заболеваемости РЖ возрастает доля молодого контингента больных (до 45 лет) с преобладанием низкодифференцированных и сложных форм, характеризующихся крайне плохим прогнозом [7, 8]. В настоящее время показатели несвоевременной диагностики рака желудка (IV стадия) являются одними из лидирующих, составляя в России 39,9% [9, с. 10].
Врач первичного звена является первой линией защиты в борьбе с онкопатологией. Первичная профилактика направлена на выявление и устранение влияния неблагоприятных факторов окружающей среды (канцерогенов) на процесс возникновения злокачественной опухоли, а также на устранение модифицируемых факторов риска [10]. У описанного нами пациента к факторам риска можно отнести длительный стаж курения и инфекцию НР.
Вторичная профилактика направлена на выявление и устранение предраковых заболеваний и диагностирование злокачественного новообразования на ранней стадии процесса при помощи ряда лабораторных и инструментальных методов обследования, включая полное гистологическое и молекулярно-генетическое исследование. При этом важно помнить о «симптомах тревоги» [10]. У пациента имели место снижение массы тела и повышение СОЭ, что должно было насторожить врачей. В течение 1,5 месяцев пациента вели с диагнозом «НПВП-гастропатия» с назначением ИПП, которые могли маскировать клинику рака желудка. Кроме того, отсутствие анамнестических данных о наличии фоновых заболеваний желудка и наследственной предрасположенности, молодой возраст пациента, неспецифическая симптоматика в начале заболевания, а также несвоевременное гистологическое исследование слизистой желудка послужили причиной поздней диагностики.
Заключение. Важно помнить, что рак желудка может быть диагностирован и в молодом возрасте, имея при этом крайне агрессивное течение. Необходимо выделять группы риска и своевременно проводить скрининг онкологических заболеваний. Регулярное диспансерное наблюдение является важнейшей массовой и высокоэффективной медицинской технологией сбережения здоровья и снижения преждевременной смертности населения.
Библиографическая ссылка
Третьякова Ю.И., Патрикеева М.С., Меньшикова Н.С. ПОЗДНЯЯ ДИАГНОСТИКА РАКА ЖЕЛУДКА У ПАЦИЕНТА 28 ЛЕТ (СЛУЧАЙ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. – 2018. – № 6.
;
URL: https://science-education.ru/ru/article/view?id=28401 (дата обращения: 19.05.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Рак желудка начинается в слизистой оболочке и по мере роста распространяется на другие слои. Обычно он развивается медленно и долго остается незамеченным из-за отсутствия симптомов. В 2020 году в мире зарегистрировали более миллиона случаев рака желудка, и почти 770 тысяч людей умерли от него. Разбираемся, какие типы рака желудка существуют, как его выявляют и лечат.
Виды рака желудка
Злокачественные новообразования, возникающие в разных отделах желудка, могут отличаться симптомами и прогнозами. Также местоположение рака может влиять на способы лечения.
— Аденокарциномы: возникают из клеток желез слизистой желудка. К ним относится большинство случаев рака желудка (90-95%).
— Гастроинтестинальные стромальные опухоли (ГИСО): развиваются из клеток соединительной ткани желудка (интерстициальных клеток Кахаля) и считаются разновидностью саркомы мягких тканей. Хотя ГИСО могут появиться в любом отделе пищеварительного тракта, большинство из них развиваются в желудке.
— Лимфомы: возникают из иммунных клеток — лимфоцитов. Обычно появляются в других частях тела, но могут быть и в стенке желудка.
— Нейроэндокринные опухоли (НЭО): возникают в клетках желудка, которые выделяют гормоны в ответ на нервный импульс.
— Другие типы: плоскоклеточный рак, мелкоклеточный рак и лейомиосаркома — также могут возникнуть в желудке, но встречаются очень редко.
Причины и факторы риска
Риск развития рака желудка зависит от многих факторов, включая возраст и образ жизни. Но наличие одного или нескольких факторов риска не означает, что вы обязательно заболеете раком желудка.
1. Медицинские состояния:
— Бактерия Helicobacter pylori считается основной причиной рака желудка и вызывает около 40% случаев. Длительное инфицирование желудка этим микробом может привести к атрофическому гастриту и другим предраковым изменениям внутренней оболочки желудка. По данным CDC, две трети людей во всем мире заражены H. pylori, но у большинства из них бактерия себя никак не проявляет.
— Хронический атрофический гастрит.
— Злокачественная анемия.
— Кишечная метаплазия.
— Полипы желудка.
— Операция по удалению части желудка.
— Инфекция вирусом Эпштейна-Барр.
— Наследственные опухолевые синдромы (наследственный диффузный рак желудка, семейный аденоматозный полипоз, синдром Линча, синдром Ли-Фраумени, синдром Пейтса-Егерса).
2. Возраст и пол: чаще всего рак желудка поражает пожилых людей. Средний возраст постановки диагноза — 68 лет. Около 60% людей с раком желудка старше 65 лет. Кроме того, риск развития рака желудка у мужчин примерно в полтора раза выше, чем у женщин.
3. Избыточный вес или ожирение.
4. Рацион с высоким содержанием соленых и копченых продуктов, переработанного и жареного мяса, а также с низким содержанием фруктов и овощей.
5. Курение.
6. Случаи рака желудка в семейном анамнезе.
Симптомы рака желудка
Рак желудка на ранней стадии редко вызывает симптомы. В большинстве случаев его нельзя обнаружить, пока опухоль не станет достаточно большой или не распространится за пределы желудка. Наиболее частые симптомы рака желудка включают:
— затрудненное глотание (боль или жжение при глотании, еда может застревать в горле или груди)
— необъяснимая потеря веса
— изжога, отрыжка или несварение желудка (диспепсия), которые долго не проходят
— чувство наполненности желудка даже после небольших порций еды
— тошнота, рвота (может быть с кровью)
— усталость, слабость из-за низкого уровня эритроцитов (анемия)
— плохой аппетит
— боль в животе или за грудиной
— неопределенный дискомфорт в животе, обычно выше пупка
— отек или скопление жидкости в брюшной полости
— кровь в стуле
— желтизна кожи и глаз
Важно, что симптомы рака желудка на ранней стадии могут быть похожи на симптомы других заболеваний, например язвы желудка. Следует обратиться к врачу, если симптомы долго не проходят или не привычны для вас. Они могут быть не связаны с раком, но их должен оценить врач.
Диагностика
В ходе осмотра врач изучит историю болезни, спросит о симптомах (проблемы с питанием, боль, вздутие живота и т.д.) и наличии факторов риска. Он может прощупать ваш живот.
Врач может назначить анализ крови, чтобы выявить анемию (нехватку эритроцитов), вызванную желудочным кровотечением. Также он может порекомендовать тест на наличие крови в стуле, которую нельзя увидеть невооруженным глазом. Это тоже может быть признаком кровотечения в желудке.
Если врач подозревает рак желудка или другую проблему с желудком, он может направить к гастроэнтерологу для дальнейшего обследования.
Для диагностики рака желудка используют следующие тесты и процедуры:
— Верхняя эндоскопия (эзофагогастродуоденоскопия, ЭГДС): желудок пациента осматривают с помощью эндоскопа — тонкой трубки с крошечной камерой, которую вводят через горло.
— Биопсия (удаление образца ткани для исследования): если во время эндоскопии находят подозрительные участки, врач может добавить к эндоскопу инструменты для взятия образца ткани. Далее образец отправляют в лабораторию для анализа. Это единственный способ подтвердить наличие опухолевых клеток и вид рака желудка.
— Визуальные тесты: компьютерная томография, рентгеноскопия с барием. Они помогают обнаружить подозрительные участки и узнать, как далеко распространился рак.
Диагностические тесты также применяют для определения стадии рака желудка. Это помогает врачу выбрать лечение, подходящее конкретному пациенту. К таким тестам относят:
— Анализы крови: они помогают обнаружить, поразил ли рак другие органы (например, печень).
— Эндоскопическое УЗИ: в ходе процедуры на конец эндоскопа помещают ультразвуковой датчик. Он помогает определить, насколько глубоко рак проникает в стенку желудка.
— Визуальные тесты: компьютерная томография, позитронно-эмиссионная томография, магнитно-резонансная томография. Они помогают определить, как далеко распространился рак и было ли лечение эффективным.
— Хирургия. Врач может порекомендовать операцию, чтобы найти признаки распространения рака за пределы желудка — в грудь или брюшную полость. Такие операции в исследовательских целях обычно проводят методом лапароскопии — хирург делает небольшие разрезы в брюшной полости и вводит через них в организм специальную камеру, которая передает изображение на монитор.
Лечение
Варианты лечения рака желудка зависят от его локализации, стадии и агрессивности. При составлении плана лечения врач должен учитывать также общее состояние здоровья и предпочтения пациента. О способах лечения и маршрутизации пациента с раком желудка мы также писали ранее.
1. Операция: применяют для удаления опухоли и части здоровых тканей вокруг нее. При раке желудка проводят следующие операции:
— Удаление со слизистой оболочки желудка опухолей на ранних стадиях.
— Удаление части желудка и окружающих тканей (субтотальная резекция). Эта операция может помочь, если рак расположен ближе к тонкой кишке.
— Удаление всего желудка, части пищевода и тонкой кишки (полная резекция). При этом пищевод соединяют напрямую с тонкой кишкой, чтобы пища могла проходить через пищеварительный канал. Операцию обычно применяют, если опухоль возникла в центральной части желудка или месте перехода пищевода в желудок.
— Удаление лимфатических узлов. Хирург может удалить лимфатические узлы брюшной полости, чтобы проверить, распространились ли опухолевые клетки в лимфоузлы.
2. Химиотерапия. Процедуру могут назначить перед операцией, чтобы уменьшить количество раковых клеток и облегчить их удаление. Химиотерапия также используется после операции — для уничтожения выживших раковых клеток. Химиотерапию часто сочетают с лучевой терапией.
3. Лучевая терапия. Как и химиотерапию, облучение можно использовать перед операцией либо после нее. Если опухоль желудка нельзя удалить хирургическим путем, лучевую терапию применяют для облегчения побочных эффектов — например боли и кровотечения.
4. Таргетная лекарственная терапия: таргетные препараты вызывают гибель раковых клеток, блокируя их «слабые места». Для лечения рака желудка используют моноклональные антитела (трастузумаб и рамуцирумаб), а также мультикиназные ингибиторы (регорафениб). Такое лечение наносит меньший вред здоровым клеткам, по сравнению с химиотерапией и облучением. Таргетные препараты обычно сочетают с химиотерапией и применяют при тяжелых формах рака желудка или рецидиве.
5. Иммунотерапия: иммунную систему пациента стимулируют препаратами. Такое лечение используют, если рак желудка прогрессирует, метастазирует в другие органы или возвращается.
Из-за лечения рака желудка пациенты часто беспокоятся, что их организм не будет усваивать достаточное количество питательных веществ из пищи. В некоторых случаях может помочь установка зонда для кормления. На короткий срок врачи обычно вводят тонкую трубку через нос и горло в желудок или кишечник пациента. Если трубка для кормления нужна надолго, ее вводят хирургически через кожу живота в нижнюю часть желудка или тонкий кишечник. Затем жидкое питание можно вводить прямо в трубку.
Диагностика и лечение рака желудка
За последние 5 лет в России ежегодно диагностируют рак желудка у 40 тысяч человек. В разрезе общей статистики онкологической заболеваемости злокачественные новообразования желудка занимают четвертую позицию после рака молочной железы, рака органов дыхания и рака кожи.
Где в желудке возникает раковая опухоль?
Опухоль в желудке может возникать в различных отделах — в соединении пищевода и желудка, в дне желудка, в его основной части (теле), в выходном его отделе. В зависимости от расположения опухоли возникают различные симптомы.
Чем опасен рак желудка?
Опухоль в желудке может нарушать пищеварение, препятствовать прохождению пищи в нижележащие отделы пищеварительного тракта. Раковая опухоль прорастает стенку желудка, может распространяться на другие органы — прорастать в толстую кишку, поджелудочную железу. При расположении опухоли вблизи пищевода, она может распространяться на него и нарушать прохождение пищи в желудок. В результате всего этого происходит снижение веса вплоть до истощения. Опухоль может распространяться по лимфатическим и кровеносным сосудам в другие органы (печень, легкие, головной мозг, кости и др.), где дает очаги роста. Вследствие нарушения работы организма возникает смерть.
ПРИЧИНЫ РАКА ЖЕЛУДКА
Ответ на этот вопрос ищут ведущие онкологи всего мира, но достоверные причины появления злокачественных новообразований желудка все еще не найдены. Однако, на сегодняшний день хорошо изучены условия, влияющие на появление раковых клеток в слизистой желудка.
Первые три фактора развития онкологии желудка можно объединить в понятие
«образ жизни»:
- неправильное питание,
- курение табака,
- злоупотребление алкоголем.
Курение табака по некоторым данным повышает риск заболеть раком желудка в 2 раза. О влиянии алкоголя таких сведений нет, но существует мнение, что крепкий алкоголь повреждает слизистую желудка, что в свою очередь провоцирует появление раковых клеток на месте поврежденных. Риск возникновения рака желудка значительно выше, если в вашем рационе преобладает соленая, копченая, маринованная пища и продукты с высоким содержанием нитратов и нитритов. Для взрослого человека максимально допустимое количество нитритов в сутки – 2 мг на 1 килограмм веса, а нитратов – 5 мг на 1 килограмм.
Следующая группа факторов — предраковые заболевания.
К таким болезням врачи относят:
- пернициозную анемию, которая развивается из-за дефицита витамина В12;
- язву желудка;
- гипертрофическую гастропатию, иначе болезнь Ментрие;
- полипы желудка.
Название «предраковые» они получили потому, что часто рак желудка развивается на фоне именно этих патологий. Также вероятность возникновения опухоли выше у пациентов, которые перенесли операцию по резекции желудка.
Причины появления опухоли во многом зависят от человека. Для того чтобы риск заболеть раком желудка был минимальным необходимо следить за своими привычками, в особенности в питании. Если в истории болезни есть «предраковые» заболевания – регулярно проходить профилактические осмотры и диспансеризацию. Эти меры предосторожности не займут много времени: в СПб ГБУЗ «Городская больница №40» прием ведут специалисты с многолетним опытом работы, а все диагностические процедуры выполняются в стенах одного учреждения.
СИМПТОМЫ И ПРИЗНАКИ РАКА ЖЕЛУДКА
У рака желудка нет выразительных первых симптомов на ранних стадиях. Признаки рака желудка принимают за проявления других болезней, например, гастрита. Но обострение гастрита мало кого приводит к врачу, чаще – в аптеку. Неприятные ощущения убирают доступными лекарствами и надеются, что недуг отступит. Но если вы заметили, что стали быстро утомляться, сильно потеряли в весе и постоянно испытываете дискомфорт в желудке — обратитесь к врачу-онкологу, вам необходимо проверить желудок на наличие новообразований.
Часто возникает вопрос, различаются ли проявления рака желудка у мужчин и женщин. Первые симптомы рака желудка у женщин не отличаются от первых признаков рака желудка у мужчин. Но женщины подвержены раку желудка меньше, возможно, что это связано с более внимательным отношением к своему здоровью и стремлению к здоровому образу жизни.
Проявления прогрессирующего рака желудка сильно зависят от места, где располагается опухоль. Если в верхнем отделе при переходе пищевода в желудок – появляется дисфагия, затрудненное глотание. Если в нижнем при переходе в двенадцатиперстную кишку – рвота только что съеденной пищей.
Также постоянными спутниками становятся сильная изжога и не проходящая боль в животе.
Если у вас или вашего близкого началась рвота «кофейной гущей» или стул стал черного дегтярного цвета, немедленно обращайтесь к врачу – это признаки возможного желудочного кровотечения, спровоцированного раком желудка!
Даже если Вам кажется, что «болит несильно», или «можно потерпеть, вдруг пройдет», не рискуйте, и при появлении следующих симптомов, немедленно обратитесь к врачу:
- Повышенная утомляемость;
- Резкая ненамеренная потеря веса;
- Постоянный дискомфорт в желудке и области живота;
- Затрудненное глотание пищи;
- Постоянная боль в животе;
- Частая рвота;
- Постоянная сильная изжога.
КАК ПРОВОДИТСЯ ДИАГНОСТИКА РАКА ЖЕЛУДКА?
По результатам консультации онколога в СПб ГБУЗ «Городская больница №40» пациенту с подозрением на рак желудка могут назначить комплекс диагностических исследований как лабораторных, так и инструментальных.
Фиброэзофагогастродуоденоскопия (ФЭГДС) – эндоскопическая процедура, которую обычно в первую очередь назначают для диагностики онкологии желудка. Для осмотра внутренней стороны органа врач использует гибкую трубку с видеокамерой высокого разрешения на конце, видео выводится на экран в режиме реального времени. Если во время осмотра эндоскопист увидит патологические изменения стенок желудка, то возьмет образцы подозрительных тканей для дальнейшего лабораторного анализа.
Помимо эндоскопического исследования для подтверждения диагноза применяют рентгенографию с контрастным веществом, лапароскопическую диагностику и различные виды томографии. Компьютерная томография и мрт при раке желудка позволяют получить полное представление о развитии болезни и путях ее метастазирования, при проведении позитронно-эмиссионной компьютерной томографии (ПЭТ КТ) врач получает информацию о раковых клетках на молекулярном уровне. В СПб ГБУЗ «Городская больница №40» выполняют все виды томографии: в круглосуточном режиме работают два аппарата КТ и МРТ, по записи проводится ПЭТ КТ.
На основании полученных результатов исследований комиссия ведущих онкологов больницы определяет дальнейшую тактику лечения пациента.
ЛЕЧЕНИЕ РАКА ЖЕЛУДКА
Рак желудка, как и любое онкологическое заболевание, требует комплексного подхода к лечению. Но основной метод лечения рака желудка – хирургический.
В зависимости от размеров и распространенности опухоли врачи выполняют операции разного объема: с полным удалением органа и окружающих тканей или частичным.
В СПб ГБУЗ «Городская больница №40» помимо традиционных методик хирургического лечения широко применяются высокотехнологичные способы вмешательств. Большинство высокотехнологичных операций выполняются при помощи робота-хирурга Да Винчи. Роботические операции при раке желудка, которые выполняются в нашей больнице:
- Гастрэктомия;
- Дистальная субтотальная резекция желудка;
- Парциальная резекция желудка;
- Проксимальная резекция желудка.
Все эти операции, кроме парциальной резекции, включают обязательное выполнение лимфодиссекции. Лимфодиссекция при раке желудка представляет собой удаление жировой клетчатки, окружающей желудок, в которой находятся лимфоузлы и лимфатические сосуды. Эта процедура выполняется вне зависимости от наличия или отсутствия метастазов в лимфатической системе.
Жители Санкт-Петербурга и Ленинградской области могут получить высокотехнологичную медицинскую помощь БЕСПЛАТНО! Всю информацию по квотам на хирургическое лечение онкологии в СПб ГБУЗ «Городская больница №40» Вам предоставят по телефону +7-911-823-28-84.
Кроме роботизированных операций в рамках хирургического лечения в больнице проводятся внутрипросветные эндоскопические, рентген-эндолюминальные и лапароскопические операции.
Лучевая и лекарственная противоопухолевая терапия при раке желудка применяется как до хирургического лечения, так и после. А в случае, когда оперативное вмешательство невозможно эти методы лечения выступают в роли паллиативной помощи.
РАК ЖЕЛУДКА: ПЯТИЛЕТНЯЯ ВЫЖИВАЕМОСТЬ
Успех лечения в онкологии оценивается в разрезе пятилетней выживаемости. Это цифра показывает какой процент пациентов остается в живых на протяжении пяти лет после постановки диагноза.
Как и в любых статистических данных в показателе пятилетней выживаемости есть погрешности, связанные с индивидуальными особенностями каждого больного. Но общие тенденции в результатах лечения она все же выявляет.
Так, например, пятилетняя выживаемость при лечении рака желудка 1 стадии составляет 80% пациентов, а при лечении болезни на 3-4 стадиях – только 10%.
Только у одного из ста пациентов диагностируют рак желудка первой стадии, и у 6 из 100 – второй.
Всему виной отсутствие ярко выраженных симптомов, следовательно, поздняя диагностика.
Решением этой проблемы может стать регулярная диспансеризация и элементарное внимание к собственному здоровью.