Дата публикации 12 апреля 2023Обновлено 13 апреля 2023
Определение болезни. Причины заболевания
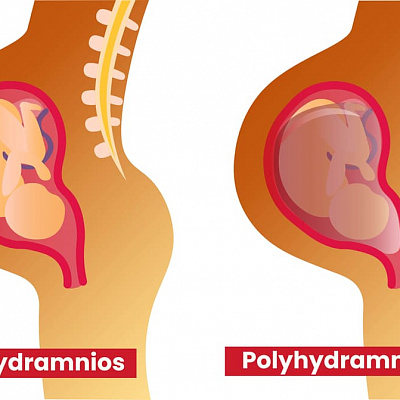
Многоводие, или полигидрамнион (Polyhydramnios), — это патологическое состояние, при котором в полости матки накапливается слишком много околоплодной жидкости, что осложняет течение беременности и родов. Патологией будет считаться скопление более 1500 мл жидкости на доношенном сроке беременности (т. е. с 37-й недели и далее), когда нормальный объём в этом периоде составляет примерно 777 мл [1][2]. Многоводие может возникать и в более ранние сроки.
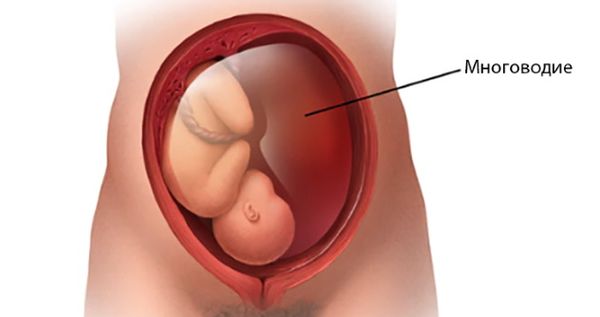
Амниотическая жидкость, т. е. околоплодные воды, защищает плод и участвует в обмене веществ. Её количество увеличивается со сроком беременности и достигает максимума на 36–37-й неделе.
Встречаемость многоводия зависит от срока гестации, так в 16–19 недель её отмечают у 1,5 % женщин, на 20–23-й неделе — примерно у 9 %, на 24–27-й — 12 %, на 28–32-й — 28 %, на 33–38-й — 20 % [8][9].
Количество амниотической жидкости во многом зависит от сопутствующих патологий у беременной, состояния и врождённых аномалий плода.
Причины развития многоводия
Самая основная причина многоводия — это плацентарная недостаточность, при которой плацента не может качественно фильтровать околоплодные воды. Она также не может поставлять плоду все необходимые для его развития питательные вещества. Среди патологий плаценты выделяют хориоангиому (доброкачественную опухоль плаценты) и плаценту, окружённую валиком, который появляется после отслойки внешней оболочки плода на ранних сроках беременности.
К факторам риска со стороны матери относятся:
- сахарный диабет, в том числе гестационный;
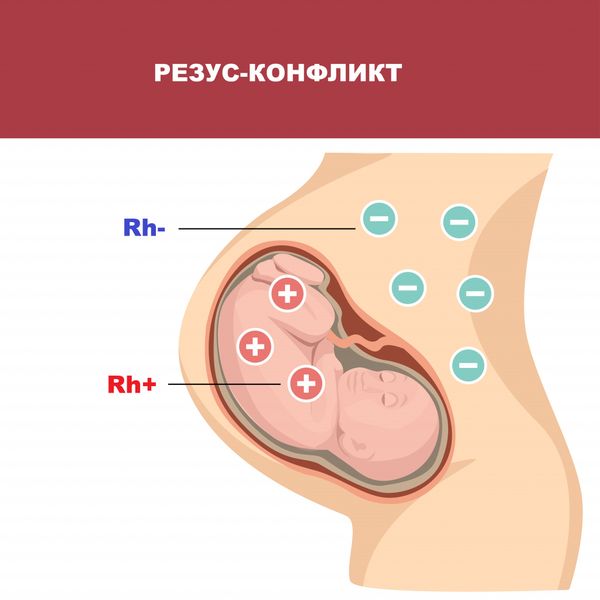
- резус-конфликт;
- бактериальные и вирусные инфекции, в том числе внутриутробные;
- артериальная гипертензия (как хроническая, так и возникшая при беременности);
- воспалительные заболевания (например, пневмонии, циститы, пиелонефриты и др.).
Внутриутробные инфекции чаще вызывают TORCH-инфекции (это могут быть как вирусы, так и бактерии): цитомегаловирус, токсоплазмоз, парвовирус, хламидиоз, вирус краснухи, кори и гриппа. В таком случае в плаценте развивается воспаление, что влияет на её фильтрационную способность.
Со стороны плода многоводие вызывают:
- водянка;
- хромосомные аномалии и заболевания (синдром Дауна, синдром Патау, синдром Эдвардса);
- гемолитическая болезнь при резус-конфликте;
- пороки развития желудочно-кишечного тракта (например, трахеопищеводный свищ, атрезия пищевода);
- пороки лёгких, сердца, сердечно-сосудистой системы и почек (например, двусторонняя агенезия почек, двусторонняя поликистозная дисплазия почек, синдром Поттера 1-го и 2-го типов);
- эмбриональные опухоли;
- патологии центральной нервной системы (например, анэнцефалия, микроцефалия);
- фето-фетальный трансфузионный синдром (при многоплодной беременности, когда общий кровоток неравномерно переходит от одного близнеца к другому) [3][6][10].
В ряде случаев многоводие не сопровождается патологией, и причина остаётся неизвестной (идиопатическое многоводие). Такой тип встречается гораздо чаще — в 60–70 % случаев и, как правило, не опасен [7]. Роды протекают без осложнений, ребёнок рождается в удовлетворительном состоянии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы многоводия
Клинические проявления зависят от скорости развития патологии и степени её выраженности. Обычно пациентки жалуются на боли в животе и пояснице. Так как матка сильнее давит на диафрагму, появляется одышка и тахикардия. Женщина не может заснуть на спине или часто просыпается.
Обычно патология сопровождается отёками ног и передней брюшной стенки, после чего на коже появляются растяжки.
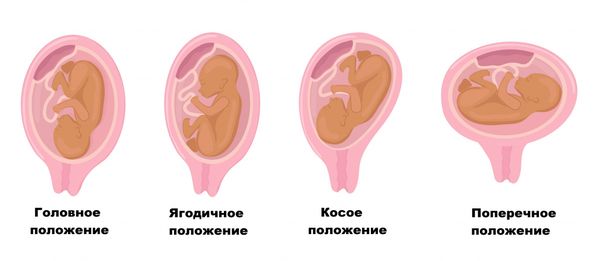
Плод может реагировать на многоводие чрезмерным шевелением, иногда меняется его предлежание (с головного в тазовое и наоборот) [1][5].
Патогенез многоводия
Происхождение амниотической жидкости в ранние сроки связывают с просачиванием материнской плазмы в плодное яйцо через все оболочки, окружающие плод.
Со второго триместра источником околоплодных вод становится сам плод. По большей части именно он регулирует объём жидкости. Например, к 37-й неделе плод производит около 700–900 мл мочи в сутки. Лёгкие доношенного малыша также производят примерно 300–400 мл жидкости. При этом плод проглатывает около 270–710 мл жидкости в сутки. Ещё часть околоплодной жидкости всасывает плацента [1][3][6].
Нормальный объём околоплодных вод изменяется, когда происходят нарушения в механизме регуляции: если в сторону увеличения, возникает многоводие, если количество амниотической жидкости уменьшается, развивается маловодие.
Околоплодные воды обновляются каждые 3 часа: в течение часа при доношенной беременности сменяется треть околоплодных вод.
Амниотическая жидкость необходима:
- для защиты от травм как плода, так и матери;
- передвижения плода;
- поддержания его температуры тела;
- предотвращения сжатия пуповины в родах;
- обмена веществ между матерью и плодом.
При многоводии эти функции нарушаются, что может привести к чрезмерной подвижности ребёнка и неправильному предлежанию.
Классификация и стадии развития многоводия
Многоводие бывает:
- лёгкой степени (количество околоплодных вод от 1500 до 3000 мл);
- средней степени (от 3100 мл до 5000 мл);
- тяжёлой степени (более 5000 мл).
Патология может быть острой (нарастает до тяжёлой степени менее чем за 4 недели) и хронической (процесс нарастает медленно, характерна средняя или лёгкая степень тяжести).
В зависимости от срока появления может быть первичное (возникает в 16–25 недель) и вторичное многоводие (после 25 недель) [6].
Осложнения многоводия
Наиболее частое осложнение многоводия — это преждевременные роды. Когда содержимое матки сильнее давит на шейку матки, она укорачивается, размягчается и открывается, после чего изливаются околоплодные воды. Исход для новорождённого разнится в зависимости от того, насколько заранее начались роды. Чем ближе срок беременности к доношенному (к 37-й неделе), тем благоприятнее прогноз для ребёнка, если у него нет других врождённых и генетических аномалий.
При многоводии повышается риск преждевременной отслойки нормально расположенной плаценты и излития околоплодных вод. На преждевременную отслойку могут указывать такие симптомы, как кровотечение, боль в животе, повышенный тонус матки, слабость, головокружение и снижение активности плода.
При многоводии, вследствие чрезмерной подвижности малыша, развивается неправильное положение плода относительно матки.
Патология также чревата развитием послеродовых кровотечений. Это связано с тем, что матка во время беременности чрезмерно растянулась и после родов не может полностью сократиться [1][2].
Диагностика многоводия
Врач тщательно собирает историю болезни пациентки. Важным диагностическим фактором является резус-конфликт, артериальная гипертензия, повышенный уровень сахара в крови и диагностированный сахарный диабет, возникший до или во время беременности. Также доктор уточняет перенесённые во время беременности инфекционные заболевания в виде острых респираторно-вирусных инфекций и гриппа. Вдобавок, на беременность влияют вредные привычки (например, курение).
Пороки развития плода и нарушения в формировании плаценты, диагностированные ранее во время УЗИ, также могут спровоцировать появление многоводия.
При осмотре беременной врач измеряет высоту стояния дна матки, т. е. ВДМ, — расстояние от лобка до самой верхней точки матки в сантиметрах. Высота стояния дна матки имеет чёткие размеры в зависимости от срока беременности. Если показатель высоты дна матки значительно выше нормы, можно заподозрить развитие многоводия.
Высота стояния матки в зависимости от срока беременности
размеры, в зависимости от срока беременности.
| Срок беременности (недели) | ВДМ (см) |
|---|---|
| 8–9 | 8–9 |
| 10–11 | 10–11 |
| 12–13 | 10–11 |
| 14–15 | 12–13 |
| 16–17 | 14–19 |
| 18–19 | 16–21 |
| 20–21 | 18–24 |
| 22–23 | 21–25 |
| 24–25 | 23–27 |
| 26–27 | 25–28 |
| 28–29 | 26–31 |
| 30–31 | 29–32 |
| 32–33 | 31–33 |
| 34–35 | 32–33 |
| 36–37 | 32–37 |
| 38–39 | 35–38 |
| 40–41 | 34–35 |
После доктор измеряет окружность живота (ОЖ) по самой широкой его части с помощью сантиметровой ленты. Чётких показателей соответствия ОЖ сроку беременности нет, это индивидуально. Значение имеет прирост сантиметров относительно предыдущего осмотра. Если прирост значительно больше обычного, врач может заподозрить многоводие и назначить УЗИ.
При многоводии матка напряжена, поэтому мелкие части плода (руки и ноги) прощупываются с трудом, сердцебиение приглушено. Плод, как правило, находится в неустойчивом положении, так как из-за большого количества околоплодных вод быстро переворачивается. При головном предлежании головка располагается высоко над лоном.
Проведение кардиотокографии также сопряжено со сложностями. Если плод не спит, его повышенная активность мешает зафиксировать точку аускультации, которая позволяет оценить тоны сердца.
При осмотре на кресле врач может выявить укорочение и размягчение шейки матки — в таком случае пациентку обычно госпитализируют в связи с угрозой преждевременных родов, проводят УЗИ и регулярно наблюдают за состоянием женщины и плода.
Инструментальная диагностика
Основной метод диагностики многоводия — это комплексное УЗИ, которое также выявляет пороки развития плода и патологию плаценты. При диагностике многоводия обращают внимание на следующие показатели:
- индекс амниотической жидкости (ИАЖ, или AFI) — сумма вертикальной глубины жидкости, измеренной в каждом квадранте матки;
- одиночный вертикальный карман (ОВК);
- самый глубокий карман (СГК) — составляет 2–8 см.
Многоводие отмечают, если ИАЖ достигает более 24 см, а максимальная глубина ОВК — более 8 см.
По степени многоводие делят:
- на лёгкое: ИАЖ — 25–29,9 см, ОВК — 8–11 см;
- умеренное: ИАЖ — 30–34,9 см, ОВК — 12–15 см;
- Выраженное: ИАЖ — более или равно 35 см, ОВК — выше 16 см [9].
При многоплодной беременности измеряют только ОВК.
При ультразвуковом исследовании также пытаются выяснить причину многоводия. Трансвагинальное УЗИ измеряет длину шейки матки: если она короче 25 мм, появляется риск преждевременных родов. Чтобы проверить, есть ли задержка развития плода, также замеряют его размер. Исследование функций плаценты позволяет проанализировать уровень плацентарного кровотока.
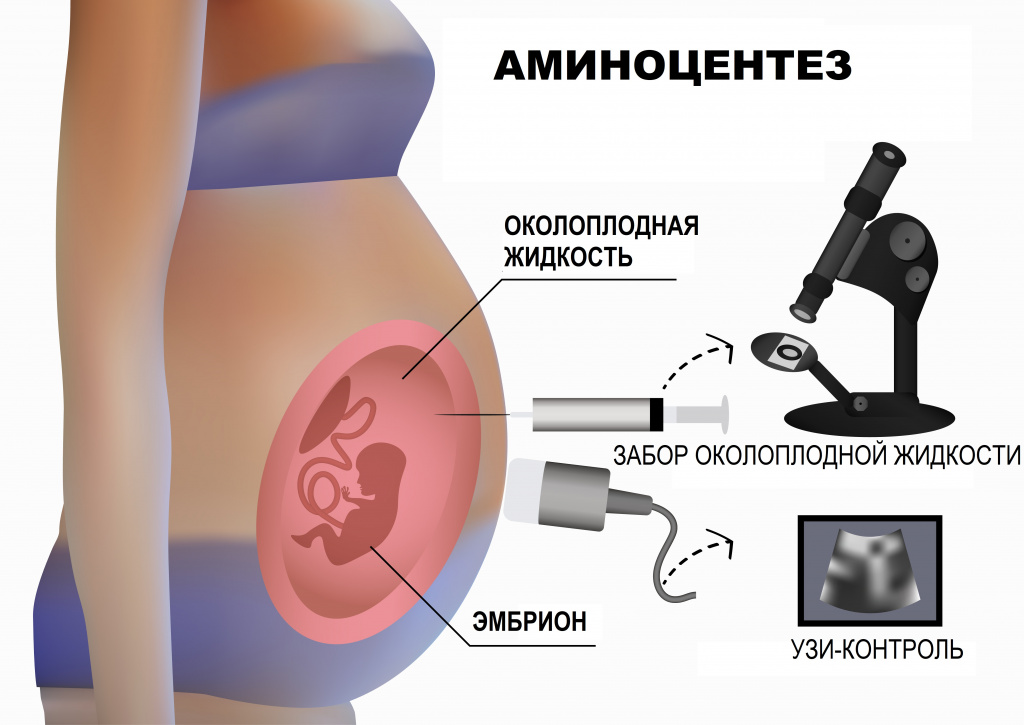
При подозрении на врождённые пороки плода или хромосомные аномалии иногда выполняют кордоцентез — инвазивную дородовую диагностику, которая выявляет кариотип плода (набор хромосом). Также можно провести тест без проникновения в организм (НИПТ): после 10 недель беременности врачи берут у матери кровь из вены. С помощью специальных методов из неё выделяют ДНК ребёнка и определяют его кариотип. Этот тест с 99%-й точностью выявляет трисомию 13, 18 и 21-й хромосом, т. е. наличие лишней хромосомы (синдром Дауна, синдромы Эдвардса и Патау) [2]. Он также помогает обнаружить такие генетические аномалии, как синдром Клайнфельтера (дополнительная Х-хромосома у мальчиков) и синдром Тернера (недостающая Х-хромосома у девочек). Сделать НИПТ можно только в частных клиниках и лабораториях, в программу ОМС он не входит.
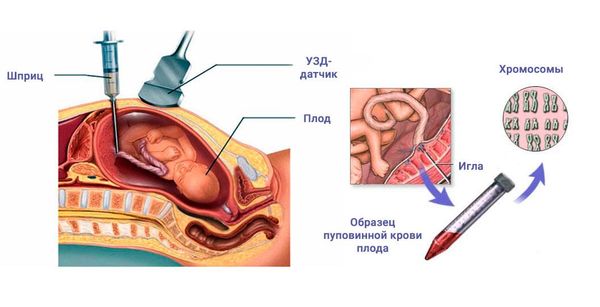
Лабораторная диагностика
Чтобы выяснить причины многоводия, проводят следующие обследования:
- анализ на уровень глюкозы натощак, гликированного гемоглобина, а также глюкозотолерантный тест — проверяют наличие гестационного или сахарного диабета, проводят на 24–28-й неделе, если нет противопоказаний, например повышенного уровня венозной глюкозы натощак более 5,1 ммоль/л;
- тест на группу крови, резус-фактор и антирезусные антитела — исключают гемолитическую болезнь плода у женщин с отрицательным резус-фактором;
- ИФА и ПЦР-тест — выявляют внутриутробные TORCH-инфекции (T — токсоплазмоз, О — другие инфекции, R — краснуху, С — цитомегаловирус, Н — инфекции, вызванные вирусом простого герпеса).
Если у матери или плода обнаружат какие-либо патологии, могут понадобиться консультации со смежными специалистами:
- с генетиком — при выраженном многоводии и врождённых пороках развития плода;
- неонатальным хирургом — в случае врождённых пороков развития плода;
- эндокринологом — при сахарном или гестационном диабете.
Все полученные результаты обследований для удобства можно загрузить в специальное приложение и показать врачу на приёме: он откроет их у себя на компьютере и сможет детально со всем ознакомиться.
Лечение многоводия
Специфической терапии не существует. Если врач замечает увеличение количества околоплодных вод, он ищет причину и лечит именно её.
При сахарном или гестационном диабете назначают диету, при необходимости инсулинотерапию.
Если у плода обнаружили гемолитическую болезнь, проводят соответствующую коррекцию с помощью внутриутробного переливания. В последнее время оно, как и фетальная (внутриутробная) хирургия, получает всё большее распространение.
Чтобы избавиться от воздействия инфекционного бактериального агента, проводят антибактериальную терапию [3][5]. При выявлении вирусных инфекций действуют в соответствии с клинической ситуацией и сроком гестации. Тут идёт речь о лечении и внутриутробной инфекции, и инфекционных заболеваний.
Хирургическое лечение
После выявления врождённых пороков развития плода проводят генетическое исследование. Перинатальный консилиум, в который входят различные специалисты, совместно с женщиной разрабатывают дальнейшую тактику ведения беременности. В некоторых случаях требуется внутриутробная операция:
- при диафрагмальной грыже, чтобы избежать гипоплазии лёгкого и развития лёгочной гипертензии;
- при сужении (обструкции) нижних отделов мочевыводящих путей, что может привести к почечной недостаточности;
- при объёмных образованиях в грудной клетке и опухоли крестцово-копчикового отдела, чтобы не допустить развитие сердечной недостаточности и недоразвития лёгких;
- при дефектах нервной трубки, которые могут привести к гидроцефалии;
- при пороках развития сердца.
Внутриутробную хирургию плаценты, пуповины и плодных оболочек используют, чтобы вылечить:
- хориоангиому, вызывающую водянку плода;
- амниотические тяжи, способствующие травмам рук и ног у ребёнка;
- патологию монохориальных двоен, при которой кровоток между близнецами распределён неравномерно;
- несовместимую с внутриутробной жизнью патологию одного из плодов в двойне [4].
В России внутриутробные операции проводят в крупных научных центрах. Внутриутробное переливание крови может помочь только при резус-конфликте.
Госпитализация
Показанием для госпитализации беременной может быть:
- остро возникшее многоводие;
- многоводие в сочетании с признаками гипоксии плода (изменения по КТГ, признаки гипотрофии плода, снижение маточно-плацентарного и плодово-плацентарного кровотока по УЗИ);
- необходимость в проведении фетальной хирургии;
- отсутствие эффекта от инсулинотерапии при сахарном или гестационном диабете (чтобы подборать корректную дозировку инсулина);
- признаки угрозы прерывания беременности, например укорочение шейки матки.
При выпадении петель пуповины, признаках преждевременной отслойки нормально расположенной плаценты или плацентарной недостаточности (декомпенсации плода) проводят экстренное родоразрешение.
Прогноз. Профилактика
Прогноз зависит от причины развития многоводия.
Если причина не выявлена (идиопатическое многоводие), прогноз обычно благоприятный. Женщину, как правило, не госпитализируют, а продолжают планово наблюдать. При неидиопатическом многоводии пациентку сразу госпитализируют.
Профилактика многоводия
Профилактика заключается в выделении факторов риска ещё в начале беременности, т. е. при постановке на учёт в женской консультации.
В группу риска входят пациентки с сахарным диабетом, артериальной гипертензией, часто болеющие ОРВИ, женщины с отрицательным резус-фактором и очагами хронической инфекции (кариесом, тонзиллитом и др.). Своевременная коррекция имеющихся факторов риска минимизирует вероятность развития многоводия [1][2][6].
Многоводие при беременности
Многоводие при беременности – состояние, для которого характерно увеличение количества околоплодных вод в амнионе. Патология проявляется на разных сроках эмбриогенеза, сопровождается ухудшением общего самочувствия, флюктуацией, отечностью и выраженным токсикозом. Диагностировать многоводие при беременности удается на основании данных объективного осмотра и УЗИ. Лечение патологии предполагает госпитализацию в акушерское отделение, где назначаются антибиотики, препараты, улучшающие кровоток в плаценте, витамины. С учетом тяжести состояния пациентки может применяться выжидательная тактика или экстренное родоразрешение.
Общие сведения
Многоводие при беременности – акушерская аномалия, сопровождающаяся постепенным или стремительным отклонением уровня ОПВ от нормальных показателей в сторону увеличения. Другое название данного патологического состояния – полигидрамнион. В норме объем ОПВ зависит от срока гестации: в 10 недель – 30 мл, спустя 21 сутки – 100 мл, на 18 неделе – 400 мл, ближе к родам – 800-1500 мл. Многоводие диагностируется примерно у 1% пациенток на разных этапах гестации, чаще всего патология встречается во 2-3 триместре. Опасность многоводия при беременности заключается в провоцировании множественных негативных последствий для женщины и ребенка. В 36% от всех случаев данное состояние становится причиной выраженного токсикоза на любом этапе эмбриогенеза и способствует значительному ухудшению состояния пациентки.
Треть случаев многоводия при беременности заканчивается самопроизвольными прерываниями. Плодные оболочки не выдерживают повышенного давления ОПВ и повреждаются, что сопровождается гибелью плода. Многоводие при беременности чревато неправильным расположением плода в матке из-за наличия большого пространства для его движений. Такое нарушение проявляется примерно в 6-7% случаев. Опасность многоводия при беременности состоит еще и в том, что в каждом втором случае провоцирует развитие послеродовых кровотечений, преждевременного излития амниотической жидкости, отслойки плаценты.
Многоводие при беременности
Причины многоводия при беременности
Патогенез многоводия при беременности может заключаться в двух противоположных механизмах: нарушении секреторной активности ворсинок плодных оболочек и патологическом увеличении объема ОПВ вследствие расстройства всасывания. В норме поглощение амниотической жидкости осуществляется через легкие и кишечник малыша, а также непосредственно самой амниотической оболочкой. Многоводие при беременности также может развиться в случае нарушения глотательной активности плода. При этом выделяется нормальный объем ОПВ, но воды не успевают пройти цикл поглощения (в норме околоплодные воды обновляются каждые 3 часа, а ребенок за сутки заглатывает до 4 л).
Окончательно выяснить причины многоводия при беременности не удалось до сих пор. Медики считают, что риск развития акушерской патологии значительно увеличивается при наличии у женщины нарушений обменных процессов, в частности, сахарного диабета. Многоводие при беременности часто возникает вследствие заболеваний почек, сердечно-сосудистой системы. Вероятность полигидрамниона увеличивается на фоне резус-конфликта. Еще одна распространенная причина многоводия при беременности – инфекции, причем, в данном случае присутствует угроза внутриутробного заражения плода. Наибольшую опасность представляют возбудители краснухи и герпеса, токсоплазмы и цитомегаловирус.
Многоводие при беременности может быть спровоцировано нарушениями в развитии плода. По статистике, акушерская аномалия чаще диагностируется, если присутствуют отклонения, связанные с хромосомными мутациями. Многоводие при беременности нередко возникает при наличии пороков развития почек, кишечника, легких, ЦНС, сердца. В группу риска по формированию этой патологии относятся женщины, которые после зачатия перенесли вирусные и бактериальные инфекции, включая грипп, ОРВИ. Определенную роль в развитии многоводия при беременности играет воздействие негативных факторов: курение, употребление наркотиков и алкоголя, работа на вредных предприятиях, недостаточное поступление питательных элементов.
Классификация и симптомы многоводия при беременности
В зависимости от скорости увеличения объема амниотической жидкости в акушерстве выделяют два вида данного состояния:
- Хроническое многоводие при беременности – наиболее благоприятный вариант течения патологии, при котором существует высокая вероятность доносить плод до предполагаемой даты родов. В данном случае многоводие при беременности развивается постепенно, сопровождается незначительными клиническими проявлениями и хорошо поддается консервативному лечению.
- Острое многоводие при беременности – тяжелая форма, характеризующаяся стремительным увеличением объема ОПВ (всего за несколько часов). Чаще такая патология развивается на 16-18 неделе гестации, приводит к тяжелому состоянию матери и малыша. Данная форма становится причиной самопроизвольного аборта на поздних сроках, тяжелых врожденных аномалий, мертворождения и провоцирует серьезные осложнения со стороны пациентки.
Выраженность многоводия при беременности определяется количеством амниотической жидкости: легкое – объем ОПВ до 3 л, средней тяжести – от 3 до 5 л, тяжелое – свыше 5 л.
Симптомы многоводия при беременности
Многоводие при беременности может проявляться по-разному, клиническая картина зависит от выраженности и скорости прогрессирования патологии. Наиболее характерным признаком акушерской аномалии является поздний токсикоз, сопровождающийся не только интенсивными приступами тошноты, но и сильной рвотой. У женщины, страдающей многоводием при беременности, наблюдается отечность передней брюшной стенки, возможно также скопление жидкости в подкожной жировой клетчатке нижних конечностей. Практически у каждой пациентки отмечается флюктуация – «хлюпанье» амниотической жидкости, усиливающееся при перемещении.
Многоводие при беременности всегда сопровождается значительным ухудшением общего состояния женщины. Из-за давления дна матки на диафрагму отмечается одышка, иногда нарушается работа сердца, выявляется тахикардия. При многоводии беременную беспокоит боль в животе, пояснице и паховой области, повышенная утомляемость. На фоне сильного перерастяжения тканей на передней брюшной стенке появляются множественные грубые растяжки. Со стороны плода многоводие при беременности обычно сопровождается признаками гипоксии, возможно также тазовое предлежание и обвитие пуповиной в силу достаточного пространства для двигательной активности.
Диагностика многоводия при беременности
Заподозрить многоводие при беременности акушер-гинеколог может уже на основании объективного осмотра и жалоб пациентки. Помимо ухудшения общего состояния женщины характерным признаком является увеличение стояния дна матки, не соответствующее сроку гестации. Также о многоводии при беременности свидетельствует значительное увеличение окружности живота, показатели порой превышают 100-120 см. При пальпации может определяться патологическое положение плода в маточной полости – косое, поперечное или тазовое. При подозрении на многоводие при беременности женщине назначается лабораторная диагностика: общие анализы крови и мочи, мазок из половых путей на микрофлору с целью обнаружения инфекций.
Если многоводие при беременности вызвано резус-конфликтом, показано исследование на определение количества антител. Диагноз окончательно устанавливается после проведения УЗИ. В ходе процедуры удается измерить количество ОПВ, а также оценить функциональность плаценты и самочувствие плода. В редких случаях осуществляется амниоцентез. Многоводие при беременности требует тщательного наблюдения за малышом. С этой целью проводятся КТГ и маточно-плацентарная допплерография, позволяющие оценить степень гипоксии, работу сердца, двигательную активность, уровень кровотока в сосудах пуповины и определиться с дальнейшей врачебной тактикой.
Лечение многоводия при беременности
Многоводие при беременности требует госпитализации в акушерский стационар и тщательного наблюдения за состоянием женщины и плода. Назначается полный покой, важно исключить стрессовые факторы и физические нагрузки. Медикаментозное лечение многоводия при беременности зависит от причины возникновения данного состояния. Обязательно осуществляется терапия основного заболевания, которое способствовало развитию патологического увеличения объема ОПВ. Если этиология многоводия при беременности не установлена, применяется классическая схема – антибактериальная терапия с целью предупреждения занесения внутриутробной инфекции.
Консервативное лечение многоводия при беременности также предполагает использование препаратов для улучшения маточно-плацентарного кровотока, витаминных комплексов, мочегонных лекарственных средств. В случае острого многоводия при беременности и значительного ухудшения состояния пациентки, сопряженного с угрозой для ее жизни, в зависимости от срока эмбриогенеза показано прерывание или преждевременное родоразрешение путем кесарева сечения. Если консервативный подход дает положительную динамику, ведение беременности продолжают до 37-38 недель.
Родоразрешение в случае многоводия при беременности проводится с помощью планового кесарева сечения. Важно предупредить самопроизвольное вскрытие плодного пузыря. Из-за большого объема амниотической жидкости ее стремительное излитие может привести к выпадению мелких частей плода, а также слабости родовой деятельности. Если принято решение об осуществлении естественных родов на фоне многоводия при беременности, требуется проведение амниотомии. Это дополнительно стимулирует схватки.
Прогноз и профилактика многоводия при беременности
В целом прогноз при многоводии при беременности благоприятный. Ранняя диагностика и лечение дают возможность пролонгировать вынашивание до предполагаемой даты родов и сохранить здоровье малыша. Однако такое состояние нередко осложняется родовыми и послеродовыми кровотечениями, внутриутробной гипоксией, преждевременной отслойкой плаценты. Острое многоводие при беременности в большинстве случаев приводит к гибели плода. Для профилактики развития акушерской аномалии следует планировать зачатие, своевременно лечить очаги инфекции и являться на консультацию к акушеру-гинекологу. Предупреждение маловодия при беременности также заключается в умеренных физических нагрузках и правильном питании. Женщина в период вынашивания должна избегать стрессов и вредных привычек, много находиться на свежем воздухе.
Многоводие при беременности – лечение в Москве
Многоводие
Энциклопедия / Заболевания / Осложнения беременности и родов / Многоводие
Автор статьи – Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001 года.
Плод окружают околоплодные воды, объем которых меняется на протяжении всей беременности (чем больше срок гестации, тем больше становится околоплодных вод).
Многоводием называется такая патология амниотической жидкости, при которой наблюдается ее избыток, и даже переизбыток. Так, к концу беременности (37-38 недель) количество вод не должно превышать 1,5 литра.
Причины, которые приводят к многоводию, недостаточно изучены. Условно их можно разделить на несколько групп:
Материнские причины
В первую очередь в эту группу входят хронические заболевания женщины.
Сахарный диабет в 25% случаев вызывает многоводие в период гестации. Также сюда можно отнести хронические заболевания сердечно-сосудистой и мочевыделительной систем (гломерулонефриты и пиелонефриты, гипертоническая болезнь, пороки сердца).
Немаловажную роль в развитии многоводия играют хронические или острые инфекции. Особенно те, которые входят в группу TORCH-инфекций (краснуха, герпес, цитомегаловирус, токсоплазмоз).
Кроме того, причиной увеличения объема околоплодных вод служат и заболевания половой сферы (миома матки, эндометриоз, хронические воспалительные процессы матки и придатков).
Причины, обусловленные патологией плода
В первую очередь это врожденные аномалии развития и хромосомные заболевания (анэнцефалия, патология спинного мозга и мочевыделительной системы, неопластические процессы и прочие).
Также многоводие развивается при многоплодной беременности или крупных размерах плода.
Факторы, обусловленные патологией беременности
В данную группу входят: различная патология плаценты (опухоли детского места), гестоз (поражение стенок сосудов и увеличение их проницаемости), снижение гемоглобина, резус-конфликтная беременность.
Также встречается идиопатическое многоводие, причину которого установить не удалось.
Диагностика многоводия включает в себя физикальный осмотр и дополнительные методы исследования:
Физикальный осмотр
При измерении окружности живота и высоты стояния дна матки определяются их значительные размеры, превышающие показатели, характерные для данного срока беременности. Особенно это становится заметным при регулярном наблюдении беременной. Пальпация матки позволяет выявить ее напряжение и чрезмерную подвижность эмбриона.
Таблица: высота стояния дна матки и окружность живота по неделям беременности
При выслушивании сердцебиения плода определяется приглушенные или глухие тоны сердца.
В случае влагалищного осмотра женщины в родах можно выявить напряженный плодный пузырь даже вне схватки.
Инструментальное обследование
«Золотым стандартом» определения количества околоплодных вод является подсчет индекса амниотической жидкости (ИАЖ) при проведении УЗИ.
Многоводие диагностируется при увеличении ИАЖ и размеров наибольшего кармана амниотической жидкости 8см и выше. Однако УЗИ следует проводить в динамике (неоднократно).
Нормы индекса амниотической жидкости по неделям
- 16 недель – 73-201мм (в среднем 121мм);
- 17 недель – 77-211мм (в среднем 127мм);
- 18 недель – 80-220мм (в среднем 133мм);
- 19 недель – 83-230мм (в среднем 137мм);
- 20 недель – 86-230мм (в среднем 141мм);
- 21 неделя – 88-233мм (в среднем 143мм);
- 22 недели – 89-235мм (в среднем 145мм);
- 23 недели – 90-237мм (в среднем 146мм);
- 24 недели – 90-238мм (в среднем 147мм);
- 25 недель – 89-240мм (в среднем 147мм);
- 26 недель – 89-242мм (в среднем 147мм);
- 27 недель – 85-245мм (в среднем 156мм);
- 28 недель – 86-249мм (в среднем 146мм);
- 29 недель – 84-254мм (в среднем 145мм);
- 30 недель – 82-258мм (в среднем 145мм);
- 31 неделя – 79-263мм (в среднем 144мм);
- 32 недели – 77-269мм (в среднем 144мм);
- 33 недели – 74-274мм (в среднем 143мм);
- 34 недели – 72-278мм (в среднем 142мм);
- 35 недель – 70-279мм (в среднем 140мм);
- 36 недель – 68-279мм (в среднем 138мм);
- 37 недель – 66-275мм (в среднем 135мм);
- 38 недель – 65-269мм (в среднем 132мм);
- 39 недель – 64-255мм (в среднем 127мм);
- 40 недель – 63-240мм (в среднем 123мм);
- 41 неделя – 63-216мм (в среднем 116мм);
- 42 недели – 63-192мм (в среднем 110мм).
Лабораторные анализы
Из лабораторных методов исследования дополнительно назначаются
- кровь на резус-фактор и антитела,
- кровь на сахар (для исключения гестационного сахарного диабета),
- ПЦР для выявления возбудителей ТОRCH-инфекций.
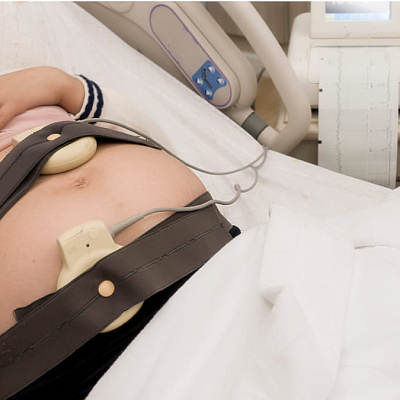
Кардиотокография (КТГ) и допплерометрия
С целью оценки состояния плода проводится кардиотокография (инструментальное выслушивание сердцебиения плода) и допплерометрия (изучение кровотока в плодовых, пуповинных и маточных сосудах).
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение избытка околоплодных вод направлено на устранение причины, его вызвавшей. В случае обнаружения гипергликемии (повышенного сахара в крови) лечение направлено на нормализацию его уровня. В случае выявления резус-сенсибилизации беременной проводится соответствующая терапия (лечение либо профилактика гемолитической болезни плода).
При обнаружении у плода внутриутробных пороков развития, приведших к развитию многоводия и несовместимых с жизнью ребенка, беременность прерывают по медицинским показаниям.
Умеренная степень многоводия, выявленная в третьем триметре, является показанием для ее дальнейшего пролонгирования на фоне лечения фетоплацентарной недостаточности (улучшение маточно-плацентарного кровотока).
При умеренном многоводии назначаются:
- токолитики (расширяющие маточные сосуды и снижающие тонус матки): партусистен, гинипрал;
- спазмолитики: папаверин, но-шпа, магнезия;
- антиагреганты (улучшают реологию или «текучесть» крови): трентал, курантил;
- витамины (аскорбиновая кислота, группы В, токоферол как антиоксидант);
При выявлении внутриутробной инфекции назначается этиотропная терапия (препараты, губительные для возбудителей инфекции): антибиотики группы макролидов (эритромицин, джозамицин), противовирусные или антикандидозные средства.
Если диагностировано острое многоводие или тяжелая степень хронического многоводия после 28 недель беременности лечение проводится до появления признаков созревания легких плода (в этом случае назначаются глюкокортикоиды, сурфактант) с последующим досрочным родоразрешением.
Показание для прерывания беременности служит срок гестации менее 28 недель и острое многоводие.
В некоторых случаях возможно проведение лечебного амниоцентеза, хотя его эффективность довольно низкая.
В родах показано раннее вскрытие плодного пузыря и осторожное (под контролем руки) медленное их излитие для предупреждения выпадения петель пуповины. Конец второго и третий период родов ведется под внутривенным введением утеротоников (окситоцина).
Многоводие оказывает на течение беременности и родов неблагоприятное влияние.
Часто наблюдается преждевременное излитие вод, что служит причиной преждевременных родов или прерывания беременности в поздних сроках.
Также многоводие усугубляет течение гестоза или служит пусковым моментом в его развитии.
В родах из-за перерастяжения матки нередко возникает слабость родовых сил, раннее или дородовое излитие вод, гипотоническое кровотечение в последовом и раннем послеродовом периодах.
Также возможна преждевременная отслойка плаценты, как во время беременности, так и в родах.
Для послеродового периода характерна субинволюция (замедленное сокращение матки).
Многоводие обуславливает неправильные положения и предлежание плода из-за его повышенной двигательной активности, разгибательное вставление головки плода в родах.
Также роды могут осложниться выпадением петлей пуповины и мелких частей ребенка. Повышенная активность плода в перерастянутой матке способствует обвитию пуповиной, что может привести к нарушению фетоплацентарного кровотока, внутриутробной гипоксии плода и даже его гибели в родах.
Избыток околоплодной жидкости может приводить к следующим последствиям для плода:
- гибель плода во время беременности или родов (внутриутробная гипоксия, прерывание беременности, удушение пуповиной);
- развитие пневмопатии (неинфекционные заболевания легких) вследствие аспирационного синдрома или внутриутробного инфицирования;
- малый вес плода при рождении (гипотрофия) вследствие внутриутробной задержки развития плода;
- крупные размеры плода (4 и более кг) в результате выявленной гипергликемии.
Источник: diagnos.ru
Многоводие: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во время беременности объем жидкости, окружающей плод, увеличивается вместе со сроком беременности, но в ряде случаев происходит избыточное накопление околоплодных вод, что может сопровождаться появлением у женщины одышки, бессонницы, быстрым увеличением живота, повышенной активностью плода. Данное состояние называется многоводием.
Самостоятельно определить многоводие невозможно, так как его симптомы часто воспринимаются беременными как норма.
Разновидности многоводия
Есть несколько принципов, по которым разделяют многоводие:
I. По клиническим проявлениям:
- острое многоводие – развивается стремительно – чаще на 16-20 неделях беременности, сопровождается выраженными признаками и быстрым ухудшением самочувствия женщины, требующим госпитализации;
- хроническое многоводие – постепенное увеличение объема околоплодных вод; встречается значительно чаще, чем острая форма патологии; лучше поддается коррекции и реже вызывает необратимые последствия.
II. В зависимости от выраженности процесса:
- I степень – легкое многоводие (до 3 л околоплодной жидкости);
- II степень – многоводие средней тяжести (от 3 до 5 л околоплодной жидкости);
- III степень – тяжелое многоводие (более 5 л околоплодной жидкости).
Возможные причины многоводия
Основными причинами избыточной продукции околоплодных вод являются инфекционные заболевания урогенитального тракта (текущие и в анамнезе), хронические воспалительные заболевания почек, сахарный диабет, многоплодная беременность, неправильное развитие или повреждение плаценты, генетические заболевания, вызывающие пороки развития эмбриона.
Примерно у половины беременных с многоводием установить причину развития данного состояния не удается – в таких случаях речь идет об идиопатическом многоводии.
При каких заболеваниях и состояниях возникает многоводие
- Заболевания, связанные с организмом матери:
- сахарный диабет;
- резус-конфликт групп крови матери и плода, который повышает риск самопроизвольного прерывания беременности
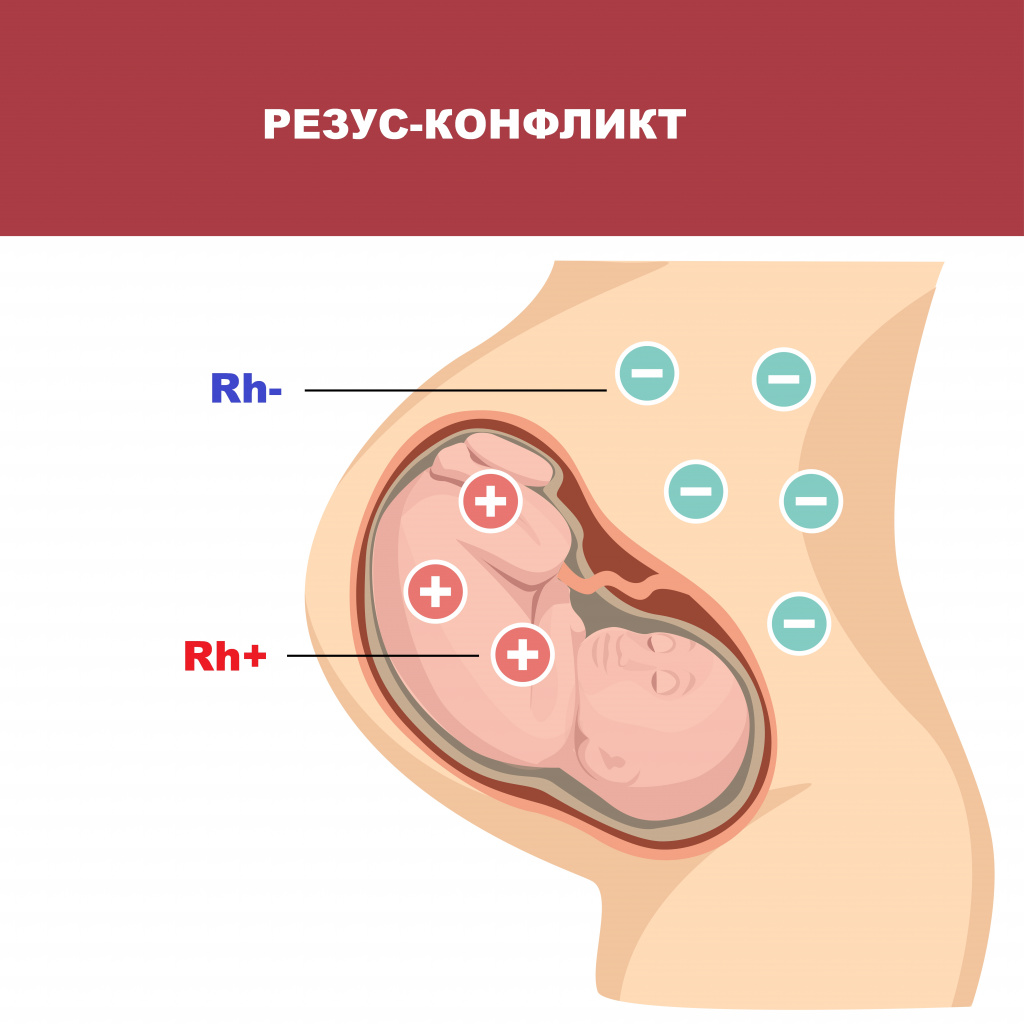
- бактерии и вирусы, входящие в группу TORCH (краснуха, корь, герпес, токсоплазмоз, цитомегаловирус);
- артериальная гипертензия.
- Заболевания, связанные с нарушениями развития эмбриона:
- фето-фетальный трансфузионный синдром, возникающий при многоплодной беременности – в результате общего кровотока у нескольких плодов один плод может недополучать необходимое количество питательных веществ;
- водянка плода;
- пороки развития плода, возникающие при наследственных заболеваниях.
- Заболевания, связанные с плацентой:
- хориоангиома – доброкачественная опухоль плаценты;
- плацента, окруженная валиком, – состояние плаценты при котором ее края покрыты мертвыми тканями, образовавшимися при ее отслойке на ранних сроках беременности.
К каким врачам обращаться?
Беременные наблюдаются у
акушера-гинеколога
, а при подозрении на развитие многоводия врач может направить на консультацию к
терапевту
, инфекционисту, а также к
эндокринологу
или неонатальному хирургу (при подозрении на патологии развития эмбриона).
Диагностика и обследования при многоводии
Диагностика многоводия начинается со сбора анамнеза жизни и заболевания: когда появились тяжесть и боль в животе, присутствуют ли головокружения в положении лежа на спине, были ли у женщины эпизоды повышения артериального давления, какие воспалительные заболевания урогенитального тракта перенесла и т.д.
Во время осмотра врач устанавливает, превышена ли норма высоты стояния дна матки и окружность живота для данного срока беременности, повышена ли подвижность плода, есть ли напряженность матки, имеется ли затруднение прослушивания тонов сердца плода, наблюдаются ли отеки конечностей и передней брюшной стенки (при остром многоводии).
Лабораторная и инструментальная диагностика включает:
- клинический анализ крови (уровень лейкоцитов, нейрофилов, СОЭ, тромбоцитов) и клинический анализ мочи (выявление лейкоцитурии, эритроцитурии) – при подозрении на развитие вирусной или бактериальной инфекции у матери;
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
При повышении уровня сахара крови врач может направить на глюкозотолерантный тест, суть которого состоит в измерении сахара крови натощак и затем через 2 часа после принятия воды с 75 г глюкозы. Данный тест используется для выявления сахарного диабета;
 Что делать при появлении признаков многоводия?
Что делать при появлении признаков многоводия?
При появлении первых симптомов многоводия, основным из которых является ощущение недостаточного шевеления плода, следует незамедлительно обратиться к врачу, чтобы выявить причину и, если потребуется, начать лечение.
Лечение многоводия
При развитии острого многоводия на любом сроке беременности женщину помещают в стационар под круглосуточное наблюдение.
При выявлении снижения уровня гемоглобина у плода может быть проведено внутриутробное переливание крови, а при развитии у женщины с многоплодной беременностью синдрома, препятствующего нормальному кровотоку всех плодов, – лазерное закрытие сосудов, неправильно перераспределяющих кровоток между эмбрионами.
С целью уменьшения риска преждевременных родов используют метод откачивания избыточной жидкости. Прерывание беременности проводят при остром многоводии до 22 недели беременности. Если многоводие развилось в сроки более 22 недель, показана профилактика гипоксии плода, а при нарастании многоводия может потребоваться досрочное родоразрешение.
При хроническом многоводии и его установленной причине женщина наблюдается амбулаторно и под контролем врача проходит терапию.
Источники:
- Игитова М.Б., Мегрелидзе Е.В., Пьянкова И.В., Богомолова И.В. Идиопатическое многоводие: факторы риска и некоторые аспекты патогенеза. Бюллетень медицинской науки. № 2(10), 2018. С. 85-88.
- Методическое письмо «О применении в клинической практике ультразвуковой эндовагинальной цервикометрии» Министерства здравоохранения Красноярского края от 02.07.2015 № 71/04-14/12683.
- Оценка состояния плода во время беременности. Европейское региональное бюро ВОЗ. Учебный пакет по эффективной перинатальной помощи. Второе издание, 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
5232
14 Мая
-
11950
09 Апреля
-
2386
25 Марта
Похожие статьи
Частое мочеиспускание
Частое мочеиспускание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Ожирение
По статистике ВОЗ больше 30% населения планеты страдает от ожирения, по распространенности это состояние можно считать даже эпидемией. Устоявшимся определением ожирения считают излишнее накопление жира, которое увеличивает массу тела больше чем на 20% относительно идеальной массы, которая соответствует возрасту и полу.
Гипертрихоз
Гипертрихоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Увеличение лимфатических узлов
Основная функция лимфатических узлов – защита организма. Во всех случаях увеличения лимфатических узлов стоит обратиться к врачу.
Трофическая язва
Трофическая язва: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Причины многоводия при беременности
Точные причины развития патологии сегодня все еще окончательно не изучены. Вероятно, она возникает как следствие тяжелых соматических болезней женщины, особенно связанных с нарушениями работы эндокринной системы (сахарный диабет), сердца и сосудов, почек. Также в ее основе может лежать инфекция, особенно вызванная возбудителями из группы TORCH-инфекций.
Со стороны плода причиной многоводия при беременности нередко становятся хромосомная патология, аномалии развития (пороки центральной нервной системы, кишечника, почек, лицевого скелета) и анемия.
Факторы риска
Увеличивают риск формирования многоводия такие факторы:
- резус-конфликт;
- беременность с двумя и более плодами (многоплодная);
- инфекции, которыми болела мать на раннем сроке беременности;
- вредные привычки (употребление спиртных напитков или других психически активных веществ, табакокурение);
- промышленные, производственные вредности;

Обратите внимание!
Даже при условии тщательной диагностики в половине случаев причину большого объема вод выяснить не удается.

Классификация
Большое значение в отношении тактики лечения и прогноза патологии имеет классификация маловодия по скорости его возникновения. Согласно ей, различают:
- острое многоводие – сопровождается быстрым, в считанные часы, ростом объема околоплодных вод; возникает преимущественно в середине гестации, заметно ухудшает состояние и самочувствие плода и матери, становится причиной серьезных осложнений;
- хроническое многоводие – уровень амниотической жидкости хоть и превышает норму, но возрастает постепенно, значимо не отражаясь на самочувствии беременной и развитии плода.
По объему вод патология характеризуется легким (менее трех литров), средней тяжести (больше трех, но менее пяти литров) и тяжелым (более пяти литров) течением.
Симптомы многоводия при беременности
Клиническая картина бывает разной – от бессимптомного течения до ярких проявлений, определяется темпом прогрессирования и объемом околоплодных вод у данной женщины. Симптомы, как правило, неспецифичны – не говорят о наличии именно этого заболевания, но сочетаясь с данными анамнеза и объективного обследования, они позволят врачу заподозрить его, выставить верный диагноз.
Признаками многоводия могут стать:
- тошнота, рвота;
- «хлюпанье» в животе при изменении положения тела;
- постоянная одышка, чувство неполного вдоха;
- учащенное сердцебиение;
- боли в пояснице, области живота, паху;
- общая слабость, быстрая утомляемость.
Объективно у такой пациентки будут выявлены отечность живота и нижних конечностей, большое количество хорошо заметных грубых растяжек кожи передней брюшной стенки.
Ввиду свободы движений плода при этом состоянии нередко обнаруживается его патологическое, неправильное положение (поперечное, диагональное), тазовое предлежание, а также обвитие пуповиной с последующим развитием гипоксии.

Осложнения
При отсутствии своевременной медицинской помощи многоводие может вызвать ряд серьезных осложнений. Среди них:
- патологическое расположение младенца в матке;
- досрочное (преждевременное) излитие вод;
- повреждение оболочек плодного яйца, влекущее за собой внутриутробную гибель плода;
- отслойка плаценты;
- самопроизвольное прерывание беременности;
- кровотечения в последовом и послеродовом периоде.
Диагностика
Верифицирует многоводие при беременности врач акушер-гинеколог на основании жалоб женщины, данных анамнеза и объективного обследования, учитывая результаты методов дополнительного исследования.
Характерными объективными проявлениями являются окружность живота, превышающая нормальные значения для текущего срока, и уровень стояния дна матки, который также ускоренно нарастает.
Для подтверждения факта наличия многоводия, уточнения его возможных причин женщине будут назначены:
- клинический, биохимический анализы крови;
- исследование крови на инфекции из группы TORСH;
- общий анализ мочи;
- мазок из влагалища и шейки матки на микрофлору;
- при возможном резус-конфликте – анализ крови на наличие антител;
- акушерское УЗИ (признаки многоводия – превышающие норму размер вертикального кармана и индекс амниотической жидкости; врач определяет их во время сканирования, затем сравнивает с табличными значениями);
- КТГ;
- ультразвуковая допплерография сосудов матки и плаценты;
- в отдельных случаях – анализ амниотической жидкости;
- для уточнения соматической патологии – консультации эндокринолога, нефролога, терапевта.
Лечение многоводия при беременности
Острое, внезапное увеличение объема околоплодных вод вне зависимости от срока требует госпитализации женщины в отделение патологии беременности на круглосуточное пребывание. При хроническом варианте болезни и известной ее причине допускаются наблюдение беременной в условиях женской консультации и консервативная терапия под пристальным контролем врача.
Пациентке могут быть назначены:
- коррекция образа жизни (отказ от вредных привычек, сбалансированное питание, соблюдение режима труда и отдыха, качественный сон, отсутствие физического труда);
- лечение основного заболевания, которое привело к увеличению количества амниотической жидкости;
- препараты, улучшающие кровоток в матке и плаценте;
- диуретики;
- витамины;
- спазмолитики;
- при диагностированной анемии плода – переливание ему крови внутриутробно;
- амниоцентез (удаление избытка вод).
При острой форме болезни, возникшей ранее 22-й недели гестации, сопровождающейся значительным ухудшением состояния матери, будет проведено прерывание беременности. Многоводие, которое сформировалось позже 22-й недели, требует проведения мероприятий по предотвращению гипоксии плода, а если она неэффективна (состояние плода ухудшается, объем амниотической жидкости возрастает) – родоразрешения ранее планируемого срока путем кесарева сечения. Положительная динамика при консервативном лечении многоводия при беременности дает женщине и ребенку шанс на успешное пролонгирование гестации до срока 36-38 недель.

Обратите внимание!
Многие пациентки опасаются проводить амниоцентез, расценивая его, как опасную для плода процедуру. Это неверно! Амниоцентез прост в проведении, проводится быстро, под контролем УЗИ, практически не сопровождается осложнениями, в то же время позволяет решить проблему большого количества околоплодных вод.
Прогноз
Определяется формой патологии и своевременностью мероприятий по ее коррекции. Ранняя диагностика и верное лечение обычно позволяют сохранить беременность до необходимого срока, контролируя многоводие без негативных последствий для ребенка. И напротив, отсутствие диагноза и терапии, несоблюдение пациенткой рекомендаций врача негативно влияют на прогноз, повышают риск развития серьезных осложнений. При остром варианте процесса прогноз крайне неблагоприятный – беременность практически всегда завершается гибелью плода.

Профилактика
Предупредить появление многоводия невозможно. Снизить риск его развития поможет минимизация воздействия на организм причинных факторов и факторов риска, в частности:
- контроль над течением соматических болезней, своевременное их лечение;
- полноценный сон;
- минимизация стрессов;
- сбалансированное питание;
- отказ от вредных привычек;
- регулярное посещение акушера-гинеколога, выполнение его рекомендаций по обследованию или лечению.
Источники
- Кулаков В.И., Савельева Г.М. Акушерство: национальное руководство. Изд-во «ГЭОТАР-Медиа», 2014 г. – 1200 с.
- Зубкова М.В. Клинико-генетическая характеристика маловодия и многоводия: Автореферат. дис. … канд. мед. наук. – М., 2007 г. – 21 с.
- Игитова М.Б., Мегрелидзе Е.В., Пьянкова И.В., Богомолова И.В. Идиопатическое многоводие: факторы риска и некоторые аспекты патогенеза. Бюллетень медицинской науки. – № 2(10) – 2018 г. – с. 85-88.
- Ушинская Е.К. Современные представление о многоводии инфекционного генеза: Автореферат. дис. … канд. мед. наук. – М., 2004 г. – 19 с.
- Пустотина О.А., Фанченко Н.Д., Бубнова Н.И., Паваютенкова Ю.А., Алексеева М.Л., Панченко В.В. Клинико-патогенетическое обоснование акушерской тактики при много- и маловодии инфекционного генеза // Проблемы репродукции – №6 – 2006 г.
